Startpagina - IgE-gemedieerde koemelkallergie bij kinderen
| Wat is nieuw? | Publicatiedatum |
|---|---|
| Startpagina - IgE-gemedieerde koemelkallergie bij kinderen | 14-07-2025 |
| Diagnostiek bij IgE-gemedieerde koemelkallergie | 14-07-2025 |
| Dieet borstvoedende moeders | 14-07-2025 |
| Kunstvoeding zuigelingen | 14-07-2025 |
| Blootstelling aan kleine hoeveelheden | 14-07-2025 |
| Kruis- en coallergieën | 14-07-2025 |
| Baked Milk (hoogverhitte melk) | 14-07-2025 |
| Immunotherapie | 14-07-2025 |
| Markers voor tolerantie | 14-07-2025 |
| Preventie van koemelkallergie | 14-07-2025 |
Ziektebeelden en afbakening
Waar gaat deze richtlijn over?
Deze richtlijn richt zich op de diagnostiek en behandeling van kinderen met een IgE-gemedieerde koemelkallergie. In deze richtlijn komen de volgende onderwerpen aan de orde:
- Dieet van moeders die borstvoeding geven
- Kunstvoeding (bij zuigelingen en kinderen)
- Blootstelling aan kleine hoeveelheden
- Kruisreacties
- Start met baked milk
- Immunotherapie
- Provocaties in de follow-up
- Preventie
Plaatsbepaling
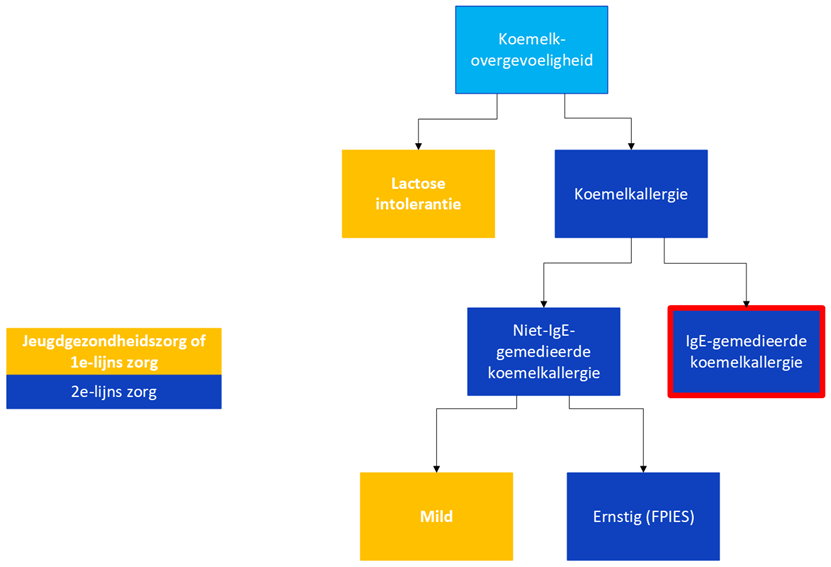
Koemelkallergie is een veel voorkomende aandoening in Nederland, die vooral voorkomt bij zuigelingen en jonge kinderen (Schoemaker, 2015). Internationaal en ook in de Nederlandse praktijk wordt inmiddels onderscheid gemaakt tussen IgE-gemedieerde en niet-IgE-gemedieerde voedselallergie (Santos, 2023). Zie voor dit onderscheid Figuur 1. De prevalentie van IgE-gemedieerde koemelkallergie ligt rond de 0,7% (Schoemaker, 2015). Deze vorm van koemelkallergie kan leiden tot anafylaxie en wordt daarom in de tweede en derde lijn door de kinderarts behandeld.
Veel kinderen groeien over IgE-gemedieerde koemelkallergie heen. Echter, het is een van de belangrijkste oorzaken van ernstige anafylaxie bij kinderen in Europa. Met name oudere kinderen bij wie de IgE-gemedieerde koemelkallergie blijft bestaan, lopen het risico op anafylactische reacties (Baseggio Conrado, 2021).
De richtlijn die nu voor u ligt is een richtlijn over IgE-gemedieerde koemelkallergie, geschreven voor zorgverleners in de tweede en derde lijn. Behandeling en voorschrijven van dieetvoeding bij IgE-gemedieerde koemelkallergie vindt plaats bij de kinderarts en de (gespecialiseerde) diëtist. Dit is een verandering t.o.v. de richtlijn uit 2012, die transmuraal was en zowel IgE- als niet-IgE-gemedieerde koemelkallergie besprak. Deze richtlijn gaat niet over niet-IgE gemedieerde koemelkallergie, omdat milde niet-IgE gemedieerde koemelkallergie bij voorkeur door de jeugdarts wordt gediagnosticeerd en behandeld en voor Food Protein Induced Enterocolitis syndroom (FPIES) een Leidraad is geschreven.
Gerelateerde ziektebeelden en onderwerpen:
- Over de behandeling van ernstige IgE-gemedieerde allergische (voedsel)reacties bestaat de richtlijn Anafylaxie bij kinderen
- Voor de uitvoering van voedselprovocaties bij (IgE-gemedieerde) voedselallergie is de richtlijn Voedselprovocatie beschikbaar. In de module Diagnostiek bij IgE-gemedieerde koemelkallergie komt de vertaling naar de praktijk voor IgE-gemedieerde koemelkallergie aan de orde.
- Voor aanbevelingen over vroegintroductie van hoog-allergene voeding bij kinderen met een verhoogd risico op IgE-gemedieerde voedselallergie geldt het Standpunt Vroege introductie van hoog-allergene voeding bij zuigelingen ter preventie van voedselallergie
- Voor mild-matige niet-IgE-gemedieerde koemelkallergie gold tot nu toe de richtlijn Voedselovergevoeligheid van de jeugdgezondheidszorg (JGZ). Deze richtlijn wordt nu herzien in de clusterwerkgroep ‘Voeding en Groei’ van de JGZ. De herziene richtlijn wordt in 2026 verwacht.
- Diagnostiek van ernstige niet-IgE gemedieerde KMA, zoals FPIES vindt plaats in de tweede of derde lijn. Dit ziektebeeld wordt behandeld in de ‘Leidraad FPIES’ van de NVK.
- Voor huisartsen bestaat de NHG-Standaard ‘Voedselovergevoeligheid en coeliakie’ die in 2023 is herzien. Hierin worden zowel IgE- als niet-IgE gemedieerde voedselallergie besproken.
- Lactose-intolerantie is geen voedselallergie, maar is een voedselovergevoeligheid die afhankelijk is van de vertering van melksuikers in de darm. Hiervoor wordt verwezen naar bovengenoemde richtlijn van de JGZ en bovengenoemde NHG-Standaard.
Figuur 1. Verdeling van koemelkallergie in IgE- en niet-IgE gemedieerd, milde en ernstige allergieën. De huidige richtlijn gaat over IgE-gemedieerde koemelkallergie (rood omlijnd).
Onderscheid IgE- en niet-IgE-gemedieerde koemelkallergie in de praktijk
De klachten van IgE-gemedieerde koemelkallergie treden altijd op binnen 2 uur na inname van koemelkeiwit, en vaak zelfs al binnen 10 minuten. De klachten zijn specifiek en welomschreven en te relateren aan de mediatoren die vrijkomen uit mestcellen.
Tabel 1. Symptomen van IgE-gemedieerde koemelkallergie (gebaseerd op Santos, 2023)
|
Orgaansysteem |
Symptomen |
Orgaansysteem |
Symptomen |
|
Huid |
Jeuk Urticaria Angio-oedeem Erytheem
|
Gastro-intestinaal |
Jeuk in de mond Zwelling in de mond en farynx Misselijkheid en braken Diarree Buikpijn/krampen |
|
Respiratoir |
Rhinitis Hoesten Stridor (inspiratoir)/ wheezing (expiratoir) Moeite met slikken Dyspnoe Cyanose |
Cardiovasculair |
Bleek zien Zweten Hartkloppingen/ tachycardie Duizeligheid en collaps Hypotensie/ shock Bradycardie |
|
Oculair |
conjunctivitis |
Neurologisch |
Angstig, ‘sense of doom’ Gedragsverandering Apathisch/ lethargisch Bewustzijnsverlies |
|
Overig |
Rillerigheid |
||
IgE-gemedieerde koemelkallergie kan pas ontstaan na sensibilisatie. Sensibilisatie is de vorming van specifiek IgE (sIgE) tegen eiwitten in koemelk na het (eerste) contact met koemelk. Dit contact kan plaatsvinden in de darm, maar ook in de huid, nog voordat er inname van koemelk heeft plaatsgevonden (Stadermann, 2017). Er kan dus al een IgE-gemedieerde reactie plaatsvinden bij de eerste inname van koemelk.
IgE-gemedieerde koemelkallergie geeft consequente reacties, dus bij iedere blootstelling vindt er opnieuw een reactie plaats, mits de hoeveelheid die wordt ingenomen boven de reactiedrempel ligt. De ernst van de reactie kan variëren afhankelijk van de dosis die is ingenomen, eventueel aanwezige cofactoren (bijv. virale infecties, inspanning of astma (zie tabel 4 richtlijn Anafylaxie) en de allergeniciteit van het product. Met allergeniciteit wordt bedoeld dat de mate waarin de koemelkeiwitten een reactie van het immuunsysteem uitlokken, beïnvloed wordt door de bewerking van het product. Hoog- en langdurig verhitte koemelk in gebakken producten is bijvoorbeeld minder allergeen en wordt door een deel van de allergische kinderen verdragen [module Baked Milk].
Bij een niet-IgE-gemedieerde koemelkallergie treden de klachten meestal vertraagd op (tussen 2 en 48 uur na inname). Hierbij speelt IgE geen rol in de pathogenese. De oorzaak is nog onduidelijk, maar lijkt te maken te hebben met de ontwikkeling van de darm van het jonge kind (Fox, 2019; Zhang, 2021; Vandenplas, 2023). Deze vorm van koemelkallergie gaat meestal voorbij in de eerste levensjaren. Meestal leidt niet-IgE-gemedieerde koemelkallergie tot milde-matige klachten van de darm (onrust, veranderde ontlasting, toename van reflux en spugen). Er kan bij deze kinderen wel sensibilisatie (aantoonbaar IgE) zijn (vooral bijvoorbeeld kinderen met eczeem), maar IgE heeft geen relatie met de klachten. Specifiek IgE in bloed of een huidtest koemelk moet dus niet verricht worden als de anamnese past bij een niet-IgE gemedieerde koemelkallergie. Dit geeft alleen maar verwarring. Uitzondering hierop is een kind met eczeem dat langdurig koemelk heeft gemeden. Dan kan sensibilisatie bepaald worden om na te gaan hoe veilig een (thuis)introductie is.
Niet-IgE-gemedieerde koemelkallergie is vaak heel belastend voor het kind en ouders, maar leidt niet tot acute verslechtering. Uitzondering hierop is FPIES (food protein induced enterocolitis syndrome), dat gekenmerkt wordt door reacties met hevig braken die spoedeisend ingrijpen noodzakelijk kunnen maken (Leidraad FPIES). Binnen de niet-IgE gemedieerde koemelkallergie valt ook de allergische proctitis (FPIAP, food protein induced allergic proctocolitis), waarbij sprake is van bloedverlies in de ontlasting bij een verder goed groeiende en gedijende zuigeling. Als het kind hierbij zieker is of slecht groeit kan gedacht worden aan allergische colitis.
Bij sommige kinderen met niet-IgE-gemedieerde koemelkallergie die ook eczeem hebben, vlamt bij koemelkreacties ook het eczeem op. Dit is met goede eczeembehandeling (corticosteroïdzalven) te behandelen.
Eczeem op zichzelf (zonder andere verschijnselen) is geen uiting van koemelkallergie. Een koemelkvrij dieet is dus niet zinvol bij kinderen met alleen eczeem. Bovendien hebben kinderen met eczeem een verhoogd risico op het ontstaan van IgE-gemedieerde voedselallergie, en wordt voor pinda en ei vroegintroductie geadviseerd (Stadermann, 2017; Du Toit, 2016). In de module Preventie van koemelkallergie wordt uitgediept wat de invloed is van blootstelling of vermijding van koemelk in het eerste levensjaar bij borstgevoede kinderen.
Voor wie is deze richtlijn bedoeld?
Deze richtlijn is bestemd voor alle zorgverleners in de tweede en derde lijn die betrokken zijn bij de zorg voor kinderen met een IgE-gemedieerde koemelkallergie.
Voor patiënten
De meest voorkomende vorm van koemelkallergie is meestal niet ernstig. Hierbij gaat het om baby’s die van koemelk vooral klachten van de darmen krijgen (zoals onrustige darmen, veranderde ontlasting, ernstige reflux en soms spugen). Deze vorm van koemelkallergie noemen artsen tegenwoordig niet-IgE-gemedieerde koemelkallergie. Het is meestal niet ernstig, maar geeft wel veel zorgen en onrust in het gezin. Kinderen groeien hier in het algemeen overheen. Op Thuisarts.nl staat informatie in begrijpelijke taal voor (ouders van) kinderen met een niet IgE-gemedieerde voedselallergie:
- Ik denk dat mijn kind niet tegen bepaald voedsel kan
- Ik wil uitzoeken of mijn baby allergisch is voor melk
Ook op de website van de patiëntenorganisatie Stichting Voedselallergie is meer informatie te vinden:
Deze richtlijn gaat over een minder vaak voorkomende vorm van koemelkallergie, namelijk IgE-gemedieerde koemelkallergie. Dit is een vorm van koemelkallergie waarbij je heel snel – vaak al na 10 minuten – klachten krijgt als je koemelk hebt ingenomen. Die klachten kunnen door je hele lichaam optreden: jeuk, roodheid, het opzwellen van de huid of slijmvliezen, misselijk, braken, diarree, snotneus, het gevoel van een dichte keel, hoesten, moeite met ademhalen, bloeddrukdaling. Weinig kinderen hebben deze vorm van koemelkallergie, maar deze moet wel behandeld worden in het ziekenhuis. Een deel van de kinderen met deze allergie groeit er overheen, een ander deel blijft levenslang allergisch.
Hoe is de richtlijn tot stand gekomen?
Het initiatief voor deze richtlijn is afkomstig van de Nederlandse Vereniging voor Kindergeneeskunde (NVK). De richtlijn is opgesteld door een multidisciplinaire commissie met vertegenwoordigers vanuit de kinderartsen-allergologen, kinderartsen, diëtisten en verpleegkundig specialisten. De patiëntenvereniging Stichting Voedselallergie heeft geparticipeerd in de werkgroep. De Vereniging Artsen Jeugdgezondheidszorg Nederland is in de klankbordgroep betrokken geweest.
Status van de richtlijn
In 2024 zijn alle modules van de richtlijn herzien, omdat de scope is aangepast naar IgE-gemedieerde koemelkallergie (zie plaatsbepaling). De oude richtlijn uit 2012 beschreef het volledige veld van koemelkallergie en gebruikte de termen IgE-gemedieerd en niet-IgE-gemedieerd nog niet.
Het onderhoud van de richtlijn zal in de toekomst in het cluster Allergie plaatsvinden. Daarin zal jaarlijks de inhoud van de richtlijn worden beoordeeld voor de noodzaak tot herziening, en een prioritering worden aangebracht. Voor verdere informatie over het werken in clusters, zie Werkwijze.
Onderbouwing
- Baseggio Conrado A, Patel N, Turner PJ. Global patterns in anaphylaxis due to specific foods: A systematic review. J Allergy Clin Immunol. 2021 Dec;148(6):1515-1525.e3. doi: 10.1016/j.jaci.2021.03.048. Epub 2021 May 1. PMID: 33940057; PMCID: PMC8674817
- Fox A, Brown T, Walsh J, Venter C, Meyer R, Nowak-Wegrzyn A, Levin M, Spawls H, Beatson J, Lovis MT, Vieira MC, Fleischer D. An update to the Milk Allergy in Primary Care guideline. Clin Transl Allergy. 2019 Aug 12;9:40. doi: 10.1186/s13601-019-0281-8. PMID: 31413823; PMCID: PMC6689885.
- Santos AF, Riggioni C, Agache I, Akdis CA, Akdis M, Alvarez-Perea A, et al. EAACI guidelines on the diagnosis of IgE-mediated food allergy. Allergy. 2023 Dec;78(12): 3057-3076. doi: 10.1111/all.15902. Epub 2023 Oct 10. PMID: 37815205
- Schoemaker AA, Sprikkelman AB, Grimshaw KE, Roberts G, Grabenhenrich L, Rosenfeld L, Siegert S, Dubakiene R, Rudzeviciene O, Reche M, Fiandor A, Papadopoulos NG, Malamitsi-Puchner A, Fiocchi A, Dahdah L, Sigurdardottir ST, Clausen M, Stańczyk-Przyłuska A, Zeman K, Mills EN, McBride D, Keil T, Beyer K. Incidence and natural history of challenge-proven cow's milk allergy in European children--EuroPrevall birth cohort. Allergy. 2015 Aug;70(8):963-72. doi: 10.1111/all.12630. Epub 2015 May 18. PMID: 25864712.
- Stadermann M, Meijer Y, Klok T. Standpunt ‘Vroege introductie van hoog-allergene voeding bij zuigelingen ter preventie van voedselallergie’. Nederlandse Vereniging voor Kindergeneeskunde, 2017 Nov. Beschikbaar via: https://www.nvk.nl/over-nvk/vereniging/dossiers-en-standpunten/standpunt?componentid=25329677&tagtitles=Allergologie
- du Toit G, Tsakok T, Lack S, Lack G. Prevention of food allergy. J Allergy Clin Immunol. 2016 Apr;137(4):998-1010. doi: 10.1016/j.jaci.2016.02.005. PMID: 27059727.
- Vandenplas Y, Meyer R, Nowak-Wegrzyn A, Salvatore S, Venter C, Vieira MC. The Remaining Challenge to Diagnose and Manage Cow's Milk Allergy: An Opinion Paper to Daily Clinical Practice. Nutrients. 2023 Nov 13;15(22):4762. doi: 10.3390/nu15224762. PMID: 38004156; PMCID: PMC10675216.
- Zhang S, Sicherer S, Berin MC, Agyemang A. Pathophysiology of Non-IgE-Mediated Food Allergy. Immunotargets Ther. 2021 Dec 29;10:431-446. doi: 10.2147/ITT.S284821. PMID: 35004389; PMCID: PMC8721028.
Beoordelingsdatum en geldigheid
Publicatiedatum : 14-07-2025
Beoordeeld op geldigheid : 14-07-2025