Organisatie van zorg
Uitgangsvraag
Welke beleidsbeslissingen worden van het ziekenhuis verwacht ten aanzien van spoedingrepen?
Aanbeveling
Strategisch niveau
- Stel een ziekenhuis-breed protocol op voor de spoedpatiënt.
- Overweeg het instellen van een centraal planbureau voor Categorie 3 en 4 ingrepen. Waarbij transparant en efficiënt gebruik van resources wordt nagestreefd.
- Monitor het verwachte aantal spoedpatiënten om de OK-capaciteit te toetsen en te optimaliseren.
Tactisch niveau
- Plan in principe geen Categorie 3 en 4 ingrepen na 22.00 uur, in verband met werkdruk, tevredenheid en voldoening van de zorgverleners.
- Bereken als instelling welke organisatievorm voor spoedingrepen het meest passend is op basis van de patiëntvraag en de beschikbaarheid van personeel. Maak een gedragen keuze wat betreft de best passende aanpak bij een zorginstelling. Denk hierbij bijvoorbeeld aan:
- Het overdag beschikbaar houden van een of meerdere spoed-operatiekamers voor alle of enkele specialismen;
- Het gebruik maken van een “witte-vlekken-systematiek”;
- Het rekening houden met de ‘planbare’ spoedoperaties (Categorie 3-4), naast de ‘(hyper)acute’ spoedoperaties (Categorie 1-2).
- Maak een functionaris verantwoordelijk voor de handhaving van regels van het spoedprogramma en leg vast wie dit is. De functionaris dient een mandaat te hebben om beslissingen te maken.
Operationeel niveau
Stel duidelijke operationele planregels vast ten aanzien van de planning en prioritering van spoedpatiënten. Overweeg hierbij:
- De operationele planregels voor het prioriteren van spoedingrepen transparant te maken voor zorgverleners en patiënten.
- Spreek hierbij af wie verantwoordelijk is voor prioritering van het spoedprogramma.
- Beschrijf duidelijk hoe om te gaan als er twee patiënten met dezelfde categorie spoedingreep zijn aangemeld.
Overwegingen
Classificeren van spoed: samenvatting van de huidige situatie
Het is duidelijk dat de gestelde tijdslimieten van de diverse Categorieën (zie module ‘Classificatiesystemen’) ook consequenties hebben voor de organisatie van de zorg. Hoewel bij de meeste spoedingrepen gewacht kan worden totdat een operatiekamer beschikbaar wordt gemaakt (door bijvoorbeeld in te breken op een electief programma), dulden met name Categorie 1 (minuten) ingrepen geen tot weinig uitstel. In de praktijk wordt daarom veelal een fysieke ruimte gereserveerd voor deze per-acute ingrepen, waarbij een ad hoc team wordt samengesteld vanuit beschikbaar personeel. Afhankelijk van de grootte van het ziekenhuis, leert ervaring van de werkgroep dat het gemiddeld 30-60 minuten duurt voordat een operatiekamer beschikbaar komt voor een spoedprocedure.
Bij Categorie 2 (uren) ingrepen zullen de behandelaar, het operatieteam en de operatiekamer (tijdens en na kantoortijd) binnen een aantal uur beschikbaar moeten zijn. Deze ingrepen kunnen veelal niet naar een volgende dienst of ’s ochtends worden uitgesteld. Kortom, er geldt ook een verplichting tot bereikbaarheid ’s nachts indien ’s avonds wordt besloten tot opereren. Voor de organisatie van zorg moet een afweging worden gemaakt of bij oplopende wachttijd voor Categorie 2 ingrepen eventueel een acuut operatieteam kan worden ingezet, dat eigenlijk bedoeld is voor Categorie 1 ingrepen.
Categorie 3 (één dag) geeft wellicht moeilijkere eisen aan behandelaars en de organisatie van zorg, dan Categorie 1-2. Categorie 3 ingrepen dienen op korte termijn te worden uitgevoerd, maar liever niet ‘s nachts (zie module ‘Dedicated teams bij spoedoperaties’), terwijl het uitvoeren van de operatie tijdens de weekenddienst wel mogelijk moet zijn.
Hetzelfde kan gelden voor Categorie 4 (een week). De periode van onzekerheid met betrekking tot de planning dient zo kort mogelijk te zijn voor patiënten en zorgverleners. Patiënten in Categorie 3-4 lopen het risico dat de operatie steeds wordt uitgesteld op de spoedlijst omdat urgente(re) patiënten zich aanmelden. Er moeten goede afspraken in het ziekenhuis worden gemaakt over de consequenties van het overschrijden van de maximale wachttijden per categorie, toezeggingen die aan patiënten worden gedaan en dynamisch prioriteren van Categorie 3-4 spoedpatiënten. Het is namelijk moeilijk uit te leggen aan een patiënt dat deze na meerdere dagen (nuchter) wachten laat in de avond of nacht
moet worden geopereerd. Een schematisch overzicht is weergeven in Tabel 1.
De categorieën (zie Tabel 1) zijn opgesteld voor organisatorische doeleinden. Medische tijdsindicaties van patiënten kunnen hiervan afwijken (zie bijvoorbeeld module ‘Timing bij ongeplande sectio’), maar zullen altijd binnen een bepaalde organisatorische categorie vallen. De werkgroep stelt dat de ziekenhuizen die zich verplichten om zorg aan te bieden voor patiënten in Categorie 1-2, ook voldoende capaciteit beschikbaar dienen te behouden voor Categorie 3-4 ingrepen. Dit geldt zowel voor periodes van weinig vraag als tijdens piekuren. Zowel centralisatie als samenwerking in een regio kunnen hierbij een uitkomst bieden.
Tabel 1 Overzicht categorieën
|
Spoedclassificatie |
Maximale wachttijd |
Fysieke ruimte gereserveerd |
Team |
Opereren tijdens dienst |
|
Categorie 1 |
Direct |
Ja |
Soms acuut team, soms ad hoc samengesteld |
Ja |
|
Categorie 2 |
Spoedig |
Soms |
Ad hoc samengesteld, soms gebruikmakend van acuut team |
Ja |
|
Categorie 3 |
Semi spoed |
Nee |
Regulier team |
Ja, maar niet in de nacht |
|
Categorie 4 |
Gepland |
Nee |
Regulier team |
Nee |
Voor veel medisch specialistische ingrepen is het al gebruikelijk dat deze worden geconcentreerd in een beperkt aantal centra. Wetenschappelijke verenigingen hebben hierin een sturende rol. De cardio-thoracale chirurgie, neurochirurgie, transplantatiechirurgie (lever, pancreas, longen) en neonatale chirurgie is geconcentreerd georganiseerd. Adequate beschikbaarheid en bereikbaarheid van operatieteams voor spoedingrepen is van meerwaarde in deze centra.
Ondanks de erkenning dat volumenormen slechts een afgeleide kwaliteitsnorm zijn, wordt veelal toch gesteld dat de mortaliteit en morbiditeit bij hogere volumina zal afnemen (IZA, 2022; Zorginstituut, 2020). Door een groter volume is dure infrastructuur immers ook effectiever te benutten en kan schaars personeel doelmatiger worden ingezet. In de module ‘Schaalvergroting bij operatieve spoedingrepen’ van deze richtlijn wordt dit nader geëvalueerd. De volume discussie zal ongetwijfeld een rol gaan spelen bij het debat welke ziekenhuizen deze ingrepen kunnen en mogen gaan uitvoeren.
Voor de optimale inzet van operatieteams ten behoeve van de diverse urgentie categorieën is een goede planning en berekening van de te verwachten spoedstroom noodzakelijk. Hiervoor is belangrijk om duidelijk te maken wie voor deze planning verantwoordelijk is en op welke niveaus over deze planning moet worden beslist.
Positionering van beleidsbeslissingen in relatie tot de hiërarchische niveaus van planning
In de planning van curatieve zorg zijn drie niveaus (strategische, tactische, operationele) en twee subniveaus (offline, online) te onderscheiden (Hans, 2012; Hulshof, 2012). Zie Figuur 1 voor overwegingen qua besluitvorming die ten aanzien van spoedoperaties op de verschillende planningsniveaus kunnen gelden.
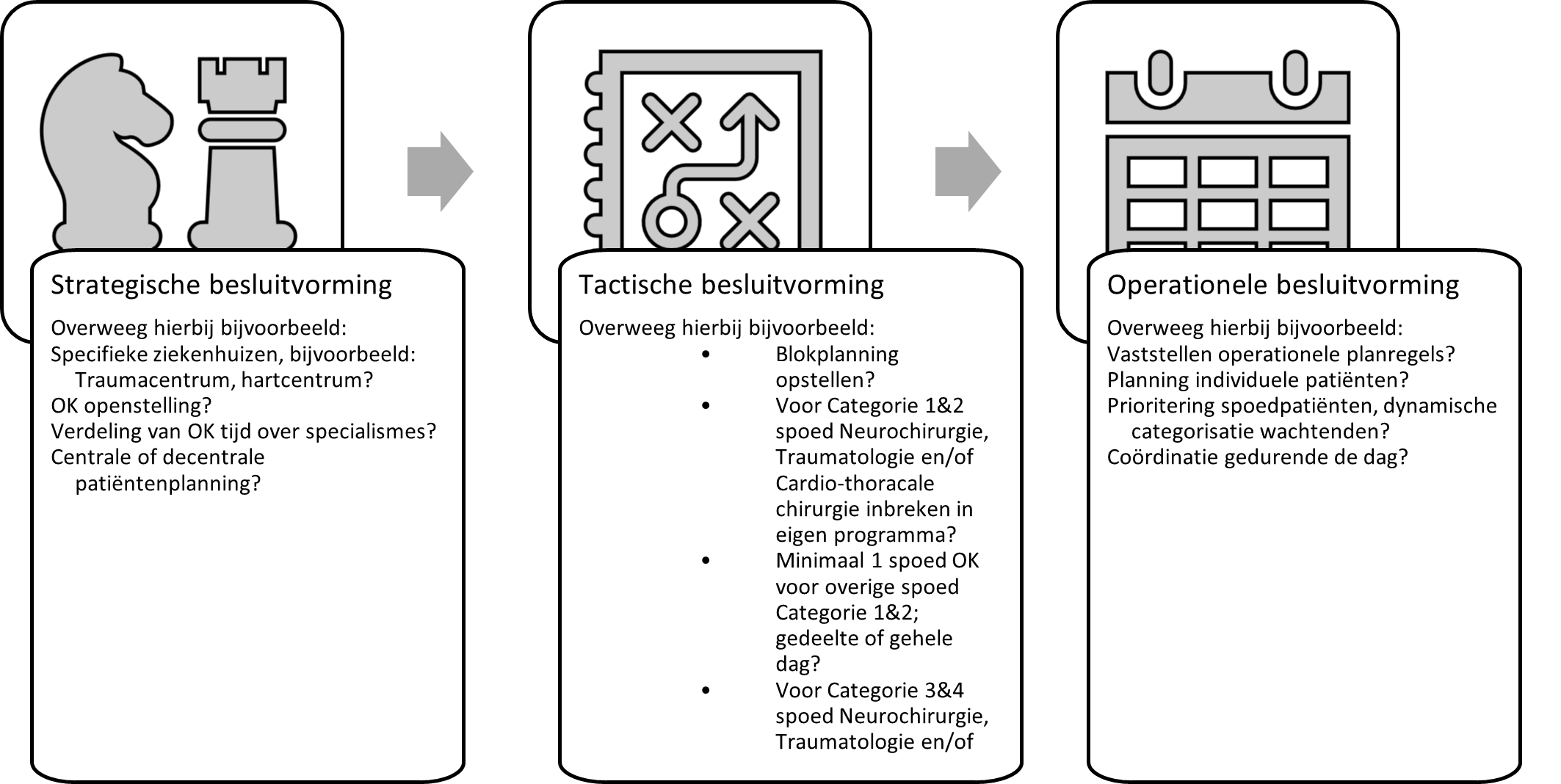 Figuur 1 Voorbeeld uitwerking qua besluitvorming ten aanzien van spoedoperaties op drie planningsniveaus.
Figuur 1 Voorbeeld uitwerking qua besluitvorming ten aanzien van spoedoperaties op drie planningsniveaus.
Besluitvorming op strategisch niveau
Strategische planning omvat in het chirurgische domein onder andere de dimensionering van het OK-complex en het vaststellen van de beschikbare capaciteit (zie Figuur 2). Het type ziekenhuis en de aanwezige specialismen zijn het gevolg van strategische keuzes en bepalen in grote mate de wijze van plannen op het tactische en operationele niveau. Een Level 1 traumacentrum vraagt immers een andere organisatie van spoedzorg dan een level 2 of level 3 traumacentrum. Het centraal of decentraal organiseren van de patiënten planning is een strategisch besluit, dat vergaande gevolgen heeft op met name de operationele (=individuele patiënten) planning.
Bij een centrale planning is er één planbureau (in UMC’s soms één planbureau per divisie) waar medewerkers voor alle snijdende specialismen de patiënten inplannen. Dit vereist een goede IT infrastructuur, hoog kennisniveau van medewerkers van verschillende specialismen en gestructureerde en volledige informatieoverdracht. Hoewel een centrale planning meestal vanuit efficiëntieoogpunt wordt opgezet, blijkt in de praktijk dat voor specialismen met een hoge mate van complexiteit veel specifieke kennis en een nauwe samenwerking tussen chirurg en planner vereist zijn. In deze gevallen is een decentrale planning wellicht passender.
Tactische planning betreft onder andere het toewijzen van operatietijd aan specialismen, dus het vaststellen van de blokplanning en de planning van spoedzorg. Hierbij gaat het niet over individuele patiënten, maar de organisatie van de spoedzorg voor patiëntengroepen als geheel. Groepen worden ingedeeld op basis van (sub-)specialismes en spoedclassificaties, vervolgens wordt gekeken naar de toewijzing van capaciteit (zowel infrastructuur, modaliteiten als personeel). Voor specialismen met relatief veel (>30%) semi-spoed operaties in Categorie 3-4 (zoals Neurochirurgie en Thoraxchirurgie), kan het interessant zijn om tijd vrij te houden in het reguliere OK-programma. Hoewel op het moment van vaststellen van het OK-programma vaak nog niet bekend is welke patiënten de lege plekken gaan opvullen, laat de praktijk zien dat een dergelijke toewijzing van capaciteit resulteert in minder afzeggingen, minder opereren tijdens de dienst, minder overleg over spoedpatiënten en een hogere productie (Zonderland, 2010; Zonderland, 2023).
Figuur 2 OK capaciteit uitgesplitst per hiërarchisch planningsniveau (gebaseerd op van Hoorn, 2007 en uitgebreid door Rob Vromans en Nikky Kortbeek, Rhythm B.V. en CHOIR onderzoeksgroep)
Besluitvorming op tactisch niveau
Voor Categorie 1-2 binnen de bijvoorbeeld Neurochirurgie is het, vanwege de hoge mate van specialisatie, gebruikelijk om in te breken in het OK-programma. Dit kan via een witte-vlekken-planning (van Oostrum, 2015), waarbij het aantal inbreekmomenten in het reguliere OK-programma maximaal wordt verspreid. Wel kunnen witte vlekken in het dagprogramma voor veel verstoring zorgen. Het wordt daarom aanbevolen dat overige specialismen minimaal één operatiekamer voor een dagdeel voor Categorie 1-2 vrijhouden. Voldoende capaciteit voor Categorie 3-4 spoedingrepen moet hierbij zeker niet uit het oog worden verloren. In de literatuur worden de voordelen en noodzaak van een aparte operatiekamer overdag voor algemene heelkunde, acute wervelkolomchirurgie, aangezichtstraumata, obstetrie en orthopedie beschreven (van Veen-Berkx, 2016). Ook in Nederland zijn er enkele grote centra die voor Categorie 1-2-3 ingrepen overdag een operatiekamer met operatieteam reserveren. Er is echter geen algemene formule voor het aantal benodigde operatieteams, OK-capaciteit of benodigde specialisten, omdat dit te specifiek per ziekenhuis afhankelijk is van het aantal ingrepen, type ingrepen en het gebruik van de electieve operatiecapaciteit. Bijvoorbeeld een afdeling Capaciteitsmanagement kan helpen met het bepalen van de benodigde capaciteit voor spoedoperaties.
Om de verdeling van de OK-capaciteit te toetsen en te optimaliseren, kan een Tactisch Planoverleg (TPO) worden georganiseerd. Hierbij kijkt het OK-management samen met de belangrijkste gebruikers, Anesthesiologie en adviseur capaciteitsmanagement, naar de volgende zaken:
- Afgelopen maand: Hoe is het gegaan, wat ging goed en wat kon beter? Hoe hebben de wachtlijsten zich ontwikkeld? Hoeveel capaciteit was beschikbaar? Hoe goed was de voorspelling?
- Huidige maand: Zijn er nog zaken die op korte termijn spelen ten aanzien van planning en capaciteit?
- Volgende maand: Welke aanpassingen op de blokplanning zijn nodig? Hoeveel operaties zijn al ingepland? Hoe verwachten we dat de wachtlijst zich ontwikkelt? Hoe ziet de beschikbare capaciteit eruit?
Hoewel veel ziekenhuizen één of meerdere TPO’s hebben ingesteld, zijn er weinig wetenschappelijke publicaties beschikbaar over dit onderwerp. Wel worden regelmatig seminars en conferenties georganiseerd door ziekenhuizen en adviesbureaus over dit onderwerp.
Besluitvorming op operationeel niveau
De operationele planning betreft de individuele patiënten planning, waarbij onderscheid wordt gemaakt in offline operationele planning (het plannen van individuele electieve patiënten) en online operationele planning (het bijsturen gedurende de dag zelf, bijvoorbeeld anticiperen op kortdurend ziekteverzuim en acute patiënten).
Het faciliteren van individuele spoedoperaties valt daarmee deels in het operationele online niveau (Categorie 1-2) en deels in het offline niveau (Categorie 3-4). Het vaststellen, implementeren en naleven van operationele planregels ten aanzien van de planning van individuele procedures en prioritering van spoedpatiënten om zeer lange wachttijden voor Categorie 3-4 patiënten te voorkomen zijn hierbij essentieel.
Gevolgen voor de organisatie: invloed van medisch specialisten in de besluitvorming
De invloed van zorgverleners in de besluitvorming rondom planningsprocessen beperkt zich meestal tot individuele patiënten planning (het operationele niveau). De organisatie van deze planning (het tactische niveau) is op de langere termijn minstens zo belangrijk, om een goed functionerend ziekenhuis, kwaliteit van zorg, toegankelijkheid voor patiënten en goede werkomstandigheden voor medewerkers te realiseren. Betrokkenheid van zorgverleners bij het tactische niveau lijkt dus essentieel. Hierbij verdienen drie zaken de aandacht:
1. Kennis van planning en capaciteitsmanagement bij medisch specialisten vergroten.
Er zijn verschillende mogelijkheden voor nascholing op dit gebied. Ook bieden de reeds genoemde artikelen (Hans, 2012; Hulshof, 2012) een goede basis om mee te starten.
2. Bewustzijn van organisatorische beslissingen t.a.v. planning en actief zitting nemen in deze gremia.
In Europa is Nederland koploper op het gebied van capaciteitsmanagement en -planning. Veel ziekenhuizen hebben tegenwoordig een afdeling Capaciteitsmanagement, al dan niet met een centraal georganiseerde operatieplanning. Dergelijke afdelingen adviseren bijvoorbeeld ook het OK-management over de verdeling van operatietijd en hoe het beleid is ten aanzien van spoedoperaties. Besluitvorming vindt vaak plaats in het TPO. Ook de OK-commissie is hiervoor een geschikt gremium.
3. Bewustzijn van op welk planningsniveau gehandeld moet worden (individuele patiënt of een patiëntengroep).
Het ad hoc organiseren van spoedzorg voor individuele patiënten kan zeer tijdrovend en inefficiënt zijn. Oplossingen hiervoor worden doorgaans gezocht in de dagelijkse (operationele) planning, maar liggen meestal op het tactische planningsniveau (zie bijvoorbeeld Zonderland, 2023).
Waarden en voorkeuren van patiënten (en evt. hun verzorgers)
Voor patiënten is het vooral belangrijk dat er duidelijke en eenduidige informatie beschikbaar is indien sprake is van een acute spoedingreep. Hierbij zijn frequente updates zeer gewenst. Er moet voldoende aandacht zijn voor verwachtingsmanagement, waarbij duidelijke communicatie cruciaal is. Daarnaast dient er begrip te zijn voor cultuurverschillen en oplopende stress bij patiënten en naasten.
Kosten (middelenbeslag)
Gezien de vele nuances die het beleid ten aanzien van spoedingrepen kenmerken, is het niet mogelijk om een exacte kwantificering van de bijkomende kosten te geven. In het algemeen geldt dat een goed doordachte organisatie op alle hiërarchische planningsniveaus, met bijbehorende doorrekening, efficiënt gebruik van capaciteit en dus lagere kosten in de hand werkt.
Aanvaardbaarheid, haalbaarheid en implementatie
Beschikbaar en bereikbaar in avond en nacht
Het optimaal benutten van capaciteit wordt in sommige ziekenhuizen gezien als een 24 uurseconomie waarin nacht en dag gelijk zijn. Echter blijkt dat ‘s nachts opereren wel efficiënt is, maar niet altijd van even goede kwaliteit (Cortegiani, 2019).
Het werken in avond- en nachturen wordt over het algemeen ervaren als zowel fysiek als sociaal belastend. Meerdere studies laten zien dat een aparte spoedkamer van een halve werkdag een afname toont in het aantal operaties na 22.00 uur, met een positieve invloed op het werkplezier (Stupart, 2013; Parasyn, 2009; Lovett & Katchburian, 1999; Barlow, 1993; Helewa, 2012). Uiteraard is het noodzakelijk om duidelijke afspraken te maken wie de spoedingrepen coördineert en bij moeilijkheden de beslissing neemt. Toepassing en evaluatie van de randvoorwaarden van de Categorieën 1-4 blijft nodig. Hierbij kan monitoring veel inzicht geven in de haalbaarheid en opvolging van het classificatiesysteem. De werkgroep adviseert dat ziekenhuizen het moment van aanmelden tot het moment van aanvang op de operatiekamer registeren.
Groot in vergelijking met klein specialisme
In de literatuur en binnen eerder geformuleerde strategische paradigma's worden beslissingen frequent genomen op basis van keuzes van de hoofdgebruikers van het OK-complex (zoals bijvoorbeeld chirurgie, gynaecologie, orthopedie). Kleinere disciplines (zoals bijvoorbeeld Mondziekten, Kaak- en Aangezichtschirurgie, Keel-, Neus- en Oorheelkunde en Oogheelkunde) hebben niet elke dag een operatiekamer beschikbaar. Voor deze disciplines is een meer gepersonaliseerde benadering gewenst. Een 'witte-vlekken-principe' is bij beperkte OK-tijd in praktijk niet haalbaar. Daarnaast kan het voor deze disciplines lastiger zijn een specialist vrij te spelen, omdat er simpelweg minder op de werkvloer aanwezig zijn, waardoor taken niet of slecht gedelegeerd kunnen worden. Voor deze specifieke groep is het gewenst om een strategie te implementeren die rekening houdt met deze specifieke uitdagingen.
Patiëntvraag
De integriteit van een keten wordt gedicteerd door de meest kwetsbare component ervan. Daarom is het essentieel om alle aspecten die effect hebben op de OK-capaciteit kritisch te belichten.
Voor een spoedoperatie is het noodzakelijk dat een klinisch- of intensive care- bed beschikbaar is. Bij ernstig zieke patiënten is soms postoperatieve intensive care opname belangrijk. Bij een postoperatieve intensive care indicatie, acht de werkgroep het belangrijk dat soms reeds preoperatief een intensive care arts wordt geconsulteerd om zo vroeg mogelijk te starten met de behandeling en het eventueel beschikbaar houden/maken van een IC-bed. Helaas zijn personele problemen in de zorg de orde van dag, wat de nodige uitdagingen geeft. De tekorten hebben significante repercussies op de hele keten van spoedzorg.
Het minimaliseren van de verblijfsduur rondom een spoedprocedure heeft een positief effect op de optimalisatie van de capaciteit van het beddenhuis. Door te anticiperen op de te verwachten spoedoperaties (Categorie 3-4) middels specifieke ‘planbare spoedslots’ te reserveren, kan men voor 60-80% van het aanbod de opnamecapaciteit efficiënter benutten. Op basis van regionale analyses en praktijkervaring, lijkt een reductie in opnameduur van tot 80% haalbaar. Hierbij overwegende dat letsels het toelaten dat patiënten thuis op de operatie kunnen wachten en via ‘Same Day Admission’ profiteren van een specifiek gereserveerde spoedoperatieplek. Door de ‘geplande delay’ weet de patiënt waar hij/zij aan toe is. Tevens zal dit de uitstroom-snelheid bevorderen. Enerzijds omdat geplande operaties veelal leiden tot een korter operatieduur en sneller herstel. Anderzijds wordt het in theorie beter mogelijk om de uitstroom af te stemmen met andere faciliteiten (zoals thuiszorg, verpleeghuizen, revalidatiecentra). Hiermee wordt de kans kleiner dat bij een toename van spoedingrepen er eventuele consequenties zijn voor de voortgang van electieve operaties. Een holistische optimalisatie van de gehele ketensamenwerking kan resulteren in aanzienlijke verbeteringen, waardoor toegang tot hoogwaardige spoedzorg geborgd blijft en mogelijk wordt versterkt.
Onderbouwing
In 2020 is het Kwaliteitskader Spoedzorgketen door het Zorginstituut vastgesteld en opgenomen in het Register (Zorginstituut, 2020). Het Kwaliteitskader beschrijft hoe partijen in de zorg met elkaar samenwerken om iedere patiënt met een spoedzorgvraag goede kwaliteit van zorg te bieden, 24 uur per dag en 7 dagen per week. Hierin staan ook de minimale vereisten voor de (regionale) organisatie van spoedzorg. Het bevat normen en aanbevelingen voor de verschillende stappen in de spoedzorgketen (melding, triage, zorgcoördinatie, diagnostiek, behandeling, coördinatie uitstroom). Het Kwaliteitskader is een landelijk kader met ruimte voor ontwikkeling en regionale invulling. Met betrekking tot de spoedeisende behandelingen wordt echter alleen algemeen beschreven dat “als bij de diagnostiek of behandeling in het ziekenhuis blijkt dat de patiënt zorg nodig heeft van een ander specialisme of in een ander ziekenhuis, zorgt de behandelend zorgverlener dat de patiënt snel alsnog de zorg op de juiste plaats ontvangt” (Zorginstituut, 2020).
In deze module wordt de impact van de andere modules in deze richtlijn op de organisatie in het ziekenhuis beschreven. Deze module beoogt adviezen te formuleren om de planning en organisatie van spoedoperaties binnen het ziekenhuis te optimaliseren. Hier staan goede kwaliteit van zorg en hoge toegankelijkheid voor de patiënt, kostenefficiëntie voor het ziekenhuis, gelijkmatige werkdruk en beperken van overwerk voor medewerkers in gezamenlijkheid voorop. Deze module beschrijft consequenties van het leveren van spoedzorg voor de infrastructuur van de organisatie op strategisch, tactisch en operationeel niveau. Hiervoor is bewust gekozen omdat met name de besluitvorming rondom capaciteit voor de uitvoering van spoedingrepen grotendeels buiten de operatiekamers plaatsvindt.
Er is geen systematische search in de literatuur uitgevoerd, omdat het niet de verwachting was dat onderzoek beschikbaar is die de uitgangsvraag direct beantwoordt. Wel is in de afgelopen jaren in Nederland onderzoek gedaan naar planning van operaties en het faciliteren van spoedoperaties in deze planning. Inzichten uit dit onderzoeksgebied worden in de overwegingen toegelicht en verwerkt in de aanbevelingen. Samengevat is de uitgangsvraag beantwoordt met behulp van 1) expert opinion en expertise van de werkgroep, 2) documenten van gezondheidszorg organisaties, wetenschappelijke verenigingen en (semi) overheidsinstellingen, 3) consensus artikelen, en 4) bestaande afspraken met betrekking tot de inrichting van zorg in Nederland.
- Bodenheimer T, Sinsky C. From triple to quadruple aim: care of the patientrequires care of the provider. Ann Fam Med. 2014 Nov-Dec;12(6):573-6.
- Cortegiani A, Gregoretti C, Neto AS, Hemmes SNT, Ball L, Canet J, Hiesmayr M, Hollmann MW, Mills GH, Melo MFV, Putensen C, Schmid W, Severgnini P, Wrigge H, Gama de Abreu M, Schultz MJ, Pelosi P; LAS VEGAS Investigators, the PROVE Network, and the Clinical Trial Network of the European Society of Anaesthesiology. Association between night-time surgery and occurrence of intraoperative adverse events and postoperative pulmonary complications. Br J Anaesth. 2019 Mar;122(3):361-369. doi: 10.1016/j.bja.2018.10.063. Epub 2019 Feb 8. PMID: 30770054.
- Hans EW, van Houdenhoven M, Hulshof PJH (2012) A framework for healthcare planning and control. In: Hall R (eds.) Handbook of healthcare system scheduling. International Series in Operations Research & Management Science, vol 168. Springer, Boston, MA
- Hulshof PJH, Kortbeek N, Boucherie RJ et al. (2012) Taxonomic classification of planning decisions in health care: a structured review of the state of the art in OR/MS. Health Systems 1:129-175
- Cortegiani A, Gregoretti C, Neto AS, Hemmes SNT, Ball L, Canet J, Hiesmayr M, Hollmann MW, Mills GH, Melo MFV, Putensen C, Schmid W, Severgnini P, Wrigge H, Gama de Abreu M, Schultz MJ, Pelosi P; LAS VEGAS Investigators, the PROVE Network, and the Clinical Trial Network of the European Society of Anaesthesiology. Association between night-time surgery and occurrence of intraoperative adverse events and postoperative pulmonary complications. Br J Anaesth. 2019 Mar;122(3):361-369. doi: 10.1016/j.bja.2018.10.063. Epub 2019 Feb 8. PMID: 30770054.van Oostrum J, van Houdenhoven M, Wullink G et al. (2006) Hoge OK benutting en minder afgevallen patienten door cyclisch plannen. In: M. van Houdenhoven & A.F. van Hoorn & C.J. Kalkman & G. Kazemier (Eds.), Benchmarking OK - Leren van elkaar. Springer Verlag, Baarn/Leusden, pp. 113-120. ISBN 9789078122036
- van Veen-Berkx E (2016) Benchmarking Operating Room Performance in Dutch University Medical Centers. PhD Thesis Vrije Universiteit Amsterdam https://research.vu.nl/en/publications/benchmarking-operating-room-performance-in-dutch-university-medic
- Zonderland ME, Boucherie RJ, Litvak N, Vleggeert-Lankamp CLAM (2010) Planning and Scheduling of Semi-Urgent Surgeries. Health Care Management Science 13(3):256-267
- Zonderland ME, Gudmundsdottir G, Juul N, Bjerregaard C, Schulz Larsen K, von Oettingen G. Allocating operating room capacity to non-elective neurosurgical patients improves access and safety for elective patients at Aarhus University Hospital. Br J Neurosurg. 2023 Jul 5:1-7. doi: 10.1080/02688697.2023.2228916. Epub ahead of print. PMID: 37403673.
- Zorginstituut, 2020. Kwaliteitskader Spoedzorgketen - Landelijke afspraken over de organisatie van en eisen aan de Spoedzorgketen. Gepubliceerd op 17 januari 2020. Link: https://www.zorginzicht.nl/kwaliteitsinstrumenten/spoedzorgketen-kwaliteitskader
- Hoorn, A. van, Wullink, G., Oostrum, J. van, Houdenhoven, M. van, Kazemier, G. (2007). Benutting? Eenduidige indicatoren voorkomen spraakverwarring. https://www.medischcontact.nl/default-tonen-op/amgate_6059_138_tich_r192836355444003.doc
Beoordelingsdatum en geldigheid
Publicatiedatum : 22-05-2025
Beoordeeld op geldigheid : 04-09-2024
Algemene gegevens
De ontwikkeling/herziening van deze richtlijnmodule werd ondersteund door het Kennisinstituut van de Federatie Medisch Specialisten (www.demedischspecialist.nl/kennisinstituut) en werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS). De financier heeft geen enkele invloed gehad op de inhoud van de richtlijnmodule.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijnmodule is in 2021 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen (zie hiervoor de Samenstelling van de werkgroep) die betrokken zijn bij de zorg voor patiënten die patiënten die in een ziekenhuis een spoedingreep moeten ondergaan.
Werkgroep
- Dhr. dr. P.H.W. (Pieter) Lubbert, chirurg, NVvH (voorzitter)
- Dhr. dr. H. (Hilko) Ardon, neurochirurg, NVvN
- Dhr. dr. L.F.M. (Ludo) Beenen, radioloog, NVvR
- Dhr. drs. V.A. (Victor) van Bochove, intensivist, NVIC
- Mevr. prof. dr. M.A. (Marja) Boermeester, gastro-intestinale / oncologisch chirurg, NVvH
- Dhr. dr. E.M. (Eelke) Bos, neurochirurg, NVvN
- Mevr. N.H.B.C. (Nicole) Dreessen, Afdelingshoofd OK, LVO
- Dhr. prof. dr. L. (Leander) Dubois, MKA-chirurg, NVMKA
- Dhr. drs. P.G. (Peter) van Etten, oogarts, NOG
- Dhr. drs. A.J.P. (Peter) Joosten, orthopedisch chirurg, NOV
- Dhr. dr. S.V. (Steven) Koenen, gynaecoloog, NVOG
- Dhr. dr. R.A.F. (Rob) de Lind van Wijngaarden, cardio-thoracaal chirurg, NVThorax
- Mevr. dr. E.C. (Lise) van Turenhout, anesthesioloog, NVA
- Dhr. drs. M.P.M. (Martijn) Verhagen, AIOS Spoedeisende Geneeskunde, NVSHA
- Mevr. E.C. (Esen) Doganer, beleids/projectmedewerker, K&Z (tot maart 2023)
- Mevr. A. (Anne) Swinkels, beleids/projectmedewerker, K&Z (tussen maart 2023 tot september 2023)
- Mevr. M. (Marjolein) Jager, beleids/projectmedewerker, K&Z (vanaf september 2023)
Klankbordgroep
- Dhr. dr. P.M. (Peter-Paul) Willemse, uroloog, NVU
- Mevr. dr. ir. M.E. (Maartje) Zonderland, directeur Zonderland & Van Zeijl
Met ondersteuning van:
- Mevr. dr. C.T.J. (Charlotte) Michels, adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- Mevr. drs. E.R.L. (Evie) Verweg, junior adviseur, Kennisinstituut van de Federatie Medisch Specialisten
Belangenverklaringen
De Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of zij in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatiemanagement) hebben gehad. Gedurende de ontwikkeling of herziening van een module worden wijzigingen in belangen aan de voorzitter doorgegeven. De belangenverklaring wordt opnieuw bevestigd tijdens de commentaarfase.
Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van de Federatie Medisch Specialisten.
|
Werkgroep |
Functienaam en werkgever |
Nevenfunctie |
Gemelde belangen |
Ondernomen actie |
|
Pieter Lubbert (voorzitter) |
Chirurg, Heelkunde Friesland |
Bestuurslid Heelkunde Friesland Groep |
Geen |
Geen restrictie |
|
Eelke Bos |
Neurochirurg, ErasmusMC |
Geen |
*Consultant voor Brainlab A.G. (www.brainlab.com). *Co-PI van de BMP4 Fase 1 studie gefinancierd door Stemgen. |
Geen restrictie |
|
Hilko Ardon |
Neurochirurg, Jeroen Bosch Ziekenhuis |
*Voorzitter van de Kwaliteitscommissie van de NVvN *Bestuurslid van de NVvN |
Geen |
Geen restrictie |
|
Leander Dubois |
*MKA chirurg, AmsterdamUMC en St. Antonius ziekenhuis. *Hoogleraar Maxillofaciale Traumatologie, Universiteit van Amsterdam |
Aandeelhouder P MED (start-up tandheelkundige implantaten; eind 2023 failliet) |
Niet conflicterend met inhoud richtlijn: *Advieswerkzaamheden aangaande ontwikkelingen osteosynthesemateriaal voor Stryker, KLS Martin en navigatie apparatuur voor Brainlab. *Onderzoek naar begrip van natuurlijke adaptieprocessen heeft geleid tot meer conservatieve benadering van orbita fracturen en collum mandibulae fracturen. Hierdoor worden tijdstip van diagnose en tijdstip van indicatie uit elkaar getrokken. Verhogen voorspelbaarheid complexe traumatische reconstructies door inzet technologie. Dit kan resulteren in delay van interventie. |
Geen restrictie |
|
Lise van Turenhout |
Anesthesioloog, UMC Utrecht |
Geen |
*Adviserende rol in onderzoek naar mogelijkheden om energie te besparen door aanpassing van (het gebruik van) de luchtbeheersysteem op de operatiekamercomplexen in Nederland. *Aanpassingen aan deze richtlijn kan gevolgen hebben voor de manier waarop in het dagelijks werk omgegaan wordt met de organisatie van spoedgevallen, ook op mijn werkplek. Voor zover ik kan overzien leidt dat niet tot intellectueel gewin, ook niet voor mijn werkgever |
Geen restrictie |
|
Ludo Beenen |
Radioloog, AmsterdamUMC |
Geen |
Geen |
Geen restrictie |
|
Marja Boermeester |
Hoogleraar Chirurgie van abdominale infecties, AmsterdamUMC |
Geen |
*KCI/3M, Johnson&Johnson, New Compliance *Research in darmfalen, CAWR, POWI, abdominale infecties. |
Geen restrictie |
|
Martijn Verhagen |
AIOS Spoedeisende Hulp, Meander MC |
Geen |
Geen |
Geen restrictie |
|
Nicole Dreessen |
Afdelingshoofd OK, Zuyderland MC |
Voorzitter LVO (Landelijke Vereniging van operatieassistenten) |
Geen |
Geen restrictie |
|
Peter Joosten |
Orthopedisch chirurg, Amphia Ziekenhuis |
Geen |
Geen |
Geen restrictie |
|
Peter van Etten |
Oogarts, vitreoretinale chirurgie, Retina Operatie Centrum, locatie Utrecht |
Initiatiefnemer nascholingsplatform Oogheelkunde UpToDate |
Geen |
Geen restrictie |
|
Rob de Lind van Wijngaarden |
Cardiothoracaal chirurg, AmsterdamUMC |
Geen |
Geen |
Geen restrictie |
|
Steven Koenen |
Gynaecoloog, ETZ |
*Voorzitter Koepel Kwaliteit NVOG *Incidenteel juridisch expertisewerk |
Geen |
Geen restrictie |
|
Victor van Bochove |
Intensivist, Franciscus Gasthuis & Vlietland |
*PCCS instructuur, NVIC (betaald) *MFCK arts (betaald) *Waarnemer via ICS, incidenteel (betaald) *Echo instructuur, NVIC (betaald) |
Geen |
Geen restrictie |
|
Esen Doganer (verlof) |
Junior Projectmanager en beleidsmedewerker, Stichting Kind en Ziekenhuis |
Geen |
Geen |
Geen restrictie |
|
Marjolein Jager |
Junior beleids- en projectmedewerker, Stichting Kind en Ziekenhuis |
Begeleider C bij Sherpa, betaald (3 contracturen) |
Geen |
Geen restrictie |
|
Anne Swinkels |
Junior Projectmanager en beleidsmedewerker, Stichting Kind en Ziekenhuis |
Geen |
Geen |
Geen restrictie |
|
|
|
|
|
|
|
Klankbordgroep |
Functienaam en werkgever |
Nevenwerkzaamheden |
Persoonlijke Financiële Belangen |
|
|
Peter-Paul Willemse |
Uroloog, UMC Utrecht |
EAU Senior associate |
*Partner: kinderlongarts Erasmus MC. *PRAISE-U consortium. Beiden irrelevant voor deze richtlijn. |
Geen restrictie |
|
Maartje Zonderland |
Directeur/eigenaar Zonderland & Van Zeijl |
Senior onderzoeker Universiteit Twente (0 aanstelling) Onderzoek op het gebied van zorglogistiek, capaciteitsmanagement en planning. Begeleiding van afstudeerders en promovendi. |
*Directeur/eigenaar Zonderland & Van Zeijl. Wij ondersteunen zorginstellingen, waaronder ziekenhuizen, bij het analyseren en oplossen van complexe planningsvraagstukken. *Ik ben op dit onderwerp één van de experts in Nederland en heb hierover ook gepubliceerd in wetenschappelijke tijdschriften. Wellicht dat meer mensen mij zo leren kennen. |
Geen restrictie |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door onder andere deelname in de werkgroep, deelname aan de invitational conference. De verkregen input is meegenomen bij het opstellen van de uitgangsvragen, de keuze voor de uitkomstmaten en bij het opstellen van de overwegingen. De conceptrichtlijn is tevens voor commentaar voorgelegd aan de Stichting Kind en Ziekenhuis en de eventueel aangeleverde commentaren zijn bekeken en verwerkt.
Kwalitatieve raming van mogelijke financiële gevolgen in het kader van de Wkkgz
Bij de richtlijn is conform de Wet kwaliteit, klachten en geschillen zorg (Wkkgz) een kwalitatieve raming uitgevoerd of de aanbevelingen mogelijk leiden tot substantiële financiële gevolgen. Bij het uitvoeren van deze beoordeling zijn richtlijnmodules op verschillende domeinen getoetst (zie het stroomschema op de Richtlijnendatabase).
Uit de kwalitatieve raming blijkt dat er waarschijnlijk geen substantiële financiële gevolgen zijn, zie onderstaande tabel.
Module |
Uitkomst raming |
Toelichting |
|
Organisatie van zorg |
Geen financiële gevolgen |
Hoewel uit de toetsing volgt dat de aanbevelingen breed toepasbaar zijn (>40.000 patiënten), volgt dat het overgrote deel van de zorgaanbieders en zorgverleners al aan deze norm voldoet en het geen nieuwe manier van zorgverlening of andere organisatie van zorgverlening betreft, het geen toename in het aantal in te zetten voltijdsequivalenten aan zorgverleners betreft en het geen wijziging in het opleidingsniveau van zorgpersoneel betreft. Er worden daarom geen financiële gevolgen verwacht. |
Werkwijze
AGREE
Deze richtlijnmodule is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010).
Knelpuntenanalyse en uitgangsvragen
Tijdens de voorbereidende fase inventariseerde de werkgroep de knelpunten in de spoedzorg. De werkgroep beoordeelde de aanbeveling(en) uit de eerdere richtlijnmodules. Tevens zijn er knelpunten aangedragen tijdens de invitational conference (dd. 21-03-2023). Een verslag hiervan is opgenomen in de bijlage. Op basis van de uitkomsten van de knelpuntenanalyse zijn door de werkgroep concept-uitgangsvragen opgesteld en definitief vastgesteld.
Enquête
Als onderdeel van deze herziening heeft de werkgroep een enquête uitgezet (dd. 26 juni 2023). Met deze enquête wilde de werkgroep inventariseren wat er in de klinische praktijk gewenst is over de landelijke spoedlijsten. Hierbij is input van OK (programma)coördinatoren en wetenschappelijke verenigingen zeer gewenst. Een verslag van de resultaten is opgenomen in de bijlage.
Herziening spoedlijsten
Daarnaast zijn alle betrokken wetenschappelijke verenigingen schriftelijk gevraagd (november 2023) naar eventuele optimalisaties van de spoedlijsten behorende bij de richtlijn Beleid rondom spoedoperaties.
Uitkomstmaten
Na het opstellen van de zoekvraag behorende bij de uitgangsvraag inventariseerde de werkgroep welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. Hierbij werd een maximum van acht uitkomstmaten gehanteerd. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang bij de besluitvorming rondom aanbevelingen, als cruciaal (kritiek voor de besluitvorming), belangrijk (maar niet cruciaal) en onbelangrijk. Tevens definieerde de werkgroep tenminste voor de cruciale uitkomstmaten welke verschillen zij klinisch (patiënt) relevant vonden.
Methode literatuursamenvatting
Een uitgebreide beschrijving van de strategie voor zoeken en selecteren van literatuur is te vinden onder ‘Zoeken en selecteren’ onder Onderbouwing. Indien mogelijk werd de data uit verschillende studies gepoold in een random-effects model. Review Manager 5.4 werd gebruikt voor de statistische analyses. De beoordeling van de kracht van het wetenschappelijke bewijs wordt hieronder toegelicht.
Beoordelen van de kracht van het wetenschappelijke bewijs
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/). De basisprincipes van de GRADE-methodiek zijn: het benoemen en prioriteren van de klinisch (patiënt) relevante uitkomstmaten, een systematische review per uitkomstmaat, en een beoordeling van de bewijskracht per uitkomstmaat op basis van de acht GRADE-domeinen (domeinen voor downgraden: risk of bias, inconsistentie, indirectheid, imprecisie, en publicatiebias; domeinen voor upgraden: dosis-effect relatie, groot effect, en residuele plausibele confounding).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, redelijk, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie, in het bijzonder de mate van zekerheid dat de literatuurconclusie de aanbeveling adequaat ondersteunt (Schünemann, 2013; Hultcrantz, 2017).
|
GRADE |
Definitie |
|
Hoog |
|
|
Redelijk |
|
|
Laag |
|
|
Zeer laag |
|
Bij het beoordelen (graderen) van de kracht van het wetenschappelijk bewijs in richtlijnen volgens de GRADE-methodiek spelen grenzen voor klinische besluitvorming een belangrijke rol (Hultcrantz, 2017). Dit zijn de grenzen die bij overschrijding aanleiding zouden geven tot een aanpassing van de aanbeveling. Om de grenzen voor klinische besluitvorming te bepalen moeten alle relevante uitkomstmaten en overwegingen worden meegewogen. De grenzen voor klinische besluitvorming zijn daarmee niet één op één vergelijkbaar met het minimaal klinisch relevant verschil (Minimal Clinically Important Difference, MCID). Met name in situaties waarin een interventie geen belangrijke nadelen heeft en de kosten relatief laag zijn, kan de grens voor klinische besluitvorming met betrekking tot de effectiviteit van de interventie bij een lagere waarde (dichter bij het nuleffect) liggen dan de MCID (Hultcrantz, 2017).
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk en worden meegewogen, zoals aanvullende argumenten uit bijvoorbeeld de biomechanica of fysiologie, waarden en voorkeuren van patiënten, kosten (middelenbeslag), aanvaardbaarheid, haalbaarheid en implementatie. Deze aspecten zijn systematisch vermeld en beoordeeld (gewogen) onder het kopje ‘Overwegingen’ en kunnen (mede) gebaseerd zijn op expert opinion. Hierbij is gebruik gemaakt van een gestructureerd format gebaseerd op het evidence-to-decision framework van de internationale GRADE Working Group (Alonso-Coello, 2016a; Alonso-Coello 2016b). Dit evidence-to-decision framework is een integraal onderdeel van de GRADE methodiek.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen, en een weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk (Agoritsas, 2017; Neumann, 2016). De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen. De werkgroep heeft bij elke aanbeveling opgenomen hoe zij tot de richting en sterkte van de aanbeveling zijn gekomen.
In de GRADE-methodiek wordt onderscheid gemaakt tussen sterke en zwakke (of conditionele) aanbevelingen. De sterkte van een aanbeveling verwijst naar de mate van zekerheid dat de voordelen van de interventie opwegen tegen de nadelen (of vice versa), gezien over het hele spectrum van patiënten waarvoor de aanbeveling is bedoeld. De sterkte van een aanbeveling heeft duidelijke implicaties voor patiënten, behandelaars en beleidsmakers (zie onderstaande tabel). Een aanbeveling is geen dictaat, zelfs een sterke aanbeveling gebaseerd op bewijs van hoge kwaliteit (GRADE gradering HOOG) zal niet altijd van toepassing zijn, onder alle mogelijke omstandigheden en voor elke individuele patiënt.
|
Implicaties van sterke en zwakke aanbevelingen voor verschillende richtlijngebruikers |
||
|
|
Sterke aanbeveling |
Zwakke (conditionele) aanbeveling |
|
Voor patiënten |
De meeste patiënten zouden de aanbevolen interventie of aanpak kiezen en slechts een klein aantal niet. |
Een aanzienlijk deel van de patiënten zouden de aanbevolen interventie of aanpak kiezen, maar veel patiënten ook niet. |
|
Voor behandelaars |
De meeste patiënten zouden de aanbevolen interventie of aanpak moeten ontvangen. |
Er zijn meerdere geschikte interventies of aanpakken. De patiënt moet worden ondersteund bij de keuze voor de interventie of aanpak die het beste aansluit bij zijn of haar waarden en voorkeuren. |
|
Voor beleidsmakers |
De aanbevolen interventie of aanpak kan worden gezien als standaardbeleid. |
Beleidsbepaling vereist uitvoerige discussie met betrokkenheid van veel stakeholders. Er is een grotere kans op lokale beleidsverschillen. |
Organisatie van zorg
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijnmodule is expliciet aandacht geweest voor de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, mankracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van deze specifieke uitgangsvraag zijn genoemd bij de overwegingen. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden behandeld in de module Organisatie van zorg.
Commentaar- en autorisatiefase
De conceptrichtlijnmodule werd aan de betrokken (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd ter commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijnmodule aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijnmodule werd aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd.
Literatuur
Agoritsas T, Merglen A, Heen AF, Kristiansen A, Neumann I, Brito JP, Brignardello-Petersen R, Alexander PE, Rind DM, Vandvik PO, Guyatt GH. UpToDate adherence to GRADE criteria for strong recommendations: an analytical survey. BMJ Open. 2017 Nov 16;7(11):e018593. doi: 10.1136/bmjopen-2017-018593. PubMed PMID: 29150475; PubMed Central PMCID: PMC5701989.
Alonso-Coello P, Schünemann HJ, Moberg J, Brignardello-Petersen R, Akl EA, Davoli M, Treweek S, Mustafa RA, Rada G, Rosenbaum S, Morelli A, Guyatt GH, Oxman AD; GRADE Working Group. GRADE Evidence to Decision (EtD) frameworks: a systematic and transparent approach to making well informed healthcare choices. 1: Introduction. BMJ. 2016 Jun 28;353:i2016. doi: 10.1136/bmj.i2016. PubMed PMID: 27353417.
Alonso-Coello P, Oxman AD, Moberg J, Brignardello-Petersen R, Akl EA, Davoli M, Treweek S, Mustafa RA, Vandvik PO, Meerpohl J, Guyatt GH, Schünemann HJ; GRADE Working Group. GRADE Evidence to Decision (EtD) frameworks: a systematic and transparent approach to making well informed healthcare choices. 2: Clinical practice guidelines. BMJ. 2016 Jun 30;353:i2089. doi: 10.1136/bmj.i2089. PubMed PMID: 27365494.
Brouwers MC, Kho ME, Browman GP, Burgers JS, Cluzeau F, Feder G, Fervers B, Graham ID, Grimshaw J, Hanna SE, Littlejohns P, Makarski J, Zitzelsberger L; AGREE Next Steps Consortium. AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ. 2010 Dec 14;182(18):E839-42. doi: 10.1503/cmaj.090449. Epub 2010 Jul 5. Review. PubMed PMID: 20603348; PubMed Central PMCID: PMC3001530.
Hultcrantz M, Rind D, Akl EA, Treweek S, Mustafa RA, Iorio A, Alper BS, Meerpohl JJ, Murad MH, Ansari MT, Katikireddi SV, Östlund P, Tranæus S, Christensen R, Gartlehner G, Brozek J, Izcovich A, Schünemann H, Guyatt G. The GRADE Working Group clarifies the construct of certainty of evidence. J Clin Epidemiol. 2017 Jul;87:4-13. doi: 10.1016/j.jclinepi.2017.05.006. Epub 2017 May 18. PubMed PMID: 28529184; PubMed Central PMCID: PMC6542664.
Medisch Specialistische Richtlijnen 2.0 (2012). Adviescommissie Richtlijnen van de Raad Kwalitieit. http://richtlijnendatabase.nl/over_deze_site/over_richtlijnontwikkeling.html
Neumann I, Santesso N, Akl EA, Rind DM, Vandvik PO, Alonso-Coello P, Agoritsas T, Mustafa RA, Alexander PE, Schünemann H, Guyatt GH. A guide for health professionals to interpret and use recommendations in guidelines developed with the GRADE approach. J Clin Epidemiol. 2016 Apr;72:45-55. doi: 10.1016/j.jclinepi.2015.11.017. Epub 2016 Jan 6. Review. PubMed PMID: 26772609.
Schünemann H, Brożek J, Guyatt G, et al. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group, 2013. Available from http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html.

