Juridische en medisch-ethische aspecten
Uitgangsvraag
Met welke specifieke juridische en medisch-ethische aspecten moet rekening worden gehouden bij (vermoeden van) kindermishandeling door falsificatie (KMdF) gedurende het hele traject van diagnostische fase en de fase van melding en onderzoek bij Veilig Thuis en of melding bij de politie en de Raad voor Kinderbescherming?
De uitgangsvraag omvat de volgende deelvragen:
| 0. |
A. Onder welke wettelijke kaders werkt de kinderarts? |
| 0. |
B. Onder welke wettelijke kaders werkt de vertrouwensarts? |
| 1. |
Welke onderwerpen behandelt de Wet op de geneeskundige behandelingsovereenkomst (WGBO)? |
| 2. |
Wie moet toestemming geven voor behandeling? |
| 3. |
Wie heeft het gezag bij minderjarigen? |
| 4. |
Wie heeft er recht op welke informatie over de behandeling van een minderjarig kind? |
| 5. |
A. Hoe gaat de arts om met toestemming en informatiedelen met medebehandelaars en ketenpartners, maar ook justitie in de praktijk? |
| 5. |
B. Hoe gaat de (kinder)arts om met toestemming wanneer Veilig Thuis informatie opvraagt? |
| 5. |
C. Hoe gaat de vertrouwensarts om met toestemming en informatie delen met hulp- en zorgverleners, Raad voor de Kinderbescherming, jeugdbeschermer die een ondertoezichtstelling (OTS) uitvoert (voorheen gezinsvoogd genoemd), politie/Openbaar Ministerie (OM)? |
| 6. |
Zijn er aanvullingen op de uitgangspunten onder 1 t/m 5 wanneer er sprake is van een vermoeden op kindermishandeling, in het bijzonder bij een vermoeden op KMdF? |
| 7. |
Wat zijn aandachtspunten in gesprek met ouders wanneer zij een belangbehartiger meenemen of namens hen willen laten spreken met de (medisch) professional? |
| 8. |
Wat zijn de aandachtspunten bij beeld- en/of geluidopname van het gesprek? |
| 9. |
Welke afspraken zijn noodzakelijk bij een klinische observatie/separatie opname? |
| 10. |
Welke aandachtspunten zijn er bij klachtenprocedures en tuchtzaken? |
| 11. |
Hoe handelt de arts bij bedreiging van of agressie richting zorgprofessionals? |
| 12. |
Wat kan een arts doen wanneer deze vermoedt dat een collega bij een kind onnodige ingrepen/diagnostisch onderzoek verricht en/of niet wil overleggen met vertrouwensarts terwijl er sprake lijkt te zijn van een duidelijk vermoeden van KMdF? |
| 13. |
A. Wat zijn aandachtspunten bij de dossiervoering door de kinderarts? |
| 13. |
B. Wat zijn aandachtspunten bij de dossiervoering door de vertrouwensarts? |
Aanbeveling
Houd bij een vermoeden van kindermishandeling door falsificatie (KMdF) rekening met verscheidene juridische en ethische aspecten. De wettelijke kaders waaronder het werk verricht wordt zijn belangrijk (Wmo 2015, zie ook bij de Overwegingen, deelvraag 0A en deelvraag 0B.
Wees op de hoogte van de KNMG-meldcode kindermishandeling en huiselijk geweld en de stappen die daarin doorlopen (kunnen) worden zowel wanneer een vermoeden van kindermishandeling bij de arts, als wanneer de arts door Veilig Thuis of de Raad voor de Kinderbescherming, jeugdbeschermer die een ondertoezichtstelling (OTS) uitvoert of politie om informatie wordt gevraagd. Zie KNMG-meldcode Kindermishandeling en huiselijk geweld.
Wees op de hoogte dat de vertrouwensarts grotendeels onder de Wmo valt, maar dat de vertrouwensarts wat betreft het beheren en delen van medische informatie een beroepsgeheim heeft (WGBO).
Wees ervan op de hoogte dat het binnen de huidige wetgeving mogelijk is om als vertrouwensarts/Veilig Thuis samen te werken met het OM/politie en in specifieke situaties ook (medische) informatie te delen (zie bijlage Wettelijk kader Openbaar ministerie en politie met betrekking tot Kindermishandeling door Falsificatie). Overleg in deze zo vroeg mogelijk.
Wees op de hoogte van wettelijke bepalingen betreffende het gezag en de toestemmingsvereisten voor behandeling (WGBO) en het recht op informatie. Specifiek ook met betrekking tot een jeugdbeschermer die een OTS uitvoert.
Wees op de hoogte van hoe te handelen bij weigeren van behandeling/diagnostiek en de uitzonderingssituaties waarbij de arts de weigering van (één van beide) gezagdragenden kan passeren, als de arts, door het nalaten van behandeling van het kind, niet de zorg van een goed hulpverlener zou verlenen. Juist omdat bij KMdF overbehandeling/diagnostiek maar ook onderbehandeling kan voorkomen en/of één van de gezagdragende ouders buiten de beslissingen wordt gehouden.
Overleg in deze situaties laagdrempelig met de vertrouwensarts van Veilig Thuis en de eigen raad van bestuur/medische directie en/of KNMG-artseninfolijn (088-4404242, Advies).
Weeg met de vertrouwensarts af of openheid moet worden uitgesteld wanneer bij KMdF het veiligheidsrisico zowel voor het vermoedelijke slachtoffer of voor de vermoedelijke pleger hoog is, wanneer conform de KNMG-meldcode openheid over het vermoeden wordt betracht. Betrek bij deze overweging altijd een collega met expertise en de raad van bestuur/medische directie.
Communiceer met kinderen bij het doorlopen van het stappenplan van de KNMG-meldcode bij een vermoeden van KMdF, volgens een op hen toegesneden vorm van communicatie zonder aanwezigheid van gezagdragenden. Hier kunnen met name bij het vermoeden van KMdF issues spelen op het gebied van toestemming. De aanbeveling is af te stemmen met de vertrouwensarts. Zie ook module Communicatie met het kind.
Zorg dat er toestemming is conform WGBO-regels om wanneer ouders een belangenbehartiger meenemen naar een gesprek of een belangenbehartiger namens hen willen laten spreken met een medisch professional. Aanbevolen wordt elk gesprek samen met een collega te voeren en na te gaan of het gesprek wordt opgenomen en het gesprek zorgvuldig te documenteren.
Houd bij verzoek tot beeld- of gespreksopname van een gesprek rekening met de aandachtspunten die onder andere verwoord worden in het desbetreffende document van de KNMG en bij deelvraag 8 in deze module. De KNMG biedt voor artsen een handreiking: Opnemen van het gesprek
Weeg de voor- en nadelen van een klinische opname goed af en overweeg deze voor te bereiden met een collega met expertise en de vertrouwensarts. Specifiek bij een vermoeden van KMdF kan een dergelijke ingrijpende klinische opname noodzakelijk zijn waarbij externe factoren, zoals de aanwezigheid van ouders, worden geminimaliseerd.
Vraag in het geval van klachten of een tuchtzaak de raad van bestuur/medische directie en hoofd/manager en jurist van de organisatie direct om advies en vraag juridische bijstand van een jurist met kennis van KMdF, en regel ook emotionele ondersteuning. Vraag eventueel advies aan de KNMG-artseninfolijn (KNMG-artseninfolijn (088-4404242, Advies).
Overleg bij confrontatie met bedreiging en agressie met leidinggevenden of raad van Bestuur/(medische) directie en volg het protocol van de organisatie.
Ga in gesprek als men wordt geconfronteerd met een collega waarvan wordt vermoed dat deze onnodige ingrepen of medische diagnostiek verricht en/of niet wil overleggen met de vertrouwensarts. Deze situatie is uiterst complex. Aanbevolen wordt met de desbetreffende collega in gesprek te gaan, maar bij blijvende zorgen, leg, indien u ook een behandelrelatie met het kind hebt, de geanonimiseerde casus voor aan Veilig Thuis. Wanneer u geen behandelrelatie heeft wordt aanbevolen uw zorgen voor te leggen aan de raad van bestuur/medische directie en ziekenhuisjurist.
Zorg dat dossiervoering bij een vermoeden van KMdF zorgvuldig is. Geef duidelijk weer wie de bron van informatie is, geef objectieve feiten en waarnemingen weer zonder deze subjectief te duiden. Noteer het vermoeden in de differentiaaldiagnose. Heb kennis over welke delen van het medisch dossier direct inzichtelijk zijn voor betrokkenen, en heb kennis van de regels omtrent persoonlijke aantekeningen. Houdt als vertrouwensarts het dossier voortdurend op orde met onderscheid tussen feitelijkheid, interpretaties en besluitvoering. De medisch professional/arts draagt zorg voor de overdracht en de formulering van de informatie aan Veilig Thuis; en draagt zorg voor de instemming van de ouder(s) voor de inhoud hiervan. Zie KNMG-meldcode. Veiligheidsrisico’s kunnen ertoe leiden dat van openheid wordt afgezien (zie 6e aanbeveling).
Overwegingen
NB In deze module wordt meermaals gesproken over de raad van bestuur/medische directie. Dit geldt met name voor zorginstellingen. Wanneer het gaat over Veilig Thuis kan dit gelezen worden als Directie.
Deelvraag 0.A: Onder welke wettelijke kaders werkt de kinderarts?
De kinderarts werkt altijd onder de WGBO, zie verderop bij deelvraag 1. Tevens is de Wet BIG (Wet op de beroepen in de individuele gezondheidszorg) van toepassing, zie: wetten.nl - Regeling - Wet op de beroepen in de individuele gezondheidszorg - BWBR0006251 (overheid.nl). De Wet Meldcode huiselijk geweld en kindermishandeling (2019) is van toepassing op het doorbreken van de geheimhouding bij (een vermoeden van) kindermishandeling basis voor de kinderarts.
Deelvraag 0.B: Onder welke wettelijke kaders werkt de vertrouwensarts?
De vertrouwensarts heeft een dubbele hoedanigheid, enerzijds vallend onder de WGBO en BIG, en anderzijds onder de Wmo, het wettelijk kader voor Veilig Thuis. De Wet BIG (Wet op de beroepen in de individuele gezondheidszorg) is van toepassing, zie: Regeling - Wet op de beroepen in de individuele gezondheidszorg.
De vertrouwensarts heeft op grond van de Wmo specifieke bevoegdheden voor het opvragen en verstrekken van informatie over ouders en kinderen in het belang van de bescherming van het kind bij wie kindermishandeling wordt vermoed of is vastgesteld zoals vastgelegd in het Handelingsprotocol Veilig Thuis. Daarnaast kan de vertrouwensarts bij een vermoeden van strafbare kindermishandeling informatie delen met OM en politie zoals beschreven in het Handelingskader samenwerken strafbare kindermishandeling. De doorbreking van de geheimhouding voor de vertrouwensarts komt voort uit de bijzondere informatiepositie van Veilig Thuis zoals vastgelegd in het Handelingsprotocol Veilig Thuis. De vertrouwensarts kan in het verlengde hiervan informatie delen met het Openbaar ministerie en Politie (Wmo Artikel 5.2.6) en zoals uitgewerkt in de Handreiking samenwerken strafbare kindermishandeling. Hierbij is het van groot belang om de regionale samenwerking tussen de vertrouwensarts/Veilig Thuis en het OM en politie te organiseren en blijvend te onderhouden.
Op grond van bovenstaande kan in principe zonder toestemming informatie worden verkregen, opgevraagd of gedeeld. Deze bijzondere positie van Veilig Thuis verplicht de vertrouwensarts van Veilig Thuis tot transparantie en communicatie hierover met ouders en kinderen/jeugdigen passend de leeftijd. Op grond van de ernst van de onveiligheid kan besloten worden hiervan af te wijken en informatie deels en/of tijdelijk nog niet te delen. Daarnaast valt de vertrouwensarts voor wat betreft het delen of opvragen van medische informatie grotendeels onder de Wmo en deels onder de WGBO. Het beroepsgeheim met betrekking tot het maken van de goede afweging over welke medische informatie met wie, professional of particulier, te delen, is bij een vermoeden van KMdF zeer relevant. Voor de vertrouwensarts is de WGBO voor een deel op het werk van de vertrouwensarts van toepassing; respectievelijk bij het ontvangen en beoordelen van medische informatie uit de melding en het onderzoek, bij het uitvoeren van een top-teen onderzoek en bij het delen van medische informatie (Sombroek-Van Doorm, 2019; zie: Behandelingsovereenkomst (WGBO)).
Met betrekking tot de door de vertrouwensarts ontvangen medische informatie in een melding of tijdens het onderzoek is afstemming binnen Veilig Thuis door de niet-medische beroepsgroepen met de vertrouwensarts noodzakelijk ten aanzien van het beheren en delen van medische informatie vallend onder het beroepsgeheim.
Deelvraag 1: Welke onderwerpen behandelt de WGBO?
De WGBO behandelt de onder meer volgende onderwerpen (Behandelingsovereenkomst (WGBO)):
- De totstandkoming en beëindiging van de behandelingsovereenkomst.
- De toestemming voor en de informatie over de uitvoering van onderzoek en behandelingen (informed consent).
- Geheimhouding, inclusief inzage in het medisch dossier.
- De rechten van minderjarigen en meerderjarige wilsonbekwame patiënten.
- Goed hulpverlenerschap.
Het is van groot belang dat eenieder die een behandelovereenkomst aangaat goed op de hoogte is van toestemming en informatie bij de behandeling van minderjarigen (zie de KNMG-wegwijzer Toestemming en informatie bij behandeling van minderjarigen; KNMG, 2019).
Deelvraag 2: Wie moet toestemming geven voor behandeling?
In de WGBO is per leeftijdscategorie geregeld wie toestemming moet geven voor de medische behandeling van een minderjarige. De leeftijdscategorieën zijn daarbij: <12 jaar, 12-16 jaar en ≥16 jaar.
2.1 Wilsonbekwaam
Bewust kijken naar de wilsbekwaamheid van een kind kan bij een vermoeden van KMdF belangrijk zijn. Zie de betreffende tekst over wilsbekwaamheid in de KNMG-wegwijzer (KNMG, 2019). (zie de KNMG-wegwijzer Toestemming en informatie bij behandeling van minderjarigen; KNMG, 2019).
2.2 Weigerende ouder(s)
Het kan zijn dat de gezagdragende ouders (of één van hen) weigeren om toestemming te geven voor een behandeling van hun kind. Dit betekent niet dat er per definitie geen behandeling van het kind kan plaatsvinden. De WGBO biedt een arts ruimte om het kind in bepaalde gevallen toch te behandelen. Het belang van het kind is hierbij leidend.
In uitzonderingssituaties kan de arts de weigering van (één van beide) gezagdragende ouders passeren, als hij, door het nalaten van de behandeling van het kind, niet de zorg van een goed hulpverlener zou verlenen.
Bij KMdF kan het voorkomen dat er overbehandeling/diagnostiek plaatsvindt, of soms juist onderbehandeling en één van de ouders buiten de besluitvorming wordt gehouden.
De arts kan dan op basis van goed hulpverlenerschap besluiten om het kind toch te behandelen, zie KNMG-wegwijzer (KNMG, 2019).
Is er een vermoeden van kindermishandeling en weigeren de gezagdragende ouders (of één van hen) om toestemming te geven voor een onderzoek daarnaar, dan overlegt de arts met Veilig Thuis. Zie: KNMG-meldcode Kindermishandeling en huiselijk geweld (Koninklijke Nederlandsche Maatschappij tot bevordering der Geneeskunst (KNMG, 2023)).
Is het medisch verantwoord nog even met een behandeling te wachten, dan doet de arts er goed aan te wachten op vervangende toestemming van een rechter. Wanneer ouders het niet eens zijn kan de ouder hiervoor naar de rechter gaan. De arts kan dit ook doen.
In uitzonderingsgevallen kan de arts zelf een verzoek om vervangende toestemming initiëren, door via de Raad voor de Kinderbescherming om een beslissing van de rechtbank te vragen. Een arts kan daartoe genoodzaakt worden, als:
-
- De ouders de behandeling van het kind feitelijk onmogelijk maken, bijvoorbeeld door het kind fysiek aan de behandeling te onttrekken; en
- Het de arts niet lukt om de weigerende ouder(s) van de behandeling te overtuigen; en
- De arts ervan overtuigd is dat de behandeling nodig is om ernstig gevaar voor de gezondheid van het kind te voorkomen.
In dat geval pleegt de arts hierover overleg met de Raad voor de Kinderbescherming. De arts doet dit zo veel mogelijk met toestemming van de gezagdragende ouder(s), en dus ook van de ouder die de behandeling weigert. Is het niet mogelijk om hiervoor toestemming van beide ouders te verkrijgen en verkeert de arts daardoor in een conflict van plichten, dan voert hij toch overleg met de Raad voor de Kinderbescherming. Hij informeert de ouders hier dan zo mogelijk vooraf over en ook zo spoedig mogelijk na het overleg. De informatie die met de Raad voor de Kinderbescherming wordt gedeeld moet daarbij altijd beperkt blijven tot wat noodzakelijk en proportioneel is in die context. Is er sprake van een vermoeden van kindermishandeling, dan pleegt de arts overleg met Veilig Thuis. Zie hiervoor ook de KNMG-meldcode (KNMG, 2023) Zie: KNMG-meldcode Kindermishandeling en huiselijk geweld.
Is er geen (voorlopige) OTS nodig, maar wel toestemming voor een specifieke medische behandeling, dan kan de Raad voor de Kinderbescherming (of het OM) de rechtbank vragen om één van de ouders of beide ouders tijdelijk gedeeltelijk in de uitoefening van het gezag te schorsen. Er wordt dan een Gecertificeerde instelling (GI) aangewezen die de voorlopige voogdij uitoefent en die formeel over de toestemming voor behandelingen beslist. In zeer spoedeisende gevallen zal de rechtbank zelf beslissen.
Deelvraag 3: Wie heeft het gezag bij minderjarigen?
Belangrijke wijziging van de wet heeft plaatsgevonden waardoor na erkenning (buiten een geregistreerd partnerschap of huwelijk) van een kind geboren na 1-1-2023 geen apart gezag meer hoeft worden aangevraagd door de partner van de biologische moeder. Voor deze datum moet dit nog wel het geval zijn om gezag te verkrijgen. Zie ook de Ouderschapswegwijzer over rechten ouder en kind (Lam, 2023).
3.1 Jeugdbeschermer die een OTS uitvoert (voorheen gezinsvoogd genoemd) en gezag
Bij een OTS behouden ouders het ouderlijk gezag, maar zij zijn wel verplicht de aanwijzingen van de jeugdbeschermer die een OTS uitvoert op te volgen. Deze aanwijzingen kunnen de medische zorg van het kind betreffen. De jeugdbeschermer die een OTS uitvoert krijgt echter zelf geen gezag over het kind. De rechten die ouders op grond van de WGBO hebben met betrekking tot de behandeling van hun kind blijven intact.
In uitzonderingsgevallen kan de kinderrechter wel bepalen dat de jeugdbeschermer die een OTS uitvoert het gezag uitoefent over een specifiek aspect, bijvoorbeeld over medische behandelingen. De kinderrechter kan dit bijvoorbeeld doen als een kind veel medische zorg nodig heeft en de ouders structureel niet meewerken. In dat geval kan de jeugdbeschermer die een OTS uitvoert daar dus wel toestemming voor geven.
Als de rechter een (voorlopige) OTS uitspreekt krijgen de ouder(s) een (voorheen gezinsvoogd genoemd) toegewezen vanuit een GI. De jeugdbeschermer die een OTS uitvoert begeleidt het kind en helpt bij het oplossen van problemen.
Dit betekent dat de arts ook bij een OTS aan de gezagdragende ouder(s) toestemming moet vragen voor een medische behandeling van een minderjarig kind conform de leeftijdsregels van de WGBO.
Let op: Een jeugdbeschermer kan ook een gezin helpen in een vrijwillig kader. In dat geval kan deze dus nooit het toezicht uitoefenen over een medische behandeling. Het onderscheid is met name ook belangrijk bij het delen van medische informatie (zie deelvraag 4 in deze module).
3.2 De voogd heeft gezag
Als de ouder(s) het gezag niet kunnen uitoefenen benoemt de rechter een voogd die het gezag overneemt. In dat geval moet de voogd de eventuele toestemming geven voor de behandeling van het kind conform de leeftijdsregels van de WGBO. De voogd die benoemd wordt kan een privépersoon zijn, maar ook een voogdijinstelling. Die instelling zoekt dan meestal een pleeggezin of helpt een kind zelfstandig te wonen.
Soms verblijft een kind in een pleeggezin. Pleegouders hebben formeel niet de bevoegdheid om namens een kind te handelen of te beslissen, tenzij zij door de rechter benoemd zijn tot pleegoudervoogd. Een pleegoudervoogd kan door de rechter worden benoemd als een kind zeer langdurig in een pleeggezin verblijft en het er niet naar uitziet dat de biologische ouder(s) binnen een aanvaardbare termijn zelf het gezag kunnen of willen dragen. Een pleegoudervoogd heeft het juridisch gezag over het kind en kan beslissen over diens medische behandeling.
3.3 Gezagsregister
In het gezagsregister staat wie er gezag heeft over een minderjarig kind. Het gezagsregister is openbaar. Dit betekent dat iedereen een uittreksel uit het gezagsregister kan opvragen. Dat kan bij alle rechtbanken in Nederland. De wijze van aanvraag verschilt per rechtbank. Op https://www.rechtspraak.nl/Registers/Gezagsregister leest u hier meer over. Een uittreksel uit het gezagsregister is gratis.
In het gezagsregister staan – kort gezegd – de rechterlijke beslissingen over het gezag over een kind. Gezag van rechtswege staat niet in het gezagsregister.
Dit betekent dat als een kind en zijn ouders niet in het gezagsregister staan, de gewone regels op hen van toepassing zijn.
Deelvraag 4: Wie heeft er recht op welke informatie over de behandeling van een minderjarig kind?
Bij een OTS behouden ouders het ouderlijk gezag, maar zij zijn wel verplicht de aanwijzingen van de jeugdbeschermer die een OTS uitvoert op te volgen De kinderrechter spreekt de OTS en de gezinsvoogd voert deze uit. De rechten die ouders op grond van de WGBO hebben met betrekking tot de behandeling van hun kind blijven intact.
4.1 Informatieverstrekking aan een jeugdbeschermer die een OTS uitvoert (voorheen gezinsvoogd genoemd).
Zie: Onderdeel II Stappenplan Informatieverstrekking op verzoek van Veilig Thuis, Raad voor de Kinderbescherming of Gecertificeerde Instelling van de KNMG-meldcode (KNMG, 2023). Per 1 januari 2015 heeft de jeugdbeschermer die een OTS uitvoert een eigenstandig recht op informatie gekregen. Het gevolg is dat artsen en alle andere derden met een beroepsgeheim desgevraagd en zonder toestemming van de betrokkenen een jeugdbeschermer die een OTS uitvoert informatie moeten verstrekken. Dit geldt alleen als de informatieverstrekking noodzakelijk is voor de uitvoering van de OTS. Dit is het geval als de informatie kan bijdragen aan de gezondheidstoestand en aan het voorkomen van een bedreiging in de gezondheid en de ontwikkeling van het kind. Daarnaast is het juridisch mogelijk dat de arts uit eigen beweging de jeugdbeschermer die een OTS uitvoert informeert. Ook hierbij geldt dat de informatieverstrekking noodzakelijk is voor de uitvoering van de OTS. Dat een jeugdbeschermer die een OTS uitvoert recht op informatie heeft, wordt geregeld in de Jeugdwet en leidt tot een verplichting van het delen van medische informatie: zie KNMG-meldcode (KNMG, 2023). Het blijft wel wenselijk dat de arts naar betrokkenen openheid betracht over de informatie-uitwisseling. De arts doet er goed aan om vooraf, of zo snel mogelijk achteraf aan de betrokkenen te vertellen welke informatie aan de jeugdbeschermer die een OTS uitvoert is verstrekt. De arts bepaalt in samenspraak met de jeugdbeschermer die een OTS uitvoert welke informatie in een specifieke situatie noodzakelijk is om uit te wisselen. Er zal steeds een individuele afweging gemaakt moeten worden. In principe worden geen complete dossiers aan de jeugdbeschermer die een OTS uitvoert verstrekt.
NB Een van de redenen om informatie te verschaffen aan de jeugdbeschermer die een OTS uitvoert kan zijn, dat er sprake is van (een vermoeden van) kindermishandeling. Zie voor meer informatie daarover de KNMG-meldcode (KNMG, 2023; artikel 7 ‘Informatie aan de gezinsvoogd’).
4.2 Onderscheid voogd en jeugdbeschermer die een OTS uitvoert (voorheen gezinsvoogd genoemd)
Behalve een OTS kan de kinderechter nog twee andere kinderbeschermingsmaatregelen opleggen die wel veranderingen brengen in het gezag van ouders. Die maateregelen zijn de ontheffing van en uitzetting van het ouderlijk gezag. Bij deze twee zware maatregelen hebben de ouders geen gezag meer. Er wordt dan een voogd aangesteld die het gezag krijgt. Een voogd heeft dus aanmerkelijk meer rechten en plichten dan een jeugdbeschermer die een OTS uitvoert. Voor de hulpverlener is het dus van wezenlijk belang of er sprake is van een jeugdbeschermer die een OTS uitvoert (voorheen gezinsvoogd genoemd) of een voogd.
4.3 Situatie waarbij ouder(s) gezag dragen of gezag is belegd bij een voogd
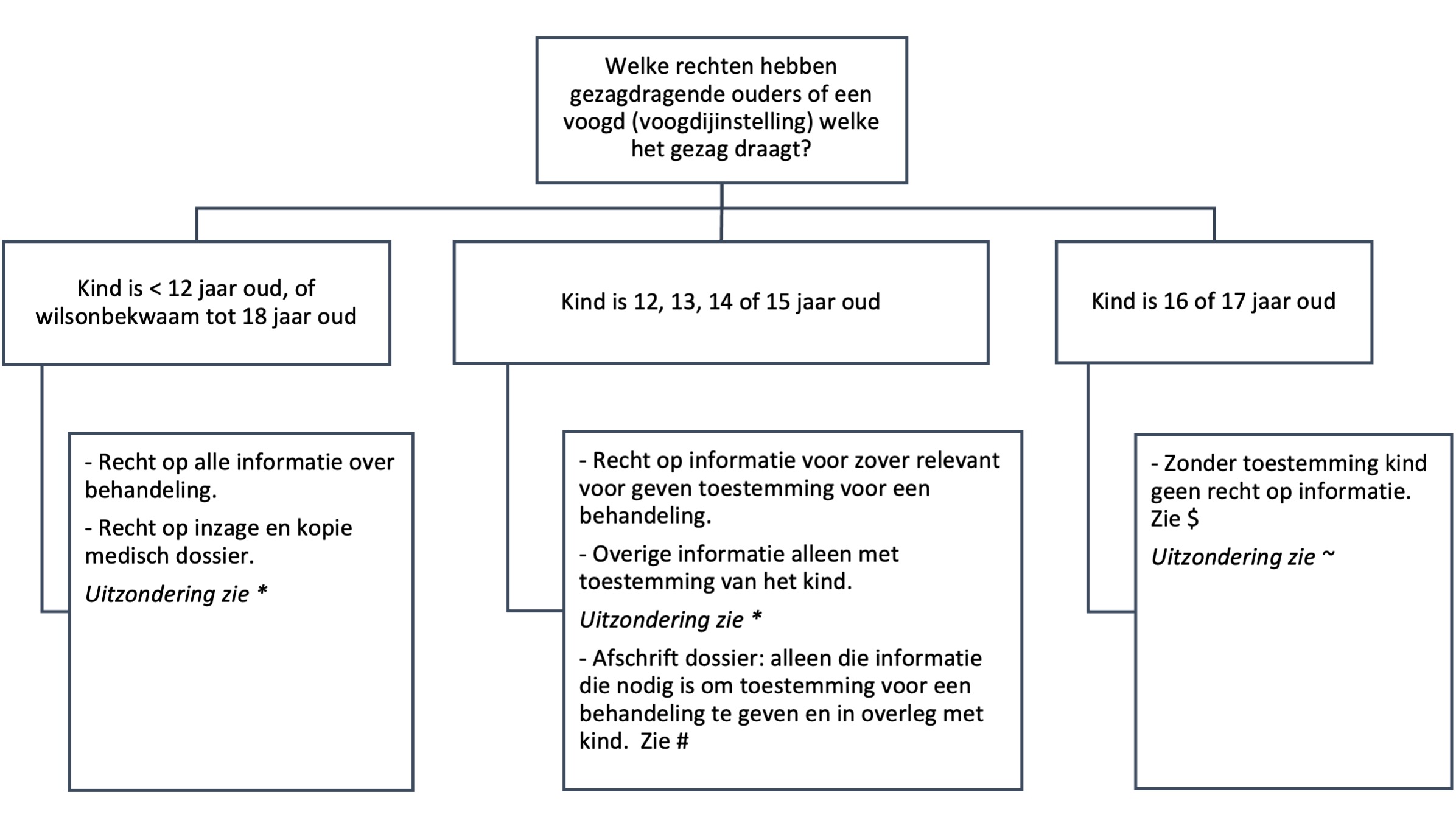
Welke informatie artsen mogen verschaffen aan gezagdragende ouders of een voogd, hangt af van de leeftijd van het kind (figuur 1).
Figuur 1. Schema van rechten voor gezagdragende ouders en voogden met gezag per leeftijdsgroep
* Uitzondering: als de arts, in bijzondere omstandigheden, de overtuiging heeft dat hij door (bepaalde) informatie uit het dossier van het kind te verstrekken niet de zorg van een goed hulpverlener verleent, kan de arts besluiten om de gezagdragende ouder(s) of voogd geen informatie te verstrekken. Dit geldt zowel voor de behandelend arts als voor de vertrouwensarts. Hierbij is het belang van het kind leidend. Een beroep op deze uitzondering is bijvoorbeeld mogelijk als het verstrekken van bepaalde informatie risico’s oplevert voor de veiligheid of ontwikkeling van het kind. Dit kan het geval zijn als er vermoedens zijn van kindermishandeling. (Zie KNMG-meldcode Kindermishandeling en huiselijk geweld en Wmo 2015/Handelingsprotocol Veilig Thuis).
Ook kan deze situatie zich voordoen als de ouders in een juridische procedure zijn verwikkeld.
# De arts overlegt vervolgens met het kind. Wil het kind niet dat de arts deze informatie aan de ouder (in kopie) verstrekt, dan weegt de arts af of hij de ouder die informatie op grond van goed hulpverlenerschap kan onthouden.
$ In de praktijk worden veel kinderen bij een bezoek aan de arts begeleid door hun gezagdragende ouder(s) of voogd. Deze worden dan bij beslissingen betrokken op grond van veronderstelde toestemming van het kind. Twijfelt de arts aan die veronderstelde toestemming, dan verzoekt hij hen de spreekkamer te verlaten en verifieert hij dit eerst bij de 16- of 17-jarige.
~ Uitzondering: een uitzondering hierop is de situatie dat een 16- of 17-jarige onder toezicht is gesteld. In dat geval mag een arts informatie over het kind verstrekken aan de jeugdbeschermer die een OTS uitvoert (voorheen gezinsvoogd), als die informatie noodzakelijk is voor de uitvoering van de OTS. Dit mag de arts ook doen als de 16- of 17-jarige dat niet wil.
4.4 Ouders met gezag als procespartijen
Het komt voor dat ouders een juridische procedure voeren over (een wijziging in) de gezags- en/of omgangsregeling met hun kind. In dat geval verzoeken ze de arts soms om informatie over hun kind te verstrekken, die ze in de procedure kunnen gebruiken. Als dit verzoek afkomstig is van een ouder die met het gezag is belast, kan de arts in beginsel aan dit verzoek voldoen. Voorwaarde is wel dat de ouder, gezien de leeftijd van het kind, recht heeft op inzage in en een afschrift van het medisch dossier van het kind (zie hierboven).
Het is belangrijk dat de arts alleen feitelijke, relevante medische informatie uit het dossier van het kind verstrekt, zonder een waardeoordeel te geven.
Uitzondering: in uitzonderlijke gevallen mag de arts besluiten om geen informatie over het kind aan de ouders te verstrekken. Hij doet dat dan in het belang van het kind op grond van goed hulpverlenerschap.
4.5 Ouder zonder gezag
Een ouder van een minderjarige die niet (meer) met het gezag is belast, heeft geen zeggenschap (meer) over de behandeling van het kind. Deze ouder heeft daarom ook geen recht op inzage in of een kopie van het medisch dossier van het kind.
De niet-gezagdragende ouder heeft op grond van het familierecht wel recht op informatie over ‘belangrijke feiten en omstandigheden die de persoon van het kind of diens opvoeding en verzorging betreffen’. Het recht op informatie van deze niet-gezagdragende ouder omvat globale en feitelijke informatie.
Het is verstandig om de gezagdragende ouder hierover te informeren en hierbij te benadrukken dat de niet-gezagdragende ouder een wettelijk recht heeft om op diens verzoek globale informatie van professionals te ontvangen over het kind en zijn verzorging en opvoeding. En dat een arts wettelijk verplicht is om die informatie onder de bovenstaande voorwaarden te verstrekken.
Is het kind waarover de informatie wordt gevraagd, 12, 13, 14 of 15 jaar, dan is het ook raadzaam om het kind zelf in de afweging te betrekken of en zo ja, welke informatie aan de niet-gezagdragende ouder wordt verstrekt.
Is het kind 16 jaar of ouder, dan oefent hij zelf zijn patiëntenrechten uit en mag hij zelf beslissen zelf of, en welke informatie aan de niet-gezagdragende ouder wordt verstrekt.
Uitzondering: de arts hoeft geen informatie aan een niet-gezagdragende ouder te verstrekken als:
- Hij de informatie ook niet aan de gezagdragende ouder zou verstrekken; of
- Het belang van het kind zich tegen het verstrekken van de informatie verzet.
Deelvraag 5: Hoe gaat de arts om met toestemming en informatiedelen in de praktijk?
5.A. Hoe gaat de behandelend arts om met toestemming en informatiedelen met medebehandelaars en ketenpartners, maar ook justitie in de praktijk?
Als beide ouders het gezag over een kind hebben, moeten zij ook beiden instemmen met een medische behandeling van hun kind, in de praktijk begeleidt vaak één ouder het kind.
5A.1 Kind komt met één gezaghebbende ouder op spreekuur
Als er sprake is van een ingrijpende, medisch niet-noodzakelijke of medisch ongebruikelijke behandeling, of, als de arts aanwijzingen heeft dat de niet-aanwezige ouder een andere mening over de behandeling heeft moet de arts beide gezaghebbenden betrekken. Bij een IP/vermoeden van KMdF is het raadzaam altijd beide gezaghebbenden te betrekken en er niet vanuit te gaan dan de ene gezaghebbende de andere gezaghebbende goed informeert en betrekt bij het geven van toestemming.
5A.2 Informatie opvragen bij andere professionals door de kinderarts/behandelend arts: info delen met verwijzer of medebehandelaar.
Als een patiënt in behandeling is, is er conform de WGBO altijd sprake van een behandelingsovereenkomst. Daar heeft de patiënt al mee ingestemd. De patiënt heeft dan conform de WGBO de plicht zijn medewerking te verlenen, opdat de zorgverlener verantwoorde zorg kan bieden. Behandelen gebeurt in het algemeen door meerdere zorgverleners, het behandelteam genoemd, die vanzelfsprekend patiëntgegevens uitwisselen, als onderdeel van de behandelovereenkomst (zie: Behandelingsovereenkomst (WGBO)).
Met de medebehandelaar binnen de eigen organisatie mag altijd informatie worden uitgewisseld en is het raadzaam de patiënt/ouders hierover te informeren. In een overleg met de huisarts mag informatie uitgewisseld worden voor zover de uitgewisselde informatie binnen de context en inhoud van de verwijzing valt. Wanneer andere privacygevoelige informatie uitgewisseld wordt of zal worden, waaronder signalen of vermoedens van kindermishandeling, moet voorafgaand aan het overleg met de huisarts toestemming worden gevraagd aan de patiënt/ouders, waarbij patiënt/ouders worden geïnformeerd over de bedoeling van het overleg. Voor het opvragen van medische gegevens bij een (mede)behandelaar in een andere instelling zijn toestemmingsformulieren beschikbaar om te laten ondertekenen. Indien onduidelijkheid of twijfel bestaat kan altijd worden overlegd met de ziekenhuisjurist.
Voor het opvragen en delen van informatie met externe hulpverleners die niet horen tot het behandelteam is toestemming nodig van gezagdragende ouders/voogd en kinderen vanaf 12 jaar.
Hieronder vallen thuiszorg, jeugdgezondheidszorg, GGZ, sociaal wijkteam en andere hulpverleners.
Dit kan voorkomen in het kader van behandeling, maar bij vermoedens van kindermishandeling ook in het kader van informatie verzamelen in stap 1 van de KNMG-meldcode (KNMG, 2023). Voor de behandelend arts is toestemming vragen vereist.
Weigeren delen van informatie: Indien gezagdragende ouders en/of kinderen vanaf 12 jaar weigeren dat informatie met andere behandelaars/zorgverleners wordt gedeeld ontstaat een dilemma. Allereerst moet geprobeerd worden hen in een gesprek ervan te overtuigen wat de reden en noodzaak hiervan is. Als dit niet lukt en het wel noodzakelijk is voor goed hulpverlenerschap kan overlegd worden met de ziekenhuisjurist en met de vertrouwensarts van Veilig Thuis. De noodzaak van informatie delen is van groot belang wanneer er sprake is van een IP of een vermoeden van KMdF.
Bij een second opinion is het in het algemeen gebruikelijk dat informatie van voorgaande behandelaars wordt verstrekt. Bij kinderen is dit extra belangrijk zodat onderzoeken niet onterecht opnieuw gedaan moeten worden. Bij een IP of een vermoeden van KMdF weigeren ouders/gezagdragers nogal eens om deze informatie op te mogen vragen/te delen. Afgewogen moet worden welke informatie noodzakelijk is. Bij het opvragen van informatie is alle voorgaande informatie nodig om een goede tijdlijn te kunnen maken (zie module Medische work-up bij vermoeden van KMdF). Bij het verstrekken van informatie kan soms volstaan worden met het verstrekken van objectieve onderzoeksresultaten. Ook hierbij is het van belang geanonimiseerd te overleggen met de ziekenhuisjurist of de vertrouwensarts, als er (nog) geen sprake is van een melding.
Een blanco second opinion moet voorkomen zien te worden. Goede communicatie met de huisarts is daarbij ook van belang. Een patiënt heeft recht op een second opinion maar deze mag geweigerd worden bij een zwaarwegend bezwaar tegen een verwijzingsverzoek, bijvoorbeeld omdat de zorgverlener waarvoor een verwijzing wordt verzocht ter zake niet deskundig is en de verwijzing daarom niet bijdraagt aan goede zorg, of als de patiënt al meerdere malen voor dezelfde problematiek om een second opinion heeft gevraagd. (KNMG-gedragscode voor artsen).
Shoppen van arts naar arts moet voorkomen zien te worden.
Informatie delen door behandelend arts met vertrouwensarts/Veilig Thuis, zie KNMG-meldcode (KNMG, 2023). Hierbij gelden de volgende aanbevelingen:
- Bij advies vragen aan Veilig Thuis wordt de casus geanonimiseerd besproken en worden de persoonsgegevens niet gedeeld.
- Bij een melding bij Veilig Thuis worden de persoonsgegevens wel gedeeld en wordt de van de van belang zijnde medische informatie, informatie over risicofactoren en vermoedens om welke vorm van kindermishandeling het zou kunnen gaan gedeeld. Het kan zinvol zijn om ook in deze fase met de vertrouwensartsen af te stemmen welke informatie belangrijk is in de melding op te nemen. Welke informatie wordt gedeeld wordt gebruikelijk volgens de stappen van de KNMG-meldcode van tevoren met gezagdragende ouders besproken. Bij een vermoeden op KMdF kan ervoor worden gekozen, na overleg met de vertrouwensarts van Veilig Thuis, het doen van de melding uit veiligheidsoverwegingen nog niet te bespreken met ouders. Deze veiligheidsoverwegingen dienen zorgvuldig beschreven te worden. Wanneer en op welke wijze dit wel wordt besproken wordt in overleg tussen behandelaar en de vertrouwensarts bepaald op grond van een risico-inschatting.
5.B. Hoe gaat de (kinder)arts om met toestemming wanneer Veilig Thuis informatie opvraagt
Zie: Onderdeel II Stappenplan Informatieverstrekking op verzoek van Veilig Thuis Raad voor de Kinderbescherming of Gecertificeerde Instelling van de KNMG-meldcode (KNMG, 2023).
Bij het opvragen van informatie door vertrouwensarts/Veilig Thuis (hierbij is de arts informant, bijvoorbeeld na melding door anderen) heeft de arts wél toestemming nodig van betrokkenen. De arts moet met ouders bespreken dat om informatie is gevraagd en welke informatie deze zal geven. Ook hier kan bij vermoeden KMdF een uitzonderingssituatie ontstaan en kan de arts wel besluiten informatie te verstrekken zonder dat om toestemming is gevraagd of zonder dat deze is verkregen. Het niet vragen van toestemming dient dan weloverwogen te zijn en de afwegingen hierbij moeten worden gedocumenteerd. De belangrijkste onderbouwing zijn de ernstige veiligheidsrisico’s die bij KMdF kunnen ontstaan. Indien hier later een klacht over ontstaat is het goed te benoemen dat er gehandeld is naar deze uitzonderingssituatie.
In de nieuwe KNMG-meldcode is een nieuw Afwegingskader over het verstrekken van informatie opgenomen (KNMG, 2023):
Uitgangspunt in de KNMG-meldcode is steeds dat voor gegevensverstrekking zonder toestemming er een noodzaak moet zijn om een redelijk vermoeden van kindermishandeling en/of huiselijk geweld te laten onderzoeken of om dergelijk geweld te doen stoppen. Dat wil zeggen dat u moet afwegen of voldaan is aan:
- De genoemde noodzaak om een redelijk vermoeden van kindermishandeling en/of huiselijk geweld te laten onderzoeken of om dergelijk geweld te doen stoppen; én
- De beginselen van subsidiariteit, proportionaliteit en doelmatigheid, die bij doorbreking van het beroepsgeheim altijd een rol spelen.
Professionele normen bij het stappenplan KNMG-meldcode
Het stappenplan Informatieverstrekking op verzoek van Veilig Thuis, helpt u om zorgvuldig af te wegen of en hoe u aan een verzoek om informatie van vertrouwensarts/Veilig Thuis, kunt voldoen. Zie Onderdeel II Stappenplan Informatieverstrekking op verzoek van Veilig Thuis Raad voor de Kinderbescherming of Gecertificeerde Instelling van de KNMG-meldcode (KNMG, 2023).
Zorg dat u het stappenplan en de professionele norm zorgvuldig toepast.
5.C. Hoe gaat de vertrouwensarts om met toestemming en informatie delen naar hulp- en zorgverleners, Raad voor de Kinderbescherming, jeugdbeschermer die een OTS uitvoert (voorheen gezinsvoogd genoemd), politie/OM (Wmo, 2015)?
De vertrouwensarts heeft specifieke bevoegdheden voor het opvragen en verstrekken van informatie over ouders en kinderen die bij een melding betrokken zijn. Dit komt voort uit de bijzondere informatiepositie van Veilig Thuis waardoor in principe zonder toestemming informatie kan worden verkregen, opgevraagd of gedeeld. Deze bijzondere positie van Veilig Thuis verplicht de vertrouwensarts van Veilig Thuis tot transparantie en communicatie hierover met ouders en kinderen/jeugdigen passend bij de leeftijd. Van deze verplichting kan op grond van de ernst van de onveiligheid worden afgeweken en besloten worden informatie deels en/of tijdelijk nog niet te delen. Daarnaast valt de vertrouwensarts voor wat betreft het delen of opvragen van medische informatie grotendeels onder de Wmo en deels onder de WGBO. Het beroepsgeheim met betrekking tot het maken van de goede afweging over welke medische informatie met wie, professional of particulier, te delen is bij een vermoeden van KMdF zeer relevant.
5C.1 Informatie opvragen door de vertrouwensarts bij zorg- en hulpverleners
De vertrouwensarts kan in het kader van een onderzoek door Veilig Thuis, na een melding, informatie opvragen bij de bij het kind(eren) en ouders betrokken hulp- en zorgverleners, onderwijs en politie. In de meeste gevallen gebeurt dit met instemming en medeweten van de betrokkenen. De vertrouwensarts kan met het multidisciplinaire team van Veilig Thuis indien gewenst besluiten informatie op te vragen zonder de instemming van ouders. Ouders worden hiervan op de hoogte gesteld.
De vertrouwensarts maakt hierbij gebruik van de bijzondere informatiepositie van Veilig Thuis, dat wil zeggen dat het mogelijk is om informatie te verkrijgen over directbetrokkenen die hiervoor geen toestemming hebben gegeven (Wmo, 2015). Bij een onderzoek naar een vermoeden van KMdF is het noodzakelijk om de directie en de jurist bij dit besluit te betrekken. Dit besluit weegt zwaar omdat het in het geval van KMdF medische informatie betreft vallend onder het beroepsgeheim van de behandelend arts en de vertrouwensarts.
Hierbij heeft Veilig Thuis de plicht de betrokkenen hierover te informeren. Bij een onderzoek naar een vermoeden van KMdF kan de situatie ontstaan dat het informeren niet direct kan worden gedaan maar achteraf, vanwege veiligheidsrisico’s voor het kind of systeem.
Indien het niet mogelijk is toestemming te verkrijgen van beide gezagdragende ouders doordat iemand volledig uit beeld is of volledig onbereikbaar, dan moet in het dossier worden vastgelegd wat de reden is en welke acties zijn ondernomen om toestemming te verkrijgen.
5C.2 Informatie delen met justitie: zie KNMG Handreiking Beroepsgeheim en politie/justitie (KNMG, 2012)
(Kinder)arts:
Behandelend artsen kunnen te maken krijgen met vragen van justitie.
Het beroepsgeheim bestaat uit de zwijgplicht en het verschoningsrecht. De zwijgplicht geldt tegenover iedereen. Het verschoningsrecht tegenover de rechter, de rechter-commissaris, de officier van justitie en de politie.
Met toestemming van gezagdragers en kinderen vanaf 12 jaar mag informatie worden verstrekt, maar deze moet altijd subsidiair, proportioneel en objectief zijn. De arts weegt zelf af welke informatie wordt gedeeld om zo het beroepsgeheim zo min mogelijk te schenden.
In overige gevallen mag bij (vermoeden van) kindermishandeling of volwassenengeweld het beroepsgeheim jegens politie of justitie alleen worden doorbroken voor zover dit noodzakelijk is om gevaar voor de veiligheid van een kind of volwassene af te wenden. Als politie of justitie de arts benaderen naar aanleiding van een melding of aangifte dan dient de arts zich – als hij geen toestemming voor informatieverstrekking kan krijgen – af te vragen of sprake is van een conflict van plichten. Hiervan is sprake als de arts van mening is dat er een evident groter belang is (van de patiënt zelf of andere bedreigde patiënten) dan het belang dat met geheimhouding wordt gediend. Waarheidsvinding als zodanig, is onvoldoende reden om informatie aan politie/justitie te verstrekken.
De nieuwe KNMG-meldcode biedt hiervoor een stappenplan: Onderdeel III Stappenplan Informatieverstrekking op verzoek van politie of justitie (KNMG, 2023). Zorg dat je de stappen zorgvuldig volgt.
Voor de (kinder)artsen en de vertrouwensartsen geldt dat het belangrijk is om te noteren in het dossier welke informatie is opgevraagd en is verstrekt en aan welke toestemmingsvereisten is voldaan.
De vertrouwensarts:
De vertrouwensarts kan de samenwerking met OM en politie aangaan op basis van de wetgeving van Veilig Thuis (Wmo, 2015). De vertrouwensarts werkt hierbij conform de Handreiking samenwerken strafbare kindermishandeling (Kwakman 2017). Het besluit hiertoe wordt door het multidisciplinaire team binnen Veilig Thuis genomen waar de vertrouwensarts deel van uit maakt. Bij een vermoeden van KMdF is het zeer raadzaam de directie/jurist bij deze besluitvorming op de hoogte te stellen en eventueel te betrekken.
Het wettelijk kader van OM en politie bij kindermishandeling verschilt van het kader van Veilig Thuis.
De definitie van kindermishandeling binnen het strafrecht is als volgt:
Kindermishandeling is elke vorm van bedreiging of geweld tegen een minderjarige (een kind in de leeftijd tot en met 17 jaar) die opzettelijk en zonder toestemming van het kind heeft plaatsgevonden.
Hierbij maken OM en politie geen onderscheid tussen strafbare en niet-strafbare kindermishandeling (door falsificatie). In de term “kindermishandeling” ligt strafbaarheid besloten. Met andere woorden, álle vormen van kindermishandeling zijn strafbaar. Maar, als er sprake is van opzet bij de pleger op het mishandelen van het kind (de mishandeling moet dus verwijtbaar zijn). Zie bijlage Wettelijk kader Openbaar ministerie en politie met betrekking tot Kindermishandeling door Falsificatie.
De vertrouwensarts heeft hierbij te maken met het proportioneel doorbreken van het beroepsgeheim met betrekking tot het delen van de medische informatie met politie/OM of Raad voor de Kinderbescherming (Kwakman, 2017). De overweging om ouders hiervoor om toestemming te vragen is allereerst belangrijk. Indien geen toestemming wordt verkregen of om veiligheidsredenen niet kan worden gevraagd, zal de vertrouwensarts de afweging moeten maken op basis van de noodzakelijkheid al dan niet informatie te delen (KNMG, 2023). De bescherming en het belang van het betrokken kind(eren) staat voorop naast de plicht de ouder(s) hierover te informeren op een wijze waarop dit het kind(eren) niet schaadt.
Bij een vermoeden van KMdF zal in ernstige gevallen vroegtijdig samengewerkt worden door de vertrouwensarts van Veilig Thuis met het OM/ de officier van justitie om een plan van aanpak te maken (Kwakman, 2017).Vertrouwensartsen werken hierbij conform de Handreiking Samenwerken bij strafbare kindermishandeling waarin beschreven staat welke stappen de vertrouwensarts zet wanneer bij een vermoeden van KMdF de samenwerking met politie/OM noodzakelijk lijkt (Kwakman, 2017).
De vertrouwensarts kan informatie uit het Veilig Thuis dossier delen met politie en justitie. Het kan informatie betreffen die vanuit het informantenonderzoek gedeeld is met Veilig Thuis. Dit kan dus ook gaan om medische informatie die verstrekt is door de behandelend arts. Indien Veilig Thuis een informant heeft gesproken wordt een verslag van het gesprek ter verifiëring aangeboden aan de arts die als informant benaderd is. Dit verslag wordt onderdeel van het dossier. Dat betekent dat het verslag op dat moment, bij een inzage verzoek, ter inzage is aan ouders. Ook kan het verslag worden gebruikt ter onderbouwing van een verzoek aan de Raad voor de Kinderbescherming, of ter onderbouwing van een melding aan de politie in het kader van de Handreiking Samenwerken bij strafbare kindermishandeling (Kwakman, 2017).
Deelvraag 6: Zijn er aanvullingen op de uitgangspunten onder 1 t/m 5 wanneer er sprake is van een vermoeden op kindermishandeling, in het bijzonder bij een vermoeden van KMdF?
Zie ook KNMG-meldcode (KNMG, 2023).
Juist bij een vermoeden van KMdF is de veiligheid van alle betrokkenen een belangrijk aandachtspunt. Dit kan er in sommige gevallen toe leiden dat een arts moet af zien van het betrekken van kind en/of gezaghebbenden bij de stappen die hij neemt en hen geen toestemming vraagt en ook geen informatie verstrekt over wat er gaat gebeuren en waarom de arts besluit iets te doen. Dit vraagt om een zorgvuldige afweging. De algemene aanbeveling is over deze veiligheidsrisico’s altijd in overleg te gaan met de vertrouwensarts (stap 2 KNMG-meldcode (KNMG, 2023)) om een besluit goed te kunnen onderbouwen.
6.1 Afzien van openheid over het vermoeden
Het bespreken van (vermoedens van) kindermishandeling en huiselijk geweld kan de vertrouwensrelatie tussen arts en patiënt schaden. Het risico daarvan kan zijn dat de patiënt niet meer open is naar de arts en/of de behandelrelatie verbreekt, terwijl hulp en medische zorg juist noodzakelijk is. Dit risico kan verhoogd zijn wanneer er een vermoeden van KMdF speelt. Als een arts zijn vermoedens van kindermishandeling en/of huiselijk geweld op een juiste en professionele wijze bespreekt, leidt dat in veel gevallen tot herstel van de veiligheid. Maar in uitzonderingssituaties kan zo’n gesprek echter ook leiden tot grote onveiligheid bij het slachtoffer of de arts zelf. Hoewel openheid conform KNMG-meldcode het uitgangspunt is (KNMG, 2023), kan het daarom in het belang van het kind soms noodzakelijk zijn om (tijdelijk) niet open te zijn over de vermoedens en te zetten stappen in het gesprek met betrokkenen (zie ook module Medische work-up bij vermoeden van KMdF).
In het bijzonder bij een vermoeden van KMdF kan het veiligheidsrisico zowel voor het vermoedelijke slachtoffer of voor de vermoedelijke pleger hoog zijn. De aanbeveling is dat de arts voordat openheid wordt betracht de vertrouwensarts om advies vraagt over de afweging om tijdelijk gefundeerd van openheid af te zien wanneer er veiligheidsrisico’s lijken te bestaan. Het besluit hierover blijft de verantwoordelijkheid van de behandelaar. Betrek bij deze afweging ook een collega met expertise, en de raad van bestuur/medische directie. En documenteer de overwegingen goed in het medisch dossier.
6.2 Afzien van openheid naar ouder(s)/patiënt over overleg met Veilig Thuis) (stap 2 KNMG-meldcode) en over melding bij Veilig Thuis (stap 5 KNMG-meldcode).
Bij een advies is er – anders dan bij een melding – géén sprake van uitwisseling van persoonsgegevens; de casus wordt geanonimiseerd gepresenteerd. Het vragen van advies is dan ook geen doorbreking van het beroepsgeheim. Bij een advies wordt uitsluitend inhoudelijke informatie aan de vertrouwensarts voorgelegd. De informatie wordt vastgelegd in een adviesdossier Van Veilig Thuis onder de naam van de adviesvrager. Dit adviesdossier is van belang wanneer de adviesvrager in het verdere verloop opnieuw de situatie in een advies wil bespreken. Dit komt bij een IP of een vermoeden van KMdF relatief veel vaker voor. De inhoud van een adviesdossier wordt binnen Veilig Thuis strikt gescheiden gehouden van een dossier na melding. Bij een melding is er immers sprake van overdracht van inhoudelijke informatie over een vermoeden van kindermishandeling. Het verdient aanbeveling bij elk vermoeden van KMdF deze advies-stap(pen) niet in openheid te bespreken met betrokkenen alvorens alle risico’s hiervan zorgvuldig in kaart zijn gebracht in overleg met de vertrouwensarts, om vervolgens hierover het besluit te nemen.
Dezelfde voorzichtigheid geldt voor een uitnodiging tot deelname van een vertrouwensarts aan een consensusbijeenkomst (zie module Medische work-up bij vermoeden van KMdF). De aanwezigheid van de vertrouwensarts valt binnen het kader van het uitvoeren van een advies (stap 2 KNMG-meldcode (KNMG, 2023)) tijdens de consensusbijeenkomst. Het is verstandig in deze consensusbijenkomst bij een vermoeden van KMdF de persoonsgegevens van de betrokkenen niet te delen met de vertrouwensarts zodat het beroepsgeheim niet wordt geschonden en aan betrokkene niet mee te delen dat de vertrouwensarts hieraan gaat deelnemen/deelnam.
Indien de adviesvraag betrekking heeft op een IP ligt open communicatie over het betrekken van de vertrouwensarts voor advies meer voor de hand.
De arts kan afzien van contact met gezagdragenden en kind (conform leeftijdsregels WGBO) voorafgaand aan de melding:
- Als dit contact een risico oplevert voor de veiligheid of de gezondheid van de patiënt of van andere personen uit de huiselijke kring van de patiënt, hetgeen relatief vaak het geval zal zijn bij een vermoeden van KMdF.
- Als redelijkerwijs gevreesd moet worden dat de arts daardoor het contact met de patiënt verliest, hetgeen een relatief hoog risico kan zijn bij een vermoeden van KMdF; of
- Als de arts vreest voor zijn eigen veiligheid.
Het verdient aanbeveling deze risico’s zorgvuldig gezamenlijk met de vertrouwensarts af te wegen, zie module Onderzoek en opstellen van een veiligheidsplan.
Als de arts besluit betrokkenen niet in te lichten, zoekt hij later naar een geschikt moment om de betrokkenen alsnog in te lichten. De arts legt in het dossier vast:
- Welke inschatting hij heeft gemaakt en op basis waarvan.
- Welke acties hij heeft ondernomen.
- Wie hij daarover heeft geïnformeerd en/of toestemming heeft gevraagd; en
- Welke vervolgafspraken zijn gemaakt.
Op grond van artikel 5.2.6 van de Wmo (2015) en de KNMG-meldcode (KNMG, 2023) mogen beroepsbeoefenaren met een beroepsgeheim zonder toestemming gegevens verstrekken aan Veilig Thuis. Dit mag alleen:
- Als dat noodzakelijk is om kindermishandeling en/of huiselijk geweld te stoppen; of,
- Als de arts een redelijk vermoeden heeft van kindermishandeling en/of huiselijk geweld en hij dat wil laten onderzoeken.
De arts moet afwegen of hij van dit meldrecht gebruikmaakt. Het meldrecht is gebaseerd op de gedachte dat in de genoemde gevallen het belang van het slachtoffer vóór het beroepsgeheim mag gaan. Als het gaat om kindermishandeling vloeit dit ook voort uit artikel 3.1 van het Internationaal Verdrag inzake de Rechten van het Kind. Op grond van dit artikel moeten de belangen van het kind de eerste overweging vormen bij alle maatregelen die kinderen betreffen. Ook artikel 19 van dit verdrag speelt een rol. Dit artikel verplicht de lidstaten om kinderen te beschermen tegen alle vormen van geweld, mishandeling en verwaarlozing. De regeling in de Wmo (2015) is een bijzondere regeling ten opzichte van de algemene wettelijke bepalingen over het beroepsgeheim. De wetgever heeft in deze regeling bewust gekozen voor een meldrecht bij Veilig Thuis: een bevoegdheid om onder bepaalde omstandigheden zonder toestemming het beroepsgeheim te doorbreken. Een meldrecht betekent dat de arts per geval een afweging moet maken of een melding noodzakelijk is. De KNMG-meldcode (KNMG, 2023) biedt daar handvatten voor en geeft hier door middel van professionele normen nader invulling aan. Zij vormen een minder strikte invulling van de algemene criteria voor het doorbreken van het beroepsgeheim op grond van een conflict van plichten.
Betrek bij bovengenoemde afwegingen een collega met expertise en de raad van bestuur/medische directie.
6.3 Verzoek afschrift medisch dossier
In principe gelden de regels van de WGBO zoals hierboven besproken. Inclusief de hierboven vermelde uitzondering: Als de arts, in bijzondere omstandigheden, de overtuiging heeft dat hij door (bepaalde) informatie uit het dossier van het kind te verstrekken niet de zorg van een goed hulpverlener verleent, kan de arts besluiten om de gezagdragende ouder(s) of voogd geen informatie te verstrekken. Hierbij is het belang van het kind leidend. Het verdient aanbeveling over de risico’s van het verstrekken van een afschrift juist bij een vermoeden van KMdF altijd in overleg te gaan met de vertrouwensarts. Betrek bij de afweging een collega met expertise en de raad van bestuur/medische directie.
6.4 Verzoek inzage dossier Veilig Thuis
Ouders kunnen, conform de hiervoor geldende procedure, een verzoek indienen voor het verkrijgen van hun Veilig Thuis dossier. Om aan het verzoek te voldoen dienen ouders ter verificatie van de identiteit van de gezaghebbende ouder(s) en de minderjarige(n) van 12 jaar of ouder (waarvan op grond van artikel 5.3.3 van de Wmo 2015 toestemming is vereist) een kopie van de ID-bewijzen en een toestemmingsverklaring in.
De inzage in en afschrift van het dossier kan (gedeeltelijk) worden geweigerd voor zover dit noodzakelijk is om een redelijk vermoeden van kindermishandeling te onderzoeken (artikel 5.3.2 lid 4 Wmo 2015). Bijvoorbeeld wanneer er zwaarwegende belangen van het kind zich daartegen verzetten bijvoorbeeld als het gaat om uitspraken van het kind aan de vertrouwensarts/Veilig Thuis dat op moment van inzage nog niet bekend mag worden bij de ouder(s). Dit is in het belang van het verloop van het onderzoek door de vertrouwensarts, en in het geval dat het onderzoek van de officier van justitie op dat moment niet mag worden doorkruist, kan het noodzakelijk zijn dat voor een deel van het dossier de inzage en het afschrift worden geweigerd.
Belangrijk in de communicatie naar ouders is dat de inhoud van het inzagedossier uitsluitend is vastgelegd in verband met de aanpak van huiselijk geweld en kindermishandeling en niet bedoeld is om in te dienen als bewijs in een rechtszaak of anderszins.
6.5 Kinderen apart spreken
Kinderen verdienen gedurende het doorlopen van het stappenplan een vorm van communicatie die op hen is toegesneden. Soms kan een gesprek beter alleen met de arts plaatsvinden. De aanwezigheid van ouders/verzorgers is niet altijd in het belang van het kind. Stem dit af met de vertrouwensarts. Voor de kinderarts kan dit lastig zijn in de behandelrelatie. Soms is het wel mogelijk dat ouders toestemming geven voor een gesprek met een psycholoog van de kinderafdeling. Vervolgens kan dat weer dilemma’s opwerpen als een kind in de leeftijd 12-16 jaar niet wil dat de psycholoog (delen uit) de gesprekken deelt met het behandelteam. Dit moet tijdens een MDO goed in het behandelteam worden afgewogen.
De vertrouwensarts kan zelf een kindgesprek uitvoeren of zorgdragen voor een kindgesprek. In principe wordt door Veilig Thuis met alle kinderen gesproken waarover een vermoeden van KMdF is gemeld. Het is de wettelijke taak van Veilig Thuis om kinderen/jeugdigen te spreken indien het kind qua taalontwikkeling hiertoe in staat is. Zij dienen geïnformeerd en betrokken te worden over de reden en het doel van de melding en het onderzoek. Daarnaast wordt het kind in staat gesteld om zich uit te spreken over de melding en het onderzoek. Wanneer een gesprek door de ouder(s)wordt geweigerd en door de vertrouwensarts en het multidisciplinaire team noodzakelijk wordt geacht kan overleg met de Raad voor de Kinderbescherming worden gevoerd (zie ook module Communicatie met het kind).
Deelvraag 7: Wat zijn aandachtspunten in gesprek met ouders wanneer zij een belangbehartiger meenemen of namens hen willen laten spreken met de (medisch) professional?
In het gesprek tussen een (medisch) professional of vertrouwensarts/Veilig Thuismedewerker en ouders kunnen ouders aangeven dat zij een belangenbehartiger mee naar het gesprek willen nemen. Dit kan een vertrouwenspersoon, familielid, vertegenwoordiger van een belangenvereniging of een advocaat zijn. In sommige gevallen kan de belangenbehartiger het mandaat hebben om namens de ouders het gesprek te voeren.
Bij de start van het gesprek is het noodzakelijk om toestemming te vragen aan beide aanwezige gezaghebbende ouders voor het delen van privacygevoelige informatie en/of hier afspraken over te maken. Ook kinderen vanaf 12 jaar moeten toestemming geven.
Indien er sprake is van gescheiden ouders dan moet de andere ouder met gezag akkoord zijn met de aanwezigheid en het delen van informatie van de door de andere ouder meegebrachte belangenbehartiger.
Aandachtspunten in het gesprek:
- Maak van tevoren afspraken over de rol van de aanwezigen.
- Vraag of ouders/belangbehartiger van plan zijn het gesprek op te nemen op hun telefoon.
- Voer het gesprek samen met een collega (medisch) professional.
- Kinderarts: Maak een verslag en zet de afspraken in het medisch dossier. Noteer in het verslag de bij het gesprek aanwezigen en de datum. Indien noodzakelijk kan de kinderarts uitgebreider documenteren, zie onderstaand.
- Vertrouwensarts: Maak een verslag en zet de afspraken in het dossier. Noteer in het verslag de bij het gesprek aanwezigen en de datum. Deel het verslag indien gewenst en mogelijk met de aanwezigen en vraag aanvullingen/aanpassingen. Pas feitelijke onjuistheden aan. Voeg eventuele extra informatie/opmerkingen van ouders en of belangenbehartiger als bijlage toe aan het verslag met duidelijke weergave van de bron van de opmerking.
- Voer een moeilijk gesprek met sterke voorkeur face to face. Het risico van digitaal laten aansluiten bij een gesprek is dat er geen zicht is op eventuele andere aanwezigen aan de digitale zijde. Ook is er geen zicht op eventuele opname van het gesprek.
Deelvraag 8: Wat zijn de aandachtspunten bij beeld- en/of geluidopname van het gesprek?
Er is toenemende aandacht voor het gebruik van geluidsopname in gesprekken tussen professionals en ouders, ook in situaties waarin sprake is van (te verwachten) juridische procedures of klachtzaken.
Het is belangrijk om op de hoogte te zijn van de regels binnen je organisatie betreffende toestemming.
Een geluidsopname waarop een patiënt/cliënt te horen is, valt onder het medisch beroepsgeheim/Algemene verordening gegevensbescherming (AVG). Dat wil zeggen dat anderen dan de patiënt/cliënt geen toegang tot die opnamen mogen hebben zonder toestemming van de patiënt/cliënt.
De KNMG biedt voor artsen een handreiking: Opnemen van gesprekken door patiënten (KNMG, 2017) Zie de Handreiking voor artsen over het opnemen van gesprekken door patiënten.
Het opnemen van gesprekken kan voordelen hebben, zoals het bieden van een nauwkeurige en objectieve weergave van de uitwisselingen. Het kan helpen bij het bewaren van belangrijke informatie en het beschermen van de belangen van de betrokken partijen. Zie verder de KNMG-handreiking over dit onderwerp.
Aandachtspunten wanneer ouders een spraakopname van het gesprek wensen zijn:
Zie de Handreiking voor artsen over het opnemen van gesprekken door patiënten (KNMG, 2017).
- Geef aan het gesprek dan zelf ook graag op te nemen en benoem als reden dat je beiden over dezelfde informatie beschikt. Biedt eventueel een alternatief aan.
- Voeg de geluidsopname toe aan het dossier.
- Geluidsopnames van consulten met kinderen en meerderjarige wilsonbekwamen vragen extra aandacht, overleg zo nodig met een jurist.
- Kinderen vanaf 12 jaar beslissen zelf of één of beide ouders of voogden aanwezig mag of mogen zijn tijdens het consult. Heeft het kind deze toestemming eenmaal gegeven, dan is de ouder of voogd vervolgens vrij om het gesprek (al dan niet heimelijk) op te nemen, zonder het kind daarover te informeren. Ook mogen ouders zonder het kind hierin te kennen een opname openbaar maken indien de zorgverlener hiermee heeft ingestemd. Kinderen hebben dus geen juridische mogelijkheden om de openbaarmaking van een geluidsopname door ouder(s) of voogd(en) tegen te houden, maar kunnen dit natuurlijk wel bespreken met hun ouder(s) of voogd(en).
- Maak afspraken (knippen-plakken-schending privacy, niet zonder toestemming aan derden verstrekken, niet openbaar maken (sociale media) zonder toestemming andere partij) en bespreek het doel van de geluidsopname.
- Zorg dat de afspraken en het doel van de geluidsopname herhaald worden nadat de opname is gestart.
- Als de gezaghebbende ouder of patiënt vanaf 12 jaar heimelijk een opname maakt, is dit niet strafbaar, omdat diegene deelnemer is aan het gesprek. Dit geldt ook voor een vertrouwenspersoon/belangenbehartiger als deze zelf deelneemt aan het gesprek.
- Wetboek van Strafrecht artikel 139a ev. Burgers mogen geen geluidsopname maken als zij zelf niet deelnemen aan het gesprek.
- De professional mag niet weigeren om het gesprek opgenomen te laten worden. U bent wel verplicht de informatie die besproken is tijdens het gesprek op schrift mee te geven, indien de patiënt/direct betrokkene daarom verzoekt (artikel 7:448 lid 1 Burgerlijk Wetboek)
- Indien de patiënt/gezaghebbende directbetrokkene de opname zonder instemming openbaar heeft gemaakt, dan is de eerste stap om de patiënt/gezaghebbende/cliënt te verzoeken deze opnames te verwijderen. De openbaarmaking kan immers berusten op een misverstand. Mocht de patiënt/gezaghebbende/directbetrokkene weigeren de opnames te verwijderen, dan kan de arts bij de (civiele) rechter vragen om de openbaarmaking teniet te doen.
- Of een geluidsopname als bewijs in een juridische procedure mag worden gebruikt, beslist de rechter (ondanks de gemaakte afspraken). Dit geldt zowel in een civiele procedure als in een tuchtrechtprocedure. De arts kan zich er dan eventueel op beroepen dat de geluidsopname een ontoelaatbare inbreuk op zijn persoonlijke levenssfeer oplevert. (Art 5 lid 1 AVG).
- Art 5 lid 1 AVG: er is een recht op minimale gegevensverwerking oftewel opnames mogen niet gebruikt worden voor andere doeleinden zoals verspreiding op internet ed.
- Art 10 lid 2 EVRM geeft de mogelijkheid om voorwaarden en beperkingen op te leggen. Een daarvan is de beperking om verspreiding van vertrouwelijke mededelingen te voorkomen. Dat geldt dus ook voor (geluids)opnamen.
- Openbaarmaking van opnames aan de rechter in een civiele zaak is in beginsel niet onrechtmatig (de Hoge Raad vindt dit geen inbreuk op het recht op eerbiediging van de persoonlijke levenssfeer).
- Voor het tuchtrecht geldt min of meer hetzelfde, ook daar mag de opname meestal als bewijs ingebracht worden.
- Beeldopname: een (medisch)professional mag het maken van beeldopname zowel op kantoor/ziekenhuis als in een thuissituatie altijd weigeren op grond van het portretrecht. De beeldopname mag dan niet worden gemaakt.
- In de zorg worden soms beeld- of geluidsopnamen gemaakt door (vertegenwoordigers van) zorgprofessionals, bijvoorbeeld voor onderwijsdoeleinden of in het kader van de behandeling van de patiënt. In tegenstelling tot een patiënt/directbetrokkene moet een arts zelf wel van tevoren toestemming vragen aan de patiënt/directbetrokkene alvorens een geluidsopname te maken van het gesprek. Voor het opnemen van telefoongesprekken, is geen toestemming van de patiënt/directbetrokkene vereist, maar volstaat het informeren van de patiënt/directbetrokkene over de opname en het doel ervan. Om toestemming te kunnen geven, moet de patiënt/directbetrokkene minimaal geïnformeerd zijn over het doel van de opname en over de bewaartermijn. Deze opnamen mogen niet voor andere doelen worden gebruikt. Ook moet vooraf worden bepaald wat er met de opname wordt gedaan. Een geluidsopname kan bijvoorbeeld maar eenmalig teruggeluisterd hoeven worden en daarna vernietigd, maar het is ook mogelijk dat de opname langer bewaard moet blijven en aan het medisch dossier moet worden toegevoegd. In dat geval geldt daarvoor de wettelijke bewaartermijn voor medische dossiers.
Deelvraag 9: Welke afspraken zijn noodzakelijk bij een klinische observatie/separatie opname
(Zie ook module Medische work-up bij vermoeden van KMdF).
Het doel van een klinische opname/separatie opname is het objectiveren van de gepresenteerde klachten en symptomen, en/of het evalueren van eerder gestelde diagnoses, en/of het verrichten van eventueel aanvullend onderzoek vanwege de differentiaaldiagnose, en/of het objectiveren van de beperkingen bij gestelde diagnoses en/of het vaststellen of verwerpen van een vermoeden van kindermishandeling door falsificatie. Het kan noodzakelijk zijn de invloed van externe factoren, zoals de aanwezigheid van ouders, te minimaliseren, omdat bij een vermoeden van KMdF een objectieve beoordeling kan worden bemoeilijkt door gedragingen van de pleger, die een bedreiging kunnen vormen voor zowel de objectieve beoordeling en de fysieke en psychische veiligheid van het kind. Daarom zijn veiligheidsafspraken voorafgaand aan opname noodzakelijk. Voorafgaand aan een dergelijke, voor ouders ingrijpende opname, is advies (stap 2 KNMG-meldcode (KNMG, 2023)) van een vertrouwensarts noodzakelijk. Vanzelfsprekend is de impact op het kind en eventuele broertjes/zusjes eveneens groot en dient hier aandacht voor te zijn.
Wanneer er nog geen melding heeft plaatsgevonden wordt toestemming voor de maatregelen gevraagd conform de regels van de WGBO. Wanneer er een melding heeft plaatsgevonden kunnen de veiligheidsafspraken door de vertrouwensarts met de betrokkenen worden besproken en kan er aan de vertrouwensarts toestemming gegeven worden. Nog steeds gelden voor de behandelend arts de regels conform de WGBO. Tenslotte is het ook mogelijk dat de veiligheidsafspraken worden opgelegd in het kader van een OTS met maatregel uithuisplaatsing (UHP).
In module Medische work-up bij vermoeden van KMdF wordt met name verder ingegaan op praktische aspecten die hierbij spelen.
Er kunnen zich situaties voordoen waarbij het niet mogelijk is om de klinische opname en de veiligheidsafspraken vooraf met ouders/verzorgers te bespreken en vervolgens de opname te plannen omdat de veiligheid van het kind mogelijk niet gewaarborgd kan worden (denk aan het risico op toedienen van medicatie met een acute verslechtering van het kind, risico op verstikking et cetera). In een dergelijke situatie volgt de opname direct na het gesprek met ouders waarin de opname en de veiligheidsafspraken worden besproken. De opname is indien dit mogelijk is van tevoren voorbereid met bij voorkeur een academisch centrum waar de opname plaatsvindt. In die situaties dient direct, liefst voorafgaand overleg met de vertrouwensarts/Veilig Thuis plaats te vinden gericht op de veiligheidsafspraken.
Bij het weigeren van veiligheidsafspraken door ouders kan Veilig Thuis (na melding) een spoedverzoek indienen bij de Raad voor de Kinderbescherming, welke instantie op haar beurt bij de rechter om een OTS en een maatregel UHP kan vragen.
Voor communicatie met het kind zie module Communicatie met het kind.
Deelvraag 10: Welke aandachtspunten zijn er bij klachtenprocedures en tuchtzaken?
Het klachtrecht, volgens de WGBO en Wmo 2015 biedt patiënt en directbetrokkenen de mogelijkheid om op een laagdrempelige wijze een oordeel over hun klacht te krijgen. Zie: Klachtrecht (Wkkgz). Natuurlijk geldt dit klachtrecht ook wanneer er sprake is van een vermoeden van kindermishandeling.
Toetsbaarheid van handelen staat bij artsen voorop. Het is een uitgangspunt dat voortvloeit uit de artseneed en de gedragsregels voor artsen. Daarnaast is het vanuit het oogpunt van professionaliteit, optimaal functioneren en een veilig werk en leerklimaat van groot belang. In het verlengde van de artseneed bepalen de gedragsregels van de KNMG dat een arts bereid is om zich te verantwoorden en zich toetsbaar op te stellen. Dit staat letterlijk in Gedragsregel I.6, zie de Gedragscode voor artsen (KNMG, 2022).
10.1 Het tuchtrecht
Het tuchtrecht in de gezondheidszorg is een bijzondere vorm van rechtspraak, waarbij het tuchtcollege beoordeelt of een arts of andere zorgverlener heeft gewerkt volgens de geldende professionele standaard. Zie: Tuchtrecht.
De meeste klachten worden ingediend door de rechtstreeks belanghebbenden: de patiënt of diens naaste familie. Ook de Inspectie Gezondheidszorg en Jeugd (IGJ) kan een klacht indienen. Het Tuchtrecht heeft tot doel de kwaliteit van de gezondheidszorg te verbeteren.
Het indienen van (tucht)klachten door ouders bij wiens kinderen KMdF wordt vermoed of is bevestigd komt voor zowel tegen (medisch) professionals als tegen de behandelaar/behandelteam als tegen de vertrouwensarts van Veilig Thuis.
Het klachtproces kan specifiek bij KMdF voor beide partijen (klagers en aangeklaagde) zeer belastend zijn, professionals en ouders hebben recht op passende ondersteuning naast de juridische ondersteuning. Ouders kunnen daarbij worden geholpen bij het omgaan met de gevolgen van de bevindingen van de behandelend arts of vertrouwensarts, zeker wanneer zij het niet eens zijn met het uitgevoerde onderzoek en behandeltraject.
Tips bij een klacht of tuchtzaak:
- Licht zo snel mogelijk raad van bestuur/(medische) directie en hoofd/manager en jurist van de organisatie/afdeling in en vraag hen advies.
- Vraag eventueel advies aan de KNMG-artseninfolijn (088-4404242), zie ook Advies.
- Regel juridische bijstand voor het inwinnen van juridisch advies en/of het bijstaan bij een tuchtzaak. Vraag juridische bijstand aan een jurist die kennis heeft van KMdF en, bij een tuchtzaak, het schrijven van een verweer, vraag advies aan een jurist die daarnaast ervaren is in tuchtzaken.
- Regel emotionele ondersteuning (collega-vertrouwenspersoon, peer-support).
- Noteer alle relevante gebeurtenissen in een tijdlijn (denk ook aan mailwisseling) als referentiepunt tijdens het proces.
- Bij tuchtzaak: verzoek Regionaal Tuchtcollege (RTC) en Centraal Tuchtcollege (CTC) om een collega met kennis op het gebied van KMdF in het college. Verzoek om een vertrouwensarts in het college op te nemen.
Het kan voorkomen dat er in de media-aandacht komt voor een klacht of tuchtzaak. Licht zo snel mogelijk raad van bestuur/(medische) directie en hoofd van de afdeling in en vraag hen advies. Betrek de afdeling Communicatie van het ziekenhuis en van het Landelijk Netwerk Veilig Thuis.
Deelvraag 11: Hoe handelt de arts bij bedreiging van of agressie richting zorgprofessionals?
Cijfers wijzen op een verharding van de samenleving en de toename van agressie tegen hulpverleners (Héman, 2022), zowel in direct contact als ook op sociale media. De bedreigingen variëren van online bedreigingen, verbale en fysieke agressie, tot intimidatie of bedreiging van het gezin van de dokters en andere zorgverleners. Dit heeft een grote impact op de betrokkenen.
Het is belangrijk dat naast emotionele ondersteuning direct maatregelen worden getroffen die de veiligheid van de betrokken professional waarborgen enerzijds en die aangeven dat agressie richting hulpverleners ontoelaatbaar is anderzijds. Dit ondanks begrip wat er kan bestaan voor het niet goed onder controle houden van emoties en/of het feit dat agressie bij een ziektebeeld van de pleger kan horen.
Kort samengevat zijn er de volgende aandachtspunten:
- Breng zo snel mogelijk de leidinggevende en directe collega’s op de hoogte van het geweldsincident of de bedreiging. Tevens de raad van bestuur/(medische) directie.
- Zorg voor directe emotionele ondersteuning en professionele watchfull waiting vanwege risico op onder andere posttraumatische stressstoornis. Bijvoorbeeld middels peer support of zo nodig inzet van een psycholoog.
- Bespreek direct met raad van bestuur/(medische) directie en Dienst Beveiliging welke maatregelen er moeten worden getroffen om de veiligheid van zorgprofessionals te waarborgen: dit kan bijvoorbeeld zijn escorteren naar auto of openbaar vervoer, weigeren toegang van de geweldspleger, gele kaart en wanneer herhaling rode kaart en weigeren toegang tot het ziekenhuis/instantie, bij ernstige bedreiging inschakelen politie et cetera. Het beëindigen van de behandel/werk relatie is altijd een beslissing van de behandelaar in overleg met de raad van bestuur/medische directie. De gebouwontzegging kan alleen worden uitgereikt door de raad van bestuur/(medische) directie. Hierin is uitdrukkelijk opgenomen dat in geval van acute zorgbehoefte, deze zorg wel wordt geleverd.
- Cruciaal in het effectief afhandelen is samenwerking, intern en extern (met politie en OM). Voor die samenwerking zijn er bij de meeste (zorg)instellingen afspraken gemaakt en vastgelegd in een Convenant.
De Dienst Beveiliging van de meeste (zorg)instellingen doet altijd aangifte van vernieling en/of geweld. Een zorgmedewerker die agressie en geweld heeft ervaren, mag mede bepalen of ook hiervan aangifte wordt gedaan. Bespreek met raad van bestuur/(medische) directie en eventueel (ziekenhuis)jurist hoe dit op de meest veilige wijze voor de betrokkene(n) moet plaatsvinden. Bij het doen van een melding moet het adres van de werkgever worden opgeven. De politie moet bij medewerkers met een publieke taak extra acties ondernemen, ongeacht de aard en ernst van het delict. Het is dus belangrijk te vermelden bij de melding dat het geweld is ondergaan tijdens het verrichten van werkzaamheden op het werk. - Wees voorbereid dat media (bijvoorbeeld tv-uitzendingen waarin ouders een vermoeden van kindermishandeling als onterecht naar voren brengen), kunnen functioneren als aanzet tot agressie. Stem af met de afdeling communicatie.
Iedere instelling behoort te beschikken over een protocol en een zodanige organisatie dat een slachtoffer direct kan worden bijgestaan. Zorg dat u uw protocol kent.
Iedere instelling dient ook te beschikken over een systeem van registratie, weet hoe u in uw instelling agressie en bedreiging moet melden in dit systeem.
Preventie is een essentieel onderdeel in de aanpak van agressie en geweld. Preventie bestaat uit enkele belangrijke onderdelen, waaronder ook het tijdig informeren van de Dienst Beveiliging en het volgen van training in omgang van geweld en het verlenen van assistentie aan collega’s bij geweld. Bij preventie horen ook duidelijke huisregels die op duidelijke wijze aan alle bezoekers van de instelling worden gecommuniceerd.
Deelvraag 12: Wat kan een arts doen wanneer deze vermoedt dat een collega bij een kind onnodige ingrepen/diagnostisch onderzoek verricht en/of niet wil overleggen met vertrouwensarts terwijl er sprake lijkt te zijn van een duidelijk vermoeden van KMdF? (Zie ook module Specifieke aspecten binnen (behandel)team)
Een situatie waarbij een collega arts onnodige ingrepen/onnodige diagnostiek lijkt te verrichten bij een patiënt en/of hulpmiddelen voorschrijft die onnodig lijken en/of ziekteverzuim accepteert wat onnodig lijkt omdat deze collega het vermoeden van KMdF niet onderschrijft dan wel de daarbij te zetten stappen niet kan/wil zetten komt helaas vaak voor. De literatuur bevestigt dat het vaak lang duurt voor deze vorm van kindermishandeling wordt herkend en beschrijft ook op welke wijze een arts kan worden overtuigd/gemanipuleerd door een pleger van deze vorm van kindermishandeling. Daarnaast is bekend dat er bij artsen drempels bestaan om tot de gewenste aanpak te komen zoals beschreven in module Medische work-up bij vermoeden van KMdF van deze richtlijn, zoals ongeloof dat deze vorm van kindermishandeling zou kunnen spelen in dit gezin, angst voor een onterecht vermoeden, angst voor klachten, angst voor agressie, angst voor de hoeveelheid werk, onvoldoende vertrouwen dat de situatie voor de patiënt zal verbeteren door de casus geanonimiseerd te bespreken met de vertrouwensarts van Veilig Thuis enzovoort (Rosenberg, 1987).
KMdF speelt zich af in een driehoek waarbij de behandelend arts een belangrijke rol heeft als degene die misleid wordt door de pleger en aangezet wordt tot diagnostisch onderzoek en behandeling van het kind.
De volgende aandachtspunten spelen in deze situaties:
- Overleg uw vermoedens voordat u met de desbetreffende collega in gesprek gaat met een collega met expertise (eventueel een vertrouwensarts met expertise), en ga na op grond van welke objectief door u waargenomen feiten u tot dit vermoeden bent gekomen. De gegevens van de patiënt en de collega worden niet vermeld. .
- Indien een collega met expertise uw vermoeden onderschrijft: ga in gesprek met de collega waarbij u onnodig medisch handelen/dan wel ontbreken van medisch handelen gericht op een vermoeden van KMdF vermoedt.
- Bespreek met deze collega uw vermoeden en ga met deze collega na of er feiten zijn die uw vermoeden vergroten of feiten die uw vermoeden tegenspreken. Probeer tot een gezamenlijke conclusie te komen over het vermoeden op KMdF en over het vermoeden van onnodig medisch handelen, dan wel ontbreken van medisch handelen zoals dat wordt aanbevolen bij een vermoeden van KMdF (inclusief vroegtijdig advies bij de vertrouwensarts van Veilig Thuis). Toon begrip voor eventueel drempels die hiervoor kunnen bestaan en probeer tot een gezamenlijke oplossing te komen waarbij het belang van het kind doorslaggevend moet zijn. Probeer daarna de collega te ondersteunen bij de aanpak; inclusief bij een geanonimiseerd overleg met een vertrouwensarts om tot een plan van aanpak te komen.
- Indien de collega niet openstaat voor gezamenlijke reflectie op de casus, dan wel bij onderschrijven van het vermoeden bij het standpunt blijft niet te willen overleggen met een vertrouwensarts van Veilig Thuis staat het belang van het kind voorop. Indien u zelf ook een behandelrelatie heeft met het kind overlegt u de geanonimiseerde casus met Veilig Thuis. Indien u geen behandelrelatie heeft met het kind kunt u vragen of de collega openstaat voor een advies van het Landelijk Expertise Centrum Kindermishandeling (LECK) over de casus. Wanneer u geen behandelrelatie heeft, is het mogelijk om zelf advies vragen bij de vertrouwensarts van Veilig Thuis.
- Indien de collega in de situatie onder 4 niet open staat voor een geanonimiseerde adviesvraag bij het LECK en u geen behandelrelatie heeft met het kind is er sprake van een zeer complexe situatie waarbij u vermoedt dat een kind onnodig schade leidt door handelen of gebrek aan handelen van een collega. Toets uw conclusie bij de raad van bestuur/medische directie en ziekenhuisjurist. Vraag eventueel de KNMG-artseninfolijn om advies en bespreek of men bereid is eveneens met deze collega in gesprek te gaan en of er redenen zijn om de casus te melden bij de leidinggevende van de betreffende collega of bij Veilig Thuis of eventueel Inspectie.
Deelvraag 13A: Wat zijn aandachtspunten bij de dossiervoering door de kinderarts?
Zie ook module Medische work-up bij vermoeden van KMdF
Vanzelfsprekend is het belangrijk zorgvuldige notities te maken in het dossier van alle onderdelen van de gehele medische work-up, en van alle gesprekken met gezaghebbenden, het kind, andere professionals, MDO’s et cetera. Geef duidelijk de bron van iedere afzonderlijke informatie aan en geef informatie gedetailleerd weer en vraag alle betrokken teamleden zo gedetailleerd mogelijk te documenteren. Het moet duidelijk zijn wie de regiebehandelaar is. Probeer bij het noteren van observaties een objectieve weergave van de waargenomen feiten te geven zonder deze subjectief te duiden. Alvorens notities definitief te maken kan het in sommige gevallen aan te bevelen zijn de notities te laten meelezen door een collega. Geef bij een duiding van waargenomen feiten altijd een differentiaaldiagnose. Noteer het vermoeden van KMdF in de differentiaaldiagnose, laat dit niet achterwege, ook niet wanneer dit vermoeden nog niet met gezaghebbenden en kind kan worden gedeeld. In de meeste elektronische patiëntdossiers is niet alles zichtbaar voor patiënt en ouders. Anamnese en overwegingen zijn in het algemeen nog afgeschermd. Wel zijn altijd onderzoeken, conclusie en beleid zichtbaar. Stel jezelf op de hoogte hoe dat op de eigen werkplek is geregeld. Nu tegenwoordig ouders soms alles kunnen meelezen, bijvoorbeeld tijdens de samenzorgvisite, kan dat lastig zijn, omdat je nog niet alle informatie wilt delen. Noteer in elk geval objectief de discrepanties die er zijn tussen symptomen en uitkomst van aanvullend onderzoek en observaties en overweeg tijdelijk aandachtspunten te noteren in persoonlijke aantekeningen. Persoonlijke aantekeningen maken geen deel uit van het (op te vragen) dossier en kunnen dus later niet worden gebruikt. Indien relevant moeten deze aantekeningen uiteindelijk opgenomen worden in de decursus van het dossier en zijn dan ook ter inzage beschikbaar.
Daarnaast wordt de inhoud van het overleg met collega’s, andere beroepskrachten en/of instanties zoals Veilig Thuis in het dossier vermeld, en wordt aangegeven of voor het verstrekken van gegevens aan (deze of andere) derden toestemming is gevraagd en verkregen. Of juist wanneer en waarom van het vragen van toestemming is afgezien. Zie hiervoor deelvraag 5 en 6. Tot slot noteert de arts alle andere stappen die in het kader van (het vermoeden van) kindermishandeling en/of huiselijk geweld zijn ondernomen, inclusief de redenen daarvoor. En wordt een vermoeden uiteindelijk ontkracht, dan vermeldt de arts ook dat uitdrukkelijk in het dossier.
Persoonlijke aantekeningen
Persoonlijke aantekeningen zijn tijdelijke aantekeningen, die bedoeld zijn voor de eigen, voorlopige gedachtenvorming en die bij de arts gerezen indrukken, vermoedens of vragen bevatten.
Ze worden op een veilige plaats buiten het (medisch) dossier bewaard. Gewaarborgd moet zijn dat de aantekeningen ook in digitale omgevingen, alleen toegankelijk zijn voor degene die ze heeft vastgelegd.
De aantekeningen moeten worden vernietigd zodra ze niet langer nodig zijn. Bijvoorbeeld als ze niet langer relevant zijn als voorlopige gedachtevorming.
Is er wel een belang bij bewaren, bijvoorbeeld voor goede zorgverlening of besluitvorming, dan dienen ze alsnog te worden opgenomen in het dossier. Vanaf dat moment zijn deze ook ter inzage aan patiënt en/of ouders.
Multidisciplinair overleg (MDO)
Stel het liefst een consensus diagnose na een multidisciplinaire consensus bijeenkomst met experts waaronder de vertrouwensarts en relevante subspecialisten, indien van toepassing betrokken verpleegkundigen, paramedici, medewerkers pedagogische zorg, maatschappelijk werkenden of betrokken psychologen/kinder- en jeugdpsychiaters. Overweeg de huisarts en/of jeugdarts te betrekken. Er is toestemming vereist van gezaghebbenden voor deelname van artsen buiten het directe behandelteam. Bespreek de geanonimiseerde casus bij aanwezigheid van de vertrouwensarts wanneer nog geen melding heeft plaatsgevonden.
In dit MDO wordt na een samenvattende presentatie van alle hierboven in de medische work-up verzamelde informatie in consensus vastgesteld wat de verklaring van de klachten is. Zie module Medische work-up bij vermoeden van KMdF voor de werkwijze en mogelijke uitkomsten van een dergelijke consensusbijeenkomst.
Het is van groot belang dat eenduidige dossiervoering plaatsvindt door alle betrokken behandelaars zodat er geen discrepanties ontstaan; maak daarover afspraken in het MDO. De in het MDO gemaakte afspraken moeten duidelijk in het dossier worden genoteerd.
Overleg bij uiteenlopende visies altijd met de vertrouwensarts van Veilig Thuis.
Bij vragen over dossiervoering kan overleg plaatsvinden met de ziekenhuisjurist en/of de KNMG-infolijn.
Deelvraag 13B: Dossiervoering vertrouwensarts
Houd het dossier voortdurend op orde met aandacht voor het onderscheid tussen feitelijkheid, interpretaties en besluitvorming. Het is het belangrijk om de zorgvuldige verslaglegging van de informantencontacten op te nemen in het dossier conform Handelingsprotocol Veilig Thuis 2019 (Baeten, 2018). Onder informantencontacten wordt verstaan gesprekken met (medisch) professionals, (eerder) betrokken hulpverlening, school et cetera. De medisch professional/arts draagt zorg voor de overdracht en de formulering van de informatie aan Veilig Thuis; en draagt zorg voor de instemming van de ouder(s) voor de inhoud hiervan. Zie KNMG-meldcode (KNMG, 2023).
Zowel interne als externe MDO‘s worden gedocumenteerd en opgenomen in het dossier. Maak notulen van het MDO, neem deze op in het dossier nadat alle betrokken partijen akkoord hebben gegeven op de inhoud.
Aandachtspunten:
- Houd het dossier voortdurend op orde.
- Maak een tijdlijn met betrekking tot het ziekteverloop, diagnostiek en behandeling van het kind.
- Zet alles direct juist in het dossier.
- Scheidt feiten van interpretaties en conclusies.
- Beschrijf en onderbouw de besluitvorming ten aanzien van het vermoeden van de KMdF en/of de vervolgstappen zo feitelijk mogelijk.
- Noteer altijd bron van de informatie.
- Indien er opvallendheden in gedrag of handelswijze zijn van direct betrokkenen, omschrijf deze feitelijk.
- Betrek zo nodig een jurist bij een MDO rondom besluitvorming over conclusies en vervolgstappen.
- Overweeg om het management van de organisatie op de hoogte te brengen of te betrekken.
- Gebruik in mails en brieven niet de ik- of wij-vorm, maar spreek vanuit Veilig Thuis. Bijvoorbeeld: Veilig Thuis concludeert dat.
Onderbouwing
In situaties waarin er sprake is van een Inconsistente Presentatie (IP) of een vermoeden van KMdF ontstaan bij betrokken professionals tal van vragen omtrent de juridische bevoegdheden en valkuilen en ook medisch ethische aspecten. Wat wel en niet kan en mag of moet is niet altijd voor iedereen duidelijk. Deze module geeft handvatten voor deze juridische vragen met als doel de handelingsverlegenheid onder professionals te verminderen en een doeltreffender aanpak mogelijk te maken gericht op bevorderen van de gezondheid en de veiligheid van het kind. In het International Verdrag van de Rechten van het Kind (IVRK VN 1989) staat vermeld dat het kind recht heeft op bescherming tegen kindermishandeling en huiselijk geweld; en dat, wanneer hier sprake van is, het kind er recht op heeft van hem/haar zelf te vernemen, wat zijn/haar gedachten hierbij zijn en welke angsten en wensen bij het kind leven.
No systematic literature analysis was performed for this question, because the question is specific to the Dutch situation and cannot be investigated systematically. Recommendations from the scientific literature (including international guidelines) have been incorporated into this module as well as input from an invitational conference with collaboration partners, experts and experts in the field of law and medical ethics. The dissertation of Mirjam Sombroek was also consulted (Sombroek-van Doorm, 2019)
- Baeten P. (2018). Handelingsprotocol Veilig Thuis 2019. 2018. Beschikbaar van: https://veiligthuis.nl/wp-content/uploads/2018/12/Veiligthuis-interactief-protocol_v3.pdf.
- Héman R. Agressie tegen dokters en zorgpersoneel is onacceptabel. 2022. Geraadpleegd via https://www.knmg.nl/actueel/columns/column/agressie-tegen-dokters-en-zorgpersoneel-is-onacceptabel
- Koninklijke Nederlandsche Maatschappij tot bevordering der Geneeskunst. Handreiking Beroepsgeheim en politie/justitie, KNMG, februari 2012. Beschikbaar van: https://www.knmg.nl/actueel/dossiers/beroepsgeheim/politie-en-justitie
- Koninklijke Nederlandsche Maatschappij tot bevordering der Geneeskunst. KNMG-Gedragscode voor artsen. Utrecht: KNMG, 2022. Beschikbaar van: https://www.knmg.nl/actueel/dossiers/kwaliteit-en-veiligheid-2/gedragscode-voor-artsen#Downloads_(KNMG-Gedragscode_voor_artsen)-anchor
- Koninklijke Nederlandsche Maatschappij tot bevordering der Geneeskunst. KNMG-meldcode Kindermishandeling en huiselijk geweld. Utrecht: KNMG; 2023. Beschikbaar van: https://knmg-meldcode.maglr.com/meldcode-kindermishandeling-en-huiselijk-geweld/cover
- Koninklijke Nederlandsche Maatschappij tot bevordering der Geneeskunst. KNMG-wegwijzer Toestemming en informatie bij behandeling van minderjarigen, KNMG, 2019. Geraadpleegd via https://www.knmg.nl/actueel/nieuws/nieuwsbericht/vernieuwd-knmg-wegwijzer-toestemming-en-informatie-bij-behandeling-minderjarigen
- Koninklijke Nederlandsche Maatschappij tot bevordering der Geneeskunst. Opnemen van gesprekken door patiënten. Handreiking voor artsen, KNMG, oktober 2017. Geraadpleegd via https://www.knmg.nl/actueel/dossiers/patientenrechten/opnemen-van-het-gesprek
- Kwakman E. Handreiking Samenwerken bij strafbare kindermishandeling. 2017 Nov. Beschikbaar van: https://vertrouwensartsen.nl/wp-content/uploads/2021/05/handreiking_samenwerken-bij-strafbare-kindermishandeling.pdf
- Lam E, Huitema J. Ouderschapswijzer. Welke ouder heeft welke rechten en plichten? Haarlem: &jeugd. 2023. Geraadpleegd via https://enjeugd.nl/wp-content/uploads/2023/03/ouderschapswijzer-2023_v0300.pdf
- Rosenberg DA. Web of deceit: a literature review of Munchausen syndrome by proxy. Child Abuse Negl. 1987;11(4):547-63. doi: 10.1016/0145-2134(87)90081-0. PMID: 3322516.
- Sombroek-van Doorm M. Medisch beroepsgeheim en de zorgplicht van de arts bij kindermishandeling in de rechtsverhouding tussen arts, kind en ouders. Leiden: Universiteit Leiden; 2019. Available from: https://www.universiteitleiden.nl/en/research/research-output/law/medisch-beroepsgeheim-en-de-zorgplicht-van-de-arts-bij-kindermishandeling-in-de-rechtsverhouding-tussen-arts-kind-en-ouders
- Wet op de geneeskundige behandelingsovereenkomst. Afdeling 5 (art. 7:446 tot en met 7:468 BW). 1 mei 2024. Beschikbaar van: https://wetten.overheid.nl/BWBR0005290/2012-06-13#Boek7_Titeldeel7_Afdeling5
- Wet maatschappelijke ondersteuning 2015. 1 januari 2024. Beschikbaar van: https://wetten.overheid.nl/BWBR0035362/2024-01-01
Beoordelingsdatum en geldigheid
Publicatiedatum : 28-02-2025
Beoordeeld op geldigheid : 27-01-2025
Algemene gegevens
De ontwikkeling/herziening van deze richtlijnmodule werd ondersteund door het Kennisinstituut van de Federatie Medisch Specialisten (www.demedischspecialist.nl/kennisinstituut) en werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS) en de Vereniging voor Vertrouwensartsen Kindermishandeling en Huiselijk Geweld. De financier heeft geen enkele invloed gehad op de inhoud van de richtlijnmodule.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijnmodule is in 2021 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen (zie hiervoor de Samenstelling van de werkgroep) die betrokken zijn bij de zorg rondom kindermishandeling door falsificatie (KMdF).
Werkgroep
- Dr. A.H. (Rian) Teeuw, kinderarts sociale pediatrie, werkzaam in het Amsterdam UMC - Emma Kinderziekenhuis te Amsterdam, NVK (voorzitter)
- Drs. J. (Jolande) Schoonenberg, vertrouwensarts Veilig Thuis, werkzaam bij GGD Amsterdam te Amsterdam, VVAK (voorzitter)
- Drs. M.J. (Marije) van Mill, kinderarts-MDL, werkzaam in het UMC Utrecht - Wilhelmina kinderziekenhuis te Utrecht, NVK, tot juni 2022
- Drs. M.J. (Marjo) Affourtit, kinderarts sociale pediatrie, werkzaam bij het Erasmus MC Sophia Kinderziekenhuis te Rotterdam, NVK, sinds juni 2022
- Drs. P.I.M. (Patries) Worm, vertrouwensarts/kinderarts, werkzaam bij GGD Gelderland-Zuid, VVAK
- Dr. R. (Roel) Bakx, kinderchirurg, werkzaam in het Amsterdam UMC - Emma Kinderziekenhuis te Amsterdam, NVvH
- Dr. Z. (Zwany) Metting, kinderneuroloog, werkzaam bij Stichting Epilepsie Instellingen Nederland (SEIN) te Zwolle, NVN
- Dr. M.J. (Marie-José) van Hoof, kinder- en jeugdpsychiater, werkzaam bij iMindU te Leiden, NVvP
- M. (Marjon) Zwart, kinderverpleegkundige/kinder IC verpleegkundige, werkzaam bij het Amsterdam UMC te Amsterdam, V&VN
- Drs. L.M.M. (Lisette) Jongbloets, arts Maatschappij & Gezondheid en jeugdarts, werkzaam bij VG Utrecht te Utrecht, AJN
- Drs. J. (Judith) Bosman, vertrouwensarts, werkzaam bij Veilig Thuis Kennemerland, NVK/VVAK
- H. (Hester) Rippen, directeur-bestuurder, Stichting Kind en Ziekenhuis
- Drs. E. (Ellen) Kerseboom, GGZ-kaderhuisarts niet praktiserend, NHG, tot september 2023
- Prof. dr. H.M.M. (Hedwig) Vos, huisarts en hoofd afdeling Public Health en Eerstelijns Geneeskunde, werkzaam bij V&V Huisartsen te Den Haag en het LUMC, NHG, vanaf december 2023
Klankbordgroep
- J. (Judith) van der Linden, vertrouwensarts, werkzaam bij Veilig Thuis Oostbrabant, Veilig Thuis
- R. (Rob) Bilo, vertrouwensarts, werkzaam bij Veilig Thuis Rotterdam Rijnmond, Veilig Thuis
Met ondersteuning van
- Dr. J. (Janneke) Hoogervorst-Schilp, senior adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- Dr. C.L. (Cécile) Overman, adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- Dr. R. (Renee) Bolijn, adviseur, Kennisinstituut van de Federatie Medisch Specialisten
Belangenverklaringen
De Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of zij in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatiemanagement) hebben gehad. Gedurende de ontwikkeling of herziening van een module worden wijzigingen in belangen aan de voorzitter doorgegeven. De belangenverklaring wordt opnieuw bevestigd tijdens de commentaarfase.
Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van de Federatie Medisch Specialisten.
|
Naam werkgroeplid |
Hoofdfunctie |
Nevenwerkzaamheden |
Gemelde belangen |
Actie |
|
Teeuw |
Kinderarts sociale pediatrie |
Werkzaam als LECK kinderarts (Landelijk Expertise Centrum Kindermishandeling, www.leck.nu) |
Geen |
Geen actie |
|
Schoonenberg |
Voorzitter richtlijnontwikkeling namens VVAK |
Vertrouwensarts Veilig Thuis Amsterdam-Amstelland |
Geen |
Geen actie |
|
Rippen |
Directeur Stichting Kind en Ziekenhuis (32 uur) |
• Lid Raad van Toezicht MEEr-groep |
Geen |
Geen actie |
|
Metting |
Neuroloog/Kinderneuroloog |
Geen |
Geen |
Geen actie |
|
Bakx |
Kinderchirurg Amsterdam UMC |
Voorzitter richtlijnencommissie NVvH |
Geen |
Geen actie |
|
Jongbloets |
Arts Maatschappij en Gezondheid profiel JGZ |
Gastdocent NSPOH, opleiding jeugdarts, betaald |
Geen |
Geen actie |
|
Van Hoof |
Praktijkeigenaar iMindU, praktijk voor (kinder- en jeugd)psychiatrie en psychotherapie |
Onbezoldigd: |
iMindU richt zich o.a. op trauma (inclusief aanpak kindermishandeling en huiselijk geweld), gehechtheid, emotieregulatie/ persoonlijkheidsontwikkeling van kinderen, jeugdigen en volwassenen. KMdF komt zelden op het moment dat het gebeurt aan de oppervlakte, vaker is behandeling van gebeurtenissen achteraf nodig.
Ideëel belang: implementatie van aandacht voor en diagnostiek van gehechtheid naast diagnostiek van psychopathologie als transdiagnostische factor van belang zowel preventief, in diagnostisch arsenaal als in behandeling van kind en gezin. |
Geen actie |
|
Worm |
Ik ben werkzaam als vertrouwensarts bij Veilig Thuis Gelderland zuid (32 uur). Veilig Thuis Gelderland zuid valt onder de GGD Gelderland zuid. Ik ben kinderarts en recent als kinderarts inzake KMdF ge herregistreerd. |
Ontwikkelen Praatboek voor kinderen in de juegdbeschermingsketen in samenwerking en opdracht van het ministerie van VWS (periode december 2020-mei 2021) (Subsidie) |
Geen |
Geen actie |
|
Zwart |
Intensive Care Kinderen Verpleegkundige |
Werkgroep Kindermishandeling |
Geen |
Geen actie |
|
Bosman |
Vertrouwensarts Veilig Thuis Kennemerland |
Docent bij de NSPOH voor de opleiding Forensische Verpleegkunde. Betaald per gecontracteerd lesuur. 5 uur per jaar |
Ik draag bij aan de richtlijn in het belang van de professionalisering van de VVAK en met het doel het onderwerp KMdF beter op de kaart te zetten, bekendheid te bevorderen en daarbij handvatten te geven aan zowel de kinderarts als aan de vertrouwensarts om in gezamenlijkheid de belangen van het kind zo goed mogelijk te behartigen. bijdragen aan de richtlijn zal mijn persoonlijke positie of aanzien niet veranderen. |
Geen actie |
|
Affourtit |
Kinderarts-sociale pediatrie LECK kinderarts |
WOKK instructeur, vacatiegeld, LECK bestuurder, vacatiegeld Erasmus MC |
Partner in NSK onderzoek, financier 1: ZonWM: signaleren kindermishandeling
Toename van eigen kennis als expert op gebied van kindermishandeling, kan van toepassing zijn in de patiëntenzorg en adviezen aan collega's |
Geen actie |
|
Kerseboom |
Huisarts-kaderarts GGZ niet praktiserend, afgevaardigd via NHG, afd. PsyHag |
LHV-ambassadeur kindermishandeling, betaald en onbetaald |
Geen |
Geen actie |
|
Vos |
Huisarts bij V&V Huisartsen (praktijkhouder, eigenaar) |
RvT Stichting Amsterdamse Gezondheidscentra Lid Raad van Advies Lovah Lid Raad van Advies Huisartsen en Wetenschap |
Geen |
Geen actie |
|
Naam klankbordgroeplid |
Hoofdfunctie |
Nevenwerkzaamheden |
Gemelde belangen |
Actie |
|
Bilo |
Vertrouwensarts, Veilig Thuis Rotterdam Rijnmond (20 uur) |
Ik ben na mijn pensionering in juni 2019 nog een aantal keren opgeroepen als gerechtelijk deskundige in zaken, waarin ik voor mijn pensionering forensisch medische rapportages heb geschreven en ben hiervoor betaald als gerechtelijk deskundige. |
Geen |
Geen actie |
|
Van der Linden |
eigenaar coach praktijk |
Geen |
Geen |
Geen actie |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door afvaardiging van Stichting Kind & Ziekenhuis in de werkgroep. De conceptrichtlijn is tevens voor commentaar voorgelegd via Stichting Kind & Ziekenhuis aan enkele ouders en de eventueel aangeleverde commentaren zijn bekeken en verwerkt.
Kwalitatieve raming van mogelijke financiële gevolgen in het kader van de Wkkgz
Bij de richtlijnmodule is conform de Wet kwaliteit, klachten en geschillen zorg (Wkkgz) een kwalitatieve raming uitgevoerd om te beoordelen of de aanbevelingen mogelijk leiden tot substantiële financiële gevolgen. Bij het uitvoeren van deze beoordeling is de richtlijnmodule op verschillende domeinen getoetst (zie het stroomschema op de Richtlijnendatabase).
|
Module |
Uitkomst raming |
Toelichting |
|
Module Juridische en medisch-ethische aspecten
|
Geen financiële gevolgen |
Uit de toetsing volgt dat de aanbeveling(en) niet breed toepasbaar zijn (<5.000 patiënten) en zal daarom naar verwachting geen substantiële financiële gevolgen hebben voor de collectieve uitgaven. |
Werkwijze
AGREE
Deze richtlijnmodule is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 en 3.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010).
Knelpuntenanalyse en uitgangsvragen
Gedurende het ontwikkelproces van fase 1 heeft een eerste invitational conference plaatsgevonden, waarbij aan de hand van stellingen input is gevraagd van de aanwezigen op de eerste 2 modules van de richtlijn. Gedurende het ontwikkelproces van fase 2 heeft een tweede invitational conference plaatsgevonden, waarbij de conceptmodules zijn voorgelegd aan de aanwezigen en input is gegeven op de conceptmodules van fase 2. Deze input is verwerkt in desbetreffende modules. Een verslag van beide invitationals is opgenomen onder aanverwante producten.
Methode literatuursamenvatting
Een uitgebreide beschrijving van de strategie voor zoeken en selecteren van literatuur is te vinden onder ‘Zoeken en selecteren’ onder Onderbouwing. In geen van de modules was het mogelijk om data uit verschillende studies te poolen. De beoordeling van de kracht van het wetenschappelijke bewijs wordt hieronder toegelicht.
Beoordelen van de kracht van het wetenschappelijke bewijs
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/). De basisprincipes van de GRADE-methodiek zijn: het benoemen en prioriteren van de klinisch (patiënt) relevante uitkomstmaten, een systematische review per uitkomstmaat, en een beoordeling van de bewijskracht per uitkomstmaat op basis van de acht GRADE-domeinen (domeinen voor downgraden: risk of bias, inconsistentie, indirectheid, imprecisie, en publicatiebias; domeinen voor upgraden: dosis-effect relatie, groot effect, en residuele plausibele confounding).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, redelijk, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie, in het bijzonder de mate van zekerheid dat de literatuurconclusie de aanbeveling adequaat ondersteunt (Schünemann, 2013; Hultcrantz, 2017).
|
GRADE |
Definitie |
|
Hoog |
|
|
Redelijk |
|
|
Laag |
|
|
Zeer laag |
|
Bij het beoordelen (graderen) van de kracht van het wetenschappelijk bewijs in richtlijnen volgens de GRADE-methodiek spelen grenzen voor klinische besluitvorming een belangrijke rol (Hultcrantz, 2017). Dit zijn de grenzen die bij overschrijding aanleiding zouden geven tot een aanpassing van de aanbeveling. Om de grenzen voor klinische besluitvorming te bepalen moeten alle relevante uitkomstmaten en overwegingen worden meegewogen. De grenzen voor klinische besluitvorming zijn daarmee niet één op één vergelijkbaar met het minimaal klinisch relevant verschil (Minimal Clinically Important Difference, MCID). Met name in situaties waarin een interventie geen belangrijke nadelen heeft en de kosten relatief laag zijn, kan de grens voor klinische besluitvorming met betrekking tot de effectiviteit van de interventie bij een lagere waarde (dichter bij het nuleffect) liggen dan de MCID (Hultcrantz, 2017).
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk en worden meegewogen, zoals aanvullende argumenten uit bijvoorbeeld de biomechanica of fysiologie, waarden en voorkeuren van patiënten, kosten (middelenbeslag), aanvaardbaarheid, haalbaarheid en implementatie. Deze aspecten zijn systematisch vermeld en beoordeeld (gewogen) onder het kopje ‘Overwegingen’ en kunnen (mede) gebaseerd zijn op expert opinion. Hierbij is gebruik gemaakt van een gestructureerd format gebaseerd op het evidence-to-decision framework van de internationale GRADE Working Group (Alonso-Coello, 2016a; Alonso-Coello 2016b). Dit evidence-to-decision framework is een integraal onderdeel van de GRADE methodiek.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen, en een weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk (Agoritsas, 2017; Neumann, 2016). De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen. De werkgroep heeft bij elke aanbeveling opgenomen hoe zij tot de richting en sterkte van de aanbeveling zijn gekomen.
In de GRADE-methodiek wordt onderscheid gemaakt tussen sterke en zwakke (of conditionele) aanbevelingen. De sterkte van een aanbeveling verwijst naar de mate van zekerheid dat de voordelen van de interventie opwegen tegen de nadelen (of vice versa), gezien over het hele spectrum van patiënten waarvoor de aanbeveling is bedoeld. De sterkte van een aanbeveling heeft duidelijke implicaties voor patiënten, behandelaars en beleidsmakers (zie onderstaande tabel). Een aanbeveling is geen dictaat, zelfs een sterke aanbeveling gebaseerd op bewijs van hoge kwaliteit (GRADE gradering HOOG) zal niet altijd van toepassing zijn, onder alle mogelijke omstandigheden en voor elke individuele patiënt.
|
Implicaties van sterke en zwakke aanbevelingen voor verschillende richtlijngebruikers |
||
|
|
Sterke aanbeveling |
Zwakke (conditionele) aanbeveling |
|
Voor patiënten |
De meeste patiënten zouden de aanbevolen interventie of aanpak kiezen en slechts een klein aantal niet. |
Een aanzienlijk deel van de patiënten zouden de aanbevolen interventie of aanpak kiezen, maar veel patiënten ook niet. |
|
Voor behandelaars |
De meeste patiënten zouden de aanbevolen interventie of aanpak moeten ontvangen. |
Er zijn meerdere geschikte interventies of aanpakken. De patiënt moet worden ondersteund bij de keuze voor de interventie of aanpak die het beste aansluit bij zijn of haar waarden en voorkeuren. |
|
Voor beleidsmakers |
De aanbevolen interventie of aanpak kan worden gezien als standaardbeleid. |
Beleidsbepaling vereist uitvoerige discussie met betrokkenheid van veel stakeholders. Er is een grotere kans op lokale beleidsverschillen. |
Commentaar- en autorisatiefase
De conceptrichtlijn werd aan de betrokken (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd ter commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn werd aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd.
Agoritsas T, Merglen A, Heen AF, Kristiansen A, Neumann I, Brito JP, Brignardello-Petersen R, Alexander PE, Rind DM, Vandvik PO, Guyatt GH. UpToDate adherence to GRADE criteria for strong recommendations: an analytical survey. BMJ Open. 2017 Nov 16;7(11):e018593. doi: 10.1136/bmjopen-2017-018593. PubMed PMID: 29150475; PubMed Central PMCID: PMC5701989.
Alonso-Coello P, Schünemann HJ, Moberg J, Brignardello-Petersen R, Akl EA, Davoli M, Treweek S, Mustafa RA, Rada G, Rosenbaum S, Morelli A, Guyatt GH, Oxman AD; GRADE Working Group. GRADE Evidence to Decision (EtD) frameworks: a systematic and transparent approach to making well informed healthcare choices. 1: Introduction. BMJ. 2016 Jun 28;353:i2016. doi: 10.1136/bmj.i2016. PubMed PMID: 27353417.
Alonso-Coello P, Oxman AD, Moberg J, Brignardello-Petersen R, Akl EA, Davoli M, Treweek S, Mustafa RA, Vandvik PO, Meerpohl J, Guyatt GH, Schünemann HJ; GRADE Working Group. GRADE Evidence to Decision (EtD) frameworks: a systematic and transparent approach to making well informed healthcare choices. 2: Clinical practice guidelines. BMJ. 2016 Jun 30;353:i2089. doi: 10.1136/bmj.i2089. PubMed PMID: 27365494.
Brouwers MC, Kho ME, Browman GP, Burgers JS, Cluzeau F, Feder G, Fervers B, Graham ID, Grimshaw J, Hanna SE, Littlejohns P, Makarski J, Zitzelsberger L; AGREE Next Steps Consortium. AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ. 2010 Dec 14;182(18):E839-42. doi: 10.1503/cmaj.090449. Epub 2010 Jul 5. Review. PubMed PMID: 20603348; PubMed Central PMCID: PMC3001530.
Hultcrantz M, Rind D, Akl EA, Treweek S, Mustafa RA, Iorio A, Alper BS, Meerpohl JJ, Murad MH, Ansari MT, Katikireddi SV, Östlund P, Tranæus S, Christensen R, Gartlehner G, Brozek J, Izcovich A, Schünemann H, Guyatt G. The GRADE Working Group clarifies the construct of certainty of evidence. J Clin Epidemiol. 2017 Jul;87:4-13. doi: 10.1016/j.jclinepi.2017.05.006. Epub 2017 May 18. PubMed PMID: 28529184; PubMed Central PMCID: PMC6542664.
Medisch Specialistische Richtlijnen 2.0 (2012). Adviescommissie Richtlijnen van de Raad Kwalitieit. http://richtlijnendatabase.nl/over_deze_site/over_richtlijnontwikkeling.html
Neumann I, Santesso N, Akl EA, Rind DM, Vandvik PO, Alonso-Coello P, Agoritsas T, Mustafa RA, Alexander PE, Schünemann H, Guyatt GH. A guide for health professionals to interpret and use recommendations in guidelines developed with the GRADE approach. J Clin Epidemiol. 2016 Apr;72:45-55. doi: 10.1016/j.jclinepi.2015.11.017. Epub 2016 Jan 6. Review. PubMed PMID: 26772609.
Schünemann H, Brożek J, Guyatt G, et al. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group, 2013. Available from http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html.