Inschatting valrisico bij thuiswonende ouderen
Uitgangsvraag
Welk risico-inschattingsinstrument of risicoschattingsproces kan gebruikt worden om thuiswonenden van 65 jaar en ouder met een verhoogd valrisico op te sporen?
Deze uitgangsvraag bestaat uit twee deelvragen:
- Wat is de performance van het risico-inschattingsinstrument uit de world falls guideline (Montero-Odasso, 2022)?
- Zijn er andere instrumenten om het valrisico te schatten bij thuiswonende ouderen, en wat is de performance van deze modellen?
Aanbeveling
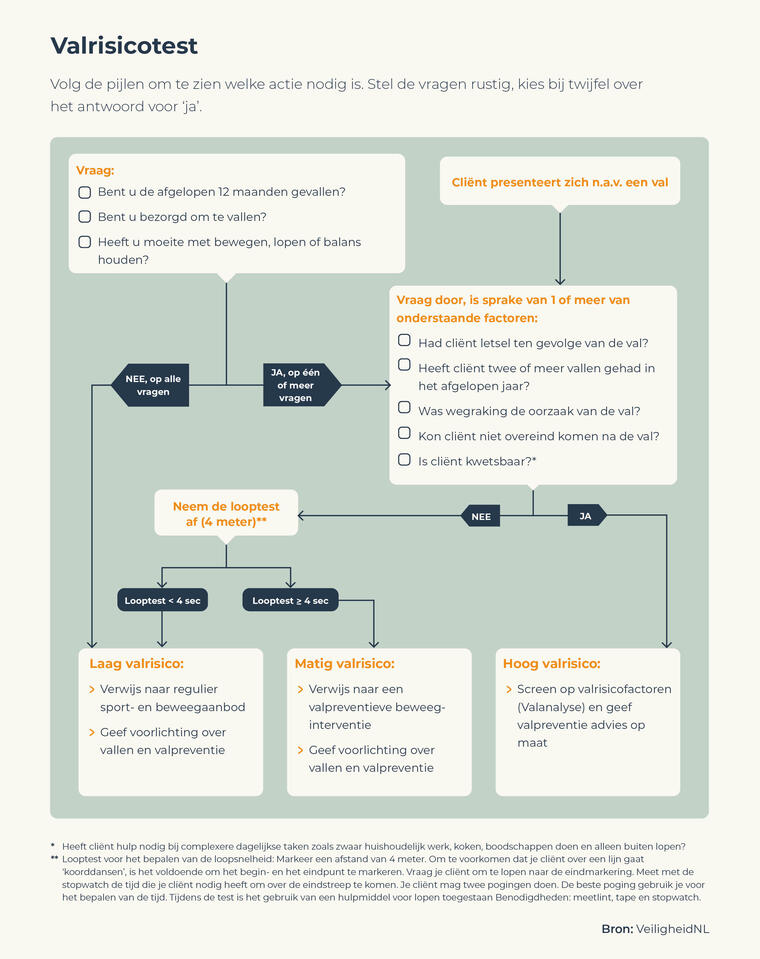
Vraag bij thuiswonende patiënten van 65 jaar en ouder routinematig (bij voorkeur jaarlijks) de volgende items uit:
- Bent u in de afgelopen twaalf maanden gevallen?
- Bent u bezorgd om te vallen?
- Heeft u moeite met bewegen, lopen of balans houden?
Beoordeel de mate van valrisico bij iedere oudere die zich presenteert met een val of valgerelateerd letsel, of wanneer één van bovenstaande vragen met “ja” wordt beantwoord.
Gebruik hierbij de volgende criteria: een patiënt heeft een hoog valrisico indien één van de onderstaande punten van toepassing is:
- Er is sprake van letsel ten gevolge van een val
- Er hebben zich twee of meer valincidenten voorgedaan in het afgelopen jaar
- De oudere heeft een kwetsbare gezondheid*
- De oudere kon niet zelfstandig opstaan na een val
- Er was sprake van bewustzijnsverlies bij een val
*Gebruik voor de inschatting van kwetsbaarheid een gevalideerd instrument
Overweeg een 4-meter looptest uit te voeren indien geen van bovenstaande punten aanwezig zijn; een looptijd van ≥ 4 seconden duidt op een matig valrisico
Gebruik informatie uit bovenstaande vragen en testen om via het algoritme te beoordelen of de oudere een laag, matig of hoog valrisico heeft.
Voer bij thuiswonende ouderen die in de “hoog risico” categorie vallen, vervolgens een multifactoriële, multidisciplinaire valrisicobeoordeling uit of verwijs de patiënt naar een zorgverlener die de valrisicobeoordeling kan uitvoeren.
Overwegingen
Balans tussen gewenste en ongewenste effecten
Jaarlijks valt ongeveer 30% van de 65-plussers (Ganz, 2020). Vallen en val-gerelateerde gezondheidsproblemen zijn een grote belasting voor de gezondheidszorg gezien de morbiditeit, ziekenhuisopnames, institutionalisering en mortaliteit die ze tot gevolg hebben (James, 2017). De rapportagegraad van vallen blijkt echter laag (Tiedeman, 2013; Mikolaizak, 2017) en slechts 20% van de valincidenten is bekend bij de huisarts (Graham, 1992; Hale, 1993; Stalenhoef, 1998). Het is hierom van belang dat er actieve case-finding plaatsvindt om ouderen met een verhoogd valrisico te identificeren. Een adequate identificatie van risicofactoren voor vallen ten aanzien van hun valrisico is van belang voor het kiezen van passende vervolgstappen voor preventie van valincidenten in de toekomst.
De vorige richtlijn adviseerde bij alle ouderen te vragen naar valincidenten en moeite met bewegen, lopen of balans. Er werd bij literatuuronderzoek geen risico-inschattinginstrument gevonden met adequate testeigenschappen. Het advies berustte op een duidelijk verhoogde kans om te vallen bij een val in het verleden (Covinsky, 2001). Ook mobiliteitsproblemen, balansstoornissen en afwijkingen van het lopen bleken significante voorspellers voor vallen (Covinsky, 2001; Cwikel, 1998; Stalenhoef, 2002).
Sinds de vorige herziening van deze richtlijnmodule is de wereldrichtlijn valpreventie verschenen (World Falls Guideline; WFG), waarin het inschatten van valrisico bij thuiswonende ouderen wordt beschreven. Ook is recent de Britse NICE richtlijn herzien (NICE, 2025) evenals de Australische Falls richtlijn (ACSQHC, 2025)
In de recente wereldrichtlijn valpreventie (Montero-Odasso, 2022) wordt een instrument aanbevolen waarmee patiënten kunnen worden ingedeeld in drie categorieën:
- Laag valrisico
- Matig valrisico
- Hoog valrisico
Door het ministerie van Volksgezondheid, Welzijn en Sport is een (aangepaste) versie van dit instrument opgenomen in het nationale valpreventie programma in de eerste lijn. Ook in de Britse NICE-richtlijn wordt dit instrument aanbevolen.
Hoewel deze richtlijn door een grote groep internationale experts is opgesteld, is het onduidelijk wat de performance is van dit instrument. Daarnaast is het onbekend of er naast het instrument zoals voorgesteld in de wereld richtlijn valpreventie, andere instrumenten zijn die gebruikt kunnen worden om het valrisico in te schatten. Er zijn twee vragen die beantwoord moeten worden:
- Wat is de performance van het risico-inschattingsinstrument zoals voorgesteld in de wereld richtlijn valpreventie (Montero-Odasso, 2022)?
- Zijn er andere risico-inschattingsinstrumenten die gebruik kunnen worden om het valrisico in thuiswonende ouderen in te schatten, en wat is de performance van deze instrumenten?
Voor- en nadelen van instrumenten en kwaliteit van het bewijs
Deelvraag 1: Wat is de performance van het risico-inschattingsinstrument uit de world falls guideline (Montero-Odasso, 2022)?
Het risico-inschattingsinstrument dat wordt voorgesteld in de wereldrichtlijn valpreventie (Montero-Odasso, 2022) bestaat uit meerdere elementen (Figuur 1):
- Een val in de afgelopen 12 maanden; patiënt komt bij de arts met een val, of de 3 key questions (Ben je het afgelopen jaar gevallen? Heb je een instabiel gevoel bij het staan of lopen? Heb je angst om te vallen?)
- De ernst van een val (letsel, 2 of meer valepisoden in het afgelopen jaar, kwetsbaarheid, niet mogelijk om op te staan na een val, verlies van bewustzijn)
- Balans/loopstoornis (gemeten met de gait speed test of alternatief de Timed-Up-and-Go test; TUG)
Met dit instrument kunnen patiënten worden ingedeeld naar een laag, matig of hoog valrisico, op basis waarvan de vervolg interventies worden aanbevolen. In de Britse NICE-richtlijn (2025) wordt hetzelfde instrument aanbevolen, bestaande uit dezelfde elementen. Met als verschil dat voor beoordeling van mobiliteit geen specifieke test of afkappunt wordt gegeven.
In Nederlands is het instrument uit figuur 1 ook het aanbevolen instrument om te gebruiken om valrisico in te schatten. Dit instrument en bijbehorende afkapwaarden is door VeiligheidNL ontwikkeld op basis van literatuuronderzoek en in overleg met stakeholders. Het instrument is landelijk door VWS geïmplementeerd.
Figuur 1: risicoschattingsinstrument voor thuiswonende ouderen (van: veiligheid.nl)
Als start van het algoritme is gekozen voor de “three key questions (3KQ)”. Deze vragen richten zich op meer dan één risicofactor en hebben daarmee een hogere sensitiviteit. Als een patiënt “ja” antwoord op één van deze vragen, zijn er een aantal aanvullende vragen naar onder andere het opgelopen letsel. Indien een van deze vragen met “ja” wordt beantwoord, dan is er sprake van een hoog valrisico. Als het antwoord op deze vragen “nee” is, is het advies vervolgens de loopsnelheid te testen met als afkappunt van 1.0m/s voor matig valrisico. Dit gezien de eenvoud en voorspellende waarde van de test. Als alternatief wordt de Timed Up and Go Test (TUG) genoemd. Het bewijs voor deze test is minder sterk en de deze is bovendien minder eenvoudig om uit te voeren. Daarom is de Looptest het instrument van voorkeur.
Naast een laag- en een hoog-risicogroep is er in de WFG ook gekozen voor een groep met matig risico. De toegevoegde waarde hiervan is dat er bij bewijs is dat ook in deze groep interventie door middel van beweeginterventies gericht op kracht en balans leidt tot een afname van het valrisico. De in 2025 verschenen Britse NICE-richtrijn bevat een instrument wat sterk overeenkomt met het instrument wat in de World Falls guideline wordt geadviseerd.
Omdat het instrument uit de wereldrichtlijn valpreventie pas vrij recent is gepubliceerd, verwacht de werkgroep dat er nog weinig onderzoek is gedaan naar de performance van dit instrument. Er is dan ook geen systematische search gedaan naar dit instrument. Wel is de werkgroep bekend met een aantal studies naar de performance van dit instrument:
Hicks (2024) voerde een secundaire analyse uit op gegevens van 693 ouderen (70–90 jaar, 52.4% vrouw) in Australië verzameld binnen de Sydney Memory and Ageing Study. Ze onderzochten of het originele WFG-algoritme in staat was om deelnemers effectief in te delen in drie risicogroepen. De oorspronkelijke TUG-afkapwaarde van >15 seconden bleek slechts vijf ouderen (0,7%) als “middelmatig risico” te classificeren. Daarom pasten de auteurs het algoritme aan. Ze voerden de TUG-test breder uit (bij iedereen zonder hoog risico) en verlaagden de afkapwaarde naar >10 seconden. Met deze wijzigingen kon het algoritme 127 (18,3%) ouderen als matig risico identificeren (tegenover 50,3% laag en 31,3% hoog). De matig-risicogroep leek qua fysieke en neuropsychologische kenmerken sterk op de hoog-risicogroep, maar had een vergelijkbare valfrequentie als de laag-risicogroep.
In Maleisië gebruikten Lee (2024) het originele WFG-algoritme binnen de AGELESS-MELoR-cohortstudie (n = 1548). Deelnemers werden tot negen jaar lang gevolgd. De TUG-test werd gebruikt als maat voor mobiliteit, en valincidenten werden gemeten in drie opeenvolgende follow-up perioden (follow-up na respectievelijk drie, zes en negen jaar). In de eerste jaren bleek het algoritme effectief, bij de tweede meting (na twee jaar) hadden de matig en hoog-risicogroepen duidelijk meer valincidenten dan de laagrisicogroep. Echter, de voorspellende waarde nam in de tijd af. De sensitiviteit daalde van 51,3% naar 26,0% na negen jaar. De specificiteit bleef min of meer gelijk over de verschillende follow-up perioden (80,1 – 78,4%).
De Nederlandse studie van van de Loo (2024) maakte gebruik van gegevens uit de Longitudinal Aging Study Amsterdam (n = 1509). De onderzoekers testten meerdere varianten van het WFG-algoritme: met de 3KQ, met de Fried-frailty criteria, met de Clinical Frailty Scale (CFS), en op basis van alleen valgeschiedenis, en vergeleken deze met het AGS/BGS instrument, de 3KQ als instrument en valgeschiedenis als instrument. Het algoritme, met de verschillende uitvoeringen, had een sensitiviteit tussen 30,9% – 48,0% en een specificiteit tussen 77,0% – 88,2%. De uitvoering waarin gebruik werd gemaakt van de 3KQ, had een hogere sensitiviteit maar een lagere specificiteit, de uitvoering met de CFS, in plaats van de Fried-Frailty criteria had geen effect op de voorspellende waarde. De performance van het AGS/BGS algoritme, valgeschiedenis en het WFG-algoritme was vergelijkbaar. De 3KQ had hogere sensitiviteit, maar een lagere specificiteit. Er werd geconcludeerd dat het WFG-algoritme in staat is om patiënten met een verhoogd valrisico te identificeren, zeker wanneer er gebruik wordt gemaakt van een uitvoering met de 3KQ.
In het redactionele artikel van Montero-Odasso (2025), reflecteren de auteurs—allen betrokken bij het opstellen van de WFG—op de bevindingen van bovengenoemde studies. Ze erkennen dat de TUG-test wereldwijd bekend is, maar minder geschikt blijkt als voorspeller van vallen bij goed functionerende ouderen. Gait speed (loopsnelheid) wordt daarom geprefereerd als primair instrument. De richtlijnwerkgroep sluit zich aan bij dit advies. De auteurs ondersteunen de aanpassing van Hicks (2024), (verlaging van TUG-cut-off naar >10 seconden) en pleiten voor leeftijdsspecifieke drempelwaarden. Loopsnelheid biedt eenvoud, voorspellende kracht, en kan makkelijk breed worden ingezet. “One size fits all” is volgens hen geen passende aanpak bij valrisicostratificatie.
Gezamenlijk maken deze vier artikelen duidelijk dat het oorspronkelijke WFG-algoritme een waardevol uitgangspunt is, maar aanzienlijke verbeteringen kent bij eenvoudige aanpassingen. Het breed inzetten van objectieve tests zoals TUG met een lagere afkapwaarde helpt om een relevante middelrisicogroep te identificeren—deze groep was grotendeels onzichtbaar in de originele versie. Uiteindelijk luidt de belangrijkste boodschap: valrisicostratificatie moet maatwerk zijn. Door gebruik te maken van aanpasbare drempelwaarden, betere mobiliteitsmaten, en herhaalde beoordeling, kunnen we veel effectiever valincidenten bij ouderen voorkomen.
Deelvraag 2: Zijn er andere instrumenten om het valrisico te schatten bij thuiswonende ouderen, en wat is de performance van deze modellen?
Met een systematisch literatuuronderzoek is gekeken of er naast het instrument dat wordt voorgesteld in de wereldrichtlijn valpreventie (Montero-Odasso, 2022), nog andere instrumenten zijn die gebruikt kunnen worden om het valrisico in te schatten. Hierbij is de focus gelegd op instrumenten die niet reeds in de eerdere versie van deze richtlijn (2017) of instrumenten die niet in de wereldrichtlijn (Montero-Odasso, 2022) zijn uitgewerkt.
Er werden vier systematische reviews gevonden waarin risico-inschattingsinstrumenten werden beschreven: Argyrou (2023); Meekes (2021); Omana (2021) Ong (2023). In deze instrumenten waren zestien instrumenten geïncludeerd die (nog) niet in de huidige richtlijn of in de wereldrichtlijn valpreventie werden aanbevolen. De werkgroep definieerde een sensitiviteit en specificiteit boven 70% als een risico-inschattingsinstrument dat mogelijk ingezet kan worden in de praktijk (Perell, 2001; Oliver, 2004; Scott, 2007). Alleen voor de (Chinese)HomeFast (Lai, 2020) en de 2 question tool (Rodriguez, 2017) werd een sensitiviteit en specificiteit hoger dan 70% gerapporteerd.
De (Chinese)HomeFast (Lai, 2020) includeert de volgende elementen: thuisomgeving en schoeisel. Deze elementen zijn niet geïncludeerd in het instrument uit de wereldrichtlijn. Aangezien dit instrument zich richt op de Chinese bevolking, is de vraag of dezelfde sensitiviteit en specificiteit behaald zouden worden bij een Nederlandse populatie.
De 2 question tool van Rodriguez (2017) includeert de volgende elementen: valgeschiedenis en vertrouwen tijdens dagelijkse activiteit. Vergelijkbare elementen zijn ook geïncludeerd in het instrument uit de wereldrichtlijn.
In een recente systematische review (Dormosh, 2024) werden instrumenten gebaseerd op routinely collected data vergeleken met instrumenten gebaseerd van cohorten. Een inclusiecriterium voor deze review was dat de studies de ontwikkeling en/of de validatie van multivariabel risico-inschattingsinstrument rapporteerden. In deze review, specifiek gericht op ontwikkeling en validatie van instrumenten, werd geconcludeerd dat de studies beperkingen hadden in de rapportage en dat de meerderheid van de geïncludeerde studies een hoog risico op bias had, vanwege tekortkomingen in de statistische analyse. Deze resultaten laten zien dat er geen one-size-fits-all instrument is, en dat de instrumenten om het valrisico in te schatten meerdere factoren moeten adresseren. De instrumenten die de door ons gewenste sensitiviteit en specificiteit hadden zijn beperkt te vergelijken met een voor ons relevante populatie, overlappen met de aanbevelingen uit de world falls guideline en/of hadden een groot risico op bias. Daarom is de werkgroep van mening dat er geen reden is om geen van deze instrumenten te prefereren boven het instrument uit de World falls guideline.
Waarden en voorkeuren van patiënten (en eventueel hun naasten/verzorgers)
Veel ouderen beschouwen een val niet als een probleem voor de gezondheid maar als passend bij de leeftijd. Veel valincidenten worden daarom niet spontaan gerapporteerd (Tiedeman, 2023; Mikolaizak, 2017). Ook cognitieve stoornissen zorgen ervoor dat er sprake is van onderrapportage (Cummings, 1988). Het is dus van belang dat zorgverleners actief vragen naar valincidenten. Ook het navragen van valangst is van belang. Uit de literatuur blijkt dat valangst is geassocieerd met meer valincidenten (Asai, 2022). Ook is er bij valangst meer sprake van inactiviteit op het gebied van mobiliteit en iADL taken (Liu, 2021), wat ook kan zorgen voor deconditionering. In een algemene oudere populatie bleek ruim 75% zelfredzaamheid en behoud van functioneren belangrijker te vinden dan langer leven, pijn of andere symptomen (Fried, 2011). Het is daarom ook van belang met patiënten te bespreken dat vallen kan leiden tot functieverlies en verlies van zelfstandigheid. Dit kan helpen patiënten te motiveren voor verdere analyse en/of interventies.
VeiligheidNL heeft een patiëntenversie van het instrument ontwikkeld: testjevalrisico.nl. Patiënten kunnen deze website gebruiken om zelf hun valrisico in te schatten.
Kostenaspecten
Naast consequenties voor de patiënt in de vorm van morbiditeit en mortaliteit zijn de kosten van vallen aanzienlijk. Er belanden per jaar 112.000 65-plussers op de SEH na een val. De directe medische zorgkosten van valongevallen stegen al in 2020 boven de 1 miljard euro uit (VeiligheidNL, 2022). De door ons voorgestelde screening kan in veel gevallen plaatsvinden tijdens andere, reeds ingeplande, contactmomenten. Dit maakt dat de extra kosten die hiervoor gemaakt moeten worden beperkt zijn. De kosten wat betreft valpreventie zal met name zitten in de uitgebreidere valrisicobeoordeling die bij een deel van de patiënten plaatsvindt en de eventuele interventies die daaruit kunnen volgen. Voor meer informatie daarover verwijzen we u naar de desbetreffende modules van de richtlijn.
Aanvaardbaarheid
Bij alle patiënten die zich presenteren met een val, of die zijn gevallen in het afgelopen jaar zal risicoschatting van het valrisico moeten worden gedaan conform het beschreven instrument. Dit lijkt aanvaardbaar voor de patiënten. Er moet echter wel rekening worden gehouden met de andere beoordelingen en vragenlijsten die zij mogelijk moeten ondergaan. Te denken valt aan: cognitieve screeningstesten en screeningslijsten naar bijvoorbeeld stemming en ondervoeding. Voor de patiënt kan het invullen van meerdere vragenlijsten een hoge belasting zijn. Bovendien zal het voor sommige patiëntengroepen lastig zijn om alle vragen te beantwoorden, bijvoorbeeld wanneer er sprake is van een cognitieve beperking. Waar mogelijk dient het instrument te worden aangepast aan de individuele patiënt.
Duurzaamheid
Duurzaamheidsoverwegingen spelen geen rol.
Haalbaarheid
Patiënten zijn vaak terughoudend met het rapporteren van valincidenten en valangst. Ook een deel van de artsen zal niet spontaan vragen naar valincidenten. Hierin speelt gebrek aan kennis bij de patiënt een rol. Ook artsen onderschatten echter het belang van aandacht voor valincidenten. Uit studies (Tiedeman, 2013) is gebleken dat een voorgeschiedenis van vallen de kans op een nieuw valincident fors verhoogt. Actieve case-finding is daarom nodig. De haalbaarheid wordt vergroot doordat de initiële screening kan plaatsvinden tijdens bestaande, geplande zorgcontacten (bijv. op de poli).
Rationale van de aanbeveling: weging van argumenten voor en tegen de interventies
Er is sterk bewijs dat eerdere valincidenten de kans op vallen in de toekomst verhogen (Lusardi, 2017). Daarnaast zijn mobiliteitsproblemen en verminderde balans belangrijke voorspellers voor het optreden van valincidenten in de toekomst (Covinski 2001; Stalenhoef, 2002; Cwikel, 1998). Ook, onder andere, valangst (bezorgdheid om te vallen) heeft een hoge voorspellende waarde voor vallen (Cumming, 1988). Al deze factoren komen terug in dit instrument uit de World Falls guideline. Dit instrument wordt, al dan niet met kleine aanpassingen, ook aanbevolen in de NICE richtlijn (NICE, 2025 en de Australische richtlijn valpreventie (ACSQHC, 2025). Onze search naar andere (gevalideerde) instrumenten heeft geen andere inzichten opgeleverd. De sensitiviteit of specificiteit was onvoldoende, de populatie niet vergelijkbaar, er was overlap met het voorgestelde instrument of de kwaliteit van de evidence was onvoldoende door hoog risico op bias. Op basis van enkele na het uitkomen van de World Fall Guideline gepubliceerde artikelen naar de performance van dit instrument zijn enkele aanpassingen aan het instrument waardevol. Het breed inzetten van objectieve tests zoal de TUG en een verlaging van de afkapwaarde naar <10 seconden helpt om de groep mensen met een matig verhoogd valrisico te identificeren.
Eindoordeel:
Sterke aanbeveling voor inschatting van het valrisico bij thuiswonende ouderen met het risico-inschattingsinstrument uit de Wereldrichtlijn valpreventie (Montero-Odasso, 2022).
Onderbouwing
The former Dutch falls prevention guideline recommended a two-category risk stratification tool (high versus low risk). This stratification tool consisted of five questions:
- Presentation with an acute fall
- Two or more fall episodes in the past year (past 12 months)
- One fall episode in the past year and a high fracture risk
- One fall episode in the past year with loss of consciousness
- One fall episode in the past year and mobility problems.
In 2022, the first World Guideline on Falls Prevention and Management was published and recommends a risk stratification instrument with three categories, low – moderate – high (Montero-Odasso, 2022). This instrument takes the following factors into account:
- Falls in the past 12 months (preferably enriched by the 3 key questions, e.g. include experienced problems with balance and/or concerns about falling)
- Impaired/impaired balance/gait (measured)
- Severity of falls
The translated version of this instrument has been included in the Governmental national falls prevention strategy (VWS) in 2023 and is currently already in use in Dutch primary care. By introducing a third category (moderate risk of falling), follow-up interventions for the prevention of falls may be better tailored to the patient. However, validation of the instrument was pending.
Even though the stratification tool from the World Falls guideline is included in the Dutch Governmental national falls strategy (VWS), the performance of this tool is to be validated. Additionally, it is unclear whether there are alternative tools that can be used to identify older adults living in the community at risk for falls. Two questions need answering:
- What is the performance of the stratification algorithm proposed in the world falls guideline?
- Are there other fall risk stratifications tools that may alternatively be used for the assessment of fall risk in community-dwelling adults, and what is the performance of these tools?
This will help to answer the question whether the three-category risk stratification for community-dwelling older adults (or an alternative strategy) is to be recommended for all settings (e.g. both primary and secondary care).
As no comparative studies were included, GRADE conclusions and summary of findings table could not be formulated.
Description of studies
A total of four systematic reviews studies was included in the analysis of the literature. Important study characteristics and results are summarized in table 2. The assessment of the risk of bias assessments can be found in the full texts of the systematic reviews.
If the systematic reviews included instruments that were not included in the earlier version of this guideline, or in the World Falls Guideline (Montero-Odasso, 2022) results on performance of these tools was presented under ‘results’. An overview of the instruments that were included in the systematic reviews can be found in appendix I.
Argyrou (2023) performed a systematic review to identify question-based tools for fall risk stratification in community-dwelling older adults and the risk factors that are covered by these tools. A literature search was performed in Pubmed/Medline, Web of Science and Google Scholar for relevant articles published until December 1st, 2022. Inclusion criteria were: prospective, retrospective and cross-sectional studies, studies that included only question-based tools to evaluate fall risk, age of the participants ≥ 60 years, published between 2012 and 2022. Study protocols, systematic/scoping/literature reviews and meta-analyses, non-English studies and studies without available full text were excluded. In total 20 studies, describing 22 question-based tools, were included in the review. Data characteristics of the study population and tools and psychometric properties of the tools were reported as an outcome. Ten prospective studies (follow-up duration between 3 months and 3 years), eight cross-sectional studies and one study with both retrospective and prospective follow-up were included. The studies with a cross-sectional design were not considered relevant for the purpose of this guideline. Baseline characteristics of the studies that were included in Agryou (2023) can be found in Table 1 of Agryou (2023).
Meekes (2021) performed a systematic review with the aim to identify a validated and practical falls risk stratification tool suitable for primary care settings. A literature search was conducted in PubMed, Embase, CINAHL, Cochrane, and PsycINFO, covering studies published between January 2000 and July 2020. The review focused on prospective studies that evaluated falls risk stratification tools with limited time requirements, no need for expensive equipment, and no additional space adjustments. Tools were included only if they had been validated in at least three different studies. After screening 2492 articles, 27 studies met the inclusion criteria. Six falls risk stratification tools were identified: the Timed Up and Go (TUG) test, Gait Speed test, Berg Balance Scale, Performance-Oriented Mobility Assessment, Functional Reach test, and falls history. The predictive performance of these tools was analysed based on sensitivity, specificity, and area under the curve (AUC). Baseline characteristics of the studies that were included in Meekes (2021) can be found in Table 1 of Meekes (2021).
The systematic review by Omaña (2021) aimed to evaluate the predictive validity of three commonly used clinical balance tests—the Functional Reach Test (FRT), Single-Leg Stance Test (SLST), and Tinetti Performance-Oriented Mobility Assessment (POMA)—for assessing fall risk in older adults divided per setting. A literature search was conducted in PubMed, EMBASE, and CINAHL, covering studies up to July 2020. The inclusion criteria required studies to include participants aged 60 years or older, a prospective recording of falls, and a report on falls-related predictive validity. Studies executed in any setting were included. After screening 1,071 articles, 21 studies met the inclusion criteria. Articles covered five different settings; 16 were community-dwelling, two were institution dwelling, one study in an inpatient acute care hospital, one study in inpatient rehabilitation and one in a mixed-care setting. Only the 16 studies performed in community-dwelling adults were considered relevant for the purpose of this guideline. The review analyzed sensitivity, specificity, and area under the curve (AUC) values for each test. Baseline characteristics of the studies that were included in Omaña (2021) can be found in Table 1 of Omaña (2021).
Ong (2023) performed a systematic review to evaluate evidence-based fall risk stratification tools to predict the risk of falls suitable for independent community-dwelling older adults, guided by the World Health Organisation’s International Classification of functioning, disability, and health (WHO-ICF) components and to examine the reliability and validity of the fall risk stratification tool to predict falls risk. Additionally, it was aimed to examine the feasibility of the tools among independent community-dwelling older adults. A systematic literature search was performed in CINAHL, Cochrane databases, MEDLine, Science Direct, Scopus, EBSCOHost and Google Scholar, for relevant articles published from January 2010 to January 2021. Inclusion criteria for the studies were: a study population aged 60 years or older, older individuals living independently in the community and having a normal ageing process, reporting at least one of the following outcomes: fall occurrence or fall risk and psychometric properties (with or without reliability testing). Studies executed in older adults who were hospitalized, institutionalized, or living in a long-term care facility were excluded, as well as studies in older adults with severe mental illnesses and recurrent falls. The search identified 2117 studies, of which nine studies were included in the review. Three studies had a cross-sectional design, and six studies were cohort studies. The cross-sectional studies were not considered relevant for the purpose of this guideline. Baseline characteristics of the studies that were included in Ong (2023) can be found in Table 1 of Ong (2023).
Reasons for excluding studies were a cross-sectional study design (n = 8 studies; Argyrou, 2022; Ferreira; 2021; Chini, 2019; Lawson, 2013; Loonlawong, 2019; Silveira, 2018; Tabatabaei, 2002; Wang 2022), study population including patients in other settings than the community, e.g. long-term care or rehabilitation (n = 5; Faber, 2006; Sterke, 2010; Haines, 2004; Hars, 2018; Vellas, 1997) or because the study population had additional diseases e.g. Parkinson (Shimada, 2009; Almeida, 2016)
Results
Only the results of the instruments that were not included in the earlier version of the Dutch Guideline or the World Falls Guideline (Montero-Odasso, 2022) were presented. An overview of the instruments included in the four systematic reviews can be found in appendix I.
The four systematic reviews included sixteen different instruments (that were not yet included in the earlier version of the Dutch guideline and/or the World Falls Prevention guideline, Montero-Odasso, 2022). The studies were non-comparative studies.
- First, per instrument an overview is provided of the individual studies (extracted from the systematic reviews) reporting on the instrument. Baseline characteristics of the studies are presented. The following instruments are included: Single Leg Stance Test, functional reach test, other instrument.
- Next results on the predefined outcomes measure (sensitivity, specificity, positive predictive value, and negative predictive value) are presented for the different instruments.
Identified instruments for predicting fall risk.
Table 2: baseline characteristics of the studies reporting performance of the Single Leg Stance Test (SLST) (from Meekes (2021), Omana (2021), Ong (2023))
|
|
Study population
|
Follow-up duration |
Type of fall |
Comments |
|
Beauchet (2010) |
N, (% woman) N = 1759 (51% woman)
Age (mean ± SD) Mean age: 70.7 ± 4.6
France |
12 months |
Any fall (n = 341, 19.4%) recurrent falls n = 222 (12.6%) |
Included in Omana (2021) |
|
Bongue (2011) |
N, (% woman) N = 1790 (5.6)
Age (mean ± SD) 70.7 (4.6)
France |
12 months |
Any fall (n = 563, 32%) |
Included in Meekes (2021), Omana (2021), Ong (2023),
|
|
Crenshaw (2020) |
N, (% woman) N = 125 (100)
Age (mean ± SD) 77.1 (7.5)
US |
12 months |
Any fall (n = 74, 59.2%) |
Included in Omana (2021) |
|
Lin (2004) |
N, (% woman) N = 1200 (41)
Age (mean ± SD) 73.4 ± NR
China |
12 months |
Any fall (n = 128 11.0%) |
Included in Meekes (2021), Omana (2021). |
Table 3: baseline characteristics of the studies reporting performance of the functional reach test (from Meekes (2021), Omana (2021), Ong (2023))
|
|
Study population
|
Follow-up duration |
Type of fall |
Comments |
|
Crenshaw (2020) |
N, (% woman) N = 125 (100)
Age (mean ± SD) 77.1 (7.5)
US |
12 months |
Any fall (n = 74, 59.2%) |
Included in Omana (2021) |
|
Lin (2004) |
N, (% woman) N = 1200 (41)
Age (mean ± SD) 73.4 ± NR
China |
12 months |
Any fall (n = 128 11.0%) |
Included in Meekes (2021), Omana (2021). |
|
Murphy (2003) |
N, (% woman) N = 50 (74)
Age (mean ± SD) 72.3 ± 8.6
US |
14 months |
Any fall (n = 16, 32%) |
Included in Meekes (2021), Omana (2021). |
|
Russel (2008) |
N, (% woman) N = 344 (69.2%)
Age (mean ± SD) 75.9 ± 8.5
Australia |
12 months |
Any fall (n = 164, 47.6%)
Recurrent falls (n = 100, 29.1%) |
Included in Meekes (2021), Omana (2021). |
|
Sugihara (2006) |
N, (% woman) N = 88 (% NR)
Age (mean ± SD) 80.6 ± 6.9
Japan |
3 months |
Any fall (n = 21, 23.9%) |
Included in Omana (2021) |
Table 4: baseline characteristics of the studies reporting performance of other instruments for predicting fallr isk (from Meekes (2021), Omana (2021), Ong (2023))
|
|
|
Study population
|
Follow-up duration |
Type of fall |
Comments |
|
Cleary (2017) |
ABC 16 questions, 11 point scale |
N, (% woman) N = 45 (68.9)
Age (mean ± SD) 83.2 ± 6.3 |
6 months |
not reported |
Included in Argyrou (2023) |
|
Burns (2020) |
AGS/BGS 3 questions, y/n and no. falls
|
N, (% woman) N = 1563 (52.5)
Age (mean ± SD) 65-74 = 68.2% 75-84 = 26.5% >85 = 5.3% |
12 months |
not reported |
Included in Argyrou (2023) |
|
Kojima (2015) |
Frailty Index (FI) 40 questions, dichotomous and 3-point scale |
N, (% woman) N = 248 (63.7%)
Age (mean ± SD) 72.9 ± 6.1 |
24 weeks |
not reported |
Included in Argyrou (2023) |
|
Lai (2020) |
(Chinese) HomeFAST 20 questions, y/n |
N, (% woman) N = 210 (50)
Age (mean ± SD) 71.5 ± 6.4 |
|
not reported |
Included in Argyrou (2023) |
|
Kang (2018) |
Kang’s FRFST |
N, (% woman) N = 219 (57.7)
Age (mean ± SD) 67.4 ± 5.6
China |
12 months |
Falls occurred among 125 (20.1%) participants |
Included in Ong (2023) |
|
Ikeda (2022) |
Machine Learning 14 questions, y/n and MCQ |
N, (% woman) N = 61883 (53.7)
Age (mean ± SD) 72.8 ± 5.5 (non-fallers) 75.4 ± 6.1 (fallers) |
3 years |
not reported |
Included in Argyrou (2023) |
|
Yang (2020) |
Modified Falls Efficacy scale (MFES) 14 questions, 11-point scale |
N, (% woman) N = 47 (74.5)
Age (mean ± SD) 78.9 ± 5.5 |
12 months |
not reported |
Included in Argyrou (2023) |
|
Hnizdo (2013) |
Modified John Hopkins Fall Risk Assessment tool (mJH-FRAT) |
N, (% woman) N = 107 (34.6)
Age (mean ± SD) 78.9 |
|
not reported |
Included in Ong (2023) |
|
Hirase (2014) – prospective |
Modified Suzuki’s Fall assessment questionnaire; FRAS 7 questions, on yes/no scale
|
N, (% woman) N = 292 (82)
Age (mean ± SD) 81.6 ± 6.2 |
3 months |
46/ 292 participants (15.6%) fell. Of those 46 participants, 22 (47.8%) fell two or more times.
|
Included in Argyrou (2023), Ong (2023) |
|
Orbist (2016) |
NA, Orbist online questionnaire 36 questions, NA |
N, (% woman) N = 134 (45)
Age (mean ± SD) 69.3 ± 5.6 |
6 months |
not reported |
Included in Argyrou (2023) |
|
Rodriguez (2017) |
NA, 2 question tool Rodriguez 2 questions, y/n and 3-point scale |
N, (% woman) N = 772 (62.5)
Age (median ± SD) 80.7 ± 0.1
|
12 months |
not reported |
Included in Argyrou (2023) |
|
Gadkaree (2015) |
Questions from NHATS study 5 questions, MCQ |
N, (% woman) N = 7609 (56.6)
Age (mean ± SD) 65-69 = 27.9% 70-74 = 25% 75-79 = 19.1% 80-84 = 14.7% 85-89 = 9.1% 90+ = 4.3%
US |
12 months |
not reported |
Included in Argyrou (2023) |
|
Fielding (2013) |
Scripted fall-risk screening tool |
N, (% woman) N = 111 (NR)
Age (mean ± SD) NR |
12 months |
Low risk: 5.4%– 9.9%; moderate risk: 75.7%–82.9%; high-risk: 14.1%–17.1% |
Included in Ong (2023), Argyrou (2023)
|
|
Burns (2022) |
Short FES-I 7 questions, 4-point scale |
N, (% woman) N = 1563 (52.5)
Age (mean ± SD) 65-74 = 68.2% 75-84 = 26.5% >85 = 5.3% |
12 months |
not reported |
Included in Argyrou (2023) |
Results
Sensitivity and specificity
The performance of the tests included in the reviews from (Argyrou, 2023; Meekes, 2021; Omana, 2021; and Ong, 2023) is presented in Table 5. The (Chinese) HomeFAST (Lai, 2020) and 2 question tool (Rodriguez, 2017) had a sensitivity and specificity that was considered clinically relevant (> 70%). Lai (2020) reported for the (Chinese) HomeFAST a sensitivity and specificity of 83% and 96% respectively. Rodriguez (2017) reported a sensitivity and specificity of respectively 70% and 72% for the 2-question tool.
Murphy (2003) also found a sensitivity and specificity higher than 70% for the Functional Reach Test (73% and 88% respectively) however in Sugihara (2006) the sensitivity of the functional reach test was found to be only 68%.
For the other tests that were identified in the systematic reviews, the sensitivity and/or specificity was lower than 70% and therefore not considered clinically relevant.
Positive predictive value and negative predictive value
Positive predictive value (PPV) and negative predictive value (NPV) was only reported for Kang’s FRFST (Kang, 2018). The PPV and NPV was respectively 70.7% and 83.6%.
For the other tests, PPV and NPV were not reported.
Table 5: performance of the tests included in the reviews from Argyrou, 2023; Meekes, 2021; Omana, 2021; and Ong, 2023
|
Instrument |
Sensitivity |
Specificity |
Positive predictive value |
Negative predictive value |
AUC |
Other |
|
SLST 1. Beauchet (2010) 2. Bongue (2011) 3. Crenshaw (2020) 4. Lin (2004)
|
|
|
- |
- |
|
|
|
Functional reach test 3. Crenshaw (2020) 4. Lin (2004) 5. Murphy (2003) 6. Russel (2008) 7. Sugihara (2006) |
|
|
- |
- |
|
|
|
ABC 16 questions, 11-point scale |
- |
- |
- |
- |
- |
Cronbach’s A: 0.973* ICC: 0.879* (95% CI = [0.779, 0.934])
|
|
AGS/BGS 3 questions, y/n and no. falls
|
60.1% |
66.4% |
- |
- |
- |
- |
|
Frailty Index (FI) 40 questions, dichotomous and 3-point scale |
31.6% |
85.9% |
- |
- |
0.62 (95 % CI: 0.53, 0.71)
|
|
|
(Chinese) HomeFAST 20 questions, y/n |
83% |
96% |
- |
- |
- |
Cronbach’s A: 0.94 ICC: 0.89 (95% C.I. = [0.84, 0.93]) (inter-rater) 0.88 (95% C.I. = [0.90, 0.94]) (test-retest)
|
|
Kang’s FRFST |
23.2% |
97.5% |
70.7% |
83.6% |
|
|
|
Machine Learning 14 questions, y/n and MCQ |
- |
- |
- |
- |
0.88 (SD=0.02) |
|
|
Modified Falls Efficacy scale (MFES) 14 questions, 11-point scale |
- |
- |
- |
- |
- |
Cronbach’s A: 0.95 ICC: 0.93 (test-retest) |
|
Modified John Hopkins Fall Risk Assessment tool (mJH-FRAT) |
- |
- |
- |
- |
- |
|
|
Modified Suzuki’s Fall assessment questionnaire; FRAS 7 questions, on yes/no scale
|
84% |
68% |
- |
- |
0.73 (0.62,0.83) for the 7 factors
|
|
|
NA, Orbist online questionnaire 36 questions, NA |
- |
- |
- |
- |
0.67 (95% CI: 0.54, 0.81)
|
|
|
NA (2 question tool) 2 questions, y/n and 3-point scale |
70% |
72% |
|
|
0.74 (95% CI: 0.66, 0.82)
|
|
|
Questions from NHATS study 5 questions, MCQ |
- |
- |
- |
- |
Any fall 0.69 (95% CI: = 0.67, 0.71) Recurrent falls 0.77 (95% CI: 0.74, 0.79)
|
|
|
Scripted fall-risk screening tool |
|
|
|
|
|
|
|
Short FES-I 7 questions, 4-point scale |
22.5% |
89.4% |
- |
- |
|
|
A systematic review of the literature was performed to answer the following question(s):
What instrument or process for predicting fall risk can be used to identify older adults in the community setting with an increased fall risk?
Table 1. PICRO
|
Patients |
Older adults (aged 65 years and older) living in the community |
|
Intervention |
Instruments used to predict fall risk |
|
Control |
Other instruments to predict fall risk |
|
Reference |
Fall incidence during prospective follow-up |
|
Outcomes |
Performance: sensitivity, specificity, positive predictive value, negative predictive value |
|
Other selection criteria |
Study design:
|
Relevant outcome measures
The guideline panel considered sensitivity, specificity, positive predictive value, negative predictive value as a critical outcome measure for decision making. A priori, the guideline panel did not define the outcome measures listed above but used the definitions used in the studies.
The guideline panel defined a sensitivity and specificity above 70% as a risk assessment tool that could potentially be used in practice (Perell, 2001; Oliver, 2004; Scott, 2007).
Search and select (Methods)
Question 1: What is performance is of the stratification algorithm proposed in the world falls guideline?
As the world-falls guideline was published in 2022, it was expected that at the time of the development of this Dutch Guideline (2024) only few studies were published on the performance of the instrument proposed in the world-falls guideline. Therefore, it was decided to answer this question based on expert opinion, supported with non-systematic identified literature (see ‘considerations’)
Question 2: Are there other fall risk stratifications tools that can be used for the assessment of fall risk in community-dwelling adults, and what the performance is of this tools?
To answer this question, a systematic literature search was performed. A systematic literature search was performed by a medical information specialist using the following bibliographic databases: Embase.com and Ovid/Medline. Both databases were searched with relevant terms from 2015 to 07-06-2024 for systematic reviews, RCTs and observational studies. The detailed search strategy is depicted under the tab Methods. The systematic literature search resulted in 8900 hits. Studies were selected based on the criteria described in Table 1. Titles and abstracts were screened using the ASReview software version 1.6.2. The settings TF-IDF and Naïve bayes were used. Hartley (2023) and Palumbo (2016) were used as prior knowledge for inclusion. Mauer (2017) was used as prior knowledge for exclusions.
The first 10% of references were screened by the working group and the guideline methodologist. The remaining articles were subsequently screened by the guideline methodologist, using the following stopping rule: stop after 200 subsequent exclusions.
Due to the high number of hits that were identified with the search it was decided to initially focus on the systematic reviews. Initially, twenty-one studies were selected based on title and abstract screening using ASreview software. After reading the full text, twenty-one studies were excluded (see the exclusion table under the tab ‘Evidence tabellen’), and four studies were included.
- Argyrou C, Dionyssiotis Y, Galanos A, Vlamis J, K Triantafyllopoulos I, Dontas IA, Chronopoulos E. Fall risk question-based tools for fall screening in community-dwelling older adults: a systematic review of the literature. J Frailty Sarcopenia Falls. 2023 Dec 1;8(4):240-253. doi: 10.22540/JFSF-08-240. PMID: 38046441; PMCID: PMC10690128.
- Asai T, Oshima K, Fukumoto Y, Yonezawa Y, Matsuo A, Misu S. The association between fear of falling and occurrence of falls: a one-year cohort study. BMC Geriatr. 2022 May 5;22(1):393. doi: 10.1186/s12877-022-03018-2. PMID: 35509040; PMCID: PMC9069732.
- Australian Commission on Safety and Quality in Health Care (ACSQHC). Preventing Falls and Harm from Falls in Older People: Best Practice Guidelines for Community Care in Australia [internet]. Sydney: ACSQHC; 2025 Available from: https://www.safetyandquality.gov.au/sites/default/files/2025-06/falls-guidelines-for-community-care.pdf
- Covinsky KE, Kahana E, Kahana B, Kercher K, Schumacher JG, Justice AC. History and mobility exam index to identify community-dwelling elderly persons at risk of falling. J Gerontol A Biol Sci Med Sci. 2001 Apr;56(4):M253-9. doi: 10.1093/gerona/56.4.m253. PMID: 11283200.
- Cummings SR, Nevitt MC, Kidd S. Forgetting falls. The limited accuracy of recall of falls in the elderly. J Am Geriatr Soc. 1988 Jul;36(7):613-6. doi: 10.1111/j.1532-5415.1988.tb06155.x. PMID: 3385114.
- Cwikel JG, Fried AV, Biderman A, Galinsky D. Validation of a fall-risk screening test, the Elderly Fall Screening Test (EFST), for community-dwelling elderly. Disabil Rehabil. 1998 May;20(5):161-7. doi: 10.3109/09638289809166077. PMID: 9622261.
- James SL, Lucchesi LR, Bisignano C, Castle CD, Dingels ZV, Fox JT, Hamilton EB, Henry NJ, Krohn KJ, Liu Z, McCracken D, Nixon MR, Roberts NLS, Sylte DO, Adsuar JC, Arora A, Briggs AM, Collado-Mateo D, Cooper C, Dandona L, Dandona R, Ellingsen CL, Fereshtehnejad SM, Gill TK, Haagsma JA, Hendrie D, Jürisson M, Kumar GA, Lopez AD, Miazgowski T, Miller TR, Mini GK, Mirrakhimov EM, Mohamadi E, Olivares PR, Rahim F, Riera LS, Villafaina S, Yano Y, Hay SI, Lim SS, Mokdad AH, Naghavi M, Murray CJL. The global burden of falls: global, regional and national estimates of morbidity and mortality from the Global Burden of Disease Study 2017. Inj Prev. 2020 Oct;26(Supp 1):i3-i11. doi: 10.1136/injuryprev-2019-043286. Epub 2020 Jan 15. PMID: 31941758; PMCID: PMC7571347.
- Fried TR, Tinetti ME, Iannone L, O'Leary JR, Towle V, Van Ness PH. Health outcome prioritization as a tool for decision making among older persons with multiple chronic conditions. Arch Intern Med. 2011 Nov 14;171(20):1854-6. doi: 10.1001/archinternmed.2011.424. Epub 2011 Sep 26. PMID: 21949032; PMCID: PMC4036681.
- Gade GV, Jørgensen MG, Ryg J, Riis J, Thomsen K, Masud T, Andersen S. Predicting falls in community-dwelling older adults: a systematic review of prognostic models. BMJ Open. 2021 May 4;11(5):e044170. doi: 10.1136/bmjopen-2020-044170. PMID: 33947733; PMCID: PMC8098967.
- Ganz DA, Latham NK. Prevention of Falls in Community-Dwelling Older Adults. N Engl J Med. 2020 Feb 20;382(8):734-743. doi: 10.1056/NEJMcp1903252. PMID: 32074420.
- Graham HJ, Firth J. Home accidents in older people: role of primary health care team. BMJ. 1992 Jul 4;305(6844):30-2. doi: 10.1136/bmj.305.6844.30. PMID: 1638198; PMCID: PMC1882516.
- Hale WA, Delaney MJ, Cable T. Accuracy of patient recall and chart documentation of falls. J Am Board Fam Pract. 1993;6:239-42.
- Hartley P, Forsyth F, Rowbotham S, Briggs R, Kenny RA, Romero-Ortuno R. The use of the World Guidelines for Falls Prevention and Management's risk stratification algorithm in predicting falls in The Irish Longitudinal Study on Ageing (TILDA). Age Ageing. 2023 Jul 1;52(7):afad129. doi: 10.1093/ageing/afad129. PMID: 37463283; PMCID: PMC10353759.
- Liu M, Hou T, Li Y, Sun X, Szanton SL, Clemson L, Davidson PM. Fear of falling is as important as multiple previous falls in terms of limiting daily activities: a longitudinal study. BMC Geriatr. 2021 Jun 7;21(1):350. doi: 10.1186/s12877-021-02305-8. PMID: 34098904; PMCID: PMC8185919.
- Lusardi MM, Fritz S, Middleton A, Allison L, Wingood M, Phillips E, Criss M, Verma S, Osborne J, Chui KK. Determining Risk of Falls in Community Dwelling Older Adults: A Systematic Review and Meta-analysis Using Posttest Probability. J Geriatr Phys Ther. 2017 Jan/Mar;40(1):1-36. doi: 10.1519/JPT.0000000000000099. PMID: 27537070; PMCID: PMC5158094.
- Maurer MS, Horn E, Reyentovich A, Dickson VV, Pinney S, Goldwater D, Goldstein NE, Jimenez O, Teruya S, Goldsmith J, Helmke S, Yuzefpolskaya M, Reeves GR. Can a Left Ventricular Assist Device in Individuals with Advanced Systolic Heart Failure Improve or Reverse Frailty? J Am Geriatr Soc. 2017 Nov;65(11):2383-2390. doi: 10.1111/jgs.15124. Epub 2017 Sep 21. PMID: 28940248; PMCID: PMC5681378.
- Meekes WM, Korevaar JC, Leemrijse CJ, van de Goor IA. Practical and validated tool to assess falls risk in the primary care setting: a systematic review. BMJ Open. 2021 Sep 29;11(9):e045431. doi: 10.1136/bmjopen-2020-045431. PMID: 34588228; PMCID: PMC8483054.
- Mikolaizak AS, Lord SR, Tiedemann A, Simpson P, Caplan GA, Bendall J, Howard K, Webster L, Payne N, Hamilton S, Lo J, Ramsay E, O'Rourke S, Roylance L, Close JC. A multidisciplinary intervention to prevent subsequent falls and health service use following fall-related paramedic care: a randomised controlled trial. Age Ageing. 2017 Mar 1;46(2):200-207. doi: 10.1093/ageing/afw190. PMID: 28399219.
- Montero-Odasso M, van der Velde N, Martin FC, Petrovic M, Tan MP, Ryg J, Aguilar-Navarro S, Alexander NB, Becker C, Blain H, Bourke R, Cameron ID, Camicioli R, Clemson L, Close J, Delbaere K, Duan L, Duque G, Dyer SM, Freiberger E, Ganz DA, Gómez F, Hausdorff JM, Hogan DB, Hunter SMW, Jauregui JR, Kamkar N, Kenny RA, Lamb SE, Latham NK, Lipsitz LA, Liu-Ambrose T, Logan P, Lord SR, Mallet L, Marsh D, Milisen K, Moctezuma-Gallegos R, Morris ME, Nieuwboer A, Perracini MR, Pieruccini-Faria F, Pighills A, Said C, Sejdic E, Sherrington C, Skelton DA, Dsouza S, Speechley M, Stark S, Todd C, Troen BR, van der Cammen T, Verghese J, Vlaeyen E, Watt JA, Masud T; Task Force on Global Guidelines for Falls in Older Adults. World guidelines for falls prevention and management for older adults: a global initiative. Age Ageing. 2022 Sep 2;51(9):afac205. doi: 10.1093/ageing/afac205. Erratum in: Age Ageing. 2023 Sep 1;52(9):afad188. doi: 10.1093/ageing/afad188. Erratum in: Age Ageing. 2023 Oct 2;52(10):afad199. doi: 10.1093/ageing/afad199. PMID: 36178003; PMCID: PMC9523684.
- Omaña H, Bezaire K, Brady K, Davies J, Louwagie N, Power S, Santin S, Hunter SW. Functional Reach Test, Single-Leg Stance Test, and Tinetti Performance-Oriented Mobility Assessment for the Prediction of Falls in Older Adults: A Systematic Review. Phys Ther. 2021 Oct 1;101(10):pzab173. doi: 10.1093/ptj/pzab173. PMID: 34244801.
- Ong MF, Soh KL, Saimon R, Myint WW, Pawi S, Saidi HI. Falls risk screening tools intended to reduce fall risk among independent community-dwelling older adults: A systematic review. Int J Nurs Pract. 2023 Aug;29(4):e13083. doi: 10.1111/ijn.13083. Epub 2022 Jul 24. PMID: 35871775.
- Palumbo P, Klenk J, Cattelani L, Bandinelli S, Ferrucci L, Rapp K, Chiari L, Rothenbacher D. Predictive Performance of a Fall Risk Assessment Tool for Community-Dwelling Older People (FRAT-up) in 4 European Cohorts. J Am Med Dir Assoc. 2016 Dec 1;17(12):1106-1113. doi: 10.1016/j.jamda.2016.07.015. Epub 2016 Sep 1. PMID: 27594522; PMCID: PMC6136246.
- National Institute for Health Care Excellence (NICE). Falls: assessment and prevention in older people and in people 50 and over at higher risk: NG249. London, NICE; 2025 Apr 29. Available from: https://www.nice.org.uk/guidance/ng249
- Stalenhoef PA, Busse S van der, Knottnerus JA, et al. Vallen van ouderen: het horen, zien, doen en laten van de huisarts. Huisarts Wet. 1998;41:241-5
- Stalenhoef PA, Diederiks JP, Knottnerus JA, Kester AD, Crebolder HF. A risk model for the prediction of recurrent falls in community-dwelling elderly: a prospective cohort study. J Clin Epidemiol. 2002 Nov;55(11):1088-94. doi: 10.1016/s0895-4356(02)00502-4. PMID: 12507672.
- Tiedemann A, Mikolaizak AS, Sherrington C, Segin K, Lord SR, Close JC. Older fallers attended to by an ambulance but not transported to hospital: a vulnerable population at high risk of future falls. Aust N Z J Public Health. 2013 Apr;37(2):179-85. doi: 10.1111/1753-6405.12037. PMID: 23551478.
- Veiligheid NL. Letselcijfers 2021 Kerncijfers LIS Rapport 938 V2. Veiligheid NL. 2022 Nov. Retrieved via: https://www.veiligheid.nl/sites/default/files/2023-02/Kerncijfers%20Letsels%202021%20versie%202.pdf
Beoordelingsdatum en geldigheid
Publicatiedatum : 30-04-2026
Beoordeeld op geldigheid : 30-04-2026
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijnmodule is in 2021 een multidisciplinair cluster ingesteld. Het cluster Duizeligheid, Vallen en Syncope bestaat uit meerdere richtlijnen, zie hier voor de actuele clusterindeling. De stuurgroep bewaakt het proces van modulair onderhoud binnen het cluster. De expertisegroepsleden geven hun expertise, indien nodig. De volgende personen uit het cluster zijn betrokken geweest bij de herziening van deze module:
Clusterstuurgroep
- Prof. dr. T.D. (Tjasse) Bruintjes, voorzitter cluster Duizeligheid, Vallen en Syncope, NVKNO, KNO-arts, Gelre Ziekenhuizen
- Prof. dr. N. (Nathalie) van der Velde, NVKG, klinisch geriater, Amsterdam UMC
- Dr. R.B. (Roeland) van Leeuwen, NVN, neuroloog, Gelre Ziekenhuizen
- Dr. J.H.W. (Joost) Rutten, NIV, internist, Radboud UMC
- Drs. S. (Simon) Geerse, NVKNO, KNO-arts, Treant Ziekenhuizen
- Dr. W.P.A. (Willem) Kelders, NVKNO KNO-arts, Franciscus Gasthuis & Vlietland
- Drs. J.O. (Judella) Daal, NVKG, klinisch-geriater, Dijklander Ziekenhuis
Clusterexpertisegroep
- Drs. J. (Janneke) Bakker, NVKG, Klinisch Geriater, Radboud UMC
Met ondersteuning van
- Dr. R. Zwarts - van de Putte, adviseur, Kennisinstituut van Medisch Specialisten
- Drs. D.G. Ossendrijver, adviseur, Kennisinstituut van Medisch Specialisten
Belangenverklaringen
Een overzicht van de belangen van de clusterleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van de Federatie Medisch Specialisten via secretariaat@kennisinstituut.nl.
Cluster stuurgroepleden
Tabel 1 Gemelde (neven)functies en belangen stuurgroep
|
Naam |
Hoofdfunctie |
Nevenwerkzaamheden |
Persoonlijke financiële belangen |
Persoonlijke relaties |
Extern gefinancierd onderzoek |
Intellectuele belangen en reputatie |
Overige belangen |
Datum |
Restrictie |
|
Tjasse Bruintjes*
|
- KNO-arts (vrijgevestigd) Gelre ziekenhuizen Apeldoorn (0,8 fte) |
- lid beroepsgenoot Regionaal Tuchtcollege voor de Gezondheidszorg Zwolle (onkostenvergoeding) |
Geen |
Geen |
In 2022 toegekende ZonMW-subsidie voor de zgn. Predmentrial |
Geen |
Geen |
07-01-2021
18-05-2025 herbevestigd |
Geen |
|
Nathalie Van der Velde |
Staflid en hoogleraar onderafdeling Geriatrie Amsterdam UMC, locatie AMC |
Onbetaald: |
Geen |
Geen |
Nee; alleen subsidies van onafhankelijke subsidieverstrekkers (NWO, ZonMW, Amsterdams Universiteitsfonds) |
Geen |
Geen |
07-10-2020
06-06-2025 herbevestigd |
Geen |
|
Roeland Van Leeuwen |
Neuroloog, Gelre ziekenhuizen Apeldoorn |
Lid Scheidsgerecht Gezondheidszorg. Betaald |
Geen |
Geen |
Geen |
Geen |
Geen |
11-10-2020
18-05-2025 herbevestigd |
Geen |
|
Joost Rutten |
Internist-Vasculair Geneeskunde 0.9 FTE/Radboudumc, Nijmegen |
Consultant op projectbasis voor Volw International - project ontwikkeling screeningstool ter opsporing patiënten met lipodystrofie |
Geen |
Geen |
Principle Investigator Radboudumc CALM DIEM en CALM START studies, sponsor Vascular Dynamics (studies naar effect van specifiek type carotisstent ter verlaging van de bloeddruk) |
Geen |
Geen |
21-01-2021
23-05-2025 herbevestigd |
|
|
Simon Geerse |
KNO-arts (vrijgevestigd) Treant ziekenhuizen (0.8 fte) |
Voorzitter kerngroep Vestibulologie KNO-vereniging (vacatievergoeding) |
Geen |
Geen |
Geen |
Geen |
Geen |
21-01-2021
26-5-2025 herbevestigd |
Geen |
|
Willem Kelders |
- KNO-arts (vrijgevestigd) Franciscus Gasthuis en Vlietland Rotterdam (0,8 fte) |
- lid kerngroep vestibulogie KNO-vereniging (vacatievergoeding) |
Geen |
Geen |
Geen |
Geen |
Geen |
10-01-2021
17-5-2025 herbevestigd |
Geen |
|
Judella Daal |
NVKG als vereniging |
Voorzitter SIG Valpreventie NVKG/Landelijke netwerk valklinieken |
Geen |
Geen |
Geen |
Geen |
Geen |
10-04-2025
21-5-2025 herbevestigd |
Geen |
Betrokken cluster expertisegroepleden
Tabel 2 Gemelde (neven)functies en belangen expertisegroep
|
Naam |
Hoofdfunctie |
Nevenwerkzaamheden |
Persoonlijke financiële belangen |
Persoonlijke relaties |
Extern gefinancierd onderzoek |
Intellectuele belangen en reputatie |
Overige belangen |
Datum |
Restrictie |
|
Janneke Bakker |
Geriater 0,6 Fte, Beatrix ziekenhuis Gorinchem |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
02-05-2023,
Herbevestigd 20-06-2025 |
Geen |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiënten perspectief door deelname van de Patiëntenfederatie Nederland in de richtlijncommissie.
Kwalitatieve raming van mogelijke financiële gevolgen in het kader van de Wkkgz
Bij de richtlijnmodule voerden de clusterleden conform de Wet kwaliteit, klachten en geschillen zorg (Wkkgz) een kwalitatieve raming uit om te beoordelen of de aanbevelingen mogelijk leiden tot substantiële financiële gevolgen. Bij het uitvoeren van deze beoordeling is de richtlijnmodule op verschillende domeinen getoetst (zie het stroomschema bij Werkwijze).
|
Module |
Uitkomst raming |
Toelichting |
|
Module inschatting valrisico bij thuiswonende ouderen |
Geen financiële gevolgen |
Hoewel uit de toetsing volgt dat de aanbeveling(en) breed toepasbaar zijn (>40.000 patiënten), volgt uit de toetsing dat het geen nieuwe manier van zorgverlening of andere organisatie van zorgverlening betreft, het geen toename in het aantal in te zetten voltijdsequivalenten aan zorgverleners betreft en het geen wijziging in het opleidingsniveau van zorgpersoneel betreft. Er worden daarom geen financiële gevolgen verwacht. |
Werkwijze
Voor meer details over de gebruikte richtlijnmethodologie verwijzen wij u naar de Werkwijze. Relevante informatie voor de ontwikkeling/herziening van deze richtlijnmodule is hieronder weergegeven.