Organisatie van postmortem radiologie
Uitgangsvraag
Op welke wijze dient postmortem radiologie in Nederland georganiseerd te worden?
Aanbeveling
Zoek als opstartende afdeling voor postmortem radiologie contact met het netwerk postmortem radiologie (zie de module ‘Competenties en een netwerk’ en www.radiologen.nl) voor advies en eventueel ondersteuning.
Verwijs indien nodig naar een ziekenhuis met de benodigde expertise voor het uitvoeren van het postmortem radiologisch onderzoek en maak afspraken over de logistieke uitvoering en financiering.
Ontwikkel een lokaal logistiek en (scan)protocol voor het uitvoeren van postmortem radiologie.
Ontwikkel bij voorkeur een dedicated team, met bevoegde en bekwame zorgverleners die betrokken willen zijn bij postmortem radiologisch onderzoek.
Besteed aandacht aan het emotioneel belastende aspect van postmortem onderzoek voor de medewerkers door training en nazorg te organiseren.
Verricht postmortem radiologie bij voorkeur binnen 24 uur na overlijden, enkel door ervaren en vakbekwame MBB’ers en radiologen.
Zie ook het stroomdiagram over de organisatie van postmortem radiologie.
Overwegingen
De werkgroep gaat ervan uit dat ieder ziekenhuis postmortem radiologie zou kunnen aanbieden, indien de benodigde apparatuur en expertise aanwezig is. Ziekenhuizen die ervoor kiezen geen postmortem radiologisch onderzoek aan te bieden, kunnen verwijzen naar een andere instantie waar wel postmortem radiologie wordt aangeboden. Voor de minderjarigen in de NODOK-procedure zijn enkele academische centra aangewezen om het onderzoek uit te voeren. Afhankelijk van de indicatie wordt bepaald wat voor postmortem diagnostisch onderzoek nodig is. Naast een scan kunnen bijvoorbeeld aanvullende biopten en/of een angiografie geïndiceerd zijn. In figuur 1 zijn de verschillende stappen in de organisatie van postmortem radiologie (PMR) weergegeven.
Figuur 1 Organisatie van postmortem radiologie (PMR)
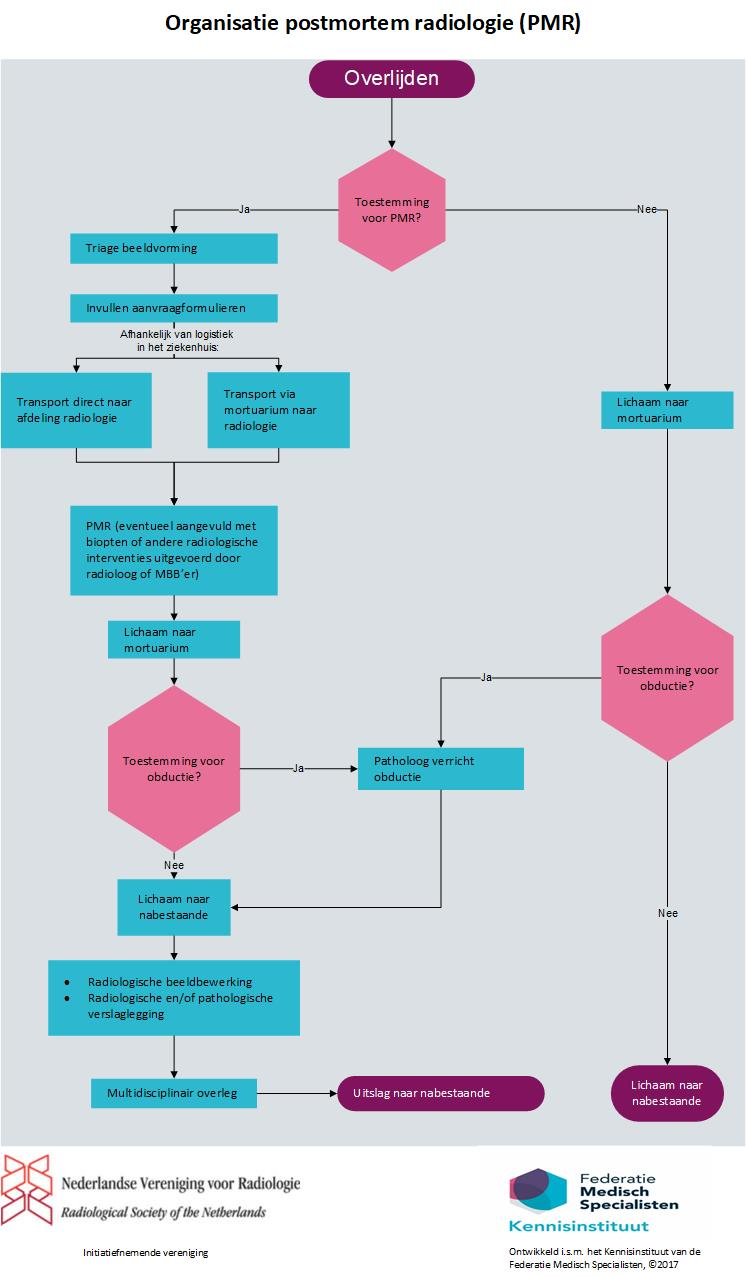
I Reguliere zorg of dedicated postmortem team
Op het gebied van postmortem radiologie werken radioloog en Medisch Beeldvormings- en Bestralingsdeskundige (MBB’er) nauw samen. Afhankelijk van de competenties kunnen biopten of angiografieën worden uitgevoerd door de MBB’er op aangeven van de superviserende radioloog. De radioloog is steeds eindverantwoordelijke. Het beoordelen van de verkregen beelden gebeurt door een bevoegd en bekwaam postmortem radioloog (zie de module ‘Competenties en een netwerk’). Verkregen weefsels van radiologisch gestuurde biopten worden beoordeeld door een patholoog.
Postmortem onderzoek kan als onaangenaam of zelfs traumatisch ervaren worden door medewerkers (Haezella, 2012). Dit kan een reden zijn om een dedicated team te vormen binnen het ziekenhuis waarbij het meewerken aan en uitvoeren van postmortem radiologisch onderzoek op vrijwillige basis plaatsvindt. Hierdoor zal de kwaliteit en efficiëntie van het postmortem onderzoek worden verhoogd. Van belang is dat er te allen tijde voldoende aandacht is voor de emotioneel belastende situatie die postmortem onderzoek voor de betrokken medewerkers met zich mee kan brengen. De juiste training en nazorg is daarin essentieel (Downe, 2012; Haezella, 2012).
II Aanmeldprocedure, registratie en identificatie
De aanvraag voor postmortem radiologisch onderzoek vindt plaats bij de afdeling radiologie door de hoofdbehandelaar (zie de module ‘Informatie rondom postmortem radiologie’). Deze aanmelding dient bij voorkeur 24/7 plaats te kunnen vinden zodat het lichaam zo snel mogelijk gescand wordt. Het lichaam wordt direct na aanmelding geregistreerd in het registratiesysteem waarna de aanvraag zo snel mogelijk beoordeeld wordt door een radioloog of bevoegd lid van het dedicated postmortem team (onder supervisie van de radioloog). Na beoordeling en akkoord door de radioloog voor de gekozen scanprotocollen zal de MBB’er de aanvraag in behandeling nemen. Registratie van het postmortem onderzoek dient bij voorkeur plaats te vinden onder het patiëntennummer van de overleden patiënt. Voor postmortem radiologisch onderzoek dient een aparte onderzoekcode aangemaakt te worden aangezien dit onderzoek een afwijkende financiële afhandeling behoeft en niet onder een DBC valt, bijvoorbeeld CT total body postmortem. Elk stoffelijk overschot dient op het eigen individuele patiëntennummer en/of eigen naam te worden geregistreerd. Hierbij kan rekening gehouden worden met de lokale afspraken in het ziekenhuis.
De identificatie van de overledene dient plaats te vinden aan de hand van het afgesproken protocol van de desbetreffende organisatie/ziekenhuis met een minimale identificatie aan de hand van drie kenmerken (naam, geboortedatum en patiëntnummer). Ook het toestemmingsformulier wordt goed gecontroleerd.
III Planning van postmortem radiologisch onderzoek
De planning van het postmortem radiologisch onderzoek en de tijdstermijn waarbinnen dit onderzoek zal plaatsvinden is afhankelijk van de inrichtingsfaciliteiten van de desbetreffende organisatie/ziekenhuis/afdeling. Er moet rekening worden gehouden met de Wet op de lijkbezorging (Wlb), het feit dat een overledene binnen een redelijk tijdsbestek moet worden teruggeven aan de nabestaanden en ook met het postmortem verval van het lichaam. Het verdient aanbeveling te scannen binnen 24 uur na overlijden. Postmortem radiologie kan bijvoorbeeld worden uitgevoerd aan de randtijden van de reguliere patiëntenzorg teneinde zowel de klinische scanprogramma’s als de medewerkers zo min mogelijk te belasten.
IV Logistiek in het ziekenhuis
Per ziekenhuis dienen duidelijke afspraken gemaakt te worden over het vervoer van de overledene en wie wanneer voor het stoffelijk overschot verantwoordelijk is. De werkgroep adviseert om te allen tijde inzichtelijk te hebben waar de overledene zich bevindt in het postmortem onderzoekstraject via een track & trace systeem. Onderstaand worden twee voorbeelden beschreven van de logistiek rondom postmortem radiologie:
|
Voorbeeld werkwijze ziekenhuis A: Patiënten die op de SEH overlijden, meestal na trauma of reanimatie, worden zo mogelijk direct gescand op de CT van de SEH. Dit hangt af van toestemming van aanwezige nabestaanden en van de bezetting van de CT. Overledenen van de afdelingen gaan in de regel eerst naar het mortuarium en worden op een gepland tijdstip (vaak voor of na het dagprogramma) gescand op de CT die slechts één deur van het mortuarium is verwijderd. Deze werkwijze voorkomt transport van de overledenen over de gangen. Er is geen transportservice nodig, want er wordt samengewerkt tussen de medewerkers van SEH respectievelijk mortuarium en radiologie. |
|
Voorbeeld werkwijze ziekenhuis B: Indien een patiënt is overleden wordt deze door de verpleegafdeling naar het mortuarium getransporteerd. Het behandeld specialisme dient de aanvraag voor postmortem radiologie in bij de afdeling radiologie. Van maandag tot en met vrijdag zijn tussen 8.00 uur en 9.30 uur plekken gereserveerd voor postmortem radiologie op een van de CT’s. De overleden wordt door de afdeling radiologie uit de koeling van het mortuarium gehaald en getransporteerd naar de afdeling radiologie. Na de beeldvorming worden de data meteen beoordeeld met het oog op extra biopten of puncties buiten de standaard biopten of puncties. De biopten of puncties worden verricht door de MBB’er of radioloog. Alle insteekopeningen worden gemarkeerd voor de patholoog. Daarna wordt de overledene teruggebracht naar het mortuarium. Aansluitend kan de evtuele obductie plaatsvinden. Bij spoedaanvragen wordt direct overlegd met de postmortem radioloog.. |
V Uitvoering van het postmortem radiologisch onderzoek
Elk ziekenhuis dat postmortem radiologisch onderzoek aanbiedt, dient een up-to-date protocol te hebben. In de aanverwante producten zijn voorbeelden van scanprotocollen opgenomen.
De overledene dient te worden afgebeeld in de staat zoals deze is gearriveerd op de afdeling radiologie. Dat wil zeggen dat als er nog medische hulpmiddelen (zoals infusen, katheters) in de patiënt aanwezig zijn deze niet verwijderd worden. Qua hygiëne wordt er teruggevallen op de geldende hygiëneprotocollen in het ziekenhuis:
Voorbeeld afname biopten ziekenhuis A: Als er toestemming is voor het afnemen van biopten wordt met de hoofdbehandelaar overlegd op welke locaties in het lichaam de biopten worden genomen en welke zichtbare laesies deze op de huid achterlaten.
De locaties worden aan de hand van de beeldvorming door de radioloog bepaald. Dit kunnen standaardlocaties zijn:
Ook aanvullende biopten uit aesies worden door de radioloog bepaald in overleg met de hoofdbehandelaar. De biopten worden, net zoals bij levende patiënten, volgens de gebruikelijke methoden afgenomen. Eventueel kunnen extra biopten en/of vochtcollecties worden afgenomen. Ook deze extra biopten worden in het registratiesysteem en patiëntendossier geregistreerd. De biopten worden volgens de afgesproken en gebruikelijke methoden aan de afdeling pathologie aangeleverd. |
VI Omgang met verdenking op complicaties door medisch handelen of niet-natuurlijk overlijden
Mocht gedurende het maken of verslaan van de postmortem scans een verdenking op een niet-natuurlijk overlijden rijzen, dan wordt de procedure direct gestopt en zal dit gerapporteerd worden aan de hoofdbehandelaar. Deze zal het hiervoor geldende protocol van verdenking op een niet-natuurlijk overlijden volgen conform de Wet op de lijkbezorging.
VII Financiering
Het onderwerp financiering van postmortem radiologie, of in brede zin postmortem diagnostiek, is een struikelblok aangezien postmortem onderzoek niet vergoed wordt vanuit de zorgverzekering en er geen landelijke regeling voor is. De vergoeding van postmortem onderzoek verschilt derhalve per ziekenhuis en hangt samen met lokale afspraken.
Postmortem radiologie wordt beschouwd als een instrument voor het meten van (kwaliteit van) medisch handelen en als laatste diagnosticum, net als obductie, wat zowel de nabestaanden als de maatschappij ten goede kan komen. In het organiseren van een landelijke financieringsstructuur voor postmortem diagnostiek zou een rol voor de zorgverzekeraar weggelegd kunnen zijn. Voor minderjarigen geldt wel een financiële regeling middels de NODOK regeling, mits er sprake is van onverwacht en plotseling overlijden waarbij er geen duidelijke doodsoorzaak is en het onderzoek plaats vindt in een hiervoor aangewezen academisch centrum. Minderjarigen waarbij overlijden veroorzaakt wordt door een bekende ziekte maar waarbij toch postmortem onderzoek verricht wordt (of postmortem onderzoek verricht in een niet-NODOK centrum), vallen buiten de NODOK en hiervoor is dus geen financiering geregeld.
Onderbouwing
In deze module gaat het over de organisatie van zorg rondom postmortem radiologie en vormt de basis voor het ontwikkelen van lokale, ziekenhuisafhankelijke protocollen. Om postmortem radiologie aan te kunnen bieden in een ziekenhuis is een optimale introductie van deze relatief nieuwe vorm van dienstverlening vanuit de afdeling radiologie noodzakelijk. De optimalisatie van, en meer transparantie in de organisatie van postmortem onderzoek, zal de kwaliteit en continuïteit van de zorg ook na het overlijden doen toenemen. Op organisatorisch niveau zijn er verschillende knelpunten te benoemen zoals het vragen van toestemming aan nabestaanden, verantwoordelijkheid voor de overdracht van het lichaam, aanvraagbevoegdheid, logistieke verantwoordelijkheden en financiering. In deze module worden relevante knelpunten besproken en aanbevelingen gedaan op basis van de reeds in het land opgedane ervaring met postmortem radiologie.
Voor het beantwoorden van de uitgangsvraag is geen systematisch literatuuronderzoek verricht omdat de organisatie van zorg rondom postmortem radiologie voornamelijk bepaald wordt door regionale en lokale afspraken in ziekenhuizen. Wel is inspiratie opgedaan uit bestaande best practice richtlijnen uit onder andere Groot-Brittannië en Ierland. Daarnaast is input gevraagd aan enkele ziekenhuizen die ervaring en expertise hebben op het gebied van postmortem radiologie en is er gebruik gemaakt van literatuur omtrent obducties.
- Downe S, Kingdon C, Kennedy R, et al. Post-mortem examination after stillbirth: views of UK-based practitioners. European Journal of Obstetrics & Gynecology and Reproductive Biology. 2012;162 (2012) 3337.
- Haezella AEP, McLaughlin M-J, Schmidt EB, et al. A difficult conversation? The views and experiences of parents and professionals on the consent process for perinatal postmortem after stillbirth. 2012. DOI:10.1111/j.1471-0528.2012.03357.x.
- Irisch Institute of Radiography and Radiation Therapy. Forensic Imaging guidelines on Best Practice. Dublin. 2013.
- Society of Radiographers. Guidance for radiographers providing forensic radiography services. Bezocht in juni, 2016 via: www.sor.org: http://www.sor.org/learning/document-library/guidance-radiographers-providing-forensic-radiography-services. 2014.
- Society of Radiographers. Standards of radiographic practice for post-mortem cross-sectional imaging (PMC-SI). Bezocht in juni, 2016, via: www.sor.org: http://www.sor.org/learning/document-library/standards-radiographic-practice-post-mortem-cross-sectional-imaging-pmc-si. 2015.
Beoordelingsdatum en geldigheid
Publicatiedatum : 09-02-2018
Beoordeeld op geldigheid : 12-02-2026
Uiterlijk in 2020 bepaalt het bestuur van de NVvR of modules in deze richtlijn nog actueel zijn. Zo nodig wordt een (nieuwe) werkgroep geïnstalleerd om modules te herzien. De geldigheid van modules komen eerder te vervallen indien nieuwe ontwikkelingen aanleiding geven een herzieningstraject te starten. Bij enkele modules is de verwachting dat dit eerder dan na 3 jaar zal zijn en dus worden deze modules eerder op actualiteit beoordeeld.
De NVvR is als houder van deze richtlijn de eerstverantwoordelijke voor de actualiteit van deze richtlijnmodules. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de eerstverantwoordelijke over relevante ontwikkelingen binnen hun vakgebied.
|
Module |
Regiehouder(s) |
Jaar van autorisatie |
Eerstvolgende beoordeling actualiteit richtlijn |
Frequentie van beoordeling op actualiteit |
Wie houdt er toezicht op actualiteit |
Relevante factoren voor wijzigingen in aanbeveling |
|
1.1 |
NVvR |
2017 |
2020 |
Eens per drie jaar |
NVvR |
Eventuele nieuwe literatuur met een grote impact; niet te verwachten |
|
1.2 |
NVvR |
2017 |
2020 |
Eens per drie jaar |
NVvR |
Eventuele nieuwe literatuur met een grote impact; niet te verwachten |
|
1.3 |
NVvR |
2017 |
2018 |
Na één jaar |
NVvR |
Te verwachten nieuwe literatuur in 2017/2018 waarvoor mogelijk revisie van de module nodig is |
|
2. |
NVvR |
2017 |
2020 |
Eens per 3 jaar |
NVvR |
Eventueel nieuwe wetgeving met een grote impact; niet te verwachten |
|
3. |
NVvR |
2017 |
2020 |
Eens per 3 jaar |
NVvR |
Eventueel nieuwe literatuur met een grote impact; niet te verwachten |
|
4. |
NVvR |
2017 |
2020 |
Eens per 3 jaar |
NVvR |
Eventueel nieuwe literatuur met een grote impact; niet te verwachten |
|
5. |
NVvR |
2017 |
2020 |
Eens per 3 jaar |
NVvR |
- |
Algemene gegevens
De richtlijnontwikkeling werd ondersteund door het Kennisinstituut van de Federatie Medisch Specialisten (www.kennisinstituut.nl) en werd gefinancierd middels een SKMS-subsidie. Patiëntenparticipatie bij deze richtlijn werd mede gefinancierd uit de Kwaliteitsgelden Patiënten Consumenten (SKPC) binnen het programma Kwaliteit, Inzicht en Doelmatigheid in de medisch specialistische Zorg (KIDZ).
Doel en doelgroep
Doel
Het doel van de richtlijn is te komen tot een uniform beleid ten aanzien van indicatiestelling, uitvoering, verslaglegging en de nazorg voor nabestaande(n) bij volwassenen, kinderen en neonaten waarbij postmortem radiologie is geïndiceerd.
Doelgroep
Deze richtlijn is geschreven voor alle leden van de beroepsgroepen die betrokken zijn bij postmortem radiologie.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2015 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen en patiëntenverenigingen die betrokken zijn bij postmortem radiologie. De werkgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname. De werkgroep werkte gedurende twee jaar aan de totstandkoming van de richtlijn. De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
Werkgroep
- Dr. W.M. Klein, Radioloog, Radboudumc Nijmegen, voorzitter, NVvR
- Prof. mr. dr. W. Duijst, Forensisch arts, GGD IJsselland Zwolle, FMG
- Prof. dr. J.J.H.M. Erwich, Gynaecoloog, UMCG Groningen, NVOG
- Prof. dr. P.A.M. Hofman, Radioloog, Maastricht UMC, NVvR
- Drs. P.A.M. Kint, Radioloog, Amphia Ziekenhuis Breda, NVvR
- De heer J.J.F. Kroll, Forensisch Radiologisch Consulent, Maastricht UMC, NVMBR
- Dr. P.G.J. Nikkels, Patholoog, UMC Utrecht, NVvP
- Drs. N.S. Renken, Radioloog, Reinier de Graaf Gasthuis, NVvR
- Prof. dr. R.R. van Rijn, Radioloog, Academisch Medisch Centrum Amsterdam, NVvR
- Mevrouw Y. Rosier, Beleidsmedewerker NVMBR Utrecht, NVMBR
- Drs. C.I.E. Scheeren, Chirurg-intensivist, Zuyderland Heerlen, NVIC
- Drs. S.J. Stomp, Arts M&G, Forensische Geneeskunde, GGD Amsterdam, GGD
- Prof. dr. P. van der Valk, Patholoog, VUmc Amsterdam, NVvP
Met ondersteuning van
- Drs. E.E.M. Kolsteren, Junior adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- Drs. M.M.J. Ploegmakers, Senior adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- Drs. M. Wessels, Literatuurspecialist, Kennisinstituut van de Federatie Medisch Specialisten
Met dank aan
- Drs. I.M.B. Russel, Kinderarts, UMC Utrecht, NVK
- Drs. M. ten Horn, Beleidsadviseur, Patiëntenfederatie Nederland
- Drs. R. Kranenburg, Beleidsadviseur, Patiëntenfederatie Nederland
- De heer D. van Meersbergen, jurist KNMG
Belangenverklaringen
De werkgroepleden hebben schriftelijk verklaard of ze al dan niet in de laatste vijf jaar een (financieel ondersteunde) betrekking onderhielden met commerciële bedrijven, organisaties of instellingen die in verband staan met het onderwerp van de richtlijn. Tevens is navraag gedaan naar persoonlijke financiële belangen, belangen door persoonlijke relaties, belangen door middel van reputatiemanagement, belangen vanwege extern gefinancierd onderzoek, en belangen door kennisvalorisatie. De belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van de Federatie Medisch Specialisten, een overzicht vindt u hieronder.
|
Werkgroeplid |
Functie |
Gemelde nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
Erwich |
Gynaecoloog-Perinatoloog UMC Groningen |
Bestuurslid International Stillbirth Alliance |
Geen |
Geen actie |
|
Stomp |
Forensisch arts GGD Amsterdam VZ vakgroep F.G. GGD Nederland |
Voorzitter Vakgroep forensich geneeskunde GGD NL Bestuurslid FMG |
Geen |
Geen actie |
|
Rijn, van |
Kinderradioloog Emma Kinderziekenhuis, Academisch Medisch Centrum Amsterdam Forensisch Kinderradioloog in Nederlands Forensisch Instituut |
Voorzitter International Society of Forensic Radiology and Imaging Lid editorial board Radiology (2015-2016), European Journal of Radiology, European Radiology, Paediatric Radiology, Journal of Forensic Radiology and Imaging, BJR Care Reports Penningmeester Stichting Landelijk Expertise Centrum Kindermishandeling |
Geen |
Geen actie |
|
Hofman |
Radioloog MUMC en hoofd Forensische Unit Maastricht |
Geen |
Geen |
Geen actie |
|
Kint |
Radioloog Amphia Ziekenhuis Breda |
Geen |
Geen |
Geen actie |
|
Nikkels |
Patholoog consulent perinatale en kinderpathologie UMC Utrecht |
Geen |
Geen |
Geen actie |
|
Kroll |
Forensisch radiologisch consulent MUMC |
Geen |
Geen |
Geen actie |
|
Kolsteren |
Junior adviseur Kennisinstituut van de Federatie Medisch Specialisten |
Kwaliteitsbeleidsmedewerker Nederlandse Vereniging voor Radiotherapie en Oncologie (NVRO) |
Geen |
Geen actie |
|
Klein |
Radioloog Radboudumc en Amalia Kinderziekenhuis. Tevens forensisch radioloog MUMC. |
Voorzitter Richtlijn Postmortem Radiologie; editorial board Journal of Forensic Radiology and Imaging; voorzitter sectie Forensische en Postmortem Radiologie NVvR |
Geen |
Geen actie |
|
Russel |
Kinderarts Wilhelmina Kinderziekenhuis Utrecht |
Geen |
Geen |
Geen actie |
|
Rosier |
Beleidsmedewerker NVMBR |
Geen |
Geen |
Geen actie |
|
Duijst |
Forensisch arts NFI Forensisch arts GGD IJsselland |
Rechter plaatsvervanger Arnhem Voorzitter Forensisch Medisch Genoortschap |
Geen |
Geen actie |
|
Renken |
Radioloog Reinier de Graaf Gasthuis DElft |
Medisch manager radiologie |
Geen |
Geen actie |
|
Valk |
Patholoog VUmc Amsterdam |
Wetenschappelijk onderzoeker |
Geen |
Geen actie |
|
Scheeren |
Chirurg-intensivist Zuyderland Heerlen, Sittard-Geleen |
Penningmeester NVIC |
Geen |
Geen actie |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het nabestaandenperspectief door het organiseren van een focusgroep door Patiëntenfederatie Nederland met ouders die hun kind verloren waarna er postmortem onderzoek heeft plaatsgevonden. De conceptrichtlijn is tevens voor commentaar voorgelegd aan Patiëntenfederatie Nederland.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren. Het implementatieplan is te vinden bij de aanverwante producten.
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen volgens het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II) (www.agreetrust.org), dat een internationaal breed geaccepteerd instrument is, en op het rapport Richtlijn voor richtlijnen voor de beoordeling van de kwaliteit van richtlijnen (www.zorginstituutnederland.nl).
Knelpuntenanalyse
Tijdens de voorbereidende fase inventariseerden de voorzitter van de werkgroep en de adviseur de knelpunten. Vervolgens werden in de focusgroep met patiënten opnieuw knelpunten geïnventariseerd vanuit het patiëntenperspectief.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de voorzitter en de adviseur conceptuitgangsvragen opgesteld. Deze zijn met de werkgroep besproken waarna de werkgroep de definitieve uitgangsvragen heeft vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de overleden patiënt en nabestaanden, behandelaren en maatschappij relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang als kritiek, belangrijk en onbelangrijk. Tevens definieerde de werkgroep, voor zover mogelijk, wat zij voor een bepaalde uitkomstmaat een klinisch relevant verschil vond, dat wil zeggen wanneer de verbetering in uitkomst een verbetering voor de patiëntenzorg is.
Strategie voor zoeken en selecteren van literatuur
Er werd voor de afzonderlijke uitgangsvragen aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekactie of gebruikte trefwoorden van de zoekactie en de gehanteerde selectiecriteria zijn te vinden in de module van desbetreffende uitgangsvraag.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de methodologische checklijsten.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidence-tabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur.
Beoordelen van de kracht van het wetenschappelijke bewijs
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor Grading Recommendations Assessment, Development and Evaluation (zie http://www.gradeworkinggroup.org/) (Atkins, 2004).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, redelijk, laag en zeer laag. Deze gradaties verwijzen naar de mate van vertrouwen in de literatuurconclusie (zie http://www.guidelinedevelopment.org/handbook/).
|
GRADE |
Definitie |
|
Hoog |
|
|
Redelijk |
|
|
Laag |
|
|
Zeer laag |
|
Formuleren van de conclusies
De conclusie verwijst niet naar één of meer artikelen, maar wordt getrokken op basis van alle studies samen (body of evidence). Hierbij maakten de werkgroepleden de balans op van elke interventie. Bij het opmaken van de balans werden de gunstige en ongunstige effecten voor de patiënt afgewogen.
Overwegingen
Voor een aanbeveling zijn naast het wetenschappelijke bewijs ook andere aspecten belangrijk, zoals de expertise van de werkgroepleden, patiëntvoorkeuren, kosten, beschikbaarheid van voorzieningen of organisatorische zaken. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting, vermeld onder het kopje Overwegingen.
Formuleren van aanbevelingen
De aanbevelingen geven een antwoord op de uitgangsvraag en zijn gebaseerd op het best beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet uit en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten samen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden behandeld in de module ‘Informatie rondom postmortem radiologie’.
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is.
Commentaar- en autorisatiefase
De conceptrichtlijn werd aan de betrokken (wetenschappelijke) verenigingen voorgelegd voor commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn werd aan de betrokken (wetenschappelijke) verenigingen voorgelegd voor autorisatie en door hen geautoriseerd.
