Juridische aspecten bij intoxicatie
Uitgangsvraag
Juridische aspecten bij intoxicatie:
- Hoe moet bij patiënten met een acute intoxicatie omgegaan worden met een eventuele wilsverklaring en een wens tot behandelbeperking?
- Hoe moet bij patiënten met een acute intoxicatie omgegaan worden met weigeren van behandeling door patiënten?
- Hoe moet bij patiënten met een acute intoxicatie omgegaan worden met weigering van het afwachten van psychiatrische beoordeling in het ‘interbellum’?
- In welke gevallen is het raadzaam bij patiënten met een acute intoxicatie, die kinderen hebben, de kinderbescherming in te lichten?
- Wat is het juridisch kader ten aanzien van het inspecteren en eventueel afnemen van bezittingen van patiënten met een acute intoxicatie na een suïcidepoging ter preventie van een tweede poging?
Aanbeveling
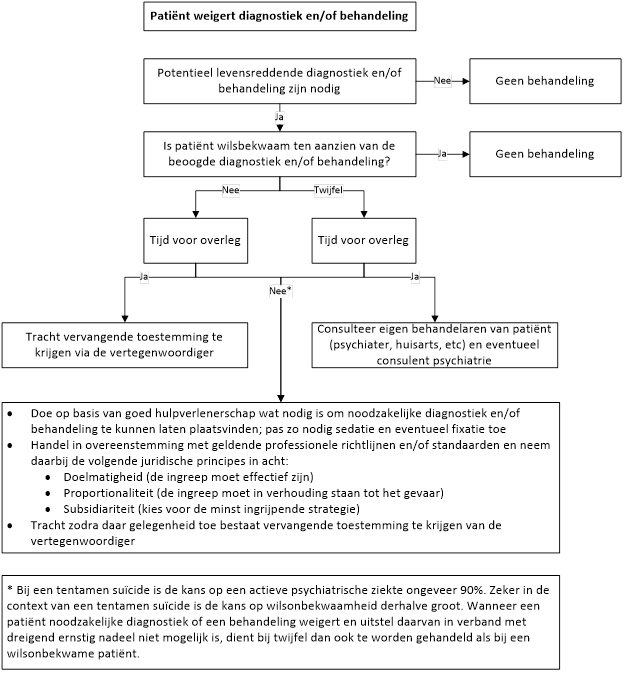
- Wanneer een geïntoxiceerde patiënt noodzakelijke somatische diagnostiek of behandeling op de SEH weigert, dient een arts te beoordelen of de patiënt in staat is tot een redelijke waardering van de belangen terzake.
- Indien een patiënt wilsonbekwaam wordt geacht ten aanzien van noodzakelijke diagnostiek of behandeling, zoekt de behandelaar zo mogelijk vervangende toestemming. In volgorde zijn dit 1) een door de rechter benoemd vertegenwoordiger, 2) een door de patiënt aangewezen vertegenwoordiger, 3) een persoon die schriftelijk gemachtigd is door de patiënt, 4) de echtgenoot of partner van de patiënt, 5) een ouder, kind, broer of zus van de patiënt.
- Voor interventies die onmiddellijk moeten plaatsvinden (bijvoorbeeld het beheersbaar maken van een potentieel gevaarlijke situatie of een levensreddende somatische handeling/diagnostiek), handelt de behandelaar zonder vertraging als goed hulpverlener conform de WGBO. De hulpverlener houdt hierbij rekening met actuele evidence-based richtlijnen en zorgstandaarden.
- De beslissing om te handelen wordt gestuurd door de algemeen juridische principes 1) doelmatigheid (de beoogde ingreep moet effectief zijn om het onmiddellijke gevaar af te wenden), 2) proportionaliteit (de ingreep moet in verhouding staan tot het te voorkomen gevaar) en 3) subsidiariteit (er moet worden gekozen voor de minst ingrijpende vorm van diagnostiek of behandeling).
- De argumentatie voor een inbreuk op de zelfbeschikking moet sterker zijn naarmate die inbreuk meer de intieme sfeer en de lichamelijke en geestelijke integriteit raakt. Daarnaast moet de ingreep strikt noodzakelijk zijn en dient de veiligheid in termen van de te verwachte bijwerkingen daarvan in overweging te worden genomen.
- Als de arts twijfelt over de wilsbekwaamheid dient een (consultatief) psychiater in consult gevraagd te worden voor (mede)beoordeling daarvan. Dit is alleen mogelijk als de patiënt somatisch voldoende stabiel is om te wachten op een psychiatrische consultatie.
- Bij twijfel en wanneer de patiënt in potentieel levensgevaar verkeert geldt: wel handelen.
Overwegingen
Wanneer kinderbescherming inlichten? Kindcheck
De kindcheck is een onderdeel van de KNMG-meldcode kindermishandeling en huiselijk geweld. De kindcheck houdt in dat wanneer volwassen patiënten zich presenteren met een suïcidepoging of middelenintoxicatie, na wordt gegaan of er kinderen in het gezin zijn en ingeschat wordt of zij veilig zijn. Bij twijfels over de veiligheid van de kinderen, worden de stappen van de KNMG-meldcode of van het eigen ziekenhuisprotocol doorlopen.
Omgang met monsters en resultaten van analyses op het moment dat het onderzoek een forensisch karakter krijgt
Analysemonsters die afgenomen zijn in het ziekenhuis in het kader van de behandeling van de patiënt mogen niet meegegeven worden aan derden (bijvoorbeeld het Openbaar Ministerie) voor forensisch of ander onderzoek. Bij dergelijke verzoeken moet worden doorverwezen naar de (medische) directie van het ziekenhuis. Zij besluiten of het monster aan derden meegegeven mag worden, waarbij de toestemming van de patiënt in de regel is vereist. Ook verzoeken tot het bekendmaken of overdragen van resultaten van eerdere analyses, uitgevoerd in het kader van de behandeling van een patiënt, worden alleen verstrekt na akkoord en in opdracht van de (medische) directie en de patiënt.
De forensisch arts zal in opdracht van de officier van Justitie bloed- en/of urineafnames doen.
Noodzakelijke somatische diagnostiek en behandeling gaan altijd vooraf aan psychiatrische diagnostiek en behandeling. In de context van patiënten met een intoxicatie op de SEH realiseert de behandelaar zich dat de WGBO geldt als algemene patiëntenwet, waaronder al het somatisch handelen valt. Anders dan de WGBO geldt de Wet BOPZ expliciet als een speciale wet voor gedwongen psychiatrische opnames en bepaalde behandelingen. Een inbewaringstelling (IBS) als BOPZ-maatregel rechtvaardigt op zich alleen een dwangopname op een psychiatrische afdeling en géén somatische behandeling of psychiatrische dwangbehandeling op de SEH.
Onderbouwing
Informed consent is volgens de Wet op de Geneeskundige Behandelovereenkomst (WGBO) vereist voordat diagnostiek of een (medicamenteuze) behandeling plaatsvindt. Dit geldt voor zowel somatisch als psychiatrisch handelen bij patiënten met een intoxicatie op de SEH. In verband met bewustzijnsveranderingen, verwardheid of opwindingstoestanden kunnen noodzakelijke diagnostiek of behandeling op de SEH niet altijd met de voorafgaande expliciete toestemming van de patiënt plaatsvinden. De behandelaar realiseert zich hierbij doorgaans dat dergelijke interventies conform de WGBO in principe verboden zijn. De WGBO laat in uitzonderlijke situaties echter de mogelijkheid om af te wijken van de eis van voorafgaand informed consent, te weten 1) indien de patiënt niet in staat is tot een redelijke behartiging van de belangen ‘ter zake’ oftewel wilsonbekwaam is ten aanzien van de beoogde diagnostiek of behandeling, 2) diagnostiek of een ingrijpende behandeling noodzakelijk is om het leven van de patiënt te redden of ernstige gevolgen voor de gezondheid te voorkomen en de patiënt zich actief tegen de behandeling verzet en 3) de wettelijk vertegenwoordiger instemt met de beoogde diagnostiek of behandeling. Het is dan wel zaak de betrokkene vooraf, dan wel minstens achteraf, zo goed mogelijk te informeren en hierover melding te maken in het dossier. De Wet Bijzondere opnemingen in psychiatrische ziekenhuizen (BOPZ) maakt daarnaast een dwangopname mogelijk met als uitsluitelijk doel om acuut gevaar dat een direct gevolg is van een psychiatrische stoornis, en dus geen somatisch gevaar, af te wenden. Vanuit SEH-perspectief is de BOPZ relevant omdat een acute psychiatrische opname middels een inbewaringstelling (IBS) soms noodzakelijk zal zijn. Een BOPZ-opname impliceert echter geen toestemming om over te gaan tot een gedwongen behandeling, hetzij psychiatrisch, hetzij somatisch.
Zie ook de module 'verzet tegen noodzakelijke initiële diagnostiek of behandeling en weigering van vervolgdiagnostiek of behandeling na eerste opvang'.
Voor een juridische uitwerking van het begrip wilsbekwaamheid wordt verwezen naar het rapport van de Koninklijke Nederlandsche Maatschappij tot bevordering der Geneeskunst (KNMG) over de implementatie van de WGBO. Hierin wordt gesteld dat bij de beoordeling van wilsbekwaamheid drie aspecten moeten worden onderscheiden, te weten het begripsvermogen, de beslisvaardigheid en het afwegen van waarden. Voor de wettelijke kaders van de BOPZ wordt verwezen naar de recente richtlijnen ‘Diagnostiek en behandeling van suïcidaal gedrag’ en ‘Besluitvorming dwang: opname en behandeling’.
- Hemert AM van, Kerkhof AJFM, Keijser J de , Verwey B, Boven C van, Hummelen JW et al, Multidisciplinaire Richtlijn Diagnostiek en Behande-ling van Suicidaal Gedrag, Nederlandse Vereniging voor Psychiatrie (NVvP), Nederlands Instituut van Psychologen (NIP), Verpleegkundigen & Verzorgenden Nederland (V&VN), 2012.
- Rijksoverheid. Handreiking voor de beoordeling van wilsbekwaamheid. 2007.
- Tilburg W van, Veldhuizen JR van, Beijaert EW, Ven-Dijkman MV van de, Mulder CL, Schulte PFJ, et al. Richtlijn besluitvorming dwang: Opname en behandeling, Uitgeverij de Tijdstroom, 2008.
- Vinkers CH, Kraats GB van de, Biesaart M, Tijdink JK. Is mijn patiënt wilsbekwaam? Volg de leidraad. Ned Tijdschr Geneeskd. 2014; 158.
- Witmer JM, Roode RP de . Implementatie van de WGBO. Van wet naar praktijk: Deel 2 informatie en toestemming. Koninklijke Nederlandsche Maatschappij tot Bevordering der Geneeskunst (KNMG). 2004.
Beoordelingsdatum en geldigheid
Publicatiedatum : 24-01-2018
Beoordeeld op geldigheid : 18-12-2017
Jaarlijks wordt door de commissie richtlijnen van de Nederlandse Internisten Vereniging bepaald of actualisatie van de richtlijn nodig is. Indien actualisatie gewenst is, spant de Nederlandse Internisten Vereniging zich om de hiervoor noodzakelijke voorwaarden (bijvoorbeeld financiering, samenstelling werkgroep) te realiseren. Nieuwe of nog niet behandelde knelpunten kunnen aanleiding zijn tot actualisatie van de richtlijn.
Algemene gegevens
De richtlijnontwikkeling werd gefinancierd uit de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS) en ondersteund door het bureau van de Nederlandse Internisten Vereniging en PROVA.
Doel en doelgroep
Doel
Het doel van deze richtlijn is de kwaliteit van zorg en patiëntveiligheid van patiënten met een acute intoxicatie te waarborgen en waar mogelijk te verbeteren. In deze richtlijn worden aanbevelingen geformuleerd die professionals in de zorg hiertoe de handvaten geven.
Doelgroep
De doelgroep van deze richtlijn zijn professionals die zich bezig houden met de opvang van patiënten, na een acute intoxicatie, in het ziekenhuis. Hieronder worden in ieder geval verstaan: spoedeisende hulp artsen, internisten (inclusief subspecialisaties zoals internisten acute geneeskunde en intensivisten op de intensive care), anesthesiologen, cardiologen, psychiaters en ziekenhuisapothekers. Maar, ook anderen kunnen deze richtlijn gebruiken.
Samenstelling werkgroep
Voor de ontwikkeling van deze richtlijn is een werkgroep geformeerd, onder voorzitterschap van dr. Kees Kramers, internist-klinisch farmacoloog. In de werkgroep hadden gemandateerde vertegenwoordigers van de belangrijkste beroepsverenigingen die te maken hebben met de opvang van patiënten met een acute intoxicatie zitting. Ook was een vertegenwoordiger van het Nationaal Vergiftigingen Informatie Centrum lid van de werkgroep. Om het patiëntenperspectief in de werkgroep te waarborgen, is de werkgroep aangevuld met een beleidsadviseur werkzaam bij Patiëntenfederatie Nederland. Tijdens de commentaarronde is een vertegenwoordiger van de Nederlandse Vereniging voor Anesthesiologie aan de werkgroep toegevoegd en is commentaar van de Nederlandse Vereniging voor Anesthesiologie toegevoegd. De werkgroep werd procedureel en methodologisch ondersteund door PROVA en logistiek door het bureau van de Nederlandse Internisten Vereniging. De ontwikkeling van deze richtlijn is gefinancierd vanuit een projectbudget door de Stichting Kwaliteitsgelden Medisch Specialisten.
- Dhr. dr. C. Kramers, internist - klinisch farmacoloog, Radboud Universitair Medisch Centrum, Nijmegen, namens de Nederlandse Internisten Vereniging, voorzitter
- Mw. drs. M.K. Tuut, epidemioloog, PROVA, Varsseveld, secretaris
- Dhr dr. H.J. van Leeuwen, Internist-intensivist, Ziekenhuis Rijnstate, Arnhem, namens de Nederlandse Vereniging voor Intensive Care
- Dhr. drs. D. Dekker, internist acute geneeskunde – klinisch farmacoloog, Universitair Medisch Centrum, Utrecht, namens de DAM, beroepsvereniging van internisten acute geneeskunde
- Mw. drs. G.D. van Dijken, SEH-arts KNMG, St. Antonius Ziekenhuis, Nieuwegein, namens de Nederlandse Vereniging voor Spoedeisende Hulp Artsen
- Dhr. drs. J. Benedictus, Patiëntenfederatie Nederland, Utrecht, namens Patiëntenfederatie Nederland
- Dhr. dr. D. W. de Lange, intensivist - toxicoloog, Universitair Medisch Centrum Utrecht, namens het Nationaal Vergiftigingen Informatie Centrum (NVIC) van het UMC Utrecht
- Dhr. drs. S.J.C. ten Napel, SEH-arts KNMG, Ziekenhuis Rijnstate, Arnhem, namens de Nederlande Vereniging van Spoedeisende Hulp Artsen
- Dhr. dr. R.E.J.H. Sentjens, cardioloog - intensivist, Flevo Ziekenhuis, Almere, namens de Nederlandse Vereniging voor Cardiologie
- Dhr. dr. F. Jansman, ziekenhuisapotheker - klinisch farmacoloog, Deventer Ziekenhuis, Deventer, en Universiteit Groningen, namens de Nederlandse Vereniging van Ziekenhuis Apothekers
- Dhr. dr. G.E. Jacobs, psychiater - klinisch farmacoloog, Vrije Universiteit Medisch Centrum, Amsterdam en Centre for Human Drug Research, Leiden, namens de Nederlandse Vereniging voor Psychiatrie
- Mw. dr. I.R.A.M. Mertens zur Borg, anesthesioloog, MMT arts, defensie arts, Erasmus Medisch Centrum Rotterdam, namens de Nederlandse Vereniging voor Anesthesiologie, sinds december 2016
Met medewerking van
- Lieve Knarren
- Marjolein Kremers
- Peter Wierenga
- Marjon Verschueren
- Paul Brussee
- Ylonne Sensen
Meelezers
- Prof. dr. D.J. Touw
- Mw. drs. M.E.C. Leenders
Belangenverklaringen
|
Naam |
Hoofdfunctie |
Nevenwerkzaamheden |
Persoonlijke financiële belangen |
Persoonlijke relaties |
Reputatiemanagement |
Extern gefinancierd onderzoek |
Kennisvalorisatie |
Overige belangen |
|
Douwe Dekker |
Internist acute geneeskunde - klinisch farmacoloog |
geen |
geen |
geen |
Aanspreekpunt voor toxicologische onderwerpen binnen Dutch Acute Medicine (DAM, beroepsvereniging voor acute interne geneeskunde) |
Diabetes Fonds; 2007-2010, AGIKO salaris |
Registratie patent voor gebruik van atazanavir als bilirubineverhogend geneesmiddel met anti-inflammatoire, anti-oxidante effecten, publicatie 31-03-2011 |
geen |
|
Dylan de Lange |
Internist-intensivist, UMC Utrecht |
Nationaal Vergiftigingen Informatie Centrum, UMC Utrecht |
Geen conflicterende belangen |
Geen conflicterende belangen |
Geen (conflicterende) belangen |
Geen (conflicterende) belangen |
Geen (conflicterende) belangen |
Geen (conflicterende) belangen |
|
Frank Jansman |
Ziekenhuisapotheker |
Docent en onderzoeker Afdeling Farmacotherapie, Epidemiologi en Economie, Universiteit Groningen; lid METC Isala Zwolle; lid METC Stichting Bebo Assen |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
|
Gabriel Jacobs |
Psychiater - klinisch farmacoloog, VU Medisch Centrum, 0,6 FTE |
Klinisch onderzoeker, Centre for Human Drug Research, 0,4 FTE |
geen |
geen |
geen |
Gesponsord geneesmiddelenonderzoek, 2013 - heden, Stichting Centre for Human Drug Research, salaris |
geen |
geen |
|
Henk van Leeuwen |
Internist-intensivist |
|
|
|
|
|
|
|
|
Ingrid Mertens zur Borg |
Anesthesioloog, MMT-arts, defensie anesthesioloog |
Forensisch arts in opleiding |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
|
Jan Benedictus |
Beleidsmedewerker Patiëntenfederatie NPCF |
geen |
geen |
n.v.t. |
geen |
geen |
n.v.t. |
geen |
|
Kees Kramers |
Internist-klinisch farmacoloog |
geen |
geen |
geen |
geen |
geen |
geen |
geen |
|
Mariska Tuut |
Eigenaar PROVA (advies-bureau evidence-based richtlijnontwikkeling) |
geen |
geen |
geen |
geen |
geen |
geen |
geen |
|
Roel Sentjens |
|
|
- |
- |
- |
- |
- |
- |
|
Sieuwert Jan ten Napel |
SEH-arts KNMG |
Opleider Spoedeisende Geneeskunde Rijnstate Ziekenhuis Arnhem |
geen |
geen |
geen |
geen |
geen |
geen |
|
Trudy van Dijken |
SEH-arts KNMG St Antonius Ziekenhuis |
|
geen |
geen |
geen |
geen |
geen |
geen |
Inbreng patiëntenperspectief
De inbreng van het patiëntenperspectief werd gewaarborgd door de afvaardiging van een beleidsadviseur van Patiëntenfederatie Nederland in de richtlijnwerkgroep (zie ook de module 'Patiëntenperspectief en nazorg bij intoxicaties').
Methode ontwikkeling
Evidence based
Implementatie
Gedurende het hele proces van richtlijnontwikkeling is rekening gehouden met implementatie van de richtlijn in de praktijk, bijvoorbeeld bij de samenstelling van de werkgroep, de brede knelpunteninventarisatie en de uitgebreide commentaarronde.
Na autorisatie van de richtlijn wordt deze ten minste op de website van de Nederlandse Internisten Vereniging gepubliceerd. Ook andere deelnemende partijen zijn vrij de richtlijn op hun website te publiceren. De richtlijn wordt ter publicatie aangeboden aan www.richtlijnendatabase.nl. Daarnaast wordt getracht samenvattingen van de richtlijn in Nederlandse tijdschriften te publiceren, om zo de implementatie van de richtlijn te bevorderen. De informatie uit deze richtlijn vormt de input voor de herziening van het Acute Boekje van de Nederlandse Internisten Vereniging.
Werkwijze
Knelpuntenanalyse
De richtlijnwerkgroep heeft in de eerste werkgroepvergadering knelpunten in de opvang van patiënten met een acute intoxicatie geïnventariseerd. Daarbij is uitgegaan van het ABCDE-systeem als ‘kapstok’, aangevuld met overige knelpunten. Deze knelpuntenlijst is ter commentaar en aanvulling in een schriftelijke ronde voorgelegd aan de volgende stakeholders:
- Nationaal Vergiftigingen Informatie Centrum
- Nederlandse Internisten Vereniging
- Nederlandse Vereniging voor Ziekenhuisapothekers
- Nederlandse Vereniging voor Psychiatrie
- Nederlandse Vereniging voor Cardiologie
- Nederlandse Vereniging voor Spoedeisende Hulp Artsen
- Nederlandse Vereniging voor Intensive Care
- Nederlands Huisartsen Genootschap
- Patiëntenfederatie Nederland
- Koninklijke Nederlandse Maatschappij ter Bevordering der Pharmacie
- Nederlandse Vereniging van Medisch managers Ambulancezorg / Ambulancezorg Nederland
- Verpleegkundigen & Verzorgenden Nederland
- Event Medical Service
- Nederlandse Vereniging van Ziekenhuizen
- Nederlandse Federatie van Universitair Medische Centra
- Zorgverzekeraars Nederland
- Nefarma
- Inspectie voor de Gezondheidszorg
- Zorginstituut Nederland
- Nederlandse Zorgautoriteit
- Toxicologie.org
De richtlijnwerkgroep heeft de input vanuit de knelpunteninventarisatie geanalyseerd en in de tweede werkgroepvergadering de knelpunten en uitgangsvragen vastgesteld.
Methode richtlijnontwikkeling
De knelpunten en uitgangsvragen zijn uitgewerkt door de verschillende werkgroepleden. Uit explorerend literatuuronderzoek bleek, en dit werd bevestigd door de inhoudelijke experts uit de richtlijnwerkgroep, dat er voor veel knelpunten geen goede evidence voorhanden zou zijn. Het uitvoeren van bewijzend klinisch onderzoek voor deze knelpunten zou in veel gevallen ook een onhaalbare kaart zijn, gezien de vele verstorende en onbekende variabelen die bij acute intoxicaties een rol kunnen spelen.
Derhalve heeft de werkgroep een beperkt aantal vragen aangewezen waarvoor uitgebreid en systematisch literatuuronderzoek heeft plaatsgevonden (verlaagde EMV-score en intubatie, naloxon of intubatie bij opiatenintoxicatie, gebruik flumazenil, behandeling hyperthermie). Bij de uitwerking van deze uitgangsvragen door de richtlijnmethodoloog is uitdrukkelijk aangegeven op welke wijze naar literatuur is gezocht en hoe dit is beoordeeld. Ook na het uitgebreide literatuuronderzoek bleek de beschikbare evidence mager en moest veelal op mechanistische argumenten en klinische redeneringen worden teruggevallen voor het formuleren van aanbevelingen in deze paragrafen. Vanwege de forse kans op vertekening van de resultaten van het literatuuronderzoek, zijn zowel de conclusies als de aanbevelingen niet gegradeerd. De werkgroep constateert dat de evidence over het algemeen van zeer lage kwaliteit is, wanneer gekeken wordt volgens de GRADE criteria (bijvoorbeeld vanwege risk of bias en indirecte studiepopulaties).
Ook bij knelpunten waarvan op voorhand werd verwacht dat er geen evidence zou zijn, en waarbij geen systematisch literatuuronderzoek is uitgevoerd, bleek behoefte aan richtinggevende aanbevelingen. Hierbij is gebruik gemaakt van diverse bronnen (bijvoorbeeld aanpalende evidence) en de mening van experts. Deze knelpunten zijn telkens voorbereid door één of enkele werkgroepleden, waarna door middel van discussie in de richtlijnwerkgroep consensus werd bereikt over het te voeren beleid. Enkele knelpunten zijn door experts van buiten de richtlijnwerkgroep voorbereid. Deze experts zijn genoemd bij de samenstelling van de werkgroep.
De richtlijnwerkgroep is 7 maal bijeen geweest, waarbij conceptteksten werden bediscussieerd en de conceptrichtlijn werd vastgesteld.
Procedure voor commentaar en autorisatie
De conceptrichtlijn is ter commentaar aangeboden aan alle NIV-leden en de (deelspecialistische) verenigingen die bij de ontwikkeling van de richtlijn betrokken zijn. Daarnaast is de conceptrichtlijn ter commentaar verstuurd aan alle partijen die bij de knelpunteninventarisatie om input gevraagd zijn, evenals aan de KNMG-afdeling juridische zaken. Het binnengekomen commentaar is door de werkgroep beoordeeld en verwerkt in de richtlijn. Tijdens de commentaarronde is de werkgroep uitgebreid met een gemandateerde vertegenwoordiger van de Nederlandse Vereniging voor Anesthesiologie.
Daarna is de richtlijn ter autorisatie voorgelegd aan de partijen die in de werkgroep vertegenwoordigd zijn. De richtlijn is geautoriseerd door de Nederlandse Internisten Vereniging, de Nederlandse Vereniging van Spoedeisende Hulp Artsen, de Nederlandse Vereniging van Ziekenhuisapothekers, de Nederlandse Vereniging voor Cardiologie, de Nederlandse Vereniging voor Intensive Care, de Nederlandse Vereniging voor Psychiatrie en de Nederlandse Vereniging voor Anesthesiologie, en heeft tevens de goedkeuring van de Patiëntenfederatie Nederland.
Juridische betekenis van richtlijnen
Richtlijnen zijn geen wettelijke voorschriften, maar op evidence en consensus gebaseerde inzichten en aanbevelingen waaraan zorgverleners moeten voldoen om kwalitatief goede zorg te verlenen. Na autorisatie van de richtlijn door een beroepsvereniging, wordt de richtlijn gezien als deel van de ‘professionele standaard'. Aangezien de aanbevelingen hoofdzakelijk gebaseerd zijn op de ‘gemiddelde patiënt', kunnen zorgverleners op basis van hun professionele autonomie waar nodig afwijken van de richtlijn. Afwijken van richtlijnen kan in bepaalde situaties zelfs noodzakelijk zijn. Wanneer van de richtlijn wordt afgeweken, dient dit beargumenteerd en gedocumenteerd te worden.
Referenties
- Duineveld C, Vroegop M, Schouren L, Hoedemakers A, Schouten J, Moret-Hartman M, et al. Acute intoxications: differences in management between six Dutch hospitals. Clin Toxicol 2012; 50: 120-8.
- Lanting LC, Stam C, den Hertog PC. Hoe vaak komt zelf toegebracht letsel voor en hoeveel mensen sterven eraan? In: Volksgezondheid toekomst verkenning. Nationaal Kompas Volksgezondheid. http://www.nationaalkompas.nl/gezondheid-en-ziekte/ziekten-en-aandoeningen/letsels-en-vergiftigingen/zelftoegebracht-letsel/omvang/
Zoekverantwoording
Database: Ovid MEDLINE(R) In-Process & Other Non-Indexed Citations, Ovid MEDLINE(R) Daily, Ovid MEDLINE(R) and Ovid OLDMEDLINE(R) <1946 to Present>
Search Strategy:
1 "NIV zoekacties intoxicaties".ti. (0)
2 Poisoning/ (20074)
3 "274".fc_vol. and "poisoned patient".fc_titl. and "1995".fc_pubyr. and "562".fc_pg. (1)
4 "326".fc_vol. and "initial management".fc_titl. and "1992".fc_pubyr. and "1677".fc_pg. (1)
5 "123".fc_vol. and "adult toxicology".fc_titl. and "2003".fc_pubyr. and "577".fc_pg. (1)
6 "adult toxicology".fc_titl. and "2003".fc_pubyr. and "897".fc_pg. (1)
7 or/3-6 (4)
8 from 7 keep 1-4 (4)
9 naloxon.ti. (4)
10 auto?intox*.ti. (60)
11 (paracetamol adj5 poisoning).ti. (345)
12 limit 11 to medline (336)
13 362O9ITL9D.rn. (14584)
14 auto?intox*.tw. (94)
15 (self* adj5 poison*).tw. (1619)
16 (self* adj5 poison*).kw. (6)
17 poisoning/ or drug-induced liver injury/ or carbon monoxide poisoning/ or exp psychoses, substance-induced/ (54923)
18 suicide/ or suicide, attempted/ (44302)
19 (poisoning or suicid*).tw,kw. (110066)
20 Sodium Oxybate/ (1492)
21 gamma?hydroxybuty*.ti. (42)
22 Hydroxybutyrates.rn. (6880)
23 exp Street Drugs/ (9719)
24 Designer Drugs/ (1023)
25 exp Amphetamine/ (17877)
26 ecstacy.tw. (32)
27 exp Psychotropic Drugs/ (317805)
28 exp Psychotropic Drugs/to, po (10410)
29 exp Substance-Related Disorders/ (234401)
30 po.fs. (61389)
31 29 and 30 (8290)
32 to.fs. (344196)
33 30 or 32 (403506)
34 29 and 33 (12949)
35 34 not 31 (4659)
36 exp Barbiturates/po [Poisoning] (1634)
37 exp Benzodiazepines/po [Poisoning] (796)
38 exp Cocaine/po [Poisoning] (579)
39 Haloperidol/po [Poisoning] (43)
40 haloperidol.tw,kw. (16908)
41 cocaine.tw,kw. (32377)
42 benzodiazepin*.tw,kw. (29710)
43 barbiturat*.tw,kw. (12951)
44 Carbon Monoxide/to [Toxicity] (923)
45 (carbon adj3 monoxide).tw,kw. (21017)
46 mirtazapine?.tw,kw. (1504)
47 opiate alkaloids/po or exp morphinans/po or morphine/po (1057)
48 Acetaminophen/po [Poisoning] (1985)
49 paracetamol.tw,kw. (8623)
50 Risperidone/po [Poisoning] (24)
51 rispiridone.tw,kw. (1)
52 (acetylsali* adj2 acid).tw,kw. (7807)
53 exp Serotonin Uptake Inhibitors/po [Poisoning] (413)
54 exp Antidepressive Agents, Tricyclic/po [Poisoning] (1230)
55 36 or 37 or 38 or 39 or 44 or 47 or 48 or 50 or 53 or 54 (8110)
56 20 or 22 or 23 or 24 or 25 or 28 or 29 (269237)
57 55 or 56 (273177) =P
58 Drug Overdose/ (7913)
59 overdose.tw,kw. (12179)
60 intoxication.tw,kw. (32755)
61 acute toxic*.ti. (3422)
62 acute toxic*.tw,kw. (13742)
63 (auto adj2 intoxicat*).tw,kw. (40)
64 poison*.tw,kw. (72257)
65 or/58-64 (125632)
66 57 and 65 (21361)
67 exp Emergency Medical Services/ (101028)
68 exp Emergency Treatment/ (97264)
69 (emergenc* or first aid).tw,kw. (251400)
70 67 or 68 or 69 (371432)
71 66 and 70 (2771)
72 Patient Admission/ (19470)
73 (patient adj3 admi*).tw,kw. (17203)
74 72 or 73 (36012)
75 71 and 74 (96)
76 exp *Emergency Medical Services/ (67030)
77 exp *Emergency Treatment/ (58370)
78 (emergenc* or first aid).ti. (82163)
79 76 or 77 or 78 (167115)=emergency
80 71 and 79 (1028)
81 nu.fs. (118599)
82 th.fs. (1506440)
83 81 or 82 (1611997)
84 80 and 83 (389)
85 di.fs. (2091268)
86 83 or 85 (3380072)
87 80 and 86 (506)
88 "filter systematic reviews".ti. (0)
89 meta analysis.pt. (57351)
90 (meta-anal$ or metaanal$).af. (101737)
91 (quantitativ$ adj10 (review$ or overview$)).tw. (5225)
92 (systematic$ adj10 (review$ or overview$)).tw. (77612)
93 (methodologic$ adj10 (review$ or overview$)).tw. (6996)
94 medline.tw. and review.pt. (46963)
95 (pooled adj3 analy*).tw. (9867)
96 or/89-95 (183575)
97 "filter systematic reviews".ti. (0)
98 "cochrane$".fc_jour. (11573)
99 96 or 98 (184900)=systrev
100 87 and 99 (3) med20150703 intoxication emergencies systrev
101 "filter medline observationele studies".ti. (0)
102 epidemiologic studies/ (6251)
103 exp case-control studies/ (726092)
104 exp cohort studies/ (1451356)
105 cross-sectional studies/ (196827)
106 (case adj3 control).af. (233078)
107 (cohort adj5 (study or studies or analy$)).af. (262635)
108 (cohort adj5 (study or studies or analy$)).af. (262635)
109 (follow-up adj5 (study or studies)).af. (556661)
110 (longitudinal or retrospective or prospective or (cross adj5 sectional)).af. (1547628)
111 (observational adj5 (study or studies)).af. (78608)
112 or/102-111 (2203143)=observat
113 "filter observationele studies einde".ti. (0)
114 87 and 112 (133)
115 (dutch or german or french or english).la. (21924481)
116 114 and 115 (128)
117 116 (128)
118 limit 117 to yr="2000 -Current" (101)
119 "sensitief filter voor RCT's van Cochrane".ti. (0)
120 randomized controlled trial.pt. (399009)
121 controlled clinical trial.pt. (89816)
122 (randomized or randomised).ab. (388727)
123 placebo.ab. (164061)
124 drug therapy.fs. (1787981)
125 randomly.ab. (233832)
126 trial.ab. (336930)
127 groups.ab. (1468789)
128 or/120-127 (3579124)
129 128 not (exp animals/ not humans/) (3076879)=rct
130 "filter rct cochrane sensitief".ti. (0)
131 87 and 115 and 129 (72)
132 131 (72)
133 limit 132 to yr="2000 -Current" (54)
134 118 not 133 (82)
135 from 100 keep 1-3 (3)
136 from 133 keep 1-54 (54)= med20150703 intoxication emergencies rct
137 from 134 keep 1-82 (82) med20150703 intoxication emergencies observat
138 (glasgow adj coma adj (scale or score)).tw,kw. (7249)
139 gcs.tw. (9119)
140 Glasgow Coma Scale/ (7335)
141 or/138-140 (17202)=score
142 57 and 141 (349)
143 intubation/ or intubation, intratracheal/ (34595)
144 exp Respiration, Artificial/ (61986)
145 (intubat* or ventilat*).tw. (159872)
146 143 or 144 or 145 (197691)=intubatie
147 142 and 146 (66)
148 115 and 147 (61)
149 148 (61)
150 limit 149 to yr="2000 -Current" (51) med20150703 EMV score
151 exp Naloxone/ (23019)
152 naloxon*.tw,kw. (20969)
153 151 or 152 (29836)
154 (mor??in* or codein* or opium or opiat* or opioid*).tw. (145536)
155 (buprenor* or hydromor??on* or nalbu??in* or oxycodon* or dihydrocodein* or dextromethor* or heroin*).tw. (21342)
156 (al??entan?l* or fentan??l or phentan?l or methadon* or su??entan?l* or dextropropox* or dextromoram* or pentazoc?n* or remi??entan?l* or tapentol* or tramadol? or pethidin* or piritramid* or nicomor??in*).tw. (38809)
157 (mor??in* or codein* or opium or opiat* or opioid*).rn. (45699)
158 (buprenor* or hydromor??on* or nalbu??in* or oxycodon* or dihydrocodein* or dextromethor* or heroin*).rn. (13478)
159 (al??entan?l* or fentan??l or phentan?l or methadon* or su??entan?l* or dextropropox* or dextromoram* or pentazoc?n* or remi??entan?l* or tapentol* or tramadol? or pethidin* or piritramid* or nicomor??in*).rn. (31798)
160 or/154-159 (196297)
161 160 or 47 (196315)=opiaten
162 161 and 153 and 146 (500)
163 162 and 65 (66)
164 163 and 115 (62)
165 limit 164 to yr="2000 -Current" (44) med20150703 naloxone
166 from 150 keep 1-51 (51)
167 from 165 keep 1-44 (44)
168 benzodiazepin*.tw,kw. (29710)
169 benzodiazepin*.rn. (22164)
170 37 or 168 or 169 (41821)
171 170 and 65 (1875)
172 Flumazenil/ (3283)
173 flumazenil.tw,kw,rn. (4184)
174 172 or 173 (4184)
175 171 and 174 (201)
176 175 and 115 (175)
177 limit 176 to yr="2000 -Current" (53) med20150703 flumazenil
178 exp Fever/ (35506)
179 hypertherm*.tw,kw. (28471)
180 178 or 179 (60617)
181 exp Amphetamine/ (17877)
182 exp Cocaine/ (23170)
183 amphetamin*.tw,kw. (22752)
184 cocain*.tw,kw. (32505)
185 amphetamin*.rn. (16652)
186 cocain*.rn. (22771)
187 or/181-186 (63023)
188 180 and 187 (546)
189 188 and 65 and 115 (80)
190 189 (80)
191 limit 190 to yr="2000 -Current" (48)
192 188 and 115 (522)
193 192 and 99 (0)
194 192 (522)
195 limit 194 to yr="2000 -Current" (239)
196 195 and 129 (18)
197 (195 and 112) not 129 (6)
198 Comparative Study/ (1714993)
199 195 and 198 (33)
200 196 or 197 or 199 (55) med20150703 hyperthermie
Aanvulling aspiratiepneumonie bij intubatie
201 (aspirat* adj3 pneumon*).ti. (795)
202 limit 201 to medline (724)
203 (aspirat* adj3 pneumon*).tw. (3916)
204 (aspirat* adj3 pneumon*).kf. (78)
205 Pneumonia, Aspiration/ (4995)
206 or/203-205 (7622)
207 57 and 146 and 206 (32)
208 (dutch or english or french or german).la. (22611908)
209 207 and 208 (24)
210 limit 209 to yr="2000 -Current" (9)
211 209 not 210 (15)
212 57 and (141 or 146) and 206 and 208 (26) med20151115 aspiration pneumonia
213 212 not 209 (2)
Searchresultaten
|
Naam file |
Hoort bij vraag |
Aantal gevonden artikelen |
|
med20150703 intoxication emergencies systrev |
Algemeen |
3 |
|
med20150703 intoxication emergencies rct |
Algemeen |
52 |
|
med20150703 intoxication emergencies observat |
Algemeen |
82 |
|
|
|
|
|
med20150703 naloxone |
Naloxon |
42 |
|
med20150703 EMV score |
EMV-intubatie |
51 |
|
med20150703 flumazenil |
Flumazenil |
51 |
|
med20150703 hyperthermie |
Hyperthermie |
52 |
|
|
|
|
|
med20151115 aspiration pneumonia |
EMV-intubatie en pneumonie |
25 |
Dialyseerbaarheid
Searchstring in PubMed: ((intoxication[All Fields] OR ("poisoning"[Subheading] OR "poisoning"[All Fields] OR "poisoning"[MeSH Terms])) AND (("renal dialysis"[MeSH Terms] OR ("renal"[All Fields] AND "dialysis"[All Fields]) OR "renal dialysis"[All Fields] OR "dialysis"[All Fields] OR "dialysis"[MeSH Terms]) OR ("haemoperfusion"[All Fields] OR "hemoperfusion"[MeSH Terms] OR "hemoperfusion"[All Fields]))) AND (RCT[All Fields] OR ("clinical trials as topic"[MeSH Terms] OR ("clinical"[All Fields] AND "trials"[All Fields] AND "topic"[All Fields]) OR "clinical trials as topic"[All Fields] OR "trial"[All Fields]) OR ("case reports"[Publication Type] OR "case report"[All Fields]) OR (("IEEE Int Conf Automation Sci Eng (CASE)"[Journal] OR "case"[All Fields]) AND serie[All Fields]) OR ("review"[Publication Type] OR "review literature as topic"[MeSH Terms] OR "review"[All Fields]) OR ("review"[Publication Type] OR "review literature as topic"[MeSH Terms] OR "systematic review"[All Fields])).
Literatuurselectie
Uitgevoerd door: Mariska Tuut (1e selectie) en Kees Kramers (2e selectie)
Criteria
- Systematisch onderzoek (geen editorials, letters, narratieve reviews, comments, case reports)
- Taal: Engels, Duits, Frans, Nederlands
- Moet betrekking hebben op onderwerp van uitgangsvraag
- Setting: ziekenhuis
- Geen dierstudies
- Alleen studies uitgevoerd bij volwassenen
Resultaten
|
Naam file |
Hoort bij vraag |
Aantal gevonden artikelen |
Aantal artikelen geselecteerd |
|
med20150703 intoxication emergencies systrev |
Algemeen |
3 |
0 |
|
med20150703 intoxication emergencies rct |
Algemeen |
52 |
4 |
|
med20150703 intoxication emergencies observat |
Algemeen |
82 |
2 |
|
|
|
|
|
|
med20150703 naloxone |
Naloxon |
42 |
6 |
|
med20150703 EMV score |
EMV-intubatie |
51 |
5 |
|
med20150703 flumazenil |
Flumazenil |
51 |
7 |
|
med20150703 hyperthermie |
Hyperthermie |
52 |
1 |
|
|
|
|
|
|
TOTAAL NA ONTDUBBELING |
|
|
23 |
|
NIET IN NEDERLAND VERKRIJGBAAR |
|
|
1 |
|
STARTVERZAMELING VOOR LITERATUURBEOORDELING |
|
|
22 |
|
|
|
|
|
|
Aanvullende search med20151115 aspiration pneumonia |
Intubatie en aspiratiepneumonie |
25 |
3 |
Referentie
- Carvalho C, Walker DA. Coma cocktail: a role for flumazenil? Br J Hosp Med (Lond) 2007; 68: 112.
