Erytrocytentransfusiebeleid bij neonaten met anemie
Uitgangsvraag
Is een liberaal of restrictief beleid geïndiceerd bij (premature)neonaten met anemie?
Aanbeveling
Doelgroep: pasgeborenen, ongeacht zwangerschapsduur en gewicht, jonger dan 1 maand post-terme leeftijd.
Voor very low birth-weight infants (geboortegewicht <1500 gram) worden de onderstaande restrictieve transfusiegrenzen geadviseerd. Bij het ontbreken van studie met betrekking tot à terme neonaten en late-prematuren (zwangerschapsduur ≥32 weken) worden deze grenzen ook voor deze groepen gehanteerd.
Een transfusietrigger onder de aangeven grenswaarden moet, uit oogpunt van patiëntveiligheid, voorkomen worden bij het ontbreken van studies hiernaar.
|
Leeftijd in weken |
Cardiopulmonale pathologie met respiratoire ondersteuning (beademing/CPAP/NIMV/ flow/O2) Hb in mmol/l |
Geen ondersteuning Hb in mmol/l |
|
Week 1 |
7,5 |
6,5 |
|
Week 2 |
6,5 |
5,5 |
|
Week ≥ 3 |
5,5 |
4,5 |
Transfundeer met 15 ml/kg met een transfusiesnelheid van 5 ml/kg/uur.
Selecteer bij massale transfusies (>80 mL/kg/ <24 uur of toedieningssnelheid > 5mL/kg/uur) aan neonaten erytrocyten ≤5 dagen oud.
Overwegingen
De hemoglobine (Hb) grenswaarde (trigger) waarop men besluit tot bloedtransfusie varieert internationaal. Er zijn weinig RCT’s verricht naar de optimale transfusie grenzen bij premature neonaten, en deze studies zijn vaak moeilijk met elkaar te vergelijken gezien de verschillen in patiëntenpopulatie (zwangerschapsduur) en methodologische benaderingen. Studies bij a terme neonaten en late prematuren (≥32 weken zwangerschapsduur) ontbreken. De studies (Connelly, 1998; Bell, 2005; Kirpalani, 2006; Chen, 2009), en een op deze studies gebaseerde Cochrane-analyse (Whyte & Kirpalani, 2011) tonen geen verschil in mortaliteit en morbiditeit en een gering reductie in het aantal bloedtransfusies en de daarmee samenhangende donorexpositie. Naar ijzerbelasting werd in deze studies niet gekeken. Met toename van het aantal transfusies neemt ook de ijzerbelasting toe ( Treviño-Báez, 2017)
Een steeds terugkerend punt van discussie in de literatuur is de relatie tussen erytrocytentransfusie en het optreden van necrotiserende enterocolitis (transfusiegeassocieerde NEC of TANEC). Alhoewel in observationele studies een relatie tussen erytrocyten transfusie en het optreden van NEC wordt gezien wordt deze causaliteit in RCT’s niet gevonden. Een recente systematische review van Hay (2016) kan geen associatie aantonen tussen erytrocytentransfusie en NEC (Grade: laag-zeer laag) (Hay, 2016).
Op grond van bovenstaande resultaten kan, in afwachting van de nog lopende studies, geconcludeerd worden dat een restrictief transfusiebeleid leidt tot een geringe afname in het aantal transfusies en de daarmee samenhangende donorexpositie en dat dit beleid niet leidt tot een toename in mortaliteit en ernstige morbiditeit. M.b.t. de psychomotore ontwikkeling zijn de data van de verschillende studies conflicterend ( Nopoulos, 2011; McCoy, 2011; Whyte, 2009) en is verder onderzoek nodig. Hopelijk geven de uitkomsten van de TOP trial en ETTNO studie een antwoord op deze vraag. Zij hebben als respectievelijke uitkomst maten respectievelijk neurologisch intacte overleving en neurocognitieve ontwikkeling. Dit leidt tot de onderstaande aanbevelingen.
Productkeuze: Zie de module Indicatie voor bestralen van bloedproducten.
Transfusie volume en snelheid
De meeste bloedtransfusies bij (extreem) premature neonaten betreffen zogenaamde “top-up” transfusies in verband met “anaemia of prematury”. Het transfusie volume varieert hierbij van 10 tot 20 ml/kg. Er is weinig literatuur met betrekking tot het optimale transfusievolume.
Twee kleine pilotstudies (Paul, 2002; Wong, 2005) vergelijken een standaard volume (10 respectievelijk 15 ml/kg) met een hoog transfusie volume (20 ml/kg). Beide studies tonen aan dat een hoger transfusie volume resulteert in een hoger hb/ht zonder negatieve effecten voor de patiënt. In de studie van Wong leidt dit echter niet tot afname van het aantal transfusies. Voor de studie van Paul is dit niet bekend.
Een grote observationele studie van Khodabux (2009) vergelijkt het transfusiebeleid tussen twee Nederlandse NICU’s. Deze afdelingen, onderling vergelijkbaar in patiëntenpopulatie en transfusiebeleid, hanteren verschillende transfusie volumes; 15 ml/kg versus 20 ml/kg. Bij analyse van de uitkomsten blijken echter toch verschillen te bestaan in de transfusietrigger voor prematuren geboren na een zwangerschapsduur tussen 28+0 en 31+6 weken. De unit met een transfusievolume van 15 ml/kg geeft in de praktijk minder bloedtransfusies dan de unit met een transfusievolume van 20 ml/kg (59 versus 77%). Dit verschil in aantal transfusies wordt niet gevonden voor de groep prematuren met zwangerschapsduur tussen 24 +0 en 27+6 weken. In deze groep wordt bij een hoger transfusie volume echter geen afname gezien in het aantal transfusies. Iatrogeen bloedverlies verklaart mogelijk dit effect. Wel leidt een hoger transfusievolume tot een verlenging van het interval tussen twee transfusies. Er was geen verschil in mortaliteit en morbiditeit (ROP, BPD, IVH). Ook bij follow-up op de gecorrigeerde leeftijd van 24 maanden wordt geen verschil gevonden in late mortaliteit en handicaps (von Lindern 2014). Op grond van deze studie kan geconcludeerd worden dat een hoger transfusievolume geen voordelen biedt. Een volume van 15 ml/kg reduceert het totale transfusievolume en daarmee donor expositie. Verder onderzoek is nodig.
Er zijn geen studies met betrekking tot transfusiesnelheid.
Bijzondere situaties
Chirurgie
Er zijn geen studies met betrekking tot transfusietriggers bij neonatale chirurgie. Er is derhalve geen evidence voor de door de Sectie Kinderanesthesiologie (SKA) van de Nederlandse Vereniging voor Anesthesiologie (NVA) en van de Werkgroep Neonatale Neurologie (WNN) van de Nederlandse Vereniging voor Kindergeneeskunde (NVK) in samenwerking met de Nederlandse Vereniging voor Kinderchirurgie (NVKC) voorgestelde transfusiegrenzen in de landelijke aanbevelingen voor anesthesie bij neonaten (2016). De Engelse richtlijn adviseert om voor chirurgie de onder anemie genoemde transfusiegrenzen te hanteren (New, 2016). De Australische richtlijn adviseert om naast de genoemde transfusiegrenzen ook rekening te houden met de onderliggende pathologie, klinische conditie en de response op eventuele eerdere bloedtransfusies (National Blood Authority, 2016). De richtlijn “Management of severe perioperative bleeding: guidelines of the European Society of Anaesthesiology” adviseert voor kinderen, uitgezonderd premature neonaten en cyanotische pasgeborenen een Hb tussen 4,3 en 5,6 mmol/l (7-9 g/l) (Kozek-Langenecker, 2017). In navolging van de Engelse richtlijn wordt geadviseerd om bovenstaande triggers ook te gebruiken voor neonatale chirurgie (zie onder aanbevelingen). In individuele gevallen kan op basis van pathofysiologie en klinische conditie gedocumenteerd worden afgeweken van deze transfusietrigger.
Acuut bloedverlies/ massale transfusies
Er zijn geen studies met betrekking tot de transfusietrigger bij acuut bloedverlies bij neonaten. In eerste instantie dient te worden over gegaan tot het toedienen van vaatvulling om de circulatie te herstellen. Aansluitend zal beoordeeld moeten worden of een bloedtransfusie geïndiceerd is. Indicaties zijn onder andere meer dan 20% bloedverlies, 10 tot 20% geschat bloedverlies met aanwijzingen voor weefselhypoxie (metabole acidose, lactaat acidose) en persisterend bloedverlies. (Ohls, 2017 https://www.uptodate.com/contents/red-blood-cell-transfusions-in-the-newborn).
Tijdens de eerste opvang van een pasgeborene met een zeer ernstige anemie op basis van acute verbloeding kan men middels een partiële wisseltransfusie met ongekruiste O-RhD-negatieve erytrocyten direct postpartum het Hb verhogen zonder volume belasting te veroorzaken (Naulaers G, 1999).
Van massale transfusie bij neonaten wordt gesproken bij transfusies van >80 ml/kg <24 uur, > 40 ml/kg in 3 uur of bij een transfusiesnelheid van > 5 ml/kg/uur. Massale transfusie wordt onder andere gegeven bij een wisseltransfusie, priming van het ECMO-systeem en bij hartchirurgie ter correctie van congenitale hartafwijkingen. Vanwege de hoge kaliumconcentratie en de lage 2,3-DPG-concentratie in langer bewaard bloed, wordt geadviseerd om in deze situaties erytrocyten met een maximale bewaarduur van 5 dagen te gebruiken (Vraets, 2014).
Onderbouwing
Neonatale anemie is een veel voorkomend probleem, in het bijzonder bij (extreem) premature neonaten. Bij premature neonaten spelen een lager Hb bij de geboorte, de fysiologische daling in het Hb, lage erythropoetinespiegels, een verminderde erytropoëse en iatrogeen bloedverlies (frequente bloedafname ten behoeve van laboratoriumdiagnostiek) hierbij een rol (Jopling, 2009). Deze combinatie van factoren leidt samen met algemeen ziek zijn tot de zogenaamde “anaemia of prematurity”.
Er zijn twee belangrijke strategieën om deze anemie bij de (premature) neonaat te verminderen en daarmee het aantal bloedtransfusies te reduceren, namelijk laat afnavelen bij de geboorte (delayed cord clamping) en het beperken van het aantal bloedafnames.
Uit verschillende meta-analyses is gebleken dat laat afnavelen (van minimaal 30 seconden tot maximaal 2 à 3 minuten na de geboorte) bijdraagt aan de reductie van anemie en transfusiebehoefte, zowel bij premature als bij à terme neonaten (Hutton, 2007; Rabe, 2012). Bij premature neonaten leidt laat afnavelen verder tot een reductie in mortaliteit (RR 0,68 (95%-CI (0,52-0,90)) (Fogerty 2017).
Jaarlijks worden in Nederland 3000 kinderen geboren na een zwangerschapsduur minder dan 32 weken. 50% van deze kinderen ontvangt een of meer bloedtransfusies tijdens de neonatale periode. De noodzaak tot een bloedtransfusie is afhankelijk van de zwangerschapsduur; <28 weken 90%, 28-30 weken 40 tot 60% en >30 weken 20% (von Lindern, 2009). De hemoglobine (Hb) grenswaarde (trigger) verschilt internationaal en tussen de 9 neonatale intensive care units (NICU’s) in Nederland. Evaluatie van de lokale transfusie richtlijnen van de 10 NICU’s toont aan dat de CBO-richtlijn uit 2011 met betrekking tot transfusietrigger en product keuze niet altijd (meer) wordt gevolgd. Een aantal afdelingen volgt al een restrictiever transfusie beleid gebaseerd op de Cochrane analyse van Whyte & Kirpalani (2011). Dit vormt de aanleiding om opnieuw te kijken naar het transfusiebeleid m.b.t. anaemia bij (premature) neonaten.
Mortaliteit
|
Redelijk GRADE |
Er werd bij very low birth-weight infants (geboortegewicht <1500 gram) geen statistisch significant verschil gevonden in mortaliteit bij een restrictief erytrocytentransfusiebeleid in vergelijking met een liberaal beleid. Het betrouwbaarheidsinterval is echter breed.
Bronnen (Bell, 2005; Chen, 2009; Connelly ,1998; Kirpalani, 2006) |
Bronchopulmonale dysplasia (BPD)
|
Redelijk GRADE |
Bij very low birth-weight infants (geboortegewicht <1500 gram) werd geen statistisch significant verschil gevonden in bronchopulmonale dysplasie bij een restrictief transfusiebeleid in vergelijking met een liberaal beleid.
Bronnen (Bell, 2005; Chen, 2009; Connelly ,1998; Kirpalani, 2006) |
Retinopathy of prematurity (ROP)
|
Redelijk GRADE |
Bij very low birth-weight infants (geboortegewicht <1500 gram) werd geen statistisch significant verschil gevonden in retinopathy of prematurity bij een restrictief transfusiebeleid in vergelijking met een liberaal beleid.
Bronnen (Bell, 2005; Chen, 2009; Connelly ,1998; Kirpalani, 2006) |
Necrotiserende enterocolitis
|
Redelijk GRADE |
Bij very low birth-weight infants (geboortegewicht <1500 gram) werd geen statistisch significant verschil gevonden in necrotiserende enterocolitis bij een restrictief transfusiebeleid in vergelijking met een liberaal beleid.
Bronnen (Bell, 2005; Chen, 2009; Kirpalani, 2006) |
Mortaliteit en ernstige morbiditeit
|
Redelijk GRADE |
Bij very low birth-weight infants (geboortegewicht <1500 gram) werd geen statistisch significant verschil gevonden in mortaliteit en ernstige morbiditeit bij een restrictief transfusiebeleid in vergelijking met een liberaal beleid.
Bronnen (Connelly, 1998; Kirpalani, 2006; Chen, 2009) |
Psychomotore ontwikkeling en cognitieve ontwikkeling
|
Redelijk GRADE |
Bij very low birth-weight infants (geboortegewicht <1500 gram) is het lange termijneffect van een restrictief transfusiebeleid in vergelijking met een liberaal beleid met betrekking tot psychomotore ontwikkeling en cognitieve ontwikkeling onduidelijk.
Bronnen (Nopoulos, 2011; McCoy, 2011; Whyte, 2009) |
Aantal neonaten dat getransfundeerd werd en aantal transfusies per neonaat
|
Redelijk GRADE |
Een restrictieve transfusie trigger leidt bij very low birth-weight infants (geboortegewicht<1500 gram) tot een geringe reductie in het aantal bloedtransfusies per neonaat en het aantal neonaten dat getransfundeerd werd en daarmee in donor expositie.
Bronnen (Bell, 2005; Chen, 2009; Connelly ,1998; Kirpalani, 2006) |
De vier beschreven studies (Connelly, 1998; Bell, 2005; Kirpalani, 2006; Chen, 2009) (zie tabel 1) hebben in totaal 614 patiënten geïncludeerd. De PINT-trial levert met 73% van de geïncludeerde patiënten de grootste bijdrage. De studies verschillen in patiëntenpopulatie (zwangerschapsduur premature neonaten) en methodologie. De triggers voor een restrictief beleid komen overeen i.t.t. de triggers voor een liberaal beleid en de na te streven transfusie opbrengst.
Tabel 1 Transfusietriggers in de besproken studies (Connelly, 1998; Bell, 2005; Kirpalani, 2006; Chen, 2009.
Zowel de IOWA-studie (Bell, 2005) als PINT trial (Kirpalani, 2006) kennen follow-up met betrekking tot psychomotore ontwikkeling en cognitie op de leeftijd van 18 tot 21 maanden. Er kan echter geen uitspraak gedaan worden daar de data van de verschillende follow-up studies tegenstrijdig zijn (Nopoulos, 2011; McCoy, 2011; Whyte, 2009). Verder onderzoek is nodig.
Resultaten
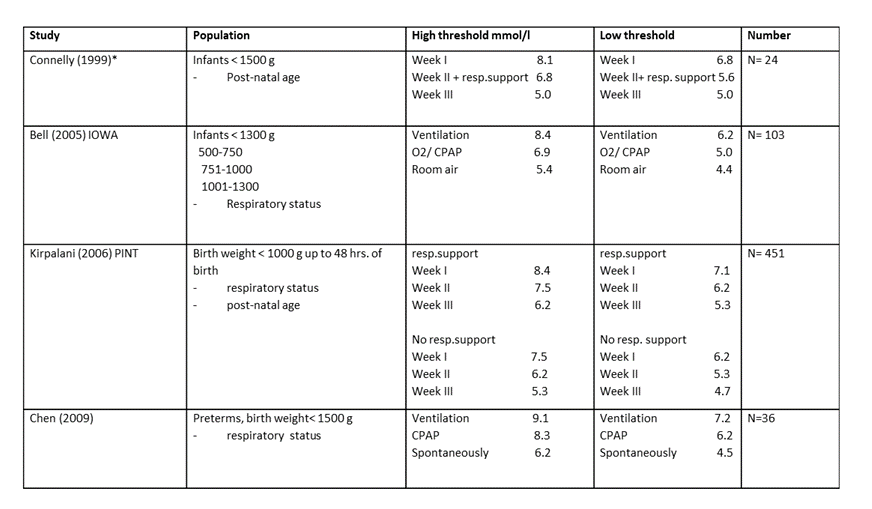
Mortaliteit
Er werd geen verschil gezien in mortaliteit voorafgaande aan het ontslag na initiële opname bij een restrictief- in vergelijking met een liberaal erytrocytentransfusiebeleid, RR 1,21 (95%CI (0,84 tot 1,75)).
Figuur 1
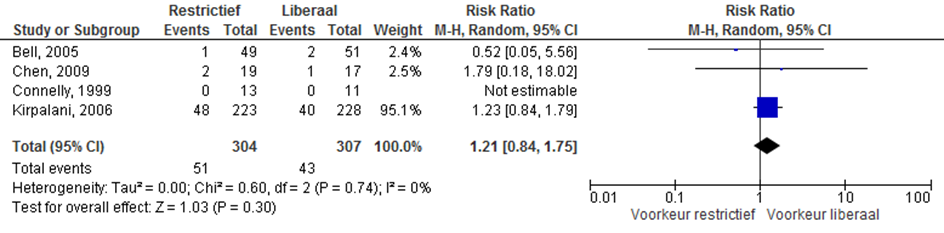
Morbiditeit
Bronchopulmonaire dysplasie (BPD)
Er werd geen verschil gezien in het optreden van bronchopulmonaire dysplasie bij een restrictief- in vergelijking met liberaal erytrocytentransfusie beleid, RR 1,01 (95%CI (0,85 tot 1,19)).
Figuur 2
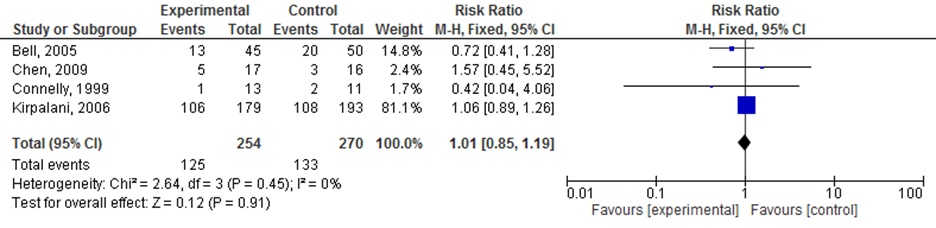
Retinopathy of prematurity (ROP)
Er werd geen verschil gezien in het optreden van retinopathy of prematurity graad 3 bij een restrictief- in vergelijking met liberaal erytrocytentransfusie beleid, RR 0,98 (95%CI (0,84 tot 1,14)).
Figuur 3
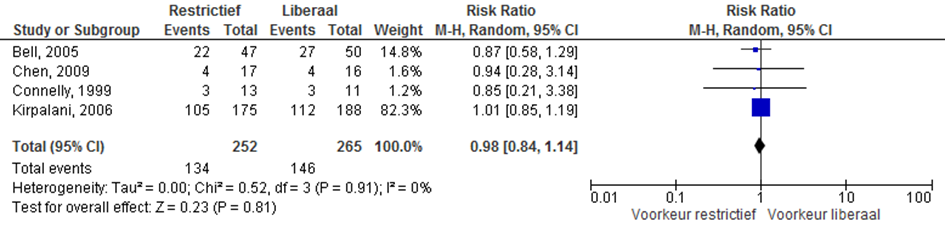
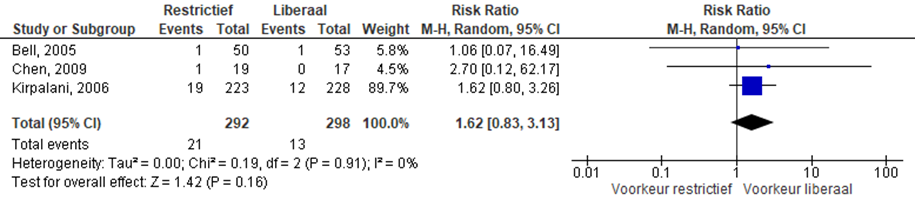
Necrotiserende enterocolitis (NEC)
Er werd geen verschil gezien in het optreden van necrotiserende enterocolitis bij restrictief- in vergelijking met liberaal erytrocytentransfusie beleid, RR 1,62 (95%CI (0,83 tot 3,13)).
Figuur 4
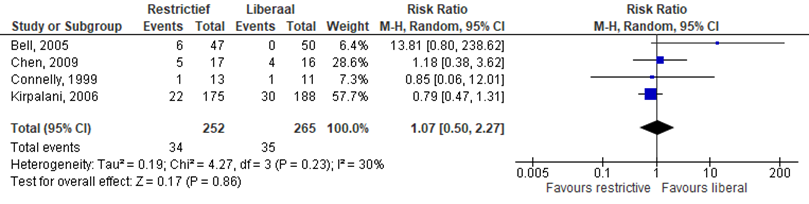
Neurologische schade (intraventriculaire/ periventriculaire bloedingen IVH/ periventriculaire leucomalacie) op cerebrale echo bij ontslag
Er werd geen verschil gevonden in het optreden van PVH-graad III- IV, ventrikeldilatatie of PVl bij een restrictief- in vergelijking met liberaal erytrocytentransfusie beleid, RR 1,02 (95% CI (0,81 tot 1,55)).
Figuur 5
Psychomotore ontwikkeling
Zowel de IOWA-studie (Bell, 2005) als PINT studie (Kirpalani, 2006) kennen follow-up met betrekking tot psychomotore ontwikkeling (Nopoulos, 2011; McCoy, 2011; Whyte, 2009). De uitkomsten zijn echter tegenstrijdig. In de IOWA-studie heeft de liberale groep bij follow-up een reductie in hersenvolume bij MRI (Nopoulos, 2011) en slechtere leerprestaties (McCoy, 2011). In de PINT studie rapporteert Kirpalani een statistisch significante ongunstiger neurocognitieve uitkomst op de leeftijd 18 tot 21 maanden in de post-hoc analyse voor de restrictieve groep (Whyte, 2009).
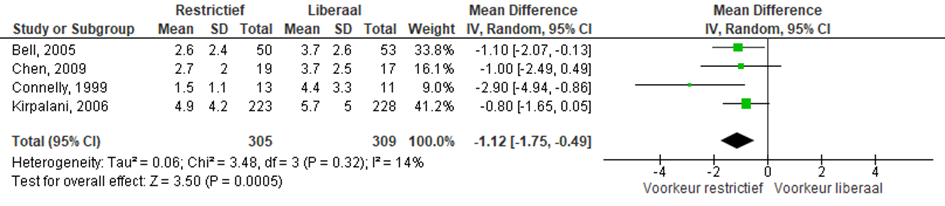
Aantal units getransfundeerd en aantal neonaten getransfundeerd
Er was een geringe reductie in het gemiddelde aantal bloedtransfusies per neonaat in de restrictieve groep (RR -1,12; 95% CI -1,75; -0,49) en daarmee in donorexpositie.
Figuur 6
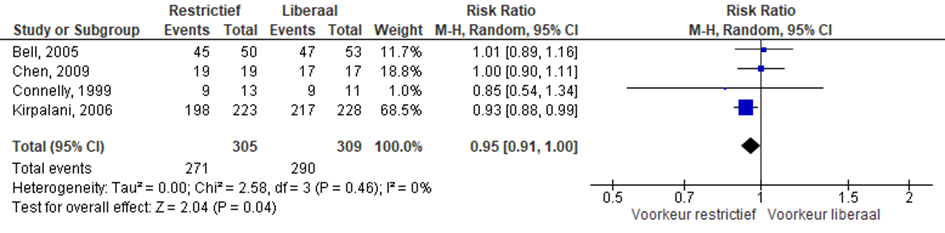
Er was een geringe reductie in het aantal neonaten dat getransfundeerd werd in de restrictieve groep (RR 0,95; 95% CI -0,91; 1,00).
Figuur 7
Acute en vertraagde ernstige bijwerkingen
Bijwerkingen anders dan de genoemde uitkomst maten worden niet gerapporteerd in deze studies en genoemde systematische review.
Bewijskracht van de literatuur
De bewijskracht voor een RCT start hoog, maar deze werd verlaagd naar matig wegens beperkingen in de studieopzet (o.a. beperkingen in de blindering). Voor de uitkomstmaat mortaliteit werd tevens met een niveau verlaagd naar laag gezien imprecisie (klein aantal events en betrouwbaarheidsinterval omvat zowel een positief als negatief effect).
Om de uitgangsvraag te kunnen beantwoorden is er een systematische literatuuranalyse verricht naar de volgende zoekvraag:
Wat is de klinische effectiviteit van rode bloedcel transfusies bij verschillende Hb-triggers?
P: (premature) pasgeborene – zuigeling - NICU populatie;
- Er is geen onderscheid gemaakt naar zwangerschapsduur/ post-conceptionele leeftijd en geboortegewicht.
- Exclusie : exchange transfusion.
I: lage (restrictieve) Hb trigger voor erytrocytentransfusie;
C: hoge (liberale) hemoglobinetrigger voor erytrocytentransfusie
O: mortaliteit (NICU/ziekenhuissterfte) en morbiditeit (bronchopulmonale dysplasie (BPD) , retinopathy of prematurity (ROP), necrotiserende enterocolitis (NEC), intra/periventriculaire bloeding (IVH)/ periventriculaire leucomalacie (PVL) bij ontslag en psychomotore ontwikkeling).
Tevens werd gekeken naar een aantal bijzondere situaties:
- Chirurgie
- Massale bloedtransfusie
Hemolytische ziekte van de pasgeborene, foetale (intra-uteriene) bloedtransfusies en wisseltransfusie werden niet meegenomen in deze analyse.
Voor het beleid met betrekking tot hemolytische ziekte van de pasgeborene en wisseltransfusie wordt verwezen naar http://www.babyzietgeel.nl/ en de richtlijn ”Hyperbilirubinemie, preventie, diagnostiek en behandeling bij de pasgeborene, geboren na een zwangerschapsduur van meer dan 35 weken”. Ook bloed besparende maatregelen en medicatie (erytropoetine, ferro-suppletie et cetera) maken geen deel uit van deze richtlijn.
Voor deze richtlijn wordt de doelgroep gedefinieerd als pasgeborenen, ongeacht zwangerschapsduur en gewicht, jonger dan 1 maand post-terme leeftijd. Deze definitie omvat de NICU-populatie.
Relevante uitkomstmaten
Mortaliteit en morbiditeit (BPD, NEC, ROP, PVH/ PVL) bij ontslag en psychomotore ontwikkeling vormden voor de besluitvorming kritieke uitkomstmaten.
Zoeken en selecteren (Methode)
In de databases Medline (OVID), Embase en de Cochrane Library is met relevante zoektermen gezocht naar literatuur over een restrictief dan wel liberaal beleid ten aanzien van bloedtransfusie. De zoekverantwoording is weergegeven onder het tabblad Verantwoording. De literatuurzoekactie leverde 571 treffers op. Studies werden geselecteerd op grond van de volgende selectiecriteria: betrekking hebbend op neonaten (new-born- premature- preterm- extremely preterm- low birth weight- very low birth weight- extremely low birth weight), design bij voorkeur RCTs, restrictief beleid in vergelijking met een liberaal of conservatief beleid en betrekking hebbend op rode bloedcellen, liberaal versus restrictief of conservatief transfusiebeleid (hoge versus lage trigger).
Op basis van titel en abstract werden in eerste instantie acht studies voorgeselecteerd: (Ransome,1989; Bank, 1984; Brooks, 1999; Connelly, 1998; Mukhopadhyay,2004; Bell, 2005; Kirpalani, 2006; Chen, 2009) Na raadpleging van de volledige tekst, werd vier studies geëxcludeerd (zie exclusietabel) en vier studies definitief geselecteerd: Connelly (1999) Bell (2005), Kirpalani, (2006) en Chen (2009). Deze vier RCTs werden geïncludeerd in de meta-analyse van Whyte (2011). Alleen de studies van Bell (IOWA-studie) en Kirpalani (PINT-studie) kennen follow-up met betrekking tot psychomotore ontwikkeling (Nopoulos, 2011; McCoy, 2011; Whyte, 2009).
De belangrijkste studiekarakteristieken en resultaten zijn opgenomen in de evidence-tabellen. De beoordeling van de individuele studieopzet (risk of bias) is opgenomen in de risk of bias tabellen.
Tevens werd gekeken naar drie recente internationale richtlijnen (Canadadian Position Statement van de Canadian Paediatric Society, CPS, 2015 Whyte (2015), National Blood Authority , Australia (2016), en uit de UK New (2016).
Bij de literatuursearch werden verder nog twee lopende multicenter studies geïdentificeerd waarvan de uitkomsten niet op korte termijn te verwachten zijn:
- TOP trial- Kirpalani. USA (PUBMED, trial register: https://clinicaltrials.gov/ct2/show/NCT01702805) Vraagstelling: Does a Liberal Red Blood Cell Transfusion Strategy Improve Neurologically-Intact Survival of Extremely-Low-Birth-Weight Infants as Compared to a Restrictive Strategy? Estimated Study Completion Date: December 2019.
- ETTNO trial-Franz. Germany (PUBMED) Vraagstelling: The ‘Effects of Transfusion Thresholds on Neurocognitive Outcome of Extremely Low Birth-Weight Infants. Estimated Study Completion Date: April 2017.
- Bassler D, Weiz M, Bialkowski A, et al. Restrictive Versus Liberal Red Blood Cell Transfusion Strategies for Preterm Infants: A Systematic Review of Randomized Controlled Trials Current Pediatric Reviews 2008;4(3):143-150 http://dx.doi.org./10.2714/157339608785855983.
- Bell EF, Strauss RG, Widness JA, et al. Randomized Trial of Liberal Versus Restrictive Guidelines for Red Blood Cell Transfusion in Preterm InfantsPediatrics. 2005;115(6):1685.PMID: 1593023.
- Blank JP, Sheagren TG, Vajaria J MD; et all. The role of RBC transfusion in the premature infant. AJDC. 1984;138. PMID: 6206718.
- Brooks SE, Marcus DM, Gillis D, et al. The effect of blood transfusion protocol on retinopathy of prematurity: a prospective, randomized study. Pediatrics 1999;104:514518,PMID: 10469778.
- CBO. Richtlijn bloedtransfusie. 2011.
- Chen HL, Tseng HI, Lu CC, et al. Effect of Blood Transfusions on the Outcome of Very Low Body Weight Preterm Infants under Two Different Transfusion Criteria. Pediatr Neonatol. 2009;50(3):110-116. PMID: 19579757.
- Connelly RJ, Stone SH, Whyte RK. Early versuslate red cell transfusion in low birth weight infants. Pediatric research. 1998;43(4):170A. (abstract).
- ETTNO study group. The Effects of Transfusion Thresholds on Neurocognitive Outcome of Extremely Low Birth-Weight Infants (ETTNO) Study: Background, Aims, and Study Protocol. Neonatology. 2012;101:301305. PMID: 22298226.
- Fogarty M, Osborn DA, Askie L, et al. Delayed versusearly umbilical cord clamping for preterm infants: a systematic review and meta-analysis. Am J Obstet Gynecol. 2017. (Epub ahead of print). PMID: 29097178.
- Hay S, Zupancic JA, Flannery DD, et al. Should we believe in transfusion-associated enterocolitis? Applying a GRADE to the literature. Semin Perinatol. 2017;41(1):80-91.PMID: 27866662.
- Hutton EK, Hassan ES. Late versus early clamping of the umbilical cord in full-term neonates: systematic review and meta-analysis of controlled trials. JAMA. 2007;297(11):1241-52. PMID: 17374818.
- Ibrahim M. Ho SKY, Yeo CL. Restrictive versus liberal red blood cell transfusion thresholds in very low birth weight infants: A systematic review and meta-analysis. J Paediatr Child Health. 2014;50(2):122-30.PMID: 24118127.
- Jopling J, Henry E, Wiedmeijer SE, et al. Reference Ranges for Hematocrit and Blood Hemoglobin Concentration During the Neonatal Period: Data From a Multihospital Health Care System. Pediatrics 2009;123(2):e333-337. PMID: 19171584.
- Keir A, Pal S, Trivella M, et al. Adverse effects of red blood cell transfusions in neonates a systematic review and meta-analysis. Transfusion 2016;56(11):2773-2780. PMID: 27600435
- Khodabux CM1, Hack KE, von Lindern JS, et al. A comparative cohort study on transfusion practice and outcome in two Dutch tertiary neonatal centres. Transfus Med. 2009;19(4):195-201. PMID: 19706136.
- Kirpalani H, Bell E , D'Angio C , et al. Transfusion of Prematures (TOP) Trial: Does a Liberal Red Blood Cell Transfusion Strategy Improve neurologically-Intact Survival of Extremely-Low-Birth-Weight Infants as Compared to a Restrictive Strategy? https://www.nichd.nih.gov/about/Documents/TOP_Protocol.pdf. 2012.
- Kirpalani H, Whyte RK, Andersen C, et al. The premature infants in need of transfusion (PINT)study: a randomized, controlled trial of a restrictive (low) versus liberal (high) transfusion threshold for extremely low birth weight infants .J Pediatr 2006;149(3):301-307. PMID: 16939737
- Kozek-Langenecker SA, Ahmed AB, Afshari A, et al. Management of severe perioperative bleeding: guidelines of the European Society of Anaesthesiology. Eur J Anaesthesiol. 2017;34: 332-395.PMID: 28459785.
- Kreuger A. Adenine metabolism during and after exchange transfusions in newborn infants with CPD-adenine blood. Transfusion. 1976;16(3):249-52. PMID: 945624.
- Mukhopadhyay K, Gosh PS, Narang A, et al. Cut of level for RBC transfusion in sick preterm neonataes. Pediatric research 2004;55:298A. (abstract).
- National Blood Authority 2016. Australian Government and National Health and Medical Research Counsel. Update 2017. Patiënt blood management guidelines: model 6. Neonatal and Paediatrics. https://www.blood.gov.au/pbm-module.
- Naulaers G, Barten S, Vanhole C, et al. Management of severe neonatal anaemia due to fetomaternal transfusion. Am J Perinatol. 1999;16(4):193-6. PMID: 10458533. NCT02535208. https://clinicaltrials.gov/ct2/show/NCT02535208.
- New HV , Berryman J, Bolton-Maggs PHB , et al. Guidelines on transfusion for fetuses, neonates and older children. BJH 2016:175;784-828. PMID: 27861734.
- New HV , Stanworth SJ, . Engelfriet CP, et al. Neonatal transfusions. Vox Sanguinis , 2009;96: 6285. PMID: 19121200.
- OhlsR. Red blood cell transfusions in the newborn. Uptodate, 2017. https://www.uptodate.com/contents/ red-blood-cell-transfusions-in-the-newborn.
- Paul DA, Leef KH, Locke RG, et al.Transfusion volume in infants with very low birth weight: a randomized trial of 10 versus 20 ml/kg J Pediatr Hematol Oncol. 2002;24(1):43-6. PMID: 11902739.
- Peg C, Nopoulos MD; Amy L. et al. Long-term Outcome of Brain Structure in Premature Infants: Effects of Liberal vs Restricted Red Blood Cell Transfusions. Arch Pediatr Adolesc Med. 2011;165(5):443-450. PMID: 21360360.
- Rabe H, Diaz-Rossello JL, Duley L, et al. Effect of timing of umbilical cord clamping and other strategies to influence placental transfusion at preterm birth on maternal and infant outcomes. Cochrane Database Syst Rev. 2012;(8). PMID: 22895933.
- Ransome OJ, Moosa EA, Mothebe FM, et al. Are regular top-up transfusions necessary in otherwise well growing premature infants. South African medical Journal 1989;75(4):165-6. PUBMED 2645662.
- Sean M, Bailey A. Pilot Randomized Trial of Restrictive Red Blood Cell Transfusion Guidelines Used in Combination With Near-infrared Spectroscopy Splanchnic-cerebral Oxygenation Ratio Evaluations Versus Liberal Red Blood Cell Transfusion Guidelines in Preterm Infants.
- Task force Postoperatieve hersenschade bij kinderen op jonge leeftijd van de Sectie Kinderanesthesiologie (SKA) van de NVA en van de Werkgroep Neonatale Neurologie (WNN) van de NVK in samenwerking met de Nederlandse Vereniging voor Kinderchirurgie (NVKC).Aanbevelingen Perioperatieve zorg voor neonaten. . 2016.
- Thomasin E, McCoy AL, Conrad LC. Et al. Neurocognitive profiles of preterm infants randomly assigned to lower or higher hematocrit thresholds for transfusion. Child Neuropsychology 2011(17):347-367. PMID: 21360360.
- Treviño-Báez JD, Briones-Lara E, Alamillo-Velázquez J, Martínez-Moreno MI. Multiple red blood cell transfusions and iron overload in very low birthweight infantsVox Sang. 2017 Jul;112(5):453-458 PIMD: 28516443
- Venkatesh V, Khan R, Curley A, et al.The safety and efficacy of red cell transfusions in neonates: a systematic review of randomized controlled trials. Br J Haematol. 2012;158(3):370-85. PMID: 22639894.
- von Lindern JS, Khodabux CM, Hack KE, et al. Long-term outcome in relationship to neonatal transfusion volume in extremely premature infants: a comparative cohort study. BMC Pediatr. 2011;11:48. doi: 10.1186/1471-2431-11-48. PMID: 2161967.
- Vraets A, Lin Y, Callum JL.Transfusion-Associated Hyperkalemia. Transfus Med Rev. 2011;25(3):184-96. PMID: 21498041.
- Whyte RK, Kirpalani H, Asztalos EV, et al. Neurodevelopmental outcome of extremely low birth weight infants randomly assigned to restrictive or liberal hemoglobin thresholds for bloodtransfusion. Pediatrics. 2009;123(1):207-13. PMID: 19117884.
- Wong H, Connelly R, Day A, et al. A comparison of high and standard blood transfusion volumes in premature infantsActa Paediatr. 2005;94(5):624-5. PMID: 16188753.
- Whyte R, Kirpalani H. Low versus high haemoglobin concentration threshold for blood transfusion for preventing morbidity and mortality in very low birth weight infants. Cochrane database of systematic reviews November 2011. PMID: 22071798.
- Whyte RK, Jefferies AL; Canadian Paediatric Society, Fetus and Newborn Committee. Red blood cell transfusion in newborn infants. Paediatr Child Health. 2014;19(4):213-22.PMID:2485541.
|
Study reference |
Study characteristics |
Patiënt characteristics 2 |
Intervention (I) |
Comparison / control (C) 3
|
Follow-up |
Outcome measures and effect size 4 |
Comments |
|
Bell, 2005 |
Type of study: RCT
Setting: university hospital
Country: USA
Source of funding: supported by National Institutes of Health grants P01 HL46925 and M01 RR00059 |
Inclusion criteria: preterm infants with birth weight between 500 and 1300 g
Exclusion criteria: alloimmune hemolytic disease, congenital heart disease (including significant patent ductus arteriosus), other major birth defect requiring surgery, or a chromosomal abnormality; thought to face imminent death, their parents expressed strong philosophical or religious objections to transfusion, or they had received >2 transfusions before they could be enrolled.
N total at baseline: Intervention: 49 Control: 51
Important prognostic factors2: Gestational age ± SD: I: 27.7 ± 1.7 C: 27.8 ± 2.1
Sex: I: 61% M C: 41% M
Groups comparable at baseline? Yes, but not with respect to sex |
Describe intervention (treatment/procedure/test):
restrictive
While tracheally intubated for assisted ventilation (phase 1), infants in the restrictive-transfusion groups received an RBC transfusion if their haematocrit levels fell to <34%. While receiving nasal continuous positive airway pressure or supplemental oxygen (phase 2), their haematocrit levels were kept at >28%, and if requiring neither positive pressure nor oxygen (phase 3), they were kept at >22%. |
Describe control (treatment/procedure/test):
Liberal
While tracheally intubated for assisted ventilation (phase 1), infants in the liberal transfusion groups received an RBC transfusion if their haematocrit levels fell to <46%. While receiving nasal continuous positive airway pressure or supplemental oxygen (phase 2), their haematocrit levels were kept at >38%, and if requiring neither positive pressure nor oxygen (phase 3), they were kept at >30%. |
Length of follow-up: till discharge
Loss-to-follow-up: Intervention: 1 N (%) Reasons (describe) died
Control: 2 N (%) Reasons (describe): died
Incomplete outcome data: Intervention: N (%) Reasons (describe)
Control: N (%) Reasons (describe)
|
Outcome measures and effect size (include 95%CI and p-value if available):
Number of transfusions (mean): I: 2.6 (SD 2.4) C: 3.7 (SD 2.6)
Aantal neonaten dat getransfundeerd werd: I: 45 C: 47
Mortality: I: 1 C: 2
Morbidity: Bronchopulmonary dysplasia at 36 w: I: 13/45 (29%) C: 20/50 (40%)
Patent ductus arteriosus: I: 15 (31%) C:20 (39%)
Severe intraventricular Haemorrhage: I: 6 (12%) C: 0
ROP: I: 22/47 (51%) C: 27/56 (60%)
NEC (necrotiserende enterocolitis) I:1 C: 1
Neurodevelopmental outcome: Parenchymal brain haemorrhage I: 4 C: 0
Periventricular leukomalacia: I: 4 C: 0 |
|
|
Chen, 2009 |
Type of study: RCT
Setting: neonatal intensive care unit
Country: Taiwan
Source of funding: Premature Baby Foundation of Taiwan (Grant no. 9501) |
Inclusion criteria: Premature infants with birth weight less than 1500 g who were admitted to the NICU of Kaohsiung Medical University Hospital (KMUH) between July 2005 and June 2006 were enrolled.
Exclusion criteria: major birth defects or chromosomal abnormality
N total at baseline: Intervention: 19 Control: 17
Important prognostic factors2: Gestational age ± SD: I: 29.1 ± 3.0 C: 29.1 ± 2.7
Sex: I: 63% M C: 53% M
Groups comparable at baseline? yes |
Describe intervention (treatment/procedure/test):
Restrictive: Haematocrit should be maintained at more than 35% in infants with assisted ventilation, more than 30% in infants with nasal continuous positive airway pressure (CPAP) support, and more than 22% in infants breathing spontaneously
|
Describe control (treatment/procedure/test):
Liberal: haematocrit should be kept at more than 45% in infants with assisted ventilation, more than 40% in infants with nasal CPAP support, and more than 30% in infants breathing spontaneously. The volume of each transfusion was 10 mL/kg.
|
Length of follow-up: 30 days
Loss-to-follow-up: -
Incomplete outcome data: -
|
Outcome measures and effect size (include 95%CI and p-value if available):
Number of transfusions (day 30): I: 2.7 (SD 2) C: 3.7 (SD 2.5)
Patiënts transfused: I: 19/19 C: 17/17
Mortality: Intervention: 2 died because of intraventricular haemorrhage and massive pulmonary hemorrhage Control: 1 tension pneumothorax
Morbidity
Bronchopulmonary dysplasia at 36 w: I: 5/17 C: 3/16
severe intraventricular haemorrhage I: 5 C: 4
ROP I: 4/17 C: 4/16
Chronic lung disease I: 9 C: 4
NEC (necrotiserende enterocolitis) I:1 C: 0
neurodevelopmental outcome |
|
|
Kirpalani, 2006 |
Type of study: RCT
Setting: University hospital
Country: Canada
Source of funding: Canadian Institutes Health Research (FR No. 41549) 2000-2004. |
Inclusion criteria: Eligible babies were required to be of birth weight <1000 g, gestational age <31 weeks, and to be <48 hours old at the time of enrollment.
Exclusion criteria: Infants deemed non-viable by the attending physician were excluded, as were those with cyanotic heart disease, congenital anemia, acute shock, transfusion after 6 hours of age, or known parental opposition to transfusions, a family history of anemia and hemolytic disease, or where the attending physician anticipated using erythropoietin.
N total at baseline: Intervention: 223 Control: 228
Important prognostic factors2: age ± SD: I: C:
Sex: I: % M C: % M
Groups comparable at baseline? |
Describe intervention (treatment/procedure/test):
Low transfusion threshold as described in table 1
|
Describe control (treatment/procedure/test):
High transfusion threshold as described in table 1 |
Length of follow-up: median 12 weeks
Loss-to-follow-up: -
Incomplete outcome data: -
|
Outcome measures and effect size (include 95%CI and p-value if available):
Number of transfusions (mean): I: 4.9 (SD 4.2) C: 5.7 (SD 5.0)
Patiënts transfused: I: 198/223 C: 217/228
Mortality: I: 48 (21.5%) C: 40 (17.5%)
Morbidity Bronchopulmonary dysplasia at 36 w: I: 106/179 C: 108/193
respiratory distress syndrome I: C:
ROP I: 105/175 C: 112/188
NEC (necrotiserende enterocolitis) I: 19/223 C: 12/228
Head ultrasound brain injury: I: 22/175 (12.6%) C: 30/188 (16.0%) |
|
|
Connelly, 1998 |
Type of study: RCT
Setting:
Country: Canada
Source of funding: unknown |
Inclusion criteria: Viable infants < 1500 g birth weight up to 72 hours of age.
Exclusion criteria: Infants who had been transfused were not included
N total at baseline: Intervention: 13 Control: 11
Important prognostic factors2: For example age ± SD: I: C:
Sex: I: % M C: % M
Groups comparable at baseline?
|
Describe intervention (treatment/procedure/test):
Restrictive Packed red blood cell transfusions were administered at threshold central blood haemoglobin levels: for infants in postnatal week one these were 110 g/l. For infants in postnatal week two, the thresholds depended on respiratory status: those requiring > 40% oxygen maintained week one thresholds, while those not requiring this level of oxygen support used thresholds of 90 g/l. After week two the trial ended, with all infants transfused at 80 g/l. When capillary rather than central blood was sampled, thresholds were 4% higher Infants were transfused to the same targets, being 150 g/l in postnatal week one, 130 g/l in week two and 120 g/l in week three. Physicians were permitted to give additional transfusions in case of shock, severe sepsis, coagulation defects, surgery or unanticipated emergencies.
|
Describe control (treatment/procedure/test):
Packed red blood cell transfusions were administered at threshold central blood haemoglobin levels: for infants in postnatal week one these were 130 g/l. For infants in postnatal week two, the thresholds depended on respiratory status: those requiring > 40% oxygen maintained week one thresholds, while those not requiring this level of oxygen support used thresholds of 100 g/l. After week two the trial ended, with all infants transfused at 80 g/l. When capillary rather than central blood was sampled, thresholds were 4% higher Infants were transfused to the same targets, being 150 g/l in postnatal week one, 130 g/l in week two and 120 g/l in week three.
Physicians were permitted to give additional transfusions in case of shock, severe sepsis, coagulation defects, surgery or unanticipated emergencies
|
Length of follow-up:
Loss-to-follow-up: Intervention: N (%) Reasons (describe)
Control: N (%) Reasons (describe)
Protocol violations: Two transfusions in the liberal group and none in the restrictive group were given before the thresholds were reached and were therefore violations. Seven transfusions were given before the 80 g/l haemoglobin threshold was met in the liberal group versus four in the restrictive group in the later weeks when the threshold was the same for all infants. There were no violations of failure to transfuse at threshold. |
Outcome measures and effect size (include 95%CI and p-value if available):
mortality, I:0 C:0
morbidity Bronchopulmonary dysplasia at 36 w: I: 1/13 C: 2/11
ROP: I: 3/13 C: 3/11
Number of transfusions (day 30): I: 1.5 (SD 1.1) C: 4.4 (SD 3.3)
Patiënts transfused: I: 9/13 C: 9/11
Mortality: Intervention: 2 died because of intraventricular haemorrhage and massive pulmonary hemorrhage Control: 1 tension pneumothorax
|
Outcomes reported: Transfusion and hematological outcomes: • infants ever transfused (i.e. transfused once or more); • transfusions per infant from study start to study end (Primary outcome of this study); • postnatal age at first transfusion; and • haemoglobin levels at weeks 1 to 4 in survivors, and at discharge |
Notes:
- Prognostic balance between treatment groups is usually guaranteed in randomized studies, but non-randomized (observational) studies require matching of patiënts between treatment groups (case-control studies) or multivariate adjustment for prognostic factors (confounders) (cohort studies); the evidence table should contain sufficient details on these procedures.
- Provide data per treatment group on the most important prognostic factors ((potential) confounders).
- For case-control studies, provide sufficient detail on the procedure used to match cases and controls.
- For cohort studies, provide sufficient detail on the (multivariate) analyses used to adjust for (potential) confounders.
Risk of bias table for intervention studies (randomized controlled trials)
|
Study reference
(first author, publication year) |
Describe method of randomisation1 |
Bias due to inadequate concealment of allocation?2
(unlikely/likely/unclear) |
Bias due to inadequate blinding of participants to treatment allocation?3
(unlikely/likely/unclear) |
Bias due to inadequate blinding of care providers to treatment allocation?3
(unlikely/likely/unclear) |
Bias due to inadequate blinding of outcome assessors to treatment allocation?3
(unlikely/likely/unclear) |
Bias due to selective outcome reporting on basis of the results?4
(unlikely/likely/unclear) |
Bias due to loss to follow-up?5
(unlikely/likely/unclear) |
Bias due to violation of intention to treat analysis?6
(unlikely/likely/unclear) |
|
Bell, 2005 |
Adequate fromrandomnumber tableswith concealed allocation by numbered, sealed envelopes. |
unlikely |
unlikely |
likely |
likely |
likely |
unlikely |
unlikely |
|
Chen, 2009 |
Allocationwas by computer randomallocation, concealed and committed (information from author) |
unlikely |
unlikely |
unlikely |
unclear |
unclear |
Unlikely |
Unlikely |
|
Connelly, 1999 |
Adequate, by sealed envelope and logging of eligible patiënts |
unlikely |
unlikely |
likely |
likely |
unclear |
unlikely |
unlikely |
|
Kirpalani, 2006 |
Adequate, by centralised concealed computer allocation. |
unlikely |
likely |
likely |
likely |
unclear |
unlikely |
unlikely |
- Randomisation: generation of allocation sequences have to be unpredictable, for example computer generated random-numbers or drawing lots or envelopes. Examples of inadequate procedures are generation of allocation sequences by alternation, according to case record number, date of birth or date of admission.
- Allocation concealment: refers to the protection (blinding) of the randomisation process. Concealment of allocation sequences is adequate if patiënts and enrolling investigators cannot foresee assignment, for example central randomisation (performed at a site remote from trial location) or sequentially numbered, sealed, opaque envelopes. Inadequate procedures are all procedures based on inadequate randomisation procedures or open allocation schedules.
- Blinding: neither the patiënt nor the care provider (attending physician) knows which patiënt is getting the special treatment. Blinding is sometimes impossible, for example when comparing surgical with non-surgical treatments. The outcome assessor records the study results. Blinding of those assessing outcomes prevents that the knowledge of patiënt assignement influences the proces of outcome assessment (detection or information bias). If a study has hard (objective) outcome measures, like death, blinding of outcome assessment is not necessary. If a study has “soft” (subjective) outcome measures, like the assessment of an X-ray, blinding of outcome assessment is necessary.
- Results of all predefined outcome measures should be reported; if the protocol is available, then outcomes in the protocol and published report can be compared; if not, then outcomes listed in the methods section of an article can be compared with those whose results are reported.
- If the percentage of patiënts lost to follow-up is large, or differs between treatment groups, or the reasons for loss to follow-up differ between treatment groups, bias is likely. If the number of patiënts lost to follow-up, or the reasons why, are not reported, the risk of bias is unclear.
- Participants included in the analysis are exactly those who were randomized into the trial. If the numbers randomized into each intervention group are not clearly reported, the risk of bias is unclear; an ITT analysis implies that (a) participants are kept in the intervention groups to which they were randomized, regardless of the intervention they actually received, (b) outcome data are measured on all participants, and (c) all randomized participants are included in the analysis.
Tabel Exclusie na het lezen van het volledige artikel
|
Artikel |
Reden van exclusie |
|
Mukhopadhyay (2004) |
uitsluitend beschikbaar als abstract, geen data gepubliceerd, waardoor risk of bias assessment niet mogelijk was |
|
Ransome (1989) |
studie had betrekking op relatief gezonde kinderen en inclusie vond relatief laat plaats. Weinig gedetailleerde rapportage. |
|
Bank (1984) |
gerandomiseerde single centre studie. Inclusie op basis van geboortegewicht ( < 1500 gram), geen gegevens m.b.t. zwangerschapsduur. In de low threshold groep was “clinical symptomatic“een reden voor transfusie. Uitkomst maten corresponderen niet met vraagstelling van bovengenoemde literatuur search. |
|
Brooks (1999) |
gerandomiseerde single centre studie. Inclusie op dag 29 op basis van geboortegewicht (< 1500 gram), geen gegevens m.b.t. zwangerschapsduur. In de low threshold groep was naast de trigger “clinical symptomatic“ een reden voor transfusie. Uitkomst maten corresponderen niet met vraagstelling van bovengenoemde literatuur |
|
Auteur en jaartal |
Redenen van exclusie |
|
Blank, 1984 |
In de low tresholdgroep is “clinical symptomatic “een reden voor transfusie. |
|
Bassler, 2008 |
Review uit 2008 met search t/m 09/2007, nieuwere review beschikbaar |
|
Brooks, 1999 |
In de low tresholdgroep was “clinical symptomatic “een reden voor transfusie. |
|
Canadian position statement, 2015 |
Verwijst naar Whyte Cochrane 2011, includeert geen extra studies mbt restrictive versus liberal blood transfusion |
|
Ibrahim ,2013 |
Zelfde studies geïncludeerd als in Cochrane analyse Whyte, 2011 |
|
Keir, 2016 |
Inclusie veel breder dan PICO |
|
Mukhopadhyay (2004) |
data uitsluitend beschikbaar in de Cochrane analyse maar niet gepubliceerd |
|
National Blood Authority 2016; Australian guideline |
Verwijst naar Whyte Cochrane 2011, includeert geen extra studies mbt restrictive versus liberal blood transfusion |
|
New (2016) |
Verwijst naar Whyte Cochrane 2011, includeert geen extra studies mbt restrictive versus liberal blood transfusion |
|
Venkatesh, 2012 |
Narrative review, zoekstrategie niet beschreven |
Beoordelingsdatum en geldigheid
Publicatiedatum : 11-06-2019
Beoordeeld op geldigheid : 15-10-2020
Voor het beoordelen van de actualiteit van deze richtlijn wordt een deel van de werkgroep in stand gehouden. Op modulair niveau is een onderhoudsplan beschreven. Bij het afronden van de richtlijn zal de werkgroep per module een inschatting maken over de maximale termijn waarop herbeoordeling moet plaatsvinden en eventuele aandachtspunten geformuleerd die van belang zijn bij een toekomstige herziening (update). De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De Nederlandse Internisten Vereniging (NIV), Nederlandse Vereniging van Anesthesiologie (NVA) en Nederlandse Vereniging van Klinische Chemie (NVKC) zijn regiehouders van deze richtlijn(module) en eerstverantwoordelijke op het gebied van de actualiteitsbeoordeling van de richtlijn(module). De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de regiehouder over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
De richtlijnontwikkeling werd ondersteund door het Kennisinstituut van de Federatie Medisch Specialisten en werd gefinancierd uit de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS).
Doel en doelgroep
Doel
De transfusierichtlijn geeft ten eerste antwoorden op grote uitgangsvragen over wie, wanneer, hoe, hoeveel en met welke producten getransfundeerd wordt en wat daarvan volgens wetenschappelijk onderzoek aan voordelig/nadelig resultaat verwacht mag worden. Na het bepalen van de wetenschappelijke waarde van dit onderzoek, worden uiteindelijk aanbevelingen opgesteld, gebaseerd op de conclusies van het wetenschappelijke onderzoek en na het beschouwen van een additionele context van bijvoorbeeld kosten- ethische, maatschappelijke of wettelijke overwegingen. Deze aanbevelingen zijn bedoeld om verantwoord en wenselijk handelen voor leden van de beroepsgroep te definieren in de voorkomende dagelijkse klinische praktijk. Echter, er kan beargumenteerd altijd afgeweken worden van de algemene aanbevelingen en gekozen worden voor een meer op de individuele patient afgestemde ondersteuning.
Doelgroep
Naast de genoemde beoogde gebruikers van de richtlijn is de richtlijn ook bedoeld en van waarde voor de collega’s van de nationale bloedvoorzieningsorganisatie Sanquin.
Samenstelling werkgroep
Voor de herziening van de richtlijn zijn er in 2016 zes multidisciplinaire werkgroepen ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij patiënten die een bloedtransfusie nodig hebben. Een stuurgroep, bestaande uit de voorzitters van de deelprojecten, coördineerde de werkgroepen.
De werkgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname. De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
Werkgroep Laboratoriumaspecten
- Dr. J (Jennita) Slomp, laboratoriumspecialist klinische chemie en hematologie, voorzitter, NVKC
- Dr. C. (Claudia) Folman, manager laboratorium erytrocytenserologie, NVKC
- Prof. dr. M (Masja) de Haas, clustermanager immunohematologie diagnostiek, NVKC
- G.H. (Judith) Lie, hemovigilantiefunctionaris, weefselvigilantiecoördinator, NVML
- Dr. H. (Henk) Russcher, Laboratoriumspecialist Klinische Chemie en Hematologie, NVKC
- Dr. M.R. (Martin) Schipperus, internist-hematoloog, NIV
- N. (Nel) Som, senior hoofdanaliste bloedtransfusiedienst, NVML
- Dr. K.M.K. (Karen) de Vooght, laboratoriumsepcialist klinische chemie en transfusie, NVKC
- Dr. H. (Harry) de Wit, Laboratoriumspecialist Klinische Chemie en Hematologie, NVKC
Werkgroep Anemie
- Prof. dr. J.J. (Jaap Jan) Zwaginga, internist-hematoloog/ transfusiespecialist/ hoogleraar transfusiegeneeskunde, voorzitter, NIV
- Drs. K.A. (Klasien) Bergman, kinderarts-neonatologie, NVK
- dr. J.M. (Jurriën) ten Berg, Cardioloog, NVVC
- Dr. B.J. (Bart) Biemond, internist-hematoloog, NIV
- Dr. P.A.W. (Peter) te Boekhorst, internist-hematoloog/ transfusiespecialist, NIV
- Prof. dr. C.J. (Karin) Fijn van Draat, hoogleraar kinderhematologie/ senior onderzoeker Sanquin research, NVK
- Dr. A.J. (Adriaan) van Gammeren, laboratoriumspecialist klinische chemie en hematologie, NVKC
- Dr. N.P. (Nicole) Juffermans, Intensivist, NVIC
- Dr. A.W.M.M. (Ankie) Koopman-van Gemert, anesthesioloog, NVA
- Dr. L.E.M. (Liesbeth) Oosten, internist-hematoloog, NIV
Werkgroep Trombocytentransfusies
- Dr. E.A.M. (Erik) Beckers, internist-hematoloog/ transfusiespecialist, hematoloog, voorzitter, NIV
- Dr. M. (Michiel) Coppens, internist-vasculaire geneeskunde, NIV
- Dr. A.J.G. (Gerard) Jansen, internist-hematoloog, NIV
- Dr. J.L.H. (Jean-Louis) Kerkhoffs, internist-hematoloog, NIV
- Dr. E. (Enrico) Lopriore, sectiehoofd neonatologie, NVK
- Dr. C. (Heleen) van Ommen, kinderarts hematoloog, NVK
- Dr. E.C.M. (Lizzy) van Pampus, internist-hematoloog-transfusiespecialist, NIV
- Dr. R.E.G. (Roger) Schutgens, internist-hematoloog, NIV
- Dr. J.W.P.H (Hans) Soons, laboratoriumspecialist klinische chemie, NVKC
- Dr. A.P.J. (Alexander) Vlaar, internist-intensivist, NVIC
Werkgroep Bloedingen en bloedbesparende technieken
- Dr. A. (Ankie) Koopman – van Gemert, anesthesioloog, voorzitter, NVA
- Dr. J.J. (Hans) Duvekot, gynaecoloog-perinatoloog, NVOG
- Dr. L.M.G. (Leo) Geeraedts, traumachirurg, NVvH
- Dr. ir. Y.M.C. (Yvonne) Henskens, laboratoriumspecialist klinische chemie en hematologie, NVKC
- Drs. E.J. (Elise) Huijssen-Huisman, kinderarts, kinderhematoloog, transfusiespecialist, NVK
- Dr. N.P. (Nicole) Juffermans, intensivist, NVIC
- Prof. dr. F.W.G. (Frank) Leebeek, internist hematoloog en internist vasculair geneeskundige, NIV
- P.M.J. (Peter) Rosseel, anesthesioloog–intensivist, NVA
- Dr. E.C.T.H. (Edward) Tan, traumachirurg, NVvH
- Drs. V.A. (Victor) Viersen, anesthesioloog, NVA
- Dr. A.B.A. (Alexander) Vonk, cardiothoracaal chirurg, NVT
- Prof. dr. J.J. (Jaap Jan) Zwaginga, hematoloog/ transfusiespecialist/ hoogleraar transfusiegeneeskunde, NIV
Werkgroep Plasmatransfusies
- Dr. J.W.P.H (Hans) Soons, laboratoriumspecialist klinische chemie, voorzitter, NVKC
- Dr. E.A.M. (Erik) Beckers, internist-hematoloog/ transfusiespecialist, NIV
- Drs. K.A. (Klasien) Bergman, kinderarts-neonatologie, NVK
- Dr. M. (René) van Hulst, ziekenhuisapotheker, NVZA
- Prof. dr. K. (Karina) Meijer, internist-hematoloog, NIV
- Dr. M.C.A. (Marcella) Müller, internist-intensivist, NVIC
- Dr. E.C.M. (Lizzy) van Pampus, internist-hematoloog/transfusiespecialist, NIV
- Dr. Marjolein Peters, kinderarts-hematoloog, NVK
- Drs. K.N.M.E.M. (Koen) Reyntjens, anesthesioloog, NVA
Werkgroep Transfusiereacties en gerelateerde aandoeningen
- Dr. M.R. (Martin) Schipperus, internist-hematoloog, voorzitter, NIV
- Dr. J.L.P. (Hans) van Duynhoven, laboratoriumspecialist klinische chemie, NVKC
- Drs. C.T. (Christian) Favoccia, anesthesioloog, NVA
- Prof dr. C.J. (Karin) Fijn van Draat, hoogleraar kinderhematologie/ senior onderzoeker Sanquin research, NVK
- G.H. (Judith) Lie, hemovigilantiefunctionaris, weefselvigilantiecoördinator, NVML
- Dr. T. (Tanja) Netelenbos, internist-hematoloog, NIV
- Dr. J. (Jennita) Slomp, laboratoriumspecialist klinische chemie en hematologie, NVKC
- Dr. Dik Versteeg, arts-microbioloog, NVMM
- Dr. A.P.J. (Alexander) Vlaar, internist-Intensivist, NVIC
- Dr. J.C. (Jo) Wiersum-Osselton, TRIP hemo- en biovigilantie, landelijk coördinator, sociale geneeskunde
- C. (Clary) Wijenberg, verpleegkundig specialist palliatieve zorg, V&VN
Met ondersteuning van:
- Dr. M.M. (Marja) Molag, adviseur Kennisinstituut van de Federatie Medisch Specialisten
- Drs. S.M. (Sabrina) Muller-Ploeger, adviseur Kennisinstituut van de Federatie Medisch Specialisten
- Drs. M. (Marleen) Ploegmakers, senior-adviseur Kennisinstituut van de Federatie Medisch Specialisten
- Drs. E. (Ester) Rake, junior adviseur Kennisinstituut van de Federatie Medisch Specialisten
- Drs. E.E. (Eva) Volmeijer, adviseur Kennisinstituut van de Federatie Medisch Specialisten, projectleider
- Drs. T. (Tessa) Geltink, junior adviseur Kennisinstituut van de Federatie Medisch Specialisten
- Drs. S. (Sanne) Snoeijs, adviseur Kennisinstituut van de Federatie Medisch Specialisten
- D.P. (Diana) Gutierrez, projectsecretaresse Kennisinstituut van de Federatie Medisch Specialisten
Belangenverklaringen
De KNMG-Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of ze in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatie management, kennisvalorisatie) hebben gehad. Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van de Federatie Medisch Specialisten.
|
Werkgroeplid |
Functie |
Nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
Voorzitters (kerngroep) |
||||
|
M. Schipperus |
Internist-hematoloog (100%) |
Voorzitter Bestuur Stichting TRIP (Transfusie in patiënten), onbetaald |
ITP-onderzoek gefinancierd door AMGeN Advisory board Novartis |
Lid participeert niet in besluitvorming omtrent producten van AMGEN of Novartis. |
|
A. Koopman- van Gemert |
Anesthesioloog |
Diverse functies bij nationale en internationale commissies bv Concilium, Stuurgroep antistolling, examencommissie et cetera Internationaal lid van de Europese examencommissie |
-Participatie in de PETS-studie van het EMC, geen financiële relatie. -Participatie in verschillende onderzoeken (geen financiële relatie en geen direct verband bloedtransfusie) -Organisatie symposia met sponsoring (geen directe financiële relatie en direct verband bloedtransfusie) |
Geen restricties |
|
J.J. Zwaginga |
Hematoloog LUMC (Leiden), Transfusiespecialist, Hoogleraar transfusiegeneeskunde |
-Penningmeester VHL=Vereniging Hematologische laboratoria -Voorzitter van de benigne hematologische werkgroep van NVvH |
-Sprekershonoraria Viforpharma (ijzer: medicatie kan transfusies uitsparen) -Wetenschappelijke adviesraad: Novantis (ijzerchelatie kan transfusie gemedieerde ijzerstapeling opheffen) - Gilead: CLL medicatie webcast geen relatie met transfusiebeleid PI van meerdere Sanquin onderzoeken ogv - allumminisatie door RBC transfusies - ijzertoxiciteit door bloedtransfusies - bloedings IRM (voldoende) plaatjestransfusies et cetera |
Lid participeert niet in besluitvorming omtrent Novartis en wanneer SANQUIN-studies worden geïncludeerd waarbij lid een van de auteurs is |
|
E. Beckers |
Internist-hematoloog/transfusiespecialist MUMC + Maastricht |
Bestuurslid Ned. Ver. Bloedtransfusie, onbetaald - Bestuurslid Ned. Ver. Hematologie, onbetaald - Lid adviesraad TRIP (Transfusie Reacties in Patiënten), onbetaald - Lid Landelijke Gebruikers Raad Sanquin, onbetaald - Lid Stuurgroep TiN studie (Trombocytopathie in Nederland) |
Project 'Predictors of Bleeding' externe financiering door Bayer
Transparantieregister.nl: sprekers vergoeding van Roche; gastvrijheidsbijdrage van: Roche, Pfizer, Sanquin en Bayer |
Lid participeert niet in besluitvorming omtrent producten van Bayer en Roche en wanneer specifiek de studie "predictors of bleeding" (gefinancierd door Bayer) worden geïncludeerd |
|
J. Slomp |
Laboratorium specialist Klinische Chemie en hematologie MST/Medlon |
-Bestuurslid VHL - onbetaald -Bestuurslid NVvH - onbetaald -Werkgroep Bloedtransfusie VHL (vz.) onbetaald -Lid LGR onbetaald - - Lid Expert committee TRIP (onbetaald) |
-Medical Advisory Board Janssen: advies omtrent bloedtransfusie bij patiënten die daratumumab gebruiken, betaald - In samenwerking met UMCU en VU bezig om een landelijk protocol op te stellen voor bloedtransfusie en daratumumab |
Lid participeert niet in besluitvorming omtrent productn van Janssen (daratumumab) |
|
H. Soons |
Laboratoriumspecialist Klinische Chemie, St. Anna Ziekenhuis (1 fte) en Kempenhaeghe (detachering vanuit St. Anna Ziekenhuis)
|
-Bestuur Nederlandse Vereniging voor Bloedtransfusie (NVB), voorzitter, onbetaald -Bestuur Transfusie Reacties in Patiënten (TRIP), secretaris, vacatiegeld - Medisch Advies Raad Sanquin (MAR), lid, vacatiegeld -Lid Landelijke Gebruikersraad Sanquin (LGR), onbetaald |
|
Geen restricties |
|
Werkgroep laboratoriumaspecten |
||||
|
H. de Wit |
Laboratoriumspecialist Klinische Chemie en Hematologie, Certe |
-Bestuurslid/ penningmeester Nederlandse Vereniging voor Bloedtransfusue (onbetaald) - Bestuurslid/ penningmeester Stichting Vrienden van de NVB (onbet aald) |
|
Geen restricties |
|
K. de Vooght |
Laboratoriumspecialist Klinische Chemie, Hoofd Patiëntenzorg LKCH ad interim |
Bestuurslid/ penningmeester Stichting TRIP (onbetaald) - Bestuurslid/voorzitter Stichting vrienden van de Utrechtse bloedbank (onbetaald) - Lid Werkgroep Consortium Transfusiegeneeskundig Onderzoek (onbetaald) - Lid PROTON II Adviesraad (onbetaald) - Lidmaatschap NVB - Lidmaatschap NVvH - Docent OKU (Onderwijs Kring Utrecht) (betaald) -Docent PAO Farmacie (betaald) -Lid Wetenschappelijke commissie NVB/TRIP symposium (onbetaald) |
|
Geen restricties |
|
C. Folman |
Manager Laboratorium Erytrocytenserologie (Sanquin) |
- Docent Hogeschool Arnhem en Nijmegen, betaald - Lid TRIX-werkgroep, onbetaald - Secretaris werkgroep Bloedtransfusie van de VHL (Vereniging Hematologische Laboratoriumdiagnostiek), onbetaald - Lid Expert Committee TRIP (Transfusie Reacties In Patiënten), onbetaald -Lid wetenschappelijke commissie NVB (Nederlandse Vereniging voor Bloedtransfusie), onbetaald" |
- Dienstverband Sanquin - werkzaam in expertiselaboratorium waar onderzoek wordt gericht voor derden op het gebied van bloedtransfusie |
Werkgroeplid is geen trekker/primaire auteur bij uitspraken over diagnostiek.
|
|
M. de Haas |
-Bijzonder hoogleraar Translationele Immunohematologie (bezoldiging Sanquin, onbezoldigd aangesteld bij LUMC -Clustermanager Immunohematologie Diagnostiek |
- Secretaris NVB (tot mei 2017) |
-Dienstverband Sanquin -Hoofd van een expertiselaboratorium dat ingezet zou kunnen worden door derden voor het uitvoeren van (uit de richtlijn voortkomende) laboratoriumdiagnostiek |
Werkgroeplid is geen trekker/primaire auteur bij uitspraken over diagnostiek.
|
|
H. Russcher |
Laboratoriumspecialist Klinisch Chemie en Hematologie, in het Erasmus MC en Havenziekenhuis |
- Auditor RvA i.h.k.v. ISO 15189:2012 voor medische laboratoria - Betaald |
|
restricties t.a.v. producten van Roche diagnostiek.Gebruikersraad geen belangen tav Sanquin, geen restriicties |
|
N. Som |
Senior hoofdanaliste bloedtransfusiedienst VUmc |
- Hemovigilantiecoördinator Vumc |
|
Geen restricties |
|
J. Lie |
-Stafadviseur hemovigilantie 24,8 uur -Weefselvigil antiecoördinator 7,2 uur" |
-Contactpersoon voor landelijk Bureau TRIP: meldingen transfusiereacties en bijwerkingen - Voorzitter landelijk Hemovigilantoe Platform Nederland (vanaf 2016, eerder lid, mede oprichter HPN), onbetaald - Voorzitter en oprichter Regionaal Hemovigilantie Platform Zuidoost - BestuursLid NVB |
|
Geen restricties |
|
Werkgroep Anemie |
||||
|
A. Van Gammeren |
Laboratoriumspecialist Klinische Chemie
|
|
|
Geen restricties
|
|
N. Juffermans |
Intensivist |
Chief editor Netherlands Journal of Critical Care, vergoeding |
|
Geen restricties
|
|
K. Bergman |
Kinderarts-neonatologie, Beatrix kinderziekenhuis, UMCG ten Groningen (0,9fte). Als kinderarts-neonatologie voorzitter van het Regioteam Perinatale Audit Noord Nederland (Perined). Deze functie (0,1fte) wordt uitgeoefend binnen de UMCG aanstelling. |
-Lid programmacommissie Prenatale screening infectieziekten en erytrocyten-immunisatie RIVM namens NVK (vacatiegeld) -Lid werkgroep neonatale infectieziekten sectie neonatologie NVK (onbetaald) -Projectcommissielid ZonMw project: Introduction of Audit generated Changes in perinatal care using ""Tailored"" implementation strategies. (ACTion-project) (onbetaald) =Projectcommissielid 5 genes per minute, afdeling Medische genetica, UMCG, Groningen (onbetaald) |
|
Geen restricties
|
|
P. te Boekhorst |
Internist-Hematoloog / Transfusiespecialist
|
Medisch Adviesraad Sanquin, Lid, Vacatiegeld
|
In verleden: - Gastvrijheid Firma Alexion - Adviesraad Firma AmgeN (ITP) |
Lid participeert niet bij besluitvorming omtrent ITP |
|
B. Biemond |
Internist-hematoloog |
|
|
Geen restricties |
|
L. Oosten |
Hematoloog, Afdeling Immunohematologie & Bloedtransfusie bij het Leids Universitair Medisch Centum |
|
|
Geen restricties |
|
K. Fijn van Draat |
-Hoogleraar kinderhematologie AMC - Senior onderzoeker Sanquin Research |
VIDI selectiecommissie ZONMW, onbetaald (wel vacatievergoeding) |
Lid van de stuurgroep van de PLANET-2 studie die onderzoek doet naar triggers van trombocytentransfusie bij neonatenop de Neonatale Intensive Care Unit. PLANET-2 ontvangt geen sponsoring van de farmaceutische industrie |
Geen restricties |
|
Werkgroep trombocytentransfusies |
||||
|
A. Vlaar |
- Internist-Intensivist, Academisch Medisch Centrum, Amsterdam - Principal investigator Infusion related morbidity and mortality in the critically ill |
- Klinisch brug figuur Sanquin, onbetaald
|
Onderzoek gefinancierd door NWO, ZonMW, Sanquin: PI van de PACER studie (onder andere): hierbij worden trombotriggers voor invasieve ingrepen aangehouden. |
Geen restricties (ten aanzien van PACER studie: geen tegengesteld belang. Studie wordt niet gepubliceerd binnen termijn afronding richtlijn). |
|
l. van Pampus |
Internist-hematoloog-transfusiespecialist Radboudumc |
- Vice voorzitter hemovigilantiekamer TRIP (onbezoldigd)
|
Tegemoetkoming verblijfkosten Dublin (Ierland) het 17th Annual NATA Symposium on Patient Blood Management, Haemostasis and Thrombosis (NATA 2016) cf de CGR-rgels. |
Geen restricties |
|
G. Jansen |
Internist-hematoloog, afdeling Hematologie, Erasmus MC |
Post doctoraal onderzoeker bij afdeling Plasmaeiwitten, Sanquin Bloedvoorziening. Gastvrijheidovereenkomst, onbetaald |
"1) Naam project: ""Surface sialic acid is critical for platelet survival"" Financier: Sanquin Product and Process development (PPOC nr. 13-019). Bedrag: 499.000 euro. Rol: AIO project 2013-2018. Principal investigator en co-promotor
Toelichting: van dit geld is een OIO aangesteld (Mw M. Rijkers) die in dienst van Sanquin (1,0 fte) dit onderzoek verricht" |
Bij onderwerp sialic acid en trombocytenoverleving geen trekker /betrokkenheid opstellen aanbevelingen |
|
J.L. Kerkhoffs |
Internist - Hematoloog (0,8 FTE)
|
Transfusie-specialist / transfusie research (0,2 FTE) via Sanquin
|
Op Sanquin verricht ik klinisch transfusie onderzoek wat deels gefinancieerd wordt door de industrie TerumoBCT: PI van de PREPAReS studie, een RCT naar de klinische effectiviteit van trombocyten concentraten behandeld met een pathogeen-reductie proces (Mirasol, TERUMO BCT).
|
Restricties t.a.v. producten behandeld met pathogeen reductie proces en biomarkers. Deze onderwerpen zijn vooralsnog niet geprioriteerd voor de richtlijn, dus geen restricties nodig.
|
|
R. Schutgens |
Internist-hematoloog
|
Lid van Medische Adviesraad patiëntenvereniging ITP |
-Speakersfee (voor instituut) en/of unrestricted research grant en/of lid advisory board van: Bayer, Baxalta, CSL Behring, NovoNordisk, Sanquin, Pfizer, Bristol-Meyers Squibb -Principal Investigator van de Trombocytopathie in Nederland (TiN) studie, mede gefinancierd door een unrestricted grant van Sanquin - deelname (in UMCU) ontwikkeling PACT en U-PACT (geen financieel belang) |
Geen betrokkenheid vragen bij bloedplaatjesfunctietest (PACT). Deze onderwerpen zijn vooralsnog niet geprioriteerd voor de richtlijn, dus geen restricties nodig. |
|
M. Coppens |
Internist-vasculaire geneeskunde
|
- Diverse naschollingen en adviesraden (allen incidenteel) aangaande directe orale anticoagulantie georganiseerd door de fabrikanten van deze middelen, te weten Boehringer Ingelheim, Bayer, Pfizer, Bristol-Meyers Squibb, Daiichi Sankyo. Deze diensten zijn betaald, waarbij het geld naar mijn instituut gaat - Adviesraad aangaande 'The future of hemophilia treatment' georganiseerd door CSL Behring. Twee maal een advisory board; in 2015 en 2016. Deze diensten zijn betaald waarbij geld naar instituut gaat. CSL Behring produceert o.a. Haemocomplettan P (fibrinogeenconcentraat) en Beriplex (vierfactorenconcentraat). De huidige richtlijn zal mogelijk off-label gebruik van deze 2 middelen gaan bespreken. De genoemde adviesraad richtte zich op hemofilie A en B en de producten Haemocomplettan P en Beriplex zijn hier niet aan de orde geweest." |
Lid van de Stuurgroep van de Trombopathie in Nederland studie (geen financiele belangen). -Sanquin Blood Supply: Prothrombin Complex Concentrate (PCC) for the immediate reversal of the anticoagulant effects if new oral anticoagulants in emergency situations. Sanquin Blood Supply is producent van Cofact, een PCC, - CSL Behring: Biomarkers to detect subclinical arthropathy and predict long-term clinical arthropathy in patients with hemophilia. This project was awarded a 2016 Heimburger Award. CSL Behring produceert zowel Haemocomplettan P (fibrinogeenconcentraat) als Beriplex (een PCC), Dit project is gecofinancierd door CSL Behring, maar hebben geen betrekking op Haemocomplettan P noch Beriplex. |
Geen betrokkenheid opstellen aanbevelingen t.a.v. fibrinogeenconcrentraat en vierfactoren concentraat |
|
E. Lopriore |
Sectiehoofd Neonatologie WAKZ/LUMC |
Lid bloedtransfusiecommissie LUMC |
Onderzoek gefinancieerd door Sanquin: 1. PROC 12-012-027: Matisse studie: RCT in neonaten naar twee verschillende triggers voor trombocyten transfusies 50 vs 25; Promovenda: Suzanne Gunnink 2. PROC 16-33: Promotie onderzoek naar Rhesus hemolytische ziekt: Promovenda: Isabelle Ree |
Geen restricties |
|
H. van Ommen (meelezer) |
Kinderhematoloog |
|
'- PI Einstein junior (Bayer) Behandeling trombose bij kinderen - PI Hokusai kinderen (Daiichi Sankyo) Behandeling trombose bij kinderen - Nationaal coördinator BMS studie Apixaban ter preventie van trombose bij kinderen met een hartafwijking |
Geen restricties |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door afstemming met de Patiëntenfederatie, Stichting Zeldzame Bloedziekten en Oscar Nederland. Deze verenigingen zijn uitgenodigd voor de invitational conference (knelpuntenanalyse) voorafgaand aan deze herziening en hebben input geleverd voor de te prioriteren vragen. De verenigingen hebben aangegeven graag in de commentaarfase de conceptrichtlijn te ontvangen voor commentaar. Tevens zal in de eindfase van deze richtlijn nog worden overlegd over de communicatie aan patiënten en of er nog aanvullende teksten voor patiënten kunnen worden opgesteld.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn (module) en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren. Het implementatieplan zal bij afronding van de richtlijn te vinden zijn bij de aanverwante producten. De werkgroep zal tevens de interne kwaliteitsindicatoren die bij de Richtlijn bloedtransfusie 2011 zijn opgesteld beoordelen en indien nodig door ontwikkelen.
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010), dat een internationaal breed geaccepteerd instrument is. Voor een stap-voor-stap beschrijving hoe een evidence-based richtlijn tot stand komt wordt verwezen naar het stappenplan Ontwikkeling van Medisch Specialistische Richtlijnen van het Kennisinstituut van de Federatie Medisch Specialisten.
Knelpuntenanalyse
Tijdens de voorbereidende fase inventariseerden de voorzitters van de werkgroepen en de adviseurs de knelpunten. De werkgroepen beoordeelden de aanbevelingen uit de eerdere richtlijn Bloedtransfusiebeleid (2011) op noodzaak tot revisie. Tevens zijn er knelpunten aangedragen door patiëntenverenigingen en andere aanwezigen tijdens de Invitational conference. De werkgroepen stelden vervolgens een long list met knelpunten op en prioriteerde de knelpunten op basis van: (1) klinische relevantie, (2) de beschikbaarheid van (nieuwe) evidence van hoge kwaliteit, (3) en de te verwachten impact op de kwaliteit van zorg, patiëntveiligheid en (macro)kosten.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de voorzitters en de adviseurs concept-uitgangsvragen opgesteld. Deze zijn in de werkgroepen besproken waarna de werkgroepleden de definitieve uitgangsvragen hebben vastgesteld. Vervolgens inventariseerden de werkgroepen per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroepen waardeerden deze uitkomstmaten volgens hun relatieve belang bij de besluitvorming rondom aanbevelingen, als kritiek, belangrijk (maar niet kritiek) en onbelangrijk. Tevens definieerde de werkgroepen tenminste voor de kritieke uitkomstmaten welke verschillen zij klinisch (patiënt) relevant vonden.
Strategie voor zoeken en selecteren van literatuur
Er werd eerst oriënterend gezocht naar bestaande buitenlandse richtlijnen en systematische reviews (Medline). Vervolgens werd voor de afzonderlijke uitgangsvragen aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekstrategie en de gehanteerde selectiecriteria zijn te vinden in de module met desbetreffende uitgangsvraag. De zoekstrategie voor de oriënterende zoekactie en patiëntenperspectief zijn opgenomen onder aanverwante producten.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (risk of bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de Risk of Bias (RoB) tabellen. De gebruikte RoB instrumenten zijn gevalideerde instrumenten die worden aanbevolen door de Cochrane Collaboration: AMSTAR – voor systematische reviews; Cochrane – voor gerandomiseerd gecontroleerd onderzoek; ACROBAT-NRS – voor observationeel onderzoek; QUADAS II – voor diagnostisch onderzoek.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidence-tabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur. Bij een voldoende aantal studies en overeenkomstigheid (homogeniteit) tussen de studies werden de gegevens ook kwantitatief samengevat (meta-analyse) met behulp van Review Manager 5.
Beoordelen van de kracht van het wetenschappelijke bewijs
A) Voor interventievragen (vragen over therapie of screening)
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor Grading Recommendations Assessment, Development and Evaluation (zie http://www.gradeworkinggroup.org/).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, redelijk, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie (Schünemann, 2013).
|
GRADE |
Definitie |
|
Hoog |
|
|
Redelijk |
|
|
Laag |
|
|
Zeer laag |
|
B) Voor vragen over diagnostische tests, schade of bijwerkingen, etiologie en prognose
De kracht van het wetenschappelijke bewijs werd eveneens bepaald volgens de GRADE-methode: GRADE-diagnostiek voor diagnostische vragen (Schünemann, 2008), en een generieke GRADE-methode voor vragen over schade of bijwerkingen, etiologie en prognose. In de gehanteerde generieke GRADE-methode werden de basisprincipes van de GRADE-methodiek toegepast: het benoemen en prioriteren van de klinisch (patiënt) relevante uitkomstmaten, een systematische review per uitkomstmaat en een beoordeling van bewijskracht op basis van de vijf GRADE criteria (startpunt hoog; downgraden voor risk of bias, inconsistentie, indirectheid, imprecisie en publicatiebias).
Formuleren van de conclusies
Voor elke relevante uitkomstmaat werd het wetenschappelijk bewijs samengevat in een of meerdere literatuurconclusies waarbij het niveau van bewijs werd bepaald volgens de GRADE-methodiek. De werkgroepleden maakten de balans op van elke interventie (conclusie). Bij het opmaken van de balans werden de gunstige en ongunstige effecten voor de patiënt afgewogen. De bewijskracht wordt bepaald door de laagste bewijskracht gevonden bij een van de kritieke uitkomstmaten. Bij complexe besluitvorming waarin naast de conclusies uit de systematische literatuuranalyse vele aanvullende argumenten (overwegingen) een rol spelen, werd afgezien van een conclusie. In dat geval werden de gunstige en ongunstige effecten van de interventies samen met alle aanvullende argumenten gewogen onder het kopje “Overwegingen”.
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk om mee te wegen, zoals de expertise van de werkgroepleden, de waarden en voorkeuren van de patiënt (patient values and preferences), kosten, beschikbaarheid van voorzieningen en organisatorische zaken. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting, vermeld en beoordeeld (gewogen) onder het kopje Overwegingen.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs, de belangrijkste overwegingen en de weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag.
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is om de uitgangsvraag te kunnen beantwoorden. Een overzicht van de onderwerpen waarvoor (aanvullend) wetenschappelijk van belang wordt geacht, is als aanbeveling in de Kennislacunes beschreven (onder aanverwante producten).
Commentaar- en autorisatiefase
De conceptrichtlijn word aan de betrokken (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd ter commentaar. De commentaren worden verzameld en besproken met de werkgroepen. Naar aanleiding van de commentaren word de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroepen. De definitieve richtlijn word aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd.
Literatuur
Brouwers MC, Kho ME, Browman GP, et al. AGREE Next Steps Consortium. AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ. 2010;182(18):E839-42. doi: 10.1503/cmaj.090449. Epub 2010 Jul 5. Review. PubMed PMID: 20603348.
Medisch Specialistische Richtlijnen 2.0. Adviescommissie Richtlijnen van de Raad Kwalitieit. https://richtlijnendatabase.nl/over_deze_site.html
Schünemann H, Brożek J, Guyatt G, et al. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group, 2013. Available from http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html. 2012.
Schünemann HJ, Oxman AD, Brozek J, et al. Grading quality of evidence and strength of recommendations for diagnostic tests and strategies. BMJ. 2008;336(7653):1106-10. doi: 10.1136/bmj.39500.677199.AE. Erratum in: BMJ. 2008;336(7654). doi: 10.1136/bmj.a139. PubMed PMID: 18483053.
Ontwikkeling van Medisch Specialistische Richtlijnen: stappenplan. Kennisinstituut van Medisch Specialisten.
Zoekverantwoording
|
Database |
Zoektermen |
Totaal |
|
Medline (OVID) 1995 – maart 2017
|
1 exp *Blood Transfusion/ or 'blood transfusion'.ab,ti. or exp Erythrocyte Transfusion/ (72946) 2 exp *Anemia/ or anemia.ab,ti. or anaemia.ab,ti. (179595) 3 1 and (liberal or restrictive).ab,ti. (645) 4 (meta-analysis/ or meta-analysis as topic/ or (meta adj analy$).tw. or ((systematic* or literature) adj2 review$1).tw. or (systematic adj overview$1).tw. or exp "Review Literature as Topic"/ or cochrane.ab. or cochrane.jw. or embase.ab. or medline.ab. or (psychlit or psyclit).ab. or (cinahl or cinhal).ab. or cancerlit.ab. or ((selection criteria or data extraction).ab. and "review"/)) not (Comment/ or Editorial/ or Letter/ or (animals/ not humans/)) (316382) 5 (exp clinical trial/ or randomized controlled trial/ or exp clinical trials as topic/ or randomized controlled trials as topic/ or Random Allocation/ or Double-Blind Method/ or Single-Blind Method/ or (clinical trial, phase i or clinical trial, phase ii or clinical trial, phase iii or clinical trial, phase iv or controlled clinical trial or randomized controlled trial or multicenter study or clinical trial).pt. or random*.ti,ab. or (clinic* adj trial*).tw. or ((singl* or doubl* or treb* or tripl*) adj (blind$3 or mask$3)).tw. or Placebos/ or placebo*.tw.) not (animals/ not humans/) (1693260) 6 Epidemiologic studies/ or case control studies/ or exp cohort studies/ or Controlled Before-After Studies/ or Case control.tw. or (cohort adj (study or studies)).tw. or Cohort analy$.tw. or (Follow up adj (study or studies)).tw. or (observational adj (study or studies)).tw. or Longitudinal.tw. or Retrospective*.tw. or prospective*.tw. or consecutive*.tw. or Cross sectional.tw. or Cross-sectional studies/ or historically controlled study/ or interrupted time series analysis/ (Onder exp cohort studies vallen ook longitudinale, prospectieve en retrospectieve studies) (2798625) 7 limit 3 to (english language and yr="1995-Current") (551) 8 4 and 7 (65) 9 5 and 7 (255) 10 6 and 7 (261) 11 8 or 9 or 10 (407)
= 407 (378 uniek) |
571 |
|
Embase (Elsevier) |
('blood transfusion'/exp/mj OR 'blood transfusion*':ab,ti OR 'erythrocyte transfusion'/exp) AND (liberal:ab,ti OR restrictive:ab,ti) AND (english)/lim AND (1995-2017)/py
Gebruikte filters: Systematische reviews: 'meta analysis'/de OR cochrane:ab OR embase:ab OR psycinfo:ab OR cinahl:ab OR medline:ab OR (systematic NEAR/1 (review OR overview)):ab,ti OR (meta NEAR/1 analy*):ab,ti OR metaanalys*:ab,ti OR 'data extraction':ab OR cochrane:jt OR 'systematic review'/de NOT ('animal experiment'/exp OR 'animal model'/exp OR 'nonhuman'/exp NOT 'human'/exp)
RCT’s: 'clinical trial'/exp OR 'randomization'/exp OR 'single blind procedure'/exp OR 'double blind procedure'/exp OR 'crossover procedure'/exp OR 'placebo'/exp OR 'prospective study'/exp OR rct:ab,ti OR random*:ab,ti OR 'single blind':ab,ti OR 'randomised controlled trial':ab,ti OR 'randomized controlled trial'/exp OR placebo*:ab,ti NOT 'conference abstract':it
Observationeel onderzoek: 'clinical study'/de OR 'case control study'/de OR 'family study'/de OR 'longitudinal study'/de OR 'retrospective study'/de OR ('prospective study'/de NOT 'randomized controlled trial'/de) OR 'cohort analysis'/de OR (cohort NEAR/1 (study OR studies)):ab,ti OR (case:ab,ti AND (control NEAR/1 (study OR studies)):ab,ti) OR (follow:ab,ti AND (up NEAR/1 (study OR studies)):ab,ti) OR (observational NEAR/1 (study OR studies)):ab,ti OR (epidemiologic NEAR/1 (study OR studies)):ab,ti OR ('cross sectional' NEAR/1 (study OR studies)):ab,ti
= 472 (459 uniek) |
