D3 Partnernotificatie en partnerbehandeling
In deze richtlijn wordt de term partnernotificatie gebruikt. Bij partnernotificatie worden partners ingelicht over mogelijke blootstelling aan een infectie. De eerdere term partnerwaarschuwing kan opgevat worden als een waarschuwing voor gevaar en is daarom vervangen.
D3.1 Inleiding
Een soa-consult omvat drie delen: curatie (voorafgegaan door diagnostiek), counseling en partnernotificatie. Dit is de verantwoordelijkheid van de behandelend arts. Soa’s kunnen zich manifesteren op veel lichaamslocaties en soa-diagnoses in de tweede lijn worden gesteld bij diverse specialisten: dermatologen, gynaecologen, urologen, internisten, infectiologen, maag-darm-leverartsen, oogartsen, neurologen en reumatologen.
Er zijn uitgebreide draaiboeken (onder andere het LCI-draaiboek partnermanagement) over partnernotificatie in de Centra Seksuele Gezondheid (soa-polikliniek) van de GGD. Het is niet de bedoeling om in dit hoofdstuk een herhaling te geven van deze informatie, maar meer in te gaan op wat partnernotificatie precies inhoudt, wat de specifieke aandachtspunten zijn voor partnernotificatie en wanneer verwijzing naar de GGD ter ondersteuning van partnernotificatie een optie is.
Partnernotificatie is het informeren van seksuele contacten van personen bij wie een soa is vastgesteld (indexpatiënten). Het doel is deze groep mensen te bereiken, hen bewust te maken van het de gelopen kans op een soa en de kans dat zij anderen infecteren, en hen te motiveren gezonde keuzes te maken (vaak: te testen op soa). De sekspartner(s) met wie de indexpatiënt regelmatig seksueel contact heeft mag/mogen tijdens dit traject niet vergeten worden. Vaak roept het inlichten van partners pijnlijke vragen op en spelen emoties als angst, schaamte en boosheid een rol. Tegelijk willen indexpatiënten hun partner(s) beschermen en wel inlichten. De geïnformeerde partners moeten zelf de keuze maken of zij zich laten testen en eventueel laten behandelen.
Voorwaarden voor partnernotificatie:
- De diagnose van een soa moet met zekerheid zijn gesteld door laboratoriumonderzoek.
- De soa moet te behandelen zijn of preventieve vaccinatie moet voorhanden zijn.
Partnernotificatie heeft als doel:
- het voorkomen van (verdere) verspreiding van de soa;
- (vroeg)behandeling ter voorkoming van mogelijke complicaties;
- het voorkomen van herinfecties bij de indexpatiënt (zgn. ‘pingponginfecties’);
- het belang en de mogelijkheden om soa’s te voorkomen te bespreken.
D3.2 Methoden
Er zijn verschillende methoden van partnernotificatie. Welke methode in een bepaalde situatie kan worden toegepast is afhankelijk van:
- de wens van de indexpatiënt;
- de informatie van de indexpatiënt over de in te lichten partner(s);
- de relatie van de indexpatiënt met de in te lichten partner(s);
- de mogelijkheid om de partner(s) te contacteren;
- de soa waaraan iemand mogelijk blootgesteld is.
Het bespreken van het belang van partnernotificatie is de verantwoordelijkheid van de behandelend arts, maar kan worden gedelegeerd naar een directe medewerker zoals een verpleegkundige. Bij de GGD werken sociaal verpleegkundigen die gespecialiseerd zijn in het verrichten van partnernotificatie. Zij kunnen worden ingeschakeld, ook als de diagnose niet bij de GGD is vastgesteld. Prioriteit voor verwijzingen naar de GGD zijn met name ernstige soa’s, mensen met veel partners of met dichtverknoopte seksuele netwerken, of bij kwetsbare personen.
Alvorens partnernotificatie plaatsvindt is altijd toestemming van de indexpatiënt vereist. Welke partners gewaarschuwd moeten worden, hangt af van de gevonden soa bij de indexpatiënt en de aanwezigheid van klachten (zie Tabel 11).
Een eerder afgenomen serummonster kan uitsluitsel geven over het moment van seroconversie en daarmee de termijn waarbinnen de partners moeten worden gewaarschuwd verkorten. Naast hiv geldt dit ook voor andere serologisch vast te stellen infecties, zoals syfilis en hepatitis B en C.
Twee vormen van patnernotificatie worden in de eerste en tweede lijn het meest gebruikt: partnernotificatie door de indexpatiënt en partnernotificatie door de hulpverlener. Voor overige methoden van partnernotificatie, zoals netwerkwaarschuwing of notificatie met behulp van een contract, zie het LCI-draaiboek partnermanagement.
Partnernotificatie door de indexpatiënt (patient referral)
De indexpatiënt neemt zelf de verantwoordelijkheid om diens sekspartner(s) in te lichten. Dit is de meest toegepaste methode, maar niet per definitie de meest effectieve methode (Fenton, 1998; Mathews, 2003; Hogben, 2004). Het is van belang dat de hulpverlener de indexpatiënt met de soa bijstaat en uitleg geeft over de manier waarop de sekspartners het beste gewaarschuwd kunnen worden (LCI, 2018). Hierbij kan gebruik worden gemaakt van mogelijkheden tot digitale notificatie of contactstroken.
Partnernotificatie door de hulpverlener (provider referral)
Indien de indexpatiënt aangeeft sekspartner(s) niet zelf te willen inlichten, kan de hulpverlener het inlichten van sekspartners met toestemming van de indexpatiënt overnemen. De hulpverlener kan gebruikmaken van brief, e-mail, telefoon of sociale media. Hierbij is het van belang dat de indexpatiënt anoniem blijft. Bij hiv-infectie is een actief aanbod door de zorgverlener om sekspartners te informeren aanbevolen. Denk bij MSM en bij bezoekers van parenclubs aan mogelijke bronnen in netwerken en schakel de GGD in.
Hulpmiddelen voor partnernotificatie
Middelen die partnernotificatie kunnen ondersteunen, zijn:
- contactstroken;
- online partnernotificatie.
Contactstroken
De zorgverlener geeft een contactstrook mee aan de indexpatiënt. Op de strook worden de gediagnosticeerde soa en de noodzaak van diagnostiek en behandeling genoemd. Er worden geen gegevens van de indexpatiënt (ook geen gecodeerde) op de contactstrook vermeld. De indexpatiënt geeft of stuurt de contactstroken aan diens sekspartners. Op basis van de gegevens op de contactstrook kan de hulpverlener bij wie de ingelichte sekspartner(s) zich meldt/melden soa-diagnostiek afnemen. Contactstroken verkrijgbaar na inloggen via https://partnerwaarschuwing.nl/professional. Hiervoor is ook de website van Soa Aids Nederland te raadplegen.
Online partnernotificatie
De hulpverlener kan op de site https://partnerwaarschuwing.nl een code aanmaken die wordt meegegeven aan de indexpatiënt. Hij of zij kan vervolgens inloggen op de website en waarschuwt sekspartners via een standaard e-mail of sms, indien gewenst anoniem. De sekspartner ontvangt een bericht met een eigen code en hij kan daarmee zien voor welke soa hij of zij gewaarschuwd is. Ook voor de zorgverlener is dit een verificatie van de diagnose. Zie voor meer informatie Partnerwaarschuwing.
Verificatie van de soa waarvoor ingelicht is
Een contactstrook of code uit de website zijn de makkelijkste manier om te verifiëren om welke soa het gaat bij een notificatie. Contact opnemen met de indexpatiënt of inzage in een dossier krijgen vereist meer handelingen.
D3.3 Gesprek met de indexpatiënt over partnernotificatie
Het kort bespreekbaar maken van het belang van partnernotificatie met de indexpatiënt tijdens het testconsult helpt de indexpatiënt om zich voor te bereiden op het inlichten van de sekspartner(s). De diagnose en het behandeladvies met bijbehorende informatie worden besproken door de behandelaar. Hierna wordt partnernotificatie verder besproken door de behandelaar of een gespecialiseerd verpleegkundige, waarbij:
- aanvullende informatie over de betreffende soa wordt gegeven en de wijze waarop soa’s voorkómen kunnen worden;
- de sekspartners worden vastgesteld die in aanmerking komen voor partnernotificatie op basis van de soa, seksueel gedrag en de mogelijkheden tot waarschuwing (zie paragraaf D3.2).
- uitleg wordt gegeven over vormen van partnernotificatie;
- afspraken worden gemaakt met de indexpatiënt, ook over een eventueel vervolggesprek en aanbod van provider referral als het niet gelukt is;
- partnernotificatie wordt uitgevoerd.
Advies seksuele onthouding
Het advies van onthouden van seksueel contact wordt bepaald door een aantal factoren, onder andere de duur van overdraagbaarheid na de behandeling met antibiotica. Deze is vaak korter dan de geadviseerde periode. Voor alle soa’s en syndromen geldt dat er bij voorkeur geen seksueel contact is met de huidige sekspartner(s) totdat deze getest en behandeld is/zijn (zie Tabel 10 en Tabel 11).
Partnernotificatie bij hiv-infectie
Een patiënt met de diagnose hiv-infectie wordt doorverwezen naar een erkend hiv-behandelcentrum (zie de website van Stichting HIV Monitoring voor een overzicht van deze centra). De diagnosticerende zorgverlener stemt met het hiv-behandelcentrum af wie de partnernotificatie bespreekt met client.
De rol van verpleegkundig consulent/hiv-specialist is het ondersteunen bij partnernotificatie door de indexpatiënt of het zelf uitvoeren van partnernotificatie. Als partnernotificatie niet lukt, kan de GGD ingeschakeld worden. Zolang de hiv-infectie nog niet geleid heeft tot een niet-detecteerbare viral load, zal partnernotificatie ook in vervolggesprekken aandacht moeten krijgen.
D3.4 Grenzen aan het hulpverlenerschap en samenwerking
Het uitgangspunt binnen de soa-bestrijding is dat in geval van seksueel contact tussen twee individuen het een verantwoordelijkheid van beiden is om de eigen gezondheid te beschermen en de mogelijke nadelige consequentie van het contact te voorkomen. Uiteraard geldt dit niet indien er sprake is van machtsongelijkheid en/of seksueel misbruik. Van de indexpatiënt mag medewerking verwacht worden aan het inlichten van sekspartner(s). Er moet met nadruk gesteld worden dat deze verantwoordelijkheid alleen bij de indexpatiënt ligt en niet bij de hulpverlener. De taak van de zorgverlener is het ondersteunen bij partnernotificatie, inlichten over het belang, motiveren voor en het slechten van barrières om partnernotificatie werkelijk uit te voeren. Zeker bij een ernstige soa heeft de zorgprofessional een maximale inspanningsverplichting. Alleen in het geval van een conflict van plichten en bij een ernstige soa, mag de zorgverlener hetberoepsgeheim breken om een sekspartner in te lichten. Voor meer informatie wat betreft de partnernotificatie, zie het LCI-draaiboek partnermanagement.
Samenwerking in de keten leidt tot betere resultaten m.b.t. partnernotificatie. Laagdrempelig contact tussen eerste lijn, tweede lijn en publieke gezondheidsprofessionals rondom partnernotificatie is belangrijk.
Voor een overzicht van wie in te lichten en over welke periode, de overdraagbaarheid na behandeling en advies over seksuele onthouding: zie Tabel 10 voor alle verwekkers en Tabel 11 voor klinische syndromen.
D3.5 Overwegingen
Welke partners inlichten en uit welke periode?
Chlamydia
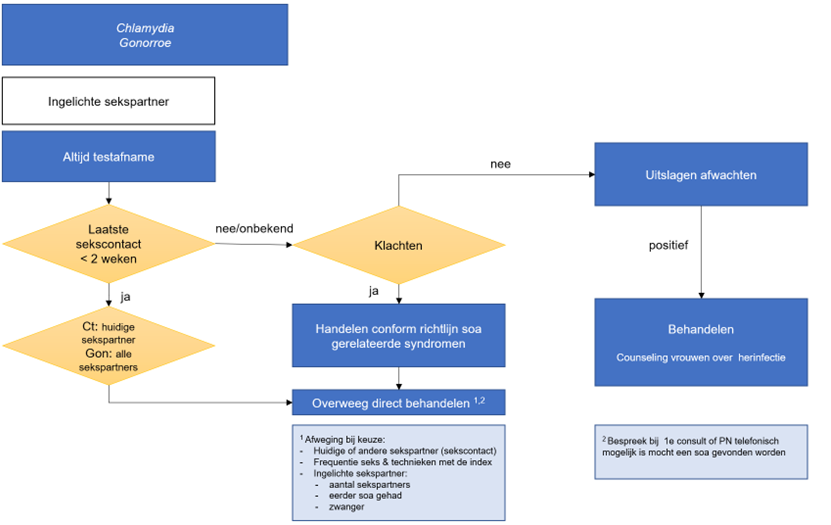
- In lijn met de paradigmashift over beleid t.a.v. Chlamydia trachomatis (zie paragraaf C1.10) is het niet doel om alle sekspartners te testen, maar om een pingponginfectie en mogelijk ziekte te voorkómen bij de indexpatiënt. Daarom worden alleen de huidige sekspartner(s) ingelicht. Dit onafhankelijk van of de indexpatiënt klachten heeft of niet.
- Beleid t.a.v.een routine hertest na chlamydia-infectie: het adviseren van een hertest wordt afgeraden; wel wordt counseling aanbevolen, zeker bij vrouwen in vruchtbare leeftijd en bij klachten.
Gonorroe
- Indexpatiënt met klachten: sekspartners tot 2 weken terug informeren.
- Indexpatiënt zonder klachten: inlichten sekspartners tot 3 maanden terug.
Deze adviezen zijn conform de Guidelines van de BASHH.
Sekspartners testen en behandelen
Altijd testen en in principe testuitslag afwachten. Terughoudendheid betrachten betreffende directe behandeling voordat testuitslag bekend is. Directe behandeling is niet nodig voor alle seksuele contacten. Een infectie kan echter worden gemist als een test te snel na een mogelijke blootstelling wordt uitgevoerd. De tijd tussen blootstelling en een positief testresultaat kan variëren, afhankelijk van een aantal factoren m.b.t. gastheer, ziekteverwekker en diagnostiek. Er is onvoldoende bewijs om aanbevelingen te doen voor het optimale tijdstip voor testen. Om het onnodige gebruik van antibiotica te beperken, beveelt de werkgroep daarom de volgende pragmatische aanpak aan:
Partners testen en behandelen (Ct-infectie en Ng-infectie):
- Wacht bij voorkeur de uitslag van het aanvullend onderzoek af.
- Bij chlamydia alleen de huidige partner(s) mee behandelen.
- Overweeg om sekspartner(s) van een indexpatiënt met gonorroe direct mee te behandelen indien het laatste seksuele contact minder dan 2 weken geleden plaatsvond. Reden hiervoor is dat de test nog negatief kan zijn. Pingponginfecties en verdere verspreiding van gonorroe worden hiermee voorkomen.
D3.6 Stroomschema’s
Figuur 10: Stroomschema m.b.t. inlichten van sekspartners, directe behandeling en follow-up bij chlamydia en gonorroe.
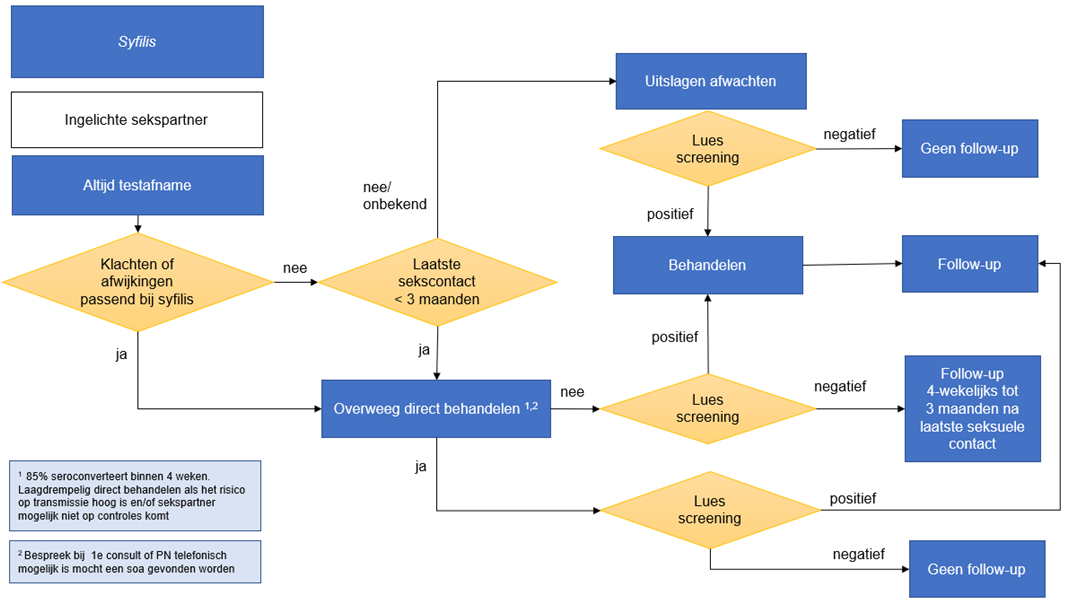
Figuur 11: Stroomschema m.b.t. inlichten van sekspartners, directe behandeling en follow-up bij syfilis.
D3.7 Partnermanagement per soa en syndroom
Tabel 10: Partnermanagement per soa. Wie en periode van inlichten, overdraagbaarheid na behandeling, advies seksuele onthouding en management sekspartners.
|
Soa & windowfase |
Partnernotificatie & nazorg: WIE en PERIODE (uitgaand van incubatietijd) |
Overdraagbaarheid na behandeling |
Advies seksuele onthouding** |
Management van sekspartner: testen, direct meebehandelen, follow-up |
|
Chlamydiasis (Chlamydia trachomatis (Ct)) 1-3 weken |
(A)symptomatische Ct: huidige sekspartner(s) inlichten. Bespreken risico op en voorkomen van herinfectie, in het bijzonder bij vrouwen in vruchtbare leeftijd. Adviseer te testen bij het ontwikkelen van klachten. |
DNA aanwezig tot 4-6 weken na behandeling; dit DNA is waarschijnlijk niet infectieus. |
Bij doxycycline 100 mg p.o., 2 dd, gedurende 7 dagen: geen seks totdat 7-daagse behandeling afgerond is. Bij azitromycine 1000 mg eenmalig: na behandeling 7 dagen geen seks. |
Indien seksueel contact in de afgelopen 2 weken met indexpatiënt met geverifieerde diagnose: overweeg direct meebehandelen van de huidige sekspartner(s). Contact met de huidige sekspartner(s) >2 weken geleden: uitslag afwachten, adviseer geen seks te hebben. Zie ook stroomschema D3.6. |
|
Lymphogranuloma venereum (LGV) 1-5 weken |
Symptomatische LGV (doorgaans proctitis): alle sekspartners tot 4 weken voorafgaand aan begin klachten (of langer terug als laatste sekspartner langer terug is). Asymptomatische LGV: alle sekspartners inlichten uit de 3 maanden vóór het vaststellen van de diagnose. |
LGV proctitis tot 16 dagen na start behandeling aangetoond (De Vries, 2009). |
Doxycycline 100 mg p.o., 2 dd, gedurende 21 dagen: geen seks totdat 21-daagse behandeling afgerond is. |
Sekspartners met LGV-verdachte klachten zoals proctitis: doxycycline 100 mg p.o., 2 dd, gedurende 21 dagen. Ingelichte sekspartner(s) zonder klachten: huidige en ex-sekspartners met wie in de afgelopen 2 weken seksueel contact is geweest: meebehandelen met doxycycline 100 mg p.o., 2 dd, gedurende 7 dagen. Kuur stoppen als Ct negatief/niet aantoonbaar is, kuur verlengen naar 21 dagen als LGV positief is. Indien seksueel contact >2 weken geleden met indexpatiënt met geverifieerde diagnosej: uitslag diagnostiek afwachten. NB: Sekspartner(s) ingelicht voor LGV met een positieve chlamydia urethraal of vaginaal ook doortesten LGV. |
|
Gonorroe (Neisseria gonorrhoeae (Ng)) 2 dagen-3 weken (bij vrouwen zijn asymptomatische, persisterende infecties aangetoond tot 6 maanden) |
Symptomatische gonorroe mannen: alle partners sinds begin klachten en de 2 weken daarvoor (of langer terug als laatste partner langer terug is).[*] Asymptomatische gonorroe mannen en alle vrouwen: alle partners van de laatste 3 maanden. |
Waarschijnlijk 24 uur na behandeling met ceftriaxon i.m. |
Na ceftriaxon i.m. 7 dagen geen seks. |
Indien sekspartner seksueel contact had in de afgelopen 2 weken met indexcliënt met geverifieerde diagnose: overweeg direct meebehandelen van huidige en eventueel overige ingelichte sekspartners. Bij overige sekspartners uitslag diagnostiek afwachten. Bij klachten zie syndroomrichtlijn. Zie stroomschema D3.6. |
|
Syfilis I 10-90 dagen (gemiddeld 3 weken) |
Alle sekspartners sinds begin van de klachten en de 3 maanden daarvoor. |
Zie advies onthouding. NB: Bij alle sekspartners dient lichamelijk onderzoek plaats te vinden om stadiëring te bepalen. Bij aangetoonde syfilis altijd klachten passend bij neurosyfilis uitvragen. |
Bij penicilline: geen seks tot 7 dagen na het einde van de behandeling en er een huidlaag gevormd is over het ulcus/klachtenvrij. Bij doxycycline: 7 dagen na einde behandeling.[†] |
Sekspartners van >3 maanden geleden testen en behandelen indien positief. Blootstelling aan indexpatiënt met stadium I, II of latens recens <90 dagen geleden: sekspartner kan nog negatief zijn, laagdrempelig meebehandelen als de kans op transmissie hoog is en men niet verwacht dat sekspartner(s) op controles komt/komen. NB: 85% seroconverteert binnen 4 weken. Zie stroomschema D3.6. Anamnese gericht op neurosyfilis (vraag o.a. naar hoofdpijn, duizeligheid, gehoorsverlies, tinnitus). Lichamelijk onderzoek (gericht op o.a. ulcera, roseolen en exantheem). |
|
Syfilis II 4-8 (6) weken na syfilis I-klachten; tot 6-12 maanden na besmetting |
Alle sekspartners sinds begin van de klachten en de 6 maanden daarvoor. Bij eerdere negatieve syfilistest: alle sekspartners tot 3 maanden voorafgaand aan laatste negatieve test. |
|
|
|
|
Syfilis latens recens (seroconversie in laatste 12 maanden) |
Alle sekspartners van de afgelopen 12 maanden. Bij eerdere negatieve syfilistest: alle sekspartners tot 3 maanden voorafgaand aan laatste negatieve test. |
|
|
|
|
Syfilis latens van onbepaalde duur (RPR ≥1:8 (infectieus)) |
Alle sekspartners van de afgelopen 24 maanden. |
|
|
|
|
Syfilis latens tarda en syfilis III (niet-infectieuze syfilis) |
Bij langdurige relatie: licht de huidige sekspartner(s) en eventuele kinderen van vrouwelijke indexpatiënten in. |
Onwaarschijnlijk dat er 1 jaar na besmetting nog infectieuze laesies zijn. |
Geen adviezen m.b.t. seksuele onthouding (aangezien niet infectieus). |
Huidige sekspartner(s) testen en behandelen op basis van de testuitslag. |
|
Hiv Seroconversie zelden na 3 maanden, veelal seroconversie binnen 45 dagen, P24-antigen aantoonbaar vanaf 15 dagen na besmetting (Fiebig, 2003; Hoornenborg, 2014) |
Bij eerdere negatieve hiv-test: alle sekspartners tot 3 maanden voorafgaand aan laatste negatieve test. Zonder eerdere negatieve hiv-test: huidige sekspartner(s) en ex-partners van minstens 1 jaar terug, indien mogelijk nog eerder terug. Bij klachten van acuut retroviraal syndroom kan de periode ingekort worden tot 3 maanden. |
Zie paragraaf D1.3. |
Seksueel contact met condoom met losse en vaste sekspartners (tot virusonderdrukking is bereikt). Bespreken bij acute hiv-infectie of seroconversie laatste 6 maanden: hoge overdraagbaarheid. |
Bij elke hiv-diagnose (ook sneltest positief) navragen of er seksueel contact <72 uur is geweest. Bij mogelijke overdracht van hiv: PEP adviseren aan deze sekspartner(s). Tevens uitvragen klachten van retroviraal syndroom en het doen van lichamelijk onderzoek. Bij sekspartners die ingelicht zijn voor hiv met negatieve combotest: advies hertesten 3-4 weken na laatste contact EN einde windowfase (3 maanden) of eerder bij klachten passend bij acuut retroviraal syndroom (griepachtig, huidklachten): zie Draaiboek Consult Seksuele gezondheid, hoofdstuk Testbeleid. |
|
Hepatitis B (meldingsplichtig) 40-160 dagen |
Acute hepatitis B: sekspartners laatste 6 maanden. Chronische hepatitis B: tot minstens 1 jaar terug |
Infectieus vanaf 6 weken voor klachten tot verdwijnen van HBsAg/seroconversie naar anti-HBs. |
|
Melding aan afdeling Infectieziektebestrijding GGD. Aldaar advies t.a.v. preventie, bron- en contractonderzoek (BCO), testen en vaccinatie risicocontacten. |
|
Hepatitis A (meldingsplichtig) 14-50 dagen |
Infectieus 2 weken voor tot een week na start klachten/geelzucht. Zonder klachten/geelzucht: anamnes op basis van kans afnemen. Inlichten tot 6 weken voor diagnose |
Infectieus 2 weken voor tot 1 week na klachten/geelzucht. |
|
Melding aan afdeling Infectieziektebestrijding GGD. Aldaar advies t.a.v. preventie, BCO, testen en vaccinatie risicocontacten. |
|
Hepatitis C (recente en chronische infectie meldingsplichtig) Incubatieperiode: gemiddeld 7 weken (2-26 weken) Windowfase anti-HCV (indien hiv negatief): >90% binnen 3 maanden Windowfase HCV-RNA: 7-10 dagen. NB: Bij personen met hiv kan de windowfase verlengd zijn.
(Hoornenborg, 2017; LCI, 2019) |
Bij klachten: inlichten van sekspartners met wie aan anale seks (rectale penetratie) is gedaan of met wie naalden/drugsrietjes gedeeld zijn tot 3 maanden voor start klachten. Zonder klachten: inlichten van sekspartners met wie aan anale seks (rectale penetratie) is gedaan of met wie naalden/drugsrietjes gedeeld zijn tot 3 maanden voor laatste negatieve test. Indien nooit of lang geleden getest: sekspartners inlichten van ten minste 1 jaar terug. (Vanhommerig, 2014; Thomson, 2009). |
Van genezing is officieel sprake indien 12 weken na afronding van de behandeling geen virus meer kan worden aangetoond (niet-aantoonbare viral load) (LCI, 2019). |
|
Melding aan afdeling Infectieziektebestrijding GGD. Aldaar advies t.a.v. preventie, BCO en testen risicocontacten. Sekspartners die ingelicht zijn screenen met anti- HCV en HCV-RNA. |
|
Herpes genitalis (HSV) 2-12 dagen |
Partnernotificatie is niet zinvol, het inlichten van vaste sekspartners wel. |
|
Zichtbare laesies: geen seksueel contact. |
Het feit dat herpes vaak overgedragen wordt door asymptomatische dragers maakt effectieve preventie bijzonder lastig. |
|
Condyloma acuminata (HPV) |
Partnernotificatie is niet zinvol, het inlichten van vaste sekspartners wel. |
|
|
Het feit dat HPV vaak overgedragen wordt door asymptomatische dragers maakt effectieve preventie bijzonder lastig. |
|
Trichomoniasis 4-28 dagen |
Alle sekspartners van de voorafgaande 4 weken. |
|
Na het einde van metronidazolbehandeling 7 dagen geen seks. |
Sekspartners testen en behandelen op basis van testuitslag. |
|
Scabiës 2-6 weken NB: Bij grotere groepen, bij betrokkenheid van instellingen en bij scabiës crustosa: schakel afdeling infectieziektebestrijding van de GGD in.
|
|
|||
|
Pediculosis pubis Onbekend, minimaal 5 dagen |
Alle sekspartners 3 maanden terug (Salvastru, 2017) |
|
|
Huidige sekspartner(s) meebehandelen (McClean, 2013). |
|
Chancroïd (Haemophilus ducreyi) 3-10 dagen |
Sekspartners van 10 dagen voor het begin van het ontstaan van klachten. |
|
|
Alle sekspartners meebehandelen. |
|
Mpox (meldingsplichtig) Gemiddeld 6-13 dagen (LCI, 2022) |
Alle sekspartners sinds begin van systemische klachten en 2 dagen voor ontstaan van huidlaesies. Zie LCI-richtlijn Mpox. |
Met name via intiem huid-op-huidcontact dan wel via slijmvliescontact (zoals bij orale of anogenitale seks) of via contact met huidlaesies of besmet materiaal.Er worden leefregels (waaronder thuisisolatie) geadviseerd om de kans op overdracht zo minimaal mogelijk te maken. Er zijn aanwijzingen voor overdracht via sperma, ook na verdwijnen van de laesies. Zie LCI-richtlijn Mpox.
|
Totdat alle huidlaesies geëpithelialiseerd zijn (waarbij korstjes van de huid vallen) zijn en andere klachten zijn verdwenen. Tevens: condoomgebruik (personen met een penis) tot 12 weken na verdwijnen van laatste laesie. |
Sekspartners inlichten. Bij klachten: diagnostiek inzetten. Hoogrisicocontacten en een deel van de matigrisicocontacten van patiënten komen in aanmerking voor post-expositieprofylaxe middels vaccinatie. Vaccinatie wordt bij voorkeur binnen 4 dagen, tot uiterlijk 14 dagen, na blootstelling gegeven. Zie LCI-richtlijn Mpox. |
|
Mycoplasma genitalium (Mg) 14 dagen (expert opinion) |
Huidige sekspartner(s) van persoon met penis met persisterende urethritis: inlichten en testen. |
|
Tot 7 dagen na het begin van de behandeling en in elk geval totdat de huidige sekspartner(s) getest en zo nodig behandeld is/zijn, wordt seksueel contact afgeraden. |
Huidige sekspartner(s) (waarmee nog seksueel contact gaat zijn) testen op Mg en indien positief behandelen conform zelfde behandeladvies Mg voor indexpatiënt. |
[*] BASHH Guidelines Neisseria gonorrhoeae: partnernotificatie bij gonorroe urethritis 2 weken voor start klachten; bij andere klachten en andere anatomische locaties: 3 maanden terug.
** Bij voorkeur seksuele onthouding. Indien niet mogelijk: seksueel contact met condoom/andere preventiemiddelen. Altijd tot klachten over zijn en tot sekspartner(s) behandeld is/zijn, los van genoemde periodes.
[†] Geen literatuur hierover gevonden. Zelfde periode aanhouden als bij penicilline.
Tabel 11: Partnermanagement per syndroom.
|
Syndroom & incubatieperiode |
Partnernotificatie & nazorg: WIE en PERIODE (uitgaand van incubatietijd) |
Advies seksuele onthouding** |
Epidemiologisch meebehandelen van sekspartners |
|
Urethritis (Ct/Ng/Tv/Mg) Incubatieperiode afhankelijk van verwekker/soa |
Urethritis o.b.v. chlamydia: huidige sekspartners inlichten Urethritis o.b.v. gonorroe: alle sekspartners inlichten van de 2 weken voorafgaand aan het begin van de klachten.[‡] Urethritis o.b.v. dubbelinfectie Ct/Ng: conform gonorroe. Mycoplasma genitalium en Trichomoniasis: huidige sekspartner informeren. Geen verwekker gevonden: geen sekspartners inlichten. |
Geen seksueel contact totdat klachten verdwenen zijn en in elk geval tot 7 dagen na start behandeling. |
Ingelichte sekspartners testen en behandelen op basis van testuitslag. |
|
Persisterende urethritis o.b.v. Mycoplasma genitalium (Mg)[§] |
Indien Mg positief: huidige sekspartner(s) inlichten. |
|
Huidige sekspartner(s) (met wie nog seksueel contact gaat zijn) testen op Mg en indien positief behandelen conform behandeladvies Mg voor indexpatiënt. |
|
Proctitis (Ng/Ct incl. LGV/syfilis/mpox/HSV) Incubatieperiode afhankelijk van verwekker/soa NB: Bij verdenking mpox, zie specifieke soa. |
In geval van een soa: zie adviezen bij specifieke verwekker (Tabel 10). Indien geen verwekker aangetoond: geen sekspartners inlichten. |
Geen seksueel contact totdat klachten verdwenen zijn, in elk geval tot einde antibiotische therapie. |
Ingelichte sekspartners testen en behandelen o.b.v. de testuitslag. |
|
Acute epididymitis (soa opstijgend uit urethra, uro-pathogenen uit urinewegen) Incubatieperiode onbekend |
In geval van een soa: zie adviezen bij specifieke verwekker (Tabel 10). Indien geen verwekker aangetoond: geen sekspartners inlichten. |
Geen seksueel contact totdat klachten verdwenen zijn, in elk geval tot einde antibiotische therapie. |
Ingelichte sekspartners testen en behandelen o.b.v. de testuitslag. |
|
PID (soa opstijgend uit urethra, uro-pathogenen uit urinewegen) Incubatieperiode onbekend |
In geval van een soa: zie adviezen bij specifieke verwekker (Tabel 10). Indien geen verwekker aangetoond: geen sekspartners inlichten. |
Geen seksueel contact totdat klachten verdwenen zijn, in elk geval tot einde antibiotische therapie. |
Ingelichte sekspartners testen en behandelen o.b.v. de testuitslag. |
|
Genitale ulcera en inguïnale lymfadenitis (syfilis, genitale herpes, LGV, mpox, chancroïd, granuloma inguinale) Incubatieperiode afhankelijk van verwekker/soa |
In geval van een soa: zie adviezen bij specifieke verwekker (Tabel 10). |
Geen seksueel contact totdat klachten verdwenen zijn, in elk geval tot einde antibiotische therapie. |
Ingelichte sekspartners testen en behandelen o.b.v. de testuitslag. |
** Bij voorkeur seksuele onthouding. Indien niet mogelijk: seksueel contact met condoom/andere preventiemiddelen. Altijd tot klachten over zijn en tot sekspartner(s) behandeld is/zijn, los van genoemde periodes.
[‡] BASHH Guidelines Neisseria gonorrhoeae: partnernotificatie bij gonorroe urethritis 2 weken voor start klachten; bij andere klachten en andere anatomische locaties: 3 maanden terug.
[§] Mycoplasma genitalium wordt alleen getest op indicatie persisterende urethritis. In die gevallen volgt partnernotificatie conform deze tabel.
D3.8 Samenvatting
Er zijn verschillende vormen van partnernotificatie.
De volgende vormen zijn mogelijk in de eerste en tweede lijn:
- partnernotificatie door de indexpatiënt (met behulp van online tools of contactstroken);
- partnernotificatie door de hulpverlener zelf.
Bij partnernotificatie in de eerste of tweede lijn kan de GGD worden ingeschakeld voor ondersteuning. Prioriteit voor verwijzingen naar de GGD zijn met name ernstige soa’s, mensen met veel sekspartners of met dichtverknoopte seksuele netwerken, of bij kwetsbare personen.
Denk bij MSM en bezoekers van parenclubs aan mogelijke bronnen in netwerken en schakel de GGD in.
Als een soa is gediagnosticeerd, moet het volgende worden gedaan (zie ook Tabel 10 en Tabel 11):
- de periode vaststellen waarin overdracht naar sekspartners kan hebben plaatsgevonden, om te bepalen welke sekspartners ingelicht moeten worden;
- bepalen op welke wijze partnernotificatie plaatsvindt;
- besluiten welke preventieve maatregelen worden genomen en welke afspraken moeten worden gemaakt;
- het voorkomen van herinfecties bij de indexpatiënt (zgn. ‘pingponginfecties’);
- het belang en de mogelijkheden om soa’s te voorkomen bespreken.
Onderbouwing
Referenties
- De Vries HJ, Smelov V, Middelbuerg JG, Pleijster J, Speksnijder AG, Morré SA. Delayed microbial cure of lymphogranuloma venereum proctitis with doxycycline treatment. Clin Infect Dis 2009; 48: e53-e56.
- Fenton KA, Chippindale S, Cowan FM. Partner notification techniques. Dermatol Clin 1998; 16: 669-672.
- Fiebig EW, Wright DJ, Rawal BD, Garrett PE, Schumacher RT, Peddada L, Heldebrant C, Smith R, Conrad A, Kleinman SH, Busch MP. Dynamics of HIV viremia and antibody seroconversion in plasma donors: implications for diagnosis and staging of primary HIV infection. AIDS 2003; 17: 1871-1879.
- Fifer H, Saunders J, Soni S, Sadiq ST, FitzGerald M. 2018 UK national guideline for the management of infection with Neisseria gonorrhoeae. Int J STD AIDS. 2020 Jan;31(1):4-15.
- Hawkes S, Mabey D, Mayaud P. Partner notification for the control of sexually transmitted infections. BMJ 2003; 327: 633-634.
- Hogben M, St Lawrence JS, Montaño DE, Kasprzyk D, Leichliter JS, Phillips WR. Physicians opinions about partner notification methods: case reporting, patient referral, and provider referral. Sex Transm Infect 2004; 80: 30-34.
- Holmes KK, Levine R, Weaver M. Effectiveness of condoms in preventing sexually transmitted infections. Bull World Health Organ 2004; 82: 454-461.
- Hoornenborg E, de Bree GJ. HIV-testen bij mannen die seks hebben met mannen:de implicaties van frequenter testen en een nieuwe HIV-teststrategie. Tijdschrift voor Infectieziekten 2014; 9: 91-96.
- Hoornenborg E, Achterbergh RCA, Schim van der Loeff MF, Davidovich U, Hogewoning A, de Vries HJC, Schinkel J, Prins M, van de Laar TJW; Amsterdam PrEP Project team in the HIV Transmission Elimination AMsterdam Initiative, MOSAIC study group. MSM starting preexposure prophylaxis are at risk of hepatitis C virus infection. AIDS. 2017 Jul 17;31(11):1603-1610.
- LCI, RIVM. Draaiboek soa en hiv partnermanagement. Herziening 2023-2024.
- LCI, RIVM. LCI-richtlijn Hepatitis C. 2019.
- LCI, RIVM. LCI-richtlijn Scabiës. 2024.
- LCI. Richtlijn Monkeypox (apenpokken). Landelijke Coördinatie Infectieziektebestrijding. 2022
- Mathews C, Coetzee N, Zwarenstein M, Guttmacher S. Partner notification. Clin Evid 2002; 7: 1445-1451.
- Mathews C, Coetzee N, Zwarenstein M, Lombard C, Guttmacher S, Oxman A, Schmid G. Strategies for partner notification for sexually transmitted diseases. Cochrane Library 2003; issue3.
- McClean H, Radcliffe K, Sullivan A, Ahmed-Jushuf I. 2012 BASHH statement on partner notification for sexually transmissible infections. Int J STD AIDS 2013; 24: 253-261.
- Salavastru CM, Chosidow O, Janier M, Tiplica GS. European guideline for the management of pediculosis pubis. J Eur Acad Dermatol Venereol. 2017; 31 (9): 1425-1428.
- Thomson EC, Nastouli E, Main J, Karayiannis P, Eliahoo J, Muir D, McClure MO. Delayed anti-HCV antibody response in HIV-positive men acutely infected with HCV. AIDS 2009; 23: 89-93.
- Vanhommerig JW, Thomas XV, van der Meer JT, Geskus RB, Bruisten SM, Molenkamp R, Prins M, Schinkel J; MOSAIC (MSM Observational Study for Acute Infection with hepatitis C) Study Group. Hepatitis C virus (HCV) antibody dynamics following acute HCV infection and reinfection among HIV-infected men who have sex with men. Clin Infect Dis. 2014 Dec 15;59(12):1678-85.
Verantwoording
Autorisatiedatum en geldigheid
Laatst beoordeeld : 27-03-2024
Laatst geautoriseerd : 27-03-2024
Geplande herbeoordeling :
De Nederlandse Vereniging voor Dermatologie en Venereologie (NVDV) is regiehouder van deze richtlijn en eerstverantwoordelijke op het gebied van de actualiteitsbeoordeling van het richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van deze richtlijn delen de verantwoordelijkheid en informeren de regiehouder over relevante ontwikkelingen binnen hun vakgebied.
Opmerking bij autorisatie:
Betreft ‘C.1.10: Paradigmashift testbeleid chlamydia bij asymptomatische patiënten’; deze paragraaf geeft aan dat er nieuwe inzichten zijn met betrekking tot het al dan niet testen op chlamydia bij personen zonder klachten, maar gaat niet over tot ontraden. De richtlijn geeft helder aan dat nog niet duidelijk is wat de consequenties zijn op de langere termijn als men stopt met het testen en dat een (maatschappelijk) gesprek over het nut en de noodzaak hiervan is geboden. De NVMM, de NIV en het NHG willen benadrukken dat een breed debat met alle stakeholders eerst moet plaatsvinden alvorens men deze richtlijn interpreteert als een advies om niet meer te testen op chlamydia bij personen zonder klachten.
Doel en doelgroep
Deze richtlijn doet aanbevelingen ter ondersteuning van de dagelijkse praktijkvoering en is gericht op het vaststellen van goed medisch handelen.
Belangenverklaringen
De KNMG-code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of zij in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoek financiering) of indirecte belangen (persoonlijke relaties, reputatiemanagement, kennisvalorisatie) hebben gehad.
Voor het ontwikkelen van de richtlijn werd een multidisciplinaire werkgroep ingesteld. Bij het samenstellen van de werkgroep werd rekening gehouden met geografische spreiding van de werkgroepleden en met evenredige vertegenwoordiging van academische en niet-academische achtergrond. De werkgroepleden hebben onafhankelijk gehandeld en geen enkel lid ontving gunsten met het doel de richtlijnen te beïnvloeden. Naast de afgevaardigden van de verschillende beroepsgroepen zijn er vertegenwoordigers van patiëntenverenigingen en belangenorganisaties betrokken geweest bij de ontwikkeling van de richtlijn.
Tabel 1: Overzicht werkgroepleden herziening 2022-2024.
|
Werkgroepleden |
Functie |
Vereniging of affiliatie |
|
Prof. dr. H.J.C. de Vries (voorzitter) |
Dermatoloog |
NVDV |
|
Dr. A.P. van Dam (vicevoorzitter) |
Arts-microbioloog |
NVMM |
|
Drs. E. Ab |
Huisarts |
NHG |
|
Dr. A.H. Adriaanse |
Gynaecoloog |
NVOG |
|
Drs. C.A.J. van Bokhoven |
Arts Maatschappij en Gezondheid |
NVIB/WASS |
|
Drs. H. Bos (vanaf mei 2022) |
Arts Maatschappij en Gezondheid |
Soa Aids Nederland |
|
Drs. M.D. Esajas |
Gynaecoloog |
NVOG |
|
Drs. M.A.M. van den Elshout |
Arts seksuele gezondheid |
GGD regio Utrecht |
|
Dr. H.M. Götz |
Arts Maatschappij en Gezondheid, epidemioloog |
NVIB/WASS |
|
Drs. M.O. Hoogeveen (vanaf april 2023) |
Arts-onderzoeker |
NVDV |
|
Dr. E. Hoornenborg |
Internist-infectioloog |
NVHB (NIV) |
|
Drs. A.G.W van Hulzen |
Verpleegkundig specialist |
V&VN |
|
Drs. R. Joosten |
Arts Maatschappij en Gezondheid |
RIVM |
|
Drs. D.M. van Loon (sept 2022-mei 2023) |
Arts-onderzoeker |
NVDV |
|
Dr. G. Losonczy |
Oogarts |
NOG |
|
Drs. B. Meijer |
Uroloog |
NVU |
|
Dr. J.M. Oldhoff |
Dermatoloog |
NVDV |
|
Prof. Dr. M.F. Schim van der Loeff |
Arts Maatschappij en Gezondheid, epidemioloog |
GGD Amsterdam |
|
Drs. F.W. Sintenie |
Belangenvertegenwoordiger |
Treat it Queer |
|
Drs. M. Stolting (tot december 2022) |
Arts-onderzoeker |
NVDV |
|
E.N.J. Stronck (vanaf april 2022) |
Patiëntvertegenwoordiger |
Poz&Proud (Hiv Vereniging) |
|
Dr. A.H. Teeuw |
Kinderarts |
NVK |
|
Dr. S.O. Verboeket |
Belangenvertegenwoordiger |
PrEPnu |
|
Dr. C.E. Vergunst |
Dermatoloog |
NVDV |
|
Dr. S.M.E. Vrouenraets |
Internist-infectioloog |
NVHB (NIV) |
|
Drs. M.I.L.S. Werner |
Arts Maatschappij en Gezondheid |
NVIB/WASS |
|
Dr. M. van Westreenen |
Arts-microbioloog |
NVMM |
|
Dr. C. Zemouri |
Gezondheidswetenschapper |
Zemouri Public Health Research & Consultancy |
|
Klankbordleden |
|
|
|
Dr. J. Schouten |
Neuroloog |
NVN |
Tabel 2: Overzicht betrokken partijen herziening 2022-2024.
|
Overzicht betrokken partijen* |
Zitting nemend in werkgroep |
Knelpuntenanalyse |
Commentaarfase |
Autorisatie |
Opmerkingen |
|
Wetenschappelijke verenigingen |
|||||
|
Nederlandse Vereniging voor Dermatologie en Venereologie (NVDV) |
X |
X |
X |
X |
|
|
Nederlandse Vereniging voor Medische Microbiologie (NVMM) |
X |
X |
X |
X |
|
|
Nederlands Huisartsen Genootschap (NHG) |
X |
X |
X |
|
Voor huisartsen gelden de NHG-standaarden. |
|
Nederlandse Vereniging voor Urologie (NVU) |
X |
X |
X |
X |
Geen extern commentaar geleverd. |
|
Nederlandse Internisten Vereniging (NIV) namens de Nederlandse Vereniging van Hiv-Behandelaren (NVHB) en de Nederlandse Vereniging voor Internist-infectiologen (NVII) |
X |
X |
X |
X |
|
|
Nederlandse Vereniging Infectieziektebestrijding (NVIB) namens de Werkgroep Artsen Seksuele gezondheid en Soa (WASS) |
X |
X |
X |
X |
|
|
Nederlandse Vereniging voor Obstetrie en Gynaecologie (NVOG) |
X |
|
X |
X |
Zijn later (na knelpuntanalyse) aangeschoven. |
|
Nederlandse Vereniging voor Kindergeneeskunde (NVK) |
X |
|
X |
X |
Zijn later (na knelpuntanalyse) aangeschoven. |
|
Nederlandse Vereniging voor Neurologie (NVN) |
|
|
X |
|
Gemandateerd klankbordgroep lid. |
|
Nederlands Oogheelkundig Genootschap (NOG) |
X |
|
X |
X |
Zijn later (na knelpuntanalyse) aangeschoven. |
|
Overige organisaties |
|||||
|
Rijksinstituut voor Volksgezondheid en het Milieu-Centrum voor Infectieziektebestrijding (RIVM-Cib) |
X |
X |
X |
|
|
|
Soa Aids Nederland |
X |
X |
X |
|
|
|
Verpleegkundigen & Verzorgenden Nederland (V&VN) |
X |
X |
X |
X |
Geen extern commentaar geleverd. |
|
Nederlandse Vereniging voor Ziekenhuis Apothekers (NVZA) |
|
|
X |
|
|
|
Koninklijke Nederlandse Organisatie van Verloskundigen (KNOV) |
|
|
X |
|
Per abuis niet uitgenodigd voor knelpuntanalyse. Er is afgesproken dit in de toekomst wel te doen. |
|
Nederlandse Associatie Physician Assistants (NAPA) |
|
|
X |
|
Geen extern commentaar geleverd. |
|
Patiëntenverenigingen |
|||||
|
Poz&Proud |
X |
X |
X |
X |
Geautoriseerd via Patiëntfederatie Nederland |
|
Treat it Queer |
X |
X |
X |
X |
Geautoriseerd via Patiëntfederatie Nederland |
|
PrEPnu |
X |
X |
X |
|
Geen extern commentaar geleverd. |
|
Huid Nederland |
|
|
X |
|
Geen extern commentaar geleverd. |
|
Stakeholders |
|||||
|
Zorginstituut Nederland (ZiN) |
|
|
X |
|
Uitgenodigd. Geen commentaar ontvangen. |
|
Nederlandse Vereniging Ziekenhuizen (NVZ) |
|
|
X |
|
|
|
Nederlandse Federatie van Universitair Medische Centra (NFU) |
|
|
X |
|
Uitgenodigd. Geen commentaar ontvangen. |
|
Zorgverzekeraars Nederland (ZN) |
|
|
X |
|
Uitgenodigd. Geen commentaar ontvangen. |
|
Inspectie Gezondheidszorg en Jeugd (IGJ) |
|
|
X |
|
Uitgenodigd. Geeft geen commentaar. |
* Alle partijen werden uitgenodigd voor de knelpuntenanalyse (invitational conference) en de commentaarfase.
Deelname aan de werkgroep en autorisatie wordt enkel aan de wetenschappelijke verenigingen, patiëntenverenigingen en overige organisaties voorgelegd.
De KNMG-Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling (2021) is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of ze in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatie management, kennisvalorisatie) hebben gehad. Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van de Nederlandse Vereniging voor Dermatologie en Venereologie.
|
Werkgroeplid |
Functie |
Nevenfuncties |
Persoonlijke financiële belangen, persoonlijke relaties, reputatiemanagement |
Extern gefinancierd onderzoek |
Overige belangen |
Getekend op |
Acties |
|
Prof. dr. H.J.C. de Vries |
Dermatoloog, CSG GGD Amsterdam & afdeling dermatologie, Amsterdam UMC |
Chair of CBK Zuidoost foundation, onbetaald |
- |
- |
- |
07-12-2022 |
- |
|
Drs. E. Ab |
Huisarts UMCG |
- Kaderarts urogynaecologie (onbetaald) - Expertgroep seksuele gezondheid (onbetaald) |
- |
- |
- |
10-02-2022 |
- |
|
Dr. A.H. Adriaanse |
Gynaecoloog, Noordwest Ziekenhuisgroep, locatie Alkmaar |
- Medisch manager OK-organisatie Noordwest Ziekenhuisgroep - Lid Calamiteiten commissie Noordwest Ziekenhuisgroep - Opleider Internationale Gezondheidszorg en Tropengeneeskunde, Noordwest Ziekenhuisgroep (deze functies zijn onderdeel van het dienstverband binnen de Noordwest Ziekenhuisgroep) |
- |
- |
- |
27-08-2023 |
- |
|
Drs. C.A.J. van Bokhoven |
Arts maatschappij en gezondheid, infectieziektebestrijding, GGD Gelderland-Zuid |
- Lid visitatiecommissie Seksuele gezondheid GGD’en (vergoeding valt onder reguliere financiering) - Lid werkgroep kwaliteitsprofiel ASG (betaald door VWS) |
- |
- |
- |
23-02-2022 |
- |
|
Dr. H. Bos |
Arts M+G infectieziektebestrijding, strategisch adviseur Soa Aids Nederland (0,8) |
- |
- |
- |
- |
24-02-2022 |
- |
|
Dr. A.P. van Dam |
Arts-microbioloog Amsterdam UMC (0,9 FTE) met detachering naar - GGD Amsterdam (0,2 FTE) - RIVM (COMmer) (0,2 FTE) |
- Vanuit Amsterdam UMC: lid redactieraad Tijdschrift voor Infectieziekten (onbetaald) - Vanuit GGD: labvertegenwoordiger NL voor SOA-ECDC (onbetaald) |
Geen specifieke intellectuele belangen of reputatie. In het algemeen is het zo dat het definiëren van een bepaalde conditie als een ziektebeeld, waarop diagnostiek en behandeling moet volgen door een professional, leidt tot een groter belang van deze professional en zijn/haar werkgever. Dit geldt ook voor mij als arts-microbioloog, en mijn werkgevers. |
Onderzoek naar effectiviteit van zolidoflacin voor behandeling voor gonorroe (iov GARDP) Onderzoek naar M. genitalium bij PID, financier OLVG research fonds -Onderzoek naar diagnostische waarde geautomatiseerde moleculaire test voor T. pallidum (Hologic financiert kits, geen honoraria) |
- |
16-01-2023 |
- |
|
Drs. M.A.M. van den Elshout |
- Medisch coördinator afd. seksuele gezondheid, GGD regio Utrecht (36u) - Arts-onderzoeker AMPrEP, AMR / Amsterdam UMC /GGD Amsterdam (8u) -Arts seksuele gezondheid, GGD Amsterdam, Gemeente Amsterdam (0,77u) |
Registratiecommissie SOAP, lid namens ASG-stuurgroep, leden geven advies aan de directeur RIVM/CIb over de gegevens die aangeleverd moeten worden t.b.v. de in het SOAP gebruikersreglement genoemde doelen (onbetaald). |
- |
- |
- |
14-11-2022 |
- |
|
Drs. M.D. Esajas |
Gynaecoloog UMCG |
Docent BVO Nederland, onbetaald |
- |
- |
- |
24-11-2022 |
- |
|
Dr. H.M. Götz |
Arts M+G IZB GGD Rotterdam- Rijnmond |
- |
- |
- |
- |
09-02-2022 |
- |
|
Drs. M.O. Hoogeveen |
Arts-onderzoeker, NVDV |
Klinisch onderzoek pediatrie Virtual Reality Hypnosis |
- |
- |
- |
25-01-2022 |
- |
|
Dr. E. Hoornenborg |
- Hoofd Centrum voor Seksuele Gezondheid GGD Amsterdam (1,0 fte) - Internist-infectioloog, DC Lairesse, Amsterdam (0,1 fte) |
- |
- |
GGD Amsterdam ontvangt in 2023 een grant van Gilead Sciences voor outreach HIV en STI testing. Geen belang bij uitkomst met betrekking tot de MDR. |
- |
23-08-2023 |
- |
|
Drs. A.G.W. van Hulzen |
Verpleegkundig Specialist AGZ (hiv- en hepatitis behandelcentrum) Isala Zwolle (24u) |
- |
- |
- |
- |
29-11-2022 |
- |
|
Drs. D.M. van Loon |
Arts-onderzoeker NVDV |
- |
- |
- |
- |
01-02-2023 |
- |
|
Drs. R. Joosten |
Arts Maatschappij en Gezondheid, profiel Infectieziektebestrijding RIVM |
- |
- |
- |
- |
24-11-2022 |
- |
|
Dr. G. Losonczy |
Oogarts, corneachirurg, Radboud UMC Nijmegen |
- |
- |
- |
- |
19-07-2023 |
- |
|
Drs. B. Meijer |
Uroloog, ACIBADEM, Amsterdam |
Lid werkgroep bekwaamheidseisen (beperkte) genitale chirurgie (onbetaald) |
- |
- |
- |
11-2-2022 |
- |
|
Dr. J.M. Oldhoff |
Dermatoloog, UMCG |
- Voorzitter domeingroep SOA en huidinfecties, NVDV - Hoofd SOA GGD Groningen (betaald via samenwerkingsverband met de afd. dermatologie UMCG) |
- |
- |
- |
10-02-2022 |
- |
|
Prof. Dr. M.F. Schim van der Loeff |
- Senior epidemioloog bij afdeling infectieziekten, GGD Amsterdam (fulltime) - Bijzonder hoogleraar van epidemiologie van Seksueel Overdraagbare Infecties, Amsterdam UMC (1 dag per week) |
Bestuurslid Stichting Virus Actiefonds (onbetaald) tot november 2022 |
- |
Mijn werkgever, GGD Amsterdam, stimuleert medewerkers om deel te nemen aan adviescommissies en richtlijncommissies, zoals deze. Alle betalingen uit bovenstaande functies gaan naar werkgever. - Hoofdonderzoeker op onderzoek CONTROL, gefinancierd door ZonMw (juli 2020-heden) - Projectleider op onderzoek NABOGO, gefinancierd door ZonMw (2016-2022) - Co-PI op onderzoek EZI-PrEP, gefinancierd door AidsFonds (2019-heden) - Deelnemer van Advisory board MSD (november 2020 en juni 2021) - Lid van Advisory Board Novosanis (oktober 2022-heden) - Hoofdonderzoeker van Ivestigator-Initiated Research grant bij GSK (oktober 2022-nu) |
23-2-2022 |
- |
|
|
Dr. J. Schouten |
- Neuroloog, Rijnstate Ziekenhuis Arnhem |
Forensisch neuroloog, Pieter Baan Centrum (betaald) |
- |
- |
- |
24-07-2023 |
- |
|
Drs. F. W. Sintenie |
- Penningmeester bij Treat it Queer (i.p. onbetaald) - ANIOS verslavingsgeneeskunde bij Jellinek (betaald) |
- |
- |
- |
Treat it Queer zet zich in voor betere zorg voor de LHBTI+ gemeenschap middels onderwijs, onderzoek en advies. Alle oprichters zijn zelf onderdeel van de gemeenschap, maar hebben ook alleen een achtergrond in de geneeskunde en/of global health. Derhalve zou het theoretisch kunnen dat de stichting Treat it Queer meer bekendheid krijgt door de richtlijn, en hierdoor sneller of makkelijker gevraagd wordt om projecten te organiseren of hieraan deel te nemen. Er spelen geen directe financiële belangen. (zie verder uitleg de belangenverklaring) |
18-2-2022 |
- |
|
Drs. M. Stolting |
Arts-onderzoeker NVDV |
- |
- |
- |
- |
05-06-2022 |
- |
|
E.N.J. Stronck |
Coördinator Poz&Proud, onderdeel van de hiv vereniging |
- |
- |
- |
- |
24-11-2022 |
- |
|
Dr. A.H. Teeuw |
Kinderarts sociale pediatrie, Emma Kinderziekenhuis-Amsterdam UMC |
- LECK kinderarts (onbetaald) - CSG kinderarts (onbetaald) |
- |
- |
- |
22-01-2023 |
- |
|
Dr. S.O. Verboeket |
Arts in opleiding tot verslavingsarts, SBOH / Stichting Arkin |
Lid actiegroep PrEPnu (voorheen voorzitterschap; vrijwilligerswerk) |
- |
- |
Als lid van actiegroep PrEPnu ben ik er bij gebaat dat PrEP beter en breder toegankelijk wordt dan op dit moment sprake van is. Met deze visie, en mede daardoor, ben ik betrokken bij de totstandkoming van deze richtlijn |
11-12-2022 |
- |
|
Dr. C.E. Vergunst |
- Dermatoloog GGD Amsterdam (18u per week - Dermatoloog Centrum Oosterwal, gedetacheerd NoordWestZiekenhuisgroep (18u per week) |
-Lid domeingroep SOA en huidinfecties (onbetaald) - Docent NSPOH (betaald) |
Recent gepubliceerd wetenschappelijk onderzoek mede van mijn hand zal in de nieuwe richtlijn verwerkt worden |
Betrokkenheid bij onderzoek naar klinische relevantie Mg infecties, momenteel intern gefinancierd door GGD Amsterdam, in verleden is studie deels gesponsord door Hologic (levering test-kits) |
-Bevestiging reputatie als expert op het gebied van SOA. -De richtlijn wordt ook doorgevoerd, voor zover van toepassing, in de door mij en mijn collega’s beheerde lokale protocollen van de GGD Amsterdam. |
14-02-2022 én |
- |
|
Dr. S.M.E. Vrouenraets |
Internist-infectioloog, OLVG. Tevens gedetacheerd vanuit OLVG naar AvL voor het uitvoeren HRA (hoog risico anoscopieën) en A-team werkzaamheden |
- |
- |
- |
- |
22-11-2022 |
- |
|
Drs. M.I.L.S. Werner |
Arts Maatschappij en Gezondheid, GGD Zuid Limburg |
- |
- |
- |
- |
23-11-2022 |
- |
|
Dr. M. van Westreenen |
Arts-microbioloog, Erasmus MC en STAR-SHL |
- GRAS werkgroep (onbetaald) - ECDC SOHO network focal point organs (onbetaald) |
- |
- |
- |
21-11-2022 |
- |
|
Dr. C. Zemouri |
- Onderzoeker COVID-19 aanbevelingen, Amsterdam Medisch Centrum - Zelfstandig onderzoeker en consultant, Zemouri Public Health Research & Consultancy |
- |
- |
- |
- |
06-04-2022 |
- |
Inbreng patiëntenperspectief
Er is aandacht besteed aan het patiëntenperspectief door deelname van een aantal patiënten/sleutelpopulatie organisaties zoals Poz&Proud, PrEP.nu, en Treat it Queer. Afgevaardigden van deze organisaties waren aanwezig bij alle vergaderingen en hebben als auteurs en commentators een directe en actieve bijdrage geleverd aan het tot stand komen van de richtlijn.
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn(module) en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren. De richtlijn wordt via het internet verspreid onder alle relevante beroepsgroepen en ziekenhuizen en er zal in verschillende specifieke vaktijdschriften aandacht worden besteed aan de richtlijn. Tevens is er een samenvatting gemaakt inzake de belangrijkste wijzigingen en is de ‘MDR Soa App’ geüpdatet aan de hand van de wijzigingen voortvloeiende uit deze herziening; deze is voor iedereen beschikbaar die daar kennis van wil nemen. Het volledige implementatieplan is opgenomen in bijlage implementatieplan.
Werkwijze
Aanleiding
Op initiatief van de Nederlandse Vereniging voor Dermatologie en Venereologie en de Nederlandse Vereniging voor Medische Microbiologie is de richtlijn Seksueel Overdraagbare Aandoeningen (SOA) in 2022-2024 herzien. De laatste grote herziening dateert uit 2018. In 2019 heeft er een kleine modulaire herziening plaatsgevonden. Voor deze huidige herziening kwamen meerdere modules in aanmerking, omdat er relevante ontwikkelingen hebben plaatsgevonden omtrent epidemiologie (mpox en scabiës), therapie (chlamydia), testbeleid (chlamydia en Mycoplasma genitalium-infectie) en biomedische interventies (PrEP).
Knelpuntenanalyse
In de voorbereidingsfase heeft een bijeenkomst plaatsgevonden waarvoor alle belanghebbenden zijn uitgenodigd. Zie bijlage 2, tabel 2 voor de aanwezigheid van de verschillende partijen bij deze eerste bijeenkomst.
Samenstelling van de werkgroep
Voor het ontwikkelen van de richtlijn werd een multidisciplinaire werkgroep ingesteld. Bij het samenstellen van de werkgroep werd rekening gehouden met geografische spreiding van de werkgroepleden en met evenredige vertegenwoordiging van academische en niet-academische achtergrond. De werkgroepleden hebben onafhankelijk gehandeld en geen enkel lid ontving gunsten met het doel de richtlijnen te beïnvloeden. Naast de afgevaardigden van de verschillende beroepsgroepen zijn er vertegenwoordigers van patiëntenverenigingen en belangenorganisaties betrokken geweest bij de ontwikkeling van de richtlijn. Zie bijlage 2, tabel 1 voor een volledig overzicht van de betrokken partijen.
Wetenschappelijke bewijsvoering
De voorlaatste update van de richtlijn dateert uit 2019, welke tot stand is gekomen op basis van commentaar op de vorige versie (2018), en evaluatie door de werkgroep. Er zijn toen geen substantiële wijzigingen aangebracht, maar storende fouten zoals in doseringen zijn gecorrigeerd en verduidelijkingen zijn waar nodig aangebracht. De richtlijnwerkgroep werkte in de periode 2021-2023 aan een nieuwe conceptrichtlijntekst. De werkgroepleden werden verdeeld in subgroepen die zich elk bogen over een module. Als basistekst is uitgegaan van de 2019 MDR Soa die eerder door de in Nederland aanwezige deelexperts zijn samengesteld.
De aanbevelingen uit deze richtlijn zijn, voor zover mogelijk, gebaseerd op bewijs uit gepubliceerd wetenschappelijk onderzoek. Voor een groot deel van de adviezen die in de richtlijn worden gegeven is onvoldoende bewijs voorhanden dat vandaag de dag noodzakelijk wordt geacht voor opname in een richtlijn. Zo is de huidige behandeling van syfilis terug te voeren op kennis en ervaring stammend uit het midden van de 20e eeuw, ver voor de implementatie van de ”evidence based medicine”-criteria die nu als standaard worden vereist als onderbouwing van medisch beleid. Er bestaat echter geen twijfel aan de keuze voor benzathinebenzylpenicilline als eerstekeuzebehandeling voor syfilis. Dit geldt overigens niet alleen voor seksueel overdraagbare aandoeningen; het overgrote deel van de 3000 dermatologische diagnoses kent geen behandeling die op stevig bewijs rust; toch bestaat ook daar behoefte aan therapeutische adviezen.
Er is in 2002 een Soa-richtlijn verschenen die geheel volgens de toen geldende standaard van wetenschappelijke bewijsvoering is opgesteld. Op basis van vooraf opgestelde vragen werden zoekopdrachten uitgevoerd en een poging tot beantwoording van de vragen gedaan. Helaas bleek voor de meest klinisch relevante ‘uitgangsvragen’ geen systematische onderbouwing vanuit de literatuur voorhanden (er kwamen geen adviezen met een bewijskracht boven niveau 4 uit). De meest prangende vragen omtrent diagnostiek en behandeling konden zodoende niet worden beantwoord en kwamen ook niet aan bod. Vanwege het teleurstellende resultaat en de kritiek op deze richtlijn is bij de volgende versie afgestapt van het model van vooraf opgestelde vragen en is weer gekozen voor de voorheen gehanteerde werkwijze zoals bij de 1997 richtlijn die bestond uit vaste paragrafen per syndroom en infectie (zoals epidemiologie, diagnostiek en behandeling). Vanaf 2012 is de richtlijn daarom hoofdzakelijk gebaseerd op een combinatie van de mening van de werkgroep (expert opinie) na uitvoerige discussie, aanvullend gericht literatuuronderzoek (niet systematisch beoordeeld) en recent gepubliceerde internationale en nationale richtlijnen, waarin naast standaarden van het Nederlands Huisartsen Genootschap (NHG), de Amerikaanse CDC, de Britse BASHH, de Europese IUSTI en de WHO-richtlijnen het meest leidend zijn geweest. De internationale richtlijnen volgen ook het door ons gekozen stramien van vaste paragrafen per syndroom/infectie die al dan niet is onderbouwd met wetenschappelijk onderzoek dan wel met expert opinie. Per hoofdstuk of passage wordt duidelijk gerefereerd naar nationale of internationale richtlijnen waaruit zaken overgenomen zijn. Daarnaast heeft er voor alle modules/hoofdstukken gedurende het gehele herzieningsproces, intensieve samenwerking met het RIVM/LCI plaatsgevonden. Daar waar geen gepubliceerd bewijs voorhanden was, is per definitie gebruik gemaakt van expert opinies zoals deze tijdens de verschillende overlegmomenten werden geformuleerd.
Voor de onderbouwing van de diagnostiek en behandel adviezen van chlamydiasis is wel meer bewijs voorhanden. Voor het hoofdstuk C1. Chlamydiasis (inclusief lymphogranuloma venereum) hebben we dankbaar gebruikgemaakt van de NHG-Standaard: Het soa-consult (NHG, 2022). Deze NHG-Standaard is recent (2022) voor wat betreft de non-LGV-chlamydia-infecties herzien door het Nederlands Huisartsen Genootschap, waarbij er gebruik is gemaakt van de GRADE-methodiek om meerdere uitgangsvragen te beantwoorden. Deze methodiek is terug te vinden in het document ‘totstandkoming en methoden’ van deze NHG-Standaard. Daar waar is afgeweken van het advies in deze standaard staat dat nadrukkelijk vermeld in de tekst. De hoofdstukken B1. Urethritis, B2. Fluor vaginalis en vaginitis, B3. Acute epididymitis (bij volwassenen) zijn eveneens grotendeels afkomstig uit de NHG-Standaarden en NHG-Behandelrichtlijnen (‘Het soa-consult’, ‘Fluor vaginalis’ en ‘Acute epididymitis bij volwassenen’’) met enkele aanpassingen en toevoegingen uit recentere literatuur. Voor achtergrondinformatie bij de tekst van dit hoofdstuk (inclusief een uitvoerige onderbouwing) verwijzen we naar de volledige NHG-Standaard en diens ‘totstandkoming en methoden’.
De conceptteksten werden tijdens verschillende subgroepvergaderingen en een eendaagse plenaire bijeenkomst besproken. De conceptteksten zijn vervolgens, na verwerking van de commentaren van verschillende betrokken wetenschappelijke en beroepsverenigingen en instanties, eind 2023 aangeboden ter autorisatie (zie: initiatief en autorisatie). De richtlijn biedt de mogelijkheid om per gezondheidechelon (0e lijn, GGD; 1e lijn, huisarts; 2e lijn, ziekenhuis) de meest geëigende keuzes te maken in het te voeren beleid. Dit houdt bijvoorbeeld in dat er verschillen kunnen bestaan in testbeleid voor urogenitale chlamydia-infecties tussen de verschillende echelons.
Belangrijkste wijzigingen
Zie de ‘Algemene inleiding’ van de MDR Soa.
Indicatorontwikkeling
Er werden geen indicatoren ontwikkeld voor deze richtlijn.
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is gezocht naar en gebruik gemaakt van onderzoek waarvan de resultaten bijdragen aan een antwoord op relevante vraagstukken uit de klinische praktijk. Voor deze herziening is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is om vraagstukken te kunnen beantwoorden. Een overzicht van de onderwerpen waarvoor (aanvullend) wetenschappelijk van belang wordt geacht, is te raadplegen in bijlage 4.
Juridische betekenis van richtlijnen
Richtlijnen zijn geen wettelijke voorschriften, maar, voor zover mogelijk, wetenschappelijk onderbouwde en breed gedragen inzichten en aanbevelingen waaraan zorgverleners zouden moeten voldoen om kwalitatief goede zorg te verlenen. Aangezien richtlijnen uitgaan van ‘gemiddelde patiënten’, kunnen zorgverleners in individuele gevallen zo nodig afwijken van de aanbevelingen in de richtlijn. Afwijken van richtlijnen is, als de situatie van de patiënt dat vereist, soms zelfs noodzakelijk. Een richtlijn beschrijft wat goede zorg is, ongeacht de financieringsbron (Zorgverzekeringswet (Zvw), Wet langdurige zorg (Wlz), Wet maatschappelijke ondersteuning (Wmo), aanvullende verzekering of eigen betaling door de cliënt/patiënt). Opname van een richtlijn in een register betekent dus niet noodzakelijkerwijs dat de in de richtlijn beschreven zorg verzekerde zorg is. Informatie over kosten zoals beschreven in de richtlijn is gebaseerd op beschikbare gegevens ten tijde van schrijven.
Commentaar- en autorisatiefase
De conceptrichtlijn is aan de betrokken (wetenschappelijke) verenigingen, (patiënt)organisaties en stakeholders voorgelegd ter commentaar (zie ook tabel 2). De commentaren zijn verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren is de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn is aan de deelnemende (wetenschappelijke) verenigingen en (patiënt)organisaties voorgelegd ter autorisatie.