Preoperatief douchen
Uitgangsvraag
- Wat is de plaats van preoperatief douchen (of baden) met antimicrobiële zeep bij de preventie van postoperatieve wondinfecties (POWI’s)?1
- Wat is de plaats van preoperatief wassen met chloorhexidine gluconaat (CHG)- geïmpregneerde doekjes bij de preventie van POWIs?1
Voor de preoperatieve behandeling van Staphylococcus aureus dragerschap wordt verwezen naar de SWAB-richtlijn ‘Perioperatieve profylaxe’ (2019).
Disclaimer: Dit is een adaptatie van een origineel werk ‘Global guidelines for the prevention of surgical site infection, second edition. Geneva: World Health Organization; 2018. License: CC BY-NC-SA 3.0 IGO.’ (https://www.who.int/publications/i/item/9789241550475). Deze adaptatie is niet uitgevoerd door de WHO. De WHO is niet verantwoordelijk voor de inhoud of nauwkeurigheid van deze adaptatie. De originele uitgave is de bindende en authentieke uitgave.
1 De WHO-richtlijn beschrijft geen uitgangsvragen. De uitgangsvragen voor deze module zijn opgesteld in overeenstemming met de standaardprocedures van het Kennisinstituut van de Federatie Medisch Specialisten.
Aanbeveling
1. Preoperatief douchen met antimicrobële zeep
Het is goed klinisch gebruik dat patiënten voorafgaand aan de operatie douchen (of baden). [WHO 2018]
Instrueer de patiënt tijdig om op de dag voorafgaand aan de operatie of op de dag van operatie te douchen (of baden) met gewone zeep, zonder gebruik te maken van een borstel. [De novo]
Voor de preoperatieve behandeling van Staphylococcus aureus dragerschap wordt verwezen naar de SWAB-richtlijn ‘Perioperatieve profylaxe’ (2019).
2. Preoperatief douchen met chloorhexidine gluconaat (CHG)-geïmpregneerde doekjes
De werkgroep doet geen aanbeveling over de plaats van preoperatief wassen met chloorhexidine gluconaat (CHG)-geïmpregneerde doekjes bij de preventie van postoperatieve wondinfecties. [WHO 2018]
Disclaimer: Dit is een adaptatie van een origineel werk ‘Global guidelines for the prevention of surgical site infection, second edition. Geneva: World Health Organization; 2018. License: CC BY-NC-SA 3.0 IGO.’ (https://www.who.int/publications/i/item/9789241550475). Deze adaptatie is niet uitgevoerd door de WHO. De WHO is niet verantwoordelijk voor de inhoud of nauwkeurigheid van deze adaptatie. De originele uitgave is de bindende en authentieke uitgave.
Overwegingen
Voor- en nadelen van de interventie en de kwaliteit van het bewijs
Er is systematisch literatuuronderzoek verricht naar het effect van preoperatief douchen met antimicrobiële zeep in vergelijking met normale zeep bij patiënten die chirurgische procedures ondergaan. Daarnaast is het effect onderzocht van preoperatief wassen met chloorhexidine gluconaat (CHG)-geïmpregneerde doekjes in vergelijking met preoperatief douchen met CHG-bevattende antimicrobiële zeep. Postoperatieve wondinfectie (POWI’s) werd als cruciale uitkomstmaat gedefinieerd en POWI-attributieve sterfte als belangrijke uitkomstmaat. Een relatief verschil van 25% (relatief risico kleiner dan 0.80 of groter dan 1.25) in het optreden van POWI’s en 5% (relatief risico kleiner dan 0.95 of groter dan 1.05) in het optreden van POWI-attributieve sterfte tussen beide interventies werd als klinisch relevant beschouwd.
1. Preoperatief douchen met antimicrobiële zeep
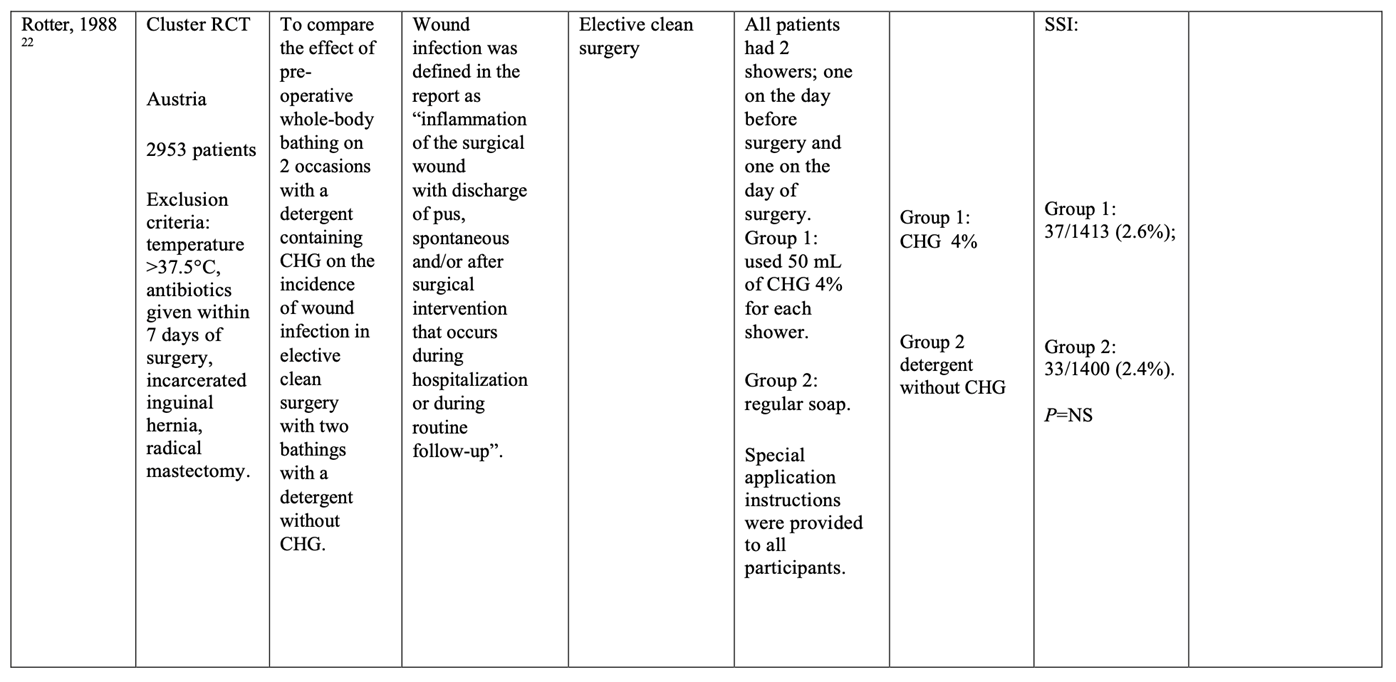
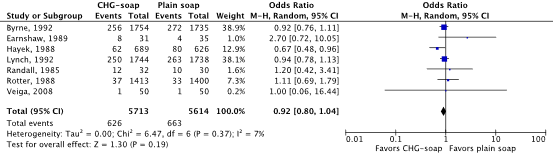
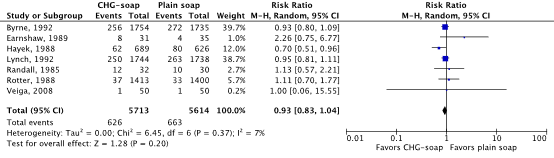
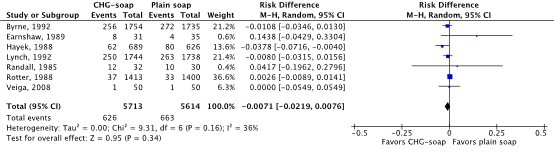
Zeven gerandomiseerde gecontroleerde studies die het effect van preoperatief douchen met antimicrobiële zeep hebben onderzocht in volwassen chirurgische patiënten werden geïncludeerd. Geïncludeerde patiënten ondergingen verschillende typen chirurgische ingrepen. Analyse liet geen klinisch relevant verschil zien in het optreden van POWI’s tussen preoperatief douchen met chloorhexidine gluconaat (CHG) bevattende antimicrobiële zeep (11.0%) en douchen met gewone zeep (11.8%) (RRgepoold 0.93; 95% CI 0.83 tot 1.04 / RDgepoold -0.007; 95% CI -0.022 tot 0.008). Vanwege studiebeperkingen (risk of bias) is de bewijskracht met één niveau afgewaardeerd van ‘hoog’ tot ‘redelijk’. Dit betekent dat er redelijke zekerheid is dat het ware effect van preoperatief douchen met CHG-bevattende antimicrobiële zeep dicht bij het geschatte effect ligt.
Er zijn geen studies gevonden die het effect van preoperatief douchen met antimicrobiële zeep anders dan CHG-bevattende zeep (zoals bijvoorbeeld jodium-bevattende zeep) hebben onderzocht. Hier ligt een kennislacune.
Er is geen conclusie te trekken met betrekking tot het effect van preoperatief douchen met antimicrobiële zeep op POWI-attributieve sterfte, omdat geen van de geïncludeerde studies POWI-attributieve sterfte als uitkomst heeft gerapporteerd.
Er zijn geen studies gevonden die het effect van preoperatief douchen met antimicrobiële zeep hebben onderzocht bij kinderen die een chirurgische ingreep ondergingen.
In geen van de geïncludeerde studies is het effect van preoperatief douchen met antimicrobiële zeep apart geanalyseerd en gerapporteerd voor patiënten met een verhoogd POWI-risico (slechte doorbloeding van de huid, verminderde afweer, gecontamineerde wond, en hoog-risico chirurgie, zoals spoed- of traumachirurgie, abdominale chirurgie, langdurige chirurgische ingrepen en prothese implantatiechirurgie). Hier ligt een kennislacune.
2. Preoperatief wassen met CHG-geïmpregneerde doekjes
Er werden geen gerandomiseerde gecontroleerde studies gevonden die preoperatief wassen met CHG-geïmpregneerde doekjes hebben onderzocht. Wel werd een observationele studie gevonden waarin preoperatief wassen met 2% CHG-geïmpregneerde doekjes is vergeleken met douchen met 4% CHG-bevattende antimicrobiële zeep bij volwassen patiënten die algemene, orthopedische of vaatchirurgische ingrepen ondergingen. In deze studie werd een klinisch relevant verschil gezien in het optreden van POWI’s tussen CHG-geïmpregneerde doekjes (2.1%) en douchen met CHG-bevattende antimicrobiële zeep (6.3%) (RR 0.33; 95% CI 0.14 tot 0.78/RD -0.043; 95% CI -0.075 tot -0.010). Vanwege studiebeperkingen (risk of bias) en de kleine studiepopulatie (imprecisie) is de bewijskracht met één niveau afgewaardeerd van ‘laag’ (observationele studie) tot ‘zeer laag’. Dit betekent dat er grote onzekerheid is dat het ware effect van preoperatief wassen met CHG-geïmpregneerde doekjes dicht bij het geschatte effect ligt. Hier ligt een kennislacune.
Er is geen conclusie te trekken met betrekking tot het effect van preoperatief wassen met CHG-geïmpregneerde doekjes op POWI-attributieve sterfte, omdat de geïncludeerde studie POWI-attributieve sterfte niet als uitkomst heeft gerapporteerd.
Er zijn geen studies gevonden die het effect van preoperatief wassen met CHG-geïmpregneerde doekjes hebben onderzocht bij kinderen die een chirurgische ingreep ondergingen.
In de geïncludeerde studie is het effect van preoperatief wassen met CHG-geïmpregneerde doekjes niet apart geanalyseerd en gerapporteerd voor patiënten met een verhoogd POWI-risico (slechte doorbloeding van de huid, verminderde afweer, gecontamineerde wond, en hoog-risico chirurgie, zoals spoed- of traumachirurgie, abdominale chirurgie, langdurige chirurgische ingrepen en prothese implantatiechirurgie).
Internationale richtlijnen
In een aantal internationale richtlijnen voor de preventie van POWI’s wordt preoperatief douchen (of baden) aanbevolen (Berríos-Torres, 2017; NICE, 2019; WHO, 2009A; WHO, 2018A) (Tabel 1). SHEA/IDSA/APIC/AHA doet geen aanbeveling over preoperatief douchen (Anderson, 2014; Calderwood, 2023). Richtlijnen zijn daarbij niet eensgezind in het uitspreken van een voorkeur voor het gebruik van gewone dan wel antimicrobiële zeep. Het gebruik van CHG-geïmpregneerde doekjes wordt in geen van de richtlijnen aanbevolen. Het CDC en NICE bevelen aan om te douchen op ‘de dag van operatie’ of ‘de dag voorafgaand aan de operatie’; de WHO doet geen uitspraak over het moment van douchen.
Tabel 1. Internationale richtlijnen voor de preventie van postoperatieve wondinfecties.
|
Richtlijn |
Aanbeveling(en) |
|
CDC (Berríos-Torres, 2017) |
|
|
NICE (NICE, 2019) |
|
|
SHEA/IDSA/APIC/AHA (Anderson, 2014; Calderwood, 2023) |
|
|
WHO – Safe surgery (WHO, 2009A) |
|
|
WHO – prevention SSI (WHO, 2018A) |
|
AHA = American Hospital Association
APIC = Association for Professionals in Infection Control
CDC = Centers for Disease Prevention and Control
IDSA = Infectious Diseases Society of America
NICE = National Institute for Health and Care Excellence
SHEA = Society for Healthcare Epidemiology of America
WHO = World Health Organization
Overige effecten van de interventie
Bijwerkingen
CHG-bevattende antimicrobiële zeep kan in zeldzame gevallen huidirritatie en vertraagde huidreacties, zoals contactdermatitis en lichtgevoeligheid, veroorzaken (Byrne, 1992) en in zeer zeldzame gevallen overgevoeligheidsreacties, zoals anafylactische shock (Krautheim, 2004). Vergelijkbare bijwerkingen, in dezelfde frequentie, worden ook gezien voor gewone zeep (Byrne, 1992).
Resistentie
Het gebruik van CHG kan bijdragen aan het ontstaan van bacteriële resistentie tegen CHG, maar kan volgens recent onderzoek ook leiden tot het ontstaan van kruisresistentie tegen klinisch belangrijke antibiotica (Abbood, 2023; Horner, 2012; Kampf, 2018, Kampf, 2019A, Kampf, 2019B). De klinische impact van CHG-resistentie is nog onduidelijk. Datzelfde geldt voor de bijdrage van CHG gebruik aan de ontwikkeling van antibioticaresistentie. Echter, het mogelijk ontstaan van antibiotica resistentie als ongewenst effect van het gebruik van desinfectantia heeft recent geleid tot aanbevelingen om het gebruik van desinfectantia, waaronder CHG, te beperken tot die situaties waarin effectiviteit is aangetoond (Gezondheidsraad, 2016). Alertheid op het ontstaan van antimicrobiële resistentie is aangewezen.
Gebruik van borstels
Het gebruik van borstels bij de preoperatieve handhygiëne door het chirurgisch team kan leiden tot microbeschadigingen van de huid en wordt daarom afgeraden (WHO, 2009B). De werkgroep is van mening dat het gebruik van borstels door de patiënt bij het preoperatief douchen (of baden) om dezelfde reden niet wenselijk is.
Timing
Geen van de door de WHO geïncludeerde studies heeft het effect van timing van preoperatief douchen (of baden) onderzocht. Ook in andere internationale richtlijnen zijn geen systematische reviews of RCTs gevonden die het optimale moment van douchen hebben onderzocht. Desondanks wordt door het CDC en NICE preoperatief douchen op ‘de dag voorafgaand aan de operatie’ of ‘de dag van operatie’ aanbevolen (Berríos-Torres, 2017; NICE, 2019). De werkgroep vindt het belangrijk om, ondanks het ontbreken van bewijs, een aanbeveling te doen over het moment van preoperatief douchen (of baden) en volgt hierin de aanbeveling van CDC en NICE.
Waarden en voorkeuren van patiënten (en evt. hun verzorgers)
Waarden en voorkeuren van patiënten met betrekking tot preoperatief douchen met (antimicrobiële) zeep of wassen met CHG-geïmpregneerde doekjes zijn niet als uitkomst gerapporteerd in de studies die zijn geïncludeerd in de literatuuranalyse van de WHO en er is niet aanvullend naar gezocht.
Het is belangrijk dat de patiënt tijdig douche-instructies ontvangt en geïnformeerd wordt over het belang van nauwkeurige naleving. Het is van belang dat instructies voor de patiënt ook geschikt zijn voor kwetsbare patiënten en patiënten met een cognitieve beperking (zie ook Module Patiëntbetrokkenheid).
Kosten (middelenbeslag)
POWI’s behoren tot de meest voorkomende zorggerelateerde infecties (PREZIES, 2023B; ECDC, 2023). In nationale en internationale studies zijn POWI’s consequent geassocieerd met een toename in zorgkosten ten opzichte van patiënten zonder infectie door verlenging van de opnameduur, heropnames, en heroperaties (Badia, 2017; Broex, 2009; Eckmann, 2022; Gantz, 2019; Koek, 2019; Lewis, 2013; Purba, 2020; VandenBergh, 1996). POWI-geassocieerde kosten zijn afhankelijk van ondermeer het type operatieve ingreep, de aanwezigheid van implantaten en de verwekker (Anderson, 2009; Bozic, 2005; Hollenbeak, 2000; Kirkland, 1999).
Aan het gebruik van antimicrobiële zeep en CHG-geïmpregneerde doekjes zijn extra kosten verbonden in vergelijking met het gebruik van gewone zeep. In slechts één van de in de literatuuranalyse geïncludeerde studies werd kosteneffectiviteit als uitkomst gerapporteerd (Lynch, 1992). In deze studie, bij schone chirurgische ingrepen met een laag POWI-risico, bleek preoperatief douchen met antimicrobiële zeep in plaats van gewone zeep geen kosteneffectieve interventie om POWI’s te verminderen.
Aanvaardbaarheid, haalbaarheid en implementatie
Preoperatief douchen is al jaren geïmplementeerd als infectiepreventiemaatregel voor chirurgische patiënten in de Nederlandse ziekenhuizen. De werkgroep verwacht dat de meeste patiënten in staat zijn de instructies voor preoperatief douchen (of baden) met gewone dan wel antimicrobiële zeep op te volgen.
Duurzaamheid
Duurzaamheid is niet benoemd in de WHO-richtlijn en er is niet aanvullend naar gezocht.
CHG is moeilijk afbreekbaar, waardoor het zich kan ophopen in het milieu en langere tijd schadelijk kan blijven. CHG is toxisch voor waterorganismen en kan niet-specifieke schade aanrichten aan microbiële populaties in het milieu. Het is onduidelijk wat het effect is van CHG op het menselijk en dierlijk microbioom en microbiomen in het milieu.
Rationale van de aanbeveling: weging van argumenten voor en tegen de interventies
1. Preoperatief douchen met antimicrobiële zeep
Het is goed klinisch gebruik dat patiënten voorafgaand aan de operatie douchen (of baden) om ervoor te zorgen dat de huid zo schoon mogelijk is en de aanwezigheid van bacteriën op de huid wordt beperkt.
Bewijs van redelijke kwaliteit laat zien dat het effect van preoperatief douchen (of baden) op postoperatieve wondinfecties (POWI’s) vergelijkbaar is voor chloorhexidine gluconaat (CHG)-bevattende antimicrobiële zeep en gewone zeep.
Er zijn geen studies gevonden naar het effect van preoperatief douchen met antimicrobiële zeep anders dan CHG-bevattende zeep (zoals bijvoorbeeld jodium-bevattende zeep).
CHG-bevattende antimicrobiële zeep kan in zeldzame gevallen huidirritatie, vertraagde huidreacties en lichtgevoeligheid veroorzaken en in zeer zeldzame gevallen ernstige overgevoeligheidsreacties. Daarnaast zijn aan het gebruik van CHG-bevattende antimicrobiële zeep extra kosten verbonden in vergelijking met het gebruik van gewone zeep.
Het mogelijk ontstaan van antibiotica resistentie en de mogelijk negatieve milieueffecten vragen om terughoudendheid met betrekking tot het gebruik van CHG in situaties waar de effectiviteit niet is aangetoond (Gezondheidsraad, 2016).
De werkgroep is daarom van mening dat voor het preoperatief douchen (of baden) het gebruik van gewone (eigen) zeep de voorkeur heeft boven het gebruik van antimicrobiële zeep. Voor de preoperatieve behandeling van Staphylococcus aureus dragerschap wordt verwezen naar de SWAB-richtlijn ‘Perioperatieve profylaxe’ (2019).
Hoewel er geen studies in kinderen zijn gevonden, is de werkgroep van mening dat preoperatief douchen (of baden) met gewone zeep ook voor kinderen kan worden aanbevolen.
Om microbeschadigingen van de huid te voorkomen is het belangrijk dat bij het douchen (of baden) geen borstel wordt gebruikt.
Er is geen bewijs voor een optimaal moment van preoperatief douchen. Desondanks volgt de werkgroep de internationaal voorgestelde aanbeveling (Centers for Disease Prevention and Control (CDC) en National Institute for Health and Care Excellence (NICE)) om te douchen op ‘de dag voorafgaand aan de operatie’ of ‘op de dag van de operatie’ (CDC, 2017; NICE, 2019).
Het is belangrijk dat de patiënt tijdig douche-instructies ontvangt en geïnformeerd wordt over het belang nauwkeurige naleving.
2. Preoperatief wassen met CHG-geïmpregneerde doekjes
Het bewijs met betrekking tot het effect van preoperatief wassen met chloorhexidine gluconaat (CHG)-geïmpregneerde doekjes is beperkt en van zeer lage kwaliteit en wordt daarom als onvoldoende beschouwd om een aanbeveling te doen over het preoperatief wassen met CHG-geïmpregneerde doekjes. Hier ligt een kennislacune.
Disclaimer: Dit is een adaptatie van een origineel werk ‘Global guidelines for the prevention of surgical site infection, second edition. Geneva: World Health Organization; 2018. License: CC BY-NC-SA 3.0 IGO.’ (https://www.who.int/publications/i/item/9789241550475). Deze adaptatie is niet uitgevoerd door de WHO. De WHO is niet verantwoordelijk voor de inhoud of nauwkeurigheid van deze adaptatie. De originele uitgave is de bindende en authentieke uitgave.
Onderbouwing
Deze module betreft een adaptatie van de module ‘Preoperative bathing’ van de World Health Organization (WHO)-richtlijn ‘Global guidelines for the prevention of surgical site infection, second edition. 2018’ (WHO, 2018A; WHO, 2018B). Voor een toelichting op de procedure van adapteren wordt verwezen naar de Startpagina en de Bijlage Adapteren.
Postoperatieve wondinfecties (POWI’s) behoren tot de meest voorkomende zorggerelateerde infecties (PREZIES, 2023A; ECDC, 2023). In maart 2023, werd bij 6,9% (prevalentie) van de patiënten die op dat moment in een Nederlands ziekenhuis waren opgenomen een zorggerelateerde infectie vastgesteld; 30% hiervan waren POWI’s (PREZIES, 2023A). In de periode 2017-2021, werd bij 1,9% (cumulatieve incidentie) van de patiënten die in deze periode een operatie ondergingen in een Nederlands ziekenhuis een POWI vastgesteld, variërend van 0.8% voor knieprothese ingrepen tot 16.3% voor open colonchirurgische ingrepen (PREZIES, 2023B).
Preoperatief douchen (of baden) van het lichaam is een algemeen aanvaarde procedure om de microflora van de huid te verminderen. Het is onduidelijk of het gebruik van antimicrobiële zeep bij het douchen leidt tot een lagere incidentie van POWI’s vergeleken met het gebruik van gewone zeep. Daarnaast is onduidelijk wat het effect is van preoperatief wassen (zonder afspoelen) met chloorhexidine gluconaat (CHG) geïmpregneerde doekjes op de incidentie van POWI’s vergeleken met douchen met antimicrobiële zeep.
Disclaimer: Dit is een adaptatie van een origineel werk ‘Global guidelines for the prevention of surgical site infection, second edition. Geneva: World Health Organization; 2018. License: CC BY-NC-SA 3.0 IGO.’ (https://www.who.int/publications/i/item/9789241550475). Deze adaptatie is niet uitgevoerd door de WHO. De WHO is niet verantwoordelijk voor de inhoud of nauwkeurigheid van deze adaptatie. De originele uitgave is de bindende en authentieke uitgave.
- Preoperative bathing with antimicrobial soap1
|
Moderate GRADE |
Preoperative bathing with chlorhexidine gluconate-containing antimicrobial soap likely results in little to no difference in the occurrence of surgical site infections when compared with bathing with plain soap in patients undergoing surgical operations (any type of procedure).
Sources: Byrne, 1992; Earnshaw, 1989; Hayek, 1988; Lynch, 1992; Randall, 1985; Rotter, 1988; Veiga, 2008 |
|
No GRADE |
No evidence was found about the effect of preoperative bathing with antimicrobial soap on surgical site infection-attributable mortality when compared with bathing with plain soap in patients undergoing surgical operations (any type of procedure).
Sources: - |
- Preoperative bathing with (no-rinse) CHG-impregnated cloths1
|
Very low GRADE |
The evidence is very uncertain about the effect of preoperative bathing with (no-rinse) 2% chlorhexidine gluconate-impregnated cloths on the occurrence of surgical site infections when compared with bathing with 4% chlorhexidine gluconate-containing antimicrobial soap in patients undergoing surgical operations (any type of procedure).
Sources: Graling, 2013 |
|
No GRADE |
No evidence was found about the effect of preoperative bathing with (no-rinse) chlorhexidine gluconate-impregnated cloths on surgical site infection-attributable mortality when compared with bathing with antimicrobial soap in patients undergoing surgical operations (any type of procedure).
Sources: - |
Disclaimer: This is an adaptation of an original work “Global guidelines for the prevention of surgical site infection, second edition. Geneva: World Health Organization; 2018. License: CC BY-NC-SA 3.0 IGO.” (https://www.who.int/publications/i/item/9789241550475). This adaptation was not created by WHO. WHO is not responsible for the content or accuracy of this adaptation. The original edition shall be the binding and authentic edition.
1 The conclusions of the literature were formulated in accordance with the standard procedures of the Knowledge Institute of the Federation of Medical Specialists.
Description of studies
- Preoperative bathing with antimicrobial soap
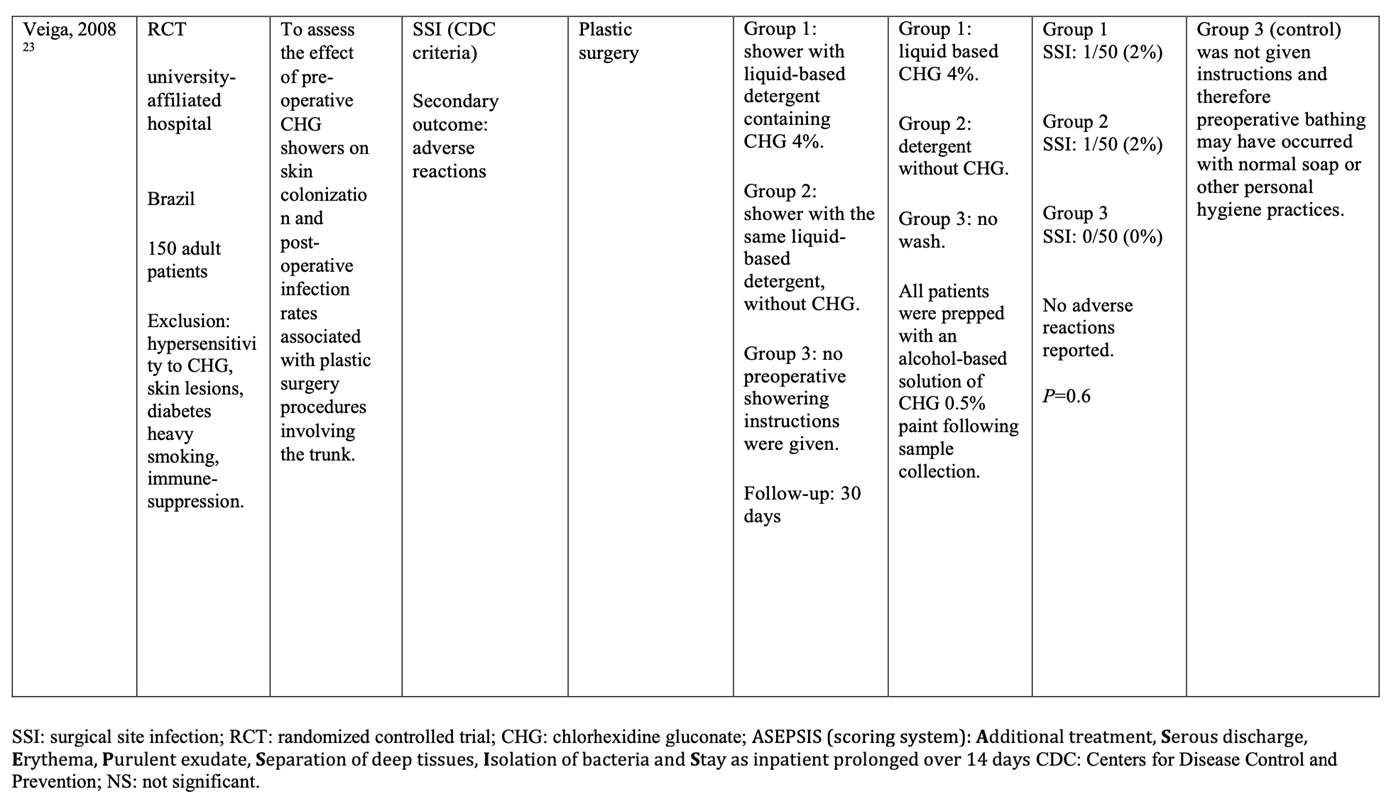
Seven randomized controlled trials (RCTs) (Byrne, 1992; Earnshaw, 1989; Hayek, 1988; Lynch, 1992; Randall, 1985; Rotter, 1988; Veiga, 2008) comparing preoperative bathing with antimicrobial soap and plain soap were identified with surgical site infection (SSI) as an outcome. Included patients were adults undergoing several types of surgical procedures (for example, general, gynecological, orthopedic, urological, vascular reconstructive, plastic, breast cancer and hepatobiliary surgery). Of note, no written instructions were provided to patients in the control group in most studies. This may have potentially resulted in less thorough washing than in the intervention group. All identified studies used chlorhexidine gluconate (CHG) as the antimicrobial soap. No studies were identified that investigated preoperative bathing with antimicrobial soap in children.
- Preoperative bathing with (no-rinse) CHG-impregnated cloths
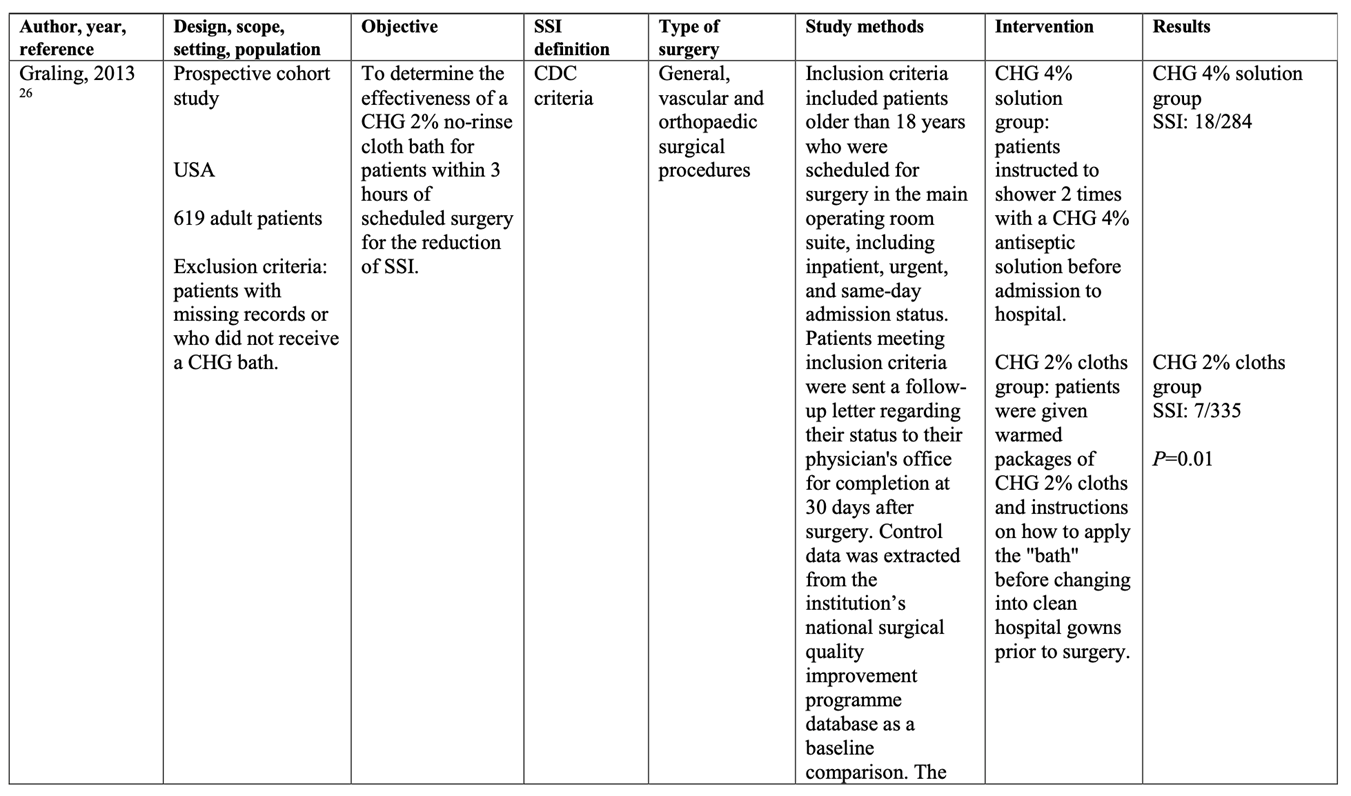
One observational study comparing preoperative bathing with (no-rinse) 2% CHG-impregnated cloths and 4% CHG-containing antimicrobial soap in a population of adult surgical patients undergoing general, vascular and orthopedic procedures was identified with SSI as the outcome (Graling, 2013). No RCTs were found on this topic. No studies were identified that investigated preoperative bathing with (no-rinse) CHG-impregnated cloths in children.
Results
- Preoperative bathing with antimicrobial soap
Meta-analyses of the seven RCTs showed no clinically relevant difference in the incidence of SSIs between bathing with CHG-containing antimicrobial soap (11.0%) and bathing with plain soap (11.8%) (ORpooled 0.92; 95% CI 0.80 to 1.04 / RRpooled 0.93; 95% CI 0.83 to 1.04 / RDpooled -0.007; 95% CI -0.022 to 0.008) (Figure 1; Comparisons) (Byrne, 1992; Earnshaw, 1989; Hayek, 1988; Lynch, 1992; Randall, 1985; Rotter, 1988; Veiga, 2008). SSI-attributable mortality was not reported.
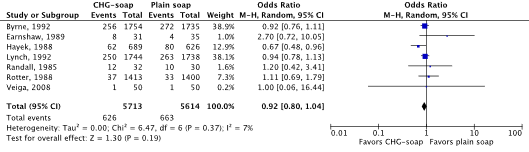
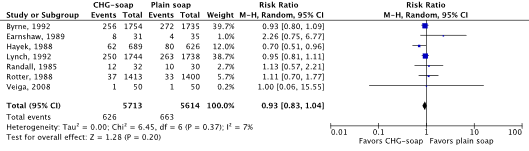
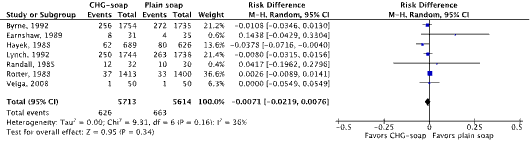
Figure 1. Forest plot of surgical site infections for preoperative bathing with chlorhexidine gluconate (CHG)-containing antimicrobial soap versus bathing with plain soap - randomized controlled trials (pooled odds ratio, risk ratio, and risk difference; random effects model).
- Preoperative bathing with (no-rinse) CHG-impregnated cloths
The observational study comparing bathing with (no-rinse) 2% CHG-impregnated cloths and bathing with 4% CHG-containing antimicrobial soap showed a clinically relevant difference in the incidence of SSIs in favor of (no-rinse) CHG-impregnated cloths (2.1% vs. 6.3%) (OR 0.32; 95% CI 0.13 to 0.77 / RR 0.33; 95% CI 0.14 to 0.78 / RD -0.043; 95% CI -0.075 to -0.010) (Graling, 2013). SSI-attributable mortality was not reported.
Level of evidence of the literature
- Preoperative bathing with antimicrobial soap
For SSIs, the level of evidence, based on seven RCTs, started at high and was downgraded with one level to moderate because of study limitations, including lack of blinding (risk of bias; -1). (GRADE tables).
For SSI-attributable mortality, the level of evidence could not be assessed due to the absence of relevant studies.
- Preoperative bathing with (no-rinse) CHG-impregnated cloths
For SSIs, the level of evidence, based on one observational study, started at low and was downgraded with one level to very low because of study limitations, including drawing the non-exposed cohort from a different source (risk of bias; -1), and the optimal information size was not met (imprecision; -1) (GRADE tables)).
For SSI-attributable mortality, the level of evidence could not be assessed due to the absence of relevant studies.
Disclaimer: This is an adaptation of an original work “Global guidelines for the prevention of surgical site infection, second edition. Geneva: World Health Organization; 2018. License: CC BY-NC-SA 3.0 IGO.” (https://www.who.int/publications/i/item/9789241550475). This adaptation was not created by WHO. WHO is not responsible for the content or accuracy of this adaptation. The original edition shall be the binding and authentic edition.
The World Health Organization (WHO) performed a systematic review of the literature to answer the following (search) questions:
- What is the effect of preoperative bathing with an antimicrobial soap on the incidence of surgical site infections (SSIs) and SSI-attributable mortality1 in surgical patients when compared to bathing with plain soap?
P: Inpatients and outpatients of any age undergoing surgical operations (any type of
procedure)
I: Preoperative bathing with antimicrobial soap
C: Preoperative bathing with plain soap
O: SSI, SSI-attributable mortality
- What is the effect of preoperative bathing with (no-rinse) chlorhexidine gluconate (CHG)-impregnated cloths on the incidence of SSIs and SSI-attributable mortality1 in surgical patients when compared to bathing with an antimicrobial soap?
P: Inpatients and outpatients of any age undergoing surgical operations (any type of
procedure)
I: Preoperative bathing with (no-rinse) 2% CHG-impregnated cloths
C: Preoperative bathing with antimicrobial soap
O: SSI, SSI-attributable mortality
Relevant outcome measures
The working group considered surgical site infections as a critical outcome and SSI-attributable mortality as an important outcome for decision making.2
The working group defined a 25% relative difference (RR<0.8 or >1.25) in SSI rate and a 5% relative difference (RR<0.95 or >1.05) in SSI-attributable mortality as minimal clinically (patient) important difference.2
Search and select (Methods)
The WHO searched the following databases: Medline (PubMed); Excerpta Medica database (EMBASE); Cumulative Index to Nursing and Allied Health Literature (CINAHL); Cochrane Central Register of Controlled Trials (CENTRAL); and WHO regional medical databases. The time limit for the review was between 1 January 1960 and 15 August 2014. Based on a Cochrane Review on the topic (Webster, 2012), relevant studies published prior to 1990 were included due to the extremely limited number of trials that met the inclusion criteria when using the time limit of 1990, which was usually applied to the systematic reviews performed for the WHO guidelines for the prevention of SSIs. Language was restricted to English, French and Spanish. A comprehensive list of search terms was used, including Medical Subject Headings (MeSH) (Search strategy). The detailed search strategy is available under the "Evidence tabellen" tab.
Two independent WHO-reviewers screened the titles and abstracts of retrieved references for potentially relevant studies. The detailed search strategy is available under the "Evidence tabellen" tab.The full text of all potentially eligible articles was obtained and then reviewed independently by two WHO authors for eligibility based on inclusion criteria. Duplicate studies were excluded. Data were extracted in a predefined evidence table (Evidence tables) and retrieved studies were critically appraised. Quality was assessed using the Cochrane Collaboration tool to assess the risk of bias of randomized controlled trials (RCTs) (Higgins, 2011) and the Newcastle-Ottawa Quality Assessment Scale for cohort studies (Wells, 2014) (Risk of bias tables). Any disagreements were resolved through discussion or after consultation with the senior WHO-author, when necessary.
Meta-analyses of available comparisons were performed using Review Manager version 5.3 as appropriate (Cochrane Collaboration, 2014) (Comparisons). The WHO extracted and pooled odds ratios (OR) with 95% confidence intervals (CI) for each comparison with a random effects model. In addition to the WHO meta-analyses, risk ratios (RR) and risk differences (RD) with 95% CI were extracted and pooled with a random effects model and included in the current literature analysis.3
The WHO used the Grading of Recommendations Assessment, Development and Evaluation (GRADE) methodology (GRADE Pro software) (GRADE Working Group, 2015) to assess the quality of the body of retrieved evidence (GRADE tables).
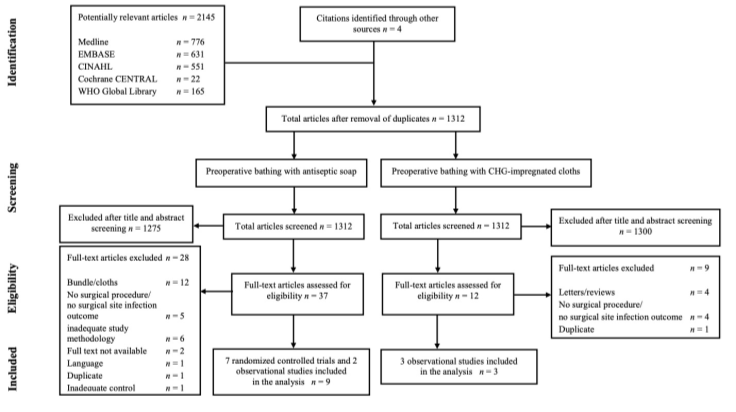
The WHO systematic literature search resulted in 1,312 (non-duplicate) hits. For search question 1, 37 studies were initially selected based on title and abstract screening; after reading the full text, 28 studies were excluded, and nine studies were included in the WHO analysis (Evidence tables - Study selection). The working group decided to exclude two observational studies (Ayliffe, 1983; Leigh, 1983) for search question 1 as RCTs were available. For search question 2, 12 studies were initially selected based on title and abstract screening; after reading the full text, nine studies were excluded, and three studies were included in the WHO analysis (Study selection). The working group judged two of these three studies not relevant for the search question as they evaluated ‘no bathing (non-compliance)’ as the comparator (Johnson, 2010; Johnson, 2013) and excluded them from the current analysis.
Results
Seven RCTs were included in the current analysis of the literature for search question 1 and one observational study for search question 2 (Summary of literature). Important study characteristics and results are summarized in the evidence tables (Evidence tables). The assessment of the risk of bias is summarized in the risk of bias tables (Risk of bias tables).
Disclaimer: This is an adaptation of an original work “Global guidelines for the prevention of surgical site infection, second edition. Geneva: World Health Organization; 2018. License: CC BY-NC-SA 3.0 IGO.” (https://www.who.int/publications/i/item/9789241550475). This adaptation was not created by WHO. WHO is not responsible for the content or accuracy of this adaptation. The original edition shall be the binding and authentic edition.
1 The working group modified the WHO-search question by including all WHO-defined outcomes.
2 The WHO-guideline did not distinguish between crucial and important outcome measures and did not define thresholds for clinical decision making.
3 The WHO-guideline did not report risk ratios and risk differences.
- Abbood HM, Hijazi K, Gould IM. Chlorhexidine Resistance or Cross-Resistance, That Is the Question. Antibiotics (Basel). 2023 Apr 22;12(5):798. doi: 10.3390/antibiotics12050798. PMID: 37237701; PMCID: PMC10215778.
- Anderson DJ, Kaye KS, Chen LF, Schmader KE, Choi Y, Sloane R, Sexton DJ. Clinical and financial outcomes due to methicillin resistant Staphylococcus aureus surgical site infection: a multi-center matched outcomes study. PLoS One. 2009 Dec 15;4(12):e8305. doi: 10.1371/journal.pone.0008305. PMID: 20016850; PMCID: PMC2788700.
- Anderson DJ, Podgorny K, Berríos-Torres SI, Bratzler DW, Dellinger EP, Greene L, Nyquist AC, Saiman L, Yokoe DS, Maragakis LL, Kaye KS. Strategies to prevent surgical site infections in acute care hospitals: 2014 update. Infect Control Hosp Epidemiol. 2014 Jun;35(6):605-27. doi: 10.1086/676022. PMID: 24799638; PMCID: PMC4267723.
- Ayliffe GA, Noy MF, Babb JR, Davies JG, Jackson J. A comparison of pre-operative bathing with chlorhexidine-detergent and non-medicated soap in the prevention of wound infection. J Hosp Infect. 1983 Sep;4(3):237-44. doi: 10.1016/0195-6701(83)90024-5. PMID: 6195236.
- Badia JM, Casey AL, Petrosillo N, Hudson PM, Mitchell SA, Crosby C. Impact of surgical site infection on healthcare costs and patient outcomes: a systematic review in six European countries. J Hosp Infect. 2017 May;96(1):1-15. doi: 10.1016/j.jhin.2017.03.004. Epub 2017 Mar 8. PMID: 28410761.
- Berríos-Torres SI, Umscheid CA, Bratzler DW, Leas B, Stone EC, Kelz RR, Reinke CE, Morgan S, Solomkin JS, Mazuski JE, Dellinger EP, Itani KMF, Berbari EF, Segreti J, Parvizi J, Blanchard J, Allen G, Kluytmans JAJW, Donlan R, Schecter WP; Healthcare Infection Control Practices Advisory Committee. Centers for Disease Control and Prevention Guideline for the Prevention of Surgical Site Infection, 2017. JAMA Surg. 2017 Aug 1;152(8):784-791. doi: 10.1001/jamasurg.2017.0904. Erratum in: JAMA Surg. 2017 Aug 1;152(8):803. PMID: 28467526.
- Bozic KJ, Katz P, Cisternas M, Ono L, Ries MD, Showstack J. Hospital resource utilization for primary and revision total hip arthroplasty. J Bone Joint Surg Am. 2005 Mar;87(3):570-6. doi: 10.2106/JBJS.D.02121. PMID: 15741624.
- Broex EC, van Asselt AD, Bruggeman CA, van Tiel FH. Surgical site infections: how high are the costs? J Hosp Infect. 2009 Jul;72(3):193-201. doi: 10.1016/j.jhin.2009.03.020. Epub 2009 May 31. PMID: 19482375.
- Byrne DJ, Napier, A., Cuschieri,A. Prevention of postoperative wound infection in clean and potentially contaminated surgery. A prospective, randomised, double-blind, placebo-controlled clinical trial. Surg Res Comm. 1992;12:43-52.
- Calderwood MS, Anderson DJ, Bratzler DW, Dellinger EP, Garcia-Houchins S, Maragakis LL, Nyquist AC, Perkins KM, Preas MA, Saiman L, Schaffzin JK, Schweizer M, Yokoe DS, Kaye KS. Strategies to prevent surgical site infections in acute-care hospitals: 2022 Update. Infect Control Hosp Epidemiol. 2023 May;44(5):695-720. doi: 10.1017/ice.2023.67. Epub 2023 May 4. PMID: 37137483.
- Cochrane Collaboration 2014. The Nordic Cochrane Centre TCC. Review Manager (RevMan). Version 5.3. Copenhagen: The Cochrane Collaboration 2014.
- Earnshaw JJ, Berridge DC, Slack RC, Makin GS, Hopkinson BR. Do preoperative chlorhexidine baths reduce the risk of infection after vascular reconstruction? Eur J Vasc Surg. 1989 Aug;3(4):323-6. doi: 10.1016/s0950-821x(89)80068-4. PMID: 2670608.
- Eckmann C, Kramer A, Assadian O, Flessa S, Huebner C, Michnacs K, Muehlendyck C, Podolski KM, Wilke M, Heinlein W, Leaper DJ. Clinical and economic burden of surgical site infections in inpatient care in Germany: A retrospective, cross-sectional analysis from 79 hospitals. PLoS One. 2022 Dec 28;17(12):e0275970. doi: 10.1371/journal.pone.0275970. PMID: 36576894; PMCID: PMC9797083.
- European Centre for Disease Prevention and Control. Point prevalence survey of healthcareassociated infections and antimicrobial use in European acute care hospitals, 2016-2017. Stockholm: ECDC; 2023. (https://www.ecdc.europa.eu/sites/default/files/documents/healthcare-associated--infections-antimicrobial-use-point-prevalence-survey-2016-2017.pdf, accessed 25 August 2023).
- Gantz O, Zagadailov P, Merchant AM. The Cost of Surgical Site Infections after Colorectal Surgery in the United States from 2001 to 2012: A Longitudinal Analysis. Am Surg. 2019 Feb 1;85(2):142-149. PMID: 30819289.
- Gezondheidsraad. Zorgvuldig omgaan met desinfectantia. 2016. (https://zoek.officielebekendmakingen.nl/blg-795009.pdf, accessed 7 September 2023).
- GRADE Working Group. GRADEpro Guideline Development Tool. Summary of findings tables, health technology sssessment and guidelines. GRADE Working Group, Ontario: McMaster University and Evidence Prime Inc.; 2015 (http://www.gradepro.org, accessed 5 May 2016).
- Graling PR, Vasaly FW. Effectiveness of 2% CHG cloth bathing for reducing surgical site infections. AORN J. 2013 May;97(5):547-51. doi: 10.1016/j.aorn.2013.02.009. PMID: 23622827.
- Hayek LJ, Emerson JM. Preoperative whole body disinfection--a controlled clinical study. J Hosp Infect. 1988 Apr;11 Suppl B:15-9. doi: 10.1016/0195-6701(88)90151-x. PMID: 2898499.
- Higgins JP, Altman DG, Gøtzsche PC, Jüni P, Moher D, Oxman AD, Savovic J, Schulz KF, Weeks L, Sterne JA; Cochrane Bias Methods Group; Cochrane Statistical Methods Group. The Cochrane Collaboration's tool for assessing risk of bias in randomised trials. BMJ. 2011 Oct 18;343:d5928. doi: 10.1136/bmj.d5928. PMID: 22008217; PMCID: PMC3196245.
- Hollenbeak CS, Murphy DM, Koenig S, Woodward RS, Dunagan WC, Fraser VJ. The clinical and economic impact of deep chest surgical site infections following coronary artery bypass graft surgery. Chest. 2000 Aug;118(2):397-402. doi: 10.1378/chest.118.2.397. PMID: 10936131.
- Horner C, Mawer D, Wilcox M. Reduced susceptibility to chlorhexidine in staphylococci: is it increasing and does it matter? J Antimicrob Chemother. 2012 Nov;67(11):2547-59. doi: 10.1093/jac/dks284. Epub 2012 Jul 24. PMID: 22833635.
- Johnson AJ, Daley JA, Zywiel MG, Delanois RE, Mont MA. Preoperative chlorhexidine preparation and the incidence of surgical site infections after hip arthroplasty. J Arthroplasty. 2010 Sep;25(6 Suppl):98-102. doi: 10.1016/j.arth.2010.04.012. Epub 2010 May 31. Erratum in: J Arthroplasty. 2012 Apr;27(4):658. PMID: 20570089.
- Johnson AJ, Kapadia BH, Daley JA, Molina CB, Mont MA. Chlorhexidine reduces infections in knee arthroplasty. J Knee Surg. 2013 Jun;26(3):213-8. doi: 10.1055/s-0032-1329232. Epub 2012 Nov 12. PMID: 23288739.
- Kampf G. Biocidal Agents Used for Disinfection Can Enhance Antibiotic Resistance in Gram-Negative Species. Antibiotics (Basel). 2018 Dec 14;7(4):110. doi: 10.3390/antibiotics7040110. PMID: 30558235; PMCID: PMC6316403.
- Kampf G. Adaptive bacterial response to low level chlorhexidine exposure and its implications for hand hygiene. Microb Cell. 2019 Mar 7;6(7):307-320. doi: 10.15698/mic2019.07.683. PMID: 31294043; PMCID: PMC6600115. A
- Kampf G. Antibiotic Resistance Can Be Enhanced in Gram-Positive Species by Some Biocidal Agents Used for Disinfection. Antibiotics (Basel). 2019 Feb 1;8(1):13. doi: 10.3390/antibiotics8010013. PMID: 30717270; PMCID: PMC6466599. B
- Kirkland KB, Briggs JP, Trivette SL, Wilkinson WE, Sexton DJ. The impact of surgical-site infections in the 1990s: attributable mortality, excess length of hospitalization, and extra costs. Infect Control Hosp Epidemiol. 1999 Nov;20(11):725-30. doi: 10.1086/501572. PMID: 10580621.
- Koek MBG, van der Kooi TII, Stigter FCA, de Boer PT, de Gier B, Hopmans TEM, de Greeff SC; Burden of SSI Study Group. Burden of surgical site infections in the Netherlands: cost analyses and disability-adjusted life years. J Hosp Infect. 2019 Nov;103(3):293-302. doi: 10.1016/j.jhin.2019.07.010. Epub 2019 Jul 19. PMID: 31330166.
- Krautheim AB, Jermann TH, Bircher AJ. Chlorhexidine anaphylaxis: case report and review of the literature. Contact Dermatitis. 2004 Mar;50(3):113-6. doi: 10.1111/j.0105-1873.2004.00308.x. PMID: 15153122.
- Leigh DA, Stronge JL, Marriner J, Sedgwick J. Total body bathing with 'Hibiscrub' (chlorhexidine) in surgical patients: a controlled trial. J Hosp Infect. 1983 Sep;4(3):229-35. doi: 10.1016/0195-6701(83)90023-3. PMID: 6195235.
- Lewis SS, Moehring RW, Chen LF, Sexton DJ, Anderson DJ. Assessing the relative burden of hospital-acquired infections in a network of community hospitals. Infect Control Hosp Epidemiol. 2013 Nov;34(11):1229-30. doi: 10.1086/673443. PMID: 24113613; PMCID: PMC3977691.
- Lynch W, Davey PG, Malek M, Byrne DJ, Napier A. Cost-effectiveness analysis of the use of chlorhexidine detergent in preoperative whole-body disinfection in wound infection prophylaxis. J Hosp Infect. 1992 Jul;21(3):179-91. doi: 10.1016/0195-6701(92)90074-v. PMID: 1353510.
- National Institute for Health and Care Excellence. NICE guideline. Surgical site infections: prevention and treatment. 2019 (last update 2020). (https://www.nice.org.uk/guidance/ph36/resources/healthcareassociated-infections-prevention-and-control-pdf-1996300832965), accessed 24 August 2023).
- PREventie van ZIEkenhuisinfecties door Surveillance (PREZIES). Jaarcijfers 2023: alle ziekenhuizen. 2023. (https://www.rivm.nl/documenten/po-jaarcijfers-algemeen, accessed 26 August 2023). A
- PREventie van ZIEkenhuisinfecties door Surveillance (PREZIES). Referentiecijfers 2017-2021: Postoperatieve wondinfecties. RIVM, 2023. (https://www.rivm.nl/documenten/referentiecijfers-powi-2021, accessed 10 October 2023). B
- Purba AKR, Luz CF, Wulandari RR, van der Gun I, Dik JW, Friedrich AW, Postma MJ. The Impacts of Deep Surgical Site Infections on Readmissions, Length of Stay, and Costs: A Matched Case-Control Study Conducted in an Academic Hospital in the Netherlands. Infect Drug Resist. 2020 Sep 30;13:3365-3374. doi: 10.2147/IDR.S264068. PMID: 33061483; PMCID: PMC7533242.
- Randall PE, Ganguli LA, Keaney MG, Marcuson RW. Prevention of wound infection following vasectomy. Br J Urol. 1985 Apr;57(2):227-9. doi: 10.1111/j.1464-410x.1985.tb06430.x. PMID: 3986461.
- Rotter ML. A placebo-controlled trial of the effect of two preoperative baths or showers with chlorhexidine detergent on postoperative wound infection rates. J Hosp Infect. 1988 Aug;12(2):137-8. doi: 10.1016/0195-6701(88)90142-9. PMID: 2905721.
- VandenBergh MF, Kluytmans JA, van Hout BA, Maat AP, Seerden RJ, McDonnel J, Verbrugh HA. Cost-effectiveness of perioperative mupirocin nasal ointment in cardiothoracic surgery. Infect Control Hosp Epidemiol. 1996 Dec;17(12):786-92. doi: 10.1086/647237. PMID: 8985764.
- Veiga DF, Damasceno CA, Veiga-Filho J, Figueiras RG, Vieira RB, Garcia ES, Silva VV, Novo NF, Ferreira LM. Randomized controlled trial of the effectiveness of chlorhexidine showers before elective plastic surgical procedures. Infect Control Hosp Epidemiol. 2009 Jan;30(1):77-9. doi: 10.1086/592980. PMID: 19046051.
- Webster J, Osborne S. Preoperative bathing or showering with skin antiseptics to prevent surgical site infection. Cochrane Database Syst Rev. 2012 Sep 12;(9):CD004985. doi: 10.1002/14651858.CD004985.pub4. Update in: Cochrane Database Syst Rev. 2015;(2):CD004985. PMID: 22972080.
- Wells GA, Shea B, O’Connell D, Peterson J, Welch V, Losos M, Tugwell P. The Newcastle-Ottawa Scale (NOS) for assessing the quality of nonrandomized studies in meta-analyses. Toronto: The Ottawa Hospital Research Institute; 2014 (http://www.ohri.ca/programs/clinical_epidemiology/oxford.asp, accessed 13 May 2016).
- World Health Organization. Guidelines for safe surgery. Geneva: World Health Organization; 2009 (http://apps.who.int/iris/bitstream/10665/44185/1/9789241598552_eng.pdf, accessed 24 August 2023). A
- World Health Organization. WHO guidelines on hand hygiene in health care. Geneva: World Health Organization; 2009. (https://www.who.int/publications/i/item/9789241597906, accessed 6 September 2023). B
- World Health Organization. Global guidelines for the prevention of surgical site infection, second edition. Geneva: World Health Organization; 2018. (https://www.who.int/publications/i/item/global-guidelines-for-the-prevention-of-surgical-site-infection-2nd-ed/, accessed 12 June 2023). A
- World Health Organization. Global Guidelines for the Prevention of Surgical Site Infection. Geneva: World Health Organization; 2018. Web Appendix 2, Summary of a systematic review on preoperative bathing. (https://www.ncbi.nlm.nih.gov/books/NBK536394/, accessed 12 June 2023). B
Evidence tables
1. Preoperative bathing with chlorhexidine gluconate (CHG)-antimicrobial soap versus bathing with plain soap
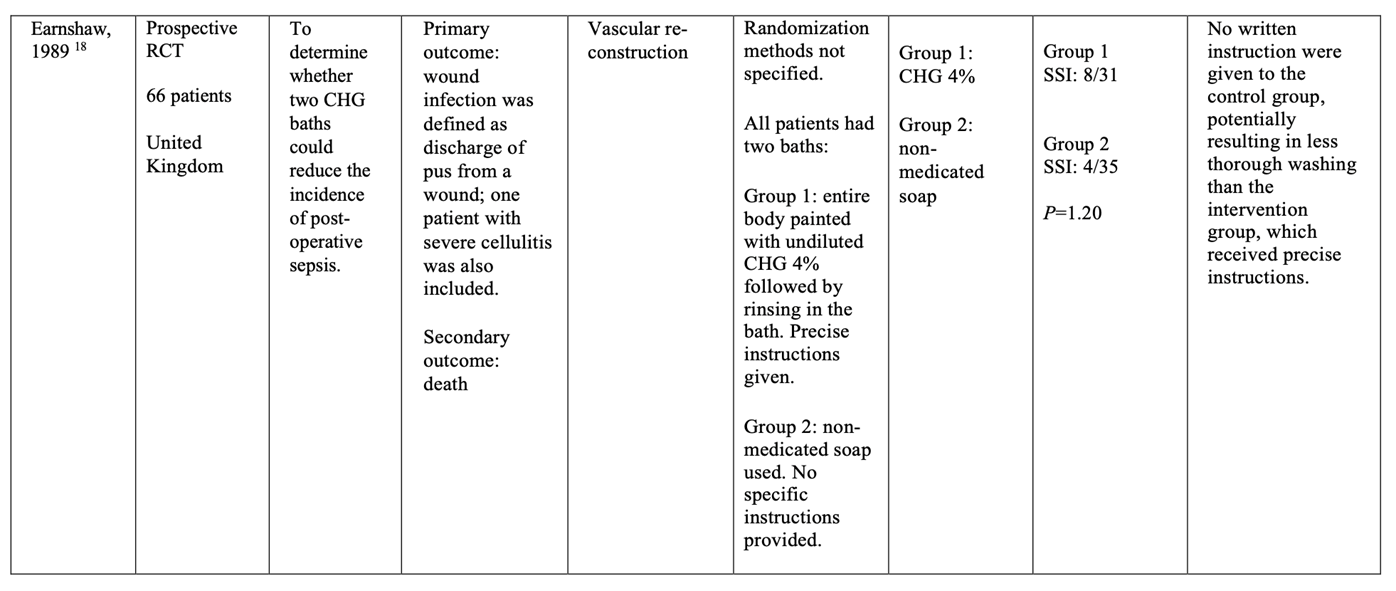
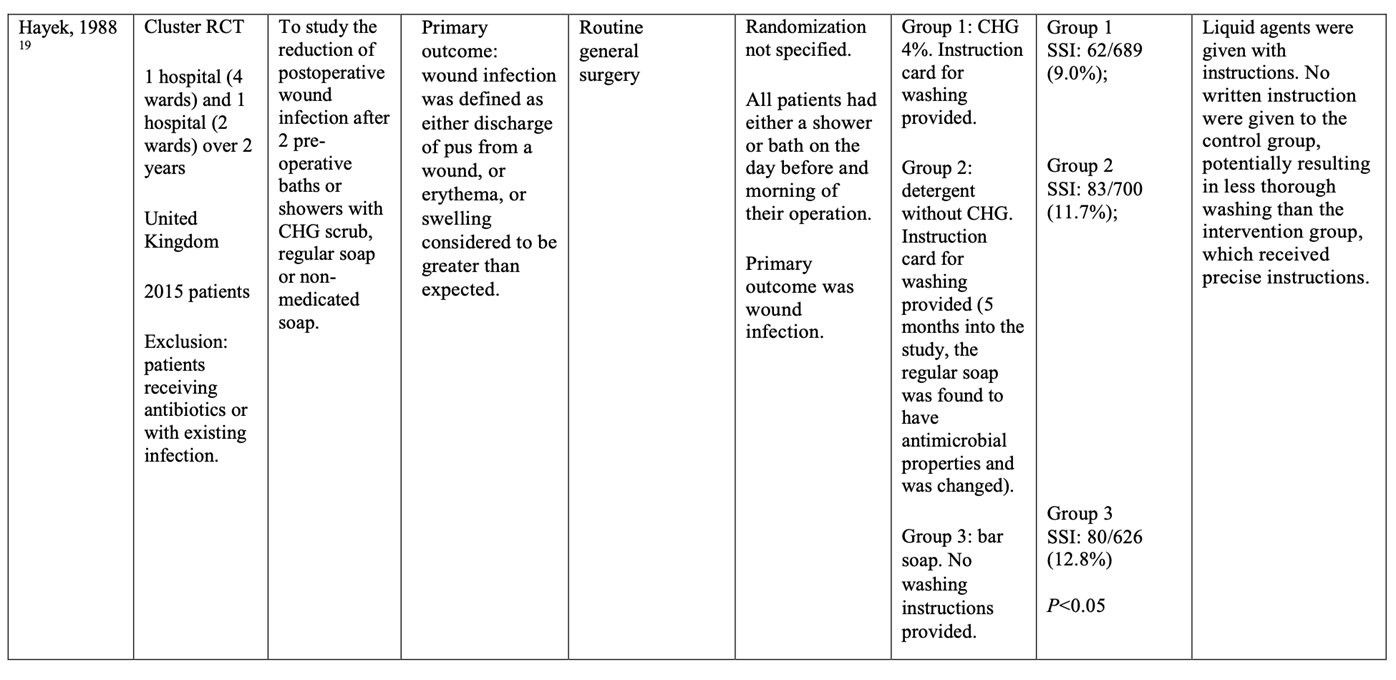
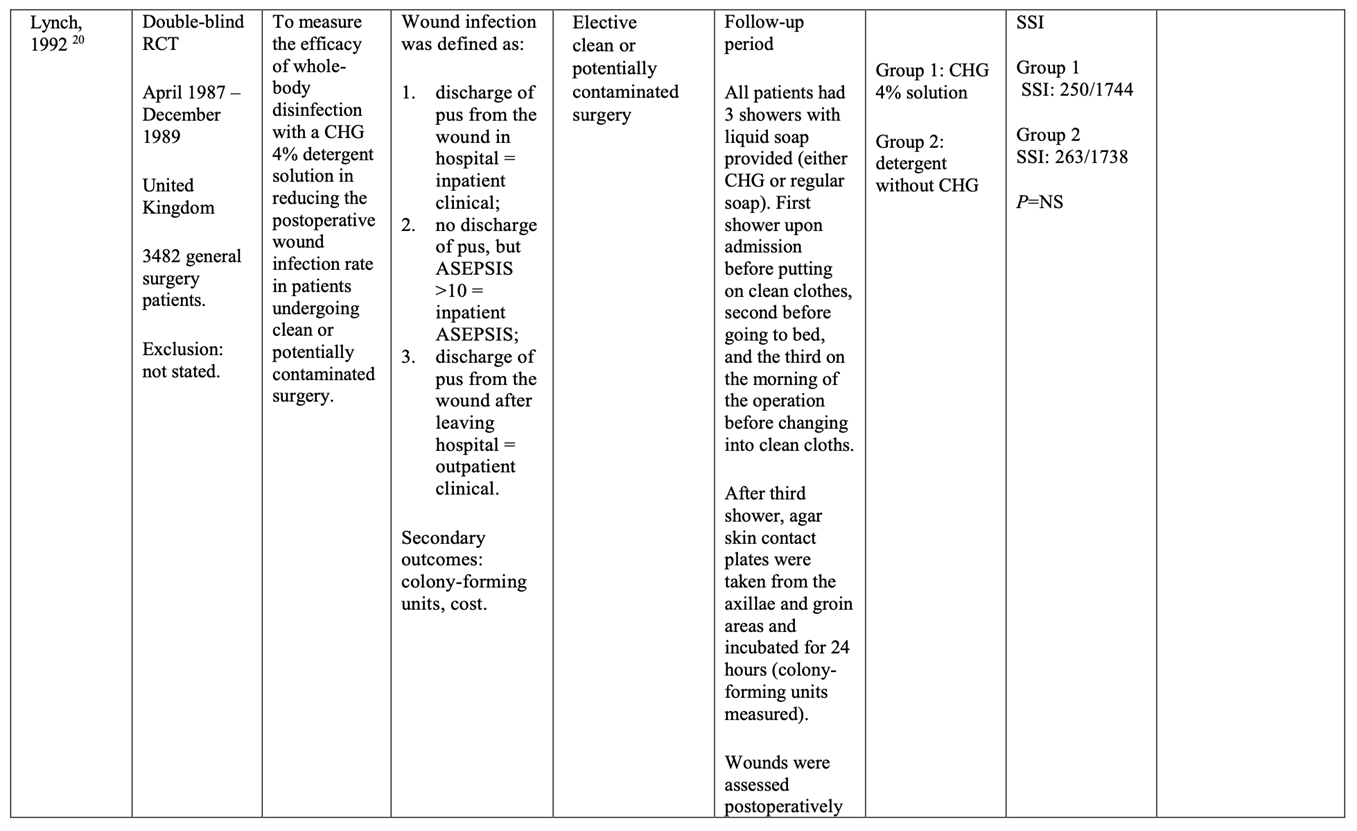
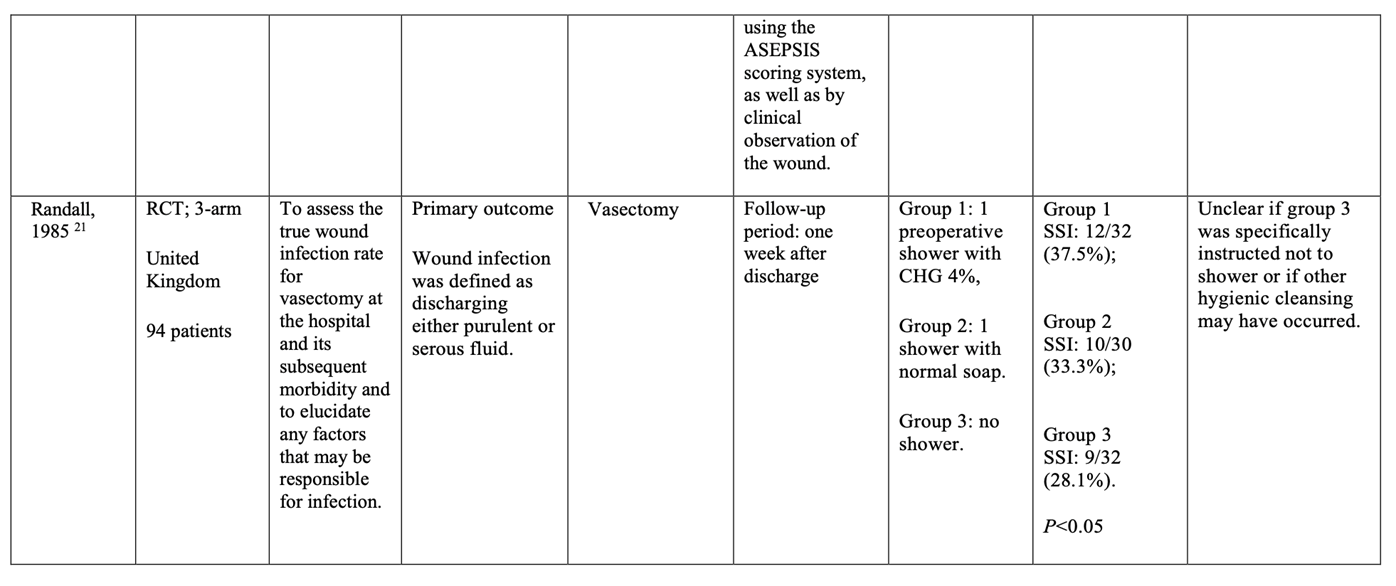
2. Preoperative bathing with (no-rinse) 2% chlorhexidine gluconate (CHG)-impregnated cloths versus bathing with 4% CHG-antimicrobial soap

Disclaimer: This is an adaptation of an original work “Global guidelines for the prevention of surgical site infection, second edition. Geneva: World Health Organization; 2018. License: CC BY-NC-SA 3.0 IGO.” (https://www.who.int/publications/i/item/9789241550475). This adaptation was not created by WHO. WHO is not responsible for the content or accuracy of this adaptation. The original edition shall be the binding and authentic edition.
Risk of bias tables
- Preoperative bathing with chlorhexidine gluconate (CHG)-antimicrobial soap versus bathing with plain soap
Risk of bias in randomized controlled trials (Cochrane Collaboration tool)
|
Author, year |
Sequence generation |
Allocation concealment |
Participants and personnel blinded |
Outcome assessors blinded |
Incomplete outcome data |
Selective outcome reporting |
Other sources of bias |
|
Byrne, 1992 |
Low |
Low |
Low |
Low |
Low |
Low |
Low |
|
Earnshaw, 1989 |
Unclear |
Unclear |
High |
Low |
Low |
Low |
High |
|
Hayek, 1988 |
Unclear |
Unclear |
High |
Unclear |
Unclear |
Low |
High |
|
Lynch, 1992 |
Unclear |
Unclear |
Low |
Low |
Low |
Low |
Unclear |
|
Randall, 1983 |
Low |
Unclear |
High |
Unclear |
Low |
Low |
Low |
|
Rotter, 1988 |
Low |
Low |
Low |
Low |
Low |
Low |
Low |
|
Veiga, 2008 |
Low |
Unclear |
Low |
Low |
Low |
Low |
Low |
- Preoperative bathing with (no-rinse) 2% chlorhexidine gluconate (CHG)-impregnated cloths versus bathing with 4% CHG-antimicrobial soap
Risk of bias in cohort studies (Newcastle Ottawa Quality Assessment Scale)
|
Author, year |
Representativeness of cohort |
Selection of non-exposed cohort |
Ascertainment of exposure |
Demonstration that outcome of interest was not present at start |
Comparability of cohorts |
Assessment of outcome |
Follow-up long enough |
Adequacy of follow-up of cohorts |
|
Graling, 2013 |
B (*) |
B |
A (*) |
A (*) |
- |
B (*) |
A (*) |
B (*) |
*Interpretation: A, B, C and D represent answer options for each of the eight items. Answer options are awarded one star or zero stars. A study can be awarded a maximum of one star for each item, except for ‘Comparibility of cohorts’ that can be awarded a maximum of two stars (multiple answers possible). A high number of stars represents a low risk of bias.
Disclaimer: This is an adaptation of an original work “Global guidelines for the prevention of surgical site infection, second edition. Geneva: World Health Organization; 2018. License: CC BY-NC-SA 3.0 IGO.” (https://www.who.int/publications/i/item/9789241550475). This adaptation was not created by WHO. WHO is not responsible for the content or accuracy of this adaptation. The original edition shall be the binding and authentic edition.
Comparisons
In addition to the odds ratios (OR) reported by the WHO, risk ratios (RR) and risk differences (RD) with 95% confidence intervals (CI) were extracted and pooled with a random effects model and included in the current literature analysis.1
- Preoperative bathing with chlorhexidine gluconate (CHG)-antimicrobial soap versus bathing with plain soap
Forest plots
Disclaimer: This is an adaptation of an original work “Global guidelines for the prevention of surgical site infection, second edition. Geneva: World Health Organization; 2018. License: CC BY-NC-SA 3.0 IGO.” (https://www.who.int/publications/i/item/9789241550475). This adaptation was not created by WHO. WHO is not responsible for the content or accuracy of this adaptation. The original edition shall be the binding and authentic edition.
1 The WHO- guideline did not report risk ratios and risk differences.
GRADE tables
- Preoperative bathing with chlorhexidine gluconate (CHG)-antimicrobial soap versus bathing with plain soap
|
Outcome |
Quality assessment |
Number of patients |
Effect1 |
Quality |
||||||||
|
Number of studies |
Study design |
Risk of bias |
Inconsistency |
Indirectness |
Imprecision |
Other considerations |
CHG-antimicrobial soap |
Plain soap |
Relative (95% CI) |
Absolute (95% CI) |
|
|
|
SSI |
7 |
RCTs |
Seriousa |
Not serious |
Not serious |
Not serious |
None |
626/5,713 (11.0%) |
663/5,614 (11.8%) |
ORpooled 0.92 (0.80 to 1.04)
RRpooled 0.93 (0.83 to 1.04) |
RDpooled -0.007 (-0.022 to 0.008) |
⨁⨁⨁◯ MODERATE
|
|
SSI-attributable mortality |
0 |
Not applicable |
Not applicable |
Not applicable |
Not applicable |
Not applicable |
Not applicable |
Not applicable |
Not applicable |
Not applicable |
Not applicable |
No GRADE |
CHG=chlorhexidine gluconate; CI=confidence interval; OR=odds ratio; RCT=randomized controlled trial; RR=risk ratio; RRR=relative risk reduction; SSI=surgical site infection
a Risk of performance bias (lack of blinding).
b Risk of selection bias (non-exposed cohort drawn from different source).
c Optimal information size is met but CI overlaps no effect and fails to exclude important harm (RRR of 25%).
- Preoperative bathing with (no-rinse) 2% chlorhexidine gluconate (CHG)-impregnated cloths versus bathing with 4% CHG-antimicrobial soap
|
Outcome |
Quality assessment |
Number of patients |
Effect1 |
Quality |
||||||||
|
Number of studies |
Study design |
Risk of bias |
Inconsistency |
Indirectness |
Imprecision |
Other considerations |
CHG-impregnated cloths |
CHG antimicrobial soap |
Relative (95% CI) |
Absolute (95% CI) |
||
|
Surgical site infection (SSI) |
1 |
Observational study |
Not serious |
Not serious |
Not serious |
Seriousa |
None |
7/335 (2.1%)2 |
18/284 (6.3%)2 |
OR 0.32 (0.13 to 0.77)
RR 0.33 (0.14 to 0.78) |
RD -0.043 (-0.075 to -0.0100) |
⨁◯◯◯ VERY LOW
|
|
SSI-attributable mortality |
0 |
Not applicable |
Not applicable |
Not applicable |
Not applicable |
Not applicable |
Not applicable |
Not applicable |
Not applicable |
Not applicable |
Not applicable |
No GRADE |
CHG=chlorhexidine gluconate; CI=confidence interval; OR=odds ratio; RR=risk ratio; SSI=surgical site infection
a Optimal information size not met.
Disclaimer: This is an adaptation of an original work “Global guidelines for the prevention of surgical site infection, second edition. Geneva: World Health Organization; 2018. License: CC BY-NC-SA 3.0 IGO.” (https://www.who.int/publications/i/item/9789241550475). This adaptation was not created by WHO. WHO is not responsible for the content or accuracy of this adaptation. The original edition shall be the binding and authentic edition.
1 In addition to the odds ratios (OR) reported by the WHO, risk ratios (RR) and risk differences (RD) with 95% confidence intervals (CI) were extracted and pooled with a random effects model.
2 Correction to WHO-guideline, webappendix 2.
Study selection
Flow chart of the study selection
Disclaimer: This is an adaptation of an original work “Global guidelines for the prevention of surgical site infection, second edition. Geneva: World Health Organization; 2018. License: CC BY-NC-SA 3.0 IGO.” (https://www.who.int/publications/i/item/9789241550475). This adaptation was not created by WHO. WHO is not responsible for the content or accuracy of this adaptation. The original edition shall be the binding and authentic edition.
Search strategy
Medline (via PubMed)
("surgical wound infection"[Mesh] OR surgical site infection* [TIAB] OR "SSI" OR "SSIs" OR surgical wound infection* [TIAB] OR surgical infection*[TIAB] OR post- operative wound infection* [TIAB] OR postoperative wound infection* [TIAB] OR wound infection*[TIAB]) OR (("preoperative care"[Mesh] OR "preoperative care" OR "pre-operative care" OR "perioperative care"[Mesh] OR "perioperative care" OR "peri- operative care" OR perioperative OR intraoperative OR "perioperative period"[Mesh] OR "intraoperative period"[Mesh]) AND ("infection"[Mesh] OR infection [TIAB])) AND ("skin preparation" [TIAB] OR "skin preparations" [TIAB] OR skin prep [TIAB] OR "baths"[Mesh] OR bath*[TIAB] OR cleaning OR cleansing)
EMBASE
('surgical wound infection' OR 'surgical wound
infection' OR surgical AND site AND infection* OR 'ssi' OR 'ssis' OR surgical AND ('wound') AND infection* OR surgical AND infection* OR 'post operative' AND (wound) AND infection* OR postoperative AND ('wound') AND infection* OR 'wound' OR wound AND infection* OR ('preoperative care' OR 'pre-operative care' OR' perioperative care' OR 'perioperative care' OR 'peri-operative
care' OR perioperative OR intraoperative OR 'perioperative period' OR 'perioperative period' OR 'intraoperative period' AND ('infection')) AND ('skin preparation' OR 'skin preparations' OR skin AND prep OR bath*) AND [1960-2014]/py
CINAHL
(‘surgical wound infection'/exp OR 'surgical wound infection’ OR surgical AND site AND infection* OR 'ssi' OR 'ssis' OR surgical AND ('wound'/exp OR wound) AND infection*) OR (surgical AND infection*) OR ('post operative' AND ('wound'/exp OR wound) AND infection*) OR (postoperative AND ('wound'/exp OR wound) AND infection*) OR ('wound'/exp OR wound AND infection*) OR ('preoperative care'/exp OR 'preoperative care' OR 'pre-operative care' OR'perioperative care'/exp OR 'perioperative care' OR 'peri-operative care' OR perioperative OR intraoperative OR 'perioperative period'/exp OR 'perioperative period' OR 'intraoperative period'/exp OR 'intraoperative period' AND ('infection' OR 'infection'/exp OR infection)) AND ('skin preparation' OR 'skin preparations' OR 'skin'/exp OR (skin AND prep) OR 'baths'/exp OR 'baths' OR bath*)
Cochrane CENTRAL
((ssi) OR (surgical site infection) OR (surgical site infections) OR (wound infection) OR (wound infections) OR (postoperative wound infection)) AND bathing
WHO Global Health Library
((ssi) OR (surgical site infection) OR (surgical site infections) OR (wound infection) OR (wound infections) OR (postoperative wound infection)) AND (bathing OR bath OR shower)
ti: title; ab: abstract.
Beoordelingsdatum en geldigheid
Publicatiedatum : 17-12-2024
Beoordeeld op geldigheid : 01-12-2024
Algemene gegevens
De richtlijnontwikkeling is ondersteund door het Kennisinstituut van de Federatie Medisch Specialisten. De SRI-modules zijn gefinancierd door het ministerie van VWS (Ministerie van Volksgezondheid, Welzijn en Sport). De financier heeft geen enkele invloed gehad op de inhoud van de richtlijn.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijnmodules 2 tot 16 is in 2020 op initiatief van de NVvH een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen (zie hiervoor de Samenstelling van de werkgroep) die betrokken zijn bij de zorg voor preventie van postoperatieve wondinfecties. Daarnaast is in 2022 op initiatief van het Samenwerkingsverband Richtlijnen Infectiepreventie (SRI) een separate multidisciplinaire werkgroep samengesteld voor de herziening van de WIP-richtlijn over postoperatieve wondinfecties: module 17-22. De ontwikkelde modules van beide werkgroepen zijn in deze richtlijn samengevoegd.
Werkgroep
- Mw. prof. dr. M.A. (Marja) Boermeester, Nederlandse Vereniging voor Heelkunde (NVvH), voorzitter
- Mw. M. (Marloes) van de Biezen - Brinkman, Vereniging voor Hygiëne & Infectiepreventie in de Gezondheidszorg (VHIG)
- Dhr. dr. M. (Michel) Cromheecke, Nederlandse Vereniging voor Plastische Chirurgie (NVPC)
Dhr. dr. J.H.M. (Jon) Goosen, Nederlandse Orthopaedische Vereniging (NOV) - Dhr. dr. N.G. (Nico) Hartwig, Nederlandse Vereniging voor Kindergeneeskunde (NVK)
- Mw. G.M. (Gini) van der Heijden, Verpleegkundigen & Verzorgenden Nederland (V&VN)
- Mw. MSc. E.A. (Elise) van den Helder, Verpleegkundigen & Verzorgenden Nederland (V&VN)
- Dhr. dr. R.R. (Rogier) Jansen, Nederlandse Vereniging voor Medische Microbiologie (NVMM)
- Mw. dr. E (Etelka) Moll, Nederlandse Vereniging voor Obstetrie en Gynaecologie (NVOG)
- Mw. dr. M.G.H.C. (Marieke) Reinders, Nederlandse Vereniging voor Dermatologie en Venereologie (NVDV)
- Dhr. R.R. (Roald) Schaad, Nederlandse Vereniging voor Anesthesiologie (NVA)
- Mw. drs. K. (Klaartje) Spijkers, Patiëntenfederatie Nederland (PFNL)
- Mw. K.J. (Klaske) Vliegenthart-Jongbloed, Nederlandse Internisten Vereniging (NIV), Nederlandse Vereniging van Internist-Infectiologen (NVII)
Met ondersteuning van
- Mw. dr. H. (Haitske) Graveland, senior adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- Mw. dr. M.F.Q. (Marjolein) Kluijtmans-van den Bergh, senior adviseur, Kennisinstituut van de Federatie Medisch Specialisten
Belangenverklaringen
De Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of zij in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoek financiering) of indirecte belangen (persoonlijke relaties, reputatiemanagement) hebben gehad. Gedurende de ontwikkeling of herziening van een module worden wijzigingen in belangen aan de voorzitter doorgegeven. De belangenverklaring wordt opnieuw bevestigd tijdens de commentaarfase.
Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van de Federatie Medisch Specialisten.
Werkgroep SRI - Module 17-22
|
Werkgroeplid |
Functie |
Nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
Mevr. prof. dr. M.A. Boermeester |
Chirurg |
* Medisch Ethische Commissie, Amsterdam UMC, locatie AMC * Antibiotica Commissie, Amsterdam UMC |
Persoonlijke financiële belangen Hieronder staan de beroepsmatige relaties met bedrijfsleven vermeld waarbij eventuele financiële belangen via de AMC Research B.V. lopen, dus institutionele en geen persoonlijke gelden zijn: Skillslab instructeur en/of spreker (consultant) voor KCI/3M, Smith&Nephew, Johnson&Johnson, Gore, BD/Bard, TELABio, GDM, Medtronic, Molnlycke.
Persoonlijke relaties Geen.
Extern gefinancierd onderzoek Institutionele grants van KCI/3M, Johnson&Johnson en New Compliance.
Intellectuele belangen en reputatie Ik maak me sterk voor een 100% evidence-based benadering van maken van aanbevelingen, volledig transparant en reproduceerbaar. Dat is mijn enige belang in deze, geen persoonlijk gewin.
Overige belangen Geen.
|
Geen restricties. |
|
Dhr. R.R. Schaad |
Anesthesioloog |
Geen |
Geen |
Geen restricties. |
|
Dhr. dr. J.H.M. Goosen |
Orthopedisch Chirurg |
Inhoudelijke presentaties voor Smith&Nephew en Zimmer Biomet. Deze worden vergoed per uur |
Geen |
Geen restricties. |
|
Dhr. dr. N. Hartwig |
Kinderarts-infectioloog |
Freelance: Medisch adviseur Veduma Medisch Advies te Zaltbommel. Betaald per uitgebracht advies
Lid-beroepsgenoten Regionaal Tuchtcollege te Amsterdam Betaald per zitting
Commissies: Commissie-lid: commissie Vaccinaties van de Gezondheidsraad Commissie-lid: commissie Vaccinaties voor werknemers van de Gezondheidsraad Commissie-lid: commissie Vaccinaties COVID-19 van de Gezondheidsraad Betaald: volgens vaccatie-regeling |
Geen |
Geen restricties. |
|
Dhr. Dr. R. Jansen |
Arts Microbioloog |
Geen |
Geen |
Geen restricties. |
|
Mevr. dr. M. Reinders |
Dermatoloog |
Geen |
Geen |
Geen restricties. |
|
Mevr. E. van de Helder-Vreugdenhil, MSc. |
Verpleegkundig specialist Wondzorg |
Geen |
Geen |
Geen restricties. |
|
Mevr. M. van de Biezen-Brinkman |
Deskundige infectiepreventie |
Geen |
Geen |
Geen restricties. |
|
Mevr. dr. K. Vliegenthart |
Internist-infectioloog |
Onbetaald: Commissie Kwaliteit voor de NVII, comissielid ter beoordeling van richtlijnen en ondersteunen van kwaliteitsinitiatieven, tevens notulist Internationaal co-assistenten begeleider (Haydom Lutheran Hospital) Minor Global Health, begeleider voor Tanzania (Erasmus MC) Medisch Team, lid, World Servants |
Geen |
Geen restricties. |
|
Mevr. dr. E. Moll |
Gynacoloog-perinatoloog |
MOET cursus docent, onbetaald, wel onkostenvergoeding SAVER cursus docent, onbetaald, wel onkostenvergoeding Lid van werkgroep NVOG, Gynaecoloog en Recht. Vanuit die functie schrijven van expertiserapporten, betaald. |
Geen |
Geen restricties. |
|
Dhr. dr. M. Cromheecke |
Plastisch chirurg |
Geen |
Geen |
Geen restricties. |
|
Mevr. G. v.d. Heijden, MSc. |
Verpleegkundig specialist (wondzorg en vaatchirurgie) |
Geen |
Geen |
Geen restricties. |
|
Mevr. K. Spijkers |
Adviseur Patiëntfederatie Nederland |
Voorzitter Ervaringsraad SKILZ (afgevaardigd Patientenfederatie). Bestuurslid Stichting Revalidatie Impact (afgevaardigd Patientenfederatie). |
Geen |
Geen restricties. |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door uitnodigen van de Patiëntenfederatie Nederland voor de invitational conference. De verkregen input is meegenomen bij het opstellen van de uitgangsvragen, de keuze voor de uitkomstmaten en bij het opstellen van de overwegingen. De conceptmodules zijn tevens voor commentaar voorgelegd aan de Patiëntenfederatie Nederland en de eventueel aangeleverde commentaren zijn bekeken en verwerkt. Voor de modules 17-22 was de patiëntfederatie vertegenwoordigd in de werkgroep.
Wkkgz & Kwalitatieve raming van mogelijke substantiële financiële gevolgen
Kwalitatieve raming van mogelijke financiële gevolgen in het kader van de Wkkgz
Bij de richtlijn is conform de Wet kwaliteit, klachten en geschillen zorg (Wkkgz) een kwalitatieve raming uitgevoerd of de aanbevelingen mogelijk leiden tot substantiële financiële gevolgen. Bij het uitvoeren van deze beoordeling zijn richtlijnmodules op verschillende domeinen getoetst (zie het stroomschema op de Richtlijnendatabase).
Uit de kwalitatieve raming blijkt dat er waarschijnlijk geen substantiële financiële gevolgen zijn.
Voor module 8 (Negatieve druktherapie) geldt dat uit de toetsing volgt dat de aanbeveling(en) breed toepasbaar zijn (5.000 - 40.000 patiënten). Tevens volgt uit de toetsing dat het geen nieuwe manier van zorgverlening of andere organisatie van zorgverlening betreft. Er worden daarom geen substantiële financiële gevolgen verwacht.
Voor de overige modules en aanbevelingen geldt dat uit de toetsing volgt dat de aanbeveling(en) breed toepasbaar zijn (>40.000 patiënten). Tevens volgt uit de toetsing dat het overgrote deel (±90%) van de zorgaanbieders en zorgverleners al aan de norm voldoet en het geen nieuwe manier van zorgverlening of andere organisatie van zorgverlening betreft. Ook wordt geen toename in het aantal in te zetten voltijdsequivalenten aan zorgverleners verwacht of een wijziging in het opleidingsniveau van zorgpersoneel. Er worden daarom geen substantiële financiële gevolgen verwacht.
Methode ontwikkeling
Evidence based
Werkwijze
AGREE
Deze richtlijnmodule is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010).
Knelpuntenanalyse en uitgangsvragen
Tijdens de voorbereidende fase inventariseerde de werkgroepen de knelpunten in de zorg voor patiënten die chirurgie ondergaan. Tevens zijn er knelpunten aangedragen door middel van een invitational conference. De verslagen hiervan zijn opgenomen onder aanverwante producten.
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de werkgroep concept-uitgangsvragen opgesteld en definitief vastgesteld.
Uitkomstmaten
Na het opstellen van de zoekvraag behorende bij de uitgangsvraag inventariseerde de werkgroep welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. Hierbij werd een maximum van acht uitkomstmaten gehanteerd. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang bij de besluitvorming rondom aanbevelingen, als cruciaal (kritiek voor de besluitvorming), belangrijk (maar niet cruciaal) en onbelangrijk. Tevens definieerde de werkgroep tenminste voor de cruciale uitkomstmaten welke verschillen zij klinisch (patiënt) relevant vonden.
Methode literatuursamenvatting
Een uitgebreide beschrijving van de strategie voor zoeken en selecteren van literatuur is te vinden onder ‘Zoeken en selecteren’ onder Onderbouwing. Indien mogelijk werd de data uit verschillende studies gepoold in een random-effects model. De beoordeling van de kracht van het wetenschappelijke bewijs wordt hieronder toegelicht.
Beoordelen van de kracht van het wetenschappelijke bewijs
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/). De basisprincipes van de GRADE-methodiek zijn: het benoemen en prioriteren van de klinisch (patiënt) relevante uitkomstmaten, een systematische review per uitkomstmaat, en een beoordeling van de bewijskracht per uitkomstmaat op basis van de acht GRADE-domeinen (domeinen voor downgraden: risk of bias, inconsistentie, indirectheid, imprecisie, en publicatiebias; domeinen voor upgraden: dosis-effect relatie, groot effect, en residuele plausibele confounding).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, redelijk, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie, in het bijzonder de mate van zekerheid dat de literatuurconclusie de aanbeveling adequaat ondersteunt (Schünemann, 2013; Hultcrantz, 2017).
|
GRADE |
Definitie |
|
Hoog |
|
|
Redelijk |
|
|
Laag |
|
|
Zeer laag |
|
Bij het beoordelen (graderen) van de kracht van het wetenschappelijk bewijs in richtlijnen volgens de GRADE-methodiek spelen grenzen voor klinische besluitvorming een belangrijke rol (Hultcrantz, 2017). Dit zijn de grenzen die bij overschrijding aanleiding zouden geven tot een aanpassing van de aanbeveling. Om de grenzen voor klinische besluitvorming te bepalen moeten alle relevante uitkomstmaten en overwegingen worden meegewogen. De grenzen voor klinische besluitvorming zijn daarmee niet één op één vergelijkbaar met het minimaal klinisch relevant verschil (Minimal Clinically Important Difference, MCID). Met name in situaties waarin een interventie geen belangrijke nadelen heeft en de kosten relatief laag zijn, kan de grens voor klinische besluitvorming met betrekking tot de effectiviteit van de interventie bij een lagere waarde (dichter bij het nuleffect) liggen dan de MCID (Hultcrantz, 2017).
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk en worden meegewogen, zoals aanvullende argumenten uit bijvoorbeeld de biomechanica of fysiologie, waarden en voorkeuren van patiënten, kosten (middelenbeslag), aanvaardbaarheid, haalbaarheid en implementatie. Deze aspecten zijn systematisch vermeld en beoordeeld (gewogen) onder het kopje ‘Overwegingen’ en kunnen (mede) gebaseerd zijn op expert opinion. Hierbij is gebruik gemaakt van een gestructureerd format gebaseerd op het evidence-to-decision framework van de internationale GRADE Working Group (Alonso-Coello, 2016a; Alonso-Coello 2016b). Dit evidence-to-decision framework is een integraal onderdeel van de GRADE methodiek.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen, en een weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk (Agoritsas, 2017; Neumann, 2016). De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen. De werkgroep heeft bij elke aanbeveling opgenomen hoe zij tot de richting en sterkte van de aanbeveling zijn gekomen.
In de GRADE-methodiek wordt onderscheid gemaakt tussen sterke en zwakke (of conditionele) aanbevelingen. De sterkte van een aanbeveling verwijst naar de mate van zekerheid dat de voordelen van de interventie opwegen tegen de nadelen (of vice versa), gezien over het hele spectrum van patiënten waarvoor de aanbeveling is bedoeld. De sterkte van een aanbeveling heeft duidelijke implicaties voor patiënten, behandelaars en beleidsmakers (zie onderstaande tabel). Een aanbeveling is geen dictaat, zelfs een sterke aanbeveling gebaseerd op bewijs van hoge kwaliteit (GRADE gradering HOOG) zal niet altijd van toepassing zijn, onder alle mogelijke omstandigheden en voor elke individuele patiënt.
|
Implicaties van sterke en zwakke aanbevelingen voor verschillende richtlijngebruikers |
||
|
|
Sterke aanbeveling |
Zwakke (conditionele) aanbeveling |
|
Voor patiënten |
De meeste patiënten zouden de aanbevolen interventie of aanpak kiezen en slechts een klein aantal niet. |
Een aanzienlijk deel van de patiënten zouden de aanbevolen interventie of aanpak kiezen, maar veel patiënten ook niet. |
|
Voor behandelaars |
De meeste patiënten zouden de aanbevolen interventie of aanpak moeten ontvangen. |
Er zijn meerdere geschikte interventies of aanpakken. De patiënt moet worden ondersteund bij de keuze voor de interventie of aanpak die het beste aansluit bij zijn of haar waarden en voorkeuren. |
|
Voor beleidsmakers |
De aanbevolen interventie of aanpak kan worden gezien als standaardbeleid. |
Beleidsbepaling vereist uitvoerige discussie met betrokkenheid van veel stakeholders. Er is een grotere kans op lokale beleidsverschillen. |
Organisatie van zorg
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijnmodule is expliciet aandacht geweest voor de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, mankracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van deze specifieke uitgangsvraag zijn genoemd bij de overwegingen. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden behandeld in de module Organisatie van zorg.
Commentaar- en autorisatiefase
De conceptrichtlijnmodule werd aan de betrokken (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd ter commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijnmodule aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijnmodule werd aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd.
Adaptatie
Een aantal modules van deze richtlijn betreft een adaptatie van modules van de World Health Organization (WHO)-richtlijn ‘Global guidelines for the prevention of surgical site infection’ (WHO, 2018), te weten:
- Module Normothermie
- Module Immunosuppressive middelen
- Module Glykemische controle
- Module Antimicrobiële afdichtingsmiddelen
- Module Wondbeschermers bij laparotomie
- Module Preoperatief douchen
- Module Preoperatief verwijderen van haar
- Module Chirurgische handschoenen: Vervangen en type handschoenen
- Module Afdekmaterialen en operatiejassen
Methode
- Uitgangsvragen zijn opgesteld in overeenstemming met de standaardprocedures van het Kennisinstituut van de Federatie Medisch Specialisten.
- De inleiding van iedere module betreft een korte uiteenzetting van het knelpunt, waarbij eventuele onduidelijkheid en praktijkvariatie voor de Nederlandse setting wordt beschreven.
- Het literatuuronderzoek is overgenomen uit de WHO-richtlijn. Afhankelijk van de beoordeling van de actualiteit van de richtlijn is een update van het literatuuronderzoek uitgevoerd.
- De samenvatting van de literatuur is overgenomen van de WHO-richtlijn, waarbij door de werkgroep onderscheid is gemaakt tussen ‘cruciale’ en ‘belangrijke’ uitkomsten. Daarnaast zijn door de werkgroep grenzen voor klinische besluitvorming gedefinieerd in overeenstemming met de standaardprocedures van het Kennisinstituut van de Federatie Medisch Specialisten, en is de interpretatie van de bevindingen primair gebaseerd op klinische relevantie van het gevonden effect, niet op statistische significantie. In de meta-analyses zijn naast odds-ratio’s ook relatief risico’s en risicoverschillen gerapporteerd.
- De beoordeling van de mate van bewijskracht is overgnomen van de WHO-richtlijn, waarbij de beoordeling is gecontroleerd op consistentie met de standaardprocedures van het Kennisinstituut van de Federatie Medisch Specialisten (GRADE-methode; http://www.gradeworkinggroup.org/). Eventueel door de WHO gerapporteerde bewijskracht voor observationele studies is niet overgenomen indien ook gerandomiseerde gecontroleerde studies beschikbaar waren.
- De conclusies van de literatuuranalyse zijn geformuleerd in overeenstemming met de standaardprocedures van het Kennisinstituut van de Federatie Medisch Specialisten.
- In de overwegingen heeft de werkgroep voor iedere aanbeveling het bewijs waarop de aanbeveling is gebaseerd en de aanvaardbaarheid en toepasbaarheid van de aanbeveling voor de Nederlandse klinische praktijk beoordeeld. Op basis van deze beoordeling is door de werkgroep besloten welke aanbevelingen ongewijzigd zijn overgenomen, welke aanbevelingen niet zijn overgenomen, en welke aanbevelingen (mits in overeenstemming met het bewijs) zijn aangepast naar de Nederlandse context. ‘De novo’ aanbevelingen zijn gedaan in situaties waarin de werkgroep van mening was dat een aanbeveling nodig was, maar deze niet als zodanig in de WHO-richtlijn was opgenomen. Voor elke aanbeveling is vermeld hoe deze tot stand is gekomen, te weten: ‘WHO’, ‘aangepast van WHO’ of ‘de novo’.
Voor een verdere toelichting op de procedure van adapteren wordt verwezen naar de Bijlage Adapteren.
Literatuur
Agoritsas T, Merglen A, Heen AF, Kristiansen A, Neumann I, Brito JP, Brignardello-Petersen R, Alexander PE, Rind DM, Vandvik PO, Guyatt GH. UpToDate adherence to GRADE criteria for strong recommendations: an analytical survey. BMJ Open. 2017 Nov 16;7(11):e018593. doi: 10.1136/bmjopen-2017-018593. PubMed PMID: 29150475; PubMed Central PMCID: PMC5701989.
Alonso-Coello P, Schünemann HJ, Moberg J, Brignardello-Petersen R, Akl EA, Davoli M, Treweek S, Mustafa RA, Rada G, Rosenbaum S, Morelli A, Guyatt GH, Oxman AD; GRADE Working Group. GRADE Evidence to Decision (EtD) frameworks: a systematic and transparent approach to making well informed healthcare choices. 1: Introduction. BMJ. 2016 Jun 28;353:i2016. doi: 10.1136/bmj.i2016. PubMed PMID: 27353417.
Alonso-Coello P, Oxman AD, Moberg J, Brignardello-Petersen R, Akl EA, Davoli M, Treweek S, Mustafa RA, Vandvik PO, Meerpohl J, Guyatt GH, Schünemann HJ; GRADE Working Group. GRADE Evidence to Decision (EtD) frameworks: a systematic and transparent approach to making well informed healthcare choices. 2: Clinical practice guidelines. BMJ. 2016 Jun 30;353:i2089. doi: 10.1136/bmj.i2089. PubMed PMID: 27365494.
Brouwers MC, Kho ME, Browman GP, Burgers JS, Cluzeau F, Feder G, Fervers B, Graham ID, Grimshaw J, Hanna SE, Littlejohns P, Makarski J, Zitzelsberger L; AGREE Next Steps Consortium. AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ. 2010 Dec 14;182(18):E839-42. doi: 10.1503/cmaj.090449. Epub 2010 Jul 5. Review. PubMed PMID: 20603348; PubMed Central PMCID: PMC3001530.
Hultcrantz M, Rind D, Akl EA, Treweek S, Mustafa RA, Iorio A, Alper BS, Meerpohl JJ, Murad MH, Ansari MT, Katikireddi SV, Östlund P, Tranæus S, Christensen R, Gartlehner G, Brozek J, Izcovich A, Schünemann H, Guyatt G. The GRADE Working Group clarifies the construct of certainty of evidence. J Clin Epidemiol. 2017 Jul;87:4-13. doi: 10.1016/j.jclinepi.2017.05.006. Epub 2017 May 18. PubMed PMID: 28529184; PubMed Central PMCID: PMC6542664.
Medisch Specialistische Richtlijnen 2.0 (2012). Adviescommissie Richtlijnen van de Raad Kwalitieit. http://richtlijnendatabase.nl/over_deze_site/over_richtlijnontwikkeling.html
Neumann I, Santesso N, Akl EA, Rind DM, Vandvik PO, Alonso-Coello P, Agoritsas T, Mustafa RA, Alexander PE, Schünemann H, Guyatt GH. A guide for health professionals to interpret and use recommendations in guidelines developed with the GRADE approach. J Clin Epidemiol. 2016 Apr;72:45-55. doi: 10.1016/j.jclinepi.2015.11.017. Epub 2016 Jan 6. Review. PubMed PMID: 26772609.
Schünemann H, Brożek J, Guyatt G, et al. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group, 2013. Available from http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html.
World Health Organization. Global guidelines for the prevention of surgical site infection,
second edition. Geneva: World Health Organization; 2018. (https://www.who.int/publications/i/item/9789241550475, accessed 12 June 2023).
Zoekverantwoording
Zie voor de zoekstrategie het tabblad 'Evidence tabellen'.
