Overkoepelende principes bij transitiezorg
Uitgangsvraag
Welke overkoepelende principes zijn belangrijk bij transitiezorg voor de zorgverlener, de zorgorganisatie en wat zijn de randvoorwaarden?
Aanbeveling
Aanbeveling 1 (zorgverleners, gefaciliteerd door de instelling)
Betrek jongeren, ouders/verzorgers en zorgverleners in de kinder- en volwassenenzorg bij het ontwikkelen en de evaluatie van transitie in zorg in de betreffende instelling door:
- samen met hen het transitiebeleid en -strategieën op instellingsniveau te ontwikkelen inclusief de randvoorwaarde dat er een transitiecoördinator beschikbaar is;
- de inhoud van en keuzes voor materialen en instrumenten voor transitiezorg gezamenlijk te bepalen;
- evaluatietools in te zetten 1) om na te gaan of de transitie de gewenste resultaten heeft opgeleverd en 2) inzicht te krijgen in hoe omgegaan is met de inbreng van de jongeren, ouders/verzorgers en zorgverleners (zie toolkit (aanbeveling 5)).
Aanbeveling 2 (transitiecoördinator en zorgverleners)
Zorg ervoor dat de ondersteuning van de transitie passend is bij het ontwikkelingsniveau, de mogelijkheden en beperkingen van de jongere, bijvoorbeeld:
- cognitieve rijping en mogelijkheden;
- actuele fysieke en psychische gesteldheid;
- sociale en persoonlijke omstandigheden (zoals mantelzorgtaken);
- communicatieve vaardigheden;
- toekomstwensen.
Aanbeveling 3 (transitiecoördinator en zorgverleners, gefaciliteerd door de instelling)
Gebruik onderstaande persoonsgerichte benaderingen om ervoor te zorgen dat de zorgverleners in kinder- en volwassenenzorg betrokken zijn bij transitiezorg:
- behandel de jongere als een gelijkwaardige partner in het proces waarbij rekening wordt gehouden met zijn/haar opvattingen en behoeften inclusief de verwachtingen die zij over hun zorg hebben;
- identificeer welke hulpbronnen en ondersteuning beschikbaar zijn voor de jongere: ouders/verzorgers spelen een belangrijke rol, maar ook anderen kunnen erbij betrokken worden;
- betrek de jongere en zijn/haar familie actief bij het transitieproces, en - waar van toepassing en relevant - eerstelijnszorgverleners in zorg en welzijn, en collega’s uit het onderwijs;
- leer de jongere het proces van Samen Beslissen: het gezamenlijke zorgbeslissingen nemen en reik hem/haar instrumenten aan om zelfmanagement en eigen regie te faciliteren zodat hij/zij steeds meer zijn/haar eigen leven en zorg kan regelen;
- zorg dat alle relevante levensdomeinen aan de orde komen in het individuele transitieplan (ziede module 'Ondersteuning voor en na de overdracht'), inclusief die met betrekking tot:
- participatie in de samenleving: onderwijs, werk, zelfstandig wonen, sport- en vrijetijdsbesteding;
- zelfmanagement op het gebied van de aandoening en voorbereiding op transitie in zorg;
- gezondheid en welzijn in brede zin (inclusief psychosociale aspecten, seksualiteit en relatievorming);
- ingeschreven staan bij een huisarts en apotheek;
- veranderingen in wet- en regelgeving in de overgang van 18- naar 18+, zoals zorgverzekering, zorgtoeslag, studiefinanciering, et cetera).
- spreek doelen af met de jongere en monitor samen de voortgang hiervan; baseer deze doelen ook op de sterke punten van de jongere en focus je op wat positief en mogelijk is voor de jongere;
- bespreek (en indien nodig, herzie) het individuele transitieplan met de jongere en zijn/haar ouders/verzorgers ten minste één keer per jaar of vaker als behoeften veranderen of de omstandigheden daar aanleiding toe geven.
Aanbeveling 4 (transitiecoördinator en zorgverleners, gefaciliteerd door de instelling)
Professionals betrokken bij de zorg voor kinderen en volwassenen, inclusief die in het sociaal domein, werken op een geïntegreerde manier samen om een soepele en geleidelijke overgang in zorg voor jongeren te garanderen. Hierbij zorgen zij voor de coördinatie en continuïteit van zorg. Dit heeft bijvoorbeeld betrekking op:
- een gezamenlijke missie of visie op transitie op instellingsniveau;
- gezamenlijk overeengekomen en gedeelde transitieprotocollen, protocollen voor het delen van informatie en benaderingen in de praktijk in het zorgnetwerk;
- een warme overdracht.
Aanbeveling 5 (zorgverleners, gefaciliteerd door de instelling)
Evalueer regelmatig het transitieproces inclusief overdracht. Dit kan bijvoorbeeld door spiegelbijeenkomsten met jongeren te organiseren die het transitieproces hebben doorlopen of door de afname van (generieke) vragenlijsten waarin de behoeften én ervaringen van jongeren en ouders/verzorgers met transitiezorg aan bod komen en zij terugkoppeling kunnen geven om verbeterpunten én positieve punten te identificeren. Deze evaluaties:
- worden herhaaldelijk georganiseerd waarna alle betrokken zorgverleners de uitkomsten ontvangen;
- beperken zich niet tot de overdracht zelf maar richten zich ook op de voorbereiding, ontvangst in de volwassenenzorg en ervaren verschillen tussen kinder- en volwassenenzorg
- omvatten tevens de visie en ervaringen van jongeren die zijn overgedragen naar andere zorginstellingen of naar de eerste lijn.
Overwegingen
De werkgroep heeft aanbevelingen uit de NICE-richtlijn overgenomen omdat deze passend zijn voor de visie op transitiezorg in het algemeen en aansluiten bij de Nederlandse situatie. Daarvoor verwijst de werkgroep onder andere naar het Raamwerk Op Eigen Benen, de Six Core Elements of Health Care Transition (Got Transition, 2014; White, 2018); Key elements for, and indicators of, a successful transition (Surís & Akré, 2015), Proposed Beneficial Features (Colver, 2018), Consensus Statement on Successful Transition (Mazur, Dembinski, Schrier, Hadjipanayis & Michaud, 2017), en Components of interventions that improve transitions to adult care (Schultz & Smaldone, 2017). Diverse Nederlandse studies ondersteunen (het belang van) deze aanbevelingen (van Staa, 2018).
Uit de literatuur zijn een aantal factoren af te leiden die positief bijdragen aan de implementatie van effectieve transitie in de praktijk. Deze kunnen als volgt worden samengevat:
Persoonsgerichte zorg: de jongere staat centraal
Transitie is maatwerk en wordt aangepast op de individuele situatie/ontwikkeling van de jongere. Daarbij worden de jongeren actief betrokken bij de zorg en transitieplanning: hun perspectief is leidend. Het achterhalen en serieus nemen van hun wensen, behoeften en voorkeuren is essentieel. Transitieplanning is persoonsgericht en jongeren worden betrokken in hun eigen transitieplanning (ES19, zie bijlage 2).
Actieve betrokkenheid van jongeren en verzorgers op instellingsniveau kan helpen bij de implementatie van transitiestrategieën en -benaderingen: een toegewijd transitieteam is een belangrijke voorwaarde voor een goede transitie (ES8). Daarnaast is ook actieve betrokkenheid van zorgverleners uit de volwassenenzorg bij (de implementatie van) transitiezorg is cruciaal.
Zorgverleners spelen een belangrijke rol bij de transitie van kinderzorg naar volwassenenzorg. Sommige zorgverleners geven de voorkeur om de jongere (langer) in de kinderzorg te laten blijven en de transfer/overdracht naar de volwassenenzorg uit te stellen. Tevens komt het voor dat zorgverleners uit de kinderzorg moeite hebben hun langdurige relatie met patiënten los te laten. Dit lijkt mede gevoed door wantrouwen richting de volwassenenzorg. Dit laatste/alles kan de overgang van de jongere naar de volwassenenzorg belemmeren. Ook als jongeren en ouders/verzorgers de voorkeur geven in de kinderzorg te blijven, kan het lastig blijken de overdracht in gang te zetten. Een tijdige start van de voorbereiding op transitie en een goede samenwerking tussen kinder- en volwassenenzorg kan het wantrouwen wegnemen en vertrouwen in continuïteit van zorg bevorderen (ES30). In de volwassenenzorg zal eveneens nadrukkelijk aandacht moeten zijn voor een persoonsgerichte benadering, waarbij de verwachtingen en behoeften van de jongere het uitgangspunt vormen. Indien er meerdere behandelaars in de volwassenenzorg zijn, is het bovendien belangrijk dat het hoofdbehandelaarschap /regierol in het transitieplan vastgelegd wordt. En dat de hoofdbehandelaar op de hoogte is van zijn verantwoordelijkheden hierin.
Transitiezorg is teamwerk
Interdisciplinaire afstemming en samenwerking tussen zorgverleners uit de kinder- en volwassenenzorg, afstemming van werkwijzen en procedures (waar mogelijk en relevant), kennismaking met nieuwe zorgverleners voorafgaand aan de transfer zijn essentiële elementen voor goede transitiezorg (Kime, 2013).
Afstemming tussen de kinder- en volwassenenzorg over werkwijzen en protocollen kan een bijdrage leveren aan een soepele overdracht. Onderzoek naar de belemmerende factoren voor de implementatie van effectieve transitiestrategieën laat zien dat de drempels voor implementatie hoger worden als: er diverse behandelprotocollen bestaan in de kinder- en de volwassenenzorg; er een gebrek is aan deskundigheid van transitiezorg van het personeel; of als er sprake is van personeelsverloop of -tekort (Kingsnorth, 2010).
Bevorderende factoren voor de implementatie van transitiezorg/strategieën zijn:
-
-
- een gezamenlijk transitiebeleid;
- tijdige overdracht van informatie (zowel mondeling als schriftelijk);
- het monitoren en evalueren van de eerste periode in de volwassenenzorg (follow-up);
- duidelijkheid van rollen;
- duidelijke communicatie tussen afdelingen, organisaties en zorgverleners onderling; en
- sterk leiderschap.
-
Transitiezorg is toekomstgericht: coördinatie en continuïteit
Een protocol of beleid helpt om de transitie toekomstgericht en planmatig vorm te geven. Tijdig beginnen met de voorbereiding (vanaf 12 tot 13 jaar) en stapsgewijs toewerken naar meer verantwoordelijkheid en zelfstandigheid voor de jongere vormen belangrijke elementen, evenals kennismaken met de nieuwe zorgverleners voorafgaand aan de overdracht.
Het aanstellen van een transitiecoördinator is ondersteunend in combinatie met schriftelijke en mondelinge communicatie (ES4). De coördinator bewaakt het proces (inclusief de communicatie en afstemming tussen zorgverleners van de kinder- en volwassenenzorg; en de logistiek rondom de transitie en transfer) en is daarnaast aanspreekpunt voor jongeren en hun ouders/verzorgers.
Eenmalige of kortdurende interventies om de transitie te verbeteren hebben, zo blijkt uit de literatuur, geen effect. Er zijn wel aanwijzingen dat bij instellingen waar adequate transitie van kinder- naar de volwassenenzorg plaatsvindt de aandoening-specifieke uitkomsten voor jongeren verbeteren, zeker als jongeren bekend zijn bij meerdere specialisten (ES11).
Voorbereiding op zelfmanagement en zelfstandigheid met jongere én ouders/verzorgers
Voor alle jongeren is een zorgvuldige planning van de transitie van belang: een individueel transitieplan is hierbij behulpzaam. Het individuele transitieplan besteedt naast aandacht aan zelfmanagement in het zorgdomein ook aandacht aan maatschappelijke participatiedoelen en het toekomstperspectief van de jongere. Thema’s zoals opleidingsmogelijkheden, werk, zelfstandig wonen en/of huisvesting, relaties en vrijetijdsbesteding zijn dus onlosmakelijk onderdeel van transitieplanning (Zie toolbox).
Jongeren moeten worden voorbereid op zelfmanagement en zelfstandigheid. Bij jongeren met verstandelijke beperkingen en leerproblemen is de actieve rol bij het opstellen van een individueel transitieplan een grotere uitdaging en beperkt mogelijk. Er dient rekening gehouden te worden met het ontwikkelingsniveau en -mogelijkheden van de jongere. Het is van belang de jongere waar mogelijk zoveel mogelijk te betrekken en af te stemmen welke regie kan worden belegd bij de jongere en wat in overleg met de ouders/verzorgers wordt opgepakt (ES11, ES23).
Jongeren in de transitiefase kunnen extra uitdagingen ervaren en aandacht voor hun psychisch, sociaal en somatisch welbevinden is noodzakelijk. De jongeren kunnen in overleg met hun vaste behandelaar(s) (Samen Beslissen) worden doorverwezen naar de juiste zorgverleners (overweeg verwijzing naar een medisch psycholoog, maatschappelijk werker, bedrijfsarts (bij transitie naar werk) of andere (paramedische) zorgverleners).
Ouders/verzorgers worden betrokken in de zorg rondom de transitie van hun kind en ontvangen begeleiding/ondersteuning krijgen het geleidelijk overdragen van regie en verantwoordelijkheden aan hun kind.
Rationale aanbeveling 1 tot en met 5
De bovenstaande overkoepelende principes weerspiegelen bevindingen uit de onderzoeksliteratuur, de mening van deskundigen, praktijkervaringen en expertise vertegenwoordigd in de Werkgroep Inhoud. De leden menen dat transitieplanning voor jongeren het beste als maatwerk, op een persoonsgerichte wijze kan worden uitgevoerd. Dit neemt niet weg dat protocollen en zorgpaden behulpzaam kunnen zijn bij het structureren en stroomlijnen van het proces. Een instelling heeft een belangrijke verantwoordelijkheid om de randvoorwaarden voor transitiezorg te faciliteren. Naast een goede afstemming tussen de betrokken zorgverleners in de (specialistische) kinder- en volwassenenzorg is een warme overdracht noodzakelijk. Ook de huisarts of betrokken Arts Verstandelijk Gehandicapten moet op zijn minst worden geïnformeerd over de afspraken van de overdracht. Daarbij is het noodzakelijk met de jongere te bespreken of zijn/haar zorgverzekering en de inschrijving bij een huisarts en apotheker geregeld zijn.
In de NICE-richtlijn en andere Engelstalige literatuur staat weinig over het versterken van zelfmanagement van jongeren en het faciliteren van de overdracht van de regie van ouders/verzorgers naar de jongere. De werkgroep vindt dat zelfmanagement van de gezondheid door de jongere en eigen regie belangrijke elementen zijn van succesvolle transitie en heeft deze toegevoegd aan de aanbevelingen. Voorbeeldinstrumenten voor het versterken van zelfmanagement en transitieplanning zoals de Groei-wijzer en het generieke transitieprogramma Ready Steady Go zijn opgenomen in de toolbox.
Evaluatie van de geleverde transitiezorg is essentieel voor de kwaliteitscyclus. Voor de evaluatie van transitiezorg zijn spiegelbijeenkomsten geschikt (van Staa, 2020; van Mul & Witman, 2005). Ook een gevalideerde vragenlijst die wordt afgenomen bij jongeren, nadat de overdracht heeft plaatsgevonden, kan bruikbaar zijn (On Your Own Feet Transfer Experiences Scale, van Staa & Sattoe, 2014). Een ander meetinstrument die de stand van zaken rondom transitie naar volwassenheid in kaart brengt is het Rotterdam Transition Profile (van Donkervoort, 2009). De instrumenten die gevalideerd zijn en in de Nederlandse taal beschikbaar zijn, zijn te vinden in de Toolbox; dit betreffen zowel meetinstrumenten als wel instrumenten voor de klinische praktijk.
Onderbouwing
Achtergrond
Er is veel gepubliceerd over de transitie van kinderzorg naar volwassenenzorg. Veel literatuur betreft beschrijvingen van de ervaringen van jongeren, ouders/verzorgers en naasten en zorgverleners voorafgaand aan, tijdens en (in mindere mate) na afloop van de overdracht van zorg. Tegelijk is er nog weinig bewijs over wat de meest effectieve manieren en interventies zijn om een soepele transitie en overdracht voor jongeren te bewerkstelligen. Dit komt doordat transitiezorg een complex zorgproces is waarbij diverse partijen betrokken zijn, de context gevarieerd is, en die bovendien meerdere interventies omvat en een persoonsgerichte aanpak vereist. Wel bestaat er ruime consensus over de overkoepelende principes voor transitiezorg. Deze module beschrijft deze overkoepelende principes, de organisatorische aspecten en de randvoorwaarden van transitiezorg.
Conclusies / Summary of Findings
|
- GRADE |
There is limited empiric evidence to draw conclusions about the following outcome measures interventions aimed at facilitating the transition from child to adult health care for adolescents, especially long-term health care outcomes: transition readiness, self-efficacy, quality of life, condition-specific outcomes, experiences of care and the costs of models of transition.
Timing of transfer There is limited evidence that transition in late adolescence or early adulthood can improve transition outcomes and patient satisfaction.
Sources: (Yassaee, 2018)
Continuity of care The evidence supporting transition interventions had a small follow-up timeframe and the authors could not draw conclusions on the effectiveness of the interventions on continuity of care.
Sources: (Campbell, 2016)
Core elements of transition Three studies identified (overlapping) core elements for possible effective transition e.g.: communication between services, continuity, capability, person-centered approach, building relationships, autonomy of the young person.
Sources: (Cleverley, 2018; Burke, 2018; Kerr, 2017)
Models of transition care There’s little evidence for models of transition care. It seems that transition models lack the following topics: sexuality, culture, finance, environment, and administration.
Sources: (Nguyen, 2017; Eros, 2019; Dallimore, 2018) |
Samenvatting literatuur
Description of studies
Yassaee (2019) conducted a systematic review of the literature, search up to May 2017. They aimed to synthesize evidence regarding the optimum age of transfer from child to adult health services. They included systematic reviews with a clearly formulated search strategy, focusing on the transition from child to adult health services for patients suffering from long term health conditions, with outcome data from adult services. They assessed the quality of eligible studies (n=43) using the R-AMSTAR checklist (Kung, 2010), and excluded any with a score < 22. They included 15 systematic reviews.
Campbell (2016) conducted a systematic review and meta-analysis, with a search up to June 2015. They aimed to evaluate the effectiveness of interventions designed to improve the transition of care for adolescents from pediatric to adult health services. They included randomized controlled trials, controlled before- and after-studies, and interrupted time-series studies that evaluated the effectiveness of any intervention (care model or clinical pathway), that aimed to improve the transition of care for adolescents from pediatric to adult health services. Participants were adolescents with any chronic condition that required ongoing clinical care, who were leaving pediatric services and going on to receive services in adult healthcare units, and their families, were considered. Participating providers included all health professionals responsible for the care of young people. Four studies were included in the review, one of which (Steinbeck, 2014) was not included in the NICE Guideline Transition from children’s to adults' services for young people using health or social care services (2016).
Cleverley (2018) conducted a scoping review of studies published between 1980 and 2016, and did not report any formal search date. They aimed to identify the core components of interventions that facilitate successful transition from child and adolescent mental health services to adult mental health services. They included studies examining the transition from CAMSH to AMSH, conducted in acute care settings, primary care settings, or community services settings, and excluded studies focusing on developmental disorders such as autism and associated intellectual disabilities. They included 56 peer reviewed and 30 non peer-reviewed studies.
Nguyen (2017) conducted a systematic review of literature published between January 2003 and November 2015, aiming to identify and compare models of care that may be used to facilitate the transition from child and adolescent mental health services (CAMHS) to adult mental health services (AMHS), and to discuss trends and implications to inform future research and practice. They did not report any formal search date. They included 3 peer reviewed publications in English that explicitly described a care model supporting transition from CAMHS to AMHS, that included young people with mental health disorders. They reported the results of the review according to the PRISMA statement (Moher, 2009).
Eros (2019) conducted a systematic review according to the GRADE framework (Schünemann, 2013), with a search of the literature up to February 2019. They aimed to summarize the current transition practices in inflammatory bowel disease (IBD) and to comprehensively assess their effects on transition-related outcomes. They included 23 studies of patients who were between 15 and 25 years old with IBD, who took part in structured transition interventions (STIs) or patient education programs (PEPs). STIs are complex, multidisciplinary interventions designed to provide additional support in the transition period. A joint visit was the most common form of STI, either as sole intervention or as a part of a complex transition program. The number and the setting of the joint visits differed. PEPs were also diverse, including workshops and the application of web-based or text-delivered learning materials.
Dallimore (2018) conducted a systematic review, with publications published between 2000 and March 2016. They included qualitative as well as quantitative research. One of three aims was to determine the effectiveness, cost effectiveness and wider impacts of interventions to support transition for young people with chronic kidney disease. They included studies that proposed, reported on or evaluated interventions to support the transition of young people with chronic kidney disease from child to adult health care services. Twenty-four studies were included and analyzed using principles adapted from the mixed method synthesis design used by the Evidence for Policy and Practice Information and Coordinating Centre (EPPI, n.d.). Separate streams of evidence were created for each of the three aims followed by an overarching synthesis.
In a systematic review, Burke (2018) searched the literature up to February 2016, aiming to review and summarize, the transitional care literature using two long-term health conditions (LTCs): epilepsy and juvenile idiopathic arthritis (JIA). Inclusion criteria were: primary research on transition from pediatric to adult health care; studies including patients, parents, carers, and healthcare professionals; studies reporting outcomes of transition process; studies reporting experiences of transition. They included 28 studies. Qualitative literature concerning experiences and processes of transitional care was integrated using thematic analysis, quantitative studies were grouped by methodology and outcomes.
Kerr (2017) aimed to explain how intervention processes interact with contextual factors to help transition from children’s to adult services for young adults with life-limiting conditions. In a systematic review, they searched the literature up to April 2016. They included studies relevant to the transition to adult services amongst young adults with life-limiting conditions, in total 78 studies (11 reviews, 65 observational studies, and 2 randomized controlled trials). They conducted a realist literature review, which is a theory driven approach to evaluation aiming to “make explicit the underlying assumptions about how an intervention is supposed to work and then gather evidence in a systematic way to test and refine the theory” (Pawson 2004). A realist review offers explanations constructed around three ingredients: context (C), mechanisms (M) and outcomes (O), framed as CMO configurations.
Results
Timing of transfer
Yassaee (2019) found that the optimum age of transfer was 18 in all the reviews which found evidence of a specific optimum age of transfer, based on patients preferences, disease related outcomes, and social outcomes such as employment status and substance misuse. An optimum age window for transfer of 18 to 19 years was found in all but one of the reviews. They concluded there was moderate evidence that models of transition which transfer young people in late adolescence or early adulthood can improve transition outcomes and patient satisfaction.
Continuity of care
Campbell (2016) included the study of Steinbeck (2014) which reported that 79 % of the patients in the intervention group - standardized telephone communications over 6 months with a transition coordinator - and 10 % of the patients in the control group had transferred to adult healthcare services at the last follow-up (12 months, p=.20), that the rate of diabetes related hospitalizations during study period were 7 % in the intervention group and 25 % in the control group (p=.60), and that the target number of clinic visits (3-5 per year) was reached by 5/9 in the intervention group and 2/9 in the control group during the study period. Further, the median time taken to transfer was 15 weeks (IQR 8 to 19) in the intervention group and 14 weeks (IQR 11 to 20) in the control group. Campbell (2016) further compared the effect of transitional care versus usual care on patient initiated communications, in Steinbeck (2014, RR 4.87 (95 % CI 0.24 to 98.18) favoring transitional care) and Huang (2014: RR 1.5 (95 % CI 0.32,6.94) favoring transitional care (no pooled data)), where no significant differences were found.
Core elements of transition
Cleverley (2018) identified six core elements of healthcare transition: transition policy, transition tracking and monitoring, transition readiness, transition planning, transfer of care, and transfer completion, and suggested that they be used in the development of an integrated pathway and care coordination to improve transition experiences and outcome.
The main themes resulting from Burke’s (2018) thematic analysis of qualitative studies were communication, continuity, and capability. They concluded that there is a lack of research evaluating the effectiveness of interventions to support young people moving to adult care. Further, that a set of core outcomes to measure transition is needed to improve the quality of research in this field.
Kerr (2017) identified six CMO configurations: an early start to the transition process, effective communication and collaboration between children’s and adult service providers, orientating the young adult to adult services and optimizing relationships with children’s and adult service providers who demonstrate a person-centered approach, the engagement of a key worker, interdisciplinary and interagency joint working, and the development of an autonomous young adult throughout the transition process. They recommended that a successful transition should be seen as a core responsibility for both children’s and adult services, and that transition interventions include a focus on increasing the young adults’ confidence in decision-making and helping them develop collaborative relationships with adult services.
Models of transition care
Nguyen (2017) identified three models of transition care in the literature: the Framework for Understanding Mental Health Service Utilization, the Transition to Independent Process Model, and the Transition Service Integration Model. They concluded that there are gaps in current models of care pertaining to sexuality, culture, finance, environment, and administration, and that an integrated and collaborative approach is essential in supporting continuity of care and facilitating successful transitions from CAMHS to AMHS.
Eros (2019) concluded that STIs and PEPs in patients with IBD may improve adherence, disease-specific knowledge, willingness to attend clinical visits, and self-efficacy, transition competence, and may result in a higher level of patient satisfaction.
Dallimore (2018) reported an absence of evidence of the effectiveness or `added value' of integrated health and social care renal teams, very limited evaluation of interventions and no evidenced consensus regarding timings of interventions. Further, that pathway interventions evaluated have been process-driven with few nonclinical or long-term evaluations, and with a lack of nonclinical outcomes for young people.
Level of evidence of the literature
See 'Search and select (Methods)'
Zoeken en selecteren
A systematic review of the literature was performed to answer the following question:
Clinical question
What approaches to providing transition support for those who move from child to adult services are effective and/or cost-effective?
Why this is important
Many transition policies exist and there are well-established local models for supporting and improving transition. These models are usually context- and service-specific and very few have been tested for their clinical and cost-effectiveness. There is much evidence about the nature and magnitude of the problems of transition from children’s to adults’ services but very little on what works. Although there were gaps in effectiveness evidence across both children’s and adults’ services, the committee agreed that research could usefully focus in particular on transition interventions in adult services and on young adults receiving a combination of different services.
PICO
|
Criterion |
Explanation |
|
Population |
All young people using children’s health or social care services at the time when they are due to make a transition into adult health or social care services, including young people: - with mental health problems - who have disabilities, including physical and learning disabilities - with long-term, life-limiting and/or complex needs - in local authority care. |
|
Interventions
|
Approaches to ensuring purposeful and planned transitions from children’s to adults’ services in health and social care. This refers to the preparation for the transfer carried out in children’s and/or adult services, the transfer of the case between teams, the handover in clinics and the settling in to adult services. This also refers to transition training to improve practitioners’ practice. |
|
Comparator(s)
|
- Any initiative to improve transition from children’s to adults’ services, or service as usual for this type of transition. - Comparison between transition interventions, or transition-related outcomes (e.g. clinical outcomes in adult care). |
|
Outcomes
|
- Transition readiness (measured by scales developed for this purpose). - Self-efficacy (young people’s ability to undertake the activities they want to, as independently as possible). - Quality of life (health and social care indicators). - Condition-specific outcomes (physical and mental health). - Experiences of care. - Continuity of care (loss of contact with services, lack of appropriate referral, satisfaction, interagency communication, clinical outcomes). - Outcomes considered mainly for young people but, where available, also their family/carers. - The costs of models of transition and of subsequent outcomes. |
Search and select (Methods)
Updating NICE Guideline for Dutch guideline on Transition care
Prioritization of PICOs
In 2014, the working group for the National Institute for Health and Care Excellence (NICE) Transition care Guideline conducted an extensive literature search to find answers to a number of clinical questions. Based on their review of the literature, they formulated nine scientific questions (PICOs) that, at the time, had insufficient scientific support. The Dutch working group ordered the nine PICOs (based on the information gained in the stakeholder meeting of the 24th of June, 2019) from highest to lowest priority and selected the five with the highest priority for an update:
- transition support for young adults (PICO 2.1 NICE Guideline; literature analysis 1 in this document);
- role of families in supporting young adults (PICO 2.2 NICE Guideline; literature analysis 2 in this document);
- role of primary care in supporting young adults (PICO 2.3 NICE Guideline; literature analysis 3 in this document)
- support to carers and practitioners to help young people’s independence (PICO 2.5 NICE Guideline; literature analysis 4 in this document)
- supporting young people to manage their conditions (PICO 2.6 NICE Guideline; literature analysis 5 in this document)
The PICOs related to the following topics were not prioritized by the working group: consequences and costs of poor transition; transition for special groups: young offenders institutions; transition in special groups: looked-after young people; training for practitioners.
Search
We updated the search from the NICE Guideline on Transition care to answer the clinical questions. The full search of the NICE Guideline can be found in their Appendix A. We made the following adaptations to the NICE search in order to answer the clinical questions:
- We searched in five databases (instead of 20 databases), namely: Cinahl, Embase, Medline, PsychInfo and Cochrane;
- in the Cochrane library, we used the search term ‘transition to adult care’ instead of ‘continuity of patient care (explode)’, since ‘after care’ was added by the Cochrane library to ‘continuity of patient care (explode)’ after the NICE Guideline working group finished their search. ‘After care’ gave a lot of noise in the search results;
- we omitted the trials from the trial register of the Cochrane Library, since no results were available yet;
- we used a systematic review filter, since the NICE search was very extensive. The working group wanted an overview of newly added literature since the NICE Guideline was published and therefore, a systematic review filter was chosen.
We updated the NICE Guideline search from June 2014 until the 3rd of October, 2019. The detailed search strategy can be found under 'zoekverantwoording'. Some articles in our search have a publication date before 2013 (see exclusion table), since these articles were added to the scientific databases after June 2014 (= final month in search NICE Guideline). Therefore these articles did not appear in the search results of the NICE Guideline at that moment.
Select
a. Pre-selection based on title / abstract
The pre-selection was based on the pre-selection PICO described, which was the same as the NICE-richtlijn.
b. Final inclusion based on full texts
Studies were selected based on the following criteria:
- The study should answer the PI(C)O (see full PICO above);
- the study was conducted in Europe, Canada, USA, Australia or New-Zealand (in order to have comparable circumstances for transition care);
- the article was available in full text (if we could not find it via our own resources or if the National Library of the Netherlands did not have access either, the article was excluded);
- the review (scoping, systematic) was methodologically sound:
- >1 databases were searched;
- the search strategy was described (transparent search strategy);
- clear selection criteria were used (transparent selection criteria);
- exclusion reasons of studies were described.
- the review conducted their search after the search date of the NICE Guideline (after June, 2014);
- we included reviews on specific diseases only if generic aspects could be filtered to answer our clinical questions;
- we included qualitative reviews and mixed methods reviews, in order to capture the complex process of transition care. Qualitative studies on transition care provide rich data to answer our clinical questions. Consequently, we also included reviews that describe non-comparative studies.
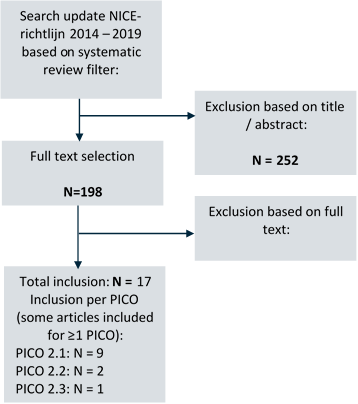
The systematic literature search resulted in 450 hits. Studies were initially selected based on title and abstract screening; the working group included 198 studies to read in full text. After reading the full text, 181 studies were excluded (see the table with reasons for exclusion), and 17 studies were included (see Figure 1).
Figure 1 Overview of study selection
Writing considerations (‘Overwegingen’)
In the considerations (Dutch: ‘Overwegingen’) we summarized per PICO the applicable evidence statements derived from the NICE Guideline, 2016. In ‘Bijlage 2’, an overview is shown of all evidence statements from the NICE Guideline.
Results
One study was included in the analysis of the literature. Important study characteristics and results are summarized in the evidence tables. The assessment of the risk of bias is summarized in the risk of bias tables.
Literature analysis 1 - effective transition appraoches
What approaches to providing transition support for those who move from child to adult services are effective and/or cost-effective?
Literature analysis 2 – helping families to support young adults
What is the most effective way of helping families to support young people who have been discharged from children’s services (whether or not they meet criteria for adult services)?
This clinical question includes the following underlaying questions:
- What are the experiences of families and carers in respect of young people’s transitions? What works well?
Literature analysis 3 - role of general practitioners
What are the most effective ways for primary care services to be involved in planning and implementing transition, and following-up young people after transfer (whether or not they meet criteria for adult services)?
Literature analysis 4 - support to carers and practitioners)
What is the most effective way to help carers and practitioners support young people’s independence?
Literature analysis 5 - self-management interventions for young adults
What is the relationship between transition and subsequent self-management?
Referenties
- Burke, L., Kirkham, J., Arnott, J., Gray, V., Peak, M., & Beresford, M. W. (2018). The transition of adolescents with juvenile idiopathic arthritis or epilepsy from paediatric health-care services to adult health-care services: a scoping review of the literature and a synthesis of the evidence. Journal of Child Health Care, 22(3), 332-358.
- Campbell, F., Biggs, K., Aldiss, S. K., O'Neill, P. M., Clowes, M., McDonagh, J.,... & Gibson, F. (2016). Transition of care for adolescents from paediatric services to adult health services. Cochrane Database of Systematic Reviews, (4).
- Cleverley, K., Rowland, E., Bennett, K., Jeffs, L., & Gore, D. (2020). Identifying core components and indicators of successful transitions from child to adult mental health services: a scoping review. European child & adolescent psychiatry, 29(2), 107-121.
- Colver, A., Pearse, R., Watson, R. M., Fay, M., Rapley, T., Mann, K. D.,... & McConachie, H. (2018). How well do services for young people with long term conditions deliver features proposed to improve transition?. BMC health services research, 18(1), 337.
- Dallimore, D. J., Neukirchinger, B., & Noyes, J. (2018). Why is transition between child and adult services a dangerous time for young people with chronic kidney disease? A mixed-method systematic review. PloS one, 13(8), e0201098.
- Donkervoort, M., Wiegerink, D. J., Van Meeteren, J., Stam, H. J., Roebroeck, M. E., & Transition Research Group South West Netherlands. (2009). Transition to adulthood: validation of the Rotterdam Transition Profile for young adults with cerebral palsy and normal intelligence. Developmental Medicine & Child Neurology, 51(1), 53-62.
- Erős, A., Soós, A., Hegyi, P., Szakács, Z., Erőss, B., Párniczky, A.,... & Sarlós, P. (2020). Spotlight on transition in patients with inflammatory bowel disease: a systematic review. Inflammatory Bowel Diseases, 26(3), 331-346.
- Got Transition. (2014). Six Core Elements of Health Care Transition 2.0. Transitioning Youth to an Adult Health Care Provider.
- Kerr, H., Price, J., Nicholl, H., & O’Halloran, P. (2017). Transition from children’s to adult services for young adults with life-limiting conditions: a realist review of the literature. International Journal of Nursing Studies, 76, 1-27.
- Kime, N. H., Bagnall, A., & Day, R. (2013). Systematic review of transition models for young people with long-term conditions: A report for NHS Diabetes.
- Kingsnorth, S., Lindsay, S., Maxwell, J., Tsybina, I., Seo, H., Macarthur, C., & Bayley, M. (2011). Implementation of the LIFEspan model of transition care for youth with childhood onset disabilities. Int J Child & Adolescent Health, 3, 547-561.
- Mazur, A., Dembinski, L., Schrier, L., Hadjipanayis, A., & Michaud, P. A. (2017). European Academy of Paediatric consensus statement on successful transition from paediatric to adult care for adolescents with chronic conditions. Acta Paediatrica, 106(8), 1354-1357.
- Mul, M., & Witman, Y. (2005). Spiegelbijeenkomsten: een methode voor feedback van patiënten. AMC.
- NICE Guideline (2016). Transition from Childrens’ to Adults’ Services for Young People using Health or Social Care Services.
- Nguyen, T., Embrett, M. G., Barr, N. G., Mulvale, G. M., Vania, D. K., Randall, G. E., & DiRezze, B. (2017). Preventing youth from falling through the cracks between child/adolescent and adult mental health services: a systematic review of models of care. Community mental health journal, 53(4), 375-382.
- Peeters, M. (2018). Essentiële elementen in transitiezorg voor jongeren met chronische aandoeningen. Hogeschool Rotterdam, Kenniscentrum Zorginnovatie. Geraadpleegd van https://www.opeigenbenen.nu/wp-content/uploads/2019/01/Matrix-Op-Eigen-Benen-raamwerk_mei18.pdf
- Schultz, A. T., & Smaldone, A. (2017). Components of interventions that improve transitions to adult care for adolescents with type 1 diabetes. Journal of Adolescent Health, 60(2), 133-146.
- Suris, J. C., & Akre, C. (2015). Key elements for, and indicators of, a successful transition: an international Delphi study. Journal of Adolescent Health, 56(6), 612-618.
- van Staa, A. (2018). Overzicht van Nederlands onderzoek rond transitie in zorg van adolescenten met chronische aandoeningen in de somatische zorg en revalidatie (2000-2018). Rapport. Rotterdam: Kenniscentrum Zorginnovatie.
- van Staa, A., Peeters, M., & Sattoe, J. (2020). On Your Own Feet: A Practical Framework for Improving Transitional Care and Young People’s Self-Management. In Transition from Pediatric to Adult Healthcare Services for Adolescents and Young Adults with Long-term Conditions (pp. 191-228). Springer, Cham.
- White, P. H., Cooley, W. C., American Academy of Pediatrics, & American Academy of Family Physicians. (2018). Supporting the health care transition from adolescence to adulthood in the medical home. Pediatrics, 142(5).
Evidence tabellen
Table of excluded studies
|
Author and year |
Reden voor exclusie |
|
Eke, 2019 |
De focus ligt op transitie richtlijnen en protocollen voor ADHD zorg in Engeland (te specifiek) |
|
Ladhani, 2019 |
Ander domein (educatie i.p.v. zorg) |
|
McNamara, 2019 |
Zorgverlaters |
|
Häggman-Laitila, 2019 |
Pleegzorg verlaters |
|
Clibbens, 2019 |
Overgang tussen geestelijke gezondheidszorg voor volwassenen |
|
Atkinson, 2019 |
Zorgverlaters |
|
Ersig, 2019 |
Ander domein (overgang naar de Universiteit) |
|
Jones, 2019 |
Andere setting (landen met een laag/midden inkomen) |
|
DiFusco, 2019 |
Geen relevante interventie: risicogedrag van adolescenten met chronische hartaandoeningen |
|
Hart, 2019 |
Focus op kennis lacunes |
|
Wiemann, 2019 |
Geen review |
|
Malone, 2019 |
Geen relevante uitkomstmaten (deelname in shared decision making) |
|
Ly, 2019 |
Evaluatie van transitie programma’s was geëxcludeerd waardoor geen relevante informatie overblijft |
|
Eilenberg, 2019 |
voldoet niet aan P; subgroep |
|
Appleton, 2019 |
voldoet niet aan I |
|
Yassaee, 2019 |
Voldoet niet aan PICO (timing is geen onderdeel van de PICO) |
|
Jetha, 2019 |
Ander domein |
|
Nabbout, 2019 |
Geen review |
|
Aspelund, 2019 |
geen SR, geen search beschreven |
|
Le Roux, 2019 |
geen SR |
|
Suleman, 2019 |
Transitie van kinderen op de IC |
|
Lin, 2019 |
Focust op ziektemanagement, geen transitiezorg |
|
Lindsay, 2019 |
Ander domein (educatie i.p.v. zorg) |
|
Mulvale, 2019 |
Beschrijft de filosofische benaderingen, niet gerelateerd aan PICO |
|
Pack-Mabien, 2018 |
Full text niet beschikbaar |
|
MacLusky, 2018. |
Geen transparante zoekstrategie en selectie van artikelen |
|
Haggman-Laitila, 2018 |
Pleegzorg verlaters in transitie naar zelfstandig leven, geen focus op transitie zorg |
|
Herts, 2018 |
Geen review |
|
Tuomainen, 2018 |
Alleen correct van de auteursnaam |
|
Katrikh, 2018 |
Full text niet beschikbaar |
|
Morris, 2018 |
Transitie op gebied van onderwijs en educatie |
|
Ditchman, 2018 |
Werk gerelateerde uitkomstmaten |
|
Awsumb, 2018 |
Focus op werk en werkgelegenheid |
|
Chan, 2018 |
Full text niet beschikbaar |
|
Bennett, 2018 |
Geen transparante zoekstrategie en selectie van artikelen |
|
van Breda, 2018 |
Onderzoek is uitgevoerd in Zuid-Afrika |
|
Lopez, 2018 |
kleine review t.b.v. identificeren onderwerpen voor telefoonapplicatie |
|
Sultan, 2018 |
brengt factoren in kaart van medicatietrouw bij parenterale behandeling |
|
Wilt, 2018 |
Review over transitie in school / onderwijs, geen transitie zorg |
|
Jones, 2018 |
review over definiëren van volwassenheid in relatie tot DM1 |
|
Auvin, 2018 |
betreft screening, diagnose en behandeling van ADHD bij kinderen/jongeren met epilepsie |
|
Bogossian, 2018 |
protocol voor scoping review over ethiek in transitieprogramma's |
|
Chandroo, 2018 |
Review over transitie in school / onderwijs, geen transitie zorg |
|
Paul, 2018 |
Ethische aspecten (geen onderdeel van PICOs) |
|
Hanna, 2018 |
onderzoekt transitie frameworks, voldoet niet aan PICO's |
|
Ally, 2018 |
Geen systematische review (geen inzichtelijke zoek- en selectiestrategie) |
|
Anderson, 2018 |
Identificatie van sociaalecologische factoren in onderzoek naar uitkomsten bij jong volwassenen. Past niet binnen de PICO’s |
|
Vajro, 2018 |
Position paper: bevat overwegingen voor jong volwassenen met hepatobiliaire ziekte |
|
Cairo, 2018 |
Te ziekte specifiek: de uitkomsten zijn gerelateerd aan transitie voor pediatrische patiënten die bariatrische chirurgie hebben ondergaan |
|
Cairo, 2018 |
Te ziekte specifiek: anorectale malformaties, De uitkomsten zijn niet apart beoordeeld |
|
Green Corkins, 2018 |
School gerelateerde transitie |
|
Chong, 2018 |
Focus op kinderzorg, niet op transitiezorg |
|
Nguyen, 2018 |
Evaluatie van ICF-framework gerelateerd aan transitie. Past niet binnen de PICO’s |
|
Sayal, 2018 |
Verkeerde uitkomst (prevalentie, zorg pathways en zorg voor kinderen en jong volwassenen met ADHD) |
|
Talluto, 2018 |
Geen transparante zoekstrategie en selectie van papers |
|
Welbourn, 2018 |
Te ziekte specifiek: obesitas en uitkomstmaten gerelateerd aan beoordeling gewicht |
|
Nah, 2018 |
Verkeerd publicatie type (geen review) |
|
Heerde, 2018 |
Verkeerde populatie (jeugd die niet thuiswonend is) |
|
Amin, 2017 |
Richtlijn voor mechanische ventilatie thuis |
|
Naert, 2017 |
Continuïteit van zorg conceptualisatie, niet gerelateerd aan PICO’s |
|
Watson, 2017 |
Geen full text beschikbaar |
|
Southward, 2017 |
Educatie voor autism, past niet binnen de PICO’s |
|
Clarke, 2017 |
Review over educatie en schoolsystemen, geen transitiezorg |
|
Leroy, 2017 |
Systematische review over de rol van gezondheidszorg op scholen |
|
Wells,2017 |
Geen transparante zoekstrategie en selectie van papers |
|
Marsh, 2017 |
Verkeerde populatie (transitie naar school) |
|
Yazigi, 2017 |
Verkeerde populatie (therapietrouw pediatrische transplantatiepatiënt) |
|
Goussard, 2017 |
Geen transparante zoekstrategie en selectie van papers |
|
Engelbrecht, 2017 |
Review over werk en werkgelegenheid, betreft geen transitiezorg |
|
Gray, 2017 |
Verkeerde uitkomstmaat: zorg / preventieve voor kinderen met HIV |
|
Gravholt, 2017 |
Te ziekte specifiek: richtlijn voor kinderen met Turner syndroom |
|
Giuliani, 2017 |
Consensus van experts voor transitiezorg in patiënten met anorectale malformaties |
|
March, 2017 |
Review over de transitie van ziekenhuis naar huis voor kinderen met congenitale hart defecten |
|
Vreeman, 2017 |
Uitdagingen op het gebied van geeestelijke gezondheidszorg voor jonge mensen met HIV, niet gerelateerd aan de PICO’s |
|
Culen, 2017 |
Geen informatie over transitiezorg |
|
Brooks, 2017 |
Geen transparante selectie van literatuur |
|
Le Roux, 2017 |
Beschrijft de methodologie van transitie studies |
|
Patton, 2017 |
Primaire studie, geen review |
|
Connor, 2017 |
Ontwikkeling van transitie risico beoordeling |
|
Foster, 2017 |
Richtlijn gebaseerd op consensus. Het literatuuronderzoek is gepubliceerd in Clemente, 2016 |
|
Kang-Yi, 2017. |
Pleegzorg transitie, niet gerelateerd aan de PICO’s |
|
Ledford, 2016 |
Geen review |
|
Andrade, 2016 |
Het review gedeelte bevat geen transparante search en selectie criteria |
|
Thompson, 2016 |
Pleegzorg transitie, niet gerelateerd aan de PICO’s |
|
Clarke, 2016 |
Het review gedeelte bevat geen transparante search en selectie criteria |
|
Smith, 2016 |
Geen review |
|
Wagner, 2016 |
Behandeling voor specifieke syndromen |
|
Acuna Mora, 2016 |
Protocol |
|
Krishnan, 2016 |
Ziekte management van kinderen en volwassenen met slokdarmatresie |
|
Chong, 2016 |
De ervaring van kinderen met epilepsie |
|
Masterton, 2016 |
Behandelbehoeften van volwassenen met kanker: te ziekte specifiek, niet gerelateerd aan transitiezorg |
|
Hatfield-Timajchy, 2016 |
HIV in adolescenten, geen focus op transitiezorg |
|
Cleverley, 2016 |
Protocol voor een scoping review |
|
Rachas, 2016 |
De literatuur search is uitgevoerd in 2014 en overlapt daarmee met die van de NICE richtlijn |
|
Hislop, 2016 |
Geen review |
|
Ludvigsson, 2016 |
Consensus rapport |
|
Zhou, 2016 |
De literatuur search is uitgevoerd tussen 2010-2014 en overlapt daarmee met die van de NICE richtlijn |
|
Rigueros Springford, 2016. |
Verkeerde uitkomstmaat: review van prevalenties |
|
Yu, 2016. |
De literatuur search is uitgevoerd in juni 2014, volledige overlap met de NICE richtlijn |
|
Tso, 2016 |
Verkeerde uitkomstmaat: review van HIV patiënten in laag-, midden- en hoge inkomenslanden en link naar zorg |
|
Betz, 2016 |
De literatuur search is uitgevoerd in 2013, overlapt met NICE richtlijn |
|
Goossens, 2016 |
De literatuur search is uitgevoerd in September 2014, overlapt met NICE richtlijn |
|
Joly, 2016 |
Verkeerde uitkomstmaat: theoretisch perspectief |
|
von Gontard, 2016 |
Andere interventie en uitkomst, geen transitiezorg |
|
Lindsay, 2016 |
Andere setting: onderwijs |
|
Treadwell, 2016 |
Geen systematische review |
|
Embrett, 2016 |
De literatuur search is uitgevoerd in augustus 2013, overlapt met NICE richtlijn |
|
Hynes, 2016 |
De literatuur search is uitgevoerd tot juli 2013, overlapt met NICE richtlijn |
|
Long, 2015 |
Geen full text beschikbaar |
|
Lugasi, 2015 |
Dissertatie, Franse taal |
|
Wright, 2015 |
De literatuur search is uitgevoerd tot eind april 2012 |
|
Westbrook, 2015 |
Andere setting en domein: werk gerelateerd. Literatuur search tot 2011 |
|
Lequia, 2015 |
Ander domein: onderwijs |
|
Lewis, 2015 |
De literatuur search is uitgevoerd tot 2014 |
|
Kwan, 2015 |
De literatuur search is uitgevoerd tot juni 2014 |
|
Lockwood, 2015 |
Ander domein: pleegzorg |
|
Betz, 2015. |
De literatuur search is uitgevoerd tot December 2013 |
|
Zajac, 2015 |
Ander domein: jeugdrecht |
|
Nehring, 2015 |
De literatuur search is uitgevoerd tot 2013 |
|
Docherty, 2015 |
Geen systematische review |
|
Chu, 2015 |
Literatuur search tot september 2014, geen literatuur in 2014 geselecteerd |
|
Bennett, 2015 |
Literatuur search tot mei 2012 |
|
Young, 2015 |
Geen zoekdatum maar geen literatuur vanaf 2014 geïncludeerd |
|
Findley, 2015 |
Literatuur search in 2014 |
|
Joly, 2015 |
Literatuur search tot maart 2014 |
|
Pierce, 2015 |
Geen systematische review |
|
Calvo, 2015 |
Delphi studie |
|
Snow-Lisy, 2015 |
Geen transitiezorg: klinische richtlijn en framework voor management van de ziekte |
|
Ballas, 2015 |
Geen systematische review |
|
Rogers, 2015 |
Literatuur search tot mei 2013 |
|
Heery, 2015 |
Literatuur search tot mei 2013 |
|
Moynihan, 2015 |
Validatie van een instrument om transitiezorg te meten |
|
Connor, 2015 |
Systematische review waarin de prevalentie van chronische lange termijn problemen gedefinieerd wordt |
|
Sheehan, 2015 |
Literatuur search tot juni 2014 |
|
Brier, 2015 |
Literatuur search tot juni 2013 |
|
Molter, 2015 |
Literatuur search tot 2013 |
|
Paul, 2015 |
Literatuur search tot mei 2012 |
|
Ludvigsen, 2014 |
Protocol van systematische review |
|
Farrell, 2014 |
Factoren voor uitkomsten bij diabetes in transitiezorg, niet gerelateerd aan de PICO |
|
Hallowell, 2014 |
Geen full text beschikbaar |
|
Smith, 2014 |
Geen full text beschikbaar |
|
Green, 2014 |
Verbetering van het aantal arbeidsplaatsen voor jongvolwassenen met ontwikkelingsstoornissen, niet gerelateerd aan een PICO |
|
Lee, 2014 |
Ontwikkeling van een theoretisch framework, geen review |
|
Verhaegh, 2014 |
Literatuur search tot mei 2013 |
|
Prior, 2014 |
Literatuur search tot mei 2013 |
|
Hallowell, 2014 |
Literatuur search tot december 2011 |
|
Schwartz, 2014 |
Literatuur search tot december 2013 |
|
de Silva, 2014 |
Geen systematische literatuur search of selectie |
|
Willingham-Storr, 2014 |
Literatuur search tot december 2011 |
|
Zhang, 2014 |
Review over de psychometrische eigenschappen van beoordelingsinstrumenten voor transitiebereidheid |
|
Lyons, 2014 |
Transitie effecten op diabetes uitkomsten, niet gerelateerd aan de PICO |
|
Shrewsbury, 2014 |
De literatuur search is uitgevoerd tot december 2012 |
|
Thomson, 2014 |
De literatuur search is uitgevoerd tot 2013 |
|
Swift, 2014 |
De literatuur search is uitgevoerd tot juni 2013 |
|
Stinson, 2014 |
Review over transitie maatregelen |
|
Fegran, 2014 |
Geïncludeerd in de NICE richtlijn |
|
Lewis, 2013 |
publicatiedatum in 2013 |
|
Betz, 2013 |
publicatiedatum in 2013 |
|
Doug, 2011 |
publicatiedatum in 2011 |
|
Price, 2019 |
Geen focus op interventies of benaderingen maar op ervaringen. Er is wel gezocht op het perspectief van ouders maar het bewijs was van lage kwaliteit |
|
Hill, 2019 |
Geen focus op interventies maar op ervaringen |
|
Freeman, 2019 |
Betreft informatie behoefte, er worden geen interventies of programma’s beschreven |
|
Crawford, 2019 |
Geen focus op interventies maar op ervaringen |
|
Brown, 2019 |
Betreft ervaringen en geen benaderingen |
|
Scholz, 2019 |
Cleverly, 2018 geïncludeerd vanwege specifiekere focus op interventies/approaches; past beter bij PICO dan Scholz (2019) |
|
Lerch, 2019 |
Geen focus op interventies maar op ervaringen |
|
Waldecker, 2018 |
Geen transitiezorg beschreven. Studie focust op actieplannen voor chronisch zieke kinderen |
|
Jacobs, 2018 |
Focus op educatieve diensten, niet primair op zorg |
|
Raina, 2018 |
Geen systematische literatuur search uitgevoerd, 45 resultaten gevonden |
|
Gray,2018 |
Focus op barrières in plaats van op een succesvolle aanpak, geen specifieke focus op ouders |
|
Woodgate, 2017 |
Geen focus op zorg |
|
Broad, 2017 |
Beschrijft ervaringen, geen aanpak of interventies voor succesvolle transitie |
|
Coyne, 2017 |
Beschrijft ervaringen, geen aanpak of interventies voor succesvolle transitie |
|
Gabriel, 2017 |
Beschrijft uitkomstmaten die bruikbaar zijn voor ‘overwegingen’, richt zich op een ‘structured intervention’ ipv op de rol van zorgverleners en ouders |
|
Coad, 2017 |
Richt zich op ondersteuning voor jong volwassenen, gekozen voor Low (2019) aangezien deze recenter en uitgebreider is |
|
Morsa, 2017 |
Focus op de jongere |
|
Schultz, 2017 |
Uitkomstmaten te ziekte specifiek, focus op onderdelen van interventies: niet op zorgverleners, jongeren of ouders |
|
Fegran, 2016 |
Betreft ervaringen en geen aanpak of interventies voor succesvolle transitie |
|
Di Rezze, 2016 |
Geen zoekdatum beschikbaar, gekozen voor een recentere review van Cleverly (2018), geen focus op de rol van zorgverleners, ouders of jongeren |
|
Reale, 2015 |
Geen zoekdatum beschikbaar, gekozen voor een recentere review van Cleverly (2018), geen focus op de rol van zorgverleners, ouders of jongeren |
|
Wafa, 2015 |
Geen systematische search uitgevoerd (26 resultaten gevonden) |
Verantwoording
Beoordelingsdatum en geldigheid
Publicatiedatum : 28-04-2022
Beoordeeld op geldigheid : 16-03-2022
Voor de herziening van de kwaliteitsstandaard adviseert werkgroep I specifiek voor de groep jongeren die in de psychiatrie hun transitie in zorg meemaken de uitkomsten mee te nemen van de MILESTONE studie; een grote Europese studie naar transitiezorg in de transitie naar de volwassen-GGZ,. Gepubliceerde resultaten hiervan worden vanaf eind 2021 verwacht. De protocollen voor de studies zijn al wel gepubliceerd en de periode van dataverzameling is in de afrondende fase (Santosh, 2020; Tuomainen, 2018; Singh, 2017).
Algemene gegevens
De ontwikkeling/herziening van deze modules van deze kwaliteitsstandaard werd ondersteund door het Kennisinstituut van de Federatie Medisch Specialisten (www.demedischspecialist.nl/kennisinstituut) en werd gefinancierd door FNO Zorg voor Kansen, ZonMw en de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS). De financiers hebben geen enkele invloed gehad op de inhoud van de kwaliteitsstandaard.
De richtlijn is ontwikkeld in samenwerking met:
- Nederlandse Internisten Vereniging
- Nederlandse Vereniging voor Psychiatrie
- Nederlandse Vereniging voor Neurologie
- Nederlandse Vereniging van Revalidatieartsen
- Nederlandse Vereniging voor Heelkunde
- Nederlandse vereniging van Artsen voor Verstandelijk Gehandicapten
- Nederlands Instituut van Psychologen
- Verpleegkundigen & Verzorgenden Nederland
- Nederlands Huisartsen Genootschap
- JongPIT
- Stichting Kind en Ziekenhuis
- Patiëntenfederatie Nederland
- Revalidatie Nederland
- Nederlandse Federatie van Universitair Medische Centra
- Experts op persoonlijke titel
- Nederlandse Vereniging voor Reumatologie
- Nederlandse Vereniging voor Arbeids- en Bedrijfsgeneeskunde Koninklijke Nederlandse Maatschappij ter bevordering der Pharmacie
- Vereniging Samenwerkingsverband Chronische Ademhalingsondersteuning
- Koninklijk Nederlands Genootschap voor Fysiotherapie
Nederlandse Vereniging voor Kinderfysiotherapie - Revalidatie Nederland
- AJN Jeugdartsen Nederland
- KinderThuisZorg
- Kids met Crohn en Colitis
- Reuma Nederland
- Zelfstandige Klinieken Nederland
- BijnierNET
- Vereniging Samenwerkende Ouder- en Patiëntenorganisaties
- Nationale Vereniging ReumaZorg Nederland
- Nederlandse Leverpatiënten Vereniging
- ME/CVS-Stichting Nederland
- Nierpatiënten Vereniging Nederland
Doel en doelgroep
De primaire doelstelling van de kwaliteitsstandaard is om een betere organisatie en inhoud van transitiezorg voor jongeren te realiseren, aansluitend bij het tien punten programma ‘Betere transitie in medische zorg’ (FNO en Op EigenBenen.nu, 2018).
De secundaire doelstelling is om helder geformuleerde randvoorwaarden/kwaliteitscriteria op te stellen die kunnen rekenen op een breed draagvlak bij de partijen die betrokken zijn bij transitiezorg. Aan de hand van de algemene kwaliteitsstandaard kunnen instellingen, vakgroepen, patiëntenorganisaties of organisaties van zorgverleners meer specifieke richtlijnen of aanbevelingen opstellen en een passend transitieprogramma ontwikkelen.
Samenstelling werkgroep
Voor het ontwikkelen van de kwaliteitsstandaard zijn in 2019 twee multidisciplinaire werkgroepen ingesteld, bestaande uit vertegenwoordigers van relevante disciplines die betrokken zijn bij transitiezorg voor jongeren. Werkgroep Inhoud is verantwoordelijk voor het opstellen van het inhoudelijke deel van deze kwaliteitsstandaard, dit betreft alle modules waarbij de NICE-richtlijn werd geadapteerd en geüpdatet. De werkgroep Organisatie en Toepassing (O&T) is verantwoordelijk voor de randvoorwaarden, organisatie en de inbedding van transitiezorg en ontwikkelt instrumenten voor de praktijk, waaronder een disseminatie- en implementatieplan, de toolbox en de budgetimpactanalyse (BIA). Werkgroep I en O&T hebben tot het eind van het project samengewerkt om de inhoud en implementatie/organisatie op elkaar af te stemmen. De klankbordgroepen hebben feedback kunnen leveren op de concepttekst van de kwaliteitsstandaard.
Om de verbinding tussen beide werkgroepen te behouden is voor het project een stuurgroep ingesteld. De stuurgroep bestond uit de voorzitters van werkgroepen I en O&T, twee jongeren van JongPIT die ook lid waren van een van de werkgroepen en ondersteuning vanuit het Kennisinstituut.
Stuurgroep
De stuurgroep bestaat uit de voorzitters van de werkgroepen en twee vertegenwoordigers van het Jongerenpanel JongPIT en de projectleider van het Kennisinstituut.
- H.J. (Henk) Smid, voorzitter stuurgroep
- Drs. D.G.W.J. (Desiree) Creemers, voorzitter raad van bestuur Deventer Ziekenhuis, kinderarts, NVK
- L. (Lisa) Verberg, student verpleegkunde, expert op persoonlijke titel, lid JongPIT
- F. (Femke) van Zoggel, expert op persoonlijke titel, student Zorgmanagement, projectleider JongPIT
Werkgroep Inhoud
- Drs. D.G.W.J. (Desiree) Creemers, voorzitter raad van bestuur Deventer Ziekenhuis, kinderarts, NVK, voorzitter WG Inhoud
- Dr. R.G. (Richard) IJzerman, internist-endocrinoloog, werkzaam in Amsterdam UMC, NIV
- Prof. dr. T.A.M.J. (Thérése) van Amelsvoort, psychiater en hoogleraar transitiepsychiatrie, werkzaam in Maastricht UMC, Mondriaan GGZ, Koraal, NVVP
- Dr. M. (Marc) Engelen, (kinder)neuroloog, werkzaam in Amsterdam UMC, NVN
- Dr. W.M.A. (Wilma) van der Slot, revalidatiearts, werkzaam in Rijndam Revalidatie, VRA
- I.D. (Iris) Koehler, revalidatiearts, werkzaam in Basalt Revalidatie, VRA
- Dr. A.M. (Agnies) van Eeghen, arts voor verstandelijk gehandicapten, werkzaam in Amsterdam UMC, NVAVG
- F. (Femke) van Zoggel, expert op persoonlijke titel, student Zorgmanagement, projectleider JongPIT
- S. (Sanne) van Beem MSc, expert op persoonlijke titel, student geneeskunde, lid JongPIT
- J. (Janine) Pingen MSc, junior project- en beleidsmedewerker, Stichting Kind en Ziekenhuis (tot 1 december 2020)
- R. (Rowy) Uitzinger, junior projectmanager, Stichting Kind en Ziekenhuis (vanaf 1 december 2020)
- Dr. C. (Christien) Sleeboom, gepensioneerd kinderchirurg, voorheen werkzaam in Amsterdam UMC, NVvH
- A.M. (Anita) Dijkhuizen-Overes MSc, verpleegkundige nn opleiding tot specialist (VIOS) AGZ, werkzaam in Erasmus MC Rotterdam, V&VN afd. Diabeteszorg
- K.M. (Kim) Holtmaat MSc, verpleegkundig specialist, werkzaam in het UMC Utrecht, V&VN
- Dr. A.L. (AnneLoes) van Staa, expert op persoonlijke titel, werkzaam bij Hogeschool Rotterdam, Lector Transities in Zorg
- Drs. L. (Laura) de Vries, huisarts niet praktiserend, Utrecht, NHG
- Drs. C.M.C.M. (Carla) Hendriks, GZ-psycholoog, werkzaam bij Heliomare, NIP
Werkgroep Organisatie & Toepassing (O&T)
- H.J. (Henk) Smid, voorzitter WG O&T
- Dr. P. (Paul) de Laat, kinderarts, werkzaam in Franciscus Gasthuis & Vlietland, NVK
- C. (Celine) Hermans, expert op persoonlijke titel, student apothekersassistent, lid JongPIT
- L.J. (Lisa) Verberg, student verpleegkunde, expert op persoonlijke titel, lid JongPIT
- B.J.J.W. (Bas) Schouwenberg, internist, werkzaam in het Radboudumc, NIV
- H. (Hester) Rippen, directeur Stichting Kind en Ziekenhuis
- Drs. J.J.W.H. (Jeroen) Crasborn, senior-adviseur/ arts (niet praktiserend), voorheen werkzaam bij Zilveren Kruis
- Drs. M.H. (Martijn) Klem, directeur Revalidatie Nederland
- L. (Marleen) Hamelink, diabetesverpleegkundige, werkzaam in Albert Schweitzer Ziekenhuis, V&VN
- R.C.M. (Roos) Pooye, diabetesverpleegkundige, werkzaam in Albert Schweitzer Ziekenhuis, V&VN
- Dr. A.L. (AnneLoes) van Staa, expert op persoonlijke titel, werkzaam bij Hogeschool Rotterdam, Lector Transities in Zorg
- Dr. S. L. (Simone) Gorter, reumatoloog, Nederlandse Federatie van UMC’s, NFU
- Dr. S.S.M. (Sylvia) Kamphuis, kinderarts-reumatoloog/immmunoloog, werkzaam in Erasmus MC, NFU
Klankbordgroep
- Drs. L.P. (Laura) Verweij - van den Oudenrijn, verpleegkundig specialist, werkzaam in het UMC Utrecht, VSCA
- Dr. M. (Manon) Bloemen, kinderfysiotherapeut, wetenschappelijk onderzoeker bij Hogeschool Utrecht, KNGF en NVFK
- Drs. M.H. (Martijn) Klem, directeur Revalidatie Nederland
- B. (Bianka) Zandee, openbaar apotheker, KNMP
- Dr. P.A. (Philomine) van Pelt, kinderreumatoloog en reumatoloog, werkzaam in Erasmus MC, NVR
- Dr. I.J. (Ingrid) van Dillen, jeugdarts MBO, AJN
- Prof. dr. C.J. (Janneke) van der Woude, MDL-arts, werkzaam in Erasmus MC, NVMDL
- S.L.A. (Stephan) Meijer, bestuurslid, NVHP
- Drs. Y.T.A. (Yvette) Troe, physician Assistant, VRA
- J.E. (Ernst) Jurgens, MD, OHP MSc, klinische arbeidsgeneeskundige, NVAB
- Prof. dr. E.M. (Elise) van de Putte, kinderarts sociale pediatrie, NVK
- Dr. J.P. (Jan Peter) Rake, kinderarts, KinderThuisZorg
- Prof. dr. J.C. (Hankje) Escher, kinderarts MDL, KiCC
- H. (Hanneke) Andringa, expert op persoonlijke titel
- J.A. (Jarno) Groenveld Bed, ervaringsdeskundige Reuma Nederland
- K.A. (Karin) Stricker Msc., procesmanager DeKinderkliniek, ZKN
- M.J.J.H. (Marion) van Ool, verpleegkundig specialist, V&VN
- J.S. (Judith) Heijne Makkreel, expert op persoonlijke titel (ouder van jongere met chronische aandoening)
- R.L. (René) van Lint, expert op persoonlijke titel (ouder van jongere met chronische aandoening)
- J.G. (Johan) Beun, coördinator, BijnierNET
Klankbordgroep vanuit Stichting Kind en Ziekenhuis:
- Drs. A. (Anne) Speijer, coördinator kwaliteit van zorg, VSOP
- Drs. G. (Gerardine) Willemsen-de Mey, voorzitter Nationale Vereniging ReumaZorg Nederland
- J. (José) Willemse, directeur Nederlandse Leverpatiënten Vereniging
- O. (Otto) Albrecht directeur ME/CVS-Stichting Nederland
- E. (Evy) van Kempen, teamcoördinator, Nierpatiënten Vereniging Nederland
Met ondersteuning van het Kennisinstituut van de Federatie Medisch Specialisten
- E. Rake MSc, adviseur
- Dr. E. Paap, adviseur
- Dr. D.H.H. Dreesens (projectleider), senior adviseur
Belangenverklaringen
De Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of zij in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatiemanagement) hebben gehad. Gedurende de ontwikkeling of herziening van een module worden wijzigingen in belangen aan de voorzitter doorgegeven. De belangenverklaring werd opnieuw bevestigd tijdens de commentaarfase. Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van de Federatie Medisch Specialisten.
Werkgroep Inhoud
|
Werkgroeplid |
Functie |
Nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
Creemers* |
* Voorzitter raad van bestuur Deventer Ziekenhuis * Kinderarts |
Raad van Commissarissen Huisartsen Eemland, lid: betaald conform richtlijnen |
Geen |
Geen |
|
Pingen |
Junior project- en beleidsmedewerker |
Verzorgende niveau 3 - betaald |
Geen |
Geen |
|
Engelen |
(kinder)neuroloog, Amsterdam UMC |
Geen |
Geen |
Geen |
|
Staa, van |
Hogeschool Rotterdam, Kenniscentrum Zorginnovatie, Rotterdam. Functie: Lector Transities in Zorg. Omvang aanstelling: 1,0 fte |
* Voorzitter Bestuur Borstkanker Vereniging Nederland: onbetaald * Penningmeester Bestuur Jan Roodenpoort Stichting, Amsterdam: onbetaald * Bestuurslid Stichting Lof der Verpleegkunst, Rotterdam: onbetaald * Vice-voorzitter ZonMw Commissie Nationaal Programma Gehandicaptenzorg Gewoon Bijzonder: vacatievergoeding * Lid NWO Commissie Lerarenbeurs: vacatievergoeding |
|
Geen |
|
Amelsvoort, van |
Psychiater en Hoogleraar Transitiepsychiatrie, MUMC+ (fulltime) |
* Lid bestuur Stichting @ease, onbezoldigd * Lid Kernredactie Tijdschrift voor Psychiatrie, onbezoldigd * Lid Wetenschappelijke adviesraad kenniscentrum K&J psychiatrie, onbezoldigd * Lid Bestuur BKOP, onbezoldigd |
Ik voer extern gefinancierd onderzoek uit maar die hebben geen belang bij uitkomst van deze werkgroep |
Geen |
|
Slot, van der |
Revalidatiearts, inclusief verrichten wetenschappelijk onderzoek en onderwijs Rijndam Revalidatie, Westersingel 300 te Rotterdam. Gastvrijheidsovereenkomst bij het Erasmus MC |
Ontwikkelgroepen en auditor IFMS vallen binnen het regulier werk als revalidatiearts. Verder onbetaald.
• CP-MAP consortium: ‘Cerebral Palsy: Multi-morbidity risk Assessment and Prevention’ (2017 – heden) • Dieet behandelingsrichtlijn Cerebrale Parese: coauteur (2017 – 2018) • Edwin van de Sar Foundation: medisch adviseur (2017 – heden) • Project ‘Impact van langdurige beperkingen op het dagelijks leven van volwassenen met Cerebrale Parese’: lid, coauteur (2015 - 2018) • Werkgroep Cerebrale Parese, Nederlandse Vereniging van Revalidatieartsen (VRA): lid trekker capaciteit vraagstuk volwassenen met Cerebrale Parese (2015 – heden) • Adviesraad CP-Net: lid (2015 – heden) • International Cerebral Palsy Health Promotion Group (2014 – heden) • Project ‘Ouder worden met een beperking’, patiëntenvereniging BOSK: lid, co-onderzoeker en coauteur (2013 – 2016) • Begeleidingscommissie ‘Jong, CP en seks’, patiëntenvereniging BOSK: lid (2013 – 2015) • Revisie Richtlijn ‘Spastische Cerebrale Parese bij kinderen’: projectgroep (2013 – 2015) • Lifespan Care commissie, American Academy for Cerebral Palsy and Developmental Medicine (AACPDM): lid en voorzitter geweest (2011 – 2016) • TransitieNet, Nederland: lid (2008 – heden) • Ontwikkelgroepen Cerebrale Parese, Lifespan care en Neurorevalidatie, Rijndam Revalidatie: lid en voorzitter geweest (2003 – heden) • Auditor Individual Functioning Medical Doctors (IFMS, 2013-heden) |
Onderzoek op de leeftijd van transitie naar volwassenheid via PERRRIN: Mogelijk dat de betreffende junior onderzoeker ook financiering had van fondsen bv Fonds Nuts Ohra. Ikzelf ben daar niet door gefinancierd. |
Geen |
|
Eeghen, van |
* AVG's Heeren Loo Zorggroep (24 uur/week) * AVG Amsterdam UMC (8 uur/week) * Via 's Heeren Loo detachering Erasmus MC (4 uur/week) |
* Voorzitter Stuurgroep Richtlijnontwikkeling NVAVG (onbetaald) * Adviesraad Stichting KwaliteitsImpuls Langdurige Zorg (onbetaald) * Werkgroep transitie van het verstandelijk beperkte kind (onbetaald) * Medisch adviseur Stichting TSC Fonds (onbetaald) * Medisch adviseur Novartis (betaald op sporadische basis, fees naar Erasmus MC) |
Geen |
Geen |
|
Dijkhuizen - Overes |
Verpleegkundig consulent (kinder-)diabetes, Alrijne Ziekenhuis Leiden |
V&VN Diabeteszorg commissie richtlijnen, lid, onbetaald |
Geen |
Geen |
|
Holtmaat |
Verpleegkundig Specialist Neuromusculaire ziekten UMC Utrecht |
* Buurt contactpersoon voor De Zonnebloem (vrijwillig) * Bestuurslid Vereniging van Eigenaren (vrijwillig) * Meeschrijven folder immuunglobulinen bij neuromusculaire aandoeningen CSL Behring (betaald) |
Geen |
Geen |
|
Zoggel, van |
Voorzitter Jongerenpanel Zorg én Perspectief FNO Zorg voor kansen |
Patiënten Advies Raad Reuma Nederland (onbetaald) |
Geen |
Geen |
|
Beem, van |
Student Geneeskunde aan de VU |
- |
Geen |
Geen |
|
IJzerman |
Internist-endocrinoloog, Amsterdam UMC, locatie Vumc, 0,8 fte, waarvan 0,33 fte gedetacheerd als klinisch beoordelaar bij het College ter Beoordeling van Geneesmiddelen (CBG), Utrecht |
Geen |
Sinds mei 2017, ben ik hoofdonderzoeker van een mechanistisch onderzoek wat de effecten van dapagliflozin en exenatide op de hersenen onderzoekt waarvoor het VU medisch centrum subsidie ontvangt (AstraZeneca). Vanaf april 2016 ben ik één van de onderzoekers van een groot Europees onderzoek naar ondervoeding bij ouderen (PROMISS onderzoek, gesubsidieerd door het "EU Research and Innovation programme Horizon 2020"). Ik ben hoofdonderzoeker van 2 epidemiologische onderzoeken waarvoor het VU medisch centrum subsidie ontving van de "European Foundation for the Study of Diabetes" en de Nederlandse Organisatie voor Wetenschappelijk Onderzoek (NWO). Beide onderzoeken zijn afgerond. |
Geen |
|
Sleeboom |
Kinderchirurg Amsterdam UMC/VUMC |
* Lid kwaliteitsvisitatiecommissie van de Nederlandse Vereniging voor Heelkunde namens de Nederlandse Vereniging voor Kinderchirurgie (onbetaald - vacatiegelden) * Meegewerkt aan ontwikkelen website: https://www.seksualiteit-arm-zvh.nl/ |
Geen |
Geen |
|
Hendriks |
GZ psycholoog, Heliomare |
* Bestuurslid NIP, sectie revalidatie, onbetaald * Lid stuurgroep hersenletsel en jeugd, onbetaald |
Geen |
Geen |
|
Vries, de |
Wetenschappelijk medewerker afdeling Richtlijnontwikkeling en Wetenschap Nederlands Huisartsen Genootschap (NHG) 0,6 fte |
Nee |
Geen |
Geen |
* Voorzitter
Werkgroep Organisatie en Toepassing
|
Werkgroeplid |
Functie |
Nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
Smid* |
Directeur ZonMw, secretaris bestuur |
Bezoldigd tgv ZonMw: * Voorzitter Regulier Overleg Alcoholbeleid * Voorzitter werkgroep ontwikkeling van een kwaliteitsstandaard transgenderzorg Kennisinstituut Medisch Specialisten * Lid van het bestuur van het Platform Electromagnetische Velden * Lid Strategisch Adviesraad TNO * Voorzitter wetenschappelijke adviescommissie Eén tegen eenzaamheid
Onbezoldigd: * Lid Comité van Aanbeveling van de Stichting voor Mensenrechten en Gezondheidszorg 'Johannes Wier' * Lid Stuurgroep Nationaal Programma Palliatieve Zorg * Lid Raad van Toezicht Stichting Zorgevaluatie (Leading the Change programma) * Jurylid Brijante Mislukkingen in de zorg-award * Lid Kerngroep Transitie Proefdiervrije Innovatie * Lid leescommissie biogragieproject Els Borst * Ambassadeur Verwenzorg |
Geen |
Geen |
|
Rippen |
* Directeur Stichting Kind en Ziekenhuis - 32 uur * Eigenaar Fiduz management - freelance (project) adviseur |
* Lid van Raad van Toezicht MEEr-groep - bezoldigd Niet bezoldigd: * Coördinator EACH netwerk * Voorzitter Landelijke Borstvoedingsraad * Voorzitter Expertiseraad Kenniscentrum kinderpalliatieve zorg * Lid Algemene ledenvergadering VZVZ * Bestuurslid/ Penningmeester Ervaringskenniscentrum (Sch)ouders |
Geen |
Geen |
|
Crasborn |
Senior adviseur Zorg strategie bij Zilverenkruis zorgverzekeraar |
* Geen betaalde nevenwerkzaamheden * Onbetaalde werkzaamheden: - Lid programcommissie Kennisprogramma Gender & Gezondheid ZonMw - Lid Programmacommissie Sprong Vitaliteit en Gezondheid van SIA regieorgaan - Lid en voorzitter kamer Capaciteitsorgaan Specialisten Ouderen Geneeskunde (SOG) - Lid kamer Capaciteitsorgaan Artsen voor Verstandelijke Gehandicapten (AVG) - Op afroep adviseur voor VSOP (koepelorganisatie in Nederland voor zeldzame en genetische aandoeningen) - Lid verschillende adviesraden hoge scholen (toegepast psychologie HAN, Ergotherapie HvA, Urban Vitality programma HvA, Verloskunde Academie Amsterdam Groningen) |
Geen |
Geen |
|
Staa, van |
Hogeschool Rotterdam, Kenniscentrum Zorginnovatie, Rotterdam. Functie: Lector Transities in Zorg. Omvang aanstelling: 1,0 fte |
* Voorzitter Bestuur Borstkanker Vereniging Nederland: onbetaald * Penningmeester Bestuur Jan Roodenpoort Stichting, Amsterdam: onbetaald * Bestuurslid Stichting Lof der Verpleegkunst, Rotterdam: onbetaald * Vice-voorzitter ZonMw Commissie Nationaal Programma Gehandicaptenzorg Gewoon Bijzonder: vacatievergoeding * Lid NWO Commissie Lerarenbeurs: vacatievergoeding |
*Betaald adviseur Educatie voor diabetesprofessionals voor Medtronic International *Als lector Transities in Zorg heb ik sinds 2003 veel externe gefinancierde projecten uitgevoerd op het thema van het advies (Kwaliteitsstandaard Transitiezorg). Mede daardoor ben ik gevraagd als expert op het thema.
Meer informatie over de projecten is te vinden op https://www.opeigenbenen.nu/ en mijn persoonlijke pagina: https://www.hogeschoolrotterdam.nl/onderzoek/lectoren/zorginnovatie/lectoren/dr.-anneloes-van-staa/ |
Geen |
|
Klem |
Directeur Revalidatie Nederland |
* Bestuurslid CP-Net (onbetaald) * Bestuurslid (Sch)ouders (onbetaald) |
Geen |
Geen |
|
Hermans |
Lid Jongerenpanel Zorg én Perspectief |
Ambassadeur bij Stichting Opkikker (onbetaald) |
Geen |
Geen |
|
Verberg |
Fonds NutsOhra: Lid Jongerenpanel |
* Libertas Leiden -> verpleegassistente (betaald) * NVLE -> commissie lupus/aps (alleen reiskostenvergoeding) |
Fonds NutsOhra Zorg en Perspectief |
Geen |
|
Laat, de |
Kinderarts, Franciscus gasthuis en vlietland. 0.8 FTE |
Lid BBC NVK * contactpersoon Logex * portefeuille normtijden * portefeuille thesauri |
Geen |
Geen |
|
Lange, de |
Verpleegkundig specialist chronische zorg bij somatische bij somatische aandoeningen Interne geneeskunde, aandachtsgebied diabetes mellitus in het Groene Hartziekenhuis (GHZ) te Gouda bij ZorgBrug in dienst |
* Afgelopen jaar (dec 2018 - maart 2019) gastdocent geweest op de Hogeschool Rotterdam voor zelfmanagement en tevens beroepsproducten nagekeken voor studenten aan MANP. Is betaald. * Jaren daarvoor (2012-2017) praktijkassessor geweest voor de Hogeschool Rotterdam voor MANP. Is betaald. Komend schooljaar niet meer van toepassing. * Verpleegkundige adviesraad bij Sanofi op uitnodiging, maximaal 1x per jaar, betaald. incidenteel een verzoek om een presentatie te geven. Is betaald. * Vanuit organisatie De Baar februari 2019 een workshop gegeven samen met een internist uit GHZ over insulinepomptherapie (betaald). * -Commissielid van NDF Opinie en kennis. Is betaald. * Stuurgroeplid geweest (2016-2018) van het onderzoek van AnneLoes van Staa "Betere transitie bij diabetes type 1" (betaald) en projectleider in eigen ziekenhuis.
In principe zijn de meeste nevenactiviteiten gestopt, mogelijkheid blijft aanwezig dat ik voor een presentatie of een workshop gevraagd kan worden in de komende jaren. |
Geen |
Vermoedelijk in deze werkgroep niet aan de orde, maar indien geneesmiddelen/hulpmiddelen (van Sanofi) aan de orde komen dan geen deelname aan discussie en besluitvorming |
|
Schouwenberg |
Internist-klinisch Farmacoloog Radboudumc en Kinder Diabetes Centrum Nijmegen |
Geen |
Geen |
Geen |
|
Gorter |
Kinderreumatoloog, reumatoloog, MUMC+ in Maastricht; 0,9 fte |
Geen |
Geen |
Geen |
|
Kamphuis |
Kinderarts-reumatoloog/immunoloog 1.0 fte |
* Chair of the Dutch Association of Pediatric Rheumatology * Member Steering committee JIR cohort * Member Lupus committee JIR cohort * Chair PReS working party for Pediatric Lupus * Member Scientific programme committee PReS (Pediatric Rheumatology European Society) congress Prague * Member Scientific committee for the Mastercourse Immunology EAP (European Academy of Pediatrics) congress Amsterdam * Teacher for Nurse Specialist in training * Member CSO (Committee for training in Pediatric Subspecialties) of the NVK as the representative NVKR * Secretary of Working Party pediatric Lupus, European Society of Pediatric Rheumatology * Medical expert for Cyberpoli.nl (expertise children with autoimmune diseases * Member Scientific advisory board for patient association NVLE (Dutch Lupus patients association) * Vice-chair Clinical Study Group pediatric Immunology/Rheumatology/Infectology of the Ducth MCRN (Medicines for Children Research Network * Project leader Rheumatology team Erasmus MC Sophia in the project "Moving forward" a nation wide project to enable smooth transition of care for children with a chronic disease * Chair board of Pediatric Residents, Wilhelmina Childrens Hospital UMC Utrecht |
Geen |
Geen CV met nevenactiviteiten staat op Viadesk |
|
Jurgens |
1) Bedrijfsarts (BA) 2) Klinisch arbeidsgeneeskundige carrdiometabole & enodcriene aandoeningen (KAG) 3) Bestuurslid NVAB 4) Artsdeskundige rechtbank (ADR) 5) Gastdocent NSPOH & SGBO 6) Expertdocent bedrijfsgeneeskunde HA opleiding te Utrecht 7) Praktijkopleider AIOS bedrijfsgeneeskunde |
* BA: beschermen, bevorderen ne helpen herstellen van de gezondheid in relatie toe werk en werkomstandigheden (betaald) * KAG: verrichten van expertise met betrekking tot belastbaarheid voor (specifieke) werkzaamheden (betaald) * NVAB: lid van algemeen bestuur, voorzitter van werkgroep preventie, beroepsziekte, lid van de cie. richtlijnontwikkeling en wetenschap, lid van autorisatie cie. Vanuit NVAB-deelname in verschillende werkgroepen (RI&E SZW, SER-arbeidsomstandigheden, Chronisch ziek en werk, Letsel schaderaad, et cetera. (onbezoldigd, soms vacatiegeld) * ADR: expertise op verzoek van een rechtbank over bedrijfsgeneeskundig handelen in een casus (betaald) * Gastdocent aan postacademisch onderwijs (betaald) voor verschillende onderwerkpen. * Expertdocent bedrijfsgeneeskunde aan huisartsenopleiding Utrecht (betaald) * Praktijkopleider bedrijfsartsen in opleiding (onderdeel dagelijks werk als BA) |
Geen |
|
|
Hamelink - Doolaard |
Diabetesverpleegkundige - Albert Schweitzer ziekenhuis te Dordrecht (kinderpoli) |
- |
Geen |
|
|
Pooye |
Diabetesverpleegkundige kinderpoli te Albert Schweitzer ziekenhuis te Dordrecht |
- |
Geen |
|
* Voorzitter
Klankbordgroep
|
Werkgroeplid |
Functie |
Nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
Verweij – van den Ouderijn |
Verpleegkundig specialist chronische beademing WKZ UMC Utrecht |
Bestuurslid VSCA |
Geen |
Geen |
|
Bloemen |
* Senior-onderzoeker Hogeschool Utrecht, Lectoraal Leefstijl en Gezondheid (0,5 fte) * Docent Masteropleiding Kinderfysiotherapie Hogeschool Utrecht (0,5 fte) |
Bestuurslid NVKF, betaald |
Geen |
Geen |
|
Pelt, van |
Kinderreumatoloog en reumatoloog. Werkzaam op de jongerenpoli, locatie reumatologie van het ErasmusMC Rotterdam. Op de Jongerenpoli worden jongeren met klachten van het bewegingsapparaat in de leeftijd van 12 tot 24 jaar behandeld. |
Niet van toepassing |
Naast mijn klinische werk als kinderreumatoloog en reumatoloog op de Jongerenpoli, verricht ik ook wetenschappelijk onderzoek met als doel de behandeling en prognose van kinderen, adolescenten en jong volwassenen te verbeteren. |
Geen |
|
Zandee |
Openbaar apotheker, bij Service Apotheek Koning en Slotermeer Service Apotheek |
* Lid Special Interest Group Diabetes, KNMP (vacatiegeld) * Lid NDF-werkgroep Zorg op Maat bij Jongeren (vacatiegeld) * Lid Werkgroep Diabetes, Transmuraal Platform Amsterdam - SIGRA (onbetaald) |
Geen |
Geen |
|
Meijer |
Niet van toepassing |
Bestuurslid NVHP - portefeuille en belangenbehartiging, werkgroep Zorg en Onderzoek. Vanuit de patiëntenvereniging betrokken bij (lopende) herziening richtlijn hemofilie A en B door de Nederlandse Vereniging van Hemofilie Behandelaren |
Geen |
Geen |
|
Dillen, van |
Jeugdarts/ JGZ, GGD Amsterdam |
Gemeenteraadslid Oegstgeest, onbezoldigd |
De rol van de jeugdartsen in het algemeen kan beïnvloed worden door de uitkomsten van de klankbordgroep |
Geen |
|
Putte, van de |
Werkgever UMCU: * kinderarts sociale pediatrie * hoogleraar levensloopgeneeskunde |
Voorzitter Stichting LECK (Landelijke Expertise Centrum Kindergeneeskunde), onbetaald |
Voor de invulling van de levensloopgeneeskunde is een kwalitatief hoogstaande transitiezorg van groot belang. Dit is geen persoonlijk belang, maar zal wel bijdragen aan de zichtbaarheid van het concept levensloopgeneeskunde |
Geen |
|
Escher |
* Kinderarts maag-darm-leverziekten * Hoogleraar kindergeneeskunde Erasmus MC - Sophia Rotterdam (0,8 fte) |
* Kinderarts maag-darm-leverziekten LUMC, Leiden (detachering) * Kinderarts Cyberpoli (Artsen voor kinderen) (onbetaald) (0,2 fte) |
Geen |
Geen |
|
Rake |
* Kinderarts UMC Groningen (4 dagen/week) * Kinderarts KinderThuisZorg (1 dag/week) |
Voorzitter RvT OCRN (jeugd-GGZ) en Forte (GGZ), waarvoor een vergoeding |
Geen |
Geen |
|
Wouder, van der |
Hoogleraar Inflammatoire darmziekten Maag-, Darm en leverarts |
* Secretaris NVGE: onbetaald * Voorzitter SLICOM ECCO: onbetaald * Govery Board UEG: onbetaald |
Extern gefinancierd onderzoek: * Horizon * ZonMw * Pfizer * Tramedico * Janssen pharmaceuticals |
Geen |
|
Stricker |
Procesmanager bij De Kinderkliniek |
Niet van toepassing |
Geen |
Geen |
|
Ool, van |
Verpleegkundig specialist, werkzaam bij Epilepsiecentrum Kempenhaeghe |
* Vrijwilligerswerk in een zorgteam in mijn woonplaats Sterksel. * Vrijwilligerswerk in een coöperatie dorpswinkel in mijn woonplaats in Sterksel |
Naar mijn mening verbreedt deelname aan een klankbordgroep mijn visie, wat ik kan inzetten en meenemen in mijn werk. Dit binnen de afspraken die in de klankbordgroep gelden |
Geen |
|
Troe |
Physician Assistant, kinder- en jongerenrevalidatie Libra Revalidatie & Audiologie, locatie Leijpark |
* Afgevaardigde namens de NAPA (Nederlandse Associatie Physician Assistants) in de Algemene vergadering van de FBZ (Federatie Beroepen in de Zorg) * Lid commissie beroepsbelangen NAPA |
Belang is er in die zin dat de bijdrage aan de richtlijn helpend is voor het neerzetten voor betere transitiezorg binnen ons revalidatiecentrum. Echter zal het via de terugkoppeling binnen de sectie kinderrevalidatieartsen ook teruggekoppeld worden |
Geen |
|
Groenveld |
Plaatsvervangend griffier & raadsadviseur bij Gemeente Molenlanden (bezoldigd): adviseren en ondersteunen van de gemeenteraad van Molenlanden |
* Lid Ervaringsdeskundigencommissie Onderzoeksvoorstellen bij ReumaNederland (onbetaald): beoordelen van ingediende onderzoeksvoorstellen ten aanzien van onder andere relevantie, belasting en haalbaarheid voor doelgroep en patiëntenparticipatie * KLAP-medewerker bij Examenadviesburo (betaald): ontwikkelen en afnemen van examens en fungeren als rollenspelacteur bij mondelinge examens * Trainer bij Eindsprint (betaald): geven van trainingen aan middelbare scholieren ten behoeve van eindexamens voor het vak geschiedenis * Voorzitter Landelijke Verkiezingscommissie bij D66 (onbetaald): organiseren van en toezien op onafhankelijke interne verkiezingen binnen D66 * Secretaris bij D66 Houten (onbetaald): organiseren van activiteiten voor de lokale afdeling van de vereniging D66 |
Geen |
Geen |
|
Andringa |
* Businesscoach/ LinkedInstrateeg * Moeder van zoon van 20 met verstandelijke beperking |
- |
Geen |
Geen |
|
Lint, van |
Systeembeheerder, BinckBank |
Inspecteur luchtwaardigheid zweefvliegtuigen, onbetaald |
Geen |
|
|
Heijne Makkreel |
Management assistent, Gemeente Haarlem |
Vrijwilliger bij Ervaringsteam CP Nederland |
Geen |
|
|
Beun |
Ik ben thans 67 jaar en voer de functie Coördinator/Manager BijnierNET onbezoldigd uit |
Geen |
Geen |
|
Inbreng patiëntenperspectief
Het perspectief vanuit de jongeren is ingebracht via vertegenwoordiging door JongPIT in beide werkgroepen en de stuurgroep. Stichting Kind en Ziekenhuis - in nauwe samenwerking met haar achterban - nam deel in beide werkgroepen. In de klankbordgroepen zijn diverse patiëntenorganisaties vertegenwoordigd, daarnaast werden de relevante patiëntenorganisaties uitgenodigd op de invitational conference van 24 juni 2019 en de tweede invitational van 16 juni 2021.
Het verslag van de eerste invitational conference (bijlage 3) is besproken door de werkgroepen. De verkregen input is meegenomen bij het opstellen van de overwegingen en aanbevelingen. Ten behoeve van het discussiestuk (bijlage 5) voor de invitational conference werd specifiek op het patiëntenperspectief gezocht. De conceptkwaliteitsstandaard is tevens voor commentaar voorgelegd aan Stichting Kind en Ziekenhuis, diverse patiëntenorganisaties, de Patiëntenfederatie Nederland en JongPit. De eventueel aangeleverde commentaren zijn bekeken en verwerkt.
Methode ontwikkeling
Evidence based
Werkwijze
AGREE en standpunt adaptatie Internationale Richtlijnen
Deze kwaliteitsstandaard is opgesteld conform de eisen vermeld in de rapporten Medisch Specialistische Richtlijnen 2.0 en Adaptatie van internationale richtlijnen naar de Nederlandse praktijk van de adviescommissie Richtlijnen van de Raad Kwaliteit. Het eerste rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010). Het adviesrapport Adaptatie Internationale Richtlijnen beschrijft de stappen om een internationale richtlijn bruikbaar te maken voor de Nederlandse situatie (NVU en NVALT, 2016).
Knelpuntenanalyse en uitgangsvragen
Tijdens de voorbereidende fase inventariseerde werkgroep I de knelpunten in de zorg voor jongeren in transitiezorg. Tevens zijn er knelpunten aangedragen door de AJN, NVK, bijnierNET, Crohn & Colitis NL, Diabetesvereniging, IGJ, LWKD, NVK, NCJ, NVAVG, Revalidatie Nederland, VSN? Spierziekten Nederland, Stichting Kind en Ziekenhuis, V&VN, VRA, Jongerenpanel JongPIT (voorheen Jongerenpanel ZèP), Zilveren Kruis, ZiIN, ZonMw, NVVP, NVVH, KNGF, VSCA via de invitational conference in 2019. Een verslag hiervan is opgenomen als bijlage (bijlage 3). De knelpunten werden besproken met beide werkgroepen (WG I en O&T).
Methode literatuursamenvatting
Er is gekozen om de NICE-richtlijn als uitganspunt te nemen voor de literatuursamenvatting en de aanbevelingen, omdat deze recent is gepubliceerd en een zeer brede literatuurstudie hebben uitgevoerd naar de huidige stand van zaken in de Transitiezorg, welke de werkgroep goed toepasbaar achtte op de Nederlandse situatie. In bijlage 1 is terug te vinden welke aanbevelingen zijn overgenomen, weggelaten of zijn aangepast en waarom.
De zoekstrategie van de NICE-richtlijn is geüpdatet; de werkwijze is in de individuele modules te lezen onder 'Zoeken en selecteren', kopje Methods. De strategie is in het Engels om internationaal teksten uit te wisselen met andere richtlijnwerkgroepen. Er werd vanwege de organisatorische insteek van alle uitgangsvragen en de kwalitatieve reviewstudies die geïncludeerd werden geen GRADE toegepast (er is nog geen goede GRADE-methodiek voor dit soort uitgangsvragen).
Overwegingen (van bewijs naar aanbeveling) - organisatie van zorg
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk en worden meegewogen, zoals waarden en voorkeuren van jongeren, kosten (middelenbeslag), aanvaardbaarheid, haalbaarheid en implementatie. Deze aspecten zijn systematisch vermeld en beoordeeld (gewogen) onder het kopje ‘Overwegingen’ en kunnen (mede) gebaseerd zijn op expert opinion. Hierbij is gebruik gemaakt van een gestructureerd format gebaseerd op het evidence-to-decision framework van de internationale GRADE Working Group (Alonso-Coello, 2016a; Alonso-Coello, 2016b).
Bij de ontwikkeling van de modules is expliciet aandacht geweest voor de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, mankracht en infrastructuur). Vanwege het hoge organisatorische gehalte van Transitiezorg was dit voor alle modules van toepassing (de randvoorwaarden worden nog verder uitgewerkt door WG O&T in 2021).
Formuleren van aanbevelingen
De aanbevelingen zijn gebaseerd op bij de werkgroep I bekende richtlijnen, leidraden, zorgstandaarden, rapporten en wetenschappelijke artikelen, wetenschappelijk bewijs en binnen de beroepsgroep gangbare afspraken, aangevuld met de klinische praktijk- en patiëntervaringen en expert-opinion van de werkgroepleden (WG I). De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen. De werkgroep heeft bij elke aanbeveling opgenomen hoe zij tot de richting en sterkte van de aanbeveling is gekomen.
De sterkte van een aanbeveling verwijst naar de mate van zekerheid dat de voordelen van de interventie opwegen tegen de nadelen (of vice versa), gezien over het hele spectrum van patiënten waarvoor de aanbeveling is bedoeld. De sterkte van een aanbeveling heeft duidelijke implicaties voor patiënten, behandelaars en beleidsmakers (zie onderstaande tabel). Een aanbeveling is geen dictaat, zelfs een sterke aanbeveling gebaseerd op bewijs van hoge kwaliteit zal niet altijd van toepassing zijn, onder alle mogelijke omstandigheden en voor elke individuele patiënt.
|
Implicaties van sterke en zwakke aanbevelingen voor verschillende richtlijngebruikers |
||
|
|
Sterke aanbeveling |
Zwakke (conditionele) aanbeveling |
|
Voor patiënten (in dit geval: jongeren en evt. ouders/verzorgers/naasten) |
De meeste patiënten zouden de aanbevolen interventie of aanpak kiezen en slechts een klein aantal niet. |
Een aanzienlijk deel van de patiënten zouden de aanbevolen interventie of aanpak kiezen, maar veel patiënten ook niet. |
|
Voor behandelaars |
De meeste patiënten zouden de aanbevolen interventie of aanpak moeten ontvangen. |
Er zijn meerdere geschikte interventies of aanpakken. De patiënt moet worden ondersteund bij de keuze voor de interventie of aanpak die het beste aansluit bij zijn of haar waarden en voorkeuren. |
|
Voor beleidsmakers |
De aanbevolen interventie of aanpak kan worden gezien als standaardbeleid. |
Beleidsbepaling vereist uitvoerige discussie met betrokkenheid van sleutelpartijen. Er bestaat een grotere kans op lokale beleidsverschillen. |
Commentaar- en autorisatiefase
De conceptkwaliteitsstandaard werd aan de betrokken wetenschappelijke en beroepsverenigingen en (patiënt)organisaties voorgelegd ter commentaar. De commentaren werden verzameld en besproken met de werkgroepen. Naar aanleiding van de commentaren werd de conceptkwaliteitsstandaard aangepast en definitief vastgesteld door de werkgroepen. De definitieve kwaliteitsstandaard werd aan de deelnemende wetenschappelijke en beroepsverenigingen en (patiënt)organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd (december 2021).
Literatuur
- Adapteren van internationale richtlijnen naar de Nederlandse praktijk (2016). Nederlandse Vereniging voor Urologie, Nederlandse Vereniging van Artsen voor Longziekten en Tuberculose.
- Alonso-Coello P, Schünemann HJ, Moberg J, Brignardello-Petersen R, Akl EA, Davoli M, Treweek S, Mustafa RA, Rada G, Rosenbaum S, Morelli A, Guyatt GH, Oxman AD; GRADE Working Group. GRADE Evidence to Decision (EtD) frameworks: a systematic and transparent approach to making well informed healthcare choices. 1: Introduction. BMJ. 2016 Jun 28;353:i2016. doi: 10.1136/bmj.i2016. PubMed PMID: 27353417.
- Alonso-Coello P, Oxman AD, Moberg J, Brignardello-Petersen R, Akl EA, Davoli M, Treweek S, Mustafa RA, Vandvik PO, Meerpohl J, Guyatt GH, Schünemann HJ; GRADE Working Group. GRADE Evidence to Decision (EtD) frameworks: a systematic and transparent approach to making well informed healthcare choices. 2: Clinical practice guidelines. BMJ. 2016 Jun 30;353:i2089. doi: 10.1136/bmj.i2089. PubMed PMID: 27365494.
- Brouwers MC, Kho ME, Browman GP, Burgers JS, Cluzeau F, Feder G, Fervers B, Graham ID, Grimshaw J, Hanna SE, Littlejohns P, Makarski J, Zitzelsberger L; AGREE Next Steps Consortium. AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ. 2010 Dec 14;182(18):E839-42. doi: 10.1503/cmaj.090449. Epub 2010 Jul 5. Review. PubMed PMID: 20603348; PubMed Central PMCID: PMC3001530.
- Medisch Specialistische Richtlijnen 2.0 (2012). Adviescommissie Richtlijnen van de Raad Kwalitieit. https://richtlijnendatabase.nl/over_deze_site/richtlijnontwikkeling.html
- Singh, S. P., Tuomainen, H., De Girolamo, G., Maras, A., Santosh, P., McNicholas, F.,... & Walker, L. (2017). Protocol for a cohort study of adolescent mental health service users with a nested cluster randomised controlled trial to assess the clinical and cost-effectiveness of managed transition in improving transitions from child to adult mental health services (the MILESTONE study). BMJ open, 7(10), e016055.
- Santosh, P., Adams, L., Fiori, F., Davidović, N., de Girolamo, G., Dieleman, G. C.,... & Singh, S. P. (2020). Protocol for the development and validation procedure of the managing the link and strengthening transition from child to adult mental health care (MILESTONE) suite of measures. BMC pediatrics, 20(1), 1-9.
- Tuomainen, H., Schulze, U., Warwick, J., Paul, M., Dieleman, G. C., Franić, T.,... & Singh, S. P. (2018). Managing the link and strengthening transition from child to adult mental health Care in Europe (MILESTONE): background, rationale and methodology. BMC psychiatry, 18(1), 1-11.
Zoekverantwoording
Zoekstrategie ten behoeve van update NICE Guideline ‘’Transition from children’s to adults’ services for young people using health or social care services’’
Search date: 3rd of October, 2019 (2014 up to search date)
Databases: Cinahl, Embase, Medline, PsychInfo and Cochrane
Languages: English
|
Database |
Zoektermen Search ontleend aan NICE Guideline Transition from children’s to adults’ services for young people using health or social care services – 2016, searchdatum Mei 2014 |
Totaal |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Medline (OVID)
Mei 2014 – Okt. 2019
|
1 "Adolescent"/ or Young Adult/ or adolescent, hospitalized/ or adolescent, institutionalized/ or child, hospitalized/ or child, institutionalized/ or Disabled Children/ or (exp Child/ not exp Infant/) (3001180) 2 ((Young adj1 people*) or Youth* or "Care leaver*" or "residential child*" or Adolescen* or "Young adult*" or "Young person*" or "Young men?" or "Young women*" or Teenage* or juvenile* or "Younger people" or Youngster? or "Looked after" or paediatric? or pediatric? or peadiatric? or "Young male?" or "Young female?" or juvenile or children* or child or childhood or (young adj1 patient*) or "young carer?" or minors).ti,ab,kf. (1861971) 3 1 or 2 (3809085) 4 (transition* and (Service? or care or clinic? or healthcare or hospital? or center? or centre? or facility or facilities or unit? or department? or institution* or agency or agencies or hospice? or provider? or program? or programme? or "adult orient*")).ti. (5852) 5 (transition* adj10 (Service? or care or clinic? or healthcare or hospital? or center* or centre? or facility or facilities or unit? or department? or institution* or agency or agencies or hospice? or provider? or program? or programme? or "adult orient*")).ab. (19259) 6 (transition* and ("Leaving care" or "secure accommodation" or Foster* or "Secure care" or "children* village?" or "youth village?" or "Residential care" or "Children* home?" or "Kinship care" or "child welfare")).ti. (80) 7 (transition* adj10 ("Leaving care" or "secure accommodation" or "Secure care" or Foster* or "children* village?" or "youth village?" or "Residential care" or "Children* home?" or "Kinship care" or "child welfare")).ab. (329) 8 (Transition* and (Coordinat* or Framework? or Managing or Managed or preparedness or Planning or Preparing or Preparation? or Plan? or Protocol? or planned or Support or Supporting or Trajectory or Trajectories or Pathway? or Process or Processes or Readiness or Partnership? or programme? or program? or training or strateg* or Failure? or Barrier? or system or systems)).ti. (8540) 9 (Transition* adj3 (Coordinat* or Framework? or Managing or Managed or preparedness or Planning or Preparing or Preparation? or Plan? or Protocol? or planned or Support* or Trajectory or Trajectories or Pathway? or Process or Processes or Readiness or Partnership? or programme? or program? or training or strateg* or Failure? or Barrier? or system or systems)).ab. (15798) 10 ((transition* or transfer* or handoff or handover or "hand over") and (Service? or care or clinic? or healthcare or hospital? or center? or centre? or facility or facilities or unit? or department? or institution* or agency or agencies or hospice? or provider?) and (adult* or pediatric? or peadiatric? or paediatric? or child* or adolescent*)).ti. (1765) 11 ((transition* or transfer* or handoff or handover or "hand over") adj5 (Service? or care or clinic? or healthcare or hospital? or center? or centre? or facility or facilities or unit? or department? or institution* or agency or agencies or hospice? or provider?) adj5 (adult* or pediatric? or peadiatric? or paediatric? or child* or adolescent*)).ab. (2851) 12 (("continued care" or "continuing care" or (continuity adj2 care)) and (adult? or pediatric? or paediatric? or peadiatric? or child*)).ti. (139) 13 (("continued care" or "continuing care" or (continuity adj2 care)) adj5 (adult? or pediatric? or paediatric? or peadiatric? or child* or adolescent*)).ab. (282) 14 or/4-13 (40457) 15 3 and 14 (8074) 16 ((transition* and adult* and (system? or healthcare or service? or care or clinic? or hospital? or centre? or center? or facility or facilities or unit? or department? or institution? or agency or agencies or hospice? or provider? or Coordinat* or Framework? or Managing or Managed or preparedness or Planning or Preparing or Preparation? or Plan? or Protocol? or planned or Support or Supporting or Trajectory or Trajectories or Pathway? or Process or Processes or Readiness or Partnership? or programme? or program? or training or strateg* or Failure? or Barrier? or system or systems or pediatric? or peadiatric? or paediatric?)) not "older adult*").ti. (1236) 18 Transition to Adult Care/ (1228) 19 patient handoff/ or transitional care/ or "Continuity of Patient Care"/ or (Patient Care Planning/ and adult.ti,ab.) or Patient Transfer/ (27790) 20 Adolescent Health Services/ or exp Child Welfare/ or Child Health Services/ or Hospitals, Pediatric/ or Foster Home Care/ or Dental Care for Children/ or Adolescent Medicine/ (71912) 21 19 and 20 (982) 22 "Delivery of Health Care"/ or health services/ or exp community health services/ or exp dental health services/ or exp mental health services/ or exp Health Services Accessibility/ or "Delivery of Health Care, Integrated"/ or State Medicine/ or Social Welfare/ or social work/ or social work, psychiatric/ or Social Work Department, Hospital/ (605238) 23 3 and 19 and 22 (1740) 24 3 and 16 (1172) 25 15 or 18 or 21 or 23 or 24 (9905) 26 limit 25 to yr="2014 -Current" (4864) 27 limit 25 to ed=20140501-20190925 (4024) 28 26 or 27 (5037) 29 limit 28 to english language (4848) 30 (meta-analysis/ or meta-analysis as topic/ or (metaanaly* or metanaly* or meta-analy* or meta synthes* or metasynthes* or meta ethnograph* or metaethnograph* or meta summar* or metasummar* or meta-aggregation or metareview or meta-review or overview of reviews).ti,ab,kf. or ((systematic* or scoping or umbrella or meta-narrative or metanarrative or evidence based) and (review* or overview*)).ti,kf. or ((evidence or narrative or metanarrative or qualitative) adj3 synthesis).ti,kf. or systematic review.pt. or (prisma or preferred reporting items or quadas*).ti,ab,kf. or ((systematic* or literature) adj2 review*).ti,ab,kf. or cochrane.ab. or cochrane.jw. or embase.ab. or medline.ab. or ((selection criteria or data extraction).ab. and "review"/)) not (Comment/ or Letter/ or (animals/ not humans/)) (441084) 31 29 and 30 (269) > 264 uniek 32 29 not 31 (4579) > 4533 uniek |
8835 Waarvan 451 (449) SR en 8351 overig |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Embase (Elsevier) |
(((((('clinical handover'/de OR ('patient care planning'/exp AND adult*:ti,ab))
AND ((('adolescent'/de OR 'young adult'/exp OR 'childhood'/exp OR 'adolescence'/exp OR 'child'/de OR 'boy'/exp OR 'brain damaged child'/exp OR 'girl'/exp OR 'handicapped child'/de OR 'hospitalized child'/exp OR 'juvenile'/de) OR (((young NEAR/1 people*):ti,ab) OR youth*:ti,ab OR 'care leaver*':ti,ab OR 'residential child*':ti,ab OR adolescen*:ti,ab OR 'young adult*':ti,ab OR 'young person*':ti,ab OR 'young m?n':ti,ab OR 'young women*':ti,ab OR teenage*:ti,ab OR juvenile*:ti,ab OR 'younger people':ti,ab OR youngster*:ti,ab OR 'looked after':ti,ab OR paediatric*:ti,ab OR pediatric*:ti,ab OR peadiatric*:ti,ab OR 'young male*':ti,ab OR 'young female*':ti,ab OR juvenile:ti,ab OR children:ti,ab OR child:ti,ab OR childhood:ti,ab OR ((young NEAR/1 patient*):ti,ab) OR 'young carer*':ti,ab OR minors:ti,ab)) OR ('pediatric hospital'/exp OR 'pediatrics'/de OR 'child psychiatry'/exp OR 'child urology'/exp OR 'child health care'/exp OR 'pediatric advanced life support'/exp OR 'pediatric physiotherapy'/exp OR 'child welfare'/de OR 'foster care'/exp)))
OR ((('adolescent'/de OR 'young adult'/exp OR 'childhood'/exp OR 'adolescence'/exp OR 'child'/de OR 'boy'/exp OR 'brain damaged child'/exp OR 'girl'/exp OR 'handicapped child'/de OR 'hospitalized child'/exp OR 'juvenile'/de) OR (((young NEAR/1 people*):ti,ab) OR youth*:ti,ab OR 'care leaver*':ti,ab OR 'residential child*':ti,ab OR adolescen*:ti,ab OR 'young adult*':ti,ab OR 'young person*':ti,ab OR 'young m?n':ti,ab OR 'young women*':ti,ab OR teenage*:ti,ab OR juvenile*:ti,ab OR 'younger people':ti,ab OR youngster*:ti,ab OR 'looked after':ti,ab OR paediatric*:ti,ab OR pediatric*:ti,ab OR peadiatric*:ti,ab OR 'young male*':ti,ab OR 'young female*':ti,ab OR juvenile:ti,ab OR children:ti,ab OR child:ti,ab OR childhood:ti,ab OR ((young NEAR/1 patient*):ti,ab) OR 'young carer*':ti,ab OR minors:ti,ab)) AND ((transition*:ti AND (service*:ab OR care:ab OR clinic*:ab OR healthcare:ab OR hospital*:ab OR center*:ab OR centre*:ab OR facility:ab OR facilities:ab OR unit*:ab OR department*:ab OR institution*:ab OR agency:ab OR agencies:ab OR hospice*:ab OR provider*:ab OR program*:ab OR programme*:ab OR 'adult orient*':ab)) OR (transition* NEAR/10 (service* OR care OR clinic* OR healthcare OR hospital* OR center* OR centre* OR facility OR facilities OR unit* OR department* OR institution* OR agency OR agencies OR hospice* OR provider* OR program* OR programme* OR 'adult orient*')):ab OR (transition*:ti AND ('leaving care':ti OR 'secure accommodation':ti OR foster*:ti OR 'secure care':ti OR 'children* village*':ti OR 'youth village*':ti OR 'residential care':ti OR 'children* home*':ti OR 'kinship care':ti OR 'child welfare':ti)) OR (transition*:ti AND (coordinat*:ti OR framework*:ti OR managing:ti OR managed:ti OR preparedness:ti OR planning:ti OR preparing:ti OR preparation*:ti OR plan*:ti OR protocol*:ti OR planned:ti OR support:ti OR supporting:ti OR trajectory:ti OR trajectories:ti OR pathway*:ti OR process:ti OR readiness:ti OR partnership*:ti OR program*:ti OR training:ti OR strateg*:ti OR failure*:ti OR barrier*:ti OR system*:ti)) OR (transition* NEAR/3 (coordinat* OR framework* OR managing OR managed OR preparedness OR planning OR preparing OR preparation* OR plan* OR protocol* OR planned OR support* OR trajectory OR trajectories OR pathway* OR process OR processes OR readiness OR partnership* OR programme* OR program* OR training OR strateg* OR failure* OR barrier* OR system OR systems)):ab OR ((transition*:ti OR transfer*:ti OR handoff:ti OR handover:ti OR 'hand over':ti) AND (service*:ti OR care:ti OR clinic*:ti OR healthcare:ti OR hospital*:ti OR center*:ti OR centre*:ti OR facility:ti OR facilities:ti OR unit*:ti OR department*:ti OR institution*:ti OR agency:ti OR agencies:ti OR hospice*:ti OR provider*:ti) AND ('young adult*':ti OR pediatric*:ti OR peadiatric*:ti OR paediatric*:ti OR child*:ti OR adolescent*:ti)) OR ((transition* OR transfer* OR handoff OR handover OR 'hand over') NEAR/5 (service* OR care OR clinic* OR healthcare OR hospital* OR center* OR centre? OR facility OR facilities OR unit* OR department* OR institution* OR agency OR agencies OR hospice* OR provider*) NEAR/5 ('young adult*' OR pediatric* OR peadiatric* OR paediatric* OR child* OR adolescent*)):ab OR (('continued care':ti OR 'continuing care':ti OR ((continuity NEAR/2 care):ti)) AND (adult*:ti OR pediatric*:ti OR paediatric*:ti OR peadiatric*:ti OR adolecent*:ti)) OR (('continued care' OR 'continuing care' OR 'continuity of care' OR 'continuity of patient care' OR 'care continuity') NEAR/5 (adult* OR pediatric* OR paediatric* OR peadiatric* OR adolescent*)):ab))
OR 'transition to adult care'/exp OR (transition*:ti AND adult*:ti AND (system*:ti OR healthcare:ti OR service*:ti OR care:ti OR clinic*:ti OR hospital*:ti OR centre*:ti OR center*:ti OR facility:ti OR facilities:ti OR unit*:ti OR department*:ti OR institution*:ti OR agency:ti OR agencies:ti OR hospice*:ti OR provider*:ti OR coordinat*:ti OR framework*:ti OR managing:ti OR managed:ti OR preparedness:ti OR planning:ti OR preparing:ti OR preparation*:ti OR plan:ti OR plans:ti OR protocol*:ti OR planned:ti OR support:ti OR supporting:ti OR trajectory:ti OR trajectories:ti OR pathway*:ti OR process:ti OR processes:ti OR readiness:ti OR partnership*:ti OR programme*:ti OR program*:ti OR training:ti OR strateg*:ti OR failure*:ti OR barrier*:ti OR system:ti OR systems:ti OR pediatric*:ti OR peadiatric*:ti OR paediatric*:ti) NOT 'older adult*':ti))
AND (english)/lim AND ((embase)/lim OR (pubmed-not-medline)/lim) AND (1-5-2014)/sd) OR (2014-2019)/py)) ((embase)/lim OR (pubmed-not-medline)/lim) NOT 'conference abstract':it AND (english)/lim)
AND (('meta analysis'/de OR cochrane:ab OR embase:ab OR psycinfo:ab OR cinahl:ab OR medline:ab OR ((systematic NEAR/1 (review OR overview)):ab,ti) OR ((meta NEAR/1 analy*):ab,ti) OR metaanalys*:ab,ti OR 'data extraction':ab OR cochrane:jt OR 'systematic review'/de) NOT (('animal experiment'/exp OR 'animal model'/exp OR 'nonhuman'/exp) NOT 'human'/exp)) (164) > 18 uniek
Overige studiedesigns (niet-SR) 3,302 > 474 uniek |
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
PsycINFO (OVID) |
1 treatment planning/ (5397) 2 "Continuum of Care"/ or client transfer/ (1942) 3 ((Young adj1 people*) or Youth* or "Care leaver*" or "residential child*" or Adolescen* or "Young adult*" or "Young person*" or "Young men?" or "Young women*" or Teenage* or juvenile* or "Younger people" or Youngster? or "Looked after" or paediatric? or pediatric? or peadiatric? or "Young male?" or "Young female?" or juvenile or children* or child or childhood or (young adj1 patient*) or "young carer?" or minors).ti,ab. (899233) 4 (transition* and (Service? or care or clinic? or healthcare or hospital? or center? or centre? or facility or facilities or unit? or department? or institution* or agency or agencies or hospice? or provider? or program? or programme? or "adult orient*")).ti. (2652) 5 (transition* adj10 (Service? or care or clinic? or healthcare or hospital? or center* or centre? or facility or facilities or unit? or department? or institution* or agency or agencies or hospice? or provider? or program? or programme? or "adult orient*")).ab. (10029) 6 (transition* and ("Leaving care" or "secure accommodation" or Foster* or "Secure care" or "children* village?" or "youth village?" or "Residential care" or "Children* home?" or "Kinship care" or "child welfare")).ti. (206) 7 (transition* adj10 ("Leaving care" or "secure accommodation" or "Secure care" or Foster* or "children* village?" or "youth village?" or "Residential care" or "Children* home?" or "Kinship care" or "child welfare")).ab. (660) 8 (Transition* and (Coordinat* or Framework? or Managing or Managed or preparedness or Planning or Preparing or Preparation? or Plan? or Protocol? or planned or Support or Supporting or Trajectory or Trajectories or Pathway? or Process or Processes or Readiness or Partnership? or programme? or program? or training or strateg* or Failure? or Barrier? or system or systems)).ti. (3182) 9 ((transition* or transfer* or handoff or handover or "hand over") and (Service? or care or clinic? or healthcare or hospital? or center? or centre? or facility or facilities or unit? or department? or institution* or agency or agencies or hospice? or provider?) and (adult* or pediatric? or peadiatric? or paediatric? or child* or adolescent*)).ti. (731) 10 ((transition* or transfer* or handoff or handover or "hand over") adj5 (Service? or care or clinic? or healthcare or hospital? or center? or centre? or facility or facilities or unit? or department? or institution* or agency or agencies or hospice? or provider?) adj5 (adult* or pediatric? or peadiatric? or paediatric? or child* or adolescent*)).ab. (1175) 11 (("continued care" or "continuing care" or (continuity adj2 care)) and (adult* or pediatric? or paediatric? or peadiatric?)).ti. (32) 12 (("continued care" or "continuing care" or (continuity adj2 care)) adj5 (adult* or pediatric? or paediatric? or peadiatric? or child* or adolescent)).ab. (113) 13 4 or 5 or 6 or 7 or 8 or 9 or 10 or 11 or 12 (12998) 14 ((transition* and adult* and (system? or healthcare or service? or care or clinic? or hospital? or centre? or center? or facility or facilities or unit? or department? or institution? or agency or agencies or hospice? or provider? or Coordinat* or Framework? or Managing or Managed or preparedness or Planning or Preparing or Preparation? or Plan? or Protocol? or planned or Support or Supporting or Trajectory or Trajectories or Pathway? or Process or Processes or Readiness or Partnership? or programme? or program? or training or strateg* or Failure? or Barrier? or system or systems or pediatric? or peadiatric? or paediatric?)) not "older adult*").ti. (662) 15 adult*.ti,ab. (414719) 16 1 and 15 (490) 17 2 or 16 (2427) 18 13 or 17 (15128) 19 3 and 18 (5523) 20 14 or 19 (5609) 21 limit 18 to (200 adolescence <age 13 to 17 yrs> or 320 young adulthood <age 18 to 29 yrs>) (3946) 22 limit 18 to 100 childhood <birth to age 12 yrs> (1908) 23 limit 18 to (120 neonatal <birth to age 1 mo> or 140 infancy <2 to 23 mo>) (256) 24 22 not 23 (1652) 25 21 or 24 (4843) 26 20 or 25 (7168) 27 limit 26 to (english language and yr="2014 -Current") (2597) 28 limit 27 to "reviews (maximizes specificity)" (86) 29 (meta-analysis/ or meta-analysis as topic/ or (meta adj analy$).tw. or ((systematic* or literature) adj2 review$1).tw. or (systematic adj overview$1).tw. or exp "Review Literature as Topic"/ or cochrane.ab. or cochrane.jw. or embase.ab. or medline.ab. or (psychlit or psyclit).ab. or (cinahl or cinhal).ab. or cancerlit.ab. or ((selection criteria or data extraction).ab. and "review"/)) not (Comment/ or Editorial/ or Letter/ or (animals/ not humans/)) (112434) 30 27 and 29 (114) 31 28 or 30 (151) > 75 uniek 32 27 not 31 (2446) > 1625 uniek 34 from 31 keep 1-151 (151) > 75 uniek 35 from 32 keep 1-2446 (2446) > 1626 uniek |
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Cinahl (Ebsco) |
Onderkant formulier |
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Cochrane (Wiley) |
ID Search Hits #1 MeSH descriptor: (Transition to Adult Care) explode all trees 17 #2 MeSH descriptor: (Continuity of Patient Care) this term only 586 #3 MeSH descriptor: (Patient Handoff) explode all trees 27 #4 MeSH descriptor: (Patient Care Planning) explode all trees 1562 #5 adult*:ti 39062 #6 #4 and #5 66 #7 #2 or #3 or #6 668 #8 ((Young near/1 people*) or Youth* or "Care leaver*" or "residential child*" or Adolescen* or "Young adult*" or "Young person*" or "Young men*" or "Young women*" or Teenage* or juvenile* or "Younger people" or Youngster* or "Looked after" or "Child welfare" or paediatric or pediatric or peadiatric or paediatrics or pediatrics or peadiatrics or "Young male*" or "Young female*" or juvenile or children* or child or childhood or (young near/1 patient*) or "young carer*" or minors):ti,ab 145274 #9 MeSH descriptor: (Adolescent) explode all trees 101087 #10 MeSH descriptor: (Young Adult) explode all trees 238 #11 MeSH descriptor: (Child, Hospitalized) explode all trees 119 #12 MeSH descriptor: (Adolescent, Institutionalized) explode all trees 1 #13 MeSH descriptor: (Child, Institutionalized) explode all trees 61 #14 MeSH descriptor: (Adolescent, Hospitalized) explode all trees 6 #15 MeSH descriptor: (Disabled Children) explode all trees 110 #16 MeSH descriptor: (Child) this term only 1119 #17 #8 or #9 or #10 or #11 or #12 or #13 or #14 or #15 or #16 222204 #18 (transition* near/10 (Service or Services or care or clinic or clinics or healthcare or hospital or hospitals or center* or centre or centres or centred or facility or facilities or unit or units or department or departments or institution* or agency or agencies or hospices or hospice or provider or providers or program or programme or programmes or programs or "adult orient*")):ab,kw 1657 #19 (transition* and (Service or Services or care or clinic or clinics or healthcare or hospital or hospitals or center* or centre or centres or centred or facility or facilities or unit or units or department or departments or institution* or agency or agencies or hospices or hospice or provider or providers or program or programme or programmes or programs or "adult orient*")):ti 499 #20 (transition* near/10 ("Leaving care" or "secure accommodation" or "Secure care" or Foster* or "children* village" or "children* villages" or "youth village*" or "Residential care" or "Children* home" or "Children* homes" or "Kinship care" or "child welfare")):ab,kw 21 #21 (transition* and ("Leaving care" or "secure accommodation" or "Secure care" or Foster* or "children* village" or "children* villages" or "youth village*" or "Residential care" or "Children* home" or "Children* homes" or "Kinship care" or "child welfare")):ti 7 #22 (Transition* near/3 (Coordinat* or Framework or Frameworks or Managing or Managed or preparedness or Planning or Preparing or Preparation or Preparations or Plan or plans or Protocol or Protocols or planned or Support* or Trajectory or Trajectories or Pathway* or Process or Processes or Readiness or Partnership* or programme or program or programmes or programs or training or strateg* or Failure* or Barrier* or system or systems)):ab,kw 670 #23 (Transition* and (Coordinat* or Framework or Frameworks or Managing or Managed or preparedness or Planning or Preparing or Preparation or Preparations or Plan or plans or Protocol or Protocols or planned or Support* or Trajectory or Trajectories or Pathway* or Process or Processes or Readiness or Partnership* or programme or program or programmes or programs or training or strateg* or Failure* or Barrier* or system or systems)):ti 381 #24 ((transition* or transfer* or handoff or handover or "hand over") near/5 (Service* or care or clinic or clinics or healthcare or hospital or hospitals or center or centers or centre or centres or centred or centered or facility or facilities or unit or units or department or departments or institution* or agency or agencies or hospice* or provider or providers) near/5 (adult* or pediatric or peadiatric or paediatric or pediatrics or peadiatrics or paediatrics or child* or adolescent*)):ab,kw 244 #25 ((transition* or transfer* or handoff or handover or "hand over") and (Service* or care or clinic or clinics or healthcare or hospital or hospitals or center or centers or centre or centres or centred or centered or facility or facilities or unit or units or department or departments or institution* or agency or agencies or hospice* or provider or providers) and (adult* or pediatric or peadiatric or paediatric or pediatrics or peadiatrics or paediatrics or child* or adolescent*)):ti 108 #26 (("continued care" or "continuing care" or (continuity near/2 care)) near/5 (adult* or pediatric or paediatric or peadiatric or pediatrics or paediatrics or peadiatrics or child* or adolescent)):ab,kw 11 #27 (("continued care" or "continuing care" or (continuity near/2 care)) and (adult* or pediatric or paediatric or peadiatric or pediatrics or paediatrics or peadiatrics or child* or adolescent)):ti 11 #28 #18 or #19 or #20 or #21 or #22 or #23 or #24 or #25 or #26 or #27 2235 #29 #7 and #17 116 #30 #7 and #28 98 #31 ((transition* and adult*) and (system or systems or healthcare or service or services or care or clinic or clinics or hospital or hospitals or centre* or center* or facility or facilities or unit or units or department or departments or institution or institutions or agency or agencies or hospice or hospices or provider or providers or Coordinat* or Framework or Frameworks or Managing or Managed or preparedness or Planning or Preparing or Preparation or Preparations or Plans or Plan or Protocol* or planned or Support or Supporting or Trajectory or Trajectories or Pathway* or Process or Processes or Readiness or Partnership* or program* or training or strateg* or Failure* or Barrier* or system or systems or pediatric or peadiatric or paediatric or pediatrics or peadiatrics or paediatrics) not ("older adult*")):ti 92 #32 #1 or #29 or #30 or #31 with Cochrane Library publication date Between May 2014 and Oct #33 #1 or #29 or #30 or #31 with Cochrane Library publication date Between May 2014 and Oct 2019, in Cochrane Reviews 1 > 0 uniek 2019, in Trials 147 > 62 uniek (trials geëxcludeerd) |
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
