DCD: Psychosociale aspecten
Uitgangsvraag
Wat zijn de psychosociale aspecten bij DCD en wat zijn de gevolgen daarvan?
Aanbeveling
3.1
Onderzoek bij de diagnostiek van DCD altijd of er bij het kind sprake is van psychosociale problemen en mogelijke gevolgen daarvan voor kwaliteit van leven en participatie.
3.2
Houd er rekening mee dat persoonlijke en omgevingsfactoren samen van invloed zullen zijn op de wijze waarop de gerelateerde problemen zich uiten en kunnen worden aangepakt.
Breng hierbij bevorderende en belemmerende factoren in kaart en kijk in hoeverre deze te beïnvloeden zijn voor een duurzaam beter functioneren.
3.3
Breng zelfbeeld en coping strategieën ten aanzien van (psychosociale) problemen in kaart bij kind en systeem en richt begeleiding op het aanleren van adequate coping strategieën voor duurzaam beter functioneren. (Zie ook aanbeveling 2.10 en 4.6)
3.4
Geef ouders informatie over mogelijke psychosociale problemen bij DCD en hoe zij de sterke kanten van hun kind kunnen benutten om de competentiebeleving en het gevoel van eigenwaarde te vergroten.
Overwegingen
Psychosociale aspecten
Vanuit de klinische praktijk en de bevindingen van wetenschappelijk onderzoek blijkt dat er bij kinderen met DCD (en met slechte motorische coördinatie in algemene zin) sprake is van een verhoogd risico op psychosociale problemen. Deze problemen hebben een negatieve invloed op de participatie en de gevolgen op langere termijn (Hill & Brown, 2013; Lingam et al., 2012; Rasmussen & Gillberg, 2000; Sigurdsson, Van Os, & Fombonne, 2002). Studies uit de jaren 80 benadrukten de in toenemende mate voorkomende sociale ‘onrijpheid’ (Henderson & Hall, 1982), hypo- of hyperactiviteit en emotionele stoornissen (Nichols & Chen, 1981) bij kinderen die als ‘onhandig’ werden gelabeld of kinderen met ‘Minimal Brain Damage’. Longitudinale studies voortvloeiend uit dit vroege werk en een toenemend aantal vergelijkende studies tussen kinderen met DCD en hun leeftijdsgenoten bevestigden het beeld van het toegenomen risico op psychosociale problemen samengaand met DCD en andere motorische coördinatieproblemen (Green & Baird, 2005; Green et al., 2006; Losse et al., 1991).
Problemen op het gebied van de mentale gezondheid komen vaak samen voor met DCD. Het gaat dan om zowel internaliserende problemen, en dan met name stemmingsstoornissen (bijvoorbeeld depressie, angststoornis), als om externaliserende problemen (bijvoorbeeld ADHD) (Cairney, Veldhuizen, & Szatmari, 2010; Piek & Rigoli, 2015). Figuur 1 toont de uitgebreide overlap tussen verschillende vormen van psychosociale problematiek en DCD. Onderzoek op dit gebied heeft vooral gebruik gemaakt van symptoomschalen, maar er is enig bewijs dat kinderen met DCD een verhoogd risico hebben op diverse psychische stoornissen volgens de officiële DSM-criteria (Cairney, Veldhuizen, et al., 2010; Pratt & Hill, 2011). Naast de vaak gemelde hoge mate waarin DCD samen voorkomt met ADHD/ADD (50-60%), lieten Pratt and Hill (2011) ook zien dat 30% van de kinderen met DCD voldeed aan de klinische criteria voor een sociale angststoornis. De werving van kinderen met DCD uit klinische steekproeven kan prevalentieschattingen verstoren gezien het hogere risico op comorbiditeit in deze groep. Desondanks komen psychosociale problemen veel voor, variërend van 25% tot 85% afhankelijk van respectievelijk een populatie- of klinische steekproef (Green et al., 2006; Harrowell et al., 2017).
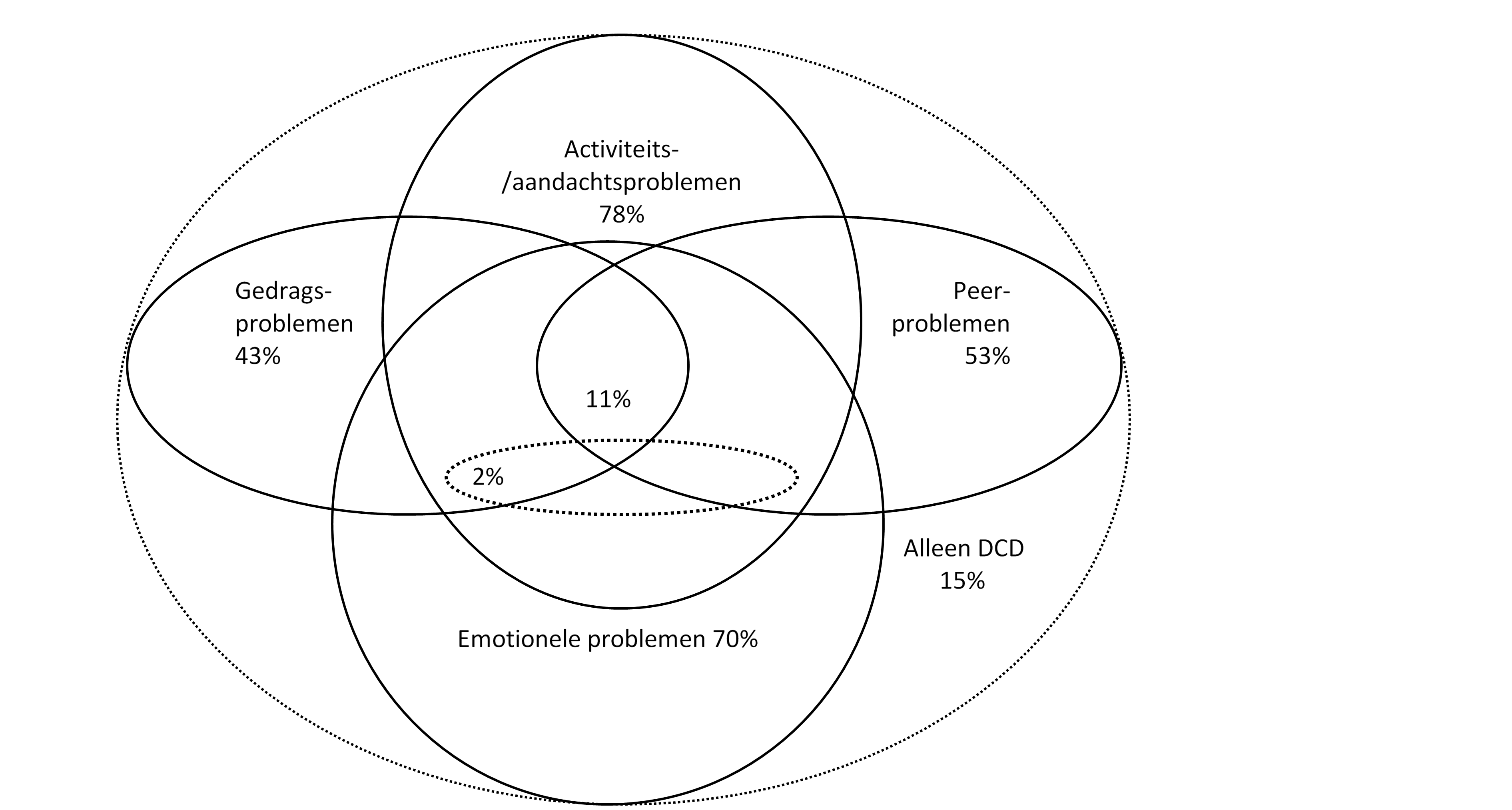
Figuur 1: Schematische weergave van overlap tussen emotionele en gedragsstoornissen bij kinderen met DCD (n=47, de gestippelde ovale cirkel in het midden gaat om 1 kind met zowel DCD als emotionele, peer- en gedragsproblemen) (Green & Baird, 2005; Green et al., 2006)
Naast symptomen van psychische problemen en stoornissen hebben talrijke studies melding gemaakt van een lagere competentiebeleving bij kinderen met motorische problemen (Cairney et al., 2005; Cocks, Barton, & Donelly, 2009; Engel-Yeger & Hanna Kasis, 2010; Green et al., 2015; Heath, Toste, & Missiuna, 2005; Losse et al., 1991; Noordstar et al., 2014; Piek, Baynam, & Barrett, 2006; Poulsen, Ziviani, & Cuskelly, 2006; Schoemaker & Kalverboer, 1994; L. Shaw, Levine, & Belfer, 1982; Skinner & Piek, 2001; Viholainen et al., 2014; Yu et al., 2016). Lagere niveaus van competentiebeleving zijn in verband gebracht met minder fysieke activiteit en sociale participatie (Barnett et al. 2013; Cairney et al., 2005; Poulsen, Johnson, & Ziviani, 2011; Poulsen et al., 2006; Poulsen, Ziviani, & Cuskelly, 2007; Soref et al., 2012). Meer recente studies hebben gekeken naar pesten en slachtofferschap (Bejerot & Humble, 2013; Campbell, Missiuna, & Vaillancourt, 2012; Piek et al., 2005). Van belang is dat Campbell et al. (2012) meer tekenen/symptomen van depressie en slachtofferschap vonden bij kinderen waarvan vermoed wordt dat zij coördinatieproblemen hebben. Daarentegen werd in een kleinere, maar goed gecontroleerde studie geen verband gevonden tussen slachtofferschap en DCD of tussen slachtofferschap en eigenwaarde ondanks een aantal opvallende groeps- en genderverschillen (Piek et al., 2005). Meisjes met bewegingsproblemen zouden extra kwetsbaar kunnen zijn voor de invloed van verbaal pesten door leeftijdsgenoten op de eigenwaarde (Piek et al., 2005). Psychosociale factoren, zoals competentiebeleving, sociale ondersteuning en negatieve interacties met leeftijdsgenoten, zijn op zichzelf al belangrijk vanwege hun relatie met participatie en de kwaliteit van leven, maar zijn ook belangrijk binnen de context van psychische spanning en stoornissen. Een negatieve eigenwaarde blijkt bijvoorbeeld een voorspellende factor te zijn voor depressie en angststoornissen bij volwassenen en bij kinderen (Biddle & Asare, 2011; Petty et al., 2009). Bovengenoemde studies geven inzicht in de relatie tussen DCD, psychosociale factoren en gerelateerde mentale gezondheidsproblemen.
Het etiologisch verband tussen motorische coördinatieproblemen en DCD enerzijds en mentale gezondheidsproblemen anderzijds is uitgebreid en complex. Meerdere factoren spelen hierin een rol en er is ongetwijfeld sprake van onderlinge beïnvloeding. De zich ontwikkelende hersenen zullen beïnvloed worden door positieve of negatieve sociale en/of interpersoonlijke ervaringen. Kijkend naar de vele hersengebieden die betrokken zijn bij de coördinatie en de uitvoering van bewegingsvaardigheden, is het niet onwaarschijnlijk dat onderliggende mechanismen verantwoordelijk voor het ontstaan van DCD ook van invloed zijn op de hersengebieden die betrokken zijn bij emotionele- en gedragsregulatie.
Een aanwijzing hiervoor is de hoge prevalentie van persisterende mentale gezondheidsproblemen bij kinderen met hersenletsel, met name bij andere motorische stoornissen, zoals cerebrale parese (Goodman & Graham, 1996; Parkes et al., 2008). Tegelijkertijd lijken de verbanden tussen DCD/slechte motorische coördinatie en de eerdergenoemde psychosociale ervaringen er op te wijzen dat sociale en omgevingsfactoren zowel een risicofactor kunnen zijn als een beschermende invloed kunnen hebben voor het ontstaan van mentale problemen. Cairney, Veldhuizen, et al. (2010); Mancini, Rigoli, Cairney, Roberts, & Piek (2016) en Cairney, Rigoli, & Piek (2013) ontwikkelden in een reeks papers de ‘Environmental Stress Hypothesis’ als theoretisch kader voor het in kaart brengen van de onderlinge relaties tussen DCD, sociale en individuele factoren en mentale gezondheid. Uitgaand van het ‘stress process framework’ (Pearlin, 1989) is DCD (of een slechte motorische coördinatie) de primaire stressor die kinderen en jongeren blootstelt aan een scala van secundaire stressoren voortvloeiend uit inter- en intrapersoonlijke conflicten (bijvoorbeeld pesten, dagelijkse problemen verband houdend met functionele beperkingen, slecht zelfbeeld). De stressoren hebben zowel een direct als een indirect effect op internaliserende problemen als depressie en angststoornissen. Er zijn ook beschermende factoren die de invloed van de secundaire stressoren verminderen, zoals bijvoorbeeld ondersteunende/zorgzame ouders en/of een voldoende hoog niveau van competentiebeleving. Recentelijk zijn ook overgewicht/obesitas en lichamelijke (in)activiteit in het model van Cairney et al. (2013) opgenomen. Onderstaande figuur laat de complexiteit van bovenstaande elkaar beïnvloedende factoren zien:
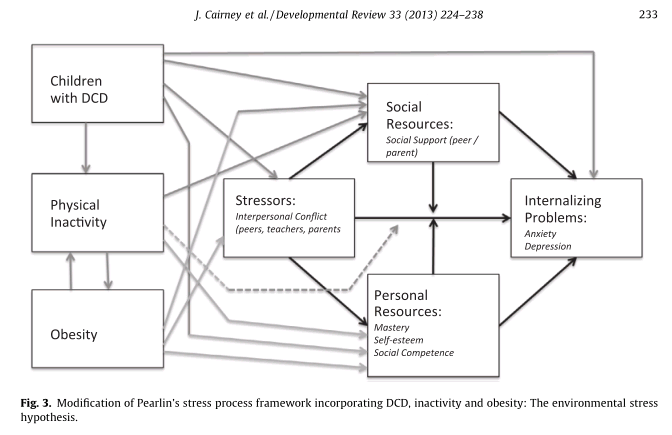
Figuur 2: Modification of Pearlin’s stress process framework incorporating DCD, inactivity and obesity: the environmental stress hypothesis. J. Cairney et al. J. Developmental Review 33 (2013) 224-238 (Overgenomen met permissie van de uitgever.)
DCD kan direct leiden tot mentale gezondheidsproblemen, maar de link tussen DCD en mentale gezondheidsproblemen kan ook via lichamelijke inactiviteit en overgewicht/obesitas lopen. Zowel lichamelijke inactiviteit als een ongezond gewicht komen vaak voor bij kinderen met DCD (Cairney & Veldhuizen, 2013) en hebben een verband met mentale gezondheidsproblemen bij kinderen en jongeren (Ussher et al., 2007). Delen van het model zijn in meerdere studies getest (Piek & Rigoli, 2015; Viholainen et al., 2014; Wagner et al., 2015). De krachtigste en meest consistente bevinding is dat competentiebeleving en gevoel van eigenwaarde een mediërende rol heeft op het verband tussen DCD en mentale gezondheidsproblemen bij kinderen en jongeren (Mancini et al., 2016). Vooral weinig zelfvertrouwen en slechte sociale communicatieve vaardigheden houden verband met mentale gezondheid en welzijn volgens een recente studie (Harrowell et al., 2017). Er moet nog een uitgebreide test plaatsvinden van het model.
Ten slotte laten deze bevindingen zien dat de problemen van kinderen en jongeren met DCD van drie kanten tegelijk komen. Beperkingen in de motorische vaardigheden houden niet alleen verband met beperkte leerprestaties bij schoolse en lichamelijke vaardigheden, ook substantiële psychosociale problemen houden verband met een afname van participatie in lichamelijke en sociale activiteiten die levenslange gevolgen kan hebben voor de lichamelijke én de geestelijke gezondheid. Er is verdergaand onderzoek nodig voor inzicht in de factoren en hun onderlinge samenhang en hoe die bijdragen aan de psychosociale problemen bij DCD. Ook is onderzoek nodig naar interventies die erop gericht zijn om de substantiële negatieve gevolgen van deze psychosociale problemen te beperken.
In de literatuur tot 2017 was er één theoretisch model beschikbaar voor een poging om inzicht te krijgen in deze verbanden. Dit model van Cairney et al. (2013) wordt nog verder getest. Een verder ontwikkelde versie van het model is in een recent artikel gepubliceerd (Li, Kwan, Cairney, 2018).
Ook laat recent onderzoek van Noordstar et al. (2017) zien dat, naast het motorisch functioneren, de competentiebeleving en het gevoel van eigenwaarde van kinderen met DCD kunnen verbeteren na motorische interventie. Deze vooruitgang blijft aanwezig na 3 maanden zonder therapie.
Onderbouwing
Achtergrond
Leeswijzer
De tekst van deze richtlijn is deels gebaseerd op de EACD Recommendations on DCD. Een link naar de tekst daarvan (inclusief de literatuurlijst, zoekstrategie en evidencetabellen) is te vinden in de Aanverwante items. Extra literatuur die voor de Nederlandse richtlijn gebruikt is staat in de literatuurlijst bij deze module. Een pdf van de gehele richtlijn is opgenomen bij de Aanverwante items.
In deze richtlijn wordt waar kind of kinderen staat ook jongere(n) bedoeld. Op basis van het functioneren gaat dit qua leeftijd om kinderen in het basis en middelbaar onderwijs.
Waar het gaat over adolescenten en volwassenen betreft het personen die bezig zijn met bijvoorbeeld studie of werk.
In verband met de leesbaarheid wordt in de richtlijn de term “ouders” gebruikt waar het ook kan gaan om ouder(s)/verzorger(s).
Inleiding
Kinderen met DCD hebben moeite met de coördinatie van bewegingen, wat leidt tot beperkingen in de uitvoering van dagelijkse handelingen. Als gevolg hiervan kan deelname aan teamspel of (team-)sport beperkt zijn. Ook kan de stoornis leiden tot een laag gevoel van eigenwaarde, emotionele en/of gedragsproblemen, een verslechtering van schoolresultaten, een slechte lichamelijke gezondheid, verminderde lichamelijke activiteit en obesitas (DSM-5).
Voor de beoordeling van de psychosociale aspecten bij DCD en de gevolgen daarvan is, net als bij de diagnostiek naar DCD, uitgebreid onderzoek nodig. Anamnese, onderzoek naar de medische- en psychiatrische voorgeschiedenis, vragenlijsten, observationele beoordelingen, zelfrapportage en/of door andere betrokkenen ingebrachte rapportages.
Samenvatting literatuur
Voor een samenvatting van gebruikte literatuur en evidentietabellen, zie Appendix S 5 en Tabel S XVII van de EACD Recommendations on DCD.
Zoeken en selecteren
De psychosociale aspecten bij DCD zijn beoordeeld via een systematische evaluatie van de literatuur gecombineerd met de meningen van deskundigen en een consensusvergadering.
Om de uitgangsvraag te kunnen beantwoorden is er een systematische literatuuranalyse verricht. Hierbij is gezocht naar studies betreffende kinderen, adolescenten en volwassenen met bewegingsproblemen.
Studies die onderzoek deden naar motorische coördinatie, motorische beperking, psychosociale factoren, competentiebeleving (inclusief self-efficacy), mentale gezondheid en kwaliteit van leven werden geïncludeerd.
Zoekstrategie en evidentietabellen
De zoekstrategie en de evidentietabellen van de module over diagnostiek van DCD zijn te vinden in Appendix S 5 en Tabel S XVII van de EACD Recommendations on DCD.
Referenties
- EACD Recommendations on DCD: Blank R, Barnett AL, Cairney J, Green D, Kirby A, Polatajko H, Rosenblum S, Smits-Engelsman B, Sugden D, Wilson P, Vinçon S. International clinical practice recommendations on the definition, diagnosis, assessment, intervention, and psychosocial aspects of developmental coordination disorder. Dev Med Child Neurol. 2019 Jan 22
- Li Y-C, Kwan M, Cairney J. Motor coordination problems and psychological distress in young adults: A test of the Environmental Stress Hypothesis. Research in Developmental Disabilities (2018), https://doi.org/10.1016/j.ridd.2018.04.023
- Noordstar J, van der Net J, Voerman L, Helders P, Jongmans M. The effect of an integrated perceived competence and motor intervention in children with developmental coordination disorder. Res Dev Disabil. 2017 Jan; 60:162-175. PMID: 27984818; doi: 10.1016/j.ridd.2016.12.002.
- Onderzoeksagenda Kinderrevalidatie 2018 https://www.bosk.nl/bosk/over-de-bosk/dit-doen-we/onderzoekspagina/onderzoeksagenda-kinderrevalidatie/ geraadpleegd op 12-11-2018
Verantwoording
Beoordelingsdatum en geldigheid
Publicatiedatum : 19-07-2019
Beoordeeld op geldigheid : 19-07-2019
Voor het beoordelen van de actualiteit van deze richtlijn is de werkgroep niet in stand gehouden. Uiterlijk in 2024 bepaalt het bestuur van de Nederlandse Vereniging van Revalidatieartsen (VRA) of de modules bij de uitgangvragen van deze richtlijn nog actueel zijn. Bij het opstellen van de richtlijn heeft de werkgroep per module een inschatting gemaakt over de maximale termijn waarop herbeoordeling moet plaatsvinden en eventuele aandachtspunten geformuleerd die van belang zijn bij een toekomstige herziening (update). De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De VRA is regiehouder van deze richtlijn en eerstverantwoordelijke op het gebied van de actualiteitsbeoordeling van de richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de regiehouder over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
De richtlijn is ontwikkeld in samenwerking met:
- DCD Netwerk Nederland
- Oudervereniging Balans
De richtlijnontwikkeling werd ondersteund door het Kennisinstituut van Medisch Specialisten en werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS).
De financier heeft geen enkele invloed gehad op de inhoud van de richtlijn.
Doel en doelgroep
Doel
Deze Nederlandse richtlijn voor diagnostiek en behandeling van kinderen, adolescenten en volwassenen met Developmental Coordination Disorder (DCD) is geschreven om een eenheid te creëren in terminologie, diagnostiek en interventie bij personen met DCD, waarbij de richtlijn een structurele plaats heeft in het beroepsmatig handelen van alle zorgverleners die werken met personen met DCD. Een landelijke, discipline overstijgende richtlijn volgens medisch model ondersteunt iedere arts, paramedicus, en/of psychosociale professional in zijn of haar werk met personen met motorische problemen zonder aantoonbare medische problematiek.
Achterliggend doel is dat de zorg aan kinderen met DCD hierdoor verbetert en meer evidence-based onderbouwd wordt. In deze richtlijn is ook de huidige kennis rond DCD in adolescentie en volwassenheid gebundeld, hier worden de consequenties van DCD op volwassen leeftijd beschreven en worden kennislacunes rond diagnostiek en behandeling aangegeven.
Doelgroep
Primair bestaat de doelgroep uit alle artsen, paramedici en psychosociale professionals die betrokken zijn bij kinderen met DCD en hun ouder(s)/verzorger(s)[1].
Daarnaast is de richtlijn bestemd voor medewerkers in het onderwijs en speciaal onderwijs. Voor leerkrachten zal informatie beschikbaar gesteld worden rond de signalering van de motorische problematiek op school, de verwijsmogelijkheden en praktische tips voor het omgaan met kinderen met DCD in de klas.
De richtlijn is ook van grote waarde voor kinderen met DCD en hun ouders. Hiervoor zijn twee redenen: ten eerste stimuleert de richtlijn zorgverleners om vroeg te signaleren, tijdig door te verwijzen en te werken volgens methodes die in onderzoek effectief gebleken zijn. Ten tweede wordt ook voor ouders informatie toegankelijk gemaakt over de diagnose DCD, de gevolgen in het dagelijks leven en de mogelijkheden voor behandeling en advies.
Tot slot is de richtlijn van belang voor adolescenten en volwassenen met DCD en de zorgverleners waar zij zich melden met problemen in het dagelijks leven die het gevolg zijn van de DCD.
[1] In verband met de leesbaarheid wordt in de richtlijn verder de term “ouders” gebruikt waar het ook kan gaan om ouder(s)/verzorger(s).
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2017 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij de zorg voor patiënten met Developmental Coordination Disorder.
De werkgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname. De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
- Drs. S. (Sebastiaan) Severijnen, kinderrevalidatiearts, Basalt Revalidatie, Leiden, [Nederlandse Vereniging van Revalidatieartsen, VRA] (voorzitter, lid projectgroep)
- N. (Nienke) Faber, kinderergotherapie en kwaliteitsprojecten, Amsterdam (secretaris, lid projectgroep)
- Dr. H.A. (Heleen) Reinders-Messelink, Bewegingswetenschapper, Revalidatie Friesland, Beetsterzwaag, [Stuurgroep DCD Netwerk Nederland] (lid projectgroep)
- Drs. H. (Hester) Herweijer, kinderrevalidatiearts, Revalidatie Friesland, Beetsterzwaag, [Nederlandse Vereniging van Revalidatieartsen, VRA]
- Drs. A.M. (Marco) van Staalduinen, kinderrevalidatiearts, LIBRA revalidatie & Audiologie, Tilburg, [Nederlandse Vereniging van Revalidatieartsen, VRA]
- Dr. J.A.A.M. (Anneloes) Overvelde, kinderfysiotherapeut, Nederlandse Vereniging voor Kinderfysiotherapie (NVFK), Amersfoort, [Nederlandse Vereniging voor Kinderfysiotherapie, NVFK]
- Drs. I.P.A. (Ingrid) van der Veer, kinderfysiotherapeut en docent, Avans+, Breda, [Nederlandse Vereniging voor Kinderfysiotherapie, NVFK]
- L.M.A. (Loes) van Heel-Op den Kamp, ergotherapeut, ParaMedisch Centrum Zuid, Sittard [Ergotherapie Nederland, EN]
- Dr. J.J. (Johannes) Noordstar, kinderoefentherapeut, Platform Kinderoefentherapie, Utrecht, [Vereniging van Oefentherapeuten Cesar en Mensendieck, VvOCM}
- Drs. H. (Hinke) Boomsma, Orthopedagoog generalist en psycholoog, UMCG centrum voor revalidatie, Groningen. [Nederlandse Vereniging van Pedagogen en Onderwijskundigen, NVO]
- Drs. B.H. (Baukje) Maengkom, GZ-psycholoog, Jeugdhulp Friesland, Sneek, [Nederlands Instituut van Psychologen, NIP]
- Drs. N.S. (Nasirah) Joesoef, jeugdarts M&G, Veiligheidsregio Kennemerland, Haarlem, [AJN Jeugdartsen Nederland]
- Dr. J.J.M.H. (Jacqueline) Strik, psychiater, MUMC+, Maastricht, [Nederlandse Vereniging voor Psychiatrie, NVvP]
- J.W. (Joli) Luijckx, woordvoerder en beleidsmedewerker Oudervereniging Balans, De Bilt, [Oudervereniging Balans]
Met ondersteuning van:
- Dr. N.H.J. (Natasja) van Veen, adviseur, Kennisinstituut van Medisch Specialisten
- Dr. A. (Anne) Bijlsma-Rutte, adviseur, Kennisinstituut van Medisch Specialisten
Tijdens het schrijven van de richtlijn is Prof. Dr. B.C.M. Smits-Engelsman als adviseur geraadpleegd. Zij is mede-auteur van de “International clinical practice recommendations on the definition, diagnosis, assessment, intervention and psychosocial aspects of developmental coordination disorder”[1] van de EACD (European Academy of Childhood Disability). Ook het DCD Netwerk Nederland en enkele leden van de klankbordgroep hebben tijdens het schrijfproces feedback gegeven. Hiervoor willen wij hen allen hartelijk danken.
[1] Blank R, Barnett AL, Cairney J, Green D, Kirby A, Polatajko H, Rosenblum S, Smits-Engelsman B, Sugden D, Wilson P, Vinçon S. International clinical practice recommendations on the definition, diagnosis, assessment, intervention, and psychosocial aspects of developmental coordination disorder.
Dev Med Child Neurol. 2019 Jan 22
Belangenverklaringen
De KNMG-code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of zij in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatiemanagement, kennisvalorisatie) hebben gehad. Hierbij is geen belangenverstrengeling geconstateerd. De ondertekende belangenverklaringen zijn op te vragen bij de secretaris van de werkgroep.
Inbreng patiëntenperspectief
Het patiëntenperspectief is vertegenwoordigd doordat een afgevaardigde van oudervereniging Balans deelnam aan de Invitational Conference en aan de werkgroep. De conceptrichtlijn is tevens voor commentaar voorgelegd aan oudervereniging Balans en de Patiëntenfederatie.
Methode ontwikkeling
Evidence based
Implementatie
Vanaf de start en in alle fasen van de richtlijnontwikkeling is gewerkt aan en rekening gehouden met de implementatie van de richtlijn en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren. Het implementatieplan is in ontwikkeling en zal worden opgenomen bij de aanverwante producten. Bij de implementatie van de richtlijn wordt nauw samengewerkt met oudervereniging Balans. Daarnaast is er actieve betrokkenheid van het DCD Netwerk Nederland, zowel vanuit de stuurgroep daarvan als vanuit de drie werkgroepen voor respectievelijk revalidatieartsen, paramedici en gedragswetenschappers. Hoofddoel van de implementatie is het vergroten van de bekendheid met DCD bij ouders, zorg- en onderwijsprofessionals.
Werkwijze
AGREE
Als basis voor de Nederlandse richtlijn voor diagnostiek en behandeling van kinderen met DCD is gebruik gemaakt van de “International clinical practice recommendations on the definition, diagnosis, assessment, intervention and psychosocial aspects of developmental coordination disorder” van de EACD (European Academy of Childhood Disability). De eerste versie hiervan is in maart 2011 verschenen, de herziene versie in januari 2019. Ook Nederlandse deskundigen hebben hieraan meegewerkt. In de herziene versie is het meest recente internationale onderzoek op het gebied van DCD verwerkt en wordt meer aandacht geschonken aan de bijkomende psychosociale problematiek en de gevolgen van DCD in de adolescentie en volwassenheid. In verband met de leesbaarheid wordt In deze richtlijn verder gesproken over “EACD Recommendations on DCD”.
De Nederlandse richtlijn voor diagnostiek en behandeling van kinderen met DCD bestaat uit een vertaalde samenvatting van de herziene versie van de EACD Recommendations on DCD, die is aangepast aan de Nederlandse situatie. Ook zijn uitgangsvragen over ouderparticipatie en ketenzorg toegevoegd, met aanbevelingen die op basis van literatuur en expert opinion zijn geformuleerd.
Bij de start van het Nederlandse richtlijntraject is de EACD Recommendations on DCD methodologisch beoordeeld met AGREE II. De EACD Recommendations on DCD voldeed aan de belangrijkste criteria (er is systematisch gezocht naar literatuur, de literatuur is beoordeeld aan de hand van GRADE, er is geen belangenverstrengeling geconstateerd). Zie hiervoor ook:
Blank R, Barnett AL, Cairney J, Green D, Kirby A, Polatajko H, Rosenblum S, Smits-Engelsman B, Sugden D, Wilson P, Vinçon S. International clinical practice recommendations on the definition, diagnosis, assessment, intervention, and psychosocial aspects of developmental coordination disorder. Dev Med Child Neurol. 2019 Jan 22
De evidencetabellen en zoekverantwoording zijn te vinden op de site van Wiley (https://onlinelibrary.wiley.com/doi/full/10.1111/dmcn.14132) .
De aanbevelingen uit de EACD Recommendations on DCD zijn vertaald en vervolgens opnieuw geformuleerd. Hierbij werden toevoegingen gedaan voor de Nederlandse situatie.
Deze richtlijn is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010), dat een internationaal breed geaccepteerd instrument is. Voor een stap-voor-stap beschrijving hoe een evidence-based richtlijn tot stand komt wordt verwezen naar het stappenplan Ontwikkeling van Medisch Specialistische Richtlijnen van het Kennisinstituut van Medisch Specialisten.
Knelpuntenanalyse
Tijdens de voorbereidende fase werden knelpunten geïnventariseerd. Tevens zijn er knelpunten aangedragen tijdens de Invitational Conference. Het belangrijkste knelpunt dat naar voren kwam is de onbekendheid van ouders, zorg- en onderwijsprofessionals met DCD. Daardoor wordt de diagnose bij kinderen vaak laat gesteld, wat het geven van gerichte behandeling en adviezen vertraagt.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse en met gebruikmaking van de EACD Recommendations on DCD zijn concept-uitgangsvragen opgesteld. Deze zijn met de werkgroep besproken waarna de werkgroep de definitieve uitgangsvragen heeft vastgesteld. Vervolgens inventariseerde de werkgroep voor de nieuwe uitgangsvragen over ouderparticipatie en ketenzorg welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken.
Strategie voor zoeken en selecteren van literatuur
De link naar de volledige tekst van de EACD Recommendations on DCD, inclusief de verantwoording en zoekstrategie, is opgenomen in de Aanverwante items.
Voor de uitgangsvragen over ouderparticipatie en ketenzorg werd aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs.
Bij de module ketenzorg werden geen studies gevonden die voldeden aan de selectiecriteria. Voor de module ouderparticipatie selecteerden de werkgroepleden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekstrategie en de gehanteerde selectiecriteria zijn te vinden in de module ouderparticipatie.
Kwaliteitsbeoordeling individuele studies voor de uitgangsvraag over ouderparticipatie
Individuele studies werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (risk of bias) te kunnen inschatten.
Deze beoordelingen kunt u vinden in de Risk of Bias (RoB) tabellen.
Samenvatten van de literatuur voor de uitgangsvraag over ouderparticipatie
De relevante onderzoeksgegevens van alle geselecteerde artikelen bij de uitgangsvraag over ouderparticipatie werden overzichtelijk weergegeven in evidencetabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur.
Bij een voldoende aantal studies en overeenkomstigheid (homogeniteit) tussen de studies werden de gegevens ook kwantitatief samengevat (meta-analyse) met behulp van Review Manager 5.
Beoordelen van de kracht van het wetenschappelijke bewijs voor de uitgangsvraag over ouderparticipatie
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading of Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, redelijk, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie (Schünemann, 2013).
|
GRADE |
Definitie |
|
Hoog |
|
|
Redelijk* |
|
|
Laag |
|
|
Zeer laag |
|
*in 2017 heeft het Dutch GRADE Network bepaald dat de voorkeursformulering voor de op een na hoogste gradering ‘redelijk’ is i.p.v. ‘matig’
Formuleren van de conclusies voor de uitgangsvraag over ouderparticipatie
Voor elke relevante uitkomstmaat werd het wetenschappelijk bewijs samengevat in een of meerdere literatuurconclusies waarbij het niveau van bewijs werd bepaald volgens de GRADE-methodiek. De werkgroepleden maakten de balans op van elke interventie (overall conclusie). Bij het opmaken van de balans werden de gunstige en ongunstige effecten voor de patiënt afgewogen. De overall bewijskracht wordt bepaald door de laagste bewijskracht gevonden bij een van de cruciale uitkomstmaten. Bij complexe besluitvorming waarin naast de conclusies uit de systematische literatuuranalyse vele aanvullende argumenten (overwegingen) een rol spelen, werd afgezien van een overall conclusie. In dat geval werden de gunstige en ongunstige effecten van de interventies samen met alle aanvullende argumenten gewogen onder het kopje 'Overwegingen'.
Overwegingen (van bewijs naar aanbeveling) voor de uitgangsvraag over ouderparticipatie
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk en worden meegewogen, zoals de expertise van de werkgroepleden, de waarden en voorkeuren van de patiënt (patient values and preferences), kosten, beschikbaarheid van voorzieningen en organisatorische zaken. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting, vermeld en beoordeeld (gewogen) onder het kopje ‘Overwegingen’.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen, en een weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). De aspecten van de organisatie van zorg staan beschreven bij de uitgangsvraag over ketenzorg.
Indicatorontwikkeling
De werkgroep heeft besloten geen indicatoren te ontwikkelen bij de huidige richtlijn, omdat er geen substantiële barrières konden worden geïdentificeerd die implementatie van de aanbeveling zouden kunnen bemoeilijken.
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is om de uitgangsvraag te kunnen beantwoorden. Een overzicht van de onderwerpen waarvoor (aanvullend) wetenschappelijk onderzoek van belang wordt geacht, is als aanbeveling in de Kennislacunes beschreven (onder Aanverwante items).
Commentaar- en autorisatiefase
De conceptrichtlijn werd aan de voor de Invitational Conference uitgenodigde (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd ter commentaar. Ook het Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF) heeft commentaar geleverd. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn werd aan de in de werkgroep deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor autorisatie. Op verzoek van de Nederlandse Vereniging voor Logopedie en Foniatrie (NVLF, vertegenwoordigd in de klankbordgroep) werd de richtlijn ook ter autorisatie naar de NVLF gestuurd.
De definitieve richtlijn is door alle in de werkgroep vertegenwoordigde verenigingen en door de NVLF geautoriseerd dan wel geaccordeerd.
Literatuur
Brouwers, M. C., Kho, M. E., Browman G. P., et al. AGREE II: advancing guideline development, reporting and evaluation in health care. Canadian Medical Association Journal, 182(18), E839-E842. (2010).
Medisch Specialistische Richtlijnen 2.0 Adviescommissie Richtlijnen van de Raad Kwaliteit. (2012). https://richtlijnendatabase.nl/over_deze_site/richtlijnontwikkeling.html
Ontwikkeling van Medisch Specialistische Richtlijnen: stappenplan. Kennisinstituut van Medisch Specialisten.
Schünemann H, Brożek J, Guyatt G, et al. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group, 2013. Available from http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html.
Schünemann, H. J., Oxman, A. D., Brozek, J., et al. Rating Quality of Evidence and Strength of Recommendations: GRADE: Grading quality of evidence and strength of recommendations for diagnostic tests and strategies. BMJ: British Medical Journal, 336(7653), 1106. (2008).
Van Everdingen JJE, Burgers JS, Assendelft WJJ, et al. Evidence-based richtlijnontwikkeling. Bohn Stafleu Van Loghum (2004).
Wessels, M., Hielkema, L., & van der Weijden, T. How to identify existing literature on patients' knowledge, views, and values: the development of a validated search filter. Journal of the Medical Library Association: JMLA, 104(4), 320. (2016).
