Diagnostiek cognitieve stoornissen en dementie
‘Dementie’ wordt in deze richtlijn gebruikt als een generieke syndromale term die verwijst naar een spectrum van klinische beelden. Deze verschillende klinische beelden worden veroorzaakt door verschillende hersenziekten of combinaties daarvan en worden alle gekenmerkt door combinaties van meervoudige stoornissen in cognitie, stemming of gedrag. De specifieke kenmerken van de verschillende combinaties worden bepaald door de aard, distributie en ernst van de afwijkingen in de hersenen. De diagnostiek is gericht op de vaststelling van het syndroomstadium (MCI of dementie) en de veroorzakende hersenafwijkingen, bijvoorbeeld een neurodegeneratieve oorzaak dan wel vasculaire etiologie.
Net als in de vorige richtlijn (2014) heeft de werkgroep ervoor gekozen zich aan te sluiten bij de klinische criteria voor wat betreft nosologische diagnostiek als vervolg op het vaststellen van de syndroomdiagnose MCI of dementie. Er kan meestal niet worden volstaan met het diagnosticeren van dementie als syndroom, maar het dient als startpunt voor verdere diagnostiek naar de onderliggende oorzaak. Dit kan op basis van klinische bevindingen en vraagt soms aanvullend onderzoek waar geïndiceerd.
Het diagnostisch traject begint met het vermoeden op cognitieverlies en/of gedragsverandering bij de patiënt zelf, familie of naasten, mantelzorgers, of professionals. De uitdaging ligt er vervolgens in om zo effectief en doelmatig mogelijk tot een juiste diagnose te komen, passend bij de hulpvraag van patiënt en naaste. Hierbij is het doel om tot optimale begeleiding en zorg van beide te komen om zo voor patiënt en naaste meerwaarde te kunnen genereren en het evenwicht tussen beide zo lang en zelfstandig mogelijk te kunnen bewaren.
De diagnostiek heeft in algemene zin ten doel:
- de aard en ernst van de stoornissen en beperkingen te bepalen (syndroom diagnose);
- vast te stellen wat de onderliggende oorzaak van de stoornissen is (nosologische diagnose);
- na te gaan welke behoeften er bestaan op gebied van zorg en welzijn bij patiënt en naaste en daar een afgestemd plan op te maken;
- de patiënt en zijn naasten in staat te stellen zelf zoveel mogelijk sturing te kunnen geven aan vragen die ze stellen op het gebied van zorg en welzijn;
- identificeren van alle behandelbare (somatische en psychosociale) factoren die invloed hebben op kwaliteit van leven.
Het klinische belang van (het moment van) diagnose verschilt van persoon tot persoon en wordt mede bepaald door het persoonlijke belang dat de patiënt hecht aan zekerheid over aard, oorzaak en prognose en hoe die wordt afgewogen tegen de mogelijke belasting van een ernstige diagnose en de therapeutische consequenties. Diagnostiek begint dus met verheldering van deze vraag en van de verwachting en voorkeuren van de patiënt en eventueel diens naaste. Dit gebeurt idealiter al in de eerste lijn door de huisarts volgens de NHG-standaard Dementie en kan worden ondersteund door de keuzehulp op thuisarts.nl, maar kan zo nodig in de tweede lijn worden aangevuld. Op basis van gemeenschappelijke besluitvorming kunnen dan afspraken worden gemaakt over het diagnostisch traject.
Vraaggestuurde diagnostiek bestaat er vervolgens uit dat na iedere diagnostische stap wordt getoetst of de diagnostische vraag al is beantwoord of nog niet. Daarnaast wordt de keuze voor vervolgstappen gestuurd door de diagnostische waarde van de verschillende ondersteunende diagnostische onderzoeken (zie de verschillende secties in de richtlijn hierover). Dit omvat onder meer structurele beeldvorming (MRI), neuropsychologisch onderzoek (NPO), klinisch chemische biomarkers, SPECT/PET en electro-encephalogram (EEG). In de praktijk wordt het hulponderzoek regelmatig parallel aan elkaar verricht. Deze strategie vermindert waarschijnlijk de rationaliteit en doelmatigheid, omdat de onderzoeken niet ieder voor zich (even veel) bijdragen aan de diagnostische besluitvorming.
Het tegelijkertijd aanvragen van meerdere testen moet daarom goed worden overwogen, waarbij een balans moet worden nagestreefd van doelmatigheid, maximale diagnostische opbrengst, patiënt voorkeuren en praktische aspecten zoals de doorlooptijd die nodig is voor diagnostiek. Het is hierbij van belang te realiseren dat de diagnostische waarde van de ondersteunende diagnostische onderzoeken, zoals de MRI en de klinisch chemische biomarkers, steeds onderzocht is voor elk diagnostisch onderzoek apart, vaak zonder voorinformatie (heteroanamnese, observatie) mee te wegen. Bij een erg lage of hoge vooraf kans op een ziekte is aanvullende diagnostiek in het algemeen niet zinvol. Het klinisch oordeel zal zeer waarschijnlijk toch niet veranderd worden. Hierbij is de waarde van het klinisch oordeel afhankelijk van de kennis en ervaring die een arts heeft in de dementiediagnostiek.
Bij een aantal vormen van dementie heeft beeldvorming een prominentere plaats in de diagnostiek dan bij andere dementieën (met name bij FTD, LBD, CJD, en VaD) omdat dit opgenomen is in de ziektecriteria. Dan kan een vorm van deze ondersteunende diagnostiek noodzakelijk zijn om een diagnose te stellen, ook indien de klinische verdenking reeds zeer hoog is.
Het beloop in de tijd kan ook een belangrijk diagnosticum zijn voor het vaststellen (bevestigen) of verwerpen van een onderliggende etiologie of ziekte of het vaststellen van het effect van een behandeling.
De oudere patiënt met cognitieve stoornissen of dementie (boven de 75 jaar) heeft vaak meerdere aandoeningen tegelijk. De diagnostische waarde van de meeste hulponderzoeken is echter vastgesteld in populaties die zijn geselecteerd op afwezigheid van bijkomende ziekten. De diagnostische waarde van aanvullende onderzoeken, met name de specificiteit, is daarom vaak lager bij patiënten op hogere leeftijd, vooral door de steeds vaker voorkomende bijkomende ziektelast. Dit bemoeilijkt het stellen van een exacte nosologische diagnose en kan een goede reden zijn om hiervan af te zien, vooral wanneer de patiënt zelf ook weinig waarde hieraan hecht en het behandelbeleid er niet door verandert.
Laboratoriumonderzoek is beperkt tot enkele bepalingen die de waarschijnlijkheid op een delier door acute ziekte (infectie, nierfunctiestoornis, elektrolietverstoring) verkleinen, maar kan op indicatie uitgebreid worden (zie stroomschema). In gevallen waarin een dominant overervend familiair beloop aanwezig is, kan bij de ziekte van Alzheimer, met name bij een debuut op zeer jonge leeftijd en bij FTD, genetische diagnostiek overwogen worden. Verwijzing naar een centrum of afdeling met ervaring hierin is dan aangewezen.
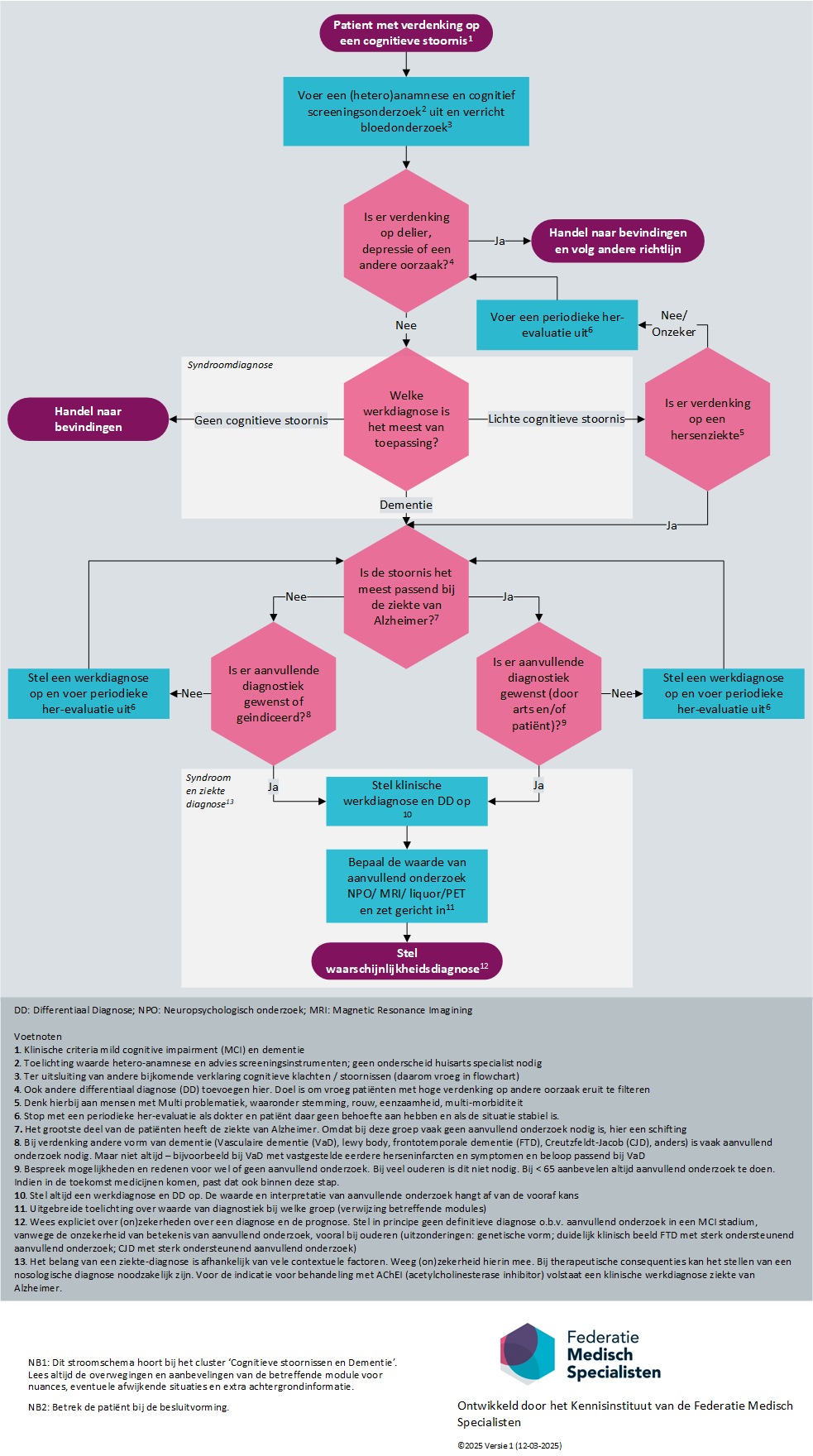
In het diagnostisch traject is, om aan te sluiten bij de huidige klinische praktijk, een onderscheid gemaakt tussen (zie Flowchart diagnostiek van dementie):
- het basisonderzoek met als doel een syndroomdiagnose te stellen en voorafkans op een bepaalde onderliggende ziektediagnose te schatten (anamnese, heteroanamnese, lichamelijk onderzoek, laboratoriumonderzoek en een screenende cognitietest);
- aanvullend onderzoek om meer diagnostische zekerheid over de oorzaak/oorzaken van het klinisch syndroom te verkrijgen (NPO en/of structurele beeldvorming met CT of MRI, klinisch chemisch biomarkeronderzoek, EEG of nucleair geneeskundigonderzoek (PET/SPECT);
De verschillende toepassingsgebieden hangen enerzijds af van wetenschappelijk onderzoek naar de diagnostische opbrengst per techniek en anderzijds van het feit dat voor sommige nosologische diagnoses aanvullend onderzoek noodzakelijk is om een diagnose te stellen volgens de diagnostische criteria (bijvoorbeeld liquordiagnostiek bij CJD, FTD; beeldvorming bij VaD, LBD).
Het is belangrijk vast te stellen dat de diagnostiek niet is afgerond met een fase van ziektegerichte (nosologische) diagnostiek, maar dat de zorgdiagnostiek minstens even relevant is (inclusief bijkomende klachten en problemen zoals de vaak voorkomende pijnklachten) (zie flowchart).
De flowchart is bedoeld als handvat voor de diagnostiek in de spreekkamer. Gezien de aard van de multidisciplinaire richtlijn, die primair bedoeld is voor tweede lijnszorg maar deze met de eerste lijn verbindt, is de flowchart zo opgezet dat deze in zowel de eerste als tweede lijn gebruikt kan worden. De flowchart is niet bedoeld als gedetailleerd protocol. Afhankelijk van de setting en patiëntenpopulatie zal deze op detail niveau verder uitgewerkt kunnen worden. We verwijzen naar de verschillende modules en aanbevelingen in de richtlijn voor diagnostische waarde van de verschillende aanvullende onderzoeken.
Figuur 1 Flowchart diagnostiek van dementie
Beoordelingsdatum en geldigheid
Publicatiedatum : 03-11-2025
Beoordeeld op geldigheid : 23-10-2025
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijnmodule is in 2021 een multidisciplinair cluster ingesteld. Het cluster Cognitieve stoornissen en dementie bestaat uit meerdere richtlijnen (zie hier de actuele clusterindeling). De stuurgroep bewaakt het proces van modulair onderhoud binnen het cluster. De expertisegroepsleden brengen hun expertise in, indien nodig. De volgende personen uit het cluster zijn betrokken geweest bij de herziening van deze module:
Clusterstuurgroepleden
- Dhr. prof. dr. M.G.M. (Marcel) Olde Rikkert (voorzitter), klinisch geriater; NVKG
- Dhr. prof. dr. A.R. (Tony) Absalom, anesthesioloog; NVA
- Dhr. dr. J.H.J.M. (Jeroen) de Bresser, radioloog; NVvR
- Mevr. dr. I.K. (Indrag) Lampe, psychiater; NVvP
- Mevr. R. (Renske) Leistra, patiëntvertegenwoordiger; Alzheimer Nederland
- Mevr. prof. dr. B.C. (Barbara) van Munster, internist; NIV
- Dhr. prof. dr. E. (Edo) Richard, neuroloog; NVN
- Mevr. prof. dr. Ir. C. (Charlotte) Teunissen, klinisch chemicus; NVKC
- Dhr. dr. R.A.W. (Ronald) Verhagen, orthopedisch chirurg; NOV
Betrokken clusterexpertisegroepleden
- Dhr. dr. A.P.A. (Auke) Appelman, radioloog; NVvR
- Mevr. dr. R.L. (Rozemarijn) van Bruchem-van Visser, internist ouderengeneeskunde; NIV
- Dhr. drs. B.P.H. (Bas) ter Brugge, specialist ouderengeneeskunde; Verenso
- Dhr. dr. J.A.H.R. (Jurgen) Claassen, klinisch geriater; NVKG
- Dhr. dr. P.L.J. (Paul) Dautzenberg, klinisch geriater; NVKG
- Mevr. dr. M.E.A. (Marlise) van Eersel, internist; NIV
- Mevr. drs. C.M. (Christa) de Geus, neurogeneticus; NVKG
- Mevr. dr. E.M. (Elsmarieke van de Giessen), radioloog; NVNG
- Mevr. drs. M. (Marjolein) Groeneveld, verpleegkundig Consulent Geriatrie, klinisch epidemioloog; V&VN
- Mevr. drs. H. (Hiltsje) Heemskerk, klinisch geriater; NVKG
- Dhr. dr. R.B. (Rients) Huitema, klinisch neuropsycholoog; NIP
- Dhr. drs. A. (Ali) Lahdidioui, internist; NIV
- Dhr. dr. J. (Jules) Lavalaye, nucleair geneeskundige; NVNG
- Mevr. drs. L. (Lieke) Mitrov, ziekenhuisapotheker; NVZA
- Mevr. dr. M. (Marieke) Perry, huisarts/onderzoeker; NHG
- Dhr. dr. G. (Gerwin) Roks, neuroloog; NVN
- Mevr. dr. T.R. (Rikje) Ruiter, internist; NIV
- Mevr. A.J.B.P. (Astrid) Schoonbrood, ergotherapeut; EN
- Mevr. dr. N. (Niki) Schoonenboom, neuroloog; NVN
- Dhr. dr. H. (Harro) Seelaar, neuroloog; NVN
- Dhr. dr. K.S. (Koen) Simons, intensivist-internist; NVIC
- Mevr. drs. M.M.E. (Marlies) Sleegers-Kerkenaar, klinisch geriater; NVKG
- Mevr. drs. VCJ (Vera) van Stek-Smits, neuropsycholoog-gezondheidszorgpsycholoog; NIP
- Mevr. dr. E.M. (Eveline) Veltman, psychiater; NVvP
- Dhr. drs. D. (Dave) Verkaik, AIOS geriatrie; NVKG
- Mevr. prof. dr. M. (Meike) Vernooij, radioloog; NVvR
- Dhr. dr. E.G.B. (Jort) Vijverberg, neuroloog; NVN
- Mevr. dr. M.A. (Marjolein) Wijngaarden, internist; NIV
Met ondersteuning van
- Mevr. dr. C.T.J. (Charlotte) Michels, senior adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- Mevr. dr. L.C. (Lotte) Houtepen, adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- Mevr. drs. L.C. (Laura) van Wijngaarden, junior adviseur, Kennisinstituut van de Federatie Medisch Specialisten
Belangenverklaringen
Een overzicht van de belangen van de clusterleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van de Federatie Medisch Specialisten via secretariaat@kennisinstituut.nl.
Clusterstuurgroepleden
Tabel 1 Gemelde (neven)functies en belangen stuurgroep
|
Clusterlid |
Functie |
Nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
Olde Rikkert* |
Hoogleraar Geriatrie, Radboudumc, Nijmegen |
Hoofdredacteur Nederlands Tijdschrift voor Geneeskunde |
Geen; uitsluitend ZonMw gefinancierd onderzoek dat overheidsbelang centraal stelt. Sinds 2017 geen farma-onderzoek meer. |
Geen restrictie |
|
Absalom |
Hoogleraar Anesthesiologie, UMCG, Groningen |
Consultancy werkzaamheden (betaald, alle betalingen aan UMCG) 6. Consultancy werk voor Becton Dickinson (Eysins, Switzerland) en Terumo (Tokyo, Japan) – technische advies over spuitpompen. Niet gerelateerd aan dementie/ MCI/ delier. |
Extern gefinancierd onderzoeken, maar financier heeft geen belangen bij de richtlijn. * Rigel Pharmaceuticals (San Francisco, USA) (PAST) * The Medicines Company (Parsippany, NJ, USA)(PAST) |
Geen restricties, omdat adviseurswerk niet gerelateerd is aan de afbakening van het cluster |
|
De Bresser |
- Neuroradioloog 1.0fte, LUMC, Leiden |
Geen |
Mijn onderzoek wordt mede gesponsord door Alzheimer Nederland. Deze financier heeft geen belang bij bepaalde uitkomsten van de richtlijn. |
Geen restrictie |
|
Lampe |
Psychiater, OLVG Ziekenhuis, Amsterdam |
Geen |
Geen |
Geen restrictie |
|
Leistra |
Belangenbehartiger, Alzheimer Nederland |
Casemanager Dementie bij de King Arthur Groep |
Geen |
Geen restrictie |
|
Richard |
Hoogleraar neurologie: * afdeling neurologie Radboudumc (0.8fte) * afdeling Public and Occupational Health Amsterdam UMC (0.2 fte) |
- Neuroloog-onderzoeker AmsterdamUMC, locatie AMC, gastvrijheidsaanstelling. - Hoofdredacteur Leerboek Neurologie (Bohn Staffleu van Loghem) |
Geen, uitsluitend onderzoek financiering van non-profit instellingen (e.g. ZonMw, Europese Commissie). |
Geen restrictie |
|
Teunissen |
Hoofd Neurochemisch laboratorium, Afdeling Klinische Chemie, AmsterdamUMC, lokatie VUmc, Amsterdam |
*Adviseur voor educatief blad: Mednet Neurologie (betaald). * Alle betalingen zijn aan het AmsterdamUMC. |
*Wetenschappelijke samenwerking met ADxNeurosciences, Olink, Quanterix, Roche in kader van o.a. Marie Curie subsidie. Het doel van het Marie Curie project is om een nieuwe generatie van onderzoekers in het biomarker veld op te leiden, tot experts in alle aspecten van biomarker onderzoek. Aan het einde van de ontwikkeling van biomarkers zullen deze via bedrijven op de markt moeten komen, en omdat niet alle wetenschappers uiteindelijk in de academische wereld blijven, is het belangrijk dat jonge onderzoekers ervaring opdoen met de manier van onderzoek doen in het bedrijfsleven. In marie curie projecten gebeurt dat door een deel van het onderzoek bij een bedrijf uit te voeren. *Het Neurochemisch laboratorium doet contractresearch voor Acumen, ADx Neurosciences, AC-Immune, Alamar, Aribio, Axon Neurosciences, Beckman-Coulter, BioConnect, Bioorchestra, Brainstorm Therapeutics, Celgene, Cognition Therapeutics, EIP Pharma, Eisai, Eli Lilly, Fujirebio, Instant Nano Biosensors, Novo Nordisk, Olink, PeopleBio, Quanterix, Roche, Toyama, Vivoryon. Dit zijn meestal biomarker-analyses voor hun trials, bij inclusies en als uitkomstmaten. *Grants: Research of CET is supported by the European Commission (Marie Curie International Training Network, grant agreement No 860197 (MIRIADE) and TAME, Innovative Medicines Initiatives 3TR (Horizon 2020, grant no 831434) EPND ( IMI 2 Joint Undertaking (JU), grant No. 101034344) and JPND (bPRIDE, CCAD), European Partnership on Metrology, co-financed from the European Union’s Horizon Europe Research and Innovation Programme and by the Participating States ((22HLT07 NEuroBioStand), CANTATE project funded by the Alzheimer Drug Discovery Foundation, Alzheimer Association, Michael J Fox Foundation, Health Holland, the Dutch Research Council (ZonMW), Alzheimer Drug Discovery Foundation, The Selfridges Group Foundation, Alzheimer Netherlands. CT is recipient of ABOARD, which is a public-private partnership receiving funding from ZonMW (#73305095007) and Health~Holland, Topsector Life Sciences & Health (PPP-allowance; #LSHM20106). CT is recipient of TAP-dementia, a ZonMw funded project (#10510032120003) in the context of the Dutch National Dementia Strategy. |
Geen restrictie |
|
Van Munster |
* Hoogleraar Interne Geneeskunde, Ouderengeneeskunde/Geriatrie, UMCG, Groningen. *Plaatsvervangend opleider Geriatrie, UMCG, Groningen. |
- 2020 – heden Voorzitter Alzheimer Centrum Groningen (alle functies zijn onbetaald) |
*2022 ZONMw: Young Onset Dementia- INCLUDED: Advance care planning. 2022 ZEGG/ZONMw: "The impact of a comprehensive geriatric assessment including advance care planning in acutely hospitalized frail patients with cognitive disorders: the GOAL study" |
Geen restrictie |
|
Verhagen |
Orthopedisch chirurg/opleider in Tergooi MC |
Geen |
Geen |
Geen restrictie |
Clusterexpertisegroep: Gemelde (neven)functies en belangen expertisegroep
Algemene herziening: Nieuwe concept indeling (richtlijn Dementie en richtlijn MCI)
|
Clusterlid |
Functie |
Nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
Lampe |
Psychiater, OLVG ziekenhuis |
Geen |
Geen |
Geen restrictie |
|
Olde Rikkert* |
Hoogleraar Geriatrie, Radboudumc, Nijmegen |
Hoofdredacteur Nederlands Tijdschrift voor Geneeskunde |
Geen; uitsluitend ZonMw gefinancierd onderzoek dat overheidsbelang centraal stelt. Sinds 2017 geen farma-onderzoek meer. |
Geen restrictie |
|
Perry |
* Huisarts, Huisartsenpraktijk Velp, 0.5 fte * Senior-onderzoeker afdelingen eerstelijnsgeneeskunde en Geriatrie van het Radboudumc en bij het Radboud Alzheimer Centrum, 0.5 fte |
Auteur hoofdstuk Vergeetachtigheid in Álledaagse klachten 2020 (onkostenvergoeding) Commissielid werkgroep multidisciplinaire richtlijn Dementie 2018 - 2020 (onkostenvergoeding) Commissielid werkgroep heziening NHG standaard Dementie 2017 - 2020 (onkostenvergoeding) Commissielid werkgroep Addendum MCI bij multidisciplinaire richtlijn Dementie 20 1 6-20 1 B (onkostenvergoeding) Auteur online nascholing dementie Accredidact huisartsen 2016 en doktersassistenten 2017 (betaald) Auteur twee boekhoofdstukken dementie (palliatieve zorg en diagnostische verrichtingen) 2017 en 2018 in opdracht van het NHG (onkostenvergoeding) Auteur hoofdtsuk Vergeetachtigheid (Alledaagse klachten in de huisartsgeneeskunde) 2020 Onkostenvergoeding Expert bij www.dementie.nl tot heden (vrijwillig) Columnist Alz (donateursblaadje Alzheimer Nederland) tot 2016 (vrijwillig) |
Projectleider DementieNet (financiering door Giekes-Strijbis fonds, Alzheimer Nederland en ZonMw) Andere ZonMw/Memorabel projecten: - Decidem (anticiperende besluitvorming met mensen met dementie door huisartsen), medeprojectleider - Crisisreductie in de dementiezorg, medeaanvrager - SHiMMy en SHARED (relatie sociale gezondheid en ontstaan en progressie van dementie), medeaanvrager - S-Decided (gezamelijke besluitvorming bij diagnostiek bij geheugenklachten), medeaanvrager
Diverse projecten omtrent transmurale/interprofessionele aanpak van advance care planning van Zorginstituut Nederland, Stoffels-Hornstra fonds, ZonMw EPOS: Extramurale praktijkontwikkeling specialist ouderengeneeskunde UNICITY: dementie op jonge leeftijd, oa signalering door huisartsen en onderscheid met depressie, burn-out
*DementieNet aanpak, generieke benadering voor lokale eerstelijns netwerkzorg *Expert bij www.dementie.nl, website van Alzheimer Nederland (vrijwillig) *Columnist Alz (donateursblaadje Alzheimer Nederland) tot 2016 (vrijwillig) *Diverse malen gastspreker bij verschillende Alzheimer Cafés (vrijwillig) |
Geen restrictie |
|
Richard |
Hoogleraar neurologie: * afdeling neurologie Radboudumc (0.8fte) * afdeling Public and Occupational Health Amsterdam UMC (0.2 fte) |
- Neuroloog-onderzoeker AmsterdamUMC, locatie AMC, gastvrijheidsaanstelling. - Hoofdredacteur Leerboek Neurologie (Bohn Staffleu van Loghem) |
Geen, uitsluitend onderzoek financiering van non-profit instellingen (e.g. ZonMw, Europese Commissie). |
Geen restrictie |
Inbreng patiëntenperspectief
Kwalitatieve raming van mogelijke financiële gevolgen in het kader van de Wkkgz
Bij de richtlijnmodule voerden de clusterleden conform de Wet kwaliteit, klachten en geschillen zorg (Wkkgz) een kwalitatieve raming uit om te beoordelen of de aanbevelingen mogelijk leiden tot substantiële financiële gevolgen. Bij het uitvoeren van deze beoordeling is de richtlijnmodule op verschillende domeinen getoetst (zie het stroomschema bij Werkwijze).
Uit de kwalitatieve raming blijkt dat er waarschijnlijk geen substantiële financiële gevolgen zijn.
Methode ontwikkeling
Evidence based
Werkwijze
Voor meer details over de gebruikte richtlijnmethodologie verwijzen wij u naar de Werkwijze. Relevante informatie voor de ontwikkeling/herziening van deze richtlijnmodule is hieronder weergegeven.
Zoekverantwoording
Er werd eerst oriënterend gezocht naar bestaande buitenlandse richtlijnen via de websites van Guidelines International Network en National Guideline Clearinghouse naar systematische reviews over diagnostiek en classificatiecriteria in Medline (OVID) en Cochrane Library. Voor de systematische reviews naar interventiestudies werd het rapport ‘Dementie: welke niet-pharmacologische interventies 2011’ van KCE en het rapport ‘Medicamenteuze en niet-medicamenteuze interventies voor patiënten met dementie 2012’ van Dutch Cochrane Centre gebruikt. Vervolgens werd voor de afzonderlijke uitgangsvragen aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden.