Organisatie van zorg bij kinderen met obesitas
In deze module zal worden ingegaan op enkele organisatorische basisvoorwaarden voor adequate zorg voor kinderen met obesitas. De werkgroep doet aanbevelingen ten aanzien van aspecten aangaande de optimalisatie van de organisatie van de zorg kinderen met obesitas. Hierbij spelen de beschikbaarheid (van nodige financiën, mensen en middelen), de werkbaarheid, en de wenselijkheid een belangrijke rol in de overwegingen.
De module is uitgewerkt in submodules aan de hand van de volgende deelvragen:
- Hoe dient de evaluatie van barrières voor een succesvolle behandeling te worden georganiseerd?
- Welke kwaliteiten dienen professionals te bezitten om een goede GLI uit te voeren bij kinderen met obesitas?
- Wat zijn de zorgprocessen bij de behandeling van kinderen met obesitas? Wie verwijst waarnaartoe door?
- Wie is verantwoordelijk voor het signaleren van co-morbiditeit bij kinderen met obesitas?
- Wie is verantwoordelijk voor het signaleren van obesitas bij een kind dat wegens aandoeningen onder controle is?
- Wat is de rol van een (additionele) centrale zorgverlener?
- Wat is het voor- en natraject voor het kind dat voor bariatrische chirurgie in aanmerking komt?
Inleiding
In de module 'Barrières en ondersteunende factoren voor succes GLI' kwam naar voren dat vele factoren een rol spelen in het ontstaan en behoud van obesitas bij het kind. Niet alleen lichamelijke of geestelijke factoren bij het kind zelf, maar juist ook factoren bij ouders, zoals gebrekkige opvoedingsvaardigheden of juist de maatschappelijk of financiële situatie waarin het gezin leeft. Deze benadering is eerder uitgebreid beschreven (Van Mil, 2015) en komt terug in de brede anamnese zoals deze in het Landelijk model ketenaanpak bij kinderen is gaan heten (figuur 1) (Sijben, 2018). Obesitas bij kinderen effectief aanpakken begint met het erkennen en analyseren van deze factoren door een uitgebreide anamnese, genaamd de brede anamnese. Kinderen en ouders zijn vervolgens gebaat bij ondersteuning op die levensgebieden waarop zij knelpunten ervaren en die hen belemmeren hun leefstijl te verbeteren. Belangrijk is dat zij zoveel mogelijk zelf de regie houden over de leefstijlaanpak en samenwerken met het eigen sociaal netwerk, ondersteund door respectvolle professionals die oog hebben voor hun welzijn op alle levensgebieden. Het doel van aanpak van obesitas is een duurzame verbetering van de leefstijl te bereiken zonder afgebakend eindpunt. Kind en ouder(s) lopen als het ware zo een leertraject door waarvan het hele systeem profiteert.
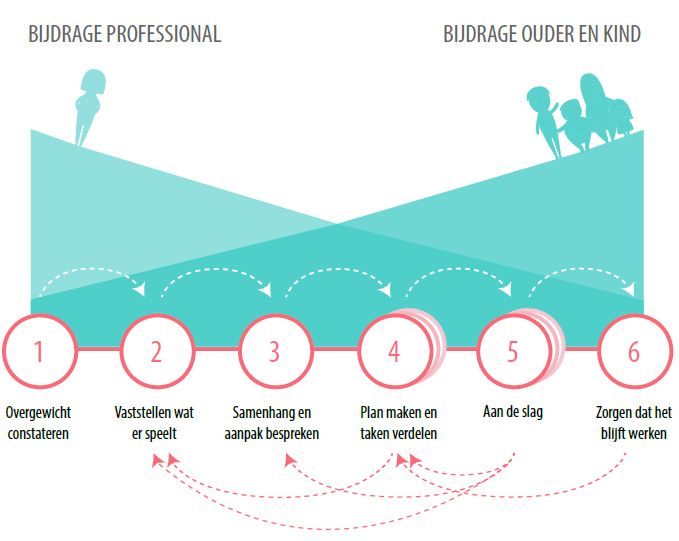
Professionals nemen vaak het initiatief bij het signaleren en bespreekbaar maken van overgewicht. Als het nodig en gewenst is, zal bij aanvang van het traject hun bijdrage groter zijn dan in de latere fase. Naarmate het traject vordert, neemt zo hun aandeel af en dat van het gezin toe. Dit is een belangrijke voorwaarde om uiteindelijk tot een succesvolle, duurzame gedragsverandering te komen. In figuur 2 ziet men dit proces gevisualiseerd in 6 stappen. Voor uitgebreide beschrijving van de ketenaanpak verwijzen we naar de betreffende site (https://www.ketenaanpakovergewichtkinderen.nl/) en achtergrond literatuur (Van Mil, 2015). Hoofdzakelijk bepalen het kind en het gezin zoveel mogelijk zelf onder begeleiding de gewenste situatie en de doelstellingen die daarbij horen. De eerder genoemde multifactoriële en vaak complexe achtergrond maakt dat de onderliggende belemmerende en bevorderende factoren duidelijk dienen te zijn, zodat ingeschat kan worden of het kind en gezin al klaar is om met de GLI te starten.
Deze ketenaanpak is daarmee in feite een voorbeeld van netwerkzorg. Eén van de belangrijkste onderdelen van deze aanpak is het creëren van een goed werkbare samenwerking tussen deze professionals in iedere stap van de keten. Dit vraagt om een extra rol gericht op het coördineren en bewaken van de samenhang van alle activiteiten: de centrale zorgverlener, een cruciale functionaris om de samenwerking tussen de verschillende spelers in het zorgdomein en het sociale domein te coördineren, kind en ouders te motiveren, de voortgang te monitoren en vervolgstappen te initiëren als dat nodig is. Professionals laten hiermee de verantwoordelijkheid voor het duurzaam verbeteren van het gedrag zoveel mogelijk bij het gezin. Het landelijk model is erop gericht het proces van gedragsverandering vanuit deze inzichten te starten om de kans op duurzame verbetering van de leefstijl te vergroten. Maatwerk is het sleutelwoord, een vraaggestuurde benadering het uitgangspunt. De ondersteuning en zorg vindt plaats conform de principes van stepped en matched care: de inzet van de ondersteuning en zorg is zo laag als mogelijk en zo hoog als nodig - afhankelijk van de ernst van de problematiek - en wordt zo nodig geïntensiveerd.
Soms blijkt na een GLI dat de gedragsverandering niet blijvend is zonder ondersteuning. Dan wordt, in overleg met kind en ouders, de intensievere begeleiding hervat om de basis te versterken en uiteindelijk wel tot een duurzame gedragsverandering te komen.
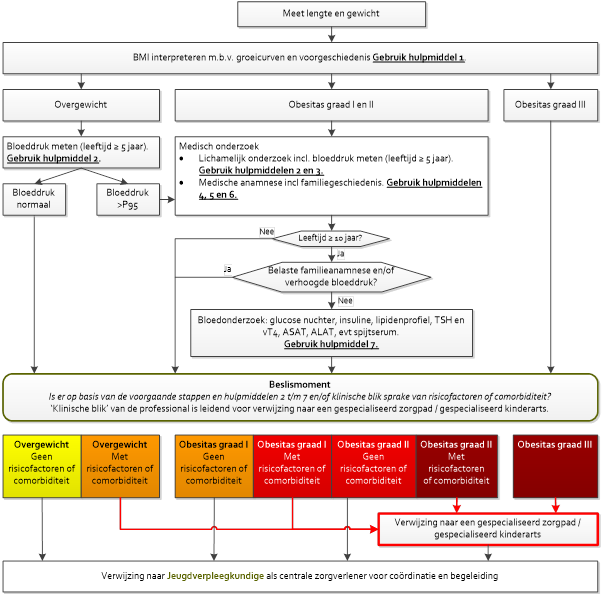
Naarmate het gewichtsgerelateerde gezondheidsrisico toeneemt (zie tabel 1 met hulpmiddel 1 t/m 3) of complicaties ontstaan kan het ook nodig zijn om de behandeling uit te breiden. Hierbij kunnen extra intensieve GLI en/of extra modules worden ingezet zoals cognitieve gedragstherapie of systeemtherapie. Dit wordt ook wel GLI+ (GLIplus) genoemd. Kortdurende klinische opnames tijdens het ambulante traject van ernstige obesitas horen tot de mogelijkheden en ook hier is het essentieel dat het voor- en na traject van dergelijke intensieve interventies tevoren goed is afgestemd met het reeds betrokken netwerk van de lokale ketenaanpak (figuur 3 en 4).
Farmacotherapie wordt niet protocollair voorgeschreven door kinderartsen bij obesitas, maar EMA-goedgekeurde medicatie kan overwogen worden als aanvulling op een GLI, wanneer die op zichzelf niet effectief (genoeg) is. Voor enkele kinderen zou bariatrische chirurgie bij wijze van uitzondering beschikbaar moeten zijn.
Voetnoot
Diagnostiek valt buiten het bestek van deze richtlijn. De leidraad obesitas bij kinderen en adolescenten biedt hierin hulp (Leidraad, 2018).
1) Hoe dient de evaluatie van barrières van succesvolle behandeling te worden georganiseerd?
Zoals hierboven genoemd liggen veel barrières primair bij of rondom het gezin. De interactie met de obesogene omgeving maakt dat vaak onbewust keuzes worden gemaakt die belemmerend zijn in de gewenste leefstijlverandering, of het gezin zit het vast in bepaalde leefstijlpatronen dan wel spelen er problemen in het gezin die alle aandacht opeisen. Zijn deze eenmaal inzichtelijk gemaakt dan is het zaak om te bespreken hoe het gezin hiermee om wil gaan om toch tot leefstijlverandering te kunnen komen. Zodra het gezin klaar is voor deze gedragsverandering kan het zijn dat er een beroep op zorg of welzijn professionals zal worden gedaan. Naarmate de problematiek toeneemt of complexer wordt kan de zorgvraag toenemen en goede communicatie met heldere afspraken tussen alle betrokkenen is een vereiste. Vervolgens is goede en snelle toegang tot de juiste zorg nodig om de motivatie in het gezin vast te kunnen houden. Duidelijkheid over wie het regiehouderschap heeft en hoe in het zorg/ welzijnsnetwerk met elkaar wordt samengewerkt zijn mede bepalend voor de kwaliteit van de hulp en daarmee het effect van de behandeling. De uitvoering van de GLI ligt niet standaard bij de kinderarts, maar bij andere partijen in de keten. Het netwerk vormt ze een dynamisch samenwerkingsverband.
Aanbeveling
|
Gebruik de brede anamnese om belemmerende en helpende factoren bij het kind en het systeem duidelijk te krijgen, zoals beschreven in het landelijk model voor de ketenaanpak voor kinderen met overgewicht en obesitas. |
2) Welke kwaliteiten dienen professionals te bezitten om een goede GLI uit te voeren bij kinderen met obesitas?
De professional die een GLI uitvoert bij kinderen met obesitas moet kennis en kunde hebben op het gebied van (de ontwikkeling) van kinderen in hun systeem. De professional zal op een niet stigmatiserende manier bij voorkeur coachend zijn en het gezin de ruimte geven om hun eigen leertraject in de leefstijlverandering te kunnen volgen. Sturend dus enkel als dit nodig is, want het doel is uiteindelijk zelfstandig de leefstijlverandering voort te kunnen zetten. Verder dient de professional te beseffen dat hij/zij onderdeel is van de ketenaanpak met daarin een centrale zorgverlener. De professional dient de competenties te hebben om een GLI zowel individueel als in een groep aan te kunnen bieden, aangezien de groepsdynamiek een krachtig medium vormt voor kennisoverdracht en tegelijkertijd de basis vormt voor lotgenoten contact, welke vaak tot lang na het beëindigen van de GLI wordt voortgezet.
Aanbeveling
|
Professionals dienen de volgende kwaliteiten te bezitten om een goede GLI uit te voeren bij kinderen met obesitas:
|
In de praktijk zijn er op dit moment nog grote verschillen in aanbod van GLI’s in het land. Tijdens het schrijven van deze richtlijn zijn betrokken partijen in overleg om ook vergoeding voor kinderen en adolescenten tot 18 jaar mogelijk te maken, zowel voor de centrale zorgverlener als voor de GLI.
3) Wat zijn de zorgprocessen bij de behandeling van kinderen met obesitas? Wie verwijst waarnaartoe door?
De zorgprocessen voor de aanpak van kinderen met overgewicht zijn beschreven in figuur 2 en zijn uitgebreid terug te vinden in het Landelijke model ketenaanpak voor kinderen met overgewicht en obesitas bij kinderen (Sijben, 2018). In 6 stappen wordt het proces beschreven dat ondersteunend is voor een duuzame leefstijlverandering. Voor verder invulling van deze processen en onderliggende methodiek wordt verwezen naar achtergrondliteratuur (Van Mil, 2015). De basis van de behandeling, de GLI, duurt 1 jaar, gevolgd door een onderhoudsfase van een jaar. Voor kinderen met ernstige obesitas geldt dezelfde basisaanpak, maar kan het nodig zijn om te intensiveren indien het gewicht gerelateerd gezondheidsrisico blijft toenemen (tabel 1 met hulpmiddel 1-3). De complexiteit van de vaak multifactoriele problematiek vraagt van alle betrokken partijen veel inzet en samenwerking, vaak resulterend in een langere behandelduur. Niet zelden zijn complicaties ontstaan die langdurigere behandeling of begeleiding noodzakelijk maken. De behandeling blijft echter ambulant. Ook een kortdurende opname in een tertiair centrum heeft als doel om een gestagneerde behandeling, daarna poliklinische weer voort te kunnen zetten. Naar aanleiding van een dreigende opheffing voor de vergoeding door de ziektekostenverzekering voor klinische opname, is een stuurgroep gevormd uit de bestaande werkgroep Obesitas van de NVK. De stuurgroep heeft gezorgd dat klinische opname, onder strikte condities ten aanzien van indicatiestelling en ten aanzien van het doel van de opname, toch onder vergoede zorg blijft vallen. Dit heeft geresulteerd in het vaststellen van deze criteria (zie NVK site Klinische opname voor kinderen met een extreem verhoogd GGR) en de noodzaak deze indicaties door centra met voldoende expertise voor kinderen met ernstige obesitas te kunnen stellen (zie figuur 4). Ook zijn de criteria bepaald waaraan deze centra moeten voldoen om als zodanig erkend te worden (addendum 1 en 2: criteria centra).
Aanbeveling
|
De zorgprocessen beschreven in het landelijk model ketenaanpak voor kinderen met overgewicht en obesitas en de bijbehorende materialen worden aanbevolen (www.ketenaanpakovergewichtkinderen.nl).
Overweeg om het proces te intensiveren naarmate de zorg complexer is of het overgewicht leidt tot een hoger cardiovasculair risico.
De criteria voor opname in een tertiair centrum staan beschreven in het document klinische opname voor kinderen met extreem overgewicht op de NVK site |
4) Wie is verantwoordelijk voor het diagnosticeren van co-morbiditeit bij kinderen met obesitas?
Elke medische professional in het netwerk is in potentie in staat om symptomen of klachten die kunnen wijzen op co-morbiditeit te signaleren. In sommige regio’s wordt reeds getest door actieve screening op cardiovasculaire co-morbiditeit bij de jeugdgezondheidszorg (zie tabel 1 met hulpmiddel 2 en 3). Echter een daartoe bevoegde zorgprofessional zal de uiteindelijke diagnose dienen te stellen. In de praktijk wordt vaak de kinderarts gevraagd omdat deze meest deskundig is in het diagnosticeren van co-morbiditeit op de kinderleeftijd.
Aanbeveling
|
Laat de co-morbiditeit diagnosticeren door een professional met, bij voorkeur, medische specialistische competenties. |
5) Wie is verantwoordelijk voor het signaleren van obesitas bij een kind dat wegens aandoeningen bij een zorgprofessional onder controle is?
Indien een kind bij een zorgprofessional onder controle is voor een andere aandoening of klacht dan obesitas dan dient het overgewicht ook gesignaleerd en aangekaart te worden. Er kan gekozen worden een nieuwe afspraak hiervoor in te plannen of gericht te verwijzen, bijvoorbeeld naar een jeugdarts, huisarts of kinderarts met obesitas expertise (zie ook figuur 3).
Aanbeveling
|
Signaleer obesitas en kaart dit aan als een kind met obesitas overgewicht op een spreekuur komt vanwege een andere klacht of aandoening.
Geef de diagnose aan de ouders mee en geef het advies terug te komen of verwijs het kind door. |
6) Wat is de rol van een (additionele) centrale zorgverlener?
De centrale zorgverlener heeft als primaire rol de regie op de aanpak van overgewicht te ondersteunen. De centrale zorgverlener is in staat tot een brede anamnese, het in kaart brengen van bevorderende factoren en barrières voor gezonde leefstijl, het in kaart brengen van het GGR, en een advies formuleren ten aanzien van de aanpak op maat. De zorgverlener vervult doorgaans ook een coördinerende rol vandaar dat deze professional zich idealiter op het grensvlak van het zorgdomein en sociale domein bevindt. In de praktijk is dit vaak een jeugdverpleegkundige maar dit kan ook een jeugdarts, huisarts, kinderarts, pedagoog of verpleegkundig specialist zijn. Het is ook mogelijk dat deze functies onder professionals wordt verdeeld. Zodra het mogelijk is wordt de regierol teruggebracht bij ouders of verzorgers en blijft slechts een evaluerende rol bestaan gedurende de periode van 2 jaar na start behandeling. Daarna volgt er een fase van begeleiding van onbepaalde tijd.
Aanbeveling
|
De centrale zorgverlener verleent zorg en coördineert de 6 stappen van de ketenaanpak.
De zorgverlener kan zelfstandig de brede anamnese doen en een zorgplan opstellen, maar is niet betrokken in de uitvoering van de GLI. De zorgverlener helpt kind en ouders de regie te houden op de gezonde leefstijl en coördineert mogelijk additionele behandeling als zij dit zelf niet kunnen. |
7) Wat is het voor- en natraject voor het kind dat voor bariatrische chirurgie in aanmerking komt?
Om een kind in aanmerking te laten komen voor bariatrische chirurgie zal altijd een erkend expertise centrum betrokken dienen te zijn. In dit centrum, dan wel in het verwijzend centrum dient de aandoening en het betrokken systeem zo goed mogelijk in kaart te zijn gebracht.
In figuur 4, 5 en 6 staan voorbeelden van hoe een gespecialiseerd Zorgpad zich verhoudt tot een erkend landelijk expertise centrum.
In het gespecialiseerd zorgpad wordt behalve medische diagnostiek, vooral verdiepend onderzoek verricht naar de factoren die overgewicht bevorderen en in stand houden. Er wordt naar dezelfde type factoren gekeken als in de brede anamnese, met als verschil dat de expertise van de professionals in het gespecialiseerd zorgpad helpt om nog meer inzicht te krijgen in de factoren die meespelen en de samenhang daartussen. De medische diagnostiek en het aanvullend onderzoek worden uitgevoerd door een multidisciplinaire groep zorg professionals. Hierbij kan worden gedacht aan: een kinderarts gespecialiseerd in obesitas, verpleegkundig specialist obesitas, kinderverpleegkundigen, medisch psychologen, pedagogisch hulpverleners, (kinder)fysiotherapeuten en diëtisten. Waar nodig wordt deze groep aangevuld met professionals van andere specialismen, zoals een klinisch geneticus, KNO-arts, longarts of neuroloog. Dergelijke gespecialiseerde zorgpaden krijgen verwijzingen vanuit de 0de, 1ste, 2e en soms 3de lijn vanwege hun multidisciplinaire benadering voor de vaak complexe achtergrond van ernstige obesitas.
Een erkend landelijk expertisecentrum huisvest niet alleen een dergelijk zorgpad maar verzorgt ook onderwijs en wetenschappelijk onderzoek naar obesitas bij kinderen. Deze centra (fig. 4) en andere expertise centra maken deel uit van een landelijk netwerk.
Welk specifiek voortraject moet zijn doorlopen voordat een kind met obesitas in aanmerking komt voor bariatrische chirurgie?
- Bariatrische chirurgie bij adolescenten heeft een setting nodig die aan specifieke kader moet voldoen (zie richtlijn bariatrische chirurgie). De zorgstandaard obesitas blijft de basis en volgt de principes van stepped en matched care: de inzet van de ondersteuning en zorg is zo laag als mogelijk en zo hoog als nodig - afhankelijk van de ernst van de problematiek
- Het informed consent van de adolescent moet zorgvuldig worden doorlopen.
- De operatie vindt plaats in een expertisecentrum met multidisciplinair team.
- De kinderarts heeft de regie in voor en nazorg en de verwijzing. In het multidisciplinaire team moeten ook vertegenwoordigd zijn: specialisten met bariatrische, kinderchirurgische én kinder-intensive-care-compententies. Besluitvorming binnen de NVvH is nodig om kaders te stellen ten aanzien van balans in de betrokkenheid van bariatrische/kinderchirurgische en kinder-intensive-care-zorg.
- Landelijk platform voor casuïstiek-bespreking: elke patiënt die voor inclusie in aanmerking komt, wordt besproken in het lokaal multidisciplinair behandelteam van het expertisecentrum en daarna door een landelijk expertiseplatform van onafhankelijke experts.
- De zorg voldoet aan de richtlijnen: ketenaanpak en de gecombineerde leefstijlinterventie (GLI) is lokaal beschikbaar en bevat een brede aanpak met een behandelfase, onderhoudsfase en een begeleidingsfase.
- Behandeling doorlopen: minimaal 1 jaar GLI plus (= GLI + psychologische/ systemische/ pedagogische aanpak). Door een obesitas expertisecentrum is vastgesteld dat maximale conservatieve behandeling aan de patiënt is geboden en er sprake is van therapieresistentie
- Zo nodig wordt middels een klinische opname van 4 tot 8 weken, waarin observatie en diagnostiek plaatsvindt in een daartoe speciaal uitgerust klinisch centrum voor kinderen met een extreem verhoogd GGR, geëvalueerd of er aanvullende mogelijkheden zijn in de behandeling. Indien er wordt vastgesteld dat er aanvullende mogelijkheden zijn, wordt via een individueel behandelplan tot een jaar de kans gegeven om effect te sorteren.
- In het verwijzend ziekenhuis zijn vaste aanspreekpunten aanwezig en er is een centrale zorgverlener dicht bij huis, die de ketenzorg en de brede aanpak rondom het kind met ernstige obesitas kan coördineren.
Het natraject bestaat deels uit chirurgische controles vanuit het heelkundige centrum en permanent het volgen en ondersteunen van de leefstijl en gewichtsbeloop in het expertise centrum, inclusief screening op potentiele complicaties van snel gewichtsverlies. Bariatrische chirurgie moet in wetenschappelijk kader uitgevoerd worden. Kwaliteitsuitkomsten tijdens controles in het natraject moeten worden geregistreerd en gebruik worden voor wetenschappelijk onderzoek.
Aanbeveling
|
De organisatie van zorg wordt deels in gespecialiseerde zorgpaden of expertise centra obesitas uitgevoerd, maar in de basis vindt de zorg plaats in de lokale ketenaanpak, al dan niet aangevuld met inzet van zorgpaden in de regionale ziekenhuizen. Elk onderdeel van deze organisatie heeft specifieke kenmerken en mogelijkheden voor behandeling of verwijzing.
Indicatie voor bariatrische chirurgie kan enkel in een erkend expertise centrum worden gesteld en dient vervolgens in het landelijk netwerk bevestigd te worden |
Omdat het mogelijk is dat in de toekomst wijzigingen of aanvullingen op dit standpunt worden doorgevoerd, wordt voor de meest recente versie verwezen naar het document Standpunt Bariatrie voor Adolescenten op de NVK site (file:///H:/Downloads/Standpunt%20Bariatrie%20bij%20adolescenten_17052019.pdf)
Figuur 1 visie landelijk model ketenaanpak voor kinderen met overgewicht en obesitas (Bron: Sijben, 2018)

Figuur 2 proces van ketenaanpak in 6 stappen (Bron: Sijben, 2018)
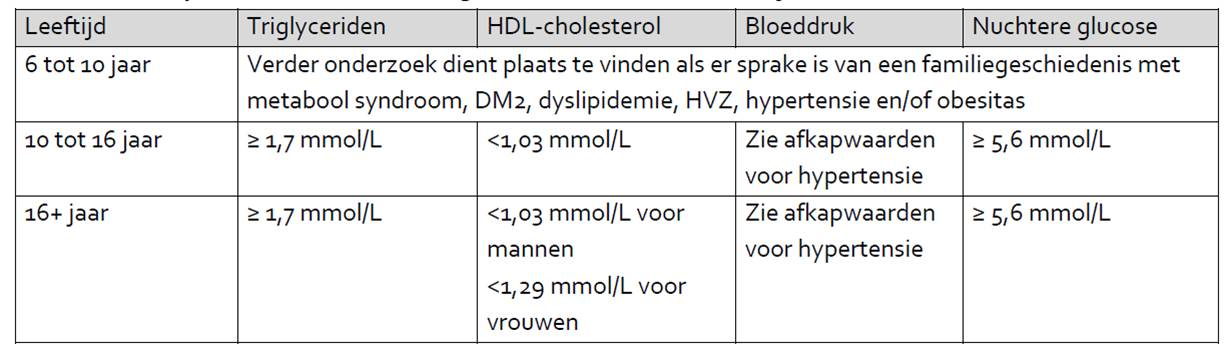
Tabel 1 Afkapwaarden biometrie voor diagnose mate van overgewicht
Kinderen < 2 jaar
Voor kinderen < 2 jaar worden lengte en gewicht bepaald. De klinische blik is leidend voor vervolgonderzoek of doorverwijzing naar de kinderarts. Signalen kunnen zijn:
- Snelle gewichtstoename van > 0.67 SD op gewicht naar leeftijd curve (groeistudie, 1980);
- Gewicht naar leeftijd > 95ste percentiel bij 0,5 tot 2 jaar (groeistudie, 1980).
Relevante hulpmiddelen
Hulpmiddel 1: BMI kinderen (vanaf 2 jaar) (Cut-off points, gebaseerd op Cole 2012 en Addendum ernstige kinderobesitas bij de zorgstandaard obesitas 2012))
|
Jongens |
|
|
|
|
|
Meisjes |
|
|
|
|
|
Leeftijd |
Over-gewicht |
Obesitas graad I |
Obesitas graad II |
Obesitas graad III |
Leeftijd |
Over-gewicht |
Obesitas graad I |
Obesitas graad II |
Obesitas graad III |
|
|
2 |
18.4 |
20.1 |
22.5 |
23.6 |
2 |
18.0 |
19.8 |
21.9 |
23.4 |
|
|
2.5 |
18.1 |
19.8 |
21.8 |
22.8 |
2.5 |
17.8 |
19.6 |
21.7 |
23.2 |
|
|
3 |
17.9 |
19.6 |
21.2 |
22.2 |
3 |
17.6 |
19.4 |
21.5 |
23.2 |
|
|
3.5 |
17.7 |
19.4 |
20.9 |
21.9 |
3.5 |
17.4 |
19.2 |
21.5 |
23.3 |
|
|
4 |
17.6 |
19.3 |
20.7 |
21.7 |
4 |
17.3 |
19.2 |
21.6 |
23.5 |
|
|
4.5 |
17.5 |
19.3 |
20.6 |
21.6 |
4.5 |
17.2 |
19.1 |
21.8 |
23.8 |
|
|
5 |
17.4 |
19.3 |
20.6 |
21.7 |
5 |
17.2 |
19.2 |
22.0 |
24.2 |
|
|
5.5 |
17.5 |
19.5 |
20.8 |
21.9 |
5.5 |
17.2 |
19.3 |
22.4 |
24.8 |
|
|
6 |
17.6 |
19.8 |
21.0 |
22.2 |
6 |
17.3 |
19.7 |
22.8 |
25.5 |
|
|
6.5 |
17.7 |
20.2 |
21.3 |
22.6 |
6.5 |
17.5 |
20.1 |
23.4 |
26.4 |
|
|
7 |
17.9 |
20.6 |
21.7 |
23.2 |
7 |
17.8 |
20.5 |
24.0 |
27.4 |
|
|
7.5 |
18.2 |
21.1 |
22.3 |
24.0 |
7.5 |
18.0 |
21.0 |
24.8 |
28.6 |
|
|
8 |
18.4 |
21.6 |
23.0 |
24.9 |
8 |
18.4 |
21.6 |
25.6 |
29.8 |
|
|
8.5 |
18.8 |
22.2 |
23.8 |
25.9 |
8.5 |
18.7 |
22.2 |
26.4 |
31.0 |
|
|
9 |
19.1 |
22.8 |
24.6 |
27.0 |
9 |
19.1 |
22.8 |
27.2 |
32.3 |
|
|
9.5 |
19.5 |
23.4 |
25.5 |
28.2 |
9.5 |
19.5 |
23.5 |
28.0 |
33.4 |
|
|
10 |
19.8 |
24.0 |
26.4 |
29.5 |
10 |
19.9 |
24.1 |
28.8 |
34.6 |
|
|
10.5 |
20.2 |
24.6 |
27.4 |
30.8 |
10.5 |
20.3 |
24.8 |
29.6 |
35.6 |
|
|
11 |
20.6 |
25.1 |
28.3 |
32.2 |
11 |
20.7 |
25.4 |
30.3 |
36.5 |
|
|
11.5 |
20.9 |
25.6 |
29.3 |
33.5 |
11.5 |
21.2 |
26.1 |
31.0 |
37.3 |
|
|
12 |
21.2 |
26.0 |
30.2 |
34.8 |
12 |
21.7 |
26.7 |
31.6 |
38.0 |
|
|
12.5 |
21.6 |
26.4 |
31.0 |
35.9 |
12.5 |
22.1 |
27.2 |
32.1 |
38.5 |
|
|
13 |
21.9 |
26.8 |
31.8 |
36.9 |
13 |
22.6 |
27.8 |
32.6 |
38.9 |
|
|
13.5 |
22.3 |
27.3 |
32.4 |
37.8 |
13.5 |
23.0 |
28.2 |
33.0 |
39.2 |
|
|
14 |
22.6 |
27.6 |
32.9 |
38.4 |
14 |
23.3 |
28.6 |
33.3 |
39.4 |
|
|
14.5 |
23.0 |
28.0 |
33.3 |
38.8 |
14.5 |
23.7 |
28.9 |
33.6 |
39.6 |
|
|
15 |
23.3 |
28.3 |
33.7 |
39.1 |
15 |
23.9 |
29.1 |
33.9 |
39.7 |
|
|
15.5 |
23.6 |
28.6 |
33.9 |
39.3 |
15.5 |
24.2 |
29.3 |
34.1 |
39.8 |
|
|
16 |
23.9 |
28.9 |
34.2 |
39.5 |
16 |
24.4 |
29.4 |
34.3 |
39.9 |
|
|
16.5 |
24.2 |
29.1 |
34.4 |
39.6 |
16.5 |
24.5 |
29.6 |
34.5 |
39.9 |
|
|
17 |
24.5 |
29.4 |
34.6 |
39.8 |
17 |
24.7 |
29.7 |
34.7 |
39.9 |
|
|
17.5 |
24.7 |
29.7 |
34.8 |
39.8 |
17.5 |
24.9 |
29.8 |
34.8 |
40.0 |
|
|
18 |
25.0 |
30.0 |
35.0 |
40.0 |
|
18 |
25.0 |
30.0 |
35.0 |
40.0 |
Hulpmiddel 2: Afkapwaarden (P95) voor hypertensie voor systolische en diastolische auscultatoir gemeten bloeddruk (NVK richtlijn basis diagnostiek cardiovasculair risico bij kinderen met obesitas en behandeling van hypertensie)
|
Leeftijd (jaren) |
Systole (mmHg) |
Diastole (mmHg) |
Leeftijd (jaren) |
Systole (mmHg) |
Diastole (mmHg) |
|
5 |
111 |
71 |
12 |
123 |
82 |
|
6 |
114 |
74 |
13 |
126 |
81 |
|
7 |
114 |
76 |
14 |
128 |
83 |
|
8 |
116 |
78 |
15 |
131 |
83 |
|
9 |
118 |
79 |
16 |
134 |
85 |
|
10 |
119 |
80 |
17 |
135 |
85 |
|
11 |
121 |
80 |
18 |
135 |
85 |
Hulpmiddel 3: afkapwaarden voor verhoogd cardiovasculair risico bij kinderen (IDF consensus criteria 2007)
Gewichtsgerelateerde gezondheidsrisico
De resultaten van het onderzoek leiden tot vaststelling van de mate van overgewicht en het wel of niet aanwezig zijn van comorbiditeit en risicofactoren. Een combinatie van beiden wordt weergegeven in de hoogte van het gewichtsgerelateerd gezondheidsrisico (GGR). In de Zorgstandaard Obesitas worden de GGR risico’s niveaus als volgt weergegeven:

Figuur 3 Diagnostisch instrument overgewicht kinderen (www.proeftuinovergewichtdenbosch.nl/22/praktische-tools)
Figuur 4 module gespecialiseerd zorgpad en expertise centrum (www.proeftuinovergewichtdenbosch.nl/45/aanvullende-producten)
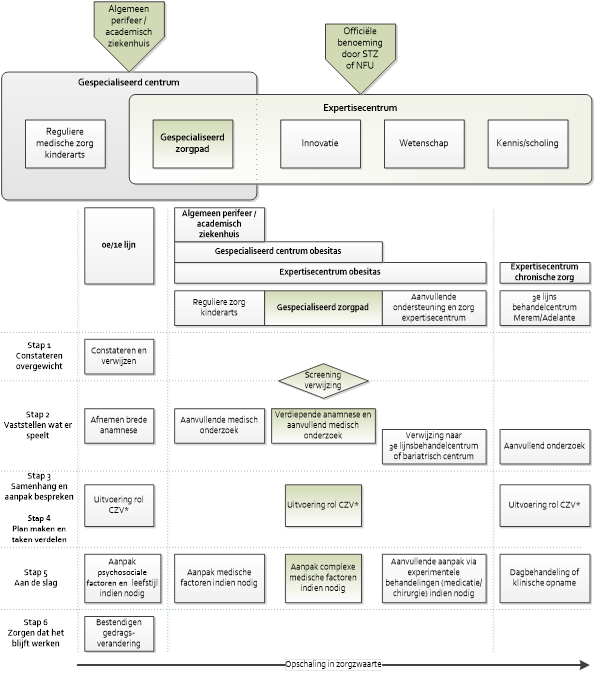
Regionale samenwerking tussen gespecialiseerd zorgpad en erkend expertisecentrum
CVZ = centrale zorgverlener
Onderbouwing
Referenties
- Cole TJ, Bellizzi MC, Flegal KM, Dietz WH. Establishing a standard definition for child overweight and obesity worldwide: international survey. BMJ. 2000 May 6;320(7244):1240-3. PubMed PMID: 10797032; PubMed Central PMCID: PMC27365.
- Halberstadt J, Seidell J. Addendum ernstige kinderobesitas bij de Zorgstandaard Obesitas. Ketenzorg voor kinderen met een extreem verhoogd gewichtsgerelateerd gezondheidsrisico en hun ouders. Partnerschap Overgewicht Nederland. Amsterdam, juli 2012. Link: https://beta.vu.nl/nl/Images/PON_Addendum_ernstige_kinderobesitas_bij_de_Zorgstandaard_Obesitas___juli_2012_tcm235-928604.pdf.
- Obesitas bij kinderen en adolescenten. Leidraad voor kinderartsen. 2018.
- Link: https://www.nvk.nl/Kwaliteit/Richtlijnen-overzicht/Details/articleType/ArticleView/articleId/2066/Obesitas-leidraad-voor-kinderartsen-2018
- Sijben, M. Van der Velde, E. Van Mil, J. Stroo en J. Halberstadt: Landelijk model ketenaanpak voor kinderen met overgewicht en obesitas. Amsterdam: Care for obesity, december 2018. Link: https://beta.vu.nl/nl/Images/Landelijk_model_digitaal_tcm235-928414.pdf.
- Van Mil, E, A Struik. Overgewicht en Obesitas bij kinderen. Verder kijken dan de kilo’s. Uitgevery Boom Amsterdam, 2015
Verantwoording
Beoordelingsdatum en geldigheid
Laatst beoordeeld : 09-11-2020
Voor het beoordelen van de actualiteit van deze richtlijn is de werkgroep niet in stand gehouden. Uiterlijk in 2024 bepaalt het bestuur van de Nederlandse Vereniging voor Kindergeneeskunde of de modules van deze richtlijn nog actueel zijn. Op modulair niveau is een onderhoudsplan beschreven. Bij het opstellen van de richtlijn heeft de werkgroep per module een inschatting gemaakt over de maximale termijn waarop herbeoordeling moet plaatsvinden en eventuele aandachtspunten geformuleerd die van belang zijn bij een toekomstige herziening (update). De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De Nederlandse Vereniging voor Kindergeneeskunde is regiehouder van deze richtlijn en eerstverantwoordelijke op het gebied van de actualiteitsbeoordeling van de richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de regiehouder over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
De richtlijn is goedgekeurd door de Patiëntenfederatie Nederland.
De richtlijnontwikkeling werd ondersteund door het Kennisinstituut van de Federatie Medisch Specialisten en werd gefinancierd uit de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS). De financier heeft geen enkele invloed gehad op de inhoud van de richtlijn.
Doel en doelgroep
Doel
Doel van het project is het ontwikkelen van de evidence-based richtlijn Behandeling van kinderen met obesitas; en daarmee een richtlijn volgens Medische Specialistische Richtlijnen 2.0 opleveren, waarin de huidige stand van wetenschappelijke kennis aangaande het onderwerp is meegenomen.
Doelgroep
Deze richtlijn is primair bedoeld voor kinderartsen, maar daarnaast is de richtlijn relevant voor huisartsen, verpleegkundigen/verpleegkundig specialisten kindergeneeskunde, diëtisten, psychologen, (kinder)fysiotherapeuten, jeugdartsen, jeugdverpleegkundigen, chirurgen en internisten.
Tevens is het waardevol voor leden van andere beroepsgroepen die betrokken zijn bij de zorg voor patiënten met obesitas van 0 tot 18 jaar om kennis te nemen van de richtlijn. Te denken valt aan beroepsgroepen zoals opvoedkundig adviseurs, maatschappelijk werkers, jeugdhulpverleners, combinatiefunctionarissen, buurtsportcoaches, onderwijsprofessionals en aanbieders van interventies en van reguliere voorzieningen.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2017 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van relevante specialismen die betrokken zijn bij de zorg voor kinderen met obesitas.
De werkgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname. De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
Werkgroep
- Dr. E.L.T. (Erica) van den Akker, kinderarts endocrinoloog, universitair hoofddocent, Erasmus MC- Sophia Kinderziekenhuis en Centrum Gezond Gewicht, Rotterdam, Nederlandse Vereniging voor Kindergeneeskunde (voorzitter)
- Prof. dr. E. (Edgar) van Mil, kinderarts-endocrinoloog, Jeroen Bosch Ziekenhuis, ‘s-Hertogenbosch, expertise centrum voor kinderen met obesitas, Nederlandse Vereniging voor Kindergeneeskunde (vice-voorzitter)
- Dr. C.J. (Corjan) de Groot, AIOS kindergeneeskunde, Leids Universitair Medisch Centrum/ Groene Hart Ziekenhuis, Leiden/ Gouda, Nederlandse Vereniging voor Kindergeneeskunde
- Dr A. (Anita) Vreugdenhil, kinderarts, Maastricht Universitair Medisch Centrum, Maastricht, Nederlandse Vereniging voor Kindergeneeskunde
- Dr. S. (Saskia) Bouma -De Jongh, kinderarts, De Kinderartsenpraktijk, Nederlandse Vereniging voor Kindergeneeskunde
- Dr. M. (Marja) van der Vorst, kinderarts-klinisch farmacoloog, St Antonius, Utrecht/ Nieuwegein, Nederlandse Vereniging voor Kindergeneeskunde
- Dr. A.J. (Arieke) Janse, kinderarts, Ziekenhuis Gelderse Vallei, Ede, Nederlandse Vereniging voor Kindergeneeskunde
- Dr. M. (Malika) Chegary, kinderarts, Onze Lieve Vrouwe Gasthuis, Amsterdam, Nederlandse Vereniging voor Kindergeneeskunde
- Dr. F.M.H. (François) van Dielen, chirurg, Maxima MC, Eindhoven, Nederlandse Vereniging voor Heelkunde
- Prof. dr. L.W.E. (Ernst) van Heurn, (kinder)chirurg, Amsterdam UMC, Amsterdam, Nederlandse Vereniging voor Heelkunde
- Dr. L.J.M. (Loek) de Heide, internist-endocrinoloog, Medisch Centrum Leeuwarden, Leeuwarden, De Nederlandse Internisten Vereniging
- Drs. J.W.J. (Willy) Jubels-Hatenboer, Nederlandse Stichting Over Gewicht, Haarlem
- Drs. R. (Ramona) Leysner, diëtist, Behandelcentrum Merem, Hilversum, Nederlandse Vereniging van Diëtisten
- Dr. E. (Eveliene) Dera-de Bie, docent Verpleegkunde, Zuyd Hogeschool, Heerlen, Beroepsvereniging Verpleegkundigen & Verzorgenden Nederland
- Drs. S. (Sanne) Laurijssen, GZ-psycholoog, Elisabeth-TweeSteden Ziekenhuis, Tilburg, het Nederlands Instituut van Psychologen
- Drs. M.G.M. (Margreet) van den Berg, GZ-psycholoog, Jeroen Bosch ziekenhuis, Den Bosch, het Nederlands Instituut van Psychologen
- Dr. I. (Irene) Peters, Arts M&G, Jeugdarts GGDrU, Utrecht, AJN Jeugdartsen Nederland
- Drs. M. (Marloes) Meurs, kinderfysiotherapeut, Bewegingscentrum Junior, Groningen, Koninklijk Nederlands Genootschap voor Fysiotherapie en Nederlandse Vereniging voor Kinderfysiotherapie
Klankbordgroep
- Dr. J. (Jutka) Halberstadt, universitair docent kinderobesitas, landelijk projectmanager Care for Obesity, Vrije Universiteit Amsterdam
- Drs. R. (René) Glijsteen, huisarts, Huisartsenpraktijk Kloppenborg&Glijsteen, Rotterdam, Nederlandse Huisartsen Genootschap
Met ondersteuning van
- Dr. I.M. (Irina) Mostovaya, senior adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- Dr. S.N. (Stefanie) Hofstede, senior adviseur, Kennisinstituut van de Federatie Medisch Specialisten
Belangenverklaringen
De KNMG-code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of zij in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatiemanagement, kennisvalorisatie) hebben gehad. Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van de Federatie Medisch Specialisten.
|
Werkgroeplid |
Functie |
Nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
Van den Akker (voorzitter) |
Kinderarts Erasmus MC |
Geen |
Clinical trial fase III setmelatonide (Rhythm) voor patiënten met monogenetische obesitas Europees verband, gefinancierd door Rhythm Pharmaceuticals, Inc. |
Geen |
|
Van Mil (vice-voorzitter) |
Kinderarts-endocrinoloog Jeroen Bosch ziekenhuis Bijzonder hoogleraar Jeugd, Voeding en Gezondheid aan de Universiteit Maastricht |
Behandeld arts en initiatiefnemer Expertise Centrum Kinderen met Obesitas in het Jeroen Bosch ziekenhuis, dat tevens fungeert als 'best practise' voor het VWS proeftuinen project 'ketenaanpak voor kinderen met overgewicht'. Vakgroep Kindergeneeskunde wordt vergoed voor de uren die dit project worden gemaakt |
Mede auteur van het boek 'Overgewicht en Obesitas bij Kinderen. Verder kijken dan de kilo's (ISBN 9789089534262), dat de basis vormt van het landelijk model voor ketenaanpak voor kinderen met overgewicht.
Betrokken bij de BASIC trial, gefinancieerd door MUMC.
Deelnemer aan de onderzoeksgroep van een wetenschappelijk studie naar het effect van bariatrische chirurgie bij adolescenten met overgewicht. De studie is genaamd: Laparoscopie Roux-en-Y Gastric Bypass Equipoise Laparoscopie Sleeve Gastrectomy for Severe Obesity in Teenagers: a Randomized Controlled Trial.
Deelnemer aan de onderzoeksgroep van een wetenschappelijk studie naar het effect van metformine bij adolescenten met overgewicht. De studie is genaamd: An efficacy, safety and pharmacokinetic study on the short-term and long-term use of METFORMIN in obese children and adolescents.
|
Geen |
|
De Groot |
AIOS kindergeneeskunde LUMC/Groene Hart Ziekenhuis |
Binnen het GHZ betrokken bij onderwijscommissie van de afdeling kindergeneeskunde |
Promotieonderzoek werd deels gefinancieerd door Nutricia Early Life Nutrition. Dit betrof een 'unrestricted grant'. Dat wil zeggen dat Nutricia Early Life Nutrition geen invloed had op het onderzoek dat ik verrichte, of zeggenschap had over het al dan niet publiceren van de resultaten. Mijn onderzoek richtte zich op neuroradiologische aspecten van obesitas. Er was derhalve ook geen direct financieel belang voor Nutricia bij de resultaten van mijn onderzoek. Er is geen nog lopend onderzoek van mij wat gefinancierd wordt door Nutricia. Er is momenteel geen enkele financiële afhankelijkheid van hen. |
Geen |
|
Vreugdenhil |
Kinderarts MDL, vakgroep Kindergeneeskunde, Maastricht UMC+ , Oprichter Centre for Overweight Adolescent and Childrens Healthcare van het Maastricht UMC+ |
Geen |
Mede onderzoeker in de BASIC trial en de TEENBEST studie |
Geen |
|
Bouma-de Jongh |
Kinderarts Van Weel Bethesda ziekenhuis |
Richtlijn bacterie NVVIT |
Geen |
Geen |
|
Van der Vorst |
Kinderarts-klinisch farmacoloog St. Antonius ziekenhuis Utrecht/Nieuwegein |
Geen |
Hoofdonderzoeker: M.M.J. van der Vorst. studienummer: NL34811.100.11. 'Metformin' wetenschappelijke studie naar het effect van metformine bij adolescenten met overgewicht. De studie is genaamd: An efficacy, safety and pharmacokinetic study on the short-term and long-term use of METFORMIN in obese children and adolescents. |
Geen |
|
Janse |
Kinderarts en klinische epidemioloog B. Werkgever: Ziekenhuis Gelderse Vallei |
Geen |
Hoofdonderzoeker A.J.Janse studienummer NL50601.029.14. Randomized Controlled Trial Solid food in preterm infants and the effect on obesity in the Netherlands (SPOON). Gefinancieerd middels samenwerkingsbijdrage Nutricia. Geen belang bij uitkomst onderzoek |
Geen |
|
Chegary |
Kinderarts OLVG Amsterdam |
Geen |
Geen |
Geen |
|
Van Dielen |
Bariatrisch chirurg |
0.0 fte aanstelling in het Mumc+ als gastoperateur voor de BASIC trial. Betaald |
Gastroperateur van de BASIC trial en derhalve hierbij actief betrokken. - Principal investigator van een internationale multicenter prospectief gerandomiseerde studie gastric sleeve versus. gastric bypass in adolescenten. (TEEN-Best). |
Geen |
|
Van Heurn |
Kinderchirurg, hoogleraar kinderchirurgie AMC en VUMC |
Geen |
Hoofdonderzoeker BASIC trial: onderzoek naar bariatrische Chirurgie/ leefstijlinterventies bij adolescenten gefinancierd door MUMC. Geen belang bij de uitkomst van het onderzoek. |
Geen |
|
De Heide |
Internist-Endocrinoloog, Medisch Centrum Leeuwarden, in dienst van MSB-VCL, 50% |
1 dagdeel per week in dienst van CON, Centrum Obesitas Nederland, Leeuwarden, onbetaald, protocollering postoperatieve zorg na bariatrie, wetenschappelijk onderzoek |
Geen |
Geen |
|
Jubels-Hatenboer |
Part-time werkzaam bij marketing in de & communicatie bij Jubels B.V. |
Sinds sept 2014 actief lid van de Technische Commissie bij de Zandvoortsche Hockeyclub. En sinds 2018 bestuurslid bij de Nederlandse Stichting Over Gewicht. |
Dochter met genetische obesitas (leptinereceptor deficiëntie) maar zij zal niet gebaat zijn bij een bariatrisch chirurgische ingreep. |
Geen |
|
Leysner |
Dietist behandelcentrum Merem Hilversum |
Lid landelijk netwerk van diëtisten die gespecialiseerd zijn in de behandeling van overgewicht en (morbide) obesitas met bijbehorende co-morbiditeit (KDOO) (onbetaald) |
Geen |
Geen |
|
Dera-de Bie |
Docent Verpleegkunde (0,8) en lid lectoraat wijkgerichte zorg (0,2) Zuyd Hogeschool Heerlen |
Redactielid Tijdschrift JGZ Lid V&VN, maatschappij en gezondheid |
Geen |
Geen |
|
Laurijssen |
GZ-psycholoog en cognitief gedragstherapeut Elisabeth Tweesteden ziekenhuis Tilburg |
Gastdocent Tilburg University |
Geen |
Geen |
|
Van den Berg |
Gz-psycholoog, RVE Kindergeneeskunde, Jeroen Bosch Ziekenhuis GGZ-Oostbrabant afdeling eetstoornissen |
Geen |
Als Gz-psycholoog verbonden aan het zorgpad overgewicht binnen het Jeroen Bosch Ziekenhuis. Betrokken bij indicatiestelling voor behandeling. |
Geen |
|
Peters |
Arts Maatschappij en Gezondheid, jeugdarts bij GGDrU. |
Geen |
Geen |
Geen |
|
Meurs
|
Kinderfysiotherapeut, voorzitter Nederlandse Vereniging voor Kinderfysiotherapie, eigen kinderpraktijk, begeleidt en behandelt kinderen met obesitas in een eerstelijns GLI. |
Geen |
Geen |
Geen |
|
Halberstadt |
Universitair docent kinderobesitas/ Landelijk projectmanager Care for Obesity, Vrije Universiteit Amsterdam |
Geen |
Care for Obesity leverde in 2018 met financiering van het ministerie van VWS het landelijk model ketenaanpak voor kinderen met overgewicht en obesitas op. Vanaf 2019 vormt Care for Obesity /de Vrije Universiteit Amsterdam met vier andere landelijke partijen de coalitie voor de ketenaanpak voor kinderen met overgewicht en obesitas. Deze coalitie werkt met financiering van het ministerie van VWS aan de borging, implementatie, doorontwikkeling en evaluatie van het landelijk model. |
Geen |
|
Glijsteen |
Huisarts zelfstandig in maatschap 3-3,5 dag NAP Kloppenberg& Glijsteen en Huisarts docent staflid Huisartsopleiding UMC 1,5 dag |
Wedstijdsecretaris V.O.C. incident Rotterdam Onbetaald Lid raad van toezicht van PRIMEUR database (onbetaald) |
Geen |
Geen |
|
Mostovaya |
Senior adviseur |
Geen |
Geen |
Geen |
|
Hofstede |
Senior adviseur |
Geen |
Geen |
Geen |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door een afgevaardigde van de patiëntenvereniging in de werkgroep. De conceptrichtlijn is tevens voor commentaar voorgelegd aan de Nederlandse Stichting Over Gewicht.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn-(module) en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren. Het implementatieplan is te vinden bij de aanverwante producten.
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010), dat een internationaal breed geaccepteerd instrument is. Voor een stap-voor-stap beschrijving hoe een evidence-based richtlijn tot stand komt wordt verwezen naar het stappenplan Ontwikkeling van Medisch Specialistische Richtlijnen van het Kennisinstituut van de Federatie Medisch Specialisten.
Knelpuntenanalyse
Tijdens de voorbereidende fase inventariseerden de voorzitter van de werkgroep en de adviseur de knelpunten. Tevens zijn er knelpunten aangedragen door de Nederlandse Vereniging voor Kindergeneeskunde, Nederlandse vereniging voor Heelkunde, Nederlandse Internisten Vereniging, Nederlandse Vereniging van Artsen voor Longziekten en Tuberculose, Nederlandse Vereniging voor Obstetrie en Gynaecologie, Care for Obesity, Jeugdartsen Nederland, Verpleegkundigen & Verzorgenden Nederland, Koninklijk Nederlands Genootschap voor Fysiotherapie, Nederlandse Vereniging voor Kinderfysiotherapie, Kind & Ziekenhuis, Inspectie Gezondheidszorg en Jeugd, Partnerschap Overgewicht Nederland, Nederlandse Obesitas Kliniek, Zelfstandige Klinieken Nederland, Zorginstituut Nederland en RA-Medical via een Invitational conference. Dit was een gecombineerde Invitational conference voor twee richtlijnen; (1) behandeling van kinderen met obesitas en (2) chirurgische behandeling van obesitas. Een verslag hiervan is opgenomen onder aanverwante producten.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de voorzitter en de adviseur concept-uitgangsvragen opgesteld. Deze zijn met de werkgroep besproken waarna de werkgroep de definitieve uitgangsvragen heeft vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang bij de besluitvorming rondom aanbevelingen, als cruciaal (kritiek voor de besluitvorming), belangrijk (maar niet cruciaal) en onbelangrijk. Tevens definieerde de werkgroep tenminste voor de cruciale uitkomstmaten welke verschillen zij klinisch (patiënt) relevant vonden.
Strategie voor zoeken en selecteren van literatuur
Er werd voor de afzonderlijke uitgangsvragen aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekstrategie en de gehanteerde selectiecriteria zijn te vinden in de module met desbetreffende uitgangsvraag. De zoekstrategie voor de oriënterende zoekactie en patiëntenperspectief zijn opgenomen onder aanverwante producten.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (risk of bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de Risk of Bias (RoB) tabellen. De gebruikte RoB instrumenten zijn gevalideerde instrumenten die worden aanbevolen door de Cochrane Collaboration: AMSTAR - voor systematische reviews; Cochrane - voor gerandomiseerd gecontroleerd onderzoek; Newcastle-Ottowa - voor observationeel onderzoek.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidencetabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur. Bij een voldoende aantal studies en overeenkomstigheid (homogeniteit) tussen de studies werden de gegevens ook kwantitatief samengevat (meta-analyse) met behulp van Review Manager 5.
Beoordelen van de kracht van het wetenschappelijke bewijs
A) Voor interventievragen (vragen over therapie of screening)
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, redelijk, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie (Schünemann, 2013).
|
GRADE |
Definitie |
|
Hoog |
|
|
Redelijk* |
|
|
Laag |
|
|
Zeer laag |
|
*in 2017 heeft het Dutch GRADE Network bepaald dat de voorkeursformulering voor de op een na hoogste gradering ‘redelijk’ is in plaats van ‘matig’
B) Voor vragen over diagnostische tests, schade of bijwerkingen, etiologie en prognose
De kracht van het wetenschappelijke bewijs werd eveneens bepaald volgens de GRADE-methode: GRADE-diagnostiek voor diagnostische vragen (Schünemann, 2008), en een generieke GRADE-methode voor vragen over schade of bijwerkingen, etiologie en prognose. In de gehanteerde generieke GRADE-methode werden de basisprincipes van de GRADE-methodiek toegepast: het benoemen en prioriteren van de klinisch (patiënt) relevante uitkomstmaten, een systematische review per uitkomstmaat, en een beoordeling van bewijskracht op basis van de vijf GRADE-criteria (startpunt hoog; downgraden voor risk of bias, inconsistentie, indirectheid, imprecisie, en publicatiebias).
Formuleren van de conclusies
Voor elke relevante uitkomstmaat werd het wetenschappelijk bewijs samengevat in een of meerdere literatuurconclusies waarbij het niveau van bewijs werd bepaald volgens de GRADE-methodiek. De werkgroepleden maakten de balans op van elke interventie (overall conclusie). Bij het opmaken van de balans werden de gunstige en ongunstige effecten voor de patiënt afgewogen. De overall bewijskracht wordt bepaald door de laagste bewijskracht gevonden bij een van de cruciale uitkomstmaten. Bij complexe besluitvorming waarin naast de conclusies uit de systematische literatuuranalyse vele aanvullende argumenten (overwegingen) een rol spelen, werd afgezien van een overall conclusie. In dat geval werden de gunstige en ongunstige effecten van de interventies samen met alle aanvullende argumenten gewogen onder het kopje 'Overwegingen'.
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk en worden meegewogen, zoals de expertise van de werkgroepleden, de waarden en voorkeuren van de patiënt (patient values and preferences), kosten, beschikbaarheid van voorzieningen en organisatorische zaken. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting, vermeld en beoordeeld (gewogen) onder het kopje ‘Overwegingen’.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen, en een weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden behandeld in de module Organisatie van zorg.
Indicatorontwikkeling
Gelijktijdig met het ontwikkelen van de conceptrichtlijn heeft de werkgroep overwogen om interne kwaliteitsindicatoren te ontwikkelen om het toepassen van de richtlijn in de praktijk
te volgen en te versterken. Meer informatie over de methode van indicatorontwikkeling is op te vragen bij het Kennisinstituut van de Federatie Medisch Specialisten (secretariaat@kennisinstituut.nl).
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is om de uitgangsvraag te kunnen beantwoorden. Een overzicht van de onderwerpen waarvoor (aanvullend) wetenschappelijk van belang wordt geacht, is als aanbeveling in de Kennislacunes beschreven (onder aanverwante producten).
Commentaar- en autorisatiefase
De conceptrichtlijn werd aan de betrokken (wetenschappelijke) verenigingen en (patiënt) organisaties, waaronder de partijen die zijn uitgenodigd voor de invitational conference, voorgelegd ter commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn werd aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd.
Literatuur
Brouwers, M. C., Kho, M. E., Browman, G. P., Burgers, J. S., Cluzeau, F., Feder, G., et al. (2010). AGREE II: advancing guideline development, reporting and evaluation in health care. Canadian Medical Association Journal, 182(18), E839-E842.
Medisch Specialistische Richtlijnen 2.0 (2012). Adviescommissie Richtlijnen van de Raad Kwalitieit. https://richtlijnendatabase.nl/over_deze_site/richtlijnontwikkeling.html
Ontwikkeling van Medisch Specialistische Richtlijnen: stappenplan. Kennisinstituut van Medisch Specialisten.
Schünemann H, Brożek J, Guyatt G, et al. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group, 2013. Link: http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html.
Schünemann, H. J., Oxman, A. D., Brozek, J., Glasziou, P., Jaeschke, R., Vist, G. E., et al. (2008). Rating Quality of Evidence and Strength of Recommendations: GRADE: Grading quality of evidence and strength of recommendations for diagnostic tests and strategies. BMJ: British Medical Journal, 336(7653), 1106.
Wessels, M., Hielkema, L., & van der Weijden, T. (2016). How to identify existing literature on patients' knowledge, views, and values: the development of a validated search filter. Journal of the Medical Library Association: JMLA, 104(4), 320.
