Gehoorherstellende therapie
Uitgangsvraag
Wat zijn de (on)gunstige effecten van gehoorherstellende therapieën (zoals hoortoestellen of (cochleaire) implantaten) bij patiënten met chronische subjectieve tinnitusklachten?
Aanbeveling
Overweeg bij patiënten met gehoorverlies en tinnitus een proef met hoortoestellen als gehoorherstellende therapie.
Overweeg bij patiënten met tinnitus en gehoorverlies dat binnen CI-indicatiecriteria valt verwijzing naar een centrum voor cochleaire implantatie voor eventueel cochleaire implantatie (CI) als gehoorherstellende therapie en waar mogelijk tinnituslast te verlagen en kwaliteit van leven te bevorderen. Overweeg bij primaire tinnitusklachten eerst andere (minder invasieve) behandelopties.
Pas een cochleair implantaat niet toe in patiënten met chronische tinnitus zonder gehoorverlies volgens CI-indicatiecriteria.
Overwegingen
Voor- en nadelen van de interventie en de kwaliteit van het bewijs
Er is een literatuuronderzoek verricht naar de effectiviteit van gehoorherstellende therapie ten opzichte van een afwachtend beleid, placebo of sham controle bij volwassen patiënten met chronische subjectieve tinnitus. Uit de search kwam één systematische review, die pre-cochleair implantatie scores vergeleek met post-implantatie scores bij patiënten met voor de cruciale uitkomstmaat tinnitus last (gemeten door middel van THI, TQ of VAS) en voor de belangrijke uitkomstmaat kwaliteit van leven. In de systematische review werden studies meegenomen die patiënten includeerden met een divers palet aan eenzijdig en tweezijdig gehoorverlies. Zeven studies includeerden patiënten met post-linguale doofheid, waarvan twee studies patiënten includeerden met tweezijdig post-linguale doofheid. In acht studies werden patiënten met ernstige tot 'profound’ gehoorverlies of doofheid geïncludeerd, waarvan in vier studies de patiënten tweezijdig gehoorverlies of doofheid hadden. In drie studies werden patiënten geïncludeerd met eenzijdig perceptief gehoorverlies of doofheid, in één studie zijn patiënten met asymmetrisch gehoorverlies geïncludeerd en in één studie zijn patiënten met de ziekte van Ménière geïncludeerd. Er werd geen onderscheid gemaakt in tinnitusuitkomsten voor subgroepen in gehoorverlies. Voor de cruciale uitkomstmaat tinnitus last, gemeten door middel van THI, TQ en VAS, werd er een klinisch relevant verschil gevonden tussen de pre- en post-implantaat scores. De groep patiënten die een cochleair implantaat ontving, hadden lagere THI, TQ en VAS scores en dus lagere tinnitus last na implantatie. Daarnaast werd er voor de belangrijke uitkomstmaat kwaliteit van leven gevonden dat de groep patiënten die een cochleair implantaat ontving, een betere kwaliteit van leven hadden (gemeten met NCIQ). De studies lijken zich niet primair te richten op tinnitus reductie maar op herstel van het gehoor door middel van cochleaire implantaten, dit beïnvloedt mogelijk de gevonden uitkomsten.
Met het uitgevoerde literatuuronderzoek werden geen studies gevonden die de effectiviteit van hoortoestellen of andere hoorimplantaten onderzochten op de ervaren tinnitus last. Aangezien gehoorverlies wordt gezien als een oorzaak van tinnitus, ligt het voor de hand de behandeling van tinnitus in mensen met een gehoorverlies te richten op verbetering van het gehoor. Veel patiënten met tinnitus hebben een gehoorverlies. In deze gevallen wordt in de medische praktijk vaak een proef met hoortoestellen gedaan, met als primaire doel het herstel van gehoor (minder inspanning bij communicatie, makkelijker verstaan) en als secundair doel een mogelijke reductie van tinnitusklachten.
Waarden en voorkeuren van patiënten (en evt. hun verzorgers)
Tinnitus is een veelvoorkomend, complex symptoom, waarvoor op dit moment wereldwijd geen medische oplossing bestaat. Huidige behandelingen richten zich vaak op vermindering van de tinnitushinder. Ook komt tinnitus vaak voor met andere aandoeningen waar gerichte behandelingen voor zijn. Denk aan gehoorverlies (te behandelen met hoortoestellen en/of implantaten) en stemmingsklachten (depressie/angst, te behandelen in overleg met psychiater/psycholoog. Tinnitus patiënten die meer tinnitushinder ervaren zullen vaker open staan voor invasievere behandelingen dan patiënten die minder hinder ervaren.
De Goal Attainment Scale (Wagenaar, 2024) laat zien dat patiënten, los van individuele doelen, vijf gemeenschappelijke behandeldoelen hebben:
- Het verkrijgen van controle waardoor er beter met tinnitus kan worden omgegaan
- Het verbeteren van het welzijn en zich minder depressief of angstig voelen
- Het verbeteren van slaap
- Het verminderen van de negatieve effecten van tinnitus op het gehoor
- Het verbeteren van het begrip van tinnitus
Het is voor patiënten van belang dat een behandeling voor tinnitus invloed heeft op een of meerdere van bovenstaande behandeldoelen.
Het is belangrijk om met de patient te bespreken dat het plaatsen van een cochleair implantaat een invasieve ingreep is met een gewenning- en leertraject waarbij deze behandeling primair gericht is op verbetering van gehoorfunctie. Het is daarbij niet duidelijk of het cochleaire implantaat de tinnitusklachten daadwerkelijk gaat verminderen. In geval van mildere vormen van gehoorverlies kan een hoortoestel een waardevolle behandeling zijn om gehoorverbetering te bewerkstelligen. De effectiviteit op het verminderen van de tinnitushinder is onbekend. Toch kan, door het niet-invasieve karakter van een hoortoestel en de mogelijkheid van een proefperiode, deze optie voor de patient van belang zijn om te overwegen en bijdragen aan zelfregie.
Kosten (middelenbeslag)
De kosten voor de maatschappij en ziekenhuizen zijn hoog voor cochleaire implantatie en het levenslange onderhoud. Derhalve zouden deze kosten enkel aanvaardbaar zijn in geval van bewezen effectiviteit om tinnitus last te reduceren en kwaliteit van leven te bevorderen en in afweging tot een acceptabel risico op nadelen zoals de kans op verlies van restgehoor. Daarbij is het belangrijk om deze effectiviteit te vergelijken met andere (goedkopere) behandelingen om tinnitus last te verlagen. Cochleaire implantatie is wel (kosten)effectief voor herstel van gehoorfunctie in mensen met een ernstig bilateraal gehoorverlies en wordt in dit kader veelvuldig toegepast in Nederland (Veldnorm CI Nederland). In deze patiënten kan verbetering van tinnitusklachten een additioneel voordeel vormen. In het geval van gehoorverlies bestaat er vergoeding van hoortoestellen voor gehoorverbetering en wordt een hoortoestel voor de patiënt redelijkerwijs aanvaardbaar geacht.
Aanvaardbaarheid, haalbaarheid en implementatie
Het literatuuronderzoek voor de update heeft enkel resultaten opgeleverd voor de toepassing van CI als gehoorherstellende therapie in patiënten met eenzijdig of tweezijdig ernstig gehoorverlies tot doofheid waarbij geen analyses werden gedaan naar subgroep van gehoorverlies. Verbetering van tinnitus last na cochleaire implantatie kan in deze gevallen gezien worden als bijkomend voordeel. Indien een CI zou worden toegepast voor de behandeling van tinnitus in patiënten met gehoorverlies buiten de reguliere CI-indicatie gebieden zoals gehanteerd in Nederland, dan zouden de maatschappelijke en ziekenhuiskosten weer opnieuw afgewogen moeten worden tegen de voor- én nadelen. De nadelen van een dergelijke interventie zoals gehoorverlies door verlies van restgehoor na cochleaire implantatie is daarbij een belangrijk aspect. Naast de aanvaardbaarheid van dit nadeel zou ook de haalbaarheid een probleem kunnen vormen gezien de beperkte aantallen cochleaire implantaties die in Nederland verricht kunnen worden per jaar binnen bestaande budgetten en beperkte capaciteit voor deze zorg door de CI-centra in Nederland. Derhalve zou het nodig zijn om de meerwaarde van CI voor de primaire behandeling van tinnitus eerst verder te onderzoeken. Hiervoor is in Nederland momenteel een lopende gerandomiseerde studie om deze effectiviteit te onderzoeken in patiënten met een gehoorverlies buiten de reguliere CI-criteria (Veldnorm CI Nederland). Daarna kan de meerwaarde worden vergeleken met breder beschikbare, minder invasieve en/of goedkopere alternatieven om de tinnitus-last te verminderen. Daarmee zou het kunnen blijken dat deze toepassing voor een selecte groep patiënten als optie overwogen moet worden indien er geen andere alternatieven meer zijn.
Rationale van de aanbeveling: weging van argumenten voor en tegen de interventies
In mensen met ernstige (bilaterale) slechthorendheid of doofheid met een gehoorverlies binnen de huidige CI-criteria zou een CI als gehoorherstellende therapie vermindering van tinnitus-last en/of verbetering van kwaliteit van leven kunnen geven. Gezien het lage tot matige niveau van bewijs zijn er geen definitieve conclusies te trekken over de effectiviteit op tinnitus. Op dit moment kan verbetering van tinnitus last gezien worden als een bijkomend voordeel, mede gezien dat in deze omstandigheid de therapie geen additionele economische of logistieke gevolgen met zich meebrengt. In het geval van gehoorverlies bestaat er vergoeding van hoortoestellen voor gehoorverbetering en wordt een hoortoestel voor de patiënt redelijkerwijs aanvaardbaar geacht.
Op basis van de uitkomsten van het literatuuronderzoek, waarbij geen studies werden gevonden waarin de effectiviteit van hoortoestellen onderzocht werd op de ervaren tinnitus last, is over de werkzaamheid van hoortoestellen op tinnitus geen conclusie te trekken. In patiënten met gehoorverlies en bijkomende tinnitus lijkt het voor de hand te liggen om een proef met hoortoestellen aan te gaan met het oog op herstel van gehoor en mogelijk bijkomend positief effect op de tinnitus.
Gezien het gebrek aan bewijs van de effectiviteit van CI voor tinnitus als primaire klacht, de mogelijke nadelen in geval van een bestaand (rest-)gehoor, de financiële en logistieke consequenties is CI-plaatsing als primaire tinnitusbehandeling niet aan te bevelen. Deze effectiviteit zou nader moeten worden onderzocht en om de effectiviteit af te wegen tegen de kosten.
Onderbouwing
Achtergrond
Momenteel zijn er meerdere behandelingen of combinaties hiervan beschikbaar voor de behandeling van tinnitus. Deze module richt zich op de effectiviteit van gehoorherstellende therapie bij patiënten met chronische subjectieve tinnitusklachten.
Conclusies
Tinnitus burden (THI, TQ, VAS) (critical)
|
Very low GRADE |
The evidence is very uncertain about the effect of cochlear implantation on tinnitus burden in adult patients with chronic subjective tinnitus.
Source: Yuen, 2021 |
Quality of life (important)
|
Very low GRADE |
The evidence is very uncertain about the effect of cochlear implantation on quality of life in adult patients with chronic subjective tinnitus.
Source: Yuen, 2021 |
Serious adverse events (important)
|
No GRADE |
No evidence was found regarding the effect of cochlear implantation on serious adverse events in adult patients with chronic subjective tinnitus and severe to profound hearing loss or deafness.
Source: - |
Samenvatting literatuur
Description of studies
Yuen (2021) performed a systematic review and meta-analysis to ascertain the effect of cochlear implantation (CI) on tinnitus and quality of life. PubMed, Scopus, Web of Science, and Cochrane Library were searched to retrieve relevant publications through August 21, 2020. Studies assessing the effect of primary CI on existing tinnitus preceding implantation and/or quality of life (QoL) measures in patients of all ages with pre-CI tinnitus were included. In addition, studies were considered for inclusion if they were: double- or single-blinded randomized controlled trials, double- or single-blinded randomized comparison trials, non-randomized controlled trials, and prospective or retrospective observational studies. Studies that reported tinnitus as a consequence of implantation or on revision CI cases, articles in non-English language, non-human studies, review articles, case-reports, and case series, duplicates, inaccessible articles, incomplete or missing statistical data, and tinnitus changes evaluated with non-validated questionnaires were excluded.
In total, twenty-eight studies that compared pre-implantation scores with post-implantation scores were included in the analysis. Different patient populations were included in the studies (see Evidence table). Seven studies included patients with post lingual deafness of which two studies were specified to bilateral post-lingual deafness. In eight studies patients with severe to profound hearing loss or deafness were included in which four studies were specified as bilateral cases. In three studies patients with unilateral sensorineural hearing loss or deafness were included, in one study patients with asymmetrical hearing loss were included and in one study patients with Menière’s Disease were included.
All included studies were descriptive and did not compare the patients with a control group; patients function as their own comparison, with outcome measures taken before and after the intervention. Follow-up periods were between one month and 36 months. The following relevant outcome measures were reported: tinnitus burden (measured by THI, TQ, and VAS), and health related quality of life (measured by NCIQ).
Results
Tinnitus burden (critical)
Tinnitus handicap inventory (THI)
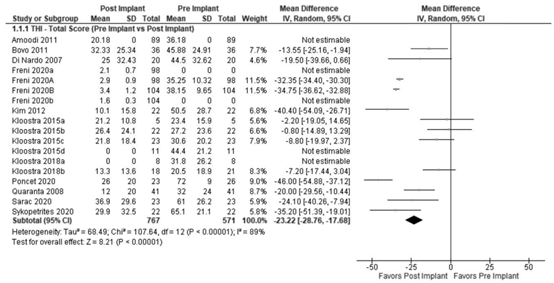
Twelve studies in the review of Yuen (2021) reported the outcome measure tinnitus burden measured by THI (Amoodi, 2011; Bovo, 2011; Di Nardo, 2007; Freni, 2020a; Freni, 2020b; Kim, 2012; Kloostra, 2015; Kloostra, 2018; Poncet, 2020; Quaranta, 2008; Sarac, 2020; Sykopetrites, 2020). The THI score of 571 patients pre-implant and 767 patients post-implant was taken into account. The pooled analysis showed a mean difference between post- and pre-implant of -23.22 (95% CI -28.76 to -17.68), in favour of post-implant (Figure 1). This difference is considered clinically relevant.
Figure 1. Meta-analysis of the tinnitus burden (THI) at all follow-up periods for post- vs. pre-implant. From Yuen (2021).
Tinnitus questionnaire (TQ)
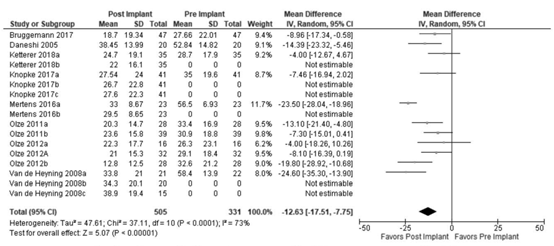
Ten studies in the review of Yuen (2021) reported the outcome measure tinnitus burden measured by TQ (Bruggeman, 2017; Daneshi, 2005; Ketterer, 2018; Knopke, 2017; Mertens, 2016; Olze, 2011a; Olze, 2011b; Olze, 2012a; Olze, 2012b; Van de Heyning, 2008). The TQ score of 331 patients pre-implant and 505 patients post-implant was considered. The pooled analysis showed a mean difference between post- and pre-implant of -12.63 (95% CI -17.51 to -7.75), in favour of post-implant (Figure 2). This difference is considered clinically relevant.
Figure 2. Meta-analysis of the tinnitus burden (TQ) at all follow-up periods for post- vs. pre-implant. From Yuen (2021).
Visual analogue score (VAS)
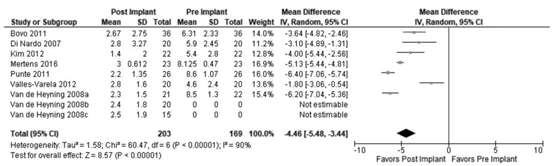
Seven studies in the review of Yuen (2021) reported the outcome measure tinnitus burden measured by VAS on a scale of 0 to 10 (Bovo, 2011; Di Nardo, 2007; Kim, 2012; Mertens, 2016; Punte, 2011; Valles-Varela, 2012; Van de Heyning, 2008). The VAS score of 169 patients pre-implant and 203 patients post-implant was considered. The pooled analysis showed a mean difference between post- and pre-implant of -4.46 (95% CI -5.48 to -3.44), in favour of post-implant (Figure 3). This difference is considered clinically relevant.
Figure 3. Meta-analysis of the tinnitus burden (VAS) at all follow-up periods for post- vs. pre-implant. From Yuen (2021).
Quality of life (important)
Three studies in the review of Yuen (2021) reported the outcome measure health related quality of life, as measured by NCIQ (Bruggemann, 2017; Ketterer, 2018; Knopke, 2017). The NCIQ score of 140 patients was considered. The pooled analysis showed a mean difference between pre- and post-implant of 12.2 (95% CI 8.2 to 16.2), in favour of post-implant. This difference is considered clinically relevant.
Serious adverse events (important)
The included study did not report the outcome measure serious adverse events.
Level of evidence of the literature
Tinnitus burden (critical)
THI
The level of evidence was based on a systematic review that includes observational studies and therefore starts low. The level of evidence was downgraded by two levels because of study limitations (study design: patients are considered to be their own comparison, and risk of bias, -2). The level of evidence is therefore graded as very low.
TQ
The level of evidence was based on a systematic review that includes observational studies and therefore starts low. The level of evidence was downgraded by two levels because of study limitations (study design: patients are considered to be their own comparison, -1), and because the confidence interval exceeds one limit of clinical relevance (imprecision, -1). The level of evidence is therefore graded as very low.
VAS
The level of evidence was based on a systematic review that includes observational studies and therefore starts low. The level of evidence was downgraded by two levels because of study limitations (study design: patients are considered to be their own comparison, and risk of bias, -2). The level of evidence is therefore graded as very low.
Quality of life (important)
The level of evidence was based on a systematic review that includes observational studies and therefore starts low. The level of evidence was downgraded by one level because of study limitations (study design: patients are considered to be their own comparison, -1). The level of evidence is therefore graded as very low.
Serious adverse events (important)
The level of evidence for adverse events could not be established as no studies reported this outcome measure.
Zoeken en selecteren
A systematic review of the literature was performed to answer the following question:
What are the (un)favorable effects of hearing improvement therapy compared to watchful waiting, placebo/sham control, or care as usual in adult patients with chronic subjective tinnitus on tinnitus burden, quality of life and serious adverse events?
| P: patients | adult patients with chronic subjective tinnitus (≥3 months) |
| I: intervention | hearing improvement therapy (cochlear implants, hearing aids, and hearing implants) |
| C: control | watchful waiting, placebo/sham control, or care as usual |
| O: outcome measure | tinnitus burden, quality of life, serious adverse events. |
Relevant outcome measures
The guideline development group considered tinnitus burden as a critical outcome measure for decision making; and quality of life and serious adverse events as important outcome measures for decision making.
A priori, the working group defined the outcome measures as follows:
- Care as usual as defined by the authors (see description of studies);
- Tinnitus burden measured with single- (NRS) or multi-item questionnaires (e.g. THI (tinnitus Handicap Inventory, TQ (Tinnitus Questionary), TFI (Tinnitus Functional Index), VAS impact, intrusiveness); Tinnitus burden includes aspects such as impact on daily life, distress and disability (de Ridder, 2021).
- Quality of life in general;
- Serious adverse events.
The working group defined the following differences in outcomes as minimal clinically (patient) important:
- THI: 7 points (Fuller, 2020).
- TFI: 13 (Meikle, 2012)
- TQ: 8 (Zeman, 2012)
- VAS score: 15 points on a 100 scale, 1.5 on a 10 scale (Adamchic, 2021)
- Quality of life: 10%
- NCIQ: 6.36 (Klop, 2008)
- Serious adverse events: 25% (RR < 0.8 or RR > 1.25).
If different measurement instruments were pooled, then differences were defined as: a trivial effect (standardized mean difference (SMD) = 0 to 0.2), a small effect (SMD = 0.2 to 0.5), a moderate effect (SMD = 0.5 to 0.8), and a large effect (SMD >0.8).
Search and select (Methods)
In original search for the guideline Tinnitus – Behandeling van patiënten met tinnitus (2016), Medline (via OVID) and Embase (via Embase.com) were searched with relevant search terms from 1979 until January 2014. This resulted in 471 hits. Studies were selected based on the following criteria: systematic reviews (SR’s) and RCT’s that compared tinnitus treatments with watchful waiting (placebo) in adult patients with chronic subjective tinnitus. In total, 26 studies were included based on title and abstract screening. After reading the full text, one systematic review was included regarding hearing improvement therapy (Blasco, 2014).
For this update for the guideline Tinnitus – behandeling van patiënten met tinnitus – gehoorherstellende therapie (2024), the databases Medline (via OVID) and Embase (via Embase.com) were searched with relevant search terms from 01-01-2014 until 02-05-2022 (SR’s) and 07-07-2022 (RCT’s). The detailed search strategy is depicted under the tab Methods. The systematic literature search resulted in 363 hits. Studies were selected based on the following criteria: systematic reviews and RCT’s that compared hearing improvement therapies with watchful waiting, placebo, or sham control in adult patients with chronic subjective tinnitus. In total, seven studies were initially selected based on title and abstract screening. After reading the full text, six studies were excluded (see the table with reasons for exclusion under the tab Methods), and one study was included (Yuen, 2021). The study from the original search was excluded, because the systematic review of Yuen (2021) was performed more recently.
Results
One systematic review was included in the analysis of the literature. Important study characteristics and results are summarized in the evidence tables. The assessment of the risk of bias is summarized in the risk of bias tables.
Referenties
- Adamchic I, Langguth B, Hauptmann C, Tass PA. Psychometric evaluation of visual analog scale for the assessment of chronic tinnitus. Am J Audiol. 2012 Dec;21(2):215-25. doi: 10.1044/1059-0889(2012/12-0010). Epub 2012 Jul 30. PMID: 22846637.
- Klop WM, Boermans PP, Ferrier MB, van den Hout WB, Stiggelbout AM, Frijns JH. Clinical relevance of quality of life outcome in cochlear implantation in postlingually deafened adults. Otol Neurotol. 2008 Aug;29(5):615-21. doi: 10.1097/MAO.0b013e318172cfac. PMID: 18451751.
- Meikle MB, Henry JA, Griest SE, Stewart BJ, Abrams HB, McArdle R, Myers PJ, Newman CW, Sandridge S, Turk DC, Folmer RL, Frederick EJ, House JW, Jacobson GP, Kinney SE, Martin WH, Nagler SM, Reich GE, Searchfield G, Sweetow R, Vernon JA. The tinnitus functional index: development of a new clinical measure for chronic, intrusive tinnitus. Ear Hear. 2012 Mar-Apr;33(2):153-76. doi: 10.1097/AUD.0b013e31822f67c0. Erratum in: Ear Hear. 2012 May;33(3):443. PMID: 22156949.
- Veldnorm CI Nederland. Revisie 2022. Zie: https://opciweb.nl/wp-content/uploads/2024/11/Veldnorm-revisie-2022.pdf
- Wagenaar O, Gilles A, Van Rompaey V, Blom H. Goal Attainment Scale in tinnitus (GAS-T): treatment goal priorities by chronic tinnitus patients in a real-world setting. Eur Arch Otorhinolaryngol. 2024 Feb;281(2):693-700. doi: 10.1007/s00405-023-08134-2. Epub 2023 Jul 25. PMID: 37488402.
- Yuen E, Ma C, Nguyen SA, Meyer TA, Lambert PR. The Effect of Cochlear Implantation on Tinnitus and Quality of Life: A Systematic Review and Meta-analysis. Otol Neurotol. 2021 Sep 1;42(8):1113-1122. doi: 10.1097/MAO.0000000000003172. PMID: 33973951.
- Zeman F, Koller M, Schecklmann M, Langguth B, Landgrebe M; TRI database study group. Tinnitus assessment by means of standardized self-report questionnaires: psychometric properties of the Tinnitus Questionnaire (TQ), the Tinnitus Handicap Inventory (THI), and their short versions in an international and multi-lingual sample. Health Qual Life Outcomes. 2012 Oct 18;10:128. doi: 10.1186/1477-7525-10-128. PMID: 23078754; PMCID: PMC3541124.
Evidence tabellen
|
Study reference |
Study characteristics |
Patient characteristics |
Intervention (I) |
Comparison / control (C)
|
Follow-up |
Outcome measures and effect size |
Comments |
|
Yuen, 2021
Individual study characteristics deduced from Yuen, 2021
|
SR and meta-analysis of prospective and retrospective cohort studies.
Literature search up to August 21, 2020
A: Amoodi, 2011 B: Bovo, 2011 C: Bruggemann, 2017 D: Daneshi, 2005 E: Di Nardo, 2007 F: Freni, 2020a G: Freni, 2020b H: Ketterer, 2018 I: Ketterer, 2020 J: Kim, 2012 K: Kloostra, 2015 L: Kloostra, 2018 M: Knopke, 2017 N: Mertens, 2016 O: Olze, 2011a P: Olze, 2011b Q: Olze, 2012a R: Olze, 2012b S: Olze, 2016 T: Pan, 2009 U: Poncet, 2020 V: Punte, 2011 W: Quaranta, 2008 X: Sarac, 2020 Y: Skykopetrites, 2020 Z: Tyler, 1995 1: Valles-Varela, 2012 2: Van de Heyning, 2008
Study design: cohort: A: Retrospective B: Prospective C: Prospective D: Prospective E: Prospective F: Retrospective G: H: Prospective I: Prospective J: Retrospective K: Retrospective L: Prospective M: Prospective N: Prospective O: Retrospective P: Prospective Q: Retrospective R: Retrospective S: Prospective T: Prospective U: Prospective V: Prospective W: Prospective X: Retrospective Y: Retrospective Z: Prospective 1: Retrospective 2: Prospective
Setting and Country: Not reported in SR.
Source of funding and conflicts of interest: Not reported in SR. |
Inclusion criteria SR: Studies assessing the effect of primary CI on existing tinnitus preceding implantation and/or QoL measures in patients of all ages with pre-CI tinnitus.
Exclusion criteria SR: Studies that reported tinnitus as a consequence of implantation or on revision CI cases. Additional exclusion criteria: non-English language, non-human studies, review articles, case-reports, and case series, duplicates, inaccessible articles, incomplete or missing statistical data, and tinnitus changes evaluated with non-validated questionnaires.
28 studies included
Important patient characteristics at baseline:
N, mean age A: 142 patients, 54.2 ± 14.7 yrs B: 36 patients, 49.1 ± 17.6 yrs C: 47 patients, 58.6 yrs D: 20 patients, 28.9 (14-56) yrs E: 20 patients, NE F: 98 patients, 54.4 ± 11.3 yrs G: 104 patients, 51.7 ± 8.1 yrs H: 35 patients, NE I: 53 patients, 60 ± 12.7 yrs J: 22 patients, 47.5 ± 15.1 yrs K: 61 patients, NR L: 29 patients, 64.2 ± 14.9 yrs M: 42 patients, 61 ± 13.5 yrs N: 23 patients, 51.8 ± 13.1 yrs O: 28 patients, NE P: 39 patients, NE Q: 48 patients, NE R: 28 patients, NE S: 55 patients, NE T: 153 patients, 54 ± 14 yrs U: 26 patients, 54.2 ± 10 yrs V: 26 patients, NE W: 41 patients, 49.5 (17-77) yrs X: 23 patients, 42.5 ± 15.9 yrs Y: 22 patients, 57 ± 14.9 yrs Z: 22 patients, 57.5 ± 11 yrs 1: 20 patients, NE 2: 22 patients, 51.1 ± 12.4 yrs
Sex male, n: A: 57 B: 11 C: 17 D: 12 E: NR F: 52 G: 60 H: NE I: 31 J: 11 K: NR L: 14 M: 20 N: 11 O: NE P: NE Q: NE R: NE S: NE T: NE U: 17 V: NE W: 20 X: 13 Y: 11 Z: 20 1: NE 2: 12
Patient population: A: Post-lingual deafness B: Post-lingual deafness C: Post-lingual, bilateral deafness D: Post-lingual deafness E: Post-lingual deafness F: Bilateral SNHL G: - H: AHL I: AHL or bilateral deafness J: Profound SNHL K: Profound HL L: Profound HL M: Bilateral severe or profound HL N: Unilateral SNHL O: Bilateral profound deafness P: Severe-to-profound deafness Q: Post-lingual deafness aged < and > 70 y R: Post-lingual deafness; bilateral CI S: Aged > 70 y T: Profound HL U: SSD V: Unilateral, severe-to-profound SNHL W: Profound HL with bilateral tinnitus X: Bilateral severe-to-profound HL Y: Menière’s Disease Z: Profound HL with bilateral tinnitus 1: Profound HL with bilateral tinnitus 2: SSD with ipsilateral tinnitus
Groups comparable at baseline: not applicable. |
Describe intervention: Pre-implantation of a cochlear implant.
|
Describe control: Post-implantation of a cochlear implant.
|
End-point of follow-up: Follow up period (months): A: 12 B: 6 C: 6 D: 2 E: 6 F: 1, 3, 6, 12 G: H: 6, 12 I: 6, 24 J: mean: 10.7 K: ≥6 L: 6 M: 6, 12, 24 N: 1, 3, 6, 12, 36 O:24 P: 14.8 ± 3.2 Q: 20.7 ± 15.7 R: >6 S: 6 T: mean: 57 U: 1, 2, 4, 7, 13 V: 1, 3, 6, 12, 18, 24 W: ≥3 X: 6 Y: mean: 28 Z: 12, 24 1: 6, 12 2: 1, 3, 6, 12, 18, 24
For how many participants were no complete outcome data available? Not reported in SR.
|
Tinnitus burden: -Tinnitus handicap inventory (THI): Pooled effect (random effects model): MD -23.22 [95% CI -28.76 to -17.68] favoring post-implant. Heterogeneity (I2): 89%
-Tinnitus questionnaire (TQ): Pooled effect (random effects model): MD -12.63 [95% CI -17.51 to -7.75] favoring post-implant. Heterogeneity (I2): 73%
-Visual analogue scale (VAS): Pooled effect (random effects model): MD -4.46 [95% CI -5.48 to -3.44] favoring post-implant. Heterogeneity (I2): 90%
Quality of Life improvement (NCIQ): Pooled effect (random effects model): MD 12.2 [95% CI 8.2 to 16.2], favouring post-implant.
|
Risk of bias (high, some concerns or low): Risk of bias was assessed according to the Cochrane Handbook for Systematic Reviews of Interventions version 6.0. The ROBINS-I tool was used to evaluate non-randomized studies.
A: Some concerns B: Low C: Low D: Low E: Some concerns F: Low G: Low H: Low I: Low J: Low K: Some concerns L: Low M: Low N: Low O: Low P: Low Q: Low R: Some concerns S: Low T: Low U: Low V: Low W: Low X: Low Y: Low Z: Low 1: Low 2: Low
Facultative: The authors concluded that cochlear implantation provides users significant improvement in tinnitus severity and distress, psychological comorbidities and quality of life.
Patients were considered to be their own comparison: pre-post measurements.
Heterogeneity: high I2 for all outcome measures.
Subgroupanalyses: long term >6 months versus short term ≤6 months performed for tinnitus burden (TQ and VAS). -TQ: MD -2.51 (95% CI -7.87 to 2.85), in favour of long term. -VAS: MD -0.49 (95% CI -1.08 to 0.11), in favour of long term. |
Table of excluded studies
|
Reference |
Reason for exclusion |
|
Assouly KKS, van Heteren JAA, Stokroos RJ, Stegeman I, Smit AL. Cochlear implantation for patients with tinnitus - A systematic review. Prog Brain Res. 2021;260:27-50. doi: 10.1016/bs.pbr.2020.06.013. Epub 2020 Oct 14. PMID: 33637223. |
The SR from Yuen, 2021 is more complete Systematic review containing studies including patients with cochlear implantation. |
|
Blasco MA, Redleaf MI. Cochlear implantation in unilateral sudden deafness improves tinnitus and speech comprehension: meta-analysis and systematic review. Otol Neurotol. 2014 Sep;35(8):1426-32. doi: 10.1097/MAO.0000000000000431. PMID: 24786540. |
The SR from Yuen, 2021 is more recent. Limited patient population taken into account: patients with unilateral deafness only. |
|
Borges ALF, Duarte PLES, Almeida RBS, Ledesma ALL, Azevedo YJ, Pereira LV, Bahmad F Jr. Cochlear implant and tinnitus-a meta-analysis. Braz J Otorhinolaryngol. 2021 May-Jun;87(3):353-365. doi: 10.1016/j.bjorl.2020.11.006. Epub 2020 Dec 8. PMID: 33342697; PMCID: PMC9422519. |
The SR from Yuen, 2021 is more complete (contains more defined outcome measures). Limited patient population taken into account: patients with unilateral or bilateral hearing loss only. |
|
Levy DA, Lee JA, Nguyen SA, McRackan TR, Meyer TA, Lambert PR. Cochlear Implantation for Treatment of Tinnitus in Single-sided Deafness: A Systematic Review and Meta-analysis. Otol Neurotol. 2020 Sep;41(8):e1004-e1012. doi: 10.1097/MAO.0000000000002711. PMID: 32558752. |
Limited patient population taken into account: patients with single-sided deafness or asymmetric hearing loss only. |
|
Peter N, Liyanage N, Pfiffner F, Huber A, Kleinjung T. The Influence of Cochlear Implantation on Tinnitus in Patients with Single-Sided Deafness: A Systematic Review. Otolaryngol Head Neck Surg. 2019 Oct;161(4):576-588. doi: 10.1177/0194599819846084. Epub 2019 May 7. PMID: 31060475. |
Limited patient population taken into account: patients with single-sided deafness only. |
|
Ramakers GG, van Zon A, Stegeman I, Grolman W. The effect of cochlear implantation on tinnitus in patients with bilateral hearing loss: A systematic review. Laryngoscope. 2015 Nov;125(11):2584-92. doi: 10.1002/lary.25370. Epub 2015 Jul 7. PMID: 26153087. |
The SR from Yuen, 2021 is more complete (contains more defined outcome measures (quality of life)). Less complete patient population: no cases of unilateral deafness. |
|
Shekhawat GS, Searchfield GD, Stinear CM. Randomized Trial of Transcranial Direct Current Stimulation and Hearing Aids for Tinnitus Management. Neurorehabil Neural Repair. 2014 Jun;28(5):410-9. doi: 10.1177/1545968313508655. Epub 2013 Nov 8. PMID: 24213961. |
Different comparison: tDCS versus no tDCS and subsequently an hearing aid. |
Verantwoording
Autorisatiedatum en geldigheid
Laatst beoordeeld : 19-11-2024
Laatst geautoriseerd : 19-11-2024
Geplande herbeoordeling : 19-11-2025
Algemene gegevens
De ontwikkeling van deze richtlijnmodule werd ondersteund door het Kennisinstituut van de Federatie Medisch Specialisten (www.demedischspecialist.nl/kennisinstituut) en werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS). De financier heeft geen enkele invloed gehad op de inhoud van de richtlijnmodule.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijnmodules is in 2020 een multidisciplinaire cluster ingesteld. Dit cluster bestaat uit vertegenwoordigers van alle relevante organisaties die betrekking hebben op de zorg voor patiënten met gehoorproblemen.
Het cluster Otologie bestaat uit meerdere richtlijnen, zie hier voor de actuele clusterindeling. De stuurgroep bewaakt het proces van modulair onderhoud binnen het cluster. De expertisegroepsleden worden indien nodig gevraagd om hun expertise in te zetten voor een specifieke richtlijnmodule. Het cluster Otologie bestaat uit de volgende personen:
Clusterstuurgroep
- Dr. H. (Hilke) van Det-Bartels, voorzitter cluster otologie, KNO-arts, Isala, Zwolle, NVKNO (tot en met oktober 2023)
- Drs. M. (Monique) Campman-Verhoeff, voorzitter cluster otologie, KNO-arts, Treant Zorggroep, Emmen (vanaf november 2023)
- Dr. E. (Erik) van Spronsen, voorzitter cluster otologie, KNO-arts, Amsterdam UMC locatie AMC, Amsterdam
- Drs. R.M. (Robert) van Haastert, KNO-arts, Dijklander Ziekenhuis, Purmerend
- Dr. A.L. (Diane) Smit, KNO-arts, UMC Utrecht, Utrecht
- Drs. M.J. (Thijs) Vaessen, Oogarts, Deventer Ziekenhuis, Deventer
- Dr. Y.J.W. (Yvonne) Simis, Klinisch fysicus, audioloog, Amsterdam UMC locatie VUmc, Amsterdam (tot augustus 2023)
- Dr. ir. F.L. (Femke) Theelen, Audioloog, Amsterdam UMC, Amsterdam (vanaf augustus 2023)
- Drs. S.A.H. (Sjoert) Pegge, Radioloog, Radboudumc, Nijmegen
Betrokken clusterexpertisegroep
- Dr. A.L. (Diane) Smit, KNO-arts, UMC Utrecht, Utrecht
- Dr. R. (Rutger) Hofman, KNO-arts, UMCG, Groningen
- Dr. C.A. (Katja) Hellingman, KNO-arts, Maastricht UMC, Maastricht
- Dr. E.L.J. (Erwin) George, Klinisch fysicus-audioloog, Maastricht UMC, Maastricht
- M. (Michael) Huinink, patiëntvertegenwoordiger, Stichting Hoormij·NVVS (tot en met mei 2023)
- Drs. O.V.G. (Olav) Wagenaar, klinisch neuropsycholoog, Rijndam revalidatie (vanaf januari 2024)
- Ir. C.W.M. (Chris) van den Dries, patiëntvertegenwoordiger, Stichting Hoormij·NVVS (vanaf februari 2024)
Met ondersteuning van
- Dr. R. (Romy) Zwarts-van de Putte, adviseur, Kennisinstituut van Medisch Specialisten
- Drs. E.R.L. (Evie) Verweg, junior adviseur, Kennisinstituut van Medisch Specialisten
Belangenverklaringen
De Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle clusterstuurgroepleden en actief betrokken expertisegroepleden (fungerend als schrijver en/of meelezer bij tenminste één van de geprioriteerde richtlijnmodules) hebben schriftelijk verklaard of zij in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatiemanagement) hebben gehad. Gedurende de ontwikkeling of herziening van een richtlijnmodule worden wijzigingen in belangen aan de projectleider doorgegeven. De belangenverklaring wordt opnieuw bevestigd tijdens de commentaarfase. Een overzicht van de belangen van de clusterleden en betrokken expertisegroepleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van de Federatie Medisch Specialisten.
Clusterstuurgroep
Tabel 1. Gemelde (neven)functies en belangen stuurgroep
|
Clusterlid |
Functie |
Nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
Van Det |
KNO arts Isala Zwolle |
Voorzitter koploperproject, lid kerngroep otologie KNO vereniging, lid klankbordgroep vestibulologie, lid KNO vereniging |
Geen |
Geen restrictie |
|
Spronsen |
KNO-arts, Amsterdam UMC |
Raad van Advies START |
Geen |
Geen restrictie |
|
Vaessen |
Oogarts Deventer Ziekenhuis, Oogarts Streekziekenhuis Koningin Beatrix te Winterswijk |
Geen |
Samen met Sallandse Specialisten Coorporatie aandeelhouder in een drietal |
Geen restrictie |
|
Simis (tot augustus 2023) |
Klinisch Fysicus – Audioloog |
Geen |
Geen |
Geen restrictie |
|
Van Haastert |
KNO-arts Dijklanderziekenhuis Hoorn/Purmerend |
Geen |
Geen |
Geen restrictie |
|
Smit |
KNO arts UMC Utrecht, afdeling KNO |
Medisch adviseur Stichting Hoormij·NVVS, onbetaald |
-Medeaanvrager en onderzoeker van MinT-studie over toepassing van mindfulness bij tinnitus, gefinancierd door HandicapNL |
Geen restrictie, de studie die betrekking heeft op tinnitus is niet gefinancierd door een commerciële partij. |
|
Campman-Verhoeff |
KNO-arts Treant Zorggroep |
Bestuurslid stichting nascholing KNO – onbetaald |
Geen |
Geen restrictie |
|
Pegge |
Radioloog Radboud UMC |
Geen |
Geen |
Geen restrictie |
|
Theelen (vanaf augustus 2023) |
Klinisch Fysicus – Audioloog |
Geen |
Geen |
Geen restrictie |
Clusterexpertisegroep
Tabel 2. Gemelde (neven)functies en belangen expertisegroep
|
Clusterlid |
Functie |
Nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
Hofman |
KNO-arts UMCG, Groningen |
Geen |
Copromotor van een promovendus die onderzoek doet naar beengeleidingsimplantaten (BCD), onderzoek is gesponsord door Oticon medical. Een BCD helpt niet tegen tinnitus. |
Geen restrictie, geen connectie tussen extern gefinancierd onderzoek en herziene modules. |
|
Hellingman |
KNO-arts/otoloog MUMC+, Maastricht |
Geen |
Geen |
Geen restrictie |
|
George |
Klinisch fysicus-audioloog, Maastricht UMC+ |
- bestuurslid Stichting Opleiding Klinische Fysica (onbetaald) |
ELEPHANT-studie (2018-2022) en RHINO-studie (vanaf 2022), wetenschappelijke research; promovendus grotendeels gefinancieerd door Advanced Bionics, op gebied van optimalisatie van outcomes van cochleaire implantatie. Geen vergoeding voor mijzelf. -Reguliere samenwerking met patientenorganisatie Stichting Hoormij·NVVS, geen boegbeeldfunctie. |
Geen restrictie. Deze studies hebben geen betrekking op de modules die in deze cyclus zijn herzien. |
|
Huinink (tot mei 2023) |
Directeur Grootzakelijk Rabobank Vrijwilliger Stichting Hoormij·NVVS |
Bestuurslid (toezichthouder) Stichting NMCX |
Geen |
Geen restrictie |
|
Wagenaar (vanaf januari 2024) |
Klinisch neuropsycholoog/opleider bij Revalidatiecentrum Rijndam |
'Tinnitus (onbetaald) Columnist Earline (betaald) |
Royalty’s boek EHBOorsuizen Royalty’s online zelf-CGT eHBOorsuizen Financieel belang in TinniVRee Neuropsychologisch verklaringsmodel tinnitus & hyperacusis. EHBOorsuizen FB peersupportgroup |
Geen restrictie, de mogelijke belangen hebben geen betrekking op de modules die in deze cyclus zijn herzien. |
|
Van den Dries (vanaf februari 2024) |
Vrijwilliger bij Stichting Hoormij·NVVS Lid van Commissie Tinnitus en Hyperacusis als belangenbehartiger en voorlichter |
Moderator van de Facebookgroep Eerste Hulp bij Oorsuizen/Tinnitus |
Geen |
Geen restrictie |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door deelname van relevante patiëntenorganisaties aan de need-for-update en/of prioritering. De verkregen input is meegenomen bij het opstellen van de uitgangsvragen, de keuze voor de uitkomstmaten en bij het opstellen van de overwegingen. De conceptrichtlijnmodule is tevens ter commentaar voorgelegd aan alle relevante patiëntenorganisaties in de stuur- en expertisegroep (zie ‘Samenstelling cluster’ onder ‘Verantwoording’) en aan alle patiëntenorganisaties die niet deelnemen aan de stuur- en expertisegroep, maar wel hebben deelgenomen aan de need-for-update (zie ‘Need-for-update’ onder ‘Verantwoording’). De eventueel aangeleverde commentaren zijn bekeken en verwerkt.
Wkkgz & Kwalitatieve raming van mogelijke substantiële financiële gevolgen
Bij de richtlijnmodule is conform de Wet kwaliteit, klachten en geschillen zorg (Wkkgz) een kwalitatieve raming uitgevoerd om te beoordelen of de aanbevelingen mogelijk leiden tot substantiële financiële gevolgen. Bij het uitvoeren van deze beoordeling is de richtlijnmodule op verschillende domeinen getoetst (zie het stroomschema op de Richtlijnendatabase).
Module |
Uitkomst raming |
Toelichting |
|
Module [Behandeling van patiënten met tinnitus – gehoorherstellende therapie] |
Geen substantiële financiële gevolgen |
Hoewel uit de toetsing volgt dat de aanbeveling(en) breed toepasbaar zijn (>40.000 patiënten), volgt ook uit de toetsing dat het overgrote deel (±90%) van de zorgaanbieders en zorgverleners al aan de norm voldoet. Er worden daarom geen substantiële financiële gevolgen verwacht. |
Werkwijze
AGREE
Deze richtlijnmodule is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 3.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010).
Need-for-update, prioritering en uitgangsvragen
Tijdens de need-for-update fase (voorjaar, 2021) inventariseerde het cluster de geldigheid van de richtlijnmodules binnen het cluster. Naast de partijen die deelnemen aan de stuur- en expertisegroep zijn hier ook andere stakeholders voor benaderd. Per richtlijnmodule is aangegeven of deze geldig is, herzien moet worden, kan vervallen of moet worden samengevoegd. Ook was er de mogelijkheid om nieuwe onderwerpen aan te dragen die aansluiten bij één (of meerdere) richtlijn(en) behorend tot het cluster. De richtlijnmodules waarbij door één of meerdere partijen werd aangegeven herzien te worden, werden doorgezet naar de prioriteringsronde. Ook suggesties voor nieuwe richtlijnmodules werden doorgezet naar de prioriteringsronde. Afgevaardigden vanuit de partijen in de stuur- en expertisegroep werden gevraagd om te prioriteren (zie ‘Samenstelling cluster’ onder ‘Verantwoording’). Hiervoor werd de RE-weighted Priority-Setting (REPS) – tool gebruikt. De uitkomsten (ranglijst) werd gebruikt als uitgangspunt voor de discussie. Voor de geprioriteerde richtlijnmodules zijn door de het cluster concept-uitgangsvragen herzien of opgesteld en definitief vastgesteld.
Uitkomstmaten
Na het opstellen van de zoekvraag behorende bij de uitgangsvraag inventariseerde het cluster welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. Hierbij werd een maximum van acht uitkomstmaten gehanteerd. Het cluster waardeerde deze uitkomstmaten volgens hun relatieve belang bij de besluitvorming rondom aanbevelingen, als cruciaal (kritiek voor de besluitvorming), belangrijk (maar niet cruciaal) en onbelangrijk. Tevens definieerde het cluster tenminste voor de cruciale uitkomstmaten welke verschillen zij klinisch (patiënt) relevant vonden.
Methode literatuursamenvatting
Een uitgebreide beschrijving van de strategie voor zoeken en selecteren van literatuur is te vinden onder ‘Zoeken en selecteren’. Indien mogelijk werd de data uit verschillende studies gepoold in een random-effects model. Review Manager 5.4 werd indien mogelijk gebruikt voor de statistische analyses. De beoordeling van de kracht van het wetenschappelijke bewijs wordt hieronder toegelicht.
Beoordelen van de kracht van het wetenschappelijke bewijs
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org). De basisprincipes van de GRADE-methodiek zijn: het benoemen en prioriteren van de klinisch (patiënt) relevante uitkomstmaten, een systematische review per uitkomstmaat, en een beoordeling van de bewijskracht per uitkomstmaat op basis van de acht GRADE-domeinen (domeinen voor downgraden: risk of bias, inconsistentie, indirectheid, imprecisie, en publicatiebias; domeinen voor upgraden: dosis-effect relatie, groot effect, en residuele plausibele confounding). GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, redelijk, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie, in het bijzonder de mate van zekerheid dat de literatuurconclusie de aanbeveling adequaat ondersteunt (Schünemann, 2013; Hultcrantz, 2017).
Tabel 3. Gradaties voor de kwaliteit van wetenschappelijk bewijs
|
GRADE |
Definitie |
|
Hoog |
|
|
Redelijk |
|
|
Laag |
|
|
Zeer laag |
|
Bij het beoordelen (graderen) van de kracht van het wetenschappelijk bewijs in een richtlijnmodule volgens de GRADE-methodiek spelen grenzen voor klinische besluitvorming een belangrijke rol (Hultcrantz, 2017). Dit zijn de grenzen die bij overschrijding aanleiding zouden geven tot een aanpassing van de aanbeveling. Om de grenzen voor klinische besluitvorming te bepalen moeten alle relevante uitkomstmaten en overwegingen worden meegewogen. De grenzen voor klinische besluitvorming zijn daarmee niet één op één vergelijkbaar met het minimaal klinisch relevant verschil (Minimal Clinically Important Difference, MCID). Met name in situaties waarin een interventie geen belangrijke nadelen heeft en de kosten relatief laag zijn, kan de grens voor klinische besluitvorming met betrekking tot de effectiviteit van de interventie bij een lagere waarde (dichter bij het nuleffect) liggen dan de MCID (Hultcrantz, 2017).
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk en worden meegewogen, zoals aanvullende argumenten uit bijvoorbeeld de biomechanica of fysiologie, waarden en voorkeuren van patiënten, kosten (middelenbeslag), aanvaardbaarheid, haalbaarheid en implementatie. Deze aspecten zijn systematisch vermeld en beoordeeld (gewogen) onder het kopje ‘Overwegingen’ en kunnen (mede) gebaseerd zijn op expert opinion. Hierbij is gebruik gemaakt van een gestructureerd format gebaseerd op het evidence-to-decision framework van de internationale GRADE Working Group (Alonso-Coello, 2016a; Alonso-Coello 2016b). Dit evidence-to-decision framework is een integraal onderdeel van de GRADE methodiek.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen, en een weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat door het cluster wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk (Agoritsas, 2017; Neumann, 2016). De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen. Het cluster heeft bij elke aanbeveling opgenomen hoe zij tot de richting en sterkte van de aanbeveling zijn gekomen.
In de GRADE-methodiek wordt onderscheid gemaakt tussen sterke en zwakke (of conditionele) aanbevelingen. De sterkte van een aanbeveling verwijst naar de mate van zekerheid dat de voordelen van de interventie opwegen tegen de nadelen (of vice versa), gezien over het hele spectrum van patiënten waarvoor de aanbeveling is bedoeld. De sterkte van een aanbeveling heeft duidelijke implicaties voor patiënten, behandelaars en beleidsmakers (zie onderstaande tabel). Een aanbeveling is geen dictaat, zelfs een sterke aanbeveling gebaseerd op bewijs van hoge kwaliteit (GRADE gradering HOOG) zal niet altijd van toepassing zijn, onder alle mogelijke omstandigheden en voor elke individuele patiënt.
Tabel 4. Sterkte van de aanbevelingen
|
Implicaties van sterke en zwakke aanbevelingen voor verschillende richtlijngebruikers |
||
|
|
Sterke aanbeveling |
Zwakke (conditionele) aanbeveling |
|
Voor patiënten |
De meeste patiënten zouden de aanbevolen interventie of aanpak kiezen en slechts een klein aantal niet. |
Een aanzienlijk deel van de patiënten zouden de aanbevolen interventie of aanpak kiezen, maar veel patiënten ook niet. |
|
Voor behandelaars |
De meeste patiënten zouden de aanbevolen interventie of aanpak moeten ontvangen. |
Er zijn meerdere geschikte interventies of aanpakken. De patiënt moet worden ondersteund bij de keuze voor de interventie of aanpak die het beste aansluit bij zijn of haar waarden en voorkeuren. |
|
Voor beleidsmakers |
De aanbevolen interventie of aanpak kan worden gezien als standaardbeleid. |
Beleidsbepaling vereist uitvoerige discussie met betrokkenheid van veel stakeholders. Er is een grotere kans op lokale beleidsverschillen. |
Organisatie van zorg
Bij de ontwikkeling van de richtlijnmodule is expliciet aandacht geweest voor de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, mankracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van deze specifieke uitgangsvraag zijn genoemd bij de overwegingen. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden behandeld in de richtlijnmodule Organisatie van zorg.
Commentaar- en autorisatiefase
De conceptrichtlijnmodule werd voorgelegd aan alle partijen die benaderd zijn voor de need-for-update fase. De commentaren werden verzameld en besproken met het cluster. Naar aanleiding van de commentaren werd de conceptrichtlijnmodule aangepast en definitief vastgesteld door het cluster. De definitieve richtlijnmodule werd ter autorisatie of goedkeuring voorgelegd aan de partijen die beschreven staan bij ‘Initiatief en autorisatie’ onder ‘Verantwoording’.
Literatuur
Agoritsas T, Merglen A, Heen AF, Kristiansen A, Neumann I, Brito JP, Brignardello-Petersen R, Alexander PE, Rind DM, Vandvik PO, Guyatt GH. UpToDate adherence to GRADE criteria for strong recommendations: an analytical survey. BMJ Open. 2017 Nov 16;7(11):e018593. doi: 10.1136/bmjopen-2017-018593. PubMed PMID: 29150475; PubMed Central PMCID: PMC5701989.
Alonso-Coello P, Schünemann HJ, Moberg J, Brignardello-Petersen R, Akl EA, Davoli M, Treweek S, Mustafa RA, Rada G, Rosenbaum S, Morelli A, Guyatt GH, Oxman AD; GRADE Working Group. GRADE Evidence to Decision (EtD) frameworks: a systematic and transparent approach to making well informed healthcare choices. 1: Introduction. BMJ. 2016 Jun 28;353:i2016. doi: 10.1136/bmj.i2016. PubMed PMID: 27353417.
Alonso-Coello P, Oxman AD, Moberg J, Brignardello-Petersen R, Akl EA, Davoli M, Treweek S, Mustafa RA, Vandvik PO, Meerpohl J, Guyatt GH, Schünemann HJ; GRADE Working Group. GRADE Evidence to Decision (EtD) frameworks: a systematic and transparent approach to making well informed healthcare choices. 2: Clinical practice guidelines. BMJ. 2016 Jun 30;353:i2089. doi: 10.1136/bmj.i2089. PubMed PMID: 27365494.
Brouwers MC, Kho ME, Browman GP, Burgers JS, Cluzeau F, Feder G, Fervers B, Graham ID, Grimshaw J, Hanna SE, Littlejohns P, Makarski J, Zitzelsberger L; AGREE Next Steps Consortium. AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ. 2010 Dec 14;182(18):E839-42. doi: 10.1503/cmaj.090449. Epub 2010 Jul 5. Review. PubMed PMID: 20603348; PubMed Central PMCID: PMC3001530.
Hultcrantz M, Rind D, Akl EA, Treweek S, Mustafa RA, Iorio A, Alper BS, Meerpohl JJ, Murad MH, Ansari MT, Katikireddi SV, Östlund P, Tranæus S, Christensen R, Gartlehner G, Brozek J, Izcovich A, Schünemann H, Guyatt G. The GRADE Working Group clarifies the construct of certainty of evidence. J Clin Epidemiol. 2017 Jul;87:4-13. doi: 10.1016/j.jclinepi.2017.05.006. Epub 2017 May 18. PubMed PMID: 28529184; PubMed Central PMCID: PMC6542664.
Medisch Specialistische Richtlijnen 2.0 (2012). Adviescommissie Richtlijnen van de Raad Kwalitieit. http://richtlijnendatabase.nl/over_deze_site/over_richtlijnontwikkeling.html
Neumann I, Santesso N, Akl EA, Rind DM, Vandvik PO, Alonso-Coello P, Agoritsas T, Mustafa RA, Alexander PE, Schünemann H, Guyatt GH. A guide for health professionals to interpret and use recommendations in guidelines developed with the GRADE approach. J Clin Epidemiol. 2016 Apr;72:45-55. doi: 10.1016/j.jclinepi.2015.11.017. Epub 2016 Jan 6. Review. PubMed PMID: 26772609.
Schünemann H, Brożek J, Guyatt G, et al. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group, 2013. Available from http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html.
Wagenaar O, Gilles A, Van Rompaey V, Blom H. Goal Attainment Scale in tinnitus (GAS-T): treatment goal priorities by chronic tinnitus patients in a real-world setting. Eur Arch Otorhinolaryngol. 2024 Feb;281(2):693-700. doi: 10.1007/s00405-023-08134-2. Epub 2023 Jul 25. PMID: 37488402.
Zoekverantwoording
Zoekacties zijn opvraagbaar. Neem hiervoor contact op met de Richtlijnendatabase.