Inschatting brandwonddiepte
Uitgangsvraag
Heeft bij patiënten met brandwonden een klinisch onderzoek of een laser Doppler imaging onderzoek de voorkeur voor de inschatting van de diepte van een brandwond?
Aanbeveling
De werkgroep adviseert om voor de inschatting van de brandwonddiepte gebruik te maken van klinisch onderzoek.
Volgens de werkgroep dient bij het klinisch onderzoek zowel de 5-punts anamnese als het 5-punts lichamelijk onderzoek uitgevoerd te worden.
De LDI kan in gespecialiseerde centra bijdragen aan een juiste inschatting van de genezingstendens.
Volgens de werkgroep dient de pinpriktest niet meer toegepast te worden om de sensibiliteit te beoordelen. Informatie over de sensibiliteit van de brandwond wordt verkregen tijdens het beoordelen van de capillaire refill en de soepelheid van de brandwond.
Onderdelen 5-punts anamnese en 5-punts lichamelijk onderzoek
De 5-punts anamnese bestaat uit:
- De aard van het ongevalsmechanisme en het agens (vuur, heet water, heet vet, chemisch, etc.)
- De temperatuur/concentratie van het agens
- De hoeveelheid van het agens
- De duur van inwerking van het agens
- De toegepaste eerste-hulpmaatregelen
Het 5-punts lichamelijk onderzoek bestaat uit:
- Kleur en aspect van de brandwond
- Het aspect van de blaren
- Capillaire refill
- Soepelheid van de brandwond
- Sensibiliteit van de brandwond
Overwegingen
Door de matige kwaliteit van het bewijs is de werkgroep terughoudend met het aanbevelen van een methode voor inschatting van de brandwonddiepte.
Klinische relevantie:
De geïncludeerde studies vergelijken de LDI met het klinisch assessment van een arts gespecialiseerd in brandwonden. Aangezien medisch professionals in de eerste en tweedelijns gezondheidszorg minder ervaring hebben in het inschatten van brandwonddiepte, is het aannemelijk dat het verschil in accuratesse tussen de LDI en het klinisch assessment in deze groep groter is.
Daarnaast vergelijken de geïncludeerde studies de accuratesse van LDI met een klinisch onderzoek in brandwonden van oppervlakkig of diep gedeeltelijke dikte. Hierbij wordt de LDI als accurater gezien maar wordt geconcludeerd dat deze techniek vooral als additionele diagnostiek moet worden gebruikt, naast het klinisch onderzoek.
De werkgroep is van mening dat voor evident oppervlakkige dikte of volledige dikte brandwonden een accurate inschatting van de diepte met een klinisch onderzoek mogelijk is. Bij brandwonden die een mengbeeld vertonen van oppervlakkig en diep gedeeltelijke dikte is deze differentiatie lastig en heeft de LDI een meerwaarde om tot de juiste inschatting van brandwonddiepte te komen. Deze inschatting met de LDI is door het dynamisch karakter van een brandwond echter pas betrouwbaar tussen de 48 uur en 5 dagen na het ontstaan van de brandwond.
Beschikbaarheid voorzieningen: Een LDI is niet standaard aanwezig in de eerste en tweedelijns gezondheidszorg en daarnaast dient het personeel dat de LDI scans maakt hierin opgeleid te worden.
Kosten: De aanschaf van een LDI lijkt vanwege de hoge kosten alleen voorbehouden aan gespecialiseerde brandwondenzorg. Hier worden voldoende patiënten met brandwonden gezien om potentieel kosteneffectief te zijn (Hop 2016).
Patiëntenperspectief: De pinpriktest heeft geen toegevoegde diagnostische waarde in het beoordelen van de sensibiliteit van een brandwond. Informatie over de sensibiliteit wordt namelijk al verkregen bij het klinisch onderzoek waarbij door palpatie de capillaire refill van de brandwond wordt beoordeeld. Door bij dit onderzoek ook op de sensibiliteit te letten hoeft de patiënt niet nogmaals een pijnlijke handeling te ondergaan bij het uitvoeren van de pinpriktest.
De werkgroep is van mening dat de LDI ondersteuning kan bieden bij de keuze van het behandeltraject naast het klinisch onderzoek, maar dat mede door de kosten van de apparatuur, opleiding van personeel en de beperkte periode waarin de scan betrouwbaar is (48 uur tot 5 dagen), dit voornamelijk een meerwaarde kan hebben in gespecialiseerde centra.
Onderbouwing
De inschatting van de diepte van de brandwond is belangrijk omdat het consequenties heeft voor de wondbehandeling en mogelijke verwijzing naar een brandwondencentrum. De diepte van de brandwond hangt af van de huidlagen die beschadigd zijn. In Nederland is vooral de classificatie in graden bekend, maar internationaal wordt dit nauwelijks meer gebruikt. Voor deze richtlijn houden we de internationale terminologie aan. Een overzicht van de classificatie van brandwonddiepte en de bijbehorende kenmerken zijn weergegeven in Tabel 1.
Tabel 1: Classificatie van brandwonddiepte met bijbehorende kenmerken (gebaseerd op EMSB 2015, Tempelman 2008).
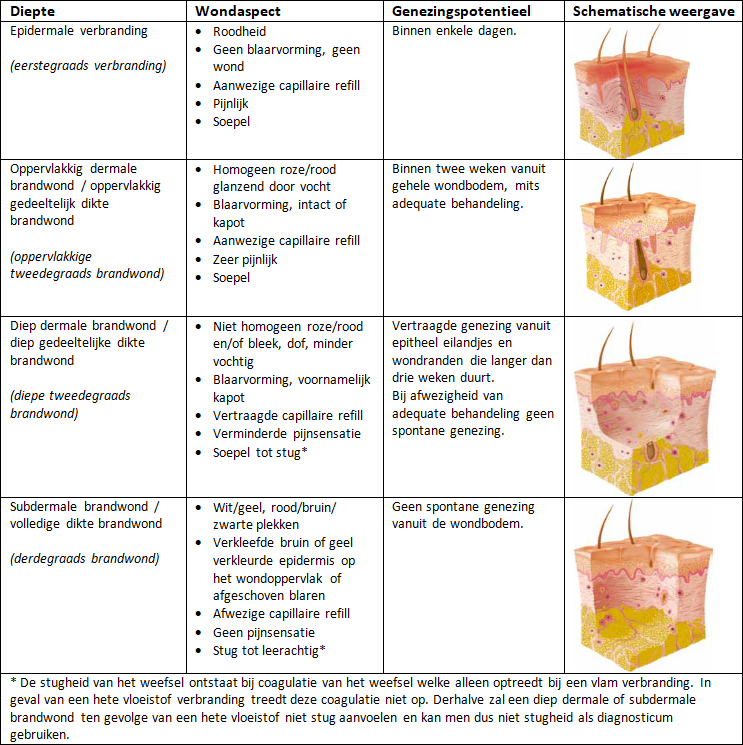
Bij een epidermale verbranding (eerstegraads) is er geen sprake van een wond. Het is een reactie op overmatige hitte, bijvoorbeeld door (langdurige) blootstelling aan zonlicht, en kenmerkt zich door roodheid/erytheem. Deze roodheid wordt niet meegerekend bij de inschatting van het percentage Totaal Verbrand Lichaams Oppervlak (TVLO). De methode van inschatting van het TVLO staat beschreven in hoofdstuk 6 van de richtlijn ‘Eerste opvang van brandwondpatiënten in de acute fase (1ste 24 uur) van verbranding en verwijzing naar een brandwondencentrum (Brandwondenzorg Nederland 2015). Het samenvattende stroomschema is als bijlage toegevoegd (Bijlage: Stroomschema TVLO inschatting).
Bij een dermale of gedeeltelijke dikte verbranding (tweedegraads) is de epidermis en de dermis beschadigd. Er wordt daarbij onderscheid gemaakt tussen oppervlakkig en diep dermale brandwonden. Dit onderscheid is van belang voor de te verwachten genezingstijd en littekenvorming. Oppervlakkige dermale brandwonden genezen meestal in 10 tot 14 dagen en het litteken beperkt zich veelal tot een kleurverschil. Bij diep dermale verbrandingen is de beschadiging tot diep in de dermis en zal spontane genezing gewoonlijk meer dan drie weken duren. Bij een groot oppervlak is dan vaak een huidtransplantatie nodig. Zowel bij conservatieve als operatieve behandeling van diep dermale wonden zal in meer of mindere mate littekenvorming ontstaan.
Bij een subdermale of volledige dikte verbranding (derdegraads) reikt de beschadiging tot in de subcutis waardoor een onvermogen tot regeneratie ontstaat. Vernietiging van de vrije zenuwuiteinden in de huid maakt deze brandwonden niet pijnlijk en ongevoelig bij aanraken. Een subdermale brandwond kan alleen genezen na bedekking van de wond met een huidtransplantaat en leidt altijd tot littekenvorming.
Het inschatten van de diepte van een brandwond in de acute fase van verbranding wordt bemoeilijkt doordat een brandwond een dynamische wond is. Dit wordt omschreven in het brandwondmodel dat in 1953 door Jackson is ontwikkeld (Jackson 1953). Dit model is schematisch weergeven in Figuur 1 en beschrijft drie zones in een brandwond: de zone van coagulatie/necrose, de zone van stasis en de zone van hyperemie.
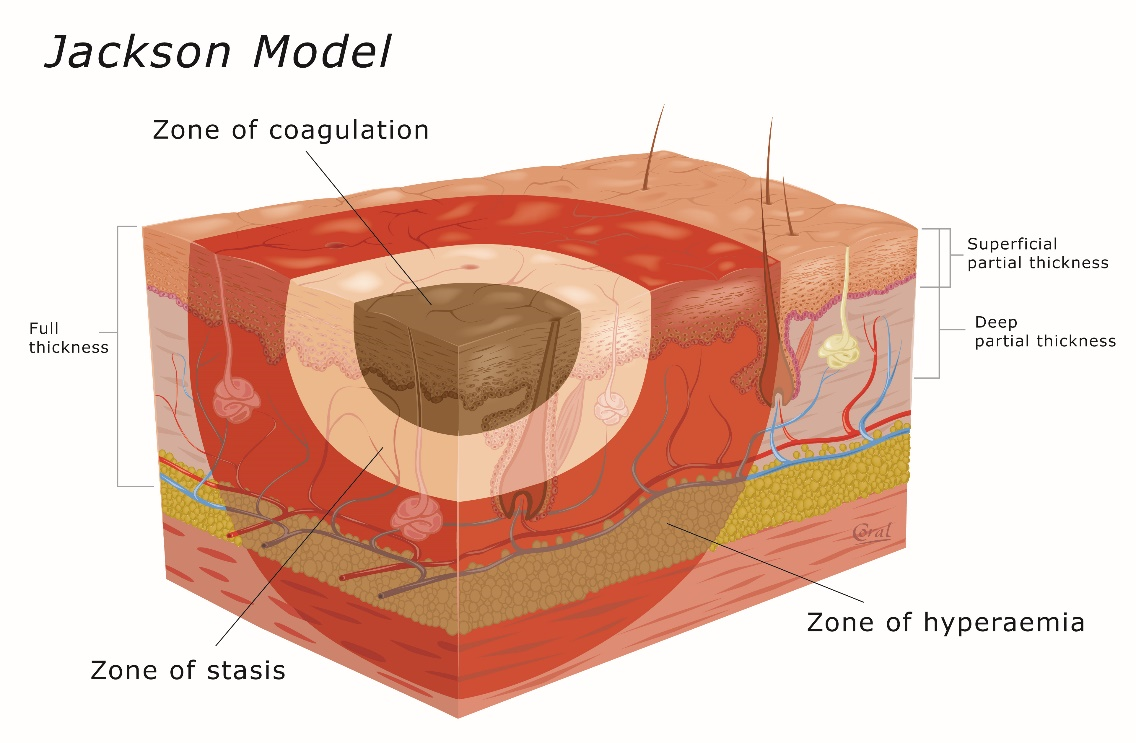
Figuur 1: Schematische weergave van het brandwondmodel van Jackson.
De zone van coagulatie/necrose kenmerkt zich door irreversibele weefselbeschadiging als gevolg van coagulatie van eiwitten doordat de huid in contact is gekomen met extreme warmte. Rondom deze zone bevindt zich de zone van stasis. Het weefsel in dit gebied is beschadigd, maar dit hoeft nog niet irreversibel te zijn. Als dit gebied echter niet juist behandeld wordt, kan onder invloed van ontstekingsmediatoren, en patiëntgebonden en letsel specifieke factoren de brandwond zich progressief verdiepen. Hierdoor kan een brandwond met ogenschijnlijk voldoende genezingspotentieel toch veranderen in een necrotische brandwond. Dit proces kan 3 tot 5 dagen na het ontstaan van de brandwond nog optreden en wordt secundaire verdieping genoemd. De buitenste zone wordt de zone van hyperemie genoemd en kenmerkt zich door dilatatie van de bloedvaten waardoor er oedeem in dit gebied ontstaat. Deze vasculaire reactie vindt plaats in vitaal weefsel en veroorzaakt geen irreversibele weefselbeschadiging in dit gebied. (EMSB 2015)
Deze dynamische eigenschap van een brandwond maakt het zelfs voor ervaren artsen lastig om in de acute fase een accurate inschatting van de diepte van de brandwond te geven. Vandaar dat de brandwond veelal in een later stadium, wanneer de brandwond zich stabiliseert, opnieuw beoordeeld wordt. Ook zijn er verschillende beeldvormende technieken beschikbaar die het genezingspotentieel van een brandwond weergeven en waarmee vervolgens een inschatting van de brandwonddiepte gemaakt kan worden. Hiervan is de laser Doppler imaging (LDI) de meest toegepaste techniek. Zowel het klinisch onderzoek als het onderzoek met de LDI wordt hieronder kort toegelicht.
Klinisch onderzoek
Het klinisch onderzoek of klinisch assessment wordt uitgevoerd door de behandelaar en bestaat naast het lichamelijk onderzoek uit een reguliere anamnese aangevuld met een brandwondspecifieke 5-punts anamnese. Voor het inschatten van de brandwonddiepte is de 5-punts anamnese van belang, deze geeft namelijk additionele informatie over de ongevalstoedracht en het mechanisme van het letsel. Van belang is om via het slachtoffer, ouders/partner, zorgverleners, familie of getuigen van het ongeval informatie te krijgen over:
- De aard van het ongevalsmechanisme en het agens (vuur, heet water, heet vet, chemisch, etc.).
- De temperatuur/concentratie van het agens. Was de beker thee bijvoorbeeld net ingeschonken of stond deze al enkele minuten op tafel.
- De hoeveelheid van het agens. Bijvoorbeeld een kop thee ten opzichte van een pot thee.
- De duur van inwerking van het agens. Zo is de contactduur bij een steekvlam zeer kort terwijl een vlamverbranding waarbij de kleding ook in brand staat de inwerkingstijd veel langer zal zijn.
- De toegepaste eerste-hulpmaatregelen.
De anamnese geeft achtergrond informatie over de toedracht van de brandwond, die in combinatie met het lichamelijk onderzoek tot een inschatting van de diepte van de brandwond leidt. Bij het lichamelijk onderzoek wordt gekeken naar de kleur en aspect van de wond, aspect van de blaren, capillaire refill, soepelheid van de wond en de sensibiliteit van de wond. In Tabel 1 staat in de kolom ‘wondaspect’ beschreven welke bevindingen er te verwachten zijn bij de verschillende brandwonddieptes. De aandachtspunten bij elk van de items van het 5-punts lichamelijk onderzoek staan hieronder beschreven.
- Kleur en aspect; de wond kan variëren van roze-rood glanzend tot bleekgeel en dof tot zelfs zwart. Een volledige dikte verbranding door heet water kan ook een niet wegdrukbare kreeftenrode kleur hebben.
- Blaren; blaren kunnen vlak op de wond liggen, gevuld zijn met vocht of al van de wond verwijderd zijn. Blaren worden verwijderd als die het zicht op de wond belemmeren waardoor geen inschatting van de brandwonddiepte gemaakt kan worden.
- Capillaire refill; deze kan aanwezig, vertraagd of afwezig zijn.
- Soepelheid; deze kan variëren tussen soepel, soepel tot iets stug en stug/leerachtig. Bij oedeem in het omliggende weefsel kan de wond ook gespannen zijn.
- Sensibiliteit; is vrijwel altijd aanwezig maar kan variëren van zeer pijnlijk bij oppervlakkig gedeeltelijke dikte brandwonden tot afwezig bij volledige dikte brandwonden. Doordat een brandwond veelal uit meerder dieptes bestaat zal bij een volledige dikte brandwond ook gedeeltes van diep gedeeltelijke dikte aanwezig zijn die meer pijn geven.
De mate van sensibiliteit wordt niet meer onderzocht door middel van de pinpriktest omdat dit onnodig invasief onderzoek is. Informatie over de sensibiliteit wordt verkregen bij het onderzoeken van de capillaire refill en de soepelheid van de brandwond waarbij het wondoppervlak met een steriele handschoen aan wordt gepalpeerd. (EMSB 2015, Tempelman 2008)
Laser Doppler imaging
De techniek van LDI is gebaseerd op het Doppler principe. Een laser wordt op de brandwond gericht en door de bewegende rode bloedcellen ontstaat een verandering in de frequentie van het laserlicht. Deze verandering wordt gemeten en is een maat voor de perfusie van het weefsel die weergegeven wordt in een kleurenschema. Het onderstaande kleurenschema loopt van diep donkerblauw tot rood en is vertaald naar een genezingspotentieel van de brandwond (Figuur 2). Hierbij wordt een brandwond met een lage of afwezige perfusie met donkerblauw aangegeven, wat correspondeert met een genezingspotentieel van langer dan 21 dagen. Een brandwond met een hoge weefselperfusie wordt met een rode kleur aangegeven en heeft een genezingspotentieel van minder dan 14 dagen. Daartussen bevindt zich een overgangsgebied dat met een gele kleur wordt weergegeven en een genezingspotentieel van tussen de 14 en 21 dagen heeft.

Figuur 2: Voorbeeld kleurenschema LDI met genezingspotentieel (healing potential) in dagen. (Moor instruments)
De ontwikkeling in deze techniek heeft er voor gezorgd dat er geen direct contact met de brandwond nodig is en er grote brandwonden in 1 keer gescand kunnen worden. Ook zijn er meerdere fabrikanten die verschillende LDI apparatuur aanbieden. Het dynamische karakter van een brandwond maakt dat de LDI pas na 48 uur en tot 5 dagen na het ontstaan van de brandwond een betrouwbare scan oplevert. Een voorbeeld van een scan is weergegeven in Figuur 3.
De consequenties van de brandwonddiepte voor de behandeling staan beschreven in de module ‘Wondbehandeling bij brandwonden’. Daarnaast kan de diepte van de brandwond ook van belang zijn voor een mogelijke verwijzing van de patiënt naar een brandwondencentrum. De criteria waarbij er overleg met een brandwondencentrum geïndiceerd is, staan beschreven in de richtlijn over de eerste opvang bij brandwonden (Brandwondenzorg Nederland 2015). Een van de criteria tot overleg is bij evident volledige dikte verbrandingen van meer dan 5% TVLO. Ook als de brandwond in de eerste twee weken na het ongeval onvoldoende tekenen van genezing laat zien, is verwijzing naar een brandwondencentrum geïndiceerd (Alsbjörn 2007, Brandwondenzorg Nederland 2015).
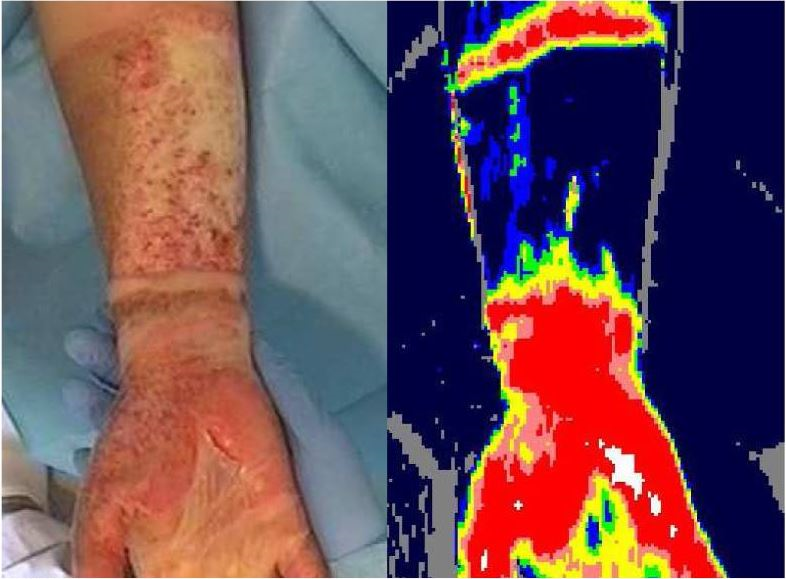
Figuur 3: Foto met bijbehorende LDI-scan van een brandwond van gemengde diepte. (Hop 2013)
Met deze uitgangsvraag wordt nagegaan welke methode voor inschatting van brandwonddiepte de voorkeur heeft, klinisch onderzoek of laser Doppler imaging, gelet op de accuratesse en toepasbaarheid.
|
Algehele kwaliteit van het bewijs |
Er is matig vertrouwen dat de inschatting van brandwonddiepte met de LDI accurater is dan met het klinisch assessment, met name vanwege beperkingen in studieopzet, imprecisie en indirectheid van het bewijs.
Referenties: [Chatterjee 2006, Erba 2012, Khatib 2014, NZGG 2007, Sainsbury 2008] |
|
Matig |
Kwaliteit van het bewijs
In de NZGG richtlijn wordt het bewijs voor het inschatten van brandwonddiepte als zwak/internationale expert opinion gegradeerd. Er zijn drie reviews gevonden die na de ontwikkeling van de NZGG richtlijn zijn verschenen en daarnaast is er 1 prospectief cohortstudie geïdentificeerd (zie evidence tabellen) die niet in de reviews voorkomt. De drie reviews hebben een gedeeltelijke overlap in geïncludeerde artikelen waarbij de meest recente (Khatib 2014) dezelfde artikelen includeert als de eerdere twee reviews (Chatterjee 2006; Sainsbury 2008). Vanwege deze overlap wordt alleen de meest complete review, wel met maximale dataextractie uit de andere twee reviews, geïncludeerd om de uitgangsvraag te beantwoorden. De kwaliteit van het bewijs in deze studies wordt mede beperkt door beperkingen in studieopzet (onvoldoende beschrijving systematiek van de reviews, geen ‘risk of bias’ assessment beschreven in reviews), imprecisie (kleine prospectieve studies) en indirectheid (generaliseerbaarheid is laag vanwege de inclusie van alleen brandwonden van gedeeltelijke dikte).
Gunstige effecten
De expert opinion in de NZGG is dat de brandwonddiepte 2 a 3 dagen na de initiële beoordeling opnieuw beoordeeld moet worden. Ook wordt de pinpriktest afgeraden en kan gebruik gemaakt worden van de mate en snelheid van de capillaire refill als klinische methode om de brandwonddiepte in te schatten (NZGG 2007).
In de systematische review zijn 26 studies geïncludeerd waarbij een laser doppler techniek wordt gebruikt bij het inschatten van de brandwonddiepte (Khatib 2014). In 7 van die studies wordt ook de LDI vergeleken met het klinisch assessment. In 6 van die studies betrof het een prospectief (geblindeerd) cohortonderzoek en 1 studie had een case-control design. In totaal zijn er 415 patiënten geïncludeerd.
In 1 studie werd een hogere correlatie gevonden tussen LDI en histologisch onderzoek (100%) dan tussen klinisch assessment en histologisch onderzoek (41%) in 13 patiënten met gedeeltelijke dikte brandwonden. De correlatie tussen LDI en het klinisch assessment was 70%. Er werden in deze studie geen statistisch analyses of cutoff waarden beschreven (Niazi 1993).
In 4 studies werd, in vergelijking met klinisch onderzoek, een hogere accuratesse gevonden voor LDI in het voorspellen van wondgenezing op 12 dagen (Holland 2002) of 21 dagen (Hoeksema 2009, Pape 2001) of een hoger percentage overeenkomst met histologisch onderzoek (Jeng 2003, Pape 2001). In een andere studie werd een hoge overeenkomst tussen de LDI en een histologisch onderzoek gevonden (Stewart 2012). In 1 studie werd op dag 0, 3, 5 en 8 na het ontstaan van het letsel de accuratesse om wondgenezing op 21 dagen te voorspellen met de LDI en klinisch assessment vergeleken. Op dag 3 en dag 5 had de LDI een accuratesse van 95% en97% ten opzicht van 52,5% en 71.4% bij het klinische assessment (p<.001 en p=.005) (Hoeksema 2009).
Twee studies met in totaal 97 patiënten rapporteerden de sensitiviteit en specificiteit van de LDI en het klinisch assessment. De LDI had een sensitiviteit van 100% en 90%, en een specificiteit van 92.3% en 96% ten opzicht van een sensitiviteit van 71.4% en 66%, en een specificiteit van 42.3% en 71% bij klinisch assessment (Hoeksema 2009; Holland 2002).
In de enige case-control studie werd de beslissing om te opereren in de LDI groep gemaakt op dag 8.9 en in de klinisch assessment groep op dag 11.6 (p<.05)(Kim 2010).
De prospectieve cohortstudie die niet in de NZGG of de reviews is opgenomen vergelijkt in 15 patiënten met gedeeltelijke dikte brandwonden de accuratesse van LDI met klinisch assessment op dag 2 na het ongeval (Erba 2012). Op dag 10 wordt de brandwond opnieuw beoordeeld waarbij van de diep gedeeltelijke dikte brandwonden een biopt wordt afgenomen om met een histologisch assessment de brandwonddiepte vast te stellen. Uit de data kan de sensitiviteit en specificiteit berekend worden. De LDI had een sensitiviteit van 100% en een specificiteit van 80%; het klinisch assessment had een sensitiviteit van 70% en een specificiteit van 80%.
Schadelijke effecten
De LDI heeft geen direct contact met de brandwond en ook over het gebruik van de laser zijn geen schadelijke effecten voor de patiënt bekend. Wel kan een foutieve inschatting van de brandwonddiepte gevolgen hebben voor de verdere behandeling. Dit geldt zowel voor de LDI als voor het klinische assessment. Uit de resultaten in bovenstaande studies blijkt dat de LDI een accuratere methode is om brandwonddiepte in te schatten.
Desondanks bleek in 1 studie uit de review dat in 8 van de 18 brandwonden die ondanks een oppervlakkig gedeeltelijke dikte diagnose op basis van de LDI, toch terecht geopereerd werden op basis van een histologisch assessment (Jeng 2003).
Een tweede studie uit die review rapporteerde dat in 4 patiënten de uitslag van de LDI scans werd genegeerd op basis van het oordeel van de behandelend arts en dat er toch geopereerd werd. Bij deze operaties werd door middel van histologisch onderzoek vastgesteld dat dit in 2 patiënten terecht was, terwijl de andere 2 patiënten oppervlakkig gedeeltelijke dikte brandwonden hadden (Pape 2001).
Voor het beantwoorden van de uitgangsvraag is de literatuur geselecteerd waarbij laser Doppler imaging (I) wordt vergeleken met klinisch onderzoek (C) in patiënten met brandwonden (P) wat betreft een accurate inschatting van de brandwonddiepte (O).
De werkgroep heeft op basis van het AGREE instrument de richtlijn uit 2006 van de New Zealand Guidelines Group (NZGG) als ‘sterk aan te bevelen’ gescoord en neemt het bewijs uit deze richtlijn over. De gradering van het bewijs in de NZGG richtlijn bestaat uit drie niveaus (goed, redelijk en zwak/internationale expert opinion). Wat betreft de aanbeveling voor het inschatten van brandwonddiepte baseert de NZGG zich op 5 studies (NZGG 2007).
Als aanvulling hierop worden studies vanaf 2000 tot maart 2015 besproken die een toegevoegde waarde hebben aan het bewijs van de NZGG. Gezien de aard van de uitgangsvraag is gezocht op systematische reviews, gerandomiseerde studies, cross-over studies, retrospectieve en prospectieve cohort studies.
- Alsbjörn B, Gilbert P, Hartmann B, Kazmierski M, Monstrey S, Palao R, et al. Guidelines for the management of partial-thickness burns in a general hospital or community setting Recommendations of a European working party. Burns 2007;33(2):155-60.
- Brandwondenzorg Nederland. Richtlijn eerste opvang van brandwondpatiënten in de acute fase (1ste 24 uur) van verbranding en verwijzing naar een brandwondencentrum. Beverwijk; 2015.
- Chatterjee JS. A critical evaluation of the clinimetrics of laser Doppler as a method of burn assessment in clinical practice. Journal of Burn Care and Research 2006;27(2):123-30.
- Education Committee of the Australian and New Zealand Burn Association. Emergency Management of Severe Burns (EMSB) cursusboek. Nederlandse versie, Nederlandse Brandwonden Stichting, 2015.
- Erba P, Espinoza D, Koch N, Christen T, Serov A, Raffoul W. FluxEXPLORER: a new high-speed laser Doppler imaging system for the assessment of burn injuries. Skin Research and Technology 2012;18(4):456-61.
- Hoeksema H, van de Sijpe K, Tondu T, Hamdi M, van Landuyt K, Blandeel P, et al. Accuracy of early burn depth assessment by laser Doppler imaging on different days post burn. Burns 2009;35(1):3645.
- Holland AJA, Martin HCO, Cass DT. Laser Doppler imaging prediction of burn wound outcome in children. Burns 2002;28(1):117.
- Hop MJ, Hiddingh J, Stekelenburg C, Kuipers HC, Middelkoop E, Nieuwenhuis MK, et al. Cost-effectiveness of laser Doppler imaging in burn care in the Netherlands. BMC surgery 2013;13:2.
- Hop MJ, Stekelenburg CM, Hiddingh J, Kuipers HC, Middelkoop E, Nieuwenhuis MK, et al. Cost-effectiveness of laser Doppler imaging in burn care in the Netherlands: a randomized controlled trial. Plastic and reconstructive surgery 2016;137(1):166e-76e.
- Jackson DM. [The diagnosis of the depth of burning]. British Journal of Surgery 1953;40(164):588-96.
- Jeng JC, Bridgeman A, Shivnan L, Thornton PM, Alam H, Clarke TJ, et al. Laser Doppler imaging determines need for excision and grafting in advance of clinical judgment: a prospective blinded trial. Burns 2003;29(7):66570.
- Khatib M, Jabir S, Oconner EF, Philp B. A systematic review of the evolution of laser Doppler techniques in burn depth assessment. Plastic Surgery International 2014;2014:621792.
- Kim LHC, Ward D, Lam L, Holland AJA. The impact of laser Doppler imaging on time to grafting decisions in pediatric burns. Journal of Burn Care and Research 2010;31(2):32832.
- New Zealand Guidelines Group (NZGG). Management of burns and scalds in primary care. Wellington (NZ): Accident Compensation Corporation (ACC);2007:1-116.
- Niazi ZBM, Essex TJH, Papini R, Scott D, McLean NR, Black MJM. New laser Doppler scanner, a valuable adjunct in burn depth assessment. Burns 1993;19(6):4859.
- Pape SA, Skouras CA, Byrne PO. An audit of the use of laser Doppler imaging (LDI) in the assessment of burns of intermediate depth. Burns 2001;27(3):2339.
- Sainsbury DCG. Critical evaluation of the clinimetrics of laser Doppler imaging in burn assessment. Journal of Wound Care 2008;17(5):193-200.
- Stewart TL, Ball B, Schembri PJ, Hori K, Ding J, Shankowsky HA, et al. The use of laser Doppler imaging as a predictor of burn depth and hypertrophic scar postburn injury. Journal of Burn Care and Research 2012;33(6):76471.
- Tempelman FRH, Vloemans AFPM, Kreis RW. Diagnostiek van de diepte van brandwonden. Modern Medicin 2008;32(10):346-50.
|
Reference and study design |
Participants and setting |
Intervention/control |
Outcomes |
Results/effect |
Conclusion |
Additional comments |
|
|
Khatib M. et al.
A systematic review of the evolution of laser Doppler techniques in burn depth assessment. Plastic Surgery International 2014;2014:621792
Systematic review
Objective: To trace the evolution of laser Doppler and its application to burn depth assessment. Furthermore, the evidence for laser Doppler assessment will also be reviewed. Alternative techniques to determine burn depth will also be reviewed and compared to laser Doppler techniques. Finally, we intend to highlight current controversies and areas where further clarification and research are necessary. |
26 studies (n=1601) with laser Doppler techniques in burn patients. 7 studies (n=415) compared lDi with clinical assessment.
Search terms: laser Doppler imaging, laser Doppler flow and Burn depth.
- Niazi 1993: n=13; prospective cohort - Pape 2001: n=48 (76 wounds); prospective cohort - Holland 2002: n=57; prospective cohort - Jeng 2003: n=23 (41 wounds); prospective blinded trial -Hoeksema 2009: n=40; prospective blinded trial -Kim 2010: n=196; case-control trial -Stewart 2012: n=38 (105 wounds); prospective blinded control trial
|
I. LDi
C1. Clinical assessment (CA)
C2. Histological assessment (HA) |
1. Correlation
2. Accuracy/Positive Predictive Value (PPV)
3. Accuracy in predicting wound healing at 12 days.
4. Sensitivity and specificity
5. Accuracy in predicting wound healing at 21 days.
6. Timing of decision to operate. |
1. Correlations between: LDi and HA was 100%; LDi and CA was 70%; CA and HA was 40%. (Niazi 1993)
2. LD assessment 97% and CA 70%. (Pape 2001)
LDi assessment >90% in determining need for grafting (Stewart 2012).
Agreement between CA and HA was 71.4% (15/21 wounds); LDi and HA was 100% (7/7 wounds); LDi and CA was 56% (23/41). (Jeng 2003)
3. LDi 90% and CA 66% in deep dermal burns; LDi 96% and CA 71% in superficial partial thickness burns. (Holland 2002)
4. LDi 100% sensitivity and 92.3% specificity; CA 71.4% sensitivity and 42.3% specificity on post-burn day 3. (Hoeksema 2009).
LDi 90% sensitivity and 96% specificity; CA 66% sensitivity and 71% specificity (Holland 2002)
5. LDi 54%, 79.5%, 95%, 97%, 100% and CA 40.6%, 61.5%, 52.5%, 71.4%, 100% on day 0, 3, 5, and 8 post-burn respectively. (p<.001 on day 3; p=.005 on day 5) (Hoeksema 2009)
6. LDi and CA, decision on day 8.9; CA only, decision on day 11.6 (P<.05) (Kim 2010) |
“Despite the presence of alternative burn depth assessment techniques, LDI remains the most favoured.”
“The studies discussed have shown a significant improvement in prediction of burn healing and reduction of time for decision to operate when comparing LD assessment to clinical assessment only.”
“LD assessment should contribute to the entire clinical picture and should be used as an aid rather than a replacement of clinical assessment.” |
Only English language publications.
In the original study of Niazi 1993, the correlation between CA and HA is 41% instead of the 40% in the review.
In the original study of Pape 2001, clinicians ignored the results of the LDI in 4 wounds and operated the wounds based on clinical assessment. Histological assessment after operation supported their decision in 2 wounds. Information from the review of Khatib 2014 differed with these results, that is, the review states that all 4 wounds were supported by HA.
In Jeng 2003, 8/18 hyperperfused LDi’s (indicating wounds that would heal within 21 days) appeared to be deep dermal or full thickness burns. |
|
|
Chatterjee J.S.
A critical evaluation of the clinimetrics of laser Doppler as a method of burn assessment in clinical practice. Journal of Burn Care and Research 2006;27:123-30
An online literature review
Objective: To determine whether laser Doppler meets the criteria of a good outcome measure (reliable, valid and acceptable to be used in clinical practice) or whether it falls short and should remain as a research tool |
15 studies (n=unknown) with laser Doppler techniques in burn patients and rat model. 4 studies (n=unknown from review, retrieved from Khatib 2014) compared lDi with clinical assessment.
Search terms: laser Doppler assessment; laser Doppler flowmetry; laser Doppler imaging; burn wound depth; and burn depth estimation.
- Niazi 1993: n=13; prospective cohort - Pape 2001: n=48 (76 wounds); prospective cohort - Holland 2002: n=57; prospective cohort - Jeng 2003: n=23 (41 wounds); prospective blinded trial
|
I. LDi
C. Clinical assessment (CA)
|
1. Correlation
2. Accuracy/Positive Predictive Value (PPV)
3. Accuracy in predicting wound healing at 12 days.
4. Sensitivity and specificity
|
1. Correlations between: LDi and histological assessment (HA) was 100%; LDi and CA was 70%; CA and HA was 41%. (Niazi 1993)
2. LD assessment 97% and CA 70%. (Pape 2001)
Agreement between CA and HA was 71.4% (15/21 wounds); LDi and HA was 100% (7/7 wounds); LDi and CA was 56% (23/41). (Jeng 2003)
3. LDi 90% and CA 66% in deep dermal burns; LDi 96% and CA 71% in superficial partial thickness burns. (Holland 2002)
4. LDi 90% sensitivity and 96% specificity; CA 66% sensitivity and 71% specificity (Holland 2002) |
“Comparing LD values to clinical depth estimation reduces the validity of the results significantly because clinical assessment is highly inaccurate. “
“These studies suggest that LD imaging may be a valuable tool alongside clinical judgment. However, until all of these factors are addressed and further studies carried out, with greater scientific rigidity, showing the tool to be valid and consistently reliable for the assessment of burns, LD should remain as a research tool.” |
Same studies were included in systematic review of Khatib et al (2014).
In Pape 2001, Low flux lDi was compared to HA and high flux lDi was compared to healing at 21 days.
In Holland 2002, scale used for outcome was not validated and not in the referenced paper. Scale used was 12 day cut-of between superficial partial-thickness and deep dermal burns.
In Jeng 2003, 8/18 hyperperfused LDi’s appeared to be deep dermal or full thickness burns. |
|
|
Erba P. et al.
FluxEXPLORER: a new high-speed laser Doppler imaging system for the assessment of burn injuries. Skin Research and Technology 2012;18:456-61.
Prospective cohort
Objective: To evaluate the effectiveness and reliability of a newly developed full-field LDI technology |
15 consecutive adult patients with intermediate burn depth s to the limbs. (Age 15-80)
Department of plastic, reconstructive, aesthetic and burn surgery, Lausanne, Switzerland.
|
I. high-speed high-definition LDi (FluxEXPLORER)
C. Clinical assessment (CA) (2 days post-burn)
|
1. accuracy of burn depth assessment 2 days post-burn (compared to day 10, DPT burns histologically confirmed) |
1. CA 80% (4/5 SPT burns; 7/10 DPT burns); LDi 93% (4/5 SPT burns; 10/10 DPT burns)
SPT = Superficial Partial Thickness DPT = Deep Partial Thickness |
“To minimize the risk of false positive results, we believe that a single burn depth assessment by LDI at day 2 is not sufficient and a second evaluation should be performed at a later time point.” |
False positive LDi was in dark skinned patient suffering hypovolaemic shock at the time of assessment.
Calculated sensitivity and specificity with numbers in article: Sensitivity/specificity: CA 70%/80%; LDi 100%/80% |
|
|
Sainsbury D.C.G.
Critical evaluation of the clinimetrics of laser Doppler imaging in burn assessment. Journal of Wound Care 2008;17(5):193-200
Review
Objective: To critically evaluate the clinimetrics of LDI in burn assessment |
6 studies (n=168) with laser Doppler techniques in burn patient. 3 studies (n=84) compared lDi with clinical assessment.
- Jeng 2003: n=23 (41 wounds); prospective blinded trial - Pape 2001: n=48 (76 wounds); prospective cohort - Niazi 1993: n=13; prospective cohort
|
I. LDi C. Clinical assessment (CA)
|
Validity
|
Agreement between CA and HA was 71.4% (15/21 wounds); LDi and HA was 100% (7/7 wounds); LDi and CA was 56% (23/41). (Jeng 2003) LD assessment identified 43 superficial burns of which 41 healed within 21 days (95%). CA agreed with LDi in 30 of the 43 burns (70%). LDi assessment agreed with HA in 100% (25 burns), CA with HA in. 84% (Pape 2001)
Correlations between: LDi and histological assessment (HA) was 100%; LDi and CA was 70%; CA and HA was 41%. (Niazi 1993) |
“there is a growing body of evidence that it allows earlier objective determination of the need to operate, especially in burns of indeterminate depth.” |
Holland et al. (2002) was also discussed but no data provided. |
|
|
lDi = laser Doppler imaging CA = Clinical Assessment HA = Histological Assessment |
SPT = Superficial Partial Thickness burn DPT = Deep Partial Thickness burn |
||||||
Beoordelingsdatum en geldigheid
Publicatiedatum : 18-08-2017
Beoordeeld op geldigheid : 24-03-2017
Uiterlijk in 2020 wordt door Brandwondenzorg Nederland, na raadpleging van of op advies van aan de richtlijn participerende verenigingen, bepaald of deze richtlijn nog actueel is. Zo nodig wordt een nieuwe werkgroep geïnstalleerd om (delen van) de richtlijn te herzien. De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn om een herzieningstraject te starten.
Algemene gegevens
Deze richtlijn is tot stand gekomen met financiële steun van de Stichting Kwaliteitsgelden Medisch Specialisten en de Nederlandse Brandwonden Stichting.
Doel en doelgroep
Doelstelling
Deze richtlijn beschrijft de optimale zorg voor patiënten met brandwonden en ondersteunt de klinische besluitvorming met als doel verbetering van kwaliteit van zorg. Deze richtlijn geeft aanbevelingen voor de zorg voor patiënten met brandwonden, van de behandeling tot en met de nazorg. Het doel is om deze zorg binnen Nederland te standaardiseren om hiermee de kwaliteit van de zorg te bevorderen. Deze richtlijn beoogt dat:
- er meer helderheid in aanpak en beleid komt,
- de ziektelast ten gevolge van brandwonden wordt teruggedrongen, en
- de sociaal-maatschappelijke participatie van mensen na acute brandwonden toeneemt, wat zowel werk en school als (gezins-)leven en sociaal netwerk betreft.
Uiteindelijk kan dit ook leiden tot een besparing van maatschappelijke kosten. Verder wordt met het opstellen van een richtlijn beoogd de kennis van behandelaars en patiënten over de zorg voor patiënten met brandwonden te vergroten. Op basis van deze multidisciplinaire richtlijn kunnen de disciplines die te maken hebben met deze zorg specifieke richtlijnen en protocollen ontwikkelen of aanpassen.
Doelgroep en doelpopulatie
De richtlijn gaat over de zorg voor patiënten met brandwonden en bevordert de eenduidigheid, transparantie en toetsbaarheid van het handelen van alle bij het zorgproces betrokken medische professionals buiten de drie Nederlandse brandwondencentra, zoals huisartsen, spoedeisende hulp (SEH) artsen en verpleegkundigen, kinderartsen, traumachirurgen, plastisch chirurgen en bedrijfsartsen.
In de brandwondencentra wordt specialistische brandwondenzorg gegeven aan patiënten met overwegend complexe brandwonden. Deze richtlijn zal zich richten op de brandwondenzorg buiten de brandwondencentra, zowel in een ziekenhuis als in de huisartsenpraktijk, omdat daar de meeste onduidelijkheid over de juiste zorg is terwijl daar de meeste patiënten met brandwonden gezien worden.
De doelpopulatie betreft patiënten van alle leeftijdsgroepen met brandwonden veroorzaakt door een thermische, elektrische of chemische agens.
Samenstelling werkgroep
Voor het ontwikkelen van deze richtlijn is in 2014 een multidisciplinaire werkgroep samengesteld. Deze werkgroep bestaat uit vertegenwoordigers van de meest relevante beroepsorganisaties van medische en paramedische disciplines die bij de zorg van patiënten met brandwonden betrokken zijn, evenals vertegenwoordigers vanuit de patiëntenvereniging (VMB). Daarnaast bestaat de werkgroep uit methodologen van de Nederlandse Brandwonden Stichting, de Vereniging Samenwerkende Brandwondencentra Nederland (VSBN) en het CBO, die voornamelijk een schrijvende en faciliterende rol hebben. In totaal waren 14 beroepsverenigingen en instanties in de werkgroep vertegenwoordigd. Een overzicht van de samenstelling van de werkgroep staat hieronder. De werkgroep was verantwoordelijk voor het opstellen van de conceptrichtlijn en het vaststellen van de definitieve richtlijntekst.
Bij het samenstellen van de werkgroep is rekening gehouden met de geografische spreiding van de werkgroepleden en een evenredige vertegenwoordiging van de verschillende verenigingen en academische achtergrond. De werkgroepleden hebben onafhankelijk gehandeld en waren gemandateerd door hun vereniging voor deelname aan de werkgroep. Alle werkgroepleden hebben de belangenverklaring ingevuld. Hun verklaringen hieromtrent liggen ter inzage bij de Nederlandse Brandwonden Stichting.
Op 8 september 2015 is het faillissement van het CBO uitgesproken. De expertise van het CBO was een waardevolle aanvulling in de opstartfase van de richtlijn. Op het moment van het faillissement bevond de werkgroep zich in de schrijffase waardoor dit geen gevolgen heeft gehad voor de voortgang van de ontwikkeling van deze richtlijn.
Werkgroep
Drs. J.A.C. van Heest Nederlands Huisartsen Genootschap (NHG)
Dr. K.F. Lamberts Nederlands Instituut van Psychologen (NIP)
Drs. F. Roodheuvel Nederlandse Vereniging Spoedeisende Hulp Artsen (NVSHA)
Drs. P. Knape Nederlandse Vereniging voor Anesthesiologie (NVA)
Drs. D.T. Roodbergen Nederlandse Vereniging voor Brandwondenzorg (NVBZ)
Drs. F.R. Tempelman Nederlandse Vereniging voor Brandwondenzorg (NVBZ)
Dr. J. Dokter Nederlandse Vereniging voor Brandwondenzorg (NVBZ)
Mevr. A.J. Meijer Nederlandse Vereniging voor Brandwondenzorg (NVBZ)
Prof. Dr. R.S. Breederveld Nederlandse Vereniging voor Heelkunde (NVvH)
Nederlandse Vereniging voor Traumachirurgie (NVT)
Dr. M.G.A. Baartmans Nederlandse Vereniging voor Kindergeneeskunde (NVK)
Drs. C.C.C. Hulsker Nederlandse Vereniging voor Kinderchirurgie (NVKC)
Drs. S. Jongen Nederlandse Vereniging voor Plastische Chirurgie (NVPC)
Dr. B.M. Kazemier Vereniging van Mensen met Brandwonden (VMB)
Drs. Y. Roeleveld Vereniging van Mensen met Brandwonden (VMB)
Dr. N.E.E. van Loey Vereniging Samenwerkende Brandwondencentra Nederland (VSBN)
Dr. A.E.E. de Jong WCS Kenniscentrum Wondzorg (WCS)
Verpleegkundigen en Verzorgenden Nederland (V&VN)
Dhr. R. van Komen WCS Kenniscentrum Wondzorg (WCS)
Organisatorische en methodologische ondersteuning
Dr. G.I.J.M. Beerthuizen (Vz.) Nederlandse Vereniging voor Heelkunde (NVvH)
Dr. M.K. Nieuwenhuis Vereniging Samenwerkende Brandwondencentra Nederland (VSBN)
Dr. M.E. van Baar Vereniging Samenwerkende Brandwondencentra Nederland (VSBN)
Dr. C.J. Hoogewerf Nederlandse Brandwonden Stichting
Dr. C.H.M. van Schie Nederlandse Brandwonden Stichting
Op 8 september 2015 is het faillissement van het CBO uitgesproken en is de ondersteunig vanuit het CBO gestaakt. Mevr. R. Deurenberg is als zelfstandige informatie specialist betrokken gebleven bij de ontwikkeling van deze richtlijn.
Drs. E. Safarjan CBO-adviseur
Dr. C. Lanting CBO-adviseur
Mevr. R. Deurenberg CBO-adviseur
Belangenverklaringen
Niemand van de werkgroepleden heeft enige vorm van belangenverstrengeling gemeld die tot een belangenconflict zou kunnen leiden, zowel voor aanvang als bij de afronding van de conceptrichtlijn. Hun verklaringen hieromtrent liggen ter inzage bij de Nederlandse Brandwonden Stichting.
Inbreng patiëntenperspectief
Bij het opstellen van deze richtlijn is rekening gehouden met het patiëntperspectief. De Vereniging van Mensen met Brandwonden (VMB) heeft een uitnodiging ontvangen voor de digitale knelpuntanalyse om de knelpunten vanuit het patiëntperspectief in kaart te brengen. Daarnaast participeren mensen met brandwonden namens de VMB in de werkgroep.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is geprobeerd rekening te houden met de implementatie van de richtlijn en de daadwerkelijke uitvoerbaarheid van de aanbevelingen. Daarbij is expliciet gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren.
De richtlijn wordt verspreid onder alle relevante beroepsgroepen, patiëntenorganisaties en ziekenhuizen. Zo mogelijk wordt de richtlijn geïntegreerd in relevante opleidingen en er wordt aandacht voor de richtlijn gevraagd via publicaties in tijdschriften en op websites van de verschillende verenigingen. Ook is de richtlijn te downloaden vanaf de website van de Nederlandse Brandwonden Stichting: www.brandwondenstichting.nl.
Werkwijze
De werkgroep heeft gedurende een periode van ongeveer twee jaar gewerkt aan de beantwoording van de uitgangsvragen en opstellen van de tekst voor de conceptrichtlijn. De methodologen hebben de wetenschappelijke onderbouwingen geschreven en een voorstel voor overwegingen en aanbevelingen geformuleerd. Deze teksten werden door de inhoudsexperts beoordeeld en aangevuld met praktijkinformatie. De experts waren nauw betrokken bij het schrijven van consensus-teksten voor het beantwoorden van uitgangsvragen waar gebrek aan wetenschappelijk bewijs was gebleken. Tijdens plenaire vergaderingen werden de teksten besproken en geaccordeerd na verwerking van het commentaar. De door de werkgroep geaccordeerde conceptrichtlijn is vervolgens voor commentaar aangeboden aan de betrokken beroepsverenigingen. Na de verwerking van dit commentaar is een definitief concept van de richtlijn op 24 maart 2017 door de werkgroep vastgesteld en ter autorisatie naar de relevante beroepsorganisaties gestuurd.
In 2017 werd de richtlijn goedgekeurd door de besturen van de beroepsverenigingen.
Wetenschappelijke onderbouwing
De richtlijn is voor zover mogelijk gebaseerd op bewijs uit gepubliceerd wetenschappelijk onderzoek. Artikelen werden gezocht door het verrichten van systematische zoekacties in relevante databases zoals de Cochrane Library, Medline, Embase, PsycINFO en Cinahl. Bij elke uitgangsvraag hoort een aparte zoekstrategie, deze zijn kort beschreven per uitgangsvraag en opvraagbaar bij de Nederlandse Brandwonden Stichting. De zoekstrategie was beperkt tot de Nederlandse, Engelse, Franse en Duitse taal en besloeg de periode van 2000 tot maart 2015. Naast de literatuur uit de search zijn er bij een aantal vragen ook enkele artikelen meegenomen uit de archieven van de werkgroepleden, mits zij aan de inclusiecriteria voldeden. Voorts werden ook andere buitenlandse richtlijnen aangaande de zorg voor patiënten met brandwonden geraadpleegd. Hiervoor is gezocht in de databases van de US National Guideline Clearinghouse (https://www.ahrq.gov) en het Guidelines International Network (www.g-i-n.net). De kwaliteit en toepasbaarheid van de twee gevonden relevante richtlijnen (NZGG 2007, Alsbjörn 2007) zijn door twee werkgroepleden beoordeeld met het Appraisal of Guidelines for Research and Evaluation (AGREE) instrument (www.agreetrust.org). De gestandaardiseerde domeinscores van de verschillende richtlijnen zijn weergegeven in Tabel 1 en de gedetailleerde scores zijn opvraagbaar bij de Nederlandse Brandwonden Stichting. Na selectie van de meest relevante literatuur werden de artikelen beoordeeld op kwaliteit van het onderzoek en gegradeerd naar de mate van kwaliteit van bewijs.
Tabel 1 Gestandaardiseerde domeinscores voor de gebruikte richtlijnen volgens het Appraisal of Guidelines for Research and Evaluation (AGREE 2009).
|
Domein |
New Zealand Guideline Group richtlijn (NZGG 2007) |
European working party (Alsbjörn 2007) |
|
Onderwerp en doel |
92% |
44% |
|
Betrokkenheid van belanghebbenden |
72% |
28% |
|
Methodologie |
51% |
5% |
|
Helderheid en presentatie |
89% |
58% |
|
Toepassing |
48% |
15% |
|
Onafhankelijkheid van de opstellers |
92% |
- |
De kwaliteit van bewijs werd beoordeeld met behulp van GRADE (Grading of Recommendations Assessment, Development and Evaluation) (www.gradeworkinggroup.org). GRADE is een methode die per uitkomstmaat van een interventie een gradering aan de kwaliteit van bewijs toekent op basis van de mate van vertrouwen in de schatting van de effectgrootte (Tabel 2). Middels criteria voor downgraden en upgraden (Tabel 3) wordt de kwaliteit van het bewijs bepaald. Voor de modules waarbij de GRADE methode is toegepast, zijn bewijstabellen toegevoegd (zie evidence tabellen).
Gezien de schaarse evidence voor sommige uitgangsvragen is uiteindelijk besloten om bij deze vragen vooral de aandacht te richten op de risk of bias. Voor andere uitgangsvragen zijn ook criteria zoals inconsistentie, indirectheid, imprecisie en publicatiebias gebruikt. De volgende vijf criteria kunnen het niveau van de kwaliteit van het bewijs verlagen (downgraden).
|
Beperkingen in de studieopzet (risk of bias) |
Eerst wordt de methodologische kwaliteit van de afzonderlijke studies bepaald en daarna volgt een oordeel over de beperkingen in de studieopzet van alle studies samen (per uitkomst). Bijvoorbeeld: kwaliteit van bewijs wordt verlaagd omdat in drie van de vijf studies meer dan 20% van de patiënten uitvielen. |
|
Inconsistentie |
Er is sprake van inconsistentie als de resultaten van de afzonderlijke studies in een systematische review uiteenlopen in grootte en/of richting (en niet verklaard worden door heterogeniteit); de betrouwbaarheidsintervallen overlappen niet of nauwelijks.
|
|
Indirectheid |
Indirectheid treedt op als het gevonden bewijs niet (geheel) aansluit bij een of meer PICO-elementen (Patient Intervention Comparison Outcome) (bijvoorbeeld seizoensgriep in plaats van vogelgriep, vergelijking A versus placebo en B versus placebo in plaats van A versus B). |
|
Imprecisie |
Imprecisie treedt op indien het geschatte effect berust op een kleine onderzoeksgroep en/of weinig events, met als gevolg brede betrouwbaarheidsintervallen. |
|
Publicatiebias |
Vertekening in meta-analyse van gepubliceerde onderzoeken die wordt veroorzaakt door het feit dat onderzoeken met positieve resultaten meer kans hebben om gepubliceerd te worden dan onderzoeken met negatieve resultaten. Het gevolg is dat in overzichten van gepubliceerde literatuur de behandeling positievere resultaten lijkt op te leveren dan in werkelijkheid het geval is. |
De volgende drie criteria kunnen het niveau van de kwaliteit van het bewijs verhogen (upgraden). Zowel een relatief groot effect als de dosis-respons relatie versterken de mogelijkheid van een causaal verband tussen de interventie en de uitkomst. Bij confounding kan het werkelijke behandeleffect groter zijn dan de data suggereren.
Tabel 2 Indeling van de kwaliteit van bewijs (‘certainty of effect’) volgens GRADE
|
hoog |
Er is veel vertrouwen dat het werkelijke effect dicht in de buurt ligt van de schatting van het effect. |
|
matig |
Er is matig vertrouwen in de schatting van het effect: het werkelijk effect ligt waarschijnlijk dicht bij de schatting van het effect, maar er is een mogelijkheid dat het hier substantieel van afwijkt. |
|
laag |
Er is beperkt vertrouwen in de schatting van het effect: het werkelijke effect kan substantieel verschillend zijn van de schatting van het effect. |
|
zeer laag |
Er is weinig vertrouwen in de schatting van het effect: het werkelijke effect wijkt waarschijnlijk substantieel af van de schatting van het effect. |
Tabel 3 De kwaliteit van bewijs wordt bepaald op basis van de volgende criteria
|
Type bewijs |
RCT start in de categorie ‘hoog’. Observationele studie start in de categorie ‘laag’. Alle overige studietypen starten in de categorie ‘zeer laag’. |
|
|
Downgraden |
‘Risk of bias’
|
- 1 Serieus - 2 Zeer serieus |
|
|
Inconsistentie
|
- 1 Serieus - 2 Zeer serieus |
|
|
Indirectheid
|
- 1 Serieus - 2 Zeer serieus |
|
|
Imprecisie
|
- 1 Serieus - 2 Zeer serieus |
|
|
Publicatiebias
|
- 1 Waarschijnlijk - 2 Zeer waarschijnlijk |
|
Upgraden |
Groot effect
|
+ 1 Groot + 2 Zeer groot |
|
|
Dosis-respons relatie |
+ 1 Bewijs voor gradiënt |
|
|
Alle plausibele confounding
|
+ 1 zou een effect kunnen reduceren + 1 zou een tegengesteld effect kunnen suggereren terwijl de resultaten geen effect laten zien. |
Totstandkoming van de aanbevelingen
Voor het komen tot een aanbeveling zijn naast het wetenschappelijk bewijs vaak andere aspecten van belang, bijvoorbeeld: patiëntenvoorkeuren, beschikbaarheid van speciale technieken of expertise, organisatorische aspecten, maatschappelijke consequenties of kosten. Deze aspecten worden besproken na de ‘conclusie’ onder het kopje ‘van conclusie naar aanbevelingen’. Hierin wordt de conclusie op basis van de literatuur geplaatst in de context van de dagelijkse praktijk en vindt een afweging plaats van de voor- en nadelen van de verschillende beleidsopties. De uiteindelijk geformuleerde aanbeveling is het resultaat van het beschikbare bewijs in combinatie met deze overige overwegingen. Het volgen van deze procedure en het opstellen van de richtlijn in dit format heeft als doel de transparantie van de richtlijn te vergroten. Het biedt ruimte voor een efficiënte discussie tijdens de werkgroep-vergaderingen en vergroot bovendien de helderheid voor de gebruiker van de richtlijn.
Referenties
- AGREE Next Steps Consortium. AGREE II. Instrument voor de beoordeling van richtlijnen. Mei 2009.
- Alsbjörn B, Gilbert P, Hartmann B, Kaźmierski M, Monstrey S, Palao R, et al. Guidelines for the management of partial-thickness burns in a general hospital or community setting – Recommendations of a European working party. Burns 2007;33(2):155-60.
- Brandwondenzorg Nederland. Richtlijn eerste opvang van brandwondpatiënten in de acute fase (1ste 24 uur) van verbranding en verwijzing naar een brandwondencentrum. Beverwijk; 2015.
- Hoogewerf CJ, van Baar ME, Hop MJ, Bloemen MC, Middelkoop E, Nieuwenhuis MK. Burns to the head and neck: Epidemiology and predictors of surgery. Burns 2013;39(6):1184-92.
- New Zealand Guidelines Group (NZGG). Management of burns and scalds in primary care. Wellington (NZ): Accident Compensation Corporation (ACC);2007:1-116.
- Peck MD. Epidemiology of burns throughout the world. Part I: Distribution and risk factors. Burns 2011;37(7):1087-100.
- van Baar ME, Dokter J, Vloemans AFPM, Beerthuizen GIJM, Middelkoop E, Werkgroep Nederlandse Brandwonden Registratie R3. In: Handboek brandwondenzorg, hoofdstuk 2: Epidemiologie. Beverwijk 2015 (http://handboek.brandwondenzorg.nl/deel_0/ii-epidemiologie)
- World Health Organization. Facts about injuries. Burns. (2004)https://www.who.int/news-room/fact-sheets/detail/burns(accessed 3 July 2013).
