Niet-aangeboren hersenletsel bij visuele beperkingen
Uitgangsvraag
Wanneer is verwijzing van patiënten met visuele stoornissen ten gevolge van niet-aangeboren hersenletsel voor revalidatie noodzakelijk?
De uitgangsvraag omvat de volgende deelvragen:
- Welk verwijsbeleid voor revalidatie is van toepassing bij patiënten met visuele stoornissen ten gevolge van niet-aangeboren hersenletsel?
- Welke revalidatie-opties hebben de voorkeur bij mensen met visuele stoornissen ten gevolge van niet-aangeboren hersenletsel?
Aanbeveling
Verricht oogheelkundig en orthoptisch onderzoek bij een patiënt met visuele klachten bij NAH om oogheelkundige pathologie uit te sluiten en voor het vervolgen en/of behandelen van orthoptische problemen.
Informeer als oogarts een patiënt met visuele klachten bij NAH over de ondersteuning die die geboden kan worden door centra voor revalidatie van slechtziende en blinde mensen of andere hulporganisatie.
Verwijs een patiënt met gediagnosticeerde visuele klachten bij NAH, waar geen oogheelkundige behandeling voor is, met hulpvragen door naar een centrum voor revalidatie van slechtziende en blinde mensen.
Pas een multidisciplinaire aanpak toe bij patiënten met NAH zowel intra- als extramuraal.
Overleg als revalidatieteam met een neuropsycholoog voor het bepalen van de juiste interventie, wanneer bij de patiënt sprake is van neglect (link NIP richtlijn).
Overleg als revalidatieteam met een ergotherapeut voor het bepalen van de juiste training wanneer bij de patiënt sprake is van beperkingen van het gezichtsveld.
Overwegingen
De onderstaande overwegingen en aanbevelingen gelden voor het overgrote deel van de populatie waarop de uitgangsvraag betrekking heeft.
Voor- en nadelen van de interventie en de kwaliteit van het bewijs
Daar waar statistisch significante effecten gevonden worden, zijn de effecten veelal bescheiden (gestandaardiseerd gemiddeld verschil is kleiner dan 1).
De bewijskracht is laag tot zeer laag voor alle vergelijkingen waar data voor beschikbaar zijn. Dit betekent dat er weinig zekerheid is over het gevonden effect. De lage bewijskracht komt voornamelijk door het geringe aantal studies en/of deelnemers per vergelijking en hoge risk of bias door gebrekkige blindering en onduidelijkheden rondom intention-to-treat analyse. Ook zijn er studies waarbij er verschillen waren tussen groepen op baseline. Voor vergelijkingen waar meer dan 2 studies beschikbaar zijn draagt tegenstrijdigheid van bevindingen bij aan verdere vermindering van de bewijskracht. Voor sommige vergelijkingen is geen bewijs beschikbaar.
Bij de prisma training worden vaker bijwerkingen gerapporteerd, zoals hoofdpijn, dubbelbeelden, beeldverwarring in vergelijking met visuele scanning en usual care (Rowe, 2017).
Daarnaast is het belangrijk om bij niet-aangeboren hersenletsel (NAH) niet alleen vanuit de stoornis of functie te denken maar ook te kijken naar interventies op activiteiten- en/of participatieniveau. Deze groep patiënten kan ook gebaat zijn compensatiestrategieen, leren van vaste routes, verminderen van ruis, vergroten van beeld, verbeteren van contrast of de verlichting aan te passen. Op deze manier leren zijn beter omgaan met hun beperkingen en kunnen ze hun energie beter verdelen over de dag.
Waarden en voorkeuren van patiënten (en eventueel hun verzorgers)
De belangrijkste doelen van de interventie voor de patiënt zijn het bevorderen en/of behouden van de zelfstandigheid, zelfredzaamheid en participatie in de maatschappij. Er is geen bewijs voor een hogere effectiviteit van één van de behandelingen ten opzichte van andere behandelingen. De diversiteit behandelvormen biedt keuzemogelijkheid voor de patiënt.
Kosten (middelenbeslag)
De kosten voor training in een visueel revalidatiecentrum vallen onder de zorgkosten van de verzekeraar. Er wordt niet verwacht dat de aanbevelingen zullen leiden tot een verschuiving in zorgaanbod of zorgvraag of toename in kosten.
Aanvaardbaarheid voor de overige relevante stakeholders
Voor zover bekend geen bezwaren.
Haalbaarheid en implementatie
Het huidige verwijssysteem bestaat al en is toereikend voor de toenemende zorgvraag bij visuele revalidatiecentra. Het zou echter wenselijk zijn als in het ziekenhuis een multidisciplinaire aanpak wordt gerealiseerd met de betrokken zorgprofessionals. Ook een beter afstemming tussen medisch specialistische revalidatie (MSR), geriatrische revalidatie (GRZ) en ergotherapeuten van 2e en 3e lijns zorg is belangrijk voor het in kaart brengen en opzetten van de juiste (revalidatie) zorg voor deze groep. Op deze manier komt er meer (h)erkenning, behandeling en revalidatie voor visuele klachten bij NAH.
Om neglect vast te stellen is differentiaaldiagnostiek noodzakelijk. Als oogarts is het van belang om het begrip neglect te kennen en te weten dat dit bij patiënten met NAH kan meespelen.
Rationale/ balans tussen de argumenten voor en tegen de interventie
De oogarts dient een patiënt met visuele klachten bij NAH door te verwijzen naar een visueel revalidatiecentrum. De huidige literatuuranalyse laat geen duidelijk verschil in effectiviteit zien tussen de verschillende behandelopties. Echter, er is sprake van een heterogene patiëntengroep en er is niet gekeken naar de effectiviteit van gecombineerde behandelingen. In de review van Saevarsson (2011) werden gecombineerde behandelingen vergeleken met enkelvoudige behandelingen. Gecombineerde behandelingen leiden mogelijk tot een grotere vermindering in neglect dan enkelvoudige behandelingen. Aansluitend op de aanbevelingen in de Richtlijn Neuropsychologische revalidatie (van Heugten, 2017) valt aan te bevelen om in overleg met een neuropsycholoog en/of ergotherapeut verschillende (combinaties van) behandelingen flexibel in te zetten afhankelijk van de aard en ernst van neglect, de comorbiditeit, het ziekte-inzicht, de motivatie en de belastbaarheid van de patiënt. Het is belangrijk om met de patiënt te bespreken dat geen duidelijk verschil in effectiviteit tussen verschillende behandelopties wordt gevonden. Een revalidatietraject zal op de patiënt afgestemd moeten worden en samen met het revalidatieteam en de patiënt geëvalueerd en zo nodig aangepast.
Onderbouwing
Achtergrond
De laatste jaren wordt steeds meer onderzoek gedaan en gepubliceerd over bestaande behandelopties voor mensen met visusstoornissen ten gevolge van niet-aangeboren hersenletsel (NAH) (bijvoorbeeld gezichtsveldtraining, compensatiestrategieën), maar ook onderzoek gedaan naar nieuwe behandelmogelijkheden zoals lichtflitstherapie. Het is onduidelijk welke behandelopties effectief zijn en welke behandeling het beste werkt.
Conclusies / Summary of Findings
Gezichtsveld
Visuele scanning training
|
Laag GRADE |
Visuele scanning leidt mogelijk niet tot een verbetering in gezichtsveld ten opzichte van een controle/geen behandeling in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (De Haan, 2015; Rowe, 2017) |
|
Zeer laag GRADE |
Het is onduidelijk of visuele scanning training leidt tot een verbetering in gezichtsveld ten opzichte van een andere interventie in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Rowe, 2017) |
Smooth pursuit oogbewegingen
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van smooth pursuit oogbewegingen ten opzichte van een controle/geen behandeling op de uitkomst gezichtsveld in patiënten met visusstoornissen ten gevolge van NAH. |
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van smooth pursuit oogbewegingen ten opzichte van een andere interventie op de uitkomst gezichtsveld in patiënten met visusstoornissen ten gevolge van NAH. |
Saccade training
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van saccade training ten opzichte van een controle/geen behandeling op de uitkomst gezichtsveld in patiënten met visusstoornissen ten gevolge van NAH. |
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van saccade training ten opzichte van een andere interventie op de uitkomst gezichtsveld in patiënten met visusstoornissen ten gevolge van NAH. |
Cueing/feedback training
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van cueing/feedback training ten opzichte van een controle/geen behandeling op de uitkomst gezichtsveld in patiënten met visusstoornissen ten gevolge van NAH. |
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van cueing/feedback training ten opzichte van een andere interventie op de uitkomst gezichtsveld in patiënten met visusstoornissen ten gevolge van NAH. |
Lees- en schrijftraining
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van lees- en schrijftraining ten opzichte van een controle/geen behandeling op de uitkomst gezichtsveld in patiënten met visusstoornissen ten gevolge van NAH. |
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van lees- en schrijftraining ten opzichte van een andere interventie op de uitkomst gezichtsveld in patiënten met visusstoornissen ten gevolge van NAH. |
Audiovisuele stimulatie
|
Laag GRADE |
Mogelijk leidt audiovisuele stimulatie niet tot een verbetering in gezichtsveld ten opzichte van een controle/geen behandeling in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Elshout, 2016; Mödden, 2012) |
|
Zeer laag GRADE |
Het is onduidelijk of audio-visuele stimulatie leidt tot een verbetering in gezichtsveld ten opzichte van een andere interventie in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Mödden, 2012) |
Optokinetische stimulatie
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van optokinetische stimulatie ten opzichte van een controle/geen behandeling op de uitkomst gezichtsveld in patiënten met visusstoornissen ten gevolge van NAH. |
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van optokinetische stimulatie ten opzichte van een andere interventie op de uitkomst gezichtsveld in patiënten met visusstoornissen ten gevolge van NAH. |
Elektrische stimulatie
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van elektrische stimulatie ten opzichte van een controle/geen behandeling op de uitkomst gezichtsveld in patiënten met visusstoornissen ten gevolge van NAH. |
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van elektrische stimulatie ten opzichte van een andere interventie op de uitkomst gezichtsveld in patiënten met visusstoornissen ten gevolge van NAH. |
Lichtflitstherapie
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van lichtflitstherapie ten opzichte van een controle/geen behandeling op de uitkomst gezichtsveld in patiënten met visusstoornissen ten gevolge van NAH. |
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van lichtflitstherapie ten opzichte van een andere interventie op de uitkomst gezichtsveld in patiënten met visusstoornissen ten gevolge van NAH. |
Prisma’s
|
Zeer laag GRADE |
Het is onduidelijk of prisma’s leiden tot een verbetering in gezichtsveld ten opzichte van een controle/geen behandeling in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Rowe, 2017) |
|
Zeer laag GRADE |
Het is onduidelijk of prisma’s leiden tot een verbetering in gezichtsveld ten opzichte van een andere interventie in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Rowe, 2017) |
Oog afplakken
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van een oog afplakken ten opzichte van een controle/geen behandeling op de uitkomst gezichtsveld in patiënten met visusstoornissen ten gevolge van NAH. |
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van oog afplakken ten opzichte van een andere interventie op de uitkomst gezichtsveld in patiënten met visusstoornissen ten gevolge van NAH. |
Neglect
Visuele scanning training
|
Laag GRADE |
Het is onduidelijk of visuele scanning training leidt tot een vermindering van neglect ten opzichte van een controle/geen behandeling in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Crotty, 2018; Kerkhoff, 2012a; Robertson, 1990; Schuett, 2012) |
|
Laag GRADE |
Het is mogelijk dat visuele scanning training niet leidt tot een vermindering van neglect ten opzichte van een andere interventie in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Cherney, 2002; Ferreira, 2011; Kerkhoff, 2012a; Kerkhoff, 2014; Luukkainen-Markkula, 2009; Mödden 2012; Polanowska, 2009; Schuett, 2012) |
Smooth pursuit oogbewegingen
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van smooth pursuit oogbewegingen ten opzichte van een controle/geen behandeling op de uitkomst neglect in patiënten met visusstoornissen ten gevolge van NAH. |
|
Zeer laag GRADE |
Mogelijk leidt training in smooth pursuit oogbewegingen niet tot een vermindering van neglect ten opzichte van een andere interventie in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Kerkhoff, 2014) |
Saccade training
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van saccade training ten opzichte van een controle/geen behandeling op de uitkomst neglect in patiënten met visusstoornissen ten gevolge van NAH. |
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van saccade training ten opzichte van een andere interventie op de uitkomst neglect in patiënten met visusstoornissen ten gevolge van NAH. |
Cueing/feedback training
|
Laag GRADE |
Mogelijk leidt cueing/feedback training niet tot vermindering van neglect ten opzichte van een controle/geen behandeling in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Edmans, 2000; Fanthome, 1995; Kalra 1997; Rusconi, 2002) |
|
Zeer laag GRADE |
Het is onduidelijk of cueing/feedback training leidt tot vermindering van neglect ten opzichte van een andere interventie in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Wiart, 1997) |
Lees- en schrijftraining
|
Zeer laag GRADE |
Het is onduidelijk of lees- en schrijftraining leidt tot vermindering van neglect ten opzichte van een controle/geen behandeling in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Weinberg, 1977) |
|
Zeer laag GRADE |
Het is onduidelijk of lees- en schrijftraining leidt tot vermindering van neglect ten opzichte van een andere interventie in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Cherney, 2002; Schuett, 2012) |
Audiovisuele stimulatie
|
Zeer laag GRADE |
Het is onduidelijk of audiovisuele stimulatie leidt tot vermindering van neglect ten opzichte van een controle/geen behandeling in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Keller, 2010; Mödden, 2012) |
|
Zeer laag GRADE |
Het is onduidelijk of audiovisuele stimulatie leidt tot vermindering van neglect ten opzichte van een andere interventie in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Mödden, 2012) |
Optokinetische stimulatie
|
Zeer laag GRADE |
Het is onduidelijk of optokinetische stimulatie leidt tot vermindering van neglect ten opzichte van een controle/geen behandeling in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Mödden, 2012) |
|
Zeer laag GRADE |
Het is onduidelijk of optokinetische stimulatie leidt tot vermindering van neglect ten opzichte van een andere interventie in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Mödden, 2012) |
Elektrische stimulatie
|
Zeer laag GRADE |
Het is onduidelijk of elektrische stimulatie leidt tot vermindering van neglect ten opzichte van een controle/geen behandeling in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Schroder, 2009; Wang, 2015) |
|
Zeer laag GRADE |
Het is onduidelijk of elektrische stimulatie leidt tot vermindering van neglect ten opzichte van een andere interventie in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Schroder, 2009) |
Lichtflitstherapie
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van lichtflitstherapie ten opzichte van een controle/geen behandeling op de uitkomst neglect in patiënten met visusstoornissen ten gevolge van NAH. |
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van lichtflitstherapie ten opzichte van een andere interventie op de uitkomst neglect in patiënten met visusstoornissen ten gevolge van NAH. |
Prisma’s
|
Laag GRADE |
Mogelijk leiden prisma’s niet tot vermindering van neglect ten opzichte van een controle/geen behandeling in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Mizuno, 2011; Nys, 2008; Rossi, 1990; Turton, 2010) |
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van prisma’s ten opzichte van een andere interventie op de uitkomst neglect in patiënten met visusstoornissen ten gevolge van NAH. |
Oog afplakken
|
Laag GRADE |
Mogelijk leidt een oog afplakken niet tot vermindering van neglect ten opzichte van een controle/geen behandeling in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Aparicio-Lopez, 2016; Fong, 2007; Tsang, 2009; Wang, 2015; Zeloni, 2002) |
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van een oog afplakken ten opzichte van een andere interventie op de uitkomst neglect in patiënten met visusstoornissen ten gevolge van NAH. |
ADL functioneren
Visuele scanning training
|
Laag GRADE |
Mogelijk leidt visuele scanning training tot verbetering in ADL functioneren ten opzichte van een controle/geen behandeling in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (De Haan, 2015; Mödden 2012) |
|
Zeer laag GRADE |
Het is onduidelijk of visuele scanning training leidt tot verbetering in ADL functioneren ten opzichte van een andere interventie in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Ferreira, 2011; Kerkhoff, 2014; Luukkainen-Markkula, 2009; Mödden, 2012) |
Smooth pursuit oogbewegingen
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van smooth pursuit oogbewegingen ten opzichte van een controle/geen behandeling op de uitkomst ADL functioneren in patiënten met visusstoornissen ten gevolge van NAH. |
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van smooth pursuit oogbewegingen ten opzichte van een andere interventie op de uitkomst ADL functioneren in patiënten met visusstoornissen ten gevolge van NAH. |
Saccade training
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van saccade training ten opzichte van een controle/geen behandeling op de uitkomst ADL functioneren in patiënten met visusstoornissen ten gevolge van NAH. |
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van saccade training ten opzichte van een andere interventie op de uitkomst ADL functioneren in patiënten met visusstoornissen ten gevolge van NAH. |
Cueing/feedback training
|
Zeer laag GRADE |
Het is onduidelijk of cueing/feedback training leidt tot verbetering in ADL functioneren ten opzichte van een controle/geen behandeling in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Edmans, 2000; Kalra, 1997; Robertson, 2002; Rusconi, 2002) |
|
Zeer laag GRADE |
Het is onduidelijk of cueing/feedback training leidt tot verbetering in ADL functioneren ten opzichte van een andere interventie in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Wiart, 1997) |
Lees- en schrijftraining
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van lees- en schrijftraining ten opzichte van een controle/geen behandeling op de uitkomst ADL functioneren in patiënten met visusstoornissen ten gevolge van NAH. |
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van lees- en schrijftraining ten opzichte van een andere interventie op de uitkomst ADL functioneren in patiënten met visusstoornissen ten gevolge van NAH. |
Audiovisuele stimulatie
|
Zeer laag GRADE |
Het is onduidelijk of audiovisuele stimulatie leidt tot verbetering in ADL functioneren ten opzichte van een controle/geen behandeling in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Mödden, 2012) |
|
Zeer laag GRADE |
Het is onduidelijk of audiovisuele stimulatie leidt tot verbetering in ADL functioneren ten opzichte van een andere interventie in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Mödden, 2012) |
Optokinetische stimulatie
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van optokinetische stimulatie ten opzichte van een controle/geen behandeling op de uitkomst ADL functioneren in patiënten met visusstoornissen ten gevolge van NAH. |
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van optokinetische stimulatie ten opzichte van een andere interventie op de uitkomst ADL functioneren in patiënten met visusstoornissen ten gevolge van NAH. |
Elektrische stimulatie
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van elektrische stimulatie ten opzichte van een controle/geen behandeling op de uitkomst ADL functioneren in patiënten met visusstoornissen ten gevolge van NAH. |
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van elektrische stimulatie ten opzichte van een andere interventie op de uitkomst ADL functioneren in patiënten met visusstoornissen ten gevolge van NAH. |
Lichtflitstherapie
|
GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van lichtflitstherapie ten opzichte van een controle/geen behandeling op de uitkomst ADL functioneren in patiënten met visusstoornissen ten gevolge van NAH. |
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van lichtflitstherapie ten opzichte van een andere interventie op de uitkomst ADL functioneren in patiënten met visusstoornissen ten gevolge van NAH. |
Prisma’s
|
Laag GRADE |
Mogelijk leiden prisma’s niet tot vermindering van ADL functioneren ten opzichte van een controle/geen behandeling in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Mizuno, 2011; Rossi, 1990; Turton, 2010) |
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van prisma’s ten opzichte van een andere interventie op de uitkomst ADL functioneren in patiënten met visusstoornissen ten gevolge van NAH. |
Oog afplakken
|
Laag GRADE |
Mogelijk leidt het afplakken van een oog niet tot vermindering van ADL functioneren ten opzichte van een controle/geen behandeling in patiënten met visusstoornissen ten gevolge van NAH.
Bronnen: (Aparicio-Lopez, 2016; Fong, 2007; Tsang, 2009) |
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van een oog afplakken ten opzichte van een andere interventie op de uitkomst ADL functioneren in patiënten met visusstoornissen ten gevolge van NAH. |
Participatie
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van één van de genoemde interventies ten opzichte van een controle/geen behandeling op de uitkomst participatie in patiënten met visusstoornissen ten gevolge van NAH. |
|
- GRADE |
Er zijn geen studies gevonden die bewijs leveren voor de effectiviteit van één van de genoemde interventies ten opzichte van een andere interventie op de uitkomst participatie in patiënten met visusstoornissen ten gevolge van NAH. |
Samenvatting literatuur
Beschrijving studies
In de Cochrane review van Bowen (2013) werd de effectiviteit van cognitieve revalidatie op zelfstandigheid, neglect, en kwaliteit van leven geëvalueerd in patiënten met neglect na een CVA. Mogelijke cognitieve interventies zijn gestructureerde therapie, computerondersteunde therapie, voorschrijven van hulpmiddelen en aanpassen van de omgeving zolang deze gericht waren op het verminderen van neglect of de gevolgen daarvan. De review includeerde studies die een cognitieve behandeling vergeleken met een andere cognitieve behandeling of geen behandeling. De primaire uitkomst was functionele beperkingen gemeten met neglect-specifieke en/of generieke ADL schalen (bijvoorbeeld de Catherine Bergego Scale, Everyday Neglect Questionnaire, en Lawton Instrumental Activities of Daily Living). Secundaire uitkomstmaten waren neglect (gemeten met gestandaardiseerde taken zoals target cancellation en line bisection, of de gedragsmatige somscore van de Behavioural Inattention Test (BIT)). De search werd uitgevoerd in juni 2012 als een update van een eerder uitgevoerde search in 2006. In totaal werden 23 RCT’s geïncludeerd met in totaal 628 deelnemers. De steekproeven varieerden van ≤ 10 (4 studies) tot ≥ 50 (2 studies) proefpersonen. De meeste studies excludeerden patiënten met dementie, eerdere CVA, of cognitieve of communicatieve problemen. De volgende interventies werden vergeleken: visuele scanning training (7 studies), feedback of cueing (5 studies), mental practice of inbeelding (2 studies), gebruik van prisma’s (4 studies), afplakken van een oog (3 studies), arm activatie (2 studies), of combinaties hiervan (4 studies). 18 studies vergeleken een interventie met een controlegroep en 5 studies vergeleken twee actieve interventies. 15 studies maten ADL functioneren, 22 studies maten neglect en geen studies maten kwaliteit van leven.
In de review van Bowen (2013) werd de search uitgevoerd in juni 2012. Daarom is deze review aangevuld met studies gepubliceerd sinds juni 2012. Omdat de review van Bowen (2013) zich beperkte tot studies in CVA patiënten met een neglect, werd deze review verder aangevuld met individuele gerandomiseerde trials (gepubliceerd tussen 2009 en 2019) gericht op: (1) hemianopsie na CVA; en (2) neglect of hemianopsie na andere diagnoses die vallen onder NAH. In totaal zijn 10 additionele studies toegevoegd aan de 23 studies in de review van Bowen (2013). De karakteristieken van die 10 studies worden beschreven in de evidencetabel. Samenvattend, 7 studies rekruteerden uitsluitend CVA patiënten en 3 studies rekruteerden een mix van CVA, traumatisch hersenletsel, hersentumor en/of andere NAH-gerelateerde aandoeningen. In de studies met gemengde diagnosegroepen bleek de grote meerderheid een CVA diagnose te hebben. Geëvalueerde interventies omvatten: afplakken van een oog (n=2), smooth pursuit oogbewegingen (n=1), visuele scanning (n=6), (audio)-visuele stimulatie (n=3), lichtflitstherapie (n=1), gebruik van prisma’s (n=1), en leestraining (n=1). Zes studies vergeleken een interventie met een controlegroep, twee studies vergeleken een interventie met een andere interventie en twee studies vergeleken een interventie zowel met een andere interventie als met een controlegroep. Deze studies maten de uitkomsten gezichtsveld (n=5), neglect (n=5) en ADL functioneren (n=5).
Resultaten
Voor de studies uit de review van Bowen (2013) zijn we uitgegaan van de data die in de review zijn gepubliceerd. In de review van Bowen (2013) werd de uitkomstmaat perimetrie niet meegenomen. Hiervoor hebben we de individuele studies bekeken, maar geen van de studies bleek die uitkomstmaat meegenomen te hebben. In de huidige meta-analyses zijn de data van de 10 losse RCT’s zijn samengevoegd met de data uit de 23 studies uit de review van Bowen (2013). Voor de duidelijkheid wordt in de beschrijving van de resultaten naar de individuele studies verwezen. De resultaten worden besproken per uitkomstmaat en per type interventie.
Gezichtsveld (perimetrie)
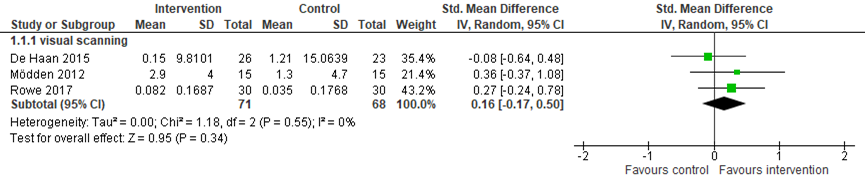
• Visuele scanning training
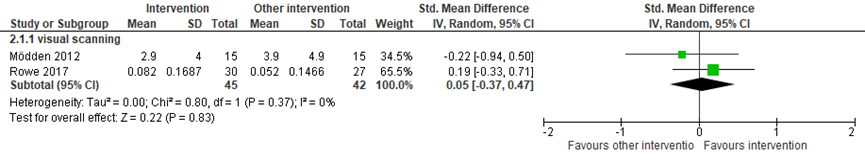
Drie studies vergeleken visuele scanning training (n=71) met een controle behandeling op de uitkomstmaat gezichtsveld (n=68). Er werd een klein en niet statistisch significant verschil gevonden in gezichtsveld tussen de groepen (gepoold gestandaardiseerd gemiddeld verschil (SMD)=0,16, 95% betrouwbaarheidsinterval (BI)=-0,17, 0.50; Figuur 1) (De Haan, 201;, Mödden, 2012; Rowe, 2017). Twee studies vergeleken visuele scanning training (n=45) met een andere interventie (n=42) en vond een klein en niet statistisch significant verschil tussen de groepen op de uitkomstmaat gezichtsveld (SMD=0,05, 95%BI=-0,37, 0,47; Figuur 2) (Mödden, 2012; Rowe, 2017).
• Smooth pursuit oogbewegingen
Er zijn geen studies gevonden die bewijs leveren voor effectiviteit van een smooth pursuit oogbewegingen training ten opzichte van een controle/geen behandeling of een andere interventie op de uitkomst perimetrie bij patiënten met visuele stoornissen ten gevolge van NAH.
• Saccade training
Er zijn geen studies gevonden die bewijs leveren voor effectiviteit van een saccade training ten opzichte van een controle/geen behandeling of een andere interventie op de uitkomst perimetrie bij patiënten met visuele stoornissen ten gevolge van NAH.
• Cueing/feedback training
Er zijn geen studies gevonden die bewijs leveren voor effectiviteit van een cueing/feedback training ten opzichte van een controle/geen behandeling of een andere interventie op de uitkomst perimetrie bij patiënten met visuele stoornissen ten gevolge van NAH.
• Lees- en schrijftraining
Er zijn geen studies gevonden die bewijs leveren voor effectiviteit van een lees/schrijftraining ten opzichte van een controle/geen behandeling of een andere interventie op de uitkomst perimetrie bij patiënten met visuele stoornissen ten gevolge van NAH.
• Audiovisuele stimulatie
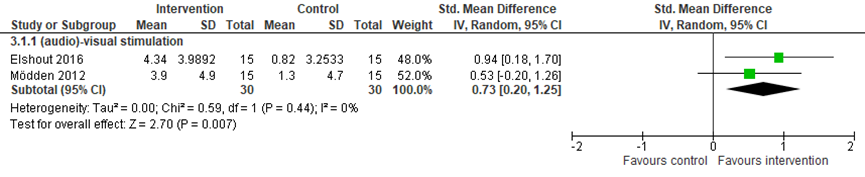
Twee studies vergeleken audiovisuele stimulatie (n=30) met een controle/geen behandeling (n=30). Gepoold over de studies werd een matig en statistisch significant verschil gevonden: audiovisuele stimulatie leidde tot een verbetering in gezichtsveld ten opzichte van een controle/geen behandeling (gepoolde SMD=0,73, 95%BI=0,20, 1,25; Figuur 3) (Elshout, 2016; Mödden, 2012). Eén studie vergeleek audiovisuele stimulatie (n=15) met een anderen interventie (n=15) en vond een klein en niet statistisch significant verschil tussen de groepen op de uitkomstmaat gezichtsveld (SMD=0,20, 95%BI=-0,50, 0,94; Figuur 4) (Mödden, 2012).
• Optokinetische stimulatie
Er zijn geen studies gevonden die bewijs leveren voor effectiviteit van een optokinetische stimulatie ten opzichte van een controle/geen behandeling of een andere interventie op de uitkomst perimetrie bij patiënten met visuele stoornissen ten gevolge van NAH.
• Elektrische stimulatie
Er zijn geen studies gevonden die bewijs leveren voor effectiviteit van elektrische stimulatie ten opzichte van een controle/geen behandeling of een andere interventie op de uitkomst perimetrie bij patiënten met visuele stoornissen ten gevolge van NAH.
• Lichtflitstherapie
Er zijn geen studies gevonden die bewijs leveren voor effectiviteit van een lichtflitstherapie ten opzichte van een controle/geen behandeling of een andere interventie op de uitkomst perimetrie bij patiënten met visuele stoornissen ten gevolge van NAH.
• Prisma’s
Eén studie vergeleek het gebruik van prisma’s (n=27) met een controle/geen behandeling (n=30) en vond een klein en niet statistisch significant verschil tussen de groepen op de uitkomstmaat gezichtsveld (SMD=0,10, 95%BI=-0,42, 0,62) (Rowe, 2017). Dezelfde studie vergeleek het gebruik van prisma’s (n=27) ook met een andere interventie (n=30) en vond een klein en niet statistisch significant verschil tussen de groepen op de uitkomstmaat gezichtsveld (SMD=-0,19, 95% BI=-0,17, 0,31) (Rowe, 2017).
• Oog afplakken
Er zijn geen studies gevonden die bewijs leveren voor effectiviteit van een oog afplakken ten opzichte van een controle/geen behandeling of een andere interventie op de uitkomst perimetrie bij patiënten met visuele stoornissen ten gevolge van NAH.
Figuur 1 Oogbewegingen versus controle: uitkomstmaat perimetrie
Figuur 2 Oogbewegingen versus andere interventie: uitkomstmaat perimetrie
Figuur 3 Stimulering versus controle: uitkomst perimetrie
Figuur 4 Stimulering versus andere interventie: uitkomst perimetrie

Neglect
• Visuele scanning training
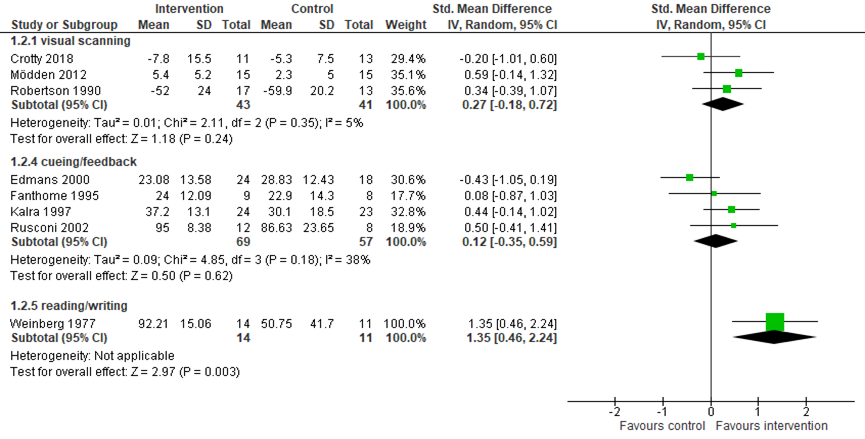
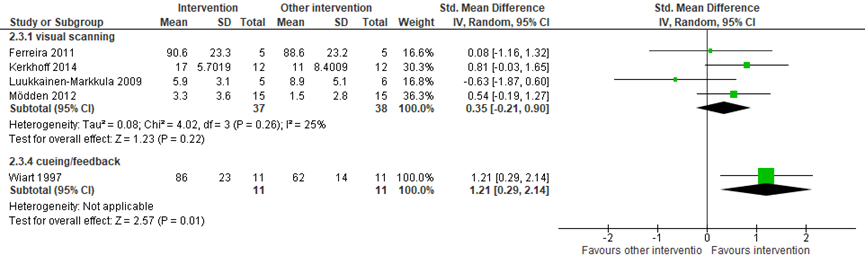
Drie studies vergeleken visuele scanning training (n=43) met een controle/geen behandeling (n=41) op de uitkomstmaat neglect. Gepoold over de studies werd een matig maar niet statistisch significant verschil gevonden tussen de groepen (gepoolde SMD=0,27, 95% BI=-0,18, 0,72; Figuur 5) (Crotty, 2018; Mödden, 2012; Robertson, 1990). Acht studies vergeleek visuele scanning training (n=81) met een andere interventie (n=81). Gepoold over de studies werd een matig maar niet statistisch significant verschil gevonden tussen de groepen (gepoolde SMD=0,27, 95%BI=-0,25, 0,79; Figuur 6) (Cherney, 2002; Ferreira, 2011; Kerkhoff, 2012a; Kerkhoff, 2014; Luukkainen-Markkula, 2009; Mödden, 2012; Polanowska, 2009; Schuett, 2012).
• Smooth pursuit oogbewegingen
Er zijn geen studies gevonden die bewijs leveren voor effectiviteit van een training middels smooth pursuit oogbewegingen ten opzichte van een controle/geen behandeling op de uitkomst neglect bij patiënten met visuele stoornissen ten gevolge van NAH. Eén studie vergeleek training middels smooth pursuit oogbewegingen (n=12) met een controle/geen behandeling (n=12) en vond een matig maar niet statistisch significant verschil in neglect tussen de groepen (SMD=0,54, 95% BI=-0,27, 1.36; Figuur 6) (Kerkhoff, 2014).
• Saccade training
Er zijn geen studies gevonden die bewijs leveren voor effectiviteit van een saccade training ten opzichte van een controle/geen behandeling of een andere interventie op de uitkomst neglect bij patiënten met visuele stoornissen ten gevolge van NAH.
• Cueing/feedback training
Vier studies vergeleken cueing/feedback training (n=69) met een controle/geen behandeling (n=57). Gepoold over de studies werd een matig maar niet statistisch significant verschil in neglect gevonden tussen de groepen (gepoolde SMD=0,12, 95% BI=-0,35, 0,59; Figuur 5) (Edmans, 2000; Fanthome, 1995; Kalra, 1997; Rusconi, 2002). Eén studie vergeleek cueing/feedback training (n=11) met een andere interventie (n=11) en vond een groot statistisch significant verschil in neglect: cueing/feedback training leidde tot een vermindering in neglect ten opzichte van de andere interventie (SMD=1,33 95% BI=0,39, 2,27; Figuur 6) (Wiart, 1997).
• Lees- en schrijftraining
Eén studie vergeleek lees/schrijftraining (n=14) met een controle/geen behandeling (n=11) en vond een groot en statistisch significant verschil in neglect: lees/schrijftraining leidde tot een vermindering in neglect ten opzichte van een controle/geen behandeling (SMD=1,35, 95% BI=0,46, 2,24; Figuur 5)(Weinberg, 1977). Twee studies vergeleken lees/schrijftraining (n=20) met een andere interventie (n=20). Gepoold over de twee studies werd een groot statistisch significant verschil gevonden in neglect: lees/schrijftraining was minder effectief in het verminderen van neglect dan de andere interventie (gepoolde SMD=-0,93, 95%BI=-1,62, -0,25; Figuur 6) (Cherney, 2002; Schuett, 2012).
• Audiovisuele stimulatie
Twee studies vergeleken audiovisuele stimulatie (n=25) met een controle/geen behandeling (n=25). Gepoold over de studies werd een klein en niet statistisch significant verschil gevonden tussen de groepen op de uitkomst neglect (gepoolde SMD=-0,19, 95% BI=-1.32, 0.95; Figuur 7) (Keller, 2010; Mödden, 2012). Eén studie vergeleek audiovisuele stimulatie (n=15) met een andere interventie (n=15) en vond een klein en niet statistisch significant verschil in neglect tussen de groepen (SMD=-0,01, 95% BI=-0,73, 0,70; Figuur 8) (Mödden, 2012).
• Optokinetische stimulatie
Twee studies vergeleken optokinetische stimulatie (n=15) met een controle/geen behandeling (n=9) op neglect. Gepoold over de twee studies werd een groot en statistisch significant verschil gevonden in neglect: optokinetische stimulatie leidde tot een vermindering in neglect ten opzichte van een controle/geen behandeling (gepoolde SMD=2,27, 95% BI=1,11, 3,43; Figuur 7) (Schroder, 2008; Wang, 2015). Eén studie vergeleek optokinetische stimulatie (n=10) met een andere interventie (n=10) en vond een groot maar niet statistisch significant verschil in neglect tussen de groepen (SMD=-0,91, 95% BI=-1,84, 0,02; Figuur 8) (Schroder, 2008).
• Elektrische stimulatie
Twee studie vergeleken elektrische stimulatie (n=30) met een controle/geen behandeling (n=25) op de uitkomst neglect. Gepoold over de studies werd een matig maar niet statistisch significant verschil gevonden tussen de groepen (gepoold SMD=-0,26, -1,57, 1,05; Figuur 7) (Polanowska, 2009; Schroder, 2008). Eén studie vergeleek elektrische stimulatie met een andere interventie en vond een klein en niet statistisch significant verschil in neglect tussen de groepen (SMD=0,91, 95% BI=-0,02, 1,84; Figuur 8) (Schroder, 2008).
• Lichtflitstherapie
Er zijn geen studies gevonden die bewijs leveren voor effectiviteit van een lichtflitstherapie ten opzichte van een controle/geen behandeling of een andere interventie op de uitkomst neglect bij patiënten met visuele stoornissen ten gevolge van NAH.
• Prisma’s
Vier studies vergeleken prisma training (n=61) met een controle/geen behandeling (n=62). Gepoold over de studies werd een matig maar niet statistisch significant verschil gevonden tussen de groepen (gepoolde SMD=0,28, 95% BI=-0,18, 0,74) (Mizuno, 2001; Nys, 2008; Rossi, 1990; Turton, 2010). Er waren geen studies die prisma training vergeleken met een andere interventie op de uitkomst neglect.
• Oog afplakken
Vijf studies vergeleken oog afplakken (patching) (n=59) met een controle/geen behandeling (n=55). Gepoold over de studies werd een matig maar niet statistisch significant verschil gevonden tussen de groepen (gepoolde SMD=0,49, 95% BI=-0,13, 1,12; Figuur 9) (Aparicio-Lopez, 2016; Fong, 2007; Tsang, 2009; Wang, 2015; Zeloni, 2002). Er waren geen studies die training met een oog afgeplakt vergeleken met een andere interventie op de uitkomst neglect.
Figuur 5 Oogbewegingen versus controle: uitkomst neglect
Figuur 6 Oogbewegingen versus andere interventie: uitkomst neglect
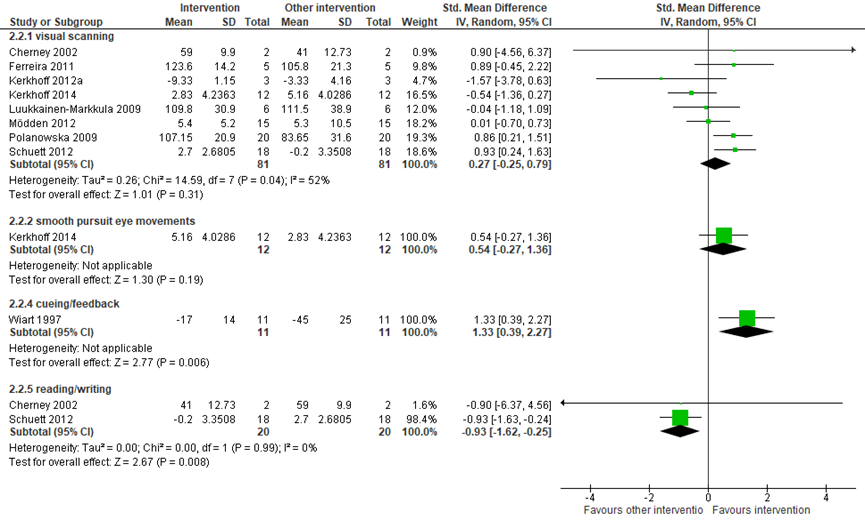
Figuur 7 Stimulering versus controle: uitkomst neglect
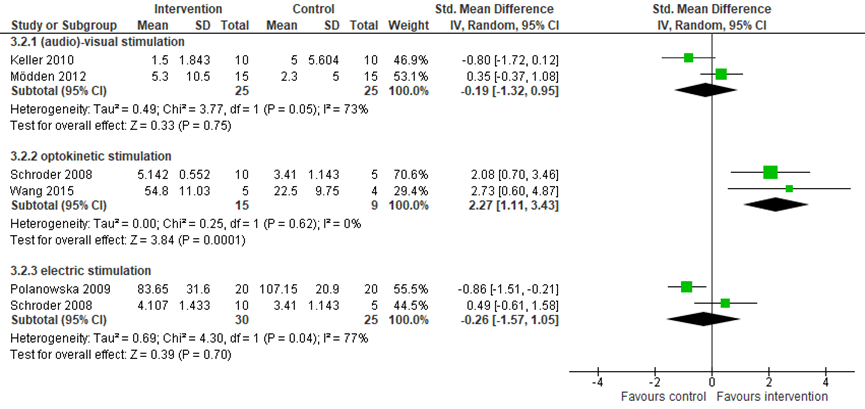
Figuur 8 Stimulering versus andere interventie: uitkomst neglect
Figuur 9 Prisma’s versus controle: uitkomst neglect

ADL functioneren
• Visuele scanning training
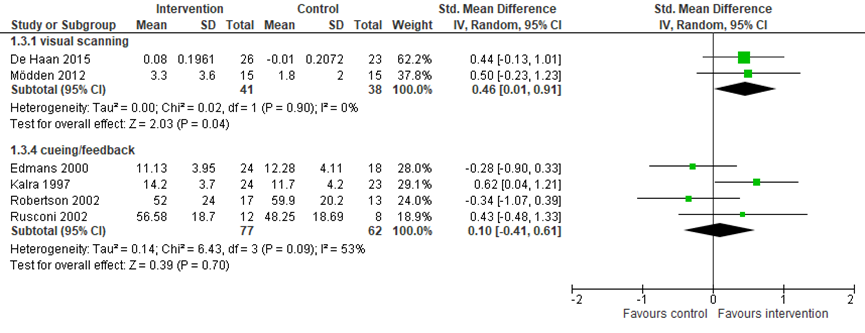
Twee studies vergeleken visuele scanning training (n=41) met een controle/geen behandeling (n=38) op de uitkomstmaat ADL functioneren. Gepoold over de studies werd een matig statistisch significant verschil gevonden in ADL functioneren: visuele scanning leidde tot een verbetering in ADL functioneren ten opzichte van een controle/geen behandeling (SMD=0,46, 95% BI=0,01, 0,91; Figuur 10) (De Haan, 2015; Mödden, 2012). Vier studies vergeleken visuele scanning training (n=37) met een controle/geen behandeling (n=38). Gepoold over de studies werd een matig maar niet statistisch significant verschil gevonden tussen de groepen (gepoolde SMD=0,35, 95% BI=-0,21, 0.90; Figuur 11) (Ferreira, 2011; Kerkhoff, 2014; Luukkainen-Markkula, 2009; Mödden, 2012).
• Smooth pursuit oogbewegingen
Er zijn geen studies gevonden die bewijs leveren voor effectiviteit van een training middels smooth pursuit oogbewegingen ten opzichte van een controle/geen behandeling of een andere interventie op de uitkomst ADL functioneren bij patiënten met visuele stoornissen ten gevolge van NAH.
• Saccade training
Er zijn geen studies gevonden die bewijs leveren voor effectiviteit van een saccade training ten opzichte van een controle/geen behandeling of een andere interventie op de uitkomst ADL functioneren bij patiënten met visuele stoornissen ten gevolge van NAH.
• Cueing/feedback training
Vier studies vergeleken cueing/feedback training (n=77) met een controle/geen behandeling (n=62). Gepoold over de studies werd een klein en niet statistisch significant verschil in ADL functioneren gevonden tussen de groepen (gepoolde SMD=0,10, 95% BI=-0,41, 0,61; Figuur 10) (Edmans, 2000; Kalra, 1997; Robertson, 2002; Rusconi, 2002). Eén studie vergeleek cueing/feedback training (n=11) met een andere interventie (n=11) en vond een groot statistisch significant verschil in ADL functioneren: cueing/feedback training leidde tot een verbetering in ADL functioneren ten opzichte van een andere interventie (SMD=1,21 95% BI=0,29, 2,14; Figuur 11) (Wiart, 1997).
• Lees- en schrijftraining
Er zijn geen studies gevonden die bewijs leveren voor effectiviteit van een lees- en schrijftraining ten opzichte van een controle/geen behandeling of een andere interventie op de uitkomst ADL functioneren bij patiënten met visuele stoornissen ten gevolge van NAH.
• Audiovisuele stimulatie
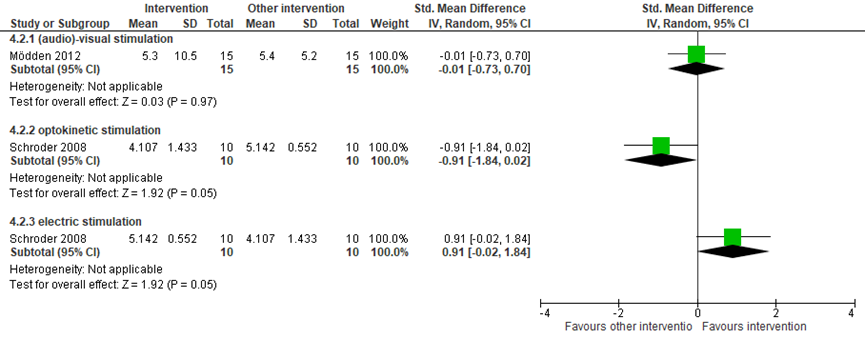
Eén studie vergeleek audiovisuele stimulatie (n=15) met een controle/geen behandeling (n=15) en vond een klein en niet statistisch significant verschil tussen de groepen op de uitkomst ADL functioneren (SMD=-0,12, 95% BI=-0,84, 0,60) (Mödden, 2012). Dezelfde studie vergeleek ook audiovisuele stimulatie (n=15) met een andere interventie (n=15 en vond een een matig maar niet statistisch significant verschil tussen de groepen (SMD=-0,54, 95% BI=-1,27, 0,19) (Mödden, 2012).
• Optokinetische stimulatie
Er zijn geen studies gevonden die bewijs leveren voor effectiviteit van een optokinetische stimulatie ten opzichte van een controle/geen behandeling of een andere interventie op de uitkomst ADL functioneren bij patiënten met visuele stoornissen ten gevolge van NAH.
• Elektrische stimulatie
Er zijn geen studies gevonden die bewijs leveren voor effectiviteit van een elektrische stimulatie ten opzichte van een controle/geen behandeling of een andere interventie op de uitkomst ADL functioneren bij patiënten met visuele stoornissen ten gevolge van NAH.
• Lichtflitstherapie
Er zijn geen studies gevonden die bewijs leveren voor effectiviteit van een lichtflitstherapie ten opzichte van een controle/geen behandeling of een andere interventie op de uitkomst ADL functioneren bij patiënten met visuele stoornissen ten gevolge van NAH.
• Prisma’s
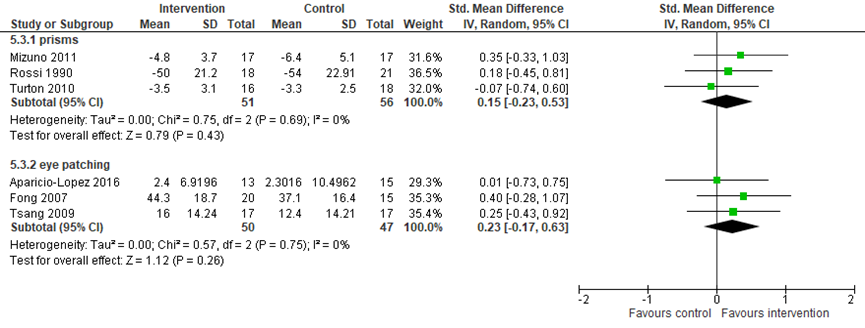
Drie studies vergeleken prisma training (n=51) met een controle/geen behandeling (n=56) op de uitkomst ADL functioneren. Gepoold over de studies werd een klein en niet statistisch significant verschil gevonden in ADL functioneren tussen de groepen (gepoolde SMD=0,15, 95% BI=-0,23, 0,53) (Mizuno, 2001; Rossi, 1990; Turton, 2010). Er waren geen studies die prisma training vergeleken met een andere interventie op de uitkomst ADL functioneren.
• Oog afplakken
Drie studies vergeleken oog afplakken (n=50) met een controle/geen behandeling (n=47) op de uitkomst ADL functioneren. Gepoold over de studies werd een matig maar niet statistisch significant verschil gevonden tussen de groepen (gepoolde SMD=0,23, 95% BI=-0,17, 0,63; Figuur 12) (Aparicio-Lopez, 2016; Fong, 2007; Tsang, 2009). Er waren geen studies die oog afplakken training vergeleken met een andere interventie op de uitkomst ADL functioneren.
Figuur 10 Oogbewegingen versus controle: uitkomst ADL functioneren
Figuur 11 Oogbewegingen versus andere interventie: uitkomst ADL functioneren
Figuur 12 Prisma’s versus controle: uitkomst ADL functioneren
Participatie
Er zijn geen studies gevonden die bewijs leveren voor effectiviteit van één van de genoemde interventies ten opzichte van een controle/geen behandeling of een andere interventie op de uitkomst participatie bij patiënten met visuele stoornissen ten gevolge van NAH.
Bewijskracht van de literatuur
Voor alle uitkomstmaten en type interventies is de bewijskracht gebaseerd op gerandomiseerde trials en start daarmee op ‘hoog’. Hieronder wordt per uitkomstmaat en per type interventie beschreven hoe de bewijskracht is gegradeerd.
Gezichtsveld
• Visuele scanning training
Voor de vergelijking van visuele scanning training met een controle/geen behandeling is de bewijskracht met 2 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: gebrekkige blindering en onduidelijkheden rondom intention-to-treat analyse) en het geringe aantal patiënten (imprecisie: 3 studies, n=139). Daarmee komt de bewijskracht uit op ‘laag’.
Voor de vergelijking van visuele scanning training met een andere interventie is de bewijskracht met 3 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: gebrekkige blindering en onduidelijkheden rondom intention-to-treat analyse) en het geringe aantal patiënten (imprecisie: 2 studies, n=87). Daarmee komt de bewijskracht uit op ‘zeer laag’.
• Smooth pursuit oogbewegingen
Er is geen bewijs voor de vergelijking van smooth pursuit oogbewegingen met een control/geen behandeling of een andere interventie op de uitkomst ‘gezichtsveld’ in patiënten met visusstoornissen ten gevolge van NAH.
• Saccade training
Er is geen bewijs voor de vergelijking van saccade training met een control/geen behandeling of een andere interventie op de uitkomst ‘gezichtsveld’ in patiënten met visusstoornissen ten gevolge van NAH.
• Cueing/feedback training
Er is geen bewijs voor de vergelijking van cueing/feedback training met een control/geen behandeling of een andere interventie op de uitkomst ‘gezichtsveld’ in patiënten met visusstoornissen ten gevolge van NAH.
• Lees- en schrijftraining
Er is geen bewijs voor de vergelijking van lees- en schrijftraining met een control/geen behandeling of een andere interventie op de uitkomst ‘gezichtsveld’ in patiënten met visusstoornissen ten gevolge van NAH.
• Audiovisuele stimulatie
Voor de vergelijking van audiovisuele stimulatie met een controle/geen behandeling is de bewijskracht met 2 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: gebrekkige blindering en onduidelijkheden rondom intention-to-treat analyse) en het geringe aantal patiënten (imprecisie: 2 studies, n=60). Daarmee komt de bewijskracht uit op ‘laag’.
Voor de vergelijking van audiovisuele stimulatie met een andere interventie is de bewijskracht met 3 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: gebrekkige blindering en onduidelijkheden rondom intention-to-treat analyse) en het geringe aantal patiënten (imprecisie: 1 studie, n=30). Daarmee komt de bewijskracht uit op ‘zeer laag’.
• Optokinetische stimulatie
Er is geen bewijs voor de vergelijking van optokinetische stimulatie met een control/geen behandeling of een andere interventie op de uitkomst ‘gezichtsveld’ in patiënten met visusstoornissen ten gevolge van NAH.
• Elektrische stimulatie
Er is geen bewijs voor de vergelijking van elektrische stimulatie met een control/geen behandeling of een andere interventie op de uitkomst ‘gezichtsveld’ in patiënten met visusstoornissen ten gevolge van NAH.
• Lichtflitstherapie
Er is geen bewijs voor de vergelijking van lichtflitstherapie met een control/geen behandeling of een andere interventie op de uitkomst ‘gezichtsveld’ in patiënten met visusstoornissen ten gevolge van NAH.
• Prisma’s
Voor de vergelijking van audiovisuele stimulatie met een controle/geen behandeling is de bewijskracht met 3 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse) en het geringe aantal patiënten (imprecisie: 1 studie, n=57). Daarmee komt de bewijskracht uit op ‘zeer laag’.
Voor de vergelijking van audiovisuele stimulatie met een andere interventie is de bewijskracht met 3 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse) en het geringe aantal patiënten (imprecisie: 1 studie, n=57). Daarmee komt de bewijskracht uit op ‘zeer laag’.
• Oog afplakken
Er is geen bewijs voor de vergelijking van lees- en schrijftraining met een control/geen behandeling of een andere interventie op de uitkomst ‘gezichtsveld’ in patiënten met visusstoornissen ten gevolge van NAH.
Neglect
• Visuele scanning training
Voor de vergelijking van visuele scanning training met een controle/geen behandeling is de bewijskracht met 2 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse) en het geringe aantal patiënten (imprecisie: 3 studies, n=84). Daarmee komt de bewijskracht uit op ‘laag’.
Voor de vergelijking van visuele scanning training met een andere interventie is de bewijskracht met 2 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse) en verschillen tussen groepen op baseline) en tegenstrijdige resultaten (inconsistentie). Daarmee komt de bewijskracht uit op ‘laag’.
• Smooth pursuit oogbewegingen
Er is geen bewijs voor de vergelijking van smooth pursuit oogbewegingen met een control/geen behandeling of een andere interventie op de uitkomst ‘neglect’ in patiënten met visusstoornissen ten gevolge van NAH.
• Saccade training
Er is geen bewijs voor de vergelijking van saccade training met een control/geen behandeling of een andere interventie op de uitkomst ‘neglect’ in patiënten met visusstoornissen ten gevolge van NAH.
• Cueing/feedback training
Voor de vergelijking van cueing/feedback training met een controle/geen behandeling is de bewijskracht met 2 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse en verschillen tussen de groepen op baseline) en het geringe aantal patiënten (imprecisie: 4 studies, n=126). Daarmee komt de bewijskracht uit op ‘laag’.
Voor de vergelijking van cueing/feedback training met een andere interventie is de bewijskracht met 3 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse en verschillen tussen de groepen op baseline) en het geringe aantal patiënten (imprecisie: 1 studie, n=22). Daarmee komt de bewijskracht uit op ‘zeer laag’.
• Lees- en schrijftraining
Voor de vergelijking van lees- en schrijftraining met een controle/geen behandeling is de bewijskracht met 3 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse en verschillen tussen de groepen op baseline) en het geringe aantal patiënten (imprecisie: 1 studies, n=25). Daarmee komt de bewijskracht uit op ‘zeer laag’.
Voor de vergelijking van lees- en schrijftraining met een andere interventie is de bewijskracht met 3 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse en verschillen tussen de groepen op baseline) en het geringe aantal patiënten (imprecisie: 2 studies, n=40). Daarmee komt de bewijskracht uit op ‘zeer laag’.
• Audiovisuele stimulatie
Voor de vergelijking van audiovisuele stimulatie met een controle/geen behandeling is de bewijskracht met 3 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse) en het geringe aantal patiënten (imprecisie: 1 studies, n=30). Daarmee komt de bewijskracht uit op ‘zeer laag’.
Voor de vergelijking van audiovisuele stimulatie met een andere interventie is de bewijskracht met 3 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse) en het geringe aantal patiënten (imprecisie: 1 studie, n=30). Daarmee komt de bewijskracht uit op ‘zeer laag’.
• Optokinetische stimulatie
Voor de vergelijking van optokinetische stimulatie met een controle/geen behandeling is de bewijskracht met 3 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse) en het geringe aantal patiënten (imprecisie: 2 studies, n=24). Daarmee komt de bewijskracht uit op ‘zeer laag’.
Voor de vergelijking van optokinetische stimulatie met een andere interventie is de bewijskracht met 3 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse) en het geringe aantal patiënten (imprecisie: 1 studie, n=20). Daarmee komt de bewijskracht uit op ‘zeer laag’.
• Elektrische stimulatie
Voor de vergelijking van optokinetische stimulatie met een controle/geen behandeling is de bewijskracht met 3 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse), tegenstrijdige resultaten (inconsistentie), en het geringe aantal patiënten (imprecisie: 2 studies, n=55). Daarmee komt de bewijskracht uit op ‘zeer laag’.
Voor de vergelijking van optokinetische stimulatie met een andere interventie is de bewijskracht met 3 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse) en het geringe aantal patiënten (imprecisie: 1 studie, n=20). Daarmee komt de bewijskracht uit op ‘zeer laag’.
• Lichtflitstherapie
Er is geen bewijs voor de vergelijking van lichtflitstherapie met een control/geen behandeling of een andere interventie op de uitkomst ‘neglect’ in patiënten met visusstoornissen ten gevolge van NAH.
• Prisma’s
Voor de vergelijking van prisma’s met een controle/geen behandeling is de bewijskracht met 2 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse en verschillen tussen groepen op baseline). Daarmee komt de bewijskracht uit op ‘laag’.
Er is geen bewijs voor de vergelijking van prisma’s met een andere interventie op de uitkomst ‘neglect’ in patiënten met visusstoornissen ten gevolge van NAH.
• Oog afplakken
Voor de vergelijking van prisma’s met een controle/geen behandeling is de bewijskracht met 2 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse en verschillen tussen groepen op baseline). Daarmee komt de bewijskracht uit op ‘laag’.
Er is geen bewijs voor de vergelijking van prisma’s met een andere interventie op de uitkomst ‘neglect’ in patiënten met visusstoornissen ten gevolge van NAH.
ADL functioneren
• Visuele scanning training
Voor de vergelijking van visuele scanning training met een controle/geen behandeling is de bewijskracht met 2 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse) en het geringe aantal patiënten (imprecisie: 2 studies, n=79). Daarmee komt de bewijskracht uit op ‘laag’.
Voor de vergelijking van visuele scanning training met een andere interventie is de bewijskracht met 3 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse), tegenstrijdige resultaten (inconsistentie) en het geringe aantal patiënten (imprecisie: 4 studies, n=75). Daarmee komt de bewijskracht uit op ‘zeer laag’.
• Smooth pursuit oogbewegingen
Voor de vergelijking van smooth pursuit oogbewegingen met een controle/geen behandeling is de bewijskracht met 3 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse) en het geringe aantal patiënten (imprecisie: 1 studie, n=30). Daarmee komt de bewijskracht uit op ‘zeer laag’.
Voor de vergelijking van smooth pursuit oogbewegingen met een andere interventie is de bewijskracht met 3 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse), tegenstrijdige resultaten (inconsistentie) en het geringe aantal patiënten (imprecisie: 2 studies, n=54). Daarmee komt de bewijskracht uit op ‘zeer laag’.
• Saccade training
Er is geen bewijs voor de vergelijking van saccade training met een control/geen behandeling of een andere interventie op de uitkomst ‘ADL functioneren’ in patiënten met visusstoornissen ten gevolge van NAH.
• Cueing/feedback training
Voor de vergelijking van cueing/feedback training met een controle/geen behandeling is de bewijskracht met 3 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse en verschillen tussen groepen op baseline) en tegenstrijdige resultaten (inconsistentie). Daarmee komt de bewijskracht uit op ‘zeer laag’.
Voor de vergelijking van cueing/feedback training met een andere interventie is de bewijskracht met 3 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse), en het geringe aantal patiënten (imprecisie: 1 studie, n=22). Daarmee komt de bewijskracht uit op ‘zeer laag’.
• Lees- en schrijftraining
Er is geen bewijs voor de vergelijking van lees- en schrijftraining met een control/geen behandeling of een andere interventie op de uitkomst ‘ADL functioneren’ in patiënten met visusstoornissen ten gevolge van NAH.
• Audiovisuele stimulatie
Voor de vergelijking van audiovisuele stimulatie met een controle/geen behandeling is de bewijskracht met 3 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse) en het geringe aantal patiënten (imprecisie: 1 studie, n=30). Daarmee komt de bewijskracht uit op ‘zeer laag’.
Voor de vergelijking van audiovisuele stimulatie met een andere interventie is de bewijskracht met 3 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse), en het geringe aantal patiënten (imprecisie: 2 studies, n=50). Daarmee komt de bewijskracht uit op ‘zeer laag’.
• Optokinetische stimulatie
Er is geen bewijs voor de vergelijking van optokinetische stimulatie met een control/geen behandeling of een andere interventie op de uitkomst ‘ADL functioneren’ in patiënten met visusstoornissen ten gevolge van NAH.
• Elektrische stimulatie
Er is geen bewijs voor de vergelijking van elektrische stimulatie met een control/geen behandeling of een andere interventie op de uitkomst ‘ADL functioneren’ in patiënten met visusstoornissen ten gevolge van NAH.
• Lichtflitstherapie
Er is geen bewijs voor de vergelijking van lichtflitstherapie met een control/geen behandeling of een andere interventie op de uitkomst ‘ADL functioneren’ in patiënten met visusstoornissen ten gevolge van NAH.
• Prisma’s
Voor de vergelijking van prisma’s met een controle/geen behandeling is de bewijskracht met 2 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse en verschillen tussen groepen op baseline). Daarmee komt de bewijskracht uit op ‘laag’.
Er is geen bewijs voor de vergelijking van prisma’s met een andere interventie op de uitkomst ‘ADL functioneren’ in patiënten met visusstoornissen ten gevolge van NAH.
• Oog afplakken
Voor de vergelijking van oog afplakken met een controle/geen behandeling is de bewijskracht met 2 niveaus verlaagd gezien beperkingen in de onderzoeksopzet (risk of bias: onduidelijkheden rondom blindering en intention-to-treat analyse en verschillen tussen groepen op baseline). Daarmee komt de bewijskracht uit op ‘laag’.
Er is geen bewijs voor de vergelijking van oog afplakken met een andere interventie op de uitkomst ‘ADL functioneren’ in patiënten met visusstoornissen ten gevolge van NAH.
Participatie
Er is geen bewijs voor de vergelijking van één van de genoemde interventies met een controle/geen behandeling of een andere interventie op uitkomst ‘participatie’ in patiënten met visusstoornissen ten gevolge van NAH.
Zoeken en selecteren
Om de uitgangsvraag te kunnen beantwoorden is er een systematische literatuuranalyse verricht naar de volgende zoekvragen:
Wat is de effectiviteit van revalidatie-gerichte interventies ten opzichte van gebruikelijke zorg of geen behandeling bij mensen met visuele stoornissen ten gevolge van NAH?
Wat is de effectiviteit van revalidatie-gerichte interventies ten opzichte van elkaar bij mensen met visuele stoornissen ten gevolge van NAH?
P: volwassen patiënten met visuele stoornissen ten gevolge van NAH;
I: gezichtsveldtraining, compensatiestrategieën, scanning training, restoratie training, restitutie training, prisma training, lichtflitstherapie, visuele revalidatie, substitutie training, sensorische integratie;
C: gebruikelijke zorg, geen training/behandeling, wachtlijst (zoekvraag 1);
vergelijking van genoemde interventies ten opzichte van elkaar (zoekvraag 2);
O: gezichtsveld (perimetrie), neglect, ADL functioneren en participatie.
Relevante uitkomstmaten
De werkgroep achtte ‘gezichtsveld’ en ‘neglect’ voor de besluitvorming cruciale uitkomstmaten, en ‘ADL functioneren’ en ‘participatie’ voor de besluitvorming belangrijke uitkomstmaten.
De werkgroep definieerde de uitkomstmaat gezichtsveld als gemeten met perimetrie. De werkgroep definieerde de uitkomstmaat ADL als algemene ADL gericht op bijvoorbeeld zelfzorg en dus niet uitsluitend visuele ADL. Voor de overige uitkomstmaten hanteerde de werkgroep de in de studies gebruikte definities. Aansluitend op de review van Bowen (2013), werd neglect beperkt tot de volgende testen:
- Lijn bisectie taak: markeren van het midden van een reeks lijnen van variërende lengte.
- Target cancellation taak: Een gestandariseerde target cancellation taak (bestaande uit: enkele letter, dubbel letter, lijn of vorm).
- Behavioural inattention test (BIT): een objectieve test van dagelijkse vaardigheden die relevant zijn voor visueel neglect. Als beschikbaar dan werd ook de score van de BIT meegenomen (dan de hele test batterij gedaan).
De lijn bisectie en target cancellation taak zijn voldoende om iets te kunnen zeggen over het neglect. Aanvullend is ook gekeken naar de score van de BIT als deze was afgenomen.
Zoeken en selecteren (Methode)
In de databases Medline (via OVID) en Embase (via Embase.com) is op 20 mei 2019 met relevante zoektermen gezocht naar systematische reviews, gerandomiseerde trials en andere vergelijkende studies die voldeden aan de PICO. De zoekverantwoording is weergegeven onder het tabblad Verantwoording. De literatuurzoekactie leverde 585 treffers op. Studies werden geselecteerd op grond van de volgende selectiecriteria: (1) reviews of originele studies die gezichtsveldtraining, compensatiestrategieën, scanning training, restoratie training, restitutie training, prisma training, lichtflitstherapie, visuele rehabilitatie, substitutie training, sensorische integratie vergeleken met gebruikelijke zorg, geen training of wachtlijst, of met een andere genoemde interventie; (2) uitgevoerd in volwassen patiënten met visuele stoornissen ten gevolge van NAH, waarbij de gangbare definitie van NAH werd aangehouden*; en (3) rapportage van ten minste één van de genoemde uitkomsten. Omdat voldoende gerandomiseerde studies beschikbaar waren, werden studies met een niet-gerandomiseerde opzet buiten beschouwing gelaten. Op basis van titel en abstract werden in eerste instantie 192 studies voorgeselecteerd. Na raadpleging van de volledige tekst, werden vervolgens 181 studies geëxcludeerd (zie exclusietabel onder het tabblad Verantwoording) en 11 studies definitief geselecteerd.
* Niet-aangeboren hersenletsel, trauma, traumatisch hersenletsel, hersentumor, CVA, MS, Parkinson, Dementie; acquired brain injury, hemianopsie, visual field defect, visual complaints after brain injury, accidental brain injury, non-accidental brain injury, neurodegenerative disease(s), neurological disorders, neurodegeneration.
Resultaten
11 onderzoeken zijn opgenomen in de literatuuranalyse (1 review, 10 RCT’s). De belangrijkste studiekarakteristieken en resultaten zijn opgenomen in de evidencetabellen. De beoordeling van de individuele studieopzet (risk of bias) is opgenomen in de risk-of-biastabellen.
Referenties
- Aparicio-López, C., García-Molina, A., García-Fernández, J., López-Blázquez, R., Enseñat-Cantallops, A., Sánchez-Carrión, R. & Roig-Rovira, T. (2016). Combination treatment in the rehabilitation of visuo-spatial neglect. Psicothema, 28(2), 143-149.
- Bowen, A., Hazelton, C., Pollock, A., & Lincoln, N. B. (2013). Cognitive rehabilitation for spatial neglect following stroke. Cochrane Database of Systematic Reviews, (7).
- Cherney, L. R., Halper, A. S., & Papachronis, D. (2003). Two approaches to treating unilateral neglect after right hemisphere stroke: a preliminary investigation. Topics in stroke rehabilitation, 9(4), 22-33.
- de Haan, G. A., Melis-Dankers, B. J., Brouwer, W. H., Tucha, O., & Heutink, J. (2015). The effects of compensatory scanning training on mobility in patients with homonymous visual field defects: a randomized controlled trial. PLoS One, 10(8), e0134459.
- Edmans, J. A., Webster, J., & Lincoln, N. B. (2000). A comparison of two approaches in the treatment of perceptual problems after stroke. Clinical Rehabilitation, 14(3), 230-243.
- Elshout, J. A., van Asten, F., Hoyng, C. B., Bergsma, D. P., & van den Berg, A. V. (2016). Visual rehabilitation in chronic cerebral blindness: a randomized controlled crossover study. Frontiers in neurology, 7, 92.
- Fanthome, Y., Lincoln, N. B., Drummond, A., & Walker, M. F. (1995). The treatment of visual neglect using feedback of eye movements: a pilot study. Disability and rehabilitation, 17(8), 413-417.
- Ferreira, HP., Alvim Leite Lopes, M., Raggio Luiz, R., Cardoso, L., & André, C. (2011). Is visual scanning better than mental practice in hemispatial neglect? Results from a pilot study. Topics in stroke rehabilitation, 18(2), 155-161.
- Fong, K. N., Chan, M. K., Ng, P. P., Tsang, M. H., Chow, K. K., Lau, C. W., ... & Chan, C. C. (2007). The effect of voluntary trunk rotation and half-field eye-patching for patients with unilateral neglect in stroke: a randomized controlled trial. Clinical Rehabilitation, 21(8), 729-741.
- Kalra, L., Perez, I., Gupta, S., & Wittink, M. (1997). The influence of visual neglect on stroke rehabilitation. Stroke, 28(7), 1386-1391.
- Keller, I., & Lefin-Rank, G. (2010). Improvement of visual search after audiovisual exploration training in hemianopic patients. Neurorehabilitation and Neural Repair, 24(7), 666-673.
- Kerkhoff, G., Keller, I., Artinger, F., Hildebrandt, H., Marquardt, C., Reinhart, S., & Ziegler, W. (2012a). Recovery from auditory and visual neglect after optokinetic stimulation with pursuit eye movements–Transient modulation and enduring treatment effects. Neuropsychologia, 50(6), 1164-1177.
- Kerkhoff, G., Keller, I., Artinger, F., Hildebrandt, H., Marquardt, C., Reinhart, S., & Ziegler, W. (2012b). Recovery from auditory and visual neglect after optokinetic stimulation with pursuit eye movements–Transient modulation and enduring treatment effects. Neuropsychologia, 50(6), 1164-1177.
- Kerkhoff, G., Bucher, L., Brasse, M., Leonhart, E., Holzgraefe, M., Völzke, V., ... & Reinhart, S. (2014). Smooth pursuit “bedside” training reduces disability and unawareness during the activities of daily living in neglect: a randomized controlled trial. Neurorehabilitation and neural repair, 28(6), 554-563.
- Luukkainen-Markkula, R., Tarkka, I. M., Pitkänen, K., Sivenius, J., & Hämäläinen, H. (2009). Rehabilitation of hemispatial neglect: a randomized study using either arm activation or visual scanning training. Restorative neurology and neuroscience, 27(6), 665-674.
- Mizuno, K., Tsuji, T., Takebayashi, T., Fujiwara, T., Hase, K., & Liu, M. (2011). Prism adaptation therapy enhances rehabilitation of stroke patients with unilateral spatial neglect: a randomized, controlled trial. Neurorehabilitation and neural repair, 25(8), 711-720.
- Mödden, C., Behrens, M., Damke, I., Eilers, N., Kastrup, A., & Hildebrandt, H. (2012). A randomized controlled trial comparing 2 interventions for visual field loss with standard occupational therapy during inpatient stroke rehabilitation. Neurorehabilitation and neural repair, 26(5), 463-469.
- Nys, G. M. S., De Haan, E. H. F., Kunneman, A., De Kort, P. L. M., & Dijkerman, H. C. (2008). Acute neglect rehabilitation using repetitive prism adaptation: a randomized placebo-controlled trial. Restorative neurology and neuroscience, 26(1), 1-12.
- Pereira Ferreira, H., Alvim Leite Lopes, M., Raggio Luiz, R., Cardoso, L., & André, C. (2011). Is visual scanning better than mental practice in hemispatial neglect? Results from a pilot study. Topics in stroke rehabilitation, 18(2), 155-161.
- Polanowska, K., Seniów, J., Paprot, E., Leśniak, M., & Członkowska, A. (2009). Left-hand somatosensory stimulation combined with visual scanning training in rehabilitation for post-stroke hemineglect: a randomised, double-blind study. Neuropsychological rehabilitation, 19(3), 364-382.
- Robertson, I., Gray, J., Pentland, B., & Waite, L. (1990). A randomised controlled trial of computerised cognitive rehabilitation for unilateral left neglect. Archives of Physical Medicine and Rehabilitation, 71, 663-668.
- Robertson, I. H., McMillan, T. M., MacLeod, E., Edgeworth, J., & Brock, D. (2002). Rehabilitation by limb activation training reduces left-sided motor impairment in unilateral neglect patients: A single-blind randomised control trial. Neuropsychological Rehabilitation, 12(5), 439-454.
- Rossi, P. W., Kheyfets, S., & Reding, M. J. (1990). Fresnel prisms improve visual perception in stroke patients with homonymous hemianopia or unilateral visual neglect. Neurology, 40(10), 1597-1597.
- Rowe, F. J., Conroy, E. J., Bedson, E., Cwiklinski, E., Drummond, A., García‐Fiñana, M., ... & Macintosh, C. (2017). A pilot randomized controlled trial comparing effectiveness of prism glasses, visual search training and standard care in hemianopia. Acta Neurologica Scandinavica, 136(4), 310-321.
- Rusconi, M. L., Meinecke, C., Sbrissa, P., & Bernardini, B. (2002). Different cognitive trainings in the rehabilitation of visuo-spatial neglect. European Journal of Physical and Rehabilitation Medicine, 38(4), 159.
- Saevarsson, S., Halsband, U., & Kristjansson, A. (2011). Designing rehabilitation programs for neglect: could 2 be more than 1+1? Applied Neuropsychology, 18(2), 95–106.
- Schröder, A., Wist, E. R., & Hömberg, V. (2008). TENS and optokinetic stimulation in neglect therapy after cerebrovascular accident: a randomized controlled study. European Journal of Neurology, 15(9), 922-927.
- Schuett, S., Heywood, C. A., Kentridge, R. W., Dauner, R., & Zihl, J. (2012). Rehabilitation of reading and visual exploration in visual field disorders: transfer or specificity?. Brain, 135(3), 912-921.
- Tsang, M. H. M., Sze, K. H., & Fong, K. N. K. (2009). Occupational therapy treatment with right half-field eye-patching for patients with subacute stroke and unilateral neglect: a randomised controlled trial. Disability and Rehabilitation, 31(8), 630-637.
- Turton, A. J., O'Leary, K., Gabb, J., Woodward, R., & Gilchrist, I. D. (2010). A single blinded randomised controlled pilot trial of prism adaptation for improving self-care in stroke patients with neglect. Neuropsychological Rehabilitation, 20(2), 180-196.
- Van Heugten, C., Bertens, D., & Spikman, J. (2017). Richtlijn Neuropsychologische Revalidatie. Nederlands Instituut van Psychologen, Utrecht, https://www.psynip.nl/wp-content/uploads/2016/11/1.-Richtlijn-Neuropsychologische-revalidatie.pdf.
- Wang, W., Ji, X., Ni, J., Ye, Q., Zhang, S., Chen, W., ... & Machado, S. (2015). Visual spatial attention training improve spatial attention and motor control for unilateral neglect patients. CNS & Neurological Disorders-Drug Targets (Formerly Current Drug Targets-CNS & Neurological Disorders), 14(10), 1277-1282.
- Weinberg, J., Diller, L., Gordon, W. A., Gerstman, L. J., Lieberman, A., Lakin, P., ... & Ezrachi, O. (1977). Visual scanning training effect on reading-related tasks in acquired right brain damage. Archives of physical medicine and rehabilitation, 58(11), 479-486.
- Wiart, L., Saint Côme, A. B., Debelleix, X., Petit, H., Joseph, P. A., Mazaux, J. M., & Barat, M. (1997). Unilateral neglect syndrome rehabilitation by trunk rotation and scanning training. Archives of physical medicine and rehabilitation, 78(4), 424-429.
- Zeloni, G., Farne, A., & Baccini, M. (2002). Viewing less to see better. Journal of Neurology, Neurosurgery & Psychiatry, 73(2), 195-198.
Evidence tabellen
Evidence table for intervention studies (randomized controlled trials and non-randomized observational studies (cohort studies, case-control studies, case series))1
This table is also suitable for diagnostic studies (screening studies) that compare the effectiveness of two or more tests. This only applies if the test is included as part of a test-and-treat strategy - otherwise the evidence table for studies of diagnostic test accuracy should be used.
Research question:
Notes:
- Prognostic balance between treatment groups is usually guaranteed in randomized studies, but non-randomized (observational) studies require matching of patients between treatment groups (case-control studies) or multivariate adjustment for prognostic factors (confounders) (cohort studies); the evidence table should contain sufficient details on these procedures.
- Provide data per treatment group on the most important prognostic factors ((potential) confounders).
- For case-control studies, provide sufficient detail on the procedure used to match cases and controls.
- For cohort studies, provide sufficient detail on the (multivariate) analyses used to adjust for (potential) confounders.
Evidence table for systematic review of RCTs and observational studies (intervention studies)
Research question:
|
Study reference |
Study characteristics |
Patient characteristics |
Intervention (I) |
Comparison / control (C) |
Follow-up |
Outcome measures and effect size |
Comments |
|
Bowen, 2013
PS., study characteristics and results are extracted from the SR (unless stated otherwise) |
SR and meta-analysis of RCTs
Literature search up to June 2012
A: Cherney, 2002 B: Cottam, 1987 C: Edmans, 2000 D: Fanthome, 1995 E: Ferreira, 2011* F: Fong, 2007 G: Kalra, 1997 H: Kerkhoff, 2012a* I: Luukkainen-Markkula, 2009* J: Mizuno, 2011 K: Nys, 2008 L: Polanowska, 2009 M: Robertson, 1990 N: Robertson, 2002 O: Rossi, 1990 P: Rusconi, 2002 Q: Schroder, 2008* R: Tsang, 2009 S: Turton, 2010 T: Weinberg, 1977 U: Welfringer, 2011 V: Wiart, 1997 W: Zeloni, 2002
*) study compared 2 cognitive interventions
Study design: All RCTs
Setting and Country: A: USA B: USA C: UK D: UK E: not reported F: Hong Kong G: UK H: Germany I: Finland J: Japan K: Netherlands L: Poland M: UK N: UK O: USA P: Italy Q: Germany R: Hong Kong S: UK T: USA U: Germany V: France W: Italy
Source of funding and conflicts of interest: Not reported
|
Inclusion criteria SR: -comparison between active treatment group that received one of various cognitive rehabilitation programs for neglect versus an alternative form of treatment or no-treatment control group. -cognitive rehabilitation could include computerised therapy, prescription of aids and modification of environment as long as these were specific to neglect. -trials that included participants with neglect following stroke, with stroke confirmed by neurological examination or brain scanning and neglect by neuropsychological assessment.
Exclusion criteria SR: -drug treatments -studies that included participants with head trauma, brain tumour, or any other brain damage unless a subgroup with stroke could be identified for which there were separate results or more than 75% of the sample had stroke. -participants with general perceptual problems unless a subgroup with neglect could be identified.
23 studies included
Important patient characteristics at baseline:
N, mean age AI: n=2, 69.5 ±23.3 AC: n=2, 62.0 ±5.7 BI: n=6, 66.2 BC: n=6, 71.3 CI: n=24, 69.2 ±11.4 CC: n=18, 66.6 ±14.5 DI: n=9, 66.3 ±10.7 DC: n=9, 71.1 ±7.6 EI+C n=10, - FI1: n=20, 69.9 ±5.1 F2: n=20, 69.9 ±9.8 FC: n=20, 73.8 ±9.9 GI: n=24, 78 ±9 GC: n=76 ±10 HI: n=3?, 62.3 HC: n=3?, 56.3 II: n=6, 95.5 ±8.4 IC: n=6, 57.8 ±11.8 JI: n=20, 66.0 ±11.5 JC: n=18, 66.6 ±7.7 KI: n=10, 63.6 ±13.8 KC: n=6, 61.5 ±11.0 LI: n=20, 61.6 ±8.3 LC: n=20, 58.3 ±12.9 MI: n=17, 64.2 ±12.6 MC: n=13, 63.1 ±9.6 NI: n=19, 69.3 ±9 NC: n=21, 67 ±9.4 OI: n=18, 72.6 OC: n=21, 63.3 PI: n=12, 69.8 PC: n=8, 65.1 QI1: n=10, 68.4 QI2: n=10, 60.6 QC: n=10, 67.3 RI: n=17, 70.5 ±9.3 RC: n=17, 71.8 ±5.3 SI: n=17, 72 ±14 SC: n=19, 71 ±14 TI: n=14, 61.5 ±9.8 TC: n=11, 65.7 ±10.9 UI: n=15, 56.3 ±11.2 UC: n=15, 57.3 ±11.3 VI: n=11, 66 VC: n=11, 72 WI: n=4, 68.8 WC: n=4, 76.3
Sex: AI: 100% Male AC: 50% BI+C: 58.3% CI: 41.7% CC: 44.4% DI: 66.7% DC: 66.7% EI+C: - F1+2+C: 56.7% GI: 48.3% GC: 39.1% HI+C: - II: 50% IC: 33.3% JI+C: - KI: 70% KC: 50% LI: 55% LC: 70% MI: 45% MC: 62.5% NI: 68.4% NC: 76.2% OI: 55.5% OC: 42.9% PI: 41.7% PC: 37.5% QI1: 70% QI2: 50% QC: 60% RI: 70.5% RC: 52.9% SI: 50% SC: 57.9% TI+C: - UI+C: - VI: 45.5% VC: 45.5% WI: 100% WC: 50%
Groups comparable at baseline? Not reported |
A: Visual scanning, practising letter and word cancellation tasks using visual, verbal and tactile cues, 20 sessions B: Five 30 min sessions per day of (phase 1) sessions of visual scanning a light board while stationary, (phase 2) visual scanning a light board while self-propelling, (phase 3) naming objects presented on both sides while self-propelling. C: ToT approach: practicing perceptual task to treat the cause of the perceptual problem, 2.5 hrs per week for 6 weeks in addition to standard OT D: feedback of eye movements (glasses with auditory signal), 2hrs and 40 min per week E: visual scanning F1: OT supervised ADL training and voluntary trunk rotation in ipsilateral reaching task (1 h/day, 5 days/week, 30 days) F2: Same as F1 plus eye patching of ipsilesional field G: Spatio-motor cuing based on attentional-motor integration and emphasis on restoration of function.
H: Optokinetic stimulation: repetitive leftward stimulation with active pursuit eye movements (moving stimuli), 20 sessions of 50 min, 5 sessions per week I: Left arm activation training (20-30 hrs)
J: Pointing at targets without (30x), with (90x) and without (60x) prism-glasses (2x/day, 20 min, 5 d/week) K: Prism adaptation: pointing at visual targets wearing prism goggles (30 min, 4 consecutive days) L: Electrical somatosensory stimulation of the left hand (electrodes placed on the hand) plus visual scanning training using the RehaCom for computerised saccadic training and attention and concentration training and paper and pencil tasks to improve reading and writing; verbal and visual cues and instructions were given. M: Computerized scanning and attention training (14 sessions of 75 min) N: Wearing a limb activation device that emits a tone when no left-sided movement was made (45 min/week) O: 15-diopter plastic press-on Fresnel prisms (cut in half circle, fitted in spectacle lenses with base toward affected field) worn during daytime activities in addition to standard rehabilitation including ADL training and visual perception training P: visual scanning with cueing and feedback (reading sentences and stories, line drawing, assembling 3D cubes, matching cards, 40x1hr sessions) Q1: visual exploration plus TENS (20x25-40 min) Q2: visual exploration and optokinetic stimulation (20x25-40min) R: eye patching glasses worn during conventional OT (30 min ADL, 30 min upper limb training, 4 weeks) S: Prism adaptation training: repeated pointing to targets using unaffected hand while wearing prism glasses (10 sessions) T: visual training: reading, writing, calculation (20 hours)
U: visuo-motor imagery therapy: mentally practicing positions and movements of the contralesional upper limb in a repetitive fashion (28-30 sessions) in addition to standardized rehabilitation including exploration training V: Bon Saint Come method: wearing a thoracolumbar vest with metal pointer above the head, the participant points at targets om mobile panel, audible and luminous signals provide feedback (1 hr/day for 20 days), followed by 2-3 hours per day traditional rehabilitation W: wearing goggles with eye patches for 1 week during waking hours |
A: repetitive practice of functional task (oral reading) using visual, verbal and tactile cues, 20 sessions
B: Not described
C: FA approach: treat the symptom rather than the cause, 2.5 hrs per week for 6 weeks in addition to standard OT
D: No treatment
E: mental practice F: Conventional OT (15 minutes of ADL and 45 min of upper extremity training)
G: conventional therapy concentrating on restoration of tone, movement pattern and motor activity before addressing skilled functional activity H: visual scanning training on a computer screen (static stimuli), 20 sessions of 50 min, 5 sessions per week
I: Visual scanning training (10 hrs) combined with physiotherapy and OT/group therapy J: Same task as in experimental group but wearing neutral glasses
K: Placebo: same as experimental group but wearing neutral goggles
L: Placebo: Same as in experimental group but without current intensity on the electrodes
M: recreational computing (games, quizzes and logical games, 11,4 hours) N: Placebo: wearing the same limb activation device during perceptual training without tone (45 in/week).
O: No prism treatment in addition to standard rehabilitation including ADL training and visual perception training
P: Control: same activities without cueing and feedback (40x1hr sessions)
Q: Control: visual exploration using the ELEX apparatus (stimuli patterns presented on a screen)
R: Control: conventional OT without eye patches (30 min ADL, 30 min upper limb training, 4 weeks)
S: Sham treatment: same pointing activity while wearing plain glasses (10 sessions)
T: no visual training (but received OT as part of general rehabilitation program) U: No visuo-motor imagery to standardized rehabilitation including exploration training
V: 2-3 hours traditional rehabilitation per day
W: No goggles |
End-point of follow-up:
A: post-test B: not reported C: 6 weeks D: 4 weeks E: post-test and 3 months F: 30 days (post-test) and 60 days G: 12 weeks H: 4 weeks I: 3 weeks J: 2 weeks and at hospital discharge K: 1 month post treatment L: 1 month (post-test) M: 7 weeks N: 12 weeks O: 4 weeks P: 2 months Q: 4 weeks R: 4 weeks S: 2 weeks T: 4 weeks U: 3 weeks V: 20 days W: 1 week (post-test) and at 2 weeks
For how many participants were no complete outcome data available? Not reported |
Comparison 1: Cognitive rehabilitation versus any control
Pooled SMD (random effects model): 0.23 (95% CI -0.02 to 0.48) favoring cognitive rehabilitation Heterogeneity (I2): 24%
Pooled SMD (random effects model): 0.35 (95% CI 0.09 to 0.62) favoring cognitive rehabilitation Heterogeneity (I2): 42%
Pooled SMD (random effects model): 0.31 (95% CI -0.10 to 0.72) favoring cognitive rehabilitation Heterogeneity (I2): 32%
Pooled SMD (random effects model): 0.28 (95% CI -0.03 to 0.59) favoring cognitive rehabilitation Heterogeneity (I2): 0%
Comparison 2: Cognitive rehabilitation versus another cognitive rehabilitation intervention
Pooled SMD (random effects model): -0.28 (95% CI -1.15 to 0.59) favoring approach 2 Heterogeneity (I2): 0%
Pooled SMD (random effects model): -0.48 (95% CI -1.54 to 0.58) favoring approach 2 Heterogeneity (I2): 31%
Comparison 3: visual scanning versus. another intervention
Pooled SMD (random effects model): 0.09 (95% CI -0.71 to 0.89) favoring visual scanning Heterogeneity (I2): 45%
Pooled SMD (random effects model): -0.12 (95% CI -1.20 to 0.96) favoring approach 1 Heterogeneity (I2): 41%
Comparison 4: visual scanning versus. another visual scanning intervention
Pooled SMD (random effects model): 0.95 (95% CI 0.43 to 1.47) favoring approach 1 Heterogeneity (I2): 45%
Pooled SMD (random effects model): 1.13 (95% CI -0.33 to 2.60) favoring approach 1 Heterogeneity (I2): 65%
Comparison 3: prisms versus. any control*
Pooled SMD (random effects model): 0.02 (95% CI -0.36 to 0.40) favoring prisms Heterogeneity (I2): 0%
Pooled SMD (random effects model): 0.29 (95% CI -0.16 to 0.74) favoring prisms Heterogeneity (I2): 32%
Comparison 5: patching versus. any control*
Pooled SMD (random effects model): 0.32 (95% CI -0.16 to 0.80) favoring prisms Heterogeneity (I2): 0%
Pooled SMD (random effects model): 0.47 (95% CI 0.01 to 0.93) favoring prisms Heterogeneity (I2): 0%
Comparison 6: feedback or cueing versus. any control*
Pooled SMD (random effects model): 0.40 (95% CI -0.48 to 1.28) favoring prisms Heterogeneity (I2): 72%
Pooled SMD (random effects model): 0.32 (95% CI -0.45 to 1.09) favoring prisms Heterogeneity (I2): 70%
*) only immediate post-test results are presented. For delayed, follow-up effects, please refer to the original review.
Outcome: perimetry The review did not look at perimetry. The following results were taken from the original publications: A: not measured B: could not access full text C: not measured D: could not access full text E: not measured F: not measured G: not measured H: not measured I: not measured J: not measured K: not measured L: not measured M: could not access full text N: not measured O: could not access full text P: could not access full text Q: not measured R: not measured S: not measured T: could not access full text U: not measured V: not measured W: not measured
|
Risk of bias -Allocation concealment (6 high risk, 6 unclear) -Blinding outcome assessors (3 high risk, 6 unclear) -Incomplete outcome data (4 high risk, 4 unclear) -Free of systematic differences between groups at baseline (7 high risk, 7 unclear) -Adequate adjustment for differences at baseline (5 high risk, 4 unclear) -Potential bias due to blinding of participants, blinding of therapists and violation of intention to treat were not assessed.
Author’s conclusion The effectiveness of cognitive rehabilitation interventions for reducing the disabling effects of neglect and increasing independence remains unproven. As a consequence, no rehabilitation approach can be supported or refuted based on current evidence from RCTs. However, there is some very limited evidence that cognitive rehabilitation may have an immediate beneficial effect on tests of neglect. This emerging evidence justifies further clinical trials of cognitive rehabilitation for neglect. However, future studies need to have appropriate high quality methodological design and reporting, to examine persisting effects of treatment and to include an attention control comparator. |
Risk of bias table for intervention studies (randomized controlled trials)
Research question:
|
Study reference
(first author, publication year) |
Describe method of randomisation1 |
Bias due to inadequate concealment of allocation?2
(unlikely/likely/unclear) |
Bias due to inadequate blinding of participants to treatment allocation?3
(unlikely/likely/unclear) |
Bias due to inadequate blinding of care providers to treatment allocation?3
(unlikely/likely/unclear) |
Bias due to inadequate blinding of outcome assessors to treatment allocation?3
(unlikely/likely/unclear) |
Bias due to selective outcome reporting on basis of the results?4
(unlikely/likely/unclear) |
Bias due to loss to follow-up?5
(unlikely/likely/unclear) |
Bias due to violation of intention to treat analysis?6
(unlikely/likely/unclear) |
|
Aparicio-Lopez, 2016 |
Once the informed consent of the participants had been obtained they were allotted a study number. These numbers corresponded to the order in which the patients entered the study. A simple randomization procedure was performed according to a computer-generated random number table based on a uniform distribution (0, 1). The application of such a simple randomization procedure yielded 15 patients in the ST group and 13 in the CT group. The research assistant who generated the allocation scheme was not clinically involved in the study (neither in the assessment nor in the administration of treatment to the patients). |
Unlikely |
Unclear |
Likely |
likely |
Unlikely |
Unlikely |
Unclear |
|
Kerkhoff, 2014 |
Finally, 24 patients with acute visuospatial neglect, as assessed by the 2 screening tests, were randomly allocated to SPT or VST (by a person not involved in the study who drew lots from a sealed envelope). |
Unlikely |
Unclear |
Unclear |
Unlikely |
Unlikely |
Unlikely |
Unclear |
|
Keller, 2010 |
Using a random number algorithm, patients were assigned to either audiovisual stimulation training or visual stimulation training. To achieve a nearly balanced number of patients with quadrantanopia in each group, the assignment of quadrantanopic patients between treatment groups was alternated, resulting in 3 patients in the AVT group and 4 patients in the VT group. |
Partly unlikely (hemianopic patients), partly likely (quadrantanopic patients) |
Unlikely |
Unclear |
Unclear |
Unlikely |
Unclear |
Unclear |
|
Modden, 2012 |
Patients were randomly assigned to receive either CT, RT, or OT. Randomization by throwing dice and allocation took place before starting with the initial assessment of neuropsychological tests. |
Unlikely |
Unclear |
Unclear |
Likely |
Unlikely |
Unlikely |
Unclear |
|
Crotty, 2018 |
Those who met the criteria and agreed to participate provided the research therapist written informed consent and, after baseline assessment, were block randomized in groups of eight. Randomization was performed by a statistician from the pharmacy department who was not part of the study, and generated the random sequence using the random number generator in Microsoft Excel, creating sequentially numbered, sealed envelopes containing group allocation for participants. |
Unlikely |
Likely |
Likely |
Unlikely |
Unlikely |
Likely |
Likely |
|
Rowe, 2017 |
Participants were individually randomized to one of three treatment groups using a secure (24-hour) web-based randomization programme. Randomization lists were generated using block randomization stratified by centre and degree of hemianopia (partial or complete) with treatment allocation ratio of 1:1:1. The local PI (orthoptist) obtained the treatment allocation and subsequently assigned the participant to the treatment arm. |
Unlikely |
Unclear |
Unclear |
Unclear |
Unlikely |
Likely |
Likely |
|
Elshout, 2016 |
To prevent selection bias, prior to the inclusion of the first patient, a training scheme for all patients was created using Matlab (Mathworks Inc.). For each cohort of 10 patients, numbers (J01–J40), the training stimuli (Flow or Point), and the order of training rounds (Test (defect) round first or Control (intact) round first) were randomly assigned to a patient number (Table S1 in Supplementary Material). The patients were included in order of registration on our website. Thus, the assignment of a patient to a patient number (with corresponding training scheme: stimulus type and the training order) was determined prior to the first inclusion, completely random and not based on selection. |
Unlikely |
Unlikely |
Likely |
Unclear |
Unlikely |
Likely |
unclear |
|
De Haan, 2015 |
Allocation to the groups occurred by the method of minimization (37). Differences between the groups were minimized regarding gender, side of field defect (left or right), size of field defect (hemianopia versus. quadrantanopia), age (younger versus. older than 55), and time since onset (shorter versus. longer than 12 months). Because time since onset was assumed less important than the other variables, this variable was weighted less heavily (0.5) than the others (1.0). Upon inclusion of a new participant, author GH entered the characteristics of the patient into the randomization software that contained the characteristics of the previously included patients, which resulted in allocation to the training group or the waiting list control group. |
Unlikely |
Unclear |
Unclear |
Unlikely |
Unlikely |
Likely |
Likely |
|
Schuett, 2012 |
Patients were randomly allocated into two treatment groups. |
Unclear |
Unclear |
Likely |
Unclear |
Unlikely |
Unclear |
Unclear |
|
Wang, 2015 |
The 9 cases were randomly divided into conventional treatment group + visual spatial attention and conventional treatment group. |
Unclear |
Unclear |
Unclear |
Unclear |
Unlikely |
Unclear |
unclear |
- Randomisation: generation of allocation sequences have to be unpredictable, for example computer generated random-numbers or drawing lots or envelopes. Examples of inadequate procedures are generation of allocation sequences by alternation, according to case record number, date of birth or date of admission.
- Allocation concealment: refers to the protection (blinding) of the randomisation process. Concealment of allocation sequences is adequate if patients and enrolling investigators cannot foresee assignment, for example central randomisation (performed at a site remote from trial location) or sequentially numbered, sealed, opaque envelopes. Inadequate procedures are all procedures based on inadequate randomisation procedures or open allocation schedules.
- Blinding: neither the patient nor the care provider (attending physician) knows which patient is getting the special treatment. Blinding is sometimes impossible, for example when comparing surgical with non-surgical treatments. The outcome assessor records the study results. Blinding of those assessing outcomes prevents that the knowledge of patient assignement influences the proces of outcome assessment (detection or information bias). If a study has hard (objective) outcome measures, like death, blinding of outcome assessment is not necessary. If a study has “soft” (subjective) outcome measures, like the assessment of an X-ray, blinding of outcome assessment is necessary.
- Results of all predefined outcome measures should be reported; if the protocol is available, then outcomes in the protocol and published report can be compared; if not, then outcomes listed in the methods section of an article can be compared with those whose results are reported.
- If the percentage of patients lost to follow-up is large, or differs between treatment groups, or the reasons for loss to follow-up differ between treatment groups, bias is likely. If the number of patients lost to follow-up, or the reasons why, are not reported, the risk of bias is unclear.
- Participants included in the analysis are exactly those who were randomized into the trial. If the numbers randomized into each intervention group are not clearly reported, the risk of bias is unclear; an ITT analysis implies that (a) participants are kept in the intervention groups to which they were randomized, regardless of the intervention they actually received, (b) outcome data are measured on all participants, and (c) all randomized participants are included in the analysis.
Table of quality assessment for systematic reviews of RCTs and observational studies
Based on AMSTAR checklist (Shea, 2007; BMC Methodol 7: 10; doi:10.1186/1471-2288-7-10) and PRISMA checklist (Moher, 2009; PLoS Med 6: e1000097; doi:10.1371/journal.pmed1000097)
|
Study
First author, year |
Appropriate and clearly focused question?1
Yes/no/unclear |
Comprehensive and systematic literature search?2
Yes/no/unclear |
Description of included and excluded studies?3
Yes/no/unclear |
Description of relevant characteristics of included studies?4
Yes/no/unclear |
Appropriate adjustment for potential confounders in observational studies?5
Yes/no/unclear/notapplicable |
Assessment of scientific quality of included studies?6
Yes/no/unclear |
Enough similarities between studies to make combining them reasonable?7
Yes/no/unclear |
Potential risk of publication bias taken into account?8
Yes/no/unclear |
Potential conflicts of interest reported?9
Yes/no/unclear |
|
Bowen, 2013 |
Yes |
Yes |
Yes |
Yes |
n/a |
Yes |
Yes |
No |
No |
- Research question (PICO) and inclusion criteria should be appropriate and predefined.
- Search period and strategy should be described; at least Medline searched; for pharmacological questions at least Medline + EMBASE searched.
- Potentially relevant studies that are excluded at final selection (after reading the full text) should be referenced with reasons.
- Characteristics of individual studies relevant to research question (PICO), including potential confounders, should be reported.
- Results should be adequately controlled for potential confounders by multivariate analysis (not applicable for RCTs).
- Quality of individual studies should be assessed using a quality scoring tool or checklist (Jadad score, Newcastle-Ottawa scale, risk of bias table et cetera).
- Clinical and statistical heterogeneity should be assessed; clinical: enough similarities in patient characteristics, intervention and definition of outcome measure to allow pooling? For pooled data: assessment of statistical heterogeneity using appropriate statistical tests (for example Chi-square, I2)?
- An assessment of publication bias should include a combination of graphical aids (for example funnel plot, other available tests) and/or statistical tests (for example Egger regression test, Hedges-Olken). Note: If no test values or funnel plot included, score “no”. Score “yes” if mentions that publication bias could not be assessed because there were fewer than 10 included studies.
- Sources of support (including commercial co-authorship) should be reported in both the systematic review and the included studies. Note: To get a “yes,” source of funding or support must be indicated for the systematic review AND for each of the included studies.
Tabel Exclusie na het lezen van het volledige artikel
|
Auteur en jaartal |
Redenen van exclusie |
|
Svaerke, 2019 |
Interventies enkel gericht op computer-based cognitieve rehabilitatie; andere reviews zijn breder en nemen meer studies mee |
|
Liu, 2019 |
Voldoet aan PICO, maar de vergelijkingen in de meta-analyses zijn niet relevant voor de aanbevelingen |
|
Dawes, 2019 |
Alleen de prisma lenzen interventie voldoet aan de PICO en dat betreft slechts 1 studie ui 1986 |
|
Canu, 2018 |
Voldoet niet aan PICO: interventies gericht op geheugentraining |
|
Rowe, 2018 |
Slechts 1 van de 5 studies voldoet aan PICO; overige studies evalueren farmacologische interventies |
|
Mansouri, 2018 |
Narratieve review |
|
Hanna, 2017 |
Narratieve vergelijking van eerder gepubliceerde resultaten uit een cohort studie met gepubliceerde resultaten in de literatuur |
|
Senger, 2017 |
Voldoet niet aan PICO: geen NAH-gerelateerd selectiecriterium; |
|
Rowe, 2017 |
Review van Cochrane reviews relevant voor strabismus, amblyopia, refractive errors en low vision of CVA revalidatie, waarbij de 2 studies relevant voor CVA rehabilitation reeds afzonderlijk zijn geïncludeerd (Pollock, 2012; Pollock, 2011) |
|
Hanna, 2017 |
Voldoet niet aan PICO: focus op screening in plaats van behandeling van visuele beperkingen na CVA |
|
Chorna, 2017 |
Voldoet niet aan PICO: gericht op kinderen |
|
Matteo, 2016 |
Voldoet niet aan PICO: vergelijking met controle of andere behandeling ontbreekt - mogelijk wel relevant voor overwegingen |
|
Berger, 2016 |
Voldoet aan de PICO, maar een systematische presentatie van de studies en resultaten ontbreekt, geen meta-analyse |
|
van der Aa,2016 |
Voldoet niet aan PICO: geen NAH-gerelateerd inclusiecriterium |
|
Tilley, 2016 |
Geen van de geïncludeerde studies voldoet aan de PICO |
|
Thibault, 2016 |
Geen van de geïncludeerde studies voldoet aan de PICO |
|
Stronks, 2015 |
Voldoet niet aan PICO: narratieve review van interventies gericht op sensorische substitutie, geen NAH-gerelateerd inclusiecriterium |
|
Luvizutto, 2015 |
Voldoet niet aan PICO: evalueert farmacologische interventies |
|
Hill, 2015 |
Voldoet aan PICO, maar includeerde slechts 2 RCTs die reeds in de recentere review van Liu 2019 zijn meegenomen |
|
Bittner, 2015 |
Voldoet niet aan PICO: geen NAH-gerelateerd inclusiecriterium |
|
Hepworth, 2015 |
Review ter inventarisatie van PROMs |
|
de Haan, 2014 |
Lijkt te voldoen aan PICO, maar onduidelijke selectiecriteria; geen meta-analyse; geen beschrijving van individuele studies dus we kunnen er weinig mee. |
|
Williams, 2014 |
Voldoet niet aan PICO: gericht op kinderen met ontwikkelings- en visuele problemen |
|
Tilley, 2014 |
Betreft een protocol voor een systematische review |
|
Yang, 2013 |
Voldoet niet aan PICO: uitkomstmaat is behavioural inattention test |
|
Pernet 2013 |
Voldoet aan PICO, maar reviews van Liu (2019) en Bowen, 2013) includeren meer studies en presenteren meta-analyse |
|
Pollock, 2012 |
Voldoet niet aan PICO: I=interventies gericht op leeftijd gerelateerde visusproblemen in mensen met CVA |
|
Smania, 2012 |
Helft van de geïncludeerde studies doet geen vergelijking met een niet-behandelgroep (case series); overlap met recentere reviews, dus voegt weinig toe |
|
Greenwald, 2012 |
Review van prevalentie en type visuele problemen na TBI |
|
Barrett, 2012 |
Narratieve review |
|
Ting, 2011 |
Narratieve review van reviews; selectiecriteria worden niet beschreven |
|
Pollock, 2011 |
Voldoet aan PICO, maar review van Bowen (2013) is recenter |
|
Ladavass, 2011 |
Verslag van een consensus conference |
|
Trauzettel-Klosinski, 2011 |
Narratief review |
|
Li, 2011 |
Voldoet niet aan PICO: interventies gericht op geheugentraining |
|
Bowen, 2011 |
Voldoet aan PICO, maar slechts 1 studie per vergelijking |
|
Rowe, 2019 |
Ontwikkeling van een meetinstrument |
|
Wahlin, 2019 |
Pre-post studie gericht op verminderen neglect |
|
Love, 2019 |
Case report |
|
Smaakje, 2018 |
Pre-post studie gericht op verminderen hemianopsie |
|
Elshout, 2018 |
Pre-post studie gericht op verminderen visual field defect |
|
Ekman, 2018 |
Pre-post studie gericht op verminderen neglect |
|
Cucca, 2018 |
Studie protocol |
|
Casco, 2018 |
Pre-post studie gericht op verminderen visual field defect |
|
Rasmussen, 2018 |
Studieprotocol |
|
Volkening, 2018 |
Voldoet aan PICO, maar er worden onvoldoende bruikbare data gepresenteerd |
|
Roets-Merken, 2018 |
Interventie en doelgroep sluiten niet aan op PICO |
|
Ross, 2018 |
Cohortstudie die interventies beschrijft die TBI patiënten hebben ondergaan om weer te kunnen rijden |
|
Yasuda, 2017 |
Pre-post studie gericht op verminderen neglect |
|
Regan, 2017 |
Studieprotocol |
|
Fu, 2017 |
RCT neurale stimulatie gericht op verminderen neglect; interventie niet gespecificeerd in PICO |
|
Bowers, 2017 |
Commentaar |
|
Alber, 2017 |
Pre-post studie gericht op verminderen visual field defect |
|
Wang, 2017 |
Geen NAH patiënten en gemiddelde leeftijd <10 jaar |
|
Rowe, 2017 |
Survey onder orthoptisten |
|
Levin, 2017 |
5 personen met CP zonder visuele beperking |
|
Good, 2017 |
Case report |
|
Clark, 2017 |
Pre-post design zonder controlegroep |
|
Spaccavento, 2017 |
Cohort studie waarin prevalentie en consequenties van neglect beschreven worden |
|
Cavanaugh, 2017 |
Niet-gerandomiseerde vergelijkende studie, interventie gericht op verminderen corticale blindheid na CVA |
|
Abramoff, 2017 |
Case report |
|
Clerici, 2017 |
Voldoet niet aan PICO - er werd niet geselecteerd op patiënten met visusproblemen; interventie is niet gericht op visus problemen en er worden geen relevante uitkomsten meegenomen |
|
Takamura, 2016 |
Observationele vergelijking van CVA patiënten: wel neglect/wel compenseren versus. Wel/neglect/niet compenseren versus. Geen neglect |
|
Sand, 2016 |
Survey naar prevalentie en consequenties van visuele problemen na CVA |
|
Norup, 2016 |
Observationele studie naar prevalentie en consequenties van visuele problemen na CVA |
|
Carey, 2016 |
Interventie gericht op het verbeteren van tast |
|
van Wyk, 2016 |
Studie protocol |
|
Seniow, 2016 |
interventie niet gespecificeerd in PICO |
|
Sahraie, 2016 |
evaluatie van bruikbaarheid van de NeuroEyeCoach, plus vergelijking met gezonde controle groep |
|
Rowe, 2016 |
Artikel beschrijft uitsluitend recruitment en geen uitkomsten |
|
de Haan, 2016 |
Pre-post studie gericht op verminderen visual field defect |
|
Blaylock, 2016 |
Validatiestudie |
|
Ghomashchi, 2016 |
Interventie gericht op verbeteren van balans d.m.v. fysiotherapie |
|
Ekker, 2016 |
Narratieve review |
|
Thiagarajan, 2015 |
Er worden geen relevante uitkomstmaten gepresenteerd |
|
Gall, 2015 |
Studie protocol |
|
Aparicio-Lopez, 2015 |
Zelfde studie als Aparicio-Lopez 2016, maar grotere sample in de 2016 paper |
|
Loetscher, 2015 |
Studie protocol |
|
Schachten, 2015 |
Interventie bestaat uit golf-training; geen relevante uitkomsten gemeten |
|
Pavlou, 2015 |
Patiënten met refractory peripheral vestibular symptoms |
|
Hollands, 2015 |
CVA patiënten zonder visuele problemen; interventie gericht op verbeteren mobiliteit; geen relevante uitkomsten gerapporteerd |
|
Fu, 2015 |
interventie niet gespecificeerd in PICO |
|
Pundlik, 2015 |
niet-gerandomiseerd cross-over studie naar compensatie hulpmiddel voor visual field defects na NAH |
|
Matano, 2015 |
Geen vergelijking van behandelingen, maar associatie tussen neuropsychologische revalidatie en functioneren |
|
Lev, 2015 |
n=1 studie |
|
Chen, 2015 |
Observationele studie naar de associatie tussen neglect en functioneren, tast en spierkracht |
|
Chen, 2015 |
Observationele studie naar associatie tussen neglect en uitkomsten van revalidatie na CVA |
|
Pardhan, 2015 |
Patiënten met macula degeneratie |
|
Bor-Shavit, 2015 |
Beschrijving van demografie, ziektebeloop en behandeling van mensen met anterieure visuele pad meningeoom |
|
Yadav, 2014 |
Pre-post studie naar oculomotor vision rehabilitation bij TBI, geen relevante uitkomsten |
|
van Wyk, 2014 |
Reeds meegenomen in review Liu (2019) |
|
Thiagarajan, 2014 |
randomised cross-over studie comparing oculomotor training met sham training in TBI; geen relevante uitkomsten meegenomen |
|
Thiagarajan, 2014 |
Er worden geen relevante uitkomstmaten gepresenteerd |
|
Bowers, 2014 |
Er worden geen relevante uitkomstmaten gepresenteerd |
|
Aimola, 2014 |
Hoewel relevante uitkomsten gemeten worden, worden de data niet of onvoldoende gepresenteerd om te kunnen interpreteren |
|
van der Ploeg, 2014 |
Niet relevant: bespreekt methodologische uitdagingen in studies die slaapproblemen behandelen met lichttherapie bij mensen met dementie |
|
Vleet, 2014 |
Studie protocol |
|
Rowe, 2014 |
Studie protocol |
|
Cerasa, 2014 |
Interventie gericht op verbeteren van aandacht bij Parkinsonpatiënten |
|
Aasen, 2014 |
Interventie gericht op ouders, onderwijzers en onderwijsassistenten bij kinderen met visusstoornissen |
|
Tarita-Nistor, 2014 |
Patiënten met centrale visusstoornis, onduidelijk of dit een NAH-oorzaak heeft |
|
Schaadt, 2014 |
Proof-of-principle pre-post study dat fusie en dichoptische training evalueert bij 4 patiënten met hypoxische hersenschade |
|
Bowers, 2014 |
Deelnemers met hemianopsie werd geen training aangeboden maar hoofdscan bewegingen werden geobserveerd en vergeleken met goed-ziende deelnemers |
|
van Kessel, 2013 |
RCT, maar zonder geschikte controlegroep |
|
Rowe, 2013 |
Beschrijvende studie van een cohort van CVA patiënten |
|
Hollands, 2013 |
Studieprotocol |
|
Fasotti, 2013 |
Narratieve review |
|
Ali, 2013 |
Beschrijvende studie van herstel na CVA |
|
Nijboer, 2013 |
Observationele studie naar predictoren van uitkomsten na CVA |
|
Jolly, 2013 |
Evaluatie van een checklist om oculaire aandoeningen te identificeren |
|
Gall, 2013 |
Evaluatie van twee predictiemodellen voor het herstellen van visual field in patiënten met NAH |
|
Vreeken, 2013 |
Studieprotocol |
|
Slimani, 2013 |
Beschrijvende studie van hypersensitiviteit voor pijn bij congenitale blindheid |
|
Luan, 2013 |
Stamceltransplantatie voor corticale visuele stoornissen bij baby’s met neonatale hersenbeschadiging |
|
Kerkhoff, 2013 |
Reeds meegenomen in review Liu (2019) |
|
Beasley, 2013 |
Geen relevante uitkomsten gemeten |
|
Lemke, 2013 |
Validering van een vragenlijst voor visueel functioneren bij TBI |
|
Clatworthy, 2013 |
Geen interventie maar test van contrast sensitiviteit in CVA patiënten met visual field defects t.o.v. goed ziende controle deelnemers |
|
Bonato, 2013 |
Geen interventie maar computertest van neglect met in CVA-patiënten zonder neglect op basis van traditionele testen |
|
Bola, 2013 |
Vergelijking van patiënten met pre- en post-chiasmatische lesies op perimetrie |
|
Beaudoin, 2013 |
Vergelijking CVA patiënten met en zonder revalidatie (revalidatie niet specifiek voor visuele problemen) |
|
Lees, 2013 |
Interventie betreft Membrane-activated chelator stroke intervention (DP-b99) |
|
Lancioni, 2013 |
evaluatie van tekst-messaging systeem voor multipele beperkingen inclusief blindheid |
|
Plow, 2012 |
interventie niet gespecificeerd in PICO |
|
Ianes, 2012 |
Er worden geen relevante uitkomstmaten gepresenteerd |
|
Gall, 2012 |
pre-post evaluatie van vision-restoration training in stroke+visual field defect |
|
Das, 2012 |
studie in katten |
|
Chen, 2012 |
CVA patiënten met visuo-spatiele geheugenproblemen na CVA; geen relevante uitkomstmaten (visuo-spatial memory) |
|
Ross, 2012 |
Vergelijking van mensen met normale en abnormale binoulariteit |
|
Hayes, 2012 |
Case series van CVA patiënten met hemianopsie die NVT revalidatie ondergingen |
|
Tabrett, 2012 |
Geen vergelijkende studie van behandelingen |
|
Sand, 2012 |
Retrospectieve audit van wie verwezen werden voor perimetrie en revalidatie |
|
Petzold, 2012 |
Interventie gericht op het verbeteren van kennis van ergotherapeuten over neglect na stroke |
|
Papageorgiou, 2012 |
Vergelijking van patiënten met vasculaire hersenschade met gezonde personen op het vermijden van botsingen in een virtueel obstacelparcours |
|
Ong, 2012 |
Web-app om leessnelheid te verbeteren in patiënten met hemianopsie |
|
Gall, 2012 |
Observatie om contralesie cross-over van neglect beter te begrijpen |
|
Plow, 2012 |
interventie niet genoemd in PICO |
|
Lewald, 2012 |
Pre-post studie naar het effect van auditieve stimuli om visie bij hemianopsie te verbeteren |
|
Bulson, 2012 |
Observationele studie naar de visuele symptomen bij oorlogsveteranen met TBI |
|
Kortte, 2011 |
Narratieve review |
|
George, 2011 |
Studie protocol |
|
Bergsma, 2011 |
Pre-post studie naar het effect van training in een rijsimulator op oculomotorisch gedrag |
|
George, 2011 |
Geen vergelijking van behandelingen maar associatie tussen kwaliteit van leven en neglect |
|
Taylor, 2011 |
geen relevante uitkomsten: quasi-experimentele studie die scanning training vergelijke met ergotherapie op psychologische uitkomsten |
|
Sabel, 2011 |
Zeer waarschijnlijk een narratieve review van cerebral visual injury |
|
O'Neill, 2011 |
Pre-post studie naar het effect van prisma therapie bij visual field loss |
|
Lau, 2011 |
observationele studie naar de predictoren van herstel bij sport-gerelateerde hersenschuddingen |
|
Di Monaco, 2011 |
observationele studie naar de relatie tussen ernst van neglect en functioneel herstel in ADL na CVA |
|
Poggel, 2011 |
Observationele studie naar temporele karakteristieken van visuele informatieverwerking in patiënten met visual field defects met perceptuele problemen in perimetrisch normale gebieden |
|
Green, 2010 |
Vergelijking van accommodatie functies bij patiënten met TBI en gezonde controlepersonen |
|
Gaber, 2010 |
Review van medische dossiers van patiënten met corticale blindheid na CVA |
|
Shiraishi, 2010 |
Pre-post studie (n=5) naar lange-termijn follow-up na prisma interventies op ADL bij neglect |
|
Serra, 2010 |
Beschrijvende studie naar visueel-ruimtelijke vaardigheden bij patiënten met Alzheimer's Disease en closing-in fenomeen |
|
Poggel, 2010 |
Pre-post studie naar computer-based restoration training in patiënten met post-genicular visual system lesions |
|
Peterson, 2010 |
Geen vergelijking van behandelingen maar associate tussen vestibulaire verstoringen en mobiliteitsproblemen |
|
Marshall, 2010 |
Pre-post studie naar visual restoration therapie nar CVA |
|
Waldorff, 2010 |
Observationele studie naar de karakteristieken geassocieerd met goede zelf-gerapporteerde gezondheid bij mensen met alzheimer's disease |
|
Sahraie, 2010 |
Pre-post studie naar het effect van neuro-oog therapie bij post-geneculate hersenschade |
|
Koons, 2010 |
case studie |
|
Paolucci, 2010 |
Vergelijking van farmacologische interventie |
|
Balcer, 2010 |
Expert opinie met betrekking tot het meten van visuele functies bij MS patiënten |
|
Rutstein, 2010 |
Case reports |
|
Schofield, 2009 |
Waarschijnlijk een narratief review; zo niet dan zijn er meer recente reviews |
|
Thimm, 2009 |
Pre-post studie naar neurobiologische effecten van optokinetische stimulatie bij 7 patiënten met neglect |
|
Senol, 2009 |
Case studie |
|
Kim, 2009 |
Observationele studie waarin MRIs van TBI patiënten worden vergeleken met gezonde personen |
|
Keller, 2009 |
Pre-post studie naar pursuit eye movement training met prisma adaptatie bij patiënten met neglect na CVA |
|
Jobke, 2009 |
RCT cross-over vergelijkt twee visual restoration trainingen (extrstriate VRT versus conventional VRT) |
|
Chen, 2009 |
Cohortstudie naar characteristieken van lage visus-specifieke kwaliteit van leven bij CVA patiënten met hemianopsie |
|
Giorgi, 2009 |
Pre-post studie naar effect van prismaglazen voor hemianopsie |
|
Zampieri, 2009 |
Er worden geen relevante uitkomstmaten gepresenteerd |
|
Roth, 2009 |
Voldoet aan PICO, maar presenteert onvoldoende bruikbare data |
|
Marshall, 2009 |
Narratieve review |
|
Ostwald, 2009 |
Predictoren van het hervatten van therapie na ontslag uit het revalidatiecentrum |
|
Brahm, 2009 |
Beschrijvende studie van visuele stoornissen bij veteranen met oorlogsverwondingen en TBI |
Verantwoording
Beoordelingsdatum en geldigheid
Publicatiedatum : 15-12-2020
Beoordeeld op geldigheid : 18-12-2020
Voor het beoordelen van de actualiteit van deze richtlijn beoordeelt de initatiefnemende vereniging, het Nederlands Oogheelkundig Gezelschap, of de werkgroep in stand wordt gehouden. Uiterlijk in 2023 bepaalt het bestuur van Het Nederlands Oogheelkundig Gezelschap of de modules van deze richtlijn nog actueel zijn. Op modulair niveau is een onderhoudsplan beschreven. Bij het opstellen van de richtlijn heeft de werkgroep per module een inschatting gemaakt over de maximale termijn waarop herbeoordeling moet plaatsvinden en eventuele aandachtspunten geformuleerd die van belang zijn bij een toekomstige herziening (update). De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
Het Nederlands Oogheelkundig Gezelschap is regiehouder van deze richtlijn en eerstverantwoordelijke op het gebied van de actualiteitsbeoordeling van de richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de regiehouder over relevante ontwikkelingen binnen hun vakgebied.
|
Module[1] |
Regiehouder(s)[2] |
Jaar van autorisatie |
Eerstvolgende beoordeling actualiteit richtlijn[3] |
Frequentie van beoordeling op actualiteit[4] |
Wie houdt er toezicht op actualiteit[5] |
Relevante factoren voor wijzigingen in aanbeveling[6] |
|
Niet-aangeboren hersenletsel |
NOG |
2020 |
2025 |
Elke 5 jaar |
NOG |
Aanwezigheid van nu ontbrekende bewijskracht |
[1] Naam van de module
[2] Regiehouder van de module (deze kan verschillen per module en kan ook verdeeld zijn over meerdere regiehouders)
[3] Maximaal na vijf jaar
[4] (half)Jaarlijks, eens in twee jaar, eens in vijf jaar
[5] regievoerende vereniging, gedeelde regievoerende verenigingen, of (multidisciplinaire) werkgroep die in stand blijft
[6] Lopend onderzoek, wijzigingen in vergoeding/organisatie, beschikbaarheid nieuwe middelen
Algemene gegevens
De richtlijnontwikkeling werd ondersteund door het Kennisinstituut van de Federatie Medisch Specialisten en werd gefinancierd uit de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS). De financier heeft geen enkele invloed gehad op de inhoud van de richtlijn.
Doel en doelgroep
Doel
Deze richtlijn is een document met aanbevelingen en handelingsinstructies ter ondersteuning van de dagelijkse praktijkvoering van de oogarts. Het doel van de richtlijn is te komen tot:
- de identificatie van potentieel te verwijzen slechtziende en blinde mensen;
- een doelmatige ketenzorg door transparante, doelmatige en efficiënte verwijzing van slechtziende en blinde mensen naar een centrum voor revalidatie van slechtziende en blinde mensen en andere vormen van hulpverlening;
- de optimale (revalidatie) interventies bij patiënten met een visuele beperking (zie de afzonderlijke modules voor de specifieke subgroepen).
Daarnaast beoogt de richtlijn daar waar nodig te komen tot betere informatie over de visuele beperking naar patiënten en overige zorgprofessionals. De richtlijn omvat een advies wanneer en bij welke visuele beperking patiënten te verwijzen naar een centrum voor revalidatie van slechtziende en blinde mensen of overige zorgprofessionals. De richtlijn kan een hulp zijn bij de keuze van de aard van revalidatie. De werkgroep benadrukt dat binnen Nederland, afhankelijk van de lokale situatie, de aanwezige deskundigheid op het gebied van revalidatie bij slechtziendheid of blindheid sterk kan verschillen. Hiermee dient de verwijzer natuurlijk rekening te houden.
Doelgroep
Deze richtlijn is primair bedoeld voor oogartsen. Daarnaast kan de richtlijn ook een leidraad zijn voor zorgprofessionals die op een andere manier betrokken zijn bij mensen met een visuele beperking.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2019 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van relevante specialismen die betrokken zijn bij de zorg voor patiënten met visusstoornissen te maken hebben (zie hiervoor Samenstelling van de werkgroep). De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn. De werkgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname.
Werkgroep
- Prof. dr. G.H.M.B. van Rens, medisch manager oogheelkunde, werkzaam in het Elkerliek Ziekenhuis te Helmond, hoogleraar oogheelkunde, werkzaam bij het Amsterdam UMC, vrije universiteit te Amsterdam, NOG (voorzitter)
- Dr. F.N. Boonstra, oogarts, werkzaam voor Koninklijke Visio Expertisecentrum te Nijmegen, NOG
- Prof. dr. M. van Genderen, oogarts, werkzaam bij Stichting Bartimeus te Zeist, oogarts/ bijzonder hoogleraar, werkzaam bij UMC Utrecht te Utrecht, NOG
- J. Koopman, algemeen klinisch fysicus, werkzaam voor Koninklijke Visio Extertisecentrum te Amsterdam, NVKF
- P.J. Kortenhoeven, projectleider, werkzaam bij Oogvereniging Nederland te Utrecht
- Dr. R.M.A. van Nispen, associate professor/ universitair hoofddocent, werkzaam bij Amsterdam UMC te Amsterdam
- H.L.M. Stam, optometrist en low vision specialist, werkzaam bij Stichting Bartimeus te Amsterdam, OVN
- A.J. Verpoorten - van Sorge, oogarts, werkzaam bij Boven IJ Ziekenhuis en Koninklijke Visio Expertisecentrum te Amsterdam, NOG
- Dr. E.H. Bosch - Driessen, oogarts, werkzaam bij Stichting Bartimeus te Zeist, van september 2017 tot juni 2019, NOG
Met ondersteuning van
- G. Peeters, senior adviseur, Kennisinstituut van de Federatie Medisch Specialisten, tot oktober 2019
- T. Geltink, adviseur, Kennisinstituut van de Federatie Medisch Specialisten, vanaf oktober 2019
- A. Hagemeijer, senior beleidsadviseur NOG
Belangenverklaringen
De KNMG-code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of zij in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatiemanagement, kennisvalorisatie) hebben gehad. Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van de Federatie Medisch Specialisten.
|
Achternaam werkgroeplid |
Hoofdfunctie |
Nevenwerkzaamheden |
Persoonlijke financiële belangen |
Persoonlijke relaties |
Extern gefinancierd onderzoek |
Intellectuele belangen en reputatie |
Overige belangen |
Getekend op |
Actie (zelf in te vullen door adviseur) |
|
Sorge, van |
Oogarts Boven IJ Ziekenhuis (tot 31-12-2018), (Revalidatie) Oogarts Visio Amsterdam Kinderoogarts Amsterdam UMC (AMC) |
Wetenschappelijke aanstelling LUMC in NEDROP2 onbetaald (tot 1-1-2018)
Richtlijn ROP en richtlijn Visusstoornissen betaald / vacatiegelden |
geen |
geen |
geen |
geen |
nee |
25-9-2020 |
geen |
|
Boonstra |
Oogarts Koninklijke Visio Onderzoeker Donders Instituut DCN |
Aanstelling "met toestemming aanwezig" Donders Instituut DCN |
geen |
geen |
geen |
geen |
nee |
29-9-2020 |
geen |
|
Stam |
Optometrist, Low Vision specialist bij Bartiméus |
geen |
geen |
geen |
geen |
geen |
nee |
24-8-2020 |
geen |
|
Koopman |
Algemeen Klinisch fysicus (speciale focus op visuele revalidatie) bij Koninklijke Visio |
geen |
geen |
geen |
geen |
geen |
nee |
21-8-2020 |
geen |
|
Rens, van |
Medisch Manager oogheelkunde Elkerliek Ziekenhuis, Helmond 0,7 fte |
Bestuurslid International Society for Low Vision Rehabilitation and research (ontbetaald) |
geen |
geen |
Mijn onderzoeksgroep in het Amsterdam UMC, locatie VUmc doet veel onderzoek gezamenlijk met Koninklijk Visio en Bartimeus. Deels bekostigd door ZonMw. |
Op verzoek van het NOG voor de derde keer voorzitter van deze richtlijn. |
nee |
26-8-2020 |
geen; medicatie valt buiten de afbakening van de richtlijn |
|
|
|
|
|
|
|
|
|
||
|
Genderen, van |
oogarts bij Stichting Bartimeus, 08FTE |
Stuurgroep Inzicht onbetaald |
geen |
geen |
geen |
geen |
nee |
21-08-2020 |
geen |
|
Kortenhoeven |
Projectleider, Oogvereniging |
geen |
geen |
Leden van oogpatiëntenverenigingen en met een aantal medewerkers van de Oogvereniging |
geen |
Bescherming van de reputatie Oogvereniging en andere oogpatiëntenverenigingen. Verwerven erkenning patiënten/cliëntenperspectief. |
nee |
24-8-2020 |
geen |
|
Nispen, van |
Associate professor / universitair hoofddocent, 1.0 fte |
Waarnemend voorzitter stuurgroep ZonMw Inzicht; betaald via vacatiegelden (tot … 2020)
Voorzitter Vereniging voor Revalidatie bij Slechtziendheid (VRS); onbetaald
Lid bestuur International Society for Low vision Research and Rehabilitation (ISLRR); onbetaald
Lid ARVO Annual Meeting Program Committee (2020-2023): onbetaald
Consultant MeiraGTx UK II Limited: betaald, adviseur methodologie onderzoek gentherapie voor retinitis pigmentosa, validatiestudie en RCT (vanaf ...) |
geen |
geen |
Financiële ondersteuning ontvangen voor investigator initiated research van Bayer |
Mogelijk door expertise op gebied van psychosociale gevolgen van visuele beperking, meer erkenning door werken aan richtlijn. |
nee |
30-8-2020 |
geen; medicatie valt buiten de afbakening van de richtlijn |
|
Bosch-Driessen |
Oogarts Bartimeus |
geen |
geen |
geen |
geen |
geen |
nee |
14-2-2019 |
geen |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door aan de Oogvereniging te vragen om te participeren in de werkgroep. Tevens is de conceptrichtlijn ter commentaar voorgelegd aan de Oogvereniging.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn (module) en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren. Per module is een implementatieplan beschreven.
De werkgroep heeft tevens kwaliteitsindicatoren ontwikkeld om het toepassen van de richtlijn in de praktijk te volgen en te versterken.
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010), dat een internationaal breed geaccepteerd instrument is. Voor een stap-voor-stap beschrijving hoe een evidence-based richtlijn tot stand komt wordt verwezen naar het stappenplan Ontwikkeling van Medisch Specialistische Richtlijnen van het Kennisinstituut van de Federatie Medisch Specialisten van Medisch Specialisten.
Knelpuntenanalyse
Tijdens de voorbereidende fase inventariseerde de werkgroep de knelpunten. De werkgroep beoordeelde de modules uit de vorige richtlijn op noodzaak tot revisie. Naast de deelnemende partijen uit de werkgroep zijn ook de volgende partijen gevraagd om knelpunten aan te dragen via een enquête:
IGJ, NFU, NHG, NVZ, Patiëntenfederatie Nederland, STZ, V&VN, ZiNL, ZKN, ZN, NAPA, Nederlands Instituut van Psychologen (NIP), Vereniging van specialisten ouderengeneeskunde (Verenso), Nederlands Huisartsen Genootschap (NHG), Nederlandse Vereniging voor Kindergeneeskunde (NVK), Nederlandse Vereniging voor Klinische Geriatrie (NVKG), Nederlandse vereniging van pedagogen en onderwijskundigen (NVO), Nederlandse Vereniging van Revalidatieartsen (VRA), Vilans, Vereniging van Geestelijk Verzorgers in Zorginstellingen (VGVZ), Vereniging Gehandicaptenzorg Nederland (VGN), Oogvereniging, Nederlandse Vereniging Neurologie (NVN), Beroepsvereniging van Professionals in Sociaal Werk (BPSW), Nederlandse Vereniging voor Kinderneurologie (NVKN), Nederlandse Vereniging voor Klinische Geriatrie (NVKG), Nederlandse Vereniging van Artsen voor Verstandelijk Gehandicapten (NVAVG), Nederlandse Internisten Vereniging (NIV), Nederlands Centrum Jeugdgezondheid (NCJ), Stichting Kind en Ziekenhuis (K&Z), Artsen Jeugdgezondheidszorg Nederland (AJN), Landelijke vereniging medische psychologie (LVMP), Nederlandse Vereniging Gezondheid Psychologen (NVGzP)
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de werkgroep concept-uitgangsvragen opgesteld en definitief vastgesteld.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de voorzitter en de adviseur concept-uitgangsvragen opgesteld. Deze zijn met de werkgroep besproken, waarna de werkgroep de definitieve uitgangsvragen heeft vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang bij de besluitvorming rondom aanbevelingen, als kritiek, belangrijk (maar niet kritiek) en onbelangrijk. Tevens definieerde de werkgroep tenminste voor de kritieke uitkomstmaten welke verschillen zij klinisch (patiënt) relevant vonden.
Strategie voor zoeken en selecteren van literatuur
Voor de uitgangsvragen werd aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekactie of gebruikte trefwoorden van de zoekactie en de gehanteerde selectiecriteria zijn te vinden in de module van de desbetreffende uitgangsvraag. De gedetailleerde zoekstrategieën zijn vermeld in de aanverwante producten van de betreffende module.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (risk of bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de Risk of Bias (RoB) tabellen.
De gebruikte RoB instrumenten zijn gevalideerde instrumenten die worden aanbevolen door de Cochrane Collaboration: AMSTAR - voor systematische reviews; Cochrane - voor gerandomiseerd gecontroleerd onderzoek; ACROBAT-NRS - voor observationeel onderzoek; QUADAS II - voor diagnostisch onderzoek.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidence-tabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur. Bij een voldoende aantal studies en overeenkomstigheid (homogeniteit) tussen de studies werden de gegevens ook kwantitatief samengevat (meta-analyse) met behulp van Review Manager 5.
Beoordelen van de kracht van het wetenschappelijke bewijs
A) Voor interventievragen (vragen over therapie)
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, redelijk, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie (Schünemann, 2013).
|
GRADE |
Definitie |
|
Hoog |
|
|
Redelijk |
|
|
Laag |
|
|
Zeer laag |
|
Bij het beoordelen (graderen) van de kracht van het wetenschappelijk bewijs in richtlijnen volgens de GRADE-methodiek spelen grenzen voor klinische besluitvorming een belangrijke rol (Hultcrantz 2017). Dit zijn de grenzen die bij overschrijding aanleiding zouden geven tot een aanpassing van de aanbeveling. Om de grenzen voor klinische besluitvorming te bepalen moeten alle relevante uitkomstmaten en overwegingen worden meegewogen. De grenzen voor klinische besluitvorming zijn daarmee niet één op één vergelijkbaar met het minimaal klinisch relevant verschil (Minimal Clinically Important Difference, MCID). Met name in situaties waarin een interventie geen belangrijke nadelen heeft en de kosten relatief laag zijn, kan de grens voor klinische besluitvorming met betrekking tot de effectiviteit van de interventie bij een lagere waarde (dichter bij het nuleffect) liggen dan de MCID (Hultcrantz, 2017).
B) Voor vragen over diagnostische tests, schade of bijwerkingen, etiologie en prognose
De kracht van het wetenschappelijke bewijs werd eveneens bepaald volgens de GRADE-methode: GRADE-diagnostiek voor diagnostische vragen (Schünemann, 2008), en een generieke GRADE-methode voor vragen over schade of bijwerkingen, etiologie en prognose. In de gehanteerde generieke GRADE-methode werden de basisprincipes van de GRADE-methodiek toegepast: het benoemen en prioriteren van de klinisch (patiënt) relevante uitkomstmaten, een systematische review per uitkomstmaat, en een beoordeling van bewijskracht op basis van de vijf GRADE-criteria (startpunt hoog; downgraden voor risk of bias, inconsistentie, indirectheid, imprecisie, en publicatiebias).
C) Voor vragen over de waarde van meet- of classificatie-instrumenten (klinimetrie).
Deze instrumenten werden beoordeeld op validiteit, intra- (test-hertest) en inter-beoordelaarsbetrouwbaarheid, en bruikbaarheid in de praktijk
(naar keuze: optie-1 ‘Bij ontbreken van een gouden standaard, werd een beoordeling van de bewijskracht van literatuurconclusies achterwege gelaten.’ Of optie-2 ‘De kracht van het wetenschappelijk bewijs werd bepaald met de generieke GRADE-methode’).
Formuleren van de conclusies
Voor elke relevante uitkomstmaat werd het wetenschappelijk bewijs samengevat in een of meerdere literatuurconclusies waarbij het niveau van bewijs werd bepaald volgens de GRADE-methodiek. De werkgroepleden maakten de balans op van elke interventie (overall conclusie). Bij het opmaken van de balans werden de gunstige en ongunstige effecten voor de patiënt afgewogen. De overall bewijskracht wordt bepaald door de laagste bewijskracht gevonden bij een van de kritieke uitkomstmaten. Bij complexe besluitvorming waarin naast de conclusies uit de systematische literatuuranalyse vele aanvullende argumenten (overwegingen) een rol spelen, werd afgezien van een overall conclusie. In dat geval werden de gunstige en ongunstige effecten van de interventies samen met alle aanvullende argumenten gewogen onder het kopje Overwegingen.
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk en worden meegewogen, zoals de expertise van de werkgroepleden, de waarden en voorkeuren van de patiënt (patient values and preferences), kosten, beschikbaarheid van voorzieningen en organisatorische zaken. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting, vermeld en beoordeeld (gewogen) onder het kopje Overwegingen.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen, en een weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die rand voorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden behandeld in de module Organisatie van zorg.
Indicatorontwikkeling
Gelijktijdig met het ontwikkelen van de conceptrichtlijn werden interne kwaliteitsindicatoren ontwikkeld om het toepassen van de richtlijn in de praktijk te volgen en te versterken.
Meer informatie over de methode van indicatorontwikkeling is op te vragen bij het Kennisinstituut van de Federatie Medisch Specialisten (secretariaat@kennisinstituut.nl). Indicatoren worden tijdens de commentaarfase ontwikkeld.
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is om de uitgangsvraag te kunnen beantwoorden. Een overzicht van de onderwerpen waarvoor (aanvullend) wetenschappelijk van belang wordt geacht, is als aanbeveling in de Kennislacunes beschreven (onder aanverwante producten).
Commentaar- en autorisatiefase
De conceptrichtlijn wordt aan de volgende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd ter commentaar:
Nederlands Oogheelkundig Gezelschap (NOG), NUVO, IGJ, NFU, NHG, NVZ, STZ, V&VN, ZiNL, ZKN, ZN, NAPA, Vilans, Oogvereniging/Vereniging Oog in Oog, Patiëntenfederatie Nederland, Nederlandse Vereniging voor Klinisch Fysici (NVKF), Nederlands Instituut van Psychologen (NIP), Optometristen Vereniging Nederland (OVN), Vereniging van specialisten ouderengeneeskunde (Verenso), Nederlandse Vereniging voor Kindergeneeskunde (NVK), Nederlandse Vereniging voor Klinische Geriatrie (NVKG), Nederlandse vereniging van pedagogen en onderwijskundigen (NVO), Nederlandse Vereniging van Revalidatieartsen (VRA), Vereniging van Geestelijk Verzorgers in Zorginstellingen (VGVZ), Vereniging Gehandicaptenzorg Nederland (VGN), Vereniging van Nederlandse Gemeenten (VNG), Nederlandse Vereniging Neurologie (NVN), Beroepsvereniging van Professionals in Sociaal Werk (BPSW), Nederlandse Vereniging voor Kinderneurologie (NVKN), Nederlandse Vereniging van Artsen voor Verstandelijk Gehandicapten (NVAVG), Nederlandse Internisten Vereniging (NIV), Nederlands Centrum Jeugdgezondheid (NCJ), Stichting Kind en Ziekenhuis (K&Z), Artsen Jeugdgezondheidszorg Nederland (AJN), Landelijke vereniging medische psychologie (LVMP), Nederlandse Vereniging Gezondheid Psychologen (NVGzP)
De commentaren worden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren wordt de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep.
De definitieve richtlijn wordt aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd.
Literatuur
Brouwers MC, Kho ME, Browman GP, et al. AGREE Next Steps Consortium. AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ. 2010;182(18): E839-42. doi: 10.1503/cmaj.090449. Epub 2010 Jul 5. Review. PubMed PMID: 20603348.
Hultcrantz M, Rind D, Akl EA, et al. The GRADE Working Group clarifies the construct of certainty of evidence. J Clin Epidemiol. 2017 Jul; 87:4-13. doi: 10.1016/j.jclinepi.2017.05.006. Epub 2017 May 18. PubMed PMID: 28529184.
Medisch Specialistische Richtlijnen 2.0 (2012). Adviescommissie Richtlijnen van de Raad Kwalitieit. https://richtlijnendatabase.nl/over_deze_site.html
Ontwikkeling van Medisch Specialistische Richtlijnen: stappenplan. Kennisinstituut van Medisch Specialisten.
Schünemann H, Brożek J, Guyatt G, et al. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group, 2013. Available from http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html.
Schünemann HJ, Oxman AD, Brozek J, et al. Grading quality of evidence and strength of recommendations for diagnostic tests and strategies. BMJ. 2008;336(7653):1106-10. doi: 10.1136/bmj.39500.677199.AE. Erratum in: BMJ. 2008;336(7654). doi: 10.1136/bmj. a139. PubMed PMID: 18483053.
Wessels M, Hielkema L, van der Weijden T. How to identify existing literature on patients' knowledge, views, and values: the development of a validated search filter. J Med Libr Assoc. 2016 Oct;104(4):320-324. PubMed PMID: 27822157; PubMed Central PMCID: PMC5079497.
Zoekverantwoording
|
Database |
Zoektermen |
Totaal |
|
Medline (OVID)
2009-mei 2019
Engels |
1 vision disorders/ or exp blindness/ or amaurosis fugax/ or color vision defects/ or diplopia/ or hemianopsia/ or photophobia/ or scotoma/ or "Space Perception"/ or Perceptual Disorders/ or "Ocular Motility Disorders"/ or (((vision or visual or "eye movement*" or Perceptual or "Ocular Motility") adj3 (disorder* or disab* or impair* or disturbance* or loss or complaint*)) or blindness or hemianopsi* or hemianopia or "visual field defect*" or ((spatial or visuospatial) adj neglect)).ti,ab,kf. (148765) 2 exp *Craniocerebral-Trauma/ or "diffus* axonal injur*".ab,ti,kf. or ((injur* or trauma* or lesion* or damage* or wound* or destruction* oedema* or edema* or fracture* or contusion* or concus* or commotion* or pressur*) adj3 (head or crani* or capitis or brain* or forebrain* or skull* or hemisphere or intracran* or orbit* or cerebr*)).ab,ti,kf. or exp *Brain-Damage-Chronic/ (288380) 3 *"Cerebrovascular-Accident"/ or *"Cerebrovascular-Disorders"/ or (cerebrovascular adj2 (accident* or diseas*)).ti,ab,kf. or exp *Brain Neoplasms/ or exp *Multiple Sclerosis/ or exp *Parkinsonian Disorders/ or exp *Dementia/ or *brain injuries/ or exp *brain hemorrhage, traumatic/ or exp *brain injuries, traumatic/ or exp *epilepsy, post-traumatic/ or exp *Nervous System Diseases/ (2035211) 4 ("brain injur*" or dementia or alzheimer or parkinson* or (brain adj3 (tumo?r or cancer* or carcinoma or neoplasm* or metastas*)) or (neurological adj3 (disorder* or disease*)) or neurodegenerati*).ti,ab,kf. (423534) 5 2 or 3 or 4 (2250415) 6 1 and 5 (77106) 7 Rehabilitation/ or ((visual or scanning or restoration or restitution or prisma or substitutive or "Field of view") adj3 (training or therap*)).ti,ab,kf. or ((compensat* adj3 (strateg* or training)) or "sensory integration").ti,ab,kf. or exp Vision Disorders/rh or ((perceptual or visual or vision or visus or cognitive) adj3 rehabilitation).ti,ab,kf. or intervention*.ti. or (light adj2 therap*).ti,ab,kf. (167859) 8 6 and 7 (3806) 20 limit 8 to (english language and yr="2009 -Current") (1412) 21 20 not ((exp child/ or exp infant/) not (exp adolescent/ or exp adult/)) (1342) 22 21 not ((child* or infant*) not (adult* or elderly or adolescent*)).ti. (1288) 23 (meta-analysis/ or meta-analysis as topic/ or (meta adj analy$).tw. or ((systematic* or literature) adj2 review$1).tw. or (systematic adj overview$1).tw. or exp "Review Literature as Topic"/ or cochrane.ab. or cochrane.jw. or embase.ab. or medline.ab. or (psychlit or psyclit).ab. or (cinahl or cinhal).ab. or cancerlit.ab. or ((selection criteria or data extraction).ab. and "review"/)) not (Comment/ or Editorial/ or Letter/ or (animals/ not humans/)) (394900) 24 22 and 23 (65) 25 (exp clinical trial/ or randomized controlled trial/ or exp clinical trials as topic/ or randomized controlled trials as topic/ or Random Allocation/ or Double-Blind Method/ or Single-Blind Method/ or (clinical trial, phase i or clinical trial, phase ii or clinical trial, phase iii or clinical trial, phase iv or controlled clinical trial or randomized controlled trial or multicenter study or clinical trial).pt. or clinic$ trial$1.tw. or (clinic$ adj trial$1).tw. or ((singl$ or doubl$ or treb$ or tripl$) adj (blind$3 or mask$3)).tw. or Placebos/ or placebo$.tw. or randomly allocated.tw. or (allocated adj2 random$).tw.) not (animals/ not humans/) (1446272) 26 22 and 25 (228) 27 Epidemiologic studies/ or case control studies/ or exp cohort studies/ or Controlled Before-After Studies/ or Case control.tw. or (cohort adj (study or studies)).tw. or Cohort analy$.tw. or (Follow up adj (study or studies)).tw. or (observational adj (study or studies)).tw. or Longitudinal.tw. or Retrospective*.tw. or prospective*.tw. or consecutive*.tw. or Cross sectional.tw. or Cross-sectional studies/ or historically controlled study/ or interrupted time series analysis/ (Onder exp cohort studies vallen ook longitudinale, prospectieve en retrospectieve studies) (3183450) 28 22 and 27 (331) 29 24 or 26 or 28 (518) 30 26 not 24 (210) 31 28 not (24 or 26) (243) |
585 |
|
Embase (Elsevier) |
((('visual impairment'/exp/mj OR 'visual disorder'/mj) OR ('color vision defect'/exp/mj OR 'diplopia'/exp/mj OR 'scotoma'/exp/mj OR 'photophobia'/exp/mj OR 'depth perception'/exp/mj OR 'perception disorder'/mj OR 'eye movement disorder'/exp/mj) OR ((((vision OR visual OR 'eye movement*' OR perceptual OR 'ocular motility' OR 'visual field') NEAR/3 (disorder* OR disab* OR impair* OR disturbance* OR loss OR complaint*)):ti,ab) OR blindness:ti,ab OR hemianopsi*:ti,ab OR 'visual field defect*':ti,ab OR (((spatial OR visuospatial) NEAR/1 neglect):ti,ab)))
AND ('head injury'/exp/mj OR (('diffuse axonal' NEAR/1 injur*):ab,ti) OR (((injur* OR trauma* OR lesion* OR damage* OR wound* OR destruction* OR oedema* OR edema* OR fracture* OR contusion* OR concus* OR commotion* OR pressur*) NEAR/3 (head OR crani* OR capitis OR brain* OR forebrain* OR skull* OR hemisphere OR intracran* OR orbit* OR cerebr*)):ab,ti) OR 'chronic brain disease'/exp/mj OR 'brain injury assessment'/exp/mj OR 'subdural hematoma'/exp/mj OR 'epidural hematoma'/exp/mj OR 'cerebrovascular accident'/exp/mj OR 'cerebrovascular disease'/exp/mj OR stroke:ab,ti OR ((cerebrovascular NEAR/2 (accident* OR diseas*)):ab,ti) OR 'brain tumor'/exp/mj OR 'multiple sclerosis'/exp/mj OR 'parkinsonism'/exp/mj OR 'dementia'/exp/mj OR 'brain injury'/mj OR 'traumatic brain injury'/exp/mj OR 'traumatic epilepsy'/exp/mj OR 'neurologic disease'/exp/mj OR 'brain injur*':ti,ab OR dementia:ti,ab OR alzheimer:ti,ab OR parkinson*:ti,ab OR ((brain NEAR/3 (tumo?r OR cancer* OR carcinoma OR neoplasm* OR metastas*)):ti,ab) OR ((neurological NEAR/3 (disorder* OR disease*)):ti,ab) OR neurodegenerati*:ti,ab)
AND ('rehabilitation'/exp/mj OR 'visual disorder'/exp/dm_rh OR (((visual OR scanning OR restoration OR restitution OR prisma OR substitutive OR 'field of view') NEAR/3 (training OR therap*)):ti,ab) OR ((compensat* NEAR/3 strateg*):ti,ab) OR 'sensory integration':ti,ab OR (((perceptual OR visual OR vision OR visus OR cognitive) NEAR/3 rehabilitation):ti,ab) OR ((light NEAR/2 therap*):ti,ab)) NOT 'conference abstract':it AND (english)/lim AND (embase)/lim AND (2009-2019)/py)
AND (('meta analysis'/de OR cochrane:ab OR embase:ab OR psycinfo:ab OR cinahl:ab OR medline:ab OR ((systematic NEAR/1 (review OR overview)):ab,ti) OR ((meta NEAR/1 analy*):ab,ti) OR metaanalys*:ab,ti OR 'data extraction':ab OR cochrane:jt OR 'systematic review'/de) NOT (('animal experiment'/exp OR 'animal model'/exp OR 'nonhuman'/exp) NOT 'human'/exp)) (16) > 10 uniek
AND ('clinical trial'/exp OR 'randomization'/exp OR 'single blind procedure'/exp OR 'double blind procedure'/exp OR 'crossover procedure'/exp OR 'placebo'/exp OR 'prospective study'/exp OR rct:ab,ti OR random*:ab,ti OR 'single blind':ab,ti OR 'randomised controlled trial':ab,ti OR 'randomized controlled trial'/exp OR placebo*:ab,ti) NOT 'conference abstract':it (68) > 38 uniek
AND ('major clinical study'/de OR 'clinical study'/de OR 'case control study'/de OR 'family study'/de OR 'longitudinal study'/de OR 'retrospective study'/de OR 'prospective study'/de OR 'cohort analysis'/de OR ((cohort NEAR/1 (study OR studies)):ab,ti) OR (('case control' NEAR/1 (study OR studies)):ab,ti) OR (('follow up' NEAR/1 (study OR studies)):ab,ti) OR (observational NEAR/1 (study OR studies)) OR ((epidemiologic NEAR/1 (study OR studies)):ab,ti) OR (('cross sectional' NEAR/1 (study OR studies)):ab,ti)) (30) > 19 uniek |
|
