Criteria voor urethraplastiek
Uitgangsvraag
Wat zijn criteria om over te gaan tot een urethraplastiek?
Aanbeveling
Overweeg een urethrotomie/urethradilatatie, danwel een urethraplastiek bij een primaire, korte (tot 2 cm) bulbaire strictuur.
Ga over tot een urethraplastiek bij patiënten die dat willen en kunnen ondergaan:
- recidief urethrastrictuur na een eerdere endoscopische interventie;
- alle stricturen met uitzondering van een primaire, korte (tot 2 cm) bulbaire strictuur.
Verwijs patiënten als de eigen kliniek onvoldoende expertise heeft naar een centrum met voldoende expertise (zie de module ‘Noodzakelijke gegevens bij doorverwijzing’).
Betrek bij de keuze van de behandeling de wens van de patient (shared dicision making).
Overwegingen
Kwaliteit van bewijs
De kwaliteit van het bewijs is laag voor zowel de gunstige effecten als voor de postoperatieve complicaties, omdat door de relatief kleine studieomvang alle geschatte effecten zeer onnauwkeurig (wijd betrouwbaarheidsinterval) zijn, en door de beperkingen in onderzoeksopzet.
Waarden en voorkeuren
Patiënt kunnen om persoonlijke redenen niet voor de optimaal geachte behandeling gaan. Redenen hiervoor kunnen zijn angst voor een grotere ingreep, geen hekel hebben aan repeat-Sachse en zelfdilatatie, leeftijd, co-morbiditeit of de thuissituatie.
Kosten en middelen
Er zijn publicaties die laten zien dat het verrichten van een urethraplastiek kosten effectiever is dan het opnieuw verrichten van een transurethrale interventie bij recidief urethrastricturen (Osterberg et al, 2017). Indien auto-dilatatie langdurig en dagelijks dient te worden verricht, zorgt dit voor kosten wat betreft materiaal (katheters, glijmiddel) die hoger kunnen uitvallen dan een eenmalige urethraplastiek.
Professioneel perspectief
Recidief urethrastrictuur binnen een jaar na een eerdere endoscopische interventie
Bij een recidief urethrastrictuur < 12 maanden na een eerdere transurethrale interventie, heeft een 2de transurethrale interventie een kleinere kans van slagen (Heyns et al, 1998). Een derde of volgende interventie resulteert in eenzelfde recidiefkans en is daarom zinloos. Derhalve wordt aanbevolen om bij een recidief strictuur na transurethrale interventie een urethraplastiek te verrichten. Ook hier kan de persoonlijke voorkeur van de patiënt invloed hebben op de uiteindelijke keuze van de behandeling.
Alle stricturen met uitzondering van een primair, korte (tot 2 cm) bulbaire strictuur
De ideaal geachte strictuur voor een Sachse is de primaire, korte (tot 2cm), bulbaire strictuur. Een Sachse (of dilatatie) van recidiverende urethrastricturen korter dan 2 cm lijkt minder vaak tot recidieven te leiden dan een Sachse bij recidiverende urethrastricturen langer dan 2 cm (p = 0.001) (Heyns et al, 1998).
Aanvaardbaarheid van de aanbeveling(en
Voor het willen toepassen van de aanbevelingen zullen naar verwachting van de richtlijncommissie de behandelaars in het veld overtuigd moeten worden. Voor alle andere stakeholders zullen de aanbevelingen aanvaardbaar zijn.
Ter informatie: de stakeholders zijn urologen, radiologen, microbiologen, patiëntenvereniging, ziekenhuizen, zorgverzekeraars en de inspectie.
Haalbaarheid van de te implementeren aanbeveling(en)
Het kunnen toepassen van de aanbevelingen zal naar verwachting van de richtlijncommissie aanvaardbaar zijn voor alle stakeholders op voorwaarde dat een overgangsperiode komt. Er dient tijd te zijn voor urologen om zich te bekwamen in bepaalde ingrepen. Op die manier komt een verandering in mind set wat betreft de behandeling van stricturen. Als urologen meer ervaren zijn in plastieken, zullen zij patiënten makkelijker kunnen voorlichten over en overtuigen van de keuze voor een urethraplastiek.
Balans van gewenste en ongewenste effecten
Wanneer een urethrastrictuur hersteld wordt met een urethraplastiek zullen meer patiënten geholpen zijn met één ingreep. Echter het verrichten van een urathraplastiek kent een leercurve.
Rationale van de aanbeveling(en)
Bij het opstellen van de aanbeveling is veel gewicht toegekend dat een urethraplastiek belangrijke netto-baten heeft voor de patiënt en waarschijnlijk kosteneffectief is. Bovendien reduceert de aanbevolen urethraplastiek ongelijkheid in de gezondheidsstatus. Het opvolgen van de aanbevelingen is voor alle stakeholders haalbaar en aanvaardbaar op voorwaarde dat een overgangsperiode komt.
Onderbouwing
Het beleid bij primaire en recidief urethrastrictuur is inhomogeen en varieert van dilatatie, Sachse, (multiple) re-Sachse tot urethraplastiek. In de huidige situatie is het mogelijk dat iemand verschillende laag-invasieve ingrepen ondergaat, terwijl het probleem mogelijks met één ingreep (plastiek) zou kunnen worden opgelost. In de literatuur verschijnen meer aanwijzingen dat uitgebreidere chirurgie (plastiek) een betere lange termijn oplossing biedt.
Definities
- Minimaal invasief beleid: zelfdilatatie of interne urethrotomie (Sachse) met of zonder postoperatieve zelfdilatatie.
- Urethraplastiek: alle open chirurgische ingrepen met of zonder grafts (excision and primary anastomosis (EPA)).
|
zeer laag GRADE |
Recidief strictuur waarvoor verdere behandeling noodzakelijk Herstellen van een traumatische urethrastrictuur van ≤ 2 cm ter hoogte van de membraneuze urethra ten gevolge van een bekkenfractuur met een urethraplastiek lijkt op lange termijn te resulteren in minder recidief stricturen in vergelijking met een interne urethrotomie.
Bron Wong et al, 2012 (Ravichandran et al, 2003) |
|
zeer laag GRADE |
Technische mislukkingen tijdens ingreep Herstellen van een traumatische urethrastrictuur van ≤ 2 cm ter hoogte van de membraneuze urethra ten gevolge van een bekkenfractuur met een interne urethrotomie lijkt tijdens de ingreep vaker te mislukken in vergelijking met een urethraplastiek.
Bron Wong et al, 2012 (Ravichandran et al, 2003) |
|
zeer laag GRADE |
Postoperatieve complicaties Herstellen van een traumatische urethrastrictuur van ≤ 2 cm ter hoogte van de membraneuze urethra met een urethraplastiek ten gevolge van een bekkenfractuur resulteert misschien in minder postoperatieve complicaties in vergelijking met een interne urethrotomie.
Bron Wong et al, 2012 (Ravichandran et al, 2003) |
1. Urethraplastiek versus interne urethrotomie met of zonder postoperatieve zelfdilatatie
In de review van Wong is één RCT opgenomen van 50 patiënten met een traumatische urethrastrictuur van ≤ 2 cm ten gevolge van bekkenfracturen ter hoogte van de membraneuze urethra (Ravichandran et al, 2003). De auteurs vergeleken het effect van een primaire urethraplastiek (25 mannen) met dat van een interne urethrotomie (25 mannen). De urethraplastiek werd verricht met een anastomotische techniek. Voor de interne urethrotomie is de gebruikte techniek niet beschreven en werd alleen de term “Cut to the light” genoemd. De follow-up duurde twee jaar.
Recidief strictuur waarvoor verdere behandeling noodzakelijk
Zes maanden na de primaire ingreep hadden in de urethroplastiek-groep 6 van de 25 patiënten (24%) een recidief strictuur die verdere behandeling vergde; in de groep interne urethrotomie waren dat 13 van de 16 patiënten (81%). Ter informatie: bij 9 van de 25 patiënten lukte de primaire urethrotomie tijdens de ingreep niet (zie “Technische mislukkingen tijdens ingreep”) . Het verschil tussen de groepen was statistisch significant (zie analysis 2.1 hieronder).
Twee jaar na de primaire ingreep benodigde in de urethrotomie groep 64% van de patiënten verdere behandeling, in de urethroplastiek groep was dit 24%, een statistisch niet significant verschil (zie analysis 2.1 hieronder).

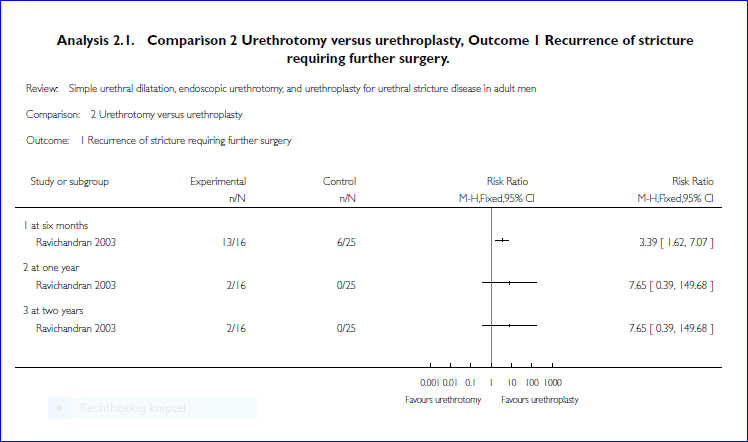
Technische mislukkingen tijdens ingreep
Tijdens de operatie zijn in de urethroplastiek-groep alle ingrepen technisch gelukt, in de urethrotomie groep zijn 9 van de 25 ingrepen technisch mislukt, een statistisch significant verschil.


Postoperatieve complicaties
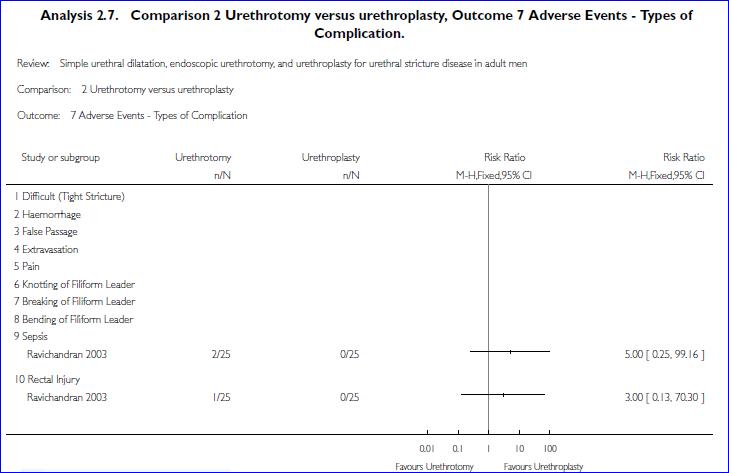
In de urethroplastiek groep zijn geen postoperatieve complicaties vermeld, in de urethrotomie groep zijn bij 3 patiënten postoperatieve complicaties vermeld (zie figuur hieronder).

Kwaliteit van bewijs
Recidief strictuur waarvoor verdere behandeling noodzakelijk, technische mislukkingen tijdens ingreep, postoperatieve complicaties
De kwaliteit van bewijs voor bovengenoemde uitkomstmaten start hoog, omdat het gerandomiseerd onderzoek betreft. De kwaliteit wordt verlaagd naar zeer laag om de volgende redenen: het is onduidelijk of de behandelingstoewijzing voorspelbaar was en of alle patiënten even lang vervolgd werden (beperkingen in onderzoeksopzet); het is onduidelijk of de gebruikte operatietechnieken extrapoleerbaar zijn naar de Nederlandse situatie (indirectheid); en alleen één studie met geringe omvang heeft bovengenoemde uitkomstmaten onderzocht (imprecisie). Er werd dus met drie niveaus afgewaardeerd.
2. Urethraplastiek versus alleen zelfdilatatie
Er is geen studie gevonden die deze vraag heeft onderzocht.
Om de uitgangsvraag te kunnen beantwoorden heeft de werkgroep een systematische literatuuranalyse uitgevoerd met de volgende PICO-vraagstelling:
Wat is het effect van een urethraplastiek vergeleken met alleen zelfdilatatie of een interne urethrotomie (Sachse) met of zonder postoperatieve zelfdilatatie op de uitkomstmaten in onderstaande tabel bij volwassen mannen met een recidief van een urethrastrictuur*?
* Stricturen ter hoogte van:
- de meatus en fossa navicularis
- de peniele urethra
- de bulbaire urethra
- de membraneuze urethra
Selectie- en exclusiecriteria:
|
Type studies |
|
|
Type patiënten |
|
|
Interventie |
|
|
Controle |
|
|
Type uitkomstmaten |
Primaire uitkomstmaten Effectiviteit interventie:
Complicaties (postoperatief en na zelfdilatatie):
Secundaire uitkomstmaten Effectiviteit interventie:
Postoperatieve complicaties:
Complicaties zelfdilatatie:
|
|
Type setting |
|
|
Exclusiecriteria |
|
Zoeken van literatuur
De search van de Cochrane review van Wong et al (2012) werd ge-updated. Hiervoor is gezocht in de databases Cochrane CENTRAL, CDSR, DARE, HTA database en NHS Economic Evaluation. De literatuurzoekactie leverde 115 treffers op. Studies die voldeden aan de selectiecriteria in bovenstaande tabel zijn opgenomen in de samenvatting van de literatuur.
Resultaten selecteren van literatuur
Een studieprotocol voor een open gerandomiseerd onderzoek werd geselecteerd (Stephenson et al, 2015). In deze studie wordt open urethraplastiek vergeleken met endoscopische urethrotomie. Sinds december 2015 is de studie gesloten, omdat er voldoende studiedeelnemers geïncludeerd (persoonlijke mededeling studiecoordinator. Men verwacht dat de resultaten in het begin van 2018 gepubliceerd worden).
Samengevat: alleen de Cochrane review van Wong (2012) is opgenomen in de literatuuranalyse.
Ter informatie: de Cochrane review is niet opgenomen in een evidence-tabel.
- Ravichandran S, Nambirajan T, Athmalingam G. Traumatic posterior urethral stricture - a randomized study of corethrough urethrotomy and anastomotic urethroplasty. (Abstract number 87). BJU International 2003;91(S2): 201. [: SRINCONT35820]
- Wong SS1, Aboumarzouk OM, Narahari R, O'Riordan A, Pickard R. Simple urethral dilatation, endoscopic urethrotomy, and urethroplasty for urethral stricture disease in adult men. Cochrane Database Syst Rev. 2012 Dec 12;12:CD006934. doi: 10.1002/14651858.CD006934.pub3.
- Osterberg EC, Murphy G, Harris CR, Breyer BN. Cost-effective Strategies for the Management and Treatment of Urethral Stricture Disease. Urol Clin North Am. 2017 Feb;44(1):11-17.
Beoordelingsdatum en geldigheid
Publicatiedatum : 16-01-2018
Beoordeeld op geldigheid : 02-01-2018
Uiterlijk in 2022 bepaalt het bestuur van de Nederlandse Vereniging voor Urologie of deze richtlijn nog actueel is. Zo nodig wordt een nieuwe werkgroep geïnstalleerd om de richtlijn te herzien. De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De Nederlandse Vereniging voor Urologie is als houder van deze richtlijn de eerstverantwoordelijke voor de actualiteit van deze richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijk verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de eerstverantwoordelijke over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
De richtlijnontwikkeling werd ondersteund door J.J.A. de Beer, zelfstandig richtlijnmethodoloog en B.S. Niël-Weise, zelfstandig richtlijnmethodoloog, en werd gefinancierd uit [de Kwaliteitsgelden Medisch Specialisten (SKMS) of andere bron].
Doel en doelgroep
Doel
Het doel van het project is het ontwikkelen van een up-to-date multidisciplinaire richtlijn voor de behandeling van volwassen, mannelijke patiënten met verdenking op een urethrastrictuur die een uroloog consulteren, onder meer verwezen via de huisarts, via intercollegiale consulten van andere specialismen, en tertiaire verwijzingen.
Doelgroep
Deze richtlijn is geschreven voor alle leden van de beroepsgroepen die betrokken zijn bij de zorg voor patiënten met urethrastricturen: urologen, radiologen en dermatologen.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2015 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij de zorg voor patiënten met urethrastrictuur (zie hiervoor de samenstelling van de werkgroep).
De werkgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname. De werkgroep werkte gedurende 2 jaar aan de totstandkoming van de richtlijn.
De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
- Dr. R. I. Nooter (voorzitter), uroloog, Franciscus Gasthuis, Rotterdam
- Dr A. de Vylder, uroloog, Jeroen Bosch ziekenhuis ‘s Hertogenbosch
- Drs. G. Pigot, uroloog, VU Medisch Centrum, Amsterdam
- Drs. F.M.J.A. Froeling, uroloog, HagaZiekenhuis, Den Haag
- Dr. K. D'Hauwers, uroloog, Radboud Universitair Medisch Centrum, Nijmegen.
- Prof. dr. J.L.HR. Bosch, uroloog, Universitair Medisch Centrum Utrecht, Utrecht.
- Dr. G.R. Dohle, uroloog, Erasmus Medisch Centrum, Rotterdam
- Dr. E. Taubert, uroloog, Slingeland ziekenhuis, Doetinchem
- Dr. R. L. Miclea, radioloog, Maastricht Universitair Medisch Centrum, Maastricht
Meelezers:
- Dr. E.M. van der Snoek, dermatoloog, Erasmus Medisch Centrum, Rotterdam
Met ondersteuning van:
- Mw. B.S. Niël-Weise, arts-microbioloog (n.p.), zelfstandig richtlijnmethodoloog,
- Deventer
- Dr. ir. J.J.A. de Beer, zelfstandig richtlijnmethodoloog, Utrecht
- Mw. Drs. H. Deurenberg, SIROSS, informatiespecialist, Oss
Belangenverklaringen
De werkgroepleden hebben schriftelijk verklaard of ze in de laatste vijf jaar een (financieel ondersteunde) betrekking onderhielden met commerciële bedrijven, organisaties of instellingen die in verband staan met het onderwerp van de richtlijn. Tevens is navraag gedaan naar persoonlijke financiële belangen, belangen door persoonlijke relaties, belangen d.m.v. reputatiemanagement, belangen vanwege extern gefinancierd onderzoek, en belangen door kennisvalorisatie. De belangenverklaringen zijn op te vragen bij de Nederlandse Vereniging voor Urologie, een overzicht vindt u hieronder:
|
Werkgroeplid |
Functie |
Nevenfuncties |
Persoonlijke financiële belangen |
Persoonlijke relaties |
Reputatie-management |
Extern gefinancierd onderzoek |
Kennis Valorisatie |
Overige belangen |
|
Ronald Nooter |
uroloog |
geen |
geen |
geen |
geen |
geen |
geen |
geen |
|
Ann de Veylder |
uroloog |
Werkgroep kinderurologie (onbetaald) |
geen |
geen |
geen |
geen |
geen |
geen |
|
Garry Pigot |
uroloog |
|
|
|
|
|
|
|
|
Frank Froeling |
uroloog |
geen |
geen |
geen |
Lid commissie externe betrekkingen van de NVU. |
geen |
geen |
geen |
|
Kathleen WM d'Hauwers |
uroloog |
Lesgever SOMT Fysiotherapie-opleiding: betaald |
geen |
geen |
Klinefelter patiënten organisatie: geen boegbeeldfunctie, wel contactpunt als mensen met Klinefelter vragen hebben over urologische gerelateerde onderwerpen. Zie ook Cyberpoli - Klinefelter [internet]. |
geen |
geen |
geen |
|
Ruud Bosch |
uroloog |
geen |
Adviseur en Signatory Investigator Ferring AG, Kopenhagen, DK; adviseur Astellas-NL; spreker-faculty lid Update in Urology (AstraZeneca). |
geen |
Lid van EAU richtlijncommissie Urine-incontinentie; voorzitter Continentie Stichting Nederland (CSN). |
geen |
geen |
geen |
|
Gert Dohle |
uroloog |
Medisch adviseur |
Invited speaker astra zeneca en bayer |
geen |
Voorzitter EAU guideline on male hypogonadism |
geen |
geen |
geen |
|
Erich Taubert |
uroloog |
geen |
geen |
geen |
geen |
geen |
geen |
geen |
|
Eric van der Vorm |
arts-microbioloog |
geen |
geen |
geen |
geen |
geen |
geen |
geen |
|
Razvan Miclea |
radioloog |
n.v.t. |
geen |
geen |
geen |
geen |
geen |
geen |
|
Hans de Beer |
richtlijnmethodoloog
|
Lid GRADE Working Group. Lid Guidance committee GRADE network Netherlands. Alle onbetaald. |
geen |
geen |
geen |
geen |
geen |
geen |
|
Barbara Niël-Weise |
richtlijnmethodoloog |
geen |
geen |
geen |
geen |
geen |
geen |
geen |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door in de voorbereidende fase de Patiëntenfederatie Nederland te vragen om schriftelijke input omtrent knelpunten en aandachtspunten. Omdat er geen specifieke patiëntenorganisatie voor urethrastrictuur bestaat, heeft de Patiëntenfederatie Nederland de Nederlandse Federatie van Kankerpatiënten organisaties (Leven met blaas- of nierkanker) hiervoor benaderd. Er werden geen knelpunten aangedragen. Tevens heeft de werkgroep een focusgroep bijeenkomst gehouden, waaraan 22 patiënten hebben deelgenomen. Een verslag van de focusgroep is besproken in de werkgroep en de belangrijkste knelpunten zijn verwerkt in de richtlijn. Het verslag is te vinden bij de aanverwante producten. De conceptrichtlijn is tevens voor commentaar voorgelegd aan deelnemers van de focusgroep en de Patiëntenfederatie Nederland.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren (zie ook het implementatieplan bij de aanverwante producten).
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen volgens het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwalitieit (www.kwaliteitskoepel.nl). Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II) (www.agreecollaboration.org), dat een internationaal breed geaccepteerd instrument is en op ‘richtlijnen voor richtlijn’ voor de beoordeling van de kwaliteit van richtlijnen (www.cvz.nl).
Knelpuntenanalyse
Tijdens de voorbereidende fase inventariseerden de voorzitter van de werkgroep en de adviseur de knelpunten. Deze werden met de werkgroep besproken. Tevens werd aan de volgende organisaties gevraagd om knelpunten aan te dragen: het Zorginstituut Nederland, Inspectie voor de Gezondheidszorg, Patiëntenfederatie Nederland, Nederlands Huisartsen Genootschap en Zorgverzekeraars Nederland. Er werden geen additionele knelpunten geïdentificeerd.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de voorzitter en de adviseur conceptuitgangsvragen opgesteld. Deze zijn met de werkgroep besproken waarna de werkgroep de definitieve uitgangsvragen heeft vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken.
Strategie voor zoeken en selecteren van literatuur
Er werd eerst oriënterend gezocht naar bestaande buitenlandse richtlijnen en naar systematische reviews. Voor (internationale) richtlijnen is gezocht op de website van de European Association of Urology en in de databases van National guideline clearinghouse, UpToDate, Guidelines International Network en PubMed. Voor bestaande systematic reviews is gezocht in databases Ovid Medline, Cochrane database of systematic reviews en Epistemonikos.
Vervolgens werd voor de afzonderlijke uitgangsvragen aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekactie of gebruikte trefwoorden van de zoekactie en de gehanteerde selectiecriteria zijn te vinden in de module van desbetreffende uitgangsvraag.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de methodologische checklijsten.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidencetabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur.
Beoordelen van de kracht van het wetenschappelijke bewijs
De kwaliteit van bewijs (‘quality of evidence’ of ‘certainty of evidence’) werd beoordeeld met behulp van GRADE (Guyatt et al., 2008). GRADE is een methode die per uitkomstmaat van een interventie, of voor een risico- of prognostische factor, een gradering aan de kwaliteit van bewijs toekent op basis van de mate van vertrouwen in de schatting van de effectgrootte (tabel 1 en 2).
Tabel 1 Indeling van de kwaliteit van bewijs (Eng: quality / certainty of evidence) volgens GRADE
|
Hoog |
Er is veel vertrouwen dat het werkelijke effect dicht in de buurt ligt van het geschatte effect. |
|
|
|
|
Matig |
Er is matig vertrouwen in het geschatte effect: het werkelijk effect ligt waarschijnlijk dicht bij het geschatte effect, maar er is een mogelijkheid dat het hiervan substantieel afwijkt. |
|
|
|
|
Laag |
Er is beperkt vertrouwen in het geschatte effect: het werkelijke effect kan substantieel verschillen van het geschatte effect. |
|
|
|
|
Zeer laag |
Er is weinig vertrouwen in het geschatte effect: het werkelijke effect wijkt waarschijnlijk substantieel af van het geschatte effect. |
Tabel 2 De kwaliteit van bewijs (Eng: quality / certainty of evidence) wordt bepaald op basis van de volgende criteria
|
Type bewijs |
Voor studies over interventies: RCT start in de categorie ‘hoog’. Observationele studie start in de categorie ‘laag’. Alle overige studietypen starten in de categorie ‘zeer laag’.
Voor studies over een risico- of prognostische factor: Prospectieve of retrospectieve cohortstudie start in de categorie ‘hoog’. Voor andere studieontwerpen wordt afgewaardeerd via ‘risk of bias’. |
|
|
|
|
|
|
Afwaarderen |
‘Risk of bias’ |
- 1 ernstig - 2 zeer ernstig |
|
|
|
|
|
|
Inconsistentie |
- 1 ernstig - 2 zeer ernstig |
|
|
|
|
|
|
Indirect bewijs |
- 1 ernstig - 2 zeer ernstig |
|
|
|
|
|
|
Onnauwkeurigheid |
- 1 ernstig - 2 zeer ernstig |
|
|
|
|
|
|
Publicatiebias |
- 1 waarschijnlijk - 2 zeer waarschijnlijk |
|
|
|
|
|
|
|
|
|
Opwaarderen |
Groot effect |
+ 1 groot + 2 zeer groot |
|
|
|
|
|
|
Dosis-respons relatie |
+ 1 bewijs voor gradiënt |
|
|
|
|
|
|
Alle plausibele residuele ‘confounding’[1] |
+ 1 zou een effect kunnen reduceren + 1 zou een tegengesteld effect kunnen suggereren terwijl de resultaten geen effect laten zien. |
Formuleren van de conclusies
Een conclusie verwijst niet naar één of meer artikelen, maar wordt getrokken op basis van alle onderzoeken samen (body of evidence).
Overwegingen
Om tot een aanbeveling te komen zijn naast de kwaliteit van het wetenschappelijk bewijs over de gewenste en ongewenste effecten van een interventie, of over de effectgrootte van een risico- of prognostische factor, vaak nog andere aspecten van belang.
Naast de afweging van gunstige en ongunstige effecten kunnen genoemd worden:
- kosten,
- waarden, voorkeuren en ervaringen van patiënten en behandelaars met betrekking tot interventies en uitkomsten van zorg,
- aanvaardbaarheid van interventies,
- haalbaarheid van een aanbeveling.
Bij voorkeur wordt ook voor deze aspecten naar wetenschappelijk bewijs gezocht. De werkgroep die deze richtlijn heeft opgesteld, heeft hiervan afgezien omdat de hiervoor benodigde tijd in geen enkele verhouding zou staan tot de verwachte opbrengst. De werkgroep heeft, daar waar dit noodzakelijk werd geacht, op basis van eigen ervaring en expertise de hiervoor genoemde aspecten geïnventariseerd.
Deze aspecten worden besproken na de ‘conclusie’ onder het kopje ‘overwegingen’.
Formuleren van aanbevelingen
De aanbevelingen geven een antwoord op de uitgangsvraag en zijn gebaseerd op het beste beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden behandeld in module 9.
Indicatorontwikkeling
Gelijktijdig met het ontwikkelen van de conceptrichtlijn werden interne kwaliteitsindicatoren ontwikkeld om het toepassen van de richtlijn in de praktijk te volgen en te versterken. Hiervoor werd gebruik gemaakt van de methodiek zoals beschreven in Programm für Nationale VersorgungsLeitlinien von BÄK, KBV und AWMF Qualitätsindikatoren. Manual für Autoren: 6. Qualitätsindikatoren für Nationale VersorgungsLeitlinien (2009).
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is. Een overzicht van aanbevelingen voor nader/vervolg onderzoek staat in de Kennislacunes onder aanverwante producten.
Commentaar- en autorisatiefase
De conceptrichtlijn werd aan de betrokken wetenschappelijke verenigingen voorgelegd voor commentaar. Tevens werd de richtlijn voorgelegd aan alle deelnemers van de focusgroep bijeenkomst en de volgende organisaties ter becommentariëring: het Zorginstituut Nederland, Inspectie voor de Gezondheidszorg, Patiëntenfederatie Nederland, Nederlands Huisartsen Genootschap en Zorgverzekeraars Nederland. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn werd aan de betrokken (wetenschappelijke) verenigingen voorgelegd voor autorisatie en door hen geautoriseerd.
Literatuurlijst
Guyatt GH, Oxman AD, Vist GE, Kunz R, Falck-Ytter Y, Alonso-Coello P, Schünemann HJ; GRADE Working Group. GRADE: an emerging consensus on rating quality of evidence and strength of recommendations. BMJ. 336: 924-6. 2008
Programm für Nationale VersorgungsLeitlinien von BÄK, KBV und AWMF Qualitätsindikatoren. Manual für Autoren: 6. Qualitätsindikatoren für Nationale VersorgungsLeitlinien (2009).
[1] Dit criterium wordt sporadisch toegepast. Soms doet zich de situatie voor dat alle plausibele ‘confounders’ (variabelen die vertekening van resultaten veroorzaken) waarvoor in ‘high-quality’ observationele studies niet is gecorrigeerd (residuele ‘confounders’) zouden resulteren in een onderschatting van een ogenschijnlijk behandeleffect. Als bijvoorbeeld alleen ziekere patienten een experimentele behandeling ondergaan, en ze toch beter af zijn, dan is het waarschijnlijk dat het werkelijke behandeleffect zelfs groter is dan de data suggereren. Een analoge situatie doet zich voor wanneer observationele studies geen behandeleffect laten zien.
