Risicofactoren en preventie van totaalruptuur
Uitgangsvraag
LET OP Notificatie
Deze module (uit 2013) is niet herzien tijdens de richtlijnupdate in 2023. Er is overlap met de nieuwe modules over mediolaterale episiotomie bij kunstverlossing en preventieprogramma (training gericht op de zorgverlener). De module blijft wel geldig.
- Welke risicofactoren zijn er bekend voor het optreden van een totaalruptuur bij de bevalling?
- Welke interventies (bekkenfysiotherapie, perineummassage, EPI-NO®, training van de zorgverlener, mediolaterale episiotomie) verlagen het risico op het optreden van een totaalruptuur tijdens de bevalling?
Aanbeveling
Bij ‘stapeling’ van risicofactoren voor het optreden van een totaalruptuur dient tijdens de uitdrijving hier rekening mee gehouden worden en dient dit risico meegewogen te worden bij de keuze van kunstverlossing.
Uit het oogpunt tot preventie van een totaalruptuur is bij de noodzaak tot het uitvoeren van een vaginale kunstverlossing de vacuümextractie het middel van eerste keuze.
Bij het uitvoeren van een vaginale kunstverlossing bij een eerstbarende dient een mediolaterale episiotomie ernstig overwogen te worden.
Bij het toepassen van een mediolaterale episiotomie dient bij het plaatsen een hoek van minimaal 60° met de middenlijn gemaakt te worden.
Indien de kans op een totaalruptuur hoog wordt ingeschat, bij een verder spontane vaginale baring, dient bij een eerstbarende een adequate mediolaterale episiotomie overwogen te worden.
Het ter preventie van totaalrupturen toepassen van antenatale perineummassage en de EPI-NO® is niet zinvol.
Het is raadzaam alle zorgverleners in de verloskunde keten te trainen in interventies (naar analogie van Laine) die het optreden van totaalrupturen kunnen voorkomen.
Overwegingen
Van de in uitgangsvraag 1 besproken risicofactoren is het grootste deel niet beïnvloedbaar en speelt derhalve geen rol in de vraag of er preventieve factoren of strategieën zijn om het risico op een totaalruptuur te verkleinen. Met betrekking tot de conclusies en aanbevelingen zullen we ons daarom beperken tot die factoren die beïnvloedbaar zijn.
1 Welke risicofactoren zijn er bekend voor het optreden van een totaalruptuur bij de bevalling?
Uit de geïncludeerde onderzoeken blijkt dat er veel obstetrische variabelen zijn die een invloed hebben op het optreden van totaalrupturen. Veel van deze variabelen zijn niet beïnvloedbaar. Voorbeelden hiervan zijn primipariteit, etniciteit, toenemend kindsgewicht en neonatale hoofdomtrek. Een eventuele factor die wel beïnvloedbaar is, de baringshouding, bleek niet geassocieerd te zijn met het risico op een totaalruptuur.
Toch is kennis van deze risicofactoren van belang bij de begeleiding van barende vrouwen om het risico op optreden van sfincterletsels zo klein mogelijk te maken. Zo kan ‘stapeling’ van risicofactoren optreden, bijvoorbeeld een langdurige uitdrijving bij een primipara van Aziatische afkomst met een verwacht groot kind dat zich presenteert in kruinligging. In een dergelijke situatie dient de hulpverlener bij de keuze van een instrument voor een vaginale kunstverlossing het nog verder vergroten van het reeds bestaande risico op een totaalruptuur mee te wegen. Uiteindelijk kan zelfs het verrichten van sectio caesarea in overweging worden genomen om oncontroleerbare schade aan de bekkenbodem en anale sfincters verder te voorkomen.
Kennis van de risicofactoren is ook van belang om het totaal aantal sfincterletsels te verlagen of niet te laten stijgen. Een attitude in de verloskamers die er op gericht is om actief te streven naar een maximaal aantal spontaan eindigende baringen (bijvoorbeeld het vermijden van tijdsindicatie voor het verrichten van kunstverlossingen of het wachten op persdrang na stoppen van epiduraal analgesie bij volledige ontsluiting) kan leiden tot een afname van het aantal totaalrupturen. Met afname van de noodzaak tot het doen van vaginale kunstverlossingen zal het aantal totaalrupturen vrijwel zeker afnemen.
Bij een vaginale kunstverlossing bestaat geen twijfel over de keuze van het instrument: de forceps geeft een ongeveer twee keer sterkere verhoging van het risico op een totaalruptuur in vergelijking met de vacuümextractie. De bevindingen uit de geselecteerde literatuur sluiten hierin aan bij de conclusies uit de Cochrane review uit 2010 over dit onderwerp waarin een hoger risico op een totaalruptuur werd gevonden bij een forcipale extractie in vergelijk met de vacuümextractie (OR 1.89, 95% BI 1.51 - 2.37) (O’Mahony, 2010).
De literatuur biedt geen aanknopingspunten voor een eventueel verband van nieuwe interventies in de verloskunde, zoals inductie van de baring met prostaglandine E1 (Misoprostol ®) of het gebruik van remifentanyl, met het optreden van totaalrupturen. Misschien dat toekomstige onderzoeken hier duidelijkheid over kunnen geven. Het verband tussen inductie van de baring en pijnstilling durante partu met het optreden van totaalrupturen is dermate zwak of moeilijk beïnvloedbaar dat het naar de mening van de werkgroep geen factor is die noopt tot verandering van het verloskundig beleid.
2 Welke interventies (bekkenfysiotherapie, mediolaterale episiotomie, perineummassage, EPI-NO®, training van de zorgverlener) verlagen het risico op het optreden van een totaalruptuur tijdens de bevalling?
De werkgroep heeft geen adequate onderzoeken gevonden waarin het effect van antenatale bekkenfysiotherapie op het voorkómen van totaalrupturen is onderzocht. Naar analogie van eerdere RCT’s naar het voorkómen van urine-incontinentie postpartum als uitkomst zou een dergelijke onderzoek in Nederland kunnen worden opgezet.
Het bewijs omtrent de toepassing van de mediolaterale episiotomie ter preventie van totaalrupturen tijdens spontane baringen is niet éénduidig. Er werden zes onderzoeken geselecteerd om deze vraag te beantwoorden, waarvan één RCT naar de invloed van de baringshouding op het voorkomen van totaalrupturen. Omdat in deze RCT de invloed van een mediolaterale epi deel uit maakte van subanalyse wordt dit onderzoek voor deze factor als een observationeel onderzoek beschouwd. De vijf andere onderzoeken waren observationele onderzoeken van verschillende grootte en herkomst. In de RCT naar de invloed van baringshouding op het ricio voor totaalrupturenwerd een verhoogd risico gevonden bij toepassen van met de mediolaterale episiotomie. Het kleinste cohortonderzoek toonde geen enkel verband van de mediolaterale episiotomie met het optreden van totaalrupturen.
Van de vier grote observationele onderzoeken waarin gebruik werd gemaakt van landelijke databestanden uit vier landen bleek in één onderzoek bij primipara geen verband te bestaan tussen de mediolaterale episiotomie en het voorkomen van totaalrupturen, terwijl bij multipare vrouwen het risico op een totaalruptuur licht toenam. De drie andere onderzoeken lieten een (wisselend) beschermend effect zien van de mediolaterale episiotomie.
Het eventueel beschermende effect van een mediolaterale episiotomie op het optreden van een totaalruptuur hangt waarschijnlijk mede af van de hoek van de episiotomie ten opzichte van de mediaanlijn. Om een adequate hoek van de episiotomie te bereiken moet bij het plaatsen rekening gehouden worden met het fenomeen dat de hoek van de episiotomie zoals deze postpartum gemeten is in de geselecteerde onderzoeken niet overeenkomt met de hoek tijdens plaatsing van de episiotomie. Experimenteel onderzoek heeft aangetoond dat, om een adequate hoek van 45° postpartum te bereiken, de hoek van episiotomie tijdens plaatsing ongeveer 60° moet zijn (Kalis, 2011). De werkgroep is daarom van mening dat, wanneer de parteur meent dat een perineumruptuur dreigt waarbij letsel van de anale sfincters niet uitgesloten kan worden, een adequaat geplaatste mediolaterale episiotomie het risico op een totaalruptuur kan verlagen.
De rol van een mediolaterale episiotomie tijdens vaginale kunstverlossingen is duidelijker. Eén (relatief klein) onderzoek toonde geen beschermend effect van een mediolaterale episiotomie bij kunstverlossingen terwijl de drie grote cohortonderzoeken die de rol van de episiotomie bij vaginale kunstverlossingen onderzochten een beschermend effect van de episiotomie lieten zien. Een recent Nederlands onderzoek (De Vogel, 2012) liet een bechermend effect van een mediolaterale episiotomie zien met een OR van 0.17. Aangezien dit onderzoek na de sluitingsdatum voor de literatuurinclusie van deze richtlijn gepubliceerd is én omdat dit onderzoek een niet-multicentrisch onderzoek betreft is dit onderzoek niet meegnomen in de analyse. De werkgroep is derhalve van mening dat bij een vaginale kunstverlossing het plaatsen van een adequate primaire mediolaterale episiotomie sterk overwogen moet worden en alleen achterwege gelaten kan worden wanneer het risico op een totaalruptuur als laag wordt ingeschat.
Van het toepassen van antenatale perineummassage en het antenataal gebruik van de EPI-NO® kon geen beschermend effect aangetoond worden op het optreden van totaalrupturen. Beide interventies hebben echter wel een gunstige invloed op het risico voor kleinere rupturen en de noodzaak tot toepassen van een mediolaterale episiotomie.
Het trainen van zorgverleners in interventies tijdens de laatste fase van de uitdrijving kan mogelijk een preventief effect hebben op het optreden van totaalrupturen.Hierbij dient dan wel de gehele keten van verloskundige hulpverleners getraind, zoals beschreven door Laine (2008). Het ‘perineum beschermingsprogramma’ bestaat uit vier componenten tijdens de uitdrijvingsfase, vanaf het moment dat het hoofd van de baby insnijdt: 1. Vertraging van het hoofd met één hand; 2. Ondersteuning van het perineum met de andere hand en tegelijkertijd samenknijpen van het perineum om zo de druk op het centrale deel van het perineum te verminderen; 3. Aan de barende vrouw wordt de instructie gegegeven niet te persen 4. Correcte uitvoering van een episiotomie wanneer deze geindiceerd is. Welk deel van dit programma precies leidt tot de afname van het risico werd niet duidelijk uit de Noorse onderzoeken.
Mutatis mutandis geldt dit ook voor het toepassen van warme compressen tijdens de bevalling. Hoewel hiervan een gunstig effect op het ontstaan van een totaalruptuur is beschreven, is het onduidelijk of dit komt door het effect van de warmte, de perineale ondersteuning of een combinatie van beide factoren. Gezien deze onzekerheid en het geringe bewijs voor een gunstige werking kiest de werkgroep er niet voor om dit aan te bevelen.
Onderbouwing
Voor deze module werden twee uitgangsvragen opgesteld. In eerste instantie is er een overzicht van de mogelijke risicofactoren voor het ontstaan van een totaalruptuur bij de bevalling opgesteld. Daarna werd gekeken welke van deze risicofactoren beïnvloedbaar zijn en in hoeverre deze interventies dan daadwerkelijk preventief zijn voor een totaalruptuur.
Uitgangsvraag 1
|
De volgende factoren geven een verhoogd risico op het optreden van een totaalruptuur:
Altman 2007, Baghestan 2010, Baumann 2007, Bodner-Adler 2001, Ekeus 2008, de Leeuw 2001, Raisanen 2009 en Thies-Lagergren 2011 |
|
De volgende factoren geven mogelijk een verhoogd risico op het optreden van een totaalruptuur:
Altman 2007, Baghestan 2010, Baumann 2007, Bodner-Adler 2001, Ekeus 2008, de Leeuw 2001, Raisanen 2009 en Thies-Lagergren 2011 |
|
Er werd geen verband gevonden tussen de volgende factoren en het optreden van een totaalruptuur:
Altman 2007, Baghestan 2010, Baumann 2007, Bodner-Adler 2001, Ekeus 2008, de Leeuw 2001, Raisanen 2009 en Thies-Lagergren 2011 |
|
Tegenstrijdige uitkomsten:
Altman 2007, Baghestan 2010, Baumann 2007, Bodner-Adler 2001, Ekeus 2008, de Leeuw 2001, Raisanen 2009 en Thies-Lagergren 2011 |
|
De volgende factoren geven mogelijk een verlaging van het risico op het optreden van een totaalruptuur:
Altman 2007, Baghestan 2010, Baumann 2007, Bodner-Adler 2001, Ekeus 2008, de Leeuw 2001, Raisanen 2009,Thies-Lagergren 2011 |
Uitgangsvraag 2
|
Geen bewijs |
Bekkenfysiotherapie: Er zijn geen onderzoeken die het effect van bekkenfysiotherapie op de preventie van een totaalruptuur hebben onderzocht. |
|
Kwaliteit van bewijs: HOOG |
Perineum massage (antenataal): Er is geen preventief effect van het toepassen van antenatale (> 34 weken) perineummassage op het optreden van een derde of vierde graads sfincterletsel.
Beckmann 2009, Mei-dan 2008 |
|
Kwaliteit van bewijs: LAAG |
Mediolaterale episiotomie: Er is geen éénduidig beeld van een verband tussen het plaatsen van mediolaterale episiotomie en het optreden van een totaalruptuur. Van de vier grote op nationale databestanden gebaseerde onderzoeken tonen er drie een verlaging van het risico op een totaalruptuur bij gebruik van een mediolaterale episiotomie, met name bij primipara
Baghestan 2010, de Leeuw 2001, Ekeus 2008, Raisanen 2009
Hoek van mediolaterale episiotomie Er zijn aanwijzingen dat bij het plaatsen van een mediolaterale episiotomie er een verband is tussen de hoek tussen de episiotomie en de middenlijn van het perineum en het risico op een totaalruptuur. Hoe groter de hoek, hoe kleiner het risico op een totaalruptuur.
Andrews 2006, Eogan 2006
Mediolaterale episiotomie bij kunstverlossing Er zijn aanwijzingen dat het plaatsen van een mediolaterale episiotomie bij vaginale kunstverlossingen bij primipara het risico op een totaalruptuur verlaagt.
Baghestan 2010, de Leeuw 2008, Macload 2008, Raisanen 2009 |
|
Kwaliteit van bewijs: MATIG |
EPI-NO®: Er zijn geen aanwijzingen voor een preventief effect van het toepassen van een EPI-NO® en het optreden van een totaalruptuur.
Ruckhaberle 2009 |
|
Kwaliteit van bewijs: LAAG |
Training zorgverlener Training van de zorgverleners in interventies tijdens de laatste fase van de uitdrijving ter voorkoming van totaalrupturen geeft mogelijk een verlaagd risico op een totaalruptuur.
Hals 2010, Laine 2008, Laine 2012 |
Voor deze module werden alleen Europese onderzoeken geïncludeerd die in meer dan één centrum waren uitgevoerd en ook een multivariate analyse hadden gedaan.
De reden om alleen Europese onderzoeken te includeren heeft de volgende achtergrond: het overgrote deel van de niet Europese onderzoeken werd verricht in Amerika. In Amerika is de mediane episiotomie de norm. Een mediane episiotomie vergroot de kans op een totaalruptuur significant waardoor percentages van totaalruptuur worden gevonden die vele malen hoger zijn dan in Europa waar de mediolaterale episiotomie de norm is (Wooley, 1995). Hierdoor worden onderzoeken naar risicofactoren voor het optreden van een totaalruptuur uit Amerika niet meer relevant, althans voor de analyse die bedoeld is voor de Nederlandse situatie waar de mediolaterale episiotomie de norm is.
In sommige onderzoeken werden niet alle risicofactoren via multivariate analyse onderzocht. In de beschrijving van het onderzoek zullen alleen de factoren die met multivariate analyse onderzocht zijn worden benoemd.
1 Welke risicofactoren zijn er bekend voor het optreden van een totaalruptuur bij de bevalling?
Van de 112 gevonden artikelen waren er acht bruikbaar voor het beantwoorden van deze uitgangsvraag (Altman, 2007; Baghestan, 2010; Baumann, 2007; Bodner-Adler, 2001; Ekeus, 2008; de Leeuw, 2001; Raisanen, 2009; Thies-Lagergren, 2011).
Voor de gehele tekst geldt dat de tabel in aanverwant 'Tabel ter ondersteuning' ter verduidelijking te gebruiken is, namelijk als aanvulling op de in de tekst genoemde effectgrootten (uitgedrukt als odds-ratio). Hetzelfde geldt voor de evidencetabel, te vinden onder desbetreffende kop.
Maternale leeftijd
Er zijn vijf onderzoeken die het verband hebben onderzocht tussen de maternale leeftijd en het optreden van een totaalruptuur (Altman, 2007; Baghestan, 2010; Baumann, 2007; Bodner-Adler, 2001; Raisanen, 2009). Bij drie onderzoeken werd geen associatie gevonden (Altman, 2007; Baumann, 2007; Bodner-Adler, 2001) en bij twee onderzoeken werd een significante toename gevonden van het risico op het optreden van een totaalruptuur bij toenemende maternale leeftijd (Baghestan, 2010; Raisanen, 2009).
Altman en Bodner-Adler hebben de maternale leeftijd als continue variabele onderzocht. Baumann heeft alleen gekeken naar de associatie bij een leeftijd boven de 35 jaar.
Baghestan en Raisanen hebben de maternale leeftijd als een categoriële variabele onderzocht. In het onderzoek van Baghestan werd een verhoogd risico bij een leeftijd boven de 29 jaar gezien, met als referentiecategorie 25-29 jaar (OR van 1.2 tot 1.3). In het onderzoek van Raisanen was de leeftijd van 19 jaar en jonger de referentiecategorie en werd vanaf een leeftijd van 20 jaar of hoger een verhoogd risico gezien van het optreden van een totaalruptuur (OR van 1.7 tot 2.3).
Pariteit
Er zijn drie onderzoeken waarin een analyse is gedaan naar pariteit en het optreden van een totaalruptuur (Baghestan, 2010; Bodner-Adler, 2001; de Leeuw, 2001). De onderzoeken van Baghestan en de Leeuw vonden een verhoogd risico op het optreden van een totaalruptuur bij vrouwen met een eerste vaginale baring (OR van 2.4 tot 4.8). Dit risico nam af met elke volgende vaginale baring.
Bij het onderzoek van Bodner-Adler (2001) werd geen verband aangetoond met de pariteit. De onderzoeksgroep was echter mogelijk te klein (37 totaalrupturen op een populatie van 1118 vrouwen) om een verband te vinden.
Etniciteit
Er zijn twee onderzoeken waarin de variabele etniciteit is onderzocht in relatie tot het optreden van een totaal ruptuur (Baghestan, 2010; Ekeus, 2008). Er was een verhoogd risico op een totaalruptuur bij Aziatische en Afrikaanse vrouwen ten opzichte van vrouwen van Europese afkomst. In beide onderzoeken werd geen analyse gedaan binnen de groepen van Aziatische en Afrikaanse afkomst.
In het onderzoek van Baghestan werd Europese afkomst vergeleken met Aziatische afkomst (OR 1.6) en Afrikaanse afkomst (OR 1.3). In het onderzoek van Ekeus werd voor derde en vierde graads rupturen apart een vergelijking gemaakt tussen Zweedse afkomst en Aziatische afkomst (derde graads: OR 1.5; vierde graads: OR 1.6) en Afrikaanse afkomst (derde graads: OR 1.7; vierde graads: OR 2.1).
Body mass index (BMI)
Er zijn twee onderzoeken die het verband tussen de BMI en het optreden van een totaalruptuur onderzochten (Baumann, 2007; Raisanen, 2009). Baumann (2007) vond een verlaagd risico bij een BMI ≥30, met als referentie een BMI tussen de 25 en 30 (OR van 0.6 tot 0.9). In het onderzoek van Raisanen 2009 werd geen verband aangetoond tussen de BMI en het optreden van een totaalruptuur.
Roken
Er zijn twee onderzoeken die de invloed van roken op het optreden van een totaalruptuur onderzochten (Baghestan, 2010; Baumann, 2007). Baghestan vond geen verband en Baumann vond een verlaging van het risico op totaalruptuur bij rokende vrouwen (OR 0.8).
Training van de zwangere
In één onderzoek werd de variabele training van de moeder over ‘hoe te bevallen’ onderzocht (Baghestan, 2010). Welke onderdelen deze training bevatte werd niet toegelicht. Er werd geen associatie gevonden tussen het aantal uur training van de moeder en het optreden van een totaalruptuur.
Diabetes (type 1, 2 en gravidarum)
Er zijn twee onderzoeken die het verband tussen het hebben van diabetes (type 1 of type 2) of diabetes gravidarum en het optreden van een totaalruptuur hebben onderzocht (Baghestan, 2010; Raisanen, 2009).
In het onderzoek van Baghestan 2010 werden meer totaalrupturen gezien bij vrouwen met diabetes type 1 (OR 1.5) en bij vrouwen met diabetes gravidarum (OR 1.3). Er werd geen verband aangetoond met diabetes type 2.
In het onderzoek van Raisanen werd bij vrouwen met een diabetes gravidarum duidelijk minder totaalrupturen gezien in vergelijking met vrouwen zonder diabetes gravidarum (OR 0.4). Diabetes mellitus type 1 en 2 werden in deze studie niet in een multivariate analyse onderzocht.
Zwangerschapsduur
Eén onderzoek heeft de variabele zwangerschapsduur onderzocht (Baghestan, 2010). Dit onderzoek vond geen verhoogd risico op het optreden van een totaalruptuur bij een oplopende zwangerschapsduur. In deze studie werd de zwangerschapsduur in categorieën per twee weken onderzocht, met als referentiecategorie een zwangerschapsduur van 39-40 weken. Bij een zwangerschapsduur boven de 37 weken werd geen verschil gevonden met de referentiecategorie. Een zwangerschapsduur van minder dan 37 weken was geassocieerd met een lager risico op het optreden van totaalruptuur (OR 0.8).
Inductie van de baring en oxytocine toediening als augmentatie
Er zijn drie onderzoeken die inductie van de baring als variabele in de multivariate analyse hebben onderzocht (Altman, 2007; Baghestan, 2010; de Leeuw, 2001). In één onderzoek (Altman, 2007) werd geen verband gevonden en in twee onderzoeken werd een toename van het risico op het optreden van een totaalruptuur gevonden (Baghestan, 2010; de Leeuw, 2001; OR beide 1.2).
In twee onderzoeken die het verband hebben onderzocht tussen oxytocine toediening tijdens de baring en het optreden van een totaalruptuur werd geen verband aangetoond (Altman, 2007; Bodner-Adler, 2001).
Pijnstilling
Epiduraal anesthesie
Er zijn zes onderzoeken die onderzochten wat voor effect het krijgen van epiduraal anesthesie durante partu heeft op het optreden van een totaalruptuur (Altman, 2007; Baghestan, 2010; Baumann, 2001; Bodner-Adler, 2001; Ekeus, 2008; Raisanen, 2009). Bij drie onderzoeken werd geen verband aangetoond (Altman, 2007; Baghestan, 2010; Bodner-Adler, 2001) en bij drie onderzoeken werd verlaging van het risico op het optreden van een totaalruptuur gevonden (Baumann, 2007; OR 0.7; Raisanen, 2009; OR 0.8; Ekeus, 2008; OR 0.9). In het onderzoek van Raisanen (2009) werd voor primipara een verlaging van het risico op het optreden van een totaalruptuur gevonden (OR 0.8) terwijl dit risico voor multipara verhoogd was (OR 1.5).
Lachgas (N2O, entonox)
In één onderzoek werden minder totaalrupturen gezien bij de toepassing van lachgas (Raisanen, 2009; OR 0.0).
Lokale infiltratie van het perineum
Er was één onderzoek dat het verband tussen lokale infiltratie van het perineum en het optreden van een totaalruptuur had onderzocht. Hierin werd een verlaagd risico op een totaalruptuur bij lokale infiltratie van het perineum gevonden (Baumann, 2007; OR 0.6).
Paracervicaal block
Er zijn twee onderzoeken die een paracervicaal block en het optreden van een totaalruptuur hebben onderzocht (Baumann, 2007; Raisanen, 2009). Bij één onderzoek werd geen verband gevonden (Baumann, 2007); bij het andere onderzoek werden minder totaalrupturen gezien (Raisanen, 2009; OR 0.7).
Nervus Pudendus block
In één onderzoek werden minder totaalrupturen gezien bij een n. pudendus block (Baumann, 2007; OR 0.4).
Overige pijnstilling
Er werden geen onderzoeken gevonden van voldoende kwaliteit die een verband tussen pethidine, promethazine, remifentanyl, nubaine, spinale anesthesie, waterinjecties, TENS, PCA-pomp en het optreden van een totaalruptuur hebben onderzocht.
Koorts durante partu
In één onderzoek werd geen verband gevonden tussen het hebben van koorts durante partu en het optreden van een totaalruptuur (Baumann, 2007).
Duur partus
Twee onderzoeken onderzochten het verband tussen de totale duur van de partus en het optreden van een totaalruptuur (Altman, 2007; Baumann, 2007). In beide onderzoeken werd geen associatie gevonden.
Duur uitdrijvingsfase
Er waren vijf onderzoeken die het verband tussen de duur van de uitdrijvingsfase en het optreden van een totaalruptuur hebben onderzocht. In alle onderzoeken werd een verhoogd risico gevonden op het optreden van een totaalruptuur bij een langere duur van de uitdrijving (Altman, 2007; Baumann, 2007; Bodner-Adler, 2001; de Leeuw, 2001; Raisanen, 2009).
Altman en Bodner-Adler hadden de uitdrijvingsfase als continue variable onderzocht en vonden een verband met verlengde duur van de uitdrijvingsfase (respectievelijk OR 1.2 en OR 1.8). Er was bij deze onderzoeken geen informatie over de exacte duur van de uitdrijving.
Baumann, de Leeuw en Raisanen hadden de duur van de uitdrijvingsfase als een categoriële variabele onderzocht. Baumann vond een toename van het risico op het optreden van een totaalruptuur bij een duur van de uitdrijving boven de 25 minuten (OR van 1.3) en Raisanen bij de duur van de uitdrijvingsfase boven de 15 minuten, met als referentieduur ≤15 minuten (OR van 1.3 tot 2.1).
De Leeuw vond per 15 minuten toename van de duur van de uitdrijvingsfase een toename in het risico op een totaalruptuur met een odds ratio van 1.1.
Baringshouding
Bij twee gerandomiseerde onderzoeken werd de baringshouding onderzocht met als uitkomstmaat het optreden van een totaalruptuur (Altman, 2007; Thies-Lagergren, 2011). Er werd geen verschil gevonden tussen een knielende baringshouding en een zittende baringshouding (Altman, 2007) of het bevallen op een baarkruk en het bevallen in een andere baringshouding (Thies-Lagergren, 2011; RR 1.0) in het optreden van een totaalruptuur.
Foetale presentatie
Kruinligging
In twee onderzoeken werd een verhoogd risico gevonden op het optreden van een totaalruptuur bij een kruinligging (de Leeuw, 2001; OR 1.7; Raisanen, 2009; OR 3.2).
Hoofdligging anders dan achterhoofdsligging (Aav) of kruinligging
In twee onderzoeken vond men een verhoogd risico bij deze presentatie; er werd echter niet gespecificeerd in type ligging (Baumann, 2007; OR 1.7; de Leeuw, 2001; OR 1.6).
Stuitligging
In het enige onderzoek dat een associatie tussen een vaginale stuitbevalling en het optreden van een totaalruptuur heeft onderzocht werd geen verband gevonden (de Leeuw, 2001).
Vaginale kunstverlossing
Vacuümextractie
In drie onderzoeken werd het verband tussen het optreden van een totaalruptuur en een vacuümextractie onderzocht. Er werd een toename in het risico op het optreden van een totaalruptuur gevonden ten opzichte van een spontane partus (Baghestan, 2010; OR 2.0; de Leeuw, 2001; OR 1.7; Raisanen, 2009; OR 3.9).
Forcipale extractie
In dezelfde drie onderzoeken werd het verband tussen het optreden van een totaalruptuur en een forcipale extractie onderzocht. Er werd een verhoging van het risico op het optreden van een totaalruptuur gevonden ten opzichte van een spontane partus (Baghestan, 2010; OR 3.9, de Leeuw, 2001; OR 3.5; Raisanen, 2009; OR 10).
Vacuümextractie en forcipale extractie
Eén van deze onderzoeken beschrijft een verhoging van het risico op het optreden van een totaalruptuur gevonden bij de combinatie van een vacuümextractie en een forcipale extractie (de Leeuw, 2001; OR 4.7).
Fundusexpressie
In één onderzoek werd een verhoging van het risico op het optreden van een totaalruptuur gevonden bij het geven van fundusexpressie (de Leeuw, 2001; OR 1.8). Fundusexpressie in combinatie met een vacuümextractie gaf een vergelijkbaar verhoogd risico (OR 1.8). Fundusexpressie in combinatie met een forcipale extractie laat een nog hoger risico zien (OR 4.6).
(Interventies uitgevoerd wegens) Schouderdystocie
In één onderzoek werd een verhoging van het risico op het optreden van een totaalruptuur gevonden bij (de interventies uitgevoerd wegens) schouderdystocie (de Leeuw, 2001; OR 2.0).
Geboortegewicht
In zes onderzoeken werd onderzocht of het geboortegewicht van invloed is op het optreden van een totaalruptuur (Altman, 2007; Baghestan, 2010; Baumann, 2007; Ekeus, 2008; de Leeuw, 2001; Raisanen, 2009). Eén onderzoek vond geen verband tussen een geboortegewicht van boven de 4000 gram en het optreden van een totaalruptuur (Altman, 2007). Vijf onderzoeken vonden een toename in het risico op het optreden van een totaalruptuur bij een oplopend geboortegewicht, waarbij het geboortegewicht als een categoriële variabele werd onderzocht (de Leeuw, 2001; Baghestan, 2010; Baumann, 2007; Ekeus, 2008 en Raisanen, 2009). De Leeuw (2001) vond een toename in totaalrupturen bij een oplopend geboortegewicht met een OR van 1.5 per 500 gram gewichtstoename (referentiegewicht 2000 gram of minder). Baghestan (2010) vond een toename bij oplopend geboortegewicht boven de 3500 gram, met als referentiegewicht 3000-3500 gram (OR van 1.6 tot 5.9). Baumann (2007) beschreef een toename bij oplopend geboortegewicht in het optreden van een totaalruptuur bij een geboortegewicht boven de 3750 gram, met als referentiegewicht 3250-3500 gram (OR van 1.2 tot 1.5). In het onderzoek van Ekeus 2008 werd apart een analyse gedaan voor derde en vierde graads rupturen en voor beide groepen werd een toename bij oplopend geboortegewicht in het optreden van een totaalruptuur gezien bij een geboortegewicht boven de 4000 gram met als referentie een gewicht onder de 4000 gram ( derde graads: OR van 2.2 tot 3.1; vierde graads: OR van 2.5 tot 4.5). Raisanen (2009) vond een toename in het risico op het optreden van een totaalruptuur bij een geboortegewicht groter dan 3000 gram met een referentiegewicht van 3000 gram of minder (OR van 2.0 tot 4.9).
Hoofdomtrek
In drie onderzoeken werd het verband tussen de neonatale hoofdomtrek in centimeters en het optreden van een totaalruptuur onderzocht (Baghestan, 2010; Baumann, 2007; Bodner-Adler, 2001). In deze onderzoeken werd een verhoogd risico op totaalruptuur gevonden bij toename van de hoofdomtrek.
Bodner-Adler (2010) had de hoofdomtrek als continue variabele onderzocht. In dit onderzoek werd een verband aangetoond tussen de hoofdomtrek en het optreden van een totaalruptuur (OR 1.3). De mediane hoofdomtrek betrof 34-35 cm. Baghestan (2010) en Baumann (2007) hebben de neonatale hoofdomtrek als een categoriële variabele onderzocht. Baghestan (2010) vond een toename van het risico op het optreden van een totaalruptuur bij een hoofdomtrek boven de 35 cm. Een hoofdomtrek van 33-34 cm fungeerde als referentiecategorie (OR van 1.6 tot 3.6). In het onderzoek van Baumann (2007) werd een toename van het risico op een totaalruptuur gezien bij een hoofdomtrek van boven de 36 cm (OR van 1.2 tot 1.6), met een hoofdomtrek van 35-36 cm als referentiecategorie.
2 Welke interventies (bekkenfysiotherapie, perineummassage, EPI-NO®, training van de zorgverlener, mediolaterale episiotomie) verlagen het risico op het optreden van een totaalruptuur tijdens de bevalling?
Er werden 16 onderzoeken geselecteerd voor het beantwoorden van uitgangsvraag 2. Voor de zoekverantwoording en voor de evidencetabel wordt verwezen naar desbetreffende secties in deze module.
Bekkenfysiotherapie
Er werden geen onderzoeken gevonden die het effect van bekkenfysiotherapie voor of tijdens de zwangerschap en het optreden van een totaalruptuur hebben onderzocht.
Perineummassage (antenataal)
In twee onderzoeken werd het effect van antenatale perineummassage in het laatste trimester van de zwangerschap onderzocht op het optreden van een ruptuur van het perineum bij de baring (Beckmann, 2009; Mei-dan, 2008). In de systematische review van Beckmann (2009) werden vier RCT’s aangaande antenatale perineummassage waarin ruim 2400 vrouwen waren opgenomen beoordeeld. Ruim 1200 vrouwen masseerden zelf het perineum vanaf een zwangerschapsduur van 34 weken en zij werden vergeleken met ruim 1200 vrouwen die geen massage uitvoerden. Hoewel antenatale perineummassage vaker tot een intact perineum leidde en er ook minder eerste of tweede graads rupturen optraden en minder episiotomieën werden toegepast, nam het aantal totaalrupturen niet af na antenatale perineummassage (OR 0.81; 95% BI 0.56 – 1.18).
In de RCT van Mei-Dan (dit onderzoek verscheen na de inclusie periode van de systematiche review van Beckmann 2009) werden 234 vrouwen enkel blind gerandomiseerd in een groep van 128 vrouwen die het perineum masseerden vanaf een zwangerschapsduur van 34 weken en 106 vrouwen die geen massage uitvoerden. Er werd geen verschil gevonden tussen de groepen wat betreft het aantal en de soort sfincterletsels en het aantal toegepaste episiotomieën. Er trad in het gehele onderzoek één totaalruptuur op, in de controlegroep.
EPI-NO®
Dit apparaat is ontworpen om tijdens de laatste weken van de zwangerschap de vagina en het perineum door een opblaasbare ballon op te rekken om zodoende de kans op een episiotomie en perineum ruptuur bij de bevalling te verminderen.
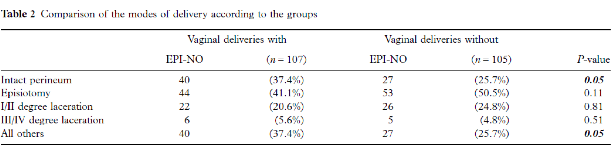
In één onderzoek werd onderzocht of EPI-NO® een preventieve methode is voor het optreden van een perineum ruptuur bij de bevalling (Ruckhaberle, 2009). In dit prospectief, enkel geblindeerd, gerandomiseerd onderzoek werden 135 primipara die de EPI-NO® hadden gebruikt de laatste weken voor de bevalling vergeleken met 137 vrouwen die dit niet hadden gebruikt. Bij een significant hoger aantal vrouwen onder de EPI-NO® gebruikers was het perineum intact (37.4% vs. 25.7%, p=0.05). Er werd geen verschil tussen EPI-NO® gebruikers en niet EPI-NO® gebruikers gevonden voor de incidentie van totaalrupturen of het toepassen van een episiotomie.
Training zorgverlener
In drie onderzoeken werd het effect van training van de zorgverlener in interventies tijdens de laatste fase van de uitdrijving onderzocht op de incidentie van totaalrupturen (Hals, 2010; Laine, 2008; Laine, 2012). Alle zorgverleners in de verloskunde keten werden getraind in het ondersteunen van het perineum; begeleiden van het foetale hoofd tijdens doorsnijden; de barende vrouw niet te laten persen tijdens het doorsnijden van het foetale hoofd en het tijdig toepassen van een mediolaterale episiotomie te overwegen.
In de onderzoeken van Laine (2012) en Hals (2010) was er een reductie van 50% van de incidentie van totaalrupturen na invoeren van het trainingsprogramma van 4% naar 1-2%. In het onderzoek van Laine (2012) was deze reductie van 50% ook aantoonbaar na subgroepanalyse van pariteit, kunstverlossingen en geboortegewicht. In het onderzoek van Hals (2010) werd een reductie van de incidentie van vierde graads (-63%) en totaalruptuur graad 3C (-47.5%) gezien. In de onderzoeken van Laine werd geen onderscheid gemaakt tussen de verschillende derde en vierde graads rupturen.
Mediolaterale episiotomie
Er werden tien onderzoeken gevonden die het preventieve effect van het toepassen van een episiotomie of van de eigenschappen van een mediolaterale episiotomie op het optreden van een totaalruptuur hebben onderzocht (Altman, 2007; Andrews, 2006; Baghestan, 2010; Bodner-Adler, 2001; Ekeus, 2008; Eogan, 2006; de Leeuw, 2001; de Leeuw, 2008; Macload, 2008; Raisanen, 2009).
Zes onderzoeken hebben het verband tussen het zetten van een mediolaterale episiotomie en het optreden van een totaalruptuur onderzocht (Altman, 2007; Baghestan, 2010; Bodner-Adler, 2001; Ekeus, 2008; de Leeuw, 2001; Raisanen, 2009). Bij één onderzoek werd een verhoogd risico gevonden (Altman, 2007 OR 2.5). Eén onderzoek vond geen verband (Bodner-Adler, 2001), terwijl in het onderzoek van Bagesthan geen verband werd gevonden voor primipara, maar wel voor multipara(OR 1.3). Drie onderzoeken vonden een risicoverlagend effect van de mediolaterale episiotomie op het optreden van een totaalruptuur (Ekeus, 2008; OR 0.9 voor 3e graads rupturen en OR 0.8 voor 4e graads rupturen, de Leeuw, 2001; OR 0.2; Raisanen, 2009; OR 0.8). In het onderzoek van Raisanen betrof dit alleen de primipara. Voor multipara was het risico bij gebruik van een mediolaterale episiotomie verhoogd (OR 2.0).
Hoek episiotomie
Twee onderzoeken tonen aan dat het optreden van een totaalruptuur afhankelijk is van de hoek waarin de mediolaterale episiotomie wordt gezet. In het case-control onderzoek van Eogan (2006) was de gemiddelde hoek van de episiotomie kleiner in de casegroep van 54 vrouwen met een totaalruptuur (30 graden, 95% BI 28–32) dan in de controlegroep zonder totaalruptuur (38 graden, 95% BI 35–41), p<0.001. Er werd een relatieve risico reductie van 50% voor het risico op het optreden van een totaalruptuur gevonden bij elke 6.3 graden toename van de hoek tussen de middenlijn van het perineum en de episiotomie. In het prospectieve cohort onderzoek van Andrews (2006) werd ook geconcludeerd dat het risico vermindert naarmate de hoek van de episiotomie ten opzichte van de middenlijn van het perineum toeneemt. Van de 98 vrouwen hadden 41 een totaalruptuur naast een episiotomie. De gemiddelde hoek van de episiotomie ten opzichte van de mediaanlijn bedroeg 26 graden (SD 13), terwijl deze hoek bij de 57 vrouwen met episiotomie zonder totaalruptuur gemiddeld 37 graden was (SD 16), p=0.01.
Kunstverlossing en episiotomie
In het cohortonderzoek van Baghestan (2010) werd een verband gezien bij het toepassen van een episiotomie bij een kunstverlossing bij eerstbarenden en een kleinere kans op het optreden van een totaalruptuur (OR 0.8; 95% BI 0.76-0.90). Deze associatie werd niet gevonden bij vaginale multipara die een kunstverlossing kregen (OR 0.80; 95% BI 0.60–1.1).
In het cohortonderzoek van de Leeuw (2008) werd bij 28.732 vrouwen die een vaginale kunstverlossing kregen (vacuüm en/of forceps) naar risicofactoren voor een derde of vierde graads ruptuur gezocht. Gebruik van een mediolaterale episiotomie was geassocieerd met een sterk verlaagd risico op sfincterletsel bij een vacuümextractie (OR 0.11, 95% BI 0.09-0.13) en bij een forcipale extractie (OR 0.08, 95% BI 0.07-0.11). Thenumber needed to treat (NNT) om één sfincterletsel te voorkomen was 12 bij een vacuümextractie en vijf bij een forcipale extractie.
In het prospectieve cohortonderzoek van Macleod (2008) werd geen risicoreductie gezien door het toepassen van een episiotomie bij 456 vrouwen bij wie een vacuümextractie werd verricht (OR 0.77, 95% BI 0.33-1.82) en bij 904 vrouwen bij wie een forcipale extractie werd verricht (OR 1.12, 95% BI 0.56-2.22).
Het retrospectieve cohortonderzoek van Raisanen (2009) bestudeerde het effect van een episiotomie bij 32.771 primipara. Bij het toepassen van een episiotomie bij een vacuümextractie werd een risicoreductie gezien in het optreden van een totaalruptuur (OR 0.70; 95% BI 0.57-0.85).
GRADE tabel:
Uitgangsvraag 2:
|
Beoordeling van kwaliteit |
Kwaliteit |
||||||
|
Aantal studies |
Studie ontwerp |
Studie beperkingen |
Inconsistentie |
Indirectheid |
Imprecisie |
Andere opmerkingen |
|
|
Mediolaterale episiotomie |
|||||||
|
6 |
Observationeel onderzoek |
Geen ernstige beperkingen |
Geen ernstige inconsistentie |
Geen ernstige indirectheid |
Geen ernstige imprecisie |
Geen |
LAAG |
|
Mediolaterale episiotomie (Hoek) |
|||||||
|
2 |
Observationeel onderzoek 1 |
Geen ernstige beperkingen |
Geen ernstige inconsistentie |
Geen ernstige indirectheid |
Geen ernstige imprecisie |
Geen |
LAAG |
|
Mediolaterale episiotomie (bij kunstverlossing) |
|||||||
|
4 |
Observationeel onderzoek 2 |
Geen ernstige beperkingen |
Geen ernstige inconsistentie |
Geen ernstige indirectheid |
Geen ernstige imprecisie |
Geen |
LAAG |
|
Perineum massage (antenataal) |
|||||||
|
2 |
Gerandomiseerd gecontroleerd onderzoek 3 |
Geen ernstige beperkingen |
Geen ernstige inconsistentie |
Geen ernstige indirectheid |
Geen ernstige imprecisie 5 |
Geen |
HOOG |
|
EPI-NO® |
|||||||
|
1 |
Gerandomiseerd gecontroleerd onderzoek 4 |
Geen ernstige beperkingen |
Geen ernstige inconsistentie |
Geen ernstige indirectheid |
Ernstige imprecisie 1 |
Geen |
MATIG |
|
Training zorgverlener |
|
|
|
|
|
|
|
|
3 |
Observationeel onderzoek |
Geen ernstige beperkingen |
Geen ernstige inconsistentie |
Geen ernstige indirectheid |
Geen ernstige imprecisie |
Geen |
LAAG |
1 Case-control onderzoek van Eogan 2006, prospectieve cohort onderzoek van Andrews 2006
2Eén prospectief en drie retrospectieve onderzoeken.
3 Systematische review Beckmann 2006 die 4 RCT’s heeft geïncludeerd. RCT van Mei-dan 2008, echter de variabele derde/vierde graads sfincterletsel kwam in gehele studie maar 1 keer voor. Effectanalyse wordt hierdoor bemoeilijkt.
4 Slechts één RCT van Ruckhaberle 2009, daarom gedowngraded op imprecisie.
- Altman D., Ragnar I., Ekstrm A. & Tydn T. Anal sphincter lacerations and upright delivery postures - a risk analysis from a randomized controlled trial. Int Urogynecol J. 2007;18: 141-146.
- Andrews V., Sultan A.H., Thakar R., & Jones P.W. Risk Factors for Obstetric Anal Sphincter Injury: A Prospective Study. BIRTH 2006; 33(2):117-122.
- Baghestan E., Irgens L.M., B?rdahl P.E. & Rasmussen S. Trends in risk factors for obstetric anal sphincter injuries in Norway. Obstet. Gynaecol. 2010;116(1):25-34.
- Baumann P. Hammoud A.O. McNeeley S.G., DeRose E., Kudish B. & Hendrix S. Factors associated with anal sphincter laceration in 40.923 primiparous women. Int Urogynecol J. 2007;18:985?990.
- Bodner-Adler B., Bodner K., Kaider A., Wagenbichler P., Leodolter S., Husslein P. & Mayerhofer K. Risk factors for third-degree perineal tears in vaginal delivery, with an analysis of episiotomy types. Reprod. Med. 2001;46(8):752-756.
- De Leeuw J.W., Struijk P.C., Vierhouta M.E. & Wallenburg H.C.S. Risk factors for third degree perineal ruptures during delivery. BJOG 2001;108:383-387.
- De Leeuw J.W., de Wit C., Kuijken J.P.J.A. & Bruinse H.W. Mediolateral episiotomy reduces the risk for anal sphincter injury during operative vaginal delivery. BJOG 2008;115:104?108.
- De Vogel J., Van der Leeuw-van Beek A., Gietelink D., Vujkovic M., De Leeuw J.W., Van Bavel J., Papatsonis D. The effect of a mediolateral episiotomy during operative vaginal delivery on the risk of developing obstetrical anal sphincter injuries. AJOG 2012;404:e1-5.
- Ekeus C., Nilsson E. & Gottvall K. Increasing incidence of anal sphincter tears among primiparas in Sweden: A population-based register study. Acta Obstetricia et Gynecologica. 2008; 87:564-573
- Eogan M., Daly L., O?Connell P.R. & O?Herlihy C. Does the angle of episiotomy affect the incidence of anal sphincter injury? BJOG 2006;113:190?194.
- Hals E., ?ian P., Pirhonen T., Gissler M., Hjelle S., Nilsen E.B., MD, Severinsen A.M., Solsletten C., Hartgill T. & Pirhonen J. A Multicenter interventional program to reduce the incidence of anal sphincter tears. Obst. & Gyn. 2010;116(4):901-908.
- Kalis V., Landsmanova J, Bednarova B, Karbanova J, Laine K, Rokyta Z. Evaluation of the incision angle of mediolateral episiotomy at 60 degrees. Int J Gynaecol Obstet. 2011 Mar;112(3):220-4.
- Laine K., Pirhonen T., Rolland R. & Pirhonen J. Decreasing the incidence of anal sphincter tears during delivery. Obst. & Gyn. 2008;111(5):1053-1057.
- Laine K., Skjeldestad F.E., Sandvik L. & Staff A.C. Incidence of obstetric anal sphincter injuries after training to protect the perineum: cohort study. BMJ Open 2012;2:e001649.
- Macleod M., Strachan B., Bahl R., Howarth L., Goyder K., Van de Venne M. & Murphy D.J. A prospective cohort study of maternal and neonatal morbidity in relation to use of episiotomy at operative vaginal delivery. BJOG 2008;115:1688?1694.
- O'Mahony F, Hofmeyr GJ, Menon V. Choice of instruments for assisted vaginal delivery. Cochrane Database of Systematic Reviews 2010, Issue 11. Art. No.: CD005455. DOI: 10.1002/14651858.CD005455.pub2.
- Raisanen S.H., Vehvilainen-Julkunen K., Gissler M. & Heinonen S. Lateral episiotomy protects primiparous but not multiparous women from obstetric anal sphincter rupture. Acta Obstetricia et Gynecologica. 2009;88: 1365?1372.
- Ruckhaberle E., Jundt K., Bauerle M., Brisch K., Ulm K., Dannecker C. & Schneider K.T.M. Prospective randomised multicentre trial with the birth trainer EPI-NO? for the prevention of perineal trauma. Austr. and New Zealand J. of Obst.cs & Gyn. 2009;49:478?483.
- Thies-Lagergren L., Kvist L.J., Christensson K. & Hildingsson I. No reduction in instrumental vaginal births and no increased risk for adverse perineal outcome in nulliparous women giving birth on a birth seat: results of a Swedish randomized controlled trial. BMC Pregnancy and Childbirth 2011;11:22.
- Woolley RJ. Benefits and Risks of Episiotomy: A Review of the English-Language Literature Since 1980. Part I. Obst. & Gynecol. Surv. 1995;50:806-820.
1: Welke risicofactoren zijn er bekend voor het optreden van een totaalruptuur bij de bevalling?
|
Reference |
Study type |
Characteristics |
Exposure (E) |
Non Exposure (N-E)
|
Outcome measures and follow-up time |
Results |
Quality assessment study |
|
Altman, 2007 |
RCT
N= 271 |
Aim of the study: To evaluate obstetric sphincter lacerations after a kneeling or sitting position at second stage of labor in a multivariate risk analysis model.
Inclusion criteria: Primiparous subjects with a normal pregnancy, singleton fetus in cephalic presentation, and spontaneous labor in gestation week 37–42 entered the trial when admitted to the hospital delivery ward.
Exclusion criteria:
|
Kneeling position N=138
Leaning towards the head of the delivery bed or a cushion.
|
Sitting position N=133
Sitting position in the delivery bed, with the head of the bed raised at least 60 degrees from horizontal. |
Primary outcomes: Perineal tears classified according to the ICD-10 nomenclature.
Secondary outcomes: Risk factors for third and fourth degree perineal tears.
Interventions during labor: - TNS - Acupuncture - Nitrous oxide - Morphine - Epidural anesthesia - Spinal anesthesia - Paracervical block - Pudendal block - No analgesia - Augmentation of labor - Episiotomy - Instrumental delivery
Postpartum characteristics: - Manual placental extraction - Maternal bleeding (ml) - Maternal bleeding > 1000 ml - Duration hospital stay
|
The trial was completed by 106 subjects in the kneeling group (E) and 112 subjects in the sitting group (N-E). The trial was discontinued by 32 of 138 subjects (23%) in the kneeling group and 21 of 133 subjects (16%) in the sitting group (p=0.2).
Primary outcomes: Obstetrical sphincter tears did not differ significantly between the two groups but an intact perineum was more common in the kneeling group (p<0.03) and episiotomy (mediolateral) was more common in the sitting group (p<0.05).
Comparison of kneeling (n=106) position and sitting (n=112) position: - Pelvic floor examination: Intact perineum: 54/106 vs 41/112, OR 0.5; 95% CI 0.3-0.9 First- and second degree tear: 92/106 vs 90/112, OR 1.6, 95% CI 0.7-3.2 Third degree tear: 3/106 vs 3/112, OR 0.9; 95% CI 0.2-4.9 Fourth degree tear: 0/106 vs 3/106, OR –
Secondary outcomes: Multivariate risk analysis indicated that prolonged duration of second stage of labor and episiotomy were associated with an increased risk of third- or fourth-degree sphincter tears (p<0.01 and p<0.05, respectively). Delivery posture, maternal age, fetal weight, use of oxytocin, and use of epidural analgesia did not increase the risk of obstetrical anal sphincter lacerations in the two upright postures.
Comparison of kneeling (n=106) position and sitting (n=112) position: Interventions during labor: - TNS, acupuncture, nitrouw oxide, morphine, epidural anesthesia, spinal anesthesia, paracervical block, pundendal block, no analgesia, augmentation of labor, instrumental delivery no significant differences. - Episiotomy (100% mediolateral): 2/106 vs 11/112, OR 5.7; 95% CI 1.2-26.7
|
Randomisation: appropriate, drawing opaque envelopes, just before entering the second stage of labor.
Allocation concealment: Appropriate.
Blinding of participants: -
Blinding of assessors: no
Group similarity at baseline: yes
Influence of co-interventions: Risk factors were tested in a multivariate logistic regression model in a stepwise manner.
Follow-up appropriate: 53/271 discontinued trail reasons are given. no significant differences in maternal characteristics between subjects not completing the study after randomization
Intention-to-treat Analysis: +
Financial support: not reported
|
|
Baghestan, 2010 |
Retrospective cohort study (prospective data collection)
N = 1.673.442 births
Setting: Norway, Medical Birth Registry of Norway 1967 through 2004.
-> is manier van werken hetzelfde? |
Aim of the study: 1. To investigate risk factors for obstetric anal sphincter injuries 2. To assess to what extent changes in these risk factors could account for trends in obstetric anal sphincter injuries.
Inclusion criteria: vaginal singleton deliveries of vertex-presenting fetuses weighing ≥ 500 g.
Exclusion criteria: Women with their first birth before 1967 and births with previous obstetric anal sphincter injuries.
|
The deliveries were grouped according to history of vaginal birth or cesarean delivery as:
1. 1st vaginal delivery (VD) without previous cesarean delivery (CD)
2. 1st VD after ≥ 1 previous CD
3. delivery after ≥ 1 CD and VD
4. delivery after ≥ 1 VD without previous CD
|
|
Primary outcomes:
1. 3th and 4th degree obstetric anal sphincter Injuries.
2. Independent variables comprised the following: - Year of delivery - Maternal age in years - Birth order according to number of previous deliveries reported by the mother at birth. - Mother’s country of birth - Diabetes - Smoking at the end of pregnancy - Mother’s education in years - Size of maternity unit based on number of deliveries per year - Instrumental delivery mostly medio-lateral episiotomy - Induction of labor by vaginal prostaglandin application - Epidural analgesia - Birth weight in grams - Head circumference in centimeters - Gestational age |
Primary outcomes: 1. The occurrence of obstetric anal sphincter injuries in vaginal vertex deliveries increased from 0.5% in 1967 to 4.1% in 2004. Obstetric anal sphincter injuries were more frequent in forceps and vacuum deliveries than in noninstrumental deliveries.
2. Independent variables: Obstetric anal sphincter injuries were significantly associated with (adjusted OR; 95% CI): - Late period of delivery: 6.5 (6.2-6.8) (period 1997-2004) - Maternal age > 30 years: 1.2/1.3 (1.1-1.5) - Vaginal birth order of 1: 4.8 (4.7-5.0) - Previous CD: Only previous CD : 1.2 (1.1-1.3) Previous VD en CD : 1.6 (1.4-1.8) - Instrumental delivery: Forceps 3.9 (3.7-4.0) Vacuum 2.0 (1.9-2.1) Forceps +vacuum: 3.9 (3.5-4.3) - Episiotomy: 1.2 (1.2-1.3) - Type 1 diabetes : 1.5 (1.1-2.0) - Gestational diabetes: 1.3 (1.1-1.6) - Induction of labor by prostaglandin: 1.2 (1.1-1.3) - Large maternity unit ≥ 3000 : 1.8 (1.8-1.9) - Birth weight < 2500g : 0.2 (0.2-0.2) 2500-2999g : 0.6 (0.5-0.6) 3000-3499g : reference 3500-3999g : 1.6 (1.6-1.7) 4000-4499g : 2.7 (2.6-2.7) 4500-4999g : 4.2 (4.0-4.4) ≥ 5000 g : 5.9 (5.3-6.7) - Head circumference ≥35 cm - Country of birth African : 1.3 (1.1-1.5) Asian : 1.6 (1.5-1.7)
No or marginal associations were observed with: - Type 2 diabetes - Gestational age - Epidural analgesia - Smoking - Mother’s education.
Instrumental vs non instrumental deliveries, with and without episiotomy:
|
Clearly defined groups: Yes.
Selection bias: probably due to study design and risk for reporting bias.
Adequate exposure assessment method: Yes
Method of assessing the outcome appropriately: Yes. Multivariate analyse performed.
Outcome assessor blinded: No.
Follow-up: not applicable
Selective loss to follow up: No.
Identification confounders and correction in analysis: Yes. Year of delivery, maternal age, birth order and birth weight, country of birth, maternal education, size of maternity unit, instrumental delivery and epidural analgesia.
Funding: Funded by Norwegian Foundation for Health |
|
Baumann, 2007 |
Retrospective cohort study
N = 40.923
Setting: state-wide perinatal database in Germany between 1991 and 1997 |
Aim of the study: To identify factors associated with anal sphincter laceration in primiparous women.
Inclusion criteria: Primiparity, singleton pregnancy, 37–42 completed weeks gestation, vertex presentation, and vaginal delivery of a live or still born baby, complete data set. Exclusively of Caucasian origin
Exclusion criteria |
Primiparous with anal sphincter laceration (ASL) |
Primiparous without ASL |
Primary outcomes: ASL and risk factors
Variables: - Age ≥ 35 years - BMI - Smoker - Oxytocin augmentation - i.v. tocolysis - Analgesia - Abnormal vertex presentation - Prolonged first stage, prolonged second stage, duration of labor, duration of pushing - Pyrexia in labor - Episiotomy - Forceps - Vacuum - Birth weight - Head circumference. |
Primary outcomes:
Risk factors associated with anal sphincter laceration OR (95% CI): - Episiotomy : OR 3.23( 2.73–3.80), (weten niet welke epi) - Forceps delivery : OR 2.68 (2.17–3.32) - Abnormal vertex presentation OR 1.71 (1.43–2.04) - Use of fenoterol : OR 1.33 (1.15–1.54) - Vacuum delivery : OR 1.21(1.03–1.42) - Birth weights > 3,750 g 3,750– 3,999 g : OR 1.21 (1.04–1.41) ≥4,000 g : OR 1.53 (1.29–1.80) - Head circumferences ≥ 36 cm 36–36.9 cm : OR 1.21(1.06–1.37) 37– 37.9 cm : OR 1.23 (1.04–1.46) ≥38 cm : OR 1.55 (1.22–1.96). - Duration of pushing, but not duration of labor, was significantly associated with anal sphincter lacerations after more than 25 min 25–29.9 min : OR 1.29 (1.04–1.60) ≥30 min OR 1.32 (1.11–1.48) - Fenoterol administration increased the risk by 33% : OR 1.33 (1.15–1.54).
Preventive factors: - Analgasia compared to “no analgesia” Local : OR 0.64 (0.56-0.72) Pudendal : OR 0.38 (0.31-0.47) Epidural analgesia : OR 0.66 (0.57-0.77) - Smoking : OR 0.80 (0.70-0.90) - BMI ≥ 30 kg/m2, No OR.
|
Clearly defined groups: Yes.
Selection bias: High risk, historical cohort.
Adequate exposure assessment method: Yes, probably. extracted from medical records.
Method of assessing the outcome appropriately: unclear
Outcome assessor blinded: No.
Follow-up: not applicable
Selective loss to follow up: Not applicable
Identification confounders and correction in analysis: Yes, multivariate logistic regression analysis to model the risk of ASL.
Funding: no funding |
|
Bodner-Adler, 2001
|
Retrospective multicenter cohort study.
N=1118
Setting: University hospital of Vienna and semmelweis Frauenklinic Wien. |
Aim of the study: To determine the risk factors for third-degree perineal tears during vaginal delivery and to investigate the relation between different types of episiotomy and the occurrence of such tears.
Inclusion criteria: All women with uncomplicated pregnancy as well as uncomplicated first and second stages of labor, gestational age > 37 weeks and a pregnancy with cephalic presentation.
Exclusion criteria: Women with multiple gestations, noncephalica presentation, caesarean deliveries, shoulder dystocia and gestational age ≤ 37 weeks.
|
Third degree perineal tears N=37/1118 (3.3%) |
No third degree perineal tear |
Primary outcomes: Univariate logistic regression models were used to evaluate potential risk factors for third degree perineal tears. A stepwise logistic regression analysis was performed to include statistically significant and independent risk factors in a multiple regression model. Risk factors: Episiotomy, mode of delivery, parity, head diameter, length of second stage of labor, oxytocin, epidural anesthesia and maternal age.
Follow up: Feb-Jul 1999 |
Primary outcomes: The results of the final model from the stepwise logistic regression analysis revealed that episiotomy, prolonged second stage of labor and large infant head diameter remained independent risk factors for third-degree perineal tears.
Episiotomy Midline vs. no: OR 6.5; 95% CI 3.1-13.9 Mediolateral vs. no: OR 0.9; 95% CI 0.2-2.9 Head diameter (cm) OR 1.3; 1.0-1.7 2nd stage of labor (min) OR 1.8; 1.3-2.6
Demographics:
|
Clearly defined groups: yes.
Selection bias: Possible. Retrospective design.
Method of assessing the outcome appropriately: Yes.
Selective loss to follow up: No.
Identification confounders and correction in analysis: Univariate logistic regression. A stepwise logistic regression analysis was performed to include statistically significant and independent risk factors in a multiple regression model. Risk factors: Episiotomy, mode of delivery, parity, head diameter, length of second stage of labor, oxytocin, epidural anesthesia and maternal age.
Funding: Not described. |
|
De Leeuw, 2001
|
Population-based observational study. (Retrospective)
N= 284.783 (238,503 spontaneous and 46,280 assisted vaginal deliveries)
Setting: 2 centra in Rotterdam, the Netherlands
|
Aim of the study: To determine risk factors for the occurrence of third degree perineal tears during vaginal delivery.
Inclusion criteria: All 284,783 vaginal deliveries in 1994 and 1995 recorded in the Dutch National Obstetric Database were included in the study. |
Third degree tears n=5.528 |
No third degree tears n=279.255 |
Primary outcomes: - parity - induction of labour - duration of second stage - interventions during delivery - fetal characteristics
Secondary outcomes:
Follow up: 1994-1995 |
The overall risk of third degree perineal ruptures in the study group was 1.94% (5528/284.783).
Primary outcomes n/N, AOR (95% CI):
Pariteit: - Primipariteit: 3.355/124.880, OR 2.39 (2.24-2.56) Higher parity appeared to be a protecting factor for third degree perineal ruptures; the odds halved for each following delivery, up to a maximum of 6 (OR: 0.52, 95% CI: 0.50±0.55).
Fetal presentation: - Occipito posterior: 250/264.426, OR 1.73 (1.52-1.98) - Breech presentation: 103/9842, OR 1.00 (0.78-1.26) - Other presentation: 93/2.891, OR 1.59 (1.28-1.98)
Episiotomy: - Mediolateral: 1.234/97.250, OR 0.21 (0.19-0.23) - Median: 109/3.614, OR 0.81 (0.66-0.98)
Induction of labour: - Yes: 972/46.400, OR 1.19 (1.11-1.28)
Assisted vaginal delivery: - Fundel expression: 191/9.176, OR 1.83 (1.57-2.14) - Fundal expression + vacuum: 74/2.661, OR 1.78 (1.40-2.28) - Fundal expression + forceps: 27/522, OR 4.62 (3.09-6.89) - vacuum extraction: 646/21.254, OR 1.68 (1.52-1.86) - Vacuum + forceps: 51/656, OR 4.74 (3.49-6.45) - Forceps delivery: 348/7.478, OR 3.53 (3.11-4.02) - Intervention: Shoulder dystocia: 46/1.180, OR 2.03 (1.49-2.74) - Breech extraction: 27/1.284, OR 2.91 (1.88-4.51)
Birth weight: OR per increase of birthweight by 500 grams of 1.47 (95% CI: 1.43-1.51)
Duration second stage of labour: OR 1.12 (95%-CI: 1.10-1.14) per 15 minutes.
|
Clearly defined groups: Yes.
Selection bias: possible, retrospective design.
Adequate exposure assessment method: Yes.
Method of assessing the outcome appropriately: Yes. Logistic regression analysis was used to assess risk factors.
Follow-up: 1994-1995
Selective loss to follow up: No.
Identification confounders and correction in analysis: Adjusted odds ratios (OR) with 95%-CI were calculated for all factors, by modelling the data to control for possible confounding variables, using multiple logistic regression analysis.
Funding: Not described. |
|
Ekeus, 2008 |
Retrospective cohort study
N = 365,886: 20,683 had a third degree AST, 1855 a fourth degree.
Setting: Medical Birth Register Sweden from 1994 to 2004
|
Aim of the study: To examine the incidence and risk factors for anal sphincter tears (ASTs) at delivery.
Inclusion criteria: including all primiparas with singleton pregnancy, who gave birth vaginally.
|
Women with 3th and 4th degree AST.
Main exposure: Year of birth was entered as a continuous variable and infant birth weight, epidural analgesia, VE and episiotomy were entered as category variables in the models. |
Women without 3th and 4the degree AST. |
Primary outcome: 3th and 4th degree AST
The following data on maternal characteristics: - Age and year of birth. - BMI - Ethnicity
The obstetric data: Epidural analgesia Episiotomy (midline and mediolateral) Instrumental deliveries (forceps or VE).
The infant variables: - Sex - Gestational age - Fetal presentation categorized as vertex occipito-anterior, vertex occipito-posterior - Breech - Apgar score (<7) at 5 min Birth weight (g). |
The incidence of third degree AST increased by 60%, from 3.4% in 1994 to 5.2% in 2004 in spontaneous births, and from 8.7 to 14.8% in instrumental deliveries during the study period. The proportion of fourth degree AST increased from 0.3 to 0.55% in spontaneous births and from 0.8 to 1.4% in instrumental-assisted deliveries during the same period.
Primary outcomes: Adjusted odds ratio’s (95% CI) 3rd degree, 4th degree: Epiduraal anesthesie: OR 0.94 (0.91-0.96), OR 0.91 (0.83-1.00) Episiotomy: - Mediolateraal: OR 0.93 (0.89-0.97), OR 0.76 (0.65-0.88) - Midline: OR 2.40 (2.06-2.80), OR 4.64 (3.37-6.39) Instrumental delivery: OR 2.89 (2.79-2.97), OR 2.90 (2.62-3.20) Infant birth weight: - >4.500: OR 3.09 (2.88-3.20), OR 4.52 (3.79-5.38) - 4.000-4.500: OR 2.21 (2.14-2.29), OR 2.48 (2.22-2.76) - ≤ 3.999: OR 1, OR 1 Maternal country of birth: - Swedish: OR 1, OR 1 - Asian: OR 1.51 (1.39-1.64), OR 1.61 (1.31-2.16) - African: OR 1.72 (1.48-1.99), OR 2.13 (1.41-3.23) - Other: OR 0.88 (0.84-0.92), OR 0.84 (0.72-0.97) |
Clearly defined groups: Yes
Selection bias: High risk, historical cohort, randomisation impossible.
Adequate exposure assessment method: Yes.
Method of assessing the outcome appropriately: Yes.
Outcome assessor blinded: No.
Follow-up: not applicable
Selective loss to follow up: No.
Identification confounders and correction in analysis: Yes, multivariate analysis, but some could be missing. Adjusting for different types of risk factors.
Funding: This study was supported by grants from the Centre for Health Care Sciences, Karolinska Institutet. Conflict of interest: The authors declare no conflicts of interest.
|
|
Raisanen, 2009
|
Retrospective cohort study
N = 514.741 women
N= 217.778 primiparous
N= 296.963 multiparous
Setting: National Institute for Health and Welfare (THL) the clinical records of all of the obstetric care units in Finland between 1997 and 2007 in Finland
-> mn laterale epi |
Aim of the study: To identify the risk factors for obstetric anal sphincter rupture (OASR)
Inclusion criteria: Singleton pregnancy and vaginal delivery. Only data made anonymous were used.
Exclusion criteria: Caesarean sections and non-vertex presentations |
Primiparous N = 2.315 and Multiparous women (n = 534) with OASR
|
Primiparous and Multiparous women without OASR |
Primary outcome: obstetric anal sphincter rupture (OASR) risk |
Primary outcome: Episiotomy decreased the likelihood of OASR for the primiparous: OR 0.83; 95% CI 0.75–0.92, but not the multiparous women: OR 2.01, 95% CI 1.67–2.44
Primiparous: The strongest risk factors for OASR among the primiparous women were: - Forceps delivery: OR 10.20; 95% CI 3.60–28.90 - Birth weight > 4,000 g: OR 4.66; 95% CI 3.86–5.63 - Vacuum assisted delivery: OR 3.88; 95% CI 3.25–4.63 - Occiput posterior presentation: OR 3.17; 95% CI 1.64–6.15 - Prolonged active second stage of birth: OR 2.06; 95% CI 1.65–2.58
Episiotomy was associated with decreased risks for OASR in vacuum assisted deliveries (OR 0.70, 95% CI 0.57–0.85).
Multiparous: Risk factors for OASR among the multiparous women included: - Forceps delivery: OR 10.13; 95% CI 2.46–41.81 - Prolonged active second stage of the birth: OR 7.18; 95% CI 4.32–11.91 - Birth weight > 4,000 g: OR 5.84; 95% CI 3.40–10.02 - Vacuum assisted delivery: OR 4.17; 95% CI 3.17–5.48
|
Clearly defined groups: yes
Selection bias: Unclear, historical cohort, no randomisation.
Adequate exposure assessment method: Yes probably.
Method of assessing the outcome appropriately: Yes. Multivariate analyse performed.
Outcome assessor blinded: No.
Follow-up: not applicable
Selective loss to follow up: No.
Identification confounders and correction in analysis: Yes, But some risk factors may be missing (maternal position, perineal protection)
Funding: Financially supported by Finnish Cultural Foundation.
|
|
Thies-Lagergren, 2011
|
RCT
N= 1002
Setting: Sweden |
Aim of the study To test the hypothesis that the use of a birthing seat during the 2nd stage of labor, for healthy nulliparous women, decreases the number of instrumentally assisted births and may thus counterbalance any increase in perineal trauma and blood loss.
Inclusion criteria: - Nulliparous women who - Understood the Swedish language - Normal pregnancy, with singleton foetus in cephalic presentation and spontaneous onset of labor occurring between gestational weeks 37 + 0 and 41 + 6 – BMI < 30.
Also: - Women with gestational diabetes not requiring medical treatment - Women who were planning a vaginal birth after a previous caesarean section (VBAC) - Those induced because of spontaneous rupture of membranes without spontaneous contractions for >24 hours.
|
Birth on a birthseat
N=500 |
Birth in another position N=502
(Control group) |
Primary outcomes: The number of instrumental deliveries
Secundary outcomes: - Perineal lacerations - Perineal edema - Maternal blood loss and hemoglobin (HB).
Follow up: |
Primary outcomes: Spontaneous onset n=973. 800 women (79.9%) had a spontaneous vaginal birth, 150 participants (14.9%) had an instrumental vaginal birth and 52 participants (5.2%) had an emergency cesarean section.
There was no statistically significant difference between the groups for numbers of women giving instrumentally assisted birth; 68 (13.6%) women in the experimental group and 82 (16.4%) in the control group RR = 0.88; 95% CI 0.73-1.07.
Secundary outcomes:
- Perineal lacerations: Episiotomies (exclusion caesarean deliveries): 95/950 (10.0%) 43 vs 52 RR 0.89; 95% CI 0.71-1.13 3 degree laceration: 56/950, 23 vs 30 RR 1.00; 95% CI 0.65-1.56
- Perineal edema: No differences!
- Maternal Blood loss: 500-999 ml 214/500 vs 178/502 RR 1.20; 95% CI 1.03-1.41 No differences in mean blood loss in ml, Manual removal of placenta and blood transfusion or Hb. |
Clearly defined groups: Yes.
Selection bias: No. Blind randomisation
Method of assessing the outcome appropriately: Yes.
Randomisation blinded: yes.
Impact assessor blinded: Not applicable
Selective loss to follow up: Yes. 10 in exposure group and 8 in control group.
Identification confounders and correction in analysis: No. But randomisation. And no significant differences in study groups demographics.
Funding: Yes.supported by grants from the Stig and Ragna Gorthon Foundation and Selma Zoega’s Foundation. |
2: Welke interventies (bekkenfysiotherapie, perineummassage, EPI-NO®, training van de zorgverlener, mediolaterale episiotomie) verlagen het risico op het optreden van een totaalruptuur tijdens de bevalling?
|
Reference |
Study type |
Characteristics |
Exposure (E) |
Non Exposure (N-E)
|
Outcome measures and follow-up time |
Results |
Quality assessment study |
|
Altman, 2007 |
RCT
N= 271 |
Aim of the study: To evaluate obstetric sphincter lacerations after a kneeling or sitting position at second stage of labor in a multivariate risk analysis model.
Inclusion criteria: Primiparous subjects with a normal pregnancy, singleton fetus in cephalic presentation, and spontaneous labor in gestation week 37–42 entered the trial when admitted to the hospital delivery ward.
Exclusion criteria:
|
Kneeling position N=138
Leaning towards the head of the delivery bed or a cushion.
|
Sitting position N=133
Sitting position in the delivery bed, with the head of the bed raised at least 60 degrees from horizontal. |
Primary outcomes: Perineal tears classified according to the ICD-10 nomenclature.
Secondary outcomes: Risk factors for third and fourth degree perineal tears.
Interventions during labor: - TNS - Acupuncture - Nitrous oxide - Morphine - Epidural anesthesia - Spinal anesthesia - Paracervical block - Pudendal block - No analgesia - Augmentation of labor - Episiotomy - Instrumental delivery
Postpartum characteristics: - Manual placental extraction - Maternal bleeding (ml) - Maternal bleeding > 1000 ml - Duration hospital stay |
The trial was completed by 106 subjects in the kneeling group (E) and 112 subjects in the sitting group (N-E). The trial was discontinued by 32 of 138 subjects (23%) in the kneeling group and 21 of 133 subjects (16%) in the sitting group (p=0.2).
Primary outcomes: Obstetrical sphincter tears did not differ significantly between the two groups but an intact perineum was more common in the kneeling group (p<0.03) and episiotomy (mediolateral) was more common in the sitting group (p<0.05).
Comparison of kneeling (n=106) position and sitting (n=112) position: - Pelvic floor examination: Intact perineum: 54/106 vs 41/112, OR 0.5; 95% CI 0.3-0.9 First- and second degree tear: 92/106 vs 90/112, OR 1.6, 95% CI 0.7-3.2 Third degree tear: 3/106 vs 3/112, OR 0.9; 95% CI 0.2-4.9 Fourth degree tear: 0/106 vs 3/106, OR –
Secondary outcomes: Multivariate risk analysis indicated that prolonged duration of second stage of labor and episiotomy were associated with an increased risk of third- or fourth-degree sphincter tears (p<0.01 and p<0.05, respectively). Delivery posture, maternal age, fetal weight, use of oxytocin, and use of epidural analgesia did not increase the risk of obstetrical anal sphincter lacerations in the two upright postures.
Comparison of kneeling (n=106) position and sitting (n=112) position: Interventions during labor: - TNS, acupuncture, nitrouw oxide, morphine, epidural anesthesia, spinal anesthesia, paracervical block, pundendal block, no analgesia, augmentation of labor, instrumental delivery no significant differences. - Episiotomy (100% mediolateral): 2/106 vs 11/112, OR 5.7; 95% CI 1.2-26.7
|
Randomisation: appropriate, drawing opaque envelopes, just before entering the second stage of labor.
Allocation concealment: Appropriate.
Blinding of participants: -
Blinding of assessors: no
Group similarity at baseline: yes
Influence of co-interventions: Risk factors were tested in a multivariate logistic regression model in a stepwise manner.
Follow-up appropriate: 53/271 discontinued trail reasons are given. no significant differences in maternal characteristics between subjects not completing the study after randomization
Intention-to-treat Analysis: +
Financial support: not reported
|
|
Andrews, 2006
|
Prospective cohort study
N = 241
Setting: Mayday University Hospital, Croydon, Surrey, England
|
Aim of the study: To identify risk factors for sphincter injuries and measure dimensions of mediolateral episiotomies.
Inclusion criteria: Women expecting their first vaginal delivery
|
|
|
Primary outcomes: Risk factors for sphincter injuries: - Vacuum, forceps delivery - Gestation > 40wk - Mediolateral episiotomy Continuous: - Birth weight - Active second stage - Head circumference
Secondary outcomes: Relationship episiotomy and sphincter injuries
Follow up: Feb 2003-Jan 2004 |
Primary outcomes: When multiple logistic regression analysis was performed using significant variables on univariate analysis, mediolateral episiotomy and birthweight were the only independent risk factors for sphincter injuries. - Vacuum delivery OR 0.63; 95% CI 0.23-1.7 - Forceps delivery OR 0.89; 95% CI 0.23-3.36 - Gestation > 40 wk OR 1.64; 95% CI 0.81-3.55 - Mediolateral episiotomy OR 4.04; 95% CI: 1.71-9.56 Continuous outcomes: - Birthweight: OR – p=0.021 - Active second stage OR- p=0.57 - Head circumference OR- p=0.14
Secondary outcomes: Episiotomies that were angled more acutely were associated with a significant increase in the risk of sphincter injuries. |
Clearly defined groups: Yes
Selection bias: Yes, probably. Non randomised, non blinded study.
Adequate exposure assessment method: Yes, probably. Registrated in medical record.
Method of assessing the outcome appropriately: Probably yes: from database.
Outcome assessor blinded: No.
Follow-up: not applicable
Selective loss to follow up: No.
Identification confounders and correction in analysis: Yes univariate and multivariate analysis.
Funding: Not reported |
|
Baghestan, 2010
|
Retrospective cohort study (prospective data collection)
N = 1.673.442 births
Setting: Norway, Medical Birth Registry of Norway 1967 through 2004. |
Aim of the study: 1. To investigate risk factors for obstetric anal sphincter injuries 2. To assess to what extent changes in these risk factors could account for trends in obstetric anal sphincter injuries.
Inclusion criteria: vaginal singleton deliveries of vertex-presenting fetuses weighing ≥ 500 g.
Exclusion criteria: Women with their first birth before 1967 and births with previous obstetric anal sphincter injuries.
|
The deliveries were grouped according to history of vaginal birth or cesarean delivery as:
1. 1st vaginal delivery (VD) without previous cesarean delivery (CD)
2. 1st VD after ≥ 1 previous CD
3. delivery after ≥ 1 CD and VD
4. delivery after ≥ 1 VD without previous CD
|
|
Primary outcomes:
1. 3th and 4th degree obstetric anal sphincter Injuries.
2. Independent variables comprised the following: - Year of delivery - Maternal age in years - Birth order according to number of previous deliveries reported by the mother at birth. - Mother’s country of birth - Diabetes - Smoking at the end of pregnancy - Mother’s education in years - Size of maternity unit based on number of deliveries per year - Instrumental delivery mostly medio-lateral episiotomy - Induction of labor by vaginal prostaglandin application - Epidural analgesia - Birth weight in grams - Head circumference in centimeters - Gestational age |
Primary outcomes: 1. The occurrence of obstetric anal sphincter injuries in vaginal vertex deliveries increased from 0.5% in 1967 to 4.1% in 2004. Obstetric anal sphincter injuries were more frequent in forceps and vacuum deliveries than in noninstrumental deliveries.
2. Independent variables: Obstetric anal sphincter injuries were significantly associated with (adjusted OR; 95% CI): - Late period of delivery: 6.5 (6.2-6.8) (period 1997-2004) - Maternal age > 30 years: 1.2/1.3 (1.1-1.5) - Vaginal birth order of 1: 4.8 (4.7-5.0) - Previous CD: Only previous CD : 1.2 (1.1-1.3) Previous VD en CD : 1.6 (1.4-1.8) - Instrumental delivery: Forceps 3.9 (3.7-4.0) Vacuum 2.0 (1.9-2.1) Forceps +vacuum: 3.9 (3.5-4.3) - Episiotomy: 1.2 (1.2-1.3) - Type 1 diabetes : 1.5 (1.1-2.0) - Gestational diabetes: 1.3 (1.1-1.6) - Induction of labor by prostaglandin: 1.2 (1.1-1.3) - Large maternity unit ≥ 3000 : 1.8 (1.8-1.9) - Birth weight < 2500g : 0.2 (0.2-0.2) 2500-2999g : 0.6 (0.5-0.6) 3000-3499g : reference 3500-3999g : 1.6 (1.6-1.7) 4000-4499g : 2.7 (2.6-2.7) 4500-4999g : 4.2 (4.0-4.4) ≥ 5000 g : 5.9 (5.3-6.7) - Head circumference ≥35 cm - Country of birth African : 1.3 (1.1-1.5) Asian : 1.6 (1.5-1.7)
No or marginal associations were observed with: - Type 2 diabetes - Gestational age - Epidural analgesia - Smoking - Mother’s education.
Instrumental vs non instrumental deliveries, with and without episiotomy:
|
Clearly defined groups: Yes.
Selection bias: probably due to study design and risk for reporting bias.
Adequate exposure assessment method: Yes
Method of assessing the outcome appropriately: Yes. Multivariate analyse performed.
Outcome assessor blinded: No.
Follow-up: not applicable
Selective loss to follow up: No.
Identification confounders and correction in analysis: Yes. Year of delivery, maternal age, birth order and birth weight, country of birth, maternal education, size of maternity unit, instrumental delivery and epidural analgesia.
Funding: Funded by Norwegian Foundation for Health |
|
Beckmann, 2009
|
Systematic review
We included 4 trials (n=2497) comparing digital perineal massage with control. Labrecque 1994 (Quebec Canada); Labrecque 1999 (Quebec Canada); Shimada 2005 (Japan); Shipman 1997 (Hertfordshire, UK)
|
Aim of the study: To assess the effect of antenatal perineal massage on the incidence of perineal trauma at birth and subsequent morbidity.
Inclusion criteria: Randomised and quasi-randomised controlled trials evaluating any described method of antenatal perineal massage undertaken for at least the last four weeks of pregnancy
|
Digital massage |
No-massage |
CENTRAL, MEDLINE
Primary outcomes: (a) Perineal trauma requiring suturing; (b) first-degree perineal tear; (c) second-degree perineal tear; (d) third- or fourth-degree perineal trauma; (e) incidence of episiotomy; (f ) length of second stage; (g) instrumental delivery; (h) length of inpatient stay; (i) admission to nursery; (j) Apgar less than four at one minute and/or less than seven at five minutes; (k) woman’s satisfaction; (l) perineal pain postpartum; (m) ongoing perineal pain postpartum; (n) painful sex postpartum; (o) sexual satisfaction postpartum; (p) uncontrolled loss of urine postpartum; (q) uncontrolled loss of flatus or faeces postpartum.
Secundary outcomes: Subgroup analysis: (a) women with previous vaginal birth versus without previous vaginal birth; (b) digital perineal massage versus massaging device; (c) daily perineal massage versus less frequent perineal massage
|
Primary outcomes: (d) 3rd or 4th degree perineal trauma N=2480, Risk Ratio 0.81 (0.56 - 1.18)
Women without previous vaginal birth N=1988 Risk Ratio 0.82 (0.56 - 1.20) Women with previous vaginal birth N=492 Risk Ratio 0.50 (0.05 - 5.52)
There was no difference in the incidence of third- or fourth-degree perineal trauma overall (four trials, 2480 women, RR 0.81 (95% CI 0.56 to 1.18)) or in any subgroup.
|
Clearly defined groups: Yes.
Selection bias: Possible, but calculated, allocation concealment)
Method of assessing the outcome appropriately: Yes. Performance bias (blinding of participants,researchers and outcome assessment)
Selective loss to follow up: Attrition bias (loss of participants, e.g. withdrawals, dropouts, protocol deviations)
Identification confounders and correction in analysis: detected no significant heterogeneity (I² statistic greater than 50%) in any of the outcome measures.
Funding: Not described.
|
|
Bodner-Adler 2001
|
N=531 |
Aim of the study To evaluate the association of antenatal perineal massage with subsequent perineal outcomes in nulliparous women.
Inclusion criteria: All primiparous women who were expecting a normal vaginal birth of a singleton baby with cephalic presentation.
|
Perineal massage group.
N=121
Women in the intervention group were asked to perform perineal massage 3–4 times a week for 5–10 min starting 6 weeks before their estimated due date. Perineal massage consisted of introducing one or two fingers 3–4 cm deep into the vagina and applying and maintaining pressure, first downwards and then to each side of the vaginal entrance. A bottle of almond oil was used for lubrication. |
A parity matched control group.
N=410 |
Primary outcomes: State of the perineum, including information on the rate of episiotomy as well as on the occurrence of perineal, vaginal and labial trauma.
|
Primary outcomes: Women in the perineal massage group showed a statistically non-significant lower rate of perineal tears compared with the control group (P=0.40). Perineal massage showed no statistically significant association with the occurrence of vaginal trauma (P=0.42) and labial trauma (P=0.30). When analysing third-degree perineal tears, there was a trend towards a reduction of third-degree tears in the perineal massage group, but this reduction did not achieve statistical significance (P=0.19). The rates of episiotomy were similar between the intervention and the control group (P=0.45). Furthermore, perineal massage showed no statistically significant association with the use of oxytocin (P=0.62), the frequency of epidural analgesia (P=0.68), the duration of the second stage of labor (P=0.8) and the rate of operative vaginal delivery (P=0.17).
Demographics:
|
Clearly defined groups: Yes.
Selection bias: Possible. Non-randomized study design.
Method of assessing the outcome appropriately: Not clearly described.
Selective loss to follow up: No.
Identification confounders and correction in analysis: Not described.
Funding: Not described. |
|
De Leeuw, 2001
|
Population-based observational study. (Retrospective)
N= 284.783 (238,503 spontaneous and 46,280 assisted vaginal deliveries)
Setting: 2 centra in Rotterdam, the Netherlands
|
Aim of the study: To determine risk factors for the occurrence of third degree perineal tears during vaginal delivery.
Inclusion criteria: All 284,783 vaginal deliveries in 1994 and 1995 recorded in the Dutch National Obstetric Database were included in the study. |
Third degree tears n=5.528 |
No third degree tears n=279.255 |
Primary outcomes: - parity - induction of labour - duration of second stage - interventions during delivery - fetal characteristics
Secondary outcomes:
Follow up: 1994-1995 |
The overall risk of third degree perineal ruptures in the study group was 1.94% (5528/284.783).
Primary outcomes n/N, AOR (95% CI):
Pariteit: - Primipariteit: 3.355/124.880, OR 2.39 (2.24-2.56) Higher parity appeared to be a protecting factor for third degree perineal ruptures; the odds halved for each following delivery, up to a maximum of 6 (OR: 0.52, 95% CI: 0.50±0.55).
Fetal presentation: - Occipito posterior: 250/264.426, OR 1.73 (1.52-1.98) - Breech presentation: 103/9842, OR 1.00 (0.78-1.26) - Other presentation: 93/2.891, OR 1.59 (1.28-1.98)
Episiotomy: - Mediolateral: 1.234/97.250, OR 0.21 (0.19-0.23) - Median: 109/3.614, OR 0.81 (0.66-0.98)
Induction of labour: - Yes: 972/46.400, OR 1.19 (1.11-1.28)
Assisted vaginal delivery: - Fundel expression: 191/9.176, OR 1.83 (1.57-2.14) - Fundal expression + vacuum: 74/2.661, OR 1.78 (1.40-2.28) - Fundal expression + forceps: 27/522, OR 4.62 (3.09-6.89) - vacuum extraction: 646/21.254, OR 1.68 (1.52-1.86) - Vacuum + forceps: 51/656, OR 4.74 (3.49-6.45) - Forceps delivery: 348/7.478, OR 3.53 (3.11-4.02) - Intervention: Shoulder dystocia: 46/1.180, OR 2.03 (1.49-2.74) - Breech extraction: 27/1.284, OR 2.91 (1.88-4.51)
Birth weight: OR per increase of birthweight by 500 grams of 1.47 (95% CI: 1.43-1.51)
Duration second stage of labour: OR 1.12 (95%-CI: 1.10-1.14) per 15 minutes. |
Clearly defined groups: Yes.
Selection bias: possible, retrospective design.
Adequate exposure assessment method: Yes.
Method of assessing the outcome appropriately: Yes. Logistic regression analysis was used to assess risk factors.
Follow-up: 1994-1995
Selective loss to follow up: No.
Identification confounders and correction in analysis: Adjusted odds ratios (OR) with 95%-CI were calculated for all factors, by modelling the data to control for possible confounding variables, using multiple logistic regression analysis.
Funding: Not described. |
|
De Leeuw, 2008 |
Retrospective cohort study
N = 28732
Vacuum: N= 21.254 Forceps: N= 7478
Setting: Dutch National Obstetric Database from the years 1994 to 1995
|
Aim of the study: To determine the risk factors for anal sphincter injuries during operative vaginal delivery.
Analyse the effect of the mediolateral episiotomy and to establish the presence of attributive risk factors on the occurrence of anal sphincter injury in instrumental vaginal delivery.
Inclusion criteria: All women who had a instrumental delivery.
Exclusion criteria: Deliveries in which a combination of interventions during second stage was used. For multiple pregnancies, only data pertaining to the first infant were used for analysis.
|
Exposure (E): Vacuum extraction with anal sphincter injury
Forceps extraction with anal sphincter injury
Main exposure: parity, induction of labour, duration of second stage, episiotomy, fetal birthweight and position. |
Non-Exposure (N-E): Vacuum extraction without anal sphincter injury
Forceps extraction without anal sphincter injury
|
Primary outcome: Anal sphincter injury was defined as any rupture involving the anal sphincter muscles with or without rupture of the anal mucosa. |
Primary outcomes:
Vacuum extraction: Risk factors for anal sphincter injury in vacuum extraction: (logistic regression adjusted OR (95% CI)) - Primiparity E: n=518 vs N-E: n= 17.263 OR 1.94 (1.56–2.41) - Fetal birthweight, per 500 g increase OR 1.47 (1.35–1.59) - Occipitoposterior position E: 69 vs N-E:1 612 OR 2.01 (1.54–2.62) - Duration of second stage, per 15 min. increase: OR 1.05 (1.02–1.09)
Protective factor is mediolateral episiotomy E: 228 vs N-E: 16.780 OR 0.11 (0.09–0.13) NNT= 12
Forceps extraction: Risk factors for anal sphincter injury in forceps extraction: (logistic regression adjusted OR (95% CI)) - Primiparity, E: 288 vs N-E: 6.408 OR1.43 (1.05–1.96) - Occipitoposterior position, E: 38 vs N-E: 354 OR 3.06 (2.08–4.50) - Fetal birthweight, per 500 g increase, OR 1.26 (1.11–1.40)
Protective factors is mediolateral episiotomy E: 173 vs N-E: 6.657 OR 0.20 (95% CI 0.18–0.23) NNT= 5
(Anal sphincter injury after VE: 646/ 21 254 (3.0%) and 348/ 7478 women (4.7%) after forceps sustained a third- or fourth-degree perineal rupture.)
|
Clearly defined groups: Yes
Selection bias: High risk, historical cohort, randomisation impossible.
Adequate exposure assessment method: Yes.
Method of assessing the outcome appropriately: Yes, probably but not criteria defined. Multivariate analyse (logistische regressive)
Outcome assessor blinded: No.
Follow-up: not applicable
Selective loss to follow up: No.
Identification confounders and correction in analysis: Yes, but some could be missing (perineum protection, experience of observant…).
Funding: Not reported
|
|
Ekeus, 2008 |
Retrospective cohort study
N = 365,886: 20,683 had a third degree AST, 1855 a fourth degree.
Setting: Medical Birth Register Sweden from 1994 to 2004
|
Aim of the study: To examine the incidence and risk factors for anal sphincter tears (ASTs) at delivery.
Inclusion criteria: including all primiparas with singleton pregnancy, who gave birth vaginally.
|
Women with 3th and 4th degree AST.
Main exposure: Year of birth was entered as a continuous variable and infant birth weight, epidural analgesia, VE and episiotomy were entered as category variables in the models. |
Women without 3th and 4the degree AST. |
Primary outcome: 3th and 4th degree AST
The following data on maternal characteristics: - Age and year of birth. - BMI - Ethnicity
The obstetric data: Epidural analgesia Episiotomy (midline and mediolateral) Instrumental deliveries (forceps or VE).
The infant variables: - Sex - Gestational age - Fetal presentation categorized as vertex occipito-anterior, vertex occipito-posterior - Breech - Apgar score (<7) at 5 min Birth weight (g). |
The incidence of third degree AST increased by 60%, from 3.4% in 1994 to 5.2% in 2004 in spontaneous births, and from 8.7 to 14.8% in instrumental deliveries during the study period. The proportion of fourth degree AST increased from 0.3 to 0.55% in spontaneous births and from 0.8 to 1.4% in instrumental-assisted deliveries during the same period.
Primary outcomes: Adjusted odds ratio’s (95% CI) 3rd degree, 4th degree: Epiduraal anesthesie: OR 0.94 (0.91-0.96), OR 0.91 (0.83-1.00) Episiotomy: - Mediolateraal: OR 0.93 (0.89-0.97), OR 0.76 (0.65-0.88) - Midline: OR 2.40 (2.06-2.80), OR 4.64 (3.37-6.39) Instrumental delivery: OR 2.89 (2.79-2.97), OR 2.90 (2.62-3.20) Infant birth weight: - >4.500: OR 3.09 (2.88-3.20), OR 4.52 (3.79-5.38) - 4.000-4.500: OR 2.21 (2.14-2.29), OR 2.48 (2.22-2.76) - ≤ 3.999: OR 1, OR 1 Maternal country of birth: - Swedish: OR 1, OR 1 - Asian: OR 1.51 (1.39-1.64), OR 1.61 (1.31-2.16) - African: OR 1.72 (1.48-1.99), OR 2.13 (1.41-3.23) - Other: OR 0.88 (0.84-0.92), OR 0.84 (0.72-0.97) |
Clearly defined groups: Yes
Selection bias: High risk, historical cohort, randomisation impossible.
Adequate exposure assessment method: Yes.
Method of assessing the outcome appropriately: Yes.
Outcome assessor blinded: No.
Follow-up: not applicable
Selective loss to follow up: No.
Identification confounders and correction in analysis: Yes, multivariate analysis, but some could be missing. Adjusting for different types of risk factors.
Funding: This study was supported by grants from the Centre for Health Care Sciences, Karolinska Institutet. Conflict of interest: The authors declare no conflicts of interest.
|
|
Eogan, 2006
|
Case control study
N = 100
Setting: National Maternity Hospital, Dublin, Ireland. |
Aim of the study:
Inclusion criteria: Primiparous, undergone right mediolateral episiotomy within the previous 3 months.
|
Cases (E) had sustained clinically apparent anal sphincter injury (> 3th degree) during delivery.
N=54
|
Controls (N-E) had not sustained clinically apparent anal sphincter injury during delivery.
N=46 |
The angle of episiotomy measured from the midline was marked on a superimposed sheet of transparent plastic film and measured using a protractor. Data were analysed using Student’s t test, chi-square test and logistic regression analysis.
Primary outcome: Angle of mediolateral episiotomy from the perineal midline.
Follow up: September 2003 to May 2004 |
The mean angle of episiotomy measured significantly smaller in E (30o, 95% CI 28–32o) than in N-E (38o, 95% CI 35–41o; P < 0.001).
A logistic regression analysis was performed examining the relationship of the angle of episiotomy with the risk of third-degree tear and showed that, on average, a 50% relative reduction in the risk of third-degree tear was achieved for every 6.3o larger the angle of episiotomy is from the perineal midline (P < 0.001). A further analysis added birthweight and mode of delivery into the logisticmodel.The relationship of episiotomy anglewith risk of third-degree tear remained significant (P< 0.001) and was not affected by the inclusion of the other two variables, showing that the relationship was not confounded by these factors.
Demographics: Women in the control group were more likely to have had an unassisted vaginal delivery than those who had sustained a third-degree tear (58.7 versus 35.2%, P = 0.02). Mean birthweight was higher among women who had sustained a third-degree tear compared with those who had not (3755 versus 3504 g, P = 0.01)
|
Clearly defined groups: Yes
Selection bias: High risk, historical: case-control
Adequate exposure assessment method: Yes
Method of assessing the outcome appropriately: Yes, probably. “clinically apparent”
Outcome assessor blinded: No.
Follow-up: Not applicable.
Selective loss to follow up: No.
Identification confounders and correction in analysis: yes multivariate analysis, but only for angle episiotomy.
Funding: Irish Health Research Board. |
|
Hals, 2010
|
Multicentre prospective cohort study
N= In total, 40,152 vaginal deliveries between 2003 and 2009 were enrolled in this interventional cohort study.
Setting: four delivery units, one from each of the four health regions in Norway.
|
Aim of the study: To assess whether an interventional program causes a decrease in the frequency of anal sphincter tears.
|
The focus of the intervention was on manual assistance during the final part of the second stage of labor
The delivery assistant presses the neonate’s head with the left hand to control the speed of crowning through the vaginal introitus, and the right hand supports the perineum and tries to take a grip on the neonate’s chin. |
|
Primary outcomes: Incidence difference before intervention an after. Also between centres.
Follow up: 4 years. |
Primary outcomes: The proportion of parturients with anal sphincter tears decreased from 4–5% to 1–2% during the study period in all four hospitals (P<.001). The tears associated with both noninstrumental and instrumental deliveries decreased dramatically. The number of patients with grades 3 and 4 anal sphincter ruptures decreased significantly, and the reduction was most pronounced in grade 4 tears (-63.5%) and least in 3c tears (-47.5%) (both P<.001). The number of episiotomies increased in two hospitals but remained unchanged in the other two. The lowest proportion of tears at the end of the intervention (1.2% and 1.3%, respectively) was found in the two hospitals with an unchanged episiotomy rate.
|
Clearly defined groups: Yes.
Selection bias: Possible. To minimize bias involved with recording administrative data, we manually checked and validated the data at the time of database enrollment.
Adequate exposure assessment method: Yes.
Method of assessing the outcome appropriately: Yes.
Outcome assessor blinded: Yes.
Selective loss to follow up: Not described.
Identification confounders and correction in analysis: Not described.
Funding: Not described. |
|
Laine, 2008
|
Cohort study
N= 12,369 |
Aim of the study: To estimate if an interventional program causes a decrease in the frequency of anal sphincter ruptures.
Inclusion and exclusion criteria: ?
|
Slowing the delivery of the infant’s head and instructing the mother not to push while the head is delivered was the intervention.
|
No controls. |
Primary outcome: occurrence of anal sphincter tears.
Secondary outcomes: - incidence instrumental deliveries - incidence non-instrumental deliveries - type of rupture - incidence episiotomies
Follow up: 2002 and March 2007
|
Primary outcome: The proportion of parturients with anal sphincter tears decreased significantly during the study period from 4.03% (285 of 7,069) to 1.17% (42 of 3,577) (P<.001).
Secondary outcome: A similar decrease was observed for instrumental deliveries (from 16.26% to 4.90%; P<.001) and non-instrumental deliveries (from 2.70% to 0.72%; P<.001).
Although the number of patients with fourth-degree anal sphincter ruptures from 2002 through 2004 was 10, 13, and 11 per year, respectively, there was just one fourth-degree anal sphincter rupture during the whole study period of 18 months (P<.001).
Episiotomy: The number of episiotomies increased from 13.9% (980 of 7,069) in the years 2002–2004, to 23.1% during the first 9 months of the intervention (416 of 1,776; P<.001), but decreased to 21.1% (381 of 1,801) during the last 9 months of the intervention.
|
Clearly defined groups: Yes.
Selection bias: possible. No clearly described inclusion and exclusion criteria.
Adequate exposure assessment method: Yes.
Method of assessing the outcome appropriately: Yes.
Outcome assessor blinded: No.
Selective loss to follow up:
Identification confounders and correction in analysis: Not described.
Funding: No.
Limitations: - No controls - It is difficult to determine the exact significance of different parts of the educational program in decreasing the number of anal sphincter ruptures. We are confident that manual support of perineum was the most important part in this program. However, other factors having an effect on the outcome were close contact between patient and accoucheur, correct indication and technique when performing episiotomy, and the delivery position. |
|
Laine, 2012
|
Population based cohort study
N= The study population consisted of 31709 deliveries, among which 907 women were identified with obstetric anal sphincter injury.
Setting: University hospital setting in Oslo, Norway. |
Aim of the study: To compare the incidence of obstetric anal sphincter injuries (OASIS) in two time periods, before and after implementing a training programme for improved perineal support aimed at reducing the incidence of obstetric anal sphincter injuries. The secondary aim was to study incidence of obstetric anal sphincter injuries in subgroups defined by risk factors for OASIS.
Inclusion criteria:
Exclusion criteria: caesarean sections and preterm deliveries (< week 32), triplets and quadruplets |
Cohort 2008-2010 after intervention (training) periode
Primiparous N=8837 Multiparous N=8085
Intervention, training programme. |
Cohort 2003-2005 before intervention (training) period.
Primiparous N=8051 Multiparous N=6736
|
Primary outcomes: Incidence of OASIS in two time periods. Maternal, obstetrical and foetal risk factors for OASIS were collected from the hospital obstetric database. Including maternal age, parity, year of delivery, labour induction, delivery method, duration of second stage of labour, epidural use, episiotomy, persistent occiput posterior presentation, shoulder dystocia, infant birth weight and infant head circumference.
|
Primary outcomes: The OASIS incidence was significantly reduced by 50%, from 4% (591/14787) in the first time period to 1.9% (316/16 922) in the second. This reduction could not be explained by changes in population characteristics or OASIS risk factors during the study years. The reduction of incidence of OASIS between the two study periods was consistent across subgroups of women; regardless of parity, delivery method and infant birth weight.
In spontaneous deliveries the OASIS incidence was reduced from 3.1% (409/13 037) to 1.5% (215/14711) and in ventouse from 9.7% (152/1565) to 4.7% (98/2075). Forceps is less used in our department, but a significant OASIS reduction was also observed in forceps deliveries from 16.2% (30/185) to 2.2% (3/136).
Overall changes in population characteristics between the two time periods were small, but the prevalence of older women (>35 years) was significantly higher in the second period (2008–10), and use of ventouse delivery, episiotomy, epidural and induction of labour was more frequent (table 1). Primiparous women comprised 85% of the women with OASIS, but represented only 53.3% of the overall study population.
|
Clearly defined groups: Yes.
Selection bias: Possible
Adequate exposure assessment method: Yes.
Method of assessing the outcome appropriately: yes.
Outcome assessor blinded: No.
Selective loss to follow up: Not described.
Identification confounders and correction in analysis: Yes.
Funding:
Strengths and limitations of the study ▪ Non-selected population of delivering women, large sample size. ▪ Validated institutional patient record data, not central registry data. ▪ Not randomised controlled trial. ▪ Limited documentation in medical charts of type of perineum support and type of episiotomy performed during second stage of delivery.
Possible underreporting and interobserver information bias possible. |
|
Macleod, 2008
|
Prospective cohort study
N = 1360
Setting: Two urban maternity units in Scotland and England.
|
Aim of the study: To evaluate the maternal and neonatal morbidity of operative vaginal delivery in relation to the use of episiotomy.
Inclusion criteria: nulliparous (no previous delivery ≥24 weeks of gestation), women delivered by forceps or vacuum with a live singleton pregnancy and cephalic presentation at term (gestation of ≥37 weeks) during the recruitment period of a clinical trial evaluating the use of episiotomy at operative vaginal delivery.
|
Main exposure: Episiotomy
N=1066
sub-group analyses for forceps or vacuum deliveries. |
No episiotomy
N=294
sub-group analyses for forceps or vacuum deliveries. |
Primary outcome: - Anal sphincter tearing (third or fourth degree).
Secondary outcomes: - postpartum haemorrhage - pelvic floor symptoms up until 10 days postpartum
- shoulder dystocia - analgesia requirements - the length of postnatal hospital stay - urinary or bowel symptoms (incontinence) - the rate of healing complications.
Neonatal outcomes - low Apgar scores - low arterial blood gases - admission to the neonatal intensive care unit (NICU) - Trauma.
Subgroup analysis |
Primary outcomes: Anal sphincter tear rates episiotomy (E) compared with no episiotomy (N-E) Third/fourth degree tear: E: 106/1066 vs N-E: 21/294, AOR 1.11; 95% CI 0.66–1.87
Subgroups: Episiotomy was not significantly protective of tears involving the anal sphincter at either vacuum delivery (AOR 0.77, 95% CI 0.33–1.82) or forceps delivery (AOR 1.12, 95% CI 0.56–2.22).
Secondary outcomes: episiotomy (E) compared with no episiotomy (N-E), significant association: - postpartum haemorrhage E: 303/1066 vs N-E: 54/294, AOR 1.72; 95% CI 1.21–2.45
- need for moderate or strong analgesia E: 680/1066 vs N-E: 92/294, AOR 3.70, 95% CI 2.60–5.27
- perineal infection E: 54/1066 vs N-E: 4/294, AOR 4.04, 95% CI 1.44–11.37
- any antibiotic use E: 301/1066 vs N-E: 58/294, AOR 1.47, 95% CI 1.05–2.06
- postnatal admission > 3 days E: 230/1066 vs N-E: 42/294, AOR 1.47, 95% CI 1.01-2.14
Neonatal outcomes: - neonatal trauma E: 403/1066 vs N-E: 64/294, AOR 1.65, 95% CI 1.20–2.27
No significant differences episiotomy (E) compared with no episiotomy (N-E): - shoulder dystocia - Urinary retention, urinary incontinence - Fecal incontinence Neonatal outcomes: - Neonatal resuscitation - Apgar score at 1 min (≤3) and at 5 min (<7) - pH umbilical artery (< 7.10) - Admission to NICU
Demographics: October 2004 to September 2006 and June 2005 to August 2006: units differ in their instrument preference with clinicians in Dundee favouring forceps delivery (79.6% forceps versus 20.4% vacuum) and those in Bristol preferring vacuum extraction (51.5% vacuum versus 48.5% forceps).
|
Clearly defined groups: Yes.
Selection bias: High risk, case control, randomisation impossible.
Adequate exposure assessment method: Yes, probably.
Method of assessing the outcome appropriately: Yes, but accesment of laceration remains dependent of assessor.
Outcome assessor blinded: No.
Follow-up: not applicable
Selective loss to follow up: No.
Identification confounders and correction in analysis: Yes, Multivariable logistic regression models, but may still be residual confounding.
Funding: Tenovus Tayside. R.B. (3th author) was supported by a Wellbeing of Women Research Training Fellowship.
|
|
Mei-dan, 2008
|
Single blinded prospective controlled trial.
N=234 |
Aim of the study To evaluate the effectiveness of antenatal perineal massage in increasing the likelihood of delivering with an intact perineum.
Inclusion criteria: Nulliparous women with a singleton fetus
|
Women allocated to the study group were instructed to practice a 10 minute perineal massage daily from the 34th week of gestation until delivery.
N=128 |
Controls N=106 |
Primary outcomes: The episiotomy rate; first, second, third and fourth-degree perineal tear rates; and intact perineum.
Secondary outcomes: Specific tear locations and the amount of suture material required for repair.
Gestational age at delivery, birth position, fetal birth weight, type of analgesia used during delivery, and method of delivery (i.e., instrumental vs. spontaneous).
|
Primary outcomes: Episiotomy rates, overall spontaneous tears and intact perineum rates were similar in the study and control groups. Women in the massage group had slightly lower rates of first-degree tears (73.3% νs. 78.9%, P = 0.39) and slightly higher rates of second-degree tears (26.7% νs. 19.3%, P = 0.39), although both of these outcomes did not reach statistical significance.
Secondary outcomes: The rates of anterior perineal tears were significantly higher in the massage group (9.5% vs. 3%, P = 0.05), whereas internal lateral tears rates were slightly lower but without statistical significance (11.5% νs.13.1%, P = 0.44).
Demographics:
|
Clearly defined groups: Yes.
Selection bias: Possible. No clear randomisation.
Method of assessing the outcome appropriately:
Randomisation blinded: No
Selective loss to follow up: No
Identification confounders and correction in analysis: Not described.
Funding: No
Limitations: A few study limitations should be taken into consideration. Our surveillance of the actual compliance and massage technique carried out by the participants was limited. Most of the women in the control group were recruited in the delivery room, during active labor, after verifying no prior use of massage. The fact that they were in active labor is the probable explanation for thelower cesarean section rate in this group (1.9% in the control group vs. 16.2% in the massage group). |
|
Raisanen, 2009
|
Retrospective cohort study
N = 514.741 women
N= 217.778 primiparous
N= 296.963 multiparous
Setting: National Institute for Health and Welfare (THL) the clinical records of all of the obstetric care units in Finland between 1997 and 2007 in Finland |
Aim of the study: To identify the risk factors for obstetric anal sphincter rupture (OASR)
Inclusion criteria: Singleton pregnancy and vaginal delivery. Only data made anonymous were used.
Exclusion criteria: Caesarean sections and non-vertex presentations |
Primiparous N = 2.315 and Multiparous women (n = 534) with OASR
|
Primiparous and Multiparous women without OASR |
Primary outcome: obstetric anal sphincter rupture (OASR) risk |
Primary outcome: Episiotomy decreased the likelihood of OASR for the primiparous: OR 0.83; 95% CI 0.75–0.92, but not the multiparous women: OR 2.01, 95% CI 1.67–2.44
Primiparous: The strongest risk factors for OASR among the primiparous women were: - Forceps delivery: OR 10.20; 95% CI 3.60–28.90 - Birth weight > 4,000 g: OR 4.66; 95% CI 3.86–5.63 - Vacuum assisted delivery: OR 3.88; 95% CI 3.25–4.63 - Occiput posterior presentation: OR 3.17; 95% CI 1.64–6.15 - Prolonged active second stage of birth: OR 2.06; 95% CI 1.65–2.58
Episiotomy was associated with decreased risks for OASR in vacuum assisted deliveries (OR 0.70, 95% CI 0.57–0.85).
Multiparous: Risk factors for OASR among the multiparous women included: - Forceps delivery: OR 10.13; 95% CI 2.46–41.81 - Prolonged active second stage of the birth: OR 7.18; 95% CI 4.32–11.91 - Birth weight > 4,000 g: OR 5.84; 95% CI 3.40–10.02 - Vacuum assisted delivery: OR 4.17; 95% CI 3.17–5.48
|
Clearly defined groups: yes
Selection bias: Unclear, historical cohort, no randomisation.
Adequate exposure assessment method: Yes probably.
Method of assessing the outcome appropriately: Yes. Multivariate analyse performed.
Outcome assessor blinded: No.
Follow-up: not applicable
Selective loss to follow up: No.
Identification confounders and correction in analysis: Yes, But some risk factors may be missing (maternal position, perineal protection)
Funding: Financially supported by Finnish Cultural Foundation.
|
|
Ruckhaberle, 2009 |
Randomised, single-blind multicentre trial
N = 276
Setting: four university hospitals in Germany |
Aim of the study: To verify the preliminary results with EPI-NO® in a prospective randomised trial.
Inclusion criteria: primigravidity and single pregnancy
Exclusion criteria: multiparity, multiple pregnancy, uncertain dates, water birth, pelvic anomalies, multiple sclerosis, collagenosis or other chronic disorders affecting collagen, placenta praevia, previous vaginal or perineal surgery, estimated birthweight over 4000 g, acute or chronic vaginal infection, premature rupture of membranes, diabetic neuropathy, drug or alcohol abuse and paraplegia
|
EPI-NO N=135 |
Geen EPI-NO N=137 |
Primary outcome: - Incidence intact perineum - Episiotomy rate
Secondary outcomes: - Duration of second stage of labour - Pain relief - Rate of vaginal infection
Part of our trial was the evaluation of the effects of the training with the EPI-NO® device on the pelvic floor function six months after delivery (pelvic floor muscle strength, urinary and anal incontinence, perineal pain, bladder neck mobility, occult anal sphincter tears).
|
Primary outcomes: After training with EPI-NO® we observed a significant increase in the incidence of intact perineum (37.4% vs 25.7%; P = 0.05) and a tendency towards lower episiotomy rates (41.9% vs 50.5%; P = 0.11). We found no significant differences between the two groups regarding incidence of perineal tears, duration of second stage of labour, use of pain relief and rate of vaginal infection.
Baseline characteristics between the two groups showed no significant difference table 1.
Comparing the mode of delivery there was no significant difference between the study and the control groups(Table 2).
Regarding our primary objectives we found in the group using EPI-NO® a significant higher incidence of intact perineum (37.4% vs 25.7%; P = 0.05) (Table 3) and a tendency towards a decreased episiotomy rate (41.9% vs 50.5%; P = 0.11) after spontaneous and operative vaginal delivery (Table 3). Investigation of an influence of the training on the incidence of perineal tears we found no significant differences between study and control group (Table 3).
Analysis of training with the EPI-NO® device showed a mean of 15 training days (15.1 ± 7.7 days) and an average of 18. 5 min duration per day (18.5 ± 6.0 min). Mean circumference of the device at the end of training period was 24.3 cm (24.3 ± 4.4 cm). We found no correlation between final circumference and incidence of intact perineum or the duration of training and the incidence of intact perineum.
Analysis of the duration of first and second stage of labour of spontaneous vaginal deliveries failed to show significant differences between the groups (Table 4). On examination of the obstetrical outcome after spontaneous vaginal delivery we observed a statistically significant higher head circumference in the study group (P=0.05). Position of head at birth, birthweight, length, APGAR score and pH value of the umbilical artery showed no significant differences between the two groups (Table 5). In the use of peridural anaesthesia (52.6% vs 50.4%, Table 1) and analgesics (pethidine, meptazinol, piritramid) we found higher percentages in the study group, reaching no statistical significance.
Regarding pelvic floor function we found no significant differences with regard to bladder neck mobility (introital sonography), incidence of occult anal sphincter trauma (endoanal sonography) or with regard to anal pressure at rest or during squeezing as well as the maximum pelvic floor contraction strength (Oxford Score) between the two groups. Another secondary objective was the incidence of vaginal infection. We found no significant differences in rates for group B Streptococcus infection (three cases in the EPI-NO® group versus one case in the control group) and vaginal pH–value of ≥ 4.7 (one case in the EPI-NO® group versus two cases in the control group) in the two groups, and in two cases of the study group we diagnosed a vaginal infection while training with the device. |
Clearly defined groups: Yes.
Selection bias: No. Randomisation was carried out by phone by an independent organisation.There was no stratification across the three centres.
Adequate exposure assessment method:
Method of assessing the outcome appropriately:
Outcome assessor blinded:
Follow-up:
Selective loss to follow up:
Identification confounders and correction in analysis:
Funding:
Strengths and limitations of the study:
|
Beoordelingsdatum en geldigheid
Publicatiedatum : 02-01-2015
Beoordeeld op geldigheid : 31-05-2013
Uiterlijk in 2018 bepaalt het bestuur van de Nederlandse Vereniging voor Obstetrie en Gynaecologie of deze richtlijn nog actueel is. Zo nodig wordt een nieuwe werkgroep geïnstalleerd om de richtlijn te herzien. De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De Nederlandse Vereniging voor Obstetrie en Gynaecologie is als houder van deze richtlijn de eerstverantwoordelijke voor de actualiteit van deze richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de eerstverantwoordelijke over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
Ook in samenwerking met:
- Koninklijke Nederlandse Organisatie van Verloskundigen
- Nederlandse Vereniging voor Fysiotherapie bij Bekkenproblematiek en Pré- en Postpartum Gezondheidszorg
De richtlijnontwikkeling werd ondersteund door de Orde van Medisch Specialisten en werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS).
Doel en doelgroep
Doel
Het doel is om gynaecologen, verloskundigen, huisartsen, maag-darm-leverartsen, (bekken)fysiotherapeuten, radiologen en chirurgen te voorzien van een landelijke, door de relevante beroepsverenigingen gedragen richtlijn die voldoet aan de eisen van een AGREE-instrument volgens de EBRO-methode over het voorkomen van en behandelen van vrouwen met een totaalruptuur. De te ontwikkelen richtlijn voorziet in de meest recente 'evidence based' informatie over het onderwerp totaalruptuur.
Met het opstellen van een dergelijke richtlijn wordt beoogd de onduidelijkheid en onzekerheid te verminderen over de preventie en de behandeling van een totaalruptuur.
Doelgroep
De richtlijn kan worden gebruikt door alle zorgverleners die betrokken zijn bij de zorg voor vrouwen met een (verhoogd risico op een) totaalruptuur, maar is primair geschreven voor leden van de beroepsgroepen die aan de ontwikkeling van de richtlijn hebben bijgedragen (zie samenstelling werkgroep).
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2010 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante beroepsgroepen die betrokken zijn bij het zorgproces in de eerste en tweede lijn van vrouwen met een (verhoogd risico op een) totaalruptuur. De beroepsgroepen zijn de Nederlandse Vereniging voor Obstetrie & Gynaecologie (NVOG), de Koninklijke Nederlandse Organisatie van Verloskundigen (KNOV), Nederlandse Vereniging Voor Heelkunde (NVVH), Nederlandse Vereniging van Maag-Darm-Leverartsen (MDL), Nederlandse Vereniging voor Radiologie (NVvR) en de Nederlandse Vereniging voor Fysiotherapie bij Bekkenproblematiek en Pré- en Postpartum Gezondheidszorg (NVFB). De werkgroepleden waren door de bovengenoemde wetenschappelijke verenigingen gemandateerd voor deelname aan deze werkgroep. De werkgroepleden zijn gezamenlijk verantwoordelijk voor de integrale tekst van deze richtlijn. Partijen die geen zitting hadden in de werkgroep maar wel voor extern advies geraadpleegd werden gezien hun mede betrokkenheid bij het onderwerp zijn de Nederlandse Huisartsen Genootschap (NHG) en de Vereniging van Continentie Verpleegkundigen & Verzorgenden (CV&V).
Werkgroep
- Prof.dr. M.E. Vierhout (voorzitter), gynaecoloog, UMCN, Nijmegen
- Mw. dr. P.J. Hajenius, gynaecoloog, AMC, Amsterdam
- Dr. J.W. De Leeuw, gynaecoloog, Ikazia Ziekenhuis, Rotterdam
- Mw. drs. M. Weemhoff, gynaecoloog, MUMC, Maastricht
- Mw. dr. R.J.F. Felt-Bersma, maag-darm-leverarts, VUMC, Amsterdam
- Mw. dr. P.J. Voorham-van der Zalm, bekkenfysiotherapeut, LUMC, Leiden
- Mw. drs. J.J.H. Bakker, klinisch verloskundige, AMC, Amsterdam
- Prof. dr. J. Stoker, radioloog, AMC, Amsterdam
- Prof. dr. C.G.M.I. Baeten, chirurg, MUMC, Maastricht
- Ir. T. van Barneveld, klinisch epidemioloog, Orde van Medisch Specialisten, Utrecht
- Mw. M.M.J. Wiegerinck, richtlijnondersteuner Nederlandse Vereniging van Obstetrie en Gynaecologie, Utrecht
- Mw. C.A.L. van Rijn, richtlijnondersteuner Nederlandse Vereniging van Obstetrie en Gynaecologie, Utrecht
Extern advies:
Mw. drs. M. Wessels, informatiespecialist, Orde van Medisch Specialisten, Utrecht.
Belangenverklaringen
Een formulier omtrent de verklaring van mogelijke belangenverstrengeling en embargo met betrekking tot de richtlijn ‘Totaalruptuur’ is hieronder te vinden. Een overzicht van deze verklaringen zal bij het secretariaat van de NVOG opvraagbaar zijn.
Verklaring omtrent mogelijke belangenverstrengeling en embargo met betrekking tot de richtlijn ‘Totaalruptuur’ op initiatief van ‘NVOG’
Utrecht, ………………………. 2011
Betreft: Richtlijn ‘Totaalruptuur’
Geachte heer, mevrouw,
In verband met uw deelname aan de ontwikkeling van de richtlijn ‘Totaalruptuur’ vragen wij u bijgevoegde verklaring in te vullen.
Mogelijke belangenverstrengeling:
Mogelijke belangenverstrengeling valt niet steeds te vermijden, maar de Orde van Medisch Specialisten en NVOG vinden het wel van belang dat hierover openheid bestaat. U wordt daarom gevraagd op bijgaand formulier te vermelden of u in de laatste vijf jaar een (financieel ondersteunde) betrekking onderhield met commerciële bedrijven, organisaties of instellingen die in verband staan met het onderwerp van de richtlijn ‘Totaalruptuur’.
Hetgeen u in uw verklaring vermeldt zal bij het secretariaat van de NVOG opvraagbaar zijn.
Embargo
Gedurende de richtlijnontwikkeling rust een embargo op de teksten van de conceptrichtlijn.
Dit betekent dat het zonder schriftelijke toestemming van de opdrachtgever niet is toegestaan om passages uit de conceptrichtlijn, of de gehele conceptrichtlijn inclusief bijlagen zoals evidence-tabellen te verstrekken aan derden.
Ondergetekende verklaart zich door ondertekening akkoord met het bovenstaande.
......................................................................................................................................
(naam)
................................................................. ............................................................
(plaats, datum) (handtekening)
Formulier belangenverklaring
Heeft u naar uw mening in de afgelopen vijf jaar en/of gedurende de looptijd van het project belangen die mogelijk kunnen interfereren met de besluitvorming in de werkgroep ten aanzien van de interpretatie van het wetenschappelijk bewijs en het opstellen van aanbevelingen?
Ja / Neen1
Zo ja, wilt u aangeven uit welke activiteiten deze belangen voortvloeien en welke organisaties/bedrijven het betreft? Voorbeelden van activiteiten kunnen gevonden worden in consultatie/advisering, (na)scholing / cursus en ondersteuning van wetenschappelijk onderzoek.
1. ...................................................................................................................................................
2. ...................................................................................................................................................
3. ...................................................................................................................................................
Bij meer dan deze drie vermeldingen graag een extra blad bijvoegen.
Ondergetekende verklaart bovenstaande informatie naar waarheid te hebben ingevuld en mutaties t.a.v. bovenstaande te vermelden aan de voorzitter en secretaris van de werkgroep:
Betreft: richtlijn ‘Totaalruptuur’
Naam: ...................................................................................................................................................
Afgevaardigde namens: ...................................................................................................................................................
................................................................. ....................................................................
(plaats, datum) (handtekening)
1 Graag doorhalen wat niet van toepassing is
Inbreng patiëntenperspectief
Voor de ontwikkeling van een goede richtlijn is de input van patiënten nodig. Een behandeling moet immers voldoen aan de wensen en eisen van patiënten en zorgverleners. Patiënten kunnen zorgverleners die een richtlijn ontwikkelen helpen om te begrijpen hoe het is om met een ziekte of aandoening geconfronteerd te worden of er mee te leven. Op deze manier kan bij het ontwikkelen van een richtlijn beter rekening worden gehouden met de betekenis van verschillende vormen van diagnostiek, behandeling en zorg voor patiënten. Het in kaart brengen van de behoeften, wensen en ervaringen van patiënten met de behandeling biedt tevens de gelegenheid om de knelpunten in kaart te brengen. Wat zou er volgens patiënten beter kunnen? Een patiënt doorloopt het hele zorgtraject, een behandelaar ziet vaak slechts het stukje behandeling waarin hij zich heeft gespecialiseerd. Het is zinvol om voor verbetering van de kwaliteit van de behandeling ook knelpunten vanuit patiëntenperspectief in kaart te brengen.
Bij deze richtlijn is er in de beginfase van de richtlijnontwikkeling een knelpuntenanalyse door middel van een groepsinterview met patiënten (focusgroep) gedaan. Vanuit de poliklinieken werden vrouwen die minimaal drie maanden en maximaal vijf jaar geleden een totaalruptuur hadden gehad gevraagd om deel te nemen aan het focusgroep gesprek. Een verslag van de focusgroep is besproken in de werkgroep en de belangrijkste knelpunten zijn geadresseerd in de richtlijn. Een overzicht van de belangrijkste aandachtspunten wordt hieronder weergegeven. De conceptrichtlijn is voor commentaar voorgelegd aan deelnemers van de focusgroep.
Focusgroep verslag
In dit document worden de aandachtspunten uit het focusgroep gesprek van 8 maart 2011 uitgelicht.
Doel van het focusgroep gesprek:
Vanuit patiëntenperspectief inzichtelijk maken hoe de zorg aan vrouwen met een totaalruptuur patiëntgerichter kan.
Deelneemsters aan het focusgroep gesprek:
In samenwerking met de gynaecologen van de werkgroep richtlijn ontwikkeling totaalruptuur werden deelnemers benaderd en geselecteerd. Er namen vijf vrouwen deel. Bij twee vrouwen trad de totaalruptuur op bij de eerste bevalling. Twee vrouwen zijn thuis bevallen onder begeleiding van een verloskundige. Ten tijde van het gesprek was één van de deelnemers (opnieuw) zwanger.
De gespreksstructuur:
Het gesprek werd gestructureerd door chronologisch het zorgproces door te spreken: het stellen van de diagnose na de bevalling, de begeleiding tot aan de ingreep, de ingreep zelf, de nazorg/follow-up en de counseling voor een eventuele volgende zwangerschap. De belangrijkste aandachtspunten worden in dit verslag uitgelicht, gegroepeerd naar bovenstaande zorgmomenten.
Algemene punten, voor verbetering van het multidisciplinaire zorgproces:
De diagnose totaalruptuur werd gesteld
- Over het algemeen stelde de dienstdoende gynaecoloog de diagnose. Wanneer de arts-assistent of verloskundige een (vermoeden op) totaalruptuur vaststelde, werden de vrouwen herbeoordeeld door de dienstdoende gynaecoloog.
- Dat bij de beoordeling meer mensen de ruptuur moesten inspecteren werd door de vrouwen als vervelend ervaren.
- Dat bij de beoordeling meer zorgverleners de ruptuur moesten inspecteren werd door de patiënten niet als vervelend ervaren. Zij waren nog erg in de roes van de bevalling.
- De informatie die de vrouwen kregen op het moment dat de diagnose gesteld werd was dat er sprake was van een ruptuur die gehecht moest worden op de operatiekamer.
- Informatie over de ruptuur, anatomie en wat er precies gescheurd was werd nauwelijks gegeven (niet door verloskundigen en niet door gynaecologen). De vrouwen hebben er ook niet naar gevraagd. Zij waren er op dat moment niet mee bezig aangezien ze net bevallen waren. De algemene opvatting was dat er op het moment direct na de bevalling ook geen behoefte was aan meer informatie, maar wel op een later moment.
- Genoemd werd dat ook een schuldvraag kan spelen, waarbij de vrouw zich afvraagt of zij iets fout heeft gedaan waardoor zij de totaalruptuur veroorzaakt zou hebben. Het zou fijn zijn als dit geadresseerd wordt en deze eventuele twijfel weggenomen wordt.
- Partners werden betrokken bij de informatieoverdracht. De opvang zou nog iets beter kunnen indien iemand thuis is bevallen en met de ambulance naar het ziekenhuis wordt gebracht. Partner en kind blijven dan vaak alleen achter.
- De vrouwen waren het er over eens dat het prettig was geweest als er een informatiefolder over totaalruptuur was om beter te begrijpen wat een totaalruptuur is en wat er operatief hersteld moet worden.
De begeleiding tot aan de ingreep
- Er werd duidelijk uitgelegd wat de reden was om de ingreep in de operatiekamer uit te voeren.
- De vrouwen kregen geen informatie over de wachttijd voordat de ingreep zou plaatsvinden.
- Wachttijden varieerden tussen binnen een uur tot 5 uur na de bevalling. Gemiddeld moest men 2 uur wachten. Een aantal vrouwen geeft aan dat zij graag geïnformeerd zouden zijn geweest over de wachttijd, zodat zij zich er op in hadden kunnen stellen. De vrouwen die lang hebben moeten wachten geven aan dat zij juist niet vooraf hadden willen weten dat het zo lang zou duren, omdat ze dan erg tegen de wachttijd op zouden zien. De onzekerheid over de wachttijd is over het algemeen wel als onprettig ervaren door de deelnemers.
- Niet bij alle vrouwens mocht de baby bij de moeder blijven tot ze naar de operatiekamer moest. Dit is als vervelend ervaren. De mening van alle vrouwen is dat de baby zo lang als mogelijk bij de moeder hoort te blijven.
- Indien de baby niet bij de moeder blijft is de partner continue aan het heen en weer lopen tussen moeder en kind. Er werd aangegeven dat er iemand moet zijn die je kan steunen tot je naar de operatiekamer wordt gebracht. Het liefst de partner, maar de verloskundige zou hier eventueel ook een rol in kunnen spelen zoals dat bij een vrouw het geval was.
- Bij de vrouwen die de baby wel bij zich mochten houden is dit als zeer prettig ervaren. Dan is het wachten ook minder erg.
De ingreep: hechten van de totaalruptuur
- Informatie over de reden voor het herstellen op de operatiekamer is aan alle vrouwen gegeven.
- Er werd geen keus gegeven voor hechten op de verloskamer of op de operatiekamer. Alle vrouwen werden op de operatiekamer gehecht.
- Bij een vrouw werd gevraagd of zij een ruggenprik wilde of algehele anesthesie. Zij koos voor de ruggenprik omdat dit beter zou zijn voor de borstvoeding, echter omdat de ruggenprik niet lukte is zij toch onder narcose gegaan. Een vrouw gaf zelf aan geen ruggenprik te willen. Aan de andere vrouwen werd niet gevraagd welke anesthesie zij wilden.
- Indien er geen nadelige effecten zijn voor de borstvoeding dan zouden de meeste deelnemers algehele anesthesie hebben gekozen indien zij de keus hadden. Er werd geen informatie gegeven over mogelijke consequenties van narcose voor het kind en de borstvoeding.
- Na de ingreep had geen van de vrouwen direct aan de operatie gerelateerde pijn. Met paracetamol was de pijn die er was goed te verhelpen. De genezing ging snel. Er was geen disfunctioneren door de totaalruptuur.
- Over het ziekenhuisverblijf is opgemerkt dat het met 4 op 1 kamer onrustig is en dat het met 2 op 1 kamer goed te doen is. De zorg was over het algemeen goed maar de hoeveelheid aandacht had beter gekund. Je bent immobiel en afhankelijk van de zorgverlener. Indien afspraken worden gemaakt over de borstvoeding en wektijden dient de zorgverlener zich hieraan te houden.
- Ontslaggesprek: de vrouwen gaven aan dat er geen ontslaginstructies werden gegeven. Een aantal vrouwen kreeg lactulose mee naar huis. Indien er instructies werden gegeven ging dat over de hygiëne en spoelen met water. In de meeste gevallen gaven de kraamverzorgende of verloskundige thuis instructies en hielpen bij de verzorging.
Follow-up
- Er werd door de vrouwen aangegeven dat er te weinig informatie was verstrekt over wat er te verwachten is van de totaalruptuur op langer termijn; welke klachten en problemen horen bij een totaalruptuur? Het was voor deze vrouwen onduidelijk bij wie zij hun vragen moeten neerleggen: verloskundige of gynaecoloog.
- Op een vrouw na heeft iedereen een nacontrole gehad zes weken na de bevalling bij de gynaecoloog of bij de verloskundige. Vaak was dit niet bij de eigen gynaecoloog of de gynaecoloog die de ruptuur gehecht had.
- In de nacontrole werd weinig aandacht besteed aan informatie over de ruptuur en eventuele complicaties. Er werd niet standaard naar de ruptuur gekeken.
- De vrouwen gaven aan dat zij het lastig vonden om aan te geven welke klachten zij hebben omdat er gêne is over het onderwerp, zij vaak niet weten wat normaal is en wat niet en omdat zij over het algemeen de neiging hebben de klachten te bagatelliseren. Als er dan niet specifiek naar gevraagd wordt, komt het ook niet altijd boven tafel.
- Continuïteit in de begeleiding, ter vermindering van het gevoel van gêne, in het gehele traject wordt erg op prijs gesteld, zodat de zorgverlener op de hoogte is van de situatie.
- Op emotioneel en psychosociaal vlak hebben de meeste vrouwen veel gehad aan steun van partner en familie. De zorgverlener heeft een informatieve en geruststellende rol (door uitleg en wegnemen schuldgevoel bij patiënt).
Nazorg
- Een vrouw is in verband met bekkenklachten doorverwezen naar de fysiotherapeut. Zij is zeer enthousiast over de adviezen voor houding, bekkenspieroefeningen en hulp bij de verwerking en het herstelproces. Veel onzekerheden kunnen worden weggenomen. De fysiotherapeut heeft veel uitgelegd over de musculatuur en de werking van de bekkenbodemspieren. Daarnaast heeft de fysiotherapeut laten zien wat er gebeurd is. De vrouwen geven aan dat er ergens in het zorgtraject aangeboden moet worden met een spiegel naar de ruptuur te kijken. Dit is goed voor het begrip en voor de zekerheid van het herstel.
- Een vrouw gaf aan dat iedereen de mogelijkheid zou moeten krijgen om naar de bekkenfysiotherapeut te gaan. Anderen zijn het hiermee eens.
- Persisterende klachten: opvallend is dat vrouwen zonder klachten bij nader inzien toch nog wel restklachten blijken te hebben. Het herkennen van de klachten in relatie tot de totaalruptuur blijkt lastig en zoals eerder genoemd geven de vrouwen aan dat zij ook de neiging hebben de klachten te bagatelliseren. Andere vrouwen hebben nog evidente klachten die waarschijnlijk door de totaalruptuur veroorzaakt zijn.
- Er wordt wederom aangegeven dat er ergens in het zorgtraject meer informatie gegeven moet worden over de complicaties en klachten die mogelijk verband kunnen houden met de totaalruptuur.
- Geen van de vrouwen heeft klachten van persisterende fecale incontinentie.
- Sexuele problematiek: er was begrip van de partner. Er wordt aangegeven dat er in het begin wel onzekerheid is over wat wel en niet mogelijk is op seksueel gebied. Er is een vrouw die aangaf dat het een jaar heeft gekost voordat het allemaal weer goed ging op seksueel gebied. Dit kwam deels door terughoudendheid van de partner.
- Er lijkt behoefte te zijn aan uitleg over de fysieke mogelijkheden na een ruptuur maar ook over cosmetische factoren.
- Er wordt hier ook aangegeven dat een informatiefolder gemaakt moet worden. Graag met illustraties.
- Er werd niet standaard een controle 3-6 maanden na de bevalling afgesproken. De deelnemers geven aan dat een extra controle een goede optie is, ook om onduidelijkheid weg te nemen en nog vragen te kunnen stellen.
Counseling
- Zorgverleners: verloskundigen en/of gynaecologen waren afwachtend en onduidelijk met informatie en counseling over een eventuele volgende zwangerschap.
- De deelnemers geven aan dat er wel informatie werd gegeven maar eenduidig was die informatie niet. Dit geeft onzekerheid.
- Een counselingsgesprek zou moeten plaatsvinden in het nazorgtraject van de eerdere bevalling of vroeg in het traject van een nieuwe bevalling. Aan preconceptioneel advies is geen behoefte.
- Counseling zou inhoudelijk duidelijkheid moeten geven over de modus partus na eerdere totaalruptuur. Een behandelplan zou minder onzekerheid en ongerustheid geven voor de bevalling. Belangrijk is eenduidigheid, vooral als continuïteit in de zorg niet gewaarborgd kan worden.
- Er zou informatie gegeven moeten worden over de kans op herhaling van een ruptuur en eventuele preventieve maatregelen.
- Nogmaals wordt aangegeven dat een folder hierin kan ondersteunen.
- Op het internet is het op dit moment nog lastig om correcte, volledige informatie te verkrijgen.
- Een vrouw is opnieuw zwanger, de totaalruptuur heeft haar er niet van weerhouden weer zwanger te worden. De deelnemers geven aan dat het hele bevallingstraject meer impact heeft gehad op lichaam en geest dan het gegeven dat ze ook een totaalruptuur hadden.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is geprobeerd rekening te houden met de implementatie van de richtlijn en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren.
De richtlijn wordt verspreid onder alle relevante beroepsgroepen en ziekenhuizen. Daarnaast is een patiëntenfolder opgesteld. Ook is de richtlijn te downloaden vanaf de website van de Nederlandse Vereniging voor Obstetrie en Gynaecologie: www.nvog.nl.
Werkwijze
De werkgroep werkte twee jaar aan de totstandkoming van de richtlijn. De werkgroepleden zochten systematisch naar de literatuur en beoordeelden de kwaliteit en inhoud ervan. De richtlijnondersteuner maakte, in samenspraak met de subwerkgroep die voor elke module was aangesteld, evidencetabellen om deze vervolgens te vertalen in GRADE tabellen. Een samenvatting van de evidence met de conclusies werd teruggekoppeld aan de gehele werkgroep waarna gezamenlijk de overige overwegingen en aanbevelingen werden geformuleerd. Tijdens vergaderingen werden teksten toegelicht en werd door de werkgroepleden meegedacht en gediscussieerd. De uiteindelijke teksten vormen samen de hier voorliggende richtlijn.
Deze richtlijn is opgesteld aan de hand van het “Appraisal of Guidelines for Research & Evaluation” (AGREE) instrument (www.agreetrust.org). Dit instrument is een breed internationaal geaccepteerd instrument voor de beoordeling van de kwaliteit van richtlijnen. Bovendien werd gekozen om - volgens de meest recente ontwikkelingen op het gebied van richtlijnen - de methode toe te passen van The Grading of Recommendations Assessment, Development and Evaluation (GRADE) voor het graderen van de kwaliteit van bewijs en de sterkte van de aanbevelingen.
Strategie voor zoeken naar literatuur
Er werd eerst oriënterend gezocht naar bestaande richtlijnen (https://www.ahrq.gov, www.nice.org.uk, www.diliguide.nl, SUMsearch: sumsearch en sign) en naar systematische reviews in de Cochrane Library en via SUMsearch. Vervolgens werd er voor de afzonderlijke uitgangsvragen met specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in de elektronische databases Medline en Embase. Tevens werd aanvullend handmatig gezocht naar studies aan de hand van de literatuurlijsten van de opgevraagde artikelen. In eerste instantie werd gezocht naar (systematische reviews of meta-analyses van) gerandomiseerde gecontroleerde onderzoeken (RCT’s). In afwezigheid van RCT’s werd verder gezocht naar prospectieve gecontroleerde onderzoeken, vergelijkende onderzoeken en prospectieve en retrospectieve niet-vergelijkende onderzoeken. De gebruikte zoektermen staan onder zoekverantwoording per module.
Definiëren klinisch relevante uitkomstmaten en acceptabele meetinstrumenten hiervoor
Alvorens te starten met de literatuurselectie werden door de werkgroep klinisch relevante uitkomstmaten en acceptabele meetinstrumenten gedefinieerd. Ook definities voor andere relevante variabelen werden afgestemd. Zie voor de uitwerking hiervan verderop in dit hoofdstuk de kopjes ’Definities’ en ’Uitkomstmaten’.
Literatuurselectie
Per uitgangsvraag werden tenminste twee werkgroepleden aangesteld om onafhankelijk van elkaar de literatuur te beoordelen op relevantie. Bij deze selectie van titel en abstract werden de volgende exclusiecriteria gehanteerd:
- niet van toepassing op de vraagstelling
- niet vergelijkbaar met de Nederlandse populatie of Nederlandse praktijkvoering
- niet-gedefinieerde uitkomstmaat
- minder dan 10 vrouwen in de onderzoekspopulatie (wegens imprecisie)
- niet primair onderzoek
- case reports, case series (minder dan 10 vrouwen), letters to the editor
Beoordeling van de kwaliteit van studies
Na selectie door de werkgroepleden bleven de artikelen over die als onderbouwing bij de verschillende conclusies staan vermeld. De geselecteerde artikelen zijn vervolgens door minimaal twee werkgroepleden op volledige tekstinhoud beoordeeld en daarna beoordeeld op kwaliteit van het onderzoek en gegradeerd naar mate van bewijs. Hierbij is de indeling gebruikt, zoals weergegeven in tabel 1.1.
De beoordeling van de verschillende artikelen vindt u in de verschillende teksten terug onder het kopje ‘Samenvatting van de literatuur’. De ondersteuner maakte in samenspraak met de subgroepen per uitgangsvraag evidencetabellen (zie evidence tabellen onder de kop onderbouwing bij de modules) van de geselecteerde individuele studies; deze dienen als hulpmiddel bij het beoordelen en samenvatten van deze studies. Vervolgens werd de kwaliteit van de evidence op het niveau van de systematische review beoordeeld. Met de kwaliteit van de evidence wordt bedoeld in hoeverre er vertrouwen is dat de aanbevelingen gebaseerd kunnen worden op de (effectschatting van de) evidence en de GRADE tabellen. Het wetenschappelijk bewijs is vervolgens kort samengevat in de ‘conclusies uit de literatuur’. De belangrijkste literatuur waarop deze conclusies zijn gebaseerd staat bij de conclusies vermeld, inclusief de GRADE gradering van bewijs.
Bij GRADE wordt de evidence per uitkomstmaat beoordeeld. De beoordeling wordt gedaan door het invullen van een evidenceprofiel (tabel 1.1). Alleen voor kritieke en/of belangrijke uitkomstmaten wordt een evidenceprofiel gemaakt. Er zijn vijf factoren die de kwaliteit van de evidence per uitkomstmaat kunnen verlagen en drie factoren die de kwaliteit kunnen verhogen. Per factor kan de kwaliteit met één of twee niveaus omlaag gaan. Als het om een ernstige beperking gaat, dan gaat de kwaliteit met één niveau omlaag. Als het om een zeer ernstige beperking gaat, dan gaat de kwaliteit met twee niveaus omlaag.
De verschillende typen onderzoek kunnen worden ingedeeld naar mate van bewijs. RCT’s zijn in beginsel van hogere methodologische kwaliteit dan observationele studies omdat RCT’s minder kans op vertekening (bias) geven. In het GRADE systeem beginnen daarom RCT’s met hoge kwaliteit (4) en observationele studies met lage kwaliteit (2). Niet vergelijkende, niet-systematische studies (bijvoorbeeld case series en case reports) zijn altijd van zeer lage kwaliteit.
Een overzicht van de GRADE indeling van kwaliteit van studies per uitkomstmaat staat in tabel 1.1.
Tabel 1.1: GRADE indeling van kwaliteit van studies per uitkomstmaat
Formuleren van aanbevelingen
Nadat de gegevens uit de GRADE tabellen waren samengevat als tekst werden hieruit conclusies getrokken. Om tot een gewogen aanbeveling te komen werden vervolgens de overige overwegingen besproken en geformuleerd. Dit is van belang omdat voor een aanbeveling naast het wetenschappelijke bewijs ook nog andere aspecten meegewogen behoren te worden, zoals patiëntenvoorkeuren, kosten, beschikbaarheid van voorzieningen of organisatorische aspecten. Bij de overwegingen spelen de ervaring en opvattingen van de werkgroepleden een rol. De aanbevelingen geven een antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen. De gebruikte methodiek voor richtlijnontwikkeling verhoogt de transparantie van de totstandkoming van de aanbevelingen in deze richtlijn.
Zoekverantwoording
|
Onderwerp:
|
Database |
Zoekstrategie |
Aantal ref. |
|
1 Welke risicofactoren zijn er bekend voor het optreden van een totaalruptuur bij de bevalling? |
Medline (OVID) Engels, Duits, Nederlands, Frans Tot maart 2011
Embase (Elsevier)
|
1 Perineum/in or (Perineum/ and Rupture/) (1129) 2 (Perine* adj2 (tear* or trauma* or injur* or rupture* or disrupture* or laceration*)).ti,ab. (1131) 3 (Sphincter adj2 (tear* or trauma* or injur* or rupture* or disrupture* or laceration*)).ti,ab. (556) 4 or/1-3 (2185) 5 Episiotomy/ (1513) 6 episiotom*.ti,ab. (1637) 7 5 or 6 (2176) 8 4 or 7 (3747) 9 Obstetric Labor Complications/ (12680) 10 exp Delivery, Obstetric/ae, co [Adverse Effects, Complications] (6181) 11 Fecal Incontinence/ (6867) 12 (fecal adj incontinence).ti,ab. (3647) 13 (fecal adj soiling).ti,ab. (235) 14 (flatu* adj3 incontinence).ti,ab. (191) 15 (anal adj3 incontinence).ti,ab. (1046) 16 11 or 12 or 13 or 14 or 15 (8328) 17 (antenatal or postnatal or delivery).ti,ab. (284353) 18 postdelivery.ti,ab. (347) 19 exp Pregnancy Complications/ (301312) 20 17 or 18 or 19 (538029) 21 limit 8 to "diagnosis (optimized)" (102) 22 9 or 10 or 20 (540361) 23 16 and 22 (713) 24 4 and 20 (1073) 25 16 and 20 (649) 26 24 or 25 (1449) 27 exp Pregnancy/ (654630) 28 pregnan*.ti,ab. (317517) 29 22 or 27 or 28 (935765) 30 8 or 16 (11569) 31 29 and 30 (3066) 32 risk factors/ (450281) 33 risk.ti. or "risk factor*".ti,ab. (391508) 34 32 or 33 (650341) 35 31 and 34 (641) 30 and 34 – zoekfilter SR (58) 36 zoekfilter SR > (19) 68 limit 35 to (yr="2000 -Current" and (dutch or english or french or german)) (451) 70 63 and 68 (58) - SR 113 68 not 70 (436) > 430 uniek
episiotom*:ab,ti OR ((f?ecal NEAR/2 incontinence):ab,ti OR (f?ecal NEAR/2 soiling):ab,ti OR (flatu* NEAR/3 incontinence):ab,ti OR (anal NEAR/3 incontinence):ab,ti OR 'feces incontinence'/exp/mj AND ('labor complication'/exp/mj OR 'delivery'/exp/mj OR 'pregnancy complication'/exp/mj OR antenatal:ab,ti OR postnatal:ab,ti OR delivery:ab,ti OR postdelivery:ab,ti)) AND ('risk'/exp/mj OR risk:ti OR (risk NEAR/1 factor*):ab,ti) AND ([dutch]/lim OR [english]/lim OR [french]/lim OR [german]/lim) AND [embase]/lim NOT ('perineum injury'/exp/mj OR ('perineum'/exp/mj AND 'rupture'/exp/mj) OR (perine* NEAR/2 (tear* OR trauma* OR injur* OR rupture* OR disrupture* OR laceration*)):ab,ti OR (sphincter NEAR/2 (tear* OR trauma* OR injur* OR rupture* OR disrupture* OR laceration*)):ab,ti OR 'episiotomy'/exp/mj OR episiotom*:ab,ti OR ((f?ecal NEAR/2 incontinence):ab,ti OR (f?ecal NEAR/2 soiling):ab,ti OR (flatu* NEAR/3 incontinence):ab,ti OR (anal NEAR/3 incontinence):ab,ti OR 'feces incontinence'/exp/mj AND ('labor complication'/exp/mj OR 'delivery'/exp/mj OR 'pregnancy complication'/exp/mj OR antenatal:ab,ti OR postnatal:ab,ti OR delivery:ab,ti OR postdelivery:ab,ti)) AND ('risk'/exp/mj OR risk:ti OR (risk NEAR/1 factor*):ab,ti) AND ([dutch]/lim OR [english]/lim OR [french]/lim OR [german]/lim) AND [embase]/lim AND [2000-2011]/py 99 referenties en 13 SR – 81 uniek (divers) en 10 (SR) |
68 SR 511 divers |
|
2 Welke interventies (bekkenfysiotherapie, mediolaterale episiotomie, perineummassage, EPI-NO®, training van de zorgverlener) verlagen het risico op het optreden van een totaalruptuur tijdens de bevalling? |
Medline (OVID) Engels, Duits, Nederlands, Frans 1990- juni 2011 (SR) 1990- juni 2011 (primaire studies)
Embase (Elsevier)
Cochrane (Wiley)
|
1 Perineum/in or (Perineum/ and Rupture/) (1129) 2 (Perine* adj2 (tear* or trauma* or injur* or rupture* or disrupture* or laceration*)).ti,ab. (1131) 3 (Sphincter adj2 (tear* or trauma* or injur* or rupture* or disrupture* or laceration*)).ti,ab. (556) 4 or/1-3 (2185) 5 Episiotomy/ (1513) 6 episiotom*.ti,ab. (1637) 7 5 or 6 (2176) 8 4 or 7 (3747) 9 Obstetric Labor Complications/ (12680) 10 exp Delivery, Obstetric/ae, co [Adverse Effects, Complications] (6181) 11 Fecal Incontinence/ (6867) 12 (f?ecal adj incontinence).ti,ab. (3647) 13 (f?ecal adj soiling).ti,ab. (235) 14 (flatu* adj3 incontinence).ti,ab. (191) 15 (anal adj3 incontinence).ti,ab. (1046) 16 11 or 12 or 13 or 14 or 15 (8328) 17 (antenatal or postnatal or delivery).ti,ab. (284257) 18 postdelivery.ti,ab. (346) 19 exp Pregnancy Complications/ (301312) 20 17 or 18 or 19 (537933) 22 9 or 10 or 20 (540265) 27 exp Pregnancy/ (654630) 28 pregnan*.ti,ab. (317479) 29 22 or 27 or 28 (935641) 30 8 or 16 (11569) 31 29 and 30 (3066) 36 Zoekfilter SR (19) 71 Episiotomy/ (1513) 72 episiotom*.ti,ab. (1637) 73 position.ti. (28016) 75 (birth adj3 position).ti,ab. (181) 76 posture.ti,ab. (16952) 77 exp Posture/ (55608) 78 EPI-NO.ti,ab. (15) 79 balloon.ti,ab. (40448) 80 exp Perineum/ and exp Massage/ (39) 81 (perineal adj3 massage).ti,ab. (40) 82 71 or 72 or 73 or 75 or 76 or 77 or 78 or 79 or 80 or 81 (129110) 83 (perine* adj3 massage).ti,ab. (41) 84 82 or 83 (129111) 85 31 and 84 (1935) 86 prevent*.ti,ab. (772872) 87 prevention.fs. (0) 88 prevention control.fs. (873554) 89 78 or 79 or 80 or 81 (40515) –(epi-no, balloon, massage) 91 71 or 72 or 73 or 75 or 76 or 77 (88819) 90 31 and 89 (63) epi-no, balloon, massage) en preventie 92 86 or 87 or 88 (1408657) - preventie 93 91 and 92 and 31 (367) (episiotomie of positie) en preventie en basisset totaalruptuur 95 90 or 93 (396) 96 limit 95 to (yr="1990 -Current" and (dutch or english or french or german)) (299) 97 63 and 96 (31) – zoekfilter SR 98 limit 95 to (yr="2000 -Current" and (dutch or english or french or german)) (222) 99 98 not 97 > 192
'perineum injury'/exp/mj OR ('perineum'/exp/mj AND 'rupture'/exp/mj) OR (perine* NEAR/2 (tear* OR trauma* OR injur* OR rupture* OR disrupture* OR laceration*)):ab,ti OR (sphincter NEAR/2 (tear* OR trauma* OR injur* OR rupture* OR disrupture* OR laceration*)):ab,ti OR 'episiotomy'/exp/mj OR episiotom*:ab,ti OR ((f?ecal NEAR/2 incontinence):ab,ti OR (f?ecal NEAR/2 soiling):ab,ti OR (flatu* NEAR/3 incontinence):ab,ti OR (anal NEAR/3 incontinence):ab,ti OR 'feces incontinence'/exp/mj AND ('labor complication'/exp/mj OR 'delivery'/exp/mj OR 'pregnancy complication'/exp/mj OR antenatal:ab,ti OR postnatal:ab,ti OR delivery:ab,ti OR postdelivery:ab,ti)) AND (episiotom*:ab,ti OR (birth* NEAR/3 position):ab,ti OR posture:ab,ti OR 'epi no':ab,ti OR balloon*:ab,ti OR (perine* NEAR/3 massage):ab,ti OR 'episiotomy'/exp/mj OR 'body position'/exp/mj OR ('perineum injury'/exp/mj AND 'massage'/exp/mj)) AND ('prevention and control'/mj OR 'perineum injury'/exp/mj/dm_pc OR 'prevention'/exp/mj OR prevent*:ab,ti) AND ([dutch]/lim OR [english]/lim OR [french]/lim OR [german]/lim) AND [embase]/lim Embase: 123 referenties > 64 uniek, 15 SR, 13 uniek
1 (Perine* and (tear* or trauma* or injur* or rupture* or disrupture* or laceration*)):ti,ab,kw #2 (Sphincter and (tear* or trauma* or injur* or rupture* or disrupture* or laceration*)):ti,ab,kw #3 MeSH descriptor: [Perineum] explode all trees and with qualifiers: [Injuries - IN] #4 MeSH descriptor: [Perineum] explode all trees #5 MeSH descriptor: [Rupture] explode all trees #6 (#4 and #5) or #1 or #2 or #3 #37 episiotom* or (birth* position) or posture or EPI-NO or balloon* or (perine* massage):ti,ab,kw #38 #37 and #6 #39 * from 2000 to 2011 #40 #38 from 2000 to 2011 73 trials> 51 uniek 13 SR, 8 uniek |
52 SR 307 divers |

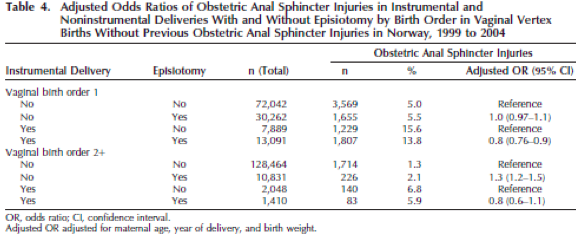
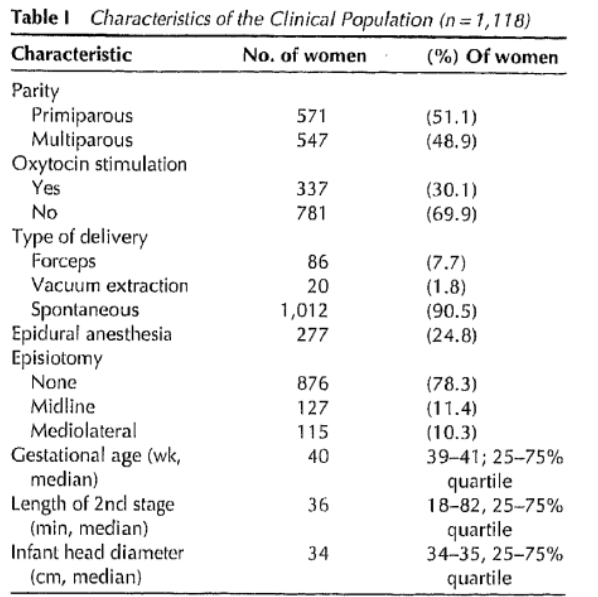
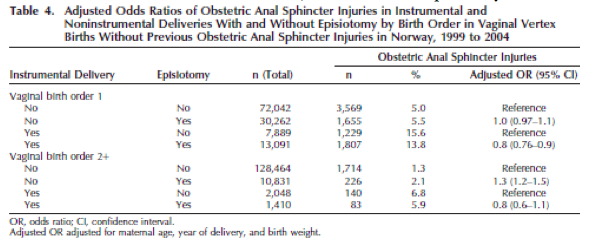
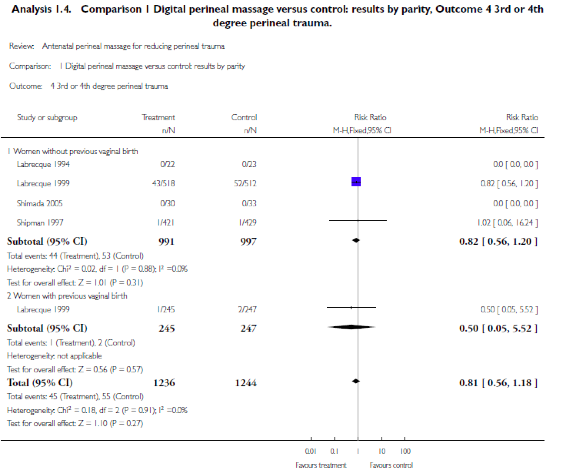
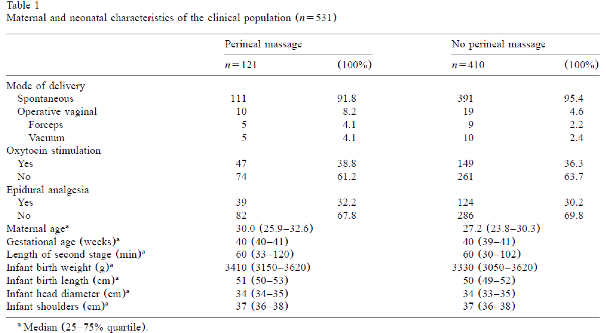
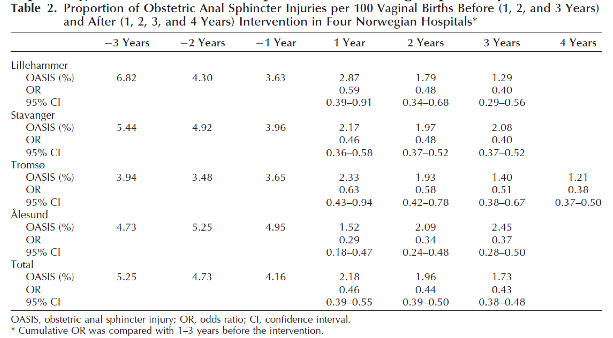
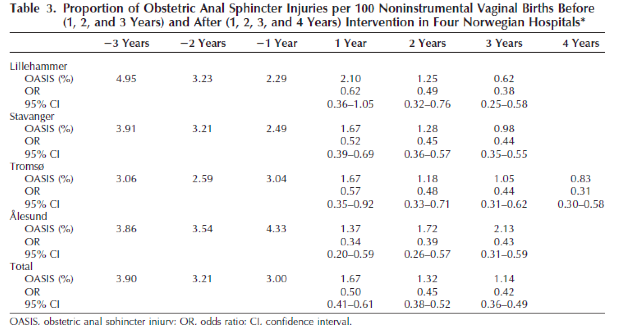
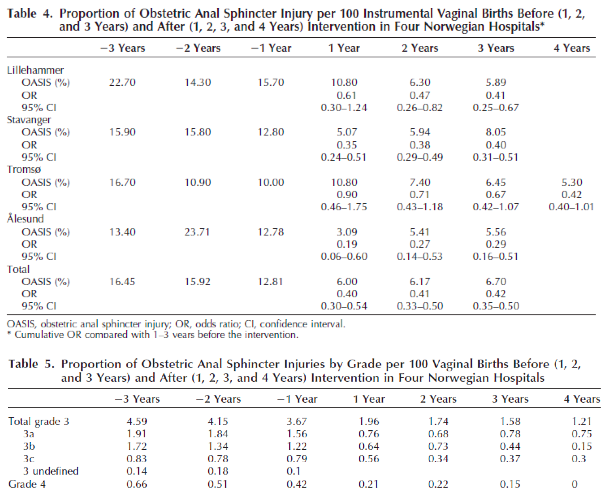
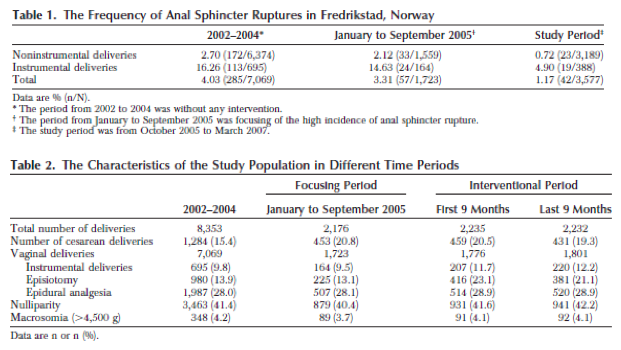
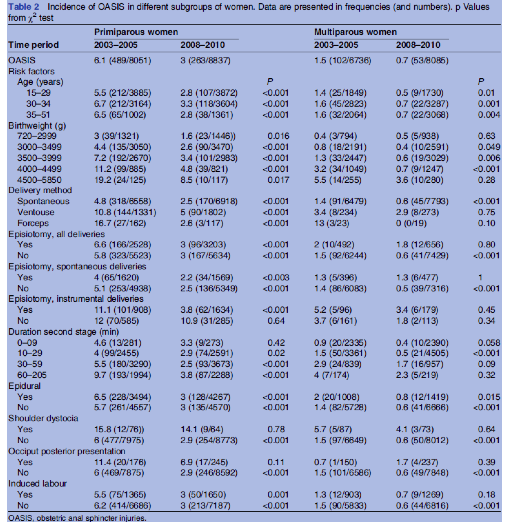
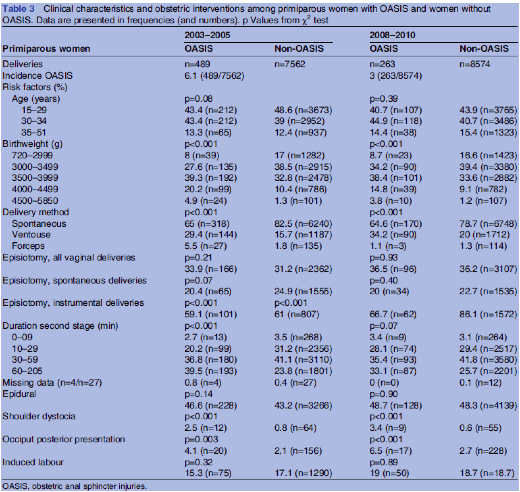
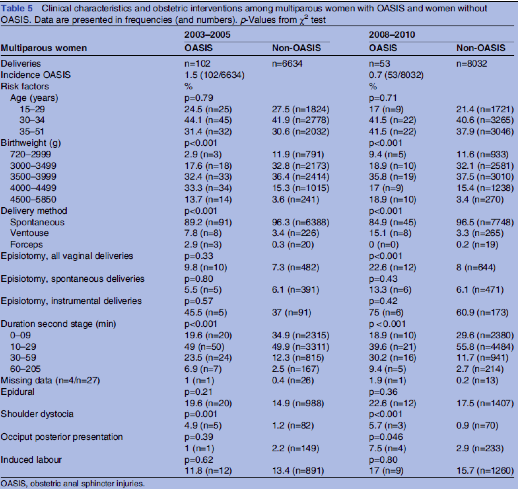
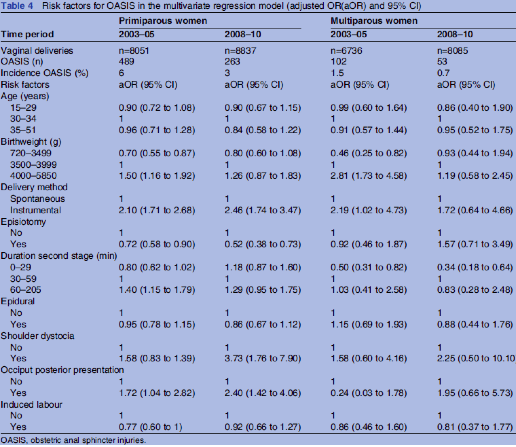 Demographics:
Demographics: