Primair herstel na totaalruptuur
Uitgangsvraag
- Is er een verschil in risico op fecale incontinentie bij vrouwen met een totaalruptuur die gehecht zijn door een speciaal getrainde zorgverlener versus vrouwen die gehecht zijn door een reguliere zorgverlener?
- Verhoogt het uitstellen van de primaire herstelprocedure van een totaalruptuur het risico op fecale incontinentie, infectie, bloedverlies, pijn of kwaliteit van leven?
- Is er een associatie tussen de hechttechniek (overlappend versus end-to-end) tijdens de primaire herstelprocedure van een totaalruptuur en het optreden van fecale incontinentie?
- Is er een associatie tussen de wijze van sluiten van de interne en externe sfincter (wel of niet separaat) tijdens de primaire herstelprocedure van een totaalruptuur en het optreden van fecale incontinentie?
- Geeft chirurgisch herstel van occult sfincterletsel minder risico op fecale incontinentie vergeleken met geen chirurgisch herstel?
Aanbeveling
Het is aan te raden een sfincterletsel onder optimale klinische omstandigheden te laten opereren door een operateur die een praktische training heeft gehad in het hechten van totaalrupturen en goede kennis heeft van de pelviene structuren en hechttechnieken. Of dit ook een concentratie van zorg moet inhouden waarbij slechts enkele operateurs deze ingreep uitvoeren moet per kliniek worden bepaald.
Het uitstellen van de primaire herstelprocedure van een totaalruptuur tot een periode van 8 – 12 uur postpartum lijkt de kans op fecale incontinentie niet te verhogen en kan worden overwogen om het evt. hechten door een operateur met voldoende expertise mogelijk te maken.
Bij een primair herstel van een totaalruptuur kan zowel een overlap- als een end-to-end techniek worden gebruikt. De ervaring en voorkeur van de operateur kan in deze keuze leidend zijn.
Het apart sluiten van de interne en de externe sfincter kan alleen overwogen worden wanneer dit zonder verdere exploratie mogelijk is.
Er is geen grond voor het chirurgisch exploreren van occulte sfincterletsels.
Overwegingen
Uitgangsvraag 1:
Er is geen direct bewijs beschikbaar dat een totaalruptuur die is hersteld door een speciaal getrainde operateur een betere uitkomst heeft dan een een totaalruptuur die is hersteld door een reguliere operateur. In de literatuur zijn wel aanwijzingen dat training een positief effect heeft op theoretische kennis en operatieve vaardigheden in trainingssetting. Training in een skillslab op modellen leidt tot betere klinische resultaten dan traditioneel theoretisch onderwijs met grotere kennis en een betere klinische performance bij het hechten van een episiotomie. Herstel van een totaalruptuur is een gecompliceerde ingreep. Voor steeds meer complexe ingrepen worden volumenormen afgekondigd door de beroepsgroep zelf of opgelegd door de inspectie of ziektekostenverzekeraars. Deze normen worden opgelegd omdat uit onderzoek is gebleken dat de resultaten bij hoog complexe ingrepen beter worden en het aantal complicaties daalt wanneer deze ingrepen worden verricht door operateurs met meer expertise. Bij de totaalruptuur is nog nooit aangetoond dat de uitkomst voor de vrouw afhankelijk is van de mate van ervaring van de operateur, maar er is weinig reden om aan te nemen dat dit bij deze complexe ingreep niet zo zal zijn. Een volumenorm voor de totaalruptuur is niet te stellen aangezien het herstellen van een totaalruptuur in ieder ziekenhuis dat verloskundige zorg verleent een noodzakelijke vorm van zorgverlening is. De werkgroep is van mening dat iedere operateur van een totaalruptuur op zijn minst een praktische training moet hebben gehad en goede kennis dient te hebben van de pelviene structuren en hechttechnieken. Het is te overwegen om binnen een maatschap of afdeling ervoor te kiezen het herstel van de totaalruptuur alleen uit te laten voeren door operateurs die getraind zijn en voldoende expertise hebben.
Uitgangsvraag 2:
In de regel zal na het optreden van een totaalruptuur het operatieve herstel zo snel mogelijk uitgevoerd worden. Er zijn echter situaties denkbaar waarbij het uitstellen van dit herstel opportuun kan zijn. Uitstel van 8 – 12 uur had in één onderzoek geen nadelige effecten qua functioneel herstel (fecale incontinentie). In de interventiegroep (uitstel van behandeling) werd echter, in vergelijking met de controlegroep, het herstel vaker gedaan door een ervaren operateur wat tot een onderschatting van het effect van uitstel kan hebben geleid.
Wanneer de behandelaar weinig ervaring heeft met het herstel van een totaalruptuur en enige uren later een andere behandelaar met meer ervaring beschikbaar is, kan uitstellen van het herstel een overweging zijn. Bij dit uitstel dient uiteraard altijd afgewogen te worden of het ongemak van voortgaand vaginaal bloedverlies voor de vrouw niet groter is dan de winst van het uitstel.
Voor onomstotelijk bewijs dat het uitstel van het operatieve herstel van een verse totaalruptuur zonder nadelige effecten voor het functionele herstel in de algemene praktijk kan worden toegepast is echter meer onderzoek nodig.
Uitgangsvraag 3:
Het overlappend sluiten van de externe anale sfincter bij het chirurgisch herstel van een oude sfincterruptuur is de standaard techniek van colorectale chirurgen. In de chirurgische literatuur wordt ook aangegeven dat deze techniek betere resultaten zou geven dan een ‘gewone’ end-to-end techniek. Bij het direct postpartum hechten van een totaalruptuur is dat bewijs er niet. Het is onduidelijk waarom dit het geval is. Weefselfactoren die anders zijn in de acute dan in de chronische situatie kunnen hier de oorzaak van zijn. Immers, bij een acute totaalruptuur is de sfincter vaak zeer week van consistentie en kan een overlappende hechting gemakkelijker doorscheuren dan in een niet acute situatie. Ook kunnen verschillen in ervaring en chirurgische expertise tussen gynaecologen en colorectale chirurgen een rol spelen. In alle onderzoeken werd het overlappende herstel regelmatig gedaan door minder ervaren operateurs. In theorie zou dit een invloed kunnen hebben op de uitkomsten van deze lastige ingreep. Ook werd het operatieve herstel regelmatig in de verloskamers uigevoerd. Ook dit zou in het nadeel kunnen zijn van de uitkomsten van de, chirurgisch gezien lastigere, overlap techniek.
In ieder geval kunnen we stellen dat er geen hard bewijs is dat één van de beide methoden de voorkeur verdient. Het logische gevolg is dat de keuze voor de methode aan de operateur wordt gelaten. Als regel zal de operateur dan kiezen voor die methode waar hij of zij zich het meest vertrouwd mee voelt. Dit laat onverlet dat het voorkeur verdient om een totaalruptuur onder optimale omstandigheden, dus op een operatiekamer met behulp van minimaal regionale anesthesie en adequate ondersteuning van getraind personeel, te herstellen.
Uitgangsvraag 4:
Het anale sfincter complex bestaat uit een interne (IAS) en een externe anale sfincter (EAS). De IAS is een verdikte voortzetting van de circulaire gladde spierlaag van de darm. De IAS bestaat uit glad spierweefsel en wordt autonoom geïnnerveerd; de EAS bestaat uit dwars gestreept spierweefsel. Beide kunnen ruptureren bij een totaalruptuur. In de praktijk wordt echter als regel de IAS niet geïdentificeerd en daarom ook niet apart gesloten. Door sommige auteurs wordt dit echter wel aanbevolen (Sultan, 1999) en het wordt ook op een belangrijke internationale cursus door dezelfde auteur onderwezen. Dit berust op de gegevens dat bij het persisteren van een interne sfincter defect meer incontinentie wordt waargenomen dan wanneer het defect er niet is. Er wordt echter geen rekening gehouden met de mogelijke schade die kan worden aangebracht indien de interne sfincter moet worden geëxploreerd. Bovendien gaat Sultan uit van overlappend sluiten waarbij het alleen maar mogelijk is de IAS apart te sluiten, terijl bij de endo to end techniek dit geen voorwaarde is.
Gezien deze discrepantie is besloten om te onderzoeken of het separaat sluiten van de IAS tot een vermindering van fecale incontinentie leidt of een aantoonbaar betere anatomisch herstel geeft bij beeldvorming door echoscopie. Hiervoor werden slechts zeer geringe aanwijzingen gevonden bij een zeer klein aantal patiënten. Aangezien het separaat sluiten van de IAS technisch lastig kan zijn met daardoor meer kans op complicaties raadt de werkgroep het af om dit routinematig te doen. Het kan overwogen worden als dit mogelijk is zonder verdere chirurgische exploratie.
Uitgangsvraag 5:
Er is één onderzoek van matige kwaliteit (ontbreken van een goede controlegroep) dat toont dat de uitkomst na sfincterletsel mogelijk verbetert wanneer de diagnostiek wordt uitgebreid met endo-echoscopie en bij verdenking op een echoscopische sfincterdefect wordt overgegaan tot chirurgische exploratie. Essentieel hierbij is te weten wat het ‘number needed to harm’ is. Met andere woorden: brengen we schade toe door over te gaan op exploratie als de bevinding vervolgens negatief is. In het onderzoek van Faltin (2005) met een onderzoekspopulatie van 376 vrouwen bleken van de 21 met endo-echoscopie vastgestelde defecten er vijf vals positief. Eén van deze vijf vrouwen gaf aan na drie en twaalf maanden klachten van ernstige fecale incontinentie te hebben.
De ‘number needed to treat’ in het onderzoek van Faltin is 29 om één casus ernstige fecale incontinentie te voorkomen.
Aangezien de diagnostische eigenschappen (sensitiviteit, specificiteit, reproduceerbaarheid) van de endo-echoscopie direct postpartum nog onvoldoende zijn vastgesteld is de werkgroep van mening dat er op dit moment in de reguliere praktijk nog geen plaats is voor chirurgische exploratie van occulte sfincterletsels.
Zoals in de module 'Onderzoek tot vaststellen sfincterdefecten' al is besproken is het zinvol dat er klinieken komen, waar reeds ervaring met de techniek van endo-anale echoscopie bestaat, die gynaecologen gaan opleiden in het verrichten van endo-echoscopie postpartum. Op deze wijze zou in de toekomst beter gekwalificeerd onderzoek kunnen worden verricht waardoor de diagnostische en klinische waarde van routine endo-echoscopie postpartum beoordeeld kan worden. Vervolgonderzoek zou de bevindingen van Faltin dan moeten bevestigen betreffende de betere uitkomst voor patiënten wanneer alle echoscopische sfincterdefecten chirurgisch geëxploreerd zouden worden.
Onderbouwing
Om de zorg voor patiënten met een sfincterletsel te optimaliseren is een aantal vragen van belang. Ten eerste betreft dit de vraag of de mate van ervaring van de operateur direct van invloed is op de uitkomst na het herstel van een totaalruptuur. Als regel zal het herstel door de gynaecoloog van dienst worden verricht maar men zou zich kunnen voorstellen dat dit door een operateur wordt verricht die zich daarin heeft gespecialiseerd. Hiermee samenhangend is de vraag of het uitstellen van het herstel van een sfincterletsel tot een gespecialiseerde operateur in de gelegenheid is om deze ruptuur te hechten leidt tot meer complicaties en/of een slechtere uitkomst of juist tot een betere uitkomst.
De meest toegepaste techniek was voor de herstelprocedure de end-to-end repair. Aangezien er veel complicaties en frequent fecale incontinentie werd gezien na een totaalruptuur werd nagedacht over hoe de resultaten te verbeteren. Geïnspireerd door hoe colorectaal chirurgen een secundaire herstel procedure verrichten ontstond aandacht voor de overlappende techniek. Sinds 2004 zijn onderzoeken verricht waarin de overlappende techniek wordt vergeleken met de end-to-end techniek. Het nadeel van de overlappende techniek is dat deze alleen kan worden toegepast bij een ruptuur graad 3B of meer en dat operateurs dus getraind moeten zijn in twee methoden omdat de end-to-end techniek gebruikt moet worden wanneer een deel van de sfincter nog intact is (graad 3A). Wat betreft de hechttechniek zal de literatuur over de overlappende en de end-to-end hechttechniek worden beoordeeld. Verder wordt de wetenschappelijke onderbouwing voor het al dan niet separaat sluiten van de interne en externe sfincter beschreven. Tot slot zal ingegaan worden op de vraag of de uitkomst voor de vrouw verbetert wanneer een occult sfincterletsel chirurgisch wordt hersteld. Een sfincterletsel wordt occult genoemd wanneer het defect bij klinisch onderzoek niet als zodanig is herkend terwijl bij echoscopisch onderzoek wel een sfincterletsel kan worden vastgesteld.
Uitgangsvraag 1:
|
Geen bewijs |
Er was geen onderzoek beschikbaar dat het verschil in risico op fecale incontinentie bij vrouwen met een totaalruptuur die gehecht zijn door een ervaren zorgverlener versus vrouwen die gehecht zijn door een reguliere zorgverlener heeft onderzocht. |
|
Kwaliteit van bewijs: ZEER LAAG |
Er lijkt een aanwijzing te zijn dat training (theoretisch en praktisch) in het hechten van een sfincterletsel een positief effect heeft op theoretische kennis en de operatieve vaardigheden in trainingssetting.
Andrews 2009, Oyama 2009, Siddighi 2007 |
Uitgangsvraag 2:
|
Kwaliteit van bewijs: MATIG |
Er is geen verschil in de uitkomst fecale incontinentie wanneer een totaalruptuur herstel direct na de bevalling wordt uitgevoerd in vergelijking met herstel pas 8-12 uur na de bevalling.
Nordenstam 2008 |
|
Geen bewijs |
Voor de uitkomsten bloedverlies, pijn en kwaliteit van leven werden geen adequate onderzoeken gevonden. |
Uitgangsvraag 3:
|
Kwaliteit van bewijs: MATIG |
Er werd geen verschil gevonden in het optreden van fecale incontinentie na het hechten van een totaalruptuur met de end-to-end of de overlappende techniek.
Farrell 2010, Fernando 2010, Rygh 2010, Williams 2006 |
Uitgangsvraag 4:
|
Kwaliteit van bewijs: ZEER LAAG |
Er is geen adequaat onderzoek beschikbaar dat het apart sluiten van de interne en externe anale sfincter ondersteunt.
Lindqvist 2010 |
Uitgangsvraag 5:
|
Kwaliteit van bewijs: MATIG |
Er zijn aanwijzingen dat chirurgisch herstellen van door endo-echoscopie herkende sfincterletsels, die bij alleen routine klinisch onderzoek als tweede graads ruptuur waren uitgeboekt, leidt tot minder ernstige fecale incontinentie.
Faltin 2005 |
Negen onderzoeken werden geselecteerd voor het beantwoorden van deze uitgangsvragen (Faltin, 2005; Farrell, 2010; Fernando, 2010; Lindqvist, 2010; Nordenstam, 2008; Oyama, 2009; Rygh, 2010; Siddighi, 2007; Williams, 2006). Zie desbetreffende secties in deze module voor de zoekverantwoording en voor de evidencetabellen.
Uitgangsvraag 1:
Is er een verschil in risico op fecale incontinentie bij vrouwen met een totaalruptuur die gehecht zijn door een ervaren gespecialiseerd zorgverlener versus vrouwen die gehecht zijn door een reguliere zorgverlener?
Er werden geen onderzoeken gevonden die een direct vergelijk maakten tussen herstel van een totaalruptuur door een ervaren operateur vergeleken met herstel door een minder ervaren operateur.
Wel werden drie onderzoeken gevonden waarbij het effect van training en onderwijs op het hechten op fantomen en de theoretische kennis omtrent chirurgisch herstel is vergeleken.
Er werden twee prospectieve onderzoeken (Andrews, 2009; Oyama, 2009) en één patiënt-controle onderzoek (Siddighi, 2007) gevonden die concluderen dat training een positief effect heeft op uitkomst van testresultaten.
In het prospectieve onderzoek van Andrews (2009) hebben in totaal 497 zorgverleners een ééndaagse cursus gevolgd waarbij zowel theoretische kennis als praktische oefeningen (op varkens sfincters) werden gegeven over het hechten van een totaalruptuur. Voor en acht weken na de cursus werden de zorgenverleners gevraagd een vragenlijst in te vullen. 311 zorgeverleners hebben beide vragenlijsten retour gestuurd. De herkenning van een totaalruptuur verbeterde door de cursus van 60% voor de cursus naar 90% na de cursus (P<0.0001). Er werd ook geconcludeerd dat na het volgen van de cursus het chirurgisch herstellen van de interne sfincter verbeterd was 60% naar 90% (P<0.0001). Dit waren allemaal subjectieve waarnemingen.
In het prospectieve onderzoek van Oyama (2009) zijn in totaal 20 assistenten getest op theoretische en praktische vaardigheden bij het hechten (fantomen) van totaalrupturen. Een pretoets werd vergeleken met een toets na vijf weken training. De test werd beter gemaakt na vijf weken training (p<0.001), de zelfverzekerdheid nam ook toe (VAS 3.9 naar 5.2, p<.001).
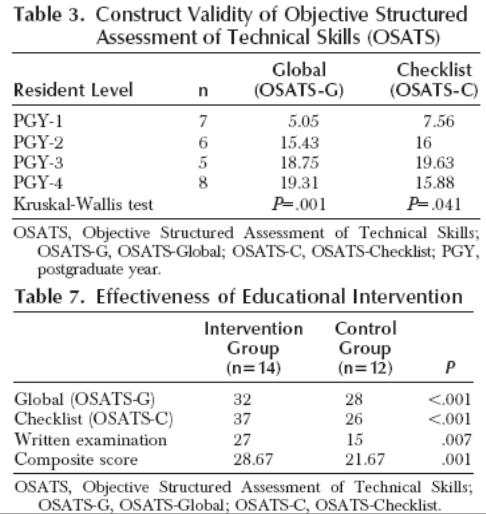
In een gecontroleerd onderzoek van Siddighi (2007) werd een beoordelingsmethode voor chirurgisch herstel van een totaalruptuur onderzocht (OSAT-G en OSAT-C en een schriftelijk examen). Veertien gynaecologen in opleiding kregen training in chirurgisch herstel van een totaalruptuur. Een week later ondergingen alle 14 assistenten en een controlegroep van 12 assistenten een test en beoordeling. Na de training was er een verbetering van de OSATS-G (p=0.041), OSATS-C (p=0.004) en het schriftelijke examen (p=0.008).
Uitgangsvraag 2:
Verhoogt het uitstellen van de primaire herstelprocedure van een totaalruptuur het risico op fecale incontinentie, infectie, bloedverlies, pijn of kwaliteit van leven?
Er werd slechts één onderzoek gevonden voor het beantwoorden van de uitgangsvraag (Nordenstam, 2008). In deze RCT werden 165 vrouwen met een totaalruptuur gerandomiseerd in een interventiegroep waarbij de ruptuur pas na 8-12 uur werd hersteld en een controlegroep waarbij de ruptuur direct na de bevalling werd hersteld. Er was een klein verschil in de samenstelling van de operateurs in de te vergelijken groepen. In de interventiegroep (delayed repair, n=87) deden drie chirurgen mee en waren meer operateurs met >5 jaar ervaring vergeleken met de controlegroep (immediate repair, n=78) waarin meer operateurs met 1-5 jaar ervaring zaten. Het aantal operateurs met <1 jaar ervaring was gelijk in de beide groepen. Er werd geen verband aangetoond tussen het ‘direct’ herstellen in vergelijking met 8-12 uur wachten voor het herstellen van een totaalruptuur en het optreden van fecale incontinentie (flatus klachten en incontinentie voor zachte en/of harde ontlasting) zes en twaalf maanden postpartum. Zowel in de interventiegroep als in de controlegroep traden geen wondcomplicaties op zoals een infectie of dehiscentie van de wond.
Er werden geen onderzoeken gevonden die de relatie hadden onderzocht tussen ‘direct versus uitstel’ van het herstellen van een totaalruptuur en de uitkomsten bloedverlies, pijn en kwaliteit van leven.
Uitgangsvraag 3:
Is er een associatie tussen de hechttechniek (overlappend vs end-to-end) van de primaire herstelprocedure van een totaalruptuur en het risico op fecale incontinentie?
Vier onderzoeken waren bruikbaar voor het beantwoorden van deze uitgangsvraag (Farrell, 2010; Fernando, 2010; Rygh, 2010; Williams, 2006).
In een gerandomiseerd onderzoek van Farrell (2010) worden 149 vrouwen met een totaalruptuur direct na de partus gerandomiseerd. Bij 75 vrouwen werd de ruptuur gehecht met de end-to-end techniek en bij 74 vrouwen werd de ruptuur gehecht met de overlappende techniek. Na zes maanden hadden de vrouwen die behandeld waren met de overlappende techniek significant meer flatus incontinentie (OR 2.44; BI 1.2-5.0) in vergelijking met de end-to-end groep. Ze hadden ook meer fecale incontinentie (OR 1.97; 95% BI 0.62-6.3), echter dit was niet significant. In 2012 werd door Farell de follow-up van drie jaar van deze groepen beschreven. Er bleek na 3 jaar geen verschil meer te bestaan tussen beide groepen. Aangezien deze resultaten van Farrell na de inclusiedatum van deze richtlijn gepubliceerd zijn en deze resultaten de uiteindelijke conclusies en aanbevelingen niet veranderen werd besloten dit onderzoek uit 2012 niet mee te nemen in de analyse.
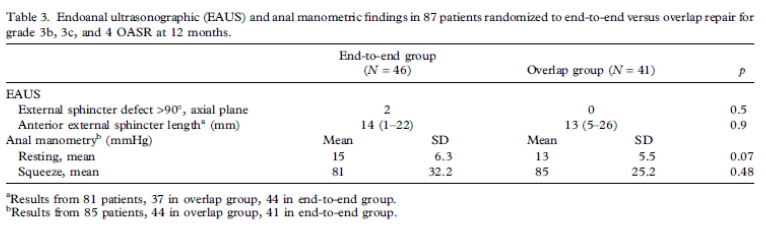
In een gerandomiseerd onderzoek van Rygh (2010) werden 128 vrouwen met een totaalruptuur direct na de partus gerandomiseerd in een groep die werd gehecht met de end-to-end techniek en een groep die werd gehecht met de overlappende techniek. Na twaalf maanden waren er geen significante verschillen tussen de end-to-end (n=60) en de overlappende groep (n=59) voor fecale incontinentie van vaste ontlasting (p=1), vloeibare ontlasting (p=0.5) of flatus (p=0.48). Er werd ook geen significant verschil gevonden in Wexner score (mean): 2.35 (n=49, end-to-end groep) in vergelijking met 2.18 (n=50, overlappende groep). Ook waren er geen significante verschillen in defecten van de externe sfincter bij echoscopisch onderzoek 12 maanden postpartum en bij manometrie.
In een systematische review van Fernando (2010) werden drie RCT’s geïncludeerd die hebben onderzocht of er verschillen waren in de uitkomsten fecale incontinentie en kwaliteit van leven tussen de 52 vrouwen na de behandeling van een totaalruptuur direct postpartum met een end-to-end techniek of een overlappende techniek. Er werden geen significante verschillen gevonden tussen de twee groepen voor flatus incontinentie (RR 0.93; 95% BI 0.26-3.31) of fecale incontinentie (RR 0.07; 95% BI 0.00-1.21). Er werden wel significant minder fecale urge klachten (RR 0.12; 95% BI 0.02-0.86) en anale incontinentie scores (weighted mean difference -1.70; 95% BI -3.03 - -0.37) gevonden in de groep vrouwen die behandeld waren met de overlappende techniek ten opzichte van de end-to-end techniek. Een belangrijke beperking was dat er een heterogeniteit was tussen de studies in de soorten uitkomsten die werden gemeten, tijdsverschil van afname metingen (range: 3-12 maanden) en gerapporteerde resultaten.
In een gerandomiseerd onderzoek van Williams (2006) die ook werd geïncludeerd in de review van Fernando (2010) werden naast de fecale incontinentie uitkomsten ook een manometrie en endo-echoscopie verricht drie maanden na behandeling met de end-to-end of overlappende techniek. Er werden geen significante verschillen gevonden tussen de twee groepen.
Uitgangsvraag 4:
Is er een associatie tussen de wijze van sluiten van de interne en externe sfincter (wel of niet separaat) tijdens de primaire herstelprocedure van een totaalruptuur en het risico op fecale incontinentie?
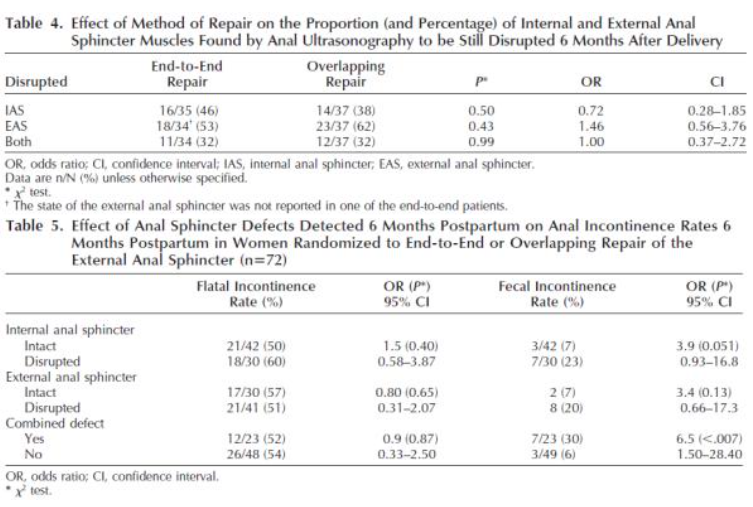
Eén onderzoek was bruikbaar voor het beantwoorden van deze uitgangsvraag (Lindqvist, 2010). Er werden 26 patiënten met minimaal een graad 3B anale sfincterletsel chirurgisch behandeld, waarbij zowel de interne als de externe sfincter apart werden gehecht. Er waren twee retrospectieve controlegroepen; groep 1 bestond uit 146 primipara met een ≥ graad 3A sfincterruptuur die werd hersteld zonder het apart sluiten van de interne en externe sfincter en groep 2 bestond uit 77 primipara zonder totaalruptuur. Na één jaar was er een significant hoger aantal vrouwen zonder fecale incontinentie klachten in de studiegroep ten opzichte van de eerste controlegroep (OR 2.95; 95% BI 1.2-7.4). De resultaten betreffende fecale incontinentie tussen de studiegroep en de tweede controlegroep waren vergelijkbaar (OR 1.4; 95% BI 0.5-3.7).
Uitgangsvraag 5:
Geeft chirurgisch herstel van occult sfincterletsel minder risico op fecale incontinentie?
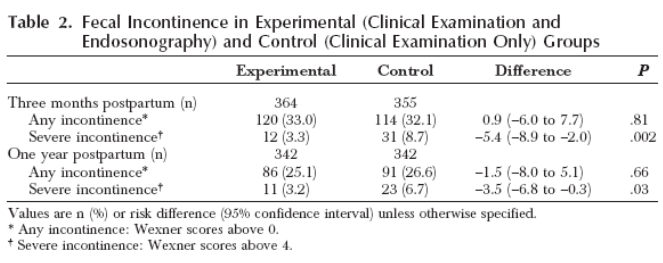
Eén onderzoek was bruikbaar voor het beantwoorden van de uitgangsvraag (Faltin, 2005). In een gerandomiseerd onderzoek werd onderzocht of de toevoeging van endo-echoscopisch onderzoek naast routine klinisch onderzoek (interventiegroep n=376) in vergelijking met alleen routine klinisch onderzoek (controlegroep n=376) direct postpartum, voorafgaand aan het primaire herstel van een ogenschijnlijke tweede graads sfincterruptuur, betere uitkomsten gaf op fecale incontinentie klachten drie en twaalf maanden postpartum. Vrouwen met een eerste graads of totaalruptuur werden geëxcludeerd uit de studie evenals multipara. In de interventiegroep van 376 vrouwen hadden 21 vrouwen (5.6%) bij endo-echoscopisch onderzoek toch een verdenking op een totaalruptuur. Bij deze vrouwen werd een chirurgische exploratie verricht en bij 16 van de 21 vrouwen werd het sfincterletsel bevestigd en hersteld (4.3%). In de controlegroep werd geen endo-echoscopie verricht, waardoor we niet geïnformeerd zijn over het aantal occulte letsels waarbij geen chirurgisch herstel plaatsvond in de controlegroep. Drie maanden postpartum werden er ernstige fecale incontinentie klachten gemeld door 3.3% van de interventie groep ten opzichte van 8.7% in de controlegroep (Risk difference (RD) -5.4; 95% CI -8.9 - -2.0; p=.002, ’number needed to treat (NNT)’: 29). Twaalf maanden postpartum had 3.2% van de interventiegroep nog ernstige fecale incontinentie klachten ten opzichte van 6.7% in de controlegroep (RD -3.5%; 95% CI -6.8 - -0.3; p=0.03). Van de vijf vrouwen die echoscopisch een sfincterletsel hadden dat bij chirurgische exploratie niet kon worden bevestigd rapporteerde één vrouw na drie en na twaalf maanden ernstige fecale incontinentie. Er werden geen significante verschillen gevonden in de kwaliteit van leven scoren (QOLs) tussen de twee groepen een jaar postpartum.
GRADE-tabel:
|
Beoordeling van kwaliteit |
Kwaliteit van bewijs |
||||||
|
Aantal studies |
Studie ontwerp |
Studie beperkingen |
Inconsistentie |
Indirectheid |
Imprecisie |
Andere opmerkingen |
|
|
Uitgangsvraag 1: Ervaring van operateur |
|||||||
|
3 |
Observationele studies 1 |
Ernstige beperkingen 2 |
Geen ernstige inconsistentie |
Geen ernstige indirectheid |
Ernstige imprecisie 3 |
Geen |
ZEER LAAG |
|
Uitgangsvraag 2: Tijdsinterval tot herstel |
|||||||
|
1 |
Gerandomiseerde gecontroleerde studie 4 |
Geen ernstige beperkingen |
Geen ernstige inconsistentie |
Geen ernstige indirectheid |
Ernstige imprecisie 5 |
Geen |
MATIG |
|
Uitgangsvraag 3: Hechttechniek |
|||||||
|
4 |
Gerandomiseerde gecontroleerde studies en observationele studies 6 |
Geen ernstige beperkingen 7 |
Geen ernstige inconsistentie |
Geen ernstige indirectheid |
Geen ernstige imprecisie |
Geen |
MATIG |
|
Uitgangsvraag 4: Interne en externe sfincter apart sluiten |
|||||||
|
1 |
Observationele studies 8 |
Geen ernstige beperkingen 9 |
Geen ernstige inconsistentie |
Geen ernstige indirectheid |
Ernstige imprecisie 9 |
Geen |
ZEER LAAG |
|
Uitgangsvraag 5: Herstel occult sfincter letsel |
|||||||
|
1 |
Gerandomiseerde gecontroleerde studie 10 |
Geen ernstige beperkingen |
Geen ernstige inconsistentie |
Geen ernstige indirectheid |
Ernstige imprecisie 11 |
Geen |
MATIG |
1 Twee prospectieve studies (Andrews, 2009; Oyama, 2009) en één patiëntcontrole onderzoek (Siddighi, 2007).
2 Studiebeperking van de prospectieve studie (Andrews 2009; Oyama, 2009) is de 37% en respectievelijk 27-50% uitval van participanten bij follow up.
3 Ernstige imprecisie is er ivm de kleine onderzoeksgroepen in de twee studies (Oyama, 2009 n=10 en Siddighi n=26) en subjectieve waarneming, geen objectieve metingen. Gezien de ernstige studiebeperkingen bij de studies en de ernstige imprecisie obv kleine onderzoeksgroepen, werd de kwaliteit van bewijs gedowngraded van laag naar zeer lage kwaliteit.
4 Nordenstam, 2008.
5 Er werd maar 1 studie gevonden (80 per groep). Op basis hiervan werd er gedowngraded op imprecisie. Waardoor de kwaliteit van bewijs afneemt van hoog naar matig.
6 Vier RCT’s (Farrell, 2010; Fernando, 2010; Rygh, 2010 en Williams, 2006).
7 De onderzoeken zijn moeilijk te poolen ivm heterogeniteit in de soorten uitkomsten die werden gemeten, tijdsinterval van afname (range 3-12 mnd, wat ook vrij kort is) en gerapporteerde resultaten. Aangezien de artikelen niet allen dezelfde conclusies trekken zal het uiteindelijke effect ( niet sterk) hierdoor zijn beïnvloed. Daarom werd er gedowngrade ivm studie beperkingen.
8 Een prospectieve studie (Lindqvist, 2010).
9 In de studie van Lindqvist is de controle groep (≥ graad 3A rupturen) verschillend van de studiegroep (≥ graad 3B rupturen). Aangezien het zou kunnen dat het effect in de controlegroep iets wordt afgezwakt door deze heterogeniteit. Er was geen reden voor downgraden door deze studiebeperking. De kleine studiegroep en het maar aanwezig zijn van 1 studie voor het beantwoorden van deze uitgangsvraag deed wel besluiten te downgraden op imprecisie.
10 Faltin, 2005.
11 Er werd maar 1 studie gevonden (wel 376 per groep). Op basis hiervan werd er gedowngraded op imprecisie. Waardoor de kwaliteit van bewijs afneemt van hoog naar matig.
- Andrews V., Thakar R., Sultan A.H. Structured hands-on training in repair of obstetric anal sphincter injuries (OASIS): an audit of clinical practice. Int Urogynecol J 2009;20:193?199.
- Faltin D.L., Boulvain M., Floris L.A. & Irion O. Diagnosis of anal sphincter tears to prevent fecal incontinence: a randomized controlled trial. Obstetrics & Gynecology 2005 Jul;106(1):6-13.
- Farrell S.A., Gilmour D., Turnbull G.K., Schmidt M.H., Baskett T.F., Flowerdew G. Overlapping compared with end-to-end repair of third- and fourth-degree obstetric anal sphincter tears: a randomized controlled trial. Obstetrics & Gynecology 2010 Jul;116(1):16-24.
- Farrell S.A., Flowerdew G., Gilmour D., Turnbull G.K., Schmidt M.H., Baskett T.F. & Cora A. Fanning C.A. Overlapping compared with end-to-end repair of complete third-degree or fourth-degree obstetric tears three-year follow-up of a randomized controlled trial. Obstet Gynecol 2012;120:803?808.
- Fernando R., Sultan A.H., Kettle C., Thakar R., Radley S. Methods of repair for obstetric anal sphincter injury. Cochrane Database of Systematic Reviews 2010.
- Lindqvist P.G. & Jernetz M. (2010) A modified surgical approach to women with obstetric anal sphincter tears by separate suturing of external and internal anal sphincter. A modified approach to obstetric anal sphincter injury. BMC Pregnancy and Childbirth;10:51.
- Nordenstam J., Mellgren A., Altman D., L¢pez A. & Zetterstrm J. (2008) Immediate or delayed repair of obstetric anal sphincter tears ? a randomized controlled trial. BJOG;115:857-865.
- Oyama I.A., Aaronoff M.C. & Burlingame J.M. (2009) Obstetric anal sphincter injury repair workshop for residents. Hawaii Med J;88:133-135.
- Rygh A.B., Korner H. The overlap technique versus end-to-end approximation technique for primary repair of obstetric anal sphincter rupture: a randomized controlled study. Acta Obstet Gynecol Scand 2010 Oct;89(10):1256-62.
- Siddighi S., Kleeman S.D., Baggish M.S., Rooney C.M., Pauls R.N. & Karram M.M. (2007) Effects of an educational workshop on performance of fourth-degree perineal laceration repair. Obstetrics & Gynaecology;109:289-294.
- Sultan A.H., Monga A.K., Kumar D. & Stanton S.L. (1999) Primary repair of obstetric anal sphincter rupture using the overlap technique. Br J Obstet Gynaecol 106(4):318-323.
- Williams A., Adams E.J., Tincello D.G., Alfirevic Z., Walkinshaw S.A., Richmond D.H. How to repair an anal sphincter injury after vaginal delivery: results of a randomised controlled trial. BJOG: An International Journal of Obstetrics & Gynaecology 2006 Feb;113(2):201-7.
1: Is er een verschil in risico op fecale incontinentie bij vrouwen met een totaalruptuur die gehecht zijn door een ervaren gespecialiseerd zorgverlener versus vrouwen die gehecht zijn door een reguliere zorgverlener?
|
Reference |
Study type |
Characteristics |
Intervention (I) |
Controls (C)
|
Outcome measures and follow-up time |
Results |
Quality assesment study |
|
Andrews, 2009
|
Prospective cohort study.
N= 497
Setting: UK |
Aim of the study: to evaluate how effective a structured course in the management of obstetric anal sphincter injuries (OASIS) was at imparting knowledge
Inclusion criteria:
Exclusion criteria:
|
Training OASIS repair. 1-day course comprised of a series of lectures, video demonstrations on repair techniques and identification of OASIS, and hands-on training using a specially designed latex perineal model and cadaveric pig’s anal sphincters.
Practical training included identifying and separate repair of the torn internal anal sphincter (IAS) using mattress end-to-end sutures with polydioxanone (PDS) sutures and both the end-to-end and overlap repair techniques of the external anal sphincter (EAS). |
Before training |
An anonymous questionnaire was completed prior to and 8 weeks after the course.
Primary outcomes:
Secondary outcomes:
Follow-up: |
Primary outcomes: 497 completed the questionnaire before and 311 (63%) returned it after the course.
Prior to the course, participants performed on average 14 OASIS repairs independently. Only 13% were satisfied with their level of experience prior to performing their first unsupervised repair. After the course, participants classified OASIS more accurately and changed to evidence-based practice. Particularly, there was a change in identifying (60% vs. 90%; P<0.0001) and repairing the internal sphincter (60% vs. 90%; P<0.0001).
This audit demonstrated that training in the management of OASIS is suboptimal. Structured training may be effective in changing clinical practice and should be an adjunct to surgical training.
Demographics: Of the 497 who returned the questionnaires 101 (20%) were senior house officers, 266 (59%) specialist registrars, 22 (5%) staff grades and 59 (13%) consultants. Prior to the course, participants had performed a mean of five supervised and 14 repairs of OASIS independently; consultants attending were more experienced having on average performed ten repairs under supervision and 47 independently. |
Clearly defined groups: Yes. Two measurements in one group.
Selection bias: Possible. Questionnaire. Subjective measurement.
Adequate exposure assessment method: Yes.
Method of assessing the outcome appropriately: Yes.
Selective loss to follow up: 37%, no information why this number of lost to follow up.
Identification confounders and correction in analysis: No.
Conflicts of interest: R.T. and A.H.S. designed the Sultan perineal model which is used in this course and by several others. No royalties are received from the sale of the Sultan perineal model, although 2% of the sale of the blocks is donated to the Mayday Childbirth Charity Fund. |
|
Oyama, 2009
|
Prospective study
N=20
Honolulu Hawaii. |
No inclusion or exclusion criteria described. |
|
|
The workshop consisted of a pretest, lecture with slideshow, DVD and 20 simulator stations. Faculty members supervised the residents’suture repairs.
Analyse responses from immediate posttests and delayed posttests. Each test (pre and posttest) consisted of the same 18 questions that tested the residents’ knowledge of anatomy, surgical technique, complications associated with ASI, and management of these complications. |
 |
Clearly defined groups: Yes.
Selection bias: yes.
Method of assessing the outcome appropriately: Yes. Sample size very small . N= 10 completed both tests. No repair of real ASI! Only simulation.
Selective loss to follow up: N= 10. No information of the lost to follow up group.
Identification confounders and correction in analysis: No.
Funding: No |
|
Siddighi, 2007
|
Case control study
N=26 |
No inclusion and exclusion criteria described. |
Aim of the study: Develop a valid and reliable tool to objectively measure surgical skill necessary for repair of 4th-degree perineal lacerations and then to use this tool to measure improvement after a workshop.
N=14 |
N=12 |
They measured baseline surgical ability and clinical knowledge of 26 residents (postgraduate year [PGY]-1 to PGY-4) using the Objective Structured Assessment of Technical Skills (OSATS) and a written examination.
The OSATS consists of a global surgical skills assessment (OSATS-G), a procedure checklist (OSAT-C), and pass/fail grade.
5 weeks after the baseline evaluation, a 1.5-hour workshop was administered to approximately half of the 26 residents (n=14). One week after this intervention, the residents were re-examined using the same assessment tools. |
The OSATS demonstrated construct validity as scores on the examination increased on both the OSATS-G and the OSATS-C from PGY-1 through PGY-4 (P=.001 and P=.041, respectively). Reliability indices for the OSATS were high. Eighty-one percent of the residents failed the OSATS before intervention because of failure to identify and repair the internal anal sphincter. After educational intervention, senior residents improved on all assessments (OSATS-G, P=.041; OSATS-C, P=.004; written examination, P=.008), and all residents passed the OSATS.
|
Clearly defined groups: Yes.
Selection bias: Possible, no randomisation.
Method of assessing the outcome appropriately: yes. Limitation of the study, small sample sizes and residents were trained by familiar faculties.
Selective loss to follow up: Not described.
Identification confounders and correction in analysis: No.
Funding: Not described.
|
2: Verhoogt het uitstellen van de primaire herstelprocedure van een totaalruptuur het risico op fecale incontinentie, infectie, bloedverlies, pijn of kwaliteit van leven?
|
Reference |
Study type |
Characteristics |
Intervention (I) |
Controls (C)
|
Outcome measures and follow-up time |
Results |
Quality assesment study |
|
Nordenstam, 2008
|
Studie ontwerp Randomised controlled trial (RCT)
Population from Sweden
N=165 (40% of 416 women with third- to fourth degree anal spincter tears in study period)
|
Inclusion criteria: Vaginal delivery, proficiency in the Swedish language, obstetric anal spincter injury according to the WHO adopted ICD tenth revision.
Exclusion criteria: Excessive maternal bleeding from the vaginal rupture and medical conditions associated with a risk of abnormal obstetric bleeding.
|
At least 8 up to 12-hour time delay before primary repair (end-to-end) of obstetric anal sphincter tears (third- to fourth degree following classification by Sultan and recommended by the RCOG).
N=87 |
Immediate primary repair (end-to-end) of obstetric anal sphincter tears (third- to fourth degree).
N=78 |
Primairy outcomes: Anal incontinence. Pescatori incontinence score. - Flatus incontinence - Liquid stool incontinence - Solid stool incontinence - Faecal urgency - Inability to discriminate flatus from faeces
-> questionnaires
Secundairy outcomes: Pelvic floor symptoms
Follow up: 6 months and 12 months
The study team consisted of three obstetricians and three colorectal surgeons. |
Primairy outcomes: There were no significant differences between the study groups when comparing the probability of having increasing symptoms of flatus incontinence, liquid stool incontinence, solid stool incontinence, faecal urgency or the inability to distinguish flatus from faeces (Table 3).
There were no significant differences in the adjusted Pescatori incontinence scores between the two study groups (Figure 2).
The incontinence score increased between baseline and 6 months and this increase was statistically significant (P < 0.0001). This increase remained significant at 12 months (P < 0.001) although symptoms improved slightly between 6 and 12 months.
The increases in symptoms described in Table 3 remained after this multivariate analysis. Additionally, the symptom of faecal urgency now increased significantly between baseline and 6 months (P = 0.01). Age proved to be a predictor for flatus incontinence (P = 0.01), and the inability to discriminate flatus from faeces (P = 0.01) in this patient group.
The Pescatori incontinence score was not significantly associated with the extent of sphincter injury (P = 1.0).
When evaluating symptoms of flatus incontinence, inability to discriminate flatus from faeces and faecal urgency with adjustments for the covariates mentioned previously in the statistic analyses section, we did not find a significant difference in the probability of having an increase in any of the symptoms between groups.
Secundairy outcomes: No patient, in either group, had a breakdown of the wound or a wound abscess.
Demographic characteristics: No significant differences in pretrial maternal characteristics, delivery characteristics or severity and distribution of anal sphincter injury between the groups.
|
Clearly defined groups: Yes.
Selection bias: No, randomisation with opaque envelopes (blind), demographics not different between the groups. But not dubble blind.
Adequate exposure assessment method: Yes.
Method of assessing the outcome appropriately: Yes Impactassessor blinded: No.
Follow-up: Yes, one year follow up after surgery.
Selective loss to follow up: Yes, but minimal, only 7 persons in the immediate repair group were lost only in the last measurement at 12 months. (8%).
Identification confounders and correction in analysis: Not described. But they did al multivariate regression analysis. What can be an confounder of notice is that the colorectal surgeons only operated women in the immediate repair group. But an big effect in the results is not expected.
Funding: yes, by a grant from the Stockholm County Council. |
3: Is er een associatie tussen de hechttechniek (overlappend versus end-to-end) van de primaire herstelprocedure van een totaalruptuur en het risico op fecale incontinentie?
|
Reference |
Study type |
Characteristics |
Intervention (I) |
Controls (C)
|
Outcome measures and follow-up time |
Results |
Quality assesment study |
|
Farrell, 2010 |
Prospective cohort study
N=149
Single tertiary care academic center. |
Aim of the study: To compare overlapping repair with end to-end repair of obstetric tears and to investigate which procedure results in a higher rate of flatal incontinence
Inclusion criteria: Women who had sustained complete obstetric third- or fourth-degree lacerations. Enroll exclusively primiparous women with complete tears of the external anal sphincter.
Exclusion criteria: Women with partial tears of the external anal sphincter and multiparous women.
The state of the internal anal sphincter was not considered for the inclusion criteria, but any internal anal sphincter defects identified at surgery were repaired. |
End-to-end (n=75) |
Overlapping surgical technique (n=74) |
Outcome measures at 6 months included rates of flatal and fecal incontinence, quality-of-life scores, integrity of the internal and external anal sphincters by anal ultrasonography, and anal sphincter function as reflected by anal manometry.
Follow up: 2001-2007
|
Women who underwent overlapping repair compared with end-to-end repair had higher rates of flatal incontinence, 61% compared with 39% (OR 2.44, CI 1.2–5.0). The rate of fecal incontinence was also higher, 15% compared with 8% (OR 1.97, CI 0.62– 6.3) but did not attain statistical significance. Rates of internal and external anal sphincter defects did not differ significantly between groups and did not correlate with anal incontinence symptoms. Fecal incontinence was higher when there was a defect in both sphincter muscles. Anal sphincter function as assessed by manometry did not differ significantly between groups.
Demographics: No differences between the groups in demographics. |
Clearly defined groups: Yes.
Selection bias: No. Clearly described in- and exclusion criteria. Randomisation.
Adequate exposure assessment method: Yes.
Method of assessing the outcome appropriately: power analysis. Clearly described outcomes.
Randomisation: Women were assigned randomly to overlapping or end-to-end external anal sphincter repair. All study investigators, including the statistician, were blind to the allocation code until the final analysis.
Lost to follow up: Yes. In total N=7 in the end-to-end group and n=1 in the overlapping group.
Identification confounders and correction in analysis: Yes. Blind randomisation.
Funding: No. The authors did not report any potential conflicts of interest. |
|
Rygh, 2010 |
Randomized controlled trial (RCT)
N=128
University hospital, Stavanger, Norway.
|
Aim of the study: To compare the outcome of end-to-end approximation versus the overlap technique for primary repair of obstetric anal sphincter rupture (OASR) at 12 month follow-up.
Inclusion criteria: All women diagnosed by the obstetrician on call with a perineal rupture grade 3b, 3c, or 4 immediately after delivery |
End-to-end N=60 |
Overlap technique N=59 |
The obstetric team on call performed the repairs. Wexner score, endoanal ultrasound (EAUS), and manometry were used to evaluate anal sphincter function at 12 months postsurgery
Prior to the study, all doctors within the department were trained to diagnose and classify OASR according to the International Consultation on Incontinence.
Primary outcome: Incidence of solid stool leakage at least once a week.
Secondary outcomes: flatus incontinence, Wexner score, external anal muscle defect examined by EAUS, and anal manometry results.
Follow up: February 2005-2007 |
They obtained information concerning fecal incontinence from 101 (85%) patients.
1 patient in the end-to-end group and 0 in the overlap group reported leakage of solid stool once a week or more. 14 patients in the end-to-end group and 10 in the overlap group reported flatus incontinence (p = 0.48). Mean Wexner score was similar in both groups, 2.4 versus 2.2. One patient in the end-to-end group and 0 in the overlap group had a Wexner score >10 (severe anal incontinence) (NS). External sphincter defect was found in 2/46 in the end-to-end group compared to 0/41 in the overlap group (NS). Anal manometry findings were similar in both groups.
End-to-end vs overlap group (n), p-value. Fecal incontinence ≥1/week: - Solid stool 1/51 vs 0/50, p=1 - Liquid stool 2/50 vs 0/50, p=0.5 - Flatus 14/51 vs 10/51, p=0.48 Urinary incontinence: 20/51 vs 17/50, p=0.68 Wexner score (mean): 2.35(n=49) vs 2.18 (n=50), p=0.73
Demographics: Clinical characteristics were similar in both groups. Parity, mode of delivery, episiotomy, duration stage 2 delivery, degree of anal sphincter injury, birth weight, head circumference, operation time, operator experience.
|
Clearly defined groups: Yes.
Selection bias: Randomisation.
Adequate exposure assessment method: Yes. Power calculation. Limitation of the study: They did not exclude patients with previous OASR.
Method of assessing the outcome appropriately: Yes.
Identification confounders and correction in analysis: RCT, randomisation, no demographic differences. No further correction.
Randomisation: Yes. Sealed envelope for repair type.
Blinding: patients were blinded regard to the type of repair.
Lost to follow up: Yes. Eighteen patients were lost to follow-up or declined further participation.
Funding: Not described. The authors report no conflicts of interest. The authors alone are responsible for the content and writing of the paper. |
|
Fernando, 2010 (Cochrane)
|
Systematic review
3 studies, grade A quality
Total N=279
(Fernando 2005; Fitzpatrick 2000; Williams 2006)
Fernando 2005 – unpublished data. |
Aim of the study: To compare the effectiveness of overlap repair versus end-to-end repair following OASIS.
Selection criteria: RCT’s comparing different techniques of immediate primary repair of EAS following OASIS. |
Overlap |
End-to-end |
MEDLINE, EMBASE
Primary outcomes: (1) anal incontinence symptoms; (2) perineal pain; (3) dyspareunia; (4) quality of life assessment.
|
(1) Anal incontinence symptoms
Flatus incontinence: Fitzpatrick 2000 and Williams Williams 2006 did not report the incidence of flatus incontinence, whereas Fernando 2005 reported the incidence of flatus incontinence at six weeks (RR 0.48, 95% CI 0.13 to 1.77, one trial, 63 women), three months (RR 1.50, 95%CI 0.53 to 4.19, one trial, 60 women), six months (RR 1.75, 95% CI 0.58 to 5.32, one trial, 56 women) and 12 months (RR 0.93, 95% CI 0.26 to 3.31, one trial, 52 women). There was no statistically significant difference in flatus incontinence between the two intervention groups.
Fecal incontinence: Only Fernando 2005 reported the incidence of faecal incontinence separately at six weeks, three, six and 12 months whereas Fitzpatrick 2000 reported “alteration in faecal continence” at three months. Hence we analysed incidence of faecal incontinence from Fernando 2005 separately and incidence of “alteration in faecal continence” from the Fitzpatrick 2000 and Fernando 2005 studies separately. Williams 2006 did not report incidences of faecal incontinence or alteration of faecal continence.
- Analysis of incidence of faecal incontinence at six weeks (RR 0.65, 95% CI 0.20 to 2.07, one trial, 63 women), three months (RR 0.24, 95%CI 0.06 to 1.01, one trial, 60 women), six months (RR 0.08, 95% CI 0.00 to 1.30, one trial, 56 women), and 12 months (RR 0.07, 95% CI 0.00 to 1.21, one trial, 52 women) did not show a statistically significant difference between the two repair techniques (Fernando 2005). - Analysis of alteration in faecal continence, which included Fitzpatrick 2000 and Fernando 2005, also revealed similar results. There was no difference in incidence of alteration in faecal continence at six weeks (RR 0.73, 95% CI 0.41 to 1.27, one trial, 63 women), three months (RR 0.85, 95% CI 0.64 to 1.14, two trials, 172 women) six months (RR 0.82, 95% CI 0.40 to 1.66, one trial, 56 women) and at 12 months (RR 0.46, 95% CI 0.18 to 1.17, one trial, 52 women). - All 3 studies reportedmean anal incontinence scores. Fernando 2005 reported mean anal incontinence score at six weeks, three, six and 12months whereas Fitzpatrick 2000 reportedmedian anal incontinence score at three months. There was no statistically significant difference in mean anal incontinence score at six weeks, three and sixmonths between the two repair techniques.However, meta-analysis at 12 months showed a statistically significant low anal incontinence score in the overlap group suggestive of better continence (weighted mean difference (WMD) -1.70, 95% CI - 3.03 to -0.37 and -1.26, 95%CI -2.00 to -0.51 respectively). This result was based on the Fernando 2005 study where the confidence intervals were wide suggesting a skewness. - Deterioration of anal incontinence symptoms Out of the three included studies only Fernando 2005 analysed any improvement or deterioration of anal incontinence symptoms over 12 months. The meta-analysis showed a statistically significant fewer number of participants in the overlap group who reported deterioration of anal incontinence symptoms over the 12 months (RR 0.26, 95% CI 0.09 to 0.79, one trial, 41 women). |
Clearly defined groups: Yes.
Selection bias: All three included studies have clearly described the method used to calculate the power of study.
Adequate exposure assessment method: there was considerable heterogeneity in the outcome measures, time points and reported results amongst these studies which made it difficult to group them into similar outcome groups.
Method of assessing the outcome appropriately: yes.
Identification confounders and correction in analysis: there was considerable heterogeneity in the outcome measures, time points and reported results amongst these studies which made it difficult to group them into similar outcome groups.
Limitation: heterogeinity and small sample sizes. Only 3 studies and for the main outcomes only results usefull of one trial n=52.
Funding: No.
|
|
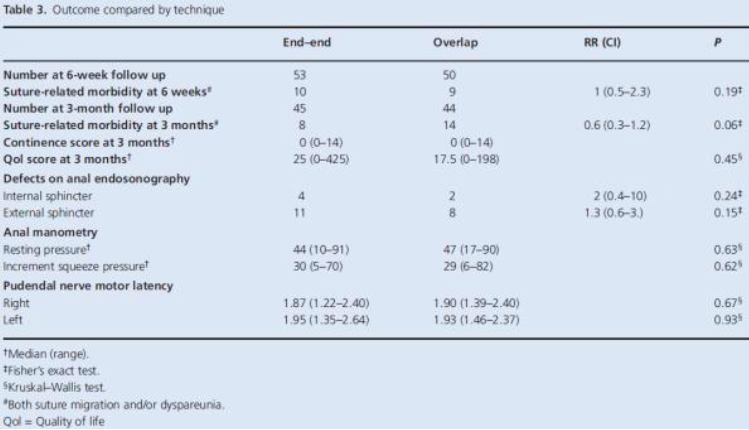
Williams, 2006
|
Randomized controlled trial
RCT
Tertiary referral maternity unit.
N=150 |
Aim of the study: To compare two surgical techniques and two types of suture material for anal sphincter repair after childbirth-related injury.
Inclusion criteria: All women who sustained a third- or fourth-degree perineal tear. |
end-to-end repair with polyglactin (Vicryl) end-to-end repair with PDS. |
overlap repair with polyglactin (Vicryl) overlap repair with polydioxanone (PDS)
|
At the first visit, the perineum was examined for evidence of suture migration and patients completed a questionnaire to assess problems of perineal pain, dyspareunia and loss of libido.
3 months: St Mark’s bowel symptom questionnaire a validated quality of life questionnaire (Manchester Health Questionnaire; MHQ). Endoanal ultrasound, anal manometry and pudendal nerve terminal latency tests.
6 and 12 months: Questionnaires
Primary outcomes: - Suture-related morbidity at six weeks. - Bowel symptoms at 3, 6 and 12 months. - Anorectal physiology at 3 months. - Quality of life scores at 3 and 12 months.
Also information about: dyspareunia and perineal pain.
Demographics: Age, ethnic origin, parity, delivery mode, length of second stage, birthweight sphincter tears, analgesia for repair.
Follow up: October 2000 to December 2002.
|
Primary outcomes: One hundred and fifty women (1.5% of deliveries) were eligible and 112 (75%) were randomised. One hundred and three (92%) attended follow up visit at 6 weeks, 89 (80%) at 3 months, 79 (71%) at 6 months and 60 (54%) at 12 months. At six weeks, there was no difference in suture-related morbidity between groups (P = 0.11) and 70% patients were completely asymptomatic. Incidence of bowel symptoms and quality of life disturbances were low, with no differences between the four groups.
Outcome compared by technique, end-to-end vs. overlap, RR (CI): 6 weeks: Suture related morbidity 10 vs 9, 1 (0.5-2.3)
3 months: -Suture related morbidity 8 vs 14, 0.6 (0.3-1.2) -Continence score: 0 vs 0 -QoL socre: 25 vs 17.5, p=0.45 -Defects on anal endosonography: Internal sphincter 4 vs 2, 2 (0.4-10) External sphincter 11 vs 8, 1.3 (0.6-3.0) -Anal manometry Resting pressure: 44 vs 47, p=0.63 Increment squeeze pressure: 30 vs 39, p=0.62 -Pudendal nerve motor latency Right: 1.87 vs 1.90, p=0.67 Left: 1.95 vs 1.93, p=0.93
Occasional flatus incontinence was the most common complaint overall, but not bothersome enough to have an impact on quality of life.
|
Clearly defined groups: Yes.
Selection bias: No. Randomisation. Clear inclusion criteria.
Adequate exposure assessment method: Yes.
Method of assessing the outcome appropriately: Yes.
Randomisation: Yes.
Loss to follow up: Yes. But given the low complication rates at three months and referral pattern in our region, they are confident that women who failed to return questionnaires at 6 and 12 months did not have clinically important morbidity.
Identification confounders and correction in analysis: Randomisation. No information about patient history, that is possible a confounder.
Funding: Not described. |
4: Is er een associatie tussen de wijze van sluiten van de interne en externe sfincter (wel of niet separaat) tijdens de primaire herstelprocedure van een totaalruptuur en het risico op fecale incontinentie?
|
Reference |
Study type |
Characteristics |
Intervention (I) |
Controls (C)
|
Outcome measures and follow-up time |
Results |
Quality assesment study |
|
Lindqvist, 2010 |
Pilot study Prospective study group and retrospective control groups N=26
Study done in Sweden. |
Inclusion criteria: At least grade 3B obstetric anal sphincter injury (OASI).
Exclusion criteria: 3A, OASI
|
At least grade 3B obstetric anal sphincter injury (OASI).
N=26 |
1. Women with prior OASI (< 2 years ago). N=180 -> N=146 filled in the questionnaire
2. Primiparous women delivered vaginally without OASI (<2 years ago). N=100 -> N=77 filled in the questionnaire.
|
Method of repair was the same in all patients in the study group and included separate suturing of the internal and external sphincter muscles. Done by 1 of the two study surgeons.
Primairy outcomes: Anal incontinency
Secundairy outcomes: Dyspareunie, social problem cause of stool habits, the frequency of requiring manual aid during defecation.
Follow up: Questionnaires were taken 1 year after delivery for every group |
Primairy outcomes: The chances of having no anal incontinence symptoms were significantly higher in the study group, as compared to the OASI control group (OR 2.95; 95% CI 1.2-7.4), but similar to the vaginal control group (OR 1.4; 95%CI 0.5-3.7).
Secundairy outcomes: In comparison to the study group, the OASI control group showed significantly lower dyspareunia (p = 0.04), but no difference was found in the vaginal control group (p = 0.4). Additional 2
In contrast to the study group, the OASI and the vaginal control groups were more likely to indicate that they needed manual aid “at least sometimes” during defecation (7.7%, 16.9%, and 21.2%, respectively; p = 0.2 and 0.7, as compared to the study group).
Demographic characteristics: - Additional 1, no relevant differences.
|
Clearly defined groups: Yes.
Selection bias: Yes. retrospective control groups, heterogeneity. Also use of two surgeons, both commited to this project, can bias the results.
Adequate exposure assessment method: Yes.
Method of assessing the outcome appropriately: Yes. Power; they needed 24 cases to have 75% power to detect a difference of anal incontinence between 50% and 25%.
Impactassessor blinded: No.
Follow-up: 1 year
Selective loss to follow up: Respons rate in the control groups, > 75%.
Identification confounders and correction in analysis: Not described.
Funding: The authors declare that they have no competing interests, funding done by Karolinska University Hospital, Sweden. |
5: Geeft chirurgisch herstel van occult sfincterletsel minder risico op fecale incontinentie?
|
Reference |
Study type |
Characteristics |
Intervention (I) |
Controls (C)
|
Outcome measures and follow-up time |
Results |
Quality assessment study |
|
Faltin, 2005
|
RCT
N= 752 |
Aim of the study This study examined whether diagnosis of these tears by ultrasonography, followed by immediate surgical repair, reduces the occurrence of incontinence.
Inclusion criteria: Nulliparous women aged older than 18 years with no scheduled cesarean delivery and able to read French were informed of the study by the research midwife during antenatal clinic visits. After vaginal delivery, the obstetrician assessed the perineum by inspection and palpation. Only women with a 2nd-degree perineal tear, whether spontaneous or after episiotomy, were included.
Exclusion criteria: Women with anal sphincter ruptures (3th or 4th-degree perineal tear) diagnosed clinically, women who delivered by cesarean, and those with an intact perineum or minimal perineal tear ruptures. |
Clinical and ultrasound examination of the anal sphincter
N=376 |
clinical examination alone
N=376 |
Primary outcomes: The main outcome evaluated was fecal incontinence 3 months postpartum graded by the Wexner incontinence scale, which measures incontinence to flatus and liquid or solid stools, need to wear a pad, and lifestyle alterations.
Secondary outcomes: - Perineal pain - Intercourse - QOL
Follow-up: 1 year
|
Primary outcomes: Among women assessed by ultra-sonography, 5.6% had a sphincter tear. Severe incontinence was reported 3 months after childbirth by 3.3% of women in the intervention group compared with 8.7% in the control group (risk difference -5.4%; 95% CI -8.9 to -2.0; P=.002). NNT: Ultrasonography needs to be performed in 29 women to prevent 1 case of severe fecal incontinence.
The benefit of the intervention persisted 1 year after delivery, with 3.2% severe incontinence in the intervention group compared with 6.7% in the control group (risk difference -3.5%; 95% CI -6.8% to -0.3%; P =0.03).
Secondary outcomes: - Perineal pain: At 3-month follow-up severe perineal pain in the experimental group (18/347 [5.2%] compared with 3/338 [0.9%]), respectively (RD 4.3, 95% CI 1.8 to 6.8%, P = .001), but not at 1 year postpartum (5/326 [1.5%] compared with 7/327 [2.1%], RD -0.6%, 95% CI -2.7 to 2.4, P =0.56). - Intercourse: At 3 months postpartum, 42 of 349 (12.0%) women had not resumed intercourse in the experimental group compared with 62 of 341 (18.2%) in the control group (RD 6.1%, 95% CI –11.5 to - 0.8, P =.02). One year postpartum, 23 of 328 (7.0%) women had not resumed intercourse in the experimental group compared with 34 of 323 (10.5%) in the control group (RD -3.5, 95% CI -7.9 to 0.8, P =.11). -QOL:
Demographics: No significant differences between the groups in demographics. |
Clearly defined groups: Yes.
Selection bias: No. Computer randomisation.
Adequate exposure assessment method: Yes. Limitation to ask participants to return for objective tests such as anorectal manometry or pudendal nerve terminal motor latency would have considerably reduced the recruitment and was considered to be impractical on a large scale.
Method of assessing the outcome appropriately: Yes. Only severe cases of fecal incontinence were prevented by the intervention and thus more likely to be associated with a large clinically occult sphincter tear diagnosed by ultrasonography.
Impactassessor blinded: No. A limitation of the study is the absence of blinding of the participants, which could have biased their perception of symptoms. However, no objective measure of fecal incontinence is available, and there is considerable overlap between symptomatic and asymptomatic women for most objective measures of anorectal Function.
Selective loss to follow up:
Identification confounders and correction in analysis: Randomisation, no analysis or correction for confounders
Funding:Supported by the Swiss National Science Foundation, grants |
Beoordelingsdatum en geldigheid
Publicatiedatum : 02-01-2015
Beoordeeld op geldigheid : 31-05-2013
Uiterlijk in 2018 bepaalt het bestuur van de Nederlandse Vereniging voor Obstetrie en Gynaecologie of deze richtlijn nog actueel is. Zo nodig wordt een nieuwe werkgroep geïnstalleerd om de richtlijn te herzien. De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De Nederlandse Vereniging voor Obstetrie en Gynaecologie is als houder van deze richtlijn de eerstverantwoordelijke voor de actualiteit van deze richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de eerstverantwoordelijke over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
Ook in samenwerking met:
- Koninklijke Nederlandse Organisatie van Verloskundigen
- Nederlandse Vereniging voor Fysiotherapie bij Bekkenproblematiek en Pré- en Postpartum Gezondheidszorg
De richtlijnontwikkeling werd ondersteund door de Orde van Medisch Specialisten en werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS).
Doel en doelgroep
Doel
Het doel is om gynaecologen, verloskundigen, huisartsen, maag-darm-leverartsen, (bekken)fysiotherapeuten, radiologen en chirurgen te voorzien van een landelijke, door de relevante beroepsverenigingen gedragen richtlijn die voldoet aan de eisen van een AGREE-instrument volgens de EBRO-methode over het voorkomen van en behandelen van vrouwen met een totaalruptuur. De te ontwikkelen richtlijn voorziet in de meest recente 'evidence based' informatie over het onderwerp totaalruptuur.
Met het opstellen van een dergelijke richtlijn wordt beoogd de onduidelijkheid en onzekerheid te verminderen over de preventie en de behandeling van een totaalruptuur.
Doelgroep
De richtlijn kan worden gebruikt door alle zorgverleners die betrokken zijn bij de zorg voor vrouwen met een (verhoogd risico op een) totaalruptuur, maar is primair geschreven voor leden van de beroepsgroepen die aan de ontwikkeling van de richtlijn hebben bijgedragen (zie samenstelling werkgroep).
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2010 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante beroepsgroepen die betrokken zijn bij het zorgproces in de eerste en tweede lijn van vrouwen met een (verhoogd risico op een) totaalruptuur. De beroepsgroepen zijn de Nederlandse Vereniging voor Obstetrie & Gynaecologie (NVOG), de Koninklijke Nederlandse Organisatie van Verloskundigen (KNOV), Nederlandse Vereniging Voor Heelkunde (NVVH), Nederlandse Vereniging van Maag-Darm-Leverartsen (MDL), Nederlandse Vereniging voor Radiologie (NVvR) en de Nederlandse Vereniging voor Fysiotherapie bij Bekkenproblematiek en Pré- en Postpartum Gezondheidszorg (NVFB). De werkgroepleden waren door de bovengenoemde wetenschappelijke verenigingen gemandateerd voor deelname aan deze werkgroep. De werkgroepleden zijn gezamenlijk verantwoordelijk voor de integrale tekst van deze richtlijn. Partijen die geen zitting hadden in de werkgroep maar wel voor extern advies geraadpleegd werden gezien hun mede betrokkenheid bij het onderwerp zijn de Nederlandse Huisartsen Genootschap (NHG) en de Vereniging van Continentie Verpleegkundigen & Verzorgenden (CV&V).
Werkgroep
- Prof.dr. M.E. Vierhout (voorzitter), gynaecoloog, UMCN, Nijmegen
- Mw. dr. P.J. Hajenius, gynaecoloog, AMC, Amsterdam
- Dr. J.W. De Leeuw, gynaecoloog, Ikazia Ziekenhuis, Rotterdam
- Mw. drs. M. Weemhoff, gynaecoloog, MUMC, Maastricht
- Mw. dr. R.J.F. Felt-Bersma, maag-darm-leverarts, VUMC, Amsterdam
- Mw. dr. P.J. Voorham-van der Zalm, bekkenfysiotherapeut, LUMC, Leiden
- Mw. drs. J.J.H. Bakker, klinisch verloskundige, AMC, Amsterdam
- Prof. dr. J. Stoker, radioloog, AMC, Amsterdam
- Prof. dr. C.G.M.I. Baeten, chirurg, MUMC, Maastricht
- Ir. T. van Barneveld, klinisch epidemioloog, Orde van Medisch Specialisten, Utrecht
- Mw. M.M.J. Wiegerinck, richtlijnondersteuner Nederlandse Vereniging van Obstetrie en Gynaecologie, Utrecht
- Mw. C.A.L. van Rijn, richtlijnondersteuner Nederlandse Vereniging van Obstetrie en Gynaecologie, Utrecht
Extern advies:
Mw. drs. M. Wessels, informatiespecialist, Orde van Medisch Specialisten, Utrecht.
Belangenverklaringen
Een formulier omtrent de verklaring van mogelijke belangenverstrengeling en embargo met betrekking tot de richtlijn ‘Totaalruptuur’ is hieronder te vinden. Een overzicht van deze verklaringen zal bij het secretariaat van de NVOG opvraagbaar zijn.
Verklaring omtrent mogelijke belangenverstrengeling en embargo met betrekking tot de richtlijn ‘Totaalruptuur’ op initiatief van ‘NVOG’
Utrecht, ………………………. 2011
Betreft: Richtlijn ‘Totaalruptuur’
Geachte heer, mevrouw,
In verband met uw deelname aan de ontwikkeling van de richtlijn ‘Totaalruptuur’ vragen wij u bijgevoegde verklaring in te vullen.
Mogelijke belangenverstrengeling:
Mogelijke belangenverstrengeling valt niet steeds te vermijden, maar de Orde van Medisch Specialisten en NVOG vinden het wel van belang dat hierover openheid bestaat. U wordt daarom gevraagd op bijgaand formulier te vermelden of u in de laatste vijf jaar een (financieel ondersteunde) betrekking onderhield met commerciële bedrijven, organisaties of instellingen die in verband staan met het onderwerp van de richtlijn ‘Totaalruptuur’.
Hetgeen u in uw verklaring vermeldt zal bij het secretariaat van de NVOG opvraagbaar zijn.
Embargo
Gedurende de richtlijnontwikkeling rust een embargo op de teksten van de conceptrichtlijn.
Dit betekent dat het zonder schriftelijke toestemming van de opdrachtgever niet is toegestaan om passages uit de conceptrichtlijn, of de gehele conceptrichtlijn inclusief bijlagen zoals evidence-tabellen te verstrekken aan derden.
Ondergetekende verklaart zich door ondertekening akkoord met het bovenstaande.
......................................................................................................................................
(naam)
................................................................. ............................................................
(plaats, datum) (handtekening)
Formulier belangenverklaring
Heeft u naar uw mening in de afgelopen vijf jaar en/of gedurende de looptijd van het project belangen die mogelijk kunnen interfereren met de besluitvorming in de werkgroep ten aanzien van de interpretatie van het wetenschappelijk bewijs en het opstellen van aanbevelingen?
Ja / Neen1
Zo ja, wilt u aangeven uit welke activiteiten deze belangen voortvloeien en welke organisaties/bedrijven het betreft? Voorbeelden van activiteiten kunnen gevonden worden in consultatie/advisering, (na)scholing / cursus en ondersteuning van wetenschappelijk onderzoek.
1. ...................................................................................................................................................
2. ...................................................................................................................................................
3. ...................................................................................................................................................
Bij meer dan deze drie vermeldingen graag een extra blad bijvoegen.
Ondergetekende verklaart bovenstaande informatie naar waarheid te hebben ingevuld en mutaties t.a.v. bovenstaande te vermelden aan de voorzitter en secretaris van de werkgroep:
Betreft: richtlijn ‘Totaalruptuur’
Naam: ...................................................................................................................................................
Afgevaardigde namens: ...................................................................................................................................................
................................................................. ....................................................................
(plaats, datum) (handtekening)
1 Graag doorhalen wat niet van toepassing is
Inbreng patiëntenperspectief
Voor de ontwikkeling van een goede richtlijn is de input van patiënten nodig. Een behandeling moet immers voldoen aan de wensen en eisen van patiënten en zorgverleners. Patiënten kunnen zorgverleners die een richtlijn ontwikkelen helpen om te begrijpen hoe het is om met een ziekte of aandoening geconfronteerd te worden of er mee te leven. Op deze manier kan bij het ontwikkelen van een richtlijn beter rekening worden gehouden met de betekenis van verschillende vormen van diagnostiek, behandeling en zorg voor patiënten. Het in kaart brengen van de behoeften, wensen en ervaringen van patiënten met de behandeling biedt tevens de gelegenheid om de knelpunten in kaart te brengen. Wat zou er volgens patiënten beter kunnen? Een patiënt doorloopt het hele zorgtraject, een behandelaar ziet vaak slechts het stukje behandeling waarin hij zich heeft gespecialiseerd. Het is zinvol om voor verbetering van de kwaliteit van de behandeling ook knelpunten vanuit patiëntenperspectief in kaart te brengen.
Bij deze richtlijn is er in de beginfase van de richtlijnontwikkeling een knelpuntenanalyse door middel van een groepsinterview met patiënten (focusgroep) gedaan. Vanuit de poliklinieken werden vrouwen die minimaal drie maanden en maximaal vijf jaar geleden een totaalruptuur hadden gehad gevraagd om deel te nemen aan het focusgroep gesprek. Een verslag van de focusgroep is besproken in de werkgroep en de belangrijkste knelpunten zijn geadresseerd in de richtlijn. Een overzicht van de belangrijkste aandachtspunten wordt hieronder weergegeven. De conceptrichtlijn is voor commentaar voorgelegd aan deelnemers van de focusgroep.
Focusgroep verslag
In dit document worden de aandachtspunten uit het focusgroep gesprek van 8 maart 2011 uitgelicht.
Doel van het focusgroep gesprek:
Vanuit patiëntenperspectief inzichtelijk maken hoe de zorg aan vrouwen met een totaalruptuur patiëntgerichter kan.
Deelneemsters aan het focusgroep gesprek:
In samenwerking met de gynaecologen van de werkgroep richtlijn ontwikkeling totaalruptuur werden deelnemers benaderd en geselecteerd. Er namen vijf vrouwen deel. Bij twee vrouwen trad de totaalruptuur op bij de eerste bevalling. Twee vrouwen zijn thuis bevallen onder begeleiding van een verloskundige. Ten tijde van het gesprek was één van de deelnemers (opnieuw) zwanger.
De gespreksstructuur:
Het gesprek werd gestructureerd door chronologisch het zorgproces door te spreken: het stellen van de diagnose na de bevalling, de begeleiding tot aan de ingreep, de ingreep zelf, de nazorg/follow-up en de counseling voor een eventuele volgende zwangerschap. De belangrijkste aandachtspunten worden in dit verslag uitgelicht, gegroepeerd naar bovenstaande zorgmomenten.
Algemene punten, voor verbetering van het multidisciplinaire zorgproces:
De diagnose totaalruptuur werd gesteld
- Over het algemeen stelde de dienstdoende gynaecoloog de diagnose. Wanneer de arts-assistent of verloskundige een (vermoeden op) totaalruptuur vaststelde, werden de vrouwen herbeoordeeld door de dienstdoende gynaecoloog.
- Dat bij de beoordeling meer mensen de ruptuur moesten inspecteren werd door de vrouwen als vervelend ervaren.
- Dat bij de beoordeling meer zorgverleners de ruptuur moesten inspecteren werd door de patiënten niet als vervelend ervaren. Zij waren nog erg in de roes van de bevalling.
- De informatie die de vrouwen kregen op het moment dat de diagnose gesteld werd was dat er sprake was van een ruptuur die gehecht moest worden op de operatiekamer.
- Informatie over de ruptuur, anatomie en wat er precies gescheurd was werd nauwelijks gegeven (niet door verloskundigen en niet door gynaecologen). De vrouwen hebben er ook niet naar gevraagd. Zij waren er op dat moment niet mee bezig aangezien ze net bevallen waren. De algemene opvatting was dat er op het moment direct na de bevalling ook geen behoefte was aan meer informatie, maar wel op een later moment.
- Genoemd werd dat ook een schuldvraag kan spelen, waarbij de vrouw zich afvraagt of zij iets fout heeft gedaan waardoor zij de totaalruptuur veroorzaakt zou hebben. Het zou fijn zijn als dit geadresseerd wordt en deze eventuele twijfel weggenomen wordt.
- Partners werden betrokken bij de informatieoverdracht. De opvang zou nog iets beter kunnen indien iemand thuis is bevallen en met de ambulance naar het ziekenhuis wordt gebracht. Partner en kind blijven dan vaak alleen achter.
- De vrouwen waren het er over eens dat het prettig was geweest als er een informatiefolder over totaalruptuur was om beter te begrijpen wat een totaalruptuur is en wat er operatief hersteld moet worden.
De begeleiding tot aan de ingreep
- Er werd duidelijk uitgelegd wat de reden was om de ingreep in de operatiekamer uit te voeren.
- De vrouwen kregen geen informatie over de wachttijd voordat de ingreep zou plaatsvinden.
- Wachttijden varieerden tussen binnen een uur tot 5 uur na de bevalling. Gemiddeld moest men 2 uur wachten. Een aantal vrouwen geeft aan dat zij graag geïnformeerd zouden zijn geweest over de wachttijd, zodat zij zich er op in hadden kunnen stellen. De vrouwen die lang hebben moeten wachten geven aan dat zij juist niet vooraf hadden willen weten dat het zo lang zou duren, omdat ze dan erg tegen de wachttijd op zouden zien. De onzekerheid over de wachttijd is over het algemeen wel als onprettig ervaren door de deelnemers.
- Niet bij alle vrouwens mocht de baby bij de moeder blijven tot ze naar de operatiekamer moest. Dit is als vervelend ervaren. De mening van alle vrouwen is dat de baby zo lang als mogelijk bij de moeder hoort te blijven.
- Indien de baby niet bij de moeder blijft is de partner continue aan het heen en weer lopen tussen moeder en kind. Er werd aangegeven dat er iemand moet zijn die je kan steunen tot je naar de operatiekamer wordt gebracht. Het liefst de partner, maar de verloskundige zou hier eventueel ook een rol in kunnen spelen zoals dat bij een vrouw het geval was.
- Bij de vrouwen die de baby wel bij zich mochten houden is dit als zeer prettig ervaren. Dan is het wachten ook minder erg.
De ingreep: hechten van de totaalruptuur
- Informatie over de reden voor het herstellen op de operatiekamer is aan alle vrouwen gegeven.
- Er werd geen keus gegeven voor hechten op de verloskamer of op de operatiekamer. Alle vrouwen werden op de operatiekamer gehecht.
- Bij een vrouw werd gevraagd of zij een ruggenprik wilde of algehele anesthesie. Zij koos voor de ruggenprik omdat dit beter zou zijn voor de borstvoeding, echter omdat de ruggenprik niet lukte is zij toch onder narcose gegaan. Een vrouw gaf zelf aan geen ruggenprik te willen. Aan de andere vrouwen werd niet gevraagd welke anesthesie zij wilden.
- Indien er geen nadelige effecten zijn voor de borstvoeding dan zouden de meeste deelnemers algehele anesthesie hebben gekozen indien zij de keus hadden. Er werd geen informatie gegeven over mogelijke consequenties van narcose voor het kind en de borstvoeding.
- Na de ingreep had geen van de vrouwen direct aan de operatie gerelateerde pijn. Met paracetamol was de pijn die er was goed te verhelpen. De genezing ging snel. Er was geen disfunctioneren door de totaalruptuur.
- Over het ziekenhuisverblijf is opgemerkt dat het met 4 op 1 kamer onrustig is en dat het met 2 op 1 kamer goed te doen is. De zorg was over het algemeen goed maar de hoeveelheid aandacht had beter gekund. Je bent immobiel en afhankelijk van de zorgverlener. Indien afspraken worden gemaakt over de borstvoeding en wektijden dient de zorgverlener zich hieraan te houden.
- Ontslaggesprek: de vrouwen gaven aan dat er geen ontslaginstructies werden gegeven. Een aantal vrouwen kreeg lactulose mee naar huis. Indien er instructies werden gegeven ging dat over de hygiëne en spoelen met water. In de meeste gevallen gaven de kraamverzorgende of verloskundige thuis instructies en hielpen bij de verzorging.
Follow-up
- Er werd door de vrouwen aangegeven dat er te weinig informatie was verstrekt over wat er te verwachten is van de totaalruptuur op langer termijn; welke klachten en problemen horen bij een totaalruptuur? Het was voor deze vrouwen onduidelijk bij wie zij hun vragen moeten neerleggen: verloskundige of gynaecoloog.
- Op een vrouw na heeft iedereen een nacontrole gehad zes weken na de bevalling bij de gynaecoloog of bij de verloskundige. Vaak was dit niet bij de eigen gynaecoloog of de gynaecoloog die de ruptuur gehecht had.
- In de nacontrole werd weinig aandacht besteed aan informatie over de ruptuur en eventuele complicaties. Er werd niet standaard naar de ruptuur gekeken.
- De vrouwen gaven aan dat zij het lastig vonden om aan te geven welke klachten zij hebben omdat er gêne is over het onderwerp, zij vaak niet weten wat normaal is en wat niet en omdat zij over het algemeen de neiging hebben de klachten te bagatelliseren. Als er dan niet specifiek naar gevraagd wordt, komt het ook niet altijd boven tafel.
- Continuïteit in de begeleiding, ter vermindering van het gevoel van gêne, in het gehele traject wordt erg op prijs gesteld, zodat de zorgverlener op de hoogte is van de situatie.
- Op emotioneel en psychosociaal vlak hebben de meeste vrouwen veel gehad aan steun van partner en familie. De zorgverlener heeft een informatieve en geruststellende rol (door uitleg en wegnemen schuldgevoel bij patiënt).
Nazorg
- Een vrouw is in verband met bekkenklachten doorverwezen naar de fysiotherapeut. Zij is zeer enthousiast over de adviezen voor houding, bekkenspieroefeningen en hulp bij de verwerking en het herstelproces. Veel onzekerheden kunnen worden weggenomen. De fysiotherapeut heeft veel uitgelegd over de musculatuur en de werking van de bekkenbodemspieren. Daarnaast heeft de fysiotherapeut laten zien wat er gebeurd is. De vrouwen geven aan dat er ergens in het zorgtraject aangeboden moet worden met een spiegel naar de ruptuur te kijken. Dit is goed voor het begrip en voor de zekerheid van het herstel.
- Een vrouw gaf aan dat iedereen de mogelijkheid zou moeten krijgen om naar de bekkenfysiotherapeut te gaan. Anderen zijn het hiermee eens.
- Persisterende klachten: opvallend is dat vrouwen zonder klachten bij nader inzien toch nog wel restklachten blijken te hebben. Het herkennen van de klachten in relatie tot de totaalruptuur blijkt lastig en zoals eerder genoemd geven de vrouwen aan dat zij ook de neiging hebben de klachten te bagatelliseren. Andere vrouwen hebben nog evidente klachten die waarschijnlijk door de totaalruptuur veroorzaakt zijn.
- Er wordt wederom aangegeven dat er ergens in het zorgtraject meer informatie gegeven moet worden over de complicaties en klachten die mogelijk verband kunnen houden met de totaalruptuur.
- Geen van de vrouwen heeft klachten van persisterende fecale incontinentie.
- Sexuele problematiek: er was begrip van de partner. Er wordt aangegeven dat er in het begin wel onzekerheid is over wat wel en niet mogelijk is op seksueel gebied. Er is een vrouw die aangaf dat het een jaar heeft gekost voordat het allemaal weer goed ging op seksueel gebied. Dit kwam deels door terughoudendheid van de partner.
- Er lijkt behoefte te zijn aan uitleg over de fysieke mogelijkheden na een ruptuur maar ook over cosmetische factoren.
- Er wordt hier ook aangegeven dat een informatiefolder gemaakt moet worden. Graag met illustraties.
- Er werd niet standaard een controle 3-6 maanden na de bevalling afgesproken. De deelnemers geven aan dat een extra controle een goede optie is, ook om onduidelijkheid weg te nemen en nog vragen te kunnen stellen.
Counseling
- Zorgverleners: verloskundigen en/of gynaecologen waren afwachtend en onduidelijk met informatie en counseling over een eventuele volgende zwangerschap.
- De deelnemers geven aan dat er wel informatie werd gegeven maar eenduidig was die informatie niet. Dit geeft onzekerheid.
- Een counselingsgesprek zou moeten plaatsvinden in het nazorgtraject van de eerdere bevalling of vroeg in het traject van een nieuwe bevalling. Aan preconceptioneel advies is geen behoefte.
- Counseling zou inhoudelijk duidelijkheid moeten geven over de modus partus na eerdere totaalruptuur. Een behandelplan zou minder onzekerheid en ongerustheid geven voor de bevalling. Belangrijk is eenduidigheid, vooral als continuïteit in de zorg niet gewaarborgd kan worden.
- Er zou informatie gegeven moeten worden over de kans op herhaling van een ruptuur en eventuele preventieve maatregelen.
- Nogmaals wordt aangegeven dat een folder hierin kan ondersteunen.
- Op het internet is het op dit moment nog lastig om correcte, volledige informatie te verkrijgen.
- Een vrouw is opnieuw zwanger, de totaalruptuur heeft haar er niet van weerhouden weer zwanger te worden. De deelnemers geven aan dat het hele bevallingstraject meer impact heeft gehad op lichaam en geest dan het gegeven dat ze ook een totaalruptuur hadden.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is geprobeerd rekening te houden met de implementatie van de richtlijn en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren.
De richtlijn wordt verspreid onder alle relevante beroepsgroepen en ziekenhuizen. Daarnaast is een patiëntenfolder opgesteld. Ook is de richtlijn te downloaden vanaf de website van de Nederlandse Vereniging voor Obstetrie en Gynaecologie: www.nvog.nl.
Werkwijze
De werkgroep werkte twee jaar aan de totstandkoming van de richtlijn. De werkgroepleden zochten systematisch naar de literatuur en beoordeelden de kwaliteit en inhoud ervan. De richtlijnondersteuner maakte, in samenspraak met de subwerkgroep die voor elke module was aangesteld, evidencetabellen om deze vervolgens te vertalen in GRADE tabellen. Een samenvatting van de evidence met de conclusies werd teruggekoppeld aan de gehele werkgroep waarna gezamenlijk de overige overwegingen en aanbevelingen werden geformuleerd. Tijdens vergaderingen werden teksten toegelicht en werd door de werkgroepleden meegedacht en gediscussieerd. De uiteindelijke teksten vormen samen de hier voorliggende richtlijn.
Deze richtlijn is opgesteld aan de hand van het “Appraisal of Guidelines for Research & Evaluation” (AGREE) instrument (www.agreetrust.org). Dit instrument is een breed internationaal geaccepteerd instrument voor de beoordeling van de kwaliteit van richtlijnen. Bovendien werd gekozen om - volgens de meest recente ontwikkelingen op het gebied van richtlijnen - de methode toe te passen van The Grading of Recommendations Assessment, Development and Evaluation (GRADE) voor het graderen van de kwaliteit van bewijs en de sterkte van de aanbevelingen.
Strategie voor zoeken naar literatuur
Er werd eerst oriënterend gezocht naar bestaande richtlijnen (https://www.ahrq.gov, www.nice.org.uk, www.diliguide.nl, SUMsearch: sumsearch en sign) en naar systematische reviews in de Cochrane Library en via SUMsearch. Vervolgens werd er voor de afzonderlijke uitgangsvragen met specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in de elektronische databases Medline en Embase. Tevens werd aanvullend handmatig gezocht naar studies aan de hand van de literatuurlijsten van de opgevraagde artikelen. In eerste instantie werd gezocht naar (systematische reviews of meta-analyses van) gerandomiseerde gecontroleerde onderzoeken (RCT’s). In afwezigheid van RCT’s werd verder gezocht naar prospectieve gecontroleerde onderzoeken, vergelijkende onderzoeken en prospectieve en retrospectieve niet-vergelijkende onderzoeken. De gebruikte zoektermen staan onder zoekverantwoording per module.
Definiëren klinisch relevante uitkomstmaten en acceptabele meetinstrumenten hiervoor
Alvorens te starten met de literatuurselectie werden door de werkgroep klinisch relevante uitkomstmaten en acceptabele meetinstrumenten gedefinieerd. Ook definities voor andere relevante variabelen werden afgestemd. Zie voor de uitwerking hiervan verderop in dit hoofdstuk de kopjes ’Definities’ en ’Uitkomstmaten’.
Literatuurselectie
Per uitgangsvraag werden tenminste twee werkgroepleden aangesteld om onafhankelijk van elkaar de literatuur te beoordelen op relevantie. Bij deze selectie van titel en abstract werden de volgende exclusiecriteria gehanteerd:
- niet van toepassing op de vraagstelling
- niet vergelijkbaar met de Nederlandse populatie of Nederlandse praktijkvoering
- niet-gedefinieerde uitkomstmaat
- minder dan 10 vrouwen in de onderzoekspopulatie (wegens imprecisie)
- niet primair onderzoek
- case reports, case series (minder dan 10 vrouwen), letters to the editor
Beoordeling van de kwaliteit van studies
Na selectie door de werkgroepleden bleven de artikelen over die als onderbouwing bij de verschillende conclusies staan vermeld. De geselecteerde artikelen zijn vervolgens door minimaal twee werkgroepleden op volledige tekstinhoud beoordeeld en daarna beoordeeld op kwaliteit van het onderzoek en gegradeerd naar mate van bewijs. Hierbij is de indeling gebruikt, zoals weergegeven in tabel 1.1.
De beoordeling van de verschillende artikelen vindt u in de verschillende teksten terug onder het kopje ‘Samenvatting van de literatuur’. De ondersteuner maakte in samenspraak met de subgroepen per uitgangsvraag evidencetabellen (zie evidence tabellen onder de kop onderbouwing bij de modules) van de geselecteerde individuele studies; deze dienen als hulpmiddel bij het beoordelen en samenvatten van deze studies. Vervolgens werd de kwaliteit van de evidence op het niveau van de systematische review beoordeeld. Met de kwaliteit van de evidence wordt bedoeld in hoeverre er vertrouwen is dat de aanbevelingen gebaseerd kunnen worden op de (effectschatting van de) evidence en de GRADE tabellen. Het wetenschappelijk bewijs is vervolgens kort samengevat in de ‘conclusies uit de literatuur’. De belangrijkste literatuur waarop deze conclusies zijn gebaseerd staat bij de conclusies vermeld, inclusief de GRADE gradering van bewijs.
Bij GRADE wordt de evidence per uitkomstmaat beoordeeld. De beoordeling wordt gedaan door het invullen van een evidenceprofiel (tabel 1.1). Alleen voor kritieke en/of belangrijke uitkomstmaten wordt een evidenceprofiel gemaakt. Er zijn vijf factoren die de kwaliteit van de evidence per uitkomstmaat kunnen verlagen en drie factoren die de kwaliteit kunnen verhogen. Per factor kan de kwaliteit met één of twee niveaus omlaag gaan. Als het om een ernstige beperking gaat, dan gaat de kwaliteit met één niveau omlaag. Als het om een zeer ernstige beperking gaat, dan gaat de kwaliteit met twee niveaus omlaag.
De verschillende typen onderzoek kunnen worden ingedeeld naar mate van bewijs. RCT’s zijn in beginsel van hogere methodologische kwaliteit dan observationele studies omdat RCT’s minder kans op vertekening (bias) geven. In het GRADE systeem beginnen daarom RCT’s met hoge kwaliteit (4) en observationele studies met lage kwaliteit (2). Niet vergelijkende, niet-systematische studies (bijvoorbeeld case series en case reports) zijn altijd van zeer lage kwaliteit.
Een overzicht van de GRADE indeling van kwaliteit van studies per uitkomstmaat staat in tabel 1.1.
Tabel 1.1: GRADE indeling van kwaliteit van studies per uitkomstmaat
Formuleren van aanbevelingen
Nadat de gegevens uit de GRADE tabellen waren samengevat als tekst werden hieruit conclusies getrokken. Om tot een gewogen aanbeveling te komen werden vervolgens de overige overwegingen besproken en geformuleerd. Dit is van belang omdat voor een aanbeveling naast het wetenschappelijke bewijs ook nog andere aspecten meegewogen behoren te worden, zoals patiëntenvoorkeuren, kosten, beschikbaarheid van voorzieningen of organisatorische aspecten. Bij de overwegingen spelen de ervaring en opvattingen van de werkgroepleden een rol. De aanbevelingen geven een antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen. De gebruikte methodiek voor richtlijnontwikkeling verhoogt de transparantie van de totstandkoming van de aanbevelingen in deze richtlijn.
Zoekverantwoording
|
Onderwerp:
|
Database |
Zoekstrategie |
Aantal ref. |
|
1 Is er een verschil in risico op fecale incontinentie bij vrouwen met een totaalruptuur die gehecht zijn door een ervaren zorgverlener (gespecialiseerd arts) versus vrouwen die gehecht zijn door een onervaren zorgverlener (arts-assistent, verloskundige)? |
Medline (OVID) Engels, Duits, Nederlands, Frans 1948-tot juni 2011
Embase (Elsevier)
|
9 Perineum/in or (Perineum/ and (Rupture/ or Lacerations/)) (1133) 10 (Perine* adj2 (tear* or trauma* or injur* or rupture* or disrupture* or laceration*)).ti,ab. (1127) 11 (Sphincter adj2 (tear* or trauma* or injur* or rupture* or disrupture* or laceration*)).ti,ab. (552) 12 or/9-11 (2177) 13 Episiotomy/ (1511) 14 episiotom*.ti,ab. (1629) 15 13 or 14 (2168) 16 12 or 15 (3733) 17 Obstetric Labor Complications/ (12661) 18 exp Delivery, Obstetric/ae, co [Adverse Effects, Complications] (6148) 19 Fecal Incontinence/ (6832) 20 (f?ecal adj incontinence).ti,ab. (3631) 21 (f?ecal adj soiling).ti,ab. (235) 22 (flatu* adj3 incontinence).ti,ab. (191) 23 (anal adj3 incontinence).ti,ab. (1044) 24 19 or 20 or 21 or 22 or 23 (8295) 25 (antenatal or postnatal or delivery or obstetric*).ti,ab. (328415) 26 postdelivery.ti,ab. (347) 27 exp Pregnancy Complications/ (300262) 28 25 or 26 or 27 (566131) 29 17 or 18 or 28 (568119) 30 16 and 29 (2290) 31 24 and 29 (868) 32 30 or 31 (2778) 35 Anal Canal/su [Surgery] (4139) 37 ("primary repair" or sutur*).ti,ab. (52068) 38 sutures/ (11439) 39 35 or 37 or 38 (60172) 40 32 and 39 (408) 43 standards.fs. (465338) 44 exp Medical Audit/ (13142) 45 audit.ti,ab. (18028) 107 43 or 44 or 45 (481841) 108 (learn* or train* or educat*).ti,ab. (645527) 114 education.fs. (190296) 115 107 or 108 or 114 (1154369) 116 40 and 115 (47) – 46 uniek
'perineum injury'/exp/mj OR ('perineum'/exp/mj AND 'rupture'/exp/mj) OR (perine* NEAR/2 (tear* OR trauma* OR injur* OR rupture* OR disrupture* OR laceration*)):ab,ti OR (sphincter NEAR/2 (tear* OR trauma* OR injur* OR rupture* OR disrupture* OR laceration*)):ab,ti OR 'episiotomy'/exp/mj OR episiotom*:ab,ti OR ((f?ecal NEAR/2 incontinence):ab,ti OR (f?ecal NEAR/2 soiling):ab,ti OR (flatu* NEAR/3 incontinence):ab,ti OR (anal NEAR/3 incontinence):ab,ti OR 'feces incontinence'/exp/mj AND ('labor complication'/exp/mj OR 'delivery'/exp/mj OR 'pregnancy complication'/exp/mj OR antenatal:ab,ti OR postnatal:ab,ti OR delivery:ab,ti OR postdelivery:ab,ti)) AND ('primary repair':ab,ti OR sutur*:ab,ti OR 'obstetric operation'/exp/mj OR 'colorectal surgery'/exp/mj OR surgery:lnk OR 'suturing method'/exp/mj) AND ('suturing method'/exp/mj OR (separate NEAR/4 sutur*):ab,ti OR sutur*:ti) AND ('medical audit'/exp OR learn*:ab,ti OR train*:ab,ti OR educat*:ab,ti OR audit*:ab,ti OR 'education'/exp OR 'professional standard'/exp) 9 referenties, 5 uniek |
51 |
|
2 Verhoogt het uitstellen ("direct versus uitstel") van de primaire herstelprocedure van een totaalruptuur het risico op de volgende complicaties: infectie, bloedverlies, pijn, kwaliteit van leven en fecale incontinentie? |
Medline (OVID) Engels, Duits, Nederlands, Frans 1990-tot april 2011
Embase (Elsevier)
|
9 Perineum/in or (Perineum/ and (Rupture/ or Lacerations/)) (1122) 10 (Perine* adj2 (tear* or trauma* or injur* or rupture* or disrupture* or laceration*)).ti,ab. (1122) 11 (Sphincter adj2 (tear* or trauma* or injur* or rupture* or disrupture* or laceration*)).ti,ab. (549) 12 or/9-11 (2166) 13 Episiotomy/ (1505) 14 episiotom*.ti,ab. (1615) 15 13 or 14 (2153) 16 12 or 15 (3710) 17 Obstetric Labor Complications/ (12627) 18 exp Delivery, Obstetric/ae, co [Adverse Effects, Complications] (6097) 19 Fecal Incontinence/ (6767) 20 (f?ecal adj incontinence).ti,ab. (3585) 21 (f?ecal adj soiling).ti,ab. (235) 22 (flatu* adj3 incontinence).ti,ab. (190) 23 (anal adj3 incontinence).ti,ab. (1037) 24 19 or 20 or 21 or 22 or 23 (8222) 25 (antenatal or postnatal or delivery).ti,ab. (278385) 26 postdelivery.ti,ab. (343) 27 exp Pregnancy Complications/ (298415) 28 25 or 26 or 27 (529811) 29 17 or 18 or 28 (532116) 30 16 and 29 (2092) 31 24 and 29 (704) 35 Anal Canal/su [Surgery] (4115) 36 Episiotomy/ (1505) 37 (episiotom* or "primary repair" or sutur*).ti,ab. (52961) 38 35 or 36 or 37 (57332) 39 32 and 38 (220) 40 Surgical Wound Infection/ (25141) 41 "Quality of Life"/ (88983) 43 surgery.fs. (1380699) 44 38 or 43 (1399694) 45 30 or 31 (2451) 46 44 and 45 (1766) 47 time factors/ (879453) 54 (immediate* or late or early or delayed or delay or timing or timely).ti. (283655) 55 ("repair" or sutur*).ti. (80202) 56 54 and 55 (2751) 57 47 or 56 (939826) 58 46 and 57 (76) 59 limit 58 to (yr="1990 -Current" and (dutch or english or french or german)) (57)
'perineum injury'/exp/mj OR ('perineum'/exp/mj AND 'rupture'/exp/mj) OR (perine* NEAR/2 (tear* OR trauma* OR injur* OR rupture* OR disrupture* OR laceration*)):ab,ti OR (sphincter NEAR/2 (tear* OR trauma* OR injur* OR rupture* OR disrupture* OR laceration*)):ab,ti OR 'episiotomy'/exp/mj OR episiotom*:ab,ti OR ((f?ecal NEAR/2 incontinence):ab,ti OR (f?ecal NEAR/2 soiling):ab,ti OR (flatu* NEAR/3 incontinence):ab,ti OR (anal NEAR/3 incontinence):ab,ti OR 'feces incontinence'/exp/mj AND ('labor complication'/exp/mj OR 'delivery'/exp/mj OR 'pregnancy complication'/exp/mj OR antenatal:ab,ti OR postnatal:ab,ti OR delivery:ab,ti OR postdelivery:ab,ti)) AND ('primary repair':ab,ti OR sutur*:ab,ti OR 'obstetric operation'/exp/mj OR 'colorectal surgery'/exp/mj OR surgery:lnk) AND (immediate*:ti OR late:ti OR early:ti OR delay*:ti OR timing:ti OR timely:ti AND ('repair':ti OR sutur*:ti) OR 'time'/exp/mj) AND ([dutch]/lim OR [english]/lim OR [french]/lim OR [german]/lim) AND [embase]/lim AND [1990-2011]/py 18 referenties, 10 uniek |
67 |
|
3 Is er een associatie tussen de hechttechniek (overlappend versus end-to-end) tijdens de primaire herstelprocedure van een totaalruptuur en het risico op onvolledig herstel (fecale incontinentie)? |
Medline (OVID) Engels, Duits, Nederlands, Frans 1990-tot april 2011
Cochrane (Wiley)
|
1-31 zie UV 5.2 35 Anal Canal/su [Surgery] (4115) 37 ("primary repair" or sutur*).ti,ab. (51480) 38 35 or 37 (55366) 39 surgery.fs. (1380699) 40 38 or 39 (1397986) 41 30 or 31 (2451) 42 Suture Techniques/ (33362) 43 40 or 42 (1400943) 44 41 and 43 (626) 50 overlap*.ti,ab. (89914) 51 end-to-end.ti,ab. (7288) 52 50 and 51 (124) 53 44 and 52 (15) 56 limit 53 to (yr="1990 -Current" and (dutch or english or french or german)) (14)
#1 (Perine* and (tear* or trauma* or injur* or rupture* or disrupture* or laceration*)):ti,ab,kw #2 (Sphincter and (tear* or trauma* or injur* or rupture* or disrupture* or laceration*)):ti,ab,kw #3 MeSH descriptor: [Perineum] explode all trees and with qualifiers: [Injuries - IN] #4 MeSH descriptor: [Perineum] explode all trees #5 MeSH descriptor: [Rupture] explode all trees #6 (#4 and #5) or #1 or #2 or #3 #17 overlap*:ti,ab,kw #18 end-to-end:ti,ab,kw #19 #17 and #18 #20 #19 and #6 11 referenties, 6 uniek
'perineum injury'/exp/mj OR ('perineum'/exp/mj AND 'rupture'/exp/mj) OR (perine* NEAR/2 (tear* OR trauma* OR injur* OR rupture* OR disrupture* OR laceration*)):ab,ti OR (sphincter NEAR/2 (tear* OR trauma* OR injur* OR rupture* OR disrupture* OR laceration*)):ab,ti OR 'episiotomy'/exp/mj OR episiotom*:ab,ti OR ((f?ecal NEAR/2 incontinence):ab,ti OR (f?ecal NEAR/2 soiling):ab,ti OR (flatu* NEAR/3 incontinence):ab,ti OR (anal NEAR/3 incontinence):ab,ti OR 'feces incontinence'/exp/mj AND ('labor complication'/exp/mj OR 'delivery'/exp/mj OR 'pregnancy complication'/exp/mj OR antenatal:ab,ti OR postnatal:ab,ti OR delivery:ab,ti OR postdelivery:ab,ti)) AND ('primary repair':ab,ti OR sutur*:ab,ti OR 'obstetric operation'/exp/mj OR 'colorectal surgery'/exp/mj OR surgery:lnk OR 'suturing method'/exp/mj) AND overlap*:ab,ti AND [1990-2011]/py AND 'end to end':ab,ti 18 referenties > 6 uniek |
26 |
|
4 Is er een associatie tussen de wijze van sluiten van de interne en externe sfincter (wel of niet separaat) tijdens de primaire herstelprocedure van een totaalruptuur en het risico op onvolledig herstel (fecale incontinentie)? |
Medline (OVID) Engels, Duits, Nederlands, Frans 1990-tot april 2011
Cochrane (Wiley)
Embase (Elsevier)
|
9 Perineum/in or (Perineum/ and (Rupture/ or Lacerations/)) (1122) 10 (Perine* adj2 (tear* or trauma* or injur* or rupture* or disrupture* or laceration*)).ti,ab. (1122) 11 (Sphincter adj2 (tear* or trauma* or injur* or rupture* or disrupture* or laceration*)).ti,ab. (549) 12 or/9-11 (2166) 13 Episiotomy/ (1505) 14 episiotom*.ti,ab. (1615) 15 13 or 14 (2153) 16 12 or 15 (3710) 17 Obstetric Labor Complications/ (12627) 18 exp Delivery, Obstetric/ae, co [Adverse Effects, Complications] (6097) 19 Fecal Incontinence/ (6767) 20 (f?ecal adj incontinence).ti,ab. (3585) 21 (f?ecal adj soiling).ti,ab. (235) 22 (flatu* adj3 incontinence).ti,ab. (190) 23 (anal adj3 incontinence).ti,ab. (1037) 24 19 or 20 or 21 or 22 or 23 (8222) 25 (antenatal or postnatal or delivery).ti,ab. (278385) 26 postdelivery.ti,ab. (343) 27 exp Pregnancy Complications/ (298415) 28 25 or 26 or 27 (529811) 29 17 or 18 or 28 (532116) 30 16 and 29 (2092) 31 24 and 29 (704) 35 Anal Canal/su [Surgery] (4115) 37 ("primary repair" or sutur*).ti,ab. (51480) 38 35 or 37 (55366) 39 surgery.fs. (1380699) 40 38 or 39 (1397986) 41 30 or 31 (2451) 42 Suture Techniques/ (33362) 43 40 or 42 (1400943) 44 41 and 43 (626) 54 *Suture Techniques/ (11653) 61 (separate adj2 sutur*).ti,ab. (48) 65 sutur*.ti. (14752) 69 54 or 61 or 65 (20444) 70 44 and 69 (72) 71 limit 70 to (yr="1990 -Current" and (dutch or english or french or german)) (50)
#1 (Perine* and (tear* or trauma* or injur* or rupture* or disrupture* or laceration*)):ti,ab,kw #2 (Sphincter and (tear* or trauma* or injur* or rupture* or disrupture* or laceration*)):ti,ab,kw #3 MeSH descriptor: [Perineum] explode all trees and with qualifiers: [Injuries - IN] #4 MeSH descriptor: [Perineum] explode all trees #5 MeSH descriptor: [Rupture] explode all trees #6 (#4 and #5) or #1 or #2 or #3 #23 MeSH descriptor suture techniques explode all trees #24 sutur*:ti #25 #23 or #24 #26 #25 and #6 Cochrane Library: 17 referenties, 5 uniek
'perineum injury'/exp/mj OR ('perineum'/exp/mj AND 'rupture'/exp/mj) OR (perine* NEAR/2 (tear* OR trauma* OR injur* OR rupture* OR disrupture* OR laceration*)):ab,ti OR (sphincter NEAR/2 (tear* OR trauma* OR injur* OR rupture* OR disrupture* OR laceration*)):ab,ti OR 'episiotomy'/exp/mj OR episiotom*:ab,ti OR ((f?ecal NEAR/2 incontinence):ab,ti OR (f?ecal NEAR/2 soiling):ab,ti OR (flatu* NEAR/3 incontinence):ab,ti OR (anal NEAR/3 incontinence):ab,ti OR 'feces incontinence'/exp/mj AND ('labor complication'/exp/mj OR 'delivery'/exp/mj OR 'pregnancy complication'/exp/mj OR antenatal:ab,ti OR postnatal:ab,ti OR delivery:ab,ti OR postdelivery:ab,ti)) AND ('primary repair':ab,ti OR sutur*:ab,ti OR 'obstetric operation'/exp/mj OR 'colorectal surgery'/exp/mj OR surgery:lnk) AND ('suturing method'/exp/mj OR (separate NEAR/4 sutur*):ab,ti OR sutur*:ti) AND ([dutch]/lim OR [english]/lim OR [french]/lim OR [german]/lim) AND [embase]/lim AND [1990-2011]/py
34 referenties, 19 uniek
|
74 |
|
5 Geeft chirurgisch herstel van occult sfincterletsel minder risico op fecale incontinentie, vergeleken met geen chirurgisch herstel? |
Medline (OVID) Engels, Duits, Nederlands, Frans 1990-tot april 2011
Cochrane (Wiley)
Embase (Elsevier)
|
1-31 zie UV 5.2 39 surgery.fs. (1381909) 40 38 or 39 (1554881) 41 30 or 31 (2395) 43 *Suture Techniques/ (11663) 44 40 or 43 (1556125) 45 41 and 44 (564) 46 limit 45 to (yr="1990 -Current" and (dutch or english or french or german)) (411) 101 46 and 94 (77) Zoekfilter RCT 103 46 and 73 (21) Zoekfilter SR 104 101 or 103 (88)
#1 (Perine* and (tear* or trauma* or injur* or rupture* or disrupture* or laceration*)):ti,ab,kw #2 (Sphincter and (tear* or trauma* or injur* or rupture* or disrupture* or laceration*)):ti,ab,kw #3 MeSH descriptor: [Perineum] explode all trees and with qualifiers: [Injuries - IN] #4 MeSH descriptor: [Perineum] explode all trees #5 MeSH descriptor: [Rupture] explode all trees #6 (#4 and #5) or #1 or #2 or #3 #27 surgery or surgical:ti,ab,kw #29 #27 and #6 #30 "primary repair" or sutur*:ti,ab,kw #31 #27 or #30 #32 #31 and #6 #33 (fecal or anal or outcome*):ti,ab,kw #34 #32 and #33 72 referenties > 37 uniek
'perineum injury'/exp/mj OR ('perineum'/exp/mj AND 'rupture'/exp/mj) OR (perine* NEAR/2 (tear* OR trauma* OR injur* OR rupture* OR disrupture* OR laceration*)):ab,ti OR (sphincter NEAR/2 (tear* OR trauma* OR injur* OR rupture* OR disrupture* OR laceration*)):ab,ti OR 'episiotomy'/exp/mj OR episiotom*:ab,ti OR ((f?ecal NEAR/2 incontinence):ab,ti OR (f?ecal NEAR/2 soiling):ab,ti OR (flatu* NEAR/3 incontinence):ab,ti OR (anal NEAR/3 incontinence):ab,ti OR 'feces incontinence'/exp/mj AND ('labor complication'/exp/mj OR 'delivery'/exp/mj OR 'pregnancy complication'/exp/mj OR antenatal:ab,ti OR postnatal:ab,ti OR delivery:ab,ti OR postdelivery:ab,ti)) AND ('obstetric operation'/exp/mj OR 'colorectal surgery'/exp/mj OR surgery:lnk OR 'suturing method'/exp/mj OR (repair:ti OR sutur*:ti OR surg*:ti AND [1990-2011]/py)) AND ('treatment outcome'/exp/mj OR ((f?ecal NEAR/2 incontinence):ab,ti OR (f?ecal NEAR/2 soiling):ab,ti OR (flatu* NEAR/3 incontinence):ab,ti OR (anal NEAR/3 incontinence):ab,ti OR 'feces incontinence'/exp/mj AND )) AND ([dutch]/lim OR [english]/lim OR [french]/lim OR [german]/lim) AND [embase]/lim AND [1990-2011]/py 59 referenties > 47 uniek |
168 |