Polssynchrone pulsatiele tinnitus
Uitgangsvraag
Wat is het beeldvormend onderzoek van eerste keuze bij een patiënt met polssynchrone pulsatiele tinnitus?
Aanbeveling
Verricht een MRA/MRI bij patiënten met polssynchrone pulsatiele tinnitus om een AVF/AVM uit te sluiten.
Verricht een CT indien MRA/MRA negatief is en er een blijvende verdenking op pulsatiele tinnitus bestaat om anatomische afwijkingen van het middenoor uit te sluiten.
Verricht een CT /CTA bij patiënten met polssynchrone pulsatiele tinnitus met een afwijking retrotympanaal bij otoscopie.
Vraag een vaatchirurg in consult met duplex halsvaten bij afwijkende auscultatie halsvaten.
Overweeg een DSA, indien MRA en CTA beiden negatief zijn, eventueel in een tertiair centrum afhankelijk van de symptomen en wensen van de patiënt. Denk hierbij aan:
- klachten passend bij verhoogde intracraniële druk: hoofdpijn, visusafwijking, misselijkheid;
- objectief hoorbare pulsatiele tinnitus;
- aantoonbaar trauma voorafgaand aan de start van de klachten.
Overwegingen
In de literatuur worden verschillende indelingen gebruikt om tussen de verschillende oorzaken van pulsatiele tinnitus te differentiëren.
Deze indelingen zijn gebaseerd op een klinische verdenking op een veneuze of arteriële oorzaak van de pulsatiele tinnitus. Hierop wordt onder andere de keuze voor radiologisch onderzoek gebaseerd (Sismanis, 2011; Mattox, 2008). Het maken van dit onderscheid tussen arteriële en veneuze oorzaken door middel van auscultatie en afdrukken van de vena jugularis interna (bij verdenking op veneuze oorzaak) is naar de mening van de werkgroep onvoldoende betrouwbaar om hierop een keuze voor vervolgonderzoek te baseren.
MRI/MRA
Een belangrijke oorzaak (Shweel, 2013) van pulsatiele tinnitus is een arterio-veneuze malformatie/ arterio –veneuze fistel (AVM/AVF) (Branstetter, 2006; Roy, 1993; Shin, 2000; Shweel, 2013; Sonmez, 2007), verantwoordelijk voor zo’n 15% van de gevallen (Shweel, 2013).
De MRI/MRA is naar de mening van de werkgroep screenend onderzoek van eerste keuze voor de evaluatie van pulsatiele tinnitus. MRI/MRA onderzoek is accuraat in het detecteren van AVM/AVF (Branstetter, 2006; Dietz, 1994; Shin, 2000; Sonmez, 2007). Een negatieve MRA sluit een (klein) AVM/AVF echter niet volledig uit (Koenigsberg, 1996). Met MRI/MRA onderzoek kan brughoekpathologie, een neurovasculair conflict of centrale(re) pathologie (MS, metastase, CVA of tumor) beoordeeld worden. Bovendien is MRI/MRA niet invasief en heeft geen stralenbelasting.
CT/CTA
Welk beeldvormend onderzoek aangevraagd wordt, wordt mede bepaald door het otoscopisch beeld. Indien er bij otoscopisch onderzoek een afwijking retrotympanaal gezien wordt, wordt geadviseerd een CT/CTA schedelbasis te verrichten, omdat het een goed beeld geeft van de relatie tussen de gevonden afwijkingen en de benige, vasculaire en neuronale structuren in het os petrosum.
Bij de patiënt met pulsatiele tinnitus zonder otoscopische afwijkingen is er in de literatuur geen consensus over de diagnostische waarde van de CTA versus MRA of DSA is. Er is geen enkele studie beschikbaar die de sensitiviteit en specificiteit van CTA versus MRA voor pulsatiele tinnitus onderzoekt. In deze gevallen wordt een MRI/MRA geadviseerd. Indien MRI/MRA niet afwijkend is en bij blijvende verdenking op pulsatiele tinnitus wordt geadviseerd om een CT te verrichten. Dit is ter uitsluiting van anatomische afwijkingen van het middenoor, die op een MRI niet te zien zijn.
DSA
Conventionele angiografie (DSA) is het meest sensitieve en specifieke onderzoek om een AVF te diagnosticeren. DSA is dan ook aangewezen bij een negatieve screening en een blijvende verdenking op een AVM of AVF. Een AVM of AVF kan worden vermoed bij hoofdpijnklachten of andere klachten passend bij verhoogde intracraniële druk (visusstoornissen, nausea), een objectief hoorbare pulsatiele tinnitus en een (hoofd)trauma voorafgaand aan de start van de klachten.
Conventionele angiografie heeft een risico van 1 tot 2% op neurologische complicaties zoals een CVA (Willinsky, 2003).
Aanvullend dient opgemerkt te worden dat in vele radiologische protocollen van zowel de CTA als de MRA geen beelden gemaakt worden van de halsvaten (A. carotis en V. Jugularis).
Duplex halsvaten
Indien er bij auscultatie van de halsvaten een souffle gehoord word, is naar de mening van de werkgroep een consult vaatchirurgie met duplexonderzoek van de halsvaten geïndiceerd. Indien er geen souffle gehoord wordt, is er geen indicatie voor vervolgonderzoek. Dit wordt mede ondersteund door een meta-analyse, die laat zien dat voor een klinisch relevante stenose (dat wil zeggen >70%), auscultatie een gepoolde sensitiviteit heeft van 0,53 [95% CI: 0,5-0,55] en specificiteit van 0,83 (95% CI: 0,82-0,84) (McColgan, 2012).
Een algoritme voor het diagnostisch traject is weergegeven in onderstaand figuur:
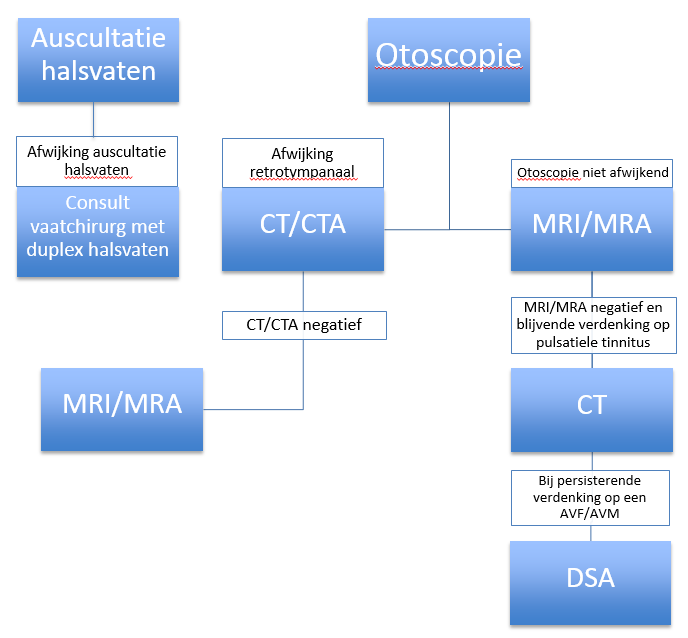
Onderbouwing
De diagnostiek en behandeling van een patiënt met pulsatiele tinnitus vormt een uitdaging voor de behandelend KNO-arts. Er kunnen meerdere aanvullende beeldvormende onderzoeken worden aangevraagd, zoals CT, CTA, MRI/MRA en DSA. De differentiaal diagnose van pulsatiele tinnitus is breed (zie het "Overzicht vasculaire en niet- vasculaire oorzaken" onder aanverwant) en bevat vasculaire en niet-vasculaire oorzaken. Idealiter is er één beeldvormend onderzoek van eerste keuze dat voldoende sensitief en specifiek is, breed toegankelijk is, goedkoop is, beperkte of geen stralenbelasting heeft en een kleine kans op complicaties geeft.
Op dit moment is er geen consensus over de primaire diagnostiek bij patiënten met pulsatiele tinnitus. Dit hoofdstuk zal meer duidelijkheid hierover geven.
Niet van toepassing, aangezien er geen diagnostische onderzoeken zijn gevonden voor de samenvatting van de literatuur.
Om de uitgangsvraag te kunnen beantwoorden is er een systematische literatuuranalyse verricht naar de volgende wetenschappelijke vraagstelling:
Wat is de diagnostische waarde van de Computed tomography angiography (CTA) in vergelijking met Magnetic resonance angiography (MRA) of Digital subtraction angiography (DSA) bij patiënten bij patiënten met pulsatiele tinnitus?
In de database Medline (OVID) is met relevante zoektermen gezocht vanaf het jaar 1990 naar CTA, MRA en DSA en is beperkt op diagnostische uitkomsten. De zoekverantwoording is weergegeven onder het tabblad Verantwoording. De literatuurzoekactie leverde 32 treffers op. Studies die voldeden aan de volgende selectiecriteria zijn opgenomen in de samenvatting van de literatuur: origineel onderzoek; vergelijkend onderzoek, systematische review van vergelijkend onderzoek; vergelijking van de CTA versus de MRA of DSA en met de volgende uitkomstmaten: sensitiviteit, specificiteit, kosten.
Uit de 32 referenties werden negen studies geselecteerd op basis van titel en abstract. Na raadpleging van de volledige teksten, werd uiteindelijk geen studie gevonden die antwoord geeft op de hierboven gestelde vraag.
Aan het einde van dit hoofdstuk is de reden van exclusie van de studies weergegeven.
- Branstetter BF, Weissman JL. The radiologic evaluation of tinnitus. Eur Radiol 2006;16(12):2792-802.
- Dietz RR, Davis WL, Harnsberger HR, et al. MR imaging and MR angiography in the evaluation of pulsatile tinnitus. AJNR Am J Neuroradiol 1994;15(5):879-89.
- Koenigsberg RA, Spontaneous pulsatile tinnitus secondary to a dural malformation not visualized by magnetic resonance angiography. Clin Imaging 1996;20:9598.?
- Mattox DE, Hudgins P. Algorithm for evaluation of pulsatile tinnitus. Acta Otolaryngol 2008;128(4):427-31.
- McColgan P, Bentley P, McCarron M, et al. Evaluation of the clinical utility of a carotid bruit. QJM 2012;105(12):1171-7.
- Roy D, Lavigne F, Raymond J. Pulsatile tinnitus and dural arteriovenous fistula of the transverse sinus. J Otolaryngol 1993;22:409-412.
- Shin EJ, Lalwani AK, Dowd CF. Role of angiography in the evaluation of patients with pulsatile tinnitus. Laryngoscope 2000;110(11):1916-20.
- Shweel M, Hamdy B. Diagnostic utility of magnetic resonance imaging and magnetic resonance angiography in the radiological evaluation of pulsatile tinnitus. Am J Otolaryngol 2013;34(6):710-7.
- Sismanis A, Pulsatile tinnitus. A 15-year experience. Am J Otol 1998;19(4):472-7.
- Sismanis A, Pulsatile tinnitus: contemporary assessment and management. Curr Opin Otolaryngol Head Neck Surg 2011; 19: 348357.
- Sonmez G, Basekim CC, Ozturk E, Gungor A, Kizilkaya E. Imaging of pulsatile tinnitus: a review of 74 patients. Clin Imaging 2007; 31(2):102-8.
- Willinsky RA, Taylor SM, TerBrugge K, Farb RI, Tomlinson G, Montanera W. Neurologic complications of cerebral angiography: prospective analysis of 2,899 procedures and review of the literature. Radiology 2003; 227(2): 522-8.
Tabel Exclusie na het lezen van het volledige artikel
|
Auteur, jaartal |
Inclusie/Exclusie |
Reden van exclusie |
|
Zhao, 2014 |
Exclusie |
Andere interventie: CT angiography and venography EN andere uitkomstmaten: gaat over characteristics van PSS (Persistent petrosquamosal sinus) |
|
Liu, 2013 |
Exclusie |
Artikel in Chinees |
|
Shweel, 2013 |
Exclusie |
Andere interventie: MRI/MRA versus CT en DSA |
|
Narvid, 2011 |
Exclusie |
Andere interventie: CTA bij patiënten (pulsatiele tinnitus en DAVF) versus controle (pulsatiele tinnitus zonder DAVF) |
|
Mattox, 2008 |
Exclusie |
Gaat over identificeren van differentiaal diagnose van pulsatiele tinnitus, niet over sens +spec van testen |
|
Krishnan, 2006 |
Exclusie |
Andere interventie: CT arteriography and venography (CTA/V) |
|
Shin, 2000 |
Exclusie |
Andere interventie: CT, MRI en MRI/MRA |
|
Weissman, 2000 |
Exclusie |
Narrative review, geen zoekstrategie, uitkomstmaten gaan niet over sensitiviteit en specificiteit |
|
Dietz, 1994 |
Exclusie |
Andere interventie: spin-echo MR and MR angiography (MRA) |
Beoordelingsdatum en geldigheid
Publicatiedatum : 10-11-2016
Beoordeeld op geldigheid : 01-10-2016
Een aantal modules dienen binnen de tijdstermijn van 5 jaar herzien te worden. De NVKNO is daarom voornemens een deel van de werkgroep in stand te houden. Een nader uitgewerkt onderhoudsplan is tijdens de commentaarronde ter consultatie voorgelegd aan de NVKNO commissie richtlijnen.
De NVKNO is als houder van deze richtlijn de eerstverantwoordelijke voor de actualiteit van deze richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de eerstverantwoordelijke over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
De richtlijnontwikkeling werd ondersteund door het Kennisinstituut van Medisch Specialisten (www.kennisinstituut.nl) en werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS).
Doel en doelgroep
Doel
Het doel van deze richtlijn is het verkrijgen van meer uniformiteit met betrekking tot de diagnostiek, behandeling en begeleiding van tinnituspatiënten door KNO-artsen. Hiermee kan zowel overdiagnostiek als onderdiagnostiek worden vermeden en worden kosten gereduceerd. Verder kan een richtlijn het aantal second opinions doen afnemen en een handvat bieden ten aanzien van het doorverwijzen van de patiënt naar een audiologisch centrum, een ander (medisch) specialisme of terugverwijzing naar de huisarts.
Doelgroep
De richtlijn is primair gericht op KNO-artsen. Daarnaast is het belangrijk dat ook ketenpartners zoals Audiologische Centra, huisartsen en psychologen/psychiaters kennisnemen van de inhoud van de richtlijn.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2013 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij de zorg voor patiënten met tinnitus (zie hieronder). De werkgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname. De werkgroep werkte gedurende twee jaar aan de totstandkoming van de richtlijn. De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
- drs. J. Joustra, KNO-arts in ruste (voorzitter)
- dr. J. Buwalda, KNO–arts, Deventer Ziekenhuis, Deventer
- dr. R. Cima, psycholoog, Maastricht University en Adelante Zorggroep, Hoensbroek
- dr. R.H. Free, KNO–arts, UMCG, Groningen
- dr. R. Hofman, KNO –arts, UMCG, Groningen
- dr. E. de Kleine, klinisch fysicus –audioloog, UMCG, Groningen
- prof. dr. R.J. Stokroos, KNO–arts, MUMC, Maastricht
- dr. J. van Tongeren, KNO–arts, MUMC, Maastricht
Met ondersteuning van:
- drs. D. Leereveld, junior adviseur Kennisinstituut van Medisch Specialisten
- drs. M. Wessels, literatuurspecialist Kennisinstituut van Medisch Specialisten
Met dank aan:
- drs. J. Beelen, patiëntvertegenwoordiger mede namens de commissie Tinnitus en Hyperacusis, Stichting Hoormij /Nederlandse Vereniging voor Slechthorenden (NVVS), Houten
Belangenverklaringen
De werkgroepleden hebben schriftelijk verklaard of ze in de laatste vijf jaar een (financieel ondersteunde) betrekking onderhielden met commerciële bedrijven, organisaties of instellingen die in verband staan met het onderwerp van de richtlijn. Tevens is navraag gedaan naar persoonlijke financiële belangen, belangen door persoonlijke relaties, belangen door middel van reputatiemanagement, belangen vanwege extern gefinancierd onderzoek, en belangen door kennisvalorisatie. De belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van Medisch Specialisten, een overzicht vindt u hieronder.
|
Werkgroeplid |
Functie |
Nevenfuncties |
Persoonlijke financiële belangen |
Persoonlijke relaties |
Reputatie -management |
Extern gefinancierd onderzoek |
Kennis -valorisatie |
Overige belangen |
|
drs. J.. Joustra (voorzitter) |
Keel-,Neus- en Oorarts, in ruste |
-Bestuurslid Nederlands Tinnitus Platform (NTP) onbetaald |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
|
dr. J. Buwalda |
KNO-arts |
Lid commissie kwaliteitsvisitatie (betaald) |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
|
dr. R. Cima |
Onderzoekscoördinator Audiologie en Tinnitus (.02 fte) |
Geen nevenwerkzaamheden |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
|
dr. R.H. Free |
KNO-arts -otoloog |
- secretaris NVWPO (Nederlands Vlaamse Werkgroep Pediatrische Otorhynologie |
Geen |
Geen |
Zie nevenfuncties (Geen rechtstreekse relatie) |
Geen (op termijn MEDEL gesponsord onderzoek niet gestuurd door industrie) |
Betrokken KNO-arts bij tinnitus team UMCG + docent Tinnituscursus Groningen |
Geen |
|
dr. R. Hofman |
KNO-arts-otoloog |
Geen |
Geen |
Geen |
Geen |
Geen |
Betrokken KNO-arts bij tinnitusteam UMCG + docent Tinnituscursus Groningen |
Geen |
|
dr. E. de Kleine |
Klinisch fysicus audioloog |
Geen |
Geen |
Geen |
Geen |
Geen |
Betrokken audioloog bij tinnitusteam UMCG + docent Tinnituscursus Groningen |
Geen |
|
prof. dr. R.J. Stokroos |
Hoogleraar Otologie, Neurotologie, KNO arts 100% |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
|
dr. J. van Tongeren |
KNO-arts |
Geen |
Geen |
Geen |
Commissie lid Medische Technische Werkgroep Stichting Eardrop |
Geen |
Geen |
Geen |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door een afgevaardigde van de patiëntenvereniging Stichting Hoormij /Nederlandse Vereniging voor Slechthorenden (NVVS) te laten meelezen met relevante hoofdstukken. De conceptrichtlijn is tevens voor commentaar voorgelegd aan bovenstaande patiëntenvereniging. Ook is er een oriënterende literatuursearch verricht in Medline (OVID) van 2011 t/m januari 2014 naar het patiëntenperspectief. Onder het kopje zoekverantwoording is deze zoekactie te vinden. Hieruit zijn geen relevante artikelen naar voren gekomen. De patiëntenvoorkeuren worden, waar mogelijk, meegenomen onder het kopje ‘Overwegingen’.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren. Het implementatieplan is te vinden onder 'aanverwant'.
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen volgens het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Voor de beoordeling van de kwaliteit van richtlijnen is dit rapport gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II) (www.agreetrust.org), dat een internationaal breed geaccepteerd instrument is, en op richtlijnen voor richtlijn (www.zorginstituutnederland.nl).
Knelpuntenanalyse
Tijdens de voorbereidende fase inventariseerden de voorzitter van de werkgroep en de adviseur de knelpunten. Ook is het concept raamwerk met de knelpunten naar Zorgverzekeraars Nederland verstuurd, maar hier waren geen aanvullingen op.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de voorzitter en de adviseur concept-uitgangsvragen opgesteld. Deze zijn met de werkgroep besproken waarna de werkgroep de definitieve uitgangsvragen heeft vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang als kritiek, belangrijk en onbelangrijk. Tevens definieerde de werkgroep, voor zover mogelijk, wat zij voor een bepaalde uitkomstmaat een klinisch relevant verschil vond, dat wil zeggen wanneer de verbetering in uitkomst een verbetering voor de patiënt is.
Strategie voor zoeken en selecteren van literatuur
Er werd voor de afzonderlijke uitgangsvragen aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekactie of gebruikte trefwoorden van de zoekactie en de gehanteerde selectiecriteria zijn te vinden in het hoofdstuk van desbetreffende uitgangsvraag.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de methodologische checklijsten.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidence-tabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur.
Beoordelen van de kracht van het wetenschappelijke bewijs
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/) (Atkins et al., 2004).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, matig, laag en zeer laag. Deze gradaties verwijzen naar de mate van vertrouwen in de literatuurconclusie (zie http://www.guidelinedevelopment.org/handbook/).
|
GRADE |
Definitie |
|
Hoog |
|
|
Matig |
|
|
Laag |
|
|
Zeer laag |
|
Formuleren van de conclusies
De conclusie verwijst niet naar één of meer artikelen, maar wordt getrokken op basis van alle studies samen (body of evidence). Hierbij maakten de werkgroepleden de balans op van elke interventie. Bij het opmaken van de balans werden de gunstige en ongunstige effecten voor de patiënt afgewogen.
Overwegingen
Voor een aanbeveling zijn naast het wetenschappelijke bewijs ook andere aspecten belangrijk, zoals de expertise van de werkgroepleden, patiëntenvoorkeuren, kosten, beschikbaarheid van voorzieningen of organisatorische zaken. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting, vermeld onder het kopje Overwegingen.
Formuleren van aanbevelingen
De aanbevelingen geven een antwoord op de uitgangsvraag en zijn gebaseerd op het best beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet uit en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten samen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag.
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is.
Commentaar- en autorisatiefase
De conceptrichtlijn werd aan de betrokken (wetenschappelijke) verenigingen voorgelegd voor commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn werd aan de betrokken (wetenschappelijke) verenigingen voorgelegd voor autorisatie en door hen geautoriseerd.
Literatuur
Atkins D, Best D, Briss PA, Eccles M, Falck-Ytter Y, Flottorp S, ..., GRADE Working Group. Grading quality of evidence and strength of recommendations. BMJ 2004; 328 (7454):1490.
Zoekverantwoording
|
Database |
Oriënterende search / Zoektermen |
Totaal |
|
Medline (OVID)
|
1 *hyperacusis/ or *tinnitus/ (3986) 2 (hyperacus?s or tinnit* or phonophobia* or (loudness adj3 perception)).ti,ab. (7785) 3 (EAR* adj3 (BUZZ* or RING* or ROAR* or CLICK* or PULSAT* or PULSE*)).ti,ab. (1198) 4 1 or 2 or 3 (9369) 5 limit 4 to (dutch or english or french or german) (8348) |
|
|
SR |
Systematische reviews |
|
|
Medline (OVID) 2009- Jan. 2014 |
(meta-analysis/ or meta-analysis as topic/ or (meta adj analy$).tw. or ((systematic* or literature) adj2 review$1).tw. or (systematic adj overview$1).tw. or exp "Review Literature as Topic"/ or cochrane.ab. or cochrane.jw. or embase.ab. or medline.ab. or (psychlit or psyclit).ab. or (cinahl or cinhal).ab. or cancerlit.ab. or ((selection criteria or data extraction).ab. and "review"/)) not (Comment/ or Editorial/ or Letter/ or (animals/ not humans/)) 23 referenties, 23 uniek |
46 |
|
Cochrane (Wiley) |
(hyperacus?s or tinnit* or phonophobia* or (loudness near/3 perception)):ti,ab 37 referenties > 23 uniek (ook DARE-database) |
|
|
RL |
Richlijnen |
|
|
Medline (OVID)
2011-jan. 2014 |
2. limit 5 to (guideline or practice guideline) 3. (recommend* or consensus*).ti. 4. guideline*.ab. /freq=2 5. guideline*.ti. 6. Guideline/ or Practice Guideline/ or guidelines as topic/ or practice guidelines as topic/ 7. or/3-6 8. 2 or 7 – (16) |
25 |
|
Trip |
7 |
|
|
Gin |
2 |
|
|
PP |
Patiëntenperspectief |
|
|
Medline (OVID) 2011-jan. 2014
|
1. exp Consumer Participation/ or "Patient Acceptance of Health Care"/ or exp Attitude to Health/ or *exp consumer satisfaction/ or patient preference/ or cooperative behavior/ or exp self efficacy/ or self-efficacy.ti,ab. or exp Adaptation, Psychological/ or exp health education/ or patient education as topic/ or exp attitude to health/ or health knowledge, attitudes, practice/ or *"Quality of Life"/ or "Quality of Life"/px or Personal Autonomy/ or self concept/ or consumer advocacy/ or freedom/ or Needs Assessment/ or Patient Advocacy/ or Self-Help Groups/ or Life Change Events/ or Attitude to Death/ or Patient-Centered Care/ or exp Professional-Patient Relations/ or Self Care/ or focus groups/ or narration/
2. (((patient or consumer*) adj3 (participat* or decisi* or decid*)) or patient-focused or (patient-centred or patient-centered) or (patient adj3 (attitude? or preference))).ti,ab. or "patient satisfaction".ti. or coping.ti,ab. or ("self perception" or "self concept").ti,ab. or self-efficacy.ti,ab. or ("informed choice" or "shared decision making").ti,ab. or empowerment.ti,ab. or ("focus group*" adj3 (patient* or parent* or famil* or spouse*)).ti,ab. or (QoL or "Quality of life").ti. or self-management.ti. or ((patient* or consumer* or parent* or famil* or spouse*) adj (attitude* or involvement or desir* or perspective* or activation or view* or preference*)).ti,ab. or "expert patient*".ti,ab. or "focus group*".ti,ab. or qualitative.ti.
3. (exp Decision Making/ or exp Communication/ or Stress, Psychological/ or Emotions/ or vignette*.ti,ab.) and (exp Patients/px or patient*.ti. or consumer*.ti.)
4. 1 or 2 or 3 |
70 |
|
Database |
Zoektermen |
Totaal |
|
Medline (OVID) 1990-sept. |
1 tinnitus/ (5985) 2 (tinnit* or phonophobia* or (loudness adj3 perception)).ti,ab. (8177) 3 (EAR* adj3 (BUZZ* or RING* or ROAR* or CLICK* or PULSAT* or PULSE*)).ti,ab. (1264) 4 1 or 2 or 3 (10879) 5 ((pulsatile or pulse or vascular) adj3 tinnitus).ti,ab. (542) 6 pulsatile.ti,ab. (15905) 7 4 and 6 (583) 8 5 or 7 (638) 9 limit 8 to yr="1990 -Current" (554) 10 Magnetic Resonance Angiography/ (17307) 11 ("Magnetic Resonance Angiograph*" or MRA).ti,ab. (8876) 12 Angiography, Digital Subtraction/ (7884) 13 ("Digital subtraction angiograph*" or DSA).ti,ab. (8642) 14 Computed tomography angiography.mp. (2971) 15 exp Tomography, X-Ray Computed/ (307060) 16 angiography.kf. (9102) 17 15 and 16 (218) 18 ("computed tomography angiograph*" or CTA).ti,ab. (7770) 19 (CT adj3 angiograph*).ti,ab. (10013) 20 10 or 11 or 12 or 13 or 17 or 18 or 19 (45951) 21 9 and 20 (109) 22 exp "Sensitivity and Specificity"/ (425784) 23 (Sensitiv* or Specific*).ti,ab. (2905892) 24 (predict* or ROC-curve or receiver-operator*).ti,ab. (979246) 25 (likelihood or LR*).ti,ab. (115688) 26 exp Diagnostic Errors/ (96128) 27 (inter-observer or intra-observer or interobserver or intraobserver or validity or kappa or reliability).ti,ab. (242075) 28 reproducibility.ti,ab. (51297) 29 (test adj2 (re-test or retest)).ti,ab. (16502) 30 "Reproducibility of Results"/ (280489) 31 accuracy.ti,ab. (236780) 32 Diagnosis, Differential/ (383681) 33 Validation Studies.pt. (69436) 34 or/22-33 (4611057) 35 21 and 34 (32) |
32 |
