Palliatieve zorg bij SMA type 1
Centrale vraag: Wat is de optimale zorg in de palliatieve fase bij kinderen met SMA type 1?
Deelvragen (zie submodules)
- Hoe kan de palliatieve zorg bij patiënten met SMA type 1 worden vormgegeven?
- Hoe kan de terminaal palliatieve zorg bij patiënten met SMA type 1 worden vormgegeven?
Inleiding
In de definitie van de WHO (2015)1 wordt palliatieve zorg omschreven als 'een benadering die de kwaliteit van leven verbetert van patiënten (kinderen) en hun naasten, die te maken hebben met een levensbedreigende aandoening, door het voorkomen en verlichten van lijden door middel van vroegtijdige signalering en zorgvuldige beoordeling en behandeling van pijn en andere problemen van lichamelijke, psychosociale en spirituele aard' (WHO Definition of Palliative Care 2015).
Definities van de begrippen palliatieve en terminale zorg kunnen als uitgangspunt dienen en de basis vormen voor de organisatie van zorg.
Definitie van palliatieve zorg voor kinderen (definitie WHO 1998):
- Palliatieve zorg voor kinderen is de actieve totale zorg voor het lichaam, verstand en geest van het kind en omvat ook ondersteuning voor de familie.
- Palliatieve zorg begint als de ziekte gediagnosticeerd is en gaat door, ongeacht of het kind ziektespecifieke behandeling krijgt.
- Zorgverleners moeten de fysieke, psychologische en sociale angst van een kind beoordelen en verlichten.
- Effectieve palliatieve zorg vereist een brede multidisciplinaire benadering, ook gericht op de familie, en maakt gebruik van beschikbare lokale middelen; ook bij beperkte beschikbaarheid van middelen is succesvolle implementatie mogelijk.
- Palliatieve zorg kan gegeven worden in de tweede- en derdelijnsinstellingen in lokale gezondheidscentra en zelfs bij de kinderen thuis.
Zoals beschreven, begint palliatieve zorg bij kinderen met SMA type 1 direct nadat de diagnose is gesteld. Voor een optimale palliatieve zorg en begeleiding van ouders is het van belang de zorg tijdig goed te organiseren, rekening houdend met de specifieke symptomen die te verwachten zijn bij kinderen met SMA type 1. Doelen van palliatieve zorg moeten onder andere het welbevinden van het kind en ouders en het zo veel mogelijk voorkomen van complicaties en ziekenhuisopnames zijn (Wang et al., 2007).
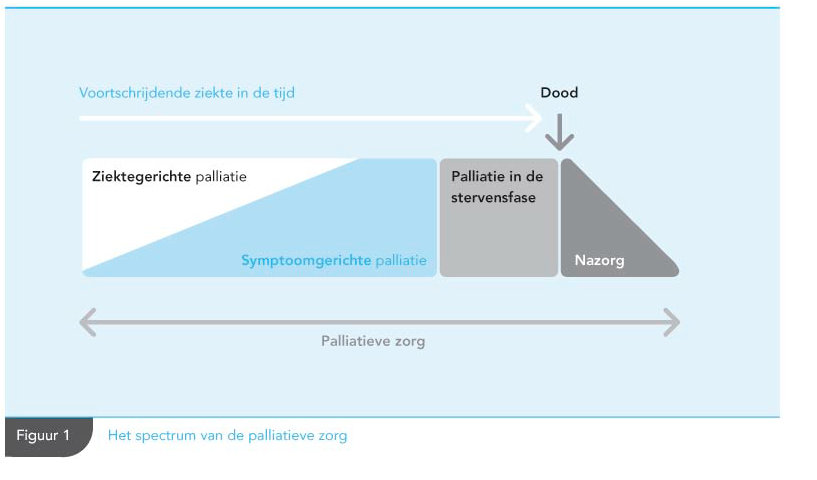
Zoals in de definitie van de WHO naar voren komt, omvat palliatieve zorg meer dan alleen de zorg voor de fysieke aspecten van ziekte en behandeling. Uitgangspunt is kwaliteit van leven, behoud van waardigheid en het verminderen van het lijden van ernstig zieke of stervende kinderen, op een manier die past bij hun opvoeding, omgeving en cultuur. Ook de psychosociale, pedagogische/ontwikkelingsgerichte en spirituele aspecten van ziek-zijn horen hierbij aandacht te krijgen. Bij patiënten met een levensbedreigende ziekte zijn deze aandachtsgebieden sterk met elkaar verweven. De pijn die de patiënt voelt, wordt ook ervaren door diens ouders of familieleden. Angst om dood te gaan beïnvloedt veel beslissingen. Daarom moet de zorgverlener niet alleen rekening houden met de somatische aspecten van de ziekte. Palliatieve zorg impliceert daarom een holistische, multidisciplinaire benadering met aandacht voor kind, ouder, gezin en culturele achtergrond. Palliatieve zorg betreft de periode vanaf de diagnose van een levensbedreigende of levensbekortende aandoening tot en met de periode van nazorg. De zorg heeft betrekking op het kind en zijn familie, zowel voor als na de dood. Internationaal wordt de definitie “levensduurverkortende of levensbedreigende ziekte” gehanteerd (IMPaCCT: standards for paediatric palliative care).
Sinds mei 2017 is medicamenteuze behandeling van kinderen met SMA type 1 ook in Nederland mogelijk geworden. Hoewel het de verwachting is dat deze ontwikkelingen het natuurlijk beloop van SMA type 1 zullen veranderen, blijft palliatieve zorg een belangrijke rol spelen in de begeleiding van deze groep kinderen omdat ouders een keuze kunnen maken om niet te behandelen en de behandeling niet bij alle kinderen het gewenste effect zal hebben. Het multidisciplinaire team zal in goed overleg met ouders dus ook in de context van medicamenteuze behandeling steeds moeten overwegen of vormen van palliatieve therapie gewenst zijn.
Met ‘terminale zorg’ wordt de zorg bedoeld die wordt geleverd in de laatste dagen van het leven, als het sterven zeker en nabij is. Dit is een onderdeel van palliatieve zorg zoals hierboven beschreven (Richtlijn Palliatieve zorg voor kinderen, NVK 2013 en www.pallialine.nl). Hoe de terminale zorg bij kinderen met SMA type 1 kan worden vormgegeven, wordt beschreven in de module Terminale palliatieve zorg bij SMA type 1.
Zoeken en selecteren
Om de uitgangsvraag te kunnen beantwoorden, is een systematische literatuuranalyse verricht naar de volgende wetenschappelijke vraagstellingen:
- Hoe kan de palliatieve zorg bij patiënten met SMA type 1 worden vormgegeven?
- Hoe kan de terminaal palliatieve zorg bij patiënten met SMA type 1 worden vormgegeven?
Er is een literatuursearch gedaan in de volgende databases:
- PubMed 1966-heden;
- Embase (OvidSP) 1947 – heden;
- MEDLINE (OvidSP) 1946-heden;
- Cochrane Central Register of Controlled Trials (CENTRAL, The Cochrane Library, 2015);
- CINAHL (Cumulative Index to Nursing and Allied Health Literature) (EBSCO) 1985-heden.
De zoekverantwoording is weergegeven onder het tabblad Verantwoording.
De literatuurzoekactie leverde 151 treffers op. Studies werden geselecteerd op grond van de volgende selectiecriteria: systematische reviews, RCT’s of ander vergelijkend onderzoek.
Op basis van titel en abstract werden in eerste instantie 58 titels voorgeselecteerd. Na raadpleging van de volledige tekst werden vervolgens geen studies definitief geselecteerd (zie exclusietabel). Er is voor geen van de uitgangsvragen literatuur gevonden.
Voor de overwegingen is gebruikt gemaakt van de volgende richtlijn:
- Richtlijn Palliatieve zorg voor kinderen, NVK en www.pallialine.nl, 2013.
Onderbouwing
Referenties
- 1 - Chatwin M, Bush A, Simonds AK (2011). Outcome of goal-directed non-invasive ventilation and mechanical insufflation/exsufflation in spinal muscular atrophy type I. Archives of Disease in Childhood 96 (5), 426-432.
- 2 - Darras BT (2015). Spinal muscular atrophies. Pediatric Clinics of North America 62 (3), 743 766.
- 3 - Drake M, Cox P (2012). Ethics: end-of-life decision-making in a pediatric patient with SMA type 2: the influence of the media. Neurology 78 (23), 143-145.
- 4 - García-Salido A, de Paso-Mora MG, Monleón-Luque M, Martino-Alba R. (2015). Palliative care in children with spinal muscular atrophy type I: What do they need? Palliative & supportive care 13 (2), 313-317.
- 5 - Iannaccone ST (2007). Modern management of spinal muscular atrophy. Journal of Child Neurology 22 (8), 974-978.
- 6 - Jonas M (2007). The baby MB case: medical decision making in the context of uncertain infant suffering. Journal of Medical Ethics 33 (9), 541-544.
- 7 - Mitchell I. (2006). Spinal muscular atrophy type 1: what are the ethics and practicality of respiratory support? Paediatric Respiratory Reviews 7 suppl 1, 210-211.
- 8 - Parker D, Maddocks I, Stern LM (1999). The role of palliative care in advanced muscular dystrophy and spinal muscular atrophy. Journal of Paediatrics & Child Health 35 (3), 245-250.
- 9 - Richtlijn Palliatieve zorg voor kinderen, NVK 2013.
- 10 - Roper H, Quinlivan R, Workshop, Participants. (2010). Implementation of "the consensus Statement for the standard of care in spinal muscular atrophy" when applied to infants with severe type 1 SMA in the UK. Archives of Disease in Childhood, 95 (10), 845-849.
- 11 - Tassie B, Isaacs D, Kilham H Kerridge I (2013). Management of children with spinal muscular atrophy type 1 in Australia. Journal of Paediatrics & Child Health 49 (10), 815-819.
- 12 - Wang CH, Finkel RS, Bertini ES, Schroth M, Simonds A, Wong B, Aloysius A, Morrison L, Main M, Crawford TO, Trela A and participants of the International Conference on SMA Standard of Care (2007). Consensus statement for standard of care in spinal muscular atrophy. Journal of Child Neurology 22 (8), 1027-1049.
- 13 - Wijngaarde CA, Stam M, Wadman RI, van den Berg LH, van der Pol L. Experience with palliative care for children with SMA type I in The Netherlands. Department of Neurology and Neurosurgery, University Medical Center Utrecht.
- 14 - World Health Organization. Definition of palliatieve care, 2002.
- 15 - IMPaCCT: standards for paediatric palliative care http://www.eapcnet.eu/LinkClick.aspx?fileticket=ShMQyZuTfqU%3D
- 16 - Richtlijn Palliatieve zorg voor kinderen, 2013, NVK.
- 17 - Zuylen van L, Veluw van H, Esch van J. (2010). Zorg in de stervensfase, IKNL.
- 18 - www.farmacotherapeutischkompas.nl.
- 19 - www.kinderformularium.nl.
- 20 - www.pallialine.nl.
Verantwoording
Beoordelingsdatum en geldigheid
Publicatiedatum : 11-03-2019
Beoordeeld op geldigheid : 08-11-2018
Uiterlijk in 2022 bepalen Spierziekten Nederland en de Nederlandse Vereniging voor Revalidatieartsen (VRA) of deze richtlijn nog actueel is. Zo nodig wordt een nieuwe werkgroep geïnstalleerd om de richtlijn te herzien. De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
Spierziekten Nederland en de VRA zijn als houder van deze richtlijn de eerstverantwoordelijke organisaties voor de actualiteit van deze richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijk verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de eerstverantwoordelijke over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
De richtlijnontwikkeling werd ondersteund door Spierziekten Nederland en de Federatie Medisch Specialisten (www.kennisinstituut.nl) en werd gefinancierd door het Innovatiefonds voor Zorgverzekeraars.
Doel en doelgroep
Doel
Het doel van de richtlijn is te komen tot een uniform beleid voor behandeling en begeleiding van kinderen met SMA type 1.
Doelgroep
Deze richtlijn is geschreven voor de leden van de wetenschappelijke verenigingen die aan de ontwikkeling van de richtlijn hebben bijgedragen en overige zorgverleners die betrokken zijn bij de zorg voor kinderen met SMA type 1. Ook kunnen de jeugdarts en huisarts gebruikmaken van de richtlijn. Door de complexiteit van deze aandoening en de veelheid aan betrokken medisch specialisten is het belangrijk voor de huisarts het overzicht over de behandeling mede te bewaken.
Samenstelling werkgroep
Voor de ontwikkeling van de richtlijn is in 2015 een multidisciplinaire werkgroep samengesteld, bestaande uit vertegenwoordigers van alle relevante medische disciplines die betrokken zijn bij de zorg voor kinderen met SMA type 1. Bij het samenstellen van de werkgroep is rekening gehouden met een evenredige vertegenwoordiging van verschillende (para)medische disciplines. Patiëntvertegenwoordigers maakten ook onderdeel uit van de werkgroep.
Samenstelling van de werkgroep:
- dr. W.L. van der Pol, neuroloog, UMC Utrecht (voorzitter)
- dr. A.M.C. Horemans, hoofd Kwaliteit van zorg, Spierziekten Nederland, Baarn (projectleider)
- S. el Markhous, MSc, projectmedewerker Kwaliteit van zorg, Spierziekten Nederland, Baarn (projectleider)
- drs. M. Stam, arts-onderzoeker, UMC Utrecht
- drs. A. Verhoef, verpleegkundig specialist, kinderverpleegkundige, UMC Utrecht
- M. Leeuw MSc, onderzoeksverpleegkundige, AMC Amsterdam
- drs. L.P. Verweij-van den Oudenrijn, verpleegkundig specialist Centrum voor Thuisbeademing, UMC Utrecht
- dr. I. Snoeck, kinderarts-kinderneuroloog, Juliana Kinderziekenhuis, Den Haag
- C. Beveridge, maatschappelijk werker, Juliana Kinderziekenhuis, Den Haag
- drs. M. van Tol, kinderrevalidatiearts, UMC Utrecht en De Hoogstraat Revalidatie, Utrecht
- drs. H. Hijdra, kinderrevalidatiearts, Radboudumc, Nijmegen
- dr. L. van den Engel-Hoek, logopedist, Radboudumc, Nijmegen
- Y. van den Elzen, ergotherapeut, Radboudumc, Nijmegen
- drs. W. de Weerd, kinderarts-intensivist, CTB, Groningen
- dr. I. Cuppen, kinderarts-kinderneuroloog, Wilhelmina Kinderziekenhuis, UMC Utrecht
- drs. B. Bartels, kinderfysiotherapeut, Wilhelmina Kinderziekenhuis, UMC Utrecht
- dr. M.A.G.C Schoenmakers, kinderfysiotherapeut, Wilhelmina Kinderziekenhuis, UMC Utrecht
- R. Smit, patiëntvertegenwoordiger
- M. van Vuuren-de Vos, patiëntvertegenwoordiger
- C. van Esch, MSc, medewerker Kwaliteit van zorg, Spierziekten Nederland, Baarn
- dr. M Verhoef, kinderrevalidatiearts, Wilhelmina Kinderziekenhuis, UMC Utrecht
Met advies van:
- dr. J.M. Cobben, klinisch geneticus, adviseur, AMC, Amsterdam
- M. Schuiling, directeur, adviseur, stichting PAL
- prof. dr. L.S. de Vries, kinderarts-kinderneuroloog-neonataloog, adviseur, UMC Utrecht
- dr. M. de Vries, kinderarts en medisch ethicus, LUMC, Leiden
- dr. E.S. Veldhoen, kinderarts-intensivist, Wilhelmina Kinderziekenhuis, UMC Utrecht
- J.C. Wijnen, diëtist, adviseur, Diëtisten voor Spierziekten
Met ondersteuning van:
- drs. M. Wessels, literatuurspecialist, Kennisinstituut van Medisch Specialisten
Belangenverklaringen
De werkgroepleden hebben schriftelijk verklaard of ze in de laatste vijf jaar een (financieel ondersteunde) betrekkingen onderhielden met commerciële bedrijven, organisaties of instellingen die in verband staan met het onderwerp van de richtlijn. Ook is navraag gedaan naar persoonlijke financiële belangen, belangen door persoonlijke relaties, belangen door middel van reputatiemanagement, belangen vanwege extern gefinancierd onderzoek en belangen door kennisvalorisatie. De belangenverklaringen zijn op te vragen bij het secretariaat van Spierziekten Nederland. Een overzicht vindt u hieronder.
|
Werkgroeplid |
Functie |
Nevenfuncties |
Persoonlijke financiële belangen |
Persoonlijke relaties |
Reputatiemanagement |
Extern gefinancierd onderzoek |
Kennis-valorisatie |
Overige belangen |
|
Bartels |
kinderfysiotherapeut |
promovendus SMA-expertisecentrum WKZ |
geen |
geen |
geen |
geen |
geen |
geen |
|
Beveridge |
ouderbegeleider |
geen |
geen |
geen |
Deelname aan (onbetaalde) commissie om de eigen reputatie/positie, positie van de werkgever of andere belangenorganisaties te beschermen of erkenning te verwerven. Boegbeeldfunctie bij een patiënten- of beroepsorganisatie |
geen |
geen |
geen |
|
Cuppen |
kinderneuroloog |
geen |
geen |
geen |
Deelname aan Richtlijn commissie genetische diagnostiek bij foetale echoafwijkingen Projectgroep Kinderpalliatieve Zorg Nederland |
geen |
geen |
geen |
|
Engel-Hoek |
logopedist en onderzoeker |
|
geen |
geen |
Deelname richtlijn slikstoornissen |
geen |
geen |
geen |
|
Elzen |
ergotherapeut |
geen |
geen |
geen |
Deelname kerngroep ergotherapeuten en fysiotherapeuten van Spierziekten Nederland |
geen |
geen |
geen |
|
Esch |
projectleider |
Workshop medewerker European Neuromuscular Centre (ENMC), betaald |
geen |
geen |
Lid kerngroep Spierziekten Nederland voor fysiotherapeuten en ergotherapeuten |
Betrokken bij de volgende projecten: Zorg voor Zeldzaam: VSOP, Innovatiefonds Zorgverzekeraars - ontwikkeling zorgstandaarden en fysiotherapiebrochures voor zeldzaam, initiatiefnemer: VSOP, financier: Fonds PGO |
geen |
geen |
|
Hijdra |
kinderrevalidatiearts |
geen |
geen |
geen |
Geen |
geen |
geen |
geen |
|
Horemans |
projectleider |
geen |
geen |
geen |
Lid van enkele commissies: - secretaris van de VRA-werkgroep neuromusculaire ziekten; - bestuurslid ISNO (Interuniversitair Steunpunt Neuromusculaire ziekten). |
projectleider van diverse projecten ten behoeve van verbetering van de kwaliteit van zorg voor mensen met een NMA. Financiers: - Innovatiefonds Zorgverzekeraars - PG werkt samen - SKPC - CIBG/ Fonds PGO |
geen |
geen |
|
Leeuw |
onderzoeksverpleegkundige |
geen |
geen |
geen |
Geen |
geen |
geen |
geen |
|
Markhous |
projectleider |
geen |
geen |
geen |
geen |
Betrokken bij de volgende projecten: Zorg voor Zeldzaam: VSOP, Innovatiefonds Zorgverzekeraars - ontwikkeling zorgstandaarden en fysiotherapiebrochures voor zeldzaam, initiatiefnemer: VSOP, financier: Fonds PGO |
geen |
geen |
|
Pol |
neuroloog hoofd Spieren voor Spieren Kindercentrum en SMA-expertisecentrum Nederland |
medisch adviseur Spierziekten Nederland (SMA en MMN), onbetaald |
geen |
geen |
Ad hoc lid van de wetenschappelijk adviesraad van SMA Europe, Biogen en Avexis. Lid van de LMI070 (geneesmiddel ontwikkeld voor SMA) data monitoring committee van Novartis |
onderzoek gefinancierd door PBS, Spieren voor Spieren en ALS stichting |
geen |
geen |
|
Schoenmakers |
kinderfysiotherapeut |
geen |
geen |
geen |
Geen |
geen |
geen |
geen |
|
Snoeck |
kinderarts en kinderneuroloog |
geen |
geen |
geen |
Geen |
geen |
geen |
geen |
|
Stam |
arts-onderzoeker |
geen |
geen |
geen |
Geen |
geen |
geen |
geen |
|
Smit |
patiëntvertegenwoordiger |
relatiemanager Prinses Beatrix Spierfonds, betaald |
geen |
geen |
ambassadrice Prinses Beatrix Spierfonds |
geen |
geen |
geen |
|
Tol |
revalidatiearts |
geen |
geen |
geen |
Geen |
geen |
geen |
geen |
|
Weerd |
kinderarts en medisch hoofd afdeling algemene kindergeneeskunde |
lid werkgroep kinderen Centra voor Thuisbeademing, onbetaald |
geen |
geen |
Geen |
geen |
geen |
geen |
|
Verhoef |
verpleegkundig specialist |
lid fractie wetenschap V&VN kinderverpleegkunde |
geen |
geen |
Geen |
geen |
geen |
geen |
|
Verweij |
verpleegkundig specialist |
bestuurslid VSCA, onbetaald bestuurslid alumnivereniging HU MANP, onbetaald |
geen |
geen |
Geen |
geen |
geen |
geen |
Inbreng patiëntenperspectief
In alle fasen van de richtlijnontwikkeling is gebruikgemaakt van de inbreng van patiënten. Een patiënt en een ouder van een patiënt namen zitting in de richtlijnwerkgroep en bewaakten het patiëntenperspectief gedurende het proces. Zo is samen met de patiëntvertegenwoordigers een knelpuntenanalyse vanuit patiëntperspectief opgesteld op basis van interviews met ouders van een kind met SMA type 1 voordat werd gestart met de ontwikkeling van de richtlijn. Op belangrijke momenten zoals bij het samenstellen van de uitgangsvragen en bij het schrijven van de conceptteksten is advies en commentaar gevraagd van deze patiëntvertegenwoordigers.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren.
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen volgens het rapport Medisch Specialistische Richtlijn 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II-instrument (Appraisal of Guidelines for Research & Evaluation II, www.agreetrust.org) dat een internationaal breed geaccepteerd instrument is en op ‘richtlijnen voor richtlijn’ voor de beoordeling van de kwaliteit van richtlijnen (www.zorginstituutnederland.nl).
Knelpuntenanalyse
Tijdens de voorbereidende fase inventariseerden de voorzitter van de werkgroep en Spierziekten Nederland de knelpunten. Er werden vijf interviews met ouders van kinderen met SMA type 1 afgenomen met als doel knelpunten in de zorg voor patiënten met SMA type 1 in kaart te brengen. Met het SMA-onderzoeksteam van het SMA-expertisecentrum werd gebrainstormd over welke knelpunten door medisch specialisten worden gesignaleerd.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door Spierziekten Nederland concept-uitgangsvragen opgesteld. Deze zijn met de werkgroep besproken waarna de definitieve uitgangsvragen zijn vastgesteld. De uitgangsvragen zijn volgens de PICO opgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag patiëntrelevante uitkomstmaten. De werkgroep waardeerde deze uitkomsten volgens hun relatieve belang als cruciaal of belangrijk.
Zoeken en selecteren van literatuur
Er werd per uitgangsvraag aan de hand van specifieke zoektermen en specifieke zoekacties gezocht naar gepubliceerde wetenschappelijke studies in de elektronische databases Medline, PubMed, Embase, Cinahl, PsycInfo en de Cochrane Library. Er werd gezocht naar wetenschappelijke artikelen gepubliceerd tussen 1995 en 2016 in de talen Nederlands, Engels, Frans, Duits en Spaans. Ook werd de werkgroepleden gevraagd voor elke richtlijnmodule sleutelpublicaties aan te dragen. In verband met het zeer zeldzame karakter van de spierziekte, behandeld in deze richtlijn, werd gezocht naar studies met de hoogste mate van bewijs (meta-analyses, RCT’s) maar ook naar studies met een geringere mate van bewijs (case-controlstudies). De databases waarin is gezocht, de zoekactie of gebruikte trefwoorden van de zoekactie en de gehanteerde selectiecriteria zijn te vinden in de zoekverantwoording (einde van ieder module).
De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van titel en abstract. De geselecteerde artikelen werden gebruikt voor de beantwoording van de uitgangsvragen.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de methodologische tabellen.
Samenvatten van de literatuur
Er zijn voor deze richtlijn geen artikelen geselecteerd voor de evidencetabellen, dit in verband met een te lage bewijskracht van de artikelen. Deze richtlijn omvat dan ook geen samenvatting van de literatuur en er zijn geen wetenschappelijke conclusies geformuleerd op basis van wetenschappelijk bewijs. Wel zijn er wetenschappelijke artikelen gebruikt ter onderbouwing van de overwegingen in de richtlijn.
Overwegingen
Voor een aanbeveling zijn naast het wetenschappelijke bewijs ook andere aspecten belangrijk zoals de expertise van de werkgroepleden, het patiëntenperspectief, kosten, beschikbaarheid van voorzieningen of organisatorische zaken. Deze aspecten worden vermeld onder het kopje ‘Overwegingen’.
Formuleren van aanbevelingen
De aanbevelingen geven een antwoord op de uitgangsvraag en zijn gebaseerd op het best beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen bepaalt de sterkte van de aanbeveling. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten samen.
Randvoorwaarden (organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, [financiële] middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag.
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of (aanvullend) wetenschappelijk onderzoek gewenst is.
Commentaar- en autorisatiefase
De conceptrichtlijn werd aan de betrokken beroepsverenigingen voorgelegd voor commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn werd aan de betrokken beroepsverenigingen voorgelegd voor autorisatie en door hen geautoriseerd.
Werkwijze werkgroep
Door Spierziekten Nederland werd een knelpuntenanalyse uitgevoerd om te inventariseren welke knelpunten zich voordoen in de zorg voor kinderen met SMA type 1. Dit deed men aan de hand van vijf interviews met ouders van een (overleden) kind met SMA type 1 en een brainstormsessie met medisch specialisten van het SMA-expertisecentrum. Op basis van de uitkomsten van de knelpuntenanalyse zijn de uitgangsvragen opgesteld.
Vervolgens is een aantal subgroepen gevormd met vertegenwoordigers van relevante disciplines. De voorzitter van de werkgroep en de projectmedewerkers van Spierziekten Nederland zorgden samen voor onderlinge afstemming van de subgroepen. De werkgroep werkte gedurende een periode van ongeveer twee jaar aan de tekst voor de conceptrichtlijn. De subgroepen beoordeelden de gevonden wetenschappelijke literatuur en formuleerden vervolgens de overwegingen (op basis van consensus) en aanbevelingen. De conceptteksten werden tijdens vergaderingen met de subgroepen besproken. De teksten van de subgroepen zijn door Spierziekten Nederland samengevoegd en op elkaar afgestemd tot één document: de conceptrichtlijn. De voltallige werkgroep is vijf keer bijeengekomen om de richtlijn op te stellen.
Na afronding van de conceptrichtlijn is deze ter commentaar aangeboden aan de betrokken adviseurs in de werkgroep. De adviseurs leverden commentaar op delen van de richtlijn waar nog advies over nodig was. Na verwerking van het commentaar is de richtlijn door de voltallige werkgroep vastgesteld en ter autorisatie naar de relevante beroepsverenigingen gestuurd.
Zoekverantwoording
Gezocht op 10 maart 2016
|
Database |
|
Combinatie van trefwoorden |
Aantal hits |
Totaal |
|
PubMed
|
#1 |
"werdnig-Hoffmann"[Title/Abstract] |
266 |
74 |
|
#2 |
Werdnig Hoffmann disease[MeSH Terms] |
1016 |
||
|
#3 |
muscular atrophy, spinal[MeSH Terms] |
3810 |
||
|
#4 |
spinal muscular atroph*[Title/Abstract] OR SMA[Title/Abstract] |
15983 |
||
|
#5 |
(#1 OR #2 OR #3 OR #4) |
17535 |
|
|
|
#6 |
palliative care[MeSH Terms] |
43706 |
|
|
|
#7 |
Patient Care Management[MeSH Terms] |
608915 |
|
|
|
#8 |
palliative[Title/Abstract] OR supportive[Title/Abstract] OR "care management"[Title/Abstract] |
96680 |
|
|
|
#9 |
terminal care[MeSH Terms] |
43227 |
|
|
|
#10 |
end of life care[MeSH Terms] |
43227 |
|
|
|
#11 |
terminal [Title/Abstract] OR end-of-life[Title/Abstract] |
365892 |
|
|
|
#12 |
#6 OR #7 OR #8 OR #9 OR #10 OR #11 |
1087187 |
|
|
|
#13 |
#5 AND #12 |
558 |
|
|
|
#14 |
(#5 AND #12) Filters: Publication date from 1995/01/01 to 2016/12/31; Dutch; English; French; German; Spanish; Child: birth-18 years |
74 |
|
Gezocht op 11 maart 2016
|
Database |
|
Combinatie van trefwoorden |
Aantal hits |
Totaal |
|
Embase (Emtree)
|
#1 |
'werdnig hoffmann disease'/exp |
420 |
201 |
|
#2 |
'werdnig hoffmann':ab,ti |
371 |
||
|
#3 |
'spinal muscular atrophy'/exp |
38661 |
||
|
#4 |
'spinal muscular atrophy' OR 'hereditary proximal spinal muscular atrophy' OR 'spinal muscular atrophy type 1' or 'SMA type 1' OR 'SMA':ab,ti |
22958 |
|
|
|
#5 |
'spinal muscular atrophies of childhood' OR 'infantile spinal muscular atrophy':ab,ti |
170 |
|
|
|
#6 |
#1 OR #2 OR #3 OR #4 OR #5 |
58138 |
|
|
|
#7 |
'palliative therapy'/exp |
77308 |
|
|
|
#8 |
'patient care'/exp |
598496 |
|
|
|
#9 |
'palliative' OR 'supportive' OR 'care management':ab,ti |
134509 |
|
|
|
#10 |
'terminal care'/exp |
51691 |
|
|
|
#11 |
'terminal' OR 'end of life':ab,ti |
402601 |
|
|
|
#12 |
#7 OR #8 OR #9 OR #10 OR #11 |
1164625 |
|
|
|
#13 |
#6 AND #12 AND ([dutch]/lim OR [english]/lim OR [french]/lim OR [german]/lim OR [spanish]/lim) AND ([newborn]/lim OR [infant]/lim OR [child]/lim OR [adolescent]/lim) AND [1995-2016]/py |
201 |
|
Gezocht op 11 maart 2016
|
Database |
|
Combinatie van trefwoorden |
Aantal hits |
Totaal |
|
MEDLINE (OvidSP) |
1 |
werdnig-hoffmann*.ti,ab,kf. |
297 |
|
|
2 |
exp Muscular Atrophy, Spinal/ |
3832 |
52 |
|
|
3 |
(Spinal muscular atroph* or SMA).ti,ab,kf. |
15823 |
|
|
|
4 |
1 or 2 or 3 |
17393 |
|
|
|
5 |
exp palliative care/ |
43901 |
|
|
|
6 |
(palliative or supportive or 'care management').ti,ab,kf. |
94719 |
|
|
|
7 |
exp terminal care/ |
43414 |
|
|
|
8 |
(terminal or 'end of life').ti,ab,kf. |
364163 |
|
|
|
9 |
5 or 6 or 7 or 8 |
497673 |
|
|
|
10 |
4 and 9 |
465 |
|
|
|
11 |
limit 10 to ("all child (0 to 18 years)" and (dutch or english or french or german or spanish) and last 21 years) |
52 |
|
Gezocht op 11 maart 2016
|
Database |
|
Combinatie van trefwoorden |
Aantal hits |
Totaal |
|
PsycINFO (OvidSP) |
1 |
werdnig-hoffmann*.ti,ab. |
11 |
|
|
2 |
(spinal muscular atroph* or SMA).ti,ab. |
1507 |
2 |
|
|
3 |
exp muscular atrophy/ |
540 |
|
|
|
4 |
1 OR 2 OR 3 |
1797 |
|
|
|
5 |
exp palliative care/ |
8867 |
|
|
|
6 |
(palliative or supportive or 'care management').ti,ab. |
35870 |
|
|
|
7 |
(terminal or 'end of life').ti,ab. |
17959 |
|
|
|
8 |
5 or 6 or 7 |
51564 |
|
|
|
9 |
4 and 8 |
30 |
|
|
|
10 |
limit 9 to ((100 childhood <birth to age 12 yrs> or 200 adolescence <age 13 to 17 yrs>) and (dutch or english or french or german or spanish) and last 21 years) |
2 |
|
Gezocht op 11 maart 2016
|
Database |
|
Combinatie van trefwoorden |
Aantal hits |
Totaal |
|
CINAHL (EBSCO) |
S1 |
TI Werdnig-hoffmann OR AB Werdnig-hoffmann |
2 |
|
|
S2 |
(MH "Muscular Atrophy, Spinal+") |
253 |
|
|
|
S3 |
TI spinal muscular atroph* OR AB spinal muscular atroph* OR TI SMA OR AB SMA |
1133 |
14 |
|
|
S4 |
S1 OR S2 OR S3 |
1249 |
|
|
|
S5 |
(MH "Palliative Care") |
24092 |
|
|
|
S6 |
TI palliative OR AB palliative or TI supportive OR AB supportive OR TI "care management" OR AB "care management" |
35938 |
|
|
|
S7 |
(MH "Terminal Care+") |
46011 |
|
|
|
S8 |
TI terminal OR AB terminal OR TI "end of life" OR AB "end of life" |
19820 |
|
|
|
S9 |
S5 OR S6 OR S7 OR S8 |
76067 |
|
|
|
S10 |
S4 AND S9 |
34 |
|
|
|
S11 |
S4 AND S9 Limiters - Published Date: 19950101-20161231; Age Groups: Infant, Newborn: birth-1 month, Infant: 1-23 months, Child, Preschool: 2-5 years, Child: 6-12 years, Adolescent: 13-18 years; Language: Dutch/Flemish, English, French, German, Spanish |
14 |
|
Gezocht op 14 maart 2016
|
Database |
|
Combinatie van trefwoorden |
Aantal hits |
Totaal |
|
Cochrane Library |
#1 |
Werdnig-hoffmann disease:ti or werdnig-hoffmann disease:ab |
2 |
6 |
|
#2 |
Spinal muscular atroph*:ti or spinal muscular atroph*:ab or SMA:ti or SMA:ab |
303 |
||
|
#3 |
#1 or #2 |
303 |
||
|
#4 |
Palliative:ti or palliative:ab or care management:ti or care management:ab |
12505 |
||
|
#5 |
supportive:ti or supportive:ab |
3944 |
||
|
#6 |
terminal care:ti or terminal care:ab or terminal management:ti or terminal management:ab |
4672 |
||
|
#7 |
End of life care:ti or end of life care:ab
|
1329 |
||
|
#8 |
#4 or #5 or #6 or #7 |
21494 |
||
|
#9 |
#3 and #8 |
6 |
