Classificatie gangbeeld bij CP
Uitgangsvraag
Hoe wordt gangbeeld geclassificeerd?
Aanbeveling
De werkgroep is van mening dat bij kinderen met een afwijking van het gangbeeld patroon gekozen moet worden voor een systematische wijze van beschrijving van het looppatroon. De indeling in looptypes volgens Becher heeft de voorkeur.
Overwegingen
Ieder been wordt onafhankelijk gescoord per kind. Het meest voorkomende stapprobleem dient te worden geclassificeerd. Voor de stand fase dient het einde van de midstance te worden gebruikt omdat deze fase goed definieerbaar is, en niet de terminal stance fase. Om systematische onderschatting van de kniehoek te voorkomen dient de flexie hoek van de knie in midstance tenminste 20 graden te zijn om te spreken van een flexie van de knie bij type 4 en 5 looppatroon. Sommige kinderen zijn niet classificeerbaar, bijvoorbeeld na een orthopedische operatie. Bovenstaande overwegen vergroten de betrouwbaarheid van de gangbeeld analyse (Verschuren 2004).
De indeling zoals geïntroduceerd door Becher heeft in Nederland de voorkeur op grond van zijn eenvoud, en het feit dat therapeutische consequenties kunnen worden verbonden aan een bepaalde classificatie (bijvoorbeeld orthese gebruik, botulinetoxine behandeling, chirurgie). Het verdient de voorkeur om revalidatieartsen en kinderfysiotherapeuten te scholen in deze classificatie.
Onderbouwing
Ieder lopend kind met een spastische CP heeft een kenmerkend, afwijkend, looppatroon dat over het algemeen door ervaren therapeuten en artsen wordt herkend op het ‘blote oog’. Echter meestal wordt dit “gaan” weinig specifiek omschreven in termen zoals “loopt met in een spastisch patroon” of “loopt met een spitsvoet”. De laatste jaren is het gebruik van schalen of classificatiesystemen voor het gangbeeld toegenomen. De klinische toepassing heeft zich vooral gericht op de ondersteuning bij het opstellen van een behandelplan ter verbetering van het lopen bij kinderen met een spastische CP.
Er zijn verschillende methoden ontwikkeld in en buiten het looplaboratorium om wijzen van het “gaan” te classificeren. Dit hangt sterk samen met het doel waarvoor het classificatiesysteem is ontwikkeld (diagnostisch, therapeutisch, evaluatief). Daarbij wordt de normale gangcyclus als uitgangssituatie genomen en afwijkingen in de verschillende fasen beschreven.
In het gangbeeld kunnen 3 functionele fases worden onderscheiden (Perry 1992): 1) het nemen van gewicht 2) steun op het been en 3) voortbewegen van het been. De stand fase wordt verder onderverdeeld in 1) initial contact 2) Loading response 3) midstance 4) terminal stance 5) preswing. De zwaaifase wordt onderverdeeld in 6) initial swing 7) midswing en 8) terminal swing (figuur 3.3).
Om de patroon te kunnen beoordelen moet men eerst “het gaan” registreren op een gestandaardiseerde manier die een goede beoordeling achteraf mogelijk maakt. De meest toegepaste methode is het gebruik van een (digitale) videoregistratie binnen of buiten het looplaboratorium. Bij voorkeur dient de registratie systematisch in twee vlakken (het sagittale vlak en frontale vlak) plaats te vinden.
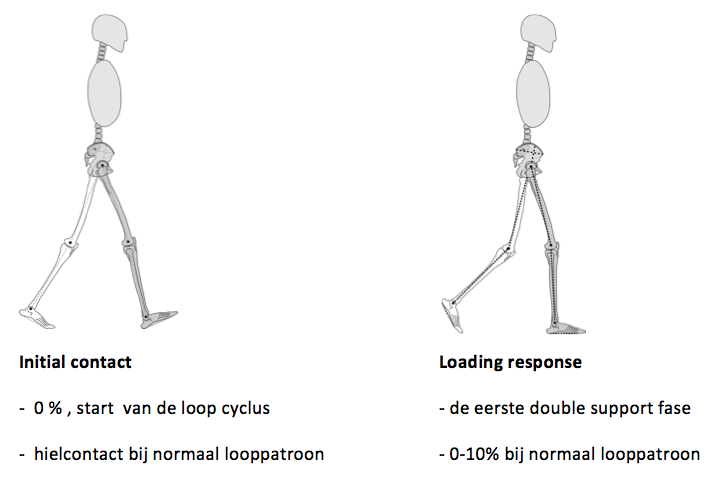
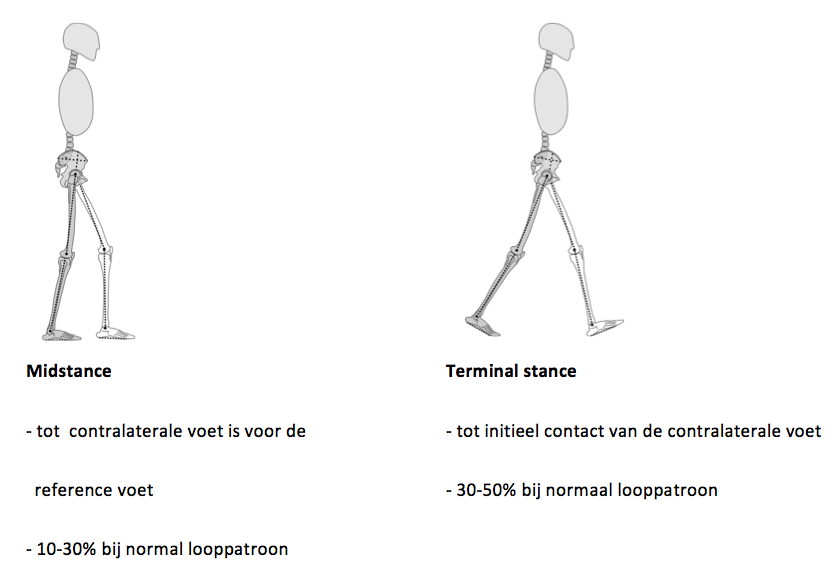
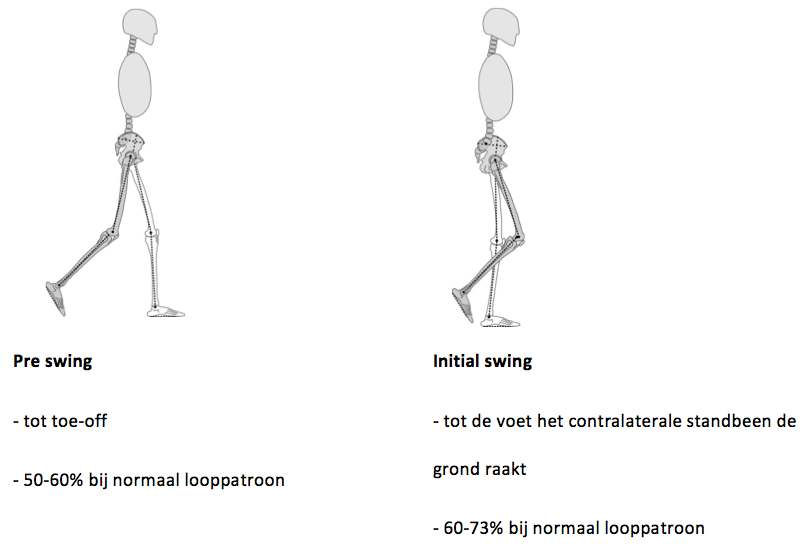
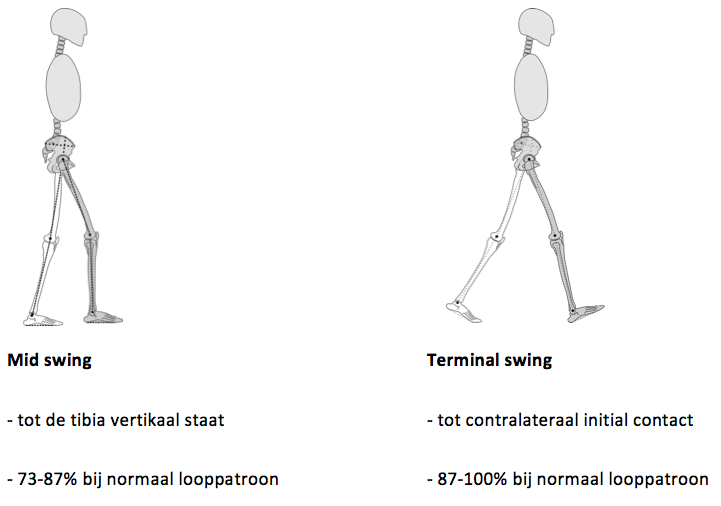
Figuur 3.3. De loopcyclus, verdeeld in acht fasen
Een loopcyclus begint met initial contact en eindigt met terminal swing. Een cyclus wordt in de tijd genormaliseerd van 0-100%.
Door gangbeeldanalyse is het duidelijk geworden dat kinderen met CP gelijksoortige gangbeeldpatronen laten zien. Het onderscheiden en identificeren van de verschillende patronen met behulp van een classificatiesysteem kan helpen in het opstellen van de meest optimale behandelprotocollen per gangbeeldtype.
Een goede gangbeeld classificatie kan dus bijdragen aan:
- Eenduidige communicatie tussen collega's en professionals onderling
- Het opstellen van een behandelplan
- Evaluatie van het behandelplan
|
Niveau 3 |
Er zijn aanwijzingen dat classificatie van het gangbeeld patroon met de Physician Rating Scale (PRS), Edinburgh Visual Gait Analysis Interval testing (GAIT) schaal, de observational gait scale (GOS) en de typering volgens Becher betrouwbaar kan worden verricht en bijdraagt aan uniforme beschrijving van het looppatroon als dit wordt gedaan door dezelfde observer.
C Maathuis 2005 (Physician Rating Scale) C Maathuis 2005 (Edinburgh GAIT scale) C Mackey 2003 (OGS) C Verschuren 2004 (Becher, videoobservatie) D Becher 2002 (classificatie volgens Becher) |
De werkgroep heeft een 4-tal publicaties geselecteerd als basis voor deze module.
In de praktijk zijn vier verschillende classificatiesystemen of – schalen bekend.
- Observational Gait Scale (OGS) (Mackey, 2003)
- Physician Rating Scale (PRS) (Maathuis 2005)
- Edinburgh Visual Gait Analysis Interval Testing (GAIT) Scale (Maathuis 2005)
- Gangbeeldclassificatie zoals beschreven door Becher. (Becher 2002, Verschuren 2004)
De Observational Gait Scale (OGS) (Mackey 2003)
Dit is een observatieschaal voor het gangbeeld bestaande uit acht secties waarop het looppatroon per been kwalitatief wordt gescoord, zowel in het frontale als in het sagitale vlak.
Physician Rating Scale (PRS) (Maathuis 2005)
Deze observatie van het gaan is oorspronkelijk gepubliceerd door Koman (1993) en betreft een eenvoudige schaal die het gaan uitsluitend in het sagitale vlak beoordeeld. Er worden scores toegekend aan 4 items (crouch, knie, voet-contact en verandering) voor het rechter en het linker been afzonderlijk. Het scoren kost ongeveer 5 minuten tijd.
Wat betreft de PRS is gebleken dat de intraobserver variabiliteit goed is maar de interobserver variabiliteit matig (Maathuis 2005).
De Edinburgh Visual Gait Analysis Interval Testing (GAIT) Scale (Maathuis 2005)
De GAIT is ontworpen in het Anderson Gait Laboratory in Edinburgh (UK). Bij deze observatieschaal wordt de per deelaspect van de gangcyclus op zes onderdelen, per been gescoord, zowel in het frontale, sagitale als transversale vlak. Het is ontwikkeld als een normatief en evaluatief instrument, waarbij een verandering van minimaal drie punten een klinisch relevante verandering wordt verondersteld.
Wat betreft de GAIT is gebleken dat de intraobserver variabiliteit goed is maar de interobserver variabiliteit matig (Maathuis 2005).
De gangbeeldclassificatie volgens Becher
Door collega Becher is een nieuwe classificatie van het gangbeeld voorgesteld (Becher 2002). Hierbij kunnen 5 looptypes worden geïdentificeerd die niet hiërarchisch zijn geclassificeerd.
Verschillende loop types volgens Becher (2002):
Type 1. Voetheffersparese
Dit type looppatroon wordt gekenmerkt door een voorvoet- of midvoetlanding bij initial contact, volledig voetcontact in de standfase zonder hyperextensie in de knie, en onvoldoende voetheffing in midswing en terminal swing (enkel- of dubbelzijdig).
De volgende looppatronen hebben allen tevens de voetheffersparese.
Type 2. (Hyper)extensie van de knie in midstance met volledig voetcontact
Dit type looppatroon wordt gekenmerkt door een voorvoet- of midvoetlanding, volledige of hyperextensie van de knie in midstance bij volledig voetcontact.
Type 3. (Hyper)extensie van de knie in midstance zonder volledig voetcontact
Dit type looppatroon wordt gekenmerkt door een voorvoet- of midvoetlanding (vaak ook door onvolledige knie-extensie in terminal swing) en volledige of hyperextensie van de knie in midstance zonder hielcontact.
Type 4. Flexie van de knie in midstance zonder volledig voetcontact
Dit type looppatroon wordt gekenmerkt door heup- en knieflexie (>10°) in midstance zonder hielcontact.
Type 5. Flexie van de knie in midstance met volledig voetcontact
Dit type looppatroon wordt gekenmerkt door een voorvoetlanding met flexie in de knie(>10°), en persisterende flexie in de heup en knie in midstance met volledig voetcontact.
In een klein onderzoek is gebleken dat de interbeoordelaarsbetrouwbaarheid van deze methode op basis van videoregistratie buiten het looplaboratorium door kinder- fysiotherapeuten voor classificatie varieert van middelmatig tot zeer goed (Verschuren 2004).
- Becher JG. Pediatric Rehabilitation in Children with Cerebral Palsy: General Management, Classification of Motor Disorders. J Prosthetics Orthotics 2002;14:143-52.
- Maathuis KG, van der Schans CP, van Iperen A, Rietman HS, Geertzen JH. Gait in children with cerebral palsy: observer reliability of Physician Rating Scale and Edinburgh Visual Gait Analysis Interval Testing scale. J Pediatr Orthop 2005;25:268-72.
- Mackey AH, Lobb GL, Walt SE, Stott NS. Reliability and validity of the Observational Gait Scale in children with spastic diplegia. Dev Med Child Neurol 2003;45:4-11.
- Verschuren O, Gorter JW, Ketelaar M, Becher JG. Gangbeeldclassificatie bij kinderen met CP. Ned Tijdschr Fysiother 2004;14-19
- Perry J. Gait Analysis. Normal and Pathological Function. Thorofare: Slack Inc.; 1992.
Beoordelingsdatum en geldigheid
Publicatiedatum : 01-05-2015
Beoordeeld op geldigheid : 09-08-2024
In 2006 is de ”richtlijn diagnostiek en behandeling van kinderen met spastische Cerebrale Parese” (VRA 2006) vastgesteld. Bij de revisie (autorisatie 01-04-2015) zijn drie nieuwe uitgangsvragen uitgewerkt en zeven uitgangsvragen gereviseerd, en is de geldigheid van de niet-gereviseerde uitgangsvragen beoordeeld. Bij de eerste modulaire revisie (autorisatie 10-09-2018) is de module 'Effect van orthopedische chirurgie op mobiliteit' (zie Behandeling gericht op verbetering mobiliteit) gereviseerd en toegevoegd aan de Richtlijnendatabase.
Geldigheid van niet-gereviseerde uitgangsvragen uit de eerdere richtlijn (2006)
De werkgroep heeft in 2015 de geldigheid van aanbevelingen uit de eerdere versie van de richtlijn (VRA 2006) beoordeeld. Een van de onderdelen werd beoordeeld als niet meer valide: vanwege nieuwe gegevens in de literatuur waren de analyse, conclusie en aanbeveling van uitgangsvraag - 'Wat is het effect van spierverlenging, tenotomie, osteotomie op ROM, spiertonus en kracht?'- niet meer geldig. Dit onderdeel is gereviseerd in 2018 (zie module 'Effect van orthopedische chirurgie op mobiliteit').
De overige aanbevelingen uit de richtlijn van 2006 werden in 2015 beoordeeld als onverminderd van toepassing, wel waren enkele tekstuele correcties en aanvullingen noodzakelijk. De belangrijkste aanvullingen en correcties zijn beschreven in het addendum (zie aanverwant ‘Addendum revisie 2015’) en betreffen onder andere de verduidelijking van de rol van de kindergeneeskundige expertise.
Algemene gegevens
Mandaterende verenigingen/instanties
Nederlandse Vereniging voor Fysiotherapie in de Kinder- en Jeugdgezondheidszorg
Organisatie
Kwaliteitsinstituut voor de Gezondheidszorg CBO
Financiering:
Deze richtlijn is tot stand gekomen met financiële steun van de Orde van Medisch Specialisten in het kader van het programma ‘Evidence-Based Richtlijn Ontwikkeling (EBRO)’.
Doel en doelgroep
Doel
Deze richtlijn is een document met aanbevelingen en handelingsinstructies ter ondersteuning van de dagelijkse praktijkvoering. De richtlijn berust op de resultaten van wetenschappelijk onderzoek en aansluitende meningsvorming gericht op het expliciteren van goed medisch handelen. Er wordt aangegeven wat, volgens de huidige maatstaven en aansluitend bij de gangbare Nederlandse praktijk, in het algemeen de beste zorg is voor kinderen / jongeren met spasticiteit en CP. De richtlijn is bestemd voor personen met een spastische Cerebrale Parese in de leeftijdsgroep van 0 tot 18 jaar behalve de module met betrekking tot de transitie naar volwassenheid waar een definitie tot 25 jaar wordt gehanteerd. Met ‘kinderen’ wordt in deze richtlijn bedoeld: mensen in de leeftijd van 0 tot 18 jaar. De richtlijn geeft aanbevelingen over de diagnostiek, behandeling van spasticiteit op stoornisniveau, vaardigheidsniveau en participatie, op basis van het ICF-CY model en terminologie. Specifieke doelen van deze richtlijn voor de behandeling van spasticiteit bij kinderen met CP zijn het verkrijgen van uniformiteit met betrekking tot de diagnostiek, en de behandeling en begeleiding in de diverse centra. De richtlijn beoogt de kaders te definiëren waarbinnen de multidisciplinaire zorg van kinderen met spastische CP dient plaats te vinden. Deze richtlijn wil tevens bijdragen aan verbeterde communicatie tussen behandelaars onderling en tussen de patiënt, diens naasten en behandelaars.
Doelgroep
De richtlijn is bedoeld voor zorgverleners die primair bij de behandeling van kinderen met spastische CP betrokken zijn: (kinder-)revalidatieartsen, (kinder-)neurologen, kinderartsen, plastisch chirurgen, (kinder-)fysiotherapeuten, ergotherapeuten en logopedisten. Daarnaast zijn vele andere disciplines meer incidenteel betrokken bij diagnostiek en behandeling van deze kinderen, zoals jeugdartsen, artsen voor verstandelijk gehandicapten, psychosociale hulpverleners, onderwijsdeskundigen etc.
Samenstelling werkgroep
Voor het ontwikkelen van deze richtlijn is in 2004 een multidisciplinaire werkgroep samengesteld, bestaande uit vertegenwoordigers van alle bij de diagnostiek en behandeling van spasticiteit bij kinderen met CP betrokken medische en paramedische disciplines, de Vereniging van Motorisch Gehandicapten en hun Ouders (BOSK) en medewerkers van het Kwaliteitsinstituut voor de Gezondheidszorg CBO (zie ‘Samenstelling van de werkgroep’).
Bij het samenstellen van de werkgroep is zoveel mogelijk rekening gehouden met de geografische spreiding van de werkgroepleden, met een evenredige vertegenwoordiging van de verschillende betrokken verenigingen en instanties, alsmede met een spreiding van al dan niet academische achtergrond. De werkgroepleden hebben onafhankelijk gehandeld en waren gemandateerd door hun vereniging.
Kernredactie
- Prof.dr. J.G. Becher, kinderrevalidatiearts, Vrije Universiteit Medisch Centrum, Amsterdam, voorzitter
- Drs. R.F. Pangalila, kinderrevalidatiearts, Rijndam revalidatiecentrum, Rotterdam
- Dr. R.J. Vermeulen, kinderneuroloog, Vrije Universiteit Medisch Centrum, Amsterdam
- Ir. T.A. van Barneveld, epidemioloog, programmamanager, Kwaliteitsinstituut voor de Gezondheidszorg CBO
- Mw.dr. C.J.I. Raats, Kwaliteitsinstituut voor de Gezondheidszorg CBO, adviseur
Werkgroep
- Mw. P. Aarts, ergotherapeute, Sint Maartenskliniek, Nijmegen
- Prof.dr. A.F. Bos, kinderarts, Universitair Medisch Centrum, Groningen
- Mw. L. Bosma, kinderfysiotherapeute, Heliomare Revalidatie, Wijk aan Zee
- Mw. K.A. Bron, directeur BOSK, Utrecht
- Mw. L.M.A. Draaisma-van Trier, ergotherapeute, Sint Maartenskliniek, Nijmegen
- Dr. J.W. Gorter, kinderrevalidatiearts, Universitair Medisch Centrum, Utrecht
- Mw. K. van Hulst, logopedist, Universitair Medisch Centrum St. Radboud, Nijmegen
- Mw. dr. B. Ivanyi, kinderrevalidatiearts, De Vogellanden, Centrum voor revalidatie, Zwolle
- Dr. P.H. Jongerius, revalidatiearts, Sint Maartenskliniek, Nijmegen
- Mw. drs. J.G. Kalf, logopedist, Universitair Medisch Centrum St. Radboud, Nijmegen
- Dr. M. Kreulen, plastisch chirurg, Rode Kruis Ziekenhuis, Beverwijk
- Dr. C.G.B. Maathuis, revalidatiearts, Centrum voor Revalidatie Universitair Medisch Centrum, Groningen
- Dr. H. van de Meent, revalidatiearts, Universitair Medisch Centrum St. Radboud, Nijmegen
- Mw. drs. A. Meester, revalidatiearts, Academisch Medisch Centrum, Amsterdam
- E. Rameckers MRes, kinderfysiotherapeut SRL, locatie Franciscusoord, Valkenburg
- Dr. J.A. van der Sluijs, orthopedisch chirurg, Vrije Universiteit Medisch Centrum, Amsterdam
- Mw. prof.dr. B.C.M. Smits-Engelsman, kinderfysiotherapeut, Universitair Medisch Centrum St. Radboud, Nijmegen
- Mw. drs. L.A.W.M. Speth, kinderrevalidatiearts SRL, locatie Franciscusoord, Valkenburg
Belangenverklaringen
Er zijn geen voor deze richtlijn relevante relaties van werkgroepleden met farmaceutische en/of hulpmiddelenindustrie gemeld.
Inbreng patiëntenperspectief
Het perspectief van patiënten over de zorg rondom een aandoening vormt een waardevolle en essentiële aanvulling in een richtlijn. Daarom was een vertegenwoordiger van de Vereniging van Motorisch Gehandicapten en hun Ouders (BOSK) afgevaardigd in de werkgroep. Daarnaast hebben de landelijke werkgroepen ‘Volwassenen met Cerebrale Parese’ en ‘Ouders van kinderen met Cerebrale Parese’ als focusgroep bijgedragen aan module ‘Ouderbeleving ten aanzien van ziektebeeld Cerebrale Parese’ en submodules ‘Belang van ouderondersteuning’, ‘Interventies voor ouders’ en ‘Belang van trajectbegeleiding’ (Organisatie van zorg bij CP).
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is zoveel mogelijk rekening gehouden met de implementatie van de richtlijn en de daadwerkelijke uitvoerbaarheid van de aanbevelingen. De richtlijn wordt verspreid onder alle relevante beroepsgroepen en ziekenhuizen. Ook wordt een samenvatting van de richtlijn ter publicatie aangeboden aan het Nederlands Tijdschrift voor Geneeskunde en zal er in verschillende specifieke vaktijdschriften aandacht worden besteed aan de richtlijn. Daarnaast wordt de integrale tekst van de richtlijn op de CBO-website geplaatst.
Werkwijze
Gezien de omvang van het werk werd een aantal subgroepen gevormd met vertegenwoordigers van relevante disciplines. Daarnaast zorgde een redactieteam, bestaande uit de voorzitter, twee werkgroepleden en de adviseurs van het CBO, voor de coördinatie en onderlinge afstemming van de subgroepen. De werkgroep heeft gedurende een periode van ongeveer twee en een half jaar gewerkt aan de tekst voor de conceptrichtlijn. De werkgroepleden schreven afzonderlijk of in de subgroepen teksten die tijdens plenaire vergaderingen werden besproken en na verwerking van de commentaren werden geaccordeerd. De voltallige werkgroep is 28 maal bijeen geweest om de resultaten van de subgroepen in onderling verband te bespreken. De teksten van de subgroepen zijn door het redactieteam samengevoegd en op elkaar afgestemd tot één document: de conceptrichtlijn. Deze werd op 7 september 2006 op een landelijke richtlijnbijeenkomst gepresenteerd voor commentaar. Daarnaast is de conceptrichtlijn via websites van het Kwaliteitsinstituut voor de Gezondheidszorg CBO en beroepsverenigingen voorgelegd aan alle leden van de betrokken disciplines. Na verwerking van het commentaar is de definitieve richtlijn op 9 oktober 2006 door de voltallige werkgroep vastgesteld en ter autorisatie naar de relevante beroepsverenigingen gestuurd.
Wetenschappelijke bewijsvoering
De richtlijn is voor zover mogelijk gebaseerd op bewijs uit gepubliceerd wetenschappelijk onderzoek. Relevante artikelen werden gezocht door het verrichten van systematische zoekacties in de Cochrane library, Medline, Embase, Cinahl en Psychinfo. Hierbij werd de taal gelimiteerd tot Engels, Duits, Frans en Nederlands. Daarnaast werden handmatige zoekacties verricht. Er werd gezocht vanaf 1990 tot en met december 2005, zie zoekverantwoording voor de gebruikte zoekstrategie.
Belangrijke selectiecriteria hierbij waren: vergelijkend onderzoek met hoge bewijskracht, zoals meta-analyses, systematische reviews, randomized controlled trials (RCTs) en controlled trials (CTs). Waar deze niet voorhanden waren, werd verder gezocht naar vergelijkend cohortonderzoek, vergelijkende patiënt-controle studies of niet vergelijkend onderzoek.
De kwaliteit van deze artikelen werd door de werkgroepleden beoordeeld aan de hand van ‘evidence-based richtlijnontwikkeling’ (EBRO)-beoordelingsformulieren. Artikelen van matige of slechte kwaliteit werden uitgesloten. Na deze selectie bleven de artikelen over die als onderbouwing bij de verschillende conclusies in de richtlijn staan vermeld. De geselecteerde artikelen zijn vervolgens gegradeerd naar de mate van bewijs, waarbij de volgende indeling is gebruikt (zie tabel 1). De mate van bewijskracht en niveau van bewijs zijn in de conclusies van de verschillende hoofdstukken weergegeven. De belangrijkste literatuur waarop de conclusies zijn gebaseerd is daarbij vermeld.
Tabel 1. Indeling van de literatuur naar de mate van bewijskracht
|
Niveau: Voor artikelen betreffende: interventie (preventie of therapie) |
|
|
A1 |
systematische reviews die tenminste enkele onderzoeken van A2-niveau betreffen, waarbij de resultaten van afzonderlijke onderzoeken consistent zijn; |
|
A2 |
gerandomiseerd vergelijkend klinisch onderzoek van goede kwaliteit (gerandomiseerde, dubbelblind gecontroleerde trials) van voldoende omvang en consistentie; |
|
B |
gerandomiseerde klinische trials van matige kwaliteit of onvoldoende omvang of ander vergelijkend onderzoek (niet-gerandomiseerd, vergelijkend cohortonderzoek, patiënt-controle-onderzoek); |
|
C |
niet-vergelijkend onderzoek; |
|
D |
mening van deskundigen, bijvoorbeeld de werkgroepleden. |
|
|
|
|
Niveau: Voor artikelen betreffende: diagnostiek |
|
|
A1 |
onderzoek naar de effecten van diagnostiek op klinische uitkomsten bij een prospectief gevolgde goed gedefinieerde patiëntengroep met een tevoren gedefinieerd beleid op grond van de te onderzoeken testuitslagen, of besliskundig onderzoek naar de effecten van diagnostiek op klinische uitkomsten, waarbij resultaten van onderzoek van A2-niveau als basis worden gebruikt en voldoende rekening wordt gehouden met onderlinge afhankelijkheid van diagnostische tests; |
|
A2 |
onderzoek ten opzichte van een referentietest, waarbij van tevoren criteria zijn gedefinieerd voor de te onderzoeken test en voor een referentietest, met een goede beschrijving van de test en de onderzochte klinische populatie; het moet een voldoende grote serie van opeenvolgende patiënten betreffen, er moet gebruikgemaakt zijn van tevoren gedefinieerde afkapwaarden en de resultaten van de test en de 'gouden standaard' moeten onafhankelijk zijn beoordeeld. Bij situaties waarbij multipele, diagnostische tests een rol spelen, is er in principe een onderlinge afhankelijkheid en dient de analyse hierop te zijn aangepast, bijvoorbeeld met logistische regressie; |
|
B |
vergelijking met een referentietest, beschrijving van de onderzochte test en populatie, maar niet de kenmerken die verder onder niveau A staan genoemd; |
|
C |
niet-vergelijkend onderzoek; |
|
D |
mening van deskundigen, bijvoorbeeld de werkgroepleden. |
|
|
|
|
Niveau van de conclusies op basis van het bewijs |
|
|
1 |
1 systematische review (A1) of tenminste 2 onafhankelijk van elkaar uitgevoerde onderzoeken van niveau A2; |
|
2 |
1 onderzoek van niveau A2 of tenminste 2 onafhankelijk van elkaar uitgevoerde onderzoeken van niveau B; |
|
3 |
1 onderzoek van niveau B of C; |
|
4 |
mening van deskundigen, bijvoorbeeld de werkgroepleden. |
Totstandkoming van de aanbevelingen
Voor het komen tot een aanbeveling zijn er naast het wetenschappelijk bewijs vaak andere aspecten van belang, bijvoorbeeld: patiëntenvoorkeuren, beschikbaarheid van speciale technieken of expertise, organisatorische aspecten, maatschappelijke consequenties of kosten. Deze aspecten worden besproken na de ‘Conclusie’ in de ‘Overige overwegingen’. Hierin wordt de conclusie op basis van de literatuur in de context van de dagelijkse praktijk geplaatst en vindt een afweging plaats van de voor- en nadelen van de verschillende beleidsopties. De uiteindelijk geformuleerde aanbeveling is het resultaat van het beschikbare bewijs in combinatie met deze overwegingen.
Het volgen van deze procedure en het opstellen van de richtlijn in dit format heeft als doel de transparantie van de richtlijn te verhogen. Het biedt ruimte voor een efficiënte discussie tijdens de werkgroepvergaderingen en vergroot bovendien de helderheid voor de gebruiker van de richtlijn.
Zoekverantwoording
Er is naar literatuur gezocht in het Cochrane Library, Medline, Embase (allen vanaf 1989 tot en met 2005), Cinahl (vanaf 1982 tot en met 2005). De taal werd gelimiteerd tot Engels, Duits, Frans en Nederlands.
Patiëntenpopulatie
Zoektermen voor Medline:
3 "Cerebral-Palsy"/ all subheadings
4 "Muscle-Spasticity"/ all subheadings
5 "Quadriplegia"/ all subheadings
6 "Paraparesis-Spastic"/ all subheadings
7 "Hemiplegia"/ all subheadings
8 upper motor neuron syndrome
9 spastic cerebral palsy
10 spastic cerebral paresis
11 spastic paresis
12 spastic paralysis
13 spastic cerebral paralysis
14 explode "Child"/ all subheadings
15 explode "Infant"/ all subheadings
16 "Adolescent"/ all subheadings
17 child* in ti,ab
18 infant* in ti,ab
19 adolescent* in ti,ab
20 #3 or #4 or #5 or #6 or #7 or #8 or #9 or #10 or #11 or #12 or #13
21 #14 or #15 or #16 or #17 or #18 or #19
22 #20 and #21
Voor de andere databases is met vergelijkbare zoektermen gezocht.
Er is naar literatuur gezocht in het Cochrane Library, Medline, Embase (allen vanaf 1989 tot en met 2005), Cinahl (vanaf 1982 tot en met 2005). De taal werd gelimiteerd tot Engels, Duits, Frans en Nederlands.
36 "Gait"/ all subheadings
37 explode "Locomotion"/ all subheadings
38 explode "Motor-Activity"/ all subheadings
39 "Posture"/ all subheadings
40 motor near impairment
41 posture* in ti, ab
42 #36 or #37 or #38 or #39 or #40 or #41
44 explode "Diagnostic-Imaging"/ all subheadings
49 ashworth*
51 explode "Severity-of-Illness-Index"/ all subheadings
52 CLASSIFICATION in SH
55 "Cerebral-Palsy"/ classification
56 "Muscle-Spasticity"/ classification
57 "Quadriplegia"/ classification
58 "Paraparesis-Spastic"/ classification
59 "Hemiplegia"/ classification
60 #55 or #56 or #57 or #58 or #59
64 "Range-of-Motion-Articular"/ all subheadings
65 "Scoliosis"/ all subheadings
66 explode "Spine"/ abnormalities
67 #64 or #65 or #66
70 "Activities-of-Daily-Living"/ all subheadings
71 explode "Human-Activities"/ all subheadings
73 gross motor function measure*
75 explode "Disability-Evaluation"/ all subheadings
In de voorbereidingsfase werden de searches voor de afzonderlijke modules op hoofdlijnen geactualiseerd voor de periode vanaf 2006. Hierbij werden de searches van de oude richtlijn herhaald, waarbij met sensitieve zoekfilters werd gelimiteerd op systematische reviews en/of gerandomiseerde klinische studies. Ook is er nog een algemene search gedaan naar systematische reviews in Medline en de Cochrane Library. De resultaten van deze searches zijn gebruikt bij het bepalen van de noodzaak tot revisie en de prioritering.
|
Database |
Zoektermen Patiëntenpopulatie: beperking systematische reviews |
Totaal |
|
Medline (OVID)
Engels
2006-maart 2012 |
1 "Cerebral-Palsy"/ (13997) 2 "Muscle-Spasticity"/ (6086) 3 "Quadriplegia"/ (6568) 4 "Paraparesis-Spastic"/ (281) 5 "Hemiplegia"/ (9762) 6 "upper motor neuron syndrome".ti,ab. (78) 7 "spastic cerebral palsy".ti,ab. (768) 8 "spastic cerebral paresis".ti,ab. (3) 9 "spastic paresis".ti,ab. (226) 10 "spastic paralysis".ti,ab. (408) 11 "spastic cerebral paralysis".ti,ab. (7) 12 "cerebral palsy".ti,ab. (12623) 13 or/1-12 (37034) 14 exp "Child"/ (1413688) 15 exp "Infant"/ (861255) 16 "Adolescent"/ (1450204) 17 child*.ti,ab. (867040) 18 infant*.ti,ab. (272035) 19 adolescent*.ti,ab. (128498) 20 14 or 15 or 16 or 17 or 18 or 19 (2815428) 21 13 and 20 (19181) 22 limit 21 to (english language and yr="2006 -Current") (4480) 23 1 or 8 or 9 or 12 (17295) 24 20 and 23 (14333) 25 limit 24 to (english language and yr="2006 -Current") (3972) 26 22 not 25 (508) Dit is wat de bredere search extra oplevert t.o.v. de smallere search (alleen specifiek CP), daarom breder gezocht. Zoekfilter SR (186) |
239 |
|
Cochrane Wiley
|
#1 MeSH descriptor Cerebral Palsy explode all trees #2 "cerebral palsy":ti,ab,kw #3 (#1 OR #2) #4 (#3), from 2006 to 2012 52 systematic reviews (Cochrane), 44 Dare-reviews 53 referenties uniek |
|
|
Database |
Zoektermen Diagnostiek |
Totaal |
|
Medline (OVID)
Engels
2006-mei 2012 |
Zoektermen voor patiënenpopulatie gecombineerd met:
23 "Gait"/ (15206) 24 exp "Locomotion"/ (120746) 25 exp "Motor-Activity"/ (161253) 26 "Posture"/ (51712) 27 (motor adj2 impairment).ti,ab. (3066) 28 posture*.ti,ab. (19593) 29 or/23-28 (307195) 30 exp "Diagnostic-Imaging"/ (1553460) 31 exp "Severity-of-Illness-Index"/ (142926) 32 CLASSIFICATION.fs. (408850) 33 Cerebral Palsy/cl (398) 34 "Quadriplegia"/cl (51) 35 "Paraparesis-Spastic"/cl (1) 36 "Hemiplegia"/cl (34) 37 or/30-36 (2051487) 38 "Range-of-Motion-Articular"/ (28567) 39 "Scoliosis"/ (12837) 40 exp "Spine"/ab (5823) 41 38 or 39 or 40 (46475) 42 "Activities-of-Daily-Living"/ (44716) 43 exp "Human-Activities"/ (281692) 44 ("gross motor function measure*" or GMFM or GMFCS).ti,ab. (627) 45 exp "Disability-Evaluation"/ (34671) 46 42 or 43 or 44 or 45 (309234) 47 29 or 37 or 41 or 46 (2544955) 48 22 and 47 (2264) 49 37 or 41 or 46 (2364354) 50 22 and 49 (1988) Zoekfilter SR 51 meta-analysis/ or meta-analysis as topic/ (44617) 52 (meta adj analy$).tw. (39022) 53 (systematic* adj review$1).tw. (31638) 54 (systematic adj overview$1).tw. (443) 55 exp "Review Literature as Topic"/ (6281) 56 or/51-55 (80885) 57 cochrane.ab. or cochrane.jw. (19781) 58 embase.ab. (16521) 59 medline.ab. (40385) 60 (psychlit or psyclit).ab. (838) 61 (cinahl or cinhal).ab. (6327) 62 cancerlit.ab. (524) 63 or/57-62 (47710) 64 selection criteria.ab. (15208) 65 data extraction.ab. (7087) 66 "review"/ (1693110) 67 65 or 64 (21098) 68 66 and 67 (14677) 69 Comment/ (473793) 70 Editorial/ (298122) 71 Letter/ (746468) 72 Animals/ (4935160) 73 Humans/ (12274152) 74 72 not (72 and 73) (3623284) 75 71 or 69 or 70 (1127486) 76 75 or 74 (4707236) 77 56 or 68 or 63 (107428) 78 77 not 76 (100376) 109 48 and 108 (61) – 59 uniek |
59 |
