Meerwaarde van botulinetoxine-A bij CP
Uitgangsvraag
Wat is de meerwaarde van botulinetoxine-A (BoNT-A) bij de behandeling van kinderen met spastische CP op vaardigheidsniveau van de hand?
Aanbeveling
Gebruik geen BoNT-A behandeling met als doel verbetering van tweehandige vaardigheden bij kinderen met unilaterale spastische CP.
Overwegingen
In de geïncludeerde studies zijn de AHA en de ABILHAND-Kids, als belangrijke en gevalideerde maten voor de uitvoering van tweehandige vaardigheden niet gebruikt. Ook de Children’s Hand Use Experience Questionnaire (CHEQ) in 2011 gepubliceerd als instrument voor behandelplanning en follow-up op niveau van uitvoering van vaardigheden is nog niet toegepast (Sköld et al., 2011).
De PEDI selfcare schaal geeft een hoge mate van bewijsvoering dat er geen additioneel effect van BoNT-A is op toegepaste tweehandige vaardigheden. Met GAS wordt een matige bewijsvoering gevonden voor een meerwaarde van de additionele BoNT-A behandeling, hetgeen weer niet het geval lijkt te zijn bij de COPM.
Op het gebied van unilaterale capaciteit blijkt er een tegenstrijdige bewijsvoering te bestaan voor het gebruik van BoNT-A ter verbetering van handvaardigheid (niet met de MUUL, wel met de QUEST). Bij beide meetinstrumenten wordt unilateraal het vermogen van de aangedane hand gemeten en niet speciaal hoe het vermogen van de aangedane hand is bij tweehandige vaardigheden in een gestandaardiseerde omgeving. Hiervoor is de Observational Skills Assessment Score (OSAS) ontwikkeld (Speth et al., 2013).
Uit klinische observatie blijkt bij enkele kinderen een sterke verbetering in tweehandig functioneren na botulinetoxine A behandeling en functionele training. Mogelijk is er een subgroep kinderen die wel baat heeft bij deze therapie (met name kinderen waarbij coactivatie van de antagonist van beweging optreedt). Ook zijn er geen studies verricht naar effecten van botulinetoxine specifiek ter verbetering van de duimpositie bij grijpen of het opheffen van pijnklachten bij gebruik van een functionele hand- of duimspalk. Verder onderzoek is nodig om hierover een uitspraak te doen.
Hoewel er geen ernstige bijwerkingen van BoNT-A gerapporteerd worden, wordt in meerdere studies krachtsvermindering aangegeven. Uit de literatuur is bekend dat krachtsvermindering een negatief effect kan hebben op performance (Brændvik et al., 2010).
Onderbouwing
Achtergrond
Sinds het verschijnen van de richtlijn spastische CP bij kinderen zijn er verschillende studies verricht, waarin het effect van botulinetoxine-A (BoNT-A) injecties op handvaardigheden onderzocht is. In 2010 verscheen een update van de Cochrane review naar de effecten van BoNT-A injecties in de bovenste extremiteit, aanvullend aan andere behandelmogelijkheden. Daarna verschenen nog enkele andere publicaties over dit onderwerp. Op basis van de resultaten van deze studies is besloten dat deze uitgangsvraag opnieuw beantwoord zou worden.
Conclusies / Summary of Findings
BONT-A in vergelijking met geen BoNT-A of placebo
|
Zeer laag GRADE |
De effectiviteit van botulinetoxine-A ten opzichte van een placebo behandeling in de verbetering van de arm/handvaardigheden bij kinderen met spastische CP is niet aangetoond.
Bronnen (Hoare et al., 2010; Koman et al., 2013) |
BONT-A plus intensieve ergotherapie/fysiotherapie in vergelijking met alleen intensieve ergotherapie/fysiotherapie
|
Matig GRADE |
Botulinetoxine-A in combinatie met intensieve ergotherapie/fysiotherapie lijkt niet te leiden tot een relevante verbetering van de Melbourne Assessment score gemeten na drie tot zes maanden follow-up, in vergelijking tot alleen intensieve ergotherapie/fysiotherapie.
Bronnen (Hoare et al., 2010) |
|
Matig GRADE |
Botulinetoxine-A in combinatie met intensieve ergotherapie/fysiotherapie leidt mogelijk tot een relevante verbetering van QUEST score gemeten na drie maanden follow-up, in vergelijking tot alleen intensieve ergotherapie/fysiotherapie.
Dit effect lijkt verloren te gaan bij langere follow-up (6 maanden).
Bronnen (Hoare et al., 2010; Olesch et al., 2009) |
|
Laag GRADE |
Botulinetoxine-A in combinatie met intensieve ergotherapie/fysiotherapie lijkt niet te leiden tot een relevante verbetering van AMPS of PDMS-FM scores in vergelijking tot alleen intensieve ergotherapie/fysiotherapie.
Bronnen (Hoare et al., 2010; Olesch et al., 2009) |
|
Hoog GRADE |
Botulinetoxine-A in combinatie met intensieve ergotherapie/fysiotherapie lijkt niet te leiden tot een relevante verbetering van de PEDI-FS gemeten na drie tot zes maanden follow-up, in vergelijking tot alleen intensieve ergotherapie/fysiotherapie.
Bronnen (Hoare et al., 2010) |
|
Matig GRADE |
Botulinetoxine-A in combinatie met intensieve ergotherapie/fysiotherapie lijkt te leiden tot een relevante verbetering van de GAS score gemeten na drie maanden follow-up, in vergelijking tot alleen intensieve ergotherapie/fysiotherapie.
Dit effect gaat verloren bij langere follow-up (zes maanden).
Bronnen (Hoare et al., 2010; Olesch et al., 2009) |
|
Matig GRADE |
Botulinetoxine-A in combinatie met intensieve ergotherapie/fysiotherapie lijkt niet te leiden tot een relevante verbetering van de COPM-performance en COPM-satisfaction scores gemeten na drie tot zes maanden follow-up, in vergelijking tot alleen intensieve ergotherapie/fysiotherapie.
Bronnen (Hoare 2010; Olesch 2009) |
Algemeen: bijwerkingen en complicaties
|
Laag GRADE |
Er zijn geen aanwijzingen voor ernstige bijwerkingen of complicaties als gevolg van behandeling met Botulinetoxine-A en/of intensieve ergotherapie/fysiotherapie.
Bronnen (Hoare 2010; Koman 2013; Olesch 2009) |
Samenvatting literatuur
In de eerdere versie van de richtlijn werd geconcludeerd op grond van de (toen) beschikbare literatuur dat een effect van BoNT-A op de handvaardigheid bij kinderen met spastische CP niet was aangetoond. Deze conclusie was gebaseerd op de Cochrane review van Wasiak waarin geen sprake was van een eenduidig behandeleffect in de twee geïncludeerde RCT’s (Corry et al., 1997; Fehlings et al., 2000) en een recentere RCT (Speth et al., 2005) waarin geen statistisch significant effect van BONT-A op de handvaardigheid kon worden aangetoond.
Beschrijving nieuwe studies
De systematische review van Hoare is een recent Cochrane review en daarmee van zeer goede kwaliteit (zie laatste tabel bij evidencetabellen). Hoare is een update van de Cochrane review van Wasiak en dekt de literatuur tot augustus 2008. Hoare includeert tien RCT’s gepubliceerd tussen 1997 en 2007 die de effecten van BoNT-A behandeling op de bovenste extremiteiten van kinderen met spastische CP analyseren. De Cochrane review maakt ook gebruik van ongepubliceerde aanvullende data verkregen van de auteurs van de geïncludeerde onderzoeken, in een aantal gevallen wordt vrijwel uitsluitend gebruik gemaakt van ongepubliceerde data (Boyd, 2004a; Greaves, 2004a; Koman, 2007). Bij de systematische literatuurzoekactie werden drie relevante recente studies aan de Cochrane review toegevoegd (Redman et al., 2008; Olesch et al., 2009; Koman et al., 2013). De studie van Koman (2013) vormt een uitbreiding op een RCT (Koman, 2007) geïncludeerd in de Cochrane review. Het totaal aantal RCT’s dat deel uitmaakt van de literatuuranalyse bedraagt daarmee twaalf. De literatuuranalyse richt zich op RCT’s die BoNT-A vergelijken met placebo of geen BoNT-A (drie RCT’s geïncludeerd in Hoare; één aanvullende studie, Koman, 2013); of die BoNT-A gecombineerd met intensieve ergotherapie/fysiotherapie vergelijken met alleen intensieve ergotherapie/fysiotherapie (zeven RCT’s geïncludeerd in Hoare; en twee nieuwe RCT’s, Redman en Olesch).
Vergelijking-1: BTX-A versus geen BONT-A of placebo
In de huidige revisie zijn een SR en een aanvullende studie geïncludeerd die BONT-A behandeling vergelijken met placebo of geen BONT-A (Hoare; Koman, 2013). Een systematische analyse van deze studies leidt niet tot een aanpassing van de conclusies ten opzichte van de conclusies vermeld in de eerdere versie van de richtlijn.
De Cochrane review (Hoare) includeert een drietal studies (Corry; Koman, 2007; Wallen et al., 2007), de literatuurzoekactie levert een aanvullende studie op (Koman, 2013) die overlapt met een van de RCT’s geïncludeerd in de Cochrane review (Koman, 2007). Ten opzichte van de eerdere versie van de richtlijn zijn twee nieuwe RCT’s geïncludeerd (Koman, 2007 en 2013; Wallen). De studiekwaliteit van de individuele studies is beoordeeld met de PEDro schaal onder andere op randomisatie, blindering van toewijzing van de behandeling en blindering van behandelaar, patiënt en beoordelaar (zie Hoare). Voor een beoordeling van de aanvullende studie (Koman, 2013) zie de Risk of bias table for intervention studies (evidencetabellen). De methodologische kwaliteit van de RCT’s is overwegend hoog. Bij alle RCT’s lijkt sprake van adequate blindering van de toewijzing van de behandeling, maar patiënt en behandelaar zijn niet altijd geblindeerd voor groepsindeling (Corry; Wallen). Corry is een kleine RCT (n=14) en rapporteert alleen uitkomsten op stoornisniveau. Deze studie kan geëxcludeerd worden omdat deze geen voor deze vraag klinisch relevante uitkomstmaat bevat. Wallen en Koman (2007 en 2013) rapporteren wel uitkomsten op activiteitenniveau maar verschillen in de wijze van BoNT-A toediening en gebruiken verschillende uitkomstmaten, meta-analyse is daarom niet mogelijk. Wallen randomiseert kinderen met CP naar vier groepen waaronder een groep met alleen BoNT-A behandeling (n=20) en een groep zonder behandeling (n=15) en analyseert na twee weken, drie en zes maanden. Koman vergelijkt BoNT-A (n=36) en placebo (n=34) bij een follow-up tot 6,5 week (Koman, 2007) of 26 weken (Koman, 2013). In Koman (2007 en 2013) worden patiënten behandeld in één tot drie behandelcycli: alle patiënten ontvangen injecties (BoNT-A of placebo) bij aanvang van de studie en injecties worden, indien klinisch geïndiceerd, herhaald na 8 en/of 20 weken.
Resultaten per uitkomstmaat
Het vermogen van handvaardigheid. Met betrekking tot het vermogen van handvaardigheid (capacity) worden de uitkomstmaten MUUL en QUEST gerapporteerd.
Uitvoering van handvaardigheid. Met betrekking tot uitvoering van handvaardigheid (performance) worden de uitkomstmaten PEDI-FS, WeeFIM, PDMS-FM , GAS en COPM gerapporteerd.
Algemene uitkomstmaten. Als algemene uitkomstmaten worden bijwerkingen/complicaties gerapporteerd.
MUUL en QUEST
In Wallen lijkt BONT-A in vergelijking met de controlegroep geen verbetering te geven van de kwaliteit van bewegen bepaald met behulp van de meetinstrumenten QUEST of de MUUL, twee weken, drie maanden en zes maanden na behandeling. Bij een follow-up van drie maanden bedroeg het gemiddelde groepsverschil (mean difference, MD) op QUEST en MUUL: respectievelijk MD= 8,6 (95% betrouwbaarheidsinterval, 95%BI= [-8,5; 25,7]; n=13 patiënten) en MD= -2,8 (95%BI= [-8,3; 2,7]; n=21). De groepsgrootte (statistische power) lijkt echter onvoldoende voor een adequate vergelijking van deze (secundaire) uitkomstmaten. In de RCT van Koman (2013) met een grotere studieomvang (n=71), wordt na drie maanden follow-up geen statistisch significante verbetering van de MUUL score gezien (modified Melbourne Assessment, MD= 3,3; p= 0,12), maar is na zes maanden follow-up wel sprake van een statistisch significante verbetering ten opzichte van de controlegroep (MD= 6,6; p= 0,01). Het groepsverschil bedraagt echter minder dan 12 punten en lijkt derhalve niet klinisch relevant. Als verbetering van de kwaliteit van bewegen wordt gedefinieerd als een toename in MUUL ten opzichte van baseline met tenminste 14%, bedraagt het percentage patiënten met verbeterde kwaliteit van bewegen, 41% in de BONT-A groep versus 11% in de controlegroep (p= 0,006). Dit grote groepsverschil suggereert klinische relevantie. Aan het dichotomiseren van een continue uitkomstmaat kleeft echter een groot risico op vertekening (bias), met name als de afkapwaarde niet vooraf is gedefinieerd. Verder moet bij het beoordelen van deze resultaten worden meegewogen dat er opmerkelijke verschillen bestaan tussen de twee rapporten van dezelfde RCT (Koman, 2007 en 2013). Het risico op bias als gevolg van selectieve uitkomst rapportage is hoog.
PEDI en WeeFIM
Er werden geen significante verschillen waargenomen tussen BoNT-A en controlegroep in het overall functioneren van de kinderen gemeten met de PEDI zelfverzorging functional skills (FS) schaal (Wallen; n=35) of WeeFIM (Koman, 2007; follow-up tot 6,5 week).
GAS en COPM
BoNT-A behandeling leidde wel tot statistisch significant hogere GAS scores in vergelijking met de controlebehandeling: MD= 9.2 (95%BI= [0,9; 17,6]) en MD= 12,8 (95%BI= [3,7; 21,9]), respectievelijk drie maanden en zes maanden na start van de behandeling (Wallen). Deze verschillen lijken klinisch relevant, als uitgegaan wordt van een klinisch relevant verschil van zes punten. De oudergerapporteerde scores op de COPM waren statistisch significant hoger in de BoNT-A groep drie maanden na BoNT-A injectie (COPM-performance, MD= 1,1 [0,2; 2.0]; COPM-satisfaction, MD= 1,4 [0.2; 2.6]). De groepsverschillen bedragen echter minder dan twee punten en daarmee is de klinische relevantie onzeker. Na zes maanden follow-up waren de groepsverschillen in COPM score niet langer statistisch significant. Bij het beoordelen van deze resultaten moet worden meegewogen dat de effectbeoordelaars niet waren geblindeerd.
Vergelijking-2: BoNT-A plus intensieve ergotherapie/fysiotherapie versus alleen intensieve ergotherapie/fysiotherapie
In de huidige revisie zijn een SR en twee recente RCT’s geïncludeerd die BONT-A gecombineerd met intensieve ergotherapie/fysiotherapie vergelijken met alleen intensieve ergotherapie/fysiotherapie (Hoare; Redman; Olesch). Een systematische analyse van deze studies leidt tot aanpassingen van de conclusies ten opzichte van de conclusies vermeld in de eerdere versie van de richtlijn.
De Cochrane review (Hoare) includeert een zevental studies (Fehlings; Boyd, 2004; Greaves, 2004; Speth, 2005; Lowe et al., 2006; Russo et al., 2007; Wallen). De literatuurzoekactie levert twee nieuwe RCT’s (Redman; Olesch) op. Ten opzichte van de eerdere versie van de richtlijn zijn zeven nieuwe RCT’s opgenomen in de literatuuranalyse, vijf RCT’s die deel uitmaken van Hoare 2010 (Boyd 2004; Greaves 2004; Lowe; Russo; Wallen) en twee nieuwe RCT’s (Redman; Olesch). De eerdere versie van de richtlijn was met name gebaseerd op de eerste versie van de Cochrane review (Wasiak 2004). In de update van de Cochrane review (Hoare) is de analysemethode aangepast. Door per groep uit te gaan van de gemiddelde verandering ten opzichte van baseline, wordt rekening gehouden met eventuele verschillen tussen interventie- en controlegroep op baseline. De grootte van de interventie- en controlegroep in de geïncludeerde RCT’s varieert tussen 10 en 22 deelnemers, de leeftijd van de deelnemers ligt tussen 2 en 16 jaar en het laatste moment van follow-up varieert tussen drie maanden en één jaar.
De studiekwaliteit van de RCT’s geïncludeerd in de Cochrane review is beoordeeld met de PEDro schaal onder andere op randomisatie, blindering van toewijzing van de behandeling en blindering van behandelaar, patiënt en beoordelaar (zie Hoare). Voor een beoordeling van de nieuwe RCT’s en aanvullende studies zie de Risk of bias table for intervention studies (randomized controlled trials) (evidencetabellen). De methodologische kwaliteit van de RCT’s is overwegend hoog. Bij alle RCT’s op een na (Fehlings) lijkt sprake van adequate blindering van de toewijzing van de behandeling. Meestal is de uitkomstbeoordelaar geblindeerd voor groepstoekenning, maar patiënt en behandelaar zijn over het algemeen niet geblindeerd.
Voor een aantal uitkomstmaten is de klinische heterogeniteit tussen de studies acceptabel en meta-analyse mogelijk (Melbourne Assessment, QUEST, PEDI, GAS en COPM).
Resultaten per uitkomstmaat
Het vermogen van handvaardigheid. Met betrekking tot het vermogen tot handvaardigheid (capacity) worden de uitkomstmaten MUUL en QUEST gerapporteerd.
Uitvoering van handvaardigheid. Met betrekking tot het vermogen tot handvaardigheid (performance) worden de uitkomstmaten AMPS, PDMS-FM PEDI-FS, GAS en COPM gerapporteerd.
Algemene uitkomstmaten. Als algemene uitkomstmaten worden bijwerkingen/complicaties gerapporteerd.
MUUL
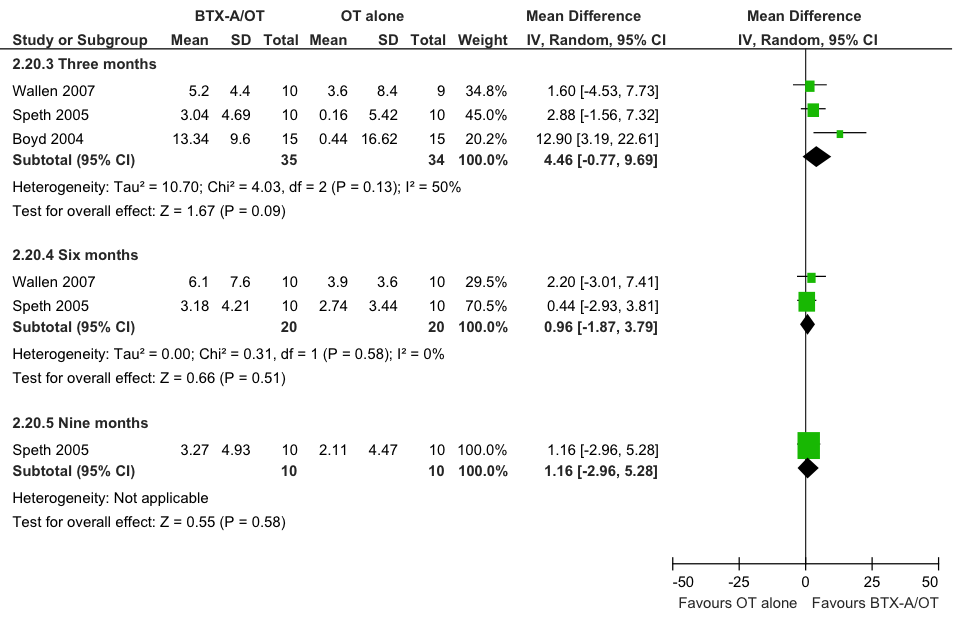
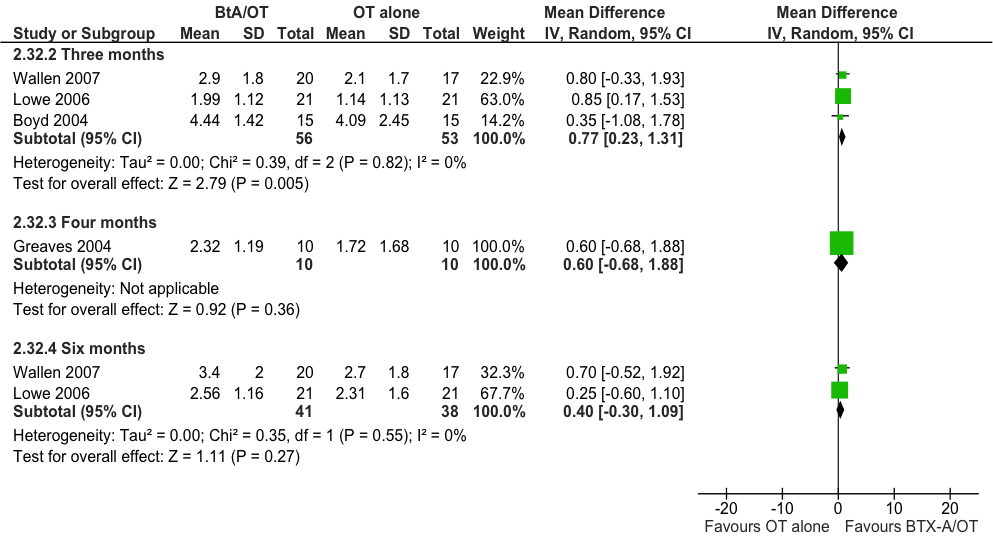
Een meta-analyse van het effect van behandeling op de verandering in MUUL score ten opzichte van baseline (Hoare), geeft geen statistisch significant verschil te zien tussen de interventiegroep (BoNT-A gecombineerd met intensieve ergotherapie/fysiotherapie) en de controlegroep (alleen intensieve ergotherapie/fysiotherapie): na drie maanden follow-up is het gemiddelde verschil in MUUL, MD= 4,5 (95%BI= [-0,8; 9,7]; drie studies, n=69 patiënten; figuur 11.1) in het voordeel van de interventiegroep. Het groepsverschil (en de grenzen van het betrouwbaarheidsinterval) bedraagt minder dan 12 punten en is derhalve niet klinisch relevant.
Figuur 11.1 Meta-analyse van de vergelijking tussen BoNT-A gecombineerd met intensieve ergotherapie/fysiotherapie (BoNT-A+OT) en alleen intensieve ergotherapie/fysiotherapie (OT alone) met betrekking tot de kwaliteit van bewegen van arm en hand (Melbourne Assessment, MUUL). random effects model (Hoare 2010).
QUEST
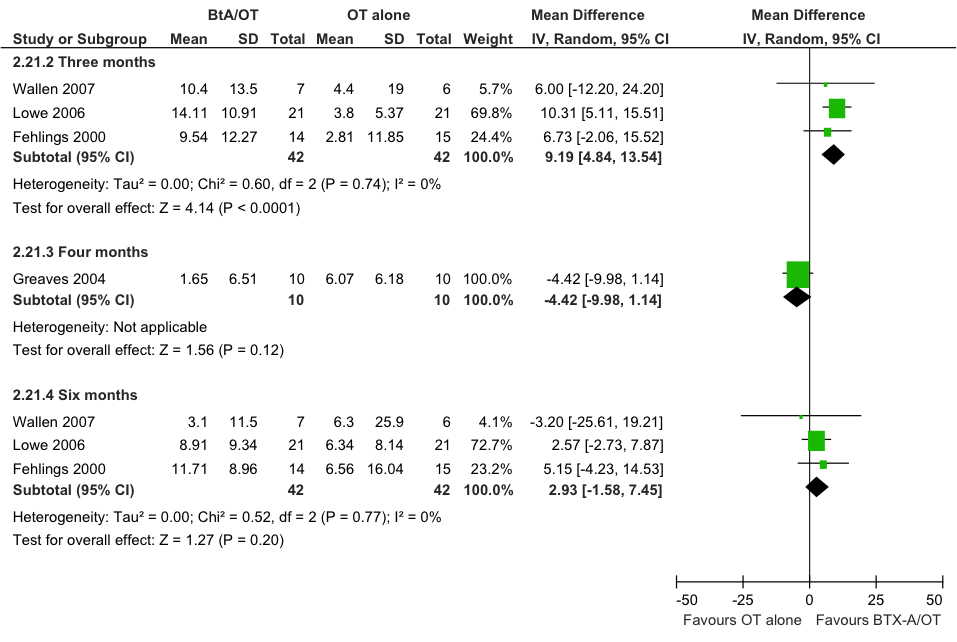
Een meta-analyse van het effect van behandeling op de verandering in QUEST score ten opzichte van baseline (Hoare), geeft wel een statistisch significant verschil te zien tussen de interventiegroep en controlegroep: bij drie maanden follow-up is het gemiddelde verschil in QUEST score, MD= 9,2 (95%BI= [4,8; 13,5]; drie studies, n=84 patiënten; figuur 11.2), in het voordeel van de interventiegroep. Dit groepsverschil is klinisch relevant (het klinisch relevante verschil is 8,7), maar wordt niet bevestigd in de RCT van Greaves (n= 20 patiënten) bij een follow-up van vier maanden (zie figuur 11.2). Bij een follow-up van zes maanden is er geen sprake meer van een statistisch significant of klinisch relevant voordeel van BONT-A in combinatie met intensieve ergotherapie/fysiotherapie ten opzichte van alleen intensieve ergotherapie/fysiotherapie. De aanvullende studie (Olesch) wijkt af van de RCT’s geïncludeerd in de Cochrane review door de studiepopulatie met zeer jonge kinderen (twee tot vijf jaar oud, gemiddelde leeftijd 3,7 jaar) en herhaalde behandeling in drie cycli van 16 weken. Na de derde cyclus bedraagt het gemiddelde verschil in QUEST score tussen de behandelgroepen: MD= 6,7 (95%BI= [-2,1; 15,5]; n=22 patiënten), in het voordeel van de interventiegroep. Dit groepsverschil is statistisch niet significant (p=0,83 na correctie voor baseline verschillen). Hierbij moet wel rekening worden gehouden met de geringe studieomvang.
Figuur 11.2 Meta-analyse van de vergelijking tussen BoNT-A gecombineerd met intensieve ergotherapie/fysiotherapie (BoNT-A+OT) en alleen intensieve ergotherapie/fysiotherapie (OT alone) met betrekking tot de kwaliteit van bewegen van arm en hand (QUEST). random effects model (Hoare 2010).
AMPS, PDMS-FM and PEDI
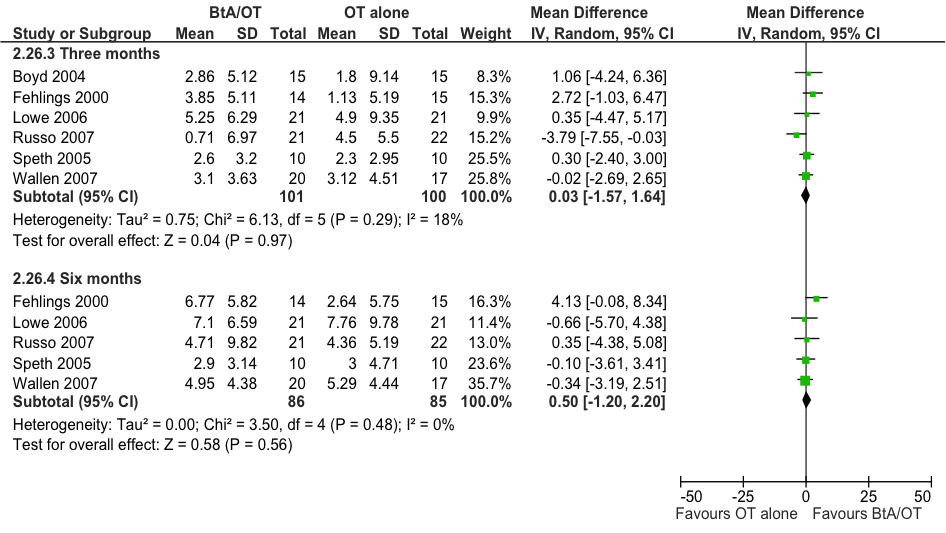
Een meta-analyse van scores op de AMPS of PDMS-FM is niet mogelijk omdat beide uitkomstmaten slechts in een enkele studie worden gerapporteerd (respectievelijk Russo, n=43; Greaves, n=20). In de individuele studies worden geen statistisch significante verschillen waargenomen. In de aanvullende studie (Olesch) wordt ook geen statistisch significant groepsverschil waargenomen voor de PDMS-FM (MD= 5,0; 95%BI= [-27,6; 37,6]; n=22 patiënten). Een meta-analyse op de verandering in PEDI-FS (functional skills) score ten opzichte van baseline (Hoare), geeft eveneens geen statistisch significant verschil te zien tussen de interventiegroep en controlegroep: bij drie maanden follow-up is het gemiddelde verschil in PEDI-FS score, MD= 0,03 (95%BI= [-1,6; 1,6]; zes studies, n=201 patiënten; figuur 11.3).
Figuur 11.3 Meta-analyse van de vergelijking tussen BONT-A gecombineerd met intensieve ergotherapie/fysiotherapie (BONT-A+OT) en alleen intensieve ergotherapie/fysiotherapie (OT alone) met betrekking tot de kwaliteit van bewegen van arm en hand (PEDI-FS). random effects model (Hoare 2010).
GAS
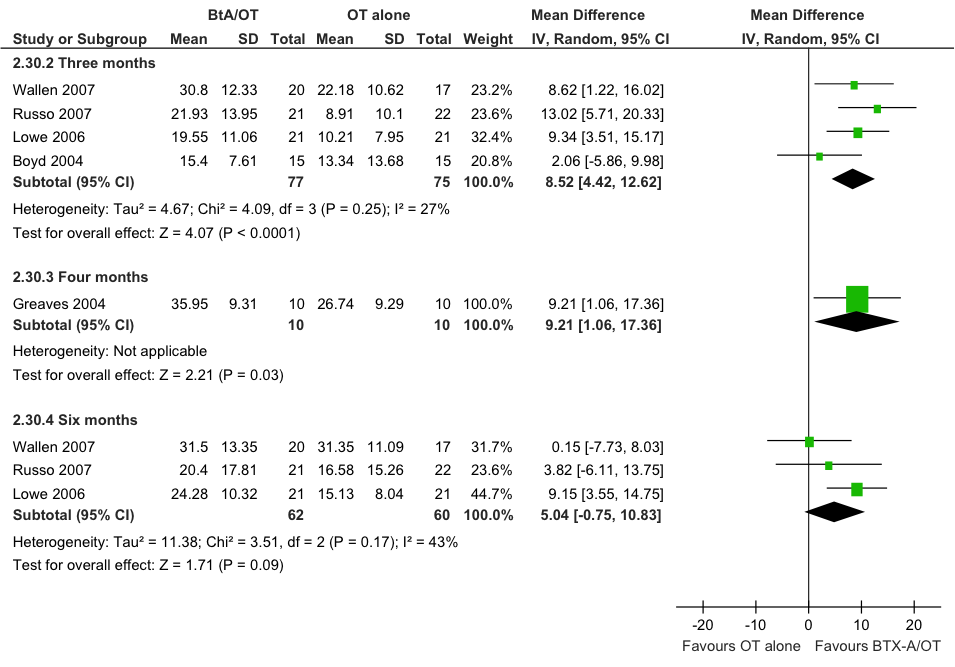
Een meta-analyse van het effect van behandeling op de verandering in oudergerapporteerde GAS T score ten opzichte van baseline (Hoare), geeft een statistisch significant verschil te zien tussen de interventiegroep en controlegroep: bij drie maanden follow-up is het gemiddelde verschil in GAS T score, MD= 8,5 (95%BI= [4,4; 12,6]; vier studies, n=152 patiënten; figuur 11.4) in het voordeel van de interventiegroep. Dit groepsverschil lijkt klinisch relevant. Bij een follow-up van zes maanden is het verschil tussen de behandelgroepen niet langer statistisch significant.
In de aanvullende studie (Olesch) wordt na de derde behandelcyclus (zie eerder in de tekst) ook een statistisch significant en waarschijnlijk klinisch relevant verschil gezien in oudergerapporteerde GAS T score: MD= 6,9 (95%BI= [0,1; 13,8]; n=22 patiënten), in het voordeel van de interventiegroep.
Figuur 11.4 Meta-analyse van de vergelijking tussen BoNT-A gecombineerd met intensieve ergotherapie/fysiotherapie (BoNT-A+OT) en alleen intensieve ergotherapie/fysiotherapie (OT alone) met betrekking tot de kwaliteit van bewegen van arm en hand (GAS-parental). random effects model (Hoare 2010).
COPM
Een meta-analyse van het effect van behandeling op de verandering in oudergerapporteerde COPM-performance en COPM-satisfaction score ten opzichte van baseline (Hoare), geeft een statistisch significant verschil te zien tussen de interventiegroep en controlegroep: bij drie maanden follow-up is het gemiddelde verschil in COPM-performance en COPM-satisfaction respectievelijk, MD= 0,8 (95%BI= [0,2; 1,3]; drie studies, n=109 patiënten; figuur 11.5) en MD= 0,8 (95%BI= [0,2; 1,5]; drie studies, n=109 patiënten), in het voordeel van de interventiegroep. Deze groepsverschillen lijken klinisch niet relevant. Bij een follow-up van zes maanden zijn de groepsverschillen niet meer statistisch significant: MD = 0,4 (95%BI= [-0,3; 1,1]) en MD= 0,3 (95%BI= [-0,4; 1,1]).
In de aanvullende studie (Olesch) wordt na de derde behandelcyclus (zie eerder in de tekst) een statistisch significant verschil gezien in oudergerapporteerde COPM-performance score: MD= 0,8 (95%BI= [0,0; 1,5]; n=22 patiënten), in het voordeel van de interventiegroep. Het groepsverschil in COPM-satisfaction score bereikt geen statistische significantie: MD= 0,8 (95%BI= [-0,1; 1,7]) in het voordeel van de interventie.
Figuur 11.5 Meta-analyse van de vergelijking tussen BoNT-A gecombineerd met intensieve ergotherapie/fysiotherapie (BNT-A+OT) en alleen intensieve ergotherapie/fysiotherapie (OT alone) met betrekking tot de kwaliteit van bewegen van arm en hand (oudergerapporteerde COPM-performance). random effects model (Hoare 2010).
Bijwerkingen en complicaties (voor beide vergelijkingen/PICO’s)
Een meerderheid van de studies in de Cochrane review (Hoare) rapporteert bijwerkingen en complicaties (adverse events). Meest gerapporteerde bijwerking is sterk verlaagde handkracht (excessive grip weakness; Corry; Boyd, 2004; Russo; Kawamura et al., 2007). Andere bijwerkingen zijn misselijkheid, braken, griep verschijnselen, hoesten, gevoeligheid rond injectieplaats, respiratoire infecties, hoofdpijn, flauwvallen, gespannenheid, depressie, alopecia, vermoeidheid. Bijwerkingen zijn overwegend mild tot matig en self-limiting. Bij het beoordelen van deze resultaten moet wel worden meegewogen dat de studieomvang (power) van de geïncludeerde RCT’s niet is afgestemd op de analyse van zeldzame (ernstige) bijwerkingen en complicaties. Ook na pooling van alle geïncludeerde RCT’s is het aantal patiënten (n=395 verdeeld over interventie- en controlegroepen) onvoldoende om eventuele zeldzame en mogelijk ernstige bijwerkingen en complicaties van BONT-A behandeling uit te kunnen sluiten.
Bewijskracht van de literatuur
BoNT-A in vergelijking met geen BoNT-A of placebo: overall beoordeling
- de overall bewijskracht met betrekking tot de effectiviteit van BoNT-A is zeer laag. De bewijskracht is met drie niveaus verlaagd, er is een punt afgetrokken voor beperkingen in studieopzet en –uitvoering (hoge kans op selectieve uitkomstrapportage in de RCT met grootste omvang; geen blindering van effectbeoordelaars), een tweede punt vanwege inconsistentie (onverklaarde verschillen tussen studies en uitkomstmaten) en een derde punt voor imprecisie (geringe studieomvang; geen pooling mogelijk door onaanvaardbare klinische heterogeniteit).
BoNT-A plus intensieve ergotherapie/fysiotherapie in vergelijking met alleen intensieve ergotherapie/fysiotherapie: beoordeeld per uitkomstmaat / meetinstrument
- MUUL: matig; verlaagd met één niveau, er is één punt afgetrokken vanwege imprecisie (geringe studieomvang ook na pooling);
- QUEST: matig; verlaagd met één niveau, er is één punt afgetrokken vanwege imprecisie (betrouwbaarheidsinterval bevat het minimaal klinisch relevant effect)
- AMPS, PDMS-FM: laag; verlaagd met twee niveaus, er zijn twee punten afgetrokken vanwege ernstige imprecisie (geringe studieomvang, brede betrouwbaarheidsintervallen);
- PEDI-FS (functional skills): hoog;
- GAS: matig; verlaagd met één niveau, er is één punt afgetrokken vanwege tekortkomingen in studiekwaliteit (oudergerapporteerde uitkomstmaat zonder blindering);
- COPM: matig; verlaagd met één niveau, er is één punt afgetrokken vanwege tekortkomingen in studiekwaliteit (oudergerapporteerde uitkomstmaat zonder blindering).
Algemeen:
- bijwerkingen en complicaties: laag; verlaagd met twee niveaus, twee punten aftrek vanwege ernstige imprecisie (studieomvang niet afgestemd op analyse van zeldzame events, zoals ernstige bijwerkingen en complicaties).
Zoeken en selecteren
Om de uitgangsvraag te kunnen beantwoorden is er een systematische literatuuranalyse verricht naar de volgende vraagstelling: wat zijn de gunstige en ongunstige effecten van BoNT-A op de handvaardigheid van kinderen met spastische CP? De literatuuranalyse richt zich op:
- vergelijking-1: BoNT-A versus placebo of geen BoNT-A;
- vergelijking-2: BoNT-A gecombineerd met intensieve ergotherapie/fysiotherapie versus alleen intensieve ergotherapie/fysiotherapie.
Relevante uitkomstmaten
Er wordt onderscheid gemaakt tussen het vermogen (wat iemand kan in een gestandaardiseerde omgeving, capacity en in de eigen omgeving, capability) en de uitvoering (performance) van handvaardigheden. Daarnaast is bij het meten van handvaardigheid van belang of er unilateraal of bimanueel gemeten wordt. In het eerste geval wordt alleen de aangedane hand gemeten, in het tweede geval wordt de aangedane hand als ondersteunende hand bij tweehandig vaardigheden beoordeeld.
Het vermogen van handvaardigheid, de unilaterale capaciteit wordt gemeten met de Melbourne assessment of unilateral upper limb function (MUUL) en de Quality of Upper Extremity Skills Test (QUEST). Deze instrumenten worden voor de besluitvorming als belangrijke uitkomstmaten beschouwd. De uitvoering van tweehandige vaardigheden in spel en het dagelijks leven kan het beste worden vastgelegd met the Assisting Hand Assessment (AHA) en de ABILHand-Kids questionnaire. Dit zijn voor de besluitvorming kritieke uitkomstmaten. De Peabody Developmental Motor Scale - Fine Motor (PDMS-FM) is een generieke bimanuele maat voor de fijne motoriek, terwijl de Pediatric Evaluation of Disability Inventory (PEDI) en de Functional Independence Measure for Children (WeeFIM) generieke maten voor zelfverzorging bevatten (waar handvaardigheid voor nodig is). Deze laatste twee meetinstrumenten meten eveneens de tweehandige uitvoering. De Assessment of Motor and Proces Skills (AMPS; Fisher 2003) meet de uitvoering van ADL-taken. Met de Canadian Occupational Performance Measure (COPM) en Goal Attainment Scaling (GAS) kunnen individueel bepaalde doelen op het gebied van tweehandige vaardigheden geëvalueerd worden. Hiermee wordt ook de uitvoering gemeten. Het betreft hier voor de besluitvorming belangrijke uitkomstmaten. Aangezien de uitgangsvraag effecten op vaardigheidsniveau betreft, zijn meetinstrumenten op het gebied van kwaliteit van leven niet meegenomen. Bijwerkingen en complicaties van deze interventie worden uiteraard meegenomen als kritieke algemene uitkomstmaat.
Klinische relevantie
De werkgroep definieerde het klinisch relevant verschil als een verschil van tenminste: 12 punten op de MUUL, 12% van de in totaal 100 punten (Randall 1999), 10% van de helft van de in totaal 174 punten (want 174 is als je bilateraal scoort) dus 8,7 punten op de QUEST (DeMatteo 1992), twee punten op de COPM volgens de oorspronkelijke handleiding (Law 1998) en een GAS score van groter of gelijk aan 0 (Steenbeek 2011) en bij gebruik van de T score een score groter dan 50 (Lynne Turner-Stokes 2009). Uitgaande van een verschil van 10% op een schaal van 20 tot 80 zou het minimale klinisch relevante verschil van de GAS T-score zes punten zijn.
Zoeken en selecteren (Methode)
Beantwoording van deze uitgangsvraag was in de eerdere versie van de richtlijn grotendeels gebaseerd op de Cochrane review van Wasiak et al., (2004), waarvoor een update verscheen in 2010 (Hoare et al., 2010). In aansluiting op de Cochrane review van Hoare is in de databases Medline (OVID), Embase and Cochrane met relevante zoektermen gezocht vanaf 2007. De zoekverantwoording is weergegeven in de desbetreffende sectie. De literatuurzoekactie leverde 59 treffers op. Studies werden geselecteerd op grond van de volgende selectiecriteria: systematische review of RCT, waarbij de effecten van BoNT-A bij kinderen met spastische CP op activiteitenniveau (handvaardigheid) zijn beschreven. Op basis van titel en abstract werden in eerste instantie 27 studies voorgeselecteerd (24 na ontdubbeling). Na raadpleging van de volledige tekst, werden vervolgens 21 studies geëxcludeerd (zie exclusietabel bij evidencetabellen) en drie studies definitief geselecteerd.
Naast de Cochrane review (Hoare), zijn een vijftal RCT’s opgenomen in de literatuuranalyse. Voor uitgebreide studiekarakteristieken en resultaten van de studies geïncludeerd in de systematische review, wordt verwezen naar de bewuste Cochrane review (Hoare). De belangrijkste studiekarakteristieken en resultaten van de aanvullende studies zijn samengevat in de evidencetabel (zie desbetreffende sectie).
Referenties
- Boyd RN. 2004 (Unpublished data only; see Hoare 2011). Boyd RN. The central and peripheral effects of botulinum toxin A in children with cerebral palsy. Doctor of Philosophy Thesis. Victoria: Schools of Human BioSciences and Phsyiotherapy. Faculty of Health Sciences. La Trobe University, 2004. [: 618.92836]
- Brændvik SM, Elvrum AKG, Vereijken B, et al. Relationship between neuromuscular body functions and upper extremity activity in children with cerebral palsy. Developmental Medicine & Child Neurology 2010;52:e29?e34. PubMed PMID: 19811515.
- Corry IS, Cosgrove AP, Walsh EG, et al. Botulinum toxin A in the hemiplegic upper limb: a double-blind trial. Dev Med Child Neurol 1997;39:185-193. PubMed PMID: 9112968.
- DeMatteo, C., Law, M., Russell, D., et al (1992). QUEST: Quality of Upper Extremity Skills Test. Hamilton, ON: McMaster University, Neurodevelopmental Clinical Research Unit.
- Fisher AG. The assessment of IADL motor skills: an application of many-faceted Rasch analysis. Am J Occup Ther 1993;47:319-329. PubMed PMID: 8322873.
- Fehlings D, Rang M, Glazier J, et al. An evaluation of botulinum-A toxin injections to improve upper extremity function in children with hemiplegic cerebral palsy. J Pediatr 2000;137:331-337. PubMed PMID: 10969256.
- Greaves SM 2004 (unpublished data only; see Hoare 2011). Greaves SM. The effect of botulinum toxin A injections on occupational therapy outcomes for children with spastic hemiplegia. Master of Occupational Therapy thesis. Victoria: School of Occupational Therapy. Faculty of Health Sciences. La Trobe University, 2004.
- Hoare BJ, Wallen MA, Imms C, et al. Botulinum toxin A as an adjunct to treatment in the management of the upper limb in children with spastic cerebral palsy (UPDATE) Cochrane Database of Systematic Reviews 2010;CD003469. PubMed PMID: 20091546.
- Kawamura A, Campbell K, Lam-Damji S, et al. A randomised controlled trial comparing botulinum toxon A dosage in the upper extremity of children with spasticity. Developmental Medicine and Child Neurology 2007;49:331?337. PubMed PMID: 17489805.
- Koman A. 2007 (unpublished data only; see Hoare 2011).
- Koman LA, Smith BP, Williams R, et al. Upper extremity spasticity in children with cerebral palsy: a randomized, double-blind, placebo-controlled study of the short-term outcomes of treatment with botulinum a toxin. J Hand Surg Am 2013;38:435-446. PubMed PMID: 23428186.
- Lowe K, Novak I, Cusick. A. Low-dose/high-concentration localised botulinum toxin A improves upper limb movement and function in children with hemiplegic cerebral palsy. Developmental Medicine and Child Neurology, 2006;48:170?175. PubMed PMID: 16483391.
- Olesch CA, Greaves S, Imms C, et al. Repeat botulinum toxin-A injections in the upper limb of children with hemiplegia: a randomized controlled trial. Dev Med Child Neurol 2010;52:79-86. PubMed PMID: 19583742.
- Randall, M. J., Johnson, L. M., & Reddihough, D. S. (1999). The Melbourne Assessment of Unilateral Upper Limb Function. Melbourne: Royal Children's Hospital, Melbourne.
- Redman TA, Finn JC, Bremner AP, et al. Effect of upper limb botulinum toxin-A therapy on health-related quality of life in children with hemiplegic cerebral palsy. J Paediatrics Child Health 2008;44:409-414. PubMed PMID: 18557810.
- Russo RN, Crotty M, Miller MD, et al. Upper Limb Botulinum toxin A injection and occupational therapy in children with hemiplegic cerebral palsy identified from a population register: A single-blind randomised controlled trial. Pediatrics 2007;119:1149?1158. PubMed PMID: 17452491.
- Skld A, Hermansson LN, Krumlinde-Sundholm L, et al. Development and evidence of validity for the Children's Hand-use Experience Questionnaire (CHEQ). Dev Med Child Neurol 2011;53:436-442. PubMed PMID: 21413973.
- Speth L, Janssen-Potten Y, Leffers P, et al. Observational skills assessment score: reliability in measuring amount and quality of use of the affected hand in unilateral cerebral palsy. BMC Neurol 2013;13:152. PubMed PMID: 24139170.
- Speth LA, Leffers P, Janssen-Potten YJ, et al. Botulinum toxin A and upper limb functional skills in hemiparetic cerebral palsy: a randomized trial in children receiving intensive therapy. Dev Med Child Neurol 2005;47:468-473. PubMed PMID: 15991867.
- Turner-Stokes L. Goal attainment scaling (GAS) in rehabilitation: a practical guide. Clin Rehabil 2009;23:362-370. PubMed PMID: 19179355.
- Wallen M, O'Flaherty SJ, Waugh MC. Functional outcomes of intramuscular botulinum toxin type a and occupational therapy in the upper limbs of children with cerebral palsy: a randomized controlled trial. Arch Phys Med Rehabil 2007;88:1-10. PubMed PMID: 17207668.
- Steenbeek D, Gorter JW, Ketelaar M, et al. Responsiveness of Goal Attainment Scaling in comparison to two standardized measures in outcome evaluation of children with cerebral palsy. Clin Rehabil 2011;25:1128-1139. PubMed PMID: 21795404.
- Wasiak J, Hoare B, Wallen M. Botulinum toxin A as an adjunct to treatment in the management of the upper limb in children with spastic cerebral palsy. Cochrane Database Syst Rev 2004;4:CD003469. PubMed PMID: 15266487.
Evidence tabellen
Evidence table for intervention studies (randomized controlled trials and non-randomized observational studies [cohort studies, case-control studies, case series])
Research question: What is the value of BTX-A in treatment of the upper extremity in children with cerebral palsy, at the level of (bi)manual functioning?
|
Study reference |
Study characteristics |
Patient characteristics 2 |
Intervention (I) |
Comparison / control (C) 3 |
Follow-up |
Outcome measures and effect size 4 |
Comments |
|
Comparison-1: BTX-A versus no BTX-A or placebo |
|||||||
|
Koman 2013
[same RCT as the RCT included in the Cochrane review, Koman 2004, 2007]
|
RCT
Setting and country: Dept Orthop Surg, Physical Ther Occupat Ther; School of Medicine, NC (USA)
Funding: non-commercial grant; gift from DT Scimed LLC; Allergan provided BTX-A [no role in design etc ..] |
Inclusion criteria: 3-18y old; hemi / di / quadriplegia; dynamic upper extremity muscle imbalance interfering with phys . functioning, ADL
Exclusion criteria: previous upper extremity BTX-A, fixed contractures, musculoskeletal surgery, joint instability, contraindications to BTX-A
73 enrolled; start 1997, study completed 2002
N total at baseline: Intervention: 38 Control: 35
Important prognostic factors2: Age I:9y C:9y11m Sex: I: 63% M C: 66% M Di/Hemi/Quadr pl I: 13/55/32% C: 9/51/40% House class 0-2/3-5/6-8 I: 13/82/5% C: 14/66/20% Melbourne score I: 57 (SD 25) C: 60 (SD 37)
Groups comparable at baseline? Yes, but note diff in House classification (stat. non-sign)
|
BTX-A + usual OT/PT Multiple Individualized Repeat injection (1-3 cycles)
N=36
All children received 1st injection at baseline (BTX-A or placebo); If clinically indicated, injections at 8 and 20 weeks; individualized dilutions of BTX-A; following published guidelines (Koman et al., 2003)
no standardized therapy protocol for OT/PT; continuedongoing therapy programs |
Placebo + usual OT/PT
placebo = physiol saline
N=35
All children received 1st injection at baseline (BTX-A or placebo); If clinically indicated, injections at 8 and 20 weeks; individualized dilutions of BTX-A; following published guidelines(Koman et al., 2003)
no standardized therapy protocol for OT/PT; continued ongoing therapy programs
38%OT 35%PT 18% no therapy
|
Length of follow-up: 4, 8, 14, 20, and 26 weeks; main endpoint = 26 weeks
Loss-to-follow-up: Intervention: 2 (5%) Reluctance to receive further BTX-A (1); AE (sunburn; 1) Control: 1 (3%) Incomplete 20/26 weeks due to change foster care Incomplete outcome data: Intervention: 36(95%) analyzed Control: 35(100%) analyzed
no standardized therapy protocol for OT/PT; continued ongoing therapy programs
41%OT 40%PT 13% no therapy
|
Quality of movement (Melbourne); parent/caregiver quality of life (HRQL; SF-36); impact on the family (IFS); adverse events (AE)
Quality of movement (Melbourne): continuous, and dichotomized; improvement defined as patients with at least 14% improvement to baseline; repeated measure logistic regression analysis adjusted for age, diagnosis, and sex
Quality of movement (Melbourne; 1994; higher is better) prim outcome measure % improved patients (26 wks) I: 41% C: 11% P=0.006 Mean score (SEM) I: 66.4 (1.2) C: 59.8 (1.3) P=0.012
Similar differences but not statistically significant at week-14 and week-20
Parent/caregiver HRQL 5 subscales of SF-36 'no significant differences noted in SF-36 subscales' [no data provided]
Impact on the family (IFS) 'no significant differences noted' [no data provided]
Adverse events (AE) 69 in total reported by I: 29 patients C: 25 patients P=NS Range, frequency, and severity similar in both groups; most are mild or moderate and self-limited; 1 severe (seizure in BTX-A group, considered not to be related to BTX-A)
|
Authors conclude that (multiple, individualized) BTX-A injections demonstrated clinically meaningful shortterm improvements in upper extremity function; injections were well tolerated and safe
Note: the Cochrane review (Hoare 2010) uses unpublished data from Koman (‘Koman 2007’); Koman 2013 refers to the same RCT but includes other outcome measures and longer follow-up
Note (1): if indicated children received additional BTX-A (or placebo) at 8 and 20 weeks; PS. data suggest that blinding was succesful during complete
Note(2): main outcome measure is dichotomous, it is unclear whether the cut-off value used, was predefined (continuous outcome measure is also reported but without defining clinical relevance)
Authors stress differences between this and other studies: individualized BTX-A treatment, children with wide range of functional abilities, most patients received 3 injection sessions over 6 months (instead of 1 at baseline), BTX-A was diluted to different concentrations (individualized)
Power: based on improvement in Melbourne score; 35% success rate in control >> 80 patients needed to detect 35% difference between groups at 80% power; i.e. study is (slightly) underpowered
Clinically relevant difference: a 14% increase in Melbourne score as compared to baseline is considered a true improvement
Note (2): study started 1997, ended 2002; published 2013 (..); thus, this is a relatively old study |
|
Comparison-2: BTX-A + OT/PT versus OT/PT alone |
|||||||
|
Olesch 2009
|
RCT
Setting and country: single-centre, Children’s Hospital [tertiary referral centre], Melbourne, Australia
Funding: non-commercial funding; Allergan (manufacturer of BTX-A) provided medication |
Inclusion criteria: aged 1.5-5 years; diagnosis congenital hemiplegic CP with spasticity; affecting upper-limb activity but no fixed contracture Exclusion criteria: upper-limb surgery or had upper-limb BTX-A within previous 6 months; unwillingness to cease other upper-limb interventions (such as splinting and casting) during the trial
recruited between June 2001 and March 2004; data collected upto April 2005
24 enrolled; study completed 2005
N total at baseline: Intervention: 12 Control: 12 2 withdrawals, 1/group
Analytical sample: 11/11 patients
Important prognostic factors2:
Age I: 3y8m C: 3y8m Sex: I: 82% M C: 91% M Di/Hemi/Quadr pl I: 0/100/0% C: 0/100/0% GMFCS: I/II I: 55/45% C: 73/27% PDMS-FM (mean) I: 504 C: 503 QUEST (mean) total score I: 75 C: 66 Tardieu (mean) Forearm pronators I: 51 C: 82
Groups comparable at baseline? No; (statistically) significant difference in QUEST scores and Tardieu scores |
BTX-A + OT Multiple Individualized Repeat injections (3 cycles)
N=11
3 series of injections of Botox in 16-week cycles
twice-weekly OT for 6 weeks after BTX-A or at a comparable time point for control group; goal-directed approach; individualized goals through an interview with the parent; practised in therapy and home programme within context of ADL; goals were reset at the end of each cycle
After the 6-week intense therapy period, children returned to their regular therapy regimens until next cycle of treatment |
OT
Individualized
N=11
twice-weekly OT for 6 weeks after BTX-A or at a comparable time point for control group; goal-directed approach; individualized goals through an interview with the parent; practised in therapy and home programme within context of ADL; goals were reset at the end of each cycle
After the 6-week intense therapy period, children returned to their regular therapy regimens until next cycle of treatment |
Length of follow-up: 16, 32, 48 weeks (1 year); main outcome at 1 year (at end of 3rd cycle)
Loss-to-follow-up: 2 excluded post-radomization due to withdrawal by family Intervention: 1 Control: 1 Incomplete outcome data: none
|
COPM and GAS T (parental perception of treatment efficacy) as prim outcomes; Quality of movement (QUEST; PDMS-FM) as sec outcomes; adverse events (AE)
COPM: semi-structured interview with parent-proxy
GAS T score: parental perception of individualized outcomes (goals)
QUEST and PDMS-FM: measure of motor performance; blinded analysis of videotape
Statistics: for outcomes with clinically relevant diff between groups at baseline (QUEST; Tardieu), linear regression was used to adjust for these differences
At 12 months
COPM Mean Difference (MD) Control – Intervention
COPM-performance MD= -0.8 [-1.5; 0.0] p=0.047
COPM-satisfaction MD= -0.8 [-1.7; 0.1] p=0.090
GAS T MD= -6.9 [-13.8; - 0.1] p=0.047
QUEST MD= -6.7 [-15.5; 2.1] p=0.83 (adj for baseline)
PDMS-FM MD= -5.0 [-37.6; 27.6] p=0.75
Adverse events (AE) 3 AEs in BTX-A group; none life-threatening; all resolved over time; generalized maculopapular rash (1), weakness of index finger (1), prolonged weakness in finger flexors (1); only latter likely related to BTX-A |
Authors conclude that BTX-A/OT group had higher COPM-performance scores and higher GAS scores; ‘Repeat BTX-A injections in the upper limb combined with OT resulted in progressively reduced spasticity and improved parental perception of performance’ (note the relatively young age of the participants: 2-5 years old; at age <5 years the diagnosis CP is not definitive)
Note (1): power calculation was based on clinically relevant difference of 2 points (COPM); however, the ‘improved parental perception of performance’ (COPM-performance) was less than 2 points (0.8 [0.0; 1.5]), i.e. the improvement in COPM seems clinically not relevant; clinical relevance of the other primary outcome, GAS T, is not discussed, i.e. clinical relevance of improvement in GAS T is unclear (also note the high risk of bias in GAS T because of changes in OT at the end of each cycle by therapist and parents not blinded to treatment allocation)
Note (2): power calculation indicated a required group size of 16 per treatment group; therefore the study is underpowered with only 11 patients/group
Note (3): Treating therapists were not blinded to treatment allocation, because a previous study showed that parents and therapists were able to recognize individuals who were receiving BTX-A ‘feel’ or appearance of the limb
|
|
Redman 2008
|
RCT
Setting and country: University of Western Australia, Dept Paediatric Rehab, Hospital for Children, Perth, Australia
Funding: no details provided |
Inclusion criteria: hemiplegic CP in Western Australia; dynamic spasticity of UL; no prior UL BTX-A; ability to attend all assessments Exclusion criteria: significant cognitive impairment; poorly controlled epilepsy
Approximately one-third of the potential cohort was recruited
Study period: not stated
N total at baseline: Intervention: 12 Control: 11 2 withdrawals, 1/group
Analytic sample: N=23
Important prognostic factors2:
Age I: 10.7y C: 10.6y Sex: I: 27% M C: 64% M Di/Hemi/Quadr pl I: 0/100/0% C: 0/100/0% MUUL (Melbourne) I: 59.6 C: 62.1
Groups comparable at baseline? No; difference in gender distribution (3 vs 7 males in I vs C); note: baseline characteristics poorly described |
BTX-A + PT/OT Multiple Individualized Single series
N=12
All received community-based PT and OT according to best practice (did not include a targeted therapy programme or aims to evaluate treatment) |
PT/OT
Individualized
N=11
All received community-based PT and OT according to best practice (did not include a targeted therapy programme or aims to evaluate treatment)
|
Length of follow-up: 1, 3, 6 months; main outcome at 6 month
Loss-to-follow-up: Stated as '3%'
Incomplete outcome data: 1 did not attend 3-month assessment (maternal illness); another did not attend 6-month assessment (unrelated illness)
|
Health Related Quality of Life (HRQL) using PedsQL (subscores) and PedsQL-CP (subscores)
PedsQL Using the young child / child / teen forms; Child-reported, and parent-reported scores: total, physical and psychosocial subscores
PedsQL-CP Using the young child / child / teen forms; Child-reported, and parent-reported scores: total, physical and psychosocial subscores
Statistics: no details provided, but 'adjusted for age, gender, day and day squared'
Results:
PedsQL and PedsQL-CP 'no statistically significant difference between treatment and control groups for any PedsQL score'
PS. only graphs are presented without a measure of variation
Adverse events (AE) None mentioned (no data provided) |
Authors conclude that results add to the emerging evidence that UL BTX-A therapy has no statistically significant effect on the HRQOL of children with hemiplegic CP
Note (1): no power calculation; small study (underpowered); lack of details on statistics used; only point-estimates provided (graphically) without confidence intervals or standard deviation; blinding not mentioned
Note (2): authors state that a ceiling effect may have limited the ability to detect meaningful change in HRQL
|
Exclusietabel na het lezen van het volledige artikel
|
Auteur en jaartal |
Redenen van exclusie |
|
Hoare 2013 |
Geen antwoord op uitgangsvraag; alle patiënten BTX-A behandeld |
|
Papavasiliou 2012 |
Geen antwoord op uitgangsvraag; geen RCT; betreft volwassenen |
|
Perez 2012 |
Conference abstract |
|
Thorley 2012 |
Protocol |
|
Coutinho dos Santos 2011 |
Geen antwoord op uitgangsvraag; geen RCT |
|
Macret 2011 |
Geen antwoord op uitgangsvraag; geen RCT |
|
Pieber 2011 |
Geen antwoord op uitgangsvraag; verkeerde vergelijking |
|
Rameckers 2010 |
Geen antwoord op uitgangsvraag; onjuist meetinstrument |
|
Rodrigues-Reyes 2010 |
Geen RCT |
|
Eliasson 2009 |
Geen statistische analyse (zeer geringe groepsgrootte; n=5) |
|
Kanellopoulos 2009 |
Geen antwoord op uitgangsvraag; alle patiënten BONT-A behandeld |
|
Park 2009 |
Geen antwoord op de uitgangsvraag; verkeerde vergelijking |
|
Rameckers 2009 |
Geen antwoord op uitgangsvraag; onjuist meetinstrument |
|
Sakzewski 2009 |
Abstract (zie full paper hieronder) |
|
Sakzewski 2009 |
SR/meta-analyse; dekt literatuur tot juli 2008; geen meerwaarde t.o.v. Cochr Rev (Hoare 2010) |
|
Mackey 2008 |
Geen antwoord op de uitgangsvraag; geen RCT |
|
Kawamura 2007 |
Maakt deel uit van de Cochr Rev (Hoare 2010) |
|
Lowe 2007 |
Maakt deel uit van de Cochr Rev (Hoare 2010) |
|
Rosblad 2007 |
Geëxcludeerd in de Cochr Rev (Hoare 2010) |
|
Russo 2007 |
Maakt deel uit van de Cochr Rev (Hoare 2010) |
|
Wallen 2007 |
Maakt deel uit van de Cochr Rev (Hoare 2010) |
Table of quality assessment
Table of quality assessment for systematic reviews of RCT’s and observational studies
Based on AMSTAR checklist (Shea et al.; 2007, BMC Methodol 7: 10; doi:10.1186/1471-2288-7-10) and PRISMA checklist (Moher et al 2009, PLoS Med 6: e1000097; doi:10.1371/journal.pmed1000097)
Research question: What is the value of BTX-A in treatment of the upper extremity in children with cerebral palsy, at the level of (bi)manual functioning?
|
Study
First author, year |
Appropriate and clearly focused question?1
Yes/ no/ unclear |
Compre-hensive and systematic literature search?2
Yes/ no/ unclear |
Description of included and excluded studies?3
Yes/ no/ unclear |
Description of relevant charac-teristics of included studies?4
Yes/ no/ unclear |
Appropriate adjustment for potential confounders in observa-tional studies?5
Yes/ no/ unclear/ notapplicable |
Assessment of scientific quality of included studies?6
Yes/ no/ unclear |
Enough similarities between studies to make combining them reasonable?7
Yes/ no/ unclear |
Potential risk of publication bias taken into account?8
Yes/ no/ unclear |
Potential conflicts of interest reported?9
Yes/ no/ unclear |
|
Hoare 2010 |
Yes |
Yes |
Yes |
Yes |
Not applicable |
Yes |
Yes* |
Yes |
Yes |
*pooling was only possible in a few instances
- Research question (PICO) and inclusion criteria should be appropriate and predefined
- Search period and strategy should be described; at least Medline searched; for pharmacological questions at least Medline + EMBASE searched
- Potentially relevant studies that are excluded at final selection (after reading the full text) should be referenced with reasons
- Characteristics of individual studies relevant to research question (PICO), including potential confounders, should be reported
- Results should be adequately controlled for potential confounders by multivariate analysis (not applicable for RCT’s)
- Quality of individual studies should be assessed using a quality scoring tool or checklist (Jadad score, Newcastle-Ottawa scale, risk of bias table etc.)
- Clinical and statistical heterogeneity should be assessed; clinical: enough similarities in patient characteristics, intervention and definition of outcome measure to allow pooling? For pooled data: assessment of statistical heterogeneity using appropriate statistical tests (e.g. Chi-square, I2)?
- An assessment of publication bias should include a combination of graphical aids (e.g., funnel plot, other available tests) and/or statistical tests (e.g., Egger regression test, Hedges-Olken). Note: If no test values or funnel plot included, score “no”. Score “yes” if mentions that publication bias could not be assessed because there were fewer than 10 included studies.
- Sources of support (including commercial co-authorship) should be reported in both the systematic review and the included studies. Note: To get a “yes,” source of funding or support must be indicated for the systematic review AND for each of the included studies.
Risk of bias table for intervention studies (randomized controlled trials)
Research question: What is the value of BTX-A in treatment of the upper extremity in children with cerebral palsy, at the level of (bi)manual functioning?
|
Study reference
(first author, publication year) |
Describe method of randomisation |
Bias due to inadequate concealment of allocation?
(unlikely/ likely/ unclear) |
Bias due to inadequate blinding of participants to treatment allocation?
(unlikely/ likely/ unclear) |
Bias due to inadequate blinding of care providers to treatment allocation?
(unlikely/ likely/ unclear) |
Bias due to inadequate blinding of outcome assessors to treatment allocation?
(unlikely/ likely/ unclear) |
Bias due to selective outcome reporting on basis of the results?
(unlikely/ likely/ unclear) |
Bias due to loss to follow-up?
(unlikely/ likely/ unclear) |
Bias due to violation of intention to treat analysis?
(unlikely/ likely/ unclear) |
|
Koman 2013 |
Blocked random. |
Unlikely |
Unlikely |
Unlikely |
Unlikely |
Likely* |
Unlikely |
Unlikely |
|
Olesch 2009 |
Shuffled envelopes*** |
Likely*** |
Likely**** |
Likely**** |
Unlikely***** |
Unlikely |
Unlikely |
Unlikely |
|
Redman 2008 |
Non-marked sealed envelopes****** |
Unclear****** |
Unclear******* |
Unclear******* |
Unclear******* |
Unlikely |
Unlikely |
Unlikely |
Note: some studies suggest that blinding of BTX-A treatment is not possible because treatment can be guessed from ‘feel’ or appearance of the limb
*primary outcome measure is dichotomous, it is unclear whether the cut-off value used, was predefined (continuous outcome measure is also reported but without defining clinical relevance); this publication is an extension of data (Koman 2007) included in the Cochrane review (Hoare 2010), with remarkable differences in outcome measures and length of follow-up
***not stated whether envolopes were opaque; 32 (2*16) envelopes were shuffled but only 24 were used, surprisingly these 24 envelopes let to equal numbers of patients per treatment group (12 in each group)
****depending on outcome measure: likely for the primary outcomes (GAS and COPM); unlikely for sec. outcomes (QUEST; PDMS-FM)
*****likely for GAS and COPM; unlikely for QUEST and PDMS-FM (for the latter two outcome measures, the assessors were blinded to treatment allocation)
******no further details provided
*******blinding is not mentioned
Verantwoording
Beoordelingsdatum en geldigheid
Laatst beoordeeld : 09-08-2024
In 2006 is de ”richtlijn diagnostiek en behandeling van kinderen met spastische Cerebrale Parese” (VRA 2006) vastgesteld. Bij de revisie (autorisatie 01-04-2015) zijn drie nieuwe uitgangsvragen uitgewerkt en zeven uitgangsvragen gereviseerd, en is de geldigheid van de niet-gereviseerde uitgangsvragen beoordeeld. Bij de eerste modulaire revisie (autorisatie 10-09-2018) is de module 'Effect van orthopedische chirurgie op mobiliteit' (zie Behandeling gericht op verbetering mobiliteit) gereviseerd en toegevoegd aan de Richtlijnendatabase.
Geldigheid van niet-gereviseerde uitgangsvragen uit de eerdere richtlijn (2006)
De werkgroep heeft in 2015 de geldigheid van aanbevelingen uit de eerdere versie van de richtlijn (VRA 2006) beoordeeld. Een van de onderdelen werd beoordeeld als niet meer valide: vanwege nieuwe gegevens in de literatuur waren de analyse, conclusie en aanbeveling van uitgangsvraag - 'Wat is het effect van spierverlenging, tenotomie, osteotomie op ROM, spiertonus en kracht?'- niet meer geldig. Dit onderdeel is gereviseerd in 2018 (zie module 'Effect van orthopedische chirurgie op mobiliteit').
De overige aanbevelingen uit de richtlijn van 2006 werden in 2015 beoordeeld als onverminderd van toepassing, wel waren enkele tekstuele correcties en aanvullingen noodzakelijk. De belangrijkste aanvullingen en correcties zijn beschreven in het addendum (zie aanverwant ‘Addendum revisie 2015’) en betreffen onder andere de verduidelijking van de rol van de kindergeneeskundige expertise.
Algemene gegevens
In samenwerking met
Nederlandse Vereniging voor Fysiotherapie in de Kinder- en Jeugdgezondheidszorg
Financiering
De richtlijnontwikkeling werd ondersteund door het Kennisinstituut van Medisch Specialisten (www.kennisinstituut.nl) en werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS).
Doel en doelgroep
Doel
Deze richtlijn is een document met aanbevelingen en handelingsinstructies ter ondersteuning van de dagelijkse praktijkvoering. De richtlijn berust op de resultaten van wetenschappelijk onderzoek en aansluitende meningsvorming gericht op het expliciteren van goed medisch handelen. Er wordt aangegeven wat, volgens de huidige maatstaven en aansluitend bij de gangbare Nederlandse praktijk, in het algemeen de beste zorg is voor kinderen / jongeren met spasticiteit en CP. De richtlijn is bestemd voor personen met een spastische Cerebrale Parese in de leeftijdsgroep van 0 tot 18 jaar behalve de module met betrekking tot de transitie naar volwassenheid waar een definitie tot 25 jaar wordt gehanteerd. Met ‘kinderen’ wordt in deze richtlijn bedoeld: mensen in de leeftijd van 0 tot 18 jaar. De richtlijn geeft aanbevelingen over de diagnostiek, behandeling van spasticiteit op stoornisniveau, vaardigheidsniveau en participatie, op basis van het ICF-CY model en terminologie. Specifieke doelen van deze richtlijn voor de behandeling van spasticiteit bij kinderen met CP zijn het verkrijgen van uniformiteit met betrekking tot de diagnostiek, en de behandeling en begeleiding in de diverse centra. De richtlijn beoogt de kaders te definiëren waarbinnen de multidisciplinaire zorg van kinderen met spastische CP dient plaats te vinden. Deze richtlijn wil tevens bijdragen aan verbeterde communicatie tussen behandelaars onderling en tussen de patiënt, diens naasten en behandelaars.
Doelgroep
De richtlijn is bedoeld voor zorgverleners die primair bij de behandeling van kinderen met spastische CP betrokken zijn: (kinder-)revalidatieartsen, (kinder-)neurologen, kinderartsen, plastisch chirurgen, (kinder-)fysiotherapeuten, ergotherapeuten en logopedisten. Daarnaast zijn vele andere disciplines meer incidenteel betrokken bij diagnostiek en behandeling van deze kinderen, zoals jeugdartsen, artsen voor verstandelijk gehandicapten, psychosociale hulpverleners, onderwijsdeskundigen etc.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2012 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij de zorg voor patiënten met spastische cerebrale parese.
De werkgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname. De werkgroep werkte gedurende twee jaar aan de totstandkoming van de richtlijn.
De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
Kerngroep:
- Prof. dr. J.G. Becher, kinderrevalidatiearts, VRA (voorzitter)
- Dr. R.J. Vermeulen, kinderneuroloog, NVKN en NVN
- Dr. M. Ketelaar, bewegingswetenschapper, op persoonlijke titel
- Mw. M.W. Harmer-Bosgoed, ergotherapeut, Ergotherapie Nederland
- Dr. J.M. Voorman, kinderrevalidatiearts, VRA
- Dr. A.I. Buizer, kinderrevalidatiearts, VRA
- Dr. O.W. Verschuren, kinderfysiotherapeut, NVFK/KNGF
- Drs. L.A.W.M. Speth, kinderrevalidatiearts, VRA
- Dr. E.A.A. Ramaeckers, kinderfysiotherapeut, NVFK/KNGF
- Dr. S.R. Hilberink, psycholoog, BOSK
- Dr. L. van Wely, bewegingswetenschapper, op persoonlijke titel
Klankbordgroep:
- Dr. P.B.M. Aarts, ergotherapeut, Ergotherapie Nederland
- Dr. M.J.M. Heim, taalwetenschapper, persoonlijke titel
- Mw. K. van Hulst, logopedist, NVLF
- Mw. K Boeschoten, ergotherapeut, Ergotherapie Nederland
- Drs. J.J.M. Geijtenbeek, logopedist, NVLF
- Dr. P. van Schie, fysiotherapeut, NVFK/KNGF
- Mw. B. Piskur, ergotherapeut, Ergotherapie Nederland
- Dr. M. Roebroek, bewegingswetenschapper, persoonlijke titel
- Mw. N. van den Dikkenberg, kinderergotherapeut, Ergotherapie Nederland
- Dhr. R. Wong Chung, kinderfysiotherapeut, NVFK/KNGF
- Dr. A. Dallmeijer, bewegingswetenschapper, persoonlijke titel
- Mw. H. Dekkers, kinderrevalidatiearts, VRA
- Dr. R. van den Berg, bewegingswetenschapper, persoonlijke titel
- Dr. F.C. Schasfoort, bewegingswetenschapper, persoonlijke titel
- Mw. K. Folmer, revalidatiearts, VRA
- Mw. E.E.H. van Bommel, kinderfysiotherapeut, NVFK/KNGF
- Mw. C. Scheijmans, ergotherapeut, Ergotherapie Nederland
- Dr. C.G.B. Maathuis, kinderrevalidatiearts, VRA; BOSK
- Dr. W.M.A. van der Slot, revalidatiearts, VRA
Met ondersteuning van:
- Dr. K.N.J. Burger, epidemioloog, adviseur Kennisinstituut van Medisch Specialisten
- Drs. M. Wessels, informatiespecialist Kennisinstituut van Medisch Specialisten
- Mw. S.K. Josso, secretariaat, Kennisinstituut van Medisch Specialisten
- Mw. N.F. Bullock, secretariaat, Kennisinstituut van Medisch Specialisten
Belangenverklaringen
De werkgroepleden hebben schriftelijk verklaard of ze in de laatste vijf jaar een (financieel ondersteunde) betrekking onderhielden met commerciële bedrijven, organisaties of instellingen die in verband staan met het onderwerp van de richtlijn. Tevens is navraag gedaan naar persoonlijke financiële belangen, belangen door persoonlijke relaties, belangen door middel van reputatiemanagement, belangen vanwege extern gefinancierd onderzoek en belangen door kennisvalorisatie. De belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van Medisch Specialisten (Kennisinstituut) en hieronder weergegeven.
|
Naam |
Functie |
Nevenfuncties |
Persoonlijke financiële belangen |
Persoonlijke relaties |
Reputatie manage-ment |
Extern gefinancierd onderzoek |
Kennisvalorisatie |
Overige belangen |
|
Ketelaar |
Senior onderzoeker Kenniscentrum Revalidatie-geneeskunde Utrecht, UMC Utrecht en De Hoogstraat Revalidatie |
Bestuurslid Dutch-ACD - niet betaald; Editorial Board Physical and Occupational Therapy in Pediatrics - niet betaald; Bestuurslid CP-Net |
n.v.t. |
n.v.t. |
n.v.t. |
- PERRIN - subsidie ZonMw - LEARN2MOVE - subsidie ZonMw - Fitheid bij kinderen met CP - subsidie Phelps Stichting Participatie van kinderen - subsidie Johanna KinderFonds en KinderFonds AdriaanStichting |
n.v.t. |
n.v.t. |
|
van Wely |
Beoordelen van de literatuur, opstellen evidence-tabellen, schrijven van een samenvatting met gegradeerde literatuur-conclusies |
Promovendus (fulltime): Onderzoek naar de effectiviteit van een bewegings-stimulerings-programma bij kinderen met cerebrale parese. Betaald
Incidenteel (2-3 x per jaar): gastcolleges op de Hogeschool van Amsterdam, minor kinderen (fysiotherapie, oefentherapie, ergotherapie). betaald |
Geen |
Collega / promotiebegeleider houdt zich bezig met onder andere krachttraining bij kinderen met CP. Andere promotie begeleider (arts) houdt zich bezig met diagnose en behandeling van kinderen met CP. Zij hebben geen financieel belang (m.i.) in een bepaalde uitkomst of advies. Hoogstens qua reputatie |
Geen |
Promotie-onderzoek (LEARN 2 MOVE 7-12 years: a randomized controlled trial on the effects of a physical activity stimulation program in children with cerebral palsy) is gefinancieerd door ZonMw en diverse Nederlandse fondsen. Financiers zijn niet betrokken bij studie opzet, analyzes en publicate beslissingen. |
Expertise op het gebied van krachttraining, conditietraining, fysiotherapie thuis en motivational interviewing (counseling) bij kinderen met CP. Eventuele plannen voor een cursus voor kinder-fysiotherapeuten en/of implementatie in de praktijk. |
Nee |
|
Harmer-Bosgoed |
Projectpleider Implementatie; Ergotherapeut revalidatie volwassenen; coordinator Stichting CP-Net |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
Projectleider van de richtlijn CP in Praktijk dat gesubsidieerd wordt door de innovatiegelden van Revalidatie Nederland en ZonMw Voorheen implementatie-medewerker voor PERRIN - subsidie ZonMw |
n.v.t. |
Nee |
|
Speth |
Kinder-revalidatiearts |
Wetenschappelijk onderzoek, BoBiVa, effect botuline toxine A injecties in de bovenste extremiteit al dan niet gecombineerd met taakspecifieke oefentherapie op functies en tweehandige vaardigheden bij CP kinderen met een unilaterale spastische handfunctie stoornis. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
Nee |
|
Verschuren |
onderzoeker |
Editorial Board Psychical and Occupational Therapy in Pediatrics (niet betaald) Review Board Pediatric Psychical Therapy (niet betaald) |
n.v.t. |
n.v.t. |
n.v.t. |
PERRIN - subsidie ZonMw LEARN2MOVE - subsidie ZonMw Fitheid bij kinderen met CP - subsidie Phelps Stichting Participatie van kinderen - subsidie Johanna KinderFonds en KinderFonds AdriaanStichting |
n.v.t |
n.v.t. |
|
Becher |
hoogleraar kinderrevalidatie geneeskunde Vumc, kinder-revalidatiearts |
voorzitter Dutch Academy of childhood disability (onbezoldigd), task officer cerebral Palsy van de International Society for prosthetics and orthotics (onbezoldigd), voorzitter medisch comité Wandafonds (onbezoldigd), cursusleider: multi-level behandeling met Botuline toxine bij kinderen met cerebrale parese, ter verbetering van de loopvaardigheid (bezoldigd, financiële ondersteuning van firma Allergan). |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
Geen patenten, cursusondersteuning firma Allergan t.a.v. behandeling kinderen met cerebrale parese met botuline toxine (botox) in de zin van vergoeding van personele inzet. |
n.v.t. |
|
Voorman |
kinder-revalidatiearts Merem - RC De Trappenberg |
deelname werkgroep Cerebrale parese (niet betaald) |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
|
Buizer |
kinder-revalidatiearts |
geen |
geen |
geen |
geen |
geen |
geen |
geen |
|
Rameckers |
Onderzoeker Aselante kinderen, valkenburg Inhoudelijk coordinator Avansplus MSPT opleiding |
onderzoeker en docentfunctie (betaald) |
geen |
geen |
geen |
geen |
geen |
geen |
|
Hilberink |
Lid kernwerkgroep |
|
geen |
geen |
Zelf volwassene met Cerale Parese, maar richtlijn richt zich op kinderen. |
geen |
Werkzaam bij het Erasmus MC, de Transition &Lifespan Research Group |
geen |
|
Vermeulen |
Kinderneuroloog VUmc Amsterdam |
Lid Raad van Toezicht Stichting Heliomare (vergoeding gaat naar het VUmc) |
geen |
geen |
geen |
Jack Rabbit foundation: Onderzoek naar taalbegrip bij kinderen met een ernstige cerebrale parese. Phelps stichting (2008043): Onderzoek naar taalbegrip bij kinderen met een ernstige cerebrale parese. ONWAR meertfonds: ABIP-2011-23: Fetal brain imaging, imaging Phelps stichting, Revalidatie fonds, Johanna Kinderfonds: baclofen treatment in dystonic cerebral palsy: a randomized clinical trial (VUmc MUMC) 2013015: implementatie van C-BiLLT voor gebruik in klinische setting. |
geen |
geen |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door twee afgevaardigden van de Vereniging van en voor mensen met een aangeboren lichamelijke handicap (BOSK) in de werkgroep. De BOSK is tevens gevraagd een knelpunt te benoemen en dit knelpunt is bewerkt tot een uitgangsvraag (zie module 'Begeleiding transitie naar volwassenheid'). Daarnaast is de conceptrichtlijn voor commentaar voorgelegd aan de BOSK.
Methode ontwikkeling
Evidence based
Implementatie
Naar aanleiding van de publicatie van de richtlijn in 2006 zijn er twee projecten uitgevoerd om de aanbevelingen te implementeren: (i) Richtlijn CP in praktijk en (ii) Richtlijn CP in praktijk-2. In deze projecten is een landelijk netwerk opgebouwd van mensen met CP en hun ouders, onderzoekers en ervaren zorgverleners (knowledge brokers) in revalidatieteams voor personen met CP. De aanbevelingen zijn naar de dagelijkse praktijk vertaald door de uitwisseling van kennis en ervaring in het netwerk. Implementatie van de aanbevelingen in de praktijk wordt in het netwerk begeleid en implementatie-ervaringen worden uitgewisseld (zie http://www.cp-research.nl). In april 2014 is door BOSK, De Hoogstraat Revalidatie en de afdeling revalidatiegeneeskunde van het VUmc, de onafhankelijke stichting CP-Net opgericht (zie http://www.cp-net.nl). Inmiddels hebben 27 multidisciplinaire revalidatieteams verbonden aan revalidatiegeneeskundige afdelingen zich aangesloten. Het is de bedoeling de nieuwe aanbevelingen in de richtlijn opnieuw te vertalen naar de dagelijkse praktijk en via CP-Net de implementatie te ondersteunen. Daarnaast zal er aandacht besteed worden aan de nieuwe aanbevelingen via scholing voor revalidatieartsen in opleiding (CP werkgroep van de VRA), en het D-ACD congres (zie http://www.dutch-acd.nl). Financiële ondersteuning moet aangevraagd worden om verdere implementatie activiteiten te bekostigen.
Gelijktijdig met het ontwikkelen van de conceptrichtlijn werden er interne kwaliteitsindicatoren ontwikkeld om het toepassen van de richtlijn in de praktijk te volgen en te versterken.
Werkwijze
Knelpuntenanalyse
Tijdens de voorbereidende fase inventariseerden de werkgroep en de adviseur de knelpunten. De werkgroep beoordeelde de aanbevelingen uit de eerdere richtlijn (VRA 2006) op noodzaak tot revisie. Tevens zijn er knelpunten aangedragen door de Vereniging van en voor mensen met een aangeboren lichamelijke handicap (BOSK). De werkgroep stelde vervolgens een long list met knelpunten op en prioriteerde de knelpunten op basis van: (1) klinische relevantie, (2) de beschikbaarheid van (nieuwe) evidence van hoge kwaliteit, (3) en de te verwachten impact op de kwaliteit van zorg.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse en prioritering zijn door de werkgroep de definitieve uitgangsvragen vastgesteld (zeven revisies en drie nieuwe uitgangsvragen). Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang als kritiek, belangrijk en onbelangrijk. Tevens definieerde de werkgroep, voor zover mogelijk, wat zij voor een bepaalde uitkomstmaat een klinisch relevant verschil vond, dat wil zeggen wanneer de verbetering in uitkomst een verbetering voor de patiënt is.
Strategie voor zoeken en selecteren van literatuur
Als eerste werden de searches voor de afzonderlijke modules op hoofdlijnen geactualiseerd voor de periode vanaf 2006. Hierbij werden de searches van de oude richtlijn herhaald, waarbij met sensitieve zoekfilters werd gelimiteerd op systematische reviews en/of gerandomiseerde klinische studies. Ook is er nog een algemene search gedaan naar systematische reviews in Medline en de Cochrane Library. De resultaten van deze searches zijn gebruikt bij het bepalen van de noodzaak tot revisie en de prioritering. Een overzicht van de zoekstrategieën per module zijn te vinden in de zoekverantwoording oriënterende search Revisie - actualisatie per module in desbetreffend aanverwant.
Vervolgens werd voor de afzonderlijke uitgangsvragen aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekstrategieën en de gehanteerde selectiecriteria zijn te vinden in de module van desbetreffende uitgangsvraag. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de methodologische checklijsten.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidencetabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur. Bij voldoende overeenkomsten tussen de studies werden de gegevens ook kwantitatief samengevat (meta-analyse) met behulp van Review Manager 5.
Beoordelen van de kracht van het wetenschappelijke bewijs
A) Voor interventievragen
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/) (Atkins et al, 2004).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, matig, laag en zeer laag. Deze gradaties verwijzen naar de mate van vertrouwen in de literatuurconclusie (WHO Handbook for guideline development).
|
GRADE |
Definitie |
|
Hoog |
|
|
Matig |
|
|
Laag |
|
|
Zeer laag |
|
B) Voor vragen over de waarde van diagnostische tests, schade of bijwerkingen, etiologie en prognose.
Bij dit type vraagstelling kan GRADE (nog) niet gebruikt worden. De bewijskracht van de conclusie is bepaald volgens de gebruikelijke EBRO-methode (van Everdingen et al, 2004).
C) Voor vragen over de waarde van meet- of classificatie-instrumenten.
Bij dit type vraagstelling kan GRADE noch de EBRO-methode worden gebruikt. Deze instrumenten werden beoordeeld op validiteit, intra- (test-hertest) en inter-beoordelaarsbetrouwbaarheid, responsiviteit (alleen bij meetinstrumenten) en bruikbaarheid in de praktijk. Bij ontbreken van een gouden standaard, werd een beoordeling van de bewijskracht van literatuurconclusies achterwege gelaten.
Formuleren van de conclusies
Voor vragen over de waarde van diagnostische tests, schade of bijwerkingen, etiologie en prognose is het wetenschappelijke bewijs samengevat in een of meerdere conclusies, waarbij het niveau van het meest relevante bewijs is weergegeven.
Bij interventievragen verwijst de conclusie niet naar één of meer artikelen, maar wordt getrokken op basis van alle studies samen (body of evidence). Hierbij maakten de werkgroepleden de balans op van elke interventie. Bij het opmaken van de balans werden de gunstige en ongunstige effecten voor de patiënt afgewogen.
Overwegingen
Voor een aanbeveling zijn naast het wetenschappelijke bewijs ook andere aspecten belangrijk, zoals de expertise van de werkgroepleden, patiëntenvoorkeuren, kosten, beschikbaarheid van voorzieningen of organisatorische zaken. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting.
Formuleren van aanbevelingen
De aanbevelingen geven een antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag.
Indicatorontwikkeling
Gelijktijdig met het ontwikkelen van de conceptrichtlijn werden er interne kwaliteitsindicatoren ontwikkeld om het toepassen van de richtlijn in de praktijk te volgen en te versterken. Meer informatie over de methode van indicatorontwikkeling is op te vragen bij het Kennisinstituut van Medisch Specialisten (secretariaatkims@demedischspecialist.nl).
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is. Een overzicht van aanbevelingen voor nader/vervolgonderzoek staat in de aanverwant ‘Kennislacunes’.
Commentaar- en autorisatiefase
De conceptrichtlijn werd aan de betrokken (wetenschappelijke) verenigingen voorgelegd voor commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn werd aan de betrokken (wetenschappelijke) verenigingen voorgelegd voor autorisatie en door hen geautoriseerd.
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren.
Zoekverantwoording
Zoekacties zijn opvraagbaar. Neem hiervoor contact op met de Richtlijnendatabase.
