Communicatie bij vermoeden kindermishandeling
Uitgangsvraag
Wanneer en hoe communiceren naar ouders en kinderen?
Aanbeveling
Een vermoeden van kindermishandeling behoort met de ouder(s) of verzorger(s) besproken te worden, behalve wanneer dit bedreigend/gevaarlijk is voor kind(eren) en/of hulpverleners. Hetzelfde geldt voor een melding bij Veilig Thuis.
Stel geen suggestieve vragen over de oorzaak van de klacht / het letsel in het gesprek met ouder(s) over mogelijke kindermishandeling bij hun kind.
Onderbouwing
Achtergrond
Communicatie met kinderen en ouders bij een vermoeden van kindermishandeling is een lastig en gevoelig onderwerp. Een vermoeden van kindermishandeling behoort met ouder(s) besproken te worden. Hetzelfde geldt voor een melding bij Veilig Thuis (VT). Hierbij is niet alleen datgene wat wordt verteld van belang, maar ook hoe het wordt verteld. Hoe een arts in relatie tot een ouder staat, bepaalt, in combinatie met non-verbale aspecten, of de boodschap door de ouder als steunend of als bedreigend wordt ervaren.
Om het gesprek zo goed mogelijk te laten verlopen, is het belangrijk om het gesprek voor te bereiden. In deze module komen de verschillende aspecten van een dergelijk gesprek aan de orde.
Samenvatting literatuur
Een gesprek met ouders over het organiseren van hulp of het uitsluiten van toegebracht letsel heeft een andere insteek dan een gesprek over een melding maken bij VT. Hierna volgen handvatten voor beide gesprekken.
A. Communicatie met ouders bij noodzaak tot inzetten van hulp en/of nadere letselduiding
Bij een vermoeden van kindermishandeling op basis van het letsel, dan wel een positieve screening op kindermishandeling, is het noodzakelijk om het vermoeden te toetsen.
Hieronder zijn enkele tips voor het gesprek met ouders over de inzet van extra hulp, dan wel nadere letselduiding om toegebracht letsel uit te sluiten of aan te tonen.
Organisatie van extra hulp:
- Leg uit dat de oorzaak van de klacht of het letsel nog niet geheel duidelijk is. Daarvoor acht u het nodig dat er verdere analyse plaatsvindt bij (bijvoorbeeld) de eigen huisarts.
- Vertel dat u in de brief naar de huisarts de onduidelijkheid van de aard van de aandoening zal aangegeven en daarbij zal vermelden dat ouders nog met het kind langs zullen komen op het spreekuur of dat er anderszins hulp georganiseerd is.
Inzet nadere letselduiding:
- Leg uit dat toegebracht letsel niet kan worden uitgesloten, dan wel dat de aard van het letsel nog niet geduid kan worden op dat moment. Om zekerheid te verkrijgen is extra expertise noodzakelijk.
- Voorbeeldzin: “Met uw uitleg over wat vanmiddag gebeurde, kan ik de blauwe plekken, die ik zojuist bij uw dochtertje op haar bovenarmen zag, niet geheel verklaren. Ik twijfel niet aan wat u vertelt, maar uw verhaal is onvoldoende verklaring voor wat ik zie. Blauwe plekken kunnen bijvoorbeeld ook ontstaan door een probleem met de bloedstolling, maar ook doordat iets met grote kracht tegen het armpje aankomt, zoals bijvoorbeeld een harde trap of een hard pak slaag. We moeten dus nader onderzoek laten doen naar de mogelijke oorzaken.”
- Leg uit dat nadere letselduiding op verschillende manieren ingezet kan worden (telecommunicatie of verwijzing), en welke keuze u daarin maakt.
- Vertel aan ouders wie de terugkoppeling geeft.
B. Communicatie met ouders bij melding Veilig Thuis (VT)
Hier volgen tips voor het gesprek met ouders bij een vermoeden van kindermishandeling en wanneer een melding bij VT zal gaan plaatsvinden.
Voorbereiding
Stel het doel van het gesprek vast: wat is de belangrijkste boodschap? Is een voorstel voor een vervolg beschikbaar? Wat zijn daarbij passende vragen?
Een gesprek met ouders over vermoedens van kindermishandeling kan het beste samen met een collega (of een aandachtfunctionaris kindermishandeling of maatschappelijk werk) worden gevoerd. Spreek een rolverdeling af en voorkom een overmacht aan personen. Maak ook afspraken over notuleren en registratie van het gesprek in het dossier.
Denk bij de keuze van de gespreksruimte aan de privacy van de ouders. Dit kan hen meer mogelijkheid bieden om open te zijn tijdens het gesprek.
Schat de veiligheid van het kind en de medewerkers in. Openheid naar de ouders moet het uitgangspunt zijn; men moet zich echter bewust zijn van situaties waarin door de openheid een bedreigende situatie ontstaat voor kind(eren) of hulpverleners, bijvoorbeeld als ouders het kind of zichzelf daardoor dreigen te onttrekken aan hulpverlening of anderszins schade aan het kind of andere kinderen uit het gezin dreigen te berokkenen. Ook de veiligheid van de arts zelf kan in het geding zijn. Eventueel kunnen voorzorgsmaatregelen met betrekking tot veiligheid van het kind of de hulpverleners worden getroffen voorafgaand aan het gesprek, al dan niet in samenspraak met VT, de beveiliging van het ziekenhuis, een huisartsenpost (HAP) of de politie.
Wanneer wordt afgezien van openheid, moeten de redenen hiervoor genoteerd worden in het dossier van het kind.
Houdt rekening met cultuurverschillen. Laat u zo nodig voorlichten over de cultuur van het gezin. Laat een kind of familielid niet tolken voor de ouders, maar schakel een professionele tolk (zoals de tolkentelefoon) in.
Ga na of al hulp aanwezig is in het gezin.
Grondhouding
Het is belangrijk om het contact aan te gaan vanuit een positieve, niet-veroordelende grondhouding. Hoewel het invoelbaar kan zijn dat een arts hier bij een verdenking op kindermishandeling moeite mee heeft, strookt het niet met een professionele werkhouding om een persoonlijk oordeel over de ouder te ventileren en werkt antipathie negatief uit op de behandelrelatie. Een niet-veroordelende grondhouding impliceert dat de arts zich ten doel stelt de ouders een eerlijke kans te geven om hun verhaal te vertellen.
Lichaamshouding en manier van spreken
Probeer eventuele spanning los te laten alvorens het gesprek in te gaan. Een ontspannen en open lichaamshouding en een vriendelijke gesprekstoon in niet te hoog tempo, ondersteunen de positieve grondhouding. Let echter op dat, als men te vriendelijk is, dit door de ouders als onecht ervaren kan worden, waardoor het wantrouwen kan wekken.
Woordkeus
Suggestieve en retorische vragen moeten vermeden worden, omdat deze vragen een oordeel met zich mee kunnen brengen, waardoor ouders zich gediskwalificeerd kunnen voelen. Ook het woord ‘kindermishandeling’ moet vermeden worden, aangezien het een misdrijf impliceert, hetgeen bij de ouders weerstand zal opwekken. Spreek liever van ‘uw (grote) zorg’ over het kind, dan van verdenking op kindermishandeling.
Stel geen suggestieve vragen. Open vragen naar de oorzaak van de klacht/ het letsel mogen, maar ga geen mechanisme bevestigen. Reflecteer niet zelf op de mogelijke oorzaak van de klacht/ het letsel. Als ouders bijvoorbeeld vragen: “Kunnen de blauwe plekken komen door de val uit het klimrek?”, dan wordt daar noch een bevestigend noch een ontkennend antwoord op gegeven.
Het werkt beter om een melding bij VT mede te delen in de vorm van een slechtnieuwsgesprek dan om hier vaag over te doen. ‘De klap uitdelen en daarna de emoties opvangen’ is in dit geval het voluit noemen waar VT voor staat, de werkwijze van VT uitleggen en toelichten wat men beoogt te bereiken met een dergelijke melding. Een melding doen bij VT zonder dit aan de ouders mede te delen, schaadt het vertrouwen van de ouders in de arts. Het kan het wantrouwen naar hulpverleners in het algemeen vergroten, wat afbreuk doet aan de veiligheid van de kinderen, aangezien ouders hulpverleners zouden kunnen gaan mijden.
Voorkom dat u uzelf wilt rechtvaardigen wanneer de ouders verteld wordt dat u een melding bij VT gaat doen. Dit kan averechts werken.
Duidelijk en concreet zijn
Zorg voor duidelijkheid bij aanvang van het gesprek: noem naam, functie en het doel van het gesprek; vraag eventueel wat de ouders van het gesprek verwachten. Maak de zorgen zo snel mogelijk concreet. Wees duidelijk over de informatie die van derden is gekregen. Onderbouw zorgen met feitelijke waarnemingen. Zo krijgen ouders de kans om hierop te reageren en de arts krijgt de kans om aanvullende vragen te stellen. Bepaalde zorgen kunnen dan wegvallen of worden genuanceerd. Behalve kritisch doorvragen moet de arts ook goed luisteren naar de ouders. Dit levert relevante informatie op en sterkt het vertrouwen dat de ouders in de arts stellen. Samenvatten geeft structuur aan het gesprek en laat de ouder merken dat de arts hem/haar gehoord en begrepen heeft.
Vermijd dat ouders zelf de negatieve boodschap moeten gaan formuleren, zoals met de hang yourself-methode. Bijvoorbeeld: “Wat vindt u er nou zelf van dat u uw kinderen de hele week in dezelfde vieze kleren naar school laat gaan?” Dit geeft ouders een gevoel van onveiligheid.
Benoemen wat goed gaat
Ouders voelen zich eerder begrepen wanneer bij analyse van de situatie de arts naast zijn zorgen, ook zaken noemt die wel goed gaan. Dat bevordert de samenwerking met de ouders. Deze positieve zaken kunnen ook een beschermende factor voor het kind vormen. Durf daarbij ook te benoemen dat de dingen die goed gaan, niet voldoende zijn om de zorgen over het kind weg te nemen.
De tijd nemen
Ouders confronteren met zorgen over hun kind vereist op zijn minst de suggestie van rust en tijd. Een gejaagde arts wordt makkelijk verkeerd begrepen.
Gezamenlijke doelen stellen
Bij het bespreken van een vermoeden van kindermishandeling en een melding bij VT, lijkt het vaak alsof het belang van ouders en arts tegengesteld zijn; vaak ontstaat strijd over hoe reëel het vermoeden is. De arts en de ouders hebben echter veel gezamenlijke doelen. Het is van groot belang om die doelen te herkennen en te benoemen. Het vergroot de motivatie om constructief te blijven communiceren. Veiligheid voor het kind kan een gezamenlijk doel zijn, of begeleiding in het gezin om de thuissituatie te ontlasten. Deze benadering kan de samenwerking met de ouders vergroten.
Deskundigheid inzetten
Toelichting geven op medisch inhoudelijk of sociaal gebied kan veel duidelijkheid verschaffen aan ouders. Het is voor veel ouders een openbaring om te horen wat de gevolgen voor kinderen (kunnen) zijn als deze getuige zijn van huiselijk geweld. Uitleg geven over wat de arts beoogt met een melding bij VT kan ouders inzicht geven, waardoor de kans bestaat dat ouders het vertrouwen in de arts behouden.
Gewaakt moet worden voor het geven van teveel informatie, zeker wanneer de emoties oplopen.
Hanteren van emoties
Ouders schrikken enorm van de mededeling dat er zorgen over de veiligheid van hun kind zijn. Ook schrikken zij van de mededeling dat VT bij de situatie betrokken wordt. Bij ouders leeft vaak de associatie met een gedwongen uithuisplaatsing, al is dat slechts bij een zeer kleine minderheid van deze meldingen het gevolg. Ouders kunnen daarom verdedigend of agressief reageren.
Het is van belang dat ouders hun emoties uiten. De emoties zullen dan vaak zakken. Het is voor de arts de kunst om de ouders te helpen bij het, enigszins gecontroleerd, uiten van die emoties. Dit kan door middel van het geven van gevoelsreflecties. Het is niet verstandig om inhoudelijk op de reactie van de ouder in te gaan. Beter is het om begrip voor de gevoelens te tonen en zo mogelijk toe te lichten waarom u begrip heeft voor die emoties.
Als ouders opgaan in hun eigen emoties, kan geprobeerd worden de ouders terug te halen naar het hier en nu met concrete vragen.
Veiligheid
Als de spanning oploopt, drijf de situatie dan niet op de spits. Probeer zelf kalm te blijven en een gevoelsreflectie te geven. Kort samenvatten wat leidde tot de huidige situatie, de gezamenlijke doelen benoemen en verwoorden wat de ouders al wel goed doen, geeft overzicht en helpt om de situatie te laten de-escaleren. Eventueel kan een time-out worden voorgesteld.
Als ouders zich dreigend uitlaten of zich, in de ogen van de arts, grensoverschrijdend gedragen, benoem dit dan, stel en benoem grenzen en stop zo nodig het gesprek. Als een ouder zware verbale dreigementen uit of fysiek wordt, staak dan onmiddellijk het gesprek. Roep hulp in van collega’s, de beveiliging of de politie. Overleg met VT over de acute veiligheid van het kind. Áls het gesprek al wordt vervolgd, moet dat pas gebeuren nadat nieuwe veiligheidsmaatregelen zijn genomen.
Samengevat zijn de belangrijkste punten:
- Stel veiligheid van alle betrokkenen voorop.
- Bereid het gesprek voor.
- Ga uit van een positieve, niet-veroordelende grondhouding.
- Wees duidelijk en concreet.
- Stel geen suggestieve vragen over de oorzaak van de klacht / het letsel van mogelijke kindermishandeling.
- Benoem in het gesprek wat ouders goed doen in relatie tot het kind.
- Benadruk de gezamenlijke doelen.
- Geef gevoelsreflecties en vat samen wat is besproken, vooral als de emoties oplopen.
- Streef naar zoveel mogelijk samenwerking met de ouders, maar houdt daarbij de veiligheid van het kind en eventueel aanwezige andere kinderen in het gezin in het oog.
C. Gesprek met kind (>4 jaar) naar aanleiding van vermoeden van kindermishandeling
Hieronder zijn tips aangegeven voor professionals in het gesprek met kinderen. Waar de ruimte bestaat is een gesprek met enkel het kind aan te bevelen, maar dit moet wel mogelijk zijn rekening houdend met de leeftijd van het kind en de verhouding met ouders. Bij kinderen en/of ouders met een verstandelijke beperking moet in het gesprek rekening worden gehouden met hun cognitieve en emotionele niveau, en geprobeerd moet worden daarop in te steken.
Grondhouding
- Zorg dat het kind zich veilig en op zijn gemak voelt: let op je non-verbale gedrag/lichaamshouding, ga op gelijke ooghoogte zitten, zorg voor een warm ontvangst (het liefst in een kindvriendelijke omgeving het gesprek voeren), en zorg ook voor een warm ontvangst van de ouders (kind moet zien dat ouders niet beschuldigend worden benaderd), wees ondersteunend, niet-autoritair en sluit aan bij de ontwikkeling en interesse van het kind, vraag naar andere bezigheden en zorg ervoor dat je uitstraalt dat je voldoende tijd hebt.
Inhoud
- Neutrale stijl.
- Stel open vragen, geen suggestieve vragen: “Ik zie dat je een blauwe plek hebt, hoe komt dat? Kun je me er iets meer over vertellen? Wanneer heb je deze plek opgelopen? Waren andere personen aanwezig toen het ongeluk gebeurde?”
Steun bieden
- Wees duidelijk over het doel van het gesprek en de gevolgen.
- Toon waardering.
Luisteren naar het kind
- Oordeel niet en laat niet merken dat je schrikt van het verhaal van een kind.
- Vul het verhaal van het kind niet in.
- Neem een open houding aan en laat interesse zien bij het stellen van de vragen. Interesseer je voor wat het kind wil vertellen.
Forceer niet
- Aan kinderen is vaak duidelijk te merken wanneer ze niet meer willen praten. Blijf dan ook niet aandringen.
- Houd het tempo van het kind aan.
- Geef het kind het gevoel van controle, door toestemming te vragen om vragen te mogen stellen.
- Respecteer als een kind iets niet wil vertellen, maar reflecteer erop in de samenvatting.
Observatie
- Blijf goed observeren hoe het kind zich voelt, ook bij het afsluitende moment (conclusie).
Conclusie
- Sluit het gesprek af en indien het gesprek enkel met het kind is gevoerd, vertel aan het kind of je wel of niet de informatie van het kind zult delen met de ouders, en welke informatie.
D. Kwetsbare groep: kinderen van vluchtelingen
Communicatie met kinderen van vluchtelingen kan lastiger zijn, niet alleen al door de taalbarrière. Bij binnenkomst in Nederland zijn kind en ouder(s) vaak moe en uitgeput. Daarnaast speelt een andere culturele achtergrond een rol, waar rekening mee moet worden gehouden. Vanuit de Nederlandse Vereniging voor Kindergeneeskunde (NVK) worden de volgende algemene adviezen gegeven:
- Probeer te achterhalen in welke fase van de procedure het kind zich bevindt. De mate van discontinuïteit in zorg is met name in de eerste fase van de asielprocedure een serieus probleem in verband met de frequente overplaatsingen. De website van het RIVM geeft goed inzicht in de mogelijkheden (http://www.rivm.nl/Onderwerpen/A/, kies: Asielzoekers en infectierisico).
- Wanneer er twijfels zijn over de continuïteit van zorg voor het kind, wordt verzocht een melding te doen bij de NSCK-signalering Kinderen van vluchtelingen (https://www.nvk.nl/over-nvk/gremia/expertisegroepen/expertisegroep?groupid=15302687). De NVK heeft een netwerk van kinderarts-vrijwilligers samengesteld dat beschikbaar is om een bijdrage te leveren aan de continuïteit van zorg. Door de desbetreffende familie een brief mee te geven met medische informatie en met contactinformatie van de behandeld arts, kan bovendien bijdragen worden aan continuïteit van zorg.
Zoeken en selecteren
Voor het beantwoorden van de uitgangsvraag is gebruikgemaakt van het Medisch handboek kindermishandeling (19), de KNMG-meldcode Kindermishandeling en huiselijk geweld (41) en van de Multidisciplinaire richtlijn Familiaal huiselijk geweld (42).
Referenties
- 1 - Verheij R, Hoogen H van den. Vooral kinderen op de huisartsenpost. Een verkenning van de mogelijkheden van een registratienetwerk van huisartsenposten. Huisarts Wet. 2006;49:337-8.
- 2 - Sittig JS, Child abuse: the value of systematic screening at Emergency Rooms. Ridderkerk: Ridderprint BV; 2015.
- 3 - Gijsen R, Kommer GJ, Bos N, Stel H van. Wie maken vooral gebruik van acute zorg? Volksgezondheid Toekomst Verkenning, Nationaal Kompas Volksgezondheid. 22-3-2012. Bilthoven: RIVM; 2012.
- 4 - Louwers EC, Korfage IJ, Affourtit MJ, Scheewe DJ, Merwe MH van de, Vooijs-Moulaert AF, et al. Effects of systematic screening and detection of child abuse in emergency departments. Pediatrics. 2012 Sep;130(3):457-64.
- 5 - Goren SS, Raat AC, Broekhuijsen-van Henten DM, Russel IM, Stel H van, Schrijvers AJP. Kindermishandeling vaak niet herkend op de Huisartsenpost. Retrospectief statusonderzoek bij mishandelde kinderen. Ned Tijdschr Geneeskd. 2009;153:B89.
- 6 - Advies en Meldpunt Kindermishandeling, AMK in cijfers 2013. Utrecht: Jeugdzorg Nederland; 2013.
- 7 - Louwers EC, Korfage IJ, Affourtit MJ, Ruige M, Elzen AP van den, Koning HJ De, et al. Accuracy of a screening instrument to identify potential child abuse in emergency departments. Child Abuse Negl. 2014 Jul;38(7):1275-81.
- 8 - Inspectie voor de Gezondheidszorg, Huisartsenposten onvoldoende alert op kindermishandeling. Inventariserend onderzoek naar de kwaliteit van de signalering van kindermishandeling op huisartsenposten. Den Haag: Ministerie van Volksgezondheid Welzijn en Sport; 2010.
- 9 - Inspectie voor de Gezondheidszorg, Kwaliteitsindicatoren 2011 Basisset ziekenhuizen. Utrecht: IGZ; 2011.
- 10 - Alink L, IJzendoorn R van, Bakermans-Kranenburg M, Vogels T, Euser S. De Tweede Nationale Prevalentiestudie Mishandeling van Kinderen en Jeugdigen (NPM-2010). Kindermishandeling in Nederland Anno 2010. Den Haag: Ministerie van Volksgezondheid Welzijn en Sport; 2011.
- 11 - Lamers-Winkelman F, Slot NW, Bijl B, Vijlbrief AC. Scholieren over mishandeling; resultaten van een landelijk onderzoek naar de omvang van kindermishandeling onder leerlingen van het voortgezet onderwijs. Amsterdam: PI Research, Vrije Universiteit Amsterdam, Faculteit der Psychologie en Pedagogiek, WODC; 2007.
- 12 - Louwers EC, Affourtit MJ, Moll HA, Koning HJ De, Korfage IJ. Screening for child abuse at emergency departments: a systematic review. Arch Dis Child. 2010 Mar;95(3):214-8.
- 13 - Sittig JS, Uiterwaal CS, Moons KG, Nieuwenhuis EE, Putte EM van de. Child abuse inventory at emergency rooms: CHAIN-ER rationale and design. BMC Pediatr. 2011 Oct 18;11:91.
- 14 - Basismodel meldcode huiselijk geweld en kindermishandeling, Stappenplan voor het handelen bij signalen van huiselijk geweld en kindermishandeling. Den Haag: Ministerie van Volksgezondheid Welzijn en Sport; 2013.
- 15 - Baartman H, Het begrip kindermishandeling: pleidooi voor een herbezinning en voor bezonnen beleid. Tijdschrift Kindermishandeling en huiselijk geweld; 2010.
- 16 - Maguire S, Mann M. Systematic reviews of bruising in relation to child abuse - what have we learnt: an overview of review updates. Evid Based Child Health. 2013 Mar 7;8(2):255-63.
- 17 - Terwee CB, Jansma EP, Riphagen II, Vet HC de. Development of a methodological PubMed search filter for finding studies on measurement properties of measurement instruments. Qual Life Res. 2009 Oct;18(8):1115-23.
- 18 - Hoytema van Konijnenburg EM, Teeuw AH, Zwaard SA, Lee JH van der, Rijn RR van. Screening methods to detect child maltreatment: high variability in Dutch emergency departments. Emerg Med J. 2014 Mar;31(3):196-200.
- 19 - Putte EM van de, Lukkassen IMA, Russel IMB, Teeuw AH. Medisch handboek kindermishandeling. Houten: Bohn Stafleu van Loghum; 2013.
- 20 - Teeuw AH, Derkx BH, Koster WA, Rijn RR van. Educational paper: Detection of child abuse and neglect at the emergency room. Eur J Pediatr. 2012 Jun;171(6):877-85.
- 21 - Putte EM van de, Effectiviteit van een signaleringsprocedure kindermishandeling op de huisartsenposten in Midden-Nederland. Den Haag: ZonMW [lopend onderzoek, 2015].
- 22 - Hoytema van Konijnenburg EM, Teeuw AH, Sieswerda-Hoogendoorn T, Leenders AG, Lee JH van der. Insufficient evidence for the use of a physical examination to detect maltreatment in children without prior suspicion: a systematic review. Syst Rev. 2013;2:109.
- 23 - Newton AS, Zou B, Hamm MP, Curran J, Gupta S, Dumonceaux C, et al. Improving child protection in the emergency department: a systematic review of professional interventions for health care providers. Acad Emerg Med. 2010 Feb;17(2):117-25.
- 24 - Smeekens AE, Broekhuijsen-van Henten DM, Sittig JS, Russel IM, Cate OT ten, Turner NM, et al. Successful e-learning programme on the detection of child abuse in emergency departments: a randomised controlled trial. Arch Dis Child. 2011 Apr;96(4):330-4.
- 25 - Jordan KS, Moore-Nadler M. Children at risk of maltreatment: identification and intervention in the emergency department. Adv Emerg Nurs J. 2014 Jan;36(1):97-106.
- 26 - McEvoy MM, Butler B, MacCarrick G, Nicholson AJ. Virtual patients: an effective educational intervention to improve paediatric basic specialist trainee education in the management of suspected child abuse? Ir Med J 2011 Sep;104(8):250-2.
- 27 - The Royal College of Radiologists/Royal College of Paediatrics and Child Health, Standards for radiological investigations of suspected non-accidental injury. Londen: Royal College of Paediatrics and Child Health; 2008.
- 28 - Maguire S, Moynihan S, Mann M, Potokar T, Kemp AM. A systematic review of the features that indicate intentional scalds in children. Burns. 2008 Dec;34(8):1072-81.
- 29 - Kemp AM, Maguire SA, Lumb RC, Harris SM, Mann MK. Contact, cigarette and flame burns in physical abuse: a systematic review. Child Abuse Review. 2014;23:35-47.
- 30 - Bilo RAC, Robben SGF, Rijn RR van. Forensische aspecten van fracturen op de kinderleeftijd. Zwolle: Isala; 2009.
- 31 - Maguire SA, Cowly L, Mann M, Kemp AM. What does the recent literature add to the identification and investigation of fractures in child abuse: an overview of review updates 2005-2013. Evid-based Child Health. 2013;8:2044-57.
- 32 - Kemp AM, Dunstan F, Harrison S, Morris S, Mann M, Rolfe K, et al. Patterns of skeletal fractures in child abuse: systematic review. BMJ. 2008;337:a1518.
- 33 - Prosser I, Maguire S, Harrison SK, Mann M, Sibert JR, Kemp AM. How old is this fracture? Radiologic dating of fractures in children: a systematic review. AJR Am J Roentgenol. 2005 Apr;184(4):1282-6.
- 34 - Kleinman PK, Diagnostic imaging of child abuse. St. Louis: Mosby; 1998.
- 35 - Kemp AM, Butler A, Morris S, Mann M, Kemp KW, Rolfe K, et al. Which radiological investigations should be performed to identify fractures in suspected child abuse? Clin Radiol. 2006 Sep;61(9):723-36.
- 36 - Kemp AM, Fractures in physical child abuse. Paediatrics Child Health. 2008;18(12):550-3.
- 37 - Maguire S, Bruising as an indicator of child abuse: when should I be concerned? Paediatr Child Health. 2008;18(12):545-9.
- 38 - Richtlijn Blauwe plekken bij kinderen, Beoordeling van blauwe plekken in relatie tot een vermoeden van kindermishandeling. Utrecht: Nederlandse Vereniging voor Kindergeneeskunde; 2015.
- 39 - Maguire S, Pickerd N, Farewell D, Mann M, Tempest V, Kemp AM. Which clinical features distinguish inflicted from non-inflicted brain injury? A systematic review. Arch Dis Child. 2009 Nov;94(11):860-7.
- 40 - Kemp AM, Abusive head trauma: recognition and the essential investigation. Arch Dis Child Educ Pract Ed. 2011 Dec;96(6):202-8.
- 41 - KNMG-meldcode Kindermishandeling en huiselijke geweld, Utrecht: Koninklijke Nederlandse Maatschappij tot bevordering van de Geneeskunst; 2014.
- 42 - Multidisciplinaire richtlijn Familiaal huiselijk geweld bij kinderen en volwassenen, Utrecht: Nederlandse Vereniging voor Psychiatrie; 2009.
- 43 - Besluit verplichte meldcode huiselijk geweld en kindermishandeling, Beschikbaar via http://wetten.overheid.nl/BWBR0033723/. Geraadpleegd op 8 aug 2014.
- 44 - Stappenplan Kindermishandeling, Utrecht: Koninklijke Nederlandse Maatschappij tot bevordering van de Geneeskunst; 2014.
- 45 - Vogtländer L, Arum S van. Triage Veilig Thuis. Bij huiselijke geweld, kindermishandeling en seksueel misbruik. GGD GHOR Nederland; 2015.
- 46 - Nederlandse Vereniging voor Spoedeisende Hulp Artsen, Nederlandse Vereniging Spoedeisende Hulp Verpleegkundigen, Nederlandse Vereniging voor Heelkunde, Nederlandse Vereniging voor Kindergeneeskunde, Vereniging Vertrouwensartsen inzake Kindermishandeling. Veldnorm kindermishandeling en huiselijk geweld voor ziekenhuizen. Den Haag: 2013.
- 47 - Handelingsprotocol - digitale meldcode kindermishandeling en huiselijk geweld, 2015. Beschikbaar via: http://www.handelingsprotocol.nl/
Verantwoording
Beoordelingsdatum en geldigheid
Laatst beoordeeld : 01-09-2016
Herziening van de richtlijn zal plaats vinden drie jaar na verschijnen van deze versie.
Algemene gegevens
Deze richtlijn is tot stand gekomen met financiële steun vanuit de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS).
Ondersteunende organisatie:
EBM
In samenwerking met:
AJN Jeugdartsen Nederland
Forensisch Medisch Genootschap
InEen
Nederlands Forensisch Instituut
Nederlands Huisartsen Genootschap
Nederlandse Vereniging voor Heelkunde
Nederlandse Vereniging voor Kindergeneeskunde
Nederlandse Vereniging voor Spoedeisende Hulp Artsen
Vereniging Vertrouwensartsen Kindermishandeling
Verpleegkundigen & Verzorgenden Nederland
Toehoorder: Inspectie voor de Gezondheidszorg
Doel en doelgroep
Doel
Het doel van de richtlijn is professionals te ondersteunen in de signalering van kindermishandeling in de spoedeisende medische zorg.
Doelgroep
De richtlijn richt zich op professionals die werkzaam zijn in spoedeisende medische zorg. Dit zijn huisartsen en triagisten die werkzaam zijn op de HAP’s, SEH-artsen en medisch specialisten (o.a. kinderartsen, kinderchirurgen), en verpleegkundigen op SEH-afdelingen, en ieder andere professional die kinderen ziet binnen de spoedeisende medische zorg.
Samenstelling werkgroep
- Dr. R. Bakx, kinderchirurg, Nederlandse Vereniging voor Heelkunde
- Mw. drs. W. Berends, jeugdarts, AJN Jeugdartsen Nederland
- Mw. dr. R. del Canho, vertrouwensarts, Vereniging Vertrouwensartsen Kindermishandeling, vervangend lid
- Mw. dr. B. Flapper, kinderarts, Nederlandse Vereniging voor Kindergeneeskunde, voorzitter
- Mw. drs. M. van Gaalen-van Loon, SEH-arts, Nederlandse Vereniging voor Spoedeisende Hulp Artsen
- Mw. E. van der Gulik, kinderverpleegkundige, Verpleegkundigen & Verzorgenden Nederland
- Mw. dr. M.W. Langendam, epidemioloog, AMC, Amsterdam, Afdeling Klinische Epidemiologie, Biostatistiek en Bioinformatica
- Drs. J.M. Kruyswijk, huisarts, Nederlands Huisartsen Genootschap, vertegenwoordiger InEen
- Mw. dr. E.M. van de Putte, kinderarts, UMCU, Utrecht, projectleider
- Mw. drs. H. Sachse, vertrouwensarts, Vereniging Vertrouwensartsen Kindermishandeling
- Mw. drs. M.C.M. Schouten, arts-onderzoeker, UMCU, Utrecht, secretaris
- Mw. drs. L.M. Spooren, forensisch arts, Forensisch Medisch Genootschap
Toehoorder
- Dr. F.J.M. van Leerdam, coördinerend specialistisch senior inspecteur jeugd en kindermishandeling, Inspectie voor de Gezondheidszorg
Inbreng patiëntenperspectief
De Jongerentaskforce, aanpak van geweld tegen kinderen heeft meegewerkt aan deze richtlijn. Zij hebben meegelezen en zich voornamelijk gericht op de modules 'Vermoeden van kindermishandeling', 'Communicatie bij kindermishandeling' en 'Veiligheid van het kind waarborgen'. De feedback op deze modules is meegenomen in de richtlijn.
Methode ontwikkeling
Evidence based
Implementatie
Implementatie zal per beroepsgroep plaatsvinden. In scholingsprogramma’s over kindermishandeling kan per beroepsgroep de richtlijn worden opgenomen. In ziekenhuizen wordt geadviseerd om via een presentatie tijdens centrale besprekingen de richtlijn onder de aandacht te brengen.
Verder zal de richtlijn onder de aandacht worden gebracht via presentaties op congressen. Ook zal aandacht komen voor de richtlijn in relevante tijdschriften. Voorts wordt met de Nederlandse Vereniging voor Kindergeneeskunde overlegd of er nog financiële mogelijkheden zijn voor bredere implementatie van de richtlijn.
Werkwijze
De werkgroep heeft gedurende een periode van twaalf maanden aan de richtlijn gewerkt, van september 2014 tot september 2015. In deze periode vonden vier bijeenkomsten plaats. Voorafgaand aan de eerste bijeenkomst zijn knelpunten geformuleerd vanuit de verschillende beroepsgroepen en op basis daarvan zijn uitgangs- en consensusvragen vastgesteld in de eerste bijeenkomst. In de periode daarna zijn de antwoorden op de consensusvragen geformuleerd, welke zijn besproken in de tweede bijeenkomst. In de derde bijeenkomst zijn de literatuursearch en de antwoorden op de uitgangsvragen besproken, en zijn aanbevelingen geformuleerd. In de vierde bijeenkomst is de richtlijn definitief vastgesteld.
Uitgangspunten voor de werkwijze
- De richtlijn is gebaseerd op het beoordeelde bewijs, gevonden uit de zoekactie.
- Bij de zoekactie is gebruikgemaakt van de termen voor kindermishandeling zoals beschreven door Maguire en Mann (16), van termen uit de filter voor meetinstrumenten die is ontwikkeld door de Vrije Universiteit Amsterdam (17) en van zelf toegevoegde termen (zie zoekverantwoording).
- Specifiek is gezocht naar studies over screeningsinstrumenten waarvan bekend is dat ze in Nederland worden gebruikt voor de signalering van kindermishandeling, aan de hand van een systematische evaluatie van Hoytema van Konijnenburg et al. uit 2014 (18).
Opbouw van de richtlijn
De modules in de richtlijn zijn opgebouwd volgens dezelfde structuur.
De antwoorden op de uitgangsvragen zijn, voor zover mogelijk, gebaseerd op gepubliceerd wetenschappelijk onderzoek.
Wetenschappelijke onderbouwing
Voor de eerste en tweede uitgangsvraag is een brede zoekactie uitgevoerd naar systematische reviews over screeningsinstrumenten met termen voor kindermishandeling, spoedeisende medische zorg en termen uit een filter voor meetinstrumenten. Daarnaast vond een specifieke zoekactie plaats naar studies over de in Nederland gebruikte instrumenten uit het artikel van Hoytema van Konijnenburg et al. uit 2014 (18) en vanuit het Medisch handboek kindermishandeling (19) (SPUTOVAMO, SPUTOVAMO-revised, Benger Pediatric Flow Chart, ESCAPE) (zie zoekverantwoording).
Voor de derde uitgangsvraag werd een zoekactie uitgevoerd met termen voor kindermishandeling, spoedeisende medische zorg en scholing (zie zoekverantwoording).
Gezocht werd in de database van Medline en Embase (tot maart 2015). Tevens werd gezocht in de database van ZonMw naar lopende projecten (ZonMw database 2015: www.zonmw.nl).
Alle gevonden studies werden eerst op titel en abstract beoordeeld door twee reviewers, om te controleren of ze inderdaad informatie bevatten aangaande onze uitgangsvragen. Voor uitgangsvraag 1 en 2 werden 22 studies (waarvan vijf reviews) geïncludeerd op basis van titel en abstract. Voor uitgangsvraag 3 werden acht studies (waarvan één review) geïncludeerd.
Van deze studies werden eerst de systematische reviews gelezen en op kwaliteit beoordeeld door twee reviewers. Primaire studies die niet in de systematische reviews naar voren kwamen, werden apart doorgenomen. Indien deze studies screeningsinstrumenten of scholing bevatten welke nog niet waren genoemd in een systematische review, werd van die studie de kwaliteit beoordeeld. Op basis van de kwaliteitsbeoordeling werd besloten of de studie geïncludeerd kon worden voor een uitgangsvraag. Vanuit de ZonMw database werden twee projecten geïncludeerd. Uiteindelijk werden zes studies geïncludeerd voor uitgangsvraag 1 en 2, en vier studies voor uitgangsvraag 3 (zie de evidence tabellen van de betreffende modules).
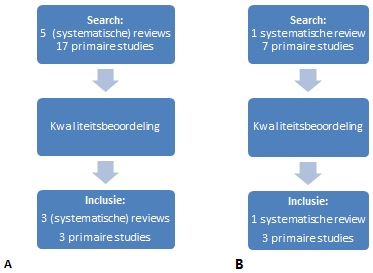
Flowdiagram inclusies voor uitgangsvraag 1 en 2 (A) en uitgangsvraag 3 (B).
De overige studies werden geëxcludeerd op basis van: genoemd in (systematische) review of andere studie (n=6), geen screeningsinstrument voor alle kinderen maar alleen voor specifiek letsel of een specifieke situatie (n=12), alleen abstract beschikbaar (n=2), alleen methode omschrijving (n=1), studie met een lage kwaliteit zonder heldere weergave van de data (n=1).
Voor iedere studie werd de kwaliteit beoordeeld met behulp van eigen ontworpen kwaliteitsformulieren aangaande: definitie van kindermishandeling, methodologie, en de CASP-checklist (Critical Appraisal Skills Programme; een checklist met tien vragen over kwaliteit die is gebaseerd op studieopzet) (zie ‘Critical appraisal form’ onder aanverwant). Tevens werd voor de systematische reviews gebruikgemaakt van de AMSTAR-checklist (een meetinstrument om systematische reviews te beoordelen) voor het beoordelen van de kwaliteit.
Kwaliteit van de evidence
Voor het bepalen van de kwaliteit van de evidence is de GRADE-systematiek de aangewezen methode. Hoewel GRADE voor diagnostische tests in ontwikkeling is, is formele toepassing van GRADE voor het type uitgangsvragen in deze module nog niet mogelijk. Om toch een uitspraak te kunnen doen over de kwaliteit van de evidence, wordt per instrument een oordeel gegeven dat is gebaseerd op de GRADE-principes. Dat wil zeggen dat de kwaliteit van de evidence wordt bepaald door de validiteit van de studieopzet, de precisie van de geschatte validiteitsparameters, de consistentie van de onderzoeksresultaten en de mate waarin het onderzoek naar het instrument aansluit bij de spoedeisende medische zorg. De laatste factor is het vermoeden van publicatiebias, maar publicatiebias werd niet van toepassing geacht. Als er geen beperkingen in deze factoren zijn, is de kwaliteit van de evidence hoog. Afhankelijk van de aanwezigheid van een of meer beperkende factoren kan de kwaliteit van evidence uitkomen op matig, laag of zeer laag. Overwegingen die zijn meegenomen in het beoordelen van de kwaliteit van de evidence zijn opgenomen in de ‘Critical appraisal form’ onder aanverwant. De conclusie over de kwaliteit van de evidence is per module omschreven.
Consensus
Om consensus te bereiken, werd gebruikgemaakt van de Delphi-methode. Hiertoe werden de consensusvragen voorgelegd aan de werkgroepleden. Werkgroepleden kregen de kans antwoorden op deze consensusvragen te formuleren in door henzelf samengestelde groepen. De antwoorden werden door twee werkgroepleden gebundeld en aangepast en vervolgens besproken in de eerstvolgende bijeenkomst, op grond waarvan beide werkgroepleden de antwoorden op de consensusvragen opnieuw formuleerden, welke weer in de daaropvolgende bijeenkomst werden besproken om zo tot consensus te komen
Bij iedere consensusvraag is een aanbeveling geformuleerd, maar niet altijd een conclusie. Een conclusie is alleen geformuleerd als de uitwerking van de vraag grotendeels op wetenschappelijk gepubliceerd bewijs gebaseerd is. Overige overwegingen zijn toegevoegd, indien nodig, zoals wanneer sprake is van wetgeving, waaraan men immers gehouden is.
Totstandkoming van de aanbevelingen
De aanbevelingen zijn het resultaat van de conclusie van de wetenschappelijke onderbouwing of van de consensus waarin ook de overige overwegingen zijn meegewogen. De werkgroep is van mening dat geen enkel mishandeld kind gemist mag worden, waardoor er stellige aanbevelingen geformuleerd zijn, ondanks het vaak laaggradige bewijs.
