C3. Soascreening seksueel misbruik kinderen
Aanbeveling
Zie onderbouwing en samenvattingskaart (link)
Onderbouwing
Achtergrond
C3.1 Inleiding
Deze module beschrijft met name de soascreening (bij een vermoeden van) seksueel misbruik bij kinderen en adolescenten (018 jaar). Voor de volledige diagnostiek bij een vermoeden van seksueel misbruik wordt verwezen naar de in 2016 geautoriseerde NVKrichtlijn ‘Diagnostiek bij (een vermoeden van) seksueel misbruik bij kinderen’. Voor het beantwoorden van de uitgangsvragen over aanvullende diagnostiek werd gebruik gemaakt van de RCPCHrichtlijn ‘The physical signs of child sexual abuse: an evidencebased review and guidance for best practice’ (RCPCH, 2015). Voor algemene aanbevelingen omtrent kindermishandeling verwijzen wij u naar de Landelijke eerstelijns samenwerkingsafspraak (LESA) Kindermishandeling, die in juni 2016 is herzien.
Samenvatting literatuur
C3.2 Prevalentie
De meest recente cijfers over de prevalentie van seksueel misbruik komen van de Nationaal Rapporteur Mensenhandel en Seksueel Geweld tegen Kinderen. Op basis van zelfrapportages in het bevolkingsonderzoek Seksuele gezondheid in Nederland (De Haas, 2012), en dan specifiek het deel dat gaat over seksueel grensoverschrijdend gedrag, schat de Nationaal Rapporteur dat 32% van de Nederlandse kinderen tussen 018 jaar ooit te maken heeft met een vorm van seksueel geweld. Meisjes (40,9%) blijken vaker slachtoffer te worden dan jongens (22,9%). Tien procent van de meisjes maakt ooit ongewilde manuele seks mee en 5% orale of genitale seks (De Haas, 2012; NRMSGK, 2014).
C3.3 Definitie
Seksueel misbruik van kinderen is aan de orde in de volgende gevallen:
- kind tot 12 jaar: elk seksueel contact, zowel seksueel binnendringen als betasten, al dan niet gepaard gaande met dwang of geweld (met uitzondering van seksueel spel tussen kinderen onder de 12 jaar van dezelfde leeftijd (minder dan 3 jaar verschil) en ontwikkelingsniveau);
- puber tussen 1216 jaar: elk seksueel contact, zowel binnendringen als betasten, in beginsel al dan niet gepaard gaande met dwang of geweld, tenzij het een vrijwillige relatie tussen gelijkwaardige seksuele partners van ongeveer gelijke leeftijd betreft;
- adolescent tussen 1618 jaar: elk seksueel contact, zowel binnendringen als betasten, waarbij:
- sprake is van dwang/geweld;
- sprake is van giften van geld of goederen;
- de pleger een bijzondere hoedanigheid heeft (ouders, verzorgers, leerkrachten, hulpverleners etc.);
- de minderjarige zich prostitueert of in seksshows werkt;
- de minderjarige door een derde wordt gedwongen om seks met iemand te hebben;
- kind onder de 16 jaar: indien pornografische afbeeldingen worden getoond of als het kind aanwezig is geweest bij seks tussen anderen, of als een afspraak met het kind gemaakt wordt met het doel om seks te hebben;
- kind onder de 18 jaar: als van hen kinderpornografische afbeeldingen worden vervaardigd of een andere vorm van seksuele uitbating zoals kinderprostitutie plaatsvindt.
NB Met dwang wordt ook bedoeld de psychologische dwang ten gevolge van een afhankelijkheidsrelatie van de minderjarige ten opzichte van een volwassene.
Stroomdiagrammen
In de onderstaande stroomdiagrammen wordt schematisch weergegeven welke zorg in samenwerking met welke ketenpartners moet worden geleverd binnen en buiten deze termijn van 7 dagen.
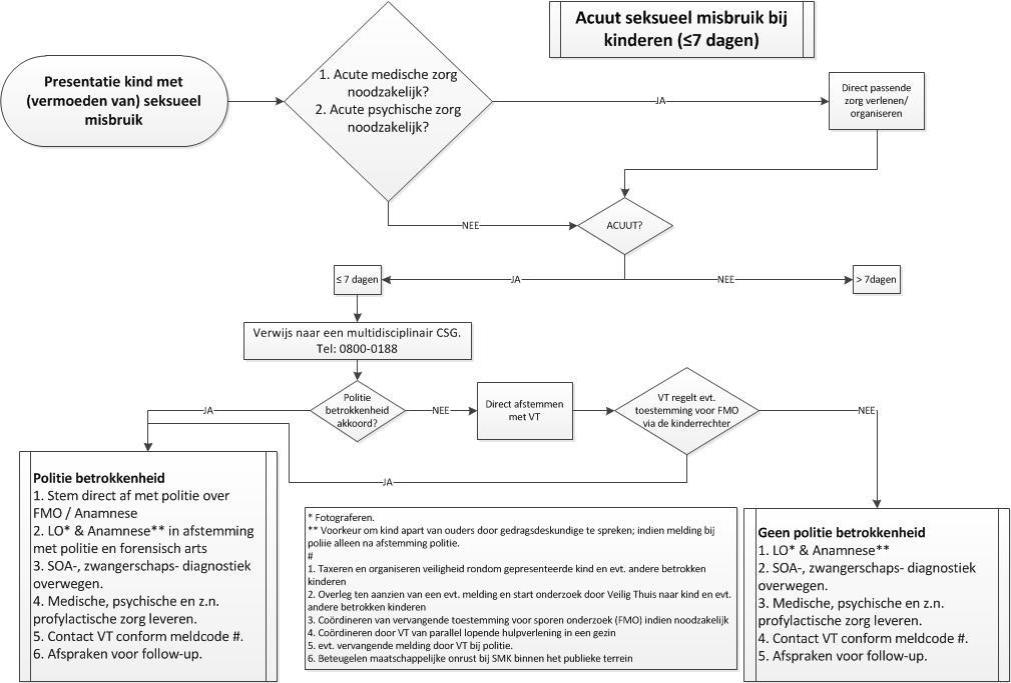
Figuur C3-1. Stroomdiagram acuut seksueel misbruik (bron: NVK, 2016).
CSG= Centrum voor seksueel geweld; VT= Veilig Thuis; FMO= forensisch medisch onderzoek; LO= lichamelijk onderzoek; SOA= seksueel overdraagbare aandoeningen; SMK= seksueel misbruik bij kinderen
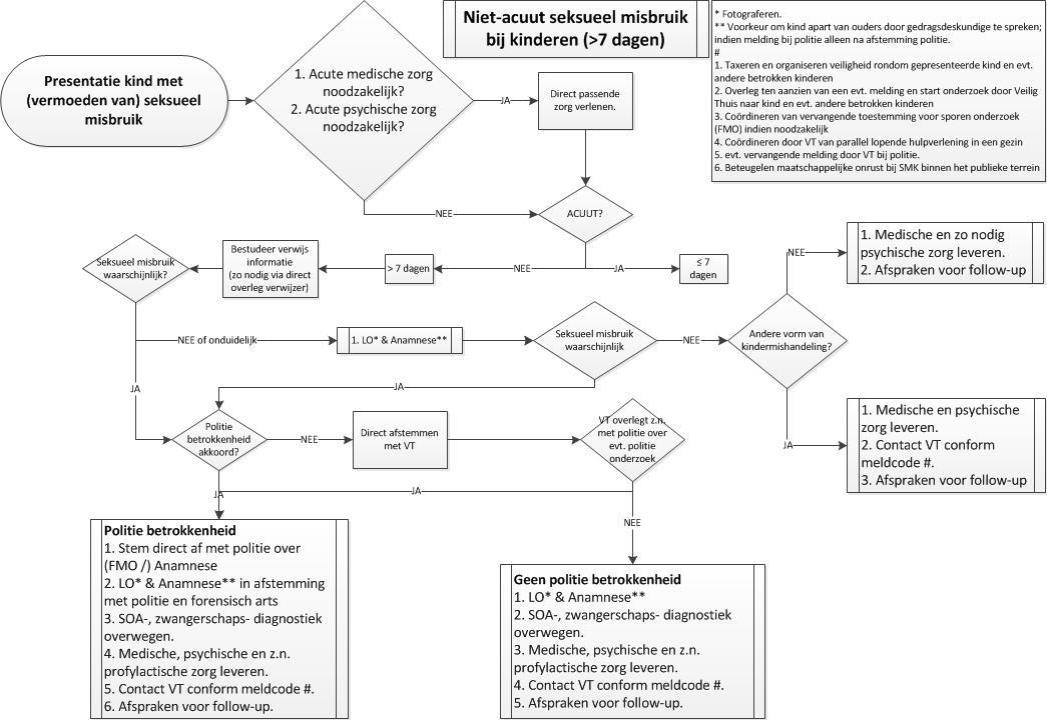
Figuur C3-2. Stroomdiagram nietacuut seksueel misbruik (bron: NVK, 2016).
CSG= Centrum voor seksueel geweld; VT= Veilig Thuis; FMO= forensisch medisch onderzoek; LO= lichamelijk onderzoek; SOA= seksueel overdraagbare aandoeningen; SMK= seksueel misbruik bij kinderen
C3.4 Anamnese en lichamelijk onderzoek
Toestemming voor anamnese en lichamelijk onderzoek en forensisch medisch onderzoek
Als een kind zich presenteert met een vermoeden van seksueel misbruik, zal moeten worden vastgesteld of het om acuut of nietacuut seksueel misbruik gaat en worden de stappen doorlopen van bovenstaande stroomdiagrammen.
Belangrijk is zich te realiseren dat toestemming vereist is voor het medisch onderzoek als ook voor het forensisch medisch onderzoek. Toestemming is volgens de WGBOregels:
- Onder de 12 jaar van beide gezaghebbende ouders, vanaf 12 tot 16 jaar van beide ouders en ook van het kind zelf, en vanaf 16 jaar van de adolescent zelf (en niet meer van ouders).
- NB Bij een ondertoezichtstelling (OTS) is het ouderlijk gezag niet ontnomen; de gezaghebbende ouders dienen derhalve nog steeds toestemming te geven. De gezinsvoogd moet dan ook worden ingelicht.
- Als het ouderlijk gezag is ontnomen (voogdij, voorlopige voogdij), moet toestemming worden gegeven door de wettelijke voogd.
- Als er geen toestemming wordt verkregen van (een van) de ouders, kan via Veilig Thuis en een doorgeleiding naar de Raad voor de Kinderbescherming via de kinderrechter om vervangende toestemming worden gevraagd, indien dit in het belang van het kind is en/of een van de ouders/voogd verdachte is.
- Bij acute noodzaak tot medisch handelen, handelt de arts zonder toestemming af te wachten. Ouders en kind kunnen en hoeven bij acuut seksueel misbruik niet per direct aangifte te doen, maar het is wel noodzakelijk dat zij toestemming geven voor politiebemoeienis en het forensisch medisch onderzoek alvorens een forensisch medisch onderzoek kan plaatsvinden. De behandelend arts verricht geen forensisch medisch (sporen)onderzoek. Als de toestemming wordt geweigerd, volgt overleg met Veilig Thuis over een eventuele vervangende melding van Veilig Thuis bij de politie. Veilig Thuis kan hiertoe beslissen wanneer dit in het belang van het kind is en/of een van de ouders/voogd verdachte is. Blijft staan dat nog steeds toestemming nodig is voor het forensisch medisch onderzoek.
Voor verdere beschrijving van forensisch medisch onderzoek wordt verwezen naar de NVKrichtlijn ‘Diagnostiek bij (een vermoeden van) seksueel misbruik bij kinderen’ (NVK, 2016).
Anamnese en lichamelijk onderzoek
Anamnese en lichamelijk onderzoek bij kinderen en specifiek het anogenitaal onderzoek vereisen expertise. Ga na in uw ziekenhuis/regio naar welke kinderarts het kind moet worden verwezen. Het onderzoek bij acuut seksueel misbruik dient bij voorkeur in de context van het Centrum Seksueel Geweld (https://www.centrumseksueelgeweld.nl/) plaats te vinden, bij toestemming samen met de forensisch arts. (Voor meer informatie, zie: NVK, 2016.)
Forensisch Medische Expertise (FMEK)
Voor meer informatie over de inzet van forensisch medische expertise wordt verwezen naar: https://www.rijksoverheid.nl/documenten/publicaties/2014/04/01/inzet-forensisch-medische-expertise-voor-kinderen. Forensisch medische expertise kan gevonden worden bij regionaal werkzame forensisch artsen en bij het Landelijk Expertise Centrum Kindermishandeling (LECK), waar 24/7 gecombineerd advies kan worden verkregen van de LECKkinderarts en LECKforensisch arts (zie http://leck.nu).
Veilig Thuis
Conform de KNMGmeldcode dient bij elk vermoeden van seksueel misbruik advies te worden gevraagd aan Veilig Thuis van de regio waar de patiënt woont (zie https://www.knmg.nl/opleiding-herregistratie-carriere/medische-vervolgopleidingen/start-met-de-opleiding/hoe-werkt-het.htm). Dit is een verplichte stap in de meldcode. Omdat het een medische casus betreft, adviseren wij advies te vragen aan de vertrouwensarts van Veilig Thuis. In overleg met de vertrouwensarts kan worden overwogen al dan niet tot melding over te gaan en hoe dit op een juiste wijze uit te voeren.
Hulpverlening
Binnen het Centrum Seksueel Geweld is de hulpverlening geregeld. Er wordt een casemanager aangesteld die elk kind en gezin begeleidt, ondersteunt en vervolgt. Zo nodig wordt direct verwezen naar gespecialiseerde hulpverlening. Bij nietacuut seksueel misbruik (meer dan 7 dagen na het incident) dient de arts het kind en gezin zelf te verwijzen. Het is belangrijk dat de arts hiervoor de regionale sociale kaart kent.
C3.5 Diagnostiek
Bij welke kinderen met een vermoeden van seksueel misbruik moet onderzoek plaatsvinden naar seksueel overdraagbare aandoeningen en welke factoren spelen daarbij een rol?
De beantwoording van deze vraag berust op informatie verkregen uit de RCPCH en CDCrichtlijnen (RCPH, 2015; CDC, 2015). Bij alle kinderen met een vermoeden van of bewezen seksueel misbruik, bij kinderen met symptomen of klachten van een soa en bij kinderen met onbeschermd consensueel seksueel contact, moet soadiagnostiek worden overwogen. Dit geldt ook voor kinderen met anogenitaal letsel. Echter, omdat soa’s niet gebruikelijk zijn bij (prepuberale) kinderen, wordt bij een vermoeden op seksueel misbruik geadviseerd om niet routinematig te testen op alle soa’s (zie tabel C33), maar per kind te evalueren wat het risico van infectie is en wat de toegevoegde waarde van testen is. Kinderen waarbij al een soa is vastgesteld, moeten gescreend worden op andere soa’s.
Moderne soatesten zijn gemakkelijker uit te voeren, geven geen tot nauwelijks ongemak bij het kind en zijn niet invasief. Bij de keuze voor het soort test moet de reden voor de diagnostiek worden meegenomen. Bij enige onzekerheid over de testen kan afstemmen met een microbioloog of gynaecoloog nuttig zijn, omdat de testen niet alleen van belang zijn voor de diagnostiek en eventuele behandeling, maar ook voor eventuele latere bewijslast.
Redenen voor diagnostiek kunnen derhalve zijn (RCPCH, 2015):
- vermoeden van soa bij een pleger;
- een aangetoonde infectie die behandeling vereist;
- ouder(s)/verzorger(s) en/of kind geruststellen;
- toegevoegd ‘bewijs’ verzamelen dat nuttig kan zijn in het kader van de bescherming van het kind (factoren die hierbij een rol spelen: leeftijd kind, wel of geen consensuele seksuele activiteit, beperkingen van de test, bekende soa bij verdachte);
- ‘bewijs’ verzamelen dat nodig kan zijn bij een strafproces;
- de mogelijke pleger kunnen linken aan een (ander) slachtoffer.
De werkgroep adviseert tevens soadiagnostiek als controle na behandeling in geval van een eerdere positieve soatest.
De CDCrichtlijn (CDC, 2015) raadt aan soadiagnostiek te overwegen indien:
- er sprake is geweest van penetratie of indien (genezen) letsel wordt aangetroffen dat past bij penetrerend trauma van de genitalia, anus of orofarynx;
- een kind seksueel misbruikt is door een vreemde, een pleger met bekende soa of een pleger behorend tot een hoogrisicogroep voor soa (drugsgebruik, homoseksueel, multipele sekspartners, voorgeschiedenis van soa);
- het kind een broer, zus of ander gezins of familielid met een soa heeft;
- het kind leeft in een omgeving met hoge prevalentie van soa in de gemeenschap;
- het kind tekenen heeft van een soa (vaginale afscheiding, pijn, genitale jeuk, geur, mictie klachten, genitale laesies of ulcera);
- het kind of diens ouders soadiagnostiek verzoeken.
Het afnemen van de testen moet worden uitgevoerd door ervaren artsen, zodat onderzoek voor het kind zo min mogelijk belastend is. Als een soa wordt aangetoond, moet een specialist op het gebied van seksueel misbruik geconsulteerd worden.
Wat is de associatie tussen de verschillende soa’s en seksueel misbruik?
Als bij een kind een soa wordt vastgesteld, moet de mogelijkheid van seksueel misbruik altijd worden overwogen en uitgesloten (zie tabel C31). Dit vereist grote zorgvuldigheid gezien de impact van een eventuele diagnose voor kind, ouders en mogelijke verdachte. Een soa alleen is niet bepalend voor een diagnose seksueel misbruik. Een combinatie van anamnese, beeld van een mogelijke dader, biologische waarschijnlijkheid, lichamelijk onderzoek en aanvullend onderzoek kan dat wel zijn.
De waarschijnlijkheid van seksueel contact als transmissieroute verschilt per soa en per leeftijd van het kind. Andere mogelijkheden voor transmissie zijn ook mogelijk. De meeste soa’s kunnen gedurende de zwangerschap en/of bevalling worden overgedragen (verticale transmissie). Naarmate een kind ouder wordt, neemt de kans op seksueel misbruik bij het vaststellen een soa toe. Andere manieren voor transmissie zijn incidenteel beschreven, maar er zijn geen studies gevonden die naast het aantonen van de aanwezigheid van microorganismen op nietlevend materiaal ook duidelijk hebben bewezen dat via dit materiaal besmetting van mensen kan optreden. Zo is bijvoorbeeld heteroinoculatie van HSV of HPV beschreven bij intiem lichamelijk contact tussen kind en moeder of vader (Bacopoulou, 2016; Handley, 1997).
Een overzicht van alle mogelijke manieren van overdracht van soa valt buiten de scope van deze richtlijn maar is te vinden in onder andere het Medisch Handboek Kindermishandeling (Oranje, 2013). Voor uitgebreide informatie over specifieke pathogenen verwijzen wij u naar desbetreffende modules in deze richtlijn.
Tabel C3-1. Associatie tussen soa en seksueel misbruik.
|
Soa |
Verdenking |
Advies |
|
Hivinfectie# |
Zeer hoog |
Veilig Thuis |
|
Chlamydiainfectie* |
Zeer hoog |
Veilig Thuis |
|
Gonorroe* |
Zeer hoog |
Veilig Thuis |
|
Syfilis* |
Zeer hoog |
Veilig Thuis |
|
Genitale herpes |
Hoog |
Veilig Thuis** |
|
Trichomoniasis* |
Hoog |
Veilig Thuis |
|
Anogenitale wratten* |
Verdacht |
Overweeg advies Veilig Thuis*** |
|
Bacteriële vaginose |
Geen uitsluitsel mogelijk |
Followup |
# Indien perinatale infectie of infectie door besmette bloedproducten niet aannemelijk is. * Verticale transmissie/ perinatale infectie is bij pasgeborenen/jonge kinderen tevens een mogelijke oorzaak en moet worden uitgesloten. ** Tenzij een aannemelijke verklaring voor autoinoculatie bestaat. *** Meld indien er andere aanwijzingen zijn om te denken aan seksueel misbruik in anamnese, lichamelijk onderzoek of andere aangetoonde infecties.
Hivinfectie
Seksueel misbruik is een waarschijnlijke bron van hivinfectie bij kinderen bij wie de mogelijkheid van moederkindtransmissie of bloedcontaminatie is uitgesloten. Bij een hivpositief kind met een nietgeïnfecteerde moeder is seksueel misbruik zeer waarschijnlijk. Bij kinderen zonder andere risicofactoren voor een hivinfectie is seksueel misbruik een waarschijnlijke diagnose. Een positieve diagnose bij de moeder mag er niet toe leiden dat seksueel misbruik zonder meer wordt uitgesloten.
Chlamydiainfectie
Bij kinderen kan Ctinfectie via seksueel contact, maar ook perinataal worden overgedragen tijdens een vaginale partus of bij gebroken vliezen en een sectio caesarea. Seksueel contact is de meest waarschijnlijke transmissieroute bij (pre)puberale kinderen met Ctinfectie. Hoe ouder het kind, hoe groter de kans dat de infectie het gevolg van seksuele overdracht is. Bij puberale meisjes moet consensueel seksueel contact ook in de differentiaaldiagnose staan. Een genitale, rectale of orofaryngeale en soms een oftalmische diagnose Ctinfectie bij kinderen <13 jaar is reden voor direct advies bij Veilig Thuis. Bij kinderen >13 jaar is het afhankelijk van eventuele consensuele seksuele activiteit. Een positieve diagnose bij de moeder mag er zeker niet toe leiden dat seksueel misbruik van het kind zonder meer wordt uitgesloten. Zowel moeder als kind kunnen pas na de bevalling pas zijn geïnfecteerd.
Er zijn verschillende type NAATtesten beschikbaar en de ontwikkelingen op dit gebied gaan snel. Voor chlamydia trachomatis geldt dat de vooraf kans op infectie bij kinderen zeer laag is. Dit heeft tot gevolg dat positieve testen zeldzaam zijn en dat een positieve uitslag daardoor een hoger risico heeft foutpositief te zijn. Om te voorkomen dat men vaart op een foutpositieve test, wordt daarom bij kinderen wel geadviseerd een NAAT te herhalen met een andere sequentie, bij voorkeur met een tweede monster. Tegelijkertijd kan dan voor gonorroe een kweek worden afgenomen voor resistentiebepaling, zodat de behandeling kan worden aangepast indien nodig.
Gonorroe
Seksueel contact is de meest waarschijnlijke transmissieroute bij puberale en prepuberale kinderen met Nginfectie. Bij neonaten is verticale transmissie de meest voor de hand liggende verklaring, maar ook bij neonaten moet men er altijd op bedacht zijn dat seksueel misbruik een oorzaak kan zijn. Er is onvoldoende bewijs over de leeftijd waarbij verticale transmissie kan worden uitgesloten. Bij een kind met een oftalmische gonorroeinfectie kan sprake zijn van autoinoculatie. Daarom moet ook altijd getest worden op andere locaties: vestibulum (uitstrijk)/urethraal (urine), rectaal en oraal.
Als een kind zich presenteert met een bevestigde, nietoftalmische gonorroe moet de mogelijkheid van seksueel contact worden overwogen en is seksueel misbruik (bij puberale kinderen in afwezigheid van consensueel seksueel contact) waarschijnlijk. Het aantonen van een Nginfectie bij kinderen <13 jaar is reden voor direct advies bij Veilig Thuis. Bij kinderen >13 jaar is het afhankelijk van de situatie. Een positieve diagnose bij de moeder mag er niet toe leiden dat seksueel misbruik zonder meer wordt uitgesloten.
Syfilis
Syfilis is in een beperkt aantal studies aangetoond bij kinderen na seksueel misbruik en seksueel contact moet overwogen worden. Als een kind zich presenteert met syfilis, moet de informatie uit anamnese, lichamelijk onderzoek en syfilisserologie bij zowel kind als moeder worden gecombineerd om vast te stellen of het een verkregen of congenitale syfilis betreft. Ondanks het gebrek aan bewijs bij kinderen, moet bij het aantonen van syfilis, wanneer verticale of perinatale transmisse en bloedcontaminatie zijn uitgesloten, seksueel misbruik worden overwogen. De diagnose syfilisinfectie bij kinderen <13 jaar is reden voor direct advies bij Veilig Thuis, tenzij er bewijs is voor nietseksuele overdracht. Bij kinderen >13 jaar is het afhankelijk van eventuele consensuele seksuele activiteit. Een positieve diagnose bij de moeder mag er niet toe leiden dat seksueel misbruik zonder meer wordt uitgesloten.
Genitale herpes
Er is weinig bewijs over de associatie van genitale herpes met seksueel misbruik. Bij kinderen met genitale herpes moet seksueel misbruik altijd overwogen worden. Autoinoculatie moet altijd overwogen worden. De diagnose herpes genitalis bij prepuberale kinderen is reden voor direct advies bij Veilig Thuis.
Trichomoniasis
Seksueel misbruik is een waarschijnlijke oorzaak van een Trichomonas vaginalisinfectie bij meisjes. Er is onvoldoende bewijs voor een leeftijd waarboven verticale transmissie van Tv uitgesloten is. Bij meisjes met een bevestigde Tvinfectie is seksueel misbruik waarschijnlijk. Hoewel bewijs ontbreekt boven welke leeftijd verticale transmissie kan worden uitgesloten, is een Tvinfectie bij meisjes <2 maanden het mogelijke gevolg van verticale transmissie en kan de infectie aanwezig blijven door het effect van het maternale oestrogeen. Seksueel misbruik moet wel overwogen worden. De diagnose Trichomonas vaginalisinfectie bij kinderen in de leeftijdsgroep 6 weken13 jaar is reden voor direct advies bij Veilig Thuis. Bij kinderen >13 jaar is het afhankelijk van de situatie.
Anogenitale wratten
Een significant deel van kinderen met anogenitale wratten is seksueel misbruikt. Er is geen bewijs voor een leeftijdsgrens waarboven verticale transmissie kan worden uitgesloten. Er is onvoldoende bewijs voor de significantie van de associatie van orale wratten met seksueel misbruik. Bij elk kind dat zich presenteert met anogenitale wratten, moet seksueel misbruik overwogen worden. De diagnose anogenitale infectie bij kinderen <13 jaar is reden voor advies bij Veilig Thuis. Bij kinderen >13 jaar is het afhankelijk van eventuele consensuele seksuele activiteit.
Bacteriële vaginose
De prevalentie van bacteriële vaginose in prepuberale seksueel misbruikte meisjes is zeer laag. Het vaststellen van bacteriële vaginose is niet behulpzaam in de diagnostiek bij een vermoeden van seksueel misbruik. Afname van een bacteriële kweek kan overwogen worden bij een meisje met veel afscheiding, aangezien dit wellicht behandelconsequenties heeft. Er is echter geen literatuur over een relatie tussen bacteriële vaginose en seksueel misbruik.
Mycoplasma genitaliuminfectie
Perinatale transmissie is mogelijk. Er is geen bewijs dat een Mginfectie bij kinderen door seksueel contact wordt verkregen. Als een Mginfectie wordt geconstateerd, moet overlegd worden over eventuele behandeling met een specialist op dit gebied.
Hepatitis B
Er is onvoldoende bewijs over de significantie van de associatie van hepatitis B met seksueel misbruik. Als hepatitis B bij een kind wordt aangetroffen en verticale of perinatale transmissie dan wel contaminatie met bloedproducten uitgesloten is, moet seksueel misbruik worden overwogen. Een positieve diagnose bij de moeder mag er niet toe leiden dat seksueel misbruik zonder meer wordt uitgesloten.
Hepatitis C
Er is onvoldoende bewijs voor de significantie van hepatitis C in relatie tot seksueel misbruik. Ondanks gebrek aan bewijs moet bij kinderen met hepatitis C, na uitsluiting van verticale of perinatale transmissie of contaminatie met bloed, seksueel misbruik worden overwogen. Een positieve diagnose bij de moeder mag er niet toe leiden dat seksueel misbruik zonder meer wordt uitgesloten.
Welke testen worden gebruikt om de verschillende soa’s aan te tonen dan wel uit te sluiten?
Het is lastig te bepalen op welke locaties moet worden bemonsterd. Bij een sterk vermoeden van seksueel misbruik wordt aangeraden om van alle plaatsen (anus, urethra, vagina en orofarynx), ongeacht het verhaal van de patiënt, materiaal af te nemen. De patiënt is namelijk niet altijd betrouwbaar, omdat hij/zij niet alles kan, wil of durft te vertellen.
Kinderen bij wie al een soa is vastgesteld, moeten gescreend worden op andere soa.
Bij een vermoeden van of bewezen seksueel misbruik, bij symptomen of klachten van een soa en bij kinderen met onbeschermd consensueel seksueel contact moet altijd soadiagnostiek worden overwogen. Als het vermoeden niet sterk is, wordt aangeraden per casus te beslissen op welke soa men gaat testen en op welke locaties bemonsterd wordt.
Tabel C32 geeft informatie over de kwaliteit van de testmethoden.
Het is belangrijk bij seksueel actieve puberale kinderen een preexistente chlamydia of gonorroeinfectie uit te sluiten. Dit kan alleen als de patiënt zich kort na het misbruik presenteert.
Tabel C3-2. Kwaliteitsbeoordeling verschillende testmethoden onderverdeeld naar veroorzakend microorganisme o.b.v. de literatuur.
|
Aandoening/syndroom (verwekker) |
Kwaliteit |
Test |
Voorkeurstest |
|
Chlamydiainfectie (Chlamydia trachomatis) |
Goed |
NAAT* |
NAAT* |
|
Gonorroe (Neisseria gonorrhoeae) |
Goed |
NAAT* |
NAAT* i.c.m. kweek |
|
Bacteriële vaginose |
Goed |
Prepuberaal: elke aanwezigheid van clue cells, mixed anaeroben Puberaal: amselcriteria** #, nugentscore## |
|
|
Syfilis (Treponema pallidum) |
Goed |
Volledige serologie, NAAT |
NAAT (wanneer beschikbaar) |
|
Anogenitale wratten (HPV) |
Goed |
Macroscopische diagnose |
|
|
Herpessimplexvirusinfectie (HSV) |
Goed |
NAAT |
NAAT (differentiatie tussen HSV1 en 2) |
|
Hepatitis B (HBV) |
Goed |
Serologie, NAAT |
|
|
Hepatitis C (HCV) |
Goed |
Serologie, NAAT |
|
|
Hiv (hiv1/hiv2) |
Goed |
Serologie, NAAT |
4e generatie test (hiv1/2antilichamen en p24antigeen samen) |
|
Trichomoniasis (Trichomonas vaginalis) |
Goed |
Nattepreparaatmicroscopie, NAAT |
NAAT (wanneer beschikbaar) Donkerveldmicroscopie |
* Met 2e NAAT bevestigd. ** Met de amselcriteria (ten minste 3 van 4 positief), is bij 90% van de vrouwen een accurate diagnose bacteriële vaginose mogelijk; zie paragraaf A2.2. # Erg belangrijk criterium. ## Nugentscore: zie paragraaf A2.2.
Soatesten bij prepuberale meisjes
De volgende testen worden in de literatuur aangeraden (per casus afwegen):
- vestibulaire uitstrijk:
- kweek N. gonorrhoeae; kweek moet gedaan worden als profylactische behandeling is gegeven of als aannemelijk wordt geacht dat hertesten niet mogelijk is bij een positieve NAAT (bijvoorbeeld bij risico niet nakomen vervolgafspraken);
- NAAT N. gonorrhoeae en C. trachomatis;
- optioneel: microscopie: T. vaginalis, candida, bacteriële vaginose, aerobe en anaeroben;
- urinemonster (alleen als kind of verzorger vestibulaire uitstrijk weigert):
- NAAT N. gonorrhoeae en C. trachomatis;
- rectale uitstrijk (bij (vermoeden van) rectaal misbruik);
- NAAT N. gonorrhoeae en C. trachomatis;
- kweek N. gonorrhoeae;
- faryngeale uitstrijk (bij (vermoeden van) oraal misbruik):
- NAAT N. gonorrhoeae en C. trachomatis;
- kweek N. gonorrhoeae.
Adviezen rondom afname:
- Vestibulaire uitstrijk: vermijd contact met het hymen.
- Transhymenale wattenstokjes zijn kleiner dan traditionele wattenstokjes en kunnen gebruikt worden in de hymenale opening als deze groot genoeg is om geen ongemak te veroorzaken. Meestal niet noodzakelijk.
- Eerstestraals urine (NAAT) voor N. gonorrhoeae en C. trachomatis kan worden afgenomen bij jongens, bij meisjes alleen als andere testen (vestibulaire uitstrijk) niet lukken.
- Gebruik altijd het juiste transportmedium!
Soatesten bij puberale meisjes
Zoals beschreven bij prepuberale meisjes, maar dan een vaginale in plaats van vestibulaire uitstrijk voor NAAT en kweek (afgenomen door arts of patiënt zelf). Een kweek voor N. gonorrhoeae moet ingezet worden als profylactische behandeling is gegeven of wanneer hertesten niet mogelijk is bij een positieve NAAT. Ook voor puberale meisjes kan een vaginale uitstrijk belastend of zelfs traumatisch zijn na misbruik. Een endocervicale uitstrijk is met de nieuwe generatie testen niet meer noodzakelijk. De drempel om onderzoek te verrichten met een speculum moet hoog zijn. Indien vaginale uitstrijk niet mogelijk is, is (gezien de hoge gevoeligheid van nieuwe generatie testen) een vestibulaire uitstrijk voldoende, en anders een urinemonster.
Adviezen rondom afname:
- Breng het wattenstokje ongeveer 34 cm in de vagina en draai het stokje rustig rond gedurende 1030 seconden.
- Zelfsampling kan overwogen worden bij puberale kinderen, niet bij prepuberale kinderen.
- Gebruik altijd het juiste medium!
Soatesten bij jongens
De volgende testen zijn geïndiceerd:
- urethrale uitscheiding: uitstrijk van de meatus (prepuberale jongens), urethrale uitstrijk (puberale jongens):
- microscopie voor ‘pus cells’;
- kweek N. gonorrhoeae;
- urinemonster:
- NAAT N. gonorrhoeae en C. trachomatis;
- rectale uitstrijk (bij (vermoeden van) rectaal misbruik):
- NAAT N. gonorrhoeae en C. trachomatis;
- kweek N. gonorrhoeae;
- faryngeale uitstrijk (bij (vermoeden van) oraal misbruik):
- NAAT N. gonorrhoeae en C. trachomatis.
Soatesten bij genitale blaren en ulcera, bij jongens en meisjes
In deze gevallen worden de volgende testen aangeraden:
- uitstrijk van de blaarbodem op HSV NAAT;
- uitstrijk op T. pallidum NAAT (indien mogelijk);
- uitstrijk voor bacteriële kweek;
- donkerveldmicroscopie op T. pallidum moet overwogen worden;
- syfilisserologie, met herhaling na 46 weken.
Soatesten bij genitale wratten
De waarde van typering van humaanpapillomavirus (HPV) is controversieel. Het is niet gerechtvaardigd dit routinematig te doen.
Tabel C3-3. Tijdstip afname (bron: NVK, 2016).
|
Groep |
Criteria voor soadiagnostiek |
Direct |
2 weken |
46 weken |
8 weken |
3 maanden |
|
Prepuberale en puberale meisjes intolerant voor speculum |
Soadiagnostiek overwegen bij kinderen met: - een vermoeden van of bewezen seksueel misbruik; - symptomen of klachten van een soa; - onbeschermd consensueel seksueel contact; - anogenitaal letsel. |
Vestibulaire uitstrijk en eerstestraals urine (20 ml): - NAAT Ct, Ng; - NAAT Tv. Op indicatie: - orale uitstrijk: NAAT Ct, Ng; - anale uitstrijk: NAAT Ct, Ng; - open zweer/blaar/ulcerauitstrijk: NAAT HSV, syfilis + serologie syfilis. Indien hoog risico: - serologie: nieuwe generatie test hiv, HBV, HCV, syfilis. |
Herhaling uitstrijken zoals beschreven bij ‘Direct’ |
Nieuwe generatie test hiv en serologie voor syfilis indien hoog risico en onbehandeld. |
Nieuwe generatie test hiv, HBV en HCV indien hoog risico en onbehandeld. |
Nieuwe generatie test hiv indien hoog risico. |
|
Puberale meisjes (eventueel tolerant voor speculum) |
|
Vulvovaginale of vestibulaire uitstrijk: - NAAT Ct, Ng; - NAAT Tv. Op indicatie: - orale uitstrijk: NAAT Ct, Ng; - anale uitstrijk: NAAT Ct, Ng; - open zweer/blaar/ulcerauitstrijk: NAAT HSV, syfilis + serologie syfilis; - afscheiding: hoogvaginale uitstrijk (indien speculumonderzoek wordt verricht: cervixuitstrijk). Indien hoog risico: - serologie: nieuwe generatie test hiv, HBV, HCV, syfilis. |
Herhaling uitstrijken zoals beschreven bij ‘Direct’ |
Nieuwe generatie test hiv en serologie voor syfilis indien hoog risico en onbehandeld. |
Nieuwe generatie test hiv, HBV en HCV indien hoog risico en onbehandeld. |
Nieuwe generatie test hiv indien hoog risico. |
|
Prepuberale en puberale jongens |
|
Eerstestraals urine (20 ml): - NAAT: Ct, Ng. Op indicatie: - orale uitstrijk: NAAT Ct, Ng; - anale uitstrijk: NAAT Ct, Ng; - open zweer/blaar/ulcerauitstrijk: NAAT HSV, syfilis + serologie syfilis; - afscheiding meatale uitstrijk (prepuberaal) of tip urethrauitstrijk (puberaal): NAAT Ct, Ng. |
Herhaling uitstrijken zoals beschreven bij ‘Direct’. |
Nieuwe generatie test hiv en serologie voor syfilis indien hoog risico en onbehandeld. |
Nieuwe generatie test hiv, HBV en HCV indien hoog risico en onbehandeld. |
Nieuwe generatie test hiv indien hoog risico. |
|
Algemeen: - Indien NAAT positief voor Ct en/of Ng tweede NAAT met een andere sequentie inzetten (liefst uit hetzelfde monster) en kweek afnemen voor resistentiebepaling van Ng. Op indicatie na ten minste 4 weken herhalen. - Er is geen indicatie voor speculumonderzoek met primair doel afnemen van soadiagnostiek. Speculumonderzoek is nooit bij prepuberale meisjes geïndiceerd. - Overleg met lokale artsmicrobioloog over de beschikbare laboratoriumtesten en het lokale laboratorium over afname medium en transport medium voor lokale protocollen. |
||||||
Op welke momenten dienen de testen te worden afgenomen?
Aanbevolen wordt, wanneer men besluit te testen op soa, ook te bemonsteren op T0 (na afweging van de risicofactoren). De testen op N. gonorrhoeae en C. trachomatis en T. vaginalis moeten worden herhaald 2 weken na het incident, ook wanneer een kind zich al binnen 2 weken (T0) heeft gepresenteerd (in verband met de incubatietijd). Serologie voor hiv op T0 en na 4 en 12 weken (indien PEP gestart wordt geldt ander schema); voor syfilis op T0 en na 4 en 8 weken; en voor HBV en HCV op T0 en na 8 weken, afhankelijk van de risicofactoren. Zie verder tabel C33.
C3.6 Profylaxe
Wanneer moet profylactische soabehandeling overwogen worden?
Het risico om een soa op te lopen is laag. Risico verschilt per type van misbruik en is afhankelijk van:
- of er geweld gebruikt is;
- of er anogenitaal letsel met bloeding aanwezig was;
- karakteristieken van de vermoedelijke pleger en het aantal mogelijke plegers;
- de prevalentie van specifieke soa’s in de populatie en de transmissie van een bepaalde soa.
Wanneer eenmaal medicatie is gegeven, kan het moeilijk zijn nog een positieve uitslag te verkrijgen, wat belangrijk is voor de ‘bewijsvoering tijdens een rechtszaak’. De CDC adviseert het volgende: profylactische behandeling van een soa wordt bij kinderen niet aangeraden omdat 1) de incidentie van soa bij kinderen laag is na seksueel misbruik, 2) prepuberale meisjes een lagere kans hebben op een opstijgende infectie dan adolescente of volwassen vrouwen, en 3) followupafspraken bij kinderen beter worden nagekomen (CDC, 2015). Indien ouder(s) of verzorger(s) erg ongerust zijn over een mogelijke soainfectie, kan echter overwogen worden blind te behandelen na afname van soadiagnostiek.
Gonorroe en chlamydia
Profylactische behandeling wordt niet routinematig aangeraden. Overweeg profylaxe indien:
- testen op Ng en Ct niet zijn afgenomen of worden geweigerd;
- het onwaarschijnlijk is dat het kind terug komt voor followupdiagnostiek en/of uitslagen;
- het risico op infectie hoog is: er is een infectie bij de verdachte pleger aangetoond of er waren meerdere plegers.
Syfilis
Profylaxe moet overwogen worden indien de vermoedelijke pleger bekend is met besmettelijke syfilis. Er moet een afweging worden gemaakt tussen het verkrijgen van forensisch bewijs (seroconversie bij het kind) en de noodzaak infectie te voorkomen en een stigma door een positieve syfilisserologie.
- Profylaxe: Penicilline G 50,000 E i.m. tot max. volwassen dosis van 2,4 miljoen E in een enkele dosis.
Hepatitis B
Actieve hepatitis Bvaccinatie moet overwogen worden indien het kind niet eerder is gevaccineerd en <6 weken na het laatste vermoedelijke misbruik wordt gepresenteerd. Er is enig bewijs bij volwassenen dat aantoont dat een HBVinfectie hiermee voorkomen kan worden. Dit heeft een hogere slagingskans na eenmalig seksueel misbruik.
- Standaardschema: 0, 1, 6 maanden.
- Vaccinatieschema kan versneld doorlopen worden (0, 7, 21 dagen), of 0, 1, 2 maanden met een booster na 12 maanden.
- Het schema moet gekozen worden afhankelijk van leeftijd (versneld bij adolescenten) en het risico op blootstelling.
- Passieve vaccinatie (het toedienen van hepatitis Bimmunoglobulinen) moet overwogen worden indien de vermoedelijke pleger hepatitis BeAg/sAgpositief is en het kind liefst binnen 4872 uur gezien wordt, maar in ieder geval binnen 7 dagen na het incident.
Details over vaccinatie zijn terug te vinden op https://www.cdc.gov/hepatitis.
Hepatitis C
Enkele studies bij volwassenen tonen aan dat na een hoogrisicoincident (bijvoorbeeld parenterale blootstelling aan een HCVpositieve bron), indien infectie is aangetoond, vroege behandeling mogelijk effectief kan zijn. Er zijn geen vaccinaties beschikbaar.
Herpes genitalis
Er is nog geen vaccin beschikbaar.
Genitale wratten
Vaccinatie om een aantal stammen van HPV te voorkomen, is geregistreerd en wordt gebruikt bij jongens en meisjes van 926 jaar. Als deze vaccinatie voorafgaand aan een infectie met het bepaalde type HPV wordt toegediend, is dit effectief in het voorkomen van cervixcarcinoom, anuskanker en genitale wratten. De rol van het vaccin na seksueel misbruik is nog niet bekend.
Hiv
De RCPCHrichtlijn verwijst naar https://www.bashh.org, de CHIVArichtlijn (laatste update: Foster, 2015) en de aanbeveling van de British HIV Association (EAGA, 2014). Aanbevolen wordt contact op te nemen met een van de landelijke pediatrische hivbehandelcentra voor indicatiestelling en PEPadvies. Het risico op hiv is over het algemeen laag, maar profylactische behandeling moet overwogen worden bij elk kind dat zich <72 uur na incident/na het meest recente misbruik presenteert, vooral wanneer onbeschermd anogenitale penetratie heeft plaatsgevonden. Risicofactoren moeten meegewogen worden. Het merendeel van de kinderen zal het niet nodig hebben. Een beslissing moet worden genomen volgens de BASHH guidelines for adults and CHIVA guidelines (https://www.bashh.org). De beslissing om te behandelen moet afgewogen worden op basis van het risico om een infectie op te lopen tegenover het risico van de behandeling en op basis van de kans op therapietrouw. Factoren die meegenomen moeten worden in de overweging zijn: type van seksuele activiteit, bijkomend geweld, hivstatus van vermoedelijke pleger (indien bekend), de prevalentie in de populatie waartoe de vermoedelijke pleger behoort, vermoedelijk i.v. drugsgebruik van de pleger, de seksuele voorkeur van de pleger. Behandeling moet zo snel mogelijk gegeven worden, maar in elk geval binnen 72 uur, met nauwkeurige monitoring van toxiciteit en compliantie gedurende de therapie, in samenspraak met een kinderartshivspecialist. Combinatie antiretrovirale therapie (cART) bevat 3 middelen, die gedurende 4 weken moeten worden gegeven. Serologie op hiv moet worden afgenomen voor aanvang van de behandeling; resultaten hoeven nog niet bekend te zijn voor aanvang. Serologie moet herhaald worden 4 en 8 weken na afronden van de behandeling, vanwege mogelijk verlate seroconversie na behandeling.
C3.7 Overige aanbevelingen
- Afhankelijk van het risico op seksueel misbruik bij het aantreffen van een soa moet advies gevraagd worden aan Veilig Thuis. In het algemeen geldt dat in geval van een verdenking van seksueel misbruik (anoniem) overleg met Veilig Thuis een verplichte stap in de meldcode is.
- Het is belangrijk dat bij afname van soadiagnostiek, een zwangerschapstest en profylactische behandeling altijd aan de privacy van de patiënt wordt gedacht. Denk ook aan de rekeningen en automatisch opgestelde brieven die verstuurd worden. Op verzoek van de patiënt mag worden afgezien van informed consent bij de gezaghebber indien het kind tussen de 1215 jaar is en in uitzonderingen indien het kind <12 jaar oud is. Overleg met medisch jurist en ethicus indien noodzakelijk.
- Wanneer orale noodanticonceptie geen optie is, moet de (kinder)gynaecoloog in consult worden gevraagd voor het inbrengen van een IUD. Zie http://nvog-documenten.nl voor de meest uptodate adviezen die van toepassing zijn op de Nederlandse situatie.
- Om zowel onnodig testen als onnodige terughoudendheid bij testen te voorkomen, raden wij aan altijd te overleggen met een infectioloog of een soaspecialist (zoals (kinder)gynaecoloog). Het is aan te bevelen contact op te nemen met de artsmicrobioloog van het betreffende ziekenhuis (voor het opstellen van lokale protocollen) over welke soatesten er in het betreffende ziekenhuis beschikbaar zijn.
- Idealiter gaat de voorkeur uit naar het testen van verdachten/plegers in plaats van het kind, om zo het kind niet onnodig te belasten. Indien de verdachte/pleger negatief test op soa is er geen indicatie het kind te testen of profylactisch te behandelen, tenzij er reden is om aan te nemen dat de verdachte recent besmet zou kunnen zijn en nog in de windowfase kan zitten. In de praktijk zijn deze situaties zeldzaam.
- Testen en eventueel behandelen van consensuele en nietconsensuele seksuele partners moet overwogen worden, inclusief familieleden wanneer sprake is van een positieve soatest. Ouders moeten worden getest indien er kans is op verticale of seksuele transmissie. In het algemeen kan voor dit laatste de huisarts ingeschakeld worden.
- Overleg indien van toepassing met de forensisch arts over de mogelijkheid dat het resultaat van een soatest wordt gebruikt als bewijs. Uitslagen van medisch onderzoek kunnen in Nederland gebruikt worden voor juridisch onderzoek. Alleen bij het veiligstellen van DNAsporen is de zogenaamde ‘chain of evidence’ van belang.
- Als een soainfectie wordt aangetroffen, moet met (puberale) kinderen ook de mogelijkheid van infectie door consensueel seksueel contact besproken worden, eventueel in afwezigheid van de ouders.
Referenties
- Alink L, van IJzendoorn MH, BakermansKranenburg M, Pannebakker F, Vogels T, Euser S. Kindermishandeling in Nederland anno 2010: de tweede nationale prevalentiestudie mishandeling van kinderen en jeugdigen (NPM2010). Casimir Publishers, 2011.
- Barth J, Bermetz L, Heim E, Trelle S, Tonia T. The current prevalence of child sexual abuse worldwide: a systematic review and metaanalysis. Int J Public Health 2013; 58: 469483.
- Bacopoulou F, Karakitsos P, Kottaridi C, Stefanaki C, Deligeoroglou E, Theodoridou K, Chrousos GP, Michos A. Genital HPV in children and adolescents: does sexual activity make a difference? J Pediatr Adolesc Gynecol 2016; 29: 228233.
- CDC. 2015 Sexually transmitted diseases treatment guidelines. Centers for Disease Control and Prevention, 2015. https://www.cdc.gov/std/tg2015/default.htm.
- De Haas S, van Berlo W, Bakker F, Vanwesenbeeck I. Prevalence and characteristics of sexual violence in the Netherlands: the risk of revictimization and pregnancy: results from a national population survey. Violence Vict 2012; 27: 592608.
- EAGA (Expert Advisory Group on AIDS). Change to the recommended regimen for postexposure prophylaxis (PEP). September 2014. British HIV Association, 2014. http://www.bhiva.org/change-to-the-recommended-regimen-for-PEP.aspx.
- Euser S, Alink LR, Tharner A, van IJzerdoorn IMH, BakermansKranenburg MJ. The prevalence of child sexual abuse in outofhome care: increased risk for children with a mild intellectual disability. J Appl Res Intell Disabil 2016; 29: 8392.
- Foster C, TudorWilliams G, Bamford A. Post-exposure prophylaxis (PEP) guidelines for children and adolescents potentially exposed to bloodborne viruses. Date reviewed: June 2015. Childrens HIV Association, 2015.
- Hahne SJ, de Melker HE, Kretzschmar M, Mollema L, van der Klis FR, van der Sande MA, Boot HJ. Prevalence of hepatitis B virus infection in The Netherlands in 1996 and 2007. Epidemiol Infect 2012; 140: 14691480.
- Handley J, Hanks E, Armstrong K, Bingham A, Dinsmore W, Swann A, Evans MF, McGee JO, O'Leary J. Common association of HPV 2 with anogenital warts in prepubertal children. Pediatr Dermatol 1997; 14: 339343.
- NRMSGK. Op goede grond: de aanpak van seksueel geweld tegen kinderen. Nationaal Rapporteur Mensenhandel en Seksueel Geweld tegen Kinderen, 2014.
- NVK. Richtlijn diagnostiek bij (een vermoeden van) seksueel misbruik bij kinderen. Mei 2016. Nederlandse Vereniging Kindergeneeskunde, 2016. https://www.nvk.nl/tabid/1558/articleType/ArticleView/articleId/1693/default.aspx.
- Oranje AP, Miedema CJ, Bilo RAC. Seksueel overdraagbare aandoeningen. In: Van de Putte EM, Lukkassen IMA, Russel IMB, Teeuw AH. Medisch handboek kindermishandeling. Springer, 2013.
- RCPCH. The physical signs of child physical abuse: an evidence based review and guidance for best practice. Royal College of Paediatrics and Child Health, 2015.
Verantwoording
Autorisatiedatum en geldigheid
Laatst beoordeeld : 25-02-2019
Laatst geautoriseerd : 25-02-2019
Geplande herbeoordeling :
Een richtlijn heeft alleen zeggingskracht als op continue basis onderhoud plaatsvindt, op grond van systematische monitoring van zowel de medisch wetenschappelijke literatuur als praktijkgegevens en door gebruikers van de richtlijn aangeleverde commentaren. Voor deze richtlijn is afgesproken periodiek de literatuur te bekijken om nieuwe ontwikkelingen te volgen. Bij essentiële ontwikkelingen kan besloten worden om de gehele richtlijnwerkgroep bij elkaar te roepen, de richtlijn aan te passen en deze onder de belanghebbenden te verspreiden.
Algemene gegevens
De richtlijnontwikkeling werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS).
Doel en doelgroep
Doel
Deze richtlijn doet aanbevelingen ter ondersteuning van de dagelijkse praktijkvoering en is gericht op het vaststellen van goed medisch handelen.
Doelgroep
Soa’s zijn bij uitstek een multidisciplinair onderwerp. Zo kunnen clinici zoals dermatologen, gynaecologen, urologen, kinderartsen, internisten, neurologen, oogartsen, reumatologen en huisartsen geconfronteerd worden met soagerelateerde klachten en hulpvragen. Daarnaast is specifieke diagnostische expertise aanwezig bij medisch microbiologen en zijn de publieke gezondheidszorg en infectiepreventie-gerelateerde aspecten het werkterrein van de GGD. Tevens kan seksuologische of psychologische problematiek, zoals seksverslaving en identiteitsproblemen, een verhoogd risico op een soa opleveren. De richtlijn is bestemd voor leden van de desbetreffende medische en verpleegkundige beroepsgroepen. Voor patiënten kan algemene en specifieke informatie omtrent de meeste soa’s gevonden worden via www.thuisarts.nl of Soa Aids Nederland (www.soaaids.nl). Hier zijn ook patiëntenfolders en voorlichtingsmateriaal te bestellen.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn werd een werkgroep samengesteld, bestaande uit een vertegenwoordiging van dermatologen, gynaecologen, artsenmicrobioloog, huisartsen, internisten, kinderartsen, een oogarts, artsen maatschappij en gezondheid, een neuroloog en een uroloog. Daarnaast zijn er leden aangeschoven van buiten de curatiefmedische sector, zoals van het RIVM, V&VN en Soa Aids Nederland. Verder nam een patiëntvertegenwoordiger van de Hiv Vereniging Nederland deel. Bij het samenstellen van de werkgroep is rekening gehouden met de geografische spreiding van de werkgroepleden en met een evenredige vertegenwoordiging van academische en nietacademische achtergrond. De werkgroepleden hebben onafhankelijk gehandeld en geen enkel lid ontving gunsten met het doel de richtlijnen te beïnvloeden. De conceptversie van de richtlijn is voor commentaar ook toegestuurd aan de Nederlandse Vereniging voor Reumatologie, de Nederlandse Vereniging voor Cardiologie, de Nederlandse Vereniging van MaagDarmLeverartsen en de Nederlandse Vereniging voor KeelNeusOorheelkunde en Heelkunde van het HoofdHalsgebied. Bij een volgende versie van de richtlijn kan overwogen worden de werkgroep uit te breiden met meer aanpalende specialismen.
Werkgroep herziening 2018
|
Naam |
Functie |
Affiliatie |
Vertegenwoordiging |
|
prof. dr. H.J.C. de Vries |
Dermatoloog, voorzitter werkgroep |
AMC, GGD Amsterdam |
NVDV |
|
dr. A.P. van Dam |
Artsmicrobioloog, medevoorzitter werkgroep |
OLVG |
NVMM |
|
dr. C.J. Bax |
Gynaecoloog |
AMC |
NVOG |
|
prof. dr. J.E.A.M. van Bergen |
Huisarts, epidemioloog, public health arts |
Soa Aids Nederland |
Soa Aids Nederland / NHG |
|
drs. Y.Y. Chung |
Artsonderzoeker richtlijnontwikkeling |
NVDV |
NVDV |
|
drs. N.H. ten Dam-van Loon |
Oogarts |
UMC Utrecht |
NOG |
|
dr. J.J.E. van Everdingen |
Directeur NVDV |
NVDV |
NVDV |
|
K. Geelen |
Coördinator beleid en kwaliteit richtlijnontwikkeling |
NVDV |
NVDV |
|
dr. H. Götz |
Arts Maatschappij en Gezondheid, Infectieziektebestrijding |
GGD Rotterdam-Rijnmond |
NVIB / WASS |
|
drs. E. Hoornenborg |
Internist-infectioloog |
GGD |
NVHB |
|
drs. A.G.W van Hulzen |
Verpleegkundig specialist |
Isala |
V&VN |
|
dr. S.H. Kardaun |
Dermatoloog |
UMC Groningen |
NVDV |
|
dr. E. Lanjouw |
Dermatoloog |
VUmc |
NVDV |
|
dr. E. van Leeuwen |
Gynaecoloog |
AMC |
NVOG |
|
drs. B. Meijer |
Uroloog |
Flevoziekenhuis |
NVU |
|
J. Moorlag |
Patiëntvertegenwoordiger |
Poz and Proud, Hiv Vereniging |
Hiv Vereniging |
|
T. Oomen |
Beleidsadviseur / sociaal verpleegkundige (n.p.) |
RIVM |
RIVM |
|
dr. P.M. Oostvogel |
Arts-microbioloog |
Streeklaboratorium GGD Amsterdam |
GGD Amsterdam |
|
prof dr. P. Portegies |
Neuroloog |
OLVG, AMC |
NVN |
|
dr. K.D. Quint |
Dermatoloog |
LUMC |
NVDV |
|
dr. B.J.A. Rijnders |
Internist |
Erasmus MC |
NVHB |
|
dr. G.I.J.G. Rours |
Kinderarts, klinisch epidemioloog |
Erasmus MC |
NVK |
|
drs. A.A.J. van der Sande |
Arts-onderzoeker richtlijnontwikkeling |
NVDV |
NVDV |
|
dr. M.A.B. van der Sande |
Arts-epidemioloog |
RIVM |
RIVM |
|
dr. H.J. Scherpbier |
Kinderarts |
AMC, Emma kinderziekenhuis |
NVK |
|
dr. M. Schim van der Loeff |
Arts-epidemioloog |
AMC/ GGD Amsterdam |
GGD Amsterdam |
|
dr. V. Sigurdsson |
Dermatoloog |
UMC Utrecht |
NVDV |
|
drs. R. Soetekouw |
Internist |
Spaarne Gasthuis |
NIV |
|
dr. J. van Steenbergen |
Arts-epidemioloog |
RIVM |
RIVM |
|
drs. A.H. Teeuw |
Kinderarts sociale pediatrie |
AMC |
NVK |
|
dr. H.T. Tjhie |
Arts-microbioloog |
Stichting PAMM |
NVMM |
|
dr. C. E. Vergunst |
Dermatoloog |
GGD Amsterdam |
NVDV |
|
drs. L. Verlee |
Huisarts / wetenschappelijk medewerker |
NHG |
NHG |
Werkgroep versie 2012
|
Naam |
Functie |
Affiliatie |
Vertegenwoordiging |
|
prof. dr. H.J.C. de Vries |
Dermatoloog, voorzitter werkgroep |
AMC, GGD Amsterdam |
NVDV |
|
prof. dr. G.J.J. van Doornum |
Arts-microbioloog |
AMC |
NVMM |
|
dr. C.J. Bax |
Gynaecoloog |
AMC |
NVOG |
|
prof. dr. J.E.A.M. van Bergen |
Huisarts, epidemioloog, public health arts |
Soa Aids Nederland |
Soa Aids Nederland |
|
drs. J. de Bes |
Arts-onderzoeker richtlijnontwikkeling |
NVDV |
NDVD |
|
dr. A.P. van Dam |
Arts-microbioloog |
OLVG |
NVMM |
|
dr. J.J.E. van Everdingen |
Directeur NVDV |
NVDV |
NVDV |
|
dr. H. Götz |
Arts infectieziekten |
GGD Rotterdam-Rijnmond |
GGD |
|
drs. A.G.W van Hulzen |
Verpleegkundig specialist |
Isala klinieken |
V&VN |
|
dr. S.H. Kardaun |
Dermatoloog |
UMC Groningen |
NVDV |
|
dr. E. Lanjouw |
AIOS dermatologie |
Erasmus MC |
NVDV |
|
dr. E. van Leeuwen |
Gynaecoloog |
AMC |
NVOG |
|
drs. M.T.W. Lock |
Uroloog |
UMC Utrecht |
NVU |
|
prof dr. P. Portegies |
Neuroloog |
OLVG Amsterdam, AMC |
NVN |
|
dr. K.D. Quint |
AIOS dermatologie |
LUMC |
NVDV |
|
dr. B.J.A. Rijnders |
Internist |
Erasmus MC |
NVHB |
|
Kinderarts, klinisch epidemioloog |
Erasmus MC |
NVK |
|
|
dr. M.A.B. van der Sande |
Arts-epidemioloog |
RIVM |
RIVM |
|
dhr. L. Schenk |
Patiëntvertegenwoordiger |
Poz and Proud, Hiv vereniging |
Hiv Vereniging |
|
dr. H.J. Scherpbier |
Kinderarts |
AMC, Emma kinderziekenhuis |
NVK |
|
dr. V. Sigurdsson |
Dermatoloog |
UMC Utrecht |
NVDV |
|
drs. R. Soetekouw |
Internist |
Kennemer Gasthuis |
NIV |
|
dr. J. van Steenbergen |
Arts-epidemioloog |
RIVM |
RIVM |
|
dr. H.T. Tjhie |
Arts-microbioloog |
Stichting PAMM |
NVMM |
|
drs. L. Verlee |
Huisarts / wetenschappelijk medewerker |
NHG |
NHG |
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de ontwikkeling van het concept van de richtlijn is zoveel mogelijk rekening gehouden met de implementatie van de richtlijn en de daadwerkelijke uitvoerbaarheid van de aanbevelingen. De richtlijn wordt verspreid onder alle relevante beroepsgroepen en ziekenhuizen. Ook wordt een samenvatting van de richtlijn aangeboden aan het Nederlands Tijdschrift voor Geneeskunde en zal in de specifieke vaktijdschriften aandacht worden besteed aan de richtlijn.
Werkwijze
De werkgroep werkte in 2016 aan een conceptrichtlijntekst, gebaseerd op de 2012 versie. De werkgroepleden werden verdeeld in subgroepen die zich elk bogen over een module. Via een algemene search en controle van referenties is bruikbare literatuur die na 2012 is gepubliceerd, verzameld. De werkgroepleden hebben de literatuur beoordeeld op inhoud en kwaliteit. Bij het tot stand komen van de 2012 versie bleek de bewijskracht voor de beantwoording van de toenmalig geformuleerde uitgangsvragen teleurstellend (er kwamen geen adviezen met een bewijskracht boven niveau 4 uit). De richtlijn is daarom hoofdzakelijk gebaseerd op de mening van de werkgroep na uitvoerige discussie, aanvullend gericht literatuuronderzoek en de hierboven genoemde eerder gepubliceerde richtlijnen. De teksten werden tijdens subgroepvergaderingen en een tweedaagse plenaire bijeenkomst besproken en na verwerking van de commentaren geaccordeerd. Er is getracht om de samenhang en afstemming tussen de richtlijnen die door de verschillende echelons worden gebruikt te versterken. Als basistekst is uitgegaan van de soarichtlijnen van het LCI die eerder door de in Nederland aanwezige deelexperts zijn samengesteld.
De uiteindelijke teksten vormden samen de conceptrichtlijn die in 2017 aan alle betrokken beroepsverenigingen en instanties werd aangeboden. Tevens werd men in staat gesteld om via websites van de desbetreffende verenigingen commentaar op de richtlijn te geven. De commentaren zijn in deze definitieve versie van de richtlijn verwerkt.
De update 2019 op de richtlijn is tot stand gekomen op basis van commentaar op de vorige versie (2018), en evaluatie door de werkgroep. Er zijn geen substantiële wijzigingen aangebracht, maar storende fouten zoals in doseringen zijn gecorrigeerd en verduidelijkingen zijn waar nodig aangebracht.
Wetenschappelijke bewijsvoering
De aanbevelingen uit deze richtlijn zijn, voor zover mogelijk, gebaseerd op bewijs uit gepubliceerd wetenschappelijk onderzoek. Daarbij ligt de nadruk op de diagnostiek en de behandeling. Een literatuuronderzoek werd verricht via PubMed vanaf het jaar 2000 met gebruikmaking van relevante zoektermen. Na screening op titel en samenvatting werden de studies ingedeeld volgens de criteria van mate van bewijs. Artikelen van matige of slechte kwaliteit werden uitgesloten. Na deze selectie bleven de artikelen over die als onderbouwing in de richtlijn staan vermeld. Daar waar geen gepubliceerd bewijs voorhanden was, is gebruik gemaakt van expert opinies zoals deze tijdens de retraite in september 2016 en later werden geformuleerd. Daarnaast is additioneel literatuuronderzoek gedaan, dat per module wordt vermeld. Een belangrijk hulpdocument ter ondersteuning van de wetenschappelijke bewijsvoering vormden de Evidence Papers for the CDC Sexually Transmitted Diseases Treatment Guidelines, gepubliceerd als supplement van het tijdschrift Clinical Infectious Diseases (supplement 8 van 15 december 2015), alsmede de 2016 herziening van de WHOrichtlijnen.
Begripsbepaling
Seksueel overdraagbare aandoeningen (soa's) behoren tot de infectieziekten die onze voortdurende aandacht behoeven. Omdat veel soa’s asymptomatisch verlopen, en er dus eigenlijk ook geen zichtbare aandoening is, gaat soms de voorkeur uit om, in navolging van de term sexually transmitted infections uit de Engelstalige literatuur, te spreken van seksueel overdraagbare infecties (SOI) (Van der Bij, 2016). In deze richtlijn wordt gesproken van soa, omdat deze term in het algemeen taalgebruik gangbaar is en om zo verwarring te voorkomen. Waar in de richtlijn ‘patiënt’ wordt gebruikt, kan ook aan ‘cliënt’ gedacht worden.
In de huidige versie van deze richtlijn is ervoor gekozen de in Nederland meest voorkomende soagerelateerde syndromen in deel A te behandelen: urethritis, fluor vaginalis en vaginitis, epididymitis, pelvic inflammatory disease, balanitis, proctitis en genitale ulcera. In deel B worden de in Nederland meest voorkomende soa’s per specifieke verwekker behandeld: Chlamydia trachomatis (chlamydiainfectie inclusief lymphogranuloma venereum), Neisseria gonorhoeae (gonorroe), Treponema pallidum (syfilis), herpessimplexvirus (herpes genitalis), humaanpapillomavirus (condylomata acuminata), Sarcoptes scabiei (scabiës) en Mycoplasma genitalium. De behandeling van hepatitis B, hepatitis C en hiv is buiten beschouwing gelaten omdat hiervoor al uitgebreide richtlijnen voor de 2e lijn zijn beschreven door de desbetreffende wetenschappelijke verenigingen, respectievelijk de Nederlandse Vereniging van MaagDarmLeverartsen (NVMDL) en de Nederlandse Vereniging van HIV Behandelaren (NVHB). Omdat aanpalende specialisten patiënten met verhoogd risico op deze infecties wel zien, is het voor hen wel van belang deze te herkennen en te diagnosticeren voor verwijzing naar een aangewezen behandelaar. In deel C tot slot zijn 4 procedurele modules opgenomen omtrent het soaconsult, soa in relatie tot hiv, hepatitis C, AIN, PreP, PEP (bij MSM en hoogrisicogroepen), soascreening bij (een vermoeden op) seksueel misbruik bij kinderen en partnerwaarschuwing. Dit vanwege de relevantie in het kader van de soabestrijding in de 2e lijn. De richtlijn pretendeert niet compleet te zijn, maar geeft hopelijk een handvat voor de clinicuspracticus werkzaam in de 2e lijn voor het handelen in relatie de in Nederland meest voorkomende soa’s.
Risicogroepen
Soa’s worden veelal overgebracht door slijmvliesslijmvliescontact tussen 2 personen, maar de overdracht kan ook op een andere wijze tot stand komen. Het oplopen van een soa hangt in hoge mate af van iemands seksueel risicogedrag. Seks met meerdere partners is een bekende risicofactor, zeker als seksuele relaties elkaar in de tijd overlappen en er geen condoom wordt gebruikt. Seks voor geld of goederen, recreatief drugsgebruik en seks met partners die zijn ontmoet via internet (datingsites en chatboxen) zijn eveneens geassocieerd met een verhoogd risico op een soa. Bij een patiënt met een hulpvraag of klachten met betrekking tot een soa kan de (seksuele) anamnese uitsluitsel geven over het gelopen risico. Dit vereist dat de hulpverlener beschikt over gesprekstechnieken om op een heldere manier en zonder gêne over seks met de betrokkene te praten.
Risicogroepen voor het oplopen van een soa veranderen in de tijd. Zo werden tot de jaren zeventig van de vorige eeuw vaak zeelieden gezien op soapoliklinieken. Zeelieden hadden destijds een relatief groter risico op een soa door wisselende seksuele contacten tijdens het passagieren in havens als schepen werden gelost en geladen. Huidige risicogroepen zijn onder meer jongeren en jongvolwassenen die nog maar kort seksueel actief zijn. In deze levensfase zijn er vaker wisselende seksuele contacten en kan er sprake zijn van onervarenheid met veilige seks. Dit leidt ertoe dat in deze leeftijdsgroep relatief vaker urogenitale chlamydiainfecties worden aangetroffen. Mannen die seks hebben met mannen (MSM) vormen een andere groep waarbij op basis van epidemiologische gegevens vaker soa’s worden gediagnosticeerd.
Het begrip MSM vereist een nadere toelichting. Voor een goede inschatting van gelopen risico op een soa is niet zozeer iemands seksuele identiteit/genderidentiteit (o.m. homoseksueel, heteroseksueel georiënteerd) van belang. Een getrouwde, zich als monogaam heteroseksueel identificerende man kan buiten zijn vaste relatie ook seks hebben met mannen en vrouwen en daarmee een verhoogd risico lopen op een soa. Als hiernaar niet specifiek wordt gevraagd (‘Hebt u seks met mannen en/of met vrouwen?’), kan relevante informatie omtrent risicogedrag worden gemist. In dezelfde trant wordt er gesproken over mannen die seks hebben met vrouwen (MSV), vrouwen die seks hebben met mannen (VSM) en vrouwen die seks hebben met vrouwen (VSV).
Epidemiologische ontwikkelingen
Na een duidelijke daling van het aantal gerapporteerde soa’s in de jaren tachtig en het begin van de jaren negentig steeg het aantal soa’s in het begin van de 21e eeuw. Sindsdien is het aantal geregistreerde testen elk jaar toegenomen. Daarbij is het vindpercentage voor chlamydiainfecties in 1e lijn en soacentra de laatste jaren gestegen. Het aantal nieuwe hivdiagnoses onder MSM is de afgelopen jaren gedaald; de syfilis en gonorroeincidentie zijn echter toegenomen in deze risicogroep.
Bij het presenteren van epidemiologische cijfers is het van groot belang te vermelden op welke populatie deze betrekking hebben. De Nederlandse prevalentiecijfers in de literatuur hebben vaak betrekking op bezoekers van aan de GGD verbonden soapoliklinieken (recent op veel plaatsen omgedoopt tot centra seksuele gezondheid). Dit is per definitie een groep patiënten met een verhoogd risico op soa’s en de cijfers vormen dan ook geen representatieve afspiegeling van het voorkomen van soa’s in de gehele populatie. De cijfers van soapoliklinieken/centra seksuele gezondheid zijn in het bijzonder relevant omdat zij: 1) inzicht verschaffen in epidemiologische veranderingen in de tijd; en 2) veel patiënten uit de hoogrisicopopulaties zien.
Meldingsplicht
De volgende infecties die in deze richtlijn aan bod komen zijn meldingsplichtig: hepatitis B, acute hepatitis C en shigellose. De meldingsplicht is geregeld in de Wet publieke gezondheid (2008), artikel 21:
- De arts die bij een door hem onderzocht persoon een ziektebeeld vaststelt met een volgens de stand van de wetenschap onbekende oorzaak, waarbij een gegrond vermoeden bestaat van besmettelijkheid en ernstig gevaar voor de volksgezondheid, meldt dit onverwijld aan de gemeentelijke gezondheidsdienst.
- De arts die een voor zijn praktijk ongewoon aantal gevallen vaststelt van een infectieziekte, niet behorend tot groep A, B1, B2 of C, die een gevaar vormt voor de volksgezondheid, meldt dit binnen 24 uur aan de gemeentelijke gezondheidsdienst.
Zie voor meer informatie:
- http://wetten.overheid.nl/BWBR0024705/2016-08-01#HoofdstukV
- http://www.rivm.nl/Onderwerpen/W/Wet_publieke_gezondheid
Juridische betekenis van richtlijnen
Richtlijnen zijn geen wettelijke voorschriften, maar wetenschappelijk onderbouwde en breed gedragen inzichten en aanbevelingen waaraan zorgverleners zouden moeten voldoen om kwalitatief goede zorg te verlenen. Aangezien richtlijnen uitgaan van ‘gemiddelde patiënten’, kunnen zorgverleners in individuele gevallen zo nodig afwijken van de aanbevelingen in de richtlijn. Afwijken van richtlijnen is, als de situatie van de patiënt dat vereist, soms zelfs noodzakelijk. Wanneer bewust van de richtlijn wordt afgeweken, moet dit echter worden beargumenteerd en gedocumenteerd, en waar nodig in overleg met de patiënt worden gedaan.
Literatuur
- Van der Bij AK, de Vries HJC. Seksueel overdraagbare infecties. In: Hoepelman AIM, Kroes ACM, Sauerwein RW, Verbrugh HA. Microbiologie en infectieziekten. Vierde herziene druk. Bohn Stafleu Van Loghum, 2016.
- RIVM. Update thermometer seksuele gezondheid. Update november 2016. Rijksinstituut voor Volksgezondheid en Milieu, 2016. http://www.rivm.nl/Documenten_en_publicaties/Algemeen_Actueel/Brochures/Infectieziekten/Update_thermometer_seksuele_gezondheid.
