Schildkliercarcinoom - Beeldvorming
Uitgangsvraag
Wat is de rol van scintigrafie en FDG-PET/CT bij de diagnostiek van patiënten met een palpabele nodus?
Wat is de rol van de echografie in de initiële diagnostiek van patiënten met een palpabele nodus?
Aanbeveling
Scintigrafie
Er wordt geadviseerd om scintigrafie met 131I, 123I of Tc-99m-pertechnetaat niet te gebruiken voor de primaire diagnostiek van de palpabele nodus van de schildklier, indien geen hyperthyreoïdie aanwezig is.
Echografie bij een palpabele zwelling
Er wordt geadviseerd om in de diagnostiek van patiënten met een palpabele nodus van de schildklier geen gebruik te maken van echografische kenmerken van de nodus om te besluiten om wel of niet een FNAC te doen, met uitzondering van de simpele (ongecompliceerde) cyste.
Er wordt geadviseerd FNAC te verrichten bij een palpabele nodus.
Er wordt geadviseerd de FNAC echogeleid uit te voeren.
Het heeft de voorkeur om in het echoverslag echografische kenmerken te beschrijven.
Overwegingen
Scintigrafie
Het is aannemelijk dat bij patiënten met een nodus >15mm met indeterminate FNAC (Bethesda 3, 4) een negatieve FDG-PET/CT een schildkliercarcinoom uitsluit. Dit zou dan kunnen worden gebruikt om bij dergelijke patiënten een diagnostische hemithyreoidectomie achterwege worden gelaten door eerst een FDG-PET/CT te maken en alleen de patiënten met een positieve scan te opereren. Van de mensen die een positieve FDG-PET/CT hebben en wel worden geopereerd heeft nog steeds naar schatting de helft geen maligniteit. Echter in de meta-analyse uit 2011 had gepooled zo'n 38% van de patiënten een negatieve PET-scan en die zouden dan niet worden geopereerd. Hiermee zouden de kosten van de operatie en eventuele complicaties van de operatie worden voorkomen. Er zijn echter geen publicaties over de kosteneffectiviteit van deze benadering. Daarnaast is er onzekerheid in de exacte percentages vanwege de relatief kleine onderzochte populaties en de variabele definitie van "indeterminate cytologie" en vanwege de toegenomen gevoeligheid van de nieuwere generatie PET/CT scanners. Als een patiënt liever niet geopereerd wil worden kan deze optie worden overwogen.
Echografie
Een probleem bij de interpretatie van de waarde van zowel echografie als van de cytologie is dat in de onderzoeken geen gouden standaard wordt gebruikt. Geen enkel onderzoek beschrijft prospectief de bevindingen waarbij alle patiënten, ongeacht het resultaat van het onderzoek een operatie ondergaan waarbij histologisch bewijs voor de aan- of afwezigheid van maligniteit wordt verkregen. Altijd treedt er selectie op, vaak juist gebaseerd op de uitslag van de index test: echografie of cytologie. Wel zijn er vergelijkende prospectieve en retrospectieve onderzoeken bij geselecteerde patiënten die toch geopereerd zijn. Ook worden verschillende populaties onderzocht, waardoor de prevalentie van maligniteit in de verschillende onderzoeken varieert van 5 tot 50%.
Verschillende morfologische echografische criteria die zijn beschreven kunnen helpen in de differentiatie tussen een benigne en maligne nodus. Een simpele of ongecompliceerde cyste, d.w.z. een dunwandige cyste zonder solide partijen is vrijwel zeker benigne.
Echografische kenmerken, die de kans op maligniteit kleiner maken zijn:
- ongecompliceerde cyste (zelden maligne), en
- iso- of hyperechogeniciteit
beide met een LRneg van ongeveer 0.35 (hetgeen betekent dat het de kans op maligniteit naar ongeveer 1/3 van de pre-test kans wordt verlaagd).
Ook minder waarschijnlijk (maar minder uitgesproken, zodat de kans naar ongeveer 1/3 van de pre-test kans wordt verlaagd) wordt een maligniteit door:
- goede afgrensbaarheid,
- geen vascularisatie bij CDF,
- ontbreken van microcalcificaties en
- een halo rond nodus.
Echografische kenmerken, die de kans op maligniteit groter maken, zijn:
- irregulaire begrenzing (LRpos van ongeveer 30)
- aanwezigheid van microcalcificaties (LRpos ongeveer 15)
en verder (met LRpos tussen 2 en 5)
- een voornamelijk intra-nodulair vasculair patroon bij CDF, en
- hypo-echogeniciteit.
Bij de literatuurbeschrijving zijn niet alleen studies meegenomen die uitgaan van palpabele nodi maar ook studies waarin expliciet nodi beschreven worden die groter zijn dan 1 cm. Hiertoe is besloten omdat de literatuur anders veel te beperkt zou zijn en omdat er van uit gegaan mag worden dat nodi van groter dan 1 cm in principe palpabel zouden moeten zijn.
De beschreven studies zijn verricht in centra met belangstelling voor echografie van de schildklier. De interobserver variatie van beschrijvingen van nodi van de schildklier blijkt in de literatuur wisselend groot te zijn. In hoeverre de resultaten van de genoemde studies ook behaald worden in de dagelijks praktijk van elk ziekenhuis is niet bekend.
Richtlijnen elders opgesteld zijn tot nu toe terughoudend voor wat betreft de waarde van de echografie. De Amerikaanse Richtlijnen Schildkliercarcinoom, opgesteld door de ATA en de Britse, opgesteld door de British Thyroid Association kennen een centrale rol toe aan FNAC in de evaluatie van schildkliernodi. Echografische criteria voor FNAC worden alleen toegepast indien het gaat om niet niet-palpabele nodi.
Consequenties voor de kliniek
In de onderstaande tabel 1 is uit de hierboven genoemde literatuur met behulp van de LRneg uitgerekend wat het effect is van een echografische bevinding op de kans op maligniteit bij een prevalentie variërend van 3-10% in een nodus.
Verschillende echo-kenmerken verlagen de kans op maligniteit bij een prevalentie van 3% naar 1-2%, bij 5% naar 2-3% en bij 10% naar 4-7%. Hoewel de echografie in staat is om een nauwkeuriger inschatting te maken van de kans op maligniteit is het discriminerend vermogen toch niet voldoende om af te kunnen zien van FNAC.
Echografische kenmerken zoals irregulaire begrenzingen en microcalcificaties kunnen een rol spelen:
- bij multinodulair struma, als geen duidelijke palpabele nodus kan worden aangewezen;
- bij tweemaal FNAC met de uitslag Bethesda 1 als het vervolgbeleid moet worden vastgesteld;
- bij de bij toeval ontdekte nodus op echografie.
Zie de aanbeveling bij module De bij toeval gevonden nodus op beeldvormend onderzoek.
Tabel 1. Effect van een echografische bevinding op de kans op maligniteit bij een prevalentie variërend van 3-10% in een nodus
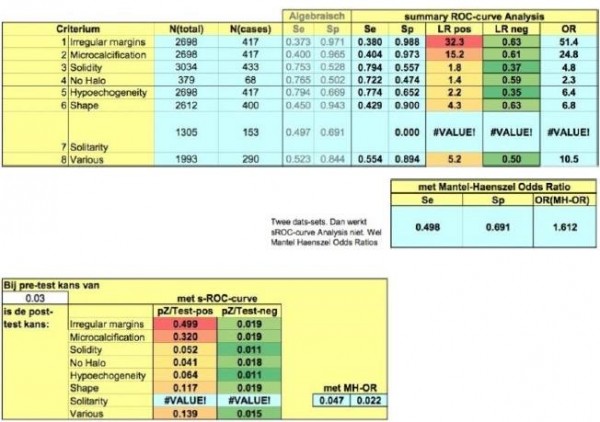
Via de volgende bijlagen vindt u tabellen waarin de verschillende kenmerken zijn beschreven zoals die uit de literatuur zijn gehaald:
- meta-irregulaire begrenzing
- meta-microcalcificaties
- meta-solide
- meta-geen halo
- meta-hypoechogeniciteit
- meta-vorm
- meta-solitair
Onderbouwing
Conclusies
Scintigrafie
Het is aannemelijk dat scintigrafie met 131I, 123I en Tc-99m-pertechnetaat in het algemeen te weinig discriminerend is om te worden gebruikt bij therapeutische beslissingen aangaande de verdenking op schildkliercarcinoom
Niveau 2:Kountakis (3) Raber (34)
Er zijn aanwijzingen dat een schildkliercarcinoom onwaarschijnlijk is bij patiënten met een schildkliernodus >15mm met indeterminate FNAC (Bethesda 3, 4) en een negatieve FDG-PET/CT
Niveau 4:Mening van de werkgroep
Echografie
Het is aannemelijk dat een solide samenstelling op echografie een matige en zeer variabele sensitiviteit heeft (12-93%) en een lage tot goede, maar wisselende specificiteit voor de diagnose maligniteit (42-96%).
Niveau 2:B Kwak 2011 (30), Popli 2012 (24), Polyzos 2009 (26), Yoon 2011 (31)
Het is aannemelijk dat de volgende echografische kenmerken een slechte sensitiviteit (<80%) hebben voor de diagnose van maligniteit bij patiënten met een schildkliernodus die palpabel en/of groter dan 1 cm is: onscherpe begrenzing, microcalcificaties, afwezige of dikke onregelmatige halo, (uitgesproken) hypo-echogeniciteit, ‘taller-than-wide' vorm.
Niveau 2:B Asteria 2008 (28), Friedrich-Rust 2010 (29), Kwak 2011 (30), Popli 2012 (24), Yoon 2011 (31)
Het is aannemelijk dat een combinatie van één of meerdere van de volgende echografische kenmerken een slechte sensitiviteit (<80%) heeft voor de diagnose van maligniteit bij patiënten met een schildkliernodus die palpabel en/of groter dan 1 cm is: solide samenstelling, hypo-echogeniciteit, microcalcificaties, onscherpe begrenzing.
Niveau 2: B Asteria 2008 (28), Lin 2009 (25)
Het is aannemelijk dat een elasticiteitsscore van 3-4 op elastografie een matige tot goede sensitiviteit (85-95%) heeft voor de diagnose van maligniteit bij patiënten met een schildkliernodus die palpabel en/of groter dan 1 cm is.
Niveau 2: B Asteria 2008 (28), Friedrich-Rust 2010 (29)
Het is aannemelijk dat intra-nodulaire vasculariteit op color doppler flow echografie een sterk wisselende sensitiviteit (81-100%) en specificiteit (11-94%) heeft voor de diagnose van maligniteit bij patiënten met een schildkliernodus die palpabel en/of groter dan 1 cm is.
Niveau 2: B Asteria 2008, Friedrich-Rust 2010, Tamsel 2007 (28) (29)
Samenvatting literatuur
Scintigrafie (met 131I, 123I-, Tc-99m-pertechnetaat, F-18-FDG)
Inleiding
Met scintigrafie kan bij patiënten met een palpabele zwelling in de schildklier worden nagegaan of (en zo ja hoeveel) er stapeling is van een bepaald radiofarmacon in deze zwelling.
Onderbouwing
Er is zeer weinig literatuur beschikbaar aangaande de diagnostische accuratesse van het gebruik van isotopen van jodium (123I, 131I- of Tc-99m-pertechnetaat) voor primaire diagnostiek van een palpabele nodus in de schildklier. Wanneer de weinige studies met relevante informatie worden geaggregeerd, levert dat een sensitiviteit op van 83%, bij een specificiteit van 36%. (1) (2) (3) (4) Vertaald naar likelihood ratio's betekent dat, dat een koude nodus de kans op kanker (nauwelijks) doet toenemen (LRpos 1.3), en dat een warme nodus de kans op kanker ongeveer halveert (LRneg 0.48). De resulterende Odds Ratio van 2.7 geeft aan dat een schildklierscan in het algemeen te weinig discriminerend is in de diagnostiek van de palpabele schildklier nodus met klinische verdenking op schildkliercarcinoom om therapeutische beslissingen mee te onderbouwen.
Voor een subgroep van patiënten met ‘indeterminate' FNAC (Bethesda 3, 4) zijn er een aantal studies gedaan naar de diagnostische waarde van FDG-PET(/CT). Een gedegen meta-analyse uit 2011 [Vriens 2011 (5)] analyseerde de resultaten van 225 patiënten uit 6 studies, waarbij patiënten zowel patiënten met een ‘indeterminate FNAC' als een (bij herhaling) niet conclusieve FNAC werden geïncludeerd (respectievelijk Bethesda 3/4, bij herhaling Bethesda 1) , met een gepoolde prevalentie van schildkliercarcinoom van 26%. De gepoolde resultaten tonen een sensitiviteit van 95% en een negatief voorspellende waarde van 96%. Als alleen laesies >15mm werden bekeken (vanwege de beperkte resolutie van de gebruikte PET-scanners), waren sensitiviteit en negatief voorspellende waarde zelfs 100%. De gepoolde specificiteit was 48% en positief voorspellende waarde 60% hetgeen wordt veroorzaakt doordat adenomen ook verhoogde FDG-stapeling kunnen vertonen. Gezien de hoge negatief voorspellende waarde zou FDG PET/CT kunnen worden gebruikt om een subgroep te identificeren die geen maligniteit heeft om zodoende een diagnostische hemithyreoïdectomie achterwege te laten.
In 2012 is nog een aanvullende studie [Deandreis 2012 (6)] gepubliceerd waarin 55 schildklier nodi werden geanalyseerd met een cytologische diagnose ‘indeterminate follicular lesion' (Bethesda 3/4). Deze studie rapporteerde een sensitiviteit van 77% als zowel de 10 (histologische) schildkliercarcinomen werden geanalyseerd, als de relatief grote groep van 12 histologische 12 ‘tumours of unknown malignant potential (TUMP)'. Van de 10 carcinomen waren er 8 (sensitiviteit 80%) geïdentificeerd met FDG PET/CT. Van de 2 fout-negatieven was er 1 met 10 mm te klein voor detectie.
In 2013 is nog een meta-analyse gepubliceerd die ook de studie uit 2012 in de analyse betrok, maar die minder gedetailleerd naar de individuele patiënten heeft gekeken dan de meta-analyse uit 2011, en die bij de studie uit 2012 ook de ‘tumours of unknown malignant potential' bij de carcinomen had ingedeeld. Deze meta-analyse includeerde 267 patiënten uit 7 studies, en vond een gepoolde schildkliercarcinoomprevalentie van 26%. De gepoolde resultaten toonden een sensitiviteit van 89% en een negatief voorspellende waarde van 93% [Wang 2013 (7)].
Echografie bij een palpabele zwelling
Inleiding
Met echografie kan bij patiënten met een palpabele zwelling in de hals worden nagegaan of deze zwelling inderdaad uitgaat van de schildklier dan wel veroorzaakt wordt door andere afwijkingen zoals een vergrote lymfeklier, een lipoom, een mediale of laterale halscyste, of een andere afwijking. Met echografie kunnen ook morfologische karakteristieken worden vastgesteld die wijzen in de richting van een maligne dan wel een benigne nodus. Tevens kan de aan- of afwezigheid van pathologische halslymfeklieren worden vastgesteld.
Van alle patiënten die zich presenteren met een palpabele nodus in de schildklier bij de huisarts wordt de kans op maligniteit geschat op maximaal 5%. Om de grote groep van mensen met een benigne nodus zo veel mogelijk chirurgie te besparen met een daarbij (acceptabele) kleine kans op toch een maligniteit wordt reeds vele jaren gebruik gemaakt van fijne naald aspiratie cytologie (FNAC). Omdat enerzijds een cytologische punctie toch een invasief onderzoek is en anderzijds dit onderzoek zijn beperkingen heeft, zoals een niet diagnostische uitslag in 8-20% van de gevallen en een niet onderscheidend vermogen tussen maligne en benigne folliculaire proliferaties in ongeveer 12-31% van de gevallen, is in de laatste jaren onderzoek verricht naar de rol van de echografie als diagnosticum bij de nodus van de schildklier. De echografie biedt niet alleen de mogelijkheid om de nodus te beschrijven maar deze ook gericht te puncteren om zo de gegevens van de echo-kenmerken te correleren met die van de cytologie.
Echografische kenmerken
De volgende echografische kenmerken zijn beschreven.
- Compositie (solide, cysteus, gemengd solide >50%, gemengd solide < 50%) (8) (9) (10) (11) (12)
- Echogeniciteit (hyperechogeen, isoechogeen, hypoechogeen, anechogeen) (13) (14) (15)
- Begrenzing (goed omschreven, microlobulair, irregular/gespiculeerd) (15) (16)
- Vorm (wider than tall, taller than wide: de voorachterwaartse diameter is groter dan de dwarse diameter) (9) (10) (11) (12)
- Vascularisatie met CFD (afwezig, centraal, perifeer) (17) (18) (19) (20)
- Calcificaties (microcalcificaties, macrocalcificaties, egg-shell, geen) (21)
- Halo (aanwezig, afwezig) (13) (14) (17) (22) (23)
- Elastografische parameters
Sommige studies voegen verschillende categorieën binnen 1 kenmerk samen tot 1 categorie. Er zijn pogingen gedaan, om in navolging van de classificatie bij mammatumoren een gecombineerde score te maken waarin verschillende kenmerken worden gebruikt om de schildklier nodus te beoordelen (TIRADS) [Horvath, 2009]. De waarde hiervan is nog niet bepaald.
Interobserver variabiliteit
Meerdere studies rapporteren de interobserver variabiliteit in het vaststellen van de karakteristieken van een nodus (8) (9) (10) (11) (12) In de meeste studies naar interobserver variabiliteit worden geselecteerde echografische beelden getoond aan meerdere observers. Niet alle kenmerken kunnen met dezelfde reproduceerbaarheid worden vastgesteld. De interobserver variabiliteit van compositie is goed (kappa range 0,59-0,91) (8) (9) (10) (11) (12), van echogeniciteit is redelijk (kappa value range 0.34-0.57)75 79, van begrenzing is matig (kappa value range 0,13-0,51) (8) (9) (10) (11) (12), van vorm is redelijk (kappa value range 0.42-0.61) (9) (10) (11) (12), vascularisatie met CFD is redelijk (kappa value range 0.46-0.75) (8) (10), van calcificaties is redelijk (kappa value range 0,48-0,91). (8) (9) (10) (11) (12)
Zie ook Echografie bij een palpabele zwelling (mogelijk) uitgaand van de schildklier (Aanverwant).
Onderbouwing
In de literatuur worden echografische kenmerken vooral beoordeeld op de fractie positieve uitslagen bij een maligne nodus (sensitiviteit), de fractie waarin het echografische kenmerk afwezig is bij een benigne nodus (specificiteit). Voor de bovenstaande vraagstelling is men echter vooral op zoek naar in hoeverre de afwezigheid van een kenmerk of een combinatie van kenmerken de kans op maligniteit verkleint tot een klinisch acceptabel risico (bijna nul).
Hiervoor kan men het beste gebruik maken van de Likelihood-ratio van een negatieve test-uitslag (LRneg): de verhouding tussen de kans op het ontbreken van het echografische kenmerk bij maligne nodi (fout-negatieve fractie = 1 - terecht-positieve fractie) en de kans op het ontbreken van dit kenmerk bij benigne nodi (de terecht negatieve fractie). Anders gezegd: (1-sensitiviteit)/specificiteit. Des te kleiner dit getal des te beter is de test in staat een afwijking uit te sluiten. Met behulp van de LRneg kan men bij elke bestaande voorafkans berekenen wat de achterafkans is na het onderzoek. In de overige overwegingen wordt dit voor de hieronder beschreven studies verder uitgewerkt.
Omgekeerd zijn er ook kenmerken die door hun aanwezigheid de kans op maligniteit groter maken, en zo de indicatie tot verder handelen (operatie) sterker maken. Dat wordt weergegeven door de Likelihood-ratio van een positieve test-uitslag (LRpos). Dat is de verhouding tussen de kans op aanwezigheid van het echografische kenmerk bij maligne nodi (terecht-positieve fractie) en de kans op de aanwezigheid van dit kenmerk bij benigne nodi (1 - de terecht-negatieve fractie). Anders gezegd: sensitiviteit/(1-specificiteit).
Drie diagnostische studies onderzochten de diagnostische accuratesse van echografie bij patiënten met een palpabele nodus.
- Popli includeerde 203 patiënten met 240 palpabele schildkliernodi van minstens 1 cm diameter [Popli 2012 (24)]. Echogeleide FNAC werd als referentiestandaard gebruikt. De radiologen waren niet op de hoogte van de cytologie uitslag. De resultaten werden enkel gerapporteerd op het niveau van de nodi en niet van de patiënt. De sensitiviteit van de kenmerken onscherpe begrenzing (84%), microcalcificaties (86%) en (predominante) solide samenstelling (89%) was matig. De specificiteit van microcalcificaties was goed (97%) en van onscherpe begrenzing(89%) matig. Andere kenmerken zoals halo, echogeniciteit en ‘taller than wide' hadden een slechte sensitiviteit en specificiteit.
- In een retrospectieve studie combineerde Lin vier echografische kenmerken voor de diagnose van maligniteit [Lin 2009 (25)]. Ze includeerden 317 patiënten met een palpabele schildkliernodus die allen chirurgie ondergingen. Een nodus werd als maligne beschouwd indien minstens één van de volgende kenmerken aanwezig was: solide samenstelling, hypo-echogeniciteit, microcalcificaties, onscherpe begrenzing. De sensitiviteit was slechts 52% en de specificiteit 94%. Slechts 217 patiënten ondergingen FNAC en de relatie tussen echobevindingen en FNAC werd niet beschreven. Aangezien slechts chirurgisch behandelde patiënten geïncludeerd werden, mag een belangrijke selectiebias verondersteld worden. De chirurgie werd echter niet beïnvloed door het resultaat van de echo of FNAC en bij alle patiënten is histologie als gouden standaard gebruikt. Het percentage maligniteit in deze studie (21%) is wel hoger dan in ongeselecteerde populaties die verwezen worden met een palpabele nodus.
- In een derde retrospectieve studie includeerde Polyzos 796 patiënten met een palpabele schildkliernodus die een echografie en een FNAC ondergingen [Polyzos 2009 (26)]. Niet alle patiënten werden in de analyses opgenomen, maar waarom is niet duidelijk. Blindering werd niet gerapporteerd. De bestudeerde echografische kenmerken solitaire nodus (57%), solide samenstelling (58%) en diameter minstens 4,5 cm (15%), hadden een lage sensitiviteit. Echografische kenmerken zoals hypo-echogeniciteit, halo, micro-calcificaties en vascularisatie werden helaas niet beschreven.
Zes andere diagnostische studies onderzochten de diagnostische accuratesse van echografie bij patiënten met een nodus groter dan 1 cm (maar zonder vermelding van de klinische beoordeling (wel of niet palpabele nodus).
- Alexander includeerde retrospectief 747 patiënten met minstens 1 solide schildkliernodus die voor evaluatie verwezen werden [Alexander 2004 (27)]. Echogeleide FNAC of histopathologie van het resectiepreparaat werden als referentiestandaard gebruikt. Blindering werd niet gerapporteerd. De aanwezigheid van een solitaire nodus had een lage sensitiviteit (46%) en specificiteit (70%). Vorm van de nodus bleek goed te correleren met kans op maligniteit : bij de nodi met een ronde vorm (ratio lengte-breedte 1 - 1,49) was 18% maligne, terwijl bij een ratio > 2 de kans op maligniteit 5% was. Sensitiviteit van ronde vorm was echter slechts 50% en specificiteit 67%.
- In een prospectieve studie includeerde Asteria 67 patiënten die verwezen werden voor evaluatie van één of meerdere schildkliernodi van minstens 1 cm [Asteria 2008 (28)]. Echogeleide FNAC of histopathologie van het resectiepreparaat werden als referentiestandaard gebruikt. De echografische beelden werden blind beoordeeld. De resultaten werden enkel gerapporteerd op het niveau van de nodi. De sensitiviteit respectievelijk specificiteit was bij afwezige halo (100%, 14%), onscherpe begrenzing (76%, 78%), microcalcificaties (59%, 84%) en hypo-echogeniciteit (65%, 81%).
- Friedrich-Rust evalueerde vergelijkbare kenmerken in een populatie van 50 patiënten met koude nodi van minstens 1 cm [Friedrich-Rust 2010 (29)]. Ook hier werden echogeleide FNAC of histopathologie van het resectiepreparaat als referentiestandaard gebruikt en werden de resultaten enkel gerapporteerd op het niveau van de nodi. De echografische beelden werden geblindeerd voor de uitkomst beoordeeld. De sensitiviteit respectievelijk specificiteit waren als volgt : onscherpe begrenzing (57%, 85%), microcalcificaties (43%, 76%) , hypo-echogeniciteit (43%, 59%), en afwezige halo (57%, 39%). De auteurs evalueerden ook het nut van contrast-versterkte echografie (collor-doppler flow). Een vasculariteitspatroon 3-4 (hoge centrale flow) had een sensitiviteit van 71% bij een specificiteit van 46%.
- Kwak includeerde retrospectief 1638 patiënten met een nodus van minstens 1 cm [Kwak 2011 (30)]. Echogeleide FNAC of histopathologie van het resectiepreparaat werden als referentiestandaard gebruikt. Blindering werd niet gerapporteerd. De resultaten werden enkel gerapporteerd op het niveau van de nodi. Sensitiviteit respectievelijk specificiteit van de volgende kenmerken werd gevonden : solide samenstelling (93%, 42%), hypo-echogeniciteit (85%, 62%), onscherpe begrenzing (75%, 91%) en microcalcificaties (40%, 96%).
- In een andere studie includeerde dezelfde onderzoeksgroep retrospectief 661 patiënten met een nodus van minstens 3 cm [Yoon 2011 (31)]. Ook hier werden echogeleide FNAC (en follow-up echografie) of histopathologie van het resectiepreparaat als referentiestandaard gebruikt en werden de resultaten enkel gerapporteerd op het niveau van de nodi. De echografische beelden werden blind beoordeeld. In deze populatie was de sensitiviteit respectievelijk specificiteit van de volgende echografische kenmerken : hypo-echogeniciteit : 76%,70%, solide samenstelling: 12%,96%, microcalcificatie: 19%, 99% en onscherpe begrenzing: 15%, 100%.
- Tamsel evalueerde prospectief de diagnostische accuratesse van power Doppler echografie bij 134 patiënten met een schildkliernodus van minstens 1 cm [Tamsel 2007 (32)]. Echogeleide FNAC of histopathologie van het resectiepreparaat werden als referentiestandaard gebruikt. Zowel de echografische beelden als de referentiestandaard werden geblindeerd beoordeeld. De resultaten werden enkel gerapporteerd op het niveau van de nodi. Intra-nodulaire vasculariteit had een sensitiviteit van 100% maar specificiteit van slechts 11%.
- Zowel Asteria als Friedrich-Rust evalueerden ook de diagnostische accuratesse van elastografie [Asteria 2008, Friedrich-Rust 2010 (28) (29)]. Een elasticiteitsscore van 3-4 had in beide studies een matige tot goede sensitiviteit (86-94%) en een matige specificiteit (81-87%)
Beeldvorming voor locally advanced maligniteit
Onderbouwing
Er is weinig literatuur die de preoperatieve herkenning van extrathyreoidale groei beschrijft. Kwak beschrijft contact met of doorbraak van het kapsel op echografie als criterium voor extranodale uitbreiding. De sensitiveit en positieve predictieve waarde van meer dan 25% contact van de omtrek van de nodus met het kapsel waren 81% en 63% [Kwak 2008 (33)].
Er is geen literatuur die aantoont dat CT of MRI een verbeterde preoperatieve herkenning geeft extrathyreoidale groei in vergelijking met echografie. De enkele publicaties die daarover geschreven zijn (ook in het kader van primair lymfoom van de schildklier) rapporteren over CT en/of MRI [Takashima, 1995, Seo 2010, Choi 2009]. Dat betekent dat een dergelijke herkenning beperkt blijft tot die patiënten bij wie CT of MRI is gedaan, hetgeen in een minderheid van de patiënten het geval zal zijn omdat CT/MRI niet behoort tot de standaard-workup voor een operatie voor schildkliercarcinoom) Daaruit volgt dat er andere, bijvoorbeeld klinische, redenen moeten zijn om te besluiten tot stadiëring middels CT of MRI, al dan niet voorafgegaan door echografie, waarmee dan ook extrathyreoïdale groei kan worden beoordeeld. Dergelijke klinische aanwijzingen zouden kunnen zijn: grootte en fixatie van de tumor, klachten aangaande moeilijk slikken of ademen, of klinische aanwijzingen voor metastasering.
Referenties
- 1 - Haff RC, Schecter BC, Armstrong RG, Evans WE. Factors increasing the probability of malignancy in thyroid nodules. Am J Surg 1976 Jun+ADs-131(6):707-9.
- 2 - Koizumi M, Taguchi H, Goto M, Nomura T, Watari T. Thallium-201 scintigraphy in the evaluation of thyroid nodules. A retrospective study of 246 cases. Ann Nucl Med 1993 Aug+ADs-7(3):147-52.
- 3 - Kountakis SE, Skoulas IG, Maillard AA. The radiologic work-up in thyroid surgery: fine-needle biopsy versus scintigraphy and ultrasound. Ear Nose Throat J 2002 Mar+ADs-81(3):151-4.
- 4 - Wong CK, Wheeler MH. Thyroid nodules: rational management. World J Surg 2000 Aug+ADs-24(8):934-41.
- 5 - Vriens D, de Wilt JH, van der Wilt GJ, Netea-Maier RT, Oyen WJ, de Geus-Oei LF. The role of [18F]-2-fluoro-2-deoxy-d-glucose-positron emission tomography in thyroid nodules with indeterminate fine-needle aspiration biopsy: systematic review and meta-analysis of the literature. Cancer 2011; 117(20): 4582-94. # http://www.ncbi.nlm.nih.gov/pubmed/21432844
- 6 - Deandreis D, Al Ghuzlan A, Auperin A, Vielh P, Caillou B, Chami L, Lumbroso J, Travagli JP, Hartl D, Baudin E, Schlumberger M, Leboulleux S. Is (18)F-fluorodeoxyglucose-PET/CT useful for the presurgical characterization of thyroid nodules with indeterminate fine needle aspiration cytology? Thyroid 2012; 22(2): 165-72. # http://www.ncbi.nlm.nih.gov/pubmed/22257371
- 7 - Wang N, Zhai H, Lu Y. Is fluorine-18 fluorodeoxyglucose positron emission tomography useful for the thyroid nodules with indeterminate fine needle aspiration biopsy? a meta-analysis of the literature. J Otolaryngol Head Neck Surg 2013; 42: 38. # http://www.ncbi.nlm.nih.gov/pubmed/24228840
- 8 - Berni A, Tromba L, Falvo L, Marchesi M, Grilli P, Peparini N. Malignant thyroid nodules: comparison between color Doppler diagnosis and histological examination of surgical samples. Chir Ital 2002 Sep+ADs-54(5):643-7.
- 9 - Cooper DS, Doherty GM, Haugen BR, Kloos RT, Lee SL, Mandel SJ, et al. Management guidelines for patients with thyroid nodules and differentiated thyroid cancer. Thyroid 2006 Feb+ADs-16(2):109-42.
- 10 - Pacini F, Schlumberger M, Dralle H, Elisei R, Smit JW, Wiersinga W. European consensus for the management of patients with differentiated thyroid carcinoma of the follicular epithelium. Eur J Endocrinol 2006 Jun+ADs-154(6):787-803.
- 11 - Carmeci C, Jeffrey RB, McDougall IR, Nowels KW, Weigel RJ. Ultrasound-guided fine-needle aspiration biopsy of thyroid masses. Thyroid 1998 Apr+ADs-8(4):283-9.
- 12 - Hatada T, Okada K, Ishii H, Ichii S, Utsunomiya J. Evaluation of ultrasound-guided fine-needle aspiration biopsy for thyroid nodules. Am J Surg 1998 Feb+ADs-175(2):133-6.
- 13 - Kim EK, Park CS, Chung WY, Oh KK, Kim DI, Lee JT, et al. New sonographic criteria for recommending fine-needle aspiration biopsy of nonpalpable solid nodules of the thyroid. AJR Am J Roentgenol 2002 Mar+ADs-178(3):687-91.
- 14 - Peccin S, de Castsro JA, Furlanetto TW, Furtado AP, Brasil BA, Czepielewski MA. Ultrasonography: is it useful in the diagnosis of cancer in thyroid nodules? J Endocrinol Invest 2002 Jan+ADs-25(1):39-43.
- 15 - Papini E, Guglielmi R, Bianchini A, Crescenzi A, Taccogna S, Nardi F, et al. Risk of malignancy in nonpalpable thyroid nodules: predictive value of ultrasound and color-Doppler features. J Clin Endocrinol Metab 2002 May+ADs-87(5):1941-6.
- 16 - Lyshchik A, Drozd V, Demidchik Y, Reiners C. Diagnosis of thyroid cancer in children: value of gray-scale and power doppler US. Radiology 2005 May+ADs-235(2):604-13.
- 17 - Rago T, Vitti P, Chiovato L, Mazzeo S, De Liperi A, Miccoli P, et al. Role of conventional ultrasonography and color flow-doppler sonography in predicting malignancy in \'cold\' thyroid nodules. Eur J Endocrinol 1998 Jan+ADs-138(1):41-6.
- 18 - Frates MC, Benson CB, Doubilet PM, Cibas ES, Marqusee E. Can color Doppler sonography aid in the prediction of malignancy of thyroid nodules? J Ultrasound Med 2003 Feb+ADs-22(2):127-31.
- 19 - Fukunari N, Nagahama M, Sugino K, Mimura T, Ito K, Ito K. Clinical evaluation of color Doppler imaging for the differential diagnosis of thyroid follicular lesions. World J Surg 2004 Dec+ADs-28(12):1261-5.
- 20 - Chammas MC, Gerhard R, de O, I, Widman A, de BN, Durazzo M, et al. Thyroid nodules: evaluation with power Doppler and duplex Doppler ultrasound. Otolaryngol Head Neck Surg 2005 Jun+ADs-132(6):874-82.
- 21 - Kakkos SK, Scopa CD, Chalmoukis AK, Karachalios DA, Spiliotis JD, Harkoftakis JG, et al. Relative risk of cancer in sonographically detected thyroid nodules with calcifications. J Clin Ultrasound 2000 Sep+ADs-28(7):347-52.
- 22 - Brkljacic B, Cuk V, Tomic-Brzac H, ce-Zigman Z, ic-Brkljacic D, Drinkovic I. Ultrasonic evaluation of benign and malignant nodules in echographically multinodular thyroids. J Clin Ultrasound 1994 Feb+ADs-22(2):71-6.
- 23 - Iannuccilli JD, Cronan JJ, Monchik JM. Risk for malignancy of thyroid nodules as assessed by sonographic criteria: the need for biopsy. J Ultrasound Med 2004 Nov+ADs-23(11):1455-64.
- 24 - Popli MB, Rastogi A, Bhalla PJS, Solanki Y. Utility of gray-scale ultrasound to differentiate benign from malignant thyroid nodules. Indian J. Radiol. Imaging. 2012;22(1):63-8. # http://www.ncbi.nlm.nih.gov/pubmed/22623819
- 25 - Lin J-H, Chiang F-Y, Lee K-W, Ho K-Y, Kuo W-R. The role of neck ultrasonography in thyroid cancer. Am J Otolaryngol. 2009;30(5):324-6. Locally advanced thyroid cancer: can CT help in prediction of extrathyroidal invasion to adjacent structures? # http://www.ncbi.nlm.nih.gov/pubmed/19720250
- 26 - Polyzos SA, Kita M, Efstathiadou Z, Goulis DG, Benos A, Flaris N, et al. The use of demographic, ultrasonographic and scintigraphic data in the diagnostic approach of thyroid nodules. Exp Clin Endocrinol Diabetes. 2009;117(4):159-64. # http://www.ncbi.nlm.nih.gov/pubmed/19085697
- 27 - Alexander EK, Marqusee E, Orcutt J, Benson CB, Frates MC, Doubilet PM, et al. AJR Am J Roentgenol. 2010 Sep;195(3):W240-4. doi: 10.2214/AJR.09.3965. Thyroid nodule shape and prediction of malignancy. Thyroid. 2004;14(11):953-8.#http://www.ncbi.nlm.nih.gov/pubmed/15671774
- 28 - Asteria C, Giovanardi A, Pizzocaro A, Cozzaglio L, Morabito A, Somalvico F, et al. US-elastography in the differential diagnosis of benign and malignant thyroid nodules. Thyroid. 2008;18(5):523-31.#http://www.ncbi.nlm.nih.gov/pubmed/18466077
- 29 - Friedrich-Rust M, Sperber A, Holzer K et al. Real-time elastography and contrast-enhanced ultrasound for the assessment of thyroid nodules. Exp Clin Endocrinol Diabetes. 2010;118(9):602-9. # http://www.ncbi.nlm.nih.gov/pubmed/19856256
- 30 - Kwak JY, Han KH, Yoon JH, Moon HJ, Son EJ, Park SH, et al. Thyroid imaging reporting and data system for US features of nodules: a step in establishing better stratification of cancer risk. Radiology. 2011;260(3):892-9. # http://www.ncbi.nlm.nih.gov/pubmed/21771959
- 31 - Yoon JH, Kwak JY, Moon HJ et al. The diagnostic accuracy of ultra-sound guided fine-needle aspiration biopsy and the sonographic differneces between benign and malignant thyroid nodules 3cm or larger. Thyroid 2011; 21: 993-1000. # http://www.ncbi.nlm.nih.gov/pubmed/21834673
- 32 - Tamsel S, Demirpolat G, Erdogan M, Nart D, Karadeniz M, Uluer H, et al. Power Doppler US patterns of vascularity and spectral Doppler US parameters in predicting malignancy in thyroid nodules. Clin Radiol. 2007;62(3):245-51. # http://www.ncbi.nlm.nih.gov/pubmed/17293218
- 33 - Kwak JY, Kim EK, Kim MJ et al. The role of ultrasound in thyroid nodules with a cytology reading of ‘suspicious for papillary carcinoma’. Thryoid 2008; 18(5): 517-522. # http://www.ncbi.nlm.nih.gov/pubmed/18407756
- 34 - Raber W, Kaserer K, Niederle B, Vierhapper H. Risk factors for malignancy of thyroid nodules initially identified as follicular neoplasia by fine-needle aspiration: results of a prospective study of one hundred twenty patients. Thyroid 2000 Aug+ADs-10(8):709-12.
Verantwoording
Autorisatiedatum en geldigheid
Laatst beoordeeld : 16-02-2015
Laatst geautoriseerd : 16-02-2015
Geplande herbeoordeling :
Laatst gewijzigd: 2015-02-16, Versie: 2.0
Actualisatie
Deze module is goedgekeurd op 3 juli 2014.IKNL bewaakt samen met betrokken verenigingen de houdbaarheid van deze en andere onderdelen van de richtlijn. Zo nodig zal de richtlijn tussentijds op onderdelen worden bijgesteld.
Houderschap richtlijn
De houder van de richtlijn moet kunnen aantonen dat de richtlijn zorgvuldig en met de vereiste deskundigheid tot stand is gekomen. Onder houder wordt verstaan de verenigingen van beroepsbeoefenaren die de richtlijn autoriseren.
Integraal Kankercentrum Nederland draagt zorg voor het beheer en de ontsluiting van de richtlijn.
Juridische betekenis van richtlijnen
De richtlijn bevat aanbevelingen van algemene aard. Het is mogelijk dat deze aanbevelingen in een individueel geval niet van toepassing zijn. Er kunnen zich feiten of omstandigheden voordoen waardoor het wenselijk is dat in het belang van de patiënt van de richtlijn wordt afgeweken.
Wanneer van de richtlijn wordt afgeweken, dient dit beargumenteerd gedocumenteerd te worden. De toepassing van de richtlijnen in de praktijk is de verantwoordelijkheid van de behandelende arts.
Algemene gegevens
Inleiding
Schildkliercarcinoom is een zeldzame aandoening. De incidentie is 2/100.000/jaar bij mannen en 4,5/100.000/jaar bij vrouwen. De cijfers van de Nederlandse Kankerregistratie (NKR) geven een stijging van de incidentie weer, van 356 nieuwe patiënten met schildkliercarcinoom in 2001 tot 611 in 2011. Gezien de relatief gunstige prognose en het ouder worden van mensen in het algemeen is de prevalentie hoog. De prevalentie is toegenomen van 2988 in 2007 naar 3821 in 2012. De 5-jaars relatieve overleving was 15 jaar geleden 74% en bedraagt nu 84%.
De meest voorkomende vormen van schildkliercarcinoom zijn het papillair schildkliercarcinoom en het folliculair schildkliercarcinoom; samen 80-85% van alle schildkliercarcinomen, in een verhouding van papillair: folliculair van 4:1. In Nederland was de incidentie in 2011 respectievelijk 395 en 104. Papillaire en folliculaire schildkliercarcinoom worden ook wel aangeduid als gedifferentieerd schildkliercarcinoom. Door de specifieke tumorkarakteristieken (jodiumopnemend vermogen, productie van thyreoglobuline) vormen de goed gedifferentieerde papillaire en folliculaire schildkliercarcinomen wat betreft behandeling en follow-up een aparte groep. Deze goed gedifferentieerde schildkliercarcinomen worden in deze richtlijn besproken.
De resterende groep schildkliercarcinomen (10-15%) bestaat uit medullair (ongeveer 5-10%) en anaplastisch (ongeveer 6%) schildkliercarcinoom. De behandeling en follow-up van deze tumoren blijft in deze richtlijn buiten beschouwing. Het medullaire schildkliercarcinoom is weliswaar een gedifferentieerde tumor, maar wordt niet tot de goed gedifferentieerde schildkliercarcinomen gerekend gezien de origine uit de C-cellen in plaats van uit folliculair epitheel, de andere tumor biologie en de behandeling. Voor de diagnostiek, behandeling en follow-up wordt verwezen naar de internationale richtlijnen van de ATA en de ETA.
In 2007 werd de eerste Nederlandse richtlijn gedifferentieerd (niet-medullair) schildkliercarcinoom gepubliceerd, die is gebaseerd op de principes van ‘Evidence Based Medicine'. De richtlijn werd ontwikkeld op initiatief van de Nederlandse Vereniging voor Nucleaire Geneeskunde en de Nederlandse Vereniging voor Endocrinologie in samenwerking met het Kwaliteitsinstituut voor Gezondheidszorg CBO en de Vereniging van Integrale Kankercentra.
In 2012 werd, zoals vastgelegd in de richtlijn, een nieuwe multidisciplinaire werkgroep geïnstalleerd voor een volledige herziening van de eerste versie van de richtlijn op initiatief van de Nederlandse Vereniging voor Endocrinologie en in samenwerking met Integraal Kankercentrum Nederland (IKNL). In deze werkgroep zijn zorgverleners vanuit verschillende (para)medische disciplines betrokken.
Knelpuntenanalyse
De resultaten van de knelpuntenanalyse, zie Aanverwant.
Doel en doelgroep
Doelstelling
De richtlijn is zoveel mogelijk gebaseerd op wetenschappelijk onderzoek of consensus. Het betreft een document met aanbevelingen ter ondersteuning van de dagelijkse praktijkvoering van zorgverleners die betrokken zijn bij patiënten met een (mogelijk) schildkliercarcinoom. De richtlijn bevat aanbevelingen van algemene aard. Het is mogelijk dat deze aanbevelingen in een individueel geval niet van toepassing zijn. De richtlijn kan door de professional gebruikt worden bij de klinische besluitvorming. Bij de besluitvorming is de professional zich ervan bewust dat keuzes altijd gemaakt worden in samenspraak met de patiënt (shared decision making). Het is van belang de patiënt goed te informeren over de verschillende opties en hem/haar te betrekken bij de besluitvorming omdat dit leidt tot een hogere patiënttevredenheid en betere uitkomsten van zorg. 987 988 989 990 991 992.
De richtlijn Schildkliercarcinoom geeft aanbevelingen over diagnostiek, behandeling, nacontrole, nazorg en organisatie van zorg bij patiënten met (een mogelijk) schildkliercarcinoom. De richtlijn beoogt hiermee de kwaliteit van de zorgverlening te verbeteren, het klinisch handelen meer te baseren op wetenschappelijk bewijs dan op ervaringen en meningen, de transparantie te vergroten en de diversiteit van handelen door professionals te verminderen.
Gezien de complexiteit van zowel de diagnose, de behandeling, en de follow-up van schildkliercarcinoom, worden organisatorische aanbevelingen gedaan om tot kwalitatief hoogstaande zorg voor deze patiënten in Nederland te komen. De richtlijn wordt tevens gebruikt bij het ontwikkelen van (digitaal) patiëntenvoorlichtingmateriaal van Schildklier Organisaties Nederland (SON).
Doelpopulatie
De richtlijn is van toepassing op alle volwassen patiënten (> 18 jaar) met een (mogelijk) gedifferentieerd (niet-medullair) schildkliercarcinoom.
Doelgroep
De richtlijn is bestemd voor alle professionals die betrokken zijn bij de diagnostiek, behandeling, follow-up en voorlichting en begeleiding van patiënten met een gedifferentieerd schildkliercarcinoom, zoals internist-endocrinologen, kno-artsen, internist-oncologen, nucleair geneeskundigen, chirurgen, pathologen, radiologen en radiotherapeuten, huisartsen, oncologieverpleegkundigen, verpleegkundig specialisten, diëtisten en IKNL-consulenten.
Samenstelling werkgroep
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in april 2012 een multidisciplinaire werkgroep samengesteld, bestaande uit vertegenwoordigers van alle bij de diagnostiek en behandeling van patiënten met een gedifferentieerd schildkliercarcinoom betrokken medische en paramedische disciplines, een vertegenwoordiger van de Schildklierstichting Nederland en medewerkers van Integraal Kankercentrum Nederland.
Bij het samenstellen van de werkgroep is rekening gehouden met de geografische spreiding van de werkgroepleden, met een evenredige vertegenwoordiging van de verschillende betrokken verenigingen en instanties, alsmede met een spreiding al dan niet in academische achtergrond. De werkgroepleden hebben onafhankelijk gehandeld en waren gemandateerd door hun vereniging.
Werkgroepleden 2014
Voorzitter
Mw. prof. dr. Thera Links, internist-endocrinoloog, Universitair Medisch Centrum Groningen, gemandateerd namens de NIV
Procesbegeleider/contactpersoon
Mw. Janina Schrier, MSc, adviseur richtlijnen IKNL, j.schrier@iknl.nl / 06-53 67 94 21
Drs. Jos de Groot, adviseur richtlijnen IKNL (tot mei 2013)
Leden
Prof. dr. M.W.M. van den Brekel (namens Nederlandse Vereniging KNO, Antoni van Leeuwenhoek) Mw. M.A. Dagelet (namens NFK)
Dr. L.J.M. de Heide (namens NIV, Medisch Centrum Leeuwarden)
Dr. M.J.R. Janssen (namens NVNG, Radboudumc)
Mw. dr. H.W. Kapiteijn (namens NIV, Leids Universitair Medisch Centrum)
Prof. dr. J. Kievit (namens NVVH, Leids Universitair Medisch Centrum)
Dr. J.M.H. de Klerk (namens NVNG, Meander Medisch Centrum)
Dr. E.G.W.M. Lentjes (namens NVKC, Universitair Medisch Centrum Utrecht)
Prof. dr. A. van der Lugt (namens NVVR, Erasmus Medisch Centrum)
Mw. dr. F.H. van Nederveen (namens NVVP, Laboratorium voor Pathologie Dordrecht)
Mw. A. Ormeling (namens NFK)
Prof. dr. J.Th.M. Plukker (namens NVVH, Universitair Medisch Centrum Groningen)
Mw. J. van der Putten-Van Gils (namens V&VN, Leids Universitair Medisch Centrum)
Prof. dr. J.W.A. Smit (namens NIV, Radboudumc)
Dr. C.H.J. Terhaard (namens NVRO, Universitair Medisch Centrum Utrecht)
Dr. M.R. Vriens (namens NVVH, Universitair Medisch Centrum Utrecht)
Mw. dr. J.E. van der Wal (namens NVVP, Martini Ziekenhuis)
Ondersteuning
Mw. T.T.M. (Thekla) Bluemink-Holkenborg, secretaresse IKNL
Dhr. dr. J. Vlayen, literatuuronderzoeker, ME-TA
Werkgroepleden 2007
Kernredactie
Mw. dr. T.P. Links, internist-endocrinoloog, Universitair Medisch Centrum Groningen, voorzitter
Drs. L.J.M. de Heide, internist-endocrinoloog, Medisch Centrum Leeuwarden
Mw. M.S.C. van Heerden, secretaresse, namens Integraal Kankercentrum Noord- Nederland, Groningen
Mw. drs. E.W. Klokman, adviseur, Kwaliteitsinstituut voor de Gezondheidszorg CBO, Utrecht
Mw. drs. C.J.G.M. Rosenbrand, senior adviseur, Kwaliteitsinstituut voor de Gezondheidszorg CBO, Utrecht
Mw. Drs. Y. van der Wel, hoofd medische zaken, Integraal Kankercentrum Noord-Nederland, Groningen
Werkgroep
Dr. M.W.M. van den Brekel, KNO-arts, Nederlands Kankerinstituut, Amsterdam
Drs. W.I. de Bruin, nucleair geneeskundige, Medisch Spectrum Twente, Enschede
Prof.dr. A.P. Bruïne, patholoog, Academisch Ziekenhuis Maastricht
Dr. A.A.M. Franken, internist-endocrinoloog, Isala Klinieken, Zwolle
Prof.dr. J.F.Hamming, chirurg, Leids Universitair Medisch Centrum, Leiden
Mw. dr. D.A.K.C.J.M. Huysmans, nucleair geneeskundige, Catharina Ziekenhuis, Eindhoven
Prof.dr. J. Kievit, chirurg, Leids Universitair Medisch Centrum, Leiden
Dr. J.M.H. de Klerk, nucleair geneeskundige, Meander Medisch Centrum, Amersfoort
P.F. Lakwijk, Schildklierstichting Nederland, Amersfoort
Dr. M. van Leeuwen, Radioloog, Universitair Medisch Centrum Utrecht
Dr. E.G.W.M. Lentjes, klinisch chemicus, Universitair Medisch Centrum Utrecht
Prof.dr. P.C. Levendag, radiotherapeut, Erasmus Medisch Centrum, Rotterdam
Dr. W.I.B. Mastboom, chirurg, Medisch Spectrum Twente, Enschede
Prof.dr. J. Morreau, patholoog, Leids Universitair Medisch Centrum, Leiden
Dr. H. van Overhagen, radioloog, HagaZiekenhuis, Den Haag
Mw. drs. R. van Pel, patholoog, Nederlands Kankerinstituut, Amsterdam
Drs. H. van Pelt, medisch maatschappelijk werk, Medisch Centrum Leeuwarden
Drs. J. Puylaert, radioloog, Medisch Centrum Haaglanden, Den Haag
Drs. A.P.M. Schellekens, klinisch chemicus, Catharina Ziekenhuis, Eindhoven
Mw. I. Siersema, verpleegkundige, Universitair Medisch Centrum Utrecht
Prof.dr. J.W.A. Smit, internist-endocrinoloog, Leids Universitair Medisch Centrum, Leiden
Dr. C.H.J. Terhaard, radiotherapeut, Universitair Medisch Centrum Utrecht
Mw. prof.dr. E.G.E. de Vries, internist-oncoloog, Universitair Medisch Centrum Groningen
Drs. P. Wessels, Huisarts, Hilversum
Prof.dr. W.M. Wiersinga, internist-endocrinoloog, Academisch Medisch Centrum, Amsterdam
Dr. J.H.W. de Wilt, Chirurg, Erasmus MC, Rotterdam
Mandaterende verenigingen/organisaties
Nederlandse Vereniging voor Heelkunde
Nederlandse Vereniging voor Keel-, Neus- en Oorheelkunde
Nederlandse Vereniging voor Klinische Chemie
Nederlandse Vereniging voor Internisten
Nederlandse Vereniging voor Nucleaire Geneeskunde
Nederlandse Vereniging voor Pathologie
Nederlandse Federatie van Kankerpatiëntenorganisaties
Nederlandse Vereniging voor Nucleaire Geneeskunde
Nederlandse Vereniging voor Radiologie
Nederlandse Vereniging voor Radiotherapie en Oncologie
Verpleegkundigen & Verzorgenden Nederland
Schildklier Organisatie Nederland
Belangenverklaringen
Alle leden van de richtlijnwerkgroep hebben verklaard onafhankelijk gehandeld te hebben bij het opstellen van de richtlijn. Een onafhankelijkheidsverklaring ‘Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling' zoals vastgesteld door onder meer de KNAW, KNMG, Gezondheidsraad, CBO, NHG en Orde van Medisch Specialisten is door de werkgroepleden bij aanvang en bij afronding van het traject ingevuld.
De belangenverklaringen bij aanvang van het traject vindt u via:
- belangenverklaringen deel 1
- belangenverklaringen deel 2
De belangenverklaringen bij afronding van het traject worden nog geplaatst.
Inbreng patiëntenperspectief
Bij de ontwikkeling van deze richtlijn is tijdens alle fasen gebruik gemaakt van de input van patiënten. Deze input is nodig voor de ontwikkeling van kwalitatief goede richtlijnen. Goede zorg voldoet immers aan de wensen en eisen van zowel zorgverlener als patiënt.
Door middel van onderstaande werkwijze is informatie verkregen en zijn de belangen van de patiënt meegenomen:
- Bij aanvang van het richtlijntraject hebben de patiëntvertegenwoordigers knelpunten aangeleverd. Dit is gerealiseerd door het organiseren van een focusgroepbijeenkomst in juni 2012. Op basis van de uitkomsten van de focusgroepbijeenkomst is één uitgangsvraag geselecteerd die is uitgewerkt volgens de evidence based methodiek.
-
Tijdens het richtlijntraject heeft een gesprek plaatsgevonden waarbij de patiëntvertegenwoordigers, de verpleegkundigen, de procesbegeleider en de voorzitter aanwezig waren.
Het gesprek heeft plaatsgevonden ten tijde van het literatuuronderzoek van de evidence based vragen. Hierdoor kon het patiëntperspectief worden meegenomen in de overige overwegingen bij het bespreken van de conclusies uit de literatuur.
- Het perspectief van de patiënt met schildkliercarcinoom is zo breed mogelijk geïnventariseerd met behulp van het International Classification of Functioning, Disability and Health (ICF)-model. Hierbij valt te denken aan de beleving van de patiënt op het niveau van functies, activiteiten en maatschappelijke participatie.
-
De gestructureerde inventarisatie maakte de bijdrage vanuit het patiëntperspectief inzichtelijk en is met name terug te vinden in de overige overwegingen en in de aanbevelingen.
-
De inventarisatie was beschikbaar toen de (sub)werkgroep begon met schrijven van overige overwegingen en aanbevelingen, en is daarin meegenomen.
-
De patiëntvertegenwoordigers waren aanwezig bij alle vergaderingen van de richtlijnwerkgroep. De patiëntvertegenwoordigers hebben de conceptteksten beoordeeld teneinde het patiëntenperspectief in de formulering van de definitieve tekst te optimaliseren.
-
De Nederlandse Federatie van Kankerpatiëntenorganisatie (NFK) is geconsulteerd in de externe commentaarronde.
Methode ontwikkeling
Evidence based
Implementatie
Bevorderen van het toepassen van de richtlijn in de praktijk begint met een brede bekendmaking en verspreiding van de richtlijn.
Bij verdere implementatie gaat het om gerichte interventies om te bevorderen dat professionals de nieuwe kennis en kunde opnemen in hun routines van de oncologische en palliatieve zorgpraktijk, inclusief borging daarvan.
Als onderdeel van elke richtlijn stelt IKNL een implementatieplan op.
Activiteiten en interventies voor verspreiding en implementatie vinden zowel op landelijk als regionaal niveau plaats. Deze kunnen eventueel ook op maat gemaakt worden per instelling of specialisme. Informatie hierover is te vinden op www.iknl.nl/opleidingen.
Het implementatieplan bij deze richtlijn is een belangrijk hulpmiddel om effectief de aanbevelingen uit deze richtlijn te implementeren voor de verschillende disciplines. Het implementatieplan wordt ontwikkeld naar aanleiding van het definitieve document
Werkwijze
Werkwijze werkgroep
De werkgroep is in april 2012 voor de eerste maal bijeengekomen. Op basis van een eerste inventarisatie van de knelpunten door de werkgroepleden is, door middel van een enquête onder professionals die betrokken zijn bij patiënten met schildkliercarcinoom, een knelpunteninventarisatie gehouden. Na het versturen van de enquête hebben 120 professionals gereageerd en knelpunten geprioriteerd en/of ingebracht. Op basis van de uitkomsten van de enquête zijn vijf uitgangsvragen geselecteerd die zijn uitgewerkt volgens de evidence based methodiek.
Voor iedere uitgangsvraag werd uit de richtlijnwerkgroep een subgroep geformeerd. Bij de beantwoording van deze uitgangsvragen verzorgde een externe methodoloog het literatuuronderzoek. Dit betrof het uitvoeren van een systematische literatuursearch, het kritisch beoordelen van de literatuur en het verwerken van de literatuur in evidence tabellen. Daarnaast werd door de methodoloog een concept literatuurbespreking met bijbehorende conclusies aangeleverd voor deze uitgangsvragen. Vervolgens pasten de subwerkgroepleden, na interne discussie met de methodoloog, de concept literatuurbespreking en conclusies aan en stelden overige overwegingen en aanbevelingen volgens een checklist ‘overige overwegingen en formuleren van aanbevelingen'. Bij de ontwikkeling van deze richtlijn is tijdens alle fasen gebruik gemaakt van de input van patiënten. Zie ‘Inbreng patiëntenperspectief’. De werkgroep heeft gedurende achttien maanden gewerkt aan de tekst van de conceptrichtlijn. Alle teksten zijn tijdens plenaire vergaderingen besproken en na verwerking van de commentaren door de werkgroep geaccordeerd.
De conceptrichtlijn is op 30 januari 2014 ter becommentariëring aangeboden op Richtlijnendatabase en Oncoline en aan alle voor de knelpuntenanalyse benaderde wetenschappelijke, beroeps- en patiëntenverenigingen en de landelijke en regionale tumorwerkgroepen. Het commentaar geeft input vanuit het veld om de kwaliteit en de toepasbaarheid van de conceptrichtlijn te optimaliseren en landelijk draagvlak voor de richtlijn te genereren. Circa 60 respondenten (zowel individuen als groepen) maakten van deze mogelijkheid gebruik. Een landelijke bijeenkomst op 16 april is georganiseerd naar aanleiding van de publicatie van de conceptrichtlijn en ter afsluiting van de commentaarfase. Alle commentaren werden vervolgens beoordeeld en verwerkt door de richtlijnwerkgroep. De richtlijn is inhoudelijk vastgesteld op 3 juli 2014. Ten slotte is de richtlijn ter autorisatie/accordering gestuurd naar de betrokken verenigingen/instanties.
Financiering
Deze richtlijn is gefinancierd door Integraal Kankercentrum Nederland (IKNL). De inhoud van de richtlijn is niet beïnvloed door de financierende instantie.
Procesbegeleiding en verantwoording
IKNL is het kennis- en kwaliteitsinstituut voor professionals en bestuurders in de oncologische en palliatieve zorg. IKNL draagt bij aan het verbeteren van de zorg rond kanker door het verzamelen van gegevens, het opstellen van richtlijnen, het bewaken van kwaliteit en het faciliteren van samenwerkingsverbanden. Ons doel is de beste zorg voor iedere patiënt.
IKNL werkt aan multidisciplinaire richtlijnontwikkeling voor de oncologische en palliatieve zorg. Naast het reviseren van richtlijnen faciliteert IKNL ook het onderhoud, het beheer, de implementatie en de evaluatie van deze richtlijnen.
De kwaliteit van ontwikkelen, implementeren en evalueren van evidence en consensus based richtlijnen waarborgt IKNL door aan te sluiten bij de criteria opgesteld in de Richtlijn voor Richtlijnen (maart 2012), AGREE II en de Medisch specialistische richtlijnen 2.0.
Evidence based uitgangsvragen 2014
Uitgangsvraag 1 (EB)
Wat is de rol van de echografie in de initiële diagnostiek van patiënten met een palpabele nodus?
Vraag beantwoord door De Heide, Kievit, Van der Lugt, Van der Wal/Van Nederveen
Uitgangsvraag 2 (EB)
Leidt een nieuwe strategie om patiënten, die na initiële behandeling (operatie en 131I ablatie) geen verdenking op locale tumor aanwezigheid hebben, te verdelen in een laag-risico groep en een niet-laag risico groep, gebaseerd op de combinatie basale Tg-bepaling onder TSH-suppressie en echografie van de hals t.o.v. de huidige indeling (conform de ATA-richtlijn 2009) tot een betere inschatting van de recidiefkans en daarmee een betere follow-up strategie voor de beide patiëntengroepen?
Vraag beantwoord door De Heide en Links, Janssen/De Klerk, Plukker, Van der Lugt, Lentjes (TG-bepaling)
Uitgangsvraag 3 (EB) Bij welke karakteristieken op beeldvorming is FNAC nodig bij patiënten die een bij toeval ontdekte nodus hebben op 1) echografie 2) CT scan, 3) MRI, 4) FDG-PET (CT)?
Vraag beantwoord door Van der Lugt (nodus en echo), Janssen (FDG-PET), De Heide, Kievit, Van Nederveen
Uitgangsvraag 4 (EB)
Welke dosis radioactief jodium moet worden gebruikt voor ablatie bij patiënten met een gedifferentieerd schildkliercarcinoom die een totale thyreoïdectomie hebben ondergaan?
Vraag beantwoord door Janssen, Smit, Vriens
Uitgangsvraag 5 (EB)
Wat zijn de vroege en/of late gevolgen op de kwaliteit van leven voor patiënten met gedifferentieerd schildkliercarcinoom als gevolg van de ziekte en/of behandeling door chirurgie, ablatie en hormoontherapie?
Vraag beantwoord door Dagelet/Schrier, Ormeling, Van der Putten, Smit
Uitgangsvragen 2007
Diagnostiek
- Wat is de a-priori kans op schildkliercarcinoom / gedifferentieerd schildkliercarcinoom in de eerste lijn?
-
Wat is de definitie van een "nodus", is er een minimale maat voor diagnostiek?
-
Welke diagnostiek kan verricht worden door / via de huisarts en wanneer dient verwijzing plaats te vinden en naar wie?
-
Welke plaats neemt FNA in bij de diagnostiek van schildklierafwijkingen? Hoe betrouwbaar is FNA/kan FNA zijn?
-
Hoe kan de verwerking van cytologisch materiaal worden geoptimaliseerd en hoe dient de verslaglegging van schildklier FNA te zijn?
-
Is er een indicatie voor FNA bij een multinodulair beeld? Zo ja, wat is de consequentie van een FNA uitslag "folliculaire proliferatie" of "Hürthle cell proliferatie" bij een multinodulair beeld?
-
Wat is de indicatie voor echo, TSH bepaling (routine?), calcitoninebepaling en scintigrafie? En wat is de toegevoegde waarde hiervan?
-
Is er een plaats voor scintigrafie in de besluitvorming tot een diagnostische hemithyreoidectomie bij een folliculaire laesie?
-
Kan preoperatief ook groei buiten de schildklier worden vastgesteld? Welke patiënten zijn beter uit in een centrum en hoe identificeer je die?
-
Welke zijn klachten of afwijkingen suggestief voor maligniteit en hoe worden deze meegewogen in de besluitvorming tot een diagnostische hemithyreoidectomie of een totale thyreoidectomie?
-
Hoe kan de beoordeling van histologisch materiaal worden geoptimaliseerd en gestandaardiseerd?
-
Hoe is het beleid bij een positieve familie anamnese voor papillair schildklier carcinoom bij een patiënt met een nodus?
-
Wat zijn de diagnostische criteria voor "papillair carcinoom folliculaire variant" (PCFV)? Wat te doen bij focaal papillaire kenmerken?
-
Wat zijn de diagnostische criteria voor "minimally invasive" folliculair carcinoom? en hoe dient daarbij het klinisch beleid te zijn?
-
Dient de TNM classificatie standaard ingevoerd te worden bij de rapportage of alleen de ingrediënten hiertoe?
Primaire chirurgie en ablatie
- Wat is de behandeling van lymfekliermetastasen?
-
Wat is een (on)gunstige uitgangspositie en welke classificatie moet hiervoor gehanteerd worden?
-
Wat is de plaats van halsklierdissectie indien preoperatief sprake is van een maligniteit?
-
Wat is de waarde van een SN procedure?
-
Wat is de plaats van externe radiotherapie (+/- chemotherapie) bij gedifferentieerde T4 tumoren en welke dosis en doelvolume/fractionering zou moeten worden toegepast?
-
Wat is de hoogte van de ablatie?
-
Wat is de plaats van het pre-ablatie scintigram ?
-
Is het zinvol peroperatieve vriescoupes te verrichten?
-
Wat is het beleid bij stembandstilstand postoperatief?
-
Is pre-postoperatieve controle van de stembanden zinvol?
-
Hoe wordt perioperatieve zorg vastgesteld en afgestemd met overige subwerkgroepen?
-
Zijn er specifieke maatregelen ten aanzien van kinderen nodig?
- Zijn er specifieke maatregelen ten aanzien van zwangerschap nodig?
Follow up (algemeen) 1
- Welke kwaliteitseisen worden gesteld aan thyreoglobuline bepaling?
-
Welke strategie moet worden gevolgd bij aanwezigheid van Tg-antilichamen?
-
Onder welke omstandigheden moet Tg worden afgenomen: on or off thyroxine, of na recombinant hTSH (rhTSH)?
-
Is er een grenswaarde aan te geven voor de Tg of de stijging ervan die moet leiden tot actie?
-
Wat is de waarde van Tg-mRNA in de follow-up?
-
Indicatie van rhTSH voor de I-scintigrafie?
-
Welk radiopharmacon dient er gebruikt te worden, 123I, of 131I, in welke dosis en wanneer?
-
Welke waarden van TSH en Tg zijn adekwaat voor onthouden of geven van I-therapie bij negatieve scan?
-
Wat is de waarde van de echografie in de follow-up?
-
Welke controle en welke diagnostiek is nodig na de initiële ablatie therapie?
-
Is er altijd een reden voor het nogmaals onttrekken van schildklierhormoon en het doen van I-scintigrafie en dient dit dan na bv 3 of 6 mnd plaats te vinden? Moeten subgroepen worden onderscheiden in verband met risico's?
-
Is er een streefwaarde voor de TSH, met name voor suppressietherapie, en hoe moet deze worden bepaald?
-
Dient er een routine X-thorax te worden gemaakt?
-
Is er ander localiserend onderzoek nodig en in welke volgorde? Tc-Sesta-MIBI, Thallium, Pet-scan?
-
Wat zijn de consequenties voor follow-up met betrekking tot Tg suppressie therapie?
-
Is er een modificatie van de richtlijn tijdens zwangerschap en bij kinderen?
-
Hoe dient de substitutietherapie te zijn, voorafgaand aan I-scintigrafie?
-
Is er een rol voor jodiumbeperkt dieet voorafgaand aan I-scintigrafie?
Follow up (recidief) 2
- Tweede therapie bij afstand jodium opnemende metastasen en/of inoperabel processen: standaard dosis of vooraf tracer/dosimetrie?
-
Toe te dienen dosis afhankelijk van uptake en/of lokalisatie metastasen?
-
Wat is de frequentie van 131I therapie bij succes ? Wat is de maximale cumulatievedosis 131I?
-
Hoe wordt succes bepaald? Hoe wordt succes gedefinieerd? daling van Tg?
-
Plaats van rTSH bij 131I therapie?
-
Wat zijn de indicaties voor uitwendige radiotherapie?
-
131I, externe radiotherapie of chirurgie bij locale recidieven in de hals? Wat is de rol van probe guided surgery?
-
Wat te doen bij een geïsoleerd recidief in de hals zonder voorafgaande behandeling hals? na voorafgegane locale therapie hals? na al voorafgaande halsklierdissectie?
-
Wat is de plaats van radiofrequente ablatie?
-
Wat te doen bij negatief tracer onderzoek? Blinde dosis 131I? Tracer onderzoek nodig voorafgaande aan blinde therapeutische dosis?
-
Wat te doen bij negatieve post-therapie scan en aantoonbaar Tg en positief beeldend ander onderzoek?
-
Is er een indicatie voor chirurgie voor niet in de hals gelegen metastasen? Altijd bevestiging PA nodig voor verdere behandeling?
-
Wat is de plaats van Lithium in de voorbereiding van de behandeling met 131I?
-
Wat is de rol van bisfosfonaten bij skeletmetastasen?
-
Embolisatie?
Organisatie van zorg
Multidisciplinaire werkgroep schildkliercarcinoom?
- Heeft ieder ziekenhuis een multidisciplinaire werkgroep schildkliercarcinoom?
-
Zo niet, in welk gremium worden de patiënten met schildkliercarcinoom besproken?
-
Wat is de minimale vs optimale samenstelling van de werkgroep?
-
Welke eisen stelt men aan de deelnemers van de werkgroep?
-
Hoe vindt inbedding van de werkgroep plaats, zowel lokaal als regionaal?
-
Is een landelijk PA-panel/registratie patiënten wenselijk/noodzakelijk?
Behandeling schildkliercarcinoom
- Is centralisatie van behandeling wenselijk of noodzakelijk en hoe wordt dit dan georganiseerd? Wat zijn de criteria voor behandelcentra en wie bepaalt dat?
-
Welke eisen stelt men aan betrokken chirurg/internist/radioloog/patholoog/nucleair geneeskundige?
-
Wanneer en hoe te verwijzen naar behandelcentra?
-
Wat is de rol van de huisarts in het diagnostisch en behandeltraject?
Patiënteninformatie
- Op welk moment is de patiënt een schildkliercarcinoompatiënt?
-
Welke eisen stelt dat aan de begeleiding van de patiënt?
-
Wat betekent dit voor de behandeling en de samenstelling van de multidisciplinaire werkgroep?
-
Aan welke eisen dient de patiënteninformatie te voldoen ?
- Welke eisen stelt dit aan de patiëntenorganisaties (van kankerpatiënten en van patiënten met schildkliercarcinoom)?
Wetenschappelijke onderbouwing
Module is uitgewerkt volgens EBRO-methodiek.
De EBRO-methodiek
Opbouw
Elke module van de richtlijn is volgens een vast stramien opgebouwd: de uitgangsvraag en aanbevelingen, de onderbouwing (samenvatting literatuur, referentielijst, conclusies en evidence tabellen), de overwegingen en de verantwoording. Voor het evidence based uitwerken van vragen rondom diagnostische interventies hanteren we de EBRO-methodiek, voor therapeutische interventies de GRADE methodiek.
De antwoorden op de uitgangsvragen (derhalve de aanbevelingen in deze richtlijn) zijn voor zover mogelijk gebaseerd op gepubliceerd wetenschappelijk onderzoek.
Selectie
Aanbevelingen werden gebaseerd op ‘beste evidence' en daarom werd naast selectie op relevantie tevens geselecteerd op bewijskracht. Hiervoor werd gebruik gemaakt van de volgende hiërarchische indeling van studiedesigns gebaseerd op bewijskracht:
- Meta-analyses en systematische reviews;
- Gerandomiseerde gecontroleerde studies (RCT's);
- Niet gerandomiseerde gecontroleerde studies (CCT's).
Waar deze niet voorhanden waren werd verder gezocht naar vergelijkend cohortonderzoek.
Critical appraisal
De geselecteerde artikelen zijn vervolgens beoordeeld op de kwaliteit van het onderzoek door middel van het invullen van de checklist critical appraisal. Hierbij is het wetenschappelijk bewijs beoordeeld op vertekening (bias) en gegradeerd naar mate van bewijs. In de laatste kolom van de evidence tabellen wordt een samenvatting gegeven van de critical appraisal (zie bijlage 11/evidence tabellen). De mate van bewijskracht en het niveau van bewijs zijn in de conclusies van de verschillende hoofdstukken of paragrafen weergegeven. De belangrijkste literatuur waarop de conclusies zijn gebaseerd, is daarbij vermeld.
Indeling van onderzoeksresultaten naar mate van bewijskracht
Tabel 1. Diagnostische tests
Indeling van onderzoeksresultaten naar mate van bewijskracht
|
A1 |
Onderzoek naar de effecten van diagnostiek op klinische uitkomsten bij een prospectief gevolgde goed gedefinieerde patiëntengroep met een tevoren gedefinieerd beleid op grond van de te onderzoeken testuitslagen, of besliskundig onderzoek naar de effecten van diagnostiek op klinische uitkomsten, waarbij resultaten van onderzoek van A2-niveau als basis worden gebruikt en voldoende rekening wordt gehouden met onderlinge afhankelijkheid van diagnostische test. |
|
A2 |
Onderzoek ten opzichte van een referentietest, waarbij van tevoren criteria zijn gedefinieerd voor de te onderzoeken test en voor een referentietest, met een goede beschrijving van de test en de onderzochte klinische populatie; het moet een voldoende grote serie van opeenvolgende patiënten betreffen, er moet gebruik gemaakt zijn van tevoren gedefinieerde afkapwaarden en de resultaten van de test, en de ‘gouden standaard' moeten onafhankelijk zijn beoordeeld. Bij situaties waarbij multiple, diagnostische test een rol spelen, is er in principe een onderlinge afhankelijkheid en dient de analyse hierop te zijn aangepast, bijvoorbeeld met logistische regressie. |
|
B |
Vergelijking met een referentietest, beschrijving van de onderzochte test en van de onderzochte populatie, maar niet de kenmerken die verder onder niveau A1 en A2 staan genoemd. |
|
C |
Niet-vergelijkend onderzoek |
|
D |
Mening van deskundigen (bijvoorbeeld werkgroepleden) |
Tabel 2. Niveau van bewijskracht van de conclusie op basis van het aan de conclusie ten grondslag liggend bewijs
|
Niveau van bewijs |
Conclusie gebaseerd op |
Formulering |
|
1 |
Eén systematische review (A1) of ten minste 2 onafhankelijk van elkaar uitgevoerde onderzoeken van niveau A1 of A2 |
Het is aangetoond dat... |
|
2 |
Ten minste 2 onafhankelijk van elkaar uitgevoerde onderzoeken van niveau B |
Het is aannemelijk dat... |
|
3 |
Eén onderzoek van niveau A2, B of C |
Er zijn aanwijzingen dat... |
|
4 |
Mening van deskundigen (bijvoorbeeld de werkgroepleden) |
De werkgroep is van mening dat... |
Methode voor het formuleren van ‘Overwegingen'
Naast de conclusies uit de literatuur zijn er andere overwegingen die kunnen meespelen bij het formuleren van de aanbeveling. Deze aspecten worden besproken onder het kopje ‘Overwegingen' in de richtlijntekst. Hierin wordt de context van de dagelijkse praktijk beschreven en vindt een afweging plaats van de voor- en nadelen van de verschillende beleidsopties. De uiteindelijk geformuleerde aanbeveling is het resultaat van de conclusie(s) in combinatie met deze overwegingen.
Per uitgangsvraag:
Figuur 1 Van bewijs naar aanbeveling
Checklist ‘overwegingen'
Eén of meerdere conclusies leiden tot één aanbeveling. Bij evidence based richtlijnen wordt voor de formulering van de aanbeveling één checklist ‘Overwegingen' ingevuld. Deze checklist en de bijbehorende uitleg kunnen ook worden gebruikt bij het schrijven van de overwegingen. Als een bepaald diagnostisch instrument of bepaalde behandeling volgens de conclusies niet werkzaam is, dient geen gebruik gemaakt te worden van dit diagnostisch instrument of deze behandeling. Overwegingen dragen dan niet bij en worden niet beschreven.
|
Items |
A) Wordt het item meegewogen in het opstellen van de concept aanbeveling? |
B) Indien ja, beschrijving van deze overwegingen. Deze tekst wordt weergegeven in de richtlijn onder het tabblad 'overwegingen'. |
|
1. Klinische Relevantie |
□ Ja □ Nee |
|
|
2. Veiligheid |
□ Ja □ Nee |
|
|
3. Patiënten perspectief |
□ Ja □ Nee |
|
|
4. Professioneel perspectief |
□ Ja □ Nee |
|
|
5. Kosten effectiviteit |
□ Ja □ Nee |
|
|
6. Organisatie |
□ Ja □ Nee |
|
|
7. Maatschappij |
□ Ja □ Nee |
|
Uitleg items checklist ‘overwegingen'
1. Klinische relevantie: bepalen door professionals en evt. literatuuronderzoek
- Sterkte van het effect vergeleken met geen interventie
- Consistentie van het beschikbare bewijs uit de verschillende studies
- Generaliseerbaarheid
- Voorbeeld: een bepaalde behandeling kan een significante verbetering van symptomen geven die patiënten echter niet als zodanig ervaren, dus klinisch niet relevant
2. Veiligheidsissues: bepalen door professionals en evt. literatuuronderzoek
- Bijwerkingen, risico's of complicaties op korte en lange termijn
- Gebruik bij co-morbiditeit / gelijktijdig gebruik medicatie en/of interventie
- Voorbeeld: fysieke comorbiditeit kan bepaalde behandelingen uitsluiten.
3. Patiëntenperspectief: bepalen door professionals, patiënten en eventueel literatuuronderzoek
- Voorkeuren / te verwachten compliance / te verwachten tevredenheid / kwaliteit van leven
- Voorbeeld: diagnostiek of behandeling waarvoor minder ziekenhuisbezoek nodig is; behandeling die makkelijker toe te dienen is; behandeling die sneller effect laat zien
4. Professioneel perspectief: bepalen door professionals
- Kennis en ervaring met technieken/therapie
- Risico's die professional loopt bij het toepassen van de interventie / tijdbesparing of het verlies aan tijd door het invoeren van de interventie
- Houding, normen en waarden van de professional
- Voorbeeld: een nieuwe techniek die nog niet alle professionals beheersen.
5. Kosteneffectiviteit: bepalen door professionals, indien gewenst en mogelijk kosteneffectiviteits-analyse door expert
- Kosteneffectiviteit in verhouding tot bestaande ingrepen/behandelingen voor deze ziekte
6. Organisatorische factoren: bepalen door professionals
- De beschikbaarheid/aanwezigheid van faciliteiten & medicijnen
- De wijze waarop de organisatie van de zorg aangeboden dient te worden / grootte van de verandering in het organisatie-zorgproces / infrastructuur voor implementatie
- Voorbeeld: een bepaalde diagnostiek of behandeling kan alleen in bepaalde centra worden uitgevoerd in verband met de aanwezigheid van faciliteiten zoals een PET scan.
7. Maatschappelijke factoren: bepalen door professionals
- Vergoeding door verzekeraars / Industriële belangen / Ethische overwegingen / Juridische overwegingen / Politieke en strategische consequenties
- Voorbeeld: indien twee behandelingen even effectief zijn waarvan één behandeling wordt vergoed, zal deze laatste behandeling worden aanbevolen.
Checklist formuleren van aanbevelingen
|
Niveau van bewijs conclusie |
Effect overwegingen op concept aanbeveling |
Classificatie aanbeveling |
Formulering aanbeveling |
|
1 of 2 Hoge mate van bewijs |
Versterkt concept aanbeveling of is neutraal |
Sterke aanbeveling |
Er dient |
|
1 of 2 Hoge mate van bewijs |
Verzwakt concept aanbeveling |
Aanbeveling |
Er wordt geadviseerd |
|
3 of 4 Lage mate van bewijs |
Versterkt concept aanbeveling of is neutraal |
Aanbeveling |
Er wordt geadviseerd |
|
3 of 4 Lage mate van bewijs |
Verzwakt concept aanbeveling |
Geen aanbeveling |
Er kan geen aanbeveling worden gegeven. Optioneel: de werkgroep is van mening dat |
Methode voor het formuleren van aanbevelingen
In de praktijk kunnen er per uitgangsvraag meerdere conclusies zijn, met verschillend niveau van bewijs. Indien er meerdere conclusies bij de uitgangsvraag zijn geformuleerd is het van belang de conclusies te prioriteren. Het niveau van bewijs van de conclusie die het meest van belang is voor het formuleren van de aanbeveling wordt meegenomen in de checklist ‘formuleren van aanbevelingen'.
Evidence tabellen
Literatuuronderzoek evidence based vragen
Hieronder de evidence tabellen van de vijf evidence based behandelde uitgangsvragen (zie Aanverwant):
Uitgangsvraag 1 (EB)
Wat is de rol van de echografie in de initiële diagnostiek van patiënten met een palpabele nodus?
Uitgangsvraag 2 (EB)
Leidt een nieuwe strategie om patiënten, die na initiële behandeling (operatie en 131I ablatie) geen verdenking op locale tumor aanwezigheid hebben, te verdelen in een laag-risico groep en een niet-laag risico groep, gebaseerd op de combinatie basale Tg-bepaling onder TSH-suppressie en echografie van de hals t.o.v. de huidige indeling (conform de ATA-richtlijn 2009) tot een betere inschatting van de recidiefkans en daarmee een betere follow-up strategie voor de beide patiëntengroepen?
Uitgangsvraag 3 (EB)
Bij welke karakteristieken op beeldvorming is FNAC nodig bij patiënten die een bij toeval ontdekte nodus hebben op 1) echografie 2) CT scan, 3) MRI, 4) FDG-PET (CT)?
Uitgangsvraag 4 (EB)
Welke dosis radioactief jodium moet worden gebruikt voor ablatie bij patiënten met een gedifferentieerd schildkliercarcinoom die een totale thyreoïdectomie hebben ondergaan?
Uitgangsvraag 5 (EB)
Wat zijn de vroege en/of late gevolgen op de kwaliteit van leven voor patiënten met gedifferentieerd schildkliercarcinoom als gevolg van de ziekte en/of behandeling door chirurgie, ablatie en hormoontherapie?
Evaluatie
Tijdens de ontwikkeling van de richtlijn zijn indicatoren voor de evaluatie van de aanbevelingen in de richtlijn opgesteld. Met gegevens uit de NKR en eventuele andere bronnen registreren we deze indicatoren. Hiermee stellen we vast in hoeverre de richtlijn wordt nageleefd. De resultaten van de evaluatie nemen we mee in de volgende revisie van de richtlijn. Ook kunnen de resultaten voor een aanpassing van de implementatie, in lopende trajecten, zorgen. De indicatoren voor deze richtlijn worden ontwikkeld naar aanleiding van het definitieve document.
Verklarende woordenlijst
|
CB |
consensus based |
|
DTC |
Gedifferentieerd schildkliercarcinoom (Differentiated thyroid cancer) |
|
EB |
evidence based |
|
ESR |
european standardized rate |
|
PPV |
positieve voorspellende waarde (positive predictive value) |
|
NPV |
negatieve voorspellende waarde (negative predictive value) |
|
RAI |
radioactief jodiumbehandeling (RadioActive Iodine) |
|
RT |
Radiotherapie |
|
Tg |
Thyreoglobuline |
|
TgAb |
anti-Thyreoglobuline antistoffen |
|
TgOFF-bepaling |
Tg-bepaling nadat tevoren de schildklierhormoonsubstitutie tijdelijk is gestaakt |
|
TgON-bepaling |
Tg-bepaling tijdens schildklierhormoonsubstitutie |
|
WBS |
whole body scan |
