Diagnostiek van een verstandelijke beperking
Uitgangsvraag
Welk instrument kan ingezet worden om de diagnose lichte verstandelijke beperking te stellen?
Aanbeveling
De volgende aanbevelingen zijn een bewerking van aanbevelingen uit de Generiek Module ZB/LVB.
Hoewel het IQ een belangrijk aspect is van de classificatie ZB en LVB, moet er met name aandacht zijn voor de (beperkingen in) praktische, alledaagse vaardigheden op het gebied van sociale omgang, werk, vrije tijd, huishoudelijke zorg, zelfverzorging en maatschappelijk functioneren.
Voor goede zorg is (vroege) (h)erkenning van zowel de zwakbegaafdheid/lichte verstandelijke beperking (ZB/LVB) als de psychische stoornis van belang. En er moet aandacht zijn voor het effect van de ZB/LVB op de psychische stoornis en andersom.
Overwegingen
Kwaliteit van bewijs
- Het bewijs is overgenomen uit de COTAN.
Balans tussen gewenste en ongewenste effecten
- Gewenst effect is het voorkomen van niet juist gestelde diagnoses en onvoldoende kunnen profiteren van behandelaanbod wat tot recidief psychotische stoornis en uitblijven van hersteld en chroniciteit kan leiden.
Ongewenst effect is het leiden tot uitsluiting van behandeling of onvoldoende respectvol en deskundig terugkoppelen van de LVB/ZB diagnose.
Patiënten- en naastenperspectief
- Vooral bij de groep patiënten die met name op zwakbegaafd niveau functioneren weten dit lang niet altijd zelf. Voor hen kan de mededeling dat hier van sprake is, leiden tot stigmatisering en of zelf stigmatisatie. Maar ook juist tot inzicht en het beter begrijpen van de problemen in hun levensloop. Belangrijk hierbij is om als professional op respectvolle wijze uitleg te geven bij de terugkoppeling van de diagnostiek met oog voor de sterke kanten van patiënt en de omgeving goed te betrekken met oog op perspectief en herstel.
- Ook voor naasten geldt dat de balans tussen gewenste en ongewenste effecten niet altijd duidelijk is. Een goede informatie-overdracht, samenwerking, en ondersteuning, is dan van belang. Geregeld contact om de effecten van behandelingen te evalueren en eventuele terugval tijdig te signaleren is bij deze patiëntengroep extra belangrijk.
- Behalve naasten spelen ook begeleiders vanuit de VG sector of WMO een belangrijke rol in het gezamenlijk maken en delen van het signaleringsplan, om eerste signalen op te merken van een psychose.
Professioneel perspectief
- Uitgebreide anamnese en hetero-anamnese met biografie, familie- en ontwikkelingsamnamnese is noodzakelijk om verstandelijke beperkingen te kunnen vaststellen:
- Basale kennis van de verschillende niveaus van veel voorkomende diploma’s die daadwerkelijk in bezit zijn, is belangrijk om een globale inschatting te kunnen maken.
- Vragen naar het gevolgd hebben van speciaal onderwijs is eveneens van belang.
- Daarnaast is het belangrijk om een levensloop/ontwikkelingsanamnese af te nemen waarbij aandacht voor alcohol, roken of drugs gebruik van de moeder tijdens de zwangerschap om oa. Foetal Alcohol Spectrum Disorder (FASD; Roozen et al 2016 ) met een geschatte prevalentie van 2-5% onder schoolkinderen (May et al, 2009) op het spoor te komen.
- Middels afnemen van een familieanamnese waarbij ook het uitvragen van het niveau van functioneren van familieleden, kunnen laagbegaafdheid die mogelijk meer genetisch bepaald is aan het licht komen. Het Syndroom 22 Q11 Deletie Syndroom is bijvoorbeeld een veel voorkomend syndroom (geschat 1 op de 4000 geboortes) waarbij kenmerken van ASS en een sterk verhoogde gevoeligheid voor psychose waarbij een teloorgang van cognitief functioneren en LVB/ZB samengaan.
- Verder is het belangrijk om informatie in te winnen over het premorbide emotionele niveau van functioneren. Bij patiënten met vooral LVB kan fantasie en werkelijkheid niet (voldoende) gescheiden zijn waardoor foutief een psychose als diagnose gesteld wordt. Daarbij kan bijvoorbeeld het maken van onderscheid tussen gedachte en stemmen horen lastig zijn.
- Bij patiënten met een niet westerse migratie achtergrond is dit goed inschatten vaak lastig en kan het afnemen van een niet verbale intelligentie onderzoek zoals de SON uitkomst bieden.
Middelenbeslag
- Het is zeer waarschijnlijk dat tijdige diagnostiek op dit gebied kan voorkomen dat patiënten in de behandeling overvraagt worden. Overvraging kan makkelijk leiden tot verergering van psychisch leiden met soms enorme zorgkosten tot gevolg.
- Vervolgonderzoek kan doelmatig en proportioneel worden geïndiceerd in goede samenwerking met LVB/ZB-experts binnen het zorgnetwerk. Door tijdige onderkenning van intellectuele beperkingen kunnen op termijn veel onnodige zorgkosten worden vermeden.
Organisatie van zorg
- Het diagnosticeren van deze groep aan het begin van het behandelproces heeft als groot voordeel dat er met alle daaropvolgende screening en diagnostiek rekening gehouden kan worden met de uitkomst. Een groot deel van deze instrumenten is namelijk niet gevalideerd zijn voor deze doelgroep. Hier zal rekening mee gehouden moeten worden. Het bronnenoverzicht volwassenen met psychische problemen en LVB van het Landelijk Kenniscentrum LVB kan hierbij geraadpleegd worden.
- Het aanstellen van aandacht functionarissen LVB/ZB binnen de eigen teams met ervaring of werkend in gespecialiseerde centra of afdelingen in de GGZ zoals er een aantal zijn kennis en kunde, kan een manier zijn om kwaliteit van zorg te verbeteren. Tenslotte is een deel van deze patiënten gebaat bij aanbod vanuit de VG sector zoals wonen en dagbesteding. Dit vraagt om samenwerking en kennis van aanbod en deze eigen sociale kaart.
Maatschappelijk perspectief
- Er is steeds meer maatschappelijk besef dat vroegtijdige diagnostiek van (comorbide) stoornissen zoals ZB/LVB schade kan voorkomen van onder andere verplichte en of niet passende behandeling binnen de GGZ.
Onderbouwing
Bij de diagnostiek gaat het niet alleen om het vaststellen van verstandelijke beperking, maar ook om de groep met ernstige beperkingen te onderkennen. Binnen reguliere FACT teams is gebleken dat de zwakbegaafde (ZB) patienten profiteerden van aanpassing van tempo en taal door behandelaren: De groep patiënten met een lichte verstandelijke beperking (LVB) bleek daar echter nauwelijks profijt van te hebben (Smits et al, 2020). Het is dus zinvol om het behandelbeleid aan te passen voor verschillende groepen. Voor de ZB patient volstaan vaak kleine aanpassingen in bejegening, maar voor de LVB patient is vaak samenwerking nodig met gespecialiseerde centra. In de praktijk is het nogal eens lastig om deze groepen te onderkennen. Daarvoor bestaan testen en hulpbronnen, maar diagnostiek is altijd gebaseerd op een uitgebreide anamnese en hetero-anamnese.
|
Diagnostische instrumenten voor het meten van verstandelijke beperkingen |
|
|
|
De volgende diagnostische instrumenten zijn voor de doelgroep voldoende betrouwbaar en valide gebleken om te worden gebruikt:
|
|
Diagnostische instrumenten voor het meten van intellectueel functioneren |
|
|
|
Op grond van de COTAN-documentatie zijn er aanwijzingen dat voor het meten van intellectueel functioneren, de SON en de WNV voldoende betrouwbaar en valide zijn. Voor de KAIT en de WAIS-IV is onvoldoende onderzoek beschikbaar om de criterium-validiteit weer te geven. |
|
Diagnostische instrumenten voor het meten van adaptief functioneren |
|
|
|
Diagnostische instrumenten
Op grond van de COTAN-documentatie zijn er onvoldoende aanwijzingen dat de BRIEF voldoende begripsvaliditeit en criteriumvaliditeit heeft het adaptief functioneren te meten. Er zijn aanwijzingen dat de BRIEF voldoende betrouwbaar is. |
|
Diagnostische instrumenten voor het meten van sociaal emotionele vaardigheden |
|
|
|
Diagnostische instrumenten
Op grond van de COTAN-documentatie zijn er aanwijzingen dat de ZALC over voldoende betrouwbaarheid en begripsvaliditeit beschikt om sociaal emotionele vaardigheden te meten, er is onvoldoende onderzoek gedaan naar de criteriumvaliditeit van de ZALC.
Verder zijn er onvoldoende aanwijzingen om uitspraken te doen over de betrouwbaarheid, begripsvaliditeit en criteriumvaliditeit van de ESSEON-R, de SEO-R2 en de BSA. |
|
Diagnostische instrumenten voor het meten van praktische vaardigheden |
|
|
|
Diagnostische instrumenten
Op grond van de COTAN-documentatie zijn er aanwijzingen dat de Vineland ii, de SRZ-i en de SRZ-p voldoende betrouwbaar en valide zijn om praktische vaardigheden te meten. |
PICO (zie bijlage review protocol).
|
P |
Personen met een psychosespectrum stoornis waarbij na screening het vermoeden van ZB of LVB bestaat |
|
I |
Diagnostische instrumenten |
|
C |
- |
|
O |
LVB volgens criteria DSM-5, of ZB volgens DSM-IV-TR Cruciaal: Sensitiviteit, specificiteit Belangrijk: Area under the curve |
|
T |
gedurende een bepaalde tijdsperiode (geen restricties) |
De werkgroep acht het aannemelijk dat de informatie over algemene kenmerken en screenings-instrumenten zoals gegeven in de Zorgstandaard Psychische stoornissen en zwakbegaafdheid (ZB) of lichte verstandelijke beperking (LVB) grotendeels van toepassing is op de psychose-spectrum groep. Een LVB uit zich wellicht anders in sommige opzichten, maar dezelfde algemene methodieken van diagnostiek kunnen worden ingezet.
Vanuit de Generieke module Psychische stoornissen en zwakbegaafdheid (ZB) of lichte verstandelijke beperking (LVB) worden suggesties gedaan om goede diagnostiek van een LVB te verrichten. Uitgaande van deze module, kan de diagnose LVB gesteld worden met een van de instrumenten die vermeld staan in tabel 1 in bijlage Tabellen Wetenschappelijke onderbouwing.
- May PA, 1, JGossage JP, , Kalberg WO, Robinson LK, Buckley, D, Manning M, Hoyme HE (2009). Prevalence and epidemiologic characteristics of FASD from various research methods with an emphasis on recent in-school studies. Dev Disabil Res Rev 15(3):176-92.
- Roozen S, - Peters GY,3, Kok G, Townend D, Nijhuis J (2016). Worldwide Prevalence of Fetal Alcohol Spectrum Disorders: A Systematic Literature Review Including Meta-Analysis. Alcohol Clin Exp Res 40(1):18-32.
Beoordelingsdatum en geldigheid
Publicatiedatum : 03-02-2025
Beoordeeld op geldigheid : 15-11-2024
Het Nederlands Huisartsen Genootschap heeft verklaard geen bezwaar te hebben tegen de richtlijn.
Algemene gegevens
In opdracht van de Nederlandse Vereniging voor Psychiatrie (NVvP) is er een multidisciplinaire richtlijn Psychosespectrum ontwikkeld. De ontwikkeling van de module werd methodologisch en organisatorisch ondersteund door het Trimbos-instituut.
Doel en doelgroep
De multidisciplinaire richtlijn Psychosespectrum geeft aanbevelingen en handelingsinstructies voor de samenwerking, diagnostiek en behandeling met mensen met een psychose, inclusief mensen met een verhoogd risico op het ontwikkelen van een psychose. De voorliggende richtlijn geeft aanbevelingen voor mensen met terugkerende of chronische psychotische klachten. Deze richtlijn wordt bij uitgave digitaal samengevoegd met de eerder ontwikkelde EBRO module vroege psychose (2018). Samen bieden zij aanbevelingen voor het volledige spectrum van psychotische stoornissen.
De richtlijn geeft aanbevelingen ter ondersteuning van de praktijkvoering van professionals in de GGZ, die betrokken zijn bij de zorgverlening aan deze groepen patiënten. Op basis van de resultaten van wetenschappelijk onderzoek en overige overwegingen geeft de richtlijn een overzicht van goed (‘optimaal’) handelen als waarborg voor kwalitatief hoogwaardige zorg. De richtlijn kan tevens richting geven aan de onderzoeksagenda voor wetenschappelijk onderzoek op het gebied van psychotische stoornissen.
De richtlijn beoogt een leidraad te geven voor diagnostiek en behandeling van een psychotische stoornis. Vanuit de multidisciplinaire ontwikkelprocedure poogt de richtlijn een positief effect te hebben op de multidisciplinaire samenwerking in de dagelijkse praktijk. Daarnaast moet de richtlijn gezien worden als een leidende richtlijn, waarvan een vertaling kan plaatsvinden naar de lokale situatie in een instelling of behandelteam. Het opstellen van lokale zorgprogramma’s en andere vormen van werkkaders op basis van deze richtlijn wordt door de werkgroep aangemoedigd, omdat dat voor de implementatie van de in de richtlijn beschreven optimale zorg bevorderlijk is.
Indien de aanbevelingen uit deze richtlijn in de concrete situatie niet aansluiten bij de wensen of behoeften van de patiënt met een psychose, dan moet het mogelijk zijn beredeneerd af te wijken van de richtlijn, tenzij de wensen of behoeften van de patiënt naar de mening van de behandelaar hem/haar kunnen schaden dan wel geen toegevoegde waarde hebben.
Afbakening
Deze richtlijn betreft samenwerking, diagnostiek en behandeling van en met mensen met terugkerende of chronische psychose, waarbij in beginsel sprake is van een niet affectieve psychose (kortdurende psychotische stoornis, schizofreniforme stoornis, psychotische stoornis NAO, waanstoornis, schizofrenie). De diagnostiek en behandeling van mensen met een terugkerende of chronische psychose vindt primair plaats binnen de specialistische GGZ. In de SGGz kan de beschreven zorg ook geboden worden door vrijgevestigde professionals.
Studies over personen vanaf 12 jaar zijn meegenomen. In de richtlijn is gezocht naar oorspronkelijke onderzoeken zonder begindatum tot en met februari 2022. Nog niet gepubliceerde onderzoeken zijn niet meegenomen (wel onderzoeken 'in press'). Zie voor meer informatie over de afbakening van de richtlijn in de bijlagen. Per module is een bijlage opgenomen met toelichting over de gebruikte reviewstrategie (reviewprotocollen per uitgangsvraag).
Samenstelling werkgroep
De Multidisciplinaire richtlijn Psychosespectrum is ontwikkeld door de werkgroep Psychosespectrum, in opdracht van de Nederlandse Vereniging voor Psychiatrie (NVvP) en Stichting Kwaliteitsgelden Medisch Specialisten (SKMS).
De werkgroep bestond uit: psychiaters, psychologen, verpleegkundig specialisten, een vaktherapeut en (familie-) ervaringsdeskundigen, welke door de respectievelijke beroepsverenigingen en familie- en patiëntenverenigingen werden afgevaardigd. Voorafgaande aan het ontwikkeltraject werden kennismakingsgesprekken gevoerd met verscheidene kandidaat leden voor de werkgroep. Uit deze groep belangstellenden werden de huidige werkgroepleden geselecteerd. Naast de werkgroep waren enkele adviseurs betrokken, welke delen hebben meegeschreven en die werd gevraagd voorafgaand aan de commentaarfase schriftelijk te reageren op onderdelen van de concepttekst. Deze adviseurs konden tevens worden gevraagd om tijdens een werkgroepbijeenkomst mee te denken over een specifieke uitgangsvraag. De werkgroep werd methodologisch en organisatorisch ondersteund door het technisch team van het Trimbos-instituut. Dit technisch team bestond uit een projectleider, informatiespecialist, literatuur reviewers, een notulist en een projectassistente. Onderstaande schema's geven een overzicht van de samenstelling van de werkgroep, de adviseurs en het ondersteunend technisch team. Alle werkgroepleden rapporteerden bij aanvang hun mogelijke belangenverstrengelingen en aan het begin van elke vergadering werd hen gevraagd of hier wijzigingen in waren opgetreden. Een rapportage hiervan is in te zien via de Nederlandse vereniging voor psychiatrie (NVvP).
Leden Werkgroep
|
|
Naam |
Organisatie |
Beroepsvereniging |
|
1. |
Dr. Harm Gijsman (voorzitter) |
Dimence |
Psychiater, NVvP |
|
2. |
Mw. Carola van Alphen |
Anoiksis |
Vertegenwoordiger patiëntperspectief, Anoiksis |
|
3. |
Drs. Rob van Alphen
|
Inforsa |
Vaktherapeut, FVB |
|
4. |
Prof Dr. Nynke Boonstra |
NHL Stenden Hogeschool, Kien |
Verpleegkundig specialist, V&VN |
|
5. |
Prof Dr. Wiepke Cahn |
UMC Utrecht |
Psychiater, NVvP |
|
6. |
Prof Dr. Philippe Delespaul
|
Universiteit Maastricht, Mondriaan |
Psycholoog, NIP |
|
7. |
Drs. Frits Dorleijn
|
Ypsilon |
Vertegenwoordiger familieperspectief, Ypsilon |
|
8. |
Dhr. Frank van Es
|
UMC Groningen |
Psychiater, NVvP |
|
9. |
Dr. Mariken de Koning |
Mentrum |
Psychiater, NVvP |
|
10. |
Dhr. Thijs van Oeffelt |
Altrecht |
Psychiater, NVvP |
|
11. |
Prof Dr. Marieke Pijnenborg |
Universiteit van Groningen, GGZ Drenthe |
Psycholoog, NIP |
|
12. |
Dr. Erin Wagenaar
|
Ypsilon |
Vertegenwoordiger familieperspectief, Ypsilon |
|
13. |
Mw. Inge Wagter
|
Anoiksis |
Vertegenwoordiger patiëntperspectief, Anoiksis |
|
14. |
MSc. Geeske van der Weerd
|
BuurtzorgT Groningen
|
Verpleegkundig specialist, V&VN |
Adviseurs en co-auteurs
|
THEMA |
Naam |
Organisatie |
Functie |
Rol in richtlijn |
|
Samenwerking |
Drs. Bart Schut |
UMC Utrecht |
Lid patiënten- adviesgroep |
Adviseur |
|
|
Drs. Ellen Beenen |
UMC Utrecht |
Lid patiënten- adviesgroep |
Adviseur |
|
Diagnostiek |
Dr. Jeanet Nieuwenhuis |
GGNet |
Psychiater |
Adviseur en co-auteur |
|
Psychosociale Interventies |
Dr. Selene Veerman |
GGZ-NHN |
Psychiater |
Adviseur |
Methodologische ondersteuning
|
Naam
|
Ondersteuning |
|
Danielle van Duin |
Projectleider, Trimbos-instituut |
|
Matthijs Oud |
Reviewer, Trimbos-instituut |
|
Egbert Hartstra |
Reviewer, Trimbos-instituut |
|
Elena Vos |
Reviewer, Trimbos-instituut |
|
Erika Papazoglou |
Reviewer, Trimbos-instituut |
|
Bram Zwanenburg |
Reviewer, Trimbos-instituut |
|
Lex Hulsbosch |
Reviewer, Trimbos-instituut |
|
Beatrix Vogelaar |
Reviewer, Trimbos-instituut |
|
Piet Post |
Reviewer, Trimbos-instituut |
|
Rikie Deurenberg |
Informatiespecialist, namens Trimbos-instituut |
|
Chris van der Grinten |
Notulist, namens Trimbos-instituut |
|
Freeke Perdok |
Project assistent, Trimbos-instituut |
|
Isa Reijgersberg |
Project assistent, Trimbos-instituut |
In totaal kwam de werkgroep Psychosespectrum voorafgaand aan de commentaarfase 11 keer bijeen in een periode van 21 maanden (juni 2020 – maart 2022). In deze periode werden de stappen van de methodiek voor evidence-based richtlijnontwikkeling (EBRO) doorlopen. De informatiespecialist verrichtte in overleg met de werkgroepleden op systematische wijze literatuuronderzoek en de reviewers maakten een selectie in de gevonden onderzoeken (zie voor informatie over de zoekstrategie en de selectiecriteria: het reviewprotocol). De reviewers beoordeelden de kwaliteit en inhoud van de aldus verkregen literatuur en verwerkten deze in evidence tabellen, forest plots, beschrijvingen van de wetenschappelijke onderbouwing en wetenschappelijke (gewogen) conclusies. Leden van de werkgroep gingen op basis van de gevonden literatuur met elkaar in discussie over praktijkoverwegingen (beschreven in de sectie “-Overwegingen”) en aanbevelingen. De werkgroepleden schreven samen met het technisch team van het Trimbos-instituut de concepttekst, welke ter becommentariëring openbaar is gemaakt. De ontvangen commentaren zijn verwerkt in een commentaartabel, die tijdens een werkgroepbijeenkomst is besproken. Na het doorvoeren van op deze bijeenkomst voorgestelde wijzigingen is de definitieve richtlijn aan de opdrachtgever aangeboden.
Belangenverklaringen
Alle werkgroepleden rapporteerden bij aanvang hun mogelijke belangenverstrengelingen en aan het begin van elke vergadering werd hen gevraagd of hier wijzigingen in waren opgetreden. Een rapportage hiervan is in te zien via de Nederlandse vereniging voor psychiatrie (NVvP).
Werkwijze
Uitgangsvragen
De richtlijn is ontwikkeld op geleide van uitgangsvragen, die gebaseerd zijn op knelpunten die worden ervaren rondom samenwerking, diagnostiek en behandeling van en met volwassenen met terugkerende of chronische psychose.
De richtlijn is geen leerboek waarin zoveel mogelijk beschikbare kennis over een onderwerp wordt opgenomen, maar een document met praktische aanbevelingen rondom knelpunten uit de praktijk. Dat betekent dat praktijkproblemen zoveel als mogelijk uitgangspunt zijn van de teksten in de richtlijn. Dat betekent ook dat méér aandacht gegeven wordt aan de wijze waarop die praktijkproblemen worden opgelost, dan aan degene door wie die problemen worden aangepakt of opgelost. De richtlijn is een document waarin staat hoe optimale samenwerking, diagnostiek en behandeling er inhoudelijk uitziet. Indien mogelijk wordt ook beschreven in welke vorm een interventie het beste aangeboden kan worden. Daarnaast worden aanbevelingen gedaan voor de organisatie van zorg. In deze richtlijn worden de hieronder beschreven ‘klinische uitgangsvragen’ behandeld in de verschillende modules.
Uitgangsvragen in de richtlijn Psychosespectrum zijn:
|
THEMA |
Uitgangsvragen |
|
Samenwerking |
|
|
Diagnostiek |
|
|
Psychosociale interventies |
|
|
Preventie van terugval |
|
|
Organisatie van zorg |
|
De richtlijn Psychosespectrum is ontwikkeld volgens de methodiek van de evidence based richtlijnontwikkeling (EBRO).
Zoekstrategie
Om de klinische uitgangsvragen te beantwoorden is door de informatiespecialist, in overleg met de werkgroepleden, op systematische wijze literatuuronderzoek verricht en is een selectie gemaakt binnen de gevonden onderzoeken volgens vooraf vastgestelde selectiecriteria. Er is gezocht naar bestaande (buitenlandse) evidence-based richtlijnen voor de zorg aan mensen met een vroege psychose, systematische reviews en oorspronkelijke onderzoeken. In de literatuursearches is gezocht naar literatuur in de Engelse, Nederlandse, Franse, en Duitse taalgebieden. Voor het zoeken naar publicaties is gebruik gemaakt van de volgende informatiebronnen:
- Cochrane Database of Systematic Reviews (CDSR)
- Psychological Information Database (PsycINFO)
- PubMed
- Cumulative Index to Nursing and Allied Health Literature (CINAHL)
- Excerpta Medica database (Embase)
Selectiestrategie
Bij de selectie van artikelen zijn de volgende criteria gehanteerd:
- Geeft het onderwerp van het gevonden onderzoek voldoende antwoord op de uitgangsvraag: worden de binnen GRADE vastgestelde kritische en belangrijke uitkomstmaten in het onderzoek geëvalueerd? (Zie voor meer informatie over GRADE verderop in deze paragraaf);
- Sluit de doelgroep van het gevonden onderzoek voldoende aan bij de doelgroep van de richtlijn;
- Is er sprake van een meta-analyse, systematic-review, randomised controlled trial (RCT), cohortonderzoek, cross-sectioneel onderzoek, patiëntcontrole onderzoek of wetenschappelijke verantwoord kwalitatief onderzoek? Bij een longitudinaal onderzoek: Is er sprake van een voldoende lange follow-up periode?;
- Zie voor meer informatie over de zoekstrategie de bijlagen per module en voor meer informatie over de selectiecriteria per uitgangsvraag de reviewprotocollen in de bijlagen per module.
Beoordeling van de kwaliteit van het bewijs
Studies werden indien mogelijk door twee personen beoordeeld op het risico op bias met behulp van de Cochrane Collaboration Risico van Bias Assessment Tool (Higgins 2008). Elke studie werd gewaardeerd op de wijze van randomisatie en toewijzing; blindering van de deelnemers, beoordelaars, en therapeuten; gehanteerde methode om met uitval van deelnemers om te gaan; en of alle uitkomsten zijn gerapporteerd. Risico op bias kon als hoog (serieuze kans op beïnvloeding van het resultaat), laag (waarschijnlijk geen invloed op het resultaat), of onduidelijk worden beoordeeld.
Voor het bewijs rondom interventies is daarna het bewijs van de onderzoeken per uitkomstmaat gegradeerd met behulp van GRADE[1]. De kwaliteit van het bewijs kent daarbij vier niveaus, te weten; zeer laag, laag, matig en hoog. In deze richtlijn is gekozen om de GRADE niveaus weer te geven met behulp van de volgende neutrale en internationaal toepasbare weergave:
|
Hoog |
⊕⊕⊕⊕ |
|
Matig |
⊕⊕⊕⚪ |
|
Laag |
⊕⊕⚪⚪ |
|
Zeer laag |
⊕⚪⚪⚪ |
[1] GRADE: Grading of Recommendations Assessment, Development and Evaluation
Het studiedesign bepaalt de uitgangspositie van de kwaliteit van bewijs. Gerandomiseerde, gecontroleerde studies (RCT's) hebben over het algemeen meer bewijskracht dan observationele studies. Daarom is hun uitgangspositie hoog, terwijl de uitgangspositie van observationele studies laag is. De kwaliteit van het bewijs per uitkomstmaat wordt, behalve door de methodologische kwaliteit van de individuele onderzoeken, ook bepaald door andere factoren, zoals de mate van consistentie van de gevonden resultaten uit de verschillende onderzoeken en de precisie van de gevonden uitkomst (zie tabel 2.1). GRADE is niet toegepast bij vragen rondom screening en diagnostiek. De reden hiervoor is dat GRADE momenteel nog vooral geschikt is voor onderzoeken rond diagnostische accuratesse. Voor deze onderwerpen is de kwaliteit van de studies beoordeeld met behulp van het QUADAS-2 instrument.
Tabel 2.1: GRADE: Factoren voor downgraden en upgraden
Het niveau van de kwaliteit van het bewijs (zeer laag, laag, matig en hoog) verwijst naar de mate van vertrouwen dat men heeft in de schatting van het effect van een behandeling.
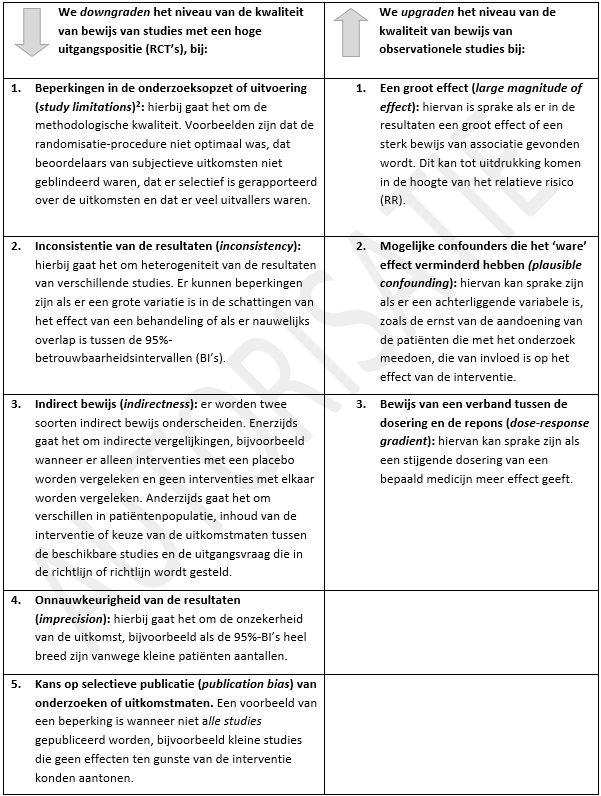
[2] Het blinderen van deelnemers en therapeuten is in deze richtlijn niet meegenomen in de beoordeling van studies rond psychosociale niterventies, omdat blinderen van de deelnemers en therapeuten niet goed mogelijk is bij deze interventies.
Samenvatten van resultaten in ‘evidence tabel’ en ‘forest plot’
Van elk artikel is een samenvatting gemaakt in een zogenaamde 'evidence tabel', waarin de belangrijkste kenmerken van individuele onderzoeken zijn opgenomen (bij een RCT zijn dat bijvoorbeeld het doel van het onderzoek, het onderzoeksdesign, patiëntkenmerken, interventies, uitkomstmaten en de resultaten). Bij de uitgangsvragen over interventies is voor elke kritische uitkomstmaat een meta-analyse uitgevoerd, om de omvang van het klinisch effect van de interventie samen te vatten. De data uit oorspronkelijke onderzoeken worden hiervoor verwerkt in een forest plot, welke een grafische weergave van de meta-analyse geeft (zie tabel 2.2 voor een voorbeeld van een forest plot).
Tabel 2.2: Voorbeeld van een forest plot met toelichting

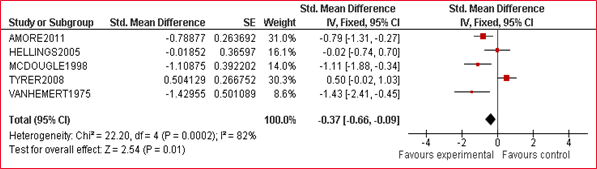
Wanneer er onvoldoende data beschikbaar waren om een meta-analyse uit te voeren, stelden de reviewers in enkele gevallen een narratieve (beschrijvende) review van het beschikbare bewijs op (zonder ‘gepoolde’ resultaten en berekening van mate van heterogeniteit, maar met een beschrijving van de kwaliteit). De kwaliteitsbeoordeling en een samenvattende beschrijving van de verschillende onderzoeken welke zijn geselecteerd vanuit de systematische literatuur search worden voor elke uitgangsvraag beschreven onder het kopje ‘wetenschappelijke onderbouwing’.
Conclusies
De formulering van de conclusies, gebaseerd op de studies uit de systematische literatuur search, is afgestemd op het GRADE niveau (zie tabel 2.3). Deze formulering sluit ook aan bij de ‘levels of evidence’ welke indeling (niveau 1 t/m 4) voorheen werd gebruikt in onder andere de multidisciplinaire richtlijn Schizofrenie.
Tabel 2.3 Formulering conclusies n.a.v. GRADE niveau
|
GRADE |
Levels of evidence |
Formulering conclusies |
|
⊕⊕⊕⊕ |
Niveau 1 |
“Het is aangetoond dat…” |
|
⊕⊕⊕⚪ |
Niveau 2 |
“Het is aannemelijk dat…” |
|
⊕⊕⚪⚪ |
Niveau 3 |
“Er zijn aanwijzingen dat…” |
|
⊕⚪⚪⚪ |
Niveau 4 |
“Er zijn voorzichtige aanwijzingen dat…” |
Overwegingen
Naast de wetenschappelijke onderbouwing, waarin vanuit de systematische literatuursearch de conclusies zijn getrokken op basis van het best beschikbare bewijs, is voor elke uitgangsvraag expert kennis verzameld. Hiervoor hebben de leden van de werkgroep gebruik gemaakt van een GRADE checklist ‘Van bewijs naar aanbeveling’, waarmee systematisch wordt nagegaan of er relevante overwegingen zijn voor een aantal vooraf bepaalde factoren, waaronder: balans tussen gewenste en ongewenste effecten, patiëntenperspectief, middelenbeslag en maatschappelijk perspectief. De vertegenwoordigers vanuit patiëntenperspectief en naastenperspectief hebben zoveel mogelijk geprobeerd hun overwegingen vanuit een gezamenlijk perspectief te formuleren, welke is beschreven onder het vaste kopje patiëntenperspectief. Wanneer deze perspectieven uit elkaar liepen is er een apart kopje naastbetrokkenenperspectief toegevoegd in het format van de richtlijntekst. De overwegingen werden onderbouwd vanuit ‘grijze literatuur’ (studies, rapporten en andere teksten die niet vanuit de systematische literatuursearch en -selectie zijn verwerkt in de wetenschappelijke conclusies). De aanbevelingen werden gebaseerd op de combinatie van de wetenschappelijke conclusies en de overwegingen.
Aanbevelingen
Aanbevelingen kunnen gegradeerd worden als ‘sterk’ (onvoorwaardelijk) of ‘zwak’ (voorwaardelijk). Wanneer de kwaliteit van het bewijs voor de positieve en negatieve effecten van een interventie hoog is, kan dit leiden tot een sterke aanbeveling, en omgekeerd, wanneer de bewijskracht laag tot zeer laag is, kan dit een zwakke aanbeveling opleveren (zie tabel 2.4 voor de indeling van sterke en zwakke aanbevelingen). Een zwakke aanbeveling geeft meer ruimte om af te wijken en aandacht te schenken aan alternatieven die passen bij de behoeften van de patiënt, terwijl bij een sterke aanbeveling die ruimte beperkt is. Echter, de kracht van het wetenschappelijke bewijs is niet de enige factor die de sterkte van de aanbevelingen bepaalt. De aanbevelingen zijn gebaseerd op wetenschappelijk bewijs enerzijds, en overige overwegingen, zoals praktijkervaringen van de werkgroepleden, ervaringen en voorkeuren van patiënten met een vroege psychose en familie, kosten, beschikbaarheid en organisatorische aspecten, anderzijds. Deze laatste zijn opgenomen onder het kopje ‘Overwegingen’.
Voor de formulering van ‘sterke’ (onvoorwaardelijke) en ‘zwakke’ (voorwaardelijke) aanbevelingen is zoveel mogelijk de volgende indeling aangehouden (zie tabel 2.4):
Tabel 2.4 GRADE Voorkeursformulering sterke / zwakke aanbevelingen
|
Sterkte van aanbeveling
|
Positieve aanbeveling |
Negatieve aanbeveling |
|
Sterk (1)
|
“Dienen, horen, is eerste keuze, is aanbevolen, heeft de voorkeur, is standaard, is vereist” |
“Dient niet, niet aan te bevelen, wordt ontraden, verdient geen aanbeveling” |
|
Zwak (2)
|
“Te overwegen, is een optie, kan, kan zinvol zijn, er is mogelijk plaats, de werkgroep adviseert” |
“Is wellicht geen plaats voor, lijkt niet zinvol, is terughoudendheid geboden, de werkgroep adviseert geen” |
Gevers, J.K.M., & Aalst, A. van (1998). De rechter en het medisch handelen (3e druk). Deventer: Kluwer.
Higgins, J.P.T., Green, S., & Cochrane Collaboration (2008). Cochrane handbook for systematic Reviews of interventions. Chichester, England/Hoboken, NJ: Wiley-Blackwell.
