Verslaglegging bij psychiatrische diagnostiek
Uitgangsvraag
Welke eisen worden gesteld aan het verslag van de psychiatrische diagnostiek?
Aanbeveling
Schrijf niet meer op dan nodig, maar bedenk ook dat iets als niet gevraagd of niet onderzocht wordt beschouwd wanneer het niet is opgeschreven.
Noteer wie het verslag heeft geschreven en noteer de datum (bij herhaalde onderzoeken op één dag: ook de tijd).
Beschrijf in het verslag van de anamnese uitsluitend de feiten en geen veronderstellingen of interpretaties.
Noteer niet alleen de aanwezigheid, maar ook de afwezigheid van relevante symptomen (bijvoorbeeld: het ontbreken van psychotische symptomen bij een manisch beeld, of van suïcidale gedachten bij een ernstige depressieve stoornis).
Baseer de diagnostische overwegingen en conclusies op de feiten en bevindingen. Noteer hierbij als psychiater de eigen veronderstellingen en interpretaties.
Beschrijf in het verslag van de psychiatrische diagnostiek de volgende onderdelen (indien en voor zover deze onderzocht zijn):
– naam verwijzer;
– aanleiding of reden voor de verwijzing;
– vraagstelling van de patiënt en van de verwijzer;
– omstandigheden en aanwezigen (indien van invloed op de diagnostiek);
– speciële (hetero-) anamnese (zo veel mogelijk verbatim);
– algemene psychiatrische (‘tractus mentalis’) anamnese (op differentieel-diagnostische indicatie);
– gebruik van middelen (intoxicaties);
– psychiatrische voorgeschiedenis (inclusief medicatie);
– psychiatrische familieanamnese;
– somatische anamnese (inclusief voorgeschiedenis);
– somatisch onderzoek;
– actuele medicatie;
– sociale anamnese;
– biografische anamnese;
– ontwikkelingsheteroanamnese;
– status mentalis;
– persoonlijkheidstrekken;
– risicotaxatie;
– klinimetrie;
– aanvullend neurobiologisch onderzoek;
– diagnostische overwegingen;
– diagnostische formulering;
– classificatie volgens de DSM-5;
– differentiële classificatie.
Overwegingen
Het verslag dient volgens vaste tuchtrechtelijke jurisprudentie te voldoen aan de volgende eisen.
1. Het verslag zet op inzichtelijke en consistente wijze uiteen op welke gronden de psychiatrische classificatie, de psychiatrische diagnose en de indicatiestelling steunen.
2. De in het verslag uiteengezette gronden vinden aantoonbaar voldoende steun in de feiten, de omstandigheden en de bevindingen bij het onderzoek.
3. De gronden kunnen de daaruit getrokken conclusies rechtvaardigen.
Dit betekent dat alle onderdelen van de psychiatrische diagnostiek, zoals besproken in de antwoorden op de voorafgaande vragen, in het verslag aan de orde moeten komen. Hierbij is natuurlijk de vraagstelling en de context bepalend voor hoe uitgebreid het verslag is (zie module 'Behandelcontext psychiatrische diagnostiek'). De volgende algemene regels gelden.
1. Schrijf niet meer op dan nodig, maar bedenk ook dat iets als niet gevraagd of niet onderzocht wordt beschouwd wanneer het niet is opgeschreven.
2. Noteer wie het verslag heeft geschreven en de datum (bij herhaalde onderzoeken op één dag: ook de tijd).
3. Beschrijf in het verslag van de anamnese uitsluitend de feiten en geen veronderstellingen of interpretaties.
4. Noteer niet alleen de aanwezigheid, maar ook de afwezigheid van relevante symptomen (bijvoorbeeld: het ontbreken van psychotische symptomen bij een manisch beeld, of van suïcidale gedachten bij een ernstige depressieve stoornis).
5. Baseer de diagnostisch overwegingen en conclusies op de feiten en bevindingen. Noteer hierbij als psychiater de eigen veronderstellingen en interpretaties (zie module 'Formuleren psychiatrische diagnose').
Hier volgen de overwegingen waarom en in welke mate de verschillende onderdelen van de psychiatrische diagnostiek in het verslag genoteerd moeten worden.
1. Verwijzer. Het moet altijd duidelijk zijn wie het initiatief heeft genomen tot de verwijzing. Bijvoorbeeld omdat dat bepaalt aan wie het verslag gestuurd moet worden en wat de medische en juridische context van het onderzoek is.
2. Reden, aanleiding en vraagstelling. Ook wanneer het psychiatrische onderzoek plaatsvindt als vervolgonderzoek tijdens een lopende behandeling, is het van belang om dit te vermelden. Noteer zowel de vraagstelling van de patiënt als die van de eventuele verwijzer.
3. Omstandigheden bij de psychiatrische diagnostiek, kunnen, zeker in de spoedeisende of consultatieve context, bepalend zijn voor de ruimte en tijd die de psychiater heeft. Wanneer dit het geval is, is het van belang om dit kort te noteren.
4. De speciële psychiatrische (hetero-) anamnese dient zo uitgebreid als binnen de context mogelijk is te worden genoteerd. De woordkeuze van de patiënt geeft ook belangrijke diagnostische informatie, vandaar de aanbeveling om de anamnese zo veel mogelijk verbatim te noteren. Van belang is ook om hier de visie van de patiënt zelf op de problematiek te noteren. In de spoedeisende en consultatieve context moet de anamnese kort worden samengevat tot de meest relevante informatie.
5. Van de algemene psychiatrische (hetero-) anamnese (tractus mentalis) worden alleen de voor de differentiële diagnostiek in de specifieke situatie relevante klachten genoteerd. bij een reguliere ambulante intake of klinische opname en bij hoogspecialistische diagnostiek, rapportages en second opinions wordt de volledige tractus mentalis (hetero-) anamnese genoteerd.
6. Het gebruik van middelen (alcohol, tabak, cafeïne, cannabis, andere drugs) wordt genoteerd, zo mogelijk in of eenheden per dag of per week.
7. De psychiatrische voorgeschiedenis vermeldt voor elke episode zo mogelijk het jaartal, of de behandeling ambulant of klinisch was, de aard van de behandeling, de duur, de naam en de discipline van de behandelaar, en de diagnose. Indien van toepassing vermeldt men hier ook eerder voorgeschreven psychofarmaca, met werking en bijwerkingen. In een spoedeisende of consultatieve context kunnen alleen eerder gestelde diagnosen en eventuele eerdere ervaringen met psychofarmaca worden genoteerd.
8. De psychiatrische familieanamnese bevat welke familieleden (grootouders, ouders, broers en zussen, kinderen, kleinkinderen en ooms en tantes) bekend zijn met psychiatrische stoornissen, stoornissen in het gebruik van alcohol of drugs en suïcidaal gedrag, en of en hoe deze familieleden ervoor zijn behandeld (vooral welke psychofarmaca effectief waren of zijn).
9. De somatische anamnese vermeldt minstens of er sprake is (geweest) van ernstige ziekten of schedeltraumata. Indien dat het geval is, worden de behandeling en het beloop ervan kort beschreven, inclusief de medicatie ervoor.
10. Het somatische onderzoek, indien en voor zover uitgevoerd, wordt volledig beschreven, inclusief de resultaten van laboratoriumonderzoek.
11. Het actuele gebruik van psychofarmaca en somatische medicatie (inclusief anticonceptiva en vrij verkrijgbare middelen zoals supplementen, kruiden en andere niet-reguliere middelen) wordt genoteerd, met het oog op de verdere behandeling en mogelijke interacties.
12. De sociale anamnese wordt ingedeeld naar eerste (thuis), tweede (opleiding, werk) en derde (vrije tijd) milieu. Feitelijke informatie kan met een vragenlijst worden verzameld. De betekenis van relevante feiten voor de patiënt dient te worden genoteerd. Bij ernstige psychiatrische ziektebeelden wordt genoteerd voor welke kinderen (naam en geboortedatum) de patiënt de verantwoordelijkheid draagt voor de verzorging en/of opvoeding (Medisch Contact, 2014).
13. De biografische anamnese wordt ingedeeld naar gezin van oorsprong en persoonlijke levensgeschiedenis. Ook hier kan feitelijke informatie met een vragenlijst worden verzameld, maar dient wel de betekenis van belangrijke (psychotraumatische) levensgebeurtenissen voor de patiënt te worden genoteerd.
14. De ontwikkelingsheteroanamnese beschrijft de verschillende ontwikkelingstaken en -stadia (zie de leerboeken voor kinder- en jeugdpsychiatrie).
15. Het verslag van het status-mentalisonderzoek beschrijft de eerste indrukken, de cognitieve functies, de affectieve functies, de conatieve functies en de persoonlijkheidstrekken. Bij een electieve, uitgebreide diagnostiek verdient aanbeveling deze tussenkopjes te gebruiken en de aan- en afwezigheid van symptomen op het gebied van alle psychische functies te noteren. Het verslag van de status mentalis bij spoedeisende diagnostiek of bij een consult kan beperkt worden tot het noteren van de aan- of aanwezigheid van voor de betreffende vraagstelling en context relevante symptomen (zie Hengeveld & Schudel, 2003).
16. Het gevaar voor de patiënt zelf, voor anderen of voor goederen wordt expliciet genoteerd.
17. Zie voor de diagnostische overwegingen, de diagnostische formulering, de classificatie volgens de DSM-5 en de differentiële classificatie de module ‘Formuleren psychiatrische diagnose’.
Voorbeelden van verslagen van het status-mentalisonderzoek in verschillende contexten zijn opgenomen in de aanverwant 'Voorbeeldverslagen status-mentalisonderzoek'.
Onderbouwing
Uitvoerige integratie van de volledige verkregen informatie maakt psychiatrische diagnostiek meer valide en betrouwbaar. Hoe uitgebreid de psychiatrische diagnostiek kan worden verricht, is echter afhankelijk van meerdere condities waarbinnen de diagnostiek plaatsvindt (zie ook module over de onderdelen van de psychiatrische diagnostiek bij specifieke contexten en doelgroepen). De mate waarin de verslaglegging compleet kan zijn, varieert daarmee eveneens. Aan welke eisen moet de meer en minder uitgebreide verslaglegging voldoen?
Om de uitgangsvraag te kunnen beantwoorden, is kennisgenomen van bestaande richtlijnen, leerboeken en relevante artikelen die bekend waren bij de richtlijncommissie (zie de literatuurlijst bij deze module). Voor deze uitgangsvraag is geen systematische literatuuranalyse verricht, omdat het karakter van deze vraag zich niet leent voor beantwoording door middel van primair wetenschappelijk onderzoek.
- APA. (2014). Handboek voor de classificatie van psychische stoornissen (DSM- 5). [Diagnostic and statistical manual of mental disorders, fifth edition]. Amsterdam: Boom.
- Medisch Contact. (2014). Kindcheck: wanneer moet je wat doen als arts? [Federatienieuws KNMG]. Medisch Contact, 17, 900-901.
- Hengeveld, M.W., & Schudel, W.J. (2003). Het psychiatrisch onderzoek (3e dr.). Utrecht: De Tijdstroom.
Beoordelingsdatum en geldigheid
Publicatiedatum : 17-11-2015
Beoordeeld op geldigheid : 01-01-2015
Uiterlijk in 2020 bepaalt het bestuur van de Nederlandse Vereniging voor Psychiatrie (NVvP) of de modules in deze richtlijn nog actueel zijn. Zo nodig wordt een nieuwe werkgroep geïnstalleerd om de richtlijn te herzien. De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn om een herzieningstraject te starten. De Nederlandse Vereniging voor Psychiatrie (NVvP) is als houder van deze richtlijn de eerstverantwoordelijke voor de actualiteit van deze richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijk verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de eerstverantwoordelijke over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
- Met ondersteuning van: Kennisinstituut van Medisch Specialisten
- Financiering: de ontwikkeling van deze richtlijn is gefinancierd door de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS)
Doel en doelgroep
Doel
Psychiatrische diagnostiek is de kerncompetentie van de psychiater. Dat betekent dat alle psychiaters deze diagnostiek volgens de hoogste kwaliteitseisen moeten verrichten. De richtlijn heeft daarom als doel het bevorderen van het optimaal en systematisch uitvoeren van de psychiatrische diagnostiek door de psychiater. Het valt te verwachten dat systematisering leidt tot een accurater, een betrouwbaarder en een meer valide psychiatrische diagnostiek. Op haar beurt bevordert een betere psychiatrische diagnostiek de kwaliteit van zorg en het inzetten van passende behandelingen. De richtlijn kan ook een bijdrage leveren aan verbetering van de intercollegiale communicatie en van de mogelijkheden tot intercollegiale toetsing.
Daarnaast bevordert de richtlijn de betrouwbaarheid van gegevens bij wetenschappelijk onderzoek en kan de richtlijn gebruikt worden in het onderwijs aan medische studenten en artsen in opleiding tot psychiater. Diagnostiek is de basis van de afbakening van de gezondheidszorg en een lege artis gestelde diagnose is een noodzakelijke voorwaarde voor een patiënt om aanspraak te kunnen maken op passende voorzieningen. Dit betreft zowel de aanspraak op geneeskundige zorg als toegang tot allerlei andere maatschappelijke voorzieningen. Voor patiënten betekent een diagnose echter veel meer dan de genoemde aanspraken. Psychiatrische diagnostiek is een essentiële interventie die grote gevolgen heeft in het leven en de beleving van patiënten. Het allerbelangrijkste doel van de richtlijn is te zorgen dat er een heldere professionele standaard is voor de manier waarop de diagnostiek dient te worden uitgevoerd.
Doelgroep
De primaire doelgroep van deze richtlijn wordt gevormd door alle psychiaters. De richtlijn is bedoeld als een kwaliteitsinstrument voor de psychiatrische diagnostiek door de psychiater en de arts in opleiding tot dit medische specialisme. De richtlijn beoogt niet om aanbevelingen te doen voor de diagnostiek van psychiatrische stoornissen door andere disciplines dan de psychiater. Andere beroepsgroepen kunnen natuurlijk wel aanbevelingen uit de richtlijn halen die deels of geheel van toepassing zijn op de diagnostiek van psychiatrische stoornissen binnen hun specifieke context en indien dat valt onder hun specifieke bekwaamheden. Wij denken daarbij in het bijzonder aan huisartsen, sociaal geneeskundigen, specialisten ouderengeneeskunde, artsen voor verstandelijk gehandicapten, klinisch geriaters, neurologen, revalidatiegeneeskundigen, artsen voor spoedeisende psychiatrie, gezondheidszorgpsychologen, klinisch psychologen, klinisch neuropsychologen, psychotherapeuten en verpleegkundig specialisten ggz.
Samenstelling werkgroep
Werkgroep
- Prof.dr. M.W. Hengeveld (voorzitter), zelfstandig gevestigd psychiater, Leiden.
- Prof.dr. A.T.F. Beekman, hoogleraar Psychiatrie VUmc, raad van bestuur GGZ in Geest en voorzitter Nederlandse Vereniging voor Psychiatrie (NVvP), Utrecht.
- R.J. Beerthuis, psychiater en opleider psychiatrie, GGZ in Geest, Amsterdam.
- L. Hoekstra, kinder- en jeugdpsychiater, Karakter (centrum voor kinderen jeugdpsychiatrie met locaties in Gelderland en Overijssel), locatie Nijmegen.
- Prof.dr. H.J.C. van Marle, hoogleraar forensische psychiatrie, Erasmus MC en Erasmus School of Law, Rotterdam.
- Dr. P. Naarding, psychiater en opleider psychiatrie, GGNet, Apeldoorn.
- T. van Oeffelt, arts in opleiding tot psychiater, Reinier van Arkel Groep, Den Bosch.
Ondersteuning
- J.W. Hagemeijer, senior adviseur, Kennisinstituut van Medisch Specialisten, Utrecht.
- K. Venhorst, junior adviseur, Kennisinstituut van Medisch Specialisten, Utrecht.
Belangenverklaringen
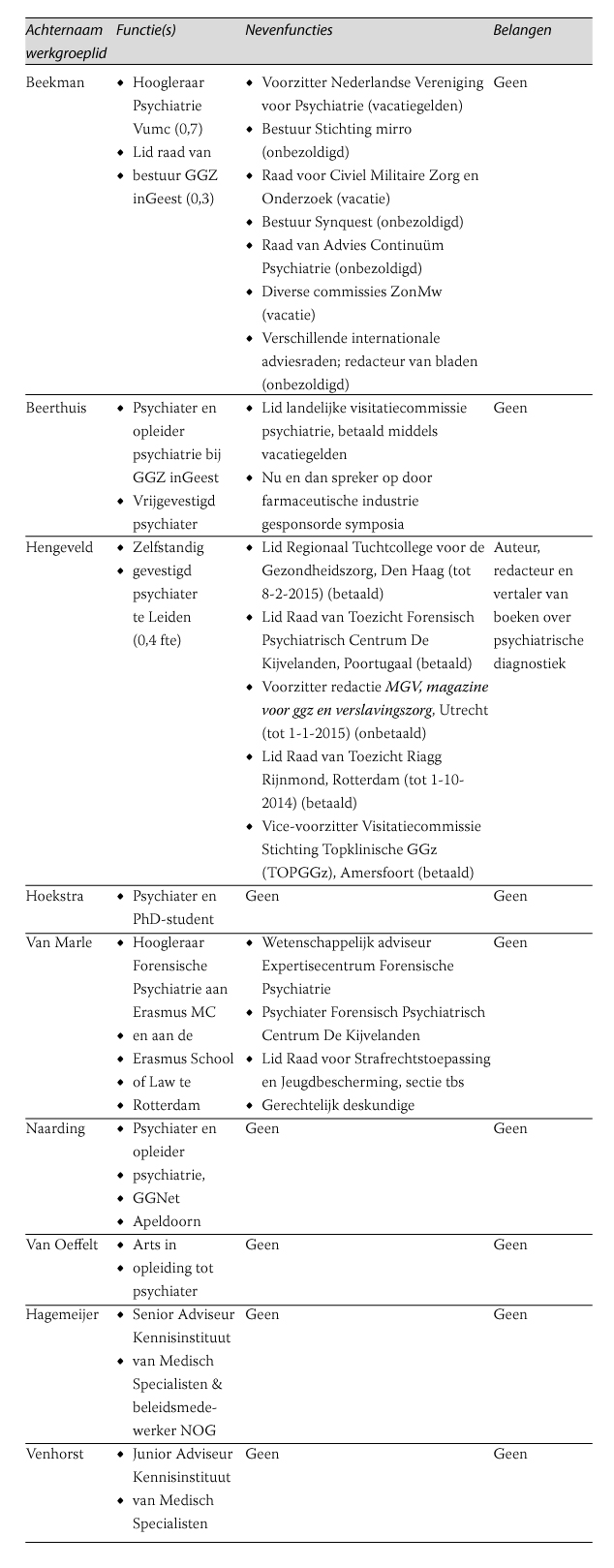
De werkgroepleden hebben schriftelijk verklaard of ze in de laatste vijf jaar een (al dan niet financieel ondersteunde) betrekking hebben onderhouden met commerciële bedrijven, organisaties of instellingen die in verband staan met het onderwerp van de richtlijn. Een overzicht wordt hieronder weergeven.
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door een bijeenkomst met de focusgroep te organiseren. Het verslag van de focusgroep is besproken in de werkgroep en op basis hiervan is besloten om in de richtlijn de volgende uitgangsvraag op te nemen en uit te werken: ‘Welke aspecten zijn belangrijk bij de omgang met de patiënt en diens naasten tijdens de psychiatrische diagnostiek?’ De beantwoording van deze uitgangsvraag is grotendeels gebaseerd op de inbreng uit het focusgroepoverleg. Het verslag van het focusgroepoverleg is te vinden bij de aanverwanten. Daarnaast heeft de werkgroep de conceptrichtlijn voor commentaar voorgelegd aan de deelnemers aan de focusgroep.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren. De richtlijn wordt digitaal verspreid onder alle leden van de NVvP. Daarnaast zal de richtlijn onder de aandacht worden gebracht door publicatie in tijdschriften zoals Tijdschrift voor Psychiatrie, De Psychiater, Medisch Contact en Nederlands Tijdschrift voor Geneeskunde.
Werkwijze
Eisen WOK en AGREE II
Deze richtlijn is opgesteld conform de eisen in het rapport Medisch-specialistische richtlijnen 2.0 (Orde, 2012) van de adviescommissie Richtlijnen van de Raad voor Wetenschap, Opleiding en Kwaliteit (WOK) van de Orde van Medisch Specialisten (tegenwoordig Federatie Medisch Specialisten). Dit Nederlandse rapport is opgesteld volgens het internationale beoordelingsinstrument voor richtlijnen AGREE II (Appraisal of Guidelines for Research & Evaluation II) (www.agreetrust.org). AGREE II (AGREE Next Steps Consortium, 2013) is een internationaal breed geaccepteerd instrument om de kwaliteit van richtlijnen te beoordelen.
Werkgroep
Voor het ontwikkelen van de richtlijn is in 2013 een werkgroep ingesteld van psychiaters en artsen in opleiding tot psychiater (zie het 'Samenstelling van de werkgroep'). De Nederlandse Vereniging voor Psychiatrie (NVvP) heeft de werkgroepleden gemandateerd voor deelname. De werkgroep heeft gedurende twee jaar gewerkt aan de totstandkoming van de richtlijn. De richtlijnwerkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
Knelpuntenanalyse en uitgangsvragen
Deze richtlijn is opgesteld conform de eisen in het rapport Medisch-specialistische richtlijnen 2.0 (Orde, 2012) van de adviescommissie Richtlijnen van de Raad voor Wetenschap, Opleiding en Kwaliteit (WOK) van de Orde van Medisch Specialisten (tegenwoordig Federatie Medisch Specialisten). Dit Nederlandse rapport is opgesteld volgens het internationale beoordelingsinstrument voor richtlijnen AGREE II (Appraisal of Guidelines for Research & Evaluation II) (www.agreetrust.org). AGREE II (AGREE Next Steps Consortium, 2013) is een internationaal breed geaccepteerd instrument om de kwaliteit van richtlijnen te beoordelen. Op basis van de uitkomsten van de knelpuntenanalyse hebben de voorzitter en de adviseur conceptuitgangsvragen opgesteld. Deze zijn met de werkgroep besproken, waarna de werkgroep de definitieve uitgangsvragen heeft vastgesteld.
Zoeken naar wetenschappelijke literatuur
Eerst heeft de werkgroep oriënterend met algemene zoektermen gezocht naar bestaande buitenlandse richtlijnen in https://www.ahrq.gov, en naar systematische reviews vanaf 2010 in Medline (zie voor de zoekstrategie voor deze oriënterende search bij aanverwanten). De werkgroep vond geen systematische reviews die relevant waren voor beantwoording van de uitgangsvragen. De werkgroep vond één mogelijk relevante buitenlandse richtlijn, namelijk de Practice guideline for the psychiatric evaluation of adults, second edition van de American Psychiatric Association (APA, 2006). Voor deze richtlijn heeft APA een uitgebreid literatuuronderzoek uitgevoerd. Bij nadere bestudering van deze bronnen bleek de gebruikte literatuur veelal van beperkte kwaliteit. Daarnaast bleek de APA-richtlijn niet direct bruikbaar voor de beantwoording van de uitgangsvragen. Voor iedere afzonderlijke uitgangsvraag is de werkgroep nagegaan of een systematische literatuuranalyse zou kunnen bijdragen aan de beantwoording van de vraag. Bij geen van de uitgangsvragen bleek dit het geval. Dit kan worden verklaard door het karakter van de uitgangsvragen die zijn opgenomen in deze richtlijn en de beperkte beschikbaarheid van relevante literatuur met een hoge mate van bewijskracht (zie de betreffende modules voor een specifieke toelichting, in de (sub)modules: ‘Zoeken en selecteren’ onder het kopje ‘Onderbouwing’).
Overwegingen
Voor een aanbeveling zijn naast het wetenschappelijke bewijs ook andere aspecten belangrijk, zoals de expertise van de werkgroepleden, patiëntenvoorkeuren, kosten, beschikbaarheid van voorzieningen en organisatorische zaken. Deze aspecten zijn in de modules uitgewerkt onder het kopje ‘Overwegingen’.
Formuleren van aanbevelingen
De aanbevelingen in deze richtlijn geven antwoorden op de uitgangsvragen en worden onderbouwd in de overwegingen.
Indicatorontwikkeling
Gelijktijdig met de conceptrichtlijn ontwikkelde de richtlijnwerkgroep interne kwaliteitsindicatoren die ggz-organisaties kunnen gebruiken om het toepassen van de richtlijn in de praktijk te volgen en te versterken. Deze kwaliteitsindicatoren zijn opgenomen in de laatste module. Meer informatie over de methode van indicatorontwikkeling is op te vragen bij het Kennisinstituut van Medisch Specialisten (KIMS) (www.kennisinstituut.nl).
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is voor iedere uitgangsvraag nagedacht of een systematische literatuuranalyse zou kunnen bijdragen aan het beantwoorden van de uitgangsvraag. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is. Aanbevelingen voor nader onderzoek en/of vervolgonderzoek worden als aanverwant toegevoegd bij de betreffende module.
Commentaar- en autorisatiefase
De conceptrichtlijn is voorgelegd aan de leden van de Nederlandse Vereniging voor Psychiatrie (NVvP) en aan alle relevante partijen die ook waren uitgenodigd voor de invitational conference tijdens de knelpuntenanalyse. Ook is de conceptrichtlijn voorgelegd aan de Nederlandse Vereniging van Ziekenhuizen (NVZ) en de Nederlandse Federatie van Universitair Medische Centra (NFU). De commentaren zijn verzameld en zijn besproken met de werkgroep. Naar aanleiding van de commentaren is de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn is door de Nederlandse Vereniging voor Psychiatrische (NVvP) worden voorgelegd voor autorisatie en is uiteindelijk door de NVvP geautoriseerd.
Zoekverantwoording

