Translabiale echografie bij prolaps
Uitgangsvraag
- Is het mogelijk om met behulp van de 2D echo levatordefecten vast te stellen?
- Zijn levatordefecten, vastgesteld met de translabiale 3D echo, een risicofactor voor prolaps?
- Is de aanwezigheid van een levatordefect bij translabiale 3D echo voorspellend voor het succes van een prolaps operatie?
- Is een afwijkende levator biometrie (hiatus oppervlakte, ballooning hiatus), vastgesteld met de translabiale 3D echo, een risicofactor voor prolaps?
- Is de aanwezigheid van een afwijkende levator biometrie (hiatus oppervlakte, ballooning hiatus) bij translabiale 3D echo voorspellend voor het succes van een prolaps operatie?
Aanbeveling
Verricht niet standaard beeldvormende diagnostiek om levator pathologie uit te sluiten.
Overwegingen
Ondanks dat op basis van de samenvatting van de literatuur het zinvol lijkt om bij prolaps patiënten naar levatordefecten te kijken denkt de werkgroep dat de bewijslast nog niet voldoende is om gebruik van de translabiale 2D/3D echo al in de praktijk te adviseren. Externe validatie is nodig om objectief de waarde van de translabiale 3D echo vast te stellen aangezien er veel publicaties vanuit dezelfde onderzoeksgroep en vaak vanuit dezelfde patiënten database afkomstig zijn.
Verder wordt er in het huidig onderzoek steeds gekeken naar patiënten met een recidief versus patiënten zonder recidief en het voorkomen van levatordefecten. Er zijn echter geen studies die een controlegroep hebben geïncludeerd zonder urogynaecologische klachten. Bovenstaande zaken beperken de kwaliteit van de literatuur sterk.
De werkgroep is op basis van haar expertise van mening dat het maken van een translabiale echo voor het beoordelen van de musculus levator ani reproduceerbaar is, echter voor het beoordelen van de levatordefecten zijn nog geen duidelijke beoordelingscriteria beschikbaar.
Samenvattend lijken er op dit moment geen aanwijzingen te zijn dat de translabiale 2D/3D echo een toegevoegde waarde heeft voor de diagnostiek van een patiënt met een symptomatische prolaps. De beschikbare studies zijn te heterogeen om de resultaten te poolen. Omdat de beschikbare literatuur vrijwel volledig afkomstig is van één onderzoeksgroep is externe validatie van de gepubliceerde gegevens noodzakelijk alvorens aanbevelingen te doen over implementatie van translabiale echo in de routine diagnostiek van een patiënt met een prolaps.
Onderbouwing
Prolaps is een veel voorkomende aandoening waarvoor prolaps chirurgie kan plaatsvinden indien er sprake is van ernstige functionele bekkenbodemklachten. Een groot probleem van chirurgie is het hoge risico op recidief; ongeveer 1 op de 3 operaties vanwege een verzakking wordt verricht vanwege een recidief (Olsen 1997). Om beter inzicht te verwerven in de onderliggende etiologie voor het ontstaan van prolaps en recidief prolaps kan beeldvorming van de bekkenbodem meer informatie verschaffen. Door recente technologische vooruitgang is het mogelijk om met behulp van een bekkenbodem MRI en met translabiale 3D echo een axiale weergave van de bekkenanatomie te maken. Met behulp van de translabiale 3D echo is het mogelijk om informatie over de anatomie van de musculus levator ani of over de bekkenbodem biometrie (hiatus) te verkrijgen. Hierbij kan onder andere de integriteit van de bekkenbodemspieren beoordeeld worden. Met behulp van de 2D translabiale echo is het ook mogelijk om de mate van prolaps te kwantificeren, de urethro-vesicale hoek te meten of te beoordelen of er een interne rectum prolaps is. In de literatuur worden meerdere risicofactoren beschreven die verantwoordelijk zijn voor het ontstaan van een prolaps of een recidief prolaps. Trauma aan de musculus levator ani (levatordefect) en afwijkingen van de bekkenbodem biometrie (grote hiatus) worden in de literatuur beschreven als mogelijke risicofactoren (Dietz 2005a en 2008b).
Een levatordefect kan unilateraal en bilateraal optreden. De musculus levator ani kan beschadigd raken dan wel afscheuren op de plek waar de spier aan de symfyse aanhecht.
Een vergroting van de levator hiatus oppervlakte kan met de translabiale 3D echo in beeld gebracht worden in een axiaal vlak. De hiatus wordt beoordeeld door de breedte, de voor-achterwaartse diameter en de oppervlakte in rust of tijdens valsalva te meten in het vlak waar de afstand van de symfyse tot aan het punt waar de musculus puborectalis als een sling om het rectum loopt en de anorectale hoek vormt.
Er is een toename van het aantal publicaties over de mogelijk veelbelovende rol van de bekkenbodem echo. Er is echter nauwelijks onderzoek gedaan naar de diagnostische waarde van translabiale 3D echo voor het vaststellen van levatordefecten. In de huidige literatuur wordt er vanuit gegaan dat de translabiale 3D echo een goed diagnosticum is voor het vaststellen van defecten zonder dat de translabiale 3D echo hiervoor gevalideerd is. De gouden standaard voor het aantonen van een levatordefect zou in dit geval dissectie zijn, echter aangezien dit in de praktijk geen optie is wordt MRI door zijn onderscheidend vermogen om weke delen structuren tot in detail te scannen als referentietest aangehouden (Singh 2003, Margulies 2006). In de studies die de translabiale 3D echo vergelijken met de MRI voor het vaststellen van levatordefecten en voor hiatus oppervlakte metingen, wordt gezien dat de translabiale 3D echo een goed alternatief is voor de MRI voor het diagnosticeren en kwantificeren van levatordefecten en voor het meten van de levator hiatus oppervlakte (Notten 2013, Majida 2010, Zhuang 2011). De reproduceerbaarheid voor het vaststellen van deze defecten en voor het meten van de hiatus oppervlakte wordt gerapporteerd als redelijk tot erg goed (Zhuang 2011, Dietz 2006, Dietz 2007, Dietz 2012b, Kruger 2013, Volloyhaug 2013, Abdool 2009, Majida 2009, Dietz 2011b, Chen 2011, Khunda 2012, Pineda 2013, Siafarikas 2013, Andrew 2013, Dietz 2005b).
Ondanks de toename in bewijs blijft het nog steeds onduidelijk wat de rol van de translabiale 3D echo in de work-up van prolaps patiënten is. Dit komt omdat de resultaten voornamelijk afkomstig zijn van één onderzoeksgroep en omdat externe validatie nauwelijks heeft plaats gevonden. Wij geven in deze module een overzicht van de beschikbare literatuur aangaande de klinische relevantie van het vaststellen van musculus levator ani afwijkingen en afwijkingen in de levator hiatus oppervlakte. Ondanks dat de translabiale 3D echo superieur lijkt voor het vaststellen van levatordefecten bekijken we ook of levator defecten met behulp van 2D echo vastgesteld kunnenworden aangezien niet elke kliniek de beschikking heeft over een 3/4D echo apparaat.
|
Kwaliteit van bewijs: LAAG |
Er zijn aanwijzingen dat levatordefecten een risicofactor zijn voor prolaps en er zijn aanwijzingen dat levatordefecten een associatie hebben met een recidief prolaps.
Dietz (2006), Dietz (2007), Abdool (2009), Eisenberg (2010), Dietz ( 2011), Dietz (2012), Dietz (2010), Weemhoff (2012), Model (2010), Wong (2013) |
|
Kwaliteit van bewijs: LAAG |
Er zijn aanwijzingen dat een wijde hiatus (ballooning hiatus) een risicofactor is voor een prolaps.
Dietz (2005), Dietz (2008), Majida (2011), Chen (2011), Dietz (2012), Khunda (2012), Pineda (2013) |
|
GEEN BEWIJS |
Er is geen onderzoek beschikbaar dat heeft aangetoond dat een wijde hiatus (ballooning hiatus) het operatie succes kan voorspellen. |
Uitkomstmaten
Alvorens te starten met de literatuurselectie werden door de werkgroep klinisch relevante uitkomstmaten en acceptabele meetinstrumenten gedefinieerd. Ook definities voor andere relevante variabelen werden afgestemd. Bij de beoordeling van de literatuur heeft de werkgroep vooral gekeken naar studies waarbij, naar inzicht van de werkgroepleden, klinisch relevante uitkomstmaten gebruikt werden. Deze werden voorafgaand aan de literatuurselectie door de werkgroep bepaald en gedefinieerd. Ook heeft de werkgroep voorafgaand aan de search bepaald welke instrumenten voor het meten van de uitkomst zouden worden geselecteerd.
Er is beperkte literatuur beschikbaar die antwoord geeft op de onder het vorige tabblad beschreven uitgangsvragen. Er werden in totaal 11 onderzoeken geselecteerd voor het beantwoorden van de uitgangsvragen 1 t/m 3 (Abdool 2009; Dietz 2006; Dietz 2007; Dietz 2009; Dietz 2010a; Dietz 2010b; Dietz 2011a; Dietz 2012a; Eisenberg 2010; Model 2010; Weemhoff 2012; Wong 2013). En 7 onderzoeken werden geselecteerd voor het beantwoorden van de uitgangsvragen 4 en 5 (Chen 2011; Dietz 2005b; Dietz 2008a; Dietz 2012a; Khunda 2012; Majida 2011; Pineda 2013).
Zie voor de zoekverantwoording onder het tabblad verantwoording en hieronder voor de evidencetabel.
Uitgangsvraag 1:
Is het mogelijk om met behulp van de 2D echo levatordefecten vast te stellen?
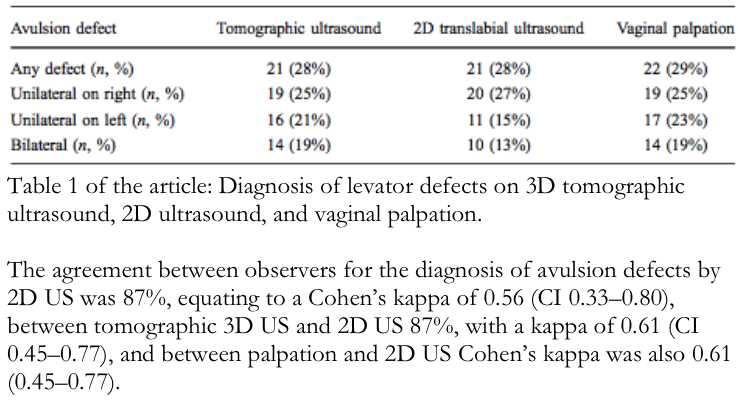
Er werd slechts één studie gevonden die deze vraagstelling kan beantwoorden. Dietz et al. (2009) vergeleek in een cohort van 75 vrouwen met urogynaecologische klachten palpatie van de musculus levator ani met translabiale 2D en 3D echo. De 2 onderzoekers waren experts op dit gebied. Eén onderzoeker maakte de 2D echo en de andere de 3D echo en waren beide geblindeerd voor andere bevindingen. 53% van de vrouwen had prolaps klachten. Bij 21 vrouwen (28%) werd een levatordefect gevonden. Overeenstemming tussen translabiale 3D en 2D echo werd gevonden met een Cohen’s kappa van 0.61 (95% CI, 0.45-0.77). Vergelijking tussen palpatie en translabiale 2D echo liet ook een Cohen’s kappa zien van 0.61 (95% CI, 0.45-0.77) welke overeenkomt met een goede overeenstemming volgens de classificatie van Altman (Altman 1999). In deze studie werd geen significante associatie gevonden tussen levatordefecten vastgesteld met 2D echo en met palpatie enerzijds en prolaps anderzijds. Volgens de onderzoekers komt dit doordat de studie hier niet voldoende op gepowered is.
Uitgangsvraag 2:
Zijn levatordefecten vastgesteld met de translabiale 3D echo een risicofactor voor prolaps?
Om deze uitgangsvraag te beantwoorden selecteerden wij 6 artikelen. Alle artikelen zijn gepubliceerd door dezelfde onderzoeksgroep. Hoewel in alle artikelen associaties tussen bevindingen op de translabiale 3D echo en prolaps werden bepaald, konden deze niet tot één score worden samengevat. In 1 artikel werden odds ratio’s berekend, terwijl in de 5 andere artikelen enkel verschillen werden gerapporteerd.
In een prospectieve observationele studie van Dietz et al. (2006) ondergingen 338 vrouwen met urogynaecologische klachten een translabiale 3D echo. Bij 15.4% van de vrouwen met in de voorgeschiedenis een vaginale partus werd een levatordefect gezien, welke geassocieerd werd met een cystocele en descensus uteri (p < 0.001).
In een andere prospectieve observationele studie van Dietz et al. (2007) ondergingen 262 vrouwen met urogynaecologische klachten lichamelijk onderzoek en translabiale 3D echo. Bij 19% (N=50) van deze vrouwen werd een levatordefect vastgesteld en bij 42 patiënten van deze 50 vrouwen met een defect werd tevens een cystocele gezien (84%). Er werd een significante lineaire associatie gevonden tussen de grootte van een defect zoals deze zichtbaar was op de echo en de grootte van de cystocele (Pearson’s r = -0.35; p = 0.014). Dietz stelt dat levatordefecten gekwantificeerd kunnen worden met behulp van de echo en dat vrouwen met prolaps klachten of met een cystocele ook meer levatordefecten laten zien. Er werd geen relatie gezien tussen levatordefecten en incontinentie.
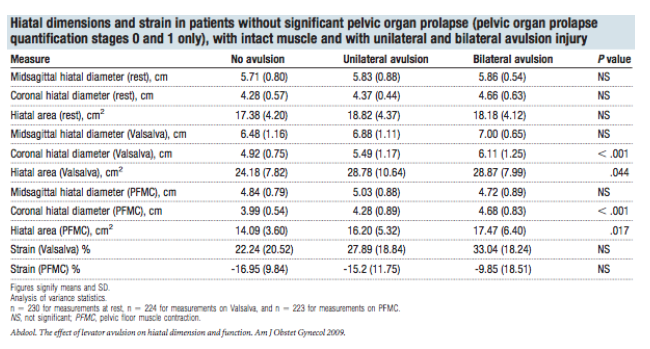
Abdool et al. (2009) (die onderdeel uitmaakt van het onderzoeksteam van Dietz) onderzocht de associatie tussen levatordefecten en verschillende typen prolaps in een populatie van 414 vrouwen met prolaps klachten, urine-incontinentie klachten of gecombineerde klachten. Er was een sterke positieve associatie tussen een unilateraal en een bilateraal levatordefect en een cystocele (beide p < 0.001) en ook met een rectocele (p = 0.011 en p = 0.004 respectievelijk). Alleen een bilateraal defect was geassocieerd met descensus uteri (p = 0.38).
Eisenberg et al. (2010) bekeek echobeelden van 222 vrouwen met urogynaecologische klachten. Hiervan had 58% een prolaps en 38% een levatordefect. Vrouwen met een cystocele met een intacte urethravesicale hoek werden vaker gediagnosticeerd met een levatordefect dan vrouwen met een cysto-urethracele (69% versus 35%, p = 0.001). Er werd geen vergelijking gemaakt tussen vrouwen met een cystocele en vrouwen zonder cystocele.
In 2011 vond Dietz et al. (2011a) in een retrospectieve cohortstudie onder 764 vrouwen met urogynaecologische klachten dat een compleet levatordefect, maar niet een partieel levatordefect, geassocieerd is met prolaps (p < 0.001).
In een retrospectieve cohortstudie van Dietz et al. (2012a) bestaande uit 605 vrouwen met urogynaecologische klachten zijn de uitkomsten van lichamelijk onderzoek voor de kwantificering van prolaps middels POP-Q vergeleken met translabiale 3D echometingen voor het vaststellen van levatordefecten. Er werd met behulp van een logistische regressie waarbij niet-significante associaties uit het model werden verwijderd een onafhankelijke associatie gevonden tussen unilaterale levatordefecten en prolaps met een odds ratio van: 1.88 (95% CI, 1.06-3.35) voor symptomen van prolaps; 2.66 (95% CI, 1.46-4.85) voor cystocele; 2.87 (95% CI, 1.11-7.41) voor descensus uteri of topprolaps en 2.76 (95% CI, 1.42-5.37) voor prolaps in het algemeen en tussen bilaterale levatordefecten en prolaps met een odds ratio van: 2.22 (95% CI, 1.15-4.27) voor symptomen van prolaps; 5.31 (95% CI, 2.49-11.32) voor cystocele; 5.3 (95% CI, 2.17-12.92) voor descensus uteri of topprolaps en 4.01 (95% CI, 1.77-9.10) voor prolaps in het algemeen. Een rectocele bleek niet geassocieerd te zijn met een unilateraal of bilateraal levatordefect.
Uitgangsvraag 3:
Is de aanwezigheid van een levatordefect bij translabiale 3D echo voorspellend voor het succes van een prolaps operatie?
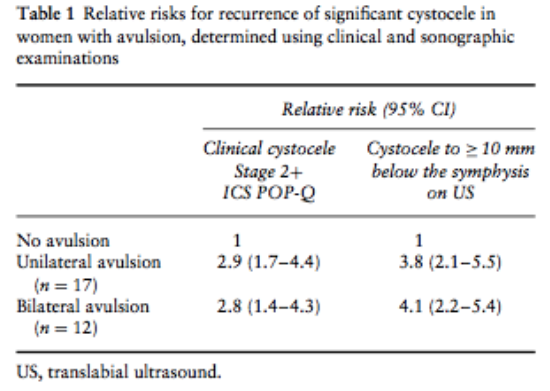
Er werden 2 prospectieve en 2 retrospectieve cohortstudies geïncludeerd. Dietz et al. (2010) en Weemhoff et al. (2012) keken beiden naar de associatie tussen levatordefecten en recidief prolaps na een klassieke voorwandplastiek. Er werden respectievelijk 83 en 156 vrouwen geïncludeerd die allen een lichamelijk onderzoek (POP-Q) en translabiale 3D echo ondergingen. Dietz vond in 33 patiënten (40%) een recidief volgens de POP-Q. Echoscopisch (translabiale 3D echo) werd in 34 vrouwen (41%) een significante cystocele gevonden. Het relatieve risico voor een recidief prolaps bij vrouwen met een levatordefect was 3.9 (95% CI, 2.4-5.8) wanneer de mate van cystocele met de echo werd bepaald en 2.9 (95% CI, 1.7–4.5) wanneer de cystocele met de POP-Q werd vastgesteld. In de studie van Weemhoff et al. (2012) werd vastgesteld dat complete levatordefecten een risicofactor zijn voor het ontstaan van een recidief cystocele met een OR van 2.4 (95% CI, 1.3-4.7).
In de 2 retrospectieve studies door Model et al. (2010) en Wong et al. (2013) werd door beiden een significante associatie aangetoond tussen een levatordefect en een recidief prolaps na eerdere prolaps chirurgie.
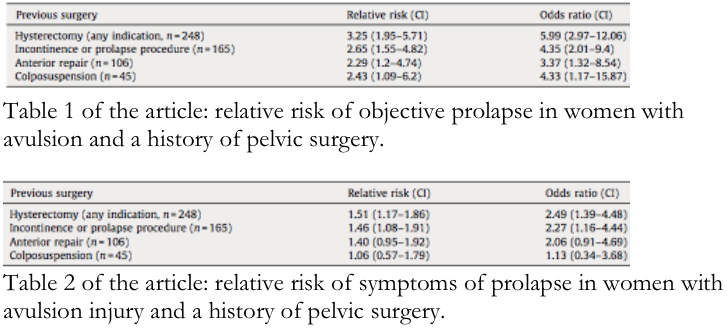
In de retrospectieve cohortstudie van Model bestaande uit 737 patiënten werden de uitkomsten van lichamelijk onderzoek (POP-Q) vergeleken met levatordefecten gediagnosticeerd met behulp van de translabiale 3D echo. Van de 737 patiënten hadden 564 patiënten in de voorgeschiedenis een prolaps of incontinentie operatie ondergaan (hysterectomie, voorwandplastiek, colposuspensie). Er werd een significantie associatie tussen een levatordefect en een recidief prolaps gevonden met een relatief risico van 2.3-3.3 en een odds ratio van 3.4-6.
Wong gebruikte data welke verzameld waren in een andere studie over anterieure transobturator meshes (Perigee). Alle patiënten ondergingen POP-Q en translabiale 3D echo. De primaire uitkomstmaten waren subjectieve en objectieve prolaps klachten. Van de 332 patiënten die eerder een mesh operatie ondergingen konden 209 patiënten met een gemiddelde follow-up van 2.2 jaren teruggezien worden. Van de 209 patiënten werd bij 68 patiënten (33%) een recidief gevonden bij lichamelijk onderzoek (POP-Q stadium 2 of hoger). Bij 80 patiënten (38%) werd een levatordefect gevonden. Van de vrouwen met een levatordefect (n=80) werd bij 28 patiënten een recidief gevonden. In de groep zonder levatordefecten (n= 129) werd bij 25 patiënten een recidief gevonden. Wong et al. concludeerde dat levatordefecten het risico op een recidief cystocele verdubbelen met een odds ratio van 2.24 (95% CI, 1.13-4.43).
Uitgangsvraag 4:
Is een wijde hiatus, ballooning hiatus een risicofactor voor prolaps?
De relatie tussen biometrie van de levator vastgesteld middels echo en symptomen en tekenen van prolaps werd beschreven in 7 artikelen. Dietz et al. (2005b) beoordeelde bij 52 nulligravida vrijwilligers tussen de 18 en 24 jaar zonder klachten de levator hiatus in het sagittale vlak en in het coronale vlak in rust en tijdens Valsalva. Hij vond significante relaties tussen de grootte van de hiatus en de mate van verzakking. Ten aanzien van levator hiatus in rust werd een significante lineaire relatie gezien met cystocele (Pearson’s r -0.338 (p = 0.018), r = -0.498 (p < 0.001)) voor descensus uteri en r = -0.407 (p = 0.004) voor rectocele). Voor de levator hiatus tijdens Valsalva werd een Pearson’s r gezien van -0.628 (p < 0.001) voor cystocele, r = -0.656 (p < 0.001) voor descensus uteri en r = -0.600 (p < 0.001) voor rectocele.
In 2008 constateerde Dietz et al. (2008a) in een populatie van 544 patiënten dat de levator hiatus oppervlakte gemeten met translabiale 3D echo sterk gerelateerd is aan symptomen en klinische tekenen van prolaps (alle middels t-test p < 0.001) met een oppervlakte onder de Receiver Operating Characteristic (ROC) curve van 0.65 (95% CI, 0.60–0.70) voor hiatus oppervlakte tijdens rust en 0.71 (95% CI, 0.66–0.76) voor hiatus oppervlakte tijdens Valsalva.
Majida et al. concludeerde in 2011 in een populatie van 157 vrouwen met en zonder prolaps dat klinisch significante prolaps van het anterieure maar niet het posterieure compartiment positief gerelateerd was aan de grootte van de levator hiatus (p < 0.001). Er bleek geen onafhankelijke associatie tussen de grootte van de levator hiatus en symptomen van prolaps te zijn (Pearson’s r = 0.62).
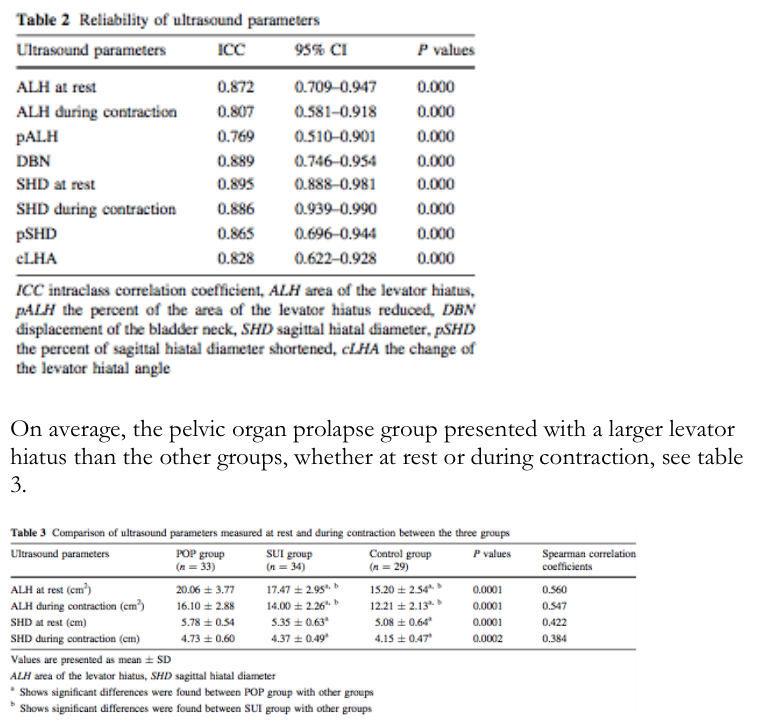
In 2011 onderzocht Chen et al. of vrouwen met prolaps een significant grotere levator hiatus hadden dan vrouwen met urine-incontinentie of zonder bekkenbodem klachten, zowel in rust als tijdens contractie. In rust was de levator hiatus bij vrouwen met een prolaps gemiddeld 20.06 cm2 (± 3.77) tegenover 17.47 cm2 (± 2.95) bij vrouwen met urine-incontinentie en 15.20 cm2 (± 2.54) bij vrouwen zonder bekkenbodem klachten, wat een Spearman correlatie coëfficiënt geeft van 0.560 (p = 0.001). Tijdens contractie was de levator hiatus bij vrouwen met een prolaps gemiddeld 16.10 cm2 (± 2.88) tegenover 14.00 cm2 (± 2.26) bij vrouwen met urine-incontinentie en 12.21 cm2 (± 2.13) bij vrouwen zonder bekkenbodem klachten, wat een Spearman correlatie coëfficiënt geeft van 0.547 (p = 0.001).
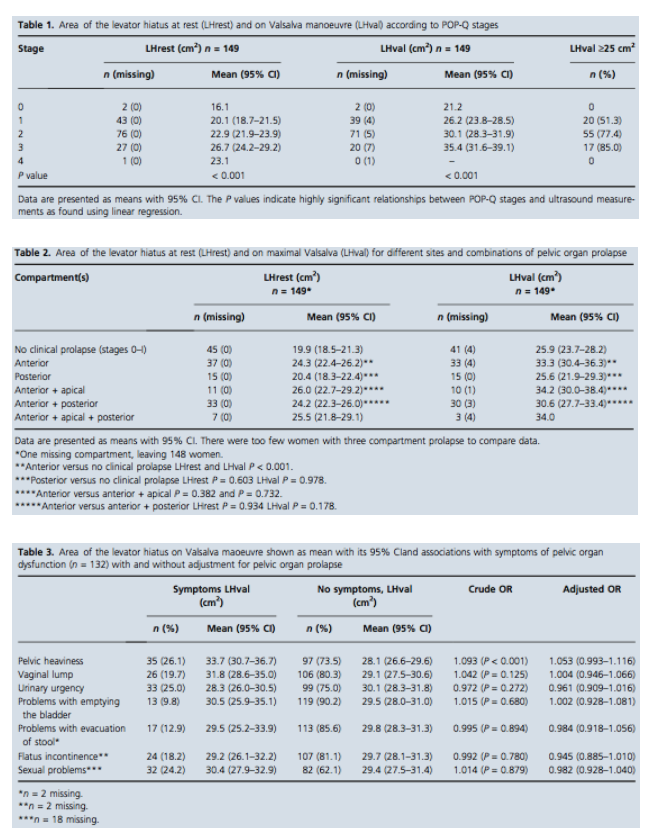
Dietz et al. (2012a) vond in een retrospectieve cohortstudie met een populatie van 605 vrouwen met urogynaecologische klachten dat er een sterke associatie is tussen ballooning van de hiatus vastgesteld met translabiale 3D echo en symptomen en tekenen van prolaps. Hiatus oppervlakte per vierkante centimeter tijdens Valsalva was geassocieerd met symptomen van prolaps, cystocele, descensus uteri of topprolaps, rectocele en prolaps in het algemeen met odds ratio’s van 1.06 (95% CI, 1.03-1.08), 1.09 (95% CI, 1.06-1.12), 1.09 (95% CI, 1.04-1.13), 1.09 (95% CI, 1.07-1.13) en 1.11 (95% CI, 1.08-1.14) respectievelijk. Voor iedere vierkante centimeter toename van de hiatus oppervlakte tijdens Valsalva was er een toename in het risico op symptomen en tekenen van prolaps met 6 tot 11%, gecorrigeerd voor andere risicofactoren.
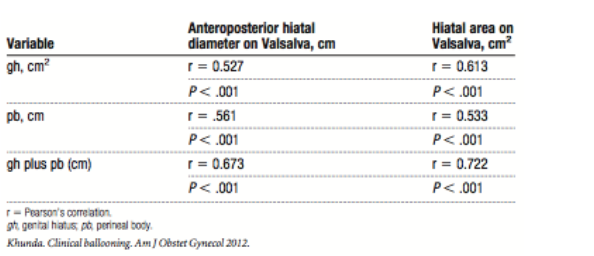
Khunda et al. (2012) vond in 188 vrouwen met urogynaecologische klachten een sterke associatie tussen grotere metingen van de levator hiatus met symptomen en tekenen van prolaps. Vrouwen met prolaps klachten hadden een gemiddelde hiatus oppervlakte van 31.14 cm2 tegenover 23.47 cm2 bij vrouwen zonder prolaps klachten (p < 0.001). Vrouwen met POP-Q stadium 2 of hoger hadden een gemiddelde hiatus oppervlakte van 29.99 cm2 tegenover 18.6 cm2 bij vrouwen met POP-Q stadium 0 of 1 (p < 0.001).
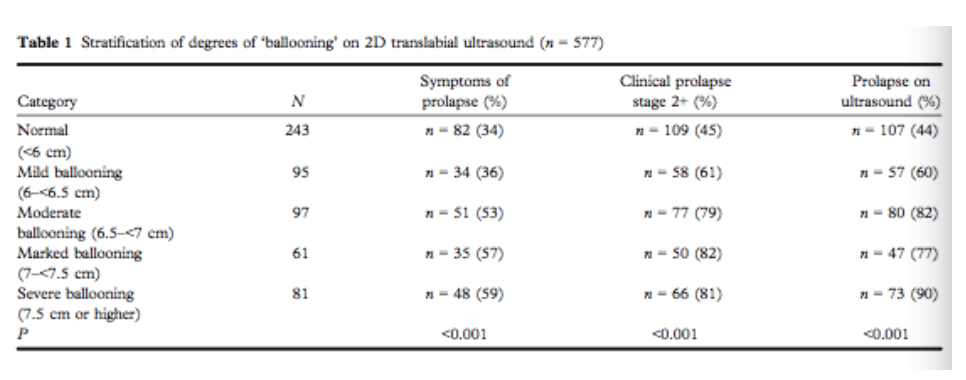
In 2013 constateerde Pineda et al. een sterke relatie tussen prolaps en de anterior-posterior diameter van de hiatus tijdens Valsalva (p < 0.001) in een retrospectieve analyse met 577 vrouwen. Receiver Operator Characteristics (ROC) curve analyse vond een relatie tussen de anterior-posterior diameter van de hiatus tijdens Valsalva met prolaps klachten met een oppervlakte onder de ROC curve van 0.637 (95% CI, 0.59–0.68); met prolaps tijdens lichamelijk onderzoek met een oppervlakte onder de ROC curve van 0.71 (95% CI, 0.67–0.76) en met prolaps gediagnosticeerd middels echo met een oppervlakte onder de ROC curve van 0.751 (95% CI, 0.710–0.792).
Uitgangsvraag 5:
Kun je door met de echo een wijde hiatus (ballooning hiatus) vast te stellen het succes van een operatie voorspellen?
Er werden geen artikelen gevonden die bovenstaande vraagstelling konden beantwoorden.
Grade tabel
|
Beoordeling van studiekwaliteit |
Kwaliteit |
||||||
|
Aantal studies |
Studie ontwerp |
Studie beperkingen |
Inconsistentie |
Indirectheid |
Imprecisie |
Andere opmerkingen |
|
|
Waarde 2D echo voor vaststellen levatordefecten |
|||||||
|
1 |
observationele studies |
Geen ernstige beperkingen |
Geen ernstige inconsistentie |
Geen ernstige indirectheid |
Geen ernstige imprecisie |
Geen |
LAAG |
|
Levatordefecten vastgesteld met 3D translabiale echo als risicofactor voor prolaps |
|||||||
|
6 |
observationele studies |
Geen ernstige beperkingen |
Geen ernstige inconsistentie |
Geen ernstige indirectheid |
Geen ernstige imprecisie |
Geen |
LAAG |
|
Is de aanwezigheid van levatordefecten vastgesteld met 3D translabiale echo een voorspeller voor de succeskans na een operatie |
|||||||
|
4 |
observationele studies |
Geen ernstige beperkingen |
Geen ernstige inconsistentie |
Geen ernstige indirectheid |
Geen ernstige imprecisie |
Geen |
LAAG |
|
Wijde hiatus vastgesteld met 3D translabiale echo als risicofactor voor prolaps |
|||||||
|
7 |
observationele studies |
Geen ernstige beperkingen |
Geen ernstige inconsistentie |
Geen ernstige indirectheid |
Geen ernstige imprecisie |
Geen |
LAAG |
- Abdool, Z., Shek, K. L., & Dietz, H. P. (2009). The effect of levator avulsion on hiatal dimension and function. Am.J Obstet.Gynecol, 201, 89-5.
- Altman, D.G. (1999). Practical statistics for medical research. London: Chapman & Hall/CRC.
- Andrew, B. P., Shek, K. L., Chantarasorn, V., & Dietz, H. P. (2013). Enlargement of the levator hiatus in female pelvic organ prolapse: cause or effect? Aust.N.Z.J Obstet.Gynaecol., 53, 74-78.
- Chen, R., Song, Y., Jiang, L., Hong, X., & Ye, P. (2011). The assessment of voluntary pelvic floor muscle contraction by three-dimensional transperineal ultrasonography. Arch.Gynecol Obstet., 284, 931-936.
- Dietz, H. P., Franco, A. V., Shek, K. L., & Kirby, A. (2012a). Avulsion injury and levator hiatal ballooning: two independent risk factors for prolapse? An observational study. Acta Obstet.Gynecol Scand, 91, 211-214.
- Dietz, H. P., Moegni, F., & Shek, K. L. (2012b). Diagnosis of levator avulsion injury: a comparison of three methods. Ultrasound Obstet.Gynecol, 40, 693-698.
- Dietz, H. P., Bernardo, M. J., Kirby, A., & Shek, K. L. (2011a). Minimal criteria for the diagnosis of avulsion of the puborectalis muscle by tomographic ultrasound. Int.Urogynecol.J, 22, 699-704.
- Dietz, H. P., Wong, V., & Shek, K. L. (2011b). A simplified method for determining hiatal biometry. Aust.N.Z.J Obstet.Gynaecol., 51, 540-543.
- Dietz, H. P., Chantarasorn, V., & Shek, K. L. (2010). Levator avulsion is a risk factor for cystocele recurrence. Ultrasound Obstet.Gynecol, 36, 76-80.
- Dietz, H. P. & Shek, K. L. (2009). Levator defects can be detected by 2D translabial ultrasound. Int.Urogynecol.J Pelvic.Floor.Dysfunct., 20, 807-811.
- Dietz, H. P., Shek, C., De, L. J., & Steensma, A. B. (2008a). Ballooning of the levator hiatus. Ultrasound Obstet.Gynecol, 31, 676-680.
- Dietz, H. P. & Simpson, J. M. (2008b). Levator trauma is associated with pelvic organ prolapse. BJOG, 115, 979-984.
- Dietz, H. P. (2007). Quantification of major morphological abnormalities of the levator ani. Ultrasound Obstet.Gynecol, 29, 329-334.
- Dietz, H. P. & Steensma, A. B. (2006). The prevalence of major abnormalities of the levator ani in urogynaecological patients. BJOG, 113, 225-230.
- Dietz, H. P. & Lanzarone, V. (2005a). Levator trauma after vaginal delivery. Obstet.Gynecol, 106, 707-712.
- Dietz, H. P., Shek, C., & Clarke, B. (2005b). Biometry of the pubovisceral muscle and levator hiatus by three-dimensional pelvic floor ultrasound. Ultrasound Obstet.Gynecol, 25, 580-585.
- Eisenberg, V. H., Chantarasorn, V., Shek, K. L., & Dietz, H. P. (2010). Does levator ani injury affect cystocele type? Ultrasound Obstet.Gynecol, 36, 618-623.
- Giuliano, K. K., Scott, S. S., Elliot, S., & Giuliano, A. J. (1999). Temperature measurement in critically ill orally intubated adults: a comparison of pulmonary artery core, tympanic, and oral methods. Crit Care Med., 27, 2188-2193.
- Khunda, A., Shek, K. L., & Dietz, H. P. (2012). Can ballooning of the levator hiatus be determined clinically? Am.J Obstet.Gynecol, 206, 246-4.
- Kruger, J. A., Dietz, H. P., Budgett, S. C., & Dumoulin, C. L. (2014). Comparison between transperineal ultrasound and digital detection of levator ani trauma. Can we improve the odds? Neurourol.Urodyn., 33, 307-311.
- Majida, M., Braekken, I., Bo, K., Benth, J., & Engh, M. (2011). Anterior but not posterior compartment prolapse is associated with levator hiatus area: a three- and four-dimensional transperineal ultrasound study. BJOG, 118, 329-337.
- Majida, M., Braekken, I. H., Bo, K., Benth, J. S., & Engh, M. E. (2010). Validation of three-dimensional perineal ultrasound and magnetic resonance imaging measurements of the pubovisceral muscle at rest. Ultrasound Obstet.Gynecol, 35, 715-722.
- Majida, M., Braekken, I. H., Umek, W., Bo, K., Saltyte, B. J., & Ellstrom, E. M. (2009). Interobserver repeatability of three- and four-dimensional transperineal ultrasound assessment of pelvic floor muscle anatomy and function. Ultrasound Obstet.Gynecol, 33, 567-573.
- Margulies, R. U., Hsu, Y., Kearney, R., Stein, T., Umek, W. H., & DeLancey, J. O. (2006). Appearance of the levator ani muscle subdivisions in magnetic resonance images. Obstet.Gynecol, 107, 1064-1069.
- Model, A. N., Shek, K. L., & Dietz, H. P. (2010). Levator defects are associated with prolapse after pelvic floor surgery. Eur.J Obstet.Gynecol Reprod.Biol., 153, 220-223.
- Notten, K., et al (2013). The trudil study : Translabial ultrasound for diagnosing levatordefects compared to MR imaging. S17
- Olsen, A. L., Smith, V. J., Bergstrom, J. O., Colling, J. C., & Clark, A. L. (1997). Epidemiology of surgically managed pelvic organ prolapse and urinary incontinence. Obstet.Gynecol, 89, 501-506.
- Pineda, M., Shek, K., Wong, V., & Dietz, H. P. (2013). Can hiatal ballooning be determined by two-dimensional translabial ultrasound? Aust.N.Z.J Obstet.Gynaecol., 53, 489-493.
- Siafarikas, F., Staer-Jensen, J., Braekken, I. H., Bo, K., & Engh, M. E. (2013). Learning process for performing and analyzing 3D/4D transperineal ultrasound imaging and interobserver reliability study. Ultrasound Obstet.Gynecol, 41, 312-317.
- Singh, K., Jakab, M., Reid, W. M., Berger, L. A., & Hoyte, L. (2003). Three-dimensional magnetic resonance imaging assessment of levator ani morphologic features in different grades of prolapse. Am.J Obstet.Gynecol, 188, 910-915.
- Volloyhaug, I., Wong, V., Shek, K. L., & Dietz, H. P. (2013). Does levator avulsion cause distension of the genital hiatus and perineal body? Int.Urogynecol.J, 24, 1161-1165.
- Weemhoff, M., Vergeldt, T. F., Notten, K., Serroyen, J., Kampschoer, P. H., & Roumen, F. J. (2012). Avulsion of puborectalis muscle and other risk factors for cystocele recurrence: a 2-year follow-up study. Int.Urogynecol.J, 23, 65-71.
- Wong, V., Shek, K., Rane, A., Goh, J., Krause, H., & Dietz, H. P. (2013). Is levator avulsion a predictor of cystocele recurrence following anterior vaginal mesh placement? Ultrasound Obstet.Gynecol, 42, 230-234.
- Zhuang, R. R., Song, Y. F., Chen, Z. Q., Ma, M., Huang, H. J., Chen, J. H. et al. (2011). Levator avulsion using a tomographic ultrasound and magnetic resonance-based model. Am.J Obstet.Gynecol, 205, 232-238.
|
Reference |
Study type |
Characteristics |
Outcome measures and follow-up time |
Results |
Quality assessment study |
|
Dietz et al (2009) [24] |
Design: Prospective comparative study
N = 75 |
Aim of the study: To test the validity and reproducibility of transperineal 2D translabial ultrasound for diagnosing morphological abnormalities of the levator ani.
Inclusion criteria: Women who were seen in a tertiary urogynecological unit for symptoms of lower urinary tract and pelvic floor dysfunctions.
|
Primary outcomes: Prevalence of avulsion defects as detected using tomographic ultrasound, 2D translabial ultrasound and vaginal palpation, the interobserver agreement for 2D ultrasound and the agreement between 2D ultrasound and 3D ultrasound combined with vaginal palpation. |
Primary outcomes:
|
Quality assessment: 1. Is the study population clearly defined and suitable, including study site(s) and timeframe of recruiting? Population and hospital unit are clearly defined, and suited for the study’s aim. There is no definition of start and end dates.
2. Is selection bias prevented in the study design? Yes, it is a prospective study in which all women with symptoms of lower urinary tract and pelvic floor dysfunctions were recruited.
3. Are test readers blinded to other test results, including patient complaints? Yes, observers of 2D ultrasound were blinded to all other findings.
4. Are the methods described for diagnostic evaluation clearly described and reproducible? Yes the process is clearly described and reproducible.
5. Are correct methods used for the analysis? Yes, the authors used Cohen’s kappa for the assessment of agreement between two methods, and for the assessment of agreement between two observers.
6. Are the main results well-presented and yield answers to the study aim(s)? Yes. Results presented in tables and described in text which answers to the study aim
|
|
Dietz et al (2006) [9] |
Design: Prospective observational study
N = 333 |
Aim of the study: To define the prevalence of major abnormalities of the pubovisceral muscle in a series of women referred for urogynaecological assessment with complaints suggestive of pelvic floor and/or bladder dysfunction, and to analyse clinical and urodynamic data for potential associations with levator defects.
Inclusion criteria Women referred for urodynamic assessment with complaints of pelvic floor and/or bladder dysfunctions
|
Primary outcomes: Major morphological abnormalities of the pubovisceral muscle. |
Primary outcomes: Defects of the pubovisceral muscle were found in 46 women (14% overall, or 15% of parous women). Thirteen of which were bilateral., 18 unilateral on the right, and 15 unilateral on the left. These defects only occurred among women who had delivered vaginally.
Women with avulsion defects showed increased bladder neck descent (34.8 [13.3] vs 28.5 [12.6] mm, P = 0.004) and cystocele descent on ultrasound (–10.2 [17.6] vs 0.6 [15.9] mm, P = 0.001) compared with those without. Higher grades of prolapse of the anterior (x2 test for trend, P < 0.001) and central compartment (x2 test for trend, P < 0.001) were more common in women with levator avulsion. |
Quality assessment: 1. Is the study population clearly defined and suitable, including study site(s) and timeframe of recruiting? Population and hospital unit are clearly defined, and suited for the study’s aim. There is no definition of start and end dates.
2. Is selection bias prevented in the study design? Yes, it is a prospective study in which all women referred for urodynamic assessment with complaints of pelvic floor and/or bladder dysfunctions were recruited.
3. Are test readers blinded to other test results, including patient complaints? No. All assessments have been performed by the same person.
4. Are the methods described for diagnostic evaluation clearly described and reproducible? Yes the process is clearly described and reproducible.
5. Are correct methods used for the analysis? Yes. A clear distinction in the analyses was made between normal and non-normal data, and continuous and categorical data. The authors used Cohen’s kappa for test-retest analysis.
6. Are the main results well-presented and yield answers to the study aim(s)? Yes. Results presented in tables and described in text which answers to the study aim
|
|
Dietz et al (2007) [10] |
Design: Prospective observational study
N = 262 |
Aim of the study: To attempt quantification of morphological abnormalities of the levator ani using tomographic 3D pelvic floor ultrasound
Inclusion criteria Women who were seen at one of two tertiary urogynecological units for symptoms of urinary incontinence, pelvic organ prolapse or recurrent urinary tract infections |
Primary outcomes: Craniocaudal and ventrodorsal extent of defects of the pubovisceral muscle
Secundary outcomes: Test-retest reliability
|
Primary outcomes: Defects were found unilaterally (right, n = 17; left, n = 12) and bilaterally (n = 21). In some women they affected the entire volume; in others defects were visible in only two of 16 slices. Hiatal area on Valsalva was correlated weakly with defect score (r = 0.28, P = 0.05) and total defect width (r = 0.4, P = 0.005). Defect score (P = 0.001) and maximum width (P = 0.002) were significantly higher in women who presented with symptoms of prolapse. Defect score was associated with cystocele as assessed clinically (P = 0.021) and on ultrasound (P = 0.014).
Secundary outcomes: Test-retest series: The Cohen’s Kappa was 0.613, indicating substantial agreement. For maximum defect width, the ICC was 0.762 (95% CI, 0.593–0.866), signifying excellent agreement, and total defect score gave an ICC of 0.533 (95% CI, 0.13–0.785), signifying moderate agreement. |
Quality assessment: 1. Is the study population clearly defined and suitable, including study site(s) and timeframe of recruiting? Population and both hospital units are clearly defined, and suited for the study’s aim. There is no definition of start and end dates, but the authors state the study duration, which is two years.
2. Is selection bias prevented in the study design? Yes, it is a prospective study in which all women who were seen for symptoms of urinary incontinence, pelvic organ prolapse or recurrent urinary tract infections were recruited.
3. Are test readers blinded to other test results, including patient complaints? Yes, observers were blinded to other patient characteristics and findings.
4. Are the methods described for diagnostic evaluation clearly described and reproducible? Yes the process is clearly described and reproducible.
5. Are correct methods used for the analysis? Yes. A clear distinction in the analyses was made between normal and non-normal data. The authors use the correct method of testing for the analyses.
6. Are the main results well-presented and yield answers to the study aim(s)? Yes. Results are clearly described in the text. Figures are used to visualise defects.
|
|
Abdool et al (2009) [14] |
Design: Retrospective observational study
N = 414 |
Aim of the study: To define the effect of an avulsion injury on levator hiatal dimensions and levator function.
Inclusion criteria Women who were referred to a tertiary urogynecologic department for lower urinary tract dysfunction and/or symptoms of pelvic organ prolapse, and had undergone a medical history, a physical examination for prolapse, and translabial 3-/4- dimensional pelvic floor ultrasound. |
Primary outcomes: Measurement of hiatal biometry (diameters, area and circumference), and puborectalis muscle strain. Diagnosis of avulsion injury. |
Primary outcomes: Avulsions were found in 76 (21.1%) cases; in 31 (8.6%) of 361 it was bilateral. There were no avulsions in women who had not delivered vaginally.
|
Quality assessment: 1. Is the study population clearly defined and suitable, including study site(s) and timeframe of recruiting? Population and type of hospital unit are clearly defined and suitable. The authors do not mention restrictions from what period the datasets were extracted.
2. Is selection bias prevented in the study design? Unclear, retrospective nature of study may have caused selection bias.
3. Are test readers blinded to other test results, including patient complaints? Unlikely. Retrospective datasets were used that most likely have been gathered for standard patient care.
4. Are the methods described for diagnostic evaluation clearly described and reproducible? Yes the process is clearly described and reproducible.
5. Are correct methods used for the analysis? Yes. The authors used 2-way contingency table analysis for relative risks and analysis of variance to compare healthy patients with those showing unilateral and bilateral avulsion. All ultrasound variables used for comparative statistics were tested for normality using the Kolmogorov-Smirnov test.
6. Are the main results well-presented and yield answers to the study aim(s)? Yes. Results are clearly described in the text and are presented in tables. |
|
Eisenberg et al (2010) [25] |
Design: Retrospective observational study
N = 222 |
Aim of the study: To estimate the prevalence of levator ani injury in patients with different cystocele types.
Inclusion criteria Women who presented with symptoms of lower urinary tract and pelvic floor dysfunction between January 2007 and May 2008. |
Primary outcomes: The presence of levator ani injury. Green typing of cystoceles. Levator ani biometry.
|
Primary outcomes: Pelvic organ prolapse was detected in 58% of women. Urodynamic testing showed urodynamic stress incontinence (67%), detrusor overactivity (25%), voiding dysfunction (30%) and sensory urgency (16%). Overall, 86 women (38%) had levator avulsion defects. After exclusion of 39 datasets for further analysis, 102 of 178 women had a cystocele below the symphysis pubis on ultrasound and were classified as a Green type II (n=63) or a Green type III (n=39) cystocele. |
Quality assessment: 1. Is the study population clearly defined and suitable, including study site(s) and timeframe of recruiting? Yes. Population, including study site and timeframe of recruiting, is clearly defined and suitable.
2. Is selection bias prevented in the study design? Unclear, retrospective nature of study may have caused selection bias.
3. Are test readers blinded to other test results, including patient complaints? No. Retrospective datasets were used that most likely have been gathered for standard patient care. All ultrasounds were performed by the same operator, or under his direct supervision.
4. Are the methods described for diagnostic evaluation clearly described and reproducible? Yes the process is clearly described and reproducible.
5. Are correct methods used for the analysis? Yes. The autors tested all continuous parameters for normality. In case of non-normality, they used the Mann – Whitney U-test. In other situations the authors employed t-tests and chi-square statistics.
6. Are the main results well-presented and yield answers to the study aim(s)? Yes. Results are clearly described in the text and presented in tables. Figures are presented to illustrate ultrasound findings. |
|
Dietz et al (2011) [26] |
Design: Retrospective observational study
N = 764 |
Aim of the study: To establish minimal sonographic criteria for the diagnosis of partial avulsion with symptoms and signs of pelvic organ prolapse and bladder dysfunction using tomographic ultrasound imaging (TUI).
Inclusion criteria: Women referred to a tertiary urogynecological service for symptoms of prolapse or lower urinary tract dysfunction between May 2005 and November 2008. |
Primary outcomes: Sonographic criteria for the diagnosis of partial avulsion.
Secondary outcomes: Prevalence of complete avulsion using minimal sonographic criteria. Association between complete avulsion and symptoms. Association between partial avulsion and symptoms. |
Primary outcomes: Results Logistic regression modelling of TUI data showed that complete avulsion is best diagnosed by requiring the three central tomographic slices to be abnormal.
Secondary outcomes: A complete avulsion was found in 30% (n=226) of all patients. It was right-sided in 26% (n=199), left-sided in 20% (n=146), and bilateral in 16% (n=119) women. Having complete avulsion was strongly associated with symptoms of prolapse (59% vs 38%, P < 0.001), significant prolapse on clinical assessment (74% vs 40%, P < 0.001) and cystocele descent on ultrasound (14.8 mm below the symphysis vs. 2.3 mm below the symphysis, P < 0.001). After exclusion of patients with complete (unilateral or bilateral) avulsion (n = 226), 55 patients with TUI abnormalities who did not meet the minimal criteria were identified and classified as ‘partial avulsion’. There was no association between partial avulsion Yes. Population, including study site and timeframe of recruiting, is clearly defined and suitable. and symptoms of bladder dysfunction. |
Quality assessment: 1. Is the study population clearly defined and suitable, including study site(s) and timeframe of recruiting? Yes. Population, including study site and timeframe of recruiting, is clearly defined and suitable.
2. Is selection bias prevented in the study design? Unclear, retrospective nature of study may have caused selection bias.
3. Are test readers blinded to other test results, including patient complaints? Offline analysis of datasets was blinded to all patient data, and were at least 6 months old.
4. Are the methods described for diagnostic evaluation clearly described and reproducible? Yes the process is clearly described and reproducible.
5. Are correct methods used for the analysis? Yes. The authors used logistic regression to test for relations. Before comparisons using the t-test, the authors tested for normality.
6. Are the main results well-presented and yield answers to the study aim(s)? Yes. Results are clearly described in the text and presented in tables. Figures are used to illustrate ultrasound findings. |
|
Dietz et al (2012) [27] |
Design Retrospective observational study.
N = 266 |
Aim of the study: To compare vaginal palpation and sonographic diagnosing using either rendered volume imaging, or tomographic or multislice imaging, for the diagnosis of levator trauma.
Inclusion criteria: Women who had presented for urodynamic testing in a tertiary urogynecology unit between March 2006 and November 2008, who had undergone an interview, multichannel urodynamic testing and translabial ultrasound. |
Primary outcomes: The agreement between findings on vaginal palpation and both ultrasound methods wth regard to the diagnosis of levator avulsion.
Secondary outcomes: The association between findings on vaginal palpation and both ultrasound methods and symptoms, signs and ultrasound findings of pelvic organ prolapse. |
Primary outcomes: The interobserver reproducibility series for the evaluation of rendered images for levator avulsion yielded a Cohen’s kappa of 0.57 (95% CI, 0.32 – 0.76).
Table showing agreement (%) and Cohen’s Kappa for the comparison of palpation, rendered volume, and tomographic ultrasound imaging.
Methods compared Agreement (%) Cohen’s kappa (95% CI) Palpation vs rendered volume 86 0.43 (0.32–0.53) Rendered volume vs TUI 80 0.35 (0.26–0.44) Palpation vs TUI 87 0.56 (0.48 – 0.62)
Secondary outcomes: he results of all three methods were strongly associated with symptoms and signs of prolapse. |
Quality assessment: 1. Is the study population clearly defined and suitable, including study site(s) and timeframe of recruiting? Yes. Population, including study site and timeframe of recruiting, is clearly defined and suitable.
2. Is selection bias prevented in the study design? Unclear, retrospective nature of study may have caused selection bias.
3. Are test readers blinded to other test results, including patient complaints? Yes the operator was blinded against all other data.
4. Are the methods described for diagnostic evaluation clearly described and reproducible? Yes, the methods are well described and reproducible
5. Are correct methods used for the analysis? Yes. The authors used Cohen’s kappa to determine agreement between methods as well as χ2 tests and t-tests to assess any associations between the diagnosis of avulsion by the three tested methods and clinical or sonographic signs of female pelvic organ prolapse. They tested all continuous data for normality using histograms and the Kolmogorov–Smirnov test.
6. Are the main results well-presented and yield answers to the study aim(s)? Yes. Results are clearly described in the text and presented in tables. Figures are used to illustrate ultrasound findings. |
|
Dietz et al (2010) [28] |
Design: Prospective observational study.
N = 83 |
Aim of the study: To determine whether levator avulsion is a risk factor for recurrence after cystocele repair.
Inclusion criteria: Women who had undergone anterior colporrhaphy procidures without mesh augmentation, and had completed a follow up visit that included a structured interview, clinical examination and 4-D translabial ultrasound examination. |
Primary outcomes: Relative risks for recurrence of significant cystocele in women with bilateral avulsion or unilateral avulsion, compared to no avulsion. |
Primary outcomes:
|
Quality assessment: 1. Is the study population clearly defined and suitable, including study site(s) and timeframe of recruiting? Yes. Population, including study site and timeframe of recruiting, is clearly defined and suitable. Patients who underwent an anterior colporrhaphy between January 1 2002 to December 31 2005 where included in two hospitals (tertiary urogynacology center and a co-located private hospital
2. Is selection bias prevented in the study design? Unclear, but not expected
3. Are test readers blinded to other test results, including patient complaints? Yes the operator was blinded against all other data
4. Are the methods described for diagnostic evaluation clearly described and reproducible? Yes, the methods are well described and reproducible
5. Are correct methods used for the analysis? Yes. The authors computed relative risks and odds ratios. The TUI score was tested against recurrence using the Mann–Whitney U-test.
6. Are the main results well-presented and yield answers to the study aim(s)? Yes. Results presented in tables and described in text which answers the study aim.
|
|
Weemhoff et al (2012) [29] |
Design: Prospective observational cohort study.
N = 245 |
Aim of the study: To estimate the rates of anatomical and subjective recurrence after anterior colporrhaphy to assess whether avulsion of the puborectalis muscle is a risk factor for cystocele, and to identify other risk factors associated with recurrence.
Inclusion criteria: Women who were enrolled in a multicentre randomized controlled trial comparing indwelling catheterization following surgery two years earlier, were invited to participate in this study. |
Primary outcomes: Anatomical or subjective recurrence of cystocele, avulsion of puborecalis muscle, and risk factors for anatomical recurrence. |
Primary outcomes:
Independent risk factors for anatomical recurrence were: cystocele grade III or IV before surgery (OR: 2.0, 95% CI: 1.0 – 4.1), family history of prolapse (OR: 2.4, 95% CI: 1.2 – 4.9), sacrospinous fixation (OR: 6.5, 95% CI: 2.0 – 21.2), and complete avulsion of puborectalis muscle (OR: 2.3, 95% CI: 1.1 – 4.8). |
Quality assessment: 1. Is the study population clearly defined and suitable, including study site(s) and timeframe of recruiting? Yes. Population, including study site and timeframe of recruiting, is clearly defined and suitable. Patients were seen Between January 2006 and September 2008 in a multicentre setting. Alle patients underwent previously an anterior colporrhaphy .
2. Is selection bias prevented in the study design? Yes.
3. Are test readers blinded to other test results, including patient complaints? Yes, observers where blinded to each other data as well as blinded for the clinical data.
4. Are the methods described for diagnostic evaluation clearly described and reproducible? Yes the process is clearly described and reproducible.
5. Are correct methods used for the analysis? Yes. The authors used the independent sample t-test to compare means of continuous responses. The chi-square test was used to compare categorical variables. Fisher’s exact test was performed when the assumptions of the Pearson chisquare test were not reached, i.e., one or more cells contained less than five observations. Logistic regression models were employed to calculate odds ratios (OR) and 95% confidence intervals (CI).
6. Are the main results well-presented and yield answers to the study aim(s)? Yes. Results presented in tables and described in text which answers to the study aim
|
|
Model et al (2010) [30] |
Design: Retrospective observational study.
N = 737 |
Aim of the study: To assess the association between avulsion injury and increased likelihood of pelvic organ prolapse and its symptoms in symptomatic women after pelvic floor surgery.
Inclusion criteria: Women who had presented to a tertiary urogynecological unit for the investigation of pelvic organ prolapse and lower urinary tract dysfunction between May 2005 and July 2008. |
Primary outcomes: Relative risk of objective prolapse in women with avulsion injury and a history of pelvic surgery, and relative risk of symptoms of prolapse in the same group. |
Primary outcomes:
|
Quality assessment: 1. Is the study population clearly defined and suitable, including study site(s) and timeframe of recruiting? Yes. Population, including study site and timeframe of recruiting, is clearly defined and suitable. Patients were seen at a tertiary urogynecology center for lower urinary tract symptoms and/or symptoms of pelvic organ prolapse between May 2005 to July 2008
2. Is selection bias prevented in the study design? Unclear, retrospective nature of study may have caused selection bias.
3. Are test readers blinded to other test results, including patient complaints? No, The authors did not mentioned anything about blinding procedure of data. It is also unclear how many observers/investigators where involved in the clinical and ultrasonoghraphic assessments
4. Are the methods described for diagnostic evaluation clearly described and reproducible? Yes the process is clearly described and reproducible
5. Are correct methods used for the analysis? Yes. The authors calculated relative risks and odds ratios.
6. Are the main results well-presented and yield answers to the study aim(s)? Yes. Results presented in tables and described in text which answers to the study aim.
|
|
Wong et al (2013) [31]) |
Design: Retrospective observational study
N = 209 |
Aim of the study: To determine whether levator avulsion is a risk factor for cystocele recurrence following anterior compartment transobturator mesh placement.
Inclusion criteria: Women who had undergone a standardized clinical interview, a clinical assessment, and a 4-D transperineal ultrasound examination between 2004 and 2008. |
Primary outcomes: Differences in subjective and objective outcomes after mesh implementation between women with and without levator avulsion. |
Primary outcomes:
Table 1 of the article: Subjective and objective outcomes after mesh implantation in women with and without levator avulsion at a mean follow-up of 2.2 years. |
Quality assessment 1. Is the study population clearly defined and suitable, including study site(s) and timeframe of recruiting? The study population is clearly defined and suitable. Study site and timeframe of recruiting where described. Women were seen in a tertiary urogynecological unit and all underwent anterior compartment mesh placement 2. Is selection bias prevented in the study design? Unclear, retrospective nature of study may have caused selection bias.
3. Are test readers blinded to other test results, including patient complaints? Yes the ultrasound volumes were analysed by two observers who where blinded for each others data and also blinded to all previously collected data. 4. Are the methods described for diagnostic evaluation clearly described and reproducible? Yes the methods where clearly described and reproducible 5. Are correct methods used for the analysis? Yes. The authors used Student’s t-test for continuous variables and chi2 analysis for categorical variables.
6. Are the main results well-presented and yield answers to the study aim(s)? Yes. Results presented in tables and described in text which answer the study aim.
|
|
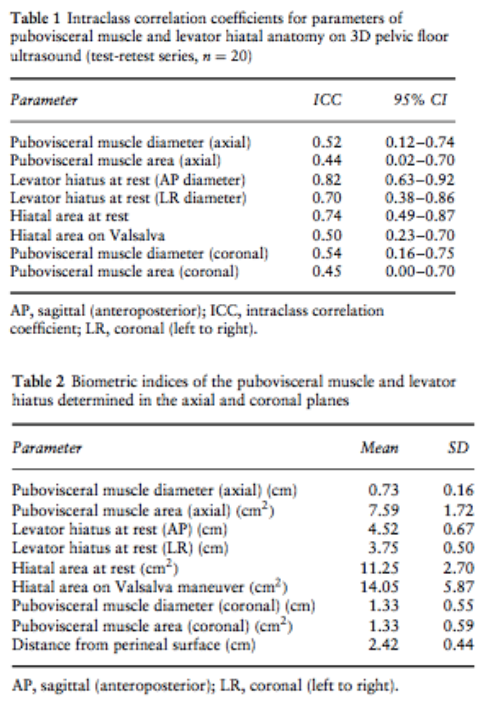
Dietz et al (2005) [22] |
Design: Prospective observational study
N = 52 |
Aim of the study: To define a number of parameters describing levator anatomy on 3D ultrasound, to establish test-retest variability for those parameters, and to assess the correlation between levator biometry and pelvic organ descent as determined by 2D ultrasound.
Inclusion criteria: Nulligravid female Caucasians volunteers n=between 18 and 24 years of age. |
Primary outcomes: Biometric indices of pubovisceral muscle and levator hiatus, test-retest variability of these indices (intraclass correlation coefficient), and correlations between hiatal area and pelvic organ descent. |
Primary outcomes:
|
Quality assessment: 1. Is the study population clearly defined and suitable, including study site(s) and timeframe of recruiting? The Populationis clearly defined and suitable. 52 nulligravid female Caucasian volunteers between 18 and 24 years of age were invited to a pelvic floor assessment. They were recruited through the Australian Twin Registry as part of a twin study of pelvic floor function.where included. However nothing is said about the timeframe or specific study site
2. Is selection bias prevented in the study design? Unclear, but not expected
3. Are test readers blinded to other test results, including patient complaints? Yes, investigators where blinded they describe test-retest series comprising 20 volume datasets where assessed by H.P.D. and C.S. in blinded fashion..
4. Are the methods described for diagnostic evaluation clearly described and reproducible? Yes, the methods are described and reproducible
5. Are correct methods used for the analysis? Yes. The autors first tested for normality using the Kolmogorov–Smirnov test. Pearson’s correlation coefficient (r) was used to compare normally distributed continuous variables. Repeatability measures were calculated for all relevant parameters in a test-retest series comprising 20 volume datasets.
6. Are the main results well-presented and yield answers to the study aim(s)? Yes. Results presented in tables and described in text which answers to the study aim.
|
|
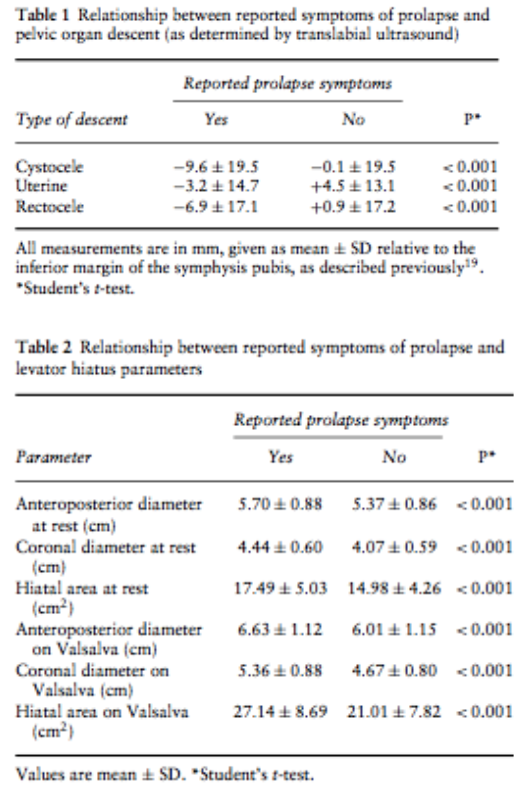
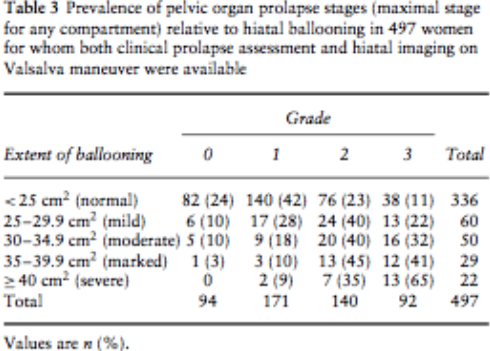
Dietz et al (2008) [32] |
Design: Retrospective observational study
N = 544 |
Aim of the study: Defining normality for the parameter of hiatal area on Valsalva.
Inclusion criteria: Women seen in a tertiary urogynecological unit for symptoms of pelvic floor and/ or urinary tract dysfunction. |
Primary outcomes: The relationship between reported symptoms of prolapse and both pelvic organ descent and levator hiatus parameters.
Secondary outcome: The prevalence of pelvic organ prolapse stages relative to hiatal ballooning. |
Primary outcomes:
Secondary outcomes:
|
Quality assessment: 1. Is the study population clearly defined and suitable, including study site(s) and timeframe of recruiting? Population, including study site, is clearly defined and suitable, but timeframe of recruiting is not mentioned. Women were seen in a tertiary urogynecological unit for symptoms of pelvic floor and/or urinary tract dysfunction.
2. Is selection bias prevented in the study design? Unclear, retrospective nature of study may have caused selection bias.
3. Are test readers blinded to other test results, including patient complaints? Yes. Analysis of data was performed off-line weeks to months following clinical assessment, blinded against all clinical data.
4. Are the methods described for diagnostic evaluation clearly described and reproducible? Yes. Hiatal dimensions were determined according to a previously published methodology, which has been shown by several authors to be highly repeatable.
5. Are correct methods used for the analysis? Yes. The authors used t-tests to evaluate the relationship of pelvic organ descent and prolapse symptoms, and receiver–operating characteristics (ROC) curve analysis to examine the relationship between hiatal dimensions and reported symptoms of prolapse.
6. Are the main results well-presented and yield answers to the study aim(s)? Yes. Results presented in tables and described in text which answers to the study aim. |
|
Majida et al (2011) [33] |
Design: Cross-sectional study
N = 157 |
Aim of the study: To examine the association between the size of levator hiatus and (1) the degree and anatomical site(s) of pelvic organ prolapse and (2) the symptoms of pelvic organ dysfunction.
Inclusion criteria: Women who were at least one year beyond childbirth, with or without symptoms of pelvic organ prolapse, and gave informed consent.
Exlcusion criteria: Previous pelvic organ prolapse surgery, breastfeeding, backache, pelvic cancer, untreated urinary tract infection, neurological disorders, psychiatric disorders and inability to understand the Norwegian language. |
Primary outcomes: Size of the levator hiatus, measurement of pelvic organ prolapse (stage and site), and symptoms. |
Primary outcomes:
|
Quality assessment: 1. Is the study population clearly defined and suitable, including study site(s) and timeframe of recruiting? Yes. Population, including study site and timeframe of recruiting, is clearly defined and suitable. Women were recruited by the community gynaecologists working in the counties of Oslo and Akershus from January 2006 to April 2008.
2. Is selection bias prevented in the study design? Unclear, but not expected.
3. Are test readers blinded to other test results, including patient complaints? Yes. The ultrasound volumes were analysed 3–6 months after clinical examination, blinded to all previously collected data.
4. Are the methods described for diagnostic evaluation clearly described and reproducible? Yes. To estimate the size of the levator hiatus a 3D/4D transperineal ultrasound examination was performed. This was clearly described and has previously shown to be repeatable.
5. Are correct methods used for the analysis? Yes. The relationship between area of the levator hiatus at rest and on Valsalva was determined by using Pearson’s correlations coefficient (r). Within-groups and between-groups comparisons were tested with Student’s t-test and Wilcoxon signed rank test/Mann–Whitney U test. The possible effect of LHval on symptoms was tested using logistic regression.
6. Are the main results well-presented and yield answers to the study aim(s)? Yes. Results presented in tables and described in text which answers to the study aim. |
|
Chen et al (2011) [17] |
Design: Cross-sectional study
N = 103 |
Aim of the study: To evaluate the levator function in women with stress urinary incontinence or with pelvic organ prolapse by ultrasound parameter measurements.
Inclusion criteria: Women attending the gynecology clinic of Fuzhou General Hospital (China) who either had pelvic organ prolapse, stress urinary incontinence or were normal controls. |
Primary outcomes: Reliability of ultrasound parametes (intraclass correlation coefficient), and ultrasound parameters (area of levator hiatus, sagittal hiatal diameter). |
Primary outcomes: Intra-observer agreement for all parameters demonstrated very good reliability, see table 2.
Non-significant differences were found on other ultrasound parameters, i.e.the percent of the area of the levator hiatus reduced, displacement of the bladder neck, the percent of sagittal hiatal diameter shortened, and the change of the levator hiatal angle. |
Quality assessment: 1. Is the study population clearly defined and suitable, including study site(s) and timeframe of recruiting? Population, including study site, is clearly defined and suitable but timeframe of recruiting is not mentioned. Patients attending the gynecology clinic of Fuzhou General Hospital were invited to participate in the study.
2. Is selection bias prevented in the study design? Unclear. Women were divided in three groups (POP, SUI or controls). In order to have a homogenous sample, these groups were recruited to be of similar age, parity, and BMI.
3. Are test readers blinded to other test results, including patient complaints? Yes. Analysis was blinded to patient’s data.
4. Are the methods described for diagnostic evaluation clearly described and reproducible? Yes. The assessment of levator function was undertaken by transperineal ultrasound. This was clearly described and has previously shown to be repeatable.
5. Are correct methods used for the analysis? Yes. One-way ANOVA was used to test for significant differences of the parameters between the three groups.
6. Are the main results well-presented and yield answers to the study aim(s)? Yes. Results presented in tables and described in text which answers to the study aim. |
|
Khunda et al (2012) [18] |
Design: Retrospective observational study.
N = 188 |
Aim of the study: To determine whether clinical estimation of the genital hiatus and perineal body on Valsalva is predictive of an abnormally distensible hiatus (ballooning).
Inclusion criteria: Women seen at a tertiary urogynecology centre for lower urinary tract symptoms and/ or symptoms of pelvic organ prolapse between September 2010 and February 2011. |
Primary outcomes: The association between clinical and ultrasound measures of hiatal dimensions, and the comparison between ultrasound and clinical measurement for hiatus and signs and symptoms of prolapse. |
Primary outcomes: Interobserver reliability data (n = 20) was obtained for hiatal area on Valsalva (intraclass correlation [ICC], 0.89; 95%CI 0.73 – 0.95) and for anterior-posterior diameter on Valsalva (ICC, 0.85; 95% CI, 0.62– 0.94).
Table 1 of the article: Associations between genital hiatus and perineal body measurements and ultrasound measures of hiatal dimensions.
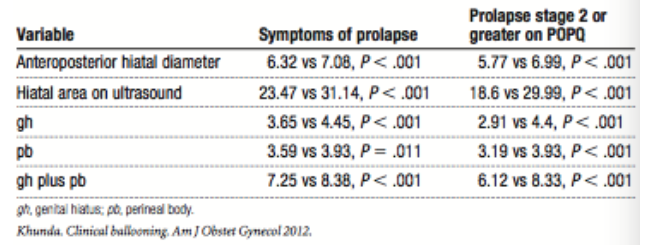
Table 2 of the article: Comparison between ultrasound and clinical measurement for hiatus and signs and symptoms of prolapse.
|
Quality assessment: 1. Is the study population clearly defined and suitable, including study site(s) and timeframe of recruiting? Yes. Population, including study site and timeframe of recruiting, is clearly defined and suitable. Patients were seen at a tertiary urogynecology center for lower urinary tract symptoms and/or symptoms of pelvic organ prolapse between September 2010 and February 2011.
2. Is selection bias prevented in the study design? Unclear, retrospective nature of study may have caused selection bias.
3. Are test readers blinded to other test results, including patient complaints? Yes. Archived 4D translabial ultrasound datasets were analyzed offline at a later date, blinded to all other data.
4. Are the methods described for diagnostic evaluation clearly described and reproducible? Yes. Hiatal dimensions were determined according to a previously published methodology, which has been shown by several authors to be highly repeatable.
5. Are correct methods used for the analysis? Yes. The authors used Pearson’s correlation coefficient to calculate the linear relationship between clinical examination measurements and 3D/4D ultrasound measurements. Receiver operator characteristics (ROCs) curve analysis was used to examine the relationship between gh, pb, and signs and symptoms of prolapse.
6. Are the main results well-presented and yield answers to the study aim(s)? Yes. Results presented in tables and described in text which answers to the study aim. |
|
Pineda et al (2013) [19]) |
Design: Retrospective observational study
N = 577 |
Aim of the study: To determine the limits of normality for the midsagittal hiatal diameter of the levator hiatus and to define ‘ballooning’, abnormal distensibility of the levator ani muscle.
Inclusion criteria: Women seen at a tertiary urogynaecology clinic between May 2008 and September 2010. |
Primary outcomes: Midsaggital diameter of the hiatus, test-retest repeatability of this measure, and the relation between reported prolapse symptoms and pelvic organ descent. |
Primary outcomes:
The intraclass correlation coefficient for midsaggital diameter of the hiatus on Valsalva was 0.71.
There was a strong statistical relationship between reported prolapse symptoms and pelvic organ descent. |
Quality assessment: 1. Is the study population clearly defined and suitable, including study site(s) and timeframe of recruiting? Yes. Population, including study site and timeframe of recruiting, is clearly defined and suitable. Women were seen between May 2008 and September 2010 at a tertiary urogynaecology clinic.
2. Is selection bias prevented in the study design? Unclear, retrospective nature of study may have caused selection bias.
3. Are test readers blinded to other test results, including patient complaints? Yes. Ultrasound postprocessing analysis was performed offline, blinded against all clinical data.
4. Are the methods described for diagnostic evaluation clearly described and reproducible? Yes. All ultrasound volumes were obtained at rest, maximal Valsalva and on maximal pelvic floor contraction according to a standardised methodology as previously described.
5. Are correct methods used for the analysis? Yes. The authors used t-tests and chi-squared tests for trend to evaluate the relationship between pelvic organ descent/prolapse symptoms and AP hiatal diameters and receiver operating characteristics (ROC) curve analysis to obtain an optimal cut-off value for hiatal diameter as a measure of hiatal ‘ballooning’.
6. Are the main results well-presented and yield answers to the study aim(s)? Yes. Results presented in tables and described in text which answers to the study aim.
|
Beoordelingsdatum en geldigheid
Publicatiedatum : 27-03-2015
Beoordeeld op geldigheid : 13-11-2014
Omdat deze richtlijn modulair is opgebouwd, kan herziening op onderdelen eenvoudig plaatsvinden. Een eerste moment zal zeker medio 2015-2016 zijn als nieuwe gegevens van, ten tijde van de richtlijnontwikkeling lopende, studies beschikbaar komen. Zo nodig wordt een nieuwe werkgroep geïnstalleerd om de richtlijn te herzien. De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De Nederlandse Vereniging voor Obstetrie en Gynaecologie is als houder van deze richtlijn de eerstverantwoordelijke voor de actualiteit van deze richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijk verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de eerstverantwoordelijke over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
Ook in samenwerking met:
- Nederlandse Vereniging voor Fysiotherapie bij Bekkenproblematiek en Pré- en Postpartum gezondheidszorg
De richtlijnontwikkeling werd ondersteund door de Orde van Medisch Specialisten en de richtlijnontwikkeling werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS).
Doel en doelgroep
Doel
Het doel is om gynaecologen, maag-darm-leverartsen, urologen, bekkenfysiotherapeuten, radiologen en chirurgen te voorzien van een landelijke door de relevante beroepsverenigingen gedragen richtlijn die voldoet aan de eisen van een AGREE-instrument volgens de EBRO-methode met betrekking tot het voorkomen van prolaps en het behandelen van vrouwen met een prolaps. De te ontwikkelen richtlijn voorziet in de meest recente 'evidence based' informatie over prolaps.
Met het opstellen van een dergelijke richtlijn wordt beoogd de onduidelijkheid en onzekerheid over het voorkomen, diagnosticeren en het behandelen van een prolaps te verminderen.
De richtlijn kan worden gebruikt door alle zorgverleners die betrokken zijn bij de zorg voor vrouwen met een (verhoogd risico op een) prolaps, maar is primair geschreven voor leden van de beroepsgroepen die aan de ontwikkeling van de richtlijn hebben bijgedragen.
Doelgroep
De richtlijn geldt voor alle vrouwen die medische zorg krijgen vanwege prolaps(klachten).
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2012 een multidisciplinaire werkgroep ingesteld bestaande uit vertegenwoordigers van alle relevante beroepsgroepen die betrokken zijn bij het zorgproces in de eerste en tweede lijn van vrouwen met een (verhoogd risico op een) prolaps. De beroepsgroepen zijn de Nederlandse Vereniging voor Radiologie (NVvR), de Nederlandse Vereniging voor Urologie (NVU), de Nederlandse Vereniging van Maag-Darm-Leverartsen (MDL), de Nederlandse Vereniging Voor Heelkunde (NVvH), de Nederlandse Vereniging voor Fysiotherapie bij Bekkenproblematiek en Pré- en Postpartum gezondheidszorg (NVFB) en de Nederlandse Vereniging voor Obstetrie & Gynaecologie (NVOG). De werkgroepleden waren door de bovengenoemde wetenschappelijke verenigingen gemandateerd voor deelname aan deze werkgroep. De werkgroepleden zijn gezamenlijk verantwoordelijk voor de integrale tekst van deze conceptrichtlijn. Een partij die geen zitting had in de werkgroep maar wel voor extern advies geraadpleegd werd gezien hun mede betrokkenheid bij het onderwerp is de Vereniging van Continentie Verpleegkundigen & Verzorgenden (CV&V).
- Dhr. J.P. Roovers, uro-gynaecoloog, Academisch Medisch Centrum, Amsterdam (voorzitter)
- Mw. E. Everhardt, gynaecoloog, Medisch Spectrum Twente, Enschede
- Mw. V. Dietz, gynaecoloog, Catharina ziekenhuis, Eindhoven
- Dhr. A.L. Milani, uro-gynaecoloog, Reinier de Graaf Gasthuis, Delft
- Dhr. A.H.P. Meier, uroloog, Vie Curi, Venlo
- Mw. E.C.J. Consten, colorectaal chirurg, Meander Medisch Centrum, Amersfoort
- Dhr. J.J. Futterer, radioloog, Universitair Medisch Centrum St. Radboud, Nijmegen
- Mw. R.J.F. Felt-Bersma, maag-darm-lever arts, VU Medisch Centrum, Amsterdam
- Mw. M.C.Ph. Slieker-ten Hove, bekkenfysiotherapeut, Erasmus Medisch Centrum, Rotterdam
- Mw. T. Steenstra Touissant, AIOS gynaecologie, Kennemer Gasthuis, Haarlem
- Mw. C.A.L. van Rijn, AIOS gynaecologie, Sint Franciscus Gasthuis, Rotterdam
- Mw. F. Vlemmix, AIOS gynaecologie, Kennemer Gasthuis, Haarlem
- Mw. K. Notten, AIOS gynaecologie
- Dhr. J.J. Van Iersel, ANIOS chirurgie, Meander Medisch Centrum, Amersfoort
- Dhr. T.A. van Barneveld, klinisch epidemioloog, Orde van Medisch Specialisten, Utrecht
- Dhr. K.Y. Heida, richtlijnondersteuner Nederlandse Vereniging van Obstetrie en Gynaecologie, Utrecht
Belangenverklaringen
De belangen van de werkgroepleden werden geïnventariseerd met het door KNAW, KNMG en OMS opgestelde belangenverklaringsformulier. De gemelde belangen zijn besproken in de werkgroep en met vertegenwoordigers van het bestuur van de NVOG. Geconcludeerd werd dat de werkgroep evenwichtig was samengesteld en dat er geen bezwaren waren tegen deelname aan de werkgroep en besluitvorming (proportionaliteitsbeginsel, zie Code KNMG, KNAW, OMS).
Inbreng patiëntenperspectief
Voor ontwikkeling van een goede richtlijn is de input van patiënten nodig. Een behandeling moet immers voldoen aan de wensen en eisen van patiënten en zorgverleners. Patiënten kunnen zorgverleners die een richtlijn ontwikkelen helpen om te begrijpen hoe het is om met een ziekte of aandoening te leven of om er mee geconfronteerd te worden. Op deze manier kan bij het ontwikkelen van een richtlijn beter rekening gehouden worden met de betekenis van verschillende vormen van diagnostiek, behandeling en zorg voor patiënten. Het in kaart brengen van de behoeften, wensen en ervaringen van patiënten met de behandeling biedt tevens de gelegenheid om de knelpunten in kaart te brengen. Wat zou er volgens patiënten beter kunnen? Een patiënt doorloopt het hele zorgtraject, een behandelaar ziet vaak slechts het stukje behandeling waarin hij zich heeft gespecialiseerd. Daarom is het zinvol ook knelpunten vanuit patiëntenperspectief in kaart te brengen om de kwaliteit van de behandeling te verbeteren. In de beginfase van de ontwikkeling van deze richtlijn is een knelpuntenanalyse gedaan door middel van een groepsinterview met patiënten (focusgroep). Vanuit de poliklinieken werden patiënten, die minimaal drie maanden en maximaal vijf jaar geleden een prolaps behandeling hadden ondergaan, gevraagd om deel te nemen aan het focusgroep gesprek. Een verslag van de focusgroep is besproken in de werkgroep en de belangrijkste knelpunten zijn geadresseerd in de richtlijn. De hier voorliggende conceptrichtlijn is voor commentaar voorgelegd aan deelnemers van de focusgroep.
Verslag focusgroepbijeenkomst “Prolaps” van 13 november 2012.
In dit document worden de aandachtspunten die volgen uit het focusgroep gesprek van 13 november 2012 uitgelicht.
Doel van het focusgroep gesprek:
Vanuit patiënten inzichtelijk maken hoe de zorg aan vrouwen met een prolaps, patiëntgerichter kan.
Deelneemsters aan het focusgroep gesprek:
In samenwerking met de gynaecologen van de werkgroep richtlijnontwikkeling prolaps, werden deelnemers benaderd en geselecteerd. Er namen in totaal 11 vrouwen deel.
De gespreksstructuur:
Het gesprek werd gestructureerd door chronologisch het zorgproces door te spreken: het stellen van de diagnose prolaps, de begeleiding tot aan de ingreep, de ingreep zelf, de nazorg/follow-up. De belangrijkste aandachtspunten worden in dit verslag uitgelicht, gegroepeerd naar bovenstaande zorgmomenten.
Algemene punten, voor verbetering van het multidisciplinaire zorgproces:
De diagnose prolaps werd gesteld
Klachten en verwijzing:
- De klachten van een prolaps zijn lastig als dusdanig te herkennen en niet eenduidig. Hierdoor werden in sommige gevallen deze klachten niet door de huisarts herkend. Het heeft bij een aantal patiënten hierdoor lang geduurd alvorens de diagnose werd gesteld.
- Over het algemeen werden patiënten via de huisarts verwezen naar de gynaecoloog die vervolgens de definitieve diagnose stelde.
- In sommige gevallen werden patiënten eerst door de huisarts behandeld of verwezen naar een bekkenfysiotherapeut alvorens ze werden verwezen naar een specialist (gynaecoloog, uroloog of maag-darm-leverarts).
- Verwijzing door de huisarts verschilde per persoon en was afhankelijk van het klachtenpatroon. In een aantal gevallen werden patiënten eerst doorverwezen naar een specialist die vervolgens concludeerde dat het probleem niet op zijn/haar vakgebied ligt en patiënten werden weer retour verwezen naar de huisarts. Dit werd als vervelend ervaren. Dit zou niet nodig hoeven zijn als er in eerste instantie goed gekeken wordt.
- Door deze verwijzingen over en weer werden de patiënten door meerdere zorgverleners gezien en lichamelijk onderzocht alvorens de definitieve diagnose werd gesteld. Dit werd door een aantal patiënten als vervelend ervaren.
- Verwijzing naar een bekkenbodemcentrum/speciaal bekkenbodempoli werd ook genoemd. Niet iedereen was op de hoogte dat er zulke centra zijn in Nederland. Wellicht zijn ook de huisartsen niet goed op de hoogte van deze centra.
- Voordeel van een bekkenbodemcentrum danwel van de bekkenbodempoli is dat in één dag alle gesprekken en onderzoeken plaatsvinden (vaak in tweetallen: incontinentieverpleegkundige, gynaecoloog, uroloog, bekkenfysiotherapeut). De uitslag wordt dezelfde dag nog bekendgemaakt.
- Nadeel van deze methode is dat er weinig ruimte en aandacht is voor de emotionele en psycho-sociale impact van de verzakkingsproblemen op de patiënt.
- De emotionele aspecten konden over het algemeen wel besproken worden met de gynaecoloog, echter in het vervolgtraject was weinig aandacht voor dit aspect.
Diagnostiek:
- De onderzoeken die patiënten ondergingen werden over het algemeen niet als vervelend ervaren.
- In sommige gevallen werden door verschillende artsen dezelfde onderzoeken opnieuw gedaan. Dit werd wel als onnodig en vervelend ervaren. Het woord ‘kijkdoos’ wordt meerdere keren genoemd in dit kader van veel lichamelijk onderzoek door verschillende zorgverleners.
- Als oplossing werd gegeven de mogelijkheid van diagnostiek in een bekkenbodemcentrum/poli waarbij alle onderzoeken in één dag werden gedaan en waar de verschillende specialisten bij betrokken zijn.
- De vragenlijsten die over de bekkenbodemproblemen gaan, gaan heel beknopt in op seksuele dysfunctie, er wordt verder in het traject niet meer op dit probleem ingegaan.
Samengevat: klachten van een prolaps zijn veelal niet bekend en worden niet als dusdanig herkend, patiënten blijven lang rondlopen met klachten. Verwijzing van de huisarts naar een specialist kan meer gestructureerd (bekkenbodem centrum/poli) en communicatie tussen de zorgverleners is hierin belangrijk. Naast de medische aspecten dienen ook de emotionele aspecten van verzakkingsproblemen aandacht te krijgen.
Behandeling:
Informatie over prolaps en behandelopties
- Over het algemeen werden patiënten voorgelicht over wat voor een verzakking de patiënten hadden, de klachten van een verzakking en wat de mogelijke behandelopties zijn met de voor- en nadelen van de behandeling. Ze hadden het gevoel mee te mogen beslissen over de behandeling. Dit werd als positief ervaren.
- In een aantal gevallen was er geen mogelijkheid tot “meebeslissen” over de behandeling. Er werden geen opties besproken. Of er werden geen voor- en nadelen besproken van de ingreep. Door het gemis aan informatie hadden ze niet de mogelijkheid een weloverwogen keuze te maken.
- Er werd aangegeven dat er bijna niet wordt gesproken in de gesprekken over consequenties van een ingreep op seksueel gebied.
- Conservatieve behandelopties werden veelal niet besproken. Twee patiënten hadden een pessarium gekregen (één patiënt i.v.m. nog een kinderwens). Deze bleek in hun specifieke geval afdoende te zijn en de patiënten zijn tevreden over de behandeling met een pessarium. Voordeel is dat patiënten zelf het pessarium in en uit kunnen doen en ze hoeven geen operatie te ondergaan.
- Het overgrote deel gaf aan geen informatie te hebben gekregen over de mogelijkheid van een ‘ring’ als behandeling. Uitleg werd gegeven dat het heel erg afhankelijk is van de soort verzakking en van de ernst van de verzakking of een ‘ring’ effectief is.
- Er wordt onvrede uitgesproken over het ‘matje’, als zo’n techniek zoveel complicaties geeft, waarom gebruiken jullie het dan nog? Er werd uitleg gegeven dat het ‘matje’ in sommige gevallen de laatste behandeloptie is. Dat het niet gebruikelijk is deze als eerste behandeloptie te kiezen. Dat er verschillende soorten ‘matjes’ zijn en dat het afhankelijk is van de soort verzakking en de ernst van de verzakking welke behandeling het beste is. Daarnaast blijft de patiënt de keuze hebben of zij een ‘matje’ wil.
- Er werd aangegeven dat de mondelinge informatie ondersteunt zou moeten worden met schriftelijke informatie. Door middel van een folder met duidelijke uitleg over de verzakking en de mogelijke behandelopties (ondersteunt met plaatjes/foto’s, in begrijpelijke taal, maar ook met de Latijnse benaming voor het eventueel opzoeken op internet).
- Over het algemeen was er ruimte voor een extra gesprek een aantal dagen voorafgaand aan de operatie om nogmaals de behandeling door te spreken of om vragen te stellen. In sommige gevallen werd dit telefonisch gedaan. Telefonische informatieoverdracht werd als minder prettig ervaren dan een lijfelijk gesprek.
Instructies en procedure voorafgaand aan de ingreep
- Een enkeling is voorafgaand aan de ingreep naar een bekkenfysiotherapeut geweest voor oefeningen en training van de bekkenbodem. De oefeningen en trainingen werden als nuttig ervaren. De frequentie van de afspraken met de fysiotherapeut zou geïndividualiseerd moeten worden. Meerdere herhalingen van uitleg van de oefeningen is niet voor iedereen nodig.
Samengevat: er is behoefte aan goede en volledige informatie (evt. schriftelijk) over de verzakking, de behandelopties en de daarbij behorende voor- en nadelen, zodat een weloverwogen beslissing kan worden genomen door de patiënt samen met de behandelaar over de uiteindelijke keuze van de behandeling. Eventuele conservatieve behandelingsopties zouden overwogen moeten worden. Naast mondelinge informatie is er behoefte aan schriftelijke informatie.
De ingreep en opname:
- Over het algemeen werden er goede instructies gegeven na de ingreep (bij ontslag) over wat je allemaal wel en niet mocht doen. Er werden praktische voorbeelden gegeven, niet bukken, stofzuigen, sporten, niet hoesten/niezen, niet persen op het toilet etc.
- Geen of onvoldoende informatie werd gegeven over instructies voor het opstaan uit stoel of bed, hygiëne en schoonmaakinstructies, instructies over pijnstilling en adviezen omtrent seksuele mogelijkheden. Voorbeeld: de helft van de patiënten kreeg laxantia mee voor preventie obstipatie, de andere helft niet.
- Bij het optreden van complicaties of pijn was het niet altijd duidelijk bij wie ze terecht konden hiermee. Sommigen werden verwezen naar de huisarts, anderen naar de gynaecoloog.
- Sommige ziekenhuizen hebben folders of een hand-out met instructies. Een folder met standaardinformatie zou eigenlijk altijd meegegeven moeten worden.
- Iedereen kreeg een nacontrole ongeveer 6 weken na de operatie.
Samengevat: er is behoefte aan goede instructies na de ingreep over wat men aan fysieke activiteiten kan en mag, schoonmaakinstructies, instructies over pijnstilling en uitleg over bij wie ze terecht kunnen bij problemen (huisarts, gynaecoloog) en uitleg over mogelijkheden op seksueel gebied. Naast mondelinge instructies is er behoefte aan schriftelijke instructies.
Follow-up en nazorg:
- De meeste patiënten hebben contact gehad met een bekkenfysiotherapeut voorafgaand aan een ingreep. Er is behoefte om ook na een ingreep instructies te krijgen over oefeneningen van de spieren van de bekkenbodem om een recidief verzakking te voorkomen. Dit wordt veelal niet aangeboden.
- De kosten voor de bekkenfysiotherapie zijn onduidelijk. In hoeverre wordt dit vergoed door de verzekeraar?
- Er is behoefte aan gerichte leefregels ter voorkoming van een recidief.
- Er is behoefte aan respect van de zorgverlener voor de impact van een ingreep voor de patiënt en voor de geestelijke gesteldheid. Pijn, seksuele dysfunctie, recidief mogelijkheden moeten bespreekbaar worden gemaakt. Deze mening werd niet door alle patiënten gedeeld.
- Er wordt aangegeven dat een aantal patiënten synapause hebben gekregen voor een beter herstel, een deel heeft dit niet gehad.
Samengevat: er is behoefte aan leefregels ter voorkoming van een recidief. Dit zou idealiter via een bekkenfysiotherapeut kunnen verlopen. Die kan dan ook gerichte oefeningen geven voor versteviging van de bekkenbodem. Er moet in het nazorgtraject aandacht zijn voor eventuele problemen met betrekking tot pijn, seksuele dysfunctie en recidieven.
Samenvatting van de aanbevelingen die zouden kunnen worden gemaakt aan de hand van dit gesprek:
- Adequate kennis in de eerste lijn over klachten en diagnostiek aangaande prolaps is van belang om patiënten gericht door te kunnen verwijzen.
- Multidisciplinaire aanpak van een prolaps zal onnodig dubbel lichamelijk onderzoek kunnen voorkomen evenals foutieve of meervoudige verwijzingen. Bekkenbodemcentra/poli’s zouden hier goed bij aansluiten.
- Informatie over de verzakking en de behandelopties met de voor- en nadelen dienen met de patiënt besproken te worden.
- Patiënten moeten de mogelijkheid krijgen een weloverwogen beslissing te kunnen nemen over hun eigen behandeling, dit kan door al de behandelopties met de voor- en nadelen met de patiënt te bespreken.
- Er is behoefte aan een informatiefolder of betrouwbare informatie op het internet over verzakkingsklachten en de behandelopties.
- Er is behoefte aan (schriftelijke) instructies voor na de operatie over wat men wel en niet mag op fysiek gebied, maar ook instructies over pijnstilling, schoonmaakinstructies en seksuele instructies.
- Er dient duidelijk aangegeven te worden bij wie de patiënt terecht kan voor haar vragen in het nazorgtraject.
- Bekkenfysiotherapie zou aan iedere vrouw aangeboden moeten worden, omdat het, naast eventueel effect op de klachten, ook kan bijdragen bij het verwerkingsproces, voor het wegnemen van onzekerheden bij de vrouw en voor het geven van praktische tips.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is geprobeerd rekening te houden met de implementatie van de richtlijn en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren.
Tevens is een specifiek implementatieplan opgesteld waarin per aanbeveling barrières voor invoering zijn geïnventariseerd en wordt aangegeven op welke termijn de werkgroep de invoering van de betreffende aanbeveling realistisch acht. Ook heeft de werkgroep een inschatting gemaakt van de kostenaspecten die samenhangen met de invoering van de betreffende aanbeveling.
De richtlijn wordt verspreid onder alle relevante beroepsgroepen en ziekenhuizen. Daarnaast is een patiëntenfolder opgesteld (in ontwikkeling). Ook is de richtlijn te downloaden vanaf de websites van de Nederlandse Vereniging voor Obstetrie en Gynaecologie: www.nvog.nl.
Werkwijze
De werkgroep werkte gedurende twee jaar aan de totstandkoming van de conceptrichtlijn. De werkgroepleden zochten systematisch naar de literatuur en beoordeelden de kwaliteit en inhoud ervan. De richtlijnondersteuner maakte, in samenspraak met de subwerkgroep die voor elk hoofdstuk was aangesteld, evidencetabellen om deze vervolgens te vertalen in GRADE tabellen. Een samenvatting van de evidence met de conclusies werd teruggekoppeld aan de gehele werkgroep waarna gezamenlijk de overige overwegingen en aanbevelingen werden geformuleerd. Tijdens vergaderingen werden teksten toegelicht en werd door de werkgroepleden meegedacht en gediscussieerd. De uiteindelijke teksten vormen samen de hier voorliggende conceptrichtlijn.
Knelpuntenanalyse
De werkgroep heeft een analyse gemaakt van knelpunten die in de dagelijkse praktijk belangrijk zijn om de zorg voor vrouwen met een verzakking te verbeteren. Met name bestond er onduidelijkheid over de rol van beeldvormend onderzoek, de toegevoegde waarde van urodynamisch onderzoek, het te verwachten effect van leefstijladviezen en bekkenfysiotherapie, de afweging om een pessarium of operatie voor te stellen als behandeling, en de eerste keus operatie bij vrouwen met een interne of externe rectum prolaps. Op basis hiervan is een concept raamwerk van de in de richtlijn te bespreken onderwerpen opgesteld. Om de richtlijn zoveel mogelijk te laten aansluiten bij de dagelijkse praktijk is vervolgens een invitational conference georganiseerd. Hiervoor zijn diverse stakeholderpartijen uitgenodigd, zoals: zorgverzekeraars, Inspectie voor de Gezondheidszorg, patiëntenorganisaties, organisaties van zorginstellingen, en het College voor Zorgverzekeringen. Met deze partijen is het door de werkgroep opgestelde raamwerk besproken en nader geëxpliciteerd. Ook zijn stakeholderpartijen gevraagd aanvullingen te geven en zijn hun verwachtingen over de richtlijn en het richtlijnontwikkelingsproces geïnventariseerd. De werkgroep heeft vervolgens een prioritering aangebracht van in de richtlijn te behandelen onderwerpen en het raamwerk van de richtlijn definitief vastgesteld.
Uitgangsvragen en uitkomstmaten
Alvorens te starten met de literatuurselectie werden door de werkgroep klinisch relevante uitkomstmaten en acceptabele meetinstrumenten gedefinieerd. Ook definities voor andere relevante variabelen werden afgestemd. Bij de beoordeling van de literatuur heeft de werkgroep vooral gekeken naar studies waarbij, naar inzicht van de werkgroepleden, klinisch relevante uitkomstmaten gebruikt werden. Deze werden voorafgaand aan de literatuurselectie door de werkgroep bepaald en gedefinieerd. Ook heeft de werkgroep voorafgaand aan de search bepaald welke instrumenten voor het meten van de uitkomst zouden worden geselecteerd. Onderstaande is een overzicht van door de werkgroep opgestelde klinisch relevante uitkomstmaten en daarbij opgestelde geaccepteerde meetinstrumenten met klinisch relevante afkappunten:
|
Uitkomstmaten |
Gekozen meetinstrumenten en (klinisch relevante afkappunten) |
|
Module Anorectaal functieonderzoek en module Chirurgische behandeling van rectum prolaps |
|
|
Fecale incontinentie |
Wexner incontinence score (aanverwant ‘Scores uitkomstmaten’) (zelfde als Cleveland Clinic Incontinence Score (CCIS)) |
|
FISI - Fecal Incontinence Severity Index |
|
|
Obstipatie |
Wexner obstipatie score (aanverwant ‘Scores uitkomstmaten’) (zelfde als Cleveland Clinic Constipation Score (CCCS)) |
|
Obstructed defecation syndrome (ODS) score |
|
|
|
Rome criteria (aanverwant ‘Scores uitkomstmaten’) |
|
Module Pessarium therapie bij prolaps |
|
|
Kwaliteit van leven |
Sheffield POP scale questionnaire (SPS-Q); Pelvic Floor Distress Inventory (PFDI); Pelvic Floor Impact Questionnaire (PFIQ); Sexual Function Questionaire (SFQ) |
|
Module Chirurgische behandeling van vaginale prolaps |
|
|
Primair: subjectief |
Afwezigheid balgevoel (bulge) |
|
|
Patient tevredenheid; PGI-I (much or very much better) |
|
Primair: objectief
|
Diepste punt (punt Ba, Bp of C) van behandelde compartiment op of boven hymen (0)2 |
|
Diepste punt (Ba, Bp of C) behandelde compartiment; stadium 0 en I (dus diepste punt van prolaps ≤ -2)3 |
|
|
Leading edge (dus ‘overall prolapse’, onafhankelijk van behandelde compartiment), zoals beschreven onder I (op of boven hymen) en II (-2 of minder) |
|
|
*I is belangrijkste, als I niet wordt gerapporteerd dan II (NIH criteria), voor III geldt dezelfde prioritering. |
|
|
Secundair: subjectief |
Quality of life: mate van verbetering (met behulp van effect sizes*) in domeinscores van UDI, DDI, IIQ of PFDI-20, PFIQ-7 en overall scores PISQ-12 of domeinen van PISQ-31 |
|
Bij afwezigheid van rapportering effect sizes de statistisch significante veranderingen in de genoemde domeinscores |
|
|
* klinisch relevant is bij effect size van 0.8 of groter |
|
|
Secundair: objectief |
Heroperatie voor prolaps in zelfde compartiment |
|
|
Heroperatie wegens de novo prolaps onbehandelde compartiment (binnen een jaar) |
|
|
of heroperatie voor andere aandoening, bv (ontmaskerde) urine incontinentie, mesh exposure, of pijn (dyspareunie?) |
|
Secundair: complicaties |
Onbedoelde schade aan blaas en /of darm direct hersteld zonder re-operatie |
|
Infectie/ hematoom/ abces |
|
|
Postoperatieve pijn volgens score a t/m e:
|
|
Strategie voor zoeken en selecteren van literatuur
Per uitgangsvraag werden ten minste twee werkgroepleden aangesteld om onafhankelijk van elkaar de literatuur te beoordelen op relevantie. Bij deze selectie van titel en abstract werden de volgende exclusiecriteria gehanteerd:
- niet van toepassing op de vraagstelling;
- niet vergelijkbaar met de Nederlandse populatie;
- niet-gedefinieerde uitkomstmaat;
- minder dan 10 vrouwen in de onderzoekspopulatie (wegens imprecisie);
- niet primair onderzoek;
- case reports, case series, letters, abstracts.
Kwaliteitsbeoordeling individuele studies
Na selectie door de werkgroepleden bleven de artikelen over die als onderbouwing bij de verschillende conclusies staan vermeld. De geselecteerde artikelen zijn vervolgens door minimaal twee werkgroepleden op volledige tekstinhoud beoordeeld en daarna beoordeeld op kwaliteit van het onderzoek en gegradeerd naar mate van bewijs. Hierbij is de indeling gebruikt, zoals weergegeven in tabel 1.1.
Bij GRADE wordt de evidence per uitkomstmaat beoordeeld. De beoordeling wordt gedaan door het invullen van een evidenceprofiel. Alleen voor kritieke en/of belangrijke uitkomstmaten wordt een evidenceprofiel gemaakt. Er zijn in totaal vijf factoren die de kwaliteit van de evidence per uitkomstmaat kunnen verlagen en drie factoren die de kwaliteit kunnen verhogen. Per factor kan de kwaliteit met één of twee niveaus omlaag gaan. Als het om een ernstige beperking gaat, gaat de kwaliteit met één niveau omlaag; als het om een zeer ernstige beperking gaat, gaat de kwaliteit met twee niveaus omlaag.
De verschillende typen onderzoek kunnen worden ingedeeld naar mate van bewijs. RCTs zijn in beginsel van hogere methodologische kwaliteit dan observationele studies, omdat RCTs minder kans op vertekening (bias) geven. In het GRADE systeem beginnen daarom RCTs met hoge kwaliteit (4) en observationele studies met lage kwaliteit (2). Niet vergelijkende, niet-systematische studies (bijvoorbeeld case series en case reports) zijn altijd van zeer lage kwaliteit.
Een overzicht van de GRADE-indeling van kwaliteit van studies per uitkomstmaat staat in tabel 1.1.
Tabel 1.1 GRADE-indeling van kwaliteit van studies per uitkomstmaat

Samenvatten van de literatuur
De beoordeling van de verschillende artikelen vindt u in de verschillende teksten terug onder het kopje ‘Samenvatting van de literatuur’. De richtlijnondersteuner maakte in samenspraak met de subgroepen per uitgangsvraag evidencetabellen van de geselecteerde individuele studies als hulpmiddel bij het beoordelen en samenvatten van deze studies. Vervolgens wordt de kwaliteit van de evidence op het niveau van de systematische review beoordeeld. Met de kwaliteit van de evidence wordt bedoeld in hoeverre er vertrouwen is dat de aanbevelingen gebaseerd kunnen worden op de (effectschatting van de) evidence en de GRADE tabellen. Het wetenschappelijk bewijs is vervolgens kort samengevat in de ‘conclusies uit de literatuur’. De belangrijkste literatuur waarop deze conclusies zijn gebaseerd staat bij de conclusies vermeld, inclusief de GRADE gradering van bewijs.
Beoordelen van de kracht van het wetenschappelijke bewijs
Er werd gekozen om -volgens de meest recente ontwikkelingen op het gebied van richtlijnen- de methode toe te passen van The Grading of Recommendations Assessment, Development and Evaluation (GRADE) voor het graderen van de kwaliteit van bewijs en de sterkte van de aanbevelingen.
Formuleren van aanbevelingen
Nadat de gegevens uit de GRADE tabellen werden samengevat als tekst werden hieruit conclusies getrokken. Om vervolgens tot een gewogen aanbeveling te komen werden de overige overwegingen besproken en geformuleerd. Dit is van belang omdat voor een aanbeveling naast het wetenschappelijke bewijs ook andere aspecten meegewogen horen te worden, zoals voorkeur van patiënten, kosten, beschikbaarheid van voorzieningen of organisatorische aspecten. Bij de overwegingen spelen de ervaring en opvattingen van de werkgroepleden een rol. De aanbevelingen geven een antwoord op de uitgangsvraag en zijn gebaseerd op zowel het beschikbare wetenschappelijke bewijs als op de belangrijkste overwegingen. De gebruikte methodiek voor richtlijnontwikkeling verhoogt de transparantie van de totstandkoming van de aanbevelingen in deze richtlijn.
Het is van belang dat het verschil tussen normerend waar mogelijk en ruimte biedend waar nodig beter tot uitdrukking komt in richtlijnen. Praktisch gezien gaat het om twee mogelijke normen: minimumnormen en streefniveau. Bij iedere aanbeveling zal in het implementatieplan worden aangegeven wat de status van de betreffende aanbeveling is: minimumnorm of streefniveau.
Verder is het van belang om helder te maken hoeveel tijd nodig is voor het realiseren van een aanbeveling. Dit geldt bijvoorbeeld voor aanbevelingen waarbij organisatorische veranderingen nodig zijn. Daarmee wordt de aanbeveling in een realistisch perspectief qua tijd gezet. Deze tijdslijnen worden opgenomen in het implementatieplan.
Zoekverantwoording
|
Onderwerp:
|
Database |
Zoekstrategie |
Aantal ref. |
|
3.3.2 Translabiale echografie
3.3.2.1 Is het mogelijk om met behulp van de 2D echo levatordefecten vast te stellen? 3.3.2.2 Zijn levatordefecten, vastgesteld met de translabiale 3D echo, een risicofactor voor prolaps? 3.3.2.3 Is de aanwezigheid van een levatordefect bij translabiale 3D echo voorspellend voor het succes van een prolaps operatie? 3.3.2.4 Is een afwijkende levator biometrie (hiatus oppervlakte, ballooning hiatus), vastgesteld met de translabiale 3D echo, een risicofactor voor prolaps? 3.3.2.5 Is de aanwezigheid van een afwijkende levator biometrie (hiatus oppervlakte, ballooning hiatus) bij translabiale 3D echo voorspellend voor het succes van een prolaps operatie? |
Medline (Pubmed), Embase (OvidSP), Januari 2002 tot januari 2014 |
((pelvic floor) OR (levator ani) OR (pubovisceral) OR (pelvic organ) OR (prolapse)) AND |
1042 |