Gynaecologische anamnese en onderzoek
Uitgangsvraag
Welke gynaecologisch onderzoeken dient men te verrichten bij vrouwen met prolaps klachten of een klinisch objectiveerbare vaginale prolaps?
- Anamnese en gevalideerde urogynaecologische vragenlijst
- Inspectie
- State of the art Pelvic Organ Prolapse Quantification (POP-Q)
- Globale beoordeling functioneren bekkenbodemspieren
Aanbeveling
Maak naast de anamnese gebruik van een gevalideerde standaard urogynaecologische vragenlijst.
Verricht bij vrouwen met een symptomatische prolaps een POP-Q; de vereenvoudigde POP-Q is afdoende als gekozen wordt voor een conservatieve behandeling.
Verricht bij vrouwen met een symptomatische prolaps een (globale) beoordeling van het functioneren van de bekkenbodemspieren tijdens aanspannen, ontspannen, hoesten en persen, gevolgd door een vaginaal toucher van de levator bij aanspannen en ontspannen.
Verricht bij vrouwen met een symptomatische prolaps van het achterste compartiment en/of fecale incontinentie een (globale) beoordeling van het functioneren van de anale sfincters door inspectie van het aspect van de anus bij aanspannen, ontspannen, hoesten en persen, gevolgd door een rectaal toucher bij aanspannen en ontspannen.
Bepaal aan de hand van de globale beoordeling van de bekkenbodem functie of een consult/verwijzing naar de bekkenfysiotherapeut geïndiceerd is.
Overwegingen
Bij deze module werden geen overwegingen geformuleerd.
Onderbouwing
Achtergrond
Indien er sprake is van een symptomatische prolaps is het raadzaam om de prolaps zo goed mogelijk in kaart te brengen met aandacht voor de bijdrage van de verschillende ‘compartimenten’. Hierdoor kan de beste behandeling worden bepaald, waarbij alle aangedane compartimenten optimaal kunnen worden gecorrigeerd, rekening houdend met patiëntkarakteristieken zoals leeftijd, conditie (‘frailty’), risicofactoren voor terugkeer van de prolaps, aan- of afwezigheid uterus, al dan niet recidief.
Samenvatting literatuur
Uitkomstmaten
Alvorens te starten met de literatuurselectie werden door de werkgroep klinisch relevante uitkomstmaten en acceptabele meetinstrumenten gedefinieerd. Ook definities voor andere relevante variabelen werden afgestemd. Bij de beoordeling van de literatuur heeft de werkgroep vooral gekeken naar studies waarbij, naar inzicht van de werkgroepleden, klinisch relevante uitkomstmaten gebruikt werden. Deze werden voorafgaand aan de literatuurselectie door de werkgroep bepaald en gedefinieerd. Ook heeft de werkgroep voorafgaand aan de search bepaald welke instrumenten voor het meten van de uitkomst zouden worden geselecteerd.
Er is onvoldoende literatuur beschikbaar die antwoord geeft op de onder het vorige tabblad beschreven uitgangsvraag. Deze module is vooral geschreven op basis van (authority-based) expertise en waar van toepassing wordt naar relevante literatuur verwezen.
1. Anamnese en gevalideerde urogynaecologische vragenlijst
Naast de gebruikelijke anamnese verdient het anbeveling gebruik te maken van een gevalideerde standaard vragenlijst die bekkenbodem ‘hinder’ en de ‘impact’ daarvan op de gezondheid gerelateerde kwaliteit van leven in kaart brengt. Dergelijke vragenlijsten zijn ook nuttig om het effect van een behandeling te meten, zowel in een regulier klinische als in een research setting. In Nederland wordt de standard vragenlijst van de Werkgroep Bekkenbodem daar veel voor gebruikt (vd Vaart 2003). Recent zijn twee internationale in gebruik zijnde urogynaecologische vragenlijsten gevalideerd voor de Nederlandse taal: de Pelvic Floor Distress Inventory (PFDI-20) en de Pelvic Floor Impact Questionaire (PFIQ-7) (Utomo; 2014). Het gebruik van deze vragenlijsten maakt internationale wetenschappelijke vergelijking mogelijk. Voor de vragenlijsten van de Werkgroep Bekkenbodem zie onderstaande links:
Vragenlijst:
Score bij de vragenlijst:
Score bij de bekkenbodem vragenlijst
Vragenlijst PISQ-12:
Score bij vragenlijst PISQ-12:
Score bij de vragenlijst PISQ-12
2. Inspectie
Het is in algemene termen zinvol om bij inspectie van de vulva bijzonderheden te signaleren zoals tekenen van infectie, Lichen Sclerosus en dergelijke maar dat valt buiten het primaire kader van deze richtlijn.
Hieronder wordt daarom beschreven, waarop specifiek bij (vaginale) prolaps klachten gelet dient te worden.
- Het is zinvol om tekenen van atrofie te noteren (dunne huid, bleke slijmvliezen, aanwezigheid van caruncula urethrae).
- Is er in de vulva een (oud) litteken van een episiotomie of oude (totaal) ruptuur zichtbaar?
- Is er sprake van caruncula of een rotatoire descensus van de urethra? Zijn er tekenen van prolaps?
- Zijn er tekenen van bloedverlies, abnormale afscheiding of decubitus (vooral in het geval van prolaps)?
3. State of the art POP-Q
‘Pelvic Organ Prolapse-Quantification’ (POP-Q), d.w.z. het objectief in kaart brengen van het meest verzakte punt van de prolaps en van welk compartiment deze uitgaat, is cruciaal voor de zogenaamde ‘nulmeting’, voorafgaande aan een behandeling. Deze ‘nulmeting’ is ook van belang om vast te stellen of er een relatie is tussen de gepresenteerde klachten en de waargenomen anatomie van de ‘prolaps’.
Bij de beschrijving worden termen als cystocèle en rectocèle bij voorkeur achterwege gelaten omdat deze een nauwkeurigheid van waarneming suggereren die niet kan worden waargemaakt. Beschrijf daarom de drie verschillende vaginale compartimenten en de mate van prolaps van elk van deze. Deze compartimenten zijn: het voorste (waaronder blaas en urethra), het apicale (waaronder uterus en cul de sac, dan wel de top van de vagina blindzak na voorafgaande hysterectomie) en het achterste compartiment (waarachter rectum, enterocèle). Tevens wordt de lengte van de hiatus genitalis en de lengte van het perineum gekwantificeerd.
Van belang is dat bij patiënte wordt nagegaan of de maximale prolaps zoals waargenomen door de onderzoeker ook de maximale prolaps is zoals patiënte deze zelf percipieert. Gebruik eventueel daartoe een spiegel om de patiënt dit te laten bevestigen.
De positie waarin de prolaps wordt gekwantificeerd is ook van belang en dient te worden vermeld. In de meeste gevallen zal dit de lithotomie (steensnedeligging) positie zijn. Bij discrepantie tussen de mate van prolaps zoals deze door patiënte wordt aangegeven en door de onderzoeker wordt waargenomen kan een staand onderzoek soms uitkomst bieden of onderzoek aan het einde van de dag.
Als punt van referentie voor de metingen fungeren de hymenresten.
De anatomische positie van de zes vastgestelde punten (2 op de voorwand, 2 bij de apex en 2 op de achterwand van de vagina) worden weergegeven in centimeters boven (proximaal) van het hymen (negatieve waarden) of voorbij (distaal) van het hymen (positieve waarden) en worden gemeten onder maximale Valsalva. Zie figuur 1 (Bump; 1996).
Figuur 1: De anatomische positie van de zes vastgestelde punten in de POP-Q (Bump 1996)
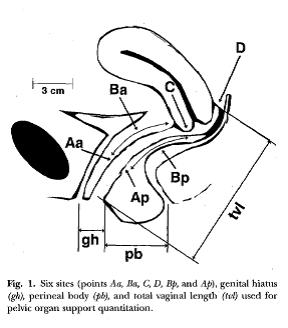
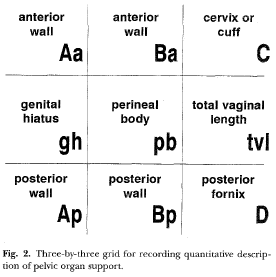
Punt Aa (punt A van het anterieure compartiment): vast punt 3 cm proximaal van de meatus urethrae externus op de middellijn van de voorste vaginawand. Komt min of meer overeen met de urethrovesicale overgang. Per definitie kan dit punt slechts variëren van -3 tot + 3 cm ten opzichte van het referentiepunt (hymen).
Punt Ba (punt B van het anterieure compartiment): het meest verzakte punt op de voorwand tussen de vagina top (of voorste fornix in aanwezigheid van de uterus) en punt Aa. Per definitie is punt Ba -3 in geval er geen sprake is van prolaps van het voorste compartiment. Anderszijds is Ba gelijk aan elke positieve waarde in centimeters overeenkomend met de afstand van de apex tot aan het hymen in geval van een totale (post-hysterectomie) vaginale eversie.
Punt C geeft het meest distale punt van de cervix of vaginale apex (na voorafgaande hysterectomie) weer.
Punt D komt overeen met defornix posterior (of cul de sac). In geval de afstand tussen C en D groot is, wijst dit op elongatie van de portio.
Punt Ap is vergelijkbaar met punt A op de voorwand; een vast punt op de middellijn van de vagina achterwand (posterior)op 3 cm proximaal van de hymenresten. Per definitie kan dit punt variëren van -3 tot + 3.
Punt Bp is het meest verzakte punt tussen de vaginale apex of fornix posterior en punt Ap. Per definitie is punt Bp -3 in afwezigheid van prolaps van het achterste compartiment. Anderszins is Bp gelijk aan elke positieve waarde in centimeters overeenkomend met de afstand van de apex tot het hymen in geval van een totale post-hysterectomie vaginale eversie.
Verdere zijn er drie lengtes die dienen te worden opgemeten:
GH, de hiatus genitalis, komt overeen met de afstand in centimeters tussen de meatus urethrae externa en de commissura posterior.
PB is de afstand in centimeters van de commissura posterior tot aan het centrum van de anus.
TVLgeeft de totale vaginale lengte weer en wordt gemeten (zonder Valsalva) van punt D (of C indien de uterus afwezig is) tot aan het hymen.
|
|
Ordinale Stadia |
|
Stadium O |
Geen prolaps. Alle punten (Aa, Ba, Ap en Bp) bevinden zich op -3 cm. Tevens bevindt punt C of D zich op of proximaal van TVL-2 cm |
|
Stadium I |
Criteria voor stadium 0 worden niet gehaald maar diepste punt van verzakte compartiment bevindt zich proximaal van 1 cm boven het hymen |
|
Stadium II |
Diepste punt van verzakte compartiment bevindt zich op of tussen 1 cm proximaal en 1 cm distaal van het hymen |
|
Stadium III |
Diepste punt van verzakte compartiment bevindt zich distaal van 1 cm voorbij het hymen maar niet verder dan (TVL-2cm) |
|
Stadium IV |
Complete eversie van de vagina; diepste punt bevindt zich ≥ (TVL-2 cm) |
Het POP-Q systeem is betrouwbaar en goed reproduceerbaar; er is ook een goede inter- en intraobserver betrouwbaarheid. De positie waarin de patiënt wordt onderzocht is van belang om de maximale prolaps te beoordelen (Hall 1996).
Een vereenvoudigde wijze van het verrichten van de POP-Q is het gebruik van slechts 4 punten (3 in afwezigheid van de uterus), die overeenkomen met de meest verzakte punten op de voorwand, achterwand en de cervix (C en D) of vagina top (alleen C). Deze zogenaamde ‘simplified POP-Q’ kent eveneens een goede interobserver overeenkomst en betrouwbare correlatie met de klassieke POP-Q beoordeling, waardoor deze manier van in kaart brengen volstaat bij een conservatieve behandeling van prolaps (Swift 2006).
Bij het meten van de afstanden mag verfijnd worden tot maximaal 0.5 cm. Het is verstandig dat de onderzoeker de maten refereert aan een meetlatje om betrouwbaarheid van de metingen te garanderen. Daarbij is het praktisch de toucherende vinger als meetinstrument te gebruiken waarbij gemeten wordt van de top van de vinger tot aan de plek waar de wijsvinger van de niet toucherende hand de plaats van de hymenresten aangeeft. Het is ook mogelijk de duim van dezelfde (toucherende) hand te gebruiken om het punt op (de palmaire zijde van) de wijsvinger te markeren. Daarmee blijft de niet dominante hand over om te spreiden, iets aan de kant te houden en dergelijke. Het zo bekijken en schatten van de waarden blijkt onder onderzoekers die geroutineerd zijn in het verrichten van POP-Q metingen even betrouwbaar te zijn als gebruik van een meetlat. Daarmee is de ‘eyeball/geschatte’ POP-Q even effectief en praktisch (Karp 2010).
Voor een instructie presentatie zie:
4. Het globaal beoordelen van de functie van de bekkenbodemspieren
Om een globale indruk te krijgen van de functie van de bekkenbodemspieren wordt gekeken naar en gevoeld tijdens vier bewegingen gedurende contractie, relaxatie, hoesten en persen
( verder ‘de testen’ genoemd). Dit kan veelal in de lithotomie positie worden uitgevoerd
De instructies die hierbij door de onderzoeker aan de patiënt worden gegeven zijn:
- wilt u de bekkenbodemspieren zo goed/krachtig mogelijk aanspannen/intrekken?
- wilt u de bekkenbodemspieren ontspannen/weer loslaten?
- wilt u eens flink hoesten?
- wilt u flink/zo hard mogelijk persen?
De vaginale inspectie wordt uitgevoerd zonder en met gespreide labia, waarbij achtereenvolgens aan de patiënt wordt gevraagd om de bekkenbodemspieren aan te spannen, te ontspannen, te hoesten en te persen. Tijdens aanspannen zal een inwaartse beweging van het perineum moeten optreden. Bij ontspannen zal het perineum weer terugkeren tot de rustsituatie.
Bij hoesten moet de buikdrukverhoging worden opgevangen door een effectieve contractie van de bekkenbodemspieren zodat er geen zichtbare perineale descensus optreedt (Madill 2010). Indien descensus zichtbaar is bij hoesten wordt gevraagd om de bekkenbodemspieren aan te spannen en dan nog een keer te hoesten; dit zal moeten resulteren in een afname van de descenderende perineale beweging. Tijdens persen zal het perineum naar caudaal bewegen. Middels vaginaal toucher worden de genitalia interna beoordeeld, dit wordt aangevuld met een transvaginale echografie.
In geval van symptomatische prolaps van het achterste compartiment en/of fecale incontinentiewordt inspectie van de anus uitgevoerd met voldoende spreiding van de billen, zodat er goed zicht is. Let daarbij op de aanwezigheid van hemorroïden, tekenen van soiling (interne anale sfincter defect?) en aanwezigheid van circulaire peri-anale plooitjes (indien niet: extern anaal sfincter defect?) Achtereenvolgens wordt aan de patiënt gevraagd om de anus in te trekken, te ontspannen, te hoesten en te persen. Tijdens het intrekken zal er een sluitende en inwaartse beweging van de anus optreden. Bij ontspannen zal de anus weer terugkeren tot de rustsituatie.
De anale palpatie wordt met de indexvinger uitgevoerd. Tijdens de palpatie van het sfinctercomplex wordt de basisspanning en sluitbeweging van de anus onderzocht.
Op basis van dit globale bekkenbodemspier-functieonderzoek kunnen de volgende conclusies worden getrokken: de patiënt kan de bekkenbodemspieren wel/niet aanspannen en wel/niet ontspannen en kan de buikdruk bij hoesten wel/niet adequaat musculair opvangen. Tevens wordt een indicatie gegeven of de patiënt de spieren wel/niet kan ontspannen tijdens persen.
Het bovenbeschreven onderzoek van de bekkenbodemspieren geeft slechts een globale indruk van het functioneren van de bekkenbodemspieren en een aanwijzing of nader bekkenfysiotherapeutisch onderzoek en behandeling geïndiceerd is.
Uitgebreidere diagnostische informatie kan worden verkregen via specifieke palpatietechnieken, EMG, drukmeting, echografie en functionele elektrostimulatie (Thomson 2006) door de bekkenfysiotherapeut. Hierbij wordt informatie verkregen over: rustwaarde/activiteit, contractiekracht, relaxatie, contractieduur, aantal herhalingen, snelheid van contractie/relaxatie, coördinatie, pijn en sensibiliteit. Op basis hiervan wordt een uitspraak gedaan over bekkenbodemdysfuncties (condities) zoals normale, onderactieve, overactieve, niet-functionerende bekkenbodemmusculatuur of coördinatiestoornissen (Bø 2005, Messelink 2005).
De functie van de bekkenbodemspieren in relatie tot POP is met name gerelateerd aan een onvermogen om de intra abdominale druk op te vangen; dit neemt reeds vanaf POP stadium I significant af ten opzichte van stadium 0 (38% versus 75% ) (Slieker 2010). De functies van de bekkenbodemspieren zijn niet alleen openen, sluiten en ondersteunen van de organen in de bekkenregio; zij hebben ook invloed op de houding, ademhaling, stabiliteit van de bekkenregio (Slieker-ten Hove 2009, Pool-Goudzwaard 2004 en 2005) en seksualiteit. De beoordeling van het functioneren van de bekkenbodemmusculatuur in relatie tot het totale functioneren van de bekkenregio omvat daarom een uitgebreidere set van diagnostische testen die ook wordt uitgevoerd door de bekkenfysiotherapeuten. Hierbij wordt gebruik gemaakt van de biofeedbackmertingen bij zowel een bekken met als zonder bekkenband om stabiliteit te simuleren. Bij overactiviteit van de bekkenbodem is een patient niet of nauwelijks in staat een diepe ademhaling te produceren en dit is eenvoudig te zien in de klinische presentatie. De klinische meerwaarde op de behandeluitkomst dient echter verder te worden aangetoond.
Referenties
- Bø K, Sherburn M. Evaluation of female pelvic-floor muscle function and strength. Phys Ther. 2005 Mar;85(3):269-82.
- Bump R.C., Mattiasson A., Bo K., Brubaker L.P., DeLancey J.O., Klarskov P. The standardization of terminology of female pelvic organ prolapse and pelvic floor dysfunction. Am J Obstet Gynecol. 1996; 175: 10-7.
- Devreese A., et al (2004). Clinical evaluation of pelvic floor muscle function in continent and incontinent women. Neurourology and Urodynamics 23: 190-197
- Hall AF, Theofrastous JP, Cundiff GW, Harris RL, Hamilton LF, Swift SE, et al. Interobserver and intraobserver reliability of the proposed International Continence Society, Society of Gynecologic Surgeons, and American Urogynecologic Society pelvic organ prolapse classification system. Am J Obstet Gynecol. 1996; 175: 1467-70; discussion 70-1.
- Karp DR, Peterson TV, Jean-Michel M, Lefevre R, Davila GW, Aguilar VC. "Eyeball" POP-Q examination: shortcut or valid assessment tool?2010, Int Urogynecol J. 21: 1005-9.
- Madill et al (2010). Women with stress urinary incontinence demonstrate motor control differences during coughing. J Electromyogr Kinosiol. 20(5): 804-12
- Messelink B, Benson T, Berghmans B, Bø K, Corcos J, Fowler C, Laycock J, Lim PH, van Lunsen R, á Nijeholt GL, Pemberton J, Wang A, Watier A, Van Kerrebroeck P. Standardization of terminology of pelvic floor muscle function and dysfunction: report from the pelvic floor clinical assessment group of the International Continence Society. Neurourol Urodyn. 2005;24(4):374-80.
- Pool-Goudzwaard AL, Slieker ten Hove MC, Vierhout ME, Mulder PH, Pool JJ, Snijders CJ, Stoeckart R. Relations between pregnancy-related low back pain, pelvic floor activity and pelvic floor dysfunction. Int Urogynecol J Pelvic Floor Dysfunct. 2005 Nov-Dec;16(6):468-74.
- Pool-Goudzwaard A, van Dijke GH, van Gurp M, Mulder P, Snijders C, Stoeckart R. Contribution of pelvic floor muscles to stiffness of the pelvic ring. Clin Biomech (Bristol, Avon). 2004 Jul;19(6):564-71.
- Slieker-ten Hove MC, Pool-Goudzwaard AL, Eijkemans MJ, Steegers-Theunissen RP, Burger CW, Vierhout ME. Face validity and reliability of the first digital assessment scheme of pelvic floor muscle function conform the new standardized terminology of the International Continence Society. Neurourol Urodyn. 2009a;28(4):295-300.
- Slieker-ten Hove MC, Pool-Goudzwaard AL, Eijkemans MJ, Steegers-Theunissen RP, Burger CW, Vierhout ME. Pelvic floor muscle function in a general female population in relation with age and parity and the relation between voluntary and involuntary contractions of the pelvic floor musculature. Int Urogynecol J Pelvic Floor Dysfunct. 2009b Dec;20(12):1497-504.
- Slieker-ten Hove M1, Pool-Goudzwaard A, Eijkemans M, Steegers-Theunissen R, Burger C, Vierhout M. Pelvic floor muscle function in a general population of women with and without pelvic organ prolapse.Int Urogynecol J. 2010 Mar;21(3):311-9.
- Swift S, Morris S, McKinnie V, Freeman R, Petri E, Scotti RJ, et al. Validation of a simplified technique for using the POP-Q pelvic organ prolapse classification system. Int Urogynecol J Pelvic Floor Dysfunct. 2006; 17: 615-20.
- Thompson JA, O'Sullivan PB, Briffa NK, Neumann P. Assessment of voluntary pelvic floor muscle contraction in continent and incontinent women using transperineal ultrasound, manual muscle testing and vaginal squeeze pressure measurements. Int Urogynecol J Pelvic Floor Dysfunct. 2006 Nov;17(6):624-30.
- Utomo E, Blok BF, Steensma AB, Korfage IJ. Validation of the Pelvic Floor Distress Inventory (PFDI-20) and Pelvic Floor Impact Questionnaire (PFIQ-7) in a Dutch population. Int Urogynecol J. 2014 Apr;25(4):531-44.
- Weitlauf JC, Frayne SM, Finney JW, Moos RH, Jones S, Hu K, Spiegel D. Sexual violence, posttraumatic stress disorder, and the pelvic examination: how do beliefs about the safety, necessity, and utility of the examination influence patient experiences? J Womens Health (Larchmt). 2010 Jul;19(7):1271-80.
- Van der Vaart CH, de Leeuw JR, Roovers JP, Heintz AP. Measuring health-related quality of life in women with urogenital dysfunction: the urogenital distress inventory and incontinence impact questionnaire revisited. Neurourol Urodyn 2003;22:97-104.
Verantwoording
Beoordelingsdatum en geldigheid
Publicatiedatum : 27-03-2015
Beoordeeld op geldigheid : 13-11-2014
Omdat deze richtlijn modulair is opgebouwd, kan herziening op onderdelen eenvoudig plaatsvinden. Een eerste moment zal zeker medio 2015-2016 zijn als nieuwe gegevens van, ten tijde van de richtlijnontwikkeling lopende, studies beschikbaar komen. Zo nodig wordt een nieuwe werkgroep geïnstalleerd om de richtlijn te herzien. De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De Nederlandse Vereniging voor Obstetrie en Gynaecologie is als houder van deze richtlijn de eerstverantwoordelijke voor de actualiteit van deze richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijk verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de eerstverantwoordelijke over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
Ook in samenwerking met:
- Nederlandse Vereniging voor Fysiotherapie bij Bekkenproblematiek en Pré- en Postpartum gezondheidszorg
De richtlijnontwikkeling werd ondersteund door de Orde van Medisch Specialisten en de richtlijnontwikkeling werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS).
Doel en doelgroep
Doel
Het doel is om gynaecologen, maag-darm-leverartsen, urologen, bekkenfysiotherapeuten, radiologen en chirurgen te voorzien van een landelijke door de relevante beroepsverenigingen gedragen richtlijn die voldoet aan de eisen van een AGREE-instrument volgens de EBRO-methode met betrekking tot het voorkomen van prolaps en het behandelen van vrouwen met een prolaps. De te ontwikkelen richtlijn voorziet in de meest recente 'evidence based' informatie over prolaps.
Met het opstellen van een dergelijke richtlijn wordt beoogd de onduidelijkheid en onzekerheid over het voorkomen, diagnosticeren en het behandelen van een prolaps te verminderen.
De richtlijn kan worden gebruikt door alle zorgverleners die betrokken zijn bij de zorg voor vrouwen met een (verhoogd risico op een) prolaps, maar is primair geschreven voor leden van de beroepsgroepen die aan de ontwikkeling van de richtlijn hebben bijgedragen.
Doelgroep
De richtlijn geldt voor alle vrouwen die medische zorg krijgen vanwege prolaps(klachten).
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2012 een multidisciplinaire werkgroep ingesteld bestaande uit vertegenwoordigers van alle relevante beroepsgroepen die betrokken zijn bij het zorgproces in de eerste en tweede lijn van vrouwen met een (verhoogd risico op een) prolaps. De beroepsgroepen zijn de Nederlandse Vereniging voor Radiologie (NVvR), de Nederlandse Vereniging voor Urologie (NVU), de Nederlandse Vereniging van Maag-Darm-Leverartsen (MDL), de Nederlandse Vereniging Voor Heelkunde (NVvH), de Nederlandse Vereniging voor Fysiotherapie bij Bekkenproblematiek en Pré- en Postpartum gezondheidszorg (NVFB) en de Nederlandse Vereniging voor Obstetrie & Gynaecologie (NVOG). De werkgroepleden waren door de bovengenoemde wetenschappelijke verenigingen gemandateerd voor deelname aan deze werkgroep. De werkgroepleden zijn gezamenlijk verantwoordelijk voor de integrale tekst van deze conceptrichtlijn. Een partij die geen zitting had in de werkgroep maar wel voor extern advies geraadpleegd werd gezien hun mede betrokkenheid bij het onderwerp is de Vereniging van Continentie Verpleegkundigen & Verzorgenden (CV&V).
- Dhr. J.P. Roovers, uro-gynaecoloog, Academisch Medisch Centrum, Amsterdam (voorzitter)
- Mw. E. Everhardt, gynaecoloog, Medisch Spectrum Twente, Enschede
- Mw. V. Dietz, gynaecoloog, Catharina ziekenhuis, Eindhoven
- Dhr. A.L. Milani, uro-gynaecoloog, Reinier de Graaf Gasthuis, Delft
- Dhr. A.H.P. Meier, uroloog, Vie Curi, Venlo
- Mw. E.C.J. Consten, colorectaal chirurg, Meander Medisch Centrum, Amersfoort
- Dhr. J.J. Futterer, radioloog, Universitair Medisch Centrum St. Radboud, Nijmegen
- Mw. R.J.F. Felt-Bersma, maag-darm-lever arts, VU Medisch Centrum, Amsterdam
- Mw. M.C.Ph. Slieker-ten Hove, bekkenfysiotherapeut, Erasmus Medisch Centrum, Rotterdam
- Mw. T. Steenstra Touissant, AIOS gynaecologie, Kennemer Gasthuis, Haarlem
- Mw. C.A.L. van Rijn, AIOS gynaecologie, Sint Franciscus Gasthuis, Rotterdam
- Mw. F. Vlemmix, AIOS gynaecologie, Kennemer Gasthuis, Haarlem
- Mw. K. Notten, AIOS gynaecologie
- Dhr. J.J. Van Iersel, ANIOS chirurgie, Meander Medisch Centrum, Amersfoort
- Dhr. T.A. van Barneveld, klinisch epidemioloog, Orde van Medisch Specialisten, Utrecht
- Dhr. K.Y. Heida, richtlijnondersteuner Nederlandse Vereniging van Obstetrie en Gynaecologie, Utrecht
Belangenverklaringen
De belangen van de werkgroepleden werden geïnventariseerd met het door KNAW, KNMG en OMS opgestelde belangenverklaringsformulier. De gemelde belangen zijn besproken in de werkgroep en met vertegenwoordigers van het bestuur van de NVOG. Geconcludeerd werd dat de werkgroep evenwichtig was samengesteld en dat er geen bezwaren waren tegen deelname aan de werkgroep en besluitvorming (proportionaliteitsbeginsel, zie Code KNMG, KNAW, OMS).
Inbreng patiëntenperspectief
Voor ontwikkeling van een goede richtlijn is de input van patiënten nodig. Een behandeling moet immers voldoen aan de wensen en eisen van patiënten en zorgverleners. Patiënten kunnen zorgverleners die een richtlijn ontwikkelen helpen om te begrijpen hoe het is om met een ziekte of aandoening te leven of om er mee geconfronteerd te worden. Op deze manier kan bij het ontwikkelen van een richtlijn beter rekening gehouden worden met de betekenis van verschillende vormen van diagnostiek, behandeling en zorg voor patiënten. Het in kaart brengen van de behoeften, wensen en ervaringen van patiënten met de behandeling biedt tevens de gelegenheid om de knelpunten in kaart te brengen. Wat zou er volgens patiënten beter kunnen? Een patiënt doorloopt het hele zorgtraject, een behandelaar ziet vaak slechts het stukje behandeling waarin hij zich heeft gespecialiseerd. Daarom is het zinvol ook knelpunten vanuit patiëntenperspectief in kaart te brengen om de kwaliteit van de behandeling te verbeteren. In de beginfase van de ontwikkeling van deze richtlijn is een knelpuntenanalyse gedaan door middel van een groepsinterview met patiënten (focusgroep). Vanuit de poliklinieken werden patiënten, die minimaal drie maanden en maximaal vijf jaar geleden een prolaps behandeling hadden ondergaan, gevraagd om deel te nemen aan het focusgroep gesprek. Een verslag van de focusgroep is besproken in de werkgroep en de belangrijkste knelpunten zijn geadresseerd in de richtlijn. De hier voorliggende conceptrichtlijn is voor commentaar voorgelegd aan deelnemers van de focusgroep.
Verslag focusgroepbijeenkomst “Prolaps” van 13 november 2012.
In dit document worden de aandachtspunten die volgen uit het focusgroep gesprek van 13 november 2012 uitgelicht.
Doel van het focusgroep gesprek:
Vanuit patiënten inzichtelijk maken hoe de zorg aan vrouwen met een prolaps, patiëntgerichter kan.
Deelneemsters aan het focusgroep gesprek:
In samenwerking met de gynaecologen van de werkgroep richtlijnontwikkeling prolaps, werden deelnemers benaderd en geselecteerd. Er namen in totaal 11 vrouwen deel.
De gespreksstructuur:
Het gesprek werd gestructureerd door chronologisch het zorgproces door te spreken: het stellen van de diagnose prolaps, de begeleiding tot aan de ingreep, de ingreep zelf, de nazorg/follow-up. De belangrijkste aandachtspunten worden in dit verslag uitgelicht, gegroepeerd naar bovenstaande zorgmomenten.
Algemene punten, voor verbetering van het multidisciplinaire zorgproces:
De diagnose prolaps werd gesteld
Klachten en verwijzing:
- De klachten van een prolaps zijn lastig als dusdanig te herkennen en niet eenduidig. Hierdoor werden in sommige gevallen deze klachten niet door de huisarts herkend. Het heeft bij een aantal patiënten hierdoor lang geduurd alvorens de diagnose werd gesteld.
- Over het algemeen werden patiënten via de huisarts verwezen naar de gynaecoloog die vervolgens de definitieve diagnose stelde.
- In sommige gevallen werden patiënten eerst door de huisarts behandeld of verwezen naar een bekkenfysiotherapeut alvorens ze werden verwezen naar een specialist (gynaecoloog, uroloog of maag-darm-leverarts).
- Verwijzing door de huisarts verschilde per persoon en was afhankelijk van het klachtenpatroon. In een aantal gevallen werden patiënten eerst doorverwezen naar een specialist die vervolgens concludeerde dat het probleem niet op zijn/haar vakgebied ligt en patiënten werden weer retour verwezen naar de huisarts. Dit werd als vervelend ervaren. Dit zou niet nodig hoeven zijn als er in eerste instantie goed gekeken wordt.
- Door deze verwijzingen over en weer werden de patiënten door meerdere zorgverleners gezien en lichamelijk onderzocht alvorens de definitieve diagnose werd gesteld. Dit werd door een aantal patiënten als vervelend ervaren.
- Verwijzing naar een bekkenbodemcentrum/speciaal bekkenbodempoli werd ook genoemd. Niet iedereen was op de hoogte dat er zulke centra zijn in Nederland. Wellicht zijn ook de huisartsen niet goed op de hoogte van deze centra.
- Voordeel van een bekkenbodemcentrum danwel van de bekkenbodempoli is dat in één dag alle gesprekken en onderzoeken plaatsvinden (vaak in tweetallen: incontinentieverpleegkundige, gynaecoloog, uroloog, bekkenfysiotherapeut). De uitslag wordt dezelfde dag nog bekendgemaakt.
- Nadeel van deze methode is dat er weinig ruimte en aandacht is voor de emotionele en psycho-sociale impact van de verzakkingsproblemen op de patiënt.
- De emotionele aspecten konden over het algemeen wel besproken worden met de gynaecoloog, echter in het vervolgtraject was weinig aandacht voor dit aspect.
Diagnostiek:
- De onderzoeken die patiënten ondergingen werden over het algemeen niet als vervelend ervaren.
- In sommige gevallen werden door verschillende artsen dezelfde onderzoeken opnieuw gedaan. Dit werd wel als onnodig en vervelend ervaren. Het woord ‘kijkdoos’ wordt meerdere keren genoemd in dit kader van veel lichamelijk onderzoek door verschillende zorgverleners.
- Als oplossing werd gegeven de mogelijkheid van diagnostiek in een bekkenbodemcentrum/poli waarbij alle onderzoeken in één dag werden gedaan en waar de verschillende specialisten bij betrokken zijn.
- De vragenlijsten die over de bekkenbodemproblemen gaan, gaan heel beknopt in op seksuele dysfunctie, er wordt verder in het traject niet meer op dit probleem ingegaan.
Samengevat: klachten van een prolaps zijn veelal niet bekend en worden niet als dusdanig herkend, patiënten blijven lang rondlopen met klachten. Verwijzing van de huisarts naar een specialist kan meer gestructureerd (bekkenbodem centrum/poli) en communicatie tussen de zorgverleners is hierin belangrijk. Naast de medische aspecten dienen ook de emotionele aspecten van verzakkingsproblemen aandacht te krijgen.
Behandeling:
Informatie over prolaps en behandelopties
- Over het algemeen werden patiënten voorgelicht over wat voor een verzakking de patiënten hadden, de klachten van een verzakking en wat de mogelijke behandelopties zijn met de voor- en nadelen van de behandeling. Ze hadden het gevoel mee te mogen beslissen over de behandeling. Dit werd als positief ervaren.
- In een aantal gevallen was er geen mogelijkheid tot “meebeslissen” over de behandeling. Er werden geen opties besproken. Of er werden geen voor- en nadelen besproken van de ingreep. Door het gemis aan informatie hadden ze niet de mogelijkheid een weloverwogen keuze te maken.
- Er werd aangegeven dat er bijna niet wordt gesproken in de gesprekken over consequenties van een ingreep op seksueel gebied.
- Conservatieve behandelopties werden veelal niet besproken. Twee patiënten hadden een pessarium gekregen (één patiënt i.v.m. nog een kinderwens). Deze bleek in hun specifieke geval afdoende te zijn en de patiënten zijn tevreden over de behandeling met een pessarium. Voordeel is dat patiënten zelf het pessarium in en uit kunnen doen en ze hoeven geen operatie te ondergaan.
- Het overgrote deel gaf aan geen informatie te hebben gekregen over de mogelijkheid van een ‘ring’ als behandeling. Uitleg werd gegeven dat het heel erg afhankelijk is van de soort verzakking en van de ernst van de verzakking of een ‘ring’ effectief is.
- Er wordt onvrede uitgesproken over het ‘matje’, als zo’n techniek zoveel complicaties geeft, waarom gebruiken jullie het dan nog? Er werd uitleg gegeven dat het ‘matje’ in sommige gevallen de laatste behandeloptie is. Dat het niet gebruikelijk is deze als eerste behandeloptie te kiezen. Dat er verschillende soorten ‘matjes’ zijn en dat het afhankelijk is van de soort verzakking en de ernst van de verzakking welke behandeling het beste is. Daarnaast blijft de patiënt de keuze hebben of zij een ‘matje’ wil.
- Er werd aangegeven dat de mondelinge informatie ondersteunt zou moeten worden met schriftelijke informatie. Door middel van een folder met duidelijke uitleg over de verzakking en de mogelijke behandelopties (ondersteunt met plaatjes/foto’s, in begrijpelijke taal, maar ook met de Latijnse benaming voor het eventueel opzoeken op internet).
- Over het algemeen was er ruimte voor een extra gesprek een aantal dagen voorafgaand aan de operatie om nogmaals de behandeling door te spreken of om vragen te stellen. In sommige gevallen werd dit telefonisch gedaan. Telefonische informatieoverdracht werd als minder prettig ervaren dan een lijfelijk gesprek.
Instructies en procedure voorafgaand aan de ingreep
- Een enkeling is voorafgaand aan de ingreep naar een bekkenfysiotherapeut geweest voor oefeningen en training van de bekkenbodem. De oefeningen en trainingen werden als nuttig ervaren. De frequentie van de afspraken met de fysiotherapeut zou geïndividualiseerd moeten worden. Meerdere herhalingen van uitleg van de oefeningen is niet voor iedereen nodig.
Samengevat: er is behoefte aan goede en volledige informatie (evt. schriftelijk) over de verzakking, de behandelopties en de daarbij behorende voor- en nadelen, zodat een weloverwogen beslissing kan worden genomen door de patiënt samen met de behandelaar over de uiteindelijke keuze van de behandeling. Eventuele conservatieve behandelingsopties zouden overwogen moeten worden. Naast mondelinge informatie is er behoefte aan schriftelijke informatie.
De ingreep en opname:
- Over het algemeen werden er goede instructies gegeven na de ingreep (bij ontslag) over wat je allemaal wel en niet mocht doen. Er werden praktische voorbeelden gegeven, niet bukken, stofzuigen, sporten, niet hoesten/niezen, niet persen op het toilet etc.
- Geen of onvoldoende informatie werd gegeven over instructies voor het opstaan uit stoel of bed, hygiëne en schoonmaakinstructies, instructies over pijnstilling en adviezen omtrent seksuele mogelijkheden. Voorbeeld: de helft van de patiënten kreeg laxantia mee voor preventie obstipatie, de andere helft niet.
- Bij het optreden van complicaties of pijn was het niet altijd duidelijk bij wie ze terecht konden hiermee. Sommigen werden verwezen naar de huisarts, anderen naar de gynaecoloog.
- Sommige ziekenhuizen hebben folders of een hand-out met instructies. Een folder met standaardinformatie zou eigenlijk altijd meegegeven moeten worden.
- Iedereen kreeg een nacontrole ongeveer 6 weken na de operatie.
Samengevat: er is behoefte aan goede instructies na de ingreep over wat men aan fysieke activiteiten kan en mag, schoonmaakinstructies, instructies over pijnstilling en uitleg over bij wie ze terecht kunnen bij problemen (huisarts, gynaecoloog) en uitleg over mogelijkheden op seksueel gebied. Naast mondelinge instructies is er behoefte aan schriftelijke instructies.
Follow-up en nazorg:
- De meeste patiënten hebben contact gehad met een bekkenfysiotherapeut voorafgaand aan een ingreep. Er is behoefte om ook na een ingreep instructies te krijgen over oefeneningen van de spieren van de bekkenbodem om een recidief verzakking te voorkomen. Dit wordt veelal niet aangeboden.
- De kosten voor de bekkenfysiotherapie zijn onduidelijk. In hoeverre wordt dit vergoed door de verzekeraar?
- Er is behoefte aan gerichte leefregels ter voorkoming van een recidief.
- Er is behoefte aan respect van de zorgverlener voor de impact van een ingreep voor de patiënt en voor de geestelijke gesteldheid. Pijn, seksuele dysfunctie, recidief mogelijkheden moeten bespreekbaar worden gemaakt. Deze mening werd niet door alle patiënten gedeeld.
- Er wordt aangegeven dat een aantal patiënten synapause hebben gekregen voor een beter herstel, een deel heeft dit niet gehad.
Samengevat: er is behoefte aan leefregels ter voorkoming van een recidief. Dit zou idealiter via een bekkenfysiotherapeut kunnen verlopen. Die kan dan ook gerichte oefeningen geven voor versteviging van de bekkenbodem. Er moet in het nazorgtraject aandacht zijn voor eventuele problemen met betrekking tot pijn, seksuele dysfunctie en recidieven.
Samenvatting van de aanbevelingen die zouden kunnen worden gemaakt aan de hand van dit gesprek:
- Adequate kennis in de eerste lijn over klachten en diagnostiek aangaande prolaps is van belang om patiënten gericht door te kunnen verwijzen.
- Multidisciplinaire aanpak van een prolaps zal onnodig dubbel lichamelijk onderzoek kunnen voorkomen evenals foutieve of meervoudige verwijzingen. Bekkenbodemcentra/poli’s zouden hier goed bij aansluiten.
- Informatie over de verzakking en de behandelopties met de voor- en nadelen dienen met de patiënt besproken te worden.
- Patiënten moeten de mogelijkheid krijgen een weloverwogen beslissing te kunnen nemen over hun eigen behandeling, dit kan door al de behandelopties met de voor- en nadelen met de patiënt te bespreken.
- Er is behoefte aan een informatiefolder of betrouwbare informatie op het internet over verzakkingsklachten en de behandelopties.
- Er is behoefte aan (schriftelijke) instructies voor na de operatie over wat men wel en niet mag op fysiek gebied, maar ook instructies over pijnstilling, schoonmaakinstructies en seksuele instructies.
- Er dient duidelijk aangegeven te worden bij wie de patiënt terecht kan voor haar vragen in het nazorgtraject.
- Bekkenfysiotherapie zou aan iedere vrouw aangeboden moeten worden, omdat het, naast eventueel effect op de klachten, ook kan bijdragen bij het verwerkingsproces, voor het wegnemen van onzekerheden bij de vrouw en voor het geven van praktische tips.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is geprobeerd rekening te houden met de implementatie van de richtlijn en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren.
Tevens is een specifiek implementatieplan opgesteld waarin per aanbeveling barrières voor invoering zijn geïnventariseerd en wordt aangegeven op welke termijn de werkgroep de invoering van de betreffende aanbeveling realistisch acht. Ook heeft de werkgroep een inschatting gemaakt van de kostenaspecten die samenhangen met de invoering van de betreffende aanbeveling.
De richtlijn wordt verspreid onder alle relevante beroepsgroepen en ziekenhuizen. Daarnaast is een patiëntenfolder opgesteld (in ontwikkeling). Ook is de richtlijn te downloaden vanaf de websites van de Nederlandse Vereniging voor Obstetrie en Gynaecologie: www.nvog.nl.
Werkwijze
De werkgroep werkte gedurende twee jaar aan de totstandkoming van de conceptrichtlijn. De werkgroepleden zochten systematisch naar de literatuur en beoordeelden de kwaliteit en inhoud ervan. De richtlijnondersteuner maakte, in samenspraak met de subwerkgroep die voor elk hoofdstuk was aangesteld, evidencetabellen om deze vervolgens te vertalen in GRADE tabellen. Een samenvatting van de evidence met de conclusies werd teruggekoppeld aan de gehele werkgroep waarna gezamenlijk de overige overwegingen en aanbevelingen werden geformuleerd. Tijdens vergaderingen werden teksten toegelicht en werd door de werkgroepleden meegedacht en gediscussieerd. De uiteindelijke teksten vormen samen de hier voorliggende conceptrichtlijn.
Knelpuntenanalyse
De werkgroep heeft een analyse gemaakt van knelpunten die in de dagelijkse praktijk belangrijk zijn om de zorg voor vrouwen met een verzakking te verbeteren. Met name bestond er onduidelijkheid over de rol van beeldvormend onderzoek, de toegevoegde waarde van urodynamisch onderzoek, het te verwachten effect van leefstijladviezen en bekkenfysiotherapie, de afweging om een pessarium of operatie voor te stellen als behandeling, en de eerste keus operatie bij vrouwen met een interne of externe rectum prolaps. Op basis hiervan is een concept raamwerk van de in de richtlijn te bespreken onderwerpen opgesteld. Om de richtlijn zoveel mogelijk te laten aansluiten bij de dagelijkse praktijk is vervolgens een invitational conference georganiseerd. Hiervoor zijn diverse stakeholderpartijen uitgenodigd, zoals: zorgverzekeraars, Inspectie voor de Gezondheidszorg, patiëntenorganisaties, organisaties van zorginstellingen, en het College voor Zorgverzekeringen. Met deze partijen is het door de werkgroep opgestelde raamwerk besproken en nader geëxpliciteerd. Ook zijn stakeholderpartijen gevraagd aanvullingen te geven en zijn hun verwachtingen over de richtlijn en het richtlijnontwikkelingsproces geïnventariseerd. De werkgroep heeft vervolgens een prioritering aangebracht van in de richtlijn te behandelen onderwerpen en het raamwerk van de richtlijn definitief vastgesteld.
Uitgangsvragen en uitkomstmaten
Alvorens te starten met de literatuurselectie werden door de werkgroep klinisch relevante uitkomstmaten en acceptabele meetinstrumenten gedefinieerd. Ook definities voor andere relevante variabelen werden afgestemd. Bij de beoordeling van de literatuur heeft de werkgroep vooral gekeken naar studies waarbij, naar inzicht van de werkgroepleden, klinisch relevante uitkomstmaten gebruikt werden. Deze werden voorafgaand aan de literatuurselectie door de werkgroep bepaald en gedefinieerd. Ook heeft de werkgroep voorafgaand aan de search bepaald welke instrumenten voor het meten van de uitkomst zouden worden geselecteerd. Onderstaande is een overzicht van door de werkgroep opgestelde klinisch relevante uitkomstmaten en daarbij opgestelde geaccepteerde meetinstrumenten met klinisch relevante afkappunten:
|
Uitkomstmaten |
Gekozen meetinstrumenten en (klinisch relevante afkappunten) |
|
Module Anorectaal functieonderzoek en module Chirurgische behandeling van rectum prolaps |
|
|
Fecale incontinentie |
Wexner incontinence score (aanverwant ‘Scores uitkomstmaten’) (zelfde als Cleveland Clinic Incontinence Score (CCIS)) |
|
FISI - Fecal Incontinence Severity Index |
|
|
Obstipatie |
Wexner obstipatie score (aanverwant ‘Scores uitkomstmaten’) (zelfde als Cleveland Clinic Constipation Score (CCCS)) |
|
Obstructed defecation syndrome (ODS) score |
|
|
|
Rome criteria (aanverwant ‘Scores uitkomstmaten’) |
|
Module Pessarium therapie bij prolaps |
|
|
Kwaliteit van leven |
Sheffield POP scale questionnaire (SPS-Q); Pelvic Floor Distress Inventory (PFDI); Pelvic Floor Impact Questionnaire (PFIQ); Sexual Function Questionaire (SFQ) |
|
Module Chirurgische behandeling van vaginale prolaps |
|
|
Primair: subjectief |
Afwezigheid balgevoel (bulge) |
|
|
Patient tevredenheid; PGI-I (much or very much better) |
|
Primair: objectief
|
Diepste punt (punt Ba, Bp of C) van behandelde compartiment op of boven hymen (0)2 |
|
Diepste punt (Ba, Bp of C) behandelde compartiment; stadium 0 en I (dus diepste punt van prolaps ≤ -2)3 |
|
|
Leading edge (dus ‘overall prolapse’, onafhankelijk van behandelde compartiment), zoals beschreven onder I (op of boven hymen) en II (-2 of minder) |
|
|
*I is belangrijkste, als I niet wordt gerapporteerd dan II (NIH criteria), voor III geldt dezelfde prioritering. |
|
|
Secundair: subjectief |
Quality of life: mate van verbetering (met behulp van effect sizes*) in domeinscores van UDI, DDI, IIQ of PFDI-20, PFIQ-7 en overall scores PISQ-12 of domeinen van PISQ-31 |
|
Bij afwezigheid van rapportering effect sizes de statistisch significante veranderingen in de genoemde domeinscores |
|
|
* klinisch relevant is bij effect size van 0.8 of groter |
|
|
Secundair: objectief |
Heroperatie voor prolaps in zelfde compartiment |
|
|
Heroperatie wegens de novo prolaps onbehandelde compartiment (binnen een jaar) |
|
|
of heroperatie voor andere aandoening, bv (ontmaskerde) urine incontinentie, mesh exposure, of pijn (dyspareunie?) |
|
Secundair: complicaties |
Onbedoelde schade aan blaas en /of darm direct hersteld zonder re-operatie |
|
Infectie/ hematoom/ abces |
|
|
Postoperatieve pijn volgens score a t/m e:
|
|
Strategie voor zoeken en selecteren van literatuur
Per uitgangsvraag werden ten minste twee werkgroepleden aangesteld om onafhankelijk van elkaar de literatuur te beoordelen op relevantie. Bij deze selectie van titel en abstract werden de volgende exclusiecriteria gehanteerd:
- niet van toepassing op de vraagstelling;
- niet vergelijkbaar met de Nederlandse populatie;
- niet-gedefinieerde uitkomstmaat;
- minder dan 10 vrouwen in de onderzoekspopulatie (wegens imprecisie);
- niet primair onderzoek;
- case reports, case series, letters, abstracts.
Kwaliteitsbeoordeling individuele studies
Na selectie door de werkgroepleden bleven de artikelen over die als onderbouwing bij de verschillende conclusies staan vermeld. De geselecteerde artikelen zijn vervolgens door minimaal twee werkgroepleden op volledige tekstinhoud beoordeeld en daarna beoordeeld op kwaliteit van het onderzoek en gegradeerd naar mate van bewijs. Hierbij is de indeling gebruikt, zoals weergegeven in tabel 1.1.
Bij GRADE wordt de evidence per uitkomstmaat beoordeeld. De beoordeling wordt gedaan door het invullen van een evidenceprofiel. Alleen voor kritieke en/of belangrijke uitkomstmaten wordt een evidenceprofiel gemaakt. Er zijn in totaal vijf factoren die de kwaliteit van de evidence per uitkomstmaat kunnen verlagen en drie factoren die de kwaliteit kunnen verhogen. Per factor kan de kwaliteit met één of twee niveaus omlaag gaan. Als het om een ernstige beperking gaat, gaat de kwaliteit met één niveau omlaag; als het om een zeer ernstige beperking gaat, gaat de kwaliteit met twee niveaus omlaag.
De verschillende typen onderzoek kunnen worden ingedeeld naar mate van bewijs. RCTs zijn in beginsel van hogere methodologische kwaliteit dan observationele studies, omdat RCTs minder kans op vertekening (bias) geven. In het GRADE systeem beginnen daarom RCTs met hoge kwaliteit (4) en observationele studies met lage kwaliteit (2). Niet vergelijkende, niet-systematische studies (bijvoorbeeld case series en case reports) zijn altijd van zeer lage kwaliteit.
Een overzicht van de GRADE-indeling van kwaliteit van studies per uitkomstmaat staat in tabel 1.1.
Tabel 1.1 GRADE-indeling van kwaliteit van studies per uitkomstmaat

Samenvatten van de literatuur
De beoordeling van de verschillende artikelen vindt u in de verschillende teksten terug onder het kopje ‘Samenvatting van de literatuur’. De richtlijnondersteuner maakte in samenspraak met de subgroepen per uitgangsvraag evidencetabellen van de geselecteerde individuele studies als hulpmiddel bij het beoordelen en samenvatten van deze studies. Vervolgens wordt de kwaliteit van de evidence op het niveau van de systematische review beoordeeld. Met de kwaliteit van de evidence wordt bedoeld in hoeverre er vertrouwen is dat de aanbevelingen gebaseerd kunnen worden op de (effectschatting van de) evidence en de GRADE tabellen. Het wetenschappelijk bewijs is vervolgens kort samengevat in de ‘conclusies uit de literatuur’. De belangrijkste literatuur waarop deze conclusies zijn gebaseerd staat bij de conclusies vermeld, inclusief de GRADE gradering van bewijs.
Beoordelen van de kracht van het wetenschappelijke bewijs
Er werd gekozen om -volgens de meest recente ontwikkelingen op het gebied van richtlijnen- de methode toe te passen van The Grading of Recommendations Assessment, Development and Evaluation (GRADE) voor het graderen van de kwaliteit van bewijs en de sterkte van de aanbevelingen.
Formuleren van aanbevelingen
Nadat de gegevens uit de GRADE tabellen werden samengevat als tekst werden hieruit conclusies getrokken. Om vervolgens tot een gewogen aanbeveling te komen werden de overige overwegingen besproken en geformuleerd. Dit is van belang omdat voor een aanbeveling naast het wetenschappelijke bewijs ook andere aspecten meegewogen horen te worden, zoals voorkeur van patiënten, kosten, beschikbaarheid van voorzieningen of organisatorische aspecten. Bij de overwegingen spelen de ervaring en opvattingen van de werkgroepleden een rol. De aanbevelingen geven een antwoord op de uitgangsvraag en zijn gebaseerd op zowel het beschikbare wetenschappelijke bewijs als op de belangrijkste overwegingen. De gebruikte methodiek voor richtlijnontwikkeling verhoogt de transparantie van de totstandkoming van de aanbevelingen in deze richtlijn.
Het is van belang dat het verschil tussen normerend waar mogelijk en ruimte biedend waar nodig beter tot uitdrukking komt in richtlijnen. Praktisch gezien gaat het om twee mogelijke normen: minimumnormen en streefniveau. Bij iedere aanbeveling zal in het implementatieplan worden aangegeven wat de status van de betreffende aanbeveling is: minimumnorm of streefniveau.
Verder is het van belang om helder te maken hoeveel tijd nodig is voor het realiseren van een aanbeveling. Dit geldt bijvoorbeeld voor aanbevelingen waarbij organisatorische veranderingen nodig zijn. Daarmee wordt de aanbeveling in een realistisch perspectief qua tijd gezet. Deze tijdslijnen worden opgenomen in het implementatieplan.
