Schatting valrisico bij thuiswonende ouderen
Uitgangsvraag
Welk risicoschattingsinstrument of risicoschattingsproces kan gebruikt worden om thuiswonenden van 65 jaar en ouder met een verhoogd valrisico op te sporen?
Aanbeveling
Vraag (of observeer) bij contact met ouderen, bij voorkeur jaarlijks, of zij:
- zijn gevallen in het afgelopen jaar;
- moeite hebben met bewegen, lopen of balans houden.
Verricht een uitgebreide multifactoriële valrisicobeoordeling bij personen van 65 jaar en ouder bij:
- presentatie met een acute val*;
- twee of meer vallen in het afgelopen jaar;
- een val in het afgelopen jaar in combinatie met een hoog fractuurrisico;
- een val in het afgelopen jaar met wegraking als oorzaak;
- een val in het afgelopen jaar met een mobiliteitsprobleem.
Voor het uitvoeren van een multifactoriële valrisicobeoordeling wordt naar de module 'Valrisicobeoordeling thuiswonende ouderen' verwezen.
*bezoek aan hulpverlener ten gevolge van een recente val of letsel van een val.
Overwegingen
Het is bekend dat de rapportagegraad van vallen en valletsels in de eerste lijn laag is. Dit komt onder andere omdat de meeste ouderen een valincident niet als een gezondheidszorgprobleem beschouwen, maar als bij de leeftijd behorend. De huisarts is slechts bekend met 20% van de valincidenten bij ouderen en met 50% van de valincidenten met letsel (Graham, 1992; Hale, 1993; Stalenhoef, 1998). Cognitieve stoornissen bij ouderen verklaren tevens deels de lage rapportagegraad (Hale, 1993; Cummings, 1988). Daarom is voor de identificatie van ouderen met een verhoogd valrisico gerichte case-finding noodzakelijk, zodat bij de groep personen het hoogste valrisico gericht onderzoek naar de aanwezigheid van modificeerbare risicofactoren plaatsvindt. De zoekvraag in aanvulling op de publicatie van Gates (2008) leverde drie aanvullende studies op, noch in het review van Gates noch in deze aanvullende studies werd een risicoschattingsinstrument gevonden met adequate testeigenschappen.
In het kader van de preventie van vallen bij ouderen met een verhoogd valrisico zijn momenteel diverse richtlijnen voorhanden, waarin ook aanbevelingen voor de identificatie van ouderen met een verhoogd valrisico zijn opgenomen (AGS/BGS, 2001; Feder, 2000). Veel van deze richtlijnen zijn onderwerp van kritiek geweest, deels uit methodologische en deels uit praktische overwegingen (Moreland, 2003). Eerst zal een korte samenvatting worden gegeven van de selectiecriteria uit de verschillende nationale en internationale richtlijnen (zie ook Tabel 1 Indicaties voor verdere analyse van het valrisico uit eerdere richtlijnen).
In de voorgaande richtlijn Preventie van valincidenten bij ouderen (CBO, 2004) is voorgesteld om patiënten die zich presenteerden met een val, of die meer dan één keer waren gevallen in het afgelopen jaar, in aanmerking te laten komen voor een multifactoriële valrisicobeoordeling. Bij patiënten die eenmaal waren gevallen in het afgelopen jaar en aan een van volgende criteria voldeden: mobiliteitsprobleem, verhoogd fractuurrisico, syncope als oorzaak voor een val en aanwijsbare oorzaak, kwamen tevens in aanmerking voor een multifactoriële valrisicobeoordeling.
Ouderen met een verhoogd fractuurrisico hebben een hogere kans op letsel bij een val. Andersom heeft een groot deel van de patiënten die zich presenteren op de spoedeisende hulp zowel een verhoogd fractuur- als valrisico (van Helden, 2008) In de Nederlandse richtlijn Osteoporose en fractuurpreventie (Nederlandse Vereniging voor Reumatologie, 2011) wordt aanbevolen om bij patiënten van 50 jaar en ouder die zich presenteren met een fractuur ten gevolge van een val een nadere evaluatie van het valrisico te verrichten door te vragen naar het aantal valincidenten in het afgelopen jaar en na te gaan of er beperkingen zijn in de mobiliteit. Voor verdere informatie en achtergronden wordt verwezen naar de CBO richtlijn Osteoporose en fractuurpreventie (CBO, 2011).
In de gezamenlijke richtlijn Prevention of Falls van de American Geriatrics Society en British Geriatrics Society uit 2010 (AGS/BGS, 2010) wordt een risicoschattingsalgoritme aanbevolen ter selectie van de thuiswonenden van 65 jaar en ouder met een verhoogd valrisico (Figuur 1). Samenvattend wordt het volgende aanbevolen; selectie van de hoogrisicogroep middels de volgende vragen:
- twee of meer valincidenten in het afgelopen jaar;
- presentatie met een acute val;
- moeite met lopen of evenwicht.
Bij een positief antwoord op een van de drie vragen wordt aanbevolen om een multifactoriële valrisicobeoordeling te verrichten. Daarnaast wordt aanbevolen om tevens een multifactoriële valbeoordeling te verrichten bij de groep patiënten die éénmaal zijn gevallen in het afgelopen jaar in combinatie met een afwijkende mobiliteitstest zoals de Timed Up and Go test, de Performence Oriented Mobility Assessment of de Berg Balance scale (voor uitleg over deze testen wordt verwezen naar de module Valrisicobeoordeling, vraag 1). Dit advies is niet prospectief geëvalueerd in tegenstelling tot het advies uit de oude AGS/BGS-richtlijn uit 2001 (AGS/BGS, 2001). Het advies uit de oude richtlijn was onvoldoende sensitief ter selectie van thuiswonenden met een verhoogd valrisico.
Figuur 1 Algoritme en annotaties uit de AGS/BGS richtlijn van 2010
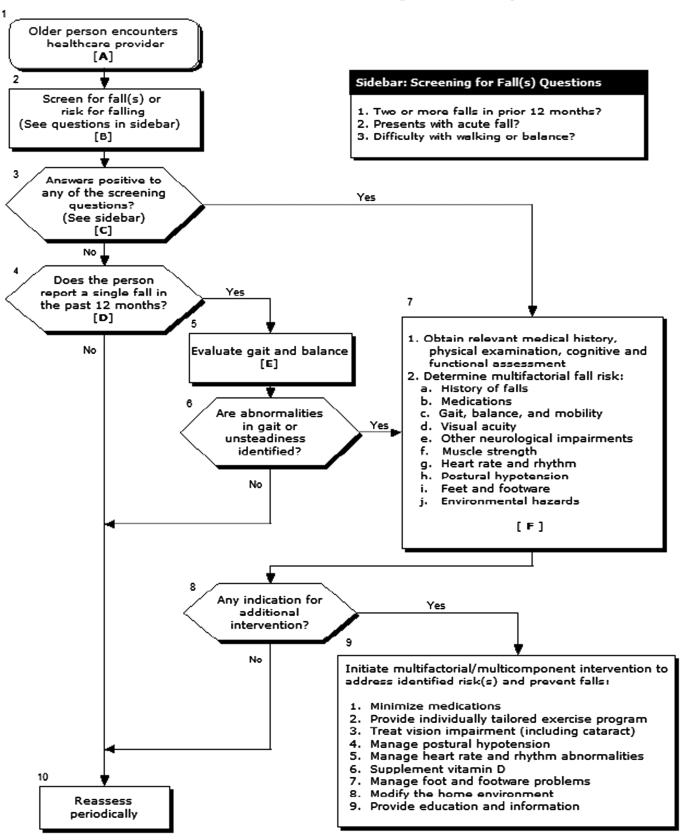
In de meest recente NICE-richtlijn Assessment and prevention of falls in older people van juni 2013 is de tekst ten aanzien van de identificatie van ouderen met een verhoogd risico op een val niet aangepast ten opzichte van 2004. Er worden de volgende aanbevelingen gedaan:
- gezondheidszorgmedewerkers dienen bij contact met personen van 65 jaar en ouder regelmatig (bijvoorbeeld jaarlijks) na te gaan of diegene het afgelopen jaar is gevallen;
- bij personen van 65 jaar en ouder die een val rapporteren of waarbij het valrisico als verhoogd wordt ingeschat, dienen een analyse van de manier van lopen en de balans te worden verricht. Er wordt geen specifieke tests aanbevolen, de keuze wordt overgelaten aan de arts;
- bij presentatie met een val, rapportage van twee of meer valincidenten in het afgelopen jaar, afwijkingen van de gang en/of de balans dient een multifactoriële valrisicobeoordeling te worden verricht.
Het advies om te screenen op valgeschiedenis en afwijkingen van lopen en balans berustte op het duidelijk verhoogde risico om opnieuw te vallen bij personen met een val in het verleden (OR 4,0) (Covinsky, 2001). Daarnaast zijn mobiliteitsproblemen, afwijkingen van lopen en/of balans significante voorspellers voor het optreden van een val in de toekomst (Covinsky, 2001; Stalenhoef, 2002; Cwikel, 1998). Ter selectie van de risicofactoren werden de resultaten beschouwd van prospectieve cohortstudies. Door de heterogeniteit van de verschillende studies was het niet mogelijk een meta-analyse te verrichten. De volgende factoren bleken de hoogste voorspellende waarde voor vallen te hebben: valgeschiedenis, mobiliteitsprobleem, angst, visuele beperking, cognitieve beperking, urine-incontinentie en onveiligheid in huis. Er was geen prospectief gevalideerd risicoschattingsinstrument.
De Stichting VeiligheidNL, een onafhankelijk expertisecentrum, richt zich op het bevorderen van veilig gedrag onder de Nederlandse bevolking ter preventie van ongevallen. VeiligheidNL ondersteunt effectieve valpreventie in de praktijk, onder andere door implementatie van de Valanalyse (VeiligheidNL, valanalyse). De Valanalyse is een risicoinschattings- en beoordelingsinstrument ontwikkeld door VeiligheidNL voor eerstelijns zorgverleners. De Valanalyse bestaat uit twee onderdelen: een valrisicotest en een uitgebreide valrisicoanalyse. De valrisicotest betreft een drietal vragen waarmee personen met een verhoogd valrisico kunnen worden geïdentificeerd:
- Bent u de afgelopen 12 maanden gevallen?
- Heeft u moeite met bewegen of lopen?
- Bent u bang om te vallen?
Personen met twee of meer vallen in het afgelopen jaar, een val in combinatie met moeite met bewegen of lopen of angst om te vallen, of mobiliteitsproblemen met angst om te vallen worden beschouwd als personen met een hoog risico om opnieuw te vallen. Dit instrument is afgeleid van een instrument ontwikkeld door Peeters (2011) om het herhaalrisico na een eerste val in te schatten. De valrisicotest zelf is niet prospectief gevalideerd.
Tabel 1 Indicaties voor verdere analyse van het valrisico uit eerdere richtlijnen
|
|
AGS/BGS 2010 |
NICE 2013 |
CBO 2004 |
|
Twee of meer valincidenten <1 jaar |
X |
X |
X |
|
Presentatie acute val |
X |
X |
X |
|
Moeite met lopen/ balans of mobiliteit |
X |
|
|
|
Afwijkende mobiliteitstest |
|
X |
|
|
1 valincident <1 jaar plus afwijkende mobiliteitstest* |
X |
X |
|
|
1 valincident <1 jaar plus mobiliteitsprobleem |
|
|
X |
|
1 valincident <1 jaar plus syncope als oorzaak |
|
|
X |
|
1 valincident <1 jaar plus verhoogd fractuurrisico |
|
|
X |
|
1 valincident <1 jaar plus aanwijsbare oorzaak |
|
|
X |
* In de AGS/BGS (2010) worden de volgende mobiliteitstesten genoemd: Timed Up and Go test, Performance Oriented Mobility Assessment of de Berg Balance scale. De NICE-richtlijn (2013) doet geen uitspraak over een specifieke mobiliteitstesten.
De zoekvraag in aanvulling op de publicatie van Gates (2008) leverde drie aanvullende studies op. Echter, noch in het review van Gates noch in deze aanvullende studies werd een risicoschattingsinstrument gevonden met adequate testeigenschappen. Alle huidige adviezen in de nationale en internationale richtlijnen worden niet ondersteund door prospectief onderzoek. De risicoschattingsinstrumenten die prospectief zijn onderzocht hadden ofwel een te lage sensitiviteit, risicoschatting algoritme oude richtlijn AGS/BGS 2001 (Muir, 2010), dan wel te lage specificiteit, FROP-Com (Russel, 2008). Bij voorkeur zouden de risicoschattingsinstrumenten uit de huidige richtlijnen prospectief worden onderzocht op het voorspellend vermogen voor een toekomstige val. Wel bevatten zij een aantal gezamenlijke elementen, zie tabel 1, op basis waarvan het huidig advies is opgesteld. Doel van de huidige screening is om personen op te sporen met een hoog risico op een (recidief) val door een hulpverlener uit de eerste of nulde lijn.
Het risicoschattingsinstrument heeft ten doel de patiënten met het hoogste risico op een val te selecteren. De risicofactoren in het huidig advies zijn gekozen op basis van het geassocieerde relatief risico op een val in cohort onderzoek (ref NICE guideline 1.2.1). De twee screeningsvragen betreffen de valgeschiedenis in het afgelopen jaar en mobiliteitsstoornissen aangezien dit een sterke voorspellers zijn van een (nieuwe) val. Daarnaast zijn factoren als fractuurrisico en wegraking als oorzaak belangrijke criteria voor een aanvullende multifactoriële valrisicobeoordeling.
Onderbouwing
Achtergrond
Ongeveer een derde van de 65-plussers valt 1 keer per jaar, en de helft valt vaker. Circa 20% van de valincidenten leidt tot letsel en circa 10% tot ernstig letsel. Deze getallen verschillen per patiëntencategorie. In 2015 waren er in Nederland 97.400 bezoeken aan de eerste hulp in verband met een valongeval (Kannus, 1999; Kannus, 2002; Masud, 2001; Rivera, 1997; Rubenstein, 2006; Van Weel, 1995; VeiligheidNL, 2016). In 2015 overleden 1129 65-plussers na een val in of om het huis (CBS, VeiligheidNL). Naast de morbiteit en mortaliteit zijn de kosten van valincidenten zijn aanzienlijk. 40% van deze patiënten die zich presenteren op de eerste hulp met een val, wordt vervolgens opgenomen in het ziekenhuis (VeiligheidNl). De kosten gerelateerd aan eerste hulp bezoek en ziekenhuisopname werden geschat op 912 miljoen voor 2015 in Nederland (VeiligheidNL, 2016). In de vorige Nederlandse richtlijn, de meest recente NICE-richtlijn en de AGS/BGS-richtlijn zijn criteria opgesteld ter selectie van de groep ouderen met het hoogste valrisico (CBO, 2004; NICE, 2013; AGS/BGS, 2011). In het algemeen kunnen de volgende criteria worden onderscheiden: Op basis van het risico op een toekomstige val in cohortonderzoek werden de volgende risicofactoren van belang geacht in de voorgenoemde richtlijnen: leeftijd, voorgeschiedenis van valincidenten en aanwijzingen voor een mobiliteitsstoornis. Het risicoschattingsinstrument dient aan de volgende eisen te voldoen: het instrument dient voldoende sensitief en specifiek te zijn en het moet kunnen worden uitgevoerd binnen de omgeving van de eerste lijn.
Bij voorkeur is het risicoschattingsinstrument prospectief gevalideerd in een onafhankelijk cohort, en zijn de verschillende instrumenten met elkaar vergeleken. Echter, dergelijke studies zijn niet voorhanden. Gates (2008) publiceerde reeds een review van 29 risicoschattingsinstrumenten ter evaluatie van het valrisico bij thuiswonende ouderen. Bij analyse bleek dat van de 29 slechts zes risicoschattingsinstrumenten waren geëvalueerd in meer dan één studie. Samenvattend kon op basis van de toen verzamelde data geen eenduidig advies worden gegeven ten aanzien van de keuze voor een risicoschattingsinstrument, geen van de instrumenten bleek voldoende sensitief en/of specifiek. Ter onderbouwing van het advies in deze module is ervoor gekozen om de zoekvraag zoals beschreven in de review van Gates (2008) te verrichten voor de periode 2008 tot 2015. In het definitieve advies zijn daarnaast de selectiecriteria meegewogen uit de NICE of AGS/ABS-richtlijn.
Conclusies / Summary of Findings
|
Zeer laag GRADE |
Risicoschatting algoritme oude richtlijn AGS/BGS 2001 Het algoritme voor risicoschatting van de oude AGS/BGS-richtlijn uit 2001 is onvoldoende sensitief en specifiek voor het identificeren van een verhoogd valrisico bij thuiswonende personen ouder dan 65 jaar.
Bronnen (Muir, 2010) |
|
Zeer laag GRADE |
Valrisico-index De valrisico-index is onvoldoende sensitief en specifiek voor het identificeren van een verhoogd valrisico onder thuiswonende personen ouder dan 65 jaar.
Bronnen (Wada, 2009) |
|
Zeer laag GRADE |
FROP-Com FROP-Com is onvoldoende sensitief en specifiek voor het identificeren van een verhoogd valrisico onder thuiswonenden ouder dan 65 jaar.
Bronnen (Russell, 2008) |
Samenvatting literatuur
Beschrijving studies
Risicoschattingsalgoritme oude richtlijn AGS/BGS 2001
Muir (2010) evalueerde het risicoschattingsalgoritme van de vorige Amerikaanse en Britse Geriatrics Society valpreventie richtlijn uit 2001 (AGS/BGS, 2001) op het identificeren en stratificeren van toekomstig valrisico in thuiswonende ouderen. De auteurs includeerden thuiswonenden in de leeftijd van 65 en 90 jaar in een cohortstudie en volgden de deelnemers gedurende één jaar. Gegevens over vallen werden maandelijks verzameld. In totaal participeerden 117 ouderen met een gemiddelde leeftijd van 79 jaar en was ongeveer een derde vrouw (31%). Ongeveer een derde (29%) had in de afgelopen drie maanden voorafgaand aan de studie een val doorgemaakt. In totaal was van tien deelnemers geen follow-up data beschikbaar; drie vanwege geen interesse meer om deel te nemen aan de studie en zeven vanwege het ontbreken van beschikbare valkalenders na het starten van de studie. Auteurs rapporteerden dat deze tien deelnemers niet statistisch significant verschilden met de deelnemers met volledige follow-up. Het enige verschil was dat van meer vrouwen geen gegevens beschikbaar waren. Het toegepaste risicoschattingsalgoritme bestaat uit een vraag naar valgeschiedenis. Personen met twee of meer valincidenten in het afgelopen jaar werden beschouwd als een hoog risicogroep. Personen met één val in combinatie met een afwijkende mobiliteit werden ook als hoog risicogroep beschouwd.
Resultaten
De testeigenschappen van het risicoschattingsalgoritme voor een val in het opvolgende jaar waren als volgt: een sensitiviteit van 50% (95%BI: 36% tot 64%) en een specificiteit van 82% (95%BI: 70% tot 90%). Met andere woorden, het gebruikte algoritme is onvoldoende in staat om thuiswonenden met een verhoogd valrisico te identificeren.
Valrisico-index
Wada (2009) ondernam een longitudinale studie voor het evalueren van een valrisico-index in het voorspellen van een val onder ouderen. 1053 thuiswonende ouderen van 65 jaar of ouder werden geïncludeerd en gevolgd voor één jaar. De gemiddelde leeftijd was 74 jaar en 58% was vrouw. 186 (18%) deelnemers hadden aangegeven vaak te vallen. Het is echter onduidelijk wat dit precies inhoudt en welke tijdsperiode hierbij van toepassing was. Al staat het niet duidelijk vermeld, maar naar alle waarschijnlijkheid waren geen van de deelnemers lost-to-follow-up. De valrisico index bevatte 21 items betreffende fysieke, cognitieve, emotionele en sociale aspecten van functioneren en externe omgevingsfactoren. De index omvatte items over geschiedenis van struikelen, het vermogen om trap te lopen, langzame loopsnelheid, het vermogen om de weg in het tijdsinterval van het groene signaal over te steken, het vermogen om 1 km te lopen zonder rust, het vermogen om op één been gedurende 5 seconden te staan, het gebruik van een wandelstok, het vermogen om een handdoek te kunnen knijpen, duizeligheid, gebogen rug, kniepijn, visuele stoornissen, gehoorproblemen, vergeetachtigheid, angst om te vallen, gebruik van vijf of meer voorgeschreven medicijnen, een donker huis, aanwezigheid van obstakels in het huis, de aanwezigheid van obstakels op de vloer, dagelijks trapgebruik in huis en steile hellingen rondom het huis. Als afkappunt werd gekozen voor negen uit tien. Het is echter niet duidelijk hoe de maximale score werd berekend.
Resultaten
Op basis van een afkappunt van negen uit tien was de sensitiviteit van de index 67,7% en de specificiteit 76,4%. Het betrouwbaarheidsinterval rondom deze schattingen werd niet gerapporteerd. De onderzochte valrisico index is niet voldoende in staat om te voorspellen welke thuiswonenden zullen vallen.
FROP-Com
Russell (2008) bepaalde de betrouwbaarheid en voorspellende vermogen van de Fall Risk for Older People in the Community (FROP-Com). Deelnemers van een RCT uit de controle arm (die reguliere zorg kregen) werden geïncludeerd in deze studie en gevolgd voor één jaar. In totaal kregen 361 reguliere zorg. Gedurende 12 maanden was één deelnemer overleden, 15 deelnemers hebben zich teruggetrokken en bij één deelnemer is de implementatie van allocatie niet correct gebeurd. Het is niet bekend of deze deelnemers statistisch significant verschilden van de deelnemers met volledig beschikbare data. Van 344 thuiswonenden was data beschikbaar. De FROP-Com betrof 13 risicofactoren en 26 vragen die dichotoom of ordinaal beantwoord konden worden met een score tussen 0 tot 3. Alle scores bij elkaar opgeteld geeft de totale score met een bereik van 0 tot 60. Een hoge score is een indicatie voor een verhoogd valrisico.
Resultaten
De auteurs hebben de accuratesse van FROP-Com beoordeeld aan de hand van twee afkappunten, namelijk 20/21 en 18/19. Bij een afkappunt van 20/21 was de sensitiviteit 65,9% (95%BI: 58,6 tot 73,1) en specificiteit 64,4% (95%BI: 57,4 tot 71,4) met een corresponderende Youden’s index van 0,30. Deze index vat de voorspellende accuratesse van een test in een cijfer samen en geeft hierbij gelijk gewicht aan de vals positieven en vals negatieven. Hoe dichter bij 1, hoe accurater het instrument is in het voorspellen van het valrisico.
Bij het afkappunt van 18/19 was de sensitiviteit 71,3% (95%BI: 64,4 tot 78,3) en specificiteit 56,1% (95%BI: 48,9 tot 63,4). De corresponderende Youden’s index werd niet gerapporteerd.
Ook met dit instrument, onafhankelijk van het afkappunt, kan onvoldoende worden voorspeld welke thuiswonenden een verhoogd valrisico hebben.
In de literatuur wordt voorgesteld om een afkapwaarde van 70% voor sensitiviteit en specificiteit te hanteren voor het inzetten van een risicoschattingsinstrument (Perell, 2001; Oliver, 2004; Scott, 2007). Bij voorkeur is de sensitiviteit hoger. Geen van de instrumenten bereikt 70% voor zowel sensitiviteit en specificiteit. Met andere woorden, de genoemde risicoschattingsinstrumenten hebben niet de testeigenschappen om ingezet te kunnen worden voor het identificeren van een verhoogd valrisico onder thuiswonenden.
Bewijskracht van de literatuur
Risicoschatting algoritme oude richtlijn AGS/BGS 2001: De bewijskracht voor de uitkomstmaat testeigenschappen is met drie niveaus verlaagd gezien beperkingen in de onderzoeksopzet en het geringe aantal patiënten (imprecisie).
Valrisico index: De bewijskracht voor de uitkomstmaat testeigenschappen is met drie niveaus verlaagd gezien beperkingen in de onderzoeksopzet en het geringe aantal patiënten (imprecisie).
FROP-Com: De bewijskracht voor de uitkomstmaat testeigenschappen is met drie niveaus verlaagd gezien beperkingen in de onderzoeksopzet en het geringe aantal patiënten (imprecisie).
Zoeken en selecteren
De termen risicoschatting (in het Engels screening) en beoordeling (in het Engels assessment) worden in de literatuur vaak door elkaar gebruikt wat separaat zoeken moeilijk maakt. Daarom is gekozen voor een overkoepelende systematische literatuuronderzoek om de uitgangsvragen van de modules Valrisicoschatting en Valrisicobeoordeling te beantwoorden. De volgende vraagstelling is gebruikt voor het opstellen van de zoekstrategie:
Welk risicoschattingsinstrument/proces of risicobeoordelingsinstrument/proces kan gebruikt worden om een verhoogd valrisico op te sporen?
P: ouderen van 65 jaar of ouder;
I: inzet van een instrument/proces voor het schatten of beoordelen van het valrisico;
Referentietest: valincidentie tijdens prospectieve follow-up;
O: testeigenschappen (sensitiviteit, specificiteit, positief voorspellende waarde, negatief voorspellende waarde).
Voor het beantwoorden van de uitgangsvraag over thuiswonende ouderen werden alleen studies bij thuiswonende ouderen vanaf 65 jaar geselecteerd.
Relevante uitkomstmaten
De werkgroep achtte testeigenschappen (sensitiviteit en specificiteit) een voor de besluitvorming kritieke uitkomstmaat.
De werkgroep definieerde een sensitiviteit en specificiteit boven 70% als een risicoschattingsinstrument dat mogelijk ingezet kan worden in de praktijk (Perell, 2001; Oliver, 2004; Scott, 2007).
Zoeken en selecteren (Methode)
In de database Medline (OVID) is met relevante zoektermen gezocht naar systematische reviews en observationele studies. De zoekverantwoording is weergegeven onder het tabblad Verantwoording. De literatuurzoekactie leverde 3116 treffers op. Studies werden geselecteerd op grond van de volgende selectiecriteria:
- systematische review met een gedetailleerde zoekstrategie en risk of bias beoordeling;
- observationele studies waarbij een risicoschattingsinstrument werd gebruikt voor het schatten van het valrisico onder thuiswonenden.
Op basis van titel en abstract werden in eerste instantie 100 studies voorgeselecteerd. Na raadpleging van de volledige tekst werden vervolgens 97 studies geëxcludeerd (zie exclusietabel), en drie studies definitief geselecteerd.
Resultaten
Drie onderzoeken zijn opgenomen in de literatuuranalyse. De belangrijkste studiekarakteristieken en resultaten zijn opgenomen in de evidence-tabellen. De evidence-tabellen en beoordeling van individuele studiekwaliteit zijn opgenomen onder het tabblad Onderbouwing.
Referenties
- AGS/BGS Guideline for the prevention of falls in older persons. American Geriatrics Society, British Geriatrics Society, and American Academy of Orthopaedic Surgeons Panel on Falls Prevention. J Am Geriatr Soc. 2001;49(5):664-72. PubMed PMID: 11380764.
- AGS/BGS Panel on Prevention of Falls in Older Persons, American Geriatrics Society and British Geriatrics Society. Summary of the Updated American Geriatrics Society/British Geriatrics Society clinical practice guideline for prevention of falls in older persons. J Am Geriatr Soc. 2011;59(1):148-57. doi: 10.1111/j.1532-5415.2010.03234.x. PubMed PMID: 21226685.
- CBO. Richtlijn Preventie van valincidenten bij ouderen. 2004.
- CBO. Richtlijn Osteoporose en fractuurpreventie. 2011.
- Covinsky KE, Kahana E, Kahana B, et al. History and mobility exam index to identify community-dwelling elderly persons at risk of falling, Journals of Gerontology. Series A, Biological Sciences and Medical Sciences. 2001;56(4):M253-M259.
- Cwikel J, Fried AV, Biderman A, et al. Validation of a fall risk screening test, the elderly fall screening test (EFST) for community-dwelling elderly, Disability Rehabilitation. 1998;0(5):161-7.
- Cummings SR, Nevitt MC, Kidd S. Forgetting falls. The limited accuracy of recall of falls. J Am Geriatr Soc. 1988;36:613-6.
- Feder G, Cryer C, Donovan S, et al. Guideline for the prevention of falls in people over 65. BMJ. 2000;321:1007-11.
- Gates S, Smith LA, Fisher JD, et al. Systematic review of accuracy of screening instruments for predicting fall risk among independently living older adults. J Rehabil Res Dev. 2008;45(8):1105-16. Review. PubMed PMID: 19235113.
- Graham HJ, Firth J. Home accidents in older people: role of primary health care team. BMJ. 1992;305:30-2.
- Hale WA, Delaney MJ, Cable T. Accuracy of patient recall and chart documentation of falls. J Am Board Fam Pract. 1993;6:239-42.
- Kannus P, Parkkari J, Koskinen S, et al. Fall-induced injuries and deaths among older adults. JAMA. 1999;26;281(20):1895-9. PubMed PMID: 10349892.
- Kannus P, Niemi S, Parkkari J, et al. Why is the age-standardized incidence of low-trauma fractures rising in many elderly populations? J Bone Miner Res. 2002;17(8):1363-7. PubMed PMID: 12162489
- Masud T, Morris RO. Epidemiology of falls. Age Ageing. 2001;30(Suppl 4):3-7. Review. PubMed PMID: 11769786.
- Moreland J, Richardson J, Chan DH, et al. Evidence-based guidelines for the secondary prevention of falls in older adults. Gerontology. 2003;49:93-116.
- Muir SW, Berg K, Chesworth B, et al. Application of a fall screening algorithm stratified fall risk but missed preventive opportunities in community-dwelling older adults: a prospective study. J Geriatr Phys Ther. 2010;33(4):165-72. PubMed PMID: 21717920.
- NICE. Nice Guideline Assessment and prevention of falls in older people. 2013.
- Oliver D, Daly F, Martin FC. et al. Risk factors and risk assessment tools for falls in hospital inpatients: a systematic review. Age and Aging. 2004;33(2):122130.
- Peeters GMEE, Elders P, Lips P, et al. Quick estimation of the risk of recurrent falls in the elderly. Huisarts en Wet. 2011;54(4):186-191.
- Perell KL., Nelson A., Goldman RL., et al. Fall risk assessment measures: an analytic review. Journal of Gerontology. 2001;50A(12):M761M766.
- Rivera FP, Grossman DC, Cummings P. Injury prevention. N Eng J Med. 1997;337:543-7.
- Rubenstein LZ. Falls in older people: epidemiology, risk factors and strategies for prevention. Age Ageing. 2006;35(Suppl 2):ii37-ii41. Review. PubMed PMID: 16926202.
- Russell MA, Hill KD, Blackberry I, et al. The reliability and predictive accuracy of the falls risk for older people in the community assessment (FROP-Com) tool. Age Ageing. 2008;37(6):634-9. doi: 10.1093/ageing/afn129. PubMed PMID: 18565980.
- Scott V., Votova K., Scanlan A. et al. Multifactorial and functional mobility assessment tools for fall risk among older adults in community, home-support, long-term and acute care settings-systematic review. Age and Aging. 2007;36(2):130139.
- Stalenhoef PA, Busse S van der, Knottnerus JA, et al. Vallen van ouderen: het horen, zien, doen en laten van de huisarts. Huisarts Wet. 1998;41:241-5.
- Stalenhoef PA, Diedericks JPM, Knottnerus JA, et al. A risk model for the prediction of recurrent falls in community-dwelling elderly: A prospective cohort study, Journal of Clinical Epidemiology. 2002;55:1088-1094.
- VeiligheidNL https://www.veiligheid.nl/valpreventie/kennis-en-cijfers/cijfers voor het laatst op 22 november 2016 bezocht.
- VeiligheidNL, valanalyse https://www.veiligheid.nl/valpreventie/interventies/screening/valanalyse voor het laatst op 1 december 2016 bezocht.
- Van Helden S, van Geel AC, Geusens PP, et al. Bone and fall-related fracture risks in women and men with a recent clinical fracture. J Bone Joint Surg Am. 2008;90(2):241-8. doi: 10.2106/JBJS.G.00150. PubMed PMID: 18245581.
- Van Weel C, Vermeulen H, van den Bosch W. Falls, a community care perspective. Lancet. 1995;17;345(8964):1549-51. Review. PubMed PMID: 7791442.
- Wada T, Ishimoto Y, Hirosaki M, et al. Twenty-one-item fall risk index predicts falls in elderly community-dwelling Japanese. J Am Geriatr Soc. 2009;57(12):2369-71. doi: 10.1111/j.1532-5415.2009.02591.x. PubMed PMID: 20121998.
Evidence tabellen
|
Study reference |
Study characteristics |
Patient characteristics |
Index test (test of interest) |
Reference test |
Follow-up |
Outcome measures and effect size |
Comments |
|
Muir, 2010 |
Type of study[1]: Prospective cohort study
Setting: Veterans living independently in the community
Country: Canada
Conflicts of interest: Non-commercial (Veterans affairs Canada and Health Canada)
|
Inclusion criteria:
N=117
Prevalence: 50%
Mean age ± SD: 79 (SD 5)
Sex: 69% M / 31% F
Other important characteristics:
Fell in the 3 last months: 29% |
Describe index test: AGS/BGS/AAOS screening algorithm – Participant’ responses to the question on the number of falls in the previous year were used to determine subsequent flow through the algorithm: zero falls, has one fall and 2 or more falls. People with a history of one fall are to receive an assessment for balance and gait impairment.
Cut-off point(s): Single fall with balance/gait problems or more than one falls
Comparator test[2]: NA
Cut-off point(s): NA
|
Describe reference test[3]: Fall Defined as the person coming to rest unintentionally on the floor or ground.
Cut-off point(s): NA
|
Time between the index test and reference test: 12 months (follow-up)
For how many participants were no complete outcome data available? N=10 (Unclear %)
Reasons for incomplete outcome data described? 3 were no longer interested in participating in the study; 7 did not submit any falls calendars after the baseline assessment |
Outcome measures and effect size (include 95%CI and p-value if available)4:
Test accuracy Sensitivity: 0.50 (95%CI: 0.36-0.64) Specificity: 0.82 (95%CI: 0.70-0.90) LR+: 2.71 LR-: 0.61 DOR: 4.44 |
Test accuracy was calculated for any fall.
“The overall prognostic accuracy of the algorithm is moderate with values just below the threshold levels set to identify superior clinical utility.” |
|
Wada, 2009 |
Type of study: Cohort study
Setting: Community-dwelling elderly
Country: Japan
Conflicts of interest: Non-commercial |
Inclusion and exclusion criteria were not reported
N=1053
Prevalence: not reported
Mean age ± SD: 74 (6.7)
Sex: 42% M /58% F
Other important characteristics:
Do you often fall? Yes: 186 (18%) |
Describe index test: Fall Risk Index (FRI) – 21 items encompassed physical, cognitive, emotional, and social aspects of functioning and environmental factors.
Cut-off point(s): 9 out of 10
Comparator test: NA
Cut-off point(s): NA
|
Describe reference test: Fall
Cut-off point(s): NA
|
Time between the index test and reference test: 1 year
For how many participants were no complete outcome data available? Not stated
Reasons for incomplete outcome data described?
Not stated |
Outcome measures and effect size (include 95%CI and p-value if available):
Test accuracy Sensitivity: 0.677 Specificity: 0.764 PPV+: 0.429 NPV-: 0.898
|
Test accuracy was calculated regardless of past falls.
“In conclusion, using a cut-off point of 9 out of 10 on the 21-item FRI is recommended for early detection of fall risk. This screening instrument would detect the potential risk of falls early and allow targeting of fall prevention intervention in elderly people.” |
|
Russell, 2008 |
Type of study: Cohort study
Setting: Participants from a RCT
Country: Australia
Conflicts of interest: Non-commercial |
Inclusion criteria:
Exclusion criteria:
N=361
Prevalence: 48%
Mean age ± SD: 75 (SD 9)
Sex: 31% M / 69% F
Other important characteristics:
One or more falls in the last 12 months: 178 (52%) |
Describe index test: FROP-Com – The Falls Risk for Older People in the Community covers 13 risk factors in 26 questions with either dichotomous or ordinal scoring, from 0 to 3. A total of these individual scores provides an overall score of falls risk, ranging from 0 to 60, with higher scores indicative of greater risk.
Cut-off point(s): 20/21 or 18/19
Comparator test: NA
Cut-off point(s): NA |
Describe reference test: Fall defined as an unexpected event in which the participants come to rest on the ground, floor, or lower level.
Cut-off point(s): NA
|
Time between the index test and reference test: 12 months
For how many participants were no complete outcome data available? N = 17 (5%)
Reasons for incomplete outcome data described? 1 Deceased; 15 withdrew; 1 incorrect implementation of allocation |
Outcome measures and effect size (include 95%CI and p-value if available):
Test accuracy
Cutoff 20/21 Sensitivity: 65.9% (95%CI: 58.6-73.1) Specificity: 64.4% (95%CI:57.4-71.4) Youden’s index: 0.30
Cutoff 18/19 Sensitivity: 71.3%) (95%CI: 64.4-78.3) Specificity: 56.1% (95%CI: 48.9-63.4) PPV: 59.7% (95%CI: 52.8-66.6) NPV: 68.2% (95%CI: 60.7-75.7) |
Participants were part of the control arm of a RCT. |
|
Study reference |
Patient selection |
Index test |
Reference standard |
Flow and timing |
Comments with respect to applicability |
|
Muir, 2010 |
Was a consecutive or random sample of patients enrolled? Yes
Was a case-control design avoided? Yes
Did the study avoid inappropriate exclusions? Yes
|
Were the index test results interpreted without knowledge of the results of the reference standard? Unclear
If a threshold was used, was it pre-specified? Yes
|
Is the reference standard likely to correctly classify the target condition? Yes
Were the reference standard results interpreted without knowledge of the results of the index test? Unclear
|
Was there an appropriate interval between index test(s) and reference standard? Yes
Did all patients receive a reference standard? Yes
Did patients receive the same reference standard? Yes
Were all patients included in the analysis? Yes
|
Are there concerns that the included patients do not match the review question? Yes
Are there concerns that the index test, its conduct, or interpretation differ from the review question? Yes
Are there concerns that the target condition as defined by the reference standard does not match the review question? No |
|
CONCLUSION: Could the selection of patients have introduced bias? No
RISK: LOW |
CONCLUSION: Could the conduct or interpretation of the index test have introduced bias? Unclear
RISK: UNCLEAR |
CONCLUSION: Could the reference standard, its conduct, or its interpretation have introduced bias? Unclear
RISK: UNCLEAR |
CONCLUSION Could the patient flow have introduced bias? No
RISK: LOW |
|
|
|
Wada, 2009 |
Was a consecutive or random sample of patients enrolled? Unclear
Was a case-control design avoided? Yes
Did the study avoid inappropriate exclusions? Yes
|
Were the index test results interpreted without knowledge of the results of the reference standard? Unclear
If a threshold was used, was it pre-specified? Unclear
|
Is the reference standard likely to correctly classify the target condition? Yes
Were the reference standard results interpreted without knowledge of the results of the index test? Unclear
|
Was there an appropriate interval between index test(s) and reference standard? Yes
Did all patients receive a reference standard? Yes
Did patients receive the same reference standard? Yes Were all patients included in the analysis? Unclear |
Are there concerns that the included patients do not match the review question? Unclear
Are there concerns that the index test, its conduct, or interpretation differ from the review question? Unclear
Are there concerns that the target condition as defined by the reference standard does not match the review question? No |
|
|
CONCLUSION: Could the selection of patients have introduced bias? unclear
RISK: UNCLEAR |
CONCLUSION: Could the conduct or interpretation of the index test have introduced bias? Yes
RISK: HIGH |
CONCLUSION: Could the reference standard, its conduct, or its interpretation have introduced bias? Unclear
RISK: UNCLEAR |
CONCLUSION Could the patient flow have introduced bias?
RISK: LOW |
|
|
Russell, 2008
|
Was a consecutive or random sample of patients enrolled? Yes
Was a case-control design avoided? Yes
Did the study avoid inappropriate exclusions? Yes
|
Were the index test results interpreted without knowledge of the results of the reference standard? Unclear
If a threshold was used, was it pre-specified? No
|
Is the reference standard likely to correctly classify the target condition? Yes
Were the reference standard results interpreted without knowledge of the results of the index test? Unclear
|
Was there an appropriate interval between index test(s) and reference standard? Yes
Did all patients receive a reference standard? Yes
Did patients receive the same reference standard? Yes
Were all patients included in the analysis? Yes |
Are there concerns that the included patients do not match the review question? No
Are there concerns that the index test, its conduct, or interpretation differ from the review question? No
Are there concerns that the target condition as defined by the reference standard does not match the review question? No
|
|
|
CONCLUSION: Could the selection of patients have introduced bias? No
RISK: LOW |
CONCLUSION: Could the conduct or interpretation of the index test have introduced bias? Yes
RISK: HIGH |
CONCLUSION: Could the reference standard, its conduct, or its interpretation have introduced bias? Yes
RISK: HIGH |
CONCLUSION Could the patient flow have introduced bias? No
RISK: LOW |
|
Tabel Exclusie na het lezen van het volledige artikel
|
Auteur en jaartal |
Redenen van exclusie |
|
Lee, 2013 |
Gedetailleerde zoekstrategie niet beschikbaar; niet specifiek gezocht naar oudere populaties |
|
Stone, 2011 |
Betreft een review om het valrisico te identificeren in kankerpatiënten |
|
Fabre, 2010 |
Narratieve review |
|
Gates, 2008 |
Assessment van mobiliteit |
|
Melillo, 2015 |
Ontwikkeling van een predictiemodel |
|
Rafiq, 2014 |
Ontwikkeling van een predictiemodel |
|
Ekvall Hansson, 2013 |
Onderzoek naar een risicofactor voor vallen |
|
Tilson, 2012 |
RCT gericht op interventie om het lopen te herstellen na een beroerte |
|
Resnick, 2012 |
Betreft een interventie gericht op valpreventie |
|
Montero-Odasso, 2012 |
Narratieve review |
|
Moniz-Pereira, 2012 |
Risico factoren en kenmerken van vallen als voorspellers |
|
Lai, 2012 |
Evaluatie van loop parameters ter valpreventie |
|
Kwan, 2012 |
Associatie tussen depressie en risico op vallen |
|
Hohtari-Kivimaki, 2012 |
Ontwikkeling van een verkorte versie van een bestaande tool |
|
Gietzelt, 2012 |
Evaluatie van een valdetectiesysteem |
|
Callisaya, 2012 |
Associatie tussen loopsnelheid en valrisico |
|
Burns, 2012 |
Associatie tussen vitaliteit en valrisico |
|
Alexandre, 2012 |
Assessment van mobiliteit |
|
Langsetmo, 2011 |
Betreft een validatie studie |
|
Honaker, 2011 |
Uitkomst: propensity to fall |
|
Callisaya, 2011 |
Associatie tussen gait variability en het valrisico |
|
Bongue, 2011 |
Ontwikkeling van een predictiemodel/risicoschatting tool |
|
Bigelow, 2011 |
Ontwikkeling van een predictiemodel/risicoschatting tool |
|
Bautmans, 2011 |
Validatie van 3D-accelerometry tov gait parameters |
|
Pijnappels, 2010 |
Mediators van choice stepping reaction time en vallen |
|
Muir, 2010 |
Assessment van mobiliteit |
|
Karel, 2010 |
Evaluation of stumbles |
|
Hofheinz, 2010 |
Validatie studie van Timed Up and Go test met de Berg Balance Scale als indicatie voor vallen. Vallen waren niet verzameld |
|
Decullier, 2010 |
Identificatie van vallen; typology |
|
Buatois, 2010 |
Validatie studie |
|
Beauchet, 2010 |
Associatie tussen arm positie tijdens een balans test en valrisico |
|
Ribom, 2009 |
Effect van een val gedurende het jaar voor inclusie in de studie op fysieke test uitkomsten |
|
Iwarsson, 2009 |
Assessment van de thuissituatie en patiënt tezamen |
|
Miyamoto, 2008 |
Validatie studie |
|
Greany, 2008 |
Associatie met valrisico status |
|
Weidauer, 2015 |
Associatie tussen geslacht en omgeving met het valrisico en botbreuken |
|
Ward, 2015 |
Evaluatie van risicofactoren |
|
Van Schooten, 2015 |
Risicofactoren voor vallen en de voorspellende waarde van deze factoren |
|
Torres, 2015 |
Associatie tussen voedingstoestand en het valrisico |
|
Takatori, 2015 |
Associatie met valstatus |
|
Singh, 2015 |
Associatie tussen schatting van het valrisico en fysieke performance testen |
|
Reider, 2015 |
Cross-sectionele analyse |
|
Moreira, 2015 |
Ontwikkeling van een predictiemodel |
|
Kabeshova, 2015 |
Classificatie van vallers |
|
Jalali, 2015 |
Identificatie van risicofactoren |
|
Vande Walle, 2014 |
Kankerpatiënten |
|
James, 2014 |
Verschil in score tussen vallers en niet-vallers |
|
Brown, 2014 |
Associatie met valstatus |
|
Nocera, 2013 |
Patiënten met Parkinson |
|
Nishiguchi, 2013 |
Associatie met valstatus |
|
Honaker, 2013 |
Associatie met valstatus |
|
Hohtari-Kivimaki, 2013 |
Assessment van mobiliteit |
|
Hardigan, 2013 |
Ontwikkeling van een predictiemodel |
|
Morley, 2012 |
Gemiddelde leeftijd rond 56 jaar |
|
Jernigan, 2012 |
Associatie met valstatus |
|
Greene, 2012 |
Assessment van mobiliteit |
|
Fhon, 2012 |
Prevalentie van vallen |
|
Doheny, 2012 |
Associatie met valstatus |
|
Demura, 2012 |
Cross-sectionele analyse |
|
Coelho, 2012 |
Patiënten met Alzheimer |
|
Clark, 2012 |
Associatie met valstatus en het risico op een botbreuk |
|
Chen, 2012 |
Voorspellers van vallen |
|
Yamada, 2011 |
Voorspellers van vallen |
|
Viccaro, 2011 |
Assessment van mobiliteit |
|
Shimada, 2011 |
Associatie met valstatus |
|
Schneider, 2011 |
Voorspellers van vallen |
|
Santos, 2011 |
Cross-sectionele analyse; vallen werd bepaald aan de had van een vragenlijst |
|
Rubenstein, 2011 |
Geen vallen prospectief meegenomen |
|
Quach, 2011 |
Associatie tussen loopsnelheid en het valrisico |
|
Maver, 2011 |
Discriminatie tussen enkele of meerdere vallen |
|
Kwan, 2011 |
Associatie met valstatus; cross-sectionele studie |
|
Hassani Mehraban, 2011 |
Ontwikkeling van een predictie model |
|
Greene, 2011 |
Associatie met valstatus |
|
El-Sobkey, 2011 |
Associatie met valstatus |
|
Demura, 2011 |
Ontwikkeling van een predictiemodel |
|
Yamada, 2010 |
Assessment van mobiliteit |
|
Wrisley, 2010 |
Validatie studie |
|
Verghese, 2010 |
Associatie met neurologisch evaluatie |
|
Tiedemann, 2010 |
Validatie studie |
|
Swanenberg, 2010 |
Voorspellers voor vallen |
|
Ramirez, 2010 |
Associatie tussen MMSE en valrisico |
|
Peeters, 2010 |
Validatie studie |
|
Hewson, 2010 |
Validatie studie |
|
Greene, 2010 |
Vallen niet prospectief gemeten |
|
Woo, 2009 |
Ontwikkeling van een predictiemodel |
|
Shimada, 2009 |
Vallen werd retrospectief verzameld, dus een val vond plaats voordat de test werd afgenomen. |
|
Russell, 2009 |
Ontwikkeling van een risicoschatting tool |
|
Mackenzie, 2009 |
Validatie studie |
|
Kiely, 2009 |
Validatie studie |
|
Gietzelt, 2009 |
Ontwikkeling van een valassessment model |
|
Ersoy, 2009 |
Gemiddelde leeftijd 61 jaar |
|
Ensrud, 2009 |
Vergelijking tussen frailty indexes |
|
Thiamwong, 2008 |
Validatie studie |
|
Muir, 2008 |
Assessment van mobiliteit |
|
Lamb, 2008 |
Welke testen in welke volgorde te gebruiken |
|
Hernandez, 2008 |
Associatie met valstatus; cross-sectioneel |
|
Ensrud, 2008 |
Vergelijking tussen frailty indexes |
[1] In geval van een case-control design moeten de patiëntkarakteristieken per groep (cases en controls) worden uitgewerkt. NB; case control studies zullen de accuratesse overschatten (Lijmer et al., 1999)
[2] Comparator test is vergelijkbaar met de C uit de PICO van een interventievraag. Er kunnen ook meerdere tests worden vergeleken. Voeg die toe als comparator test 2 etc. Let op: de comparator test kan nooit de referentiestandaard zijn.
[3] De referentiestandaard is de test waarmee definitief wordt aangetoond of iemand al dan niet ziek is. Idealiter is de referentiestandaard de Gouden standaard (100% sensitief en 100% specifiek). Let op! dit is niet de “comparison test/index 2”.
[4] Beschrijf de statistische parameters voor de vergelijking van de indextest(en) met de referentietest, en voor de vergelijking tussen de indextesten onderling (als er twee of meer indextesten worden vergeleken).
Verantwoording
Beoordelingsdatum en geldigheid
Publicatiedatum : 31-03-2017
Beoordeeld op geldigheid : 01-02-2021
Voor het beoordelen van de actualiteit van deze richtlijn is de werkgroep wel in stand gehouden. Uiterlijk in 2022 bepaalt het bestuur van de Nederlandse Vereniging voor Klinische Geriatrie of de modules van deze richtlijn nog actueel zijn, behalve de module over het beoordelen van valrisicoverhogende medicatie. De actualiteit van deze module dient uiterlijk 2019 te worden beoordeeld, vanwege de verwachting dat een tegen die tijd gepubliceerde systematische review over valrisicoverhogende medicatie de aanbevelingen kan aanscherpen. Bij het opstellen van de richtlijn heeft de werkgroep per module een inschatting gemaakt over de maximale termijn waarop herbeoordeling moet plaatsvinden en eventuele aandachtspunten geformuleerd die van belang zijn bij een toekomstige herziening (update). De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De Nederlandse Vereniging voor Klinische Geriatrie is regiehouder van deze richtlijnen eerstverantwoordelijke op het gebied van de actualiteitsbeoordeling van de richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de regiehouder over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
De richtlijnontwikkeling werd ondersteund door het Kennisinstituut van Medisch Specialisten (www.kennisinstituut.nl) en werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS).
Patiëntenparticipatie bij deze richtlijn werd mede gefinancierd uit de Kwaliteitsgelden Patiënten Consumenten (SKPC) binnen het programma KIDZ.
Doel en doelgroep
Doel
Deze richtlijn is een document met aanbevelingen en handelingsinstructies ter ondersteuning van de dagelijkse praktijkvoering. De richtlijn berust op de resultaten van wetenschappelijk onderzoek en aansluitende meningsvorming gericht op het expliciteren van goed medisch handelen. De doelstelling is het ontwikkelen van een multidisciplinaire evidence-based richtlijn gericht op de secundaire en tertiaire preventie van valincidenten bij ouderen vanaf 65 jaar, toepasbaar in thuissituatie (zelfstandig wonende ouderen), verzorgingshuis, verpleeghuis en ziekenhuis.
Doelgroep
De gebruikers van de richtlijn zijn alle zorgverleners die met een oudere patiënt met een verhoogd valrisico te maken krijgen. Hierbij kan worden gedacht aan hulpverleners in de drie volgende omgevingen:
- thuissituatie (zelfstandig wonende ouderen);
- verzorgings- en verpleeghuis;
- ziekenhuis.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2015 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij valpreventie van ouderen van 65 jaar of ouder.
De werkgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname.
De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
- Dr. N. (Nathalie) van der Velde, geriater en internist-ouderengeneeskunde, AMC Amsterdam, NVKG, (voorzitter)
- Dr. Y. (Yvonne) Schoon, geriater, RadboudUMC, Nijmegen, NVKG
- Dr. M.H. (Mariëlle) Emmelot-Vonk, geriater, UMCU Utrecht, NVKG
- Prof. dr. A.B. (Andrea) Maier, internist-ouderengeneeskunde, VUmc, Amsterdam, (tot januari 2016), NIV
- Drs. H.H.M. (Harianne) Hegge, internist-ouderengeneeskunde, UMCG, Groningen, (vanaf januari 2016), NIV
- Dr. J.H.W. (Joost) Rutten, internist-vasculair geneeskundig, RadboudUMC, Nijmegen, NIV
- Prof. dr. J.G. (Gert) van Dijk, neuroloog, LUMC, Leiden, NVN
- Dr. A.J.J. (Arnaud) Aerts, cardioloog, Stichting Zuyderland Medisch Centrum, Sittard-Geleen/Heerlen, NVVC
Klankbordgroep:
- Dr. E. (Ellen) Smulders, wetenschappelijk onderzoeker, RadboudUMC, Nijmegen, KNGF
- M. (Myrthe) Pruijn, ergotherapeut, Slotervaartziekenhuis, Amsterdam, EN
- M. (Miran) van Eijk, verpleegkundig specialist, Jeroen Bosch Ziekenhuis, ’s-Hertogenbosch, V&VN
- R. (Rinie) Lammers, beleidsmedewerker, Patiëntenfederatie Nederland
- C. (Charlotte) Scherphof, beleidsmedewerker, Patiëntenfederatie Nederland (tot september 2016)
- W. (Willem) Vos, huisarts, huisartsenpraktijk W. Vos, NHG (tot maart 2016)
- C.S. (Corrie) Jongsma, huisarts, W.J.M. Brunninkhuis en C.S. Jongsma, huisartsen, Drachten, NHG (vanaf april 2016)
- Prof. dr. W. (Willem) Lems, reumatoloog, VUmc, Amsterdam, NVR
- M. (Marion) de Rooi, MSc, SEH-arts KNMG, Zaans Medisch Centrum, Zaandam, NVSHA
- Drs. A. (Anneke) van Strien- van Merkestein, specialist ouderengeneeskunde, Saffier de Residentie groep, Den Haag, Verenso
Met ondersteuning van:
- Dr. B.H. (Bernardine) Stegeman, adviseur, Kennisinstituut van Medisch Specialisten
- Drs. E.E. (Eva) Volmeijer, adviseur, Kennisinstituut van Medisch Specialisten
- A.A. (Toon) Lamberts, MSc, beleidsadviseur, NVKG
- M. (Monique) Wessels, MSc, medisch informatiespecialist, Kennisinstituut van Medisch Specalisten
- N.F. (Natalia) Bullock, projectsecretaresse, Kennisinstituut van Medisch Specialisten
- D.P. (Diana) Gutierrez, projectsecretaresse, Kennisinstituut van Medisch Specialisten
Met dank aan:
- Dr. G. (Geeske) Peters, (senior) research fellow, Global Brain Health Institute, Brisbane Australië
Belangenverklaringen
De KNMG-Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling” is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of ze in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatie management, kennisvalorisatie) hebben gehad. Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van Medisch Specialisten.
|
Werkgroeplid |
Functie |
Nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
Van der Velde |
Geriater en internist-ouderengeneeskunde |
Postdoc geriatrie Erasmus MC (onbetaald) werkgroeplid werkgroep wetenschap (onbetaald) Lid sectie NIV ouderengeneeskunde (vacatiegelden) Voorzitter SIG valnetwerk NVKG (onbetaald) Werkgroeplid EUGMS SIG falls fractive preventies (onbetaald) Voorzitter EU werkgroep “knowledge dissmination on fall-risk-increasing drugs (onbetaald) |
B-PROOF-NED ZonMW-effect. Genetische variatie op medicatie gerelateerd vallen Amsterdams Universitair Fonds: 'Val me Bij'project (kennisdissiminatie valrisicoverhogende medicatie) 'Gepersonaliseerde medicatieaanpassing bij oudere vallers' ZonMW 'SeniorStap' (medeaanvrager) RAAK: 'Bewegingsregistratie en Analyse voor Valrisicoschatting bij Ouderen' (medeaanvrager) |
Geen actie (valt buiten de afbakening van de richtlijn) |
|
Schoon |
Geriater |
Voorzitter regionaal valpreventie Netwerk Nijmegen |
Projectleider KWF beleidsprojecten |
Geen actie (vallen buiten de afbakening van de richtlijn) |
|
Emmelot-Vonk |
Geriater |
Bestuurslid stichting IWO (interdisciplinaire werkgroep osteoporose) (onkostenvergoeding). Voorzitter werkgroep wetenschap NVKG (onbetaald). Werkgroeplid SIG valnetwerk NVKG (onbetaald). Werkgroeplid EUGMS SIG Falls and fractures prevention (onbetaald). Full board member EUGMS (onbetaald). Lid werkgroep richtlijnen NVKG (onbetaald). |
- |
Geen actie |
|
Maier |
Internist-ouderengeneeskunde |
Bestuur Vilans |
Onderzoek met Nutricia sacropenie; onderzoek naar myalgie (FP7-project) |
Geen actie (vallen buiten de afbakening van de richtlijn) |
|
Hegge |
Geriater en internist-ouderengeneeskunde |
- |
- |
Geen actie |
|
Rutten |
Internist-vasculair geneeskundige |
- |
- |
Geen actie |
|
Van Dijk |
Neuroloog |
Voorzitter werkgroep Syncope |
- |
Geen actie |
|
Aerts |
Cardioloog |
Lid richtlijnenforum commissie kwaliteit NVVC Lid werkgroep Syncope |
Carelink studie stichting Epilepsie Instellingen Nederland |
Geen actie (valt buiten de afbakening van het de richtlijn) |
|
Smulders |
Hoofddocent Master Geriatric Physical Therapy Avans+ Wetenschappelijk onderzoeker Radboud UMC afdeling revalidatie |
Cursusleider en docent Paramedisch instituut (betaald)
|
- |
Geen actie |
|
Pruijn |
Ergotherapeut |
- |
- |
Geen actie |
|
Van Eijk |
Verpleegkundig specialist |
Gastdocent Radboud Zorgacademie (betaald) |
- |
Geen actie |
|
Lammers |
Beleidsmedewerker |
- |
- |
Geen actie |
|
Scherphof |
Beleidsmedewerker |
- |
- |
Geen actie |
|
Vos |
Huisarts |
- |
- |
Geen actie |
|
Jongsma |
Huisarts |
Bestuur Laego (betaald) |
- |
Geen actie |
|
Lems |
Reumatoloog |
Adviesraden (betaald) :MSD, Amgen, Eli Lilly, Takeda, Will Pharma, Pfizer, Servier, Novartis, Roche. Wetenschappelijk secretaris NV Reumatologie Hoofdredacteur tijdschrift reumatologie. |
- |
Geen actie (betreft advies over reumamedicatie of ostoeporose medicatie ) |
|
De Rooi |
SEH-arts KNMG |
- |
- |
Geen actie |
|
Van Strien-van Merkestein |
Specialist ouderengeneeskunde |
- |
- |
Geen actie |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door een afgevaardigde van de Patiëntenfederatie Nederland in de klankbordgroep op te nemen. Daarnaast is gebruik gemaakt van informatie uit kwalitatieve studies (compliantie en patiëntenpreferenties) die naar voren zijn gekomen door het zoekfilter patiëntenperspectief toe te passen. Tot slot is gebruik gemaakt van regionaal verkregen patientenfocusgroep informatie (regio Nijmegen).
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn (module) en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren. Het implementatieplan is te vinden bij de aanverwante producten. De werkgroep heeft tevens interne kwaliteitsindicatoren ontwikkeld om het toepassen van de richtlijn in de praktijk te volgen en te versterken (zie Indicatorontwikkeling).
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010), dat een internationaal breed geaccepteerd instrument is. Voor een stap-voor-stap beschrijving hoe een evidence-based richtlijn tot stand komt wordt verwezen naar het stappenplan Ontwikkeling van Medisch Specialistische Richtlijnen van het Kennisinstituut van Medisch Specialisten.
Knelpuntenanalyse
Tijdens de voorbereidende fase inventariseerden de voorzitter van de werkgroep en de adviseur de knelpunten. De werkgroep beoordeelde de aanbevelingen uit de eerdere richtlijn “Richtlijn Preventie van valincidenten bij ouderen” NVKG 2004 op noodzaak tot revisie. Tevens zijn er knelpunten aangedragen door Ergotherapie, KNGF, KNMP, NHG, NIV, NVKG, NVSHA, NVZ, NVZA, V&VN, VeiligheidNL, Verenso en Zorginstituut Nederland via invitational conference. Een verslag hiervan is opgenomen onder aanverwante producten. De werkgroep stelde vervolgens een long list met knelpunten op en prioriteerde de knelpunten op basis van: (1) klinische relevantie, (2) de beschikbaarheid van (nieuwe) evidence van hoge kwaliteit, (3) en de te verwachten impact op de kwaliteit van zorg, patiëntveiligheid en (macro)kosten.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de voorzitter en de adviseur concept-uitgangsvragen opgesteld. Deze zijn met de werkgroep besproken waarna de werkgroep de definitieve uitgangsvragen heeft vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang bij de besluitvorming rondom aanbevelingen, als kritiek, belangrijk (maar niet kritiek) en onbelangrijk. Tevens definieerde de werkgroep tenminste voor de kritieke uitkomstmaten welke verschillen zij klinisch (patiënt) relevant vonden.
Strategie voor zoeken en selecteren van literatuur
Voor de afzonderlijke uitgangsvragen werd aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekstrategie en de gehanteerde selectiecriteria zijn te vinden in de module met desbetreffende uitgangsvraag. De zoekstrategie voor de oriënterende zoekactie en patiëntenperspectief zijn opgenomen onder aanverwante producten.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (risk of bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de Risk of Bias (RoB) tabellen. De gebruikte RoB instrumenten zijn gevalideerde instrumenten die worden aanbevolen door de Cochrane Collaboration: AMSTAR – voor systematische reviews; Cochrane – voor gerandomiseerd gecontroleerd onderzoek; ROBINS-I – voor observationeel onderzoek; QUADAS II – voor diagnostisch onderzoek.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidence-tabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur. Bij een voldoende aantal studies en overeenkomstigheid (homogeniteit) tussen de studies werden de gegevens ook kwantitatief.
Beoordelen van de kracht van het wetenschappelijke bewijs
A) Voor interventievragen (vragen over therapie of screening)
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor Grading Recommendations Assessment, Development and Evaluation (zie http://www.gradeworkinggroup.org/).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, matig, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie (Schünemann, 2013).
|
GRADE |
Definitie |
|
Hoog |
|
|
Matig |
|
|
Laag |
|
|
Zeer laag |
|
B) Voor vragen over diagnostische tests, schade of bijwerkingen, etiologie en prognose
De kracht van het wetenschappelijke bewijs werd eveneens bepaald volgens de GRADE-methode: GRADE-diagnostiek voor diagnostische vragen (Schünemann, 2008), en een generieke GRADE-methode voor vragen over schade of bijwerkingen, etiologie en prognose. In de gehanteerde generieke GRADE-methode werden de basisprincipes van de GRADE methodiek toegepast: het benoemen en prioriteren van de klinisch (patiënt) relevante uitkomstmaten, een systematische review per uitkomstmaat, en een beoordeling van bewijskracht op basis van de vijf GRADE criteria (startpunt hoog; downgraden voor risk of bias, inconsistentie, indirectheid, imprecisie, en publicatiebias).
Formuleren van de conclusies
Voor elke relevante uitkomstmaat werd het wetenschappelijk bewijs samengevat in een of meerdere literatuurconclusies waarbij het niveau van bewijs werd bepaald volgens de GRADE methodiek. De werkgroepleden maakten de balans op van elke interventie (overall conclusie). Bij het opmaken van de balans werden de gunstige en ongunstige effecten voor de patiënt afgewogen. De overall bewijskracht wordt bepaald door de laagste bewijskracht gevonden bij een van de kritieke uitkomstmaten. Bij complexe besluitvorming waarin naast de conclusies uit de systematische literatuuranalyse vele aanvullende argumenten (overwegingen) een rol spelen, werd afgezien van een overall conclusie. In dat geval werden de gunstige en ongunstige effecten van de interventies samen met alle aanvullende argumenten gewogen onder het kopje Overwegingen.
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk en worden meegewogen, zoals de expertise van de werkgroepleden, de waarden en voorkeuren van de patiënt (patient values and preferences), kosten, beschikbaarheid van voorzieningen en organisatorische zaken. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting, vermeld en beoordeeld (gewogen) onder het kopje Overwegingen.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen, en een weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden behandeld in de module Organisatie van zorg.
Indicatorontwikkeling
Gelijktijdig met het ontwikkelen van de conceptrichtlijn werden er interne kwaliteitsindicatoren ontwikkeld om het toepassen van de richtlijn in de praktijk te volgen en te versterken. Meer informatie over de methode van indicatorontwikkeling is op te vragen bij het Kennisinstituut van Medisch Specialisten (secretariaat@kennisinstituut.nl).
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is om de uitgangsvraag te kunnen beantwoorden. Een overzicht van de onderwerpen waarvoor (aanvullend) wetenschappelijk van belang wordt geacht, is als aanbeveling in de bijlage Kennislacunes beschreven (onder aanverwante producten).
Commentaar- en autorisatiefase
De conceptrichtlijn werd aan de betrokken (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd ter commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn werd aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd.
Literatuur
Brouwers MC, Kho ME, Browman GP, et al. AGREE Next Steps Consortium. AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ. 2010;182(18):E839-42. doi: 10.1503/cmaj.090449. Epub 2010 Jul 5. Review. PubMed PMID: 20603348.
Medisch Specialistische Richtlijnen 2.0 Adviescommissie Richtlijnen van de Raad Kwalitieit. https://richtlijnendatabase.nl/over_deze_site/richtlijnontwikkeling.html. 2012.
Schünemann H, Brożek J, Guyatt G, et al. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group, 2013. Available from http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html. 2013.
Schünemann HJ, Oxman AD, Brozek J, et al. Grading quality of evidence and strength of recommendations for diagnostic tests and strategies. BMJ. 2008;336(7653):1106-10. doi: 10.1136/bmj.39500.677199.AE. Erratum in: BMJ. 2008;336(7654). doi: 10.1136/bmj.a139. PubMed PMID: 18483053.
Ontwikkeling van Medisch Specialistische Richtlijnen: stappenplan. Kennisinstituut van Medisch Specialisten.
Zoekverantwoording
|
Database |
Zoektermen |
Totaal |
|
Medline (OVID)
2008-dec. 2015 Engels, |
1 Accidental Falls/ or (Fall* or faller$1).ti,ab. (170163) 2 exp Aged/ or Geriatrics/ or (Old* or senior* or elder* or geriatric*).ti,ab. or age*.ti. (3683984) 3 risk assessment/ or mass screening/ or (risk* adj3 (assess* or test* or tool* or scale* or process* or procedure* or protocol* or guide*)).tw. (349685) 4 (screen* or predict* or identify*).tw. (2166496) 5 (One-leg standing or Functional reach or Tinetti balance or Mediolateral sway or Tandem stand or Leg extension strength or Handgrip strength or Performance Oriented Mobility Assessment or "Timed Up and Go Test" or (TUG or POMA) or Mobility Interaction Fall Chart or (walking adj3 test*)).ti,ab,kw. (7022) 6 3 or 4 or 5 (2384782) 7 1 and 2 and 6 (10236) 8 limit 7 to (yr="2008 -Current" and (dutch or english)) (5338) 9 exp "Sensitivity and Specificity"/ or (Sensitiv* or Specific*).ti,ab. or (predict* or ROC-curve or receiver-operator*).ti,ab. or (likelihood or LR*).ti,ab. or exp Diagnostic Errors/ or (inter-observer or intra-observer or interobserver or intraobserver or validity or kappa or reliability).ti,ab. or reproducibility.ti,ab. or (test adj2 (re-test or retest)).ti,ab. or "Reproducibility of Results"/ or accuracy.ti,ab. or Diagnosis, Differential/ or Validation Studies.pt. (5014781) 10 8 and 9 (3084) 11 (meta-analysis/ or meta-analysis as topic/ or (meta adj analy$).tw. or ((systematic* or literature) adj2 review$1).tw. or (systematic adj overview$1).tw. or exp "Review Literature as Topic"/ or cochrane.ab. or cochrane.jw. or embase.ab. or medline.ab. or (psychlit or psyclit).ab. or (cinahl or cinhal).ab. or cancerlit.ab. or ((selection criteria or data extraction).ab. and "review"/)) not (Comment/ or Editorial/ or Letter/ or (animals/ not humans/)) (260428) 12 8 and 11 (293) 13 (exp clinical trial/ or randomized controlled trial/ or exp clinical trials as topic/ or randomized controlled trials as topic/ or Random Allocation/ or Double-Blind Method/ or Single-Blind Method/ or (clinical trial, phase i or clinical trial, phase ii or clinical trial, phase iii or clinical trial, phase iv or controlled clinical trial or randomized controlled trial or multicenter study or clinical trial).pt. or random*.ti,ab. or (clinic* adj trial*).tw. or ((singl* or doubl* or treb* or tripl*) adj (blind$3 or mask$3)).tw. or Placebos/ or placebo*.tw.) not (animals/ not humans/) (1549441) 14 8 and 13 (1163) 15 Epidemiologic studies/ or case control studies/ or exp cohort studies/ or Controlled Before-After Studies/ or Case control.tw,kw. or (cohort adj (study or studies)).tw,kw. or Cohort analy$.tw,kw. or (Follow up adj (study or studies)).tw,kw. or (observational adj (study or studies)).tw,kw. or Longitudinal.tw,kw. or Retrospective.tw,kw. or Prospective.tw,kw. or Cross sectional.tw,kw. or Cross-sectional studies/ or historically controlled study/ or interrupted time series analysis/ [Onder exp cohort studies vallen ook longitudinale, prospectieve en retrospectieve studies] (2277733) 16 8 and 15 (2592) 17 16 not (12 or 14) (1988) 18 remove duplicates from 12 (273) 19 14 not 12 (1046) 20 remove duplicates from 19 (967) 21 remove duplicates from 17 (1876) |
3116 |
