Screening, diagnostiek en classificatie bij persoonlijkheidsstoornissen
Uitgangsvraag
- Welke onderzoeksmethoden en/of meetinstrumenten zijn geschikt voor een valide en betrouwbare screening op persoonlijkheidsstoornissen?
- Met welke onderzoeksmethoden en/of meetinstrumenten, gebaseerd op de DSM-5, kan betrouwbare en valide categoriale classificatie van persoonlijkheidsstoornissen worden verricht?
- Op basis van welke methoden en instrumenten kunnen diagnostische domeinen van persoonlijkheidspathologie betrouwbaar en valide worden beschreven?
- Gelden voor bepaalde ontwikkelingsfasen van mensen (jeugdigen, ouderen) of andere settingen substantieel andere aanbevelingen dan voor volwassen patiënten in de reguliere GGz?
- Gelden voor de diverse (clusters van) persoonlijkheidsstoornissen substantiële verschillen op voornoemde vragen?
Aanbeveling
Stappenmodel voor classificatie en diagnostiek van persoonlijkheidsstoornissen
Zorgvuldig en adequaat uitgevoerde diagnostiek is een essentieel onderdeel van de zorg voor mensen met een persoonlijkheidsstoornis. Het wordt aanbevolen de diagnostiek en classificatie van persoonlijkheidsstoornissen vanuit een aantal te onderscheiden uitgangspunten en stappen te bezien.
Stap 1
Het is aan te bevelen bij patiënten met een (mogelijke) persoonlijkheidsstoornis eerst de precieze hulpvraag te exploreren en na te gaan of er voldoende aanwijzingen zijn dat deze terug te voeren is op de aanwezigheid van een psychische stoornis, en vermoedelijk van een persoonlijkheidsstoornis.
Stap 2
Het is aan te bevelen het identificeren van een persoonlijkheidsstoornis en het onderscheid van persoonlijkheidsstoornissen met andere psychische stoornissen (differentiaal diagnostiek) te baseren op een gedegen klinisch diagnostisch onderzoek middels een klachtenanamnese, een biografische anamnese en onderzoek van de sociale context, inclusief heteroanamnese en ontwikkelinsgsanamnese.
Het is aan te bevelen bij het classificeren van een persoonlijkheidsstoornis een semigestructureerd interview (bij voorkeur SCID-5-P of IPDE) te gebruiken.
Het is te overwegen (om tijd te besparen) eerst een screenende vragenlijst (ADP-IV, PDQ-4+, SCID-5-PV of VKP-5) door de patiënt te laten invullen en alleen de delen van het semigestructureerd interview af te nemen behorend bij de stoornissen waarvoor aanwijzingen zijn gevonden in klinisch interview of screeningsvragenlijst
Het is aan te bevelen in het diagnostisch proces het sociaal en maatschappelijk functioneren in kaart te brengen, bijvoorbeeld ondersteund met de WHODAS.
Stap 3
Indien verdiepende diagnostiek nodig is, wordt aanbevolen om de aard en ernst van persoonlijkheidspathologie nader te onderzoeken zoals omschreven in het Alternatief model voor Persoonlijkheidsstoornissen in de DSM-5. Gebruik daarvoor klinische diagnostiek, waar nodig ondersteund met daarvoor geschikte diagnostische instrumenten.
Stap 4
Het is aan te bevelen om bij complexe beelden aanvullend specialistisch psychodiagnostisch en/of psychiatrisch onderzoek uit te (laten) voeren.
Diagnostiek en classificatie van persoonlijkheidsstoornissen in bijzondere groepen
Jeugdigen
Net als bij volwassenen, is het bij jeugdigen voorafgaand aan elke interventie van belang dat er naast een zorgvuldige beschrijvende diagnose helderheid over de gekozen DSM-5 classificatie geschetst wordt. Hierbij gelden dezelfde aanbevelingen als bij volwassenen.
Het is aan te bevelen om bij jeugdigen ook aandacht te hebben voor de specifieke kenmerken van een persoonlijkheidsstoornis, ook als deze nog niet voldoet aan de criteria van een persoonlijkheidsstoornis.
Het is aan te bevelen om ouders en andere belangrijke naasten te betrekken bij de diagnostiek van persoonlijkheidspathologie bij jeugdigen.
Het is specifiek bij jeugdigen aan te bevelen zorgvuldigheid te betrachten in het bespreken van de diagnose en verhullend taalgebruik daarbij te vermijden.
Het is aan te bevelen rekening te houden met fluctuaties in het actuele toestandsbeeld, en een remissie van klachten en persoonlijkheidsproblematiek ook expliciet vast te leggen
Ouderen
Bij ouderen met beperkte psychische of somatische belastbaarheid is het aan te bevelen om gefaseerde diagnostiek te verrichten. (Fase 1: screenend/classificerend, Fase 2: voortgezet/dimensionaal, Fase 3: specifiek/therapiegericht), waar nodig ondersteund met relatief korte, eenvoudige en tevens voor ouderen gevalideerde meetinstrumenten.
Bij ouderen met ernstige cognitieve stoornissen is het aan te bevelen om nadrukkelijk aandacht te hebben voor diagnostiek op basis van informantinformatie.
Forensische Setting
Het is aan te bevelen om bij de diagnostiek van persoonlijkheidsstoornissen binnen forensische context gebruik te maken van zoveel mogelijk informatiebronnen.
Overwegingen
Professioneel perspectief
Screening
De meeste mensen die hulp zoeken voor psychische klachten, komen via de eerste lijn de zorg binnen. Daar vindt een eerste inventarisatie plaats van aard, ernst en beloop van klachten. Dat is ook de plek waar een eerste vermoeden kan ontstaan dat een persoonlijkheidsstoornis (mede) een rol speelt bij de problemen waarvoor hulp wordt gezocht. Het is dan ook belangrijk dat huisartsen en praktijkondersteuners GGz beschikken over de kennis om aanwijzingen voor een persoonlijkheidsstoornis te herkennen. In algemene zin gaat het om situaties waar symptomen van psychische stoornissen samen gaan met relatief inflexibele patronen in cognities met betrekking tot zichzelf, de interactie met anderen en de regulatie van impulsen en affecten, of daar waar deze patronen op de voorgrond staan. Er zijn enkele korte zelfrapportagelijsten beschikbaar die aanvullend aanwijzingen geven over de aan- of afwezigheid van een persoonlijkheidsstoornis. Voor de volwassen populatie zijn deze lijsten echter niet onderzocht in de huisartspraktijk. Om die reden is het onzeker of de toepassing van deze lijsten in de eerste lijn een meerwaarde heeft (Germans et al., 2012). Specifiek voor ouderen zijn er twee screeners die wel zijn onderzocht in de eerste lijn (zie paragraaf ouderen).
In de GGz kan het zinvol zijn op oriënterend te onderzoeken of er (ook) een persoonlijkheidsstoornis aanwezig is. Dit onderzoek gebeurt primair op basis van klinische diagnostiek gedurende een intake. Daar waar symptomen van andere psychische stoornissen dan persoonlijkheidsstoornissen samen gaan met relatief inflexibele patronen in cognities met betrekking tot zichzelf, de interactie met anderen en de regulatie van impulsen en affecten, of daar waar deze patronen op de voorgrond staan moet worden gedacht aan de aanwezigheid van een persoonlijkheidsstoornis. Nader onderzoek is geïndiceerd. Screening op persoonlijkheidsstoornissen in echelons van de GGz die niet primair ingericht zijn op de behandeling van persoonlijkheidsstoornissen kan worden aangevuld met korte screeningsinstrumenten om snel een indruk kan krijgen van de mogelijke aanwezigheid van een persoonlijkheidsstoornis (Germans et al., 2012). Voorbeelden hiervan zijn de zelfrapportage-versie van de Standardized Assessment of Personality Abbreviated Scale (SAPAS-SR) en de Iowa Personality Disorder Screen (IPDS), die beide in het Nederlands vertaald zijn (Germans et al., 2008, Germans et al., 2010). Uit onderzoek met deze instrumenten in populaties van GGz-patiënten blijkt dat daar ongeveer 80% van de mensen bij wie de screening positief is voor een persoonlijkheidsstoornis, vervolgens voldoet aan de criteria voor een persoonlijkheidsstoornis zoals vastgesteld met een semi-gestructureerd SCID-II- interview (Germans et al., 2012). Deze screeningsinstrumenten blijken voorspellend voor het classificeren van persoonlijkheidsstoornissen in het algemeen, niet voor een of meer van de tien gespecificeerde DSM-5-persoonlijkheidsstoornissen. De werkgroep is van mening dat het valt te overwegen een instrument als de SAPAS-SR of de IPDS in te zetten op psychiatrische poliklinieken indien men wil screenen op de aanwezigheid van een persoonlijkheidsstoornis. Indien mogelijk wordt hierbij gebruik gemaakt van online assessment mogelijkheden. De werkgroep is tevens van mening dat inzet van dergelijke screeners altijd gepaard moet blijven gaan met klinische diagnostiek om de aard en ernst van comorbide stoornissen te beoordelen ten behoeve van indicatiestelling.
Multiconceptueel kader / perspectief
Zowel uit wetenschappelijk onderzoek als in de klinische praktijk blijkt dat bij diagnostiek van de persoonlijkheid en van persoonlijkheidspathologie gebruik dient te worden gemaakt van een multiconceptueel perspectief (Hopwood & Bornstein, 2014; Clarkin et al., 2018). Er is niet één gouden standaard of één model waarmee op voldoende wijze alle relevante aspecten van persoonlijkheidspathologie kunnen worden begrepen of op basis waarvan een juiste behandelindicatie te stellen is. Bovendien moet de clinicus het juiste evenwicht zien te vinden tussen de klinische normering en statistische normering met betrekking tot de uitkomsten van het onderzoek, ook wel de ideografische versus nomothetische benaderingswijze binnen de diagnostiek genoemd. Op het conceptuele vlak bestaan naast het classificerende DSM-5 of ICD-11 model ook psychodynamische, structurele, cognitieve, interpersoonlijke, gehechtheids- en persoonlijkheidstrekken-modellen die de aard van de persoonlijkheidspathologie beschrijven. De verschillende theoretische referentiekaders bestrijken verschillende domeinen waarop diagnostiek plaats kan vinden. Hoewel modellen onderling gerelateerd zijn en deels overlappen, bieden ze elk een eigen verklaring van persoonlijkheidspathologie. Bij persoonlijkheidsdiagnostiek zijn de volgende domeinen en modellen meest voorkomend en gebruikelijk:
- het beschrijvende domein van persoonlijkheidsstoornissen (gekoppeld aan de DSM-5 of de ICD-11)
- het domein van persoonlijkheidsfunctioneren (gekoppeld aan het alternatief DSM-5 model (AMPS))
- het domein van de persoonlijkheidsdynamiek (gekoppeld aan het structurele en psychodynamische model)
- het domein van gehechtheid en mentaliseren (gekoppeld aan het hechtingsmodel)
- het domein van persoonlijkheidstrekken (gekoppeld aan het Vijf-factoren model)
- het domein van schema’s en modi (verbonden met het cognitieve model).
De opsomming van domeinen en bijbehorende modellen is niet uitputtend, maar betreft in Nederland veel gebruikte concepten. Elk theoretisch model kent zijn eigen instrumentarium. Naar analogie van Berghuis et al. (2020) volgt hieronder een overzicht van in Nederland veel gebruikte persoonlijkheidsvragenlijsten en diagnostische interviews behorend bij de diverse theoretische modellen. Alle genoemde instrumenten zijn onderzocht op psychometrische kwaliteiten waarover is gepubliceerd in peer-reviewed tijdschriften. Hoewel elk instrument een specifieke nadruk zal leggen binnen het gegeven meetdomein zijn de instrumenten binnen eenzelfde meetdomein en meetmethode in principe onderling uitwisselbaar. De meetinstrumenten richten zich op specifieke domeinen van persoonlijkheidspathologie, gebaseerd op onderliggende theoretische modellen, en komen naast meer algemene diagnostische instrumenten zoals het psychiatrisch onderzoek en verschillende vormen van anamnestisch onderzoek.
Tabel 1 Domeinen en modellen van diagnostiek met bijbehorende veelgebruikte en in Nederland beschikbare vragenlijsten en interviews voor persoonlijkheidspathologie en de classificatie van persoonlijkheidsstoornissen.
|
Domein/model |
Vragenlijst/meetinstrument |
Interview |
|
Persoonlijkheidsstoornis
Categoriale, DSM-model |
ADP-IV PDQ-4+ SCID-5-PV VKP-5 ADP-IV* GPS* |
IPDE SCID-5-P BPDSI (alleen borderline PS) PCL-R (alleen psychopathie),^ (SCID-AMPD-module III)$ |
|
Persoonlijkheids-functioneren
DSM-5 Alternatief model (AMPS) |
GAPD LPFS-BF-2.0 LPFS-SR-NL, SIPP IPO-16-NL |
STiP 5.1, |
|
Persoonlijkheidsdynamiek
Psychodynamische/structurele model |
IPO-83-NL NKPV OPV |
OP SI (STIPO) |
|
Hechting en mentaliseren
Hechtingsmodel |
RFQ TAT geïnterpreteerd met SCORS-G |
GBI |
|
Persoonlijkheids-trekken
Vijf Factoren model |
PID-5-NL/BF * DAPP-BQ/SF/A DAPP-SF-A# MMPI-2/RF/A# NEO-PI/FFI-3* NKPV NPV-2-R/J2# PPI-R TCI HAP* |
(SCID-AMPD-module II) $ |
|
Schema’s en modi Cognitieve model |
YSQ, SMI |
|
Instrumenten bij specifieke groepen aangeduid met symbool: Ouderen*, jeugdigen#, forensische setting^.
$ Nog niet in het Nederlands vertaald.
Vragenlijsten kunnen paper-pencil of online worden aangeboden.
Afkortingen verklaard in tabel 2
Tabel 2 Volledige omschrijving en bronnen van genoemde diagnostische instrumenten (alfabetisch)
|
Afkorting |
Vragenlijst |
Bron |
|
ADP-IV |
Assessment DSM Persoonlijkheidsstoornissen |
Bastiaans T, Claes L, de Hert, M (2015). Persoonlijkheidsstoornissen in de DSM-5. Tijdschrift Klinische Psychologie,45,, 278-288. |
|
BPDSI |
Borderline Personality Disorder Severity Index |
Giessen-Bloo JH, Wachters LM, Schouten E, Arntz A (2010). The Borderline Personality Disorder Severity Index-IV: Psychometric evaluation and dimensional structure. Pers Individ Dif 49, 136-141. |
|
DAPP-BQ/SF |
Dimensionale Assessment van Persoonlijkheidspathologie - Basic Questionnaire/Short Form |
Kampen, E. van, & Beurs, E. de (2009). DAPP-BQ dimensionale assessment van persoonlijkheidspathologie, inclusief Nederlandse screeningsversie. Amsterdam: Hogrefe. |
|
DAPP-SF-A |
Dimensionale Assessment van Persoonlijkheidspathologie - Short Form – Adolescenten |
Tromp, N., Koot, H., Wierda, T. et al (2014). Persoonlijkheidspathologie bij adolescenten. KIND ADOLESC. PRAKT 13, 108–115. |
|
GAPD |
General Assessment of Personality Disorder |
Berghuis, H., Kamphuis, J. H., Verheul., R, Larstone, R., & Livesley, W. J. (2013). The General Assessment of Personality Disorder (GAPD) as an Instrument for Assessing the Core Features of Personality Disorders. Clinical Psychology & Psychotherapy, 20, 544-557. |
|
GBI |
Gehechtheids Biografisch Interview
|
IJzendoorn, M. H. van; Bakermans-Kranenburg, M. J., Busschbach, A. van; Lambermon, M. W. E., Rijsoort, S. N. van; Ruiter, C. de; Wolff, M. S. de, Zwart-Woudstra, H. A., & Zwinkels, M. T (1991). Het gehechtheidsbiografisch Interview: Nederlandse vertaling en bewerking van het Adult Attachment Interview. Leiden: Rijksuniversiteit Leiden, Vakgroep Algemene Pedagogiek, Centrum voor Gezinsstudies. |
|
GPS |
Gerontologische Persoonlijkheidsstoornissen Schaal |
Alphen, S. P. J. van & Engelen, G. J. J. A. (2018). Gerontologische Persoonlijkheidsstoornissen Schaal GPS. Houten: Bohn Stafleu van Loghum |
|
HAP |
Hetero-Anamnestische Persoonlijkheidsvragenlijst |
Barendse, H. P. J., Thissen, A. J. C., Rossi, G., Oei, T. I., & van Alphen, S. P. J. (2013). Psychometric properties of an informant personality questionnaire (the HAP) in a sample of older adults in the Netherlands and Belgium. Aging and Mental Health, 17, 623-629. |
|
IPDE |
International Personality Disorder Examination |
Duijsens, I. J., Eurelings-Bontekoe, E. H. M., & Diekstra, R. FW (1995). Leiden: Datec |
|
IPO-16-NL |
Inventory of Personality Organization (verkorte vorm) |
Ingenhoven, T., & Berghuis, H. (2019). The Inventory of Personality Organisation, Short Form. IPO-16-NL. Vragenlijst en Gebruikershandleiding. |
|
IPO-83-NL |
Inventory of Personality Organization |
Ingenhoven, T., Poolen, F., & Berghuis, H. (2004). The Inventory of Personality Organisation (IPO). Amersfoort: Psychiatrisch Centrum Symforagroep. |
|
LPFS-BF 2.0 |
Level of Personality Functioning Scale-Brief Form |
Weekers, L. C., Hutsebaut, J., & Kamphuis, J. H. (2018). The Level of Personality Functioning Scale Brief Form 2.0: Update of a brief instrument for assessing level of personality functioning. Personality & mental health 13, 3-14. |
|
LPFS-SR-NL |
Level of Personality Functioning Scale‐Self Report; LPFS‐SR) |
Rossi, G., Debast, I., Berghuis, H., Ingenhoven, T., Heijden, P. van der & Morey, L. (2017). LPFS-SR-NL; Nederlandstalige vertaling van de niveaus van persoonlijkheidsfunctioneren zelfrapportage schaal (Dutch translation of the Level of Personality Functioning Scale‐Self Report; LPFS‐SR) van Morey, L. C. |
|
MMPI-2 |
Minnesota Multiphasic Personality Inventory©-2 |
Derksen, J., Mey, H. de, Sloore, H., & Hellenbosch, H. (2015).. MMPI-2; handleiding voor afname en scoring. Nijmegen: PEN Test Publisher BV. |
|
MMPI-2-RF |
Minnesota Multiphasic Personality Inventory©-2-Restructured Form |
Heijden, P. T., van der., Derksen, J., Egger, J., Rossi, G., Lahei, M., & Bögels (2013). MMPI-2-RF. Minnesota Multiphasic Personality Inventory©-2-Restructured Form.. Nijmegen: PEN Tests Publisher BV. |
|
NEO-PI/FFI-3 |
NEO-PI-3 Persoonlijkheidsvragenlijst |
Hoekstra, H., & Fruyt, F. de (2014). Amsterdam: Hogrefe. |
|
NKPV |
Nederlandse Klinische Persoonlijkheidsvragenlijst |
Barelds, D. P. H & Luteijn, F. (2015). Nederlandse Klinische Persoonlijkheidsvragenlijst (NKPV):Handleiding. Amsterdam: Boom Test Uitgevers. |
|
NPV-2-R |
Nederlandse Persoonlijkheidsvragenlijst |
Barelds, D. P. H., Luteijn, F., & Dijk, H. van (2014). NPV-2-R Nederlandse Persoonlijkheidsvragenlijst. Amsterdam: Boom. |
|
NPV-J-2 |
Junior Nederlandse Persoonlijkheidsvragenlijst 2 |
Barelds, D. P. H., Luteijn, F., & Dijk, H. van (2013). Junior Nederlandse Persoonlijkheids vragenlijst. Amsterdam: Boom. |
|
OP |
OntwikkelingsProfiel |
Abraham, R. E. (1997). Het ontwikkelingsprofiel. Een psychodynamische diagnose van de persoonlijkheid. 221 bl., tabellen. Van Gorcum, Assen. |
|
OPV |
OntwikkelingsProfiel Vragenlijst |
Ingenhoven, T. J. M., Polak, M. G., Van, H. L., & Abraham, R. E (2018). Amsterdam: Stichting Ontwikkelingsprofiel. |
|
PDQ-4+ |
Personality Diagnostic Questionnaire DSM-IV version |
Davison, S., Leese, M., & Taylor, P. J. (2001). Examination of the screening properties of the Personality Diagnostic Questionnaire-4+ (PDQ-4+) in a prison population. Journal of Personality Disorders, 15, 180-194. |
|
PCL-R |
Psychopathy Checklist-Revised |
Vertommen, H., Verheul, R., Ruiter, C. de & Hildebrand, M. (2002). De herziene versie van Hare’s Psychopathie Checklist (PCL-R). Lisse: Swets Test Publishers. |
|
PID-5/BF-NL |
DSM-5 Persoonlijkheidsvragenlijst (verkorte en uitgebreide versie) |
Heijden, P. van der, Ingenhoven, T., Berghuis, H., & Rossi, G (2014). Amsterdam: Boom. |
|
PID-5-IBF-NL |
DSM-5 Persoonlijkheidsvragenlijst (Informantenversie) |
Rossi, G., Alphen, B. van, Weerdt, M. de, Markon, K. E., & Krueger, R. F (2014). Amsterdam: Boom. |
|
PPI-R |
Vragenlijst voor psychopathische persoonlijkheidstrekken |
Uzieblo, K., Verschuere, B., Jelicic, M., Rossi, G., Maesschalck, C., & Crmobe, G. (2010). PPI-R: vragenlijst voor psychopathische persoonlijkheidstrekken: een handleiding.Amsterdam: Hogrefe. |
|
RFQ |
Reflective Functioning Questionnaire |
Meulemeester C. de Vansteelandt, K., Luyten, P., Lowyck, B. (2018). Mentalizing as a mechanism of change in the treatment of patients with borderline personality disorder: A parallel process growth modeling approach. Personal Disord. 9(, 22-29. |
|
SCID-5-PV |
Gestructureerd klinisch interview voor DSM-5 Persoonlijkheidsstoornissen. Vragenlijst |
Arntz, A., Kamphuis, J.H., & Derks, J. (2017). Amsterdam: Boom. |
|
SCID-5-AMPD |
Structured Clinical Interview for the DSM-5 Alternative Model for Personality Disorders. Users Guide. Module I, II, III |
First, M. B., Skodol, A., Bender, D., & Oldham, J., & Arlington, V. A. (2018). Structured Clinical Interview for the DSM-5 (R) Alternative Model for Personality Disorders (SCID-5-AMPD) Module III. American Psychiatric Association (nog niet vertaald in het Nederlands maar kan als zodanig wel gebruikt worden). |
|
SCORS-G |
The Social Cognition and Object Relations Scale-Global Rating Method |
Michelle Stein Jenelle Slavin-Mulford, 2017, Uitgever: Taylor & Francis Ltd. ISBN: 9781138633407. |
|
SI |
Structureel Interview |
Kernberg, O. (1993). New Haven: Yale University Press. |
|
SIPP |
Severity Indices of Personality Problems |
Verheul, R., Andrea, H., Berghout, C., Dolan, C. C., Busschbach, J. J. V., Kroft, P. J. A. van der, Bateman, A. W., & Fonagy, P. (2011). Severity Indices of Personality Problems (SIPP-118) in Adolescents: Reliability and Validity. Halsteren: De Viersprong. |
|
SMI |
Schema Mode Inventory |
Young, J., Arntz, A., Atkinson, T., Lobbestael, J., Weishaar,. M., Vreeswijk, M. F., & Klokman, J. (2007). Schema Mode Inventory (SMI version 1). New York: Schema Therapy Institute. |
|
STiP 5.1 |
Semigestructureerd Interview Persoonlijkheidsfunctioneren 5.1 |
Hutsebaut, J., Berghuis, H., Kaasebrood, A., Saeger, H. de, & Ingenhoven, T. (2015). Utrecht: Kenniscentrum Persoonlijkheidsstoornissen. |
|
STIPO |
Structured Interview of Personality Organization |
Clarkin, J. F., Caligor, E., Stern, B. L., & Kernberg, O. F (2007). New York: Weill Medical College of Cornell University (nog niet vertaald in het Nederlands maar kan als zodanig wel gebruikt worden). |
|
TAT |
Thematische Apperceptie Test |
Muray, H. A. (1943). Cambridge, MA: Harvard University Press. |
|
TCI |
Temperament en Karakter Vragenlijst |
Duijssens, I. J., Spinhoven, P., Goekoop, J. G., Spermon, T., & Eurelings-Bontekoe, E. H. M. (2000). The Dutch temperament and character inventory (TCI): dimensional structure, reliability and validity in a normal and psychiatric outpatient sample. Personality and Individual Differences, 28, 487-499. |
|
VKP-5 |
Vragenlijst Kenmerken Persoonlijkheid |
Duijsens, I. J., Eurelings-Bontekoe, E. H. M., & Diekstra, R. F. W. Leiden: Datec. |
|
YSQ |
Young Schema Questionnaire |
Sterk, F., & Rijkeboer, M. M. (1997). YSQ-NL: Young Schema Questionnaire Vragenlijst Nederland. Utrecht: Ambulatorium Universiteit Utrecht. |
|
WHODAS |
WHO Disability Assessment Schedule |
Üstün, T. B., Kostanjsek, N., Chatterji, S., Rehm, J. (eds) (2010). Measuring Health and Disability. Manual for WHODisability Assessment Schedule. WHODAS 2.0. Geneva. World Health Organization. |
Het diagnostische proces
Het diagnostisch proces wordt vaak voorafgegaan door een triage waarbij een eerste globale inschatting wordt gemaakt in welke instelling of bij welke hulpverlener de diagnostiek het beste plaats kan gaan vinden. Verwijzing vindt dan mogelijk plaats op een vermoeden van een (al dan niet nader gespecificeerde) DSM-classificatie van een persoonlijkheidsstoornis om het zorgproces te kunnen starten en de vergoeding daarvan te rechtvaardigen. Ook de hulpvraag van patiënt wordt hierbij in overweging genomen.
Een diagnostisch onderzoek begint met een of meerdere gesprekken. Deze zijn erop gericht om de reden van aanmelding (hulpvraag) te begrijpen en psychische klachten en problemen te doorgronden binnen iemands sociale context en levensgeschiedenis. In de klinische praktijk worden verschillende vormen onderscheiden, zoals de klachtenanamnese, de speciële anamnese, de biografische anamnese, de familie-anamnese, de sociale anamnese, de ontwikkelingsanamnese en de heteroanamnese. Voor deze vorm van klinische diagnostiek zijn doorgaans meerdere gesprekken nodig om alle relevante informatie te verzamelen, te integreren en daar conclusies voor de indicatiestelling aan te kunnen verbinden. Indien deze vorm van onderzoek nog onvoldoende antwoord geeft op bestaande vragen wordt de diagnostiek verdiept of verbreed door middel van psychodiagnostisch onderzoek, intelligentie-onderzoek, neuropsychologisch onderzoek of psychodiagnostisch onderzoek naar complexe comorbiditeit tussen persoonlijkheidsstoornissen of met andere psychische stoornissen. Een diagnostische fase of stap wordt altijd afgesloten met een bespreking samen met de patiënt (en eventueel diens naasten) van de resultaten van het onderzoek en de betekenis daarvan voor indicatiestelling met daarbij psycho-educatie en reflectie op de oorspronkelijke hulpvraag en eventuele herformulering van deze hulpvraag (shared decision making).
Het is belangrijk om vanaf het begin van het diagnostisch proces te werken aan een goede samenwerkingsrelatie, en de diagnostiek te zien als een proces van ‘samen gaan begrijpen’. Eventuele verstoringen in de werkrelatie dienen door de onderzoeker te worden opgemerkt en waar mogelijk snel te worden hersteld. Diagnostiek zet zich over het algemeen voort gedurende de behandeling, dit wordt ook wel procesdiagnostiek genoemd. Dit kan betekenen dat lopende een behandeling de diagnostiek kan worden verdiept, het (veranderlijke) klachtenpatroon of de genoemde symptomen nadere betekenis krijgen, of vanuit een ander perspectief of concept kunnen worden begrepen.
Diagnostiek en classificatie
Binnen het diagnostische proces dienen diagnostiek en classificatie van elkaar te worden onderscheiden.
Diagnostiek verwijst naar het proces waarin de hulpverlener, in samenwerking met de patiënt (en diens naasten) stapsgewijs probeert te exploreren en te doorgronden wat precies de aard en ernst is van de problematiek die achter de hulpvraag schuil gaat, alsmede het ontstaan en het beloop ervan. De reden van aanmelding wordt geëxpliciteerd. Ernstige problemen waarbij de veiligheid of integriteit van de patiënt of anderen acuut in het geding zijn (zoals acute (para)suïcidaliteit, dreigende agressie, ernstig middelengebruik, maatschappelijke teloorgang of actuele traumatiserende omstandigheden) zullen eerst moeten worden aangepakt. Met behulp van een klachtenanamnese worden vervolgens symptomen en problemen geïnventariseerd, het ontstaan en beloop ervan worden in kaart gebracht. Hierbij hanteert de diagnosticus traditioneel een hypothetico-deductieve werkwijze: diagnostische hypothesen worden gegenereerd, en door nader onderzoek worden onwaarschijnlijke opties verworpen en de meest waarschijnlijke opties geverifieerd. Een biografische of ontwikkelingsanamnese kan daarbij zicht geven op stagnaties in de ontwikkeling, op de ontstaansgeschiedenis van een stoornis, op oorzakelijke factoren, op het beloop, en op omstandigheden die de klachten bestendigden of juist doen verminderen. Waar nodig biedt een heteroanamnese aanvullende informatie. Verworven informatie wordt geïntegreerd tot een diagnostische formulering of casusconceptualisatie, als input voor de indicatiestelling voor een passend behandelaanbod. Op deze wijze is diagnostiek een klinisch proces dat plaats vindt in de spreekkamer tussen hulpverlener en patiënt (en desgewenst, na toestemming en binnen de juridische kaders, diens naasten), een proces met een duidelijk omschreven doel: indicatiestelling voor behandeling. Indien de problematiek complex of gelaagd van aard is of achterliggende factoren in kaart gebracht moeten worden, zoals vaak het geval bij persoonlijkheidspathologie, kan het proces van diagnostiek worden verdiept of verbreed door de inzet van diagnostische instrumenten.
Er is een onderscheid te maken in de manier waarop informatie in het diagnostische proces wordt vergaard en gewogen. Grofweg is er een verschil tussen klinische diagnostiek en aanvullende psychodiagnostiek. In de klinische diagnostiek wordt de diagnostische informatie door de clinicus in gespreksvorm verzameld, al dan niet op basis van een (semi-) gestructureerd interview. Vervolgens weegt en interpreteert de clinicus deze informatie en bespreekt met de patiënt in welke lijdensdruk en/of disfunctioneren het voor hem of haar geeft. Hierbij is sprake van een klinische normering, dat wil zeggen de clinicus geeft een kwalitatief en kwantitatief oordeel op basis van deskundigheid en ervaring. De clinicus deelt en bespreekt dit oordeel met de patiënt vanuit het perspectief van samenwerking. In een aanvullend psychodiagnostisch onderzoek wordt gebruik gemaakt van gestandaardiseerde tests of meetinstrumenten, waarbij de uitslagen van de meetinstrumenten volgens de handleiding en middels een statistische normering gewogen worden. Overigens zal ook de psychodiagnosticus zelf deze uitkomsten weer moeten interpreteren en integreren met anamnestische en hetero-anmnestische informatie tot een samenhangende conclusie en een advies.
Classificatie staat voor het systematisch rubriceren van de gevonden klachten en problemen binnen een gangbaar ordeningssysteem, zoals de DSM-5. Aangegeven wordt aan welke van de gestelde criteria wordt voldaan volgens de DSM-5, Deel II (APA, 2014; vanaf hier: DSM-5), welke persoonlijkheidsstoornissen en andere psychische stoornissen van toepassing zijn (comorbiditeit). Ook kan er een inschatting van de beperkingen in het persoonlijkheidsfunctioneren worden gemaakt op basis van het Alternatief DSM-5 model voor persoonlijkheidsstoornissen (DSM-5, Deel III; APA, 2014; vanaf hier: het AMPS). De uiteindelijke classificatie vindt plaats nadat het proces van diagnostiek is voltooid middels een diagnostische formulering. In de praktijk wordt echter vaak al vroegtijdig gezocht naar globale (voorlopige) classificaties om onderling te kunnen communiceren, de zorgtoeleiding te kunnen reguleren en het vergoedingssysteem van geleverde zorg in gang te zetten.
Stappenmodel voor classificatie en diagnostiek van persoonlijkheidsstoornissen
De werkgroep beveelt een klinisch pragmatisch stappenplan aan voor diagnostiek en classificatie van persoonlijkheidsstoornissen.
Stap 1: Exploreer de hulpvraag en stel vast of er sprake is van een psychische stoornis.
Bij de start van een reguliere intake bij een instelling of praktijk in de GGz wordt samen met de patiënt (en zijn naasten) de hulpvraag geëxpliciteerd. Onderzocht wordt of die (deels) terug te voeren is op een psychische stoornis (zoals ook gedefinieerd is in deel I van de DSM-5). Deze eerste stap vindt plaats in de vorm van een of meerdere gesprekken (klinische diagnostiek). De aard van deze klinische diagnostiek betreft klachtenanamnese, de speciële anamnese, de biografische anamnese, de sociale anamnese, de ontwikkelingsanamnese en de heteroanamnese en psychiatrisch onderzoek. Indien er geen sprake is van een psychische stoornis of daarvoor relevante hulpvraag wordt afgezien van nadere diagnostiek en classificatie van persoonlijkheidsproblematiek. Daar waar symptomen van andere psychische stoornissen dan persoonlijkheidsstoornissen samen gaan met relatief inflexibele patronen in cognities met betrekking tot zichzelf, de interactie met anderen en de regulatie van impulsen en affecten, of daar waar deze patronen op de voorgrond staan moet worden gedacht aan de aanwezigheid van een persoonlijkheidsstoornis. Nader onderzoek is geïndiceerd.
Stap 2: Diagnostiek en classificatie van persoonlijkheidsstoornissen
Vervolgens wordt in nader onderzoek bepaald of er sprake is van een persoonlijkheidsstoornis. De klachten en het functioneren worden geëxploreerd en er wordt een analyse gemaakt van luxerende en onderhoudende factoren. Ook wordt gekeken naar beschermende factoren. In deze stap wordt tevens de aanwezigheid van mogelijke comorbide psychische stoornis(sen) onderzocht, waarvoor ook semi-gestructureerde interviews kunnen worden ingezet. Ook wordt het sociaal en maatschappelijk functioneren in kaart gebracht, bijvoorbeeld ondersteund met de WHODAS (WHO Disability Assessment Schedule (WHODAS 2.0)).
Bepaald wordt welke psychische stoornis op de voorgrond staat, en beoordeeld wordt welke aspecten voorrang verdienden om behandeld te worden. Het is daarbij belangrijk oog te hebben voor symptomen en gedragingen die vaak voorkomen bij patiënten met een persoonlijkheidsstoornis en die specifieke aandacht verdienen zoals zelfbeschadiging, suïcidaliteit, agressie, middelengebruik, dissociatieve verschijnselen en psychotische ervaringen (Livesley & Clarkin, 2016). Als daar aanwijzingen voor zijn dient in deze fase ook nagegaan te worden of er aanwijzingen zijn voor een persoonlijkheidsverandering door een somatische oorzaak en waar nodig een adequate verwijzing geregeld te worden voor nader onderzoek.
De aard van het onderzoek naar persoonlijkheidspathologie in deze tweede stap geschiedt goeddeels op basis van klinische persoonsgerichte diagnostiek, dat wil zeggen dat de diagnostische informatie door de clinicus in gespreksvorm wordt verzameld. Psychiatrisch onderzoek en anamnestisch onderzoeken zijn, anders dan in stap 1, specifiek gericht op de diagnostiek van persoonlijkheidspathologie. Betreffende clinici dienen derhalve voldoende geschoold te zijn in deze integratieve vorm van diagnostiek, waarbij vanuit verschillende kaders een gewogen klinisch oordeel gevormd kan worden. Dit proces leidt tot het formuleren van een beschrijvende en verklarende diagnose, dat wil zeggen een nauwkeurige beschrijving van de pathologische symptomen, de aard, de ernst en het beloop van de klachten, de klinische voorgeschiedenis en een bondige samenvatting van de sociale, psychologische en biologische factoren die kunnen hebben bijgedragen aan het ontstaan van een bepaalde psychische stoornis. Van belang is dat de persoon achter de stoornis met zijn of haar context en levensgeschiedenis in beeld wordt gebracht.
Aansluitend kan de classificatie van een of meerdere persoonlijkheidsstoornissen plaats vinden. De classificatie van persoonlijkheidsstoornissen conform de DSM-5 vindt het meest betrouwbaar plaats met behulp van een speciaal daarvoor ontworpen semi-gestructureerd interview. Het is echter geen verplichting, het gaat er om dat het verzamelen van anamnestische gegevens en nalopen van specifieke criteria, inclusief de algemene criteria voor een persoonlijkheidsstoornis, op een zorgvuldige en systematische manier gebeurt. De aanbevolen (tijd en inspanning besparende) gestandaardiseerde procedure voor het gebruik van een semi-gestructureerd interview verloopt in twee fasen: op basis van de uitslag van een daarvoor geschikte screenende zelfrapportagevragenlijst wordt met een semi-gestructureerd interview onderzocht welke specifieke persoonlijkheidsstoornissen geclassificeerd kunnen worden (Dingemans & Sno,2004). Deze screenende zelfrapportagevragenlijsten zijn zonder interview niet geschikt voor het vaststellen van een persoonlijkheidsstoornis, vanwege de hoge mate van overrapportage van persoonlijkheidsstoornissen (Dingemans & Sno, 2004) en de beperkte differentiatie met andere psychische stoornissen. Er zijn daarbij in diagnostische procedure en het gebruik van de instrumenten geen essentiële verschillen tussen de in DSM-5 onderscheiden Clusters A, B, C.
Tabel 1 geeft de vragenlijsten en meetinstrumenten die in deze stap gebruikt kunnen worden. Sommige screeningsvragenlijsten zijn gekoppeld aan een specifiek bijbehorend interview (VKP-5 vragenlijst met IPDE interview; SCID-5P-vragenlijst met SCID-5P interview), andere niet (ADP-IV, PDQ-4+). De genoemde zelfrapportagelijsten kunnen voor de praktijk als gelijkwaardig worden beschouwd, en zowel het IPDE-interview als het SCID-5-P-interview zijn geschikt om een classificatie vast te stellen.
Specifieke persoonlijkheidsstoornissen worden geclassificeerd wanneer de patiënt voldoet aan zowel de algemene criteria van een persoonlijkheidsstoornis (Deel II DSM-5), als aan voldoende criteria voor een of meerdere van de gespecificeerde persoonlijkheidsstoornissen. Wanneer wel aan de algemene criteria maar niet volledig aan deze specifieke criteria wordt voldaan, geldt de classificatie van een andere gespecificeerde of ongespecificeerde persoonlijkheidsstoornis.
Indien op basis van de diagnostische formulering en classificatie de indicatiestelling voor behandeling overtuigend kan worden gesteld kan het proces van diagnostiek daarmee, voor dit moment, worden afgerond. Indien nodig of gewenst kan bij nieuwe ontwikkelingen stap 2 worden herhaald of nadere diagnostiek worden voortgezet conform stap 3.
Stap 3: Verdere verdieping van de persoonlijkheidsdiagnostiek indien de diagnostiek en classificatie in stap 2 onvoldoende uitsluitsel geven over aard en ernst van de stoornis t.b.v. behandelindicatie.
Voor verdere verdieping van de persoonlijkheidsdiagnostiek wordt aanbevolen het Alternatief DSM-5 model voor persoonlijkheidsstoornissen als referentiekader te nemen (AMPS; APA, DSM-5, deel III). Dit model onderscheidt drie invalshoeken bij de diagnostiek van persoonlijkheidsstoornissen: de ernst van beperkingen in het persoonlijkheidsfunctioneren (het A-criterium), de aard en ernst van pathologische persoonlijkheidstrekken (het B-criterium), en een typologie van persoonlijkheidsstoornissen op basis van een combinatie van persoonlijkheidsdisfunctioneren en persoonlijkheidstrekken.
De ernst van de beperkingen in het persoonlijkheidsfunctioneren wordt beoordeeld op basis van problemen in het Zelf (Identiteit en Zelfsturing) en het Interpersoonlijk functioneren (Empathie en Intimiteit). De ernst van de persoonlijkheidspathologie wordt met behulp van de Niveaus van Persoonlijkheidsfunctioneren Schaal (NPFS) ingedeeld in vijf niveaus, lopend van ‘geen noemenswaardige beperkingen’ (niveau 0) tot ‘extreme beperkingen’(niveau 4) van het persoonlijkheidsfunctioneren.
Voor het vaststellen van het niveau van persoonlijkheidsfunctioneren (AMPS criterium-A) kan een combinatie van vragenlijst en interview worden gebruikt (zie Tabel), bijvoorbeeld als vragenlijst de LPFS-BF-2.0 of de LPFS-SR-NL welke specifiek het persoonlijkheidsfunctioneren volgens het AMPS in kaart brengen, of er kan gebruik worden gemaakt van vragenlijsten die het algemene persoonlijkheidsfunctioneren volgens vergelijkbare dimensies meten: GAPD, IPO, OPV, SIPP). Als interview wordt de STiP 5.1 aanbevolen. De SCID-AMPD module I is nog niet in het Nederlands vertaald.
Voor het vaststellen van de persoonlijkheidstrekken kan de PID-5 vragenlijst (of aanverwante vragenlijst) worden gebruikt, die de trekfacetten in de vijf hoofddomeinen meet (AMPS Criterium B). Ook de SCID-AMPD-module II is nog niet in een Nederlandse vertaling beschikbaar. Met behulp van Criterium A en B instrumenten kunnen de zes persoonlijkheidsstoornissen (typen) van het AMPS worden bepaald: de antisociale-, vermijdende-, borderline-, narcistische-, dwangmatige-, en schizotypische-persoonlijkheidsstoornis. Deze zes typen worden gedefinieerd middels een specifieke omschrijving van matige of ernstigere beperkingen in het persoonlijkheidsfunctioneren in combinatie met een specifiek profiel van pathologische persoonlijkheidstrekken.
Stap 4: Diagnostiek van complexe beelden en gecompliceerde situaties.
De vierde stap betreft diagnostiek van complexe beelden en gecompliceerde situaties. Bij deze complexe casuïstiek is er bijvoorbeeld sprake van meerdere persoonlijkheidsstoornisclassificaties, comorbiditeit met somatiek, met andere psychische stoornissen, met (cognitieve) functiestoornissen, met ernstige psychosociale problematiek, of van complicaties in het beloop van een behandelproces. Dergelijke complexiteit betekent vaak ook dat de aard van het onderzoek specifieke en specialistische kennis vereist. Bijvoorbeeld de differentiaal diagnostische vraag naar mogelijke differentiatie tussen een autismespectrumstoornis en een persoonlijkheidsstoornis, of tussen complexe PTSS en persoonlijkheidspathologie vraagt niet alleen kennis van de betreffende psychopathologie, maar ook van specifieke specialistische onderzoeksmethodieken.
Het actief betrekken van de patiënt bij de vraagstelling en uitvoering van aanvullend diagnostisch onderzoek vergroot diens betrokkenheid en komt de kwaliteit en betrouwbaarheid van uitkomsten van het onderzoek ten goede. Het onderzoek beantwoordt dan in veel sterkere mate de vragen van de patiënt zelf. Bovendien blijkt dat dergelijke procedures het commitment van de patiënt met de daaropvolgende behandeling vergroot. Ook wordt er voor gepleit om persoonlijkheidsdiagnostiek niet alleen collaboratief maar ook therapeutisch van aard te laten zijn. Het zogenaamde Therapeutisch psychologisch onderzoek (TPO; De Saeger & Kamphuis, 2011) is een specifieke protocollaire uitwerking van een dergelijke samenwerking. Een dergelijke diagnostisch-therapeutische houding en bejegening is tevens aan te bevelen bij andere vormen van verdiepende persoonlijkheidsdiagnostiek.
De werkgroep adviseert onderzoek in stap vier vorm te geven middels een uitgebreid expertise klinisch diagnostisch onderzoek, zoals een consultatie door een specialist (psychiater of klinisch psycholoog) middels een psychiatrisch onderzoek en/of aanvullend psychodiagnostisch onderzoek. Een dergelijk consult naar persoonlijkheidspathologie overstijgt het classificerende denken, en is veelal gericht op dimensionele functionaliteiten en structurele kenmerken van de persoonlijkheid. De aard van een psychodiagnostisch onderzoek naar de persoonlijkheid is multimethodisch en multiconceptueel, en waar nodig ook multidisciplinair. Bovendien is er aandacht voor de heteroanamnese voor zover dat nog niet eerder in het diagnostische proces is gedaan. Er worden over het algemeen meerdere instrumenten en methodieken gebruikt die conceptueel aansluiten bij de vraagstelling.
Bij een psychodiagnostisch onderzoek kunnen naast interviews en vragenlijsten zo nodig ook andere meetmethoden worden gebruikt, zoals bijvoorbeeld indirecte meetmethoden of een performance-based test. Bij het laatste ligt de nadruk op het meten van psychologische processen (bijvoorbeeld waarneming van de realiteit) en functiedomeinen zoals het vermogen om zich te verplaatsen in de binnenwereld van de ander, welke worden afgeleid uit de specifieke gedragsreacties in een ongestructureerde testsituatie waaraan men betekenis moet toekennen. Voorbeelden hiervan zijn de Thematisch Apperceptie test (TAT) volgens de SCORS-G methode (Murray, 1943; Stein & Slavin-Mulford,. 2018) en de Rorschach test (R-PAS) (Meyer & Eblin, 2012). Ook het zorgvuldig monitoren hoe frequent en in welke context bepaald gedrag en voorkomen in het dagelijks leven middels dagboekkaarten of via apps behoren tot alternatieve meetmethoden in deze context.
Diagnostiek en classificatie van persoonlijkheidsstoornissen in bijzondere groepen
Jeugdigen
Diagnosticeren van kenmerken van persoonlijkheidsstoornissen bij jeugdigen (12-23 jaar) is van belang om waar nodig vroegtijdig en adequaat te kunnen interveniëren, waardoor ernstige en langdurige psychopathologie mogelijk voorkomen wordt of de eventuele gevolgen van de persoonlijkheidsstoornis kunnen worden beperkt. Net als bij volwassenen, is het bij jeugdigen voorafgaand aan elke interventie van belang dat er zorgvuldige diagnostiek plaatsvindt. Hierbij gelden globaal dezelfde aanbevelingen als bij volwassenen, waarbij het van belang is dat bij multidisciplinaire diagnostiek altijd een specialist (psychiater of klinisch psycholoog) betrokken is.
Daarnaast zijn er ook een aantal specifieke aandachtspunten bij het screenen op en diagnosticeren van een persoonlijkheidsstoornis bij jeugdigen. Zeker wanneer interventies vroeg kunnen worden ingezet, kan worden voorkomen dat deze patronen langdurig blijven bestaan. Bovendien dient er vanuit het perspectief van ontwikkelingen in het beloop van een persoonlijkheidsstoornis rekening gehouden te worden met fluctuaties in de ernst, duur en omvang van de stoornis, dit als gevolg van een complexe interactie van aanleg en latere psychologische en contextuele factoren. Daarom is de aandacht bij jeugdigen niet alleen gericht op evidente persoonlijkheidsstoornissen, maar juist ook op subklinische vormen van persoonlijkheidspathologie, bijvoorbeeld wanneer deze een aantal kenmerken heeft maar niet aan een volledige classificatie voldoet. Hierbij kan een model van klinische stadiëring (Hutsebaut en Hessels, 2017) behulpzaam zijn, waarin specifiek de mate van progressie van de persoonlijkheidsproblematiek onderzocht wordt op basis van 1) ernst, duur en omvang van de persoonlijkheidsproblematiek; 2) de aard en omvang van andere psychische problemen; en 3) de impact op de ontwikkeling en het sociaal functioneren. Zo kan in kaart worden gebracht in welke stadium in het beloop van de stoornis een jongere zich bevindt en wat er nodig is om diens ontwikkeling tijdig in goede banen te leiden. Vanuit dit ontwikkelingsperspectief is het dan ook belangrijk om van een gestelde diagnose op geregelde tijden, bijvoorbeeld jaarlijks - en in het bijzonder bij het afsluiten van een behandeling – na te gaan of deze nog van toepassing is of moet worden herzien. Indien van toepassing kan daarbij worden aangetekend dat het van belang is om alert te blijven op de kans van een mogelijke terugval. Voor een betrouwbare en valide diagnose bij jeugdigen is een goede werkrelatie nodig, niet alleen met de patiënt maar ook met diens ouders of verzorgers. Voor jeugdigen is bovendien de sociale context waarin ze opgroeien van cruciaal belang. Dergelijke contextuele factoren spelen een rol in de interactie tussen ouders en de jongere, en daarmee ook in de persoonlijkheidsontwikkeling. Daarmee is het goed in kaart brengen van de context waarin een jongere opgroeit en het opbouwen van een informatieve en ondersteunende samenwerkingsrelatie met de volwassenen/ verzorgers in die context onmisbaar bij het in kaart brengen van persoonlijkheidspathologie bij de jongere. Contextuele diagnostiek dient dan ook een integraal onderdeel van de algehele diagnostiek uit te maken om goed zicht te krijgen op aanwijzingen voor mogelijke erfelijke aanleg, psychische problematiek bij ouders, en ingrijpende life events. Tevens kan een kinderpsychiatrisch onderzoek deel uitmaken van de multidisciplinaire diagnostiek en is het van belang dat voor de integratie van de bio-psycho-sociale kenmerken tot een samenhangend klinisch beeld een specialist (kinder- en jeugdpsychiater of klinisch psycholoog) betrokken is.
Bovendien geldt dat de terughoudendheid die vaak nog bestaat over het diagnosticeren en classificeren van persoonlijkheidsstoornissen onder het achttiende levensjaar als een belemmerende factor moet worden gezien voor het tijdig bieden van passende hulp (Wall et al., 2021). Daarom is het belangrijk dat er direct na uitleg van het diagnostisch beeld een adequate behandeling kan worden gestart, en dat een versluierende diagnose zoals “bedreigde persoonlijkheidsontwikkeling” achterwege wordt gelaten (NICE, 2009).
Tenslotte zijn er een aantal specifieke aspecten aan een DSM-5 classificatie die onder het achttiende levensjaar anders zijn dan boven het achttiende jaar. Zo stelt DSM-5 bij de diagnostische classificatie borderline-persoonlijkheidsstoornis expliciet dat het bij jeugdigen volstaat wanneer gedurende één jaar aan de kenmerken wordt voldaan (APA, 2014). Daarnaast wordt aan de antisociale persoonlijkheidsstoornis als enige persoonlijkheidsstoornis een criterium van minimale leeftijd van 18 jaar gesteld. Voor de overige persoonlijkheidsstoornissen geldt dat deze, evenals bij volwassenen, ook bij jeugdigen betrouwbaar kunnen worden vastgesteld. Er bestaat een reeks van specifiek ontwikkelde instrumenten die de diagnostiek kunnen ondersteunen. Voor een overzicht van deze specifieke instrumenten om persoonlijkheidspathologie, en specifiek BPS, te onderzoeken bij jeugdigen, zie https://www.kenniscentrum-kjp.nl/professionals/borderline/.
Ouderen
De diagnostiek van persoonlijkheidsstoornissen wordt bij ouderen gecompliceerd door een aantal conceptuele en praktische factoren. Inhoudelijk gezien sluit een aanzienlijk deel van de DSM-5 criteria voor de specifieke persoonlijkheidsstoornissen onvoldoende aan op de leef- en belevingswereld van ouderen. Dit kan leiden tot onderdiagnostiek van cluster B-persoonlijkheidsstoornissen of tot overclassificatie van cluster A-persoonlijkheidsstoornissen (Balsis et al., 2007). Bovendien is de ‘persoonlijkheidsverandering door een somatische aandoening’ (zoals opgenomen in de module persoonlijkheidsstoornissen van de DSM-5), een relatief veel voorkomende stoornis bij ouderen. Een dergelijke organische persoonlijkheidsverandering presenteert zich doorgaans met persisterende gedragsproblemen, zoals apathie, agressie of ontremming, vaak op basis van (pre)frontaal disfunctioneren. Vanuit etiologisch perspectief staat de veronderstelde één-op-één relatie met cerebrale disfunctie echter haaks op de algemene definitie van een persoonlijkheidsstoornis en de veronderstelde pathogenese van een persoonlijkheidsstoornis (Van Alphen et al., 2014). Bovendien is er een groot verschil in behandelindicatie en -prognose van de persoonlijkheidsverandering door een somatische aandoening enerzijds en een persoonlijkheidsstoornis anderzijds.
Een derde verschil van deze oudere leeftijdsgroep is dat de manifestatie van persoonlijkheidsstoornissen op latere leeftijd anders kan zijn vergeleken met een vroegere levensfase. Dit geldt in het bijzonder voor de cluster B-persoonlijkheidsstoornissen. Zo zien we bij ouderen minder impulsieve en agressieve symptomen van persoonlijkheidspathologie en meer somatiserende, depressieve en passief-agressieve uitingswijzen (Hutsebaut et al., 2019). Een en ander kan leiden tot onvoldoende onderkenning. Voorts zijn er aanwijzingen dat persoonlijkheidspathologie voor het eerst, of op latere leeftijd opnieuw, zichtbaar kan worden (Rosowsky et al., 2019). Dit maakt dat de uitingsvorm van persoonlijkheidspathologie niet altijd stabiel is, en evenmin altijd van langere duur is, en daarmee niet geheel overeenkomt met de DSM-5 algemene criteria voor het vaststellen en classificeren van een persoonlijkheidsstoornis.
Bovendien spelen ook praktische beperkingen bij persoonlijkheidsonderzoek bij ouderen een rol in de diagnostiek. Dit houdt enerzijds verband met mogelijke cognitieve en somatische beperkingen, en vaak daaraan gerelateerde polyfarmacie (Schulkens et al., 2021), waardoor zelfrapportagelijsten en -interviews lastiger zijn af te nemen als gevolg van begripsproblemen en/of beperkte inspanningskracht. De nadruk zal dan komen te liggen op diagnostiek op basis van informantinformatie (hetero-anamnese). Anderzijds is het aantal voor ouderen beschikbare persoonlijkheidsvragenlijsten of -interviews beperkt. Deze zijn slechts in beperkte mate gevalideerd in kleine, vaak specifieke samples van ouderen in de algemene bevolking of GGz (SIPP-SF, PID-BF, ADP-IV, NEO-FFI, NEO-PI-3, YSQ).
Wanneer bij ouderen het vermoeden bestaat van een persoonlijkheidsstoornis kunnen twee specifieke screeners voor persoonlijkheidsstoornissen worden gebruikt die zijn ontwikkeld vanuit de ouderenzorg: 1. Gerontologische Persoonlijkheidsstoornissen Schaal (GPS; Van Alphen et al., 2006) screent op de aan- of afwezigheid van een DSM-5 persoonlijkheidsstoornis bij ouderen en is gevalideerd voor ouderen in de GGz, huisartsenpraktijk en klinische Geriatrie; 2. Hetero-Anamnestische Persoonlijkheidsvragenlijst (HAP; Barendse et al., 2013) brengt via informanten maladaptieve persoonlijkheidstrekken in kaart en is gevalideerd in de GGz en Verpleeg- en Verzorgingshuizen en Thuiszorg (VVT).
Forensische Setting
In de specifieke forensische context zal er niet altijd sprake zijn van een duidelijke hulpvraag van de patiënt zelf. Ook moet, zeker bij gebruik van zelfrapportage-instrumenten, rekening worden gehouden met mogelijke manipulatie van de uitkomsten en van bedrog, vooral bij toepassing in de Pro Justitia fase van diagnostiek (rekening houdend met de procespositie van de betrokkene). Bij diagnostiek van persoonlijkheidsstoornissen bij forensisch psychiatrische patiënten is het dus in het bijzonder van belang om gebruik te maken van zoveel mogelijk uiteenlopende informatiebronnen. Beschikbare dossierinformatie, eerder gedaan (psycho)diagnostisch onderzoek, onderzoek met semigestructureerde interviews, gedragsobservatie, en uitgebreider onderzoek met diverse referenten dient in de klinische diagnostiek te worden meegenomen.. Terughoudendheid is geboden ten aanzien van het ‘overnemen’ van eerdere vermoedens van persoonlijkheidsstoornis zonder gedegen diagnostiek. Dit geldt in het bijzonder voor patiënten waarbij het vermoeden bestaat op psychopathie. Diagnostici dienen adequaat getraind te zijn in het gebruik van het instrumentarium en interpretatie van de uitkomsten daarvan. Ook dienen zij goed op de hoogte te zijn van beperkingen in de validiteit en betrouwbaarheid van instrumenten binnen deze specifieke forensische setting. Verder dient in de forensische setting ook, als onderdeel van de diagnostiek en indicatiestelling, het recidiverisico volgens de geldende standaarden te worden ingeschat (risicoanalyse) en een delictanalyse of delictscenario te worden beschreven. Met diverse vormen van diagnostiek wordt, naast de aard en ernst van de persoonlijkheidspathologie en comorbide stoornissen, en de daaruit voortvloeiende functionele beperkingen, tevens een indruk verkregen over de mentale draagkracht, de intelligentie, het introspectieve vermogen, de motivatie voor behandeling, en de mate waarin men iemand toegankelijk is voor behandeling.
Er is niet voor gekozen om in deze richtlijn uitgebreid in te gaan op de diagnostiek van psychopathie. Hiervoor wordt verwezen naar de vigerende specifieke forensische zorgprogramma’s van het Expertisecentrum Forensische Psychiatrie. De Hare’s Psychopathy Checklist - Revised (PCL-R) is een veelgebruikt instrument voor het in kaart brengen van (een verhoogde mate van) psychopathie, alsmede het voorspellen van (m.n. gewelddadige) recidive. Andere instrumenten die in toenemende mate binnen de forensische setting worden gebruikt zijn de Comprehensive Assessment of Psychopathic Personality (CAPP), een semigestructureerd interview om (veranderingen in) psychopathie te bepalen op zes domeinen (dominantie, emoties, zelf, binding, gedrag en cognities), en de Triarchic Psychopathy Measure (TriPM), een instrument bestaat uit 58 items op drie elementen (stoutmoedigheid, laaghartigheid en disinhibitie). Voor de validiteit en bruikbaarheid van deze laatste twee instrumenten is echter nog aanvullend wetenschappelijk onderzoek noodzakelijk.
Onderbouwing
Patiënten met een persoonlijkheidsstoornis melden zich met hun klachten en problemen in verschillende echelons van de zorg. Jeugdigen kunnen met hun psychische problemen relatief aan het begin van het beloop van een stoornis staan, en bij oudere patiënten moet bij diagnostiek rekening gehouden worden met een specifiek beloop op basis van reeds lang bestaande patronen, of van het opleven van oude problemen onder invloed van levensfaseproblematiek. Meestal zal de vraag naar diagnostiek en classificatie in het kader van een hulpvraag worden gesteld, met het oog op advies en op indicatiestelling voor een behandeling in de GGz.
De werkgroep stelt met nadruk dat adequate diagnostiek van persoonlijkheidspathologie specialistische expertise vergt. Dat komt onder meer omdat het persoonlijkheidsfunctioneren vanuit een levensloopperspectief beschouwd dient te worden en patronen vaak lang bestaan, maar ook kunnen wisselen in ernst en afhankelijk zijn van de (sociale) context. Bovendien heeft het ontvangen van een diagnose een grote impact. Aandacht voor (de-)stigmatisering is van belang.
Voorts blijkt de diagnose van een persoonlijkheidsstoornis vaak als er tevens een hulpvraag voor een andere psychische aandoening is (zie ook de module Comorbiditeit). Dan vergt de differentiaal diagnostiek een zorgvuldige afweging, waarbij classificatie(s) van een of meer stoornissen worden geïntegreerd in een beschrijvende diagnose. Daarbij zien we vaak overlap in omschrijvingen met andere psychische aandoeningen maar ook tussen persoonlijkheidsstoornissen onderling. Tot slot kan ook het lijden van de patiënt en/of het disfunctioneren door bepaalde kenmerken wisselen over de tijd en over diverse levensgebieden. Daarom is een zorgvuldige actuele en biografische en sociale anamnese en exploratie van de hulpvraag onontbeerlijk en is het vaak gewenst de informatie van naasten hierbij een rol te laten spelen. Wanneer nadere diagnostiek gevraagd wordt op een later moment in een behandeltraject, betreft het meestal een verdieping van de diagnostiek of een heroverweging van de indicatiestelling.
In de forensische GGz wordt diagnostiek naar persoonlijkheidsstoornissen vaak verricht in het kader van een Pro Justitia rapportage of bij aanvang van een (verplichte) behandeling in een forensisch kader. Daarbij ligt de vraag voor of een persoonlijkheidsstoornis of kenmerken daarvan leidt tot verminderde toerekenbaarheid van delictgedrag, in hoeverre een aanwezige persoonlijkheidsstoornis bijdraagt aan een hoger risico op nieuw agressief en/of antisociaal gedrag, en welke behandeling moet worden overwogen ten aanzien van het terugdringen van het gevaar of recidiverisico. Omdat de vraag naar diagnostiek en behandeling in de forensische GGz lang niet altijd vanuit de patiënt zelf komt, wordt de diagnostische fase vaak voorafgegaan door motiverende gesprekken, inclusief het onderzoeken van de lijdensdruk en hulpvraag van de patiënt zelf, of van mensen in zijn of haar directe omgeving.
Bij de herziening van deze multidisciplinaire richtlijn persoonlijkheidsstoornissen is de classificatie van persoonlijkheidsstoornissen conform sectie II van de DSM-5 (APA, 2014) als uitgangspunt genomen. Daarin worden net als in de DSM-IV naast een algemene definitie van een persoonlijkheidsstoornis, tien afzonderlijke persoonlijkheidsstoornissen gespecificeerd, verdeeld over drie clusters (cluster A, B en C), gevolgd door de ongespecificeerde persoonlijkheidsstoornis en andere gespecificeerde persoonlijkheidsstoornis (voorheen DSM-IV persoonlijkheidsstoornis NAO). Daarbij heeft sectie II van de DSM-5 nog de persoonlijkheidsverandering door een somatische aandoening toegevoegd, deze stoornis valt buiten het bestek van deze herziene richtlijn. De categoriale wijze van classificeren heeft veel wetenschappelijke kennis opgeleverd over de diagnostiek en behandeling van persoonlijkheidsstoornissen maar zij kent voor de dagelijkse behandelpraktijk ook duidelijke beperkingen. Voor de diagnostiek ten behoeve van indicatiestelling is een dergelijke classificatie vaak ontoereikend en is ook andere informatie nodig. In aanloop naar de DSM-5 is een nieuwe classificatie voor persoonlijkheidsstoornissen ontwikkeld die meer recht doet aan de aard en ernst van persoonlijkheidsproblematiek en bovendien meer richting geeft aan het proces van diagnostiek en indicatiestelling. Dit Alternatief DSM-5 model van persoonlijkheidsstoornissen (AMPS) is opgenomen in Deel III van de DSM-5, met de bedoeling het model verder te onderzoeken en om tegemoet te komen aan de talrijke tekortkomingen (Clark, 2007) van de huidige (deel II) indeling van persoonlijkheidsstoornissen en zo nodig op termijn de huidige classificatie (mogelijk) te vervangen door het nieuwe model.
In deze module wordt, naast de formele classificatie van persoonlijkheidsstoornissen, een overzicht gegeven over het proces van klinische diagnostiek en welke diagnostische instrumenten (meestal semigestructureerde interviews en vragenlijsten) waar nodig kunnen worden gebruikt om dat proces te ondersteunen.
Er wordt een overzicht gegeven van veel gebruikte instrumenten die hiervoor in Nederland momenteel beschikbaar zijn (tabel 1). Bovendien wordt als aanbeveling een praktijkgericht stappenplan gepresenteerd aan de hand waarvan het diagnostisch proces kan worden doorlopen, en kan worden verdiept indien ook ernstige of meer complexe problematiek in kaart moet worden gebracht. In deze module wordt een aantal van deze instrumenten, aangegeven middels afkortingen, besproken. In tabel 2 worden alle relevante instrumenten weergegeven, inclusief bron.
Er is geen systematisch literatuuronderzoek verricht ten behoeve van deze module. Voor het gebied van diagnostiek en assessment geldt dat de beschikbare, internationale literatuur zeer omvangrijk is, terwijl slechts een klein deel relevant werd geacht voor deze richtlijn. De werkgroep heeft voor de diagnostiek en classificatie de MDR persoonlijkheidsstoornissen uit 2008 als uitgangspunt genomen. Deze module is tot stand gekomen op basis van consensusvorming in de werkgroep, aangevuld met relevante literatuurreferenties en klinische inzichten.
- Alphen, S. P. van, Engelen, G. J., Kuin, Y., Hoijtink, H. J., & Derksen, J. J. (2006). A preliminary study of the diagnostic accuracy of the Gerontological Personality disorders Scale (GPS). International Journal of Geriatric Psychiatry, 21(9), 862-8. doi:10.1002/gps.1572.
- Alphen, S. P. van, Rossi, G., Dierckx, E., & Oude Voshaar, R. C. (2014). DSM-5-classificatie van persoonlijkheidsstoornissen bij ouderen [DSM-5 classification of personality disorders in older persons]. Tijdschrift voor Psychiatrie, 56(12), 816-20.
- APA (2014). Handboek voor de classificatie van psychische stoornissen (DSM-5). Nederlandse vertaling van Diagnostic and Statistical Manual of Mental Disorders 5th Edition. Arlington: American Psychiatric Association.
- Balsis, S., Woods, C. M., Gleason, M. E. J., & Oltmanns, T. F. (2007). Overdiagnosis and underdiagnosis of personality disorders in older adults. American Journal of Geriatric Psychiatry, 15(9), 742-53.
- Barendse, H. P., Thissen, A. J., Rossi, G., Oei, T. I., Alphen, S. P. van (2013). Psychometric properties of an informant personality questionnaire (the HAP) in a sample of older adults in the Netherlands and Belgium. Aging & Mental Health, 17(5), 623-9. doi:10.1080/13607863.2012.756458.
- Berghuis, H., Franken, K., & Heijden, P. T. van der (2020). Diagnostiek. In: Verbraak, M., Visser, S. & Bouma, T. Handboek voor gz-psychologen. Amsterdam: Boom.
- Clark LA (2007). Assessment and diagnosis of personality disorder: perennial issues and an emerging reconceptualization. Annual Review of Psychology, 58, 227-57. doi:10.1146/annurev.psych.57.102904.190200. PMID: 16903806.
- Clarkin, J. F., Livesley, W. J., & Meehan, K. B. (2018). Clinical assessment. In: W.J. Livesley & R. Larstone. Handbook of personality disorders. New York: Guilford Press.
- Dingemans, P.,J.,A.,M., & Sno, H.,N. (2004). Meetinstrumenten bij persoonlijkheidsstoornissen. Tijdschrift voor Psychiatrie, 46, 705-709.
- Germans, S., Heck, G. L. van, Moran, P., & Hodiamont, P. P. G. (2008). The Self-report Standardized Assessment of Personality-abbreviated Scale: Preliminary results of a brief screening test for personality disorders. Personality and Mental Health, 2(2), 70-76. doi:10.1002/pmh.34.
- Germans, S., Heck, G. L. van, Langbehn, D., R & Hodiamont, P. P. G. (2010). The Iowa personality disorder screen: Preliminary results of the validation of a self-administered version in a Dutch population. European Journal of Psychological Assessment, 26, 11-18. Doi:10.1027/1015-5759/a000003.
- Germans, S., Heck G. L. van, & Hodiamont P. P. (2012). Results of the search for personality disorder screening tools: clinical implications. Journal of Clinical Psychiatry, 73(2), 165-73. doi:10.4088/JCP.11m07067.
- Hopwood, C. J., & Bornstein, R. F. (2014). Mutlimethod clinical assessment. New York: Guilford Press.
- Hutsebaut, J., & Hessels, C. J. (2017). Klinische stadiëring en vroege interventie bij borderline-persoonlijkheidsstoornissen [Clinical staging and early intervention for borderline personality disorder]. Tijdschrift voor Psychiatrie, 59(3), 166-174.
- Hutsebaut, J., Videler, A., Verheul, R., & Alphen, S.P.J. van (2019). Managing borderline personality disorder from a life course perspective: Clinical staging and health management. Personality Disorders: Theory, Research, and Treatment 10(4), 309-319.
- Livesley, W. J., & Clarkin, J. F (2016). Diagnosis and assessment. In: W.J. Livesley, G. Dimaggio, & J. F. Clarkin. Integrated treatment for personality disorder. New York: Guilford Press
- Meyer, G., & Eblin, J. (2012). An overview of the Rorschach Performance Assessment System (R-PAS). Psychological Injuries and Law, 5, 107-121.
- Murray, H. A. (1943). Manual for the Theatic Apperception Test Cambridge: Harvard University Press.
- National Collaborating Centre for Mental Health (2009). Borderline Personality Disorder: Treatment And Management. The British Psychological Society and The Royal College of Psychiatrists.
- Rosowsky, E., Lodish, E., Ellison, J. M., & Alphen, S. P. J. van (2019). A Delphi study of late-onset personality disorders. International Psychogeriatrics, 31(7), 1007-1013.
- Saeger, H. de & Kamphuis, J. H. (2011). Therapeutisch psychologisch onderzoek bij mensen met persoonlijkheidsstoornissen: uitdagingen en kansen. Gz-psychologie, 8, 22-28.
- Schulkens, J., Bergs, N., Ingenhoven, T., Rosowsky, E., Alphen, S. van & Sobczak, S. (2021). Selective Serotonin Reuptake-Inhibitor for symptom based treatment of borderline personality disorders in older adults: an international Delphi study. Clinical Psychopharmacology and Neuroscience, 19(1),53-62.
- Stein, M. B., & Slavin-Mulford, J. (2018). The Social Cognition and Object Relations Scale – Global Rating Method (SCORS-G). New York: Routledge.
- Wall, K., Kerr, S., & Sharp, C. (2021). Barriers to care for adolescents with borderline personality disorder. Current Opinion in Psychology, 37, 54-60.
Beoordelingsdatum en geldigheid
Publicatiedatum : 29-08-2022
Beoordeeld op geldigheid : 26-08-2022
Algemene gegevens
Op initiatief van de Nederlandse Vereniging voor Psychiatrie (NVvP) is door de werkgroep Multidisciplinaire Richtlijn (MDR) Persoonlijkheidsstoornissen een update ontwikkeld van de multidisciplinaire richtlijn uit 2008. De ontwikkeling van de richtlijn werd methodologisch en organisatorisch ondersteund door het Trimbos-instituut.
Doel en doelgroep
De richtlijn geeft aanbevelingen ter ondersteuning van de praktijkvoering van alle professionals in de GGz, die betrokken zijn bij het de diagnostiek en behandeling van persoonlijkheidsstoornissen Op basis van de resultaten van wetenschappelijk onderzoek en overige overwegingen geeft de richtlijn een overzicht van optimaal handelen als waarborg voor kwalitatief hoogwaardige zorg. De richtlijn kan tevens richting geven aan de onderzoeksagenda voor wetenschappelijk onderzoek op het gebied van persoonlijkheidsstoornissen.
Vanuit de multidisciplinaire ontwikkelprocedure poogt de richtlijn een positief effect te hebben op de multidisciplinaire samenwerking in de dagelijkse praktijk. Daarnaast moet de richtlijn gezien worden als een leidende tekst, waarvan een vertaling kan plaatsvinden naar lokale zorgprogramma’s en protocollen. Het opstellen van lokale zorgprogramma’s en protocollen op basis van deze richtlijn wordt door de werkgroep aangemoedigd, omdat het voor de implementatie van de in de richtlijn beschreven optimale zorg bevorderlijk is.
Indien de aanbevelingen uit deze richtlijn in de concrete situatie niet aansluiten bij de wensen of behoeften van de patiënt, dan moet het mogelijk zijn beredeneerd af te wijken van de richtlijn.
Samenstelling werkgroep
De MDR Persoonlijkheidsstoornissen is volgens de methodiek van evidence-based richtlijnontwikkeling (EBRO) (Burgers & Van Everdingen, 2004; Van Everdingen et al., 2004) ontwikkeld door de werkgroep MDR Persoonlijkheidsstoornissen, in opdracht van de Nederlandse Vereniging voor Psychiatrie.
De werkgroep, onder voorzitterschap van Ellen Willemsen, psychiater en directeur Kenniscentrum Persoonlijkheidsstoornissen, bestond uit vertegenwoordigers van patiëntenverenigingen en zorgprofessionals die door hun respectievelijke beroepsverenigingen en werden afgevaardigd.
Naast de werkgroep is een groep van adviseurs samengesteld, die tijdens de ontwikkelfase bijdroegen aan een of meer modules. De werkgroep werd methodologisch en organisatorisch ondersteund door het technisch team van het Trimbos-instituut. Dit technisch team bestond uit een projectleider, literatuurreviewers, en een projectassistente. Onderstaande schema's geven een overzicht van de samenstelling van de werkgroep, de adviesgroep en het ondersteunend technisch team.
Leden Werkgroep
|
Organisatie |
Naam |
|
Voorzitter |
Ellen Willemsen |
|
MIND Landelijk Platform Psychische Gezondheid |
Mady Alexander |
|
Nederlands Instituut van Psychologen (NIP) |
Bas van Alphen |
|
Nederlandse Vereniging voor Psychotherapie (NVP) |
Sjoerd Colijn |
|
Federatie Vaktherapeutische Beroepen (FVB) |
Suzanne Haeyen |
|
Nederlands Instituut van Psychologen (NIP) |
Christel Hessels |
|
Nederlandse Vereniging voor Psychiatrie (NVvP) |
Theo Ingenhoven |
|
Verpleegkundigen & Verzorgenden Nederland (V&VN) |
Nienke Kool |
|
Vereniging voor Schematherapie (VSt) |
Rosi Reubsaet |
|
Nederlandse Vereniging voor Psychiatrie (NVvP) |
Sabine Roza |
|
MIND Landelijk Platform Psychische Gezondheid |
Paul Ulrich[1] |
|
Nederlandse Vereniging voor Psychiatrie (NVvP) |
Rien Van |
Leden Adviesgroep
|
Naam |
|
Jan Baars |
|
Han Berghuis |
|
Saskia Bollen |
|
Joost Hutsebaut |
|
Trees Juurlink |
|
Erwin van Meekeren |
|
Tom Rusting |
|
Julie Schulkens |
|
Karin Slotema |
|
Sjacko Sobczak |
|
Wil Valk-Bergwerf |
Naast bovengenoemde adviesgroep werden ten behoeve van de module psychotherapie vertegenwoordigers van de verschillende vormen van specifieke psychotherapie voor de behandeling van persoonlijkheidsstoornissen in de gelegenheid gesteld om te reageren op voorlopige resultaten betreffende de effectiviteit van verschillende vormen van psychotherapie. Het geleverde commentaar werd gebruikt om de onderbouwing waar wenselijk te verbeteren.
Methodologische ondersteuning
|
Functie |
Naam |
|
Projectleider, Trimbos-instituut (vanaf 1 mei 2020) |
Piet Post |
|
Projectleider, Trimbos-instituut (tot 1 mei 2020) |
Harry Michon |
|
Reviewer, Trimbos-instituut |
Egbert Hartstra |
|
Reviewer, Trimbos-instituut |
Beatrix Vogelaar |
|
Projectassistent, Trimbos-instituut |
Nelleke van Zon |
In totaal kwam de werkgroep persoonlijkheidsstoornissen voorafgaand aan de commentaarfase 13 keer bijeen in een periode van 2 jaar (maart 2019 – maart 2021). In deze periode werden de stappen van de methodiek voor evidence-based richtlijnontwikkeling (EBRO) doorlopen.
[1] Paul Ulrich was tot 1 november 2021 lid van de werkgroep. Hij heeft zich uit de werkgroep teruggetrokken vanwege een verschil van inzicht rond de methodische aanpak.
Inbreng patiëntenperspectief
Het is de uitdrukkelijke wens van patiënten dat een aantal modules die nu nog deel uitmaken van deze richtlijn te zijner tijd ook in de aan te passen zorgstandaard persoonlijkheidsstoornissen 1. Introductie - Persoonlijkheidsstoornissen (zorgstandaard 2017) | GGZ Standaarden worden opgenomen dan wel zo mogelijk daarnaar worden verplaatst. Het gaat om de hoofdstukken screening, diagnostiek en classificatie, indicatiestelling en organisatie plus de paragrafen verpleegkundige diagnostiek, verpleegkundige attitude, zelfbeschadiging, ouderrol en ouderen uit het hoofdstuk sociaalpsychiatrische interventies en de paragraaf herstel en rehabilitatie uit het hoofdstuk herstel en rehabilitatie.
Methode ontwikkeling
Evidence based
Werkwijze
Uitgangsvragen
De richtlijn is ontwikkeld op geleide van uitgangsvragen, die gebaseerd zijn op knelpunten in de diagnostiek en behandeling van persoonlijkheidsstoornissen
Uitgangsvragen in de MDR Persoonlijkheidsstoornissen zijn:
|
Module – Preventie en Vroegsignalering |
|
|
Uitgangsvragen:
|
Penvoerder: Christel Hessels |
|
Module – Screening en Diagnostiek |
|
|
Uitgangsvragen:
|
Penvoerder: Theo Ingenhoven / Han Berghuis
|
|
Module – Indicatiestelling |
|
|
Uitgangsvraag:
|
Penvoerder: Ellen Willemsen
|
|
Module – Psychotherapie |
|
|
Uitgangsvragen:
|
Penvoerder: Joost Hutsebaut
|
|
Module – Farmacotherapie |
|
|
Uitgangsvraag:
|
Penvoerder: Theo Ingenhoven |
|
Module – Vaktherapie |
|
|
Uitgangsvraag:
|
Penvoerder: Suzanne Haeyen
|
|
Module – Sociaal-psychiatrische Interventies |
|
|
Uitgangsvraag:
|
Penvoerder: Nienke Kool |
|
Module – Herstel en Rehabilitatie |
|
|
Uitgangsvraag:
|
Penvoerder: Erwin van Meekeren |
|
Module – Systeeminterventies en Naasten |
|
|
Uitgangsvraag:
|
Penvoerder: Paul Ulrich |
|
Module – Comorbiditeit |
|
|
Uitgangsvragen:
|
Penvoerder: Rien Van |
|
Module – Organisatie van Zorg |
|
|
Uitgangsvragen:
|
Penvoerder: Ellen Willemsen
|
Methode: evidence-based richtlijnontwikkeling
Iedere module is opgebouwd volgens de volgende onderdelen:
- Uitgangsvraag (internationaal ‘clinical question’ genoemd) is een praktijkgerichte vraag die beantwoord wordt in de richtlijn
- Inleiding
- Wetenschappelijke onderbouwing
- Overwegingen
- Aanbevelingen
Wetenschappelijke onderbouwing
Zoekstrategie en selectie van studies
Onderzoeksresultaten (beknopte beschrijving van de geselecteerde studies)
Conclusies. Conclusies geven de conclusies uit wetenschappelijk onderzoek weer. Ze betreffen doorgaans de uitkomsten van vergelijkingen die in het kader van deze wetenschappelijke onderbouwing werden uitgevoerd. De conclusie bevat twee elementen. Ten eerste wordt iets gezegd over de zekerheid van het bewijs (eveneens aangeduid door de sterren voor de conclusie). Conclusies waarvoor het bewijs sterker is, worden stelliger geformuleerd (‘waarschijnlijk’) dan conclusies waarvoor het bewijs minder sterk is (‘lijkt’). Ten tweede wordt iets gezegd over de grootte van het vastgestelde verschil tussen beide condities. Kleinere verschillen worden bijvoorbeeld aangeduid met ‘enigszins’. Zie de bewoording per niveau van bewijs en grootte van effect.
Overwegingen. Hier worden de factoren besproken die, naast het wetenschappelijk bewijs, mede bepalen of een interventie wordt aanbevolen.
Aanbevelingen. Deze geven aan of toepassing van een interventie wenselijk is. We maken daarbij onderscheid tussen zwakke en sterke aanbevelingen.
GRADE methodiek
De multidisciplinaire richtlijn persoonlijkheidsstoornissen is ontwikkeld volgens de methodiek van de evidence based richtlijnontwikkeling (EBRO). Hierbij werd de GRADE methodiek toegepast.
Sinds de introductie van de GRADE methodiek in 2004 werd dit wereldwijd al snel de methode van voorkeur om wetenschappelijk bewijs te graderen ten behoeve van richtlijnontwikkeling (Guyatt et al., 2008), inclusief deze richtlijn. De GRADE methodiek gaat er van uit dat de zekerheid van het wetenschappelijk bewijs uit randomized controlled trials (RCT’s) in beginsel hoog is (vanwege de, mits goed uitgevoerd, kleine kans op vertekening (bias). In geval van observationele (niet gerandomiseerde) studies is de uitgangspositie van de zekerheid van bewijs laag. De zekerheid van het bewijs per uitkomstmaat wordt, behalve door de methodologische kwaliteit van de individuele onderzoeken, ook bepaald door andere factoren, zoals de mate van consistentie van de gevonden resultaten uit de verschillende onderzoeken en de precisie van de gevonden uitkomst (zie tabel 1). Bij observationeel onderzoek kan het bewijs in bepaalde gevallen omhoog worden gegradeerd.
Tabel 1 GRADE Factoren voor downgraden en upgraden
De zekerheid van het bewijs (zeer laag, laag, matig en hoog) verwijst naar de mate van vertrouwen dat men heeft in de schatting van het effect van een behandeling.
|
We downgraden de zekerheid van bewijs van studies met een hoge uitgangspositie (RCT’s), bij: |
We upgraden de zekerheid van bewijs van observationele studies bij: |
|
|
|
|
|
|
|
|
|
|
Bij de beoordeling van het wetenschappelijke bewijs t.a.v. bovenstaande factoren werd uitgegaan van ‘GRADE guidelines’, zoals ook te raadplegen in het GRADE handbook (Guyatt et al., 2013). Handbook for grading the quality of evidence and the strength of recommendations using the GRADE approach (updated October 2013).
Na vaststelling van het niveau van bewijs werden de bijbehorende conclusies verwoord volgens de recentelijk in de GRADE Working Group overeengekomen bewoordingen, waarbij zowel de kwaliteit van het bewijs als de grootte van het effect wordt meegewogen (Santesso et al, 2020) De hieronder weergegeven Nederlandstalige bewoording is vastgesteld in de GRADE-NL groep (juni, 2021)
Tabel 2 Gestandaardiseerde formuleringen van conclusies en interpretatie (de uitkomst sterfte is gebruikt als voorbeeld).
|
Grootte van het effect* |
Suggesties voor het verwoorden van een conclusie (per uitkomstmaat) (vervang X door specifieke interventie, vervang ‘verminderen/toenemen’ door richting van effect, vervang ‘sterfte’ door specifieke uitkomst, voeg zo nodig ‘in vergelijking met Y’ toe) |
|
Kwaliteit van bewijs: hoog |
|
|
Groot effect |
X resulteert in een grote vermindering / toename van [de sterfte] |
|
Matig effect |
X vermindert / verhoogt [de sterfte] X resulteert in een vermindering / toename van [de sterfte] |
|
Klein effect (belangrijk) |
X vermindert / verhoogt [de sterfte] enigszins X resulteert in enige vermindering / toename van [de sterfte] |
|
Klein effect (triviaal, klein maar niet belangrijk effect of geen effect) |
X resulteert niet of nauwelijks in een verschil [in sterfte]
X vermindert / verhoogt [de sterfte] niet |
|
Kwaliteit van bewijs: redelijk |
|
|
Groot effect |
X resulteert waarschijnlijk in een grote vermindering / toename van [de sterfte] |
|
Matig effect |
X vermindert / verhoogt waarschijnlijk [de sterfte] X resulteert waarschijnlijk in een vermindering / toename van [de sterfte] |
|
Klein effect (belangrijk) |
X vermindert / verhoogt [de sterfte] waarschijnlijk enigszins X resulteert waarschijnlijk in enige vermindering / toename van [de sterfte] |
|
Klein effect (triviaal, klein maar niet belangrijk effect of geen effect) |
X resulteert waarschijnlijk niet of nauwelijks in een vermindering / toename van [de sterfte]
X vermindert / verhoogt [de sterfte] waarschijnlijk niet |
|
Kwaliteit van bewijs: laag |
|
|
Groot effect |
X lijkt te resulteren in een grote vermindering / toename van [de sterfte] De wetenschappelijke evidentie suggereert dat X resulteert in een grote vermindering / toename van [de sterfte] |
|
Matig effect |
X lijkt [de sterfte] te verminderen / verhogen De evidence suggereert dat X [de sterfte] vermindert / verhoogt X lijkt te resulteren in een vermindering / toename van [de sterfte] De wetenschappelijke evidentie suggereert dat X resulteert in een vermindering / toename van [de sterfte] |
|
Klein effect (belangrijk) |
X lijkt [de sterfte] enigszins te verminderen / verhogen De wetenschappelijke evidentie suggereert dat X [de sterfte] enigszins vermindert / verhoogt X lijkt te resulteren in enige vermindering / toename van [de sterfte] De wetenschappelijke evidentie suggereert dat X resulteert in enige vermindering / toename van [de sterfte] |
|
Klein effect (triviaal, klein maar niet belangrijk effect of geen effect) |
X lijkt niet of nauwelijks te resulteren in een verschil [in sterfte] De wetenschappelijke evidentie suggereert dat X niet of nauwelijks resulteert in een verschil [in sterfte]
X lijkt niet te resulteren in een vermindering / toename van [de sterfte] De wetenschappelijke evidentie suggereert dat X [de sterfte] niet vermindert / verhoogt |
|
Kwaliteit van bewijs: zeer laag |
|
|
Ieder effect |
De wetenschappelijke evidentie is zeer onzeker over het effect van X op [de sterfte] X lijkt [de sterfte] te verminderen / verhogen / niet of nauwelijks effect te hebben op [de sterfte] maar de wetenschappelijke evidentie is zeer onzeker. |
Summary of Findings (SOF) Tabellen
In die gevallen waarbij kwantitatieve gegevens uit een meta-analyse konden worden gebruikt, werden SOF tabellen gemaakt. Deze geven op overzichtelijke wijze de volgende gegevens weer voor de belangrijkste uitkomsten, zowel voor binaire (Guyatt et al., 2013) als continue uitkomsten (Guyatt et al., 2013a): aantal studies, aantal deelnemers, beste schatting van het relatief effect, zekerheid (kwaliteit) van de effectschatting en de beste schatting van het absolute effect voor alle belangrijke uitkomsten. Ook wordt aangegeven wat de spreiding is binnen deze effectschatting (95% betrouwbaarheidsinterval (BI). Hieronder (tabel 3) is een voorbeeld van een Summary of Findings tabel weergegeven. In tabel 2 zijn twee binaire uitkomsten weergegeven (kans op verbale agressie en kans op fysieke agressie) en een continue uitkomst (sociaal functioneren; weergegeven met mean difference). Alle drie uitkomsten de hebben te kampen met imprecisie. In de laatste kolom (absolute effecten) is te zien dat het gevolg is dat bijvoorbeeld CGT (Cognitieve Gedragstherapie) of CM (contingency management) een kleinere kans op fysieke agressie geeft (17 minder per 1000), maar dat het 95% BI aangeeft dat het binnen deze onzekerheid mogelijk is dat er 191 minder gevallen van agressie voorkomen, maar ook dat er juist 268 meer gevallen per 1000 voorkomen bij toepassing van deze therapie.
Tabel 3 Voorbeeld van Summary of Findings tabel
|
CGT of CM versus TAU voor antisocial personality disorder |
|||||
|
Uitkomsten |
Aantal deelnemers (studies) |
Certainty of the evidence |
Relatief effect |
Absolute effecten |
|
|
Risico met TAU |
Risico verschil met CGT |
||||
|
Verbale agressie |
52 |
Å¡¡¡a,b |
OR 1.25 |
630 per 1.000 |
50 meer per 1.000 |
|
Fysieke agressie |
52 |
Å¡¡¡a,b |
OR 0.92 |
296 per 1.000 |
17 minder per 1.000 |
|
Sociaal functioneren (CM) |
83 |
ÅÅ¡¡a,b |
- |
The mean sociaal functioneren was 0.16 |
MD 0.08 lager (0.14 lager tot 0.02 hoger) |
Redenen voor downgrading:
a. Vertekening: Onbekend risico op performance- en detection- en attrition bias voor Davidson2009 en Neufeld2008
b. Onnauwkeurigheid (2x): optimal information size is niet bereikt (<100 participanten)
Forest Plots
Bij de uitgangsvraag over psychotherapeutische interventies is voor elke belangrijke uitkomstmaat een meta-analyse uitgevoerd, om de omvang van het klinisch effect van de interventie samen te vatten. De data uit oorspronkelijke onderzoeken worden hiervoor verwerkt in een forest plot, welke een grafische weergave van de meta-analyse geeft (zie tabel 4 voor een voorbeeld van een forest plot). Hierin zijn de effecten (standardized mean difference +BI) van dialectische gedragstherapie (DGT) (vergeleken met treatment as usual (TAU) op de ernst van de borderline-persoonlijkheidsstoornis (BPD severity) te zien voor iedere individuele studie met deze vergelijking en ook voor alle studies tezamen (total).
Tabel 4 Voorbeeld van een forest plot: DGT versus TAU
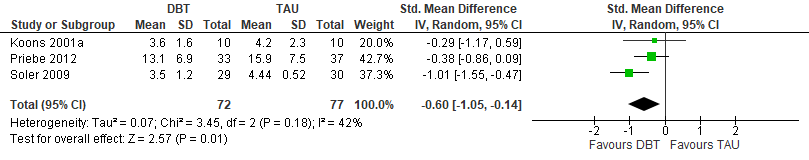
Uitkomst Ernst van de borderline-persoonlijkheidsstoornis (BPS).
AMSTAR beoordeling van systematische reviews
Voor de beoordeling van de kwaliteit van in de wetenschappelijke onderbouwing besproken systematische reviews werd gebruik gemaakt van de AMSTAR checklist (Shea et al., 2017). Met deze methode wordt de kwaliteit van de review (de gebruikte methoden) geclassificeerd als hoog, matig of laag.
Overwegingen
Naast het wetenschappelijk bewijs bepalen enkele andere factoren mede of een behandeling wordt aanbevolen.
Mee te wegen factoren om te bepalen of een behandeling wordt aanbevolen:
|
1. Kwaliteit van bewijs Hoe hoger de algehele kwaliteit van het bewijs, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. |
|
2. Balans tussen gewenste en ongewenste effecten Hoe groter het verschil is tussen de gewenste en ongewenste effecten, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. Hoe kleiner dit verschil of hoe meer onzekerheid over de grootte van het verschil, des te waarschijnlijker wordt het formuleren van een conditionele aanbeveling. Toelichting:
|
|
3. Patiëntenperspectief Hoe groter de uniformiteit in waarden en voorkeuren van patiënten bij het afwegen van de voor- en nadelen van een interventie, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. |
|
4. Professioneel perspectief Hoe groter de uniformiteit in waarden en voorkeuren van professionals ten aanzien van de toepasbaarheid van een interventie, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. Toelichting:
|
|
5. Middelenbeslag Hoe minder middelen er worden gebruikt (m.a.w. hoe lager de kosten van een interventie zijn vergeleken met de beschouwde alternatieven en andere kosten gerelateerd aan de interventie), des te waarschijnlijker wordt het formuleren van een sterke aanbeveling. Hoe meer onzekerheid over het middelenbeslag, des te waarschijnlijker wordt een conditionele aanbeveling. |
|
6. Organisatie van zorg Hoe meer onzekerheid of de geëvalueerde interventie daadwerkelijk op landelijke schaal toepasbaar is, des te waarschijnlijker wordt het formuleren van een conditionele aanbeveling. Toelichting:
|
Aanbevelingen
Afhankelijk van deze factoren kan een behandeling wel of niet worden aanbevolen. We maken daarbij onderscheid tussen zwakke en sterke aanbevelingen. In het geval van een sterke aanbeveling zou je behandeling X voor alle patiënten met Y willen aanbevelen. Bij een zwakke aanbeveling geldt dat maar voor een deel van de patiënten. Dit is bijvoorbeeld afhankelijk van de voorkeuren van de patiënt in kwestie. Het is belangrijk in deze sectie expliciet te vermelden op grond waarvan een behandeling wel of niet wordt aanbevolen en ook waarom die aanbeveling zwak of sterk zou moeten zijn.
Voor de formulering van ‘sterke’ (onvoorwaardelijke) en ‘zwakke’ (voorwaardelijke) aanbevelingen is de volgende indeling aangehouden (zie tabel 5).
Tabel 5 GRADE Voorkeursformulering sterke / zwakke aanbevelingen
|
Gradering aanbeveling |
Betekenis |
Voorkeursformulering |
|
STERK VOOR |
De voordelen zijn groter dan de nadelen voor bijna alle patiënten. Alle of nagenoeg alle geïnformeerde patiënten zullen waarschijnlijk deze optie kiezen. |
We bevelen [interventie] aan. |
|
ZWAK VOOR |
De voordelen zijn groter dan de nadelen voor een meerderheid van de patiënten, maar niet voor iedereen. De meerderheid van geïnformeerde patiënten zal waarschijnlijk deze optie kiezen. |
Overweeg [interventie], bespreek de voor- en nadelen. |
|
ZWAK TEGEN |
De nadelen zijn groter dan de voordelen voor een meerderheid van de patiënten, maar niet voor iedereen. De meerderheid van geïnformeerde patiënten zal waarschijnlijk deze optie niet kiezen. |
Wees terughoudend met [interventie], bespreek de voor- en nadelen. |
|
STERK TEGEN |
De nadelen zijn groter dan de voordelen voor bijna alle patiënten. Alle of nagenoeg alle geïnformeerde patiënten zullen waarschijnlijk deze optie niet kiezen. |
We bevelen [interventie] niet aan. |
Referenties
- Burgers, J. S. & Everdingen, J. J. E. van (2004). Evidence-based richtlijnontwikkeling in Nederland: het EBRO-platform. Nederlands Tijdschrift voor Geneeskunde, 148, 2057-9.
- Everdingen, J. J. E. van, Dreesens, D. H. H., Burgers, J. S., Swinkels, J. A., Barneveld, T. A. van, Weijden, T. van der (Eds.) (2014). Handboek evidence-based richtlijnontwikkeling. Houten: Bohn Stafleu Van Loghum.
- Guyatt, G. H., Oxman, A. D., Vist, G. E., Kunz, R., Falck-Ytter, Y., Alonso-Coello, P., Schünemann, H. J., GRADE Working Group (2008). GRADE: an emerging consensus on rating quality of evidence and strength of recommendations. BMJ, 33, 924-6.
- Guyatt, G. H., Oxman, A. D., Santesso, N., Helfand, M., Vist, G., Kunz, R.,... Schünemann, H. J. (2013). GRADE guidelines: 12. Preparing Summary of Findings tables—binary outcomes. Journal of Clinical Epidemiology, 66, 158-172.
- Guyatt, G. H., Thorlund, K., Oxman, A. D., Walter, S. D., Patrick, D., Furukawa, T. A.,... Schünemann, H. J. (2013a). GRADE guidelines: 13. Preparing Summary of Findings tables and evidence profiles—continuous outcomes. Journal of Clinical Epidemiology, 66, 73-183.
- Santesso, N, et al. GRADE guidelines 26: informative statements to communicate the findings of systematic reviews of interventions - PubMed (nih.gov).
- Shea, B. J., Reeves, B. C., Wells, G., Thuku, M., Hamel, C., Moran, J.,... Henry, D. A. (2017). AMSTAR 2: a critical appraisal tool for systematic reviews that include randomised or non-randomised studies of healthcare interventions, or both. BMJ, 358, j4008.
