Middel-gerelateerde en verslavingsstoornissen bij persoonlijkheidsstoornissen
Aanbeveling
Het is aan te bevelen zorgvuldige diagnostiek te verrichten alvorens geconcludeerd wordt tot comorbiditeit van een persoonlijkheidsstoornis en een stoornis in het gebruik van middelen. In het algemeen is daarbij een periode van abstinentie van het betreffende middel gedurende enkele weken wenselijk.
Het is aan te bevelen bij diagnostiek van een comorbiditeit stoornis in het gebruik van middelen zorgvuldig onderscheid te maken tussen (1) mensen die vanuit hun persoonlijkheidsstoornis een verhoogd risico hebben op een stoornis in het gebruik van middelen en (2) mensen bij wie door middelengebruik ernstiger psychiatrische symptomen inclusief kenmerken van de persoonlijkheidsstoornis voor het voetlicht komen.
Het is aan te bevelen om patiënten met een borderline-persoonlijkheidsstoornis en een comorbide stoornis in middelengebruik, een specifieke psychotherapeutische behandeling aan te bieden, zoals dialectische gedragstherapie (DGT).
Overwegingen
Kwaliteit van het bewijs
De kwaliteit van het bewijs wordt als laag tot zeer laag beoordeeld. Het aantal RCT’s waarbij zowel symptomen van de verslaving als kenmerken en/of ernst van de persoonlijkheidsstoornis systematisch in kaart zijn gebracht is zeer beperkt. De studies zijn vooral gericht op de borderline- en antisociale-persoonlijkheidsstoornis, en studies naar de effectiviteit van één van de specifieke behandelmethoden zijn veelal beperkt tot één onderzoeksgroep.
Naast de gevonden systematische review van Lee et al., 2015 werd een systematische review met meta-analyse van Newton-Howes et al. (2017) gevonden over de invloed van de aanwezigheid van een persoonlijkheidsstoornis op de behandeling voor een stoornis in alcoholgebruik. Naast 14 longitudinale studies includeerden zij zes randomized controlled trials, één quasi-gerandomiseerde trial en één niet-gerandomiseerde trial. De specifieke behandelingen die zijn aangeboden werden niet gerapporteerd. Een derde narratieve review van Helle et al. (2019) presenteert niet systematisch de beoordeling over de kwaliteit van de geïncludeerde studies.
Professioneel perspectief
- Er is meer wetenschappelijk onderzoek nodig naar de effectiviteit van interventies gericht op comorbiditeit persoonlijkheidspathologie en stoornissen in het gebruik van middelen.
- Het huidig ontbreken van wetenschappelijk bewijs is (wederom) echter geen reden om patiënten met comorbiditeit behandeling te onthouden of uit te sluiten van behandeling.
- Een theoretisch kader biedt houvast aan zowel behandelaar als patiënt, met inachtneming van de multicausaliteit van de problematiek. Het uitgangspunt is ook bij comorbide persoonlijkheid- en middelgerelateerde stoornissen een geïntegreerde behandeling, met interventies zowel gericht op maladaptieve persoonlijkheidstrekken als op de stoornis in het gebruik van middelen.
- Het is van belang om onderscheid te maken tussen middelgerelateerde en middel-geïnduceerde psychiatrische aandoeningen. Bij veel patiënten die afhankelijk zijn van alcohol of drugs, zijn de verschijnselen van psychopathologie gebonden aan intoxicatie of onthouding. Het is daarom aan te raden om een alcohol/drugsvrije observatieperiode van drie tot vier weken af te wachten voordat een diagnose van een comorbide persoonlijkheidsstoornis vastgesteld en vervolgens behandeld wordt. Als dit lastig is om te realiseren kan door zorgvuldige analyse van de ontstaansleeftijd van de aandoening(en), de chronologie en het eerder aanwezig zijn van kenmerken van een persoonlijkheidsstoornis tijdens abstinente episodes de diagnostiek worden verhelderd.
Onderbouwing
Persoonlijkheidsstoornissen en middelgerelateerde stoornissen komen vaak samen voor. Vaak gaat het niet zozeer om het naast elkaar voorkomen van verschillende 'stoornissen', als wel over overlappende kenmerken en symptomen die eigen zijn aan zowel de persoonlijkheidspathologie als aan de verslaving. De comorbiditeit van middelgerelateerde stoornissen en persoonlijkheidsstoornissen is vooral onderzocht bij de antisociale- en borderline-persoonlijkheidsstoornis. De lifetime prevalentie van comorbide stoornissen in alcoholgebruik ligt onder patiënten met een persoonlijkheidsstoornis ongeveer vijf keer hoger dan in de algemene bevolking, terwijl het risico op ontstaan van een comorbide stoornis in drugsgebruik zelfs twaalf keer verhoogd is (Trull et al., 2010).
Wanneer een persoonlijkheidsstoornis en een stoornis in het gebruik van middelen samengaan, is dat prognostisch niet gunstig. Er is vaker sprake van terugval in middelengebruik, het verslavingsprobleem verloopt ernstiger, er zijn meer psychiatrische symptomen, meer interpersoonlijke conflicten, meer impulsief en risicovol gedrag, meer negatieve gevoelens, een lagere kwaliteit van leven en minder therapietrouw (Hasin et al., 2011; Newton-Howes & Foulds, 2018).
De comorbiditeit van verslaving en een persoonlijkheidsstoornis kan theoretisch op drie manieren worden verklaard; 1) de afhankelijkheid van een middel kan leiden tot versterking of bekrachtiging van dysfunctionele persoonlijkheidskenmerken, 2) dysfunctionele persoonlijkheidskenmerken als emotieregulatieproblemen, stressgevoeligheid, stemmingslabiliteit, sensatiezoekend gedrag of beloningsafhankelijkheid, kunnen middelengebruik induceren, en 3) gemeenschappelijk etiologische factoren zoals genetische of neurobiologische kwetsbaarheid (impulsiviteit, emotieregulatie) en vroegkinderlijke traumatische ervaringen kunnen zowel de ontwikkeling van de persoonlijkheidsstoornis als de ontwikkeling van de middelgerelateerde stoornis verklaren (Dijkhuizen, 2016).
|
ΟΟΟ* |
Het is onzeker, maar er zijn aanwijzingen dat DGT en DDP bij mensen met een persoonlijkheidsstoornis en comorbiditeit verslaving in vergelijking met een controleconditie effectiever zijn op zowel de verslaving als de kenmerken van de borderline-persoonlijkheidsstoornis *. Daarnaast zijn er aanwijzingen dat DGT effectiever is in het verbeteren van globaal- en sociaal functioneren dan standaardzorg. #~* Linehan1999, Linehan2002, Harned2008, Gregory2008, Gregory2009, Gregory2010 |
#downgraded voor imprecision, ~downgraded voor RoB, *downgraded voor indirectness
Lee 2015
In de systematische review van Lee et al. (2015), gericht op een comorbide borderline-persoonlijkheidsstoornis en een stoornis in middelengebruik, zijn studies tussen 1999 en 2014 meegenomen. In totaal werden tien studies geïncludeerd in de narratieve review, waarvan negen RCT’s. Hiervoor werd gebruik gemaakt van de databases van Cochrane, Medline, PsycInfo en Embase. Uitkomsten werden gegroepeerd onder middelengebruik, suïcidaliteit, globaal en sociaal functioneren (tabel 1). Om geïncludeerd te worden in de review moest minimaal 70% van de studiedeelnemers voldoen aan de criteria van een borderline-persoonlijkheidsstoornis.
Tabel 1 Kenmerken van beschreven studies in de review van Lee et al. (2015)
|
Studie |
N |
Inter-ventie |
Controle |
Follow-up |
Land |
Type persoonlijkheids-stoornis |
Type verslaving |
Gemeten uitkomsten |
|
Linehan1999 |
28 |
DGT |
TAU |
12 maanden |
USA |
BPS |
Diverse |
Symptomen van verslaving, kenmerken van BPS, globaal- en sociaal functioneren |
|
Linehan2002 |
23 |
DGT |
CVT |
16 maanden |
USA |
BPS |
Opioïde |
Symptomen van verslaving, globaal- en sociaal functioneren |
|
Van den Bosch2002 |
58 |
DGT |
TAU |
12 maanden |
Nederland |
BPS |
Diverse |
Symptomen van verslaving, kenmerken van BPS |
|
Harned2008 |
101 |
DGT |
CTBE |
12 maanden |
USA |
BPS |
Diverse |
Symptomen van verslaving, kenmerken van BPS |
|
Ball2005 |
52 |
DFST |
SAC |
24 weken |
USA |
Persoonlijk-heidsstoornis |
Diverse |
Symptomen van verslaving, kenmerken van PS |
|
Ball2007 |
30 |
DFST |
12FT |
24 weken |
USA |
Persoonlijk-heidsstoornis |
Opioïde |
Symptomen van verslaving, kenmerken van PS |
|
Ball2011 |
105 |
DFST |
IDC |
6 maanden |
USA |
BPS |
Diverse |
Symptomen van verslaving, kenmerken van BPS |
|
Gregory2008 |
30 |
DDP |
TAU |
12-18 maanden |
USA |
BPS |
Alcohol |
Symptomen van verslaving, kenmerken van BPS |
|
Gregory2009 |
30 |
DDP |
TAU |
3-6 maanden |
USA |
BPS |
Alcohol |
Symptomen van verslaving, kenmerken van BPS |
|
Gregory2010 |
30 |
DDP |
OCC |
30 maanden |
USA |
BPS |
Alcohol |
Symptomen van verslaving, kenmerken van BPS |
|
12FT, 12-step facilitation therapy; BEST, borderline evaluation of severity over time; BPS, borderline persoonlijkheidsstoornis; CTBE, community treatment by experts; CVT, comprehensive validation therapy; DGT, dialectische gedragstherapie; DDP, dynamic deconstructive psychotherapy; DFST,dual-focus schema therapy; IDC, individual drug counselling; OCC, optimised community care; SAC, substance abuse counselling; TAU, treatment as usual. |
||||||||
Effectiviteit
Effecten wisselden per studie. Na DGT leken de symptomen van de stoornis in middelengebruik in drie van de vier studies afgenomen (Linehan et al., 1999; Linehan et al., 2002; Harned et al., 2008), al kon het effect van DGT in de studie van Linehan et al. (1999; 2002) niet volledig worden geïsoleerd van de eventuele effecten van gelijktijdig gestarte farmacotherapie. In de studie van Van den Bosch et al. (2002) werd geen aanwijzingen gezien voor een groepsverschil in symptomen van de stoornis in middelengebruik, maar wel een niet-significante afname in zelfbeschadigend gedrag in de DGT-groep gerapporteerd (Van den Bosch et al., 2002). Linehan et al. (1999) vond bovendien aanwijzingen voor een klein verschil in sociaal functioneren in de DGT-groep, ten opzichte van de controlecondities.
In de studies naar de effecten van dynamische deconstructieve psychotherapie (DDP) vertoonde de interventiegroep op elk meetmoment meer verbetering t.a.v. de stoornis in alcoholgebruik en suïcidaliteit/zelfbeschadigend gedrag, vergeleken met de controlecondities (Gregory et al., 2008; Gregory et al., 2009; Gregory et al., 2010). Globaal- en sociaal functioneren werd in deze studies niet meegenomen als uitkomstmaat.
Dual-focused schematherapie (DFST) gaf in één studie een reductie in symptomen van de stoornis in middelengebruik (Ball, 2007). In de twee andere studies van dezelfde onderzoeksgroep, kon geen verschil in symptomen van de stoornis in middelengebruik worden vastgesteld, vanwege een te hoge uitval uit de studie, of vanwege de gecontroleerde residentiële setting waarin de studie plaatsvond (Ball et al., 2005; Ball et al., 2011)). Voor wat betreft de verbetering in kenmerken passend bij de (borderline-) persoonlijkheidsstoornis, werd in géén van de drie studies een significant verschil aan het einde van de studieperiode gerapporteerd.
Naast de gevonden systematische review van Lee et al., 2015 werd een systematische review met meta-analyse van Newton-Howes et al. (2017) gevonden over de invloed van de aanwezigheid van een persoonlijkheidsstoornis op de behandeling voor een stoornis in alcoholgebruik. Naast 14 longitudinale studies includeerden zij zes randomized controlled trials, één quasi-gerandomiseerde trial en één niet-gerandomiseerde trial. De specifieke behandelingen die zijn aangeboden werden niet gerapporteerd. Een derde narratieve review van Helle et al. (2019) presenteert niet systematisch de beoordeling over de kwaliteit van de geïncludeerde studies.
In de module Psychotherapie van deze richtlijn komt de Cochrane-review van Gibbon et al. (2020) naar de effectiviteit van psychotherapeutische interventies voor de antisociale- persoonlijkheidsstoornis uitgebreid aan de orde. Gibbon et al. (2020) rapporteerde enkele uitkomsten op middelengebruik van de interventies gericht op de antisociale-persoonlijkheidsstoornis. Hoewel zeer onzeker, leken cognitieve gedragstherapie en contingency management enige verbetering te geven in cocaïnegebruik bij patiënten met een antisociale-persoonlijkheidsstoornis.
- AKWA GGz (2020). Zorgstandaard Psychotrauma- en stressorgerelateerde stoornissen. https://www.ggzstandaarden.nl/zorgstandaarden/psychotrauma-en-stressorgerelateerde-stoornissen. Geraadpleegd op 31-12-2020.
- AKWA GGz (2020). Zorgstandaard Eetstoornissen. https://www.ggzstandaarden.nl/zorgstandaarden/ eetstoornissen. Geraadpleegd op 15-01-2021.
- Ball, S. A., Cobb-Richardson, P., Connolly, A. J., Bujosa, C. T., & O'neall, T. W. (2005). Substance abuse and personality disorders in homeless drop-in center clients: symptom severity and psychotherapy retention in a randomized clinical trial. Comprehensive psychiatry, 46(5), 371-379.
- Ball, S. A. (2007). Comparing individual therapies for personality disordered opioid dependent patients. Journal of personality disorders, 21(3), 305-321.
- Ball, S. A., Maccarelli, L. M., LaPaglia, D. M., & Ostrowski, M. J. (2011). Randomized trial of dual-focused versus single-focused individual therapy for personality disorders and substance dependence. The Journal of nervous and mental disease, 199(5), 319.
- Barkauskienė, R., Skabeikytė, G., & Gervinskaitė-Paulaitienė, L. (2020). The Role of Borderline Personality Symptoms for Psychosocial and Health Related Functioning among Adolescents in a Community Sample. Child & Youth Care Forum, 1-16. Springer US.
- Bosch, L. M. van den, Verheul, R., Schippers, G. M., & van den Brink, W. (2002). Dialectical behavior therapy of borderline patients with and without substance use problems: Implementation and long-term effects. Addictive behaviors, 27(6), 911-923.
- Bronswijk, S. C. van, Köster, E. M., & Peeters, F. P. M. L. (2020). Effectiveness of Acute-Phase Treatment of Depression Is Not Influenced by Comorbid Personality Disorders: Results from a Meta-Analysis and Meta-Regression. Psychotherapy and Psychosomatics, 89(2), 109–110. doi:10.1159/000502918.
- Bronswijk, S. C. van, Köster, E. M., & Peeters, F. P. M. L. (2021). De impact van comorbide persoonlijkheidsstoornissen op de effectiviteit van acute-fasebehandeling van depressie: een meta-analyse en metaregressie. Tijdschrift voor Psychiatrie, 63(6), 441-450.
- Chanen, A. M., Jovev, M., & Jackson, H. J. (2007). Adaptive functioning and psychiatric symptoms in adolescents with borderline personality disorder. Journal of Clinical Psychiatry, 68(2), 297.
- Chanen, A., Sharp, C., Hoffman, P., & Global Alliance for Prevention and Early Intervention for Borderline Personality Disorder (2017). Prevention and early intervention for borderline personality disorder: a novel public health priority. World Psychiatry, 16(2), 215.
- Collet, J., Vugt, M. E. de, Verhey, F. R. J., Engelen, G. J. J. A., & Schols, J. M. G. A. (2018). Characteristics of double care demanding patients in a mental health care setting and a nursing home setting: results from the SpeCIMeN study. Aging and Mental Health, 22, 33-39.
- Dijkhuizen A. Persoonlijkheidsstoornissen en verslaving. In: Dom G., Dijkhuizen A., van der Hoorn B., Kroon H., Muusse C., van Rooijen S., Schoevers R., van Wamel A. (red). Handboek dubbele diagnose. Utrecht, De Tijdstroom, 2013.
- Faraone, S. V., Rostain, A. L., Blader, J., Busch, B., Childress, A. C., Conner, D. F. & Newcorn, J. H. (2019). Practioner review: emotional dysregulation in attention-deficit/hyperactivity disorder – implications for clinical recognation and intervention. The journal of Child Psychology and Psychiatry, 60(2), 133-150. doi:10.1111/jcpp.12899.
- Feenstra, D. J., Busschbach, J. J., Verheul, R., & Hutsebaut, J. (2011). Prevalence and comorbidity of Axis I and Axis II disorders among treatment refractory adolescents admitted for specialized psychotherapy. Journal of Personality Disorders, 25(6), 842-850.
- French L, Turner M, Dawson S, Moran P (2017). Psychological treatment of depression and anxiety in patients with co-morbid personality disorder: A scoping study of trial evidence. Personality and Mental Health 11, 101-117.
- Friborg, O., Martinsen, E. W., Martinussen, M., Kaiser, S., Overgård, K. T., & Rosenvinge, J. H. (2014). Comorbidity of personality disorders in mood disorders: a meta-analytic review of 122 studies from 1988 to 2010. Journal of Affective Disorders, 152-154, 1-11. doi:10.1016/j.jad.2013.08.023.
- Gibbon S., Khalifa, N. R., Cheung, N. H-Y., Völlm, B. A., & McCarthy, L. (2020). Psychological interventions for antisocial personality disorder. Cochrane Database of Systematic Reviews, 9(9), CD007668.
- Gregory, R. J., Chlebowski, S., Kang, D., Remen, A. L., Soderberg, M. G., Stepkovitch, J., & Virk, S. (2008). A controlled trial of psychodynamic psychotherapy for co-occurring borderline personality disorder and alcohol use disorder. Psychotherapy: Theory, Research, Practice, Training, 45(1), 28.
- Gregory, R. J., Remen, A. L., Soderberg, M., & Ploutz-Snyder, R. J. (2009). A controlled trial of psychodynamic psychotherapy for co-occurring borderline personality disorder and alcohol use disorder: Six-month outcome. Journal of the American Psychoanalytic Association, 57(1), 199-205.
- Gregory, R. J., DeLucia-Deranja, E., & Mogle, J. A. (2010). Dynamic deconstructive psychotherapy versus optimized community care for borderline personality disorder co-occurring with alcohol use disorders: A 30-month follow-up. Journal of nervous and mental disease, 198(4), 292-298.
- Harned, M. S., Chapman, A. L., Dexter-Mazza, E. T., Murray, A., Comtois, K. A., & Linehan, M. M. (2008). Treating co-occurring Axis I disorders in recurrently suicidal women with borderline personality disorder: a 2-year randomized trial of dialectical behavior therapy versus community treatment by experts. Journal of Consulting and Clinical Psychology, 76(6), 1068.
- Hasin D, Fenton MC, Skodol A, Krueger R, Keyes K, Geier T, Greenstein E, Blanco C and Grant B (2011). Personality disorders and the 3-year course of alcohol, drug and nicotine use disorders. Archives of General Psychiatry, 68(11): 1158-1167.
- Helle, A, C., Watts, A. L., Trull, T. J., & Sher, K. J. (2019). Alcohol Use Disorder and Antisocial and Borderline Personality Disorders. Alcohol Research, 40, 1, arcr.v40.1.05.
- Kaess, M., von Ceumern-Lindenstjerna, I. A., Parzer, P., Chanen, A., Mundt, C., Resch, F., & Brunner, R. (2013). Axis I and II comorbidity and psychosocial functioning in female adolescents with borderline personality disorder. Psychopathology, 46(1), 55-62.
- Koppers, D., Kool, M., Van, H., Driessen, E., Peen, J., & Dekker, J. (2019). The effect of comorbid personality disorder on depression outcome after short-term psychotherapy in a randomised clinical trial. BJPsych open, 5, e61.
- Laurenssen, E. M. P., Hutsebaut, J., Feenstra, D. J., Van Busschbach, J. J., & Luyten, P. (2013). Diagnosis of personality disorders in adolescents: a study among psychologists. Child and adolescent psychiatry and mental health, 7(1), 1-4.
- Lee, N. K., Cameron, J., & Jenner, L. (2015). A systematic review of interventions for co-occurring substance use and borderline personality disorders. Drug and Alcohol Review, 34(6), 663–672.
- Lenzi, F KM, Cortese, S., Harris, J., & Masi, G. (2018). Pharmacotherapy of emotional dysregulation in adults with ADHD: a systematic review and meta-analysis. Neuroscience and Bihavioural Reviews, 84, 359-367.
- Linehan, M. M., Schmidt, H., Dimeff, L. A., Craft, J. C., Kanter, J., & Comtois, K. A. (1999). Dialectical behavior therapy for patients with borderline personality disorder and drug-dependence. American Journal on Addictions, 8(4), 279-292.
- Linehan, M. M., Dimeff, L. A., Reynolds, S. K., Comtois, K. A., Welch, S. S., Heagerty, P., & Kivlahan, D. R. (2002). Dialectical behavior therapy versus comprehensive validation therapy plus 12-step for the treatment of opioid dependent women meeting criteria for borderline personality disorder. Drug and alcohol dependence, 67(1), 13-26.
- Matthies, S. D. & Philipsen, A. (2014). Common ground in attention defecit hyperactivity disorder (ADHD) and borderline personality disorder (BPD) – review of recent findings. Borderline personality disorder and emotion regulation, 1(3). http://www.bpded.com/content/1/1/3.
- Moukhtarian, T. R., Cooper, R. E., Vassos, E., Moran, P. & Asherson, P. (2017). Effects of stimilnts ans atomoxetine on emotional lability in adults: a systematic review and meta-analisis. European Psychiatry, 44, 198-207.
- Moukhtarian, T. R., Mintah, R. S., Moran, P. & Asherson, P. (2018). Emotion dysregulation in atention-deficit/hyperactivity disorder and borderline personality disorder. BMC, 5(9). doi:10.1186/s40479-018-0086-8.
- National Health and Medical Research Council (2012). Clinical Practice Guideline for the Management of Borderline Personality Disorder. Melbourne: National Health and Medical Research Council.
- Newton-Howes, G. M., Foulds, J. A., Guy, N. H., Boden, J. M., & Mulder, R. T. (2017). Personality disorder and alcohol treatment outcome: systematic review and meta-analysis. The British Journal of Psychiatry, 211(1), 22-30.
- Newton-Howes, G., & Foulds, J. (2018). Personality disorder and treatment outcome in alcohol use disorder. Current Opinion in Psychiatry 31(1): 50-56.
- Newton-Howes, G., Tyrer, P., Johnson, T., Mulder, R., Kool, S., Dekker, J., & Schoevers, R. (2014). Influence of personality on the outcome of treatment in depression: Systematic review and meta-analysis. Journal of Personality Disorders, 28(4), 577–593. doi:10.1521/pedi_2013_27_070.
- Pennay, A., Cameron, J., Reichert, T., Strickland, H., Lee, N. K., Hall, K., & Lubman, D. I. (2011). A systematic review of interventions for co-occurring substance use disorder and borderline personality disorder. Journal of Substance Abuse Treatment, 41(4), 363–373. doi:10.1016/j.jsat.2011.05.004.
- Prada, P., Nicastro, R., Zimmermann, J., Hasler, R., Aubry, J. M. & Perroud, N. (2015). Addition of methylphenidate to intensive dialectical behaviour therapy for patients sufferering from comorbid borderline personality disorder and ADHD: a naturalistic study. ADHD Attention Deficit and Hyperactivity Disorders, 7, 199-209.
- Schulkens, J., Bergs, E.S., Ingenhoven, T.J.M., Rosowsky, R., van Alphen, S.P.J., Sobczak, S. (2021). Selective Serotonin Reuptake-Inhibitor for symptom based treatment of borderline borderline personality disorders; an international Delphi study. Clinical Psychopharmacology and Neuroscience, 28, 19(1):53-62. doi:10.9758/cpn.2021.19.1.53.
- Schulkens, J., Sobczak, S., & Alphen, S. P. J. van, (2020). Farmacotherapeutische behandeling van een 67-jarige vrouw met borderline persoonlijkheidsstoornissen. Tijdschrift voor Gerontologie en Geriatrie, 51(2). doi:10.36613/tgg.1875-6832/2020.02.06.
- Shea, B. J., Reeves, B. C., Wells, G., Thuku, M., Hamel, C., Moran, J.,... Henry, D. A. (2017). AMSTAR 2: A critical appraisal tool for systematic reviews that include randomised or non-randomised studies of healthcare interventions, or both. BMJ (Online), 358, 1–9. doi:10.1136/bmj.j4008.
- Slotema, C. W., Wilhelmus, B., Arends, L. R., & Franken, I. H. A. (2020). Psychotherapy for posttraumatic stress disorder in patients with borderline personality disorder: a systematic review and meta-analysis of its efficacy and safety. European Journal of Psychotraumatology, 11(1). doi:10.1080/20008198.2020.1796188.
- Trull TJ, Jahng S, Tomko RL, Wood PK & Sher KJ (2010). Revised NESARC personality disorder diagnoses: gender, prevalence, and comorbidity with substance dependence disorders. Journal of Personality Disorders 24(4): 412-426
- Wettenborg D, Langström N, Anderson G, Enebrink P (2015). Borderline personality disorder: prevelence and psychiatric comorbidity among male offenders on probation in Sweden. Comprehensive Psychiatry,62: 63-70
- Zanarini, M. C., Athanasiadi, A., Temes, C. M., Magni, L. R., Hein, K. E., Fitzmaurice, G. M.,... Goodman, M. (2021). Symptomatic Disorders in Adults and Adolescents With Borderline Personality Disorder. Journal of Personality Disorders, 1-8.
Beoordelingsdatum en geldigheid
Publicatiedatum : 29-08-2022
Beoordeeld op geldigheid : 26-08-2022
Algemene gegevens
Op initiatief van de Nederlandse Vereniging voor Psychiatrie (NVvP) is door de werkgroep Multidisciplinaire Richtlijn (MDR) Persoonlijkheidsstoornissen een update ontwikkeld van de multidisciplinaire richtlijn uit 2008. De ontwikkeling van de richtlijn werd methodologisch en organisatorisch ondersteund door het Trimbos-instituut.
Doel en doelgroep
De richtlijn geeft aanbevelingen ter ondersteuning van de praktijkvoering van alle professionals in de GGz, die betrokken zijn bij het de diagnostiek en behandeling van persoonlijkheidsstoornissen Op basis van de resultaten van wetenschappelijk onderzoek en overige overwegingen geeft de richtlijn een overzicht van optimaal handelen als waarborg voor kwalitatief hoogwaardige zorg. De richtlijn kan tevens richting geven aan de onderzoeksagenda voor wetenschappelijk onderzoek op het gebied van persoonlijkheidsstoornissen.
Vanuit de multidisciplinaire ontwikkelprocedure poogt de richtlijn een positief effect te hebben op de multidisciplinaire samenwerking in de dagelijkse praktijk. Daarnaast moet de richtlijn gezien worden als een leidende tekst, waarvan een vertaling kan plaatsvinden naar lokale zorgprogramma’s en protocollen. Het opstellen van lokale zorgprogramma’s en protocollen op basis van deze richtlijn wordt door de werkgroep aangemoedigd, omdat het voor de implementatie van de in de richtlijn beschreven optimale zorg bevorderlijk is.
Indien de aanbevelingen uit deze richtlijn in de concrete situatie niet aansluiten bij de wensen of behoeften van de patiënt, dan moet het mogelijk zijn beredeneerd af te wijken van de richtlijn.
Samenstelling werkgroep
De MDR Persoonlijkheidsstoornissen is volgens de methodiek van evidence-based richtlijnontwikkeling (EBRO) (Burgers & Van Everdingen, 2004; Van Everdingen et al., 2004) ontwikkeld door de werkgroep MDR Persoonlijkheidsstoornissen, in opdracht van de Nederlandse Vereniging voor Psychiatrie.
De werkgroep, onder voorzitterschap van Ellen Willemsen, psychiater en directeur Kenniscentrum Persoonlijkheidsstoornissen, bestond uit vertegenwoordigers van patiëntenverenigingen en zorgprofessionals die door hun respectievelijke beroepsverenigingen en werden afgevaardigd.
Naast de werkgroep is een groep van adviseurs samengesteld, die tijdens de ontwikkelfase bijdroegen aan een of meer modules. De werkgroep werd methodologisch en organisatorisch ondersteund door het technisch team van het Trimbos-instituut. Dit technisch team bestond uit een projectleider, literatuurreviewers, en een projectassistente. Onderstaande schema's geven een overzicht van de samenstelling van de werkgroep, de adviesgroep en het ondersteunend technisch team.
Leden Werkgroep
|
Organisatie |
Naam |
|
Voorzitter |
Ellen Willemsen |
|
MIND Landelijk Platform Psychische Gezondheid |
Mady Alexander |
|
Nederlands Instituut van Psychologen (NIP) |
Bas van Alphen |
|
Nederlandse Vereniging voor Psychotherapie (NVP) |
Sjoerd Colijn |
|
Federatie Vaktherapeutische Beroepen (FVB) |
Suzanne Haeyen |
|
Nederlands Instituut van Psychologen (NIP) |
Christel Hessels |
|
Nederlandse Vereniging voor Psychiatrie (NVvP) |
Theo Ingenhoven |
|
Verpleegkundigen & Verzorgenden Nederland (V&VN) |
Nienke Kool |
|
Vereniging voor Schematherapie (VSt) |
Rosi Reubsaet |
|
Nederlandse Vereniging voor Psychiatrie (NVvP) |
Sabine Roza |
|
MIND Landelijk Platform Psychische Gezondheid |
Paul Ulrich[1] |
|
Nederlandse Vereniging voor Psychiatrie (NVvP) |
Rien Van |
Leden Adviesgroep
|
Naam |
|
Jan Baars |
|
Han Berghuis |
|
Saskia Bollen |
|
Joost Hutsebaut |
|
Trees Juurlink |
|
Erwin van Meekeren |
|
Tom Rusting |
|
Julie Schulkens |
|
Karin Slotema |
|
Sjacko Sobczak |
|
Wil Valk-Bergwerf |
Naast bovengenoemde adviesgroep werden ten behoeve van de module psychotherapie vertegenwoordigers van de verschillende vormen van specifieke psychotherapie voor de behandeling van persoonlijkheidsstoornissen in de gelegenheid gesteld om te reageren op voorlopige resultaten betreffende de effectiviteit van verschillende vormen van psychotherapie. Het geleverde commentaar werd gebruikt om de onderbouwing waar wenselijk te verbeteren.
Methodologische ondersteuning
|
Functie |
Naam |
|
Projectleider, Trimbos-instituut (vanaf 1 mei 2020) |
Piet Post |
|
Projectleider, Trimbos-instituut (tot 1 mei 2020) |
Harry Michon |
|
Reviewer, Trimbos-instituut |
Egbert Hartstra |
|
Reviewer, Trimbos-instituut |
Beatrix Vogelaar |
|
Projectassistent, Trimbos-instituut |
Nelleke van Zon |
In totaal kwam de werkgroep persoonlijkheidsstoornissen voorafgaand aan de commentaarfase 13 keer bijeen in een periode van 2 jaar (maart 2019 – maart 2021). In deze periode werden de stappen van de methodiek voor evidence-based richtlijnontwikkeling (EBRO) doorlopen.
[1] Paul Ulrich was tot 1 november 2021 lid van de werkgroep. Hij heeft zich uit de werkgroep teruggetrokken vanwege een verschil van inzicht rond de methodische aanpak.
Inbreng patiëntenperspectief
Het is de uitdrukkelijke wens van patiënten dat een aantal modules die nu nog deel uitmaken van deze richtlijn te zijner tijd ook in de aan te passen zorgstandaard persoonlijkheidsstoornissen 1. Introductie - Persoonlijkheidsstoornissen (zorgstandaard 2017) | GGZ Standaarden worden opgenomen dan wel zo mogelijk daarnaar worden verplaatst. Het gaat om de hoofdstukken screening, diagnostiek en classificatie, indicatiestelling en organisatie plus de paragrafen verpleegkundige diagnostiek, verpleegkundige attitude, zelfbeschadiging, ouderrol en ouderen uit het hoofdstuk sociaalpsychiatrische interventies en de paragraaf herstel en rehabilitatie uit het hoofdstuk herstel en rehabilitatie.
Methode ontwikkeling
Evidence based
Werkwijze
Uitgangsvragen
De richtlijn is ontwikkeld op geleide van uitgangsvragen, die gebaseerd zijn op knelpunten in de diagnostiek en behandeling van persoonlijkheidsstoornissen
Uitgangsvragen in de MDR Persoonlijkheidsstoornissen zijn:
|
Module – Preventie en Vroegsignalering |
|
|
Uitgangsvragen:
|
Penvoerder: Christel Hessels |
|
Module – Screening en Diagnostiek |
|
|
Uitgangsvragen:
|
Penvoerder: Theo Ingenhoven / Han Berghuis
|
|
Module – Indicatiestelling |
|
|
Uitgangsvraag:
|
Penvoerder: Ellen Willemsen
|
|
Module – Psychotherapie |
|
|
Uitgangsvragen:
|
Penvoerder: Joost Hutsebaut
|
|
Module – Farmacotherapie |
|
|
Uitgangsvraag:
|
Penvoerder: Theo Ingenhoven |
|
Module – Vaktherapie |
|
|
Uitgangsvraag:
|
Penvoerder: Suzanne Haeyen
|
|
Module – Sociaal-psychiatrische Interventies |
|
|
Uitgangsvraag:
|
Penvoerder: Nienke Kool |
|
Module – Herstel en Rehabilitatie |
|
|
Uitgangsvraag:
|
Penvoerder: Erwin van Meekeren |
|
Module – Systeeminterventies en Naasten |
|
|
Uitgangsvraag:
|
Penvoerder: Paul Ulrich |
|
Module – Comorbiditeit |
|
|
Uitgangsvragen:
|
Penvoerder: Rien Van |
|
Module – Organisatie van Zorg |
|
|
Uitgangsvragen:
|
Penvoerder: Ellen Willemsen
|
Methode: evidence-based richtlijnontwikkeling
Iedere module is opgebouwd volgens de volgende onderdelen:
- Uitgangsvraag (internationaal ‘clinical question’ genoemd) is een praktijkgerichte vraag die beantwoord wordt in de richtlijn
- Inleiding
- Wetenschappelijke onderbouwing
- Overwegingen
- Aanbevelingen
Wetenschappelijke onderbouwing
Zoekstrategie en selectie van studies
Onderzoeksresultaten (beknopte beschrijving van de geselecteerde studies)
Conclusies. Conclusies geven de conclusies uit wetenschappelijk onderzoek weer. Ze betreffen doorgaans de uitkomsten van vergelijkingen die in het kader van deze wetenschappelijke onderbouwing werden uitgevoerd. De conclusie bevat twee elementen. Ten eerste wordt iets gezegd over de zekerheid van het bewijs (eveneens aangeduid door de sterren voor de conclusie). Conclusies waarvoor het bewijs sterker is, worden stelliger geformuleerd (‘waarschijnlijk’) dan conclusies waarvoor het bewijs minder sterk is (‘lijkt’). Ten tweede wordt iets gezegd over de grootte van het vastgestelde verschil tussen beide condities. Kleinere verschillen worden bijvoorbeeld aangeduid met ‘enigszins’. Zie de bewoording per niveau van bewijs en grootte van effect.
Overwegingen. Hier worden de factoren besproken die, naast het wetenschappelijk bewijs, mede bepalen of een interventie wordt aanbevolen.
Aanbevelingen. Deze geven aan of toepassing van een interventie wenselijk is. We maken daarbij onderscheid tussen zwakke en sterke aanbevelingen.
GRADE methodiek
De multidisciplinaire richtlijn persoonlijkheidsstoornissen is ontwikkeld volgens de methodiek van de evidence based richtlijnontwikkeling (EBRO). Hierbij werd de GRADE methodiek toegepast.
Sinds de introductie van de GRADE methodiek in 2004 werd dit wereldwijd al snel de methode van voorkeur om wetenschappelijk bewijs te graderen ten behoeve van richtlijnontwikkeling (Guyatt et al., 2008), inclusief deze richtlijn. De GRADE methodiek gaat er van uit dat de zekerheid van het wetenschappelijk bewijs uit randomized controlled trials (RCT’s) in beginsel hoog is (vanwege de, mits goed uitgevoerd, kleine kans op vertekening (bias). In geval van observationele (niet gerandomiseerde) studies is de uitgangspositie van de zekerheid van bewijs laag. De zekerheid van het bewijs per uitkomstmaat wordt, behalve door de methodologische kwaliteit van de individuele onderzoeken, ook bepaald door andere factoren, zoals de mate van consistentie van de gevonden resultaten uit de verschillende onderzoeken en de precisie van de gevonden uitkomst (zie tabel 1). Bij observationeel onderzoek kan het bewijs in bepaalde gevallen omhoog worden gegradeerd.
Tabel 1 GRADE Factoren voor downgraden en upgraden
De zekerheid van het bewijs (zeer laag, laag, matig en hoog) verwijst naar de mate van vertrouwen dat men heeft in de schatting van het effect van een behandeling.
|
We downgraden de zekerheid van bewijs van studies met een hoge uitgangspositie (RCT’s), bij: |
We upgraden de zekerheid van bewijs van observationele studies bij: |
|
|
|
|
|
|
|
|
|
|
Bij de beoordeling van het wetenschappelijke bewijs t.a.v. bovenstaande factoren werd uitgegaan van ‘GRADE guidelines’, zoals ook te raadplegen in het GRADE handbook (Guyatt et al., 2013). Handbook for grading the quality of evidence and the strength of recommendations using the GRADE approach (updated October 2013).
Na vaststelling van het niveau van bewijs werden de bijbehorende conclusies verwoord volgens de recentelijk in de GRADE Working Group overeengekomen bewoordingen, waarbij zowel de kwaliteit van het bewijs als de grootte van het effect wordt meegewogen (Santesso et al, 2020) De hieronder weergegeven Nederlandstalige bewoording is vastgesteld in de GRADE-NL groep (juni, 2021)
Tabel 2 Gestandaardiseerde formuleringen van conclusies en interpretatie (de uitkomst sterfte is gebruikt als voorbeeld).
|
Grootte van het effect* |
Suggesties voor het verwoorden van een conclusie (per uitkomstmaat) (vervang X door specifieke interventie, vervang ‘verminderen/toenemen’ door richting van effect, vervang ‘sterfte’ door specifieke uitkomst, voeg zo nodig ‘in vergelijking met Y’ toe) |
|
Kwaliteit van bewijs: hoog |
|
|
Groot effect |
X resulteert in een grote vermindering / toename van [de sterfte] |
|
Matig effect |
X vermindert / verhoogt [de sterfte] X resulteert in een vermindering / toename van [de sterfte] |
|
Klein effect (belangrijk) |
X vermindert / verhoogt [de sterfte] enigszins X resulteert in enige vermindering / toename van [de sterfte] |
|
Klein effect (triviaal, klein maar niet belangrijk effect of geen effect) |
X resulteert niet of nauwelijks in een verschil [in sterfte]
X vermindert / verhoogt [de sterfte] niet |
|
Kwaliteit van bewijs: redelijk |
|
|
Groot effect |
X resulteert waarschijnlijk in een grote vermindering / toename van [de sterfte] |
|
Matig effect |
X vermindert / verhoogt waarschijnlijk [de sterfte] X resulteert waarschijnlijk in een vermindering / toename van [de sterfte] |
|
Klein effect (belangrijk) |
X vermindert / verhoogt [de sterfte] waarschijnlijk enigszins X resulteert waarschijnlijk in enige vermindering / toename van [de sterfte] |
|
Klein effect (triviaal, klein maar niet belangrijk effect of geen effect) |
X resulteert waarschijnlijk niet of nauwelijks in een vermindering / toename van [de sterfte]
X vermindert / verhoogt [de sterfte] waarschijnlijk niet |
|
Kwaliteit van bewijs: laag |
|
|
Groot effect |
X lijkt te resulteren in een grote vermindering / toename van [de sterfte] De wetenschappelijke evidentie suggereert dat X resulteert in een grote vermindering / toename van [de sterfte] |
|
Matig effect |
X lijkt [de sterfte] te verminderen / verhogen De evidence suggereert dat X [de sterfte] vermindert / verhoogt X lijkt te resulteren in een vermindering / toename van [de sterfte] De wetenschappelijke evidentie suggereert dat X resulteert in een vermindering / toename van [de sterfte] |
|
Klein effect (belangrijk) |
X lijkt [de sterfte] enigszins te verminderen / verhogen De wetenschappelijke evidentie suggereert dat X [de sterfte] enigszins vermindert / verhoogt X lijkt te resulteren in enige vermindering / toename van [de sterfte] De wetenschappelijke evidentie suggereert dat X resulteert in enige vermindering / toename van [de sterfte] |
|
Klein effect (triviaal, klein maar niet belangrijk effect of geen effect) |
X lijkt niet of nauwelijks te resulteren in een verschil [in sterfte] De wetenschappelijke evidentie suggereert dat X niet of nauwelijks resulteert in een verschil [in sterfte]
X lijkt niet te resulteren in een vermindering / toename van [de sterfte] De wetenschappelijke evidentie suggereert dat X [de sterfte] niet vermindert / verhoogt |
|
Kwaliteit van bewijs: zeer laag |
|
|
Ieder effect |
De wetenschappelijke evidentie is zeer onzeker over het effect van X op [de sterfte] X lijkt [de sterfte] te verminderen / verhogen / niet of nauwelijks effect te hebben op [de sterfte] maar de wetenschappelijke evidentie is zeer onzeker. |
Summary of Findings (SOF) Tabellen
In die gevallen waarbij kwantitatieve gegevens uit een meta-analyse konden worden gebruikt, werden SOF tabellen gemaakt. Deze geven op overzichtelijke wijze de volgende gegevens weer voor de belangrijkste uitkomsten, zowel voor binaire (Guyatt et al., 2013) als continue uitkomsten (Guyatt et al., 2013a): aantal studies, aantal deelnemers, beste schatting van het relatief effect, zekerheid (kwaliteit) van de effectschatting en de beste schatting van het absolute effect voor alle belangrijke uitkomsten. Ook wordt aangegeven wat de spreiding is binnen deze effectschatting (95% betrouwbaarheidsinterval (BI). Hieronder (tabel 3) is een voorbeeld van een Summary of Findings tabel weergegeven. In tabel 2 zijn twee binaire uitkomsten weergegeven (kans op verbale agressie en kans op fysieke agressie) en een continue uitkomst (sociaal functioneren; weergegeven met mean difference). Alle drie uitkomsten de hebben te kampen met imprecisie. In de laatste kolom (absolute effecten) is te zien dat het gevolg is dat bijvoorbeeld CGT (Cognitieve Gedragstherapie) of CM (contingency management) een kleinere kans op fysieke agressie geeft (17 minder per 1000), maar dat het 95% BI aangeeft dat het binnen deze onzekerheid mogelijk is dat er 191 minder gevallen van agressie voorkomen, maar ook dat er juist 268 meer gevallen per 1000 voorkomen bij toepassing van deze therapie.
Tabel 3 Voorbeeld van Summary of Findings tabel
|
CGT of CM versus TAU voor antisocial personality disorder |
|||||
|
Uitkomsten |
Aantal deelnemers (studies) |
Certainty of the evidence |
Relatief effect |
Absolute effecten |
|
|
Risico met TAU |
Risico verschil met CGT |
||||
|
Verbale agressie |
52 |
Å¡¡¡a,b |
OR 1.25 |
630 per 1.000 |
50 meer per 1.000 |
|
Fysieke agressie |
52 |
Å¡¡¡a,b |
OR 0.92 |
296 per 1.000 |
17 minder per 1.000 |
|
Sociaal functioneren (CM) |
83 |
ÅÅ¡¡a,b |
- |
The mean sociaal functioneren was 0.16 |
MD 0.08 lager (0.14 lager tot 0.02 hoger) |
Redenen voor downgrading:
a. Vertekening: Onbekend risico op performance- en detection- en attrition bias voor Davidson2009 en Neufeld2008
b. Onnauwkeurigheid (2x): optimal information size is niet bereikt (<100 participanten)
Forest Plots
Bij de uitgangsvraag over psychotherapeutische interventies is voor elke belangrijke uitkomstmaat een meta-analyse uitgevoerd, om de omvang van het klinisch effect van de interventie samen te vatten. De data uit oorspronkelijke onderzoeken worden hiervoor verwerkt in een forest plot, welke een grafische weergave van de meta-analyse geeft (zie tabel 4 voor een voorbeeld van een forest plot). Hierin zijn de effecten (standardized mean difference +BI) van dialectische gedragstherapie (DGT) (vergeleken met treatment as usual (TAU) op de ernst van de borderline-persoonlijkheidsstoornis (BPD severity) te zien voor iedere individuele studie met deze vergelijking en ook voor alle studies tezamen (total).
Tabel 4 Voorbeeld van een forest plot: DGT versus TAU
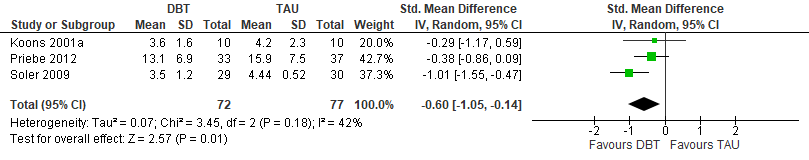
Uitkomst Ernst van de borderline-persoonlijkheidsstoornis (BPS).
AMSTAR beoordeling van systematische reviews
Voor de beoordeling van de kwaliteit van in de wetenschappelijke onderbouwing besproken systematische reviews werd gebruik gemaakt van de AMSTAR checklist (Shea et al., 2017). Met deze methode wordt de kwaliteit van de review (de gebruikte methoden) geclassificeerd als hoog, matig of laag.
Overwegingen
Naast het wetenschappelijk bewijs bepalen enkele andere factoren mede of een behandeling wordt aanbevolen.
Mee te wegen factoren om te bepalen of een behandeling wordt aanbevolen:
|
1. Kwaliteit van bewijs Hoe hoger de algehele kwaliteit van het bewijs, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. |
|
2. Balans tussen gewenste en ongewenste effecten Hoe groter het verschil is tussen de gewenste en ongewenste effecten, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. Hoe kleiner dit verschil of hoe meer onzekerheid over de grootte van het verschil, des te waarschijnlijker wordt het formuleren van een conditionele aanbeveling. Toelichting:
|
|
3. Patiëntenperspectief Hoe groter de uniformiteit in waarden en voorkeuren van patiënten bij het afwegen van de voor- en nadelen van een interventie, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. |
|
4. Professioneel perspectief Hoe groter de uniformiteit in waarden en voorkeuren van professionals ten aanzien van de toepasbaarheid van een interventie, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. Toelichting:
|
|
5. Middelenbeslag Hoe minder middelen er worden gebruikt (m.a.w. hoe lager de kosten van een interventie zijn vergeleken met de beschouwde alternatieven en andere kosten gerelateerd aan de interventie), des te waarschijnlijker wordt het formuleren van een sterke aanbeveling. Hoe meer onzekerheid over het middelenbeslag, des te waarschijnlijker wordt een conditionele aanbeveling. |
|
6. Organisatie van zorg Hoe meer onzekerheid of de geëvalueerde interventie daadwerkelijk op landelijke schaal toepasbaar is, des te waarschijnlijker wordt het formuleren van een conditionele aanbeveling. Toelichting:
|
Aanbevelingen
Afhankelijk van deze factoren kan een behandeling wel of niet worden aanbevolen. We maken daarbij onderscheid tussen zwakke en sterke aanbevelingen. In het geval van een sterke aanbeveling zou je behandeling X voor alle patiënten met Y willen aanbevelen. Bij een zwakke aanbeveling geldt dat maar voor een deel van de patiënten. Dit is bijvoorbeeld afhankelijk van de voorkeuren van de patiënt in kwestie. Het is belangrijk in deze sectie expliciet te vermelden op grond waarvan een behandeling wel of niet wordt aanbevolen en ook waarom die aanbeveling zwak of sterk zou moeten zijn.
Voor de formulering van ‘sterke’ (onvoorwaardelijke) en ‘zwakke’ (voorwaardelijke) aanbevelingen is de volgende indeling aangehouden (zie tabel 5).
Tabel 5 GRADE Voorkeursformulering sterke / zwakke aanbevelingen
|
Gradering aanbeveling |
Betekenis |
Voorkeursformulering |
|
STERK VOOR |
De voordelen zijn groter dan de nadelen voor bijna alle patiënten. Alle of nagenoeg alle geïnformeerde patiënten zullen waarschijnlijk deze optie kiezen. |
We bevelen [interventie] aan. |
|
ZWAK VOOR |
De voordelen zijn groter dan de nadelen voor een meerderheid van de patiënten, maar niet voor iedereen. De meerderheid van geïnformeerde patiënten zal waarschijnlijk deze optie kiezen. |
Overweeg [interventie], bespreek de voor- en nadelen. |
|
ZWAK TEGEN |
De nadelen zijn groter dan de voordelen voor een meerderheid van de patiënten, maar niet voor iedereen. De meerderheid van geïnformeerde patiënten zal waarschijnlijk deze optie niet kiezen. |
Wees terughoudend met [interventie], bespreek de voor- en nadelen. |
|
STERK TEGEN |
De nadelen zijn groter dan de voordelen voor bijna alle patiënten. Alle of nagenoeg alle geïnformeerde patiënten zullen waarschijnlijk deze optie niet kiezen. |
We bevelen [interventie] niet aan. |
Referenties
- Burgers, J. S. & Everdingen, J. J. E. van (2004). Evidence-based richtlijnontwikkeling in Nederland: het EBRO-platform. Nederlands Tijdschrift voor Geneeskunde, 148, 2057-9.
- Everdingen, J. J. E. van, Dreesens, D. H. H., Burgers, J. S., Swinkels, J. A., Barneveld, T. A. van, Weijden, T. van der (Eds.) (2014). Handboek evidence-based richtlijnontwikkeling. Houten: Bohn Stafleu Van Loghum.
- Guyatt, G. H., Oxman, A. D., Vist, G. E., Kunz, R., Falck-Ytter, Y., Alonso-Coello, P., Schünemann, H. J., GRADE Working Group (2008). GRADE: an emerging consensus on rating quality of evidence and strength of recommendations. BMJ, 33, 924-6.
- Guyatt, G. H., Oxman, A. D., Santesso, N., Helfand, M., Vist, G., Kunz, R.,... Schünemann, H. J. (2013). GRADE guidelines: 12. Preparing Summary of Findings tables—binary outcomes. Journal of Clinical Epidemiology, 66, 158-172.
- Guyatt, G. H., Thorlund, K., Oxman, A. D., Walter, S. D., Patrick, D., Furukawa, T. A.,... Schünemann, H. J. (2013a). GRADE guidelines: 13. Preparing Summary of Findings tables and evidence profiles—continuous outcomes. Journal of Clinical Epidemiology, 66, 73-183.
- Santesso, N, et al. GRADE guidelines 26: informative statements to communicate the findings of systematic reviews of interventions - PubMed (nih.gov).
- Shea, B. J., Reeves, B. C., Wells, G., Thuku, M., Hamel, C., Moran, J.,... Henry, D. A. (2017). AMSTAR 2: a critical appraisal tool for systematic reviews that include randomised or non-randomised studies of healthcare interventions, or both. BMJ, 358, j4008.
Zoekverantwoording
Search 20-8- 2020 naar systematische reviews voor Persoonlijkheidsstoornissen per comorbiditeit
Er is gezocht naar systematic reviews in medline, embase en psycinfo voor persoonlijkheidsstoornissen en resp
Depressie
PTSS
ADHD
Verslaving
Eetstoornissen
Overzicht resultaten en aantallen per database
|
Naam file |
database |
aantal |
|
PS + depressie |
medline |
88 |
|
|
embase |
73 |
|
|
psycinfo |
7 |
|
PS + PTSS |
medline |
6 |
|
|
embase |
3 |
|
|
psycinfo |
4 |
|
PS + ADHD |
medline |
6 |
|
|
embase |
11 |
|
|
psycinfo |
7 |
|
PS + verslaving |
medline |
44 |
|
|
embase |
11 |
|
|
psycinfo |
13 |
|
PS + eetstoornissen |
medline |
7 |
|
|
embase |
4 |
|
|
psycinfo |
17 (vanaf 1992!) |
De gehanteerde zoekstrategie per database is hieronder te vinden. Er is in medline en embase gezocht vanaf 2010, in psycinfo tengevolge van de kleine aantallen is er in een langere tijdsperiode gezocht.
Database: Ovid MEDLINE(R) ALL <1946 to August 19, 2020>
Search Strategy:
--------------------------------------------------------------------------------
1 exp Depressive Disorder/ (109277)
2 personality disorders/ or antisocial personality disorder/ or borderline personality disorder/ or compulsive personality disorder/ or dependent personality disorder/ or histrionic personality disorder/ or paranoid personality disorder/ or passive-aggressive personality disorder/ or schizoid personality disorder/ or schizotypal personality disorder/ (38113)
3 (personality adj2 disorder?).tw,kw. (20358)
4 (personality adj2 (impulse* or inadequate)).tw,kw. (41)
5 ((antisocial adj2 personalit*) or (dyssocial adj2 behavior?)).tw,kw. (2657)
6 (personalit* adj2 (antisocial or sociopathic or psychopathic)).tw,kw. (3290)
7 ((borderline adj2 personality disorder?) or (compulsive adj2 personalit*) or hysteria or (hysterical adj2 neurose?) or (paranoid adj2 personalit*) or (schizoid adj2 personalit*) or schizophrenia? or (schizotypal adj2 disorder?)).tw,kw. (122213)
8 or/3-7 (134557)
9 2 or 8 (156711)
10 "P voor persoonlijkheidsstoornissen".ti. (0)
11 comorbidity/ or multimorbidity/ (109240)
12 ((Coexistence or comorbid*) adj5 disorder?).tw,kw. (17112)
13 (co?morbid* or coexist*).tw,kw. (235167)
14 11 or 12 or 13 (304469)
15 9 and 14 (10536)
16 Depression/ (119455)
17 Stress Disorders, Post-Traumatic/ (32821)
18 (depress* or (posttraumatic adj2 neurose?) or (posttraumatic adj2 stress adj disorder?)).tw,kw. (477354)
19 Attention Deficit Disorder with Hyperactivity/ (28762)
20 (adhd or (attention adj1 deficit adj2 disorder?)).tw,kw. (33470)
21 exp *Substance-Related Disorders/ (212528)
22 exp *"Feeding and Eating Disorders"/ (25720)
23 (addict* or boulimia or anore* or alcohol* or drug*).ti,kw. (646337)
24 or/16-23 (1283333)
25 14 or 24 (1529142)
26 9 and 25 (39524)
27 (dutch or english or german).la. (27664201)
28 26 and 27 (36642)
29 28 (36642)
30 limit 29 to yr="2005 -Current" (23277)
31 "filter SR".ti. (0)
32 meta analysis.pt. (118412)
33 (meta-anal$ or metaanal$).tw,kf. (180832)
34 (quantitativ$ adj10 (review$ or overview$)).tw. (9582)
35 (systematic$ adj10 (review$ or overview$)).tw. (198011)
36 (methodologic$ adj10 (review$ or overview$)).tw. (12124)
37 (quantitativ$ adj10 (review$ or overview$)).kf. (76)
38 (systematic$ adj10 (review$ or overview$)).kf. (20553)
39 (methodologic$ adj10 (review$ or overview$)).kf. (80)
40 medline.tw. and review.pt. (79607)
41 (pooled adj3 analy*).tw. (20287)
42 (pooled adj3 analy*).kf. (274)
43 "cochrane$".fc_jour. (14974)
44 or/32-43 (365225)
45 "einde SR filter".ti. (0)
46 30 and 44 (1489)
47 *comorbidity/ or *multimorbidity/ (3540)
48 ((Coexistence or comorbid*) adj5 disorder?).ti,kw. (3638)
49 (co?morbid* or coexist*).ti,kw. (38255)
50 47 or 48 or 49 (40169)
51 46 and 50 (118)
52 from 51 keep 1-118 (118)
53 personality disorders/co or antisocial personality disorder/co or borderline personality disorder/co or compulsive personality disorder/co or dependent personality disorder/co or histrionic personality disorder/co or paranoid personality disorder/co or passive-aggressive personality disorder/co or schizoid personality disorder/co or schizotypal personality disorder/co (3123)
54 14 and 53 (512)
55 44 and 54 (16)
56 9 and 27 and 44 and 53 (47)
57 56 (47)
58 limit 57 to yr="2005 -Current" (38)
59 58 not 51 (32)
60 1 or 24 (1299664)
61 13 or 60 (1491675)
62 8 and 61 and 44 and 27 (1609)
63 both.ti. (47245)
64 8 and 61 and 44 and 27 and (50 or 63) (124)
65 64 not (52 or 59) (13)
66 1 or 16 (216613)
67 9 and 44 and 66 (383)
68 67 (383)
69 limit 68 to yr="2010 -Current" (260)
70 68 (383)
71 limit 70 to yr="2015 -Current" (176)
72 Depressive Disorder, Major/ (30183)
73 71 and 72 (92)
74 Depressive Disorder, Major/dt, px, rh, th [Drug Therapy, Psychology, Rehabilitation, Therapy] (20468)
75 *Depressive Disorder, Major/dt, px, rh, th (12957)
76 71 and 75 (26)
77 Attention Deficit Disorder with Hyperactivity/dt, px, rh, th (16770)
78 9 and 27 and 44 and 77 (26)
79 exp *Depressive Disorder/th, rh, px, dt (41729)
80 *Depression/dt, th, rh, px (30184)
81 (depress* adj5 (therap* or treat*)).ti,kw. (19157)
82 79 or 80 or 81 (76817)
83 9 and 27 and 44 and 82 (120)
84 83 (120)
85 limit 84 to yr="2010 -Current" (88) depressie
86 *Stress Disorders, Post-Traumatic/th, dt, px, rh (13045)
87 (ptss adj8 (therap* or treat*)).ti,kw. (2)
88 (posttraumatic adj8 (treat* or therap*)).ti,kw. (1883)
89 86 or 87 or 88 (14133)
90 9 and 27 and 44 and 89 (8)PTSS
91 90 (8)
92 limit 91 to yr="2010 -Current" (6)
93 *Attention Deficit Disorder with Hyperactivity/th, dt, px, rh (10283)
94 (attention adj1 deficit adj2 disorder? adj8 (therap* or treat*)).ti,kw. (1605)
95 (adhd adj5 (therap* or treat*)).ti,kw. (1033)
96 93 or 94 or 95 (11051)
97 9 and 27 and 44 and 96 (9)
98 97 (9)
99 limit 98 to yr="2010 -Current" (6)
100 Attention Deficit Disorder with Hyperactivity/th, dt, rh, px (16770)
101 94 or 95 or 100 (17305)
102 9 and 27 and 44 and 101 (26) ADHD
103 exp *Substance-Related Disorders/th, dt, rh, px (66420)
104 9 and 27 and 44 and 103 (64)
105 104 (64)
106 limit 105 to yr="2010 -Current" (44)verslaving
107 exp *"Feeding and Eating Disorders"/th, dt, px, rh (10614)
108 ((boulimia or anore*) adj8 (treat* or thera*)).ti,kw. (2342)
109 107 or 108 (11896)
110 9 and 27 and 44 and 109 (7) eetstoornissen
Database: Embase <1974 to 2020 August 19>
Search Strategy:
--------------------------------------------------------------------------------
1 exp Depressive Disorder/ (475865)
2 personality disorders/ or antisocial personality disorder/ or borderline personality disorder/ or compulsive personality disorder/ or dependent personality disorder/ or histrionic personality disorder/ or paranoid personality disorder/ or passive-aggressive personality disorder/ or schizoid personality disorder/ or schizotypal personality disorder/ (31250)
3 (personality adj2 disorder?).tw,kw. (27970)
4 (personality adj2 (impulse* or inadequate)).tw,kw. (46)
5 ((antisocial adj2 personalit*) or (dyssocial adj2 behavior?)).tw,kw. (3436)
6 (personalit* adj2 (antisocial or sociopathic or psychopathic)).tw,kw. (4084)
7 ((borderline adj2 personality disorder?) or (compulsive adj2 personalit*) or hysteria or (hysterical adj2 neurose?) or (paranoid adj2 personalit*) or (schizoid adj2 personalit*) or schizophrenia? or (schizotypal adj2 disorder?)).tw,kw. (166203)
8 or/3-7 (182918)
9 2 or 8 (198411)
10 "P voor persoonlijkheidsstoornissen".ti. (0)
11 comorbidity/ or multimorbidity/ (272631)
12 ((Coexistence or comorbid*) adj5 disorder?).tw,kw. (24965)
13 (co?morbid* or coexist*).tw,kw. (364311)
14 11 or 12 or 13 (480790)
15 9 and 14 (13773)
16 Depression/ (366349)
17 Stress Disorders, Post-Traumatic/ (20704)
18 (depress* or (posttraumatic adj2 neurose?) or (posttraumatic adj2 stress adj disorder?)).tw,kw. (640366)
19 Attention Deficit Disorder with Hyperactivity/ (18527)
20 (adhd or (attention adj1 deficit adj2 disorder?)).tw,kw. (47343)
21 exp *Substance-Related Disorders/ (141259)
22 exp *"Feeding and Eating Disorders"/ (33516)
23 (addict* or boulimia or anore* or alcohol* or drug*).ti,kw. (928980)
24 or/16-23 (1761582)
25 14 or 24 (2151925)
26 9 and 25 (56510)
27 (dutch or english or german).la. (30744260)
28 26 and 27 (52164)
29 28 (52164)
30 limit 29 to yr="2005 -Current" (37821)
31 "filter SR".ti. (0)
32 meta analysis.pt. (0)
33 [(meta-anal$ or metaanal$).tw,kf.] (0)
34 (quantitativ$ adj10 (review$ or overview$)).tw. (11419)
35 (systematic$ adj10 (review$ or overview$)).tw. (246935)
36 (methodologic$ adj10 (review$ or overview$)).tw. (14060)
37 [(quantitativ$ adj10 (review$ or overview$)).kf.] (0)
38 [(systematic$ adj10 (review$ or overview$)).kf.] (0)
39 [(methodologic$ adj10 (review$ or overview$)).kf.] (0)
40 medline.tw. and review.pt. (73899)
41 (pooled adj3 analy*).tw. (31062)
42 [(pooled adj3 analy*).kf.] (0)
43 "cochrane$".fc_jour. (20711)
44 or/32-43 (329721)
45 "einde SR filter".ti. (0)
46 30 and 44 (1543)
47 *comorbidity/ or *multimorbidity/ (17598)
48 ((Coexistence or comorbid*) adj5 disorder?).ti,kw. (6020)
49 (co?morbid* or coexist*).ti,kw. (55774)
50 47 or 48 or 49 (59611)
51 46 and 50 (111)
52 [from 51 keep 1-118] (0)
53 personality disorders/co or antisocial personality disorder/co or borderline personality disorder/co or compulsive personality disorder/co or dependent personality disorder/co or histrionic personality disorder/co or paranoid personality disorder/co or passive-aggressive personality disorder/co or schizoid personality disorder/co or schizotypal personality disorder/co (586)
54 14 and 53 (64)
55 44 and 54 (3)
56 9 and 27 and 44 and 53 (5)
57 56 (5)
58 limit 57 to yr="2005 -Current" (3)
59 58 not 51 (3)
60 1 or 24 (1803103)
61 13 or 60 (2095925)
62 8 and 61 and 44 and 27 (1794)
63 both.ti. (55211)
64 8 and 61 and 44 and 27 and (50 or 63) (110)
65 64 not (52 or 59) (110)
66 13 or 60 or 63 (2147905)
67 13 or 60 or 63 or 50 (2150033)
68 8 and 67 and 44 and 27 (1810)
69 68 (1810)
70 limit 69 to yr="2005 -Current" (1653)
71 50 or 63 (114659)
72 70 and 71 (109)
73 [personality disorders/pp or antisocial personality disorder/pp or borderline personality disorder/pp or compulsive personality disorder/pp or dependent personality disorder/pp or histrionic personality disorder/pp or paranoid personality disorder/pp or passive-aggressive personality disorder/pp or schizoid personality disorder/pp or schizotypal personality disorder/pp] (0)
74 53 or 71 or 73 (115227)
75 70 and 74 (111)
76 (associat* or "at risk" or "high risk").tw,kw. (6575119)
77 67 or 76 (8065798)
78 70 and 77 (1653)
79 50 or 63 (114659)
80 60 and 79 (22164)
81 9 and 80 (2639)
82 27 and 44 and 81 (86)
83 14 or 76 (6831960)
84 60 and 83 (549781)
85 9 and 27 and 44 and 84 (929)
86 85 (929)
87 limit 86 to yr="2005 -Current" (870)
88 87 (870)
89 limit 88 to yr="2019 -Current" (168)
90 89 not 64 (154)
91 exp depression/dm, dt, rh, si, th [Disease Management, Drug Therapy, Rehabilitation, Side Effect, Therapy] (127076)
92 exp *depression/dm, dt, rh, si, th (69292)
93 (depress* adj5 (therap* or treat*)).ti,kw. (25472)
94 92 or 93 (79861)
95 9 and 27 and 44 and 94 (152)
96 95 (152)
97 limit 96 to yr="2010 -Current" (104)
98 (major adj1 depress* adj5 (therap* or treat*)).ti,kw. (4155)
99 92 or 98 (70656)
100 9 and 27 and 44 and 99 (143)
101 100 (143)
102 limit 101 to yr="2010 -Current" (98)
103 *Stress Disorders, Post-Traumatic/dm, dt, rh, si, th (2812)
104 9 and 27 and 44 and 103 (3)
105 *Attention Deficit Disorder with Hyperactivity/dm, dt, rh, si, th (2956)
106 9 and 27 and 44 and 105 (1)
107 Attention Deficit Disorder with Hyperactivity/dm, dt, rh, si, th (4821)
108 9 and 27 and 44 and 107 (15)
109 108 (15)
110 limit 109 to yr="2010 -Current" (11)
111 exp *Substance-Related Disorders/dm, dt, rh, si, th (27498)
112 9 and 27 and 44 and 111 (27)
113 112 (27)
114 limit 113 to yr="2010 -Current" (20)
115 exp *"Feeding and Eating Disorders"/dm, dt, rh, si, th (7129)
116 9 and 27 and 44 and 115 (5)
Psyinfo
Database: APA PsycInfo <1806 to August Week 3 2020>
Search Strategy:
--------------------------------------------------------------------------------
1 personality disorders/ or antisocial personality disorder/ or avoidant personality disorder/ or borderline personality disorder/ or dependent personality disorder/ or histrionic personality disorder/ or narcissistic personality disorder/ or obsessive compulsive personality disorder/ or paranoid personality disorder/ or passive aggressive personality disorder/ or exp sadomasochistic personality/ or schizoid personality disorder/ or schizotypal personality disorder/ (27196)
2 comorbidity/ (32756)
3 ((Coexistence or comorbid*) adj5 disorder?).tw,id. (18543)
4 2 or 3 (40400)
5 exp major depression/ (132328)
6 exp posttraumatic stress disorder/ (33251)
7 attention deficit disorder with hyperactivity/ (25508)
8 exp addiction/ (29891)
9 exp eating disorders/ (31066)
10 (ptss or (posttraumatic adj2 stress adj1 disord*) or depress* or addict*).ti,id. (211199)
11 or/5-10 (297933)
12 2 or 3 (40400)
13 1 and 11 and 12 (931)
14 (dutch or english or german).la. (4557935)
15 13 and 14 (871)
16 limit 15 to yr="2005 -Current" (566)
17 "filter systematic reviews psycinfo".ti. (0)
18 (meta-anal* or metaanal*).tw. (38610)
19 (quantitativ* adj5 (review* or overview*)).tw. (2521)
20 (systematic* adj5 (review* or overview*)).tw. (36069)
21 (methodolo* adj5 (review* or overview*)).tw. (6911)
22 (medline or cochrane).tw. (17437)
23 (review* or overview*).ti. (165268)
24 (literature adj5 review).tw. (79412)
25 (synthes* adj3 (literature* or research or studies or data)).tw. (9117)
26 (pooled adj5 analys*).tw. (2327)
27 (data adj2 pool*).tw. (2327)
28 (medline or medlars or embase or cinahl or scisearch or psycinfo or psyclit or psychlit).ti. (76)
29 ((hand or manual* or database* or computer* or electronic*) adj2 search*).tw. (11338)
30 or/18-29 (269097)
31 16 and 30 (52)
32 11 or 12 (321299)
33 1 and 30 and 32 (330)
34 "Personality Disorders ".cc. (13987)
35 1 or 34 (29907)
36 (comorbid* or coexist*).tw,id. (64046)
37 2 or 36 (71196)
38 35 and 37 (3151)
39 14 and 30 and 38 (217)
40 co?morbid*.tw,id. (56074)
41 2 or 36 or 40 (71211)
42 14 and 30 and 35 and 41 (217)
43 42 (217)
44 limit 43 to all journals (178)
45 exp "substance abuse and addiction measures"/ or exp alcohol abuse/ or exp "alcohol use disorder"/ or exp alcoholism/ or exp drug abuse/ or exp drug addiction/ or exp drug dependency/ or "substance related and addictive disorders"/ (117238)
46 exp major depression/ or "depression (emotion)"/ (156575)
47 mental disorders/ or exp eating disorders/ or exp "substance related and addictive disorders"/ (245308)
48 posttraumatic stress disorder/ or complex ptsd/ or desnos/ (33251)
49 45 or 46 or 47 or 48 (417416)
50 (depress* or addict* or adhd or ptts or (stress adj1 disorder*)).tw,id. (413571)
51 49 or 50 (594376)
52 42 and 51 (118)
53 52 (118)
54 limit 53 to all journals (98)
55 exp major depression/ (132328)
56 exp *major depression/ (109436)
57 treatment/ or disease management/ or "medical treatment (general)"/ or self-help techniques/ or therapeutic processes/ (112575)
58 *personality disorders/ or *antisocial personality disorder/ or *avoidant personality disorder/ or *borderline personality disorder/ or *dependent personality disorder/ or *histrionic personality disorder/ or *narcissistic personality disorder/ or *obsessive compulsive personality disorder/ or *paranoid personality disorder/ or *passive aggressive personality disorder/ or exp *sadomasochistic personality/ or *schizoid personality disorder/ or *schizotypal personality disorder/ (23741)
59 14 and 30 and 56 and 57 and 58 (7)
60 exp *posttraumatic stress disorder/ (28604)
61 14 and 30 and 60 and 57 (263)
62 14 and 30 and 56 and 57 and 58 (7)
63 14 and 30 and 57 and 58 (144)
64 6 and 63 (4)
65 7 and 14 and 30 and 58 (8)
66 8 and 14 and 30 and 58 (13)
67 9 and 14 and 30 and 58 (19)
"PP med20200820 persoonlijkheidsstoornissen comorbidity behandeling"
PP psy20200820 PS comorbidity SR"
PP emb20200820 persoonlijkheidsstoornissen comorbidity behandeling
