Muziek tijdens het perioperatieve proces
Uitgangsvraag
Wat is de toegevoegde waarde van muziek tijdens het perioperatieve proces, dat wil zeggen meerdere malen rondom de operatie aangeboden, voor patiënten die een invasieve operatie onder anesthesiologische begeleiding ondergaan?
Aanbeveling
Overweeg het aanbieden van muziek bij patiënten in het perioperatieve proces om pijn, angst, stress en mogelijk ook het gebruik van medicatie te verminderen:
- De mogelijkheid om perioperatief muziek te luisteren kan genoemd worden in de preoperatieve informatiefolder en/of besproken worden tijdens het preoperatieve (verpleegkundig) opnamegesprek
- Patiënten kunnen worden gewezen op de mogelijkheid om op de verpleegafdeling te starten met het luisteren naar muziek via een persoonlijke muziekdrager met hoofdtelefoon of oortelefoon (‘oortjes’). Het luisteren naar muziek kan daarna voortgezet worden tijdens het transport naar de holding en tijdens het verblijf op de holding, waarbij gestreefd kan worden om preoperatief in totaal tenminste één keer ongeveer 20-30 minuten naar muziek te luisteren
- Patiënten kunnen worden gewezen op de mogelijkheid om gedurende de gehele operatie naar muziek te luisteren
- Patiënten kunnen worden gewezen op de mogelijkheid om bijvoorbeeld tijdens het verblijf op de recovery en tijdens het postoperatieve verblijf op de afdeling naar muziek te luisteren, waarbij de frequentie en de duur van de muziek dienen te worden afgestemd op de voorkeuren van de patiënt
- Het genre en het volume van de muziek dienen te worden afgestemd op de voorkeuren van de patiënt.
Overwegingen
Voor- en nadelen van de interventie en de kwaliteit van het bewijs
Er is voor de literatuursamenvatting gebruik gemaakt van drie systematische reviews waarin de effecten van perioperatieve muziek op angst en/of pijn (Kühlmann, 2018), op de fysiologische stressrespons (Fu, 2019), en op het gebruik van medicatie en opnameduur (Fu, 2020) zijn beschreven. Een aanvullende zoektocht naar recente studies leverde twee relevante RCT’s op het gebied van perioperatieve muziek op, dit betrof in beide gevallen opgenomen muziek.
De meta-analyse van Kühlmann (2018) op basis van 10 RCT’s liet een klinisch relevant verschil zien voor pijn, ten gunste van muziek (SMD>0,2). In één recente RCT werd een klinisch relevant verschil ten gunste van muziek gerapporteerd (het verschil tussen de groepen was meer dan 1,2 op een VAS 0-10). De bewijskracht voor de uitkomstmaat pijn was redelijk.
Voor angst liet de meta-analyse van Kühlmann (2018) op basis van 13 RCT’s een klinisch relevant verschil zien ten gunste van muziek (SMD>0,2). Eén recente RCT liet geen klinisch relevant verschil zien (het verschil tussen de groepen was kleiner dan 3 punten op de STAI (vergelijkbaar met <12 mm op een VAS) en een andere recente RCT liet wel een klinisch relevant verschil ten gunste van muziek liet zien (het verschil tussen de groepen was ruim 6 punten op de GAD-7 (0-21) schaal, vergelijkbaar met >12 mm op een VAS 0-100). Bij deze laatste RCT was niet geheel duidelijk op welk moment angst werd gemeten, waardoor er mogelijk sprake was van een baseline verschil in angst tussen de groepen. De bewijskracht voor de uitkomstmaat angst was laag.
Wat betreft medicatie liet de meta-analyse van Fu (2020) zien dat muziek voor, tijdens en/of na de operatie tot een klinisch relevant verschil in gebruik van opioïden, propofol en midazolam leidde, ten gunste van muziek. Eén recente RCT liet geen verschil in het gebruik van analgetica zien.
Voor twee van de belangrijke uitkomsten – stress en opnameduur – werden resultaten gerapporteerd. De meta-analyse van Fu (2019) liet zien dat er aan het eind van de operatie geen klinisch relevant verschil was in cortisolniveau (SMD<0,2), terwijl er postoperatief wel een klein klinisch relevant verschil ten gunste van muziek werd gevonden (SMD>0,2). Er was echter wel sprake van variatie in het effect tussen de studies. Voor opnameduur liet de meta-analyse van Fu (2020) geen klinisch relevant verschil zien (SMD<0,2). De bewijskracht voor deze belangrijke uitkomsten was zeer laag. Voor delier, slaapkwaliteit en patiënttevredenheid werden geen resultaten gerapporteerd.
Bewijskracht
De bewijskracht voor de cruciale en belangrijke uitkomsten was redelijk (pijn) tot laag (angst) of zeer laag (medicatie). De bewijskracht voor de belangrijke uitkomsten stress en opnameduur was zeer laag. Er werd onder andere afgewaardeerd vanwege het risico op bias (onder andere het onvolledig rapporteren van de methodologie en onvolledige blindering), indirectheid (omdat de populatie niet geheel overeenkwam met onze criteria, of omdat de uitkomstmaat cortisol werd gebruikt), heterogeniteit, het kleine aantal geïncludeerde patiënten en/of publicatiebias.
Het grootste punt van kritiek op deze studies is de heterogeniteit van de studies, de kleine populaties die onderzocht zijn en de matige kwaliteit van enkele studies, wat het lastig maakt om algehele, sterke aanbevelingen te doen. De hoge mate van heterogeniteit die in vrijwel alle onderzoeken wordt gevonden kan worden verklaard door de verschillende populaties, ingrepen en muziekinterventies die zijn onderzocht. Hoewel heterogeniteit in klinisch onderzoek over het algemeen niet gewenst is, kan het in dit geval ook worden vertaald naar een brede toepassing voor deze eenvoudige interventie.
Op basis van de gerapporteerde resultaten kan in algemene zin geconcludeerd worden dat muziek waarschijnlijk een positieve uitwerking heeft op de patiënt tijdens het perioperatieve proces. Daarnaast zijn er geen aanwijzingen dat het aanbieden van muziek nadelige effecten heeft op patiënten, wat strookt met het geneeskundige grondbeginsel ‘primair niet schaden’.
Waarden en voorkeuren van patiënten (en eventueel hun verzorgers)
Het belangrijkste doel van luisteren naar muziek rondom de operatie is de verbetering van het zorgproces voor de patiënt die wordt geopereerd, zodat de ervaring met de zorg verbetert en het herstel bespoedigd wordt. Manieren om dit te meten zijn bijvoorbeeld het reduceren van angst en/of pijn, de hoeveelheid medicatie die wordt gebruikt (analgetica of sedativa) of parameters van de stressreactie van het lichaam (zoals fysiologische parameters (hartslag, bloeddruk) of cortisol) rond een operatie. Het optimaliseren van slaapkwaliteit is een voorbeeld van een uitkomst die helpt in een voorspoedig herstel.
Op de preoperatieve polikliniek, of in de preoperatieve informatiefolder, kan de patiënt worden gewezen op de mogelijkheden van het luisteren naar muziek en kan de patiënt geïnformeerd worden hoe het luisteren naar muziek praktisch gezien in zijn werk gaat. De toepassing van muziek in het ziekenhuis vereist beperkte kennis en vaardigheden. Een klein deel van de patiënten, voornamelijk de oudere patiënt, zal hulp nodig hebben bij het gebruik van de muziekapparatuur. Ten aanzien van de soort muziek wordt de voorkeursmuziek van de patiënt aangehouden. Dit kunnen voor de patiënt specifieke muziekstukken zijn, maar er kan ook op basis van genre worden gekozen. Het meest praktische is dat patiënten zelf het volume van de muziek instellen, eventueel kan een volumebegrenzer helpen. Belangrijk is om het volume niet te luid in te stellen, mede vanwege de tijdelijke paralyse van de musculus stapedius bij het in werking treden van algehele anesthesie.
Overigens is er ook een groep van patiënten die niet van muziek houdt en hier perioperatief dan ook geen behoefte aan zal hebben. Vanzelfsprekend blijft dit dan achterwege.
Kosten (middelenbeslag)
Er zijn tot op heden geen kosteneffectiviteitsstudies uitgevoerd naar het toepassen van muziek tijdens het perioperatieve proces. Gezien het werkingsmechanisme van muziek zou de kosteneffectiviteit kunnen voortkomen uit de vermindering van angst en pijn rondom de operatie. Hierdoor zou het gebruik van anxiolytica en analgetica kunnen afnemen. Een afname van angst en pijn kan ook leiden tot verkorte opnameduur, en daarmee een daling in complicaties en het risico op delier (voornamelijk maar niet uitsluitend bij de oudere patiëntenpopulatie). De grootte van dit effect, en de eventuele kostenbesparing die hiermee gepaard gaat, zal berekend moeten worden in kosteneffectiviteitsstudies.
Qua mogelijke uitgaven kan er worden gedacht aan eenmalige kosten van aanschaf van apparatuur om muziek af te spelen of op te beluisteren, eventuele abonnementskosten voor online streamingdiensten om muziek af te spelen (met name voor patiënten die dit zelf niet mee hebben), en indien nodig werktijd van zorgprofessionals om te ondersteunen in het afspelen van de muziek. De ervaring uit diverse RCT’s en implementatietrajecten is dat de meeste patiënten hun eigen muziekdrager met hoofdtelefoon of oortelefoon (‘oortjes’) meenemen met eigen muziek. Veel ziekenhuizen hebben al tablets met een hoofd- of oortelefoon in huis.
Aanvaardbaarheid, haalbaarheid en implementatie
In het kader van de procesevaluatie zijn er een aantal verschillende implementatiestudies uitgevoerd naar (perioperatieve) muziekinterventies, waaronder ook een Nederlandse pilot implementatiestudie. De resultaten van deze studie zijn nog niet gepubliceerd, wel is het studieprotocol beschikbaar (Kakar, 2021). Het gaat om een studie uitgevoerd in een Nederlands ziekenhuis waarbij gestreefd werd tenminste 100 patiënten te includeren die een operatie ondergingen wegens een chronische darmontsteking (IBD) of colorectaal carcinoom. De eerste resultaten van deze studie laten zien dat 75% van de patiënten met een op-maat-gemaakte strategie de muziek aangeboden kreeg door zorgprofessionals op verschillende levels (polikliniek, verpleegafdeling). 72% van de patiënten die muziek aangeboden kreeg heeft hier gebruik van gemaakt. Er werden weinig potentiële bezwaren geregistreerd ten aanzien van de muziekinterventie, wel werd benadrukt dat het belangrijk is de voorkeursmuziek van de patiënt te gebruiken.
In de praktijk zal de voornaamste belasting liggen bij de afdelingsverpleegkundige, de anesthesiemedewerker en recoveryverpleegkundige. Het is daarom van belang om deze zorgprofessionals te informeren over de aanbeveling betreffende perioperatieve muziek en vaardigheden in het ondersteunen bij het luisteren naar muziek te trainen. Deze training kan gekoppeld worden aan bestaande bij- en nascholingsprogramma’s.
Uit de studie bleek verder dat 28% van de patiënten geen behoefte had aan de interventie. Hierbij is niet verder gevraagd naar de reden, mogelijk zouden ze beter geïnformeerd kunnen worden ten aanzien van de voordelen van het luisteren naar muziek, hoewel het luisteren naar muziek in de perioperatieve setting anders is dan op de polikliniek. Morele en ethische bezwaren zijn niet van toepassing bij deze interventie.
In de pilot implementatie studie werd een inschatting gemaakt van de mate van belasting voor zorgverleners. De voornaamste belasting werd ingeschat op tijd en impact op werkzaamheden van verpleegkundigen die de patiënt in de apparatuur voorzien, en de totale belasting werd laag ingeschat. Zie voor de toepassing Figuur 1 (Kühlmann, 2019).
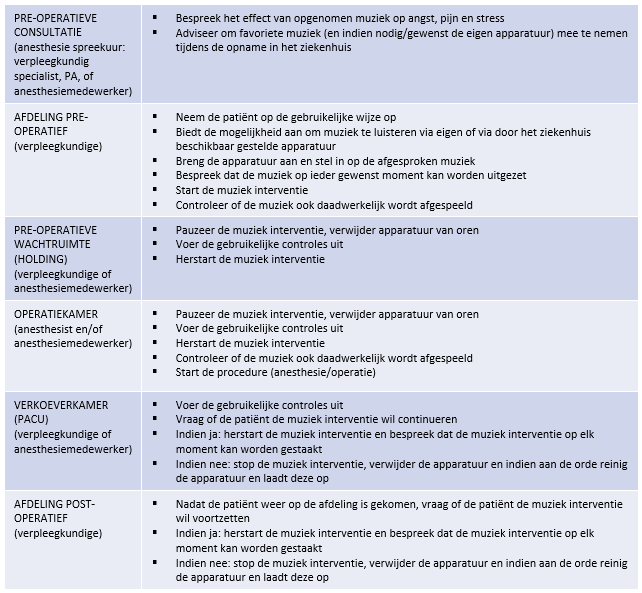
Figuur 1: Werkwijze voor het aanbieden van het luisteren naar muziek tijdens het perioperatieve proces
Deze richtlijnmodule heeft alleen betrekking op patiënten die klinisch worden geopereerd. Stress en angst kunnen al beginnen op het moment van opname op de vreemde omgeving van de verpleegafdeling in het ziekenhuis. Het luisteren naar muziek kan worden gestart op de verpleegafdeling, voor het toepassen van preoperatieve muziek is het daarom met name van belang om de verpleging van de afdeling op te leiden voor het implementeren van muziek. Ook zal er apparatuur aanwezig moeten zijn op de verpleegafdeling voor patiënten die zelf geen toegang tot muziek hebben. Een verpleegkundige op de afdeling geeft patiënten informatie over het luisteren naar muziek en ondersteunt de patiënt zonodig bij het klaarmaken van de apparatuur met de muziek van voorkeur van de patiënt.
Patiënten kan worden aangeboden om op de afdeling tenminste één keer ongeveer 30 minuten muziek te luisteren via een hoofdtelefoon. In de studies die geïncludeerd zijn in de literatuursamenvatting varieert de duur van het luisteren naar muziek aanzienlijk, waarbij een duur van 20-30 minuten het vaakste voorkwam. Het is niet duidelijk wat de optimale duur is voor het aanbieden van muziek, maar om toch een handvat te kunnen geven is ervoor gekozen om aan te houden wat in de geïncludeerde studies het vaakst is gebruikt.
De patiënt kan vervolgens met de muziekapparatuur en gekozen muziek naar de holding worden vervoerd.
Muziek kan gedurende de gehele operatie worden aangeboden. In de studies die geïncludeerd zijn in de literatuursamenvatting voor intraoperatieve muziek hebben patiënten doorgaans gedurende de hele operatie naar muziek geluisterd.
Ook postoperatief kan de patiënt naar muziek (blijven) luisteren. In de studies die geïncludeerd zijn in de literatuursamenvatting voor postoperatieve muziek varieert de frequentie en de duur van het luisteren naar muziek aanzienlijk. Hierbij kan gesteld worden dat de frequentie en duur van de muziek en ook het genre en volume ingestemd dienen te worden op de voorkeuren van de patiënt.
Op bepaalde momenten zal de muziek onderbroken moeten worden, om goede communicatie met patiënt en zorgverleners toe te staan, bijvoorbeeld tijdens overdrachten en veiligheidsprocedures (time-out procedure etc.).
Aanbeveling 1 perioperatieve muziek (muziek op meerdere momenten)
Rationale van de aanbeveling: weging van de argumenten voor en tegen perioperatieve muziek
Resultaten uit de meta-analyses in de reviewartikelen en de bevindingen uit twee recente gerandomiseerde studies geven enige onderbouwing voor de aanbeveling. Het aanbieden van muziek kan bijdragen in het verlagen van pijn (redelijke bewijskracht) en angst. De werkgroep is van mening dat muziek aangeboden kan worden in het perioperatieve proces, in overleg met de patiënt.
Onderbouwing
Veel patiënten die een operatie moeten ondergaan in het ziekenhuis krijgen te maken met angst, stress en pijn. Niet alleen leidt dit tot vervelende ervaringen voor de patiënt, ook kunnen deze factoren het herstel van patiënten na een operatie nadelig beïnvloeden. Het ervaren van angst en stress vóór een operatie kan leiden tot een toename van pijn na de operatie. Luisteren naar muziek rondom het gehele perioperatieve proces (zowel pre-, intra- of post-, alsook een combinatie) kan mogelijk leiden tot een significante vermindering van angst en pijn bij de patiënt. Het luisteren naar muziek activeert het limbische systeem in de hersenen, waardoor er verschillende hormonen zoals serotonine en endogene opioïden vrijkomen, wat leidt tot een vermindering van angst en pijn. Neurofysiologisch onderzoek en fMRI scans laten een verbeterde voortgeleiding van impulsen zien in de hersenen onder invloed van muziek. Ook neemt de activiteit van de sympathicus af waardoor fysiologische symptomen van stress verminderen (denk aan een rustigere hartslag, lagere bloeddruk). Muziek is breed toegankelijk en goedkoop, is duurzaam, mogelijk kostenbesparend en komt daarmee mogelijk het welzijn van de patiënt ten goede.
Deze richtlijn bestaat uit vier verschillende modules. In elke aparte module wordt besproken of preoperatieve, dan wel intraoperatieve, dan wel postoperatieve, dan wel perioperatieve muziek bij volwassen patiënten die geopereerd worden in het ziekenhuis, leidt tot positieve uitkomsten voor de patiënt. Goed is te weten dat deze richtlijn gaat over het luisteren naar opgenomen muziek en niet over muziektherapie. Bij muziektherapie wordt muziek aangeboden door een muziektherapeut, waarbij de werkwijze afgestemd wordt op de individuele patiënt. Het is hierbij niet mogelijk om het effect van de muziek alleen te evalueren, omdat er mogelijk ook een effect is van de interactie tussen de muziektherapeut en de patiënt. Tot slot, de richtlijn gaat ook niet over live muziek aangezien over deze vorm van het aanbieden van muziek vrijwel geen literatuur beschikbaar is.
Deze module betreft perioperatieve muziek, waarbij muziek meerdere malen rondom de operatie wordt geluisterd.
None of the included studies reported on the effect of live music that only involved listening to music. One study in the review by Kühlmann (2018) used live music but since this was provided by a music therapist, this study was outside the scope of this guideline. Therefore no conclusions can be drawn about the effect of live music on the selected outcomes.
Pain (crucial outcome)
|
Moderate GRADE |
Recorded music at multiple times likely reduces pain when compared with no music in patients undergoing invasive surgery.
Sources: (Kühlmann, 2018; Gogoularadja, 2020) |
Anxiety (crucial outcome)
|
Low GRADE |
Recorded music at multiple times may reduce anxiety when compared with no music in patients undergoing invasive surgery.
Sources: (Kühlmann, 2018; Denney, 2018; Gogoularadja, 2020) |
Medication use (analgesics and hypnotics) (crucial outcome)
|
Very low GRADE |
The evidence is very uncertain about the effect of recorded music at multiple times on medication use (analgesics and hypnotics) when compared with no music in patients undergoing invasive surgery.
Sources: (Fu, 2020; Denney, 2018) |
Stress (important outcome)
|
Very low GRADE |
The evidence is very uncertain about the effect of recorded music at multiple times on cortisol levels when compared with no music in patients undergoing invasive surgery.
Sources: (Fu, 2019) |
Length of stay (important outcome)
|
Very low GRADE |
The evidence is very uncertain about the effect of recorded music at multiple times on length of stay in the PACU, ICU and day care unit when compared with no music in patients undergoing invasive surgery.
Sources: (Fu, 2020) |
Delirium, sleep disturbance/sleep quality, patient satisfaction
|
- GRADE |
No evidence (systematic reviews or RCTs) was found regarding the effect of music at multiple times on delirium, sleep disturbance/sleep quality, and patient satisfaction when compared with no music in patients undergoing invasive surgery. |
Description of studies
The three systematic reviews and meta-analyses included studies evaluating the effectiveness of perioperative music on anxiety and/or pain (Kühlmann, 2018), the physiological stress response (Fu, 2019), medication requirement and hospital length of stay (Fu, 2020). The two recent RCTs (Denney, 2018; Gogoularadja, 2020) assessed the effects of perioperative music on pain, anxiety, and medication.
Kühlmann (2018) included RCTs investigating the effect of music interventions on anxiety and pain during invasive surgery. Studies were included in the meta-analysis only if they included measures of dispersion of a particular outcome. For anxiety, 19 RCTs reported on music interventions at multiple times and 13 of these RCTs were included in the meta-analysis. For pain, 15 RCTs reported on music interventions at multiple times and ten of these RCTs were included in the meta-analysis (see Table 1.1).
In total, this review included 22 RCTs evaluating the effectiveness of music at multiple times on anxiety and/or pain. Studies reporting on music at multiple times were conducted in North America (n=12), Asia (n=6), and Europe (n=4). Patients in these studies underwent a wide variety of invasive types of surgery. Twenty-one studies used recorded music, not necessarily through headphones, for example using a music pillow. One study used live music (and two studies reported using recorded or live music, or music with music therapy). Patients listened to music at multiple times, including pre- and postoperatively (n=7), pre- and intraoperatively (n=6), pre- and postoperatively (n=3), and pre-, per-, and postoperatively (n=6). The duration of sessions ranged between 5 and 120 minutes. Different music genres were used, the research team often selected classical, relaxing, sedative, easy listening music, while in some studies music genre was patient-selected. Patients in the control group received nothing, routine care, headphones without music, noise blocking earmuffs, ambient noise, a blank cassette tape or cd, or pillow without music.
Fu (2019) included RCTs investigating the effect of preoperative, intraoperative and/or postoperative music on the stress response to surgery. Eighteen RCTs were included, of which five RCTs compared the effect of music interventions at multiple times on the physiological stress response, as compared with no music (see Table 1.2).
These five RCTs were performed in Asia (n=2) and Europe (n=3). Patients underwent a variety of invasive types of surgery. Patients in the intervention group listened to different genres of recorded music, including classical new age, pop, and jazz music. In three studies, patients listened to music pre- and intraoperatively, while in one study patients listened to music pre- and postoperatively, and in one study music was used pre-, intra- and postoperatively. Patients in the control group received standard care, headphones without music or with the sound of breaking sea waves, or bed rest.
Fu (2020) included RCTs that evaluated the effect of preoperative, intraoperative and/or postoperative music on medication requirement or length of stay. Out of 55 included RCTs, 15 RCTs reported the effect of music at multiple times on medication. Five of these RCTs also reported PACU, ICU, or day care unit length of stay (see Table 1.3). Studies were performed in North America (n=7), Asia (n=5), and Europe (n=3) and included patients undergoing a diverse range of surgical procedures. Patients in the intervention group listened to different genres of recorded music, including classical, new age, country, folk, pop, jazz, or soothing music. Seven RCTs reported that patients selected music to listen to (by choosing a music genre, or their ‘own favorite music’). Patients listened to music pre- and intraoperatively (n=3), pre- and postoperatively (n=6), intra- and postoperatively (n=1), and pre-, intra- and postoperatively (n=5). Patients in the control group received standard care, a blank tape, CD, or iPod, headphones without music, or headphones with white noise.
The two recent RCTs evaluating the effect of music at multiple times (Denney, 2018; Gogoularadja, 2020) were performed in North America (n=1) and Asia (n=1) (see Table 1.4). Surgery included caesarean section and septoplasty. In both studies patients selected music, either from a list of genres or they were asked to identify music that would calm them. In both studies, patients listened to music preoperatively and postoperatively for (a minimum of) 30 minutes per session. In one study patients listened to music during one postoperative session, in the other study patients listened to music during two sessions per day, for two postoperative days. Patients in the control groups received usual care.
Results
Pain
The review by Kühlmann (2018) included 21 RCTs that evaluated the effect of music at multiple times on pain. A meta-analysis of ten of these RCTs showed that the pooled standardized mean difference was -0.62 (95% CI -0.93 to -0.30); p<0.001, I2=72.
One out of two recent RCTs assessed pain (Gogoularadja, 2020). In this RCT, a VAS (0-10) was used to assess pain on postoperative day 0, 1, and 2. On postoperative day 0, average pain scores were 3.03 (SD 1.35) in the intervention group and 6.67 (SD 1.40) in the control group (p<0.001). On postoperative day 1, average pain scores were 1.83 (SD 1.30) in the intervention group and 6.28 (SD 1.17) in the control group (p<0.001). On postoperative day 2, average pain scores were 0.79 (SD 0.74) in the intervention group and 4.67 (SD 0.85) in the control group.
Anxiety
The review by Kühlmann (2018) included 22 studies that evaluated the effect of music at multiple times on anxiety. Meta-analysis of 13 of these RCTs showed that the pooled standardized mean difference was -0.51 (95% CI -0.64 to -0.38); p<0.001, I2=0.
Both recent RCTs assessed anxiety (Denney, 2018; Gogoularadja, 2020). Denney (2018) assessed anxiety using the STAI State (20-80). Preoperatively, before listening to music, average STAI scores were 38.8 in the intervention group and 35.4 in the control group. Postoperatively, after listening to music for 30 minutes, average STAI scores were 32 in the intervention group and 29.64 in the control group (not significant).
Gogoularadja (2020) assessed postoperative anxiety using the General Anxiety Disorder-7 (GAD-7) scale (0-21). Mean scores were 2.86 (SD 2.33) in the intervention group and 8.93 (SD 2.20) in the control group (p<0.0001). Preoperative anxiety scores were also reported, but the timing of this measurement (before or after the preoperative music session) was unclear. Mean preoperative anxiety scores were lower in the intervention group (3.14 versus 6.73, p<0.0001) which could indicate a baseline difference or, if preoperative anxiety was assessed after the preoperative music session, a statistically significant effect of preoperative music on preoperative anxiety.
Medication use (analgesics and hypnotics)
The review by Fu (2020) included 15 RCTs that evaluated the effect of perioperative music on analgesics and/or hypnotics. These studies assessed the effect of music at multiple times on intraoperative opioid requirement (n=4), postoperative opioid requirement (n=12), intraoperative propofol requirement (n=2), intraoperative sedative requirement (n=1), and perioperative midazolam requirement (n=1). A meta-analysis was performed for the effect of preoperative, intraoperative, and/or postoperative music on postoperative opioid requirement, propofol, and midazolam. Results should be interpreted with caution because no subgroup analysis was performed for music at multiple times.
For postoperative opioid requirement, a meta-analysis of 20 RCTs (including six RCTs using music at multiple times) showed a pooled standardized mean difference of -0.31 (95% CI -0.45 to -0.16); p<0.001, I2=44.3. The forest plot provided in the review demonstrated inconsistency, with several studies showing a lower postoperative opioid requirement in the music group, but also a number of studies showing no difference between the groups, and a few studies showing a lower postoperative opioid requirement in the control group.
For propofol, a meta-analysis of 9 RCTs (including four RCTs using music at multiple times) showed a pooled standardized mean difference of -0.72 (95% CI -1.01 to -0.43); p=0.00001, I2=61.1.
For midazolam, a meta-analysis of three RCTs (including two RCTs using music at multiple times showed a pooled standardized mean difference of -1.07 (95% CI -1.70 to -0.44); p<0.001, I2=73.1.
One recent RCT evaluated the effect of preoperative and postoperative music on analgesics. Denney (2018) reported that the proportion of patients using intravenous opioids in the immediate postoperative period was 24% in the intervention group and 28% in the control group (p=0.75). The mean number of postoperative opioid doses were comparable between the groups on postoperative day 1 (1.8 versus 1.7; p=0.93), postoperative day 2 (1.7 versus1.3; p=0.48), and postoperative day 3 (0.6 versus 0.6; p=1.0). The mean number of ibuprofen doses on day 1 was 4.4 in the intervention group and 3.6 in the control group (p=0.07).
Stress
The review by Fu (2019) included five RCTs that evaluated the effect of music at multiple times on the physiological stress response. A meta-analysis was performed for the effect of preoperative, intraoperative, and/or postoperative music on cortisol levels. Results should be interpreted with caution because no subgroup analysis was performed for music at multiple times.
A meta-analysis of five RCTs reporting cortisol levels at the end of surgery (including one RCT using music at multiple times) showed a pooled standardized mean difference of –0.14 (95% CI -0.57 to 0.28); p=0.50, I2=60.15.
A meta-analysis of 6 RCTs reporting cortisol levels postoperatively (including three RCTs using music at multiple times) showed a pooled standardized mean difference of –0.30 (95% CI -0.53 to -0.07); p=0.01, I2=0.
Neither of the two recent RCTs reported on the effect of music at multiple times on stress.
Length of stay
The review by Fu (2020) included five RCTs that evaluated the effect of music at multiple times on PACU, ICU, or day care unit length of stay. A meta-analysis was performed for the effect of preoperative, intraoperative, and/or postoperative music on length of stay. Results should be interpreted with caution because no subgroup analysis was performed for music at multiple times.
A meta-analysis of nine RCTs (including three RCTs using music at multiple times, reporting hospital, PACU and day care unit length of stay) showed a pooled standardized mean difference of –0.18 (95% CI -0.43 to 0.067); p=0.15, I2=56.0.
Neither of the two recent RCTs reported on the effect of perioperative music on length of stay.
Patient satisfaction, delirium, sleep disturbance/sleep quality
None of the three systematic reviews or two recent RCTs reported on these outcomes of music at multiple times.
Level of evidence of the literature
All evidence was derived from randomized controlled trials, therefore, the level of evidence for all outcomes started at ‘high quality’.
The level of evidence regarding the outcome measure pain was downgraded by one level because of study limitations (-1; risk of bias because of lack of blinding, and incomplete reporting of study methodology).
The level of evidence regarding the outcome measure anxiety was downgraded by two levels because of study limitations (-1; risk of bias because of lack of blinding, and incomplete reporting of study methodology); and publication bias (-1; as the funnel plot in the review by Kühlmann 2018 raised the possibility of publication bias).
The level of evidence regarding the outcome measure medication use (analgesics/hypnotics) was downgraded by three levels because of study limitations (-1 risk of bias for lack of blinding and incomplete reporting of study methodology); inconsistency (-1 for heterogeneity); applicability (-1; bias due to indirectness because of different timing of the music intervention); and publication bias (-1 as the funnel plot in the review by Fu 2020 raised the possibility of publication bias).
The level of evidence regarding the outcome measure stress was downgraded by three levels because of study limitations (-1; risk of bias because of lack of blinding and incomplete reporting of study methodology); conflicting results (-1 for inconsistency); applicability (-1; bias due to indirectness of the outcome cortisol); and imprecision (-1; low number of patients included).
The level of evidence regarding the outcome measure length of stay was downgraded by three levels because of study limitations (-1; risk of bias because of lack of blinding and incomplete reporting of study methodology); applicability (-1; bias due to indirectness); and imprecision (-1; low number of included patients).
The level of evidence regarding the outcome measures delirium, sleep disturbance/sleep quality, and patient satisfaction could not be assessed because none of the included studies reported these outcomes.
A systematic review of the literature was performed to answer the following question: ‘What are the effects of music (recorded or live) in the perioperative setting on patients undergoing invasive surgery with anaesthesia care when compared to no music?’
P: patients undergoing invasive surgery with anaesthesia care (general anaesthesia, regional anaesthesia, or both);
I: music (recorded or live) at multiple times during the perioperative process, in case of recorded music patients listened to the music through headphones;
C: no music (no active intervention);
O: pain, anxiety, medication use (analgesics and hypnotics), stress, delirium, sleep disturbance/sleep quality, patient satisfaction, length of stay.
Relevant outcome measures
The guideline development group, although aware that there are many different goals which are aspired in music interventions, considered pain, anxiety and medication use (analgesics and hypnotics) as critical outcome measures for decision making; and stress, delirium, sleep disturbance/sleep quality, patient satisfaction and length of stay as important outcome measures for decision making.
A priori, the working group did not define the outcome measures listed above but used the definitions used in the studies. Outcomes had to be assessed using validated instruments. The outcome stress could be assessed using patient reported outcomes or cortisol levels.
- Pain: The working group defined 12 mm on a Visual Analogue Scale as a minimal clinically (patient) important difference.
- Anxiety: The working group defined 12 mm on a Visual Analogue Scale as a minimal clinically (patient) important difference.
- Stress: the working group defined a difference equal to 0.5 standard deviation between the groups as a minimal clinically (patient) important difference.
- Delirium: The working group defined 1 point on the DOS (Delirium Observatie Screening) as a minimal clinically (patient) important difference.
- Patient satisfaction: the working group defined a difference of 10% as a minimal clinically (patient) important difference.
- Length of stay: The working group defined 0.5 days as a minimal clinically (patient) important difference.
If studies reported a standardized mean difference, a difference >0.2 between the groups was considered as a minimal clinically (patient) important difference (Cohen, 1988).
Search and select (Methods)
Three systematic reviews were suggested by members of the guideline working group. This included a systematic review and meta-analysis by Kühlmann (2018) about the effect of perioperative music interventions on anxiety and pain in surgery, a systematic review and meta-analysis by Fu (2019) about the effect of perioperative music on the physiological stress response to surgery, and a systematic review and meta-analysis by Fu (2020) about the effect of perioperative music on medication requirement and hospital length of stay. The working group decided to use these reviews as a starting point and perform an update of the search to identify recent publications. Although the searches by Fu were conducted more recently (2019), the search conducted by Kühlmann (2018) on 20 October 2016 was more sensitive as it was not limited to studies reporting on specific outcomes (stress response, medication, length of stay).
The databases Embase (through Embase.com), Medline (through OVID), and PsycInfo (through OVID) were searched with relevant search terms from 1 January 2016 until 23 November 2020 for the question regarding the effects of perioperative music on patients undergoing invasive surgery with anaesthesia care. The search was limited to systematic reviews and randomized controlled trials. The detailed search strategy is depicted under the tab Methods. The systematic literature search resulted in 472 hits.
Studies were selected based on the following criteria:
(1) systematic review or randomized controlled trial;
(2) full-text English language publication;
(3) adult patients;
(4) invasive surgery with general anaesthesia, regional anaesthesia or both;
(5) music intervention having melody, harmony and rhythm;
(6) either live music (where the musician gives a live performance at the patient’s bedside) or recorded music (where patients listen to music through headphones);
(7) the intervention should only involve listening to music and no active participation such as patients making music or singing along;
(8) outcomes were assessed using a validated method.
180 studies were initially selected based on title and abstract screening. After reading the full text, 178 studies were excluded (see the table with reasons for exclusion under the tab Methods) and 2 randomized controlled trials were included.
Results
The three systematic reviews by Kühlmann (2018), Fu (2019) and Fu (2020) (including 92, 18, and 55 RCTs) are summarized in the evidence tables. This guideline consists of four parts, based on the timing of the music intervention (preoperative/ intraoperative / postoperative/ multiple times). Studies included in the three reviews are presented in the relevant part of the guideline, for example 22/92 RCTs included in the review by Kühlmann (2018) evaluated a perioperative music intervention. These 22 studies are summarized in Table 1.1. The quality assessment of the systematic reviews is summarized in Table 1.6.
The update of the search identified two RCTs that were published from 2016 and were not included in the reviews by Kühlmann (2018), Fu (2019) or Fu (2020). Important study characteristics and results are summarized in the evidence tables. And the assessment of the risk of bias for the RCTs is summarized in the risk of bias tables (Table 1.5).
- Fu VX, Oomens P, Sneiders D, van den Berg SAA, Feelders RA, Wijnhoven BPL, Jeekel J. The Effect of Perioperative Music on the Stress Response to Surgery: A Meta-analysis. J Surg Res. 2019 Dec;244:444-455. doi: 10.1016/j.jss.2019.06.052. Epub 2019 Jul 18. PMID: 31326711.
- Fu VX, Oomens P, Klimek M, Verhofstad MHJ, Jeekel J. The Effect of Perioperative Music on Medication Requirement and Hospital Length of Stay: A Meta-analysis. Ann Surg. 2020 Dec;272(6):961-972. doi: 10.1097/SLA.0000000000003506. PMID: 31356272; PMCID: PMC7668322.
- Kühlmann AYR, de Rooij A, Kroese LF, van Dijk M, Hunink MGM, Jeekel J. Meta-analysis evaluating music interventions for anxiety and pain in surgery. Br J Surg. 2018 Jun;105(7):773-783. doi: 10.1002/bjs.10853. Epub 2018 Apr 17. PMID: 29665028; PMCID: PMC6175460.
- Denney JM, Blackburn KL, Bleach CC, Martinez AR, Philips JB, Lanier K, Dean L, Mertz H. The Effects of Music Intervention on Women’s Anxiety Before and After Cesarean Delivery: A Randomized Controlled Trial. Music & Medicine. 2018; 10(4): 225-232. doi: 10.47513/mmd.v10i4.622.
- Gogoularadja A, Bakshi SS. A Randomized Study on the Efficacy of Music Therapy on Pain and Anxiety in Nasal Septal Surgery. Int Arch Otorhinolaryngol. 2020 Apr;24(2):e232-e236. doi: 10.1055/s-0039-3402438. Epub 2020 Feb 27. PMID: 32296470; PMCID: PMC7153921.
- Cohen, J. 1988. Statistical Power Analysis for the Behavioral Sciences, 2nd Edition.
Routledge. - Kakar E, Ista E, Klimek M, Jeekel J. Implementation of music in the perioperative standard care of colorectal surgery: study protocol of the IMPROVE Study. BMJ Open. 2021 Oct 28;11(10):e051878. doi: 10.1136/bmjopen-2021-051878. PMID: 34711596; PMCID: PMC8557300.
- Kühlmann AYR (2019). The Sound of Medicine – Evidence-based music interventions in healthcare practice (ISBN 978-94-6375-451-4 Dissertatie, Erasmus Universiteit Rotterdam). https://www.publicatie-online.nl/publicaties/rosalie-kuhlmann/
Table 1.1 Evidence table for systematic review of RCTs on the effects of music at multiple times on anxiety and/or pain
|
Study reference |
Study characteristics |
Patient characteristics |
Type of surgery |
Type of anaesthesia
|
Intervention
|
Comparison / control |
Anxiety scale and results |
Pain scale and results |
Comments |
|
Kühlmann (2018)
|
Systematic review and meta-analysis of RCTs
Literature search up to 20 October 2016. 92 RCTs were included in the review and 81 in the meta-analysis.
Anxiety 19 RCTs used music at multiple times and 13 of these RCTs were included in the meta-analysis.
A: Ciğerci, 2016, Turkey B: Wiwatwongwana, 2016, Thailand D: Hansen, 2015, USA E: Palmer, 2015, USA F: Wang, 2015, China G: Ilkkaya, 2014, Turkey I: Vachiramon, 2013, USA J: Johnson, 2012, USA K: Ottaviani, 2012, France L: Binns-Turner, 2012, USA N: Hook, 2008, Malaysia O: Walworth, 2008, USA P: Twiss, 2006, USA Q: Nilsson, 2005, Sweden R: Ikonomidou, 2004, Sweden S: Bally, 2003, Canada T: Bellan, 2002, Canada U: Lepage, 2001, Canada V: Heiser, 1997, USA
Pain 15 RCTs used music at multiple times and 10 of these RCTs were included in the meta-analysis
A: Ciğerci, 2016, Turkey C: Chen, 2015, Taiwan D: Hansen, 2015, USA F: Wang, 2015, China H: Graversen, 2013, Denmark K: Ottaviani, 2012, France L: Binns-Turner, 2012, USA M: Dabu-Bondoc, 2010, USA N: Hook, 2008, Malaysia O: Walworth, 2008, USA Q: Nilsson, 2005, Sweden R: Ikonomidou, 2004, Sweden S: Bally, 2003, Canada T: Bellan, 2002, Canada V: Heiser, 1997, USA
Source of funding: This work was funded by Stichting Coolsingel (Rotterdam, The Netherlands) and Stichting Swart-van Essen (Rotterdam, The Netherlands). The funders of the study had no role in the study design, data collection, data analysis, manuscript preparation and publication decision.
Conflicts of interest: M.G.M.H. was supported by ZonMw, the European Institute for Biomedical Imaging Research, European Society of Radiology and Cambridge University Press outside of the submitted work. The authors declare no other conflict of interest.
|
Inclusion criteria SR: -full-text article of an RCT; -investigating effects of music interventions on anxiety and/or pain; -mean age of participants at least 18 years; -written in English; -invasive surgical procedures, either open or laparoscopic, such as abdominal surgery or total knee surgery; -use of general anaesthesia, regional anaesthesia or both; - use of any recorded or live music intervention having melody, harmony and rhythm; - intervention offered by a researcher or a music therapist; - intervention performed in a hospital or outpatient clinic.
Exclusion criteria SR: -studies involving non-invasive procedures such as endoscopy; -studies using quasi- or pseudo-randomization; -nature sounds were considered only when they were used in addition to music;
Important patient characteristics
N, total and per group (music versus no music) A: 68, 34/34 B: 91, 44/47 C: 30, 15/15 D: 49, 25/24 E: 127, 65/62 F: 60, 30/30 G: 50, 25/25 H: 75, 40/35 I: 100, 50/50 J: 84, 43/41 K: 62, 31/31 L: 30, 15/15 M: 40, 20/20 N: 102, 51/51 O: 27, 14/13 P: 60, 30/30 Q: 50, 25/25 R: 55, 29/26 S: 113, 58/55 T: 144, -/- U: 50, 25/25 V: 19
Mean age ± SD or range A: 61.6 ± 10.7 B: 68.0 ± 9.0 C: 68.0 ± 9.0 D: 48.5 ± 14.6 E: 59.0 ± 16.0 F: 53.8 ± 11.2 G: 32.2 ± 10.7 H: 47.2 ± 6.3 I: 64.0 ± 13.8 J: 38.8 ± 2.2 K: 68.8 ± 12.6 L: 56.6 ± 7.0 M: 41.0 ± 11.6 N: 40.3 O: 46.5 P: 73.9 ± 3.1 Q: 56.5 ± 14.4 R: 34.0 ± 5.8 S: 59 ± 11 T: 26-93 U: 38.4 ± 10.8 V: 38.0 ± 9.0
Sex (% men) A: 76% B: 46% C: 33% D: 18.5% E: 0% F: 65% G: 84% H: 26.5% I: 67% J: 0% K: 72% L: 0% M: - N: 0% O: 44% P: 33% Q: 96% R: 0% S: 57% T: -% U: 62% V: 62%
|
A: CABG B: cataract C: TKA D: abdominal and urinary track surgery, gynecologic surgery E: ambulatory breast F: lung cancer G: surgical, urological, orthopedic H: laparoscopic cholecystectomy I: Moh's J: gynecologic K: knee joint lavage L: mastectomy breast cancer M: laparoscopic, breast, orthopedic, plastic N: moderate-major elective O: brain P: cardio-vascular Q: open hernia repair R: gynecologic laparoscopy S: coronary intervention T: cataract surgery U: non-oncologic V: elective lumbar micro discectomy
|
A: - B: regional C: general D: - E: general F: general G: regional, sedation H: general I: regional J: - K: regional L: general M: general N: general O: - P: general Q: general R: general S: regional, sedation T: - U: regional V: general
|
Music genre (sessions; minutes)
Recorded music A: Turkish classical or Turkish folk (pre: 90, post: daily 30) B: standard relaxing musical melodies, tones, rhythms and nature sounds (1; 40 (10 pre)) C: standard soothing piano and Chinese violin via broadcast (1; 120) D: standard non-lyrical pieces; native American flute, Bollywood Buddha Indian, shakuhachi bamboo flute (multiple; -) E: selection of recorded or live played music by therapist (1; 5) F: standard relaxing personal non-lyrical new age and imagination music (5; 15-60) with MT G: musical pieces (folk music) (-) H: standard music pillow with soft music (designed to reduce stress) (1; 57) I: self-chosen genre, song, artist radio (1; 15-60) J: soft country classical/ new age, inspiration (1; 112) K: lyric music (1; 15-30) L: classical, easy listening, inspiration, new age (1; >90) M: tape (2; pre 30, operative) N: Western, Malay or Chinese (8; 30) P: selection from relaxing and CDs (1; -) Q: new age synthesizer (multiple; intraoperative and 60 post) R: standard peaceful pan flute (2; 30) S: selfselected classical, soft rock, relaxation, country, other (1; -) T: relaxing (classical, country, jazz, soft rock) (1 or 2; -) U: pop, classical, jazz, new age (3; 120) V: country or instrument classic (1; 90)
Live music O: self-chosen live music, singing, playing or listening. Verbal counseling, songwriting progressive muscle relaxation, guided imagery (multiple; 30)
Timing of intervention Pre + post: 7 Pre + per: 6 Per + post: 3 Pre + per + post: 6 |
A: standard procedure B: earphones no music C: nothing D: no complementary therapy E: noise blocking earmuffs F: no intervention G: ambient noise H: pillow without music I: standard care no music J: routine care K: - L: standard care M: blank cassette tape N: standard care O: routine hospital care P: standard Q: sham cd R: blank compact disk S: standard care T: routine background noise U: nothing V: no music
|
Scale A: VAS C: VAS D: NRS F: VAS H: VAS IK: VAS L: VAS M: VAS N: VAS O: VAS P: - Q: NRS R: VAS S: VAS T: VAS V: VAS
Results meta-analysis pooled standardized mean difference: -0.62 (95% CI -0.93 to -0.30); p<0.001, I2=72
|
Scale A: VAS C: VAS D: NRS F: VAS H: VAS IK: VAS L: VAS M: VAS N: VAS O: VAS P: - Q: NRS R: VAS S: VAS T: VAS V: VAS
Results meta-analysis pooled standardized mean difference: -0.62 (95% CI -0.93 to -0.30); p<0.001, I2=72
|
Authors’ conclusion This meta-analysis found a statistically significant decrease in both anxiety and pain in adults receiving music interventions pre-, intra-, and/or postoperatively.
Selection criteria This review excluded seven studies that generated randomization sequences inadequately
Risk of bias Overall, risk of bias in the included studies was moderate to high. Many studies did not adequately address methodological considerations (randomization techniques and power) and risk of bias and were therefore scored as having an unclear risk.
Heterogeneity The overall level of heterogeneity was high (I2=0% for anxiety and I2=72% for pain). There was a wide variety of surgical procedures, a variety in control conditions, and diverse methods of anesthesia.
Publication bias The funnel plot for anxiety raises the possibility of publication bias. Previous publications of mainly favourable results might affect the conclusion of this review. |
Abbreviations: TKA: total knee arthroplasty; CABG: Coronary Artery Bypass Grafting; CS: Caesarean Section; BPM: Beats Per Minute; AAMT: American Association of Music Therapy; VAS: Visual Analog Scale; STAI: State-Trait Anxiety Inventory; NRS: Numerical Rating Scale; DOS: Descriptive Ordinal Scale; VRS: Verbal Rating Scale; Tx: transplantation
* included in meta-analysis
Table 1.2 Evidence table for systematic review of RCTs on the effects of music at multiple times on stress
|
Study reference |
Study characteristics |
Patient characteristics |
Type of surgery |
Type of anaesthesia |
Intervention
|
Comparison / control |
Cortisol outcome measures and results |
Comments |
|
Fu (2019)
|
Systematic review and meta-analysis of RCTs
Literature search up to 5 February 2019. 18 RCTs were included in the review and 8 in the meta-analysis.
Cortisol 5 RCTs used music at multiple times
A: Graversen, 2013, Denmark* B: Kar, 2015, India C: Koelsch, 2011, Germany* D: Leardi, 2007, Italy* E: Lin, 2011, Taiwan
Source of funding: No external funding was received for this study.
Conflicts of interest: The authors declared no conflicts of interest.
|
Inclusion criteria SR: -randomized controlled trials (RCTs) investigating the effect of recorded music pre-, intra-, and/or postoperatively; -adult surgical patients aged ≥18 y; -stress response to surgery assessed by measuring stress response biomarker levels; - full text, peer-reviewed published papers in the English language.
Exclusion criteria SR: -music intervention did not contain the elements melody, harmony and rhythm; -use of multiple, concomitant interventions; -live music with a musical therapist; -intervention consisted solely of nature sounds.
Important patient characteristics
N, total and per group (music versus control) A: 70, 40/35 B: 34, 17/17 C: 40, 20/20 D: 60, 20/20/20 E: 60, 30/30
Mean age ± SD or range (music versus control) A: 88, 48/40 B: approximately 40 C: 67 ± 12.3 / 65 ± 9.2 D: 57 ± 17 / 54 ± 15 / 55 ± 19 E: 62.2 ± 18.8
Sex (% men) (music versus control) A: 70% / 77% B: - C: 65% / 60% D: 50% / 45% / 55% E: 52%
|
A: laparoscopic cholecystectomy B: elective cardiac surgery under cardiopulmonary bypass C: total hip arthroplasty D: day care surgery E: elective spinal surgery
|
A: general B: general C: spinal with propofol sedation D: epidural or local E: not specified
|
Live/recorded All 5 studies used recorded music
Music genre (duration in minutes) A: Musicure using music pillow (Before surgery start until day care discharge) B: Raga Darbari (Indian classical music) (30 min before surgery and procedure duration) C: joyful instrumental music (120 min before surgery and procedure duration) D: relaxing new age music (intervention group 1) / choice of country classical, pop, jazz (intervention group 2) (60 min before surgery and procedure duration) E: choice of pop, classical or sacred soft melody, Chinese music (30 min before and 90 min after surgery)
Timing of music intervention: Pre + per: 3 Pre + post: 1 Pre + per + post: 1
|
A: standard care B: headphones without music C: headphones with breaking sea waves D: standard care E: bed rest
|
Outcome measures A: serum cortisol B: serum cortisol C: serum cortisol D: serum cortisol E: urinary cortisol
Results A meta-analysis of five RCTs reporting cortisol levels at the end of surgery (including one RCT using music at multiple times) showed a pooled standardized mean difference of –0.14 (95% CI -0.57 to 0.28); p=0.50, I2=60.15
A meta-analysis of 6 RCTs reporting cortisol levels postoperatively (including three RCTs using music at multiple times) showed a pooled standardized mean difference of –0.30 (95% CI -0.53 to -0.07); p=0.01, I2=0
|
Authors’ conclusion Perioperative music can attenuate the physiological and neuroendocrine stress response to surgery. As none of the included studies assessed postoperative complications or patient outcome, the clinical implications are not yet totally clear.
Intervention Music delivery was achieved in a majority of the studies through headphones (11 studies, 61%) or a music pillow (three studies, 17%)
Outcomes Only data on cortisol were extracted from this review, because this outcome has the strongest association with patient experienced stress
Risk of bias Several studies provided insufficient details to assess all quality domains. Risk of performance bias was high, as it is difficult to achieve adequate blinding to the music intervention. Most included studies in the meta-analysis had a relatively small number of patients
Heterogeneity The patients, surgical procedures, and anesthesia method used and perioperative care offered differed substantially
Publication bias Publication bias was not assessed, as less than 10 studies were included in the meta-analysis |
* included in meta-analysis
Table 1.3 Evidence table for systematic review of RCTs on the effects of music at multiple times on medication and length of stay
|
Study reference |
Study characteristics |
Patient characteristics |
Type of surgery |
Type of anaesthesia |
Intervention
|
Comparison / control |
Outcome measure(s) and results medication |
Outcome measure(s) and results length of stay |
Comments |
|
Fu (2020)
|
Systematic review and meta-analysis of RCTs
Literature search up to 7 January 2019. 55 RCTs were included in the review and 33 in the meta-analysis.
Medication 15 RCTs used music at multiple times
A: Binns-Turner, 2011, USA B: Blankfield, 1995, USA* C: Chen, 2015, Taiwan* D: Ciğerci, 2016, Turkey* E: Dabu-Bondoc, 2010, USA* F: Good, 1999, USA G: Graversen, 2013, Denmark* H: Hook, 2008, Malaysia* I: Ikonomodou, 2004, Sweden* J: Johnson, 2012, USA K: Kar, 2015, India* L: Koelsch, 2011, Germany* M: Kumar, 2014, India N: Laurion, 2003, USA O: Lepage, 2001, Canada*
Length of stay 5 RCTs used music at multiple times
A: Binns-Turner, 2011, USA B: Blankfield, 1995, USA* E: Dabu-Bondoc, 2010, USA* G: Graversen, 2013, Denmark* N: Laurion, 2003, USA
Source of funding: No external funding was received for this study.
Conflicts of interest: The authors declared no conflicts of interest.
|
Inclusion criteria SR: -available, peer-reviewed, full-text articles of randomized controlled trials in the English language; -adult patients 18 years old; -undergoing an inhospital or outpatient invasive, surgical procedure; -investigating the use of recorded music pre-, intra-, and/or postoperatively with either medication requirement, hospital length of stay or direct medical costs as outcome measures.
Exclusion criteria SR: -studies investigating solely nature sounds; -studies investigating live music with a music therapist; -studies investigating music with an additional, concomitant intervention were excluded, except if this additional intervention was used in both the intervention and control group.
Important patient characteristics
N, total and per group (music versus control) A: 30, 15/15 B: 51, 32/29 C: 30, 15/15 D: 68, 34/34 E: 40, 20/20 F: 303, 151/152 G: 75, 40/35 H: 102, 51/51 I: 55, 29/26 J: 78, 43/35 K: 34, 17/17 L: 40, 20/20 M: 60, 30/30 N: 56, 28/28 O: 50, 25/25
Mean age ± SD (music versus control) A: 56.6 ± 7.0 B: 60 ± 10.4 / 65 ± 7.8 C: 65.93 ± 9.3 / 70.07 ± 8.50 D: 61.6 ± 10.7 E: 41 ± 13 / 41 ± 10 F: 48.67 ± 12.11 G: 88, 48/40 H: 40.3 I: 34.0 ± 5.8 J: 38.8 ± 2.2 K: approximately 40 L: 67 ± 12.3 / 65 ± 9.2 M: - N: 34.5 ± 7.4 O: 37.8 ± 12.6 / 38.9 ± 8.6
Sex (% men) (music versus control) A: 0% B: 72% / 72% C: 33% / 33% D: 76% E: 45% / 28% F: 32% G: 70% / 77% H: 0% I: 0% J: 0% K: - L: 65% / 60% M: - N: 0% O: 60% / 64%
|
A: mastectomy B: coronary artery bypass surgery C: total knee replacement D: coronary artery bypass surgery E: outpatient surgery F: elective, open, major abdominal surgery G: laparoscopic cholecystectomy H: moderate or major elective surgery I: laparoscopic sterilization or tubal dyeing J: gynaecological outpatient surgery K: elective cardiac surgery under cardiopulmonary bypass L: total hip arthroplasty M: hernia, breast, appendix and thyroid surgery N: gynecological, laparoscopic outpatient day surgery O: nononcologic, outpatient or short-stay surgery |
A: general B: general C: not specified D: general E: general F: general G: general H: general I: general J: not specified K: general L: spinal M: not specified N: general O: spinal
|
Live/recorded All 15 studies used recorded music
Music genre (duration) A: choice of classical, easy-listening, new age, inspirational music (not specified) B: Dreamflight II by Herb Ernst (procedure duration and 2 x 30 min daily postoperatively) C: Chinese piano and violin music (total 120 min) D: choice of Turkish classical and folk music (90 min before surgery, after surgery 30 min in ICU and 30 min each day) E: own favorite music (preoperative 30 min, procedure duration) F: choice of taped soothing music (first 2 d after surgery) G: Musicure using music pillow (before surgery start until day care discharge) H: choice of Malay, Western, Chinese, soothing music (60 min before and 180 min after surgery) I: peaceful pan flute Music (30 min before and after surgery) J: choice of soft country, classical/ new age and inspirational music (on average 212 min) K: Raga therapy (Indian classical music) (30 min before surgery and procedure duration) L: joyful instrumental Music (120 min before surgery and procedure duration) M: Raga Ananda Bairavi (Indian classical music) (at admission and POD 1-3) N: piano music (2 times a day before surgery, procedure duration, PACU stay) O: choice of pop, jazz, classical, new age (anesthesia induction until recovery)
Timing of music interventions: Pre + per: 3 Pre + post: 6 Per + post: 1 Pre + per + post: 5 |
A: blank iPod with occlusive headphones B: blank tape intraoperatively and standard care postoperatively C: standard care D: standard care E: intraoperatively headphones with white noise F: standard care G: standard care H: standard care I: blank compact disk J: headphones without music K: headphones without music L: headphones with breaking sea waves noise M: standard care N: standard care O: standard care
|
Outcome measures A: intraoperative opioid requirement and postoperative opioid requirement B: postoperative opioid requirement C: postoperative opioid requirement D: postoperative opioid requirement E: intraoperative propofol requirement and intraoperative opioid requirement and postoperative opioid requirement F: postoperative opioid requirement G: intraoperative propofol requirement and intraoperative opioid requirement and postoperative opioid requirement H: postoperative opioid requirement I: postoperative opioid requirement J: postoperative opioid requirement K: intraoperative sedative requirement and intraoperative opioid requirement L: intraoperative propofol requirement M: postoperative opioid requirement N: postoperative opioid requirement O: perioperative midazolam requirement
Results meta-analysis For postoperative opioid requirement, a meta-analysis of 20 RCTs (including six RCTs using music at multiple times) showed a pooled standardized mean difference of -0.31 (95% CI -0.45 to -0.16); p<0.001, I2=44.3
For propofol, a meta-analysis of 9 RCTs (including four RCTs using music at multiple times) showed a pooled standardized mean difference of -0.72 (95% CI -1.01 to -0.43); p=0.00001, I2=61.1.
For midazolam, a meta-analysis of three RCTs (including two RCTs using music at multiple times showed a pooled standardized mean difference of -1.07 (95% CI -1.70 to -0.44); p<0.001, I2=73.1.
|
Outcome measures A: PACU length of stay B: ICU length of stay and hospital length of stay E: PACU length of stay G: Day care unit length of stay N: PACU length of stay
Results meta-analysis A meta-analysis of nine RCTs (including three RCTs using music at multiple times, reporting hospital, PACU and day care unit length of stay) showed a pooled standardized mean difference of –0.18 (95% CI -0.43 to 0.067); p=0.15, I2=56.0.
|
Authors’ conclusion Perioperative music can reduce postoperative opioid and intraoperative sedative medication requirement. Therefore, perioperative music may potentially improve patient outcome and reduce medical costs, as a higher opioid dosage is associated with an increased risk of adverse events and chronic opioid use. No effect of perioperative music on length of stay was demonstrated.
Intervention In a majority of studies, music delivery was achieved using a music player and headphones (41 studies, 75%). Other reported music delivery methods were a music pillow (3 studies, 5.5%), CD-player (3 studies, 5.5%), personal stereo (1 study, 1.8%), an integrated music system in the patient room (1 study, 1.8%), or not specified (6 studies, 11%).
Outcomes Only postoperative opioids were assessed, as other analgesic medications were often not reported. Some included studies did report that perioperative music also reduced nonopioid analgesic requirement postoperatively.
Risk of bias A potentially high risk of selection bias was present in several studies, and several studies provided insufficient details to assess selection bias. A moderate to high risk of performance bias was present, as blinding of patients for the music intervention is only possible when the intervention is performed solely intraoperatively during general anesthesia.
Heterogeneity The included studies contained different surgical patients, surgical procedures, and follow-up duration of the outcome assessment. This was reflected in the moderate to high level of heterogeneity observed.
Publication bias A funnel plot to investigate publication bias of studies assessing the effect of perioperative music on postoperative opioid requirement showed a near funnel-shaped plot, lacking a small number of studies in the lower-left corner which could be indicative of studies with relatively small samples sizes and small effect sizes being potentially absent |
Abbreviations: POD: postoperative day
* included in meta-analysis
Table 1.4 Evidence table of recent RCTs on the effects of music at multiple times during the perioperative process
|
Study reference |
Study population |
Type of surgery |
Type of anaesthesia
General perioperative pain protocol |
Intervention (I)
Type of music (genre and live/recorded) Selection (patient selected / patient selected from list / research team selected) Duration |
Comparison / control (C)
|
Outcome measures and effect size |
Comments |
|
Denney (2018)
USA |
Inclusion criteria: -age 18 and older -history of one prior Cesarean delivery and scheduled for an elective repeat Cesarean delivery under neuraxial anesthesia or undergoing a primary cesarean delivery under neuraxial anesthesia
Exclusion criteria: -cardiovascular disease -chronic hypertension -insulin dependent diabetes mellitus -multiple gestation pregnancies -psychiatric disorders -diagnosis of fetal anomaly
N at baseline and analysis: I: 25 C: 25
Important prognostic factors:
Mean age ± SD: I: 29.9 ± 1.3 C: 31.2 ± 1.2
Sex: I: 0% M C: 0% M
Patient demographics were similar with regard to age, number of prior cesarean deliveries, number of previous vaginal deliveries, and presence of a support person during delivery.
Women in the intervention group had a higher mean weight as compared with the control group (211.7 lbs versus 182.7 lbs; p=0.03). Operative time was longer in the intervention group than the control group (72 minutes versus 63 minutes; p=0.04).
|
Obstetrically warranted Cesarean delivery |
Spinal anesthetic or a combined spinal-epidural anesthetic
Perioperative medication requirements were similar for both groups. The proportion of patients requiring intraoperative doses of intravenous antiemetics did not differ significantly by intervention (intervention 44% versus control 52%; 2-tailed t-test p=0.57). |
Classical (8%), country (20%), pop/top 40 (16%), R&B, gospel, or soft rock through a portable mp3 player with headphones
Recorded music
Selected by patient from genre list
Preoperatively for a minimum of 30 minutes and postoperatively for a minimum of 30 minutes |
Individuals in the control group did not receive an mp3 player |
Anxiety (STAI State (20-80)) mean
Preoperatively, before listening to music
I: 38.8 C: 35.4 P=0.26
Postoperatively, after listening to music for 30 minutes
I: 32 C: 29.64 P: n.s.
There was a 4.64-point reduction for the intervention group and a reduction by 4.56 points for the non-intervention group (2-tailed t-test p=0.97)
Intravenous opioids in immediate postoperative period (% of patients) I: 24% C: 28% p=0.75
Ibuprofen doses on postoperative day 1 (mean) I: 4.4 C: 3.6 p=0.07
Postoperative opioid doses (mean)
POD 1
I: 1.8 C: 1.7 p=0.93
POD 2
I: 1.7 C: 1.3 p=0.48
POD 3
I: 0.6 C: 0.6 p=1.0 |
|
|
Gogoularadja (2020)
India
|
Inclusion criteria: -aged between 18 and 55 years -clinical and radiological evidence of deviated nasal septum
Exclusion criteria: -significant hearing loss -neurological disorders -narcotic dependence due to another condition -hypertension -undergoing any other nasal surgery
N total at baseline and analysis: I: 29 C: 30
Important prognostic factors2:
Mean age ± SD: I: 34.20 ± 9.76 C: 33.83 ± 11.75
Sex: I: 55% M C: 73% M
No other information
Groups comparable at baseline? Unknown |
Septoplasty |
General
The septum was infiltrated with 2% lignocaine with 1:100,000 adrenaline |
Music (patients were asked to select music that would calm them) through headphones
Recorded
Patient selected
Preoperatively and postoperatively: |
Standard postoperative care |
Postoperative pain (VAS (0-10)) mean ± SD
POD 0
I: 3.03 ± 1.35 C: 6.67 ± 1.40
POD 1
I: 1.83 ± 1.30 C: 6.28 ± 1.17
POD 2
I: 0.79 ± 0.74 C: 4.67 ± 0.85
Postoperative Anxiety (GAD-7 (0-21)) mean ± SD I: 2.86 ± 2.33
|
|
Abbreviations: GAD-7: Generalized Anxiety Disorder 7-item; POD: postoperative day; STAI: State-Trait Anxiety Inventory; VAS: Visual Analog Scale
Table 1.5 Risk of bias table for recent RCTs on the effects of music at multiple times during the perioperative process
Research question: ‘What are the effects of music (recorded or live) in the perioperative setting on patients undergoing invasive surgery with anaesthesia care when compared to no music?’
|
Study reference
(first author, publication year) |
Was the allocation sequence adequately generated? a
Definitely yes Probably yes Probably no Definitely no |
Was the allocation adequately concealed?b
Definitely yes Probably yes Probably no Definitely no |
Blinding: Was knowledge of the allocated interventions adequately prevented?c
Were patients blinded?
Were healthcare providers blinded?
Were data collectors blinded?
Were outcome assessors blinded?
Were data analysts blinded? Definitely yes Probably yes Probably no Definitely no |
Was loss to follow-up (missing outcome data) infrequent?d
Definitely yes Probably yes Probably no Definitely no |
Are reports of the study free of selective outcome reporting?e
Definitely yes Probably yes Probably no Definitely no |
Was the study apparently free of other problems that could put it at a risk of bias?f
Definitely yes Probably yes Probably no Definitely no |
Overall risk of bias If applicable/necessary, per outcome measureg
LOW Some concerns HIGH
|
|
Denney (2018) |
Definitely yes;
Reason: randomization occurred with a random numbers table |
Probably yes;
Reason: operative staff and investigators had no knowledge of the patients’ group assignments |
Definitely no;
Reason: patients were not blinded |
Definitely yes;
Reason: no missing outcome data |
Definitely yes;
Reason: Study protocol/registration is available and all outcomes of interest are reported |
Probably yes;
|
Some concerns (anxiety, medication) |
|
Gogoularadja (2020)
|
Definitely yes;
Reason: patients were randomized by the investigator using computer-generated random numbers |
Probably no;
Reason: no information provided about allocation procedure |
Definitely no;
Reason: patients were not blinded, only researcher masked, no information whether he/she was the outcome assessor of if the surgeons knew |
Definitely yes;
Reason: Only one patient in the music therapy group did not complete the follow-up, as he had to be discharged early due to personal reason |
Probably yes;
Reason: all outcomes described in the Methods section. However, in the Discussion section “The present study found…a reduced need for analgesics in patients who underwent music therapy compared with those who did not.” , but no information in the result section |
Definitely no;
Timing of measurements largely unknown, especially for anxiety. |
Some concerns
|
|
HIGH |
Table 1.6 Quality assessment for systematic reviews of RCTs and observational studies
Based on AMSTAR checklist (Shea, 2007; BMC Methodol 7: 10; doi:10.1186/1471-2288-7-10) and PRISMA checklist (Moher, 2009,; PLoS Med 6: e1000097; doi:10.1371/journal.pmed1000097)
|
Study
First author, year |
Appropriate and clearly focused question?1
Yes/no/unclear |
Comprehensive and systematic literature search?2
Yes/no/unclear |
Description of included and excluded studies?3
Yes/no/unclear |
Description of relevant characteristics of included studies?4
Yes/no/unclear |
Appropriate adjustment for potential confounders in observational studies?5
Yes/no/unclear/not applicable |
Assessment of scientific quality of included studies?6
Yes/no/unclear |
Enough similarities between studies to make combining them reasonable?7
Yes/no/unclear |
Potential risk of publication bias taken into account?8
Yes/no/unclear |
Potential conflicts of interest reported?9
Yes/no/unclear |
|
Kühlmann, 2018 |
Yes |
Yes |
Yes |
Yes |
Not applicable |
Yes |
Yes |
Yes |
No (reported for review but not for included studies) |
|
Fu, 2019 |
Yes |
Yes |
Yes |
Yes |
Not applicable |
Yes |
Yes |
Yes (publication bias could not be assessed because there were fewer than 10 studies included in the meta-analysis) |
No (reported for review but not for included studies) |
|
Fu, 2020 |
Yes |
Yes |
Yes |
Yes |
Not applicable |
Yes |
Yes |
Yes |
No (reported for review but not for included studies) |
- Research question (PICO) and inclusion criteria should be appropriate and predefined.
- Search period and strategy should be described; at least Medline searched; for pharmacological questions at least Medline + EMBASE searched.
- Potentially relevant studies that are excluded at final selection (after reading the full text) should be referenced with reasons.
- Characteristics of individual studies relevant to research question (PICO), including potential confounders, should be reported.
- Results should be adequately controlled for potential confounders by multivariate analysis (not applicable for RCTs).
- Quality of individual studies should be assessed using a quality scoring tool or checklist (Jadad score, Newcastle-Ottawa scale, risk of bias table et cetera).
- Clinical and statistical heterogeneity should be assessed; clinical: enough similarities in patient characteristics, intervention and definition of outcome measure to allow pooling? For pooled data: assessment of statistical heterogeneity using appropriate statistical tests (for example Chi-square, I2)?
- An assessment of publication bias should include a combination of graphical aids (for example funnel plot, other available tests) and/or statistical tests (for example Egger regression test, Hedges-Olken). Note: If no test values or funnel plot included score “no”. Score “yes” if mentions that publication bias could not be assessed because there were fewer than 10 included studies.
- Sources of support (including commercial co-authorship) should be reported in both the systematic review and the included studies. Note: To get a “yes,” source of funding or support must be indicated for the systematic review AND for each of the included studies.
Table of excluded studies
|
Author and year |
Reason for exclusion |
|
Akbas 2016 |
Wrong population: shockwave lithotripsy, no invasive surgery |
|
Alam 2016 |
Wrong population: local anesthetic |
|
Ames 2017 |
RCT included in the review by Kühlmann (2018) |
|
Amini 2018 |
Wrong intervention: nature sounds |
|
Amiri 2017 |
Wrong intervention: nature sounds |
|
Arango-Gutierrez 2019 |
Wrong language: Spanish |
|
Aris 2019 |
Wrong intervention: music in the postoperative setting |
|
Ashok 2018 |
Wrong publication type: study protocol |
|
Ashok 2019 |
Wrong intervention: music in the postoperative setting |
|
Bakl 2018 |
Wrong population: children |
|
Bashiri 2018 |
Wrong population: endoscopy/colonoscopy, no invasive surgery |
|
Belloeil 2020 |
Wrong population: local anaesthesia |
|
Bennett 2020 |
Wrong population: image-guided breast biopsy, no invasive surgery |
|
Billar 2020 |
Wrong publication type: study protocol |
|
Boustani 2018 |
Wrong intervention: LASIK eye surgery |
|
Browne 2020 |
Wrong intervention: shockwave lithotripsy, no invasive surgery |
|
Buehler 2017 |
Wrong population: children |
|
Cakmak 2017 |
Wrong intervention: shockwave lithotripsy, no invasive surgery |
|
Carter 2018 |
Wrong study type: implementation study |
|
Celebi 2020 |
Wrong intervention: colonoscopy, no invasive surgery |
|
Cetinkaya 2019 |
Wrong outcomes: no crucial outcomes reported |
|
Çetinkaya 2019 |
Wrong outcomes: nausea and vomiting |
|
Chai 2020 |
Wrong population: emergency department, not surgery |
|
Chantawong 2017 |
Wrong population: loop electrosurgical excision procedure, no invasive surgery |
|
Cheung 2018 |
Wrong population: no invasive surgery |
|
Cheung 2019 |
Wrong population: transvaginal ultrasound guided oocyte retrieval: no invasive surgery |
|
Chiodo 2019 |
Wrong outcomes: no crucial outcomes reported |
|
Cho 2016 |
Wrong population: transrectal ultrasound-guided prostate biopsies: no invasive surgery |
|
Choi 2018 |
Wrong population: topical anesthesia for cataract surgery, no invasive surgery |
|
Choubsaz 2018 |
Wrong intervention: music in the intraoperative setting |
|
Cift 2020 |
Wrong population: shockwave lithotripsy, no invasive surgery |
|
Cimen 2020 |
Wrong population: local anesthesia |
|
Cotoia 2018 |
Wrong intervention: music in the preoperative setting |
|
De Silva 2016 |
Wrong population: colonoscopy, no invasive surgery |
|
Di Nasso 2016 |
Wrong population: endodontic treatment (root canal therapy): no invasive surgery |
|
Diri 2019 |
Wrong population: urodynamic study, no invasive surgery |
|
Drzymalski 2017 |
Wrong population: no surgery |
|
Drzymalski 2020 |
Wrong intervention: no headphones |
|
Ebrahimi 2020 |
Wrong population: invasive coronary angiography, no invasive surgery |
|
El-Khoury 2020 |
Wrong population: shockwave lithotripsy: no invasive surgery |
|
Eren 2018 |
Wrong intervention: no headphones |
|
Ertug 2017 |
Wrong intervention: nature sounds |
|
Farzaneh 2019 |
Wrong intervention: nature sounds |
|
Faught 2016 |
Wrong publication type |
|
Ferraz 2020 |
Wrong outcome: pain related to wound care after surgery for diaphyseal tibial fractures |
|
Franzoi 2016 |
Wrong population: children |
|
Gallagher 2018 |
Wrong intervention: patients actively participated in music therapy |
|
Gasenzer 2017 |
Wrong outcome |
|
Gelatti 2020 |
Wrong comparison: effect of ‘live music’ compared with ‘recorded music’, rather than ‘music’ and ‘no music’ |
|
Gezginci 2018 |
Wrong population: cystoscopy: no invasive surgery |
|
Gezginci 2018 |
Wrong population: shockwave lithotripsy: no invasive surgery |
|
Glickman-Simon 2016 |
Wrong publication type: comment |
|
Gökçek 2020 |
Wrong intervention: music in the intraoperative setting |
|
Goli 2018 |
Wrong intervention: music in the preoperative setting |
|
Gómez-Urquiza 2016 |
Wrong intervention: combination of music and photographic display |
|
Graff 2019 |
Wrong comparison: midazolam given in control group |
|
Gulnahar 2020 |
Wrong intervention: dental implant surgery, not invasive surgery |
|
Haack 2017 |
Wrong timing of intervention: some patients were re-admitted because of complications therefore music was not always provided immediately after surgery |
|
Hamidi 2017 |
Wrong population: office-based Percutaneous Nephrostomy Tube Placement |
|
Hanprasertpong 2016 |
Wrong population: second trimester genetic amniocentesis: no invasive surgery |
|
Harada 2017 |
Wrong outcome |
|
Hepp 2018 |
Wrong intervention: music via loudspeakers |
|
Hetland 2017 |
Wrong population: mechanical ventilation weaning: not necessarily related to surgery |
|
Hilal 2018 |
Wrong population: colposcopy, no invasive surgery |
|
Hill 2020 |
Wrong intervention: combination of music and a natural landscape image |
|
Jacq 2018 |
Wrong population: bed bathing of mechanically ventilated patients: no surgery |
|
Jeppesen 2016 |
Wrong population: bronchoscopy, no invasive surgery |
|
Kahloul 2017 |
Wrong intervention: music in the intraoperative setting |
|
Kallush 2018 |
Wrong intervention: music therapy, long-term intervention, rather than a one-off intervention |
|
Karalar 2016 |
Wrong population: shockwave lithotripsy: no invasive surgery |
|
Kavak Akelma 2020 |
Wrong intervention: music in the preoperative setting |
|
Kavakli 2019 |
Wrong intervention: music in the intraoperative setting |
|
Keilani 2017 |
Wrong study type: not an RCT or SR |
|
Khan 2020 |
Wrong comparison: no control group without music |
|
Kim 2020 |
Wrong comparison: results for two control groups (passive listening to music and no music) are reported together |
|
Ko 2017 |
Wrong population: colonoscopy, no invasive surgery |
|
Ko 2019 |
Wrong population: colonoscopy, no invasive surgery |
|
Kongsawatvorakul 2016 |
Wrong population: local anesthesia' for large loop excision of transformation zone, no invasive surgery |
|
Kupeli 2020 |
Wrong population: third molar surgery, no invasive surgery |
|
Kukreja 2020 |
Wrong intervention: music in the intraoperative setting |
|
Kurdi 2018 |
Wrong intervention: music in the intraoperative setting |
|
Kyavar 2016 |
Wrong outcome: pain following a painful procedure in intubated patients after coronary artery bypass graft surgery |
|
Kyrillos 2017 |
Wrong population: effect of music on professionals |
|
Labrague 2016 |
Wrong study design: not an RCT |
|
Laframboise-Otto 2020 |
Wrong intervention: music in the postoperative setting |
|
Lee 2017 |
Wrong intervention: music in the postoperative setting |
|
Leonard 2019 |
Wrong timing of intervention: effect of music during rehabilitation after surgery. |
|
Li 2020 |
Wrong population: image-guided musculoskeletal corticosteroid injections |
|
Lin 2020 |
Wrong intervention: music therapy for a duration of six months after surgery |
|
Low 2020 |
Wrong intervention: long-term intervention (vocal music therapy ) for chronic pain |
|
Luis 2019 |
Wrong intervention: patients actively participated in music therapy |
|
Mackintosh 2018 |
Wrong population: therapeutic pleural procedures (e.g. therapeutic pleural aspiration, intercostal chest tube insertion and tunnelled pleural catheter) --> local anaesthetic used |
|
McClurkin 2016 |
RCT included in the review by Kühlmann (2018) |
|
Messika 2016 |
Wrong publication type: study protocol |
|
Mietzsch 2020 |
Wrong population: effect of music on professionals |
|
Miladinia 2017 |
RCT included in the review by Kühlmann (2018) |
|
Mondanaro 2017 |
Wrong intervention: patients actively participated in music therapy |
|
Muddana 2020 |
Wrong population: topical anesthesia |
|
Najafi Ghezeljeh 2017 |
Wrong population: music for burn patients before wound care |
|
Najafi Ghezeljeh 2018 |
Wrong population: music for burn patients before wound care |
|
Ölçücü 2020 |
Wrong population: cystoscopy and ureteral stent removal, no invasive surgery |
|
Oomens 2020 |
Wrong population: effect of music on professionals |
|
Orak 2020 |
Wrong population: oocyte pick-up, no invasive surgery |
|
Ordaz Jurado 2017 |
Wrong population: shockwave lithotripsy, no invasive surgery |
|
Ortega 2019 |
Wrong population: local anesthesia for nasal bone fracture reduction |
|
Özdemir 2019 |
Wrong population: bone marrow aspiration and biopsy, no invasive surgery |
|
Packiam 2018 |
Wrong population: transrectal prostate biopsy: no invasive surgery |
|
Padam 2017 |
Wrong population: endoscopy, no invasive surgery |
|
Parodi 2020 |
Wrong intervention: binaural beats |
|
Proceedings of the 2017 RAMI Section of Ophthalmology Meeting 2018 |
Wrong publication type |
|
Rahmati 2018 |
Wrong intervention: music in the preoperative setting |
|
Roshani 2019 |
Wrong intervention: binaural beats |
|
Sanchez-Jauregui 2019 |
Wrong population: biopsy, no invasive surgery |
|
Scerrati 2020 |
Wrong population: musicians who underwent surgery |
|
Sfaniakis 2017 |
Wrong intervention: music in the postoperative setting |
|
Shabandokht-Zarmi 2017 |
Wrong population: fistula puncture-related pain, no invasive surgery |
|
Shakir 2017 |
Wrong population: effect of music on professionals |
|
Soo 2016 |
Wrong population: biopsy, no invasive surgery |
|
Sorensen 2020 |
Wrong population: local anesthesia |
|
Spagnuolo 2020 |
Wrong population: endoscopy, no invasive surgery |
|
Tran 2020 |
Wrong intervention: music in the intraoperative setting |
|
Uğras 2018 |
Wrong intervention: music in the preoperative setting |
|
Wiwatwongwana 2016 |
Wrong population: topical anesthesia |
|
Wren 2016 |
Wrong publication type: not peer reviewed |
|
Wu 2017 |
Wrong intervention: no headphones |
|
Yamasaki 2016 |
Wrong population: effect of music on professionals |
|
Yamashita 2019 |
Wrong population: extraction of the impacted mandibular third molar, no invasive surgery |
|
Dale 2020 |
SRs including 12 RCTs, most of which were published before 2016. 1 relevant RCT by Sfakianakis (2017) |
|
Fu 2020 |
This SR was already included in the literature analysis |
|
Fu 2019 |
This SR was already included in the literature analysis |
|
Kühlmann 2018 |
This SR was already included in the literature analysis |
|
Abraha 2016 |
Wrong publication type |
|
Grafton-Clarke 2019 |
SR including 6 RCTs, all published before 2016 |
|
Abdelhakim 2019 |
Review about effect of music during colposcopy, no invasive surgery |
|
Ambler 2020 |
Wrong publication type |
|
Amiri 2019 |
SR not including recent studies about the effect of music |
|
Ayling 2020 |
Wrong outcomes |
|
Boyce 2018 |
SR including several RCTs, all published before 2016 |
|
Bradt 2016 |
SR including 20 studies about surgery, all published before 2016 |
|
Bro 2018 |
SR including 5 studies about surgery, all published before 2016 |
|
Chow 2016 |
SR about the effect of music on children |
|
Daniel 2016 |
SR not including recent relevant RCTs |
|
Fan 2020 |
SR not including recent relevant RCTs |
|
Felix 2019 |
Review about wrong intervention: guided imagery |
|
Field 2018 |
Review about postnatal anxiety, not focused on surgery |
|
Garcia-Perdomo 2018 |
Review about the effect of music during cystoscopy |
|
Janssen 2019 |
SR not including recent relevant RCTs |
|
Khan 2018 |
SR not including recent relevant RCTs |
|
Kievisiene 2020 |
SR not including recent relevant RCTs |
|
Cornelis 2019 |
SR not including recent relevant RCTs |
|
Burghardt 2018 |
SR not including recent relevant RCTs |
|
Feast 2020 |
SR not including recent relevant RCTs |
|
Garcia Guerra 2019 |
SR not including recent relevant RCTs |
|
Ghamry 2020 |
Review about the effect of music during hysteroscopy |
|
Gramaglia 2019 |
SR not including recent relevant RCTs |
|
Iyendo 2016 |
SR not including recent relevant RCTs |
|
Lin 2020 |
SR including three relevant RCTs that were found in our search |
|
Sibanda 2019 |
SR including one recent RCT with a focus on post-operative rehabilitation |
|
Wang 2020 |
SR not including recent relevant RCTs |
|
Yu 2020 |
SR not including recent relevant RCTs |
|
Zapata-Copete 2019 |
SR not including recent relevant RCTs |
|
Kyriakides 2018 |
SR about the effect of music during outpatient urology procedures (e.g. biopsy, shockwave lithotripsy, cystoscopy) |
|
Li 2017 |
SR about music for burn patients during treatment procedures |
|
Martin-Saavedra 2018 |
SR not including recent relevant RCTs |
|
Martin-Saavedra 2018 |
SR not including recent relevant RCTs |
|
Meghani 2017 |
SR not including recent relevant RCTs |
|
Song 2018 |
SR about the effect of music during biopsy |
|
van der Wal- Huisman 2018 |
SR not including recent relevant RCTs |
|
Vitale 2020 |
SR about the effect of music during hysteroscopy |
|
Whale 2019 |
SR not including recent relevant RCTs |
|
Lee 2016 |
SR not including recent relevant RCTs |
|
Oomens 2019 |
SR about wrong population: effect of music on professionals |
|
Rastipisheh 2019 |
SR about wrong population: effect of music on professionals |
|
Walker 2018 |
Wrong publication type: review methodology |
|
Williams 2018 |
Wrong publication type: review methodology |
|
Zimpel 2020 |
SR not including recent relevant RCTs |
|
Tam 2016 |
SR about the effect of music during bronchoscopy |
|
Lunde 2019 |
SR not including recent relevant RCTs |
Beoordelingsdatum en geldigheid
Publicatiedatum : 15-02-2023
Beoordeeld op geldigheid : 27-03-2023
De geldigheid van de richtlijnmodules komt te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
NB: Informatie over de autorisatiedatum, autoriserende partij(en), herbevestiging en regiehouder(s) worden ter zijne tijd na autorisatie toegevoegd aan deze alinea.
Algemene gegevens
De ontwikkeling/herziening van deze richtlijnmodule werd ondersteund door het Kennisinstituut van de Federatie Medisch Specialisten (www.demedischspecialist.nl/kennisinstituut) en werd gefinancierd uit de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS). De financier heeft geen enkele invloed gehad op de inhoud van de richtlijnmodules.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijnmodules is in 2020 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen (zie hiervoor de Samenstelling van de werkgroep) die betrokken zijn bij de zorg voor volwassen patiënten die klinisch geopereerd worden, onder algehele en regionale anesthesie.
Werkgroep
- Prof. dr. E. (Erik) Heineman, chirurg, UMCG, Groningen, NVvH (voorzitter)
- Prof. dr. J. (Hans) Jeekel, chirurg, Erasmus MC, Rotterdam, NVvH
- Dr. E.G.J.M. (Robert) Pierik, chirurg, Isala, Zwolle, NVvH
- Dr. P. (Peter) van Vliet, neuroloog-intensivist, Haaglanden MC, Den Haag, NVIC
- Dr. W.K. (Wim) Lagrand, cardioloog-intensivist, Amsterdam UMC, Amsterdam, NVIC
- Dr. A.Y.R. (Rosalie) Kühlmann, anesthesioloog (in opleiding), Antonius ziekenhuis, Nieuwegein, NVA
- Prof. dr. F.U.S. (Francesco) Mattace Raso, geriater, Erasmus MC, Rotterdam, NVKG
- Drs. H.P.J.M. (Herbert) Habets, verplegingswetenschapper, vakgroep ouderengeneeskunde, Zuyderland Medisch Centrum, Sittard-Geleen, V&VN (Geriatrie & Gerontologie)
- A. (Arieke) Prozée, verpleegkundig specialist, UMCG, Groningen, V&VN
- K. (Klaartje) Spijkers, senior adviseur patiëntbelang, PFNL
- R. (René) van Munster, musicus
Met ondersteuning van
- Dr. J. Buddeke, senior adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- Dr. L.J.M. Oostendorp, adviseur, Kennisinstituut van de Federatie Medisch Specialisten
Met dank aan Anna-Eva Prick (senior wetenschappelijk onderzoeker, Erasmus MC) en Roos Geensen (arts-onderzoeker, Erasmus MC) voor ondersteuning bij de selectie van recent gepubliceerde RCT’s en data extractie uit de geselecteerde RCT’s.
Belangenverklaringen
De Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of zij in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatiemanagement) hebben gehad. Gedurende de ontwikkeling of herziening van een module worden wijzigingen in belangen aan de voorzitter doorgegeven. De belangenverklaring wordt opnieuw bevestigd tijdens de commentaarfase.
Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van de Federatie Medisch Specialisten.
De meeste werkgroepleden zijn muziekliefhebbers. Om een goede richtlijn met breed draagvlak te ontwikkelen is het van belang om alle invalshoeken mee te nemen. Daarom is op advies van de belangencommissie een chirurg (dr. Pierik) toegevoegd aan de werkgroep. Daarnaast zijn de modules voorafgaand aan de commentaarfase naar de NVvH en NVA gestuurd voor commentaar.
|
Werkgroeplid |
Functie |
Nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
Heineman (voorzitter) |
Hoogleraar chirurgie met emeritaat (0-aanstelling bij de RUG, Faculteit Geneeskunde en bij de afdeling Chirurgie van het UMCG). |
Voorzitter werkgroep richtlijn Algemene Chirurgie; Werkzaam in het Isala Ziekenhuis te Zwolle als interim in het kader van ondersteuning leiderschap; Begeleiding diverse maatschappen medische specialisten in het kader van interne communicatie uitdagingen - toekomst perspectief ontwikkeling (onder andere via BeBright); Bijdragen leveren aan diverse leergangen op het gebied van leiderschap; Voorzitter Stichting MIMIC (Meaningful Music in Health Care); Moderator in het HMC voor het Pro-RAAK programma (interprofessionele ontwikkeling bij verpleegkundigen en musici); Hoofd- en eindredacteur Leerboek Chirurgie (verschijnt in 2021). |
Persoonlijke relaties: Het advies kan potentieel de muziek praktijk van 'life performing' musici beïnvloeden. In mijn vriendenkring en in de Stichting MIMIC zitten musici. Wat hierbij van belang is om te weten dat de conservatoria in Den Haag en Groningen, waarmee ik een relatie heb, onderwijs modules hebben, die zich richten op onderwijs in 'personalised improvisation in music'. Dus, deze muziek praktijk is al geïnstitutionaliseerd.
Extern gefinancierd onderzoek: Het Pro-Raak programma betreft de interprofessionele ontwikkeling tussen verpleegkundigen en musici. Als zodanig zal de uitkomst van dit project (gefinancierd door de (semi)overheid) en de te ontwikkelen richtlijn geen direct effect hebben op de muziek praktijk in zorginstellingen. Bovendien betreft dit programma live-muziek postoperatief bij kwetsbare ouderen. De richtlijn ontwikkeling betreft alle vormen van muziek gedurende het gehele perioperatieve proces bij alle leeftijdsklassen. |
Geen |
|
Jeekel |
Hoogleraar Erasmus MC Rotterdam |
Geen |
Persoonlijke financiële belangen: Geen financieel voordeel. Het onderzoek wordt niet gefinancierd door industrie of overheid. De fondsen hebben geen enkel belang.
Extern gefinancierd onderzoek: Het onderzoek wordt niet gefinancierd door industrie of overheid De fondsen hebben geen enkel belang.
Intellectuele belangen en reputatie: Kan me niet voorstellen dat de ontwikkeling van een richtlijn enig effect zal hebben op bescherming van positie/reputatie, Boegbeeld functie bij patiënten of beroepsorganisatie is niet aan de orde. |
Geen |
|
Pierik |
Chirurg, Isala Zwolle |
Niet van toepassing |
Niet van toepassing |
Geen |
|
Habets |
Verpleegkundig Consulent, Verplegingswetenschapper, Vakgroep Ouderengeneeskunde, Zuyderland MC, Sittard-Geleen Seniordocent, Faculteit Gezondheidszorg, Zuyd Hogeschool, Heerlen |
Ik ben voorzitter van de Geriatrie Giants (www.geriatricgiants.nl) een non profit organisatie met als doelstelling het organiseren van inspiratie bijeenkomsten ten behoeve van verpleegkundigen en verzorgenden werkzaam in de ouderenzorg in Zuid Limburg (geriatriesalons, congres) |
Geen |
Geen |
|
Mattace Raso |
Hoogleraar Geriatrie EUR, hoofd sector geriatrie Erasmus MC, opleider klinische geriatrie Erasmus MC. |
Geen |
Geen |
Geen |
|
Spijkers |
Senior Adviseur Patiëntbelang |
Niet van toepassing |
Niet van toepassing |
Geen |
|
Van Munster |
Musicus, ik werk als zelfstandig ondernemer. Onder andere werkzaam bij stichting Mimic muziek in Promimic. |
Geen |
Persoonlijke financiële belangen: De richtlijn zou meer werk kunnen genereren voor mij als musicus |
Actie: wordt niet betrokken bij de besluitvorming rondom live muziek |
|
Prozée |
Verpleegkundig specialist chirurgische oncologie UMC Groningen |
Niet van toepassing |
Niet van toepassing |
Geen |
|
Van Vliet |
intensivist, Haaglanden Medisch Centrum |
Docent CTG (IC practitioner opleidingen) – betaald Toegevoegd september 2022: Docent IC verpleegkundige opleiding LUMC |
Toegevoegd september 2022: bestuurslid MuzIC |
Geen |
|
Lagrand |
Intensivist, Amsterdam UMC
|
Overige commissies: echografie commissie NVIC |
Extern gefinancierd onderzoek: Nu niet van toepassing. Mogelijk in de toekomst: deelname aan onderzoek waarde muziek bij behandeling van patiënten op de IC. |
Geen |
|
Kühlmann |
AIOS Anesthesiologie St. Antoniusziekenhuis, Nieuwegein --> 1.0 FTE Momenteel gedetacheerd in Jeroen Boschziekenhuis, Den Bosch |
Geen |
Intellectuele belangen en reputatie: 2014-2018 promotieonderzoek verricht naar de toepassing van muziekinterventies in de gezondheidszorg, zoals perioperatieve muziekinterventies, muziekinterventies bij hypertensie, effect van muziekinterventies in fundamenteel onderzoek. In september 2019 gepromoveerd op dit onderzoek. |
Geen |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door het uitnodigen van de Patiëntenfederatie om deel te nemen in de werkgroep en deel te nemen aan de schriftelijke knelpuntenanalyse. Het verslag hiervan (zie aanverwante producten) is besproken in de werkgroep. De verkregen input is meegenomen bij het opstellen van de uitgangsvragen, de keuze voor de uitkomstmaten en bij het opstellen van de overwegingen. De conceptrichtlijn is tevens voor commentaar voorgelegd aan Patiëntenfederatie Nederland.
Werkwijze
AGREE
Deze richtlijnmodule is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010).
Knelpuntenanalyse en uitgangsvragen
Tijdens de voorbereidende fase inventariseerden de werkgroep de knelpunten met betrekking tot het aanbieden van muziek aan volwassen patiënten die klinisch geopereerd worden, onder algehele en regionale anesthesie. Tevens zijn er knelpunten aangedragen door de NVKG en NVZ via een schriftelijke knelpuntenanalyse. Een verslag hiervan is opgenomen onder aanverwante producten. Op basis van de uitkomsten van de knelpuntenanalyse zijn door de werkgroep concept-uitgangsvragen opgesteld en definitief vastgesteld.
Uitkomstmaten
Na het opstellen van de zoekvraag behorende bij de uitgangsvraag inventariseerde de werkgroep welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. Hierbij werd een maximum van acht uitkomstmaten gehanteerd. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang bij de besluitvorming rondom aanbevelingen, als cruciaal (kritiek voor de besluitvorming), belangrijk (maar niet cruciaal) en onbelangrijk. Tevens definieerde de werkgroep tenminste voor de cruciale uitkomstmaten welke verschillen zij klinisch (patiënt) relevant vonden.
Methode literatuursamenvatting
Een uitgebreide beschrijving van de strategie voor zoeken en selecteren van literatuur en de beoordeling van de risk-of-bias van de individuele studies is te vinden onder ‘Zoeken en selecteren’ onder Onderbouwing. De beoordeling van de kracht van het wetenschappelijke bewijs wordt hieronder toegelicht.
Beoordelen van de kracht van het wetenschappelijke bewijs
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/). De basisprincipes van de GRADE-methodiek zijn: het benoemen en prioriteren van de klinisch (patiënt) relevante uitkomstmaten, een systematische review per uitkomstmaat, en een beoordeling van de bewijskracht per uitkomstmaat op basis van de acht GRADE-domeinen (domeinen voor downgraden: risk of bias, inconsistentie, indirectheid, imprecisie, en publicatiebias; domeinen voor upgraden: dosis-effect relatie, groot effect, en residuele plausibele confounding).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, redelijk, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie, in het bijzonder de mate van zekerheid dat de literatuurconclusie de aanbeveling adequaat ondersteunt (Schünemann, 2013; Hultcrantz, 2017).
|
GRADE |
Definitie |
|
Hoog |
|
|
Redelijk |
|
|
Laag |
|
|
Zeer laag |
|
Bij het beoordelen (graderen) van de kracht van het wetenschappelijk bewijs in richtlijnen volgens de GRADE-methodiek spelen grenzen voor klinische besluitvorming een belangrijke rol (Hultcrantz, 2017). Dit zijn de grenzen die bij overschrijding aanleiding zouden geven tot een aanpassing van de aanbeveling. Om de grenzen voor klinische besluitvorming te bepalen moeten alle relevante uitkomstmaten en overwegingen worden meegewogen. De grenzen voor klinische besluitvorming zijn daarmee niet één op één vergelijkbaar met het minimaal klinisch relevant verschil (Minimal Clinically Important Difference, MCID). Met name in situaties waarin een interventie geen belangrijke nadelen heeft en de kosten relatief laag zijn, kan de grens voor klinische besluitvorming met betrekking tot de effectiviteit van de interventie bij een lagere waarde (dichter bij het nuleffect) liggen dan de MCID (Hultcrantz, 2017).
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk en worden meegewogen, zoals aanvullende argumenten uit bijvoorbeeld de biomechanica of fysiologie, waarden en voorkeuren van patiënten, kosten (middelenbeslag), aanvaardbaarheid, haalbaarheid en implementatie. Deze aspecten zijn systematisch vermeld en beoordeeld (gewogen) onder het kopje ‘Overwegingen’ en kunnen (mede) gebaseerd zijn op expert opinion. Hierbij is gebruik gemaakt van een gestructureerd format gebaseerd op het evidence-to-decision framework van de internationale GRADE Working Group (Alonso-Coello, 2016a; Alonso-Coello, 2016b). Dit evidence-to-decision framework is een integraal onderdeel van de GRADE-methodiek.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen, en een weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk (Agoritsas, 2017; Neumann, 2016). De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen. De werkgroep heeft bij elke aanbeveling opgenomen hoe zij tot de richting en sterkte van de aanbeveling zijn gekomen.
In de GRADE-methodiek wordt onderscheid gemaakt tussen sterke en zwakke (of conditionele) aanbevelingen. De sterkte van een aanbeveling verwijst naar de mate van zekerheid dat de voordelen van de interventie opwegen tegen de nadelen (of vice versa), gezien over het hele spectrum van patiënten waarvoor de aanbeveling is bedoeld. De sterkte van een aanbeveling heeft duidelijke implicaties voor patiënten, behandelaars en beleidsmakers (zie onderstaande tabel). Een aanbeveling is geen dictaat, zelfs een sterke aanbeveling gebaseerd op bewijs van hoge kwaliteit (GRADE gradering HOOG) zal niet altijd van toepassing zijn, onder alle mogelijke omstandigheden en voor elke individuele patiënt.
|
Implicaties van sterke en zwakke aanbevelingen voor verschillende richtlijngebruikers |
||
|
|
Sterke aanbeveling |
Zwakke (conditionele) aanbeveling |
|
Voor patiënten |
De meeste patiënten zouden de aanbevolen interventie of aanpak kiezen en slechts een klein aantal niet. |
Een aanzienlijk deel van de patiënten zouden de aanbevolen interventie of aanpak kiezen, maar veel patiënten ook niet. |
|
Voor behandelaars |
De meeste patiënten zouden de aanbevolen interventie of aanpak moeten ontvangen. |
Er zijn meerdere geschikte interventies of aanpakken. De patiënt moet worden ondersteund bij de keuze voor de interventie of aanpak die het beste aansluit bij zijn of haar waarden en voorkeuren. |
|
Voor beleidsmakers |
De aanbevolen interventie of aanpak kan worden gezien als standaardbeleid. |
Beleidsbepaling vereist uitvoerige discussie met betrokkenheid van veel stakeholders. Er is een grotere kans op lokale beleidsverschillen. |
Organisatie van zorg
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijnmodule is expliciet aandacht geweest voor de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, mankracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van deze specifieke uitgangsvraag zijn genoemd bij de overwegingen. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden behandeld in de module Organisatie van zorg.
Commentaar- en autorisatiefase
De conceptrichtlijnmodules worden aan de betrokken (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd ter commentaar. De commentaren zullen worden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren worden de conceptrichtlijnmodules aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijnmodule wordt aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd. De NVAM is in een later stadium betrokken, namens de voorzitter Remko ter Riet zijn een aantal aanvullingen gedaan waarna de NVAM de modules in juni 2023 heeft geautoriseerd
WKKGZ
|
Module |
Uitkomst kwalitatieve raming |
Toelichting |
|
Module ‘Muziek tijdens het preoperatieve proces’ |
geen substantiële financiële gevolgen |
Hoewel uit de toetsing volgt dat de aanbeveling(en) breed toepasbaar zijn (>40.000 patiënten), volgt ook uit de toetsing dat het geen toename in het aantal in te zetten voltijdsequivalenten aan zorgverleners betreft en het geen wijziging in het opleidingsniveau van zorgpersoneel betreft. Er worden daarom geen substantiële financiële gevolgen verwacht
|
|
Module ‘Muziek tijdens het intraoperatieve proces’ |
geen substantiële financiële gevolgen |
Hoewel uit de toetsing volgt dat de aanbeveling(en) breed toepasbaar zijn (>40.000 patiënten), volgt ook uit de toetsing dat het geen toename in het aantal in te zetten voltijdsequivalenten aan zorgverleners betreft en het geen wijziging in het opleidingsniveau van zorgpersoneel betreft. Er worden daarom geen substantiële financiële gevolgen verwacht
|
|
Module ‘Muziek tijdens het postoperatieve proces’ |
geen substantiële financiële gevolgen |
Hoewel uit de toetsing volgt dat de aanbeveling(en) breed toepasbaar zijn (>40.000 patiënten), volgt ook uit de toetsing dat het geen toename in het aantal in te zetten voltijdsequivalenten aan zorgverleners betreft en het geen wijziging in het opleidingsniveau van zorgpersoneel betreft. Er worden daarom geen substantiële financiële gevolgen verwacht
|
|
Module ‘Muziek tijdens het perioperatieve proces’ |
geen substantiële financiële gevolgen |
Hoewel uit de toetsing volgt dat de aanbeveling(en) breed toepasbaar zijn (>40.000 patiënten), volgt ook uit de toetsing dat het geen toename in het aantal in te zetten voltijdsequivalenten aan zorgverleners betreft en het geen wijziging in het opleidingsniveau van zorgpersoneel betreft. Er worden daarom geen substantiële financiële gevolgen verwacht
|
Literatuur
Agoritsas T, Merglen A, Heen AF, Kristiansen A, Neumann I, Brito JP, Brignardello-Petersen R, Alexander PE, Rind DM, Vandvik PO, Guyatt GH. UpToDate adherence to GRADE criteria for strong recommendations: an analytical survey. BMJ Open. 2017 Nov 16;7(11):e018593. doi: 10.1136/bmjopen-2017-018593. PubMed PMID: 29150475; PubMed Central PMCID: PMC5701989.
Alonso-Coello P, Schünemann HJ, Moberg J, Brignardello-Petersen R, Akl EA, Davoli M, Treweek S, Mustafa RA, Rada G, Rosenbaum S, Morelli A, Guyatt GH, Oxman AD; GRADE Working Group. GRADE Evidence to Decision (EtD) frameworks: a systematic and transparent approach to making well informed healthcare choices. 1: Introduction. BMJ. 2016 Jun 28;353:i2016. doi: 10.1136/bmj.i2016. PubMed PMID: 27353417.
Alonso-Coello P, Oxman AD, Moberg J, Brignardello-Petersen R, Akl EA, Davoli M, Treweek S, Mustafa RA, Vandvik PO, Meerpohl J, Guyatt GH, Schünemann HJ; GRADE Working Group. GRADE Evidence to Decision (EtD) frameworks: a systematic and transparent approach to making well informed healthcare choices. 2: Clinical practice guidelines. BMJ. 2016 Jun 30;353:i2089. doi: 10.1136/bmj.i2089. PubMed PMID: 27365494.
Brouwers MC, Kho ME, Browman GP, Burgers JS, Cluzeau F, Feder G, Fervers B, Graham ID, Grimshaw J, Hanna SE, Littlejohns P, Makarski J, Zitzelsberger L; AGREE Next Steps Consortium. AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ. 2010 Dec 14;182(18):E839-42. doi: 10.1503/cmaj.090449. Epub 2010 Jul 5. Review. PubMed PMID: 20603348; PubMed Central PMCID: PMC3001530.
Hultcrantz M, Rind D, Akl EA, Treweek S, Mustafa RA, Iorio A, Alper BS, Meerpohl JJ, Murad MH, Ansari MT, Katikireddi SV, Östlund P, Tranæus S, Christensen R, Gartlehner G, Brozek J, Izcovich A, Schünemann H, Guyatt G. The GRADE Working Group clarifies the construct of certainty of evidence. J Clin Epidemiol. 2017 Jul;87:4-13. doi: 10.1016/j.jclinepi.2017.05.006. Epub 2017 May 18. PubMed PMID: 28529184; PubMed Central PMCID: PMC6542664.
Medisch Specialistische Richtlijnen 2.0 (2012). Adviescommissie Richtlijnen van de Raad Kwalitieit. http://richtlijnendatabase.nl/over_deze_site/over_richtlijnontwikkeling.html
Neumann I, Santesso N, Akl EA, Rind DM, Vandvik PO, Alonso-Coello P, Agoritsas T, Mustafa RA, Alexander PE, Schünemann H, Guyatt GH. A guide for health professionals to interpret and use recommendations in guidelines developed with the GRADE approach. J Clin Epidemiol. 2016 Apr;72:45-55. doi: 10.1016/j.jclinepi.2015.11.017. Epub 2016 Jan 6. Review. PubMed PMID: 26772609.
Schünemann H, Brożek J, Guyatt G, et al. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group, 2013. Available from http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html.
Schünemann HJ, Oxman AD, Brozek J, Glasziou P, Jaeschke R, Vist GE, Williams JW Jr, Kunz R, Craig J, Montori VM, Bossuyt P, Guyatt GH; GRADE Working Group. Grading quality of evidence and strength of recommendations for diagnostic tests and strategies. BMJ. 2008 May 17;336(7653):1106-10. doi: 10.1136/bmj.39500.677199.AE. Erratum in: BMJ. 2008 May 24;336(7654). doi: 10.1136/bmj.a139.
Schünemann, A Holger J (corrected to Schünemann, Holger J). PubMed PMID: 18483053; PubMed Central PMCID: PMC2386626.
Wessels M, Hielkema L, van der Weijden T. How to identify existing literature on patients' knowledge, views, and values: the development of a validated search filter. J Med Libr Assoc. 2016 Oct;104(4):320-324. PubMed PMID: 27822157; PubMed Central PMCID: PMC5079497.
Zoekverantwoording
Zoekverantwoording
Algemene informatie
|
Richtlijn: Muziek tijdens het peri-operatief proces |
|
|
Uitgangsvraag: Wat is de effectiviteit van muziek (opgenomen of live) op de patiënt bij het pre/per/post operatief proces? |
|
|
Database(s): Ovid/Medline, Embase, PsychInfo |
Datum: 23-11-2020 |
|
Periode: 2016-heden |
Talen: Engels, Nederlands |
|
Literatuurspecialist: Miriam van der Maten |
|
|
BMI zoekblokken: voor verschillende opdrachten wordt (deels) gebruik gemaakt van de zoekblokken van BMI-Online https://blocks.bmi-online.nl/ Bij gebruikmaking van een volledig zoekblok zal naar de betreffende link op de website worden verwezen. |
|
|
Toelichting en opmerkingen:
|
|
|
Te gebruiken voor richtlijnen tekst: In de databases Embase (Embase.com), Medline (OVID), PsychInfo (OVID) is op 23-11-2020 met relevante zoektermen gezocht naar systematische reviews en randomized controlled trials over de effectiviteit van muziek op de patiënt bij het pre-, per- en postoperatief proces?. De literatuurzoekactie leverde 472 unieke treffers op. |
|
Zoekopbrengst
|
|
Embase |
OVID/MEDLINE |
PsychInfo |
Ontdubbeld |
|
SRs |
125 |
79 |
31 |
152 |
|
RCT |
256 |
186 |
35 |
320 |
|
Totaal |
381 |
265 |
66 |
472 |
Zoekstrategie
Embase
|
No. |
Query |
Results |
|
#8 |
#6 OR #7 |
381 |
|
#7 |
#3 AND #5 NOT #6 = RCT |
256 |
|
#6 |
#3 AND #4 = SR |
125 |
|
#5 |
'clinical trial'/exp OR 'randomization'/exp OR 'single blind procedure'/exp OR 'double blind procedure'/exp OR 'crossover procedure'/exp OR 'placebo'/exp OR 'prospective study'/exp OR rct:ab,ti OR random*:ab,ti OR 'single blind':ab,ti OR 'randomised controlled trial':ab,ti OR 'randomized controlled trial'/exp OR placebo*:ab,ti |
3163976 |
|
#4 |
'meta analysis'/exp OR 'meta analysis (topic)'/exp OR metaanaly*:ti,ab OR 'meta analy*':ti,ab OR metanaly*:ti,ab OR 'systematic review'/de OR 'cochrane database of systematic reviews'/jt OR prisma:ti,ab OR prospero:ti,ab OR (((systemati* OR scoping OR umbrella OR 'structured literature') NEAR/3 (review* OR overview*)):ti,ab) OR ((systemic* NEAR/1 review*):ti,ab) OR (((systemati* OR literature OR database* OR 'data base*') NEAR/10 search*):ti,ab) OR (((structured OR comprehensive* OR systemic*) NEAR/3 search*):ti,ab) OR (((literature NEAR/3 review*):ti,ab) AND (search*:ti,ab OR database*:ti,ab OR 'data base*':ti,ab)) OR (('data extraction':ti,ab OR 'data source*':ti,ab) AND 'study selection':ti,ab) OR ('search strategy':ti,ab AND 'selection criteria':ti,ab) OR ('data source*':ti,ab AND 'data synthesis':ti,ab) OR medline:ab OR pubmed:ab OR embase:ab OR cochrane:ab OR (((critical OR rapid) NEAR/2 (review* OR overview* OR synthes*)):ti) OR ((((critical* OR rapid*) NEAR/3 (review* OR overview* OR synthes*)):ab) AND (search*:ab OR database*:ab OR 'data base*':ab)) OR metasynthes*:ti,ab OR 'meta synthes*':ti,ab |
683622 |
|
#3 |
#1 AND #2 AND ((english)/lim OR (dutch)/lim) AND (2016-2020)/py NOT ('conference abstract'/it OR 'editorial'/it OR 'letter'/it OR 'note'/it) |
848 |
|
#2 |
'music'/de OR 'music therapy'/de OR music:ti,ab,kw OR musical:ti,ab,kw OR musicotherap*:ti,ab,kw |
32245 |
|
#1 |
'surgery'/exp OR 'obstetric operation'/exp OR 'postoperative complication'/exp OR 'anesthesiological procedure'/exp OR 'perioperative nursing'/de OR 'postanesthesia nursing'/de OR 'operating room'/de OR 'recovery room'/de OR 'operating room personnel'/de OR surger*:ti,ab,kw OR surgic*:ti,ab,kw OR peroperat*:ti,ab,kw OR perioperat*:ti,ab,kw OR preoperat*:ti,ab,kw OR postoperat*:ti,ab,kw OR operati*:ti,ab,kw OR interoperat*:ti,ab,kw OR intraoperat*:ti,ab,kw OR anesthe*:ti,ab,kw OR anaesthe*:ti,ab,kw OR perianesthe*:ti,ab,kw OR peranesthe*:ti,ab,kw OR perianaesthe*:ti,ab,kw OR peranaesthe*:ti,ab,kw OR preanasthe*:ti,ab,kw OR preanaesthe*:ti,ab,kw OR postanasthe*:ti,ab,kw OR postanaesthe*:ti,ab,kw OR surgery:lnk OR 'surgeon'/exp OR surgeon*:ti,ab,kw |
7425789 |
Ovid/Medline
|
# |
Searches |
Results |
|
9 |
7 or 8 |
265 |
|
8 |
(4 and 6) not 7 = RCT |
186 |
|
7 |
4 and 5 = SR |
79 |
|
6 |
exp clinical trial/ or randomized controlled trial/ or exp clinical trials as topic/ or randomized controlled trials as topic/ or Random Allocation/ or Double-Blind Method/ or Single-Blind Method/ or (clinical trial, phase i or clinical trial, phase ii or clinical trial, phase iii or clinical trial, phase iv or controlled clinical trial or randomized controlled trial or multicenter study or clinical trial).pt. or random*.ti,ab. or (clinic* adj trial*).tw. or ((singl* or doubl* or treb* or tripl*) adj (blind$3 or mask$3)).tw. or Placebos/ or placebo*.tw. |
2228666 |
|
5 |
meta-analysis/ or meta-analysis as topic/ or (metaanaly* or meta-analy* or metanaly*).ti,ab,kf. or systematic review/ or cochrane.jw. or (prisma or prospero).ti,ab,kf. or ((systemati* or scoping or umbrella or "structured literature") adj3 (review* or overview*)).ti,ab,kf. or (systemic* adj1 review*).ti,ab,kf. or ((systemati* or literature or database* or data-base*) adj10 search*).ti,ab,kf. or ((structured or comprehensive* or systemic*) adj3 search*).ti,ab,kf. or ((literature adj3 review*) and (search* or database* or data-base*)).ti,ab,kf. or (("data extraction" or "data source*") and "study selection").ti,ab,kf. or ("search strategy" and "selection criteria").ti,ab,kf. or ("data source*" and "data synthesis").ti,ab,kf. or (medline or pubmed or embase or cochrane).ab. or ((critical or rapid) adj2 (review* or overview* or synthes*)).ti. or (((critical* or rapid*) adj3 (review* or overview* or synthes*)) and (search* or database* or data-base*)).ab. or (metasynthes* or meta-synthes*).ti,ab,kf. |
486188 |
|
4 |
limit 3 to (english language and yr="2016 -Current") |
655 |
|
3 |
1 and 2 |
2325 |
|
2 |
music/ or "music therapy"/ or (music or musical or musicotherap*).ti,ab,kf. |
26210 |
|
1 |
exp "Surgical Procedures, Operative"/ or exp "postoperative complications"/ or "Anesthesiology"/ or "perioperative nursing"/ or "Operating Rooms"/ or "recovery room"/ or (surger* or surgic* or peroperat* or perioperat* or preoperat* or postoperat* or operati* or interoperat* or intraoperat* or anesthe* or anaesthe* or perianesthe* or peranesthe* or perianaesthe* or peranaesthe* or preanasthe* or preanaesthe* or postanasthe* or postanaesthe*).ti,ab,kf. or surgery.xs. or exp surgeons/ or surgeon*.ti,ab,kf. or exp anesthesia/ |
5001579 |
PsychInfo
|
# |
Searches |
Results |
|
9 |
7 or 8 |
66 |
|
8 |
(4 and 6) not 7 = RCT |
35 |
|
7 |
4 and 5 = SR |
31 |
|
6 |
exp clinical trial/ or randomized controlled trial/ or randomized controlled trials as topic/ or Random Allocation/ or Double-Blind Method/ or Single-Blind Method/ or (clinical trial, phase i or clinical trial, phase ii or clinical trial, phase iii or clinical trial, phase iv or controlled clinical trial or randomized controlled trial or multicenter study or clinical trial).pt. or random*.ti,ab. or (clinic* adj trial*).tw. or ((singl* or doubl* or treb* or tripl*) adj (blind$3 or mask$3)).tw. or Placebos/ or placebo*.tw. |
250319 |
|
5 |
((literature review or systematic review or meta analysis).md. or "literature review"/ or meta analysis/ or (((meta adj2 analy*) or metaanaly* or (synthes* adj2 (literature* or research* or studies or data)) or (pooled and analys*) or ((data adj1 pool*) and studies) or ((hand or manual or database* or computer*) adj1 search*) or (electronic adj1 (database* or data base or data bases))).ti,ab,id. or (bibliograph* or relevant journals or ((review* or overview*) adj9 (systematic* or methodologic* or quantitativ* or research* or literature* or studies or trial* or effective*))).ab.)) not (((retrospective* or record* or case* or patient*) adj1 review*) or ((patient* or review*) adj1 chart*)).ti,ab,id. |
326508 |
|
4 |
limit 3 to yr="2016 -Current" |
284 |
|
3 |
1 and 2 |
1280 |
|
2 |
music/ or "music therapy"/ or (music or musical or musicotherap*).ti,ab. |
37779 |
|
1 |
exp "Surgery"/ or "Surgical Patients"/ or exp "Postsurgical Complications"/ or exp "Surgical Complications"/ or "Anesthesiology"/ or (surger* or surgic* or peroperat* or perioperat* or preoperat* or postoperat* or operati* or interoperat* or intraoperat* or anesthe* or anaesthe* or perianesthe* or peranesthe* or perianaesthe* or peranaesthe* or preanasthe* or preanaesthe* or postanasthe* or postanaesthe*).ti,ab. or exp surgeons/ or surgeon*.ti,ab. or exp anesthesia/ |
216466 |
