Vessel preparation (femoro-popliteaal)
Uitgangsvraag
Wat is de waaarde van vessel preparation bij behandeling van het femoro-popliteale traject?
Aanbeveling
Pas niet routinematige vessel preparation toe in het femoro-popliteale segment.
Overweeg het toepassen van vessel preparation in locaties waar het onwenselijk is om een stent te plaatsen.
Overwegingen
Voor- en nadelen van de interventie en de kwaliteit van het bewijs
Er is literatuuronderzoek uitgevoerd naar de voor- en nadelen van vessel preparation in combinatie met PTA of stent vergeleken met alleen PTA of stent bij patiënten met perifeer arterieel vaatlijden in het femoro-popliteale traject. Als cruciale uitkomstmaten werden patency/restenose en re-interventie gedefinieerd. Kwaliteit van leven, amputatie, complicaties en mortaliteit werden beschouwd als belangrijke uitkomstmaten voor de besluitvorming.
Er werden vijf RCTs gevonden. Vessel preparation leek verbeteringen te geven in dissecties (complicaties), maar er werd geen verschil gevonden in restenose/patency tussen patiënten die vessel preparation ondergingen en patiënten die geen vessel preparation ondergingen.
De uitkomstmaten re-interventie, kwaliteit van leven, amputatie, perforaties (complicaties) en mortaliteit konden geen richting geven aan de besluitvorming. Op basis van de literatuur zou de voorkeur dus uitgaan naar vessel preparation voorafgaand aan PTA of stent, ten opzichte van alleen PTA of stent. Hoewel het voorkomen van dissecties geen op zichzelf staand doel is, is het streven wel om de ernst van post-PTA dissecties te beperken en daarmee de noodzaak tot stentplaatsing. Adequate vessel preparation laat zien dat het een reductie van flowlimiterende post-PTA dissecties geeft en daarmee een reductie in de noodzaak tot het plaatsen van stents. Dit kan in bepaalde gevallen belangrijk zijn zoals in het popliteale traject of bij patiënten met een lange levensverwachting.
Waarden en voorkeuren van patiënten (en evt. hun verzorgers)
Het is wenselijk om de patiënt te informeren over het mogelijk gebruik van devices voor vessel preparation. In de praktijk is het echter niet altijd haalbaar om alle opties met de patiënt te bespreken. Het type vessel preparation is doorgaans afhankelijk van wat preprocedureel gevonden wordt.
Kosten (middelenbeslag)
De kosten van vessel preparation hulpmiddelen, maar ook van ballonnen en stents kunnen per centrum verschillen. Het is echter voorstelbaar dat een beter acuut technisch resultaat zonder stentplaatsing zal resulteren in een betere patency en dus minder re-interventies. Of en in welke mate dit bijdraagt aan een kostenreductie is niet onderzocht. Wel is er in een recente analyse (Saratzis, 2024) berekend dat de kosten van een re-interventie van een vernauwde of geoccludeerde stent aanzienlijk zijn en met name bestaan uit procedure- en opnametijd.
Aanvaardbaarheid, haalbaarheid en implementatie
Over het algemeen is er alleen een training van de behandelend arts en het personeel nodig voor een eventuele implementatie van vessel preparation. Het is wel zo dat voor het veilig en effectief toepassen er verschil is tussen de vessel preparation technieken. Sommige technieken zijn zeer eenvoudig (IVL) maar anderen (DA, OA en LA) vereisen meer training. Verder moet rekening worden gehouden met een langere procedure tijd. Omdat voor het toepassen van vessel preparation er geen aparte vergoeding bestaat zal er een financiële drempel zijn om dit toe te passen.
Rationale van de aanbeveling: weging van argumenten voor en tegen de interventies
Er kan een onderscheid gemaakt te worden tussen patiënten met een lange of korte levensverwachting en, vaak hiermee overeenkomend tussen patiënten met claudicatio intermittens (CI) en kritieke ischemie (KI). Voor patiënten met een lange levensverwachting en CI kan het voordelig zijn om zonder stent behandeld te worden. De kans is groot dat er op de lange termijn een symptomatische restenose optreedt en dat er een re-PTA verricht moet worden. Dit is technisch veel eenvoudiger als er geen stent in situ is. Voorwaarde voor het behandelen zonder stent is dat er een optimale PTA is verricht zonder dissectie en met goede luminale winst. Bij deze categorie patiënten kan het dus voordelig zijn om ook vessel preparation toe te passen. Bij patiënten met een korte levensverwachting of KI is het van belang dat de bloedtoevoer aan het onderbeen gegarandeerd is. Het is onwenselijk wanneer er na een revascularisatie twijfel blijft bestaan over de mate van doorgankelijkheid. In de praktijk houdt dit in dat er eerder een stent geplaatst zal worden. Of dit met of zonder vessel preparation is, is afhankelijk van morfologische en anatomische kenmerken van de afwijkingen (mate van vaatwand calcificatie). Soms is het nodig om voor een goede stentplaatsing ook een vessel preparation uit te voeren (zoals bij coronair stenting). Het wel of niet toepassen van vessel preparation wordt vaak per procedureel en na passage van de afwijking besloten en is ter beoordeling van de behandelend arts. De patiënt dient conform behandelovereenkomst pre-procedureel geïnformeerd te worden over het mogelijk toepassen van vessel preparation methodes en/ of stenten.
Onderbouwing
Vessel preparation can potentially contribute to better peri- and post-procedural outcomes in complex lesions, especially in the case of severe vessel wall calcifications. Vessel preparation is a broad term and includes mechanical atherectomy MA: directional atherectomy (DA), rotational atherectomy (RA), orbital atherectomy (OA), laser atherectomy (LA), scoring balloons and intravascular lithotripsy (IVL). MA devices remove atheroma by abrasion, shearing, drilling and aspiration, while LA devices remove plaque and thrombus by vapourisation and modify vessel wall calcifications, creating better compliance. Scoring balloons feature wires mounted on the surface of the balloons, which act as microsurgical blades to generate controlled plaque incision. IVL uses an angioplasty balloon, which generates pulsating sound waves that cause microfractures in the calcification of the intimal and medial layer of the vessel wall.
These are relatively expensive medical devices and/or they are of additional value is still uncertain. Studies have shown that there are important predictors of a good technical and durable outcome of a PTA. Lesion length, degree of vessel wall calcification and chronic total occlusion (CTO) are the most important of these. Severe vessel wall calcification limits the stretchability of the artery, leading to more dissections and more frequent stent placement. The goal of vessel preparation is to reduce the number of dissections and improve vessel wall elasticity. In CTOs, it also aims to ‘debulk’, which means less plaque and thrombus material remains in the vessel and a PTA will have a better outcome. Whether the use of vessel prep in the femoro-popliteal pathway is indicated will be explored in this module.
Freedom from binary restenosis/primary patency (critical)
One year
|
Moderate GRADE |
Vessel preparation likely results in little to no difference in freedom from binary restenosis/primary patency at one year when compared with no vessel preparation in patients with PAV (femoropopliteal injury).
Source: Böhme, 2021; Cai, 2019; Dattilo, 2014; Zeller, 2017 |
Two years
|
Low GRADE |
Vessel preparation may result in little to no difference in freedom from binary restenosis/primary patency at two years when compared with no vessel preparation in patients with PAV (femoropopliteal injury).
Source: Böhme, 2021; Cai, 2019 |
Reintervention based on symptomatic restenosis (critical)
|
Very low GRADE |
The evidence is very uncertain about the effect of vessel preparation on reintervention based on symptomatic restenosis when compared with no vessel preparation in patients with PAV (femoropopliteal injury).
Source: Böhme, 2021; Cai, 2019; Tepe, 2021; Zeller, 2017 |
Quality of life (important)
|
Low GRADE |
Vessel preparation may result in little to no difference in quality of life when compared with no vessel preparation in patients with PAV (femoropopliteal injury).
Source: Böhme, 2021 |
Amputation (important)
|
Very low GRADE |
The evidence is very uncertain about the effect of vessel preparation on amputation when compared with no vessel preparation in patients with PAV (femoropopliteal injury).
Source: Cai, 2019; Zeller, 2017 |
Complications (important)
Dissections
|
Moderate GRADE |
Vessel preparation likely reduces dissections when compared with no vessel preparation in patients with PAV (femoropopliteal injury).
Source: Cai, 2019; Dattilo, 2014; Tepe, 2021; Zeller, 2017 |
Perforations
|
Very low GRADE |
The evidence is very uncertain about the effect of vessel preparation on perforations when compared with no vessel preparation in patients with PAV (femoropopliteal injury).
Source: Dattilo, 2014; Tepe, 2021; Zeller, 2017 |
Mortality (important)
|
Low GRADE |
Vessel preparation may result in little to no difference in mortality when compared with no vessel preparation in patients with PAV (femorpopliteal injury).
Source: Böhme, 2021; Cai, 2019; Tepe, 2021; Zeller, 2017 |
Description of studies
Böhme (2021) performed a prospective, randomized controlled trial to evaluate the safety and effectiveness of preparing in-stent femoropopliteal lesion with photo ablative laser atherectomy or plain balloon angioplasty prior to drug-coated balloon angioplasty. Patients with Rutherford Clinical Category Score of 1-5, willing and capable of complying with all follow-up evaluations at the specified times, aged ≥18 years, and providing written informed consent prior to the study procedures were eligible for trial participation. Exclusion criteria were contraindications, hypersensitivity to contrast material/device material, uncontrollable hypercoagulable condition or refusal of blood transfusion, life expectancy of less than 12 months, pregnant, not taking adequate contraceptives or nursing, surgical or endovascular procedure of the target vessel within 14 days prior to the index procedure, planned surgical intervention or endovascular procedure within 30 days after the index procedure, currently participating in a study which may interfere, co-morbid condition which precludes safe percutaneous intervention, previous peripheral bypass affecting the target vessel, chronic renal insufficiency with creatinine >2.5 mg/L, and unable or unwilling to receive dual anti-platelet therapy. The intervention group (n=30) underwent a photoablation (laser atherectomy) procedure followed by drug-coated balloon angioplasty. The control group (n=31) underwent PTA followed by drug-coated balloon angioplasty. The follow-up duration was 24 months. The study reported the following relevant outcome measures: target lesion stenosis, primary patency, target lesion revascularization, quality of life, and mortality.
Cai (2019) performed a single center, prospective randomized controlled trial to compare the therapeutic effects of directional atherectomy combined with drug-coated balloon angioplasty with drug-coated balloon angioplasty alone in the treatment of femoropopliteal arteriosclerosis obliterans. Patients who signed an informed consent form, with femoropopliteal artery stenosis >70% (revealed by digital subtraction angiography), or occlusion with unobstructed vascular inflow, with at least a vessel runoff, with good compliance and regular follow-up were eligible for trial participation. Exclusion criteria were cerebrovascular diseases less than half a year, arterial thrombosis, abnormal liver function (serum creatinine >176 micromole/L), contraindications on paclitaxel, antiplatelet or anticoagulation, abnormal protein C, protein S, and antithrombin III, abnormal number of platelets and lower fibrinogen, unsatisfactory control of blood pressure, blood glucose and lipid, inability to quit smoking completely, and poor compliance. In total, 94 patients were eligible and received the allocated intervention. Those patients were randomized into two groups. The intervention group (n=45) underwent directional atherectomy combined with drug-coated balloon angioplasty. The control group (n=49) underwent drug-coated balloon angioplasty alone. The duration of the follow-up was 24 months after endovascular interventions. The study reported the following relevant outcome measures: patency/restenosis (at twelve and 24 months), re-intervention, amputation, and mortality.
Dattilo (2014) performed a multicenter, prospective, randomized pilot study to compare treatment results of orbital atherectomy versus balloon angioplasty for calcified femoropopliteal disease. Patients who were eighteen years or older, who had peripheral arterial disease with Rutherford class 2-4 symptoms and de novo FP lesions of at least 70% stenosis with fluoroscopically visible calcium, who gave informed consent, and had at least one patent run-off vessel, were eligible for trial participation. Exclusion criteria were An anticipated life span of less than 1 year, known allergy to heparin, aspirin, and clopidogrel, or sensitivity to contrast media, chronic renal failure, cardiac arrhythmias, congestive heart failure exacerbation, and myocardial infarction. In total, 50 patients were eligible and received the allocated intervention. The intervention group (n=25) underwent vessel preparation utilizing orbital atherectomy combined with balloon angioplasty. The control group (n=25) underwent balloon angioplasty alone. The duration of the follow-up was 12 months. The study reported the following relevant outcome measure: patency/restenosis.
Zeller (2017) performed a multicenter randomized pilot trial to estimate the effect of directional atherectomy before drug-coated balloons to facilitate the development of future end point-driven randomized studies. Patients with an RCC of 2-4, who were eighteen years or older, with a target lesion of ≥70% de novo stenosis or restenosis or occlusion in the SFA and/or popliteal artery, who had a target lesion length of 7-15 cm, and who had a reference vessel diameter of 4-7 mm were eligible for trial participation. Exclusion criteria were surgical or endovascular procedure of the target vessel within 14d before the index procedure, planned intervention within 30d after the index procedure, had ≥2 lesions that required treatment in the target limb (not including the iliac arteries), had a target lesion with an occluded segment ≥5 cm in length, had in-stent restenosis of the target lesion or restenosis of the target lesion after previous treatment with a drug-coated balloon, had an acute intraluminal thrombus within the target lesion, had an aneurysmal target vessel. In total, 102 patients were eligible and received the allocated intervention. The intervention group (n=48) underwent directional atherectomy combined with drug-coated balloon angioplasty. The control group (n=54) underwent drug-coated balloon angioplasty alone. The duration of the follow-up was 1 year. The study reported the following relevant outcome measures: patency/restenosis, re-intervention, amputation, and mortality.
Tepe (2021) performed a randomized controlled trial to compare short-term outcomes in patients with femoropopliteal artery calcification receiving vessel preparation with intravascular lithotripsy or percutaneous transluminal angioplasty prior to drug-coated balloon. Patients with symptomatic leg claudication or rest pain (Rutherford class 2 to 4) and angiographic evidence of at least 70% stenosis within the superficial femoral or popliteal artery, lesion length up to 180 mm (up to 100 mm for chronic total occlusion), reference vessel diameter 4 to 7 mm, and moderate or severe calcification were eligible for trial participation. Exclusion criteria were not reported in the study. In total, 306 patients were eligible and received the allocated intervention. The intervention group (n=153) underwent intravascular lithotripsy combined with drug-coated balloon angioplasty. The control group (n=153) underwent percutaneous transluminal angioplasty combined with drug-coated balloon angioplasty. The follow-up duration was 30 days. The study reported the following relevant outcome measures: re-intervention and mortality.
Table 1. Study characteristics.
|
Study |
Disease severity |
Comparison |
N (I/C) |
Follow-up |
|
Cai, 2019 |
Rutherford class 3-5 |
DA + DCB vs. DCB |
N=94 (45/49) |
24 months |
|
Dattilo, 2014 |
Rutherford class 2-4 |
OA + BA vs. BA |
N=50 (25/25) |
12 months |
|
Zeller, 2017 |
Rutherford class 2-4 |
DA + DCB vs. DCB |
N=102 (48/54) |
1 year |
|
Tepe, 2021 |
Rutherford class 2-5 |
IVL vs. PTA |
N=306 (153/153) |
30 days |
|
Böhme, 2021 |
Rutherford-Becker-class 1-5 |
Laser (photoablation) + DCB vs. PTA + DCB |
N=61 (30/31) |
24 months |
Results
Freedom from binary restenosis/patency (critical)
One year
Four studies reported the outcome measure freedom from binary restenosis or primary patency at twelve months follow-up (Böhme, 2021; Cai, 2019; Dattilo, 2015; Zeller, 2017).
In total, 95 of 146 patients (65.1%) who underwent vessel preparation were free from restenosis at twelve months, compared with 105 of 151 patients (69.5%) who did not undergo vessel preparation. This resulted in a pooled risk ratio of 1.01 (95% CI 0.89 to 1.15), in favor of the patients who underwent vessel preparation (Figure 1). This difference is not considered clinically relevant.
Figure 1. Freedom from restenosis/primary patency at 12 months
Z: p-value of overall effect; df: degrees of freedom; I2: statistical heterogeneity; CI: confidence interval.
Two years
Two studies reported primary patency at 24 months (Böhme, 2021; Cai, 2019).
In total, 10 of the 18 patients (55.6%) who underwent vessel preparation had primary patency at 24 months, compared with 11 of the 20 patients (55.0%) who did not undergo vessel preparation (Böhme, 2021). This resulted in a risk ratio of 1.01 (95% CI 0.57 to 1.79), in favor of the patients who underwent vessel preparation. This difference is not considered clinically relevant.
In total, 30 of the 45 patients (66.7%) who underwent vessel preparation had primary patency at 24 months, compared with 27 of the 49 patients (55.1%) who underwent no vessel preparation (Cai, 2019). This resulted in a risk ratio of 1.21 (95% CI 0.87 to 1.68), in favor of the patients who underwent vessel preparation. This difference is not considered clinically relevant.
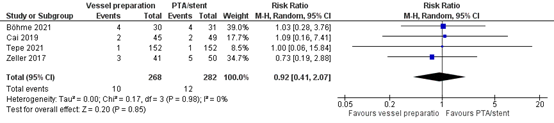
Reintervention based on symptomatic restenosis (critical)
One year
Four studies reported the outcome measure reintervention based on symptomatic restenosis (Böhme, 2021; Cai, 2019; Tepe, 2021; Zeller, 2017).
In total, 10 of 268 patients (3.7%) who underwent vessel preparation underwent reintervention, compared with 12 of 282 patients (4.3%) who did not undergo vessel preparation. This resulted in a pooled risk ratio of 0.92 (95% CI 0.41 to 2.07), in favor of the patients who underwent vessel preparation (Figure 2). This difference is not considered clinically relevant.
Figure 2. Reintervention based on symptomatic restenosis
Z: p-value of overall effect; df: degrees of freedom; I2: statistical heterogeneity; CI: confidence interval.
Two years
One study reported the outcome measure re-intervention based on symptomatic restenosis at two years (Böhme, 2021). In total, 8 of the 22 patients (36.4%) who underwent vessel preparation underwent re-intervention, compared with 7 of the 25 patients (28.0%) who did not undergo vessel preparation. The risk ratio was 1.30 (95% CI 0.56 to 3.00), in favor of the patients who did not undergo vessel preparation. This difference is considered clinically relevant.
Quality of life (important)
One of the studies reported the outcome measure health-related quality of life measured by EQ-5D at one year and at two years (Böhme, 2021).
One year
At one year, the patients who underwent vessel preparation (n=30) had a mean QoL score of 64.46 (SD ± 20.7), compared with a mean QoL score of 68.71 (SD ± 22.5) for the patients who did not undergo vessel preparation (n=31). The mean difference was -4.25 (95% CI -15.09 to 6.59), in favor of the patients who did not undergo vessel preparation. This difference is not considered clinically relevant.
Two years
At two years, the patients who underwent vessel preparation (n=30) had a mean QoL score of 61.84 (SD ± 18.57), compared with a mean QoL score of 68.36 (SD ± 23.06) for the patients who did not undergo vessel preparation (n=31). The mean difference was -6.52 (95% CI -17.01 to 3.97), in favor of the patients who did not undergo vessel preparation. This difference is not considered clinically relevant.
Amputation (important)
Two studies reported the outcome measure amputation (Cai, 2019; Zeller, 2017).
Both Cai (2019) and Zeller (2017) reported limb amputation (treated limb). In both studies, no limb amputations were performed in the group of patients who underwent vessel preparation and in the group of patients who did not undergo vessel preparation. Therefore, no risk ratio could be calculated.
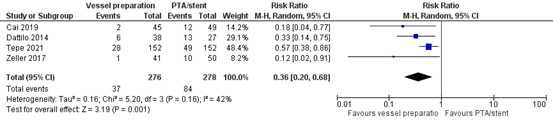
Complications (important)
Dissections
Four studies reported the outcome measure dissections or flow-limiting dissections (Cai, 2019; Dattilo, 2014; Tepe, 2021; Zeller, 2017).
In total, 37 of the 276 patients (13.4%) who underwent vessel preparation suffered from dissection, compared with 84 of the 278 patients (30.2%) who did not undergo vessel preparation. This resulted in a pooled risk ratio of 0.36 (95% CI 0.20 to 0.68), in favor of the patients who underwent vessel preparation (Figure 3). This difference is considered clinically relevant.
Figure 3. Complications - Dissections
Z: p-value of overall effect; df: degrees of freedom; I2: statistical heterogeneity; CI: confidence interval.
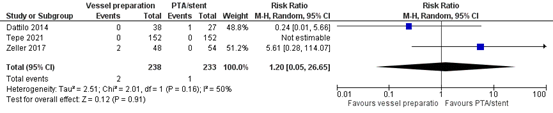
Perforations
Three studies reported the outcome measure perforations (Dattilo, 2014; Tepe, 2021; Zeller, 2017).
In total, 2 of the 238 patients (0.8%) who underwent vessel preparation suffered from perforation, compared with 1 of the 233 patients (0.4%) who did not undergo vessel preparation. This resulted in a pooled risk ratio of 1.20 (95% CI 0.05 to 26.65), and the risk difference was 0.00 (95% CI -0.02 to 0.03), in favor of the patients who did not undergo vessel preparation (Figure 4). This difference is not considered clinically relevant.
Figure 4. Complications - Perforations
Z: p-value of overall effect; df: degrees of freedom; I2: statistical heterogeneity; CI: confidence interval.
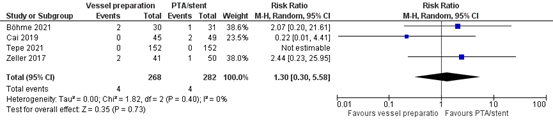
Mortality (important)
Four studies reported the outcome measure mortality (Böhme, 2021; Cai, 2019; Tepe, 2021; Zeller, 2017).
In total, 4 of the 268 patients (1.5%) who underwent vessel preparation died, compared with 4 of the 282 patients (1.4%) who did not undergo vessel preparation. This resulted in a pooled risk ratio of 1.30 (95% CI 0.30 to 5.58), and a pooled risk difference of -0.00 (95% CI -0.01 to 0.01), in favor of the patients who did not undergo vessel preparation (Figure 5). This difference is not considered clinically relevant.
Figure 5. Mortality
Z: p-value of overall effect; df: degrees of freedom; I2: statistical heterogeneity; CI: confidence interval.
Level of evidence of the literature
The level of evidence for all outcomes was based on randomized controlled trials and therefore started high.
Freedom from binary restenosis/primary patency (critical)
One year
The level of evidence regarding the outcome measure freedom from binary restenosis/primary patency at one year was downgraded by one level to MODERATE due to study limitations (risk of bias, -1).
Two years
The level of evidence regarding the outcome measure freedom from binary restenosis/primary patency at two years was downgraded by two levels to LOW due to study limitations (risk of bias, -1), and due to the wide confidence intervals indicating large uncertainty of the reported effect size (imprecision, -1).
Re-intervention based on symptomatic restenosis (critical)
One year, two years
The level of evidence regarding the outcome measure re-intervention at one year and two years was downgraded by three levels to VERY LOW due to study limitations (risk of bias, -1), and due to the wide confidence intervals indicating large uncertainty of the reported effect size (imprecision, -2).
Quality of life (important)
One year, two years
The level of evidence regarding the outcome measure quality of life at one year and two years was downgraded by two levels to LOW due to study limitations (risk of bias, -1), and due to the wide confidence intervals indicating large uncertainty of the reported effect size (imprecision, -1).
Amputation (important)
The level of evidence regarding the outcome measure amputation was downgraded by three levels to VERY LOW due to no events reported leading to large uncertainty (imprecision, -3).
Complications (important)
Dissections
The level of evidence regarding the outcome measure complications (dissections) was downgraded by one level to MODERATE due to study limitations (risk of bias, -1).
Perforations
The level of evidence regarding the outcome measure complications (perforations) was downgraded by three levels to VERY LOW due to study limitations (risk of bias, -1), and due to the wide confidence intervals indicating large uncertainty of the reported effect size (imprecision, -2).
Mortality (important)
The level of evidence regarding the outcome measure mortality was downgraded by two levels to LOW due to the wide confidence intervals indicating large uncertainty of the reported effect size (imprecision, -2).
A systematic review of the literature was performed to answer the following question: What are the benefits and harms of treatment with vessel preparation in combination with PTA/stent in comparison with a PTA/stent alone in patients with peripheral arterial disease (femoro-popliteal injury)?
P patients: Patients with PAV (femoro-popliteal injury)
I intervention: Vessel preparation + PTA/stent
C control: PTA/stent
O outcome measure: Mortality, freedom from binary restenosis/patency, reintervention based on symptomatic restenosis, quality of life, amputation, complications
Relevant outcome measures
The guideline development group considered patency/restenosis and re-intervention based on symptomatic restenosis as critical outcome measures for decision making; and quality of life, amputation, complications and mortality as important outcome measures for decision making.
The working group did not define the outcome measures listed above a priori, but used the definitions used in the studies.
The working group defined 25% as a minimal clinically (patient) important difference for dichotomous outcomes (relative risk ≤0.80 or ≥1.25), and 10% of the maximum score for quality of life.
Search and select (Methods)
The databases Medline (via OVID) and Embase (via Embase.com) were searched with relevant search terms until 15 April 2024 (update after 6 July 2022). The detailed search strategy is depicted under the tab Methods. The systematic literature search resulted in 36 hits. The original systematic literature search on 6 July 2022 resulted in 321 hits. Studies were selected based on the following criteria: systematic reviews and randomized controlled trials in patients with PAV (femoropopliteal injury) comparing vessel preparation + PTA or stent with PTA or stent. Fifteen studies were initially selected based on title and abstract screening. After reading the full text, ten studies were excluded (see the table with reasons for exclusion under the tab Methods), and five studies were included.
Results
Five studies were included in the analysis of the literature. Important study characteristics and results are summarized in the evidence tables. The assessment of the risk of bias is summarized in the risk of bias tables.
- Böhme T, Noory E, Beschorner U, Lerke F, Schmidt A, Scheinert D, Ito W, Zeller T, Rastan A. Photoablative atherectomy followed by a paclitaxel-coated balloon to inhibit restenosis in instent femoro-popliteal obstructions (PHOTOPAC). Vasa. 2021 Sep;50(5):387-393. doi: 10.1024/0301-1526/a000959. Epub 2021 Jun 10. PMID: 34107772.
- Cai Z, Guo L, Qi L, Cui S, Tong Z, Guo J, Wang Z, Gu Y. Midterm Outcome of Directional Atherectomy Combined with Drug-Coated Balloon Angioplasty Versus Drug-Coated Balloon Angioplasty Alone for Femoropopliteal Arteriosclerosis Obliterans. Ann Vasc Surg. 2020 Apr;64:181-187. doi: 10.1016/j.avsg.2019.06.014. Epub 2019 Aug 23. PMID: 31449956.
- Dattilo R, Himmelstein SI, Cuff RF. The COMPLIANCE 360° Trial: a randomized, prospective, multicenter, pilot study comparing acute and long-term results of orbital atherectomy to balloon angioplasty for calcified femoropopliteal disease. J Invasive Cardiol. 2014 Aug;26(8):355-60. PMID: 25091093.
- Saratzis A, Torsello GB, Cardona-Gloria Y, Van Herzeele I, Messeder SJ, Zayed H, Torsello GF, Chisci E, Isernia G, D'Oria M, Stavroulakis K; COSTLY-TLR Collaborators. Cost Analysis of Target Lesion Revascularisation in Patients With Femoropopliteal In Stent Re-Stenosis or Occlusion: The COSTLY-TLR Study. Eur J Vasc Endovasc Surg. 2024 Jul;68(1):100-107. doi: 10.1016/j.ejvs.2024.02.001. Epub 2024 Feb 7. PMID: 38331163.
- Tepe G, Brodmann M, Werner M, Bachinsky W, Holden A, Zeller T, Mangalmurti S, Nolte-Ernsting C, Bertolet B, Scheinert D, Gray WA; Disrupt PAD III Investigators. Intravascular Lithotripsy for Peripheral Artery Calcification: 30-Day Outcomes From the Randomized Disrupt PAD III Trial. JACC Cardiovasc Interv. 2021 Jun 28;14(12):1352-1361. doi: 10.1016/j.jcin.2021.04.010. PMID: 34167675.
- Zeller T, Langhoff R, Rocha-Singh KJ, Jaff MR, Blessing E, Amann-Vesti B, Krzanowski M, Peeters P, Scheinert D, Torsello G, Sixt S, Tepe G; DEFINITIVE AR Investigators. Directional Atherectomy Followed by a Paclitaxel-Coated Balloon to Inhibit Restenosis and Maintain Vessel Patency: Twelve-Month Results of the DEFINITIVE AR Study. Circ Cardiovasc Interv. 2017 Sep;10(9):e004848. doi:10.1161/CIRCINTERVENTIONS.116.004848. PMID: 28916599; PMCID: PMC5610565.
|
Study reference |
Study characteristics |
Patient characteristics 2 |
Intervention (I) |
Comparison / control (C) 3
|
Follow-up |
Outcome measures and effect size 4 |
Comments |
|
Böhme, 2021 |
Type of study: RCT
Setting and country: three medical centers in Germany.
Funding and conflicts of interest: funding not reported. Different authors have received honoraria, were members of advisory boards/consultant.
|
Inclusion criteria: Rutherford Clinical Category Score of 1-5, willing and capable of complying with all follow-up evaluations at the specified times, aged ≥18 years, and providing written informed consent prior to the study procedures.
Exclusion criteria: Exclusion criteria were contraindications, hypersensitivity to contrast material/device material, uncontrollable hypercoagulable condition or refuses blood transfusion, life expectancy of less than 12 months, pregnant, not taking adequate contraceptives or nursing, surgical or endovascular procedure of the target vessel within 14 days prior to the index procedure, planned surgical intervention or endovascular procedure within 30 days after the index procedure, currently participating in a study which may interfere, co-morbid condition which precludes safe percutaneous intervention, previous peripheral bypass affecting the target vessel, chronic renal insufficiency with creatinine >2.5 mg/L, and unable or unwilling to receive dual anti-platelet therapy.
N total at baseline: Intervention: 30 Control: 31
Important prognostic factors2: Age ± SD: I: 66.00 ± 9.6 C: 69.48 ± 9.8
Sex: I: 66.7% M C: 74.2% M
Diabetes: I: 12 (40.0%) C: 12 (38.7%)
Rutherford class 1: I: 2 (6.7%) C: 1 (3.2%)
Rutherford class 2: I: 2 (6.7%) C: 7 (22.6%)
Rutherford class 3: I: 22 (73.3%) C: 19 (61.3%)
Rutherford class 4: I: 3 (10%) C: 1 (3.2%)
Rutherford class 5: I: 1 (3.3%) C: 3 (9.7%)
Groups were comparable at baseline, except for current smoking status. |
Intervention: Photoablation (laser atherectomy) procedure followed by drug-coated balloon angioplasty.
|
Control: PTA followed by drug-coated balloon angioplasty.
|
Length of follow-up: 24 months
Loss-to-follow-up: At 24 months: 16 patients did not complete the 24 month follow-up.
Incomplete outcome data: Not reported.
|
Patency/restenosis: Defined as primary patency at 12 months I: 20/30 C: 24/30
Defined as primary patency at 24 months I: 10/18 (56.6%) C: 11/20 (53.8%)
Amputation: Not reported.
Re-intervention based on symptomatic restenosis (TLR): Defined as target lesion revascularization at 12 months I: 4/30 C: 4/31
Defined as target lesion revascularization at 24 months I: 8/22 (36.4%) C: 7/25 (28.0%)
Quality of life: Defined as health related quality of life measured by EQ-5D at 12 months C: mean 68.71 (SD ± 22.5)
Defined as health related quality of life measured by EQ-5D at 24 months I: mean 61.84 (SD ± 18.57) C: mean 68.36 (SD ± 23.06)
Mortality: I: 2/30 C: 1/31
Complications: Not reported. |
Authors’ conclusion: The study confirms the safety of instent photoablation with use of the excimer laser. Due to sample size, no significant difference between the two cohorts with respect to primary patency and restenosis rate could be shown. |
|
Cai, 2019 |
Type of study: RCT
Setting and country: single-center, Beijing, China
Funding and conflicts of interest: The study is supported by Beijing municipal administration of hospitals clinical technology innovation program, talent training program, outstanding talents project, incubating program, and innovation program. The authors declared no potential conflicts of interest. |
Inclusion criteria: All patients signed an informed consent form, digital subtraction angiography revealed femoropropliteal artery stenosis >70%, or occlusion with unobstructured vascular inflow, with at least a vessel runoff, good compliance and regular follow-up.
Exclusion criteria: Patients with cerebrovascular diseases less than half a year, arterial thrombosis, abnormal liver function (serum creatinine >176 micromol/L), contraindications on paclitaxel, antiplatelet or anticoagulation, abnormal protein C, protein S, and antithrombin III, abnormal number of platelets and lower fibrinogen, unsatisfactory control of blood pressure, blood glucose and lipid, unable to quit smoking completely, poor compliance makes regular follow-up impossible.
N total at baseline: Intervention: 45 Control: 49
Important prognostic factors2: Age ± SD: I: 67 ± 11 C: 67 ± 9
Sex: I: 82.2% M C: 71.4% M
Diabetes: I: 53.3% C: 65.3%
Rutherford class 2: Not reported.
Rutherford class 3: I: 37.5% C: 58.3%
Rutherford class 4: I: 20.0% C: 16.7%
Rutherford class 5: I: 10.0% C: 8.3%
There was no significant difference between the study arms with regards to lesion location, TASC classification, lesion length, reference vessel diameter or vessel runoff.
|
DA-DCB: Directional atherectomy + drug-coated balloon
A plaque excision system was used firstly, after removal of the plaques the lesion site was pre-dilated with an uncoated balloon, and then was treated with DCBs angioplasty.
|
DCB: Drug-coated balloon
Pre-dilation by uncoated balloon catheters and the dilation by Orchid paclitaxel-coated peripheral balloon catheters.
|
Length of follow-up: Patients were evaluated up to hospital discharge, at 30 days, and at 6, 12, 18, 24 months after endovascular interventions.
Loss-to-follow-up: Not reported.
Incomplete outcome data: Not reported.
|
Patency/restenosis: Defined as primary patency at 12 months (no significant restenosis (<50%) or occlusion with no clinically drive reintervention) I: 80.5% C: 75.7%
Defined as primary patency at 24 months (no significant restenosis (<50%) or occlusion with no clinically drive reintervention) I: 67.1% C: 55.1%
Amputation: Defined as limb amputation I: 0% C: 0%
Re-intervention based on symptomatic restenosis (TLR): Defined as clinically driven target lesion revascularization I: 2/45 (4.4%) C: 2/49 (4.1%)
Quality of life: Not reported.
Mortality: Defined as overall mortality I: 0/45 (0%) C: 2/49 (4.1%)
Complications: Defined as flow-limiting dissections (treated by bailout stenting) I: 2/45 (4.4%) C: 12/49 (24.5%)
|
Authors’ conclusion: DA combined with DCBs in the treatment of femoropopliteal atherosclerotic occlusion has a satisfactory effect, and it can reduce the incidence of flow-limiting dissection. There was no significant difference between the two groups in terms of primary patency rate. |
|
Dattilo, 2014 |
Type of study: RCT – pilot study
Setting and country: 9 centers in the United States.
Funding and conflicts of interest: The COMPLIANCE 360° study was sponsored by Cardiovascular Systems, Inc. Dr. Dattilo reports research grants, consulting fees, and speaking/teaching honoraria from Cardiovascular Systems, Inc. Dr. Himmelstein reports consulting fees and speaking/teaching honoraria from Cardiovascular Systems, Inc. Dr. Cuff reports no disclosures. |
Inclusion criteria: Eligible patients were 18 years or older, had peripheral arterial disease with Rutherford class 2-4 symptoms and de novo FP lesions of ≥70% stenosis with fluoroscopically visible calcium, and gave informed consent. All patients had to have at least 1 patent run-off vessel. Distal popliteal lesions were included, only one limb per patient.
Exclusion criteria: An anticipated life span of less than 1 year, known allergy to heparin, aspirin, and clopidogrel, or sensitivity to contrast media, chronic renal failure, cardiac arrhytmias, congestive heart failure exacerbation, and myocardial infarction.
N total at baseline: Intervention: 25 (38 lesions) Control: 25 (27 lesions)
Important prognostic factors2: Age ± SD: I: 68.0 ± 11.0 C: 71.3 ± 10.5
Sex: I: 28% M C: 36% M
Diabetes: I: 18 (72%) C: 10 (40%)
Rutherford classification (baseline): I: 2.80 (2-4) C: 2.92 (2-4)
Significantly more patients in the OA group were diabetic. For the other characteristics, the groups were comparable. |
OA + BA: vessel preparation utilizing orbital atherectomy + balloon angioplasty
|
BA: balloon angioplasty
|
Length of follow-up: 12 months
Loss-to-follow-up: Not reported.
Incomplete outcome data: Not reported.
|
Patency/Freedom from binary restenosis: Defined as freedom from TLR or restenosis at 6 months I: 77.1% (27/35)
Defined as freedom from TLR or restenosis at 12 months I: 6/32 (81.2%) C: 5/23 (78.3%)
Complications: Defined as perforations I: 0/38 (0%) C: 1/27 (3.7%)
Defined as dissections I: 6/38 (15.8%) C: 13/27 (48.1%)
Amputation: Not reported.
Re-intervention based on symptomatic restenosis: Not reported.
Quality of life: Not reported.
Mortality: Not reported. |
Authors’ conclusion: Compared to BA alone for the treatment of calcium-containing FP lesions, OA pretreatment likely improves lesion compliance and leads to better luminal gain with lower balloon pressures, resulting in a marked reduction of adjunctive stenting.
|
|
Zeller, 2017 |
Type of study: RCT – pilot study
Setting and country: 10 hospitals in Belgium, Germany, Poland, and Switzerland
Funding and conflicts of interest: The study was an investigator-initiated study with industry funding from Covidien (now Medtronic PLC). Study cohort size was limited by funding. Dr. Zeller, Dr. Rocha-Singh, Dr. Jaff, Dr. Blessing, Dr. Cheinert, Dr. Langhoff, and Dr. Tepe report being member of advisory boards, being non-compensated and compensated members, receiving speakers honoraria, being a consultant. |
Inclusion criteria: RCC of 2-4, 18 years or older, target lesion of ≥70% de novo stenosis or restenosis or occlusion in the SFA and/or popliteal artery, had a target lesion length of 7-15 cm, had a reference vessel diameter of 4-7 mm.
Exclusion criteria: Surgical or endovascular procedure of the target vessel within 14d before the index procedure, planned intervention within 30d after the index procedure, had ≥2 lesions that required treatment in the target limb (not including the iliac arteries), had a target lesion with an occluded segment ≥5 cm in length, had in-stent restenosis of the target lesion or restenosis of the target lesion after previous treatment with a drug-coated balloon, had an acute intraluminal thrombus within the target lesion, had an aneurysmal target vessel. Randomization exclusion criterion: had severe calcification in the target lesion.
N total at baseline: Intervention: 48 Control: 54
Important prognostic factors2: Age ± SD: I: 70.1 ± 9.7 C: 69.0 ± 8.2
Sex: I: 64.6% M C: 68.5% M
Diabetes: I: 27.1% (13/48) C: 35.2% (19/54)
Rutherford class 2: I: 27.1% (13/48) C: 24.1% (13/54)
Rutherford class 3: I: 70.8% (34/48) C: 74.1% (40/54)
Rutherford class 4: I: 2.1% (1/48) C: 1.9% (1/54)
Rutherford class 5: Not reported.
Groups were comparable at baseline. |
DA + DCB angioplasty: directional atherectomy (removal of plaque from the vessel wall) + drug-coated balloon angioplasty
|
DCB angioplasty: drug-coated balloon angioplasty
|
Length of follow-up: 1 year
Loss-to-follow-up: Intervention: N=7 (14.6%) Reasons: -Withdrew (n=3) -Lost to follow-up (n=2) -Died (n=2)
Control: N=4 (7.4%) Reasons: -Withdrew (n=3) -Died (n=1)
Incomplete outcome data: Not reported.
|
Patency/restenosis: Defined as primary patency measured with ultrasonography at 1 year I: 84.6% (33/39) C: 81.3% (39/48)
Amputation: Defined as amputation of the treated limb I: 0 C: 0
Re-intervention based on symptomatic restenosis: Defined as CD-TLR I: 3/41 C: 5/50
Quality of life: Not reported.
Mortality: Defined as death at 1 year I: 2/41 C: 1/50
Complications Defined as grade C/D dissections I: 1/41 (2.1%) C: 10/50 (18.5%)
Defined as arterial perforation I: 2/48 (4.2%) C: 0/54 (0%) |
Author’s conclusion: For the treatment of femoropopliteal lesions, vessel preparation with DA before DCB angioplasty seems to be safe in mid-term follow-up and might have benefits in more challenging lesion subsets that are at higher risk for acute and chronic technical treatment failure of PTA, such as severely calcified lesions. |
|
Tepe, 2021 |
Type of study: RCT
Setting and country: 45 centers in Austria, Germany, New Zealand, and the United States
Funding and conflicts of interest: Shockwave Medical provided financial support for this research. The authors were on advisory boards, have received honoraria, were consultant, and received funds. |
Inclusion criteria: Eligible patients presented with symptomatic leg claudication or rest pain (Rutherford class 2 to 4) and angiographic evidence of $70% stenosis within the superficial femoral or popliteal artery, lesion length up to 180 mm (up to 100 mm for chronic total occlusion), reference vessel diameter 4 to 7 mm, and moderate or severe calcification.
Exclusion criteria: See supplemental table 1.
N total at baseline: Intervention: 153 Control: 153
Important prognostic factors2: Age ± SD: I: 72.2 ± 8.0 C: 71.5 ± 7.7
Sex: I: 69.3% M C: 78.4% M
Diabetes: I: 41.1% (64/152) C: 46.7% (71/152)
Rutherford class 2: I: 16.3% (25/153) C: 16.3% (25/153)
Rutherford class 3: I: 77.8% (119/153) C: 75.2% (115/153)
Rutherford class 4: I: 5.9% (9/153) C: 7.8% (12/153)
Rutherford class 5: I: 0.0% (0/153) C: 0.7% (1/153)
Groups were comparable at baseline. |
IVL + DCB: vessel preparation with a low pressure lithotripsy balloon.
|
PTA + DCB: treatment with a standard PTA balloon.
|
Length of follow-up: 30 days
Loss-to-follow-up: Intervention: N=1 (0.7%) Reason: withdrawn
Control: N=1 (0.7%) Reasons: withdrawn
Incomplete outcome data: Intervention: N=7 (4.6%) Reasons: missing core lab-adjudicated angiographic data occurred at random.
Control: N=20 (13.1%) Reasons: missing core lab-adjudicated angiographic data occurred at random.
|
Patency/restenosis: Not reported.
Amputation: Not reported.
Re-intervention based on symptomatic restenosis: Defined as CD-TLR within 30 days I: 1/152 C: 1/152
Quality of life: Not reported.
Mortality: Defined as death within 30 days I: 0 C: 0
Complications Defined as perforation I: 0 C: 0
Defined as any dissection (including flow-limiting dissection): I: 18.5% C: 32.3%
Defined as flow-limiting dissections: I: 1.4% C: 6.8% |
Authors’ conclusions: IVL is a safe and effective vessel preparation strategy that facilitates a leave-nothing-behind approach to definitive endovascular treatment in patients with calcified femoropopliteal arteries.
|
Risk of bias tabel
|
Study reference
(first author, publication year) |
Was the allocation sequence adequately generated?
Definitely yes Probably yes Probably no Definitely no |
Was the allocation adequately concealed?
Definitely yes Probably yes Probably no Definitely no |
Blinding: Was knowledge of the allocated interventions adequately prevented?
Were patients blinded?
Were healthcare providers blinded?
Were data collectors blinded?
Were outcome assessors blinded?
Were data analysts blinded?
Definitely yes Probably yes Probably no Definitely no |
Was loss to follow-up (missing outcome data) infrequent?
Definitely yes Probably yes Probably no Definitely no |
Are reports of the study free of selective outcome reporting?
Definitely yes Probably yes Probably no Definitely no |
Was the study apparently free of other problems that could put it at a risk of bias?
Definitely yes Probably yes Probably no Definitely no |
Overall risk of bias If applicable/necessary, per outcome measure
LOW Some concerns HIGH
|
|
Böhme, 2021 |
No information |
No information |
No information |
Probably no
Reason: loss-to-follow-up was 26% in the total study cohort. Loss-to-follow-up was not described for intervention and control group separately. |
Probably yes
Reason: It seems like all relevant outcome measures were reported. |
Definitely no
Reason: small number of patients in the treatment group due to slow enrolment and early termination, majority of patients treated at two sites (potential bias in procedure outcome and results). |
HIGH (all outcomes except for mortality) |
|
Cai, 2019 |
No information |
No information |
No information
|
Probably yes
Reason: Loss-to-follow-up was not described, but two patients died in the control group and no patients died in the intervention group. |
Definitely yes
Reason: All relevant outcome measures were reported. |
Definitely no
Reason: small sample size, and some patients’ follow-up did not reach 24 months. |
Some concerns (all outcomes except for mortality)
|
|
Dattilo, 2014 |
No information |
Definitely yes
Reason: Sealed randomization envelopes were provided to each site. |
No information |
No information |
Definitely yes
Reason: All relevant outcome measures were reported. |
Definitely no
Reason: small number of patients (differences in baseline characteristics), lack of independent angiographic and duplex ultrasound core lab adjudication, patients were lost to follow-up during the study, operator discretion to adjunctively stent lesions failing to achieve residual stenosis of <30%, rather than being protocol driven. |
Some concerns (all outcomes except for mortality) |
|
Zeller, 2017 |
Definitely yes
Reason: Block randomization by center was used to assign patients in a 1:1 fashion to the intervention and control group. |
No information |
Definitely no
Reason: Investigators, patients, and the angiographic core laboratory were not blinded. The duplex ultrasound core laboratory staff and the clinical events committee were blinded to the treatment assignment. |
Definitely no
Reason: Loss-to-follow-up was 14.6% in the intervention group and 7.4% in the control group. |
Definitely yes
Reason: All relevant outcome measures were reported. |
Definitely yes
Reason: The study was not sufficiently powered to draw conclusions about the impact of DA for lesion preparation before DCB angioplasty in femoropopliteal interventions. There was a significant difference in balloon pre- and postdilatation between trial arms. The mean lesion length was longer in the intervention group. |
HIGH (all outcomes except for mortality) |
|
Tepe, 2021 |
No information |
Definitely yes
Reason: Randomized group assignments were provided to investigators using an interactive voice response system or via a secure website. |
Definitely no
Reason: Single-blind study (the clinical events committee were blinded). Investigators and research staff were not blinded to treatment assignment. |
Probably no
Reason: Incomplete outcome data was 4.6% in the intervention group and 13.1% in the control group. Loss to follow-up was less than 1% in both groups. |
Definitely yes
Reason: All relevant outcome measures were reported. |
Definitely no
Reason: Interpretation of 30-day clinical outcomes is confounded by definitive treatment using DCB or stent placement in all patients. Longer -term follow-up will be needed to evaluate treatment durability after IVL. |
HIGH (all outcomes except for mortality) |
Exclusie tabel
|
Reference |
Reason for exclusion |
|
Amighi J, Schillinger M, Dick P, Schlager O, Sabeti S, Mlekusch W, Haumer M, Mathies R, Heinzle G, Schuster A, Loewe C, Koppensteiner R, Lammer J, Minar E, Cejna M. De novo superficial femoropopliteal artery lesions: peripheral cutting balloon angioplasty and restenosis rates--randomized controlled trial. Radiology. 2008 Apr;247(1):267-72. doi: 10.1148/radiol.2471070749. Epub 2008 Feb 12. PMID: 18270378. |
Verkeerde vergelijking van interventies. |
|
Diamantopoulos A, Katsanos K. Atherectomy of the femoropopliteal artery: a systematic review and meta-analysis of randomized controlled trials. J Cardiovasc Surg (Torino). 2014 Oct;55(5):655-65. Epub 2014 Jul 10. PMID: 25008063. |
De drie geïncludeerde RCTs worden los meegenomen. |
|
Gupta R, Siada S, Lai S, Al-Musawi M, Malgor EA, Jacobs DL, Malgor RD. Critical appraisal of the contemporary use of atherectomy to treat femoropopliteal atherosclerotic disease. J Vasc Surg. 2022 Feb;75(2):697-708.e9. doi: 10.1016/j.jvs.2021.07.106. Epub 2021 Jul 22. PMID: 34303802. |
Geïncludeerde studies in de SR voldoen niet. |
|
Lin F, Wang H, Ding W, Chen G, Zhang Z. Atherectomy plus drug-coated balloon versus drug-coated balloon only for treatment of femoropopliteal artery lesions: A systematic review and meta-analysis. Vascular. 2021 Dec;29(6):883-896. doi: 10.1177/1708538120985732. Epub 2021 Jan 21. PMID: 33478353. |
De twee geïncludeerde RCTs worden los meegenomen. |
|
Poncyljusz W, Falkowski A, Safranow K, Rać M, Zawierucha D. Cutting-balloon angioplasty versus balloon angioplasty as treatment for short atherosclerotic lesions in the superficial femoral artery: randomized controlled trial. Cardiovasc Intervent Radiol. 2013 Dec;36(6):1500-1507. doi: 10.1007/s00270-013-0603-5. Epub 2013 Apr 11. PMID: 23576210. |
Verkeerde vergelijking van interventies. |
|
Shammas NW, Coiner D, Shammas GA, Dippel EJ, Christensen L, Jerin M. Percutaneous lower-extremity arterial interventions with primary balloon angioplasty versus Silverhawk atherectomy and adjunctive balloon angioplasty: randomized trial. J Vasc Interv Radiol. 2011 Sep;22(9):1223-8. doi: 10.1016/j.jvir.2011.05.013. Epub 2011 Jul 14. PMID: 21757372. |
Verkeerde populatie (verkeerd traject, tibiaal). |
|
Wardle BG, Ambler GK, Radwan RW, Hinchliffe RJ, Twine CP. Atherectomy for peripheral arterial disease. Cochrane Database Syst Rev. 2020 Sep 29;9(9):CD006680. doi: 10.1002/14651858.CD006680.pub3. PMID: 32990327; PMCID: PMC8513671. |
De drie geïncludeerde RCTs worden los meegenomen. |
|
Wu Z, Huang Q, Pu H, Qin J, Wang X, Ye K, Lu X. Atherectomy Combined with Balloon Angioplasty versus Balloon Angioplasty Alone for de Novo Femoropopliteal Arterial Diseases: A Systematic Review and Meta-analysis of Randomised Controlled Trials. Eur J Vasc Endovasc Surg. 2021 Jul;62(1):65-73. doi: 10.1016/j.ejvs.2021.02.012. Epub 2021 Jun 8. PMID: 34112574. |
De vier geïncludeerde RCTs worden los meegenomen. |
|
Zhen Y, Chang Z, Wang C, Liu Z, Zheng J. Directional Atherectomy with Antirestenotic Therapy for Femoropopliteal Artery Disease: A Systematic Review and Meta-Analysis. J Vasc Interv Radiol. 2019 Oct;30(10):1586-1592. doi: 10.1016/j.jvir.2019.06.012. Epub 2019 Aug 27. PMID: 31471198. |
Geïncludeerde studies in de SR voldoen niet. |
|
Zhou Y, Wang J, He H, Li Q, Li M, Li X, Shu C. Comparative effectiveness of endovascular treatment modalities for de novo femoropopliteal lesions in intermittent claudication: A network meta-analysis of randomized controlled trials. Int J Cardiol. 2021 Nov 15;343:122-130. doi: 10.1016/j.ijcard.2021.08.038. Epub 2021 Aug 27. PMID: 34461162. |
Verkeerde studie design: netwerk meta analyse. |
Beoordelingsdatum en geldigheid
Publicatiedatum : 02-04-2025
Beoordeeld op geldigheid : 01-04-2025
Algemene gegevens
De ontwikkeling/herziening van deze richtlijnmodule werd ondersteund door het Kennisinstituut van de Federatie Medisch Specialisten (www.demedischspecialist.nl/kennisinstituut) en werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS).
De financier heeft geen enkele invloed gehad op de inhoud van de richtlijnmodule.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijnmodule is in 2021 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen (zie hiervoor de Samenstelling van de werkgroep) die betrokken zijn bij de zorg rondom patiënten met (chronisch) perifeer arterieel vaatlijden van de onderste extremiteit(en).
Werkgroep
- Dr. B. (Bram) Fioole (voorzitter), Nederlandse Vereniging voor Heelkunde
- Dr. C. (Çagdas) Ünlü, Nederlandse Vereniging voor Heelkunde
- Drs. J.L. (Jorg) de Bruin, Nederlandse Vereniging voor Heelkunde
- Prof. dr. B.M.E. (Barend) Mees, Nederlandse Vereniging voor Heelkunde
- Drs. D.A.F. (Daniel) van den Heuvel, Nederlandse Vereniging voor Radiologie
- Dr. S.W. (Sanne) de Boer, Nederlandse Vereniging voor Radiologie
- Dr. R. (Rinske) Loeffen), Nederlandse Internisten Vereniging
- Dr. M.E.L. (Marie-Louise) Bartelink, Nederlands Huisartsen Genootschap
- E. (Emilien) Wegerif, Nederlandse Vereniging voor Heelkunde
- J. (Jenny) Zwiggelaar, Koninklijk Nederlands Genootschap voor Fysiotherapie / Vereniging van Oefentherapeuten Cesar en Mensendieck
- G. (Gilaine) Kleian, Harteraad
- P.A.H. (Patricia) van Mierlo – van den Broek, MANP, Verpleegkundigen & Verzorgenden Nederland / VS Vaatchirurgie Netwerk
Met ondersteuning van:
- Dr. W. (Wouter) Harmsen, senior adviseur, Kennisinstituut van de Federatie Medisch Specialisten (tot 2023)
- Dr. R. (Romy) Zwarts - van de Putte, adviseur, Kennisinstituut van de Federatie Medisch Specialisten (tot 2023)
- Dr. M.S. (Matthijs) Ruiter, senior adviseur, Kennisinstituut van de Federatie Medisch Specialisten (vanaf 2023)
- M. (Mitchel) Griekspoor, MSc, adviseur, Kennisinstituut van de Federatie Medisch Specialisten (vanaf 2023)
Belangenverklaringen
De Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of zij in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatiemanagement) hebben gehad. Gedurende de ontwikkeling of herziening van een module worden wijzigingen in belangen aan de voorzitter doorgegeven. De belangenverklaring wordt opnieuw bevestigd tijdens de commentaarfase.
Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van de Federatie Medisch Specialisten.
|
Werkgroeplid |
Hoofdfunctie |
Project Tekstveld |
Nevenwerkzaamheden |
Persoonlijke Financiële belangen |
Persoonlijke relaties |
Extern gefinancierd onderzoek |
Intell. Belangen en reputatie |
Overige belangen |
Ondernomen actie |
|
Bram Fioole (vz.) |
Vaatchirurg |
Richtlijn Perifeer arterieel vaatlijden |
Opleider vaatchirurgie en algemene heelkunde Maasstadziekenhuis, onbetaald
Secretaris Stichting DEAll (stichting ter bevordering van wetenschappelijk onderzoek op het gebied van de vaatchirurgie en interventieradiologie), onbetaald.
|
Geen. |
Geen. |
Stichting DEAll/FOREST trial/projectleider-> ja Getinge/DISCOVER trial/projectleider-> ja Cook/Zephyr registry/ projectleider -> ja |
Geen. |
Geen. |
Geen restricties voor deelname aan de richtlijn. |
|
Marie-Louise Bartelink |
* 80% huisartsdocent en -onderzoeker, associate professor * 20% huisartsdocent
|
Richtlijn Perifeer arterieel vaatlijden |
Geen. |
Geen. |
Geen. |
ZonMw - EBM-leren in de huisartspraktijk, kwalittatieve studies - Projectleider |
Geen. |
Geen. |
Geen restricties voor deelname aan de richtlijn. |
|
Patricia van Mierlo – van den Broek |
Verpleegkundig Specialist in het specialisme Algemene Gezondheidszorg werkzaam bij de afdeling Vaatchirurgie.
|
Richtlijn Perifeer arterieel vaatlijden |
Als vrijwilliger werkzaam (onbetaald) als collectant voor een aantal goede doelen (KWF en dierenbescherming) |
Geen. |
Geen. |
Betrokken bij de "FOREST"-trial (randomized comparison of FemORal drug-Eluting balloons and Stents), een gerandomiseerd prospectief multicenter onderzoek waarbij de langere termijn resultaten van drug-eluting ballonnen en stents in het AFS traject onderzocht wordt (NL57055.101.16). Deze trial wordt gesponsord door de stichting DEAII (Dutch Endovascular Alliance).
|
Geen. |
Geen. |
Geen restricties voor deelname aan de richtlijn. |
|
Emilien Wegerif |
Arts onderzoeker |
Richtlijn Perifeer arterieel vaatlijden
|
Eigenaresse Caro-Jo Amsterdam, eenmanszaak betaald Caro-Jo Amsterdam is een Chaar sierraden merk
|
Ik heb geen financiële belangen bij de uitkomsten van de publicaties |
Geen. |
Geen. |
Geen. |
Geen. |
Geen restricties voor deelname aan de richtlijn. |
|
Jenny Zwiggelaar |
*Fysiotherapeut, hart-vaat-long gespecialiseerd
*Projectmedewerker Chronisch ZorgNet
Beide functies in loondienst |
Richtlijn Perifeer arterieel vaatlijden
|
Geen. |
Geen, enkel de bekende werkrelaties. |
Geen. |
Geen. |
Geen persoonlijk belangen of reputatiegewin. Ik treed in deze werkgroep als afgevaardigde van de beroepsgroep KNGF en zal enkel de kennis vanuit ChronischZorgnet (voorheen ClaudicatioNet) meebrengen.
|
Chronisch ZorgNet is op de hoogte en ondersteund de inbreng in deze werkgroep. Vanuit KNGF is de duidelijke opdracht om alle fysiotherapeuten met de specialisatie PAV te vertegenwoordigen. Dit zal naar verwachting ook beter zichtbaar worden bij het invoeren van het aantekenregister Vaat (als onderdeel van deelregistratie hart-vaat-long-fysiotherapeut). Er is een open en prettige communicatie onderling en geen belangenverstrengeling.
|
Geen restricties voor deelname aan de richtlijn. |
|
Rinske Loeffen |
Internist vasculair geneeskundige |
Richtlijn Perifeer arterieel vaatlijden
|
* Redactielid Focus Vasculair (onbetaald) * Werkgroep Tabaksontmoediging NVALT (onbetaald) * Werkgroep SKMS project Stop met Roken Zorg (onbetaald) * Werkgroep Acute boekje vasculaire geneeskunde (onbetaald).
|
Geen. |
Geen. |
Geen. |
Geen. |
Geen. |
Geen restricties voor deelname aan de richtlijn. |
|
Sanne de Boer |
Interventieradioloog |
Richtlijn Perifeer arterieel vaatlijden |
* Verschillende wetenschappelijke en beleidscommissies binnen de NVIR (onbetaald) * Institutioneel contract met Brainlab voor consultant werkzaamheden * Institutioneel contract met MUMC/CTCM * Incidenteel consultant werkzaamheden voor Philips, ook via institutioneel contract.
|
Zie nevenwerkzaamheden. |
Geen. |
|
Geen. |
Geen. |
Geen restricties. Onderwerp van advieswerk valt buiten de afbakening van de richtlijn. |
|
Çagdas Ünlü |
Vaatchirurg |
Richtlijn Perifeer arterieel vaatlijden
|
Projectleider CLEARPATH, studie na antistolling na endovasculaire behandeling ZonMw subsidie |
Geen. |
Geen. |
ZonMw (Clearpath) |
Geen. |
Geen. |
Geen restricties voor deelname aan de richtlijn. |
|
Daniel van den Heuvel |
Interventie Radioloog |
Richtlijn Perifeer arterieel vaatlijden
|
Proctor voor bedrijf LimFlow SA, Parijs. Betaald. Adjudicator voor Bioreact studie, Biotronic. Betaald. |
Zie nevenwerkzaamheden. Verder geen persoonlijke financiële belangen. |
Geen. |
Philips/Illumenate BTK PMS. Effectiviteit en veiligheid van de Stellarex .014 Ballon bij patiënten met kritieke ischemie ->ja. Micromedical/Heal study, PMS. Effectiviteit en veiligheid van de Microstent bij patiënten met kritieke ischemie -> ja. Philips/REPEAT study. Reproduceerbaarheid van 2D perfusie angiografie-> ja. |
Geen. |
Geen. |
Geen restricties voor deelname aan de richtlijn. |
|
Jorg de Bruin |
Vaatchirurg |
Richtlijn Perifeer arterieel vaatlijden
|
EMC; Klinisch en wetenschappelijk werk vaatchirurgie in academisch ziekenhuis |
Geen conflict of specifiek belang. |
Geen. |
Geen. |
Geen. |
Geen. |
Geen restricties voor deelname aan de richtlijn. |
|
Ilse Verstraaten |
Beleidsadviseur Harteraard (betaald) |
Richtlijn Perifeer arterieel vaatlijden
|
Geen. |
Geen. |
Geen. |
Geen. |
Geen. |
Geen. |
Geen restricties voor deelname aan de richtlijn.
|
|
Gilaine Kleian |
Junior projectmedewerker, Harteraad |
Richtlijn Perifeer arterieel vaatlijden
|
Geen. |
Geen. |
Geen. |
Geen. |
Geen. |
Geen. |
Geen restricties voor deelname aan de richtlijn.
|
|
Barend Mees |
Vaatchirurg |
Richtlijn Perifeer arterieel vaatlijden
|
* Secretaris bestuur Nederlandse Vereniging voor Vaatchirurgie * Lid Commissie Richtlijnen NVvH * Council Member European Society for Vascular Surgery * Member ESVS Steering Guideline Committee * Director European Vascular Course. * Bestuur Stichting Drie Lichten * Lid Onderzoekspijler Dutch Cardiovascular Alliance * Lid adviesraad Marfan patienten * Consultancy werkzaamheden voor Philips, Bentley Innomed. |
Geen. |
Geen. |
* Regmed XB: Cardiovascular Moonshot (Moonshot leader) * EU-Horizon 2020: PAPA-ARTIS (local PI) * InScIte: XS-graft (onderzoeksleider) * Philips: SAVER-registry (National PI) * ID3: Supersurg trial (local PI) * Cook: Zephyr registry (local PI) * Philips: FORS registry (local co-PI) * ZonMw: GENPAD study (local PI) |
*Ontwikkelaar van de mazeBox, een training tool voor endovasculaire technieken. |
Geen. |
Geen restricties voor deelname aan richtlijn. Genoemde onderzoek valt buiten de afbakening van de richtlijn. |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door het uitnodigen van Harteraad voor de schriftelijke knelpuntenanalyse. Het verslag hiervan is besproken in de werkgroep. De verkregen input is meegenomen bij het opstellen van de uitgangsvragen, de keuze voor de uitkomstmaten en bij het opstellen van de overwegingen. De conceptrichtlijn is tevens voor commentaar voorgelegd aan de deelnemers van de schriftelijke knelpuntenanalyse en de eventueel aangeleverde commentaren zijn bekeken en verwerkt.
Kwalitatieve raming van mogelijke financiële gevolgen in het kader van de Wkkgz
Bij de richtlijnmodule is conform de Wet kwaliteit, klachten en geschillen zorg (Wkkgz) een kwalitatieve raming uitgevoerd om te beoordelen of de aanbevelingen mogelijk leiden tot substantiële financiële gevolgen. Bij het uitvoeren van deze beoordeling is de richtlijnmodule op verschillende domeinen getoetst.
|
Module |
Uitkomst raming |
Toelichting |
|
Module 10: Vessel preparation (femoro-popliteaal) |
Geen substantiële financiële gevolgen |
Hoewel uit de toetsing volgt dat de aanbevelingen breed toepasbaar zijn, volgt ook uit de toetsing dat het geen nieuwe manier van zorgverlening of andere organisatie van zorgverlening betreft, het geen toename in het aantal in te zetten voltijdsequivalenten aan zorgverleners betreft en het geen wijziging in het opleidingsniveau van het zorgpersoneel betreft. Er worden daarom geen substantiële financiële gevolgen verwacht. |
Werkwijze
AGREE
Deze richtlijnmodule is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010).
Knelpuntenanalyse en uitgangsvragen
Tijdens de voorbereidende fase inventariseerde de werkgroep de knelpunten in de zorg voor patiënten met (chronisch) perifeer arterieel vaatlijden van de onderste extremiteit(en). Tevens zijn er knelpunten aangedragen via een schriftelijke knelpuntenanalyse. Een verslag hiervan is opgenomen onder aanverwante producten.
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de werkgroep concept-uitgangsvragen opgesteld en definitief vastgesteld.
Uitkomstmaten
Na het opstellen van de zoekvraag behorende bij de uitgangsvraag inventariseerde de werkgroep welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. Hierbij werd een maximum van acht uitkomstmaten gehanteerd. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang bij de besluitvorming rondom aanbevelingen, als cruciaal (kritiek voor de besluitvorming), belangrijk (maar niet cruciaal) en onbelangrijk. Tevens definieerde de werkgroep tenminste voor de cruciale uitkomstmaten welke verschillen zij klinisch (patiënt) relevant vonden.
Methode literatuursamenvatting
Een uitgebreide beschrijving van de strategie voor zoeken en selecteren van literatuur is te vinden onder ‘Zoeken en selecteren’ onder Onderbouwing. Indien mogelijk werd de data uit verschillende studies gepoold in een random-effects model. [Review Manager 5.4] werd gebruikt voor de statistische analyses. De beoordeling van de kracht van het wetenschappelijke bewijs wordt hieronder toegelicht.
Beoordelen van de kracht van het wetenschappelijke bewijs
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/). De basisprincipes van de GRADE-methodiek zijn: het benoemen en prioriteren van de klinisch (patiënt) relevante uitkomstmaten, een systematische review per uitkomstmaat, en een beoordeling van de bewijskracht per uitkomstmaat op basis van de acht GRADE-domeinen (domeinen voor downgraden: risk of bias, inconsistentie, indirectheid, imprecisie, en publicatiebias; domeinen voor upgraden: dosis-effect relatie, groot effect, en residuele plausibele confounding).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, redelijk, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie, in het bijzonder de mate van zekerheid dat de literatuurconclusie de aanbeveling adequaat ondersteunt (Schünemann, 2013; Hultcrantz, 2017).
|
GRADE |
Definitie |
|
Hoog |
|
|
Redelijk |
|
|
Laag |
|
|
Zeer laag |
|
Bij het beoordelen (graderen) van de kracht van het wetenschappelijk bewijs in richtlijnen volgens de GRADE-methodiek spelen grenzen voor klinische besluitvorming een belangrijke rol (Hultcrantz, 2017). Dit zijn de grenzen die bij overschrijding aanleiding zouden geven tot een aanpassing van de aanbeveling. Om de grenzen voor klinische besluitvorming te bepalen moeten alle relevante uitkomstmaten en overwegingen worden meegewogen. De grenzen voor klinische besluitvorming zijn daarmee niet één op één vergelijkbaar met het minimaal klinisch relevant verschil (Minimal Clinically Important Difference, MCID). Met name in situaties waarin een interventie geen belangrijke nadelen heeft en de kosten relatief laag zijn, kan de grens voor klinische besluitvorming met betrekking tot de effectiviteit van de interventie bij een lagere waarde (dichter bij het nuleffect) liggen dan de MCID (Hultcrantz, 2017).
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk en worden meegewogen, zoals aanvullende argumenten uit bijvoorbeeld de biomechanica of fysiologie, waarden en voorkeuren van patiënten, kosten (middelenbeslag), aanvaardbaarheid, haalbaarheid en implementatie. Deze aspecten zijn systematisch vermeld en beoordeeld (gewogen) onder het kopje ‘Overwegingen’ en kunnen (mede) gebaseerd zijn op expert opinion. Hierbij is gebruik gemaakt van een gestructureerd format gebaseerd op het evidence-to-decision framework van de internationale GRADE Working Group (Alonso-Coello, 2016a; Alonso-Coello 2016b). Dit evidence-to-decision framework is een integraal onderdeel van de GRADE methodiek.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen, en een weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk (Agoritsas, 2017; Neumann, 2016). De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen. De werkgroep heeft bij elke aanbeveling opgenomen hoe zij tot de richting en sterkte van de aanbeveling zijn gekomen.
In de GRADE-methodiek wordt onderscheid gemaakt tussen sterke en zwakke (of conditionele) aanbevelingen. De sterkte van een aanbeveling verwijst naar de mate van zekerheid dat de voordelen van de interventie opwegen tegen de nadelen (of vice versa), gezien over het hele spectrum van patiënten waarvoor de aanbeveling is bedoeld. De sterkte van een aanbeveling heeft duidelijke implicaties voor patiënten, behandelaars en beleidsmakers (zie onderstaande tabel). Een aanbeveling is geen dictaat, zelfs een sterke aanbeveling gebaseerd op bewijs van hoge kwaliteit (GRADE gradering HOOG) zal niet altijd van toepassing zijn, onder alle mogelijke omstandigheden en voor elke individuele patiënt.
|
Implicaties van sterke en zwakke aanbevelingen voor verschillende richtlijngebruikers |
||
|
|
||
|
|
Sterke aanbeveling |
Zwakke (conditionele) aanbeveling |
|
Voor patiënten |
De meeste patiënten zouden de aanbevolen interventie of aanpak kiezen en slechts een klein aantal niet. |
Een aanzienlijk deel van de patiënten zouden de aanbevolen interventie of aanpak kiezen, maar veel patiënten ook niet. |
|
Voor behandelaars |
De meeste patiënten zouden de aanbevolen interventie of aanpak moeten ontvangen. |
Er zijn meerdere geschikte interventies of aanpakken. De patiënt moet worden ondersteund bij de keuze voor de interventie of aanpak die het beste aansluit bij zijn of haar waarden en voorkeuren. |
|
Voor beleidsmakers |
De aanbevolen interventie of aanpak kan worden gezien als standaardbeleid. |
Beleidsbepaling vereist uitvoerige discussie met betrokkenheid van veel stakeholders. Er is een grotere kans op lokale beleidsverschillen. |
Organisatie van zorg
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijnmodule is expliciet aandacht geweest voor de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, mankracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van deze specifieke uitgangsvraag zijn genoemd bij de overwegingen. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden behandeld in module 14 en 15.
Commentaar- en autorisatiefase
De conceptrichtlijnmodule werd aan de betrokken (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd ter commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijnmodule aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijnmodule werd aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd.
Literatuur
Agoritsas T, Merglen A, Heen AF, Kristiansen A, Neumann I, Brito JP, Brignardello-Petersen R, Alexander PE, Rind DM, Vandvik PO, Guyatt GH. UpToDate adherence to GRADE criteria for strong recommendations: an analytical survey. BMJ Open. 2017 Nov 16;7(11):e018593. doi: 10.1136/bmjopen-2017-018593. PubMed PMID: 29150475; PubMed Central PMCID: PMC5701989.
Alonso-Coello P, Schünemann HJ, Moberg J, Brignardello-Petersen R, Akl EA, Davoli M, Treweek S, Mustafa RA, Rada G, Rosenbaum S, Morelli A, Guyatt GH, Oxman AD; GRADE Working Group. GRADE Evidence to Decision (EtD) frameworks: a systematic and transparent approach to making well informed healthcare choices. 1: Introduction. BMJ. 2016 Jun 28;353:i2016. doi: 10.1136/bmj.i2016. PubMed PMID: 27353417.
Alonso-Coello P, Oxman AD, Moberg J, Brignardello-Petersen R, Akl EA, Davoli M, Treweek S, Mustafa RA, Vandvik PO, Meerpohl J, Guyatt GH, Schünemann HJ; GRADE Working Group. GRADE Evidence to Decision (EtD) frameworks: a systematic and transparent approach to making well informed healthcare choices. 2: Clinical practice guidelines. BMJ. 2016 Jun 30;353:i2089. doi: 10.1136/bmj.i2089. PubMed PMID: 27365494.
Brouwers MC, Kho ME, Browman GP, Burgers JS, Cluzeau F, Feder G, Fervers B, Graham ID, Grimshaw J, Hanna SE, Littlejohns P, Makarski J, Zitzelsberger L; AGREE Next Steps Consortium. AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ. 2010 Dec 14;182(18):E839-42. doi: 10.1503/cmaj.090449. Epub 2010 Jul 5. Review. PubMed PMID: 20603348; PubMed Central PMCID: PMC3001530.
Hultcrantz M, Rind D, Akl EA, Treweek S, Mustafa RA, Iorio A, Alper BS, Meerpohl JJ, Murad MH, Ansari MT, Katikireddi SV, Östlund P, Tranæus S, Christensen R, Gartlehner G, Brozek J, Izcovich A, Schünemann H, Guyatt G. The GRADE Working Group clarifies the construct of certainty of evidence. J Clin Epidemiol. 2017 Jul;87:4-13. doi: 10.1016/j.jclinepi.2017.05.006. Epub 2017 May 18. PubMed PMID: 28529184; PubMed Central PMCID: PMC6542664.
Medisch Specialistische Richtlijnen 2.0 (2012). Adviescommissie Richtlijnen van de Raad Kwalitieit. http://richtlijnendatabase.nl/over_deze_site/over_richtlijnontwikkeling.html
Neumann I, Santesso N, Akl EA, Rind DM, Vandvik PO, Alonso-Coello P, Agoritsas T, Mustafa RA, Alexander PE, Schünemann H, Guyatt GH. A guide for health professionals to interpret and use recommendations in guidelines developed with the GRADE approach. J Clin Epidemiol. 2016 Apr;72:45-55. doi: 10.1016/j.jclinepi.2015.11.017. Epub 2016 Jan 6. Review. PubMed PMID: 26772609.
Schünemann H, Brożek J, Guyatt G, et al. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group, 2013. Available from http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html.
Zoekverantwoording
Algemene informatie
|
Cluster/richtlijn: PAV – Vessel preparation (femoro-popliteaal) |
|
|
Uitgangsvraag/modules: Wat is de optimale behandeling van het femoro-popliteale traject (vessel preparation) |
|
|
Database(s): Ovid/Medline, Embase.com |
Datum: 15 april 2024 (update van 6 juli 2022) |
|
Periode: 2022 - heden |
Talen: Engels, Nederlands |
|
Literatuurspecialist: Esther van der Bijl |
|
|
BMI-zoekblokken: voor verschillende opdrachten wordt (deels) gebruik gemaakt van de zoekblokken van BMI-Online https://blocks.bmi-online.nl/ Bij gebruikmaking van een volledig zoekblok zal naar de betreffende link op de website worden verwezen. |
|
|
Toelichting: Voor deze vraag is gezocht op de elementen:
Zoals afgesproken worden in eerste instantie allen de SR’s aangeboden in Rayyan: https://rayyan.ai/reviews/998616
De sleutelartikelen worden gevonden met de zoekopdracht. |
|
|
Te gebruiken voor richtlijnen tekst: Nederlands Dit betreft een update van de search van 6 juli 2022. In de databases Embase.com en Ovid/Medline is op 15 april 2024 met relevante zoektermen gezocht naar systematische reviews en RCT’s over behandeling van het femoro-popliteale traject. De literatuurzoekactie leverde 36 nieuwe unieke treffers op.
Engels This is an update of the search from 6th of July 2022. On the 15th of April relevant search terms were used to search for systematic reviews and RCTs about treatment of the femoro-popliteal tract in the databases Embase.com and Ovid/Medline. The search resulted in 36 new unique hits. |
|
Zoekopbrengst 15 april 2024
|
|
EMBASE |
OVID/MEDLINE |
Rayyan 6 juli 2022 |
Ontdubbeld |
|
SRs |
50 |
35 |
|
18 |
|
RCT |
69 |
68 |
|
18 |
|
Observationele studies |
210 |
151 |
|
64 |
|
Totaal |
329 |
254 |
321 |
36* (100-64) |
Zoekopbrengst 6 juli 2022
|
|
EMBASE |
OVID/MEDLINE |
Ontdubbeld |
|
SRs |
36 |
26 |
41 |
|
RCT |
54 |
59 |
80 |
|
Observationele studies |
153 |
124 |
200 |
|
Totaal |
243 |
209 |
321 (Rayyan 6 juli 2022) |
ZoekstrategieEmbase.com 15 april 2024
|
No. |
Query |
Results |
|
#1 |
'leg ischemia'/exp/mj OR 'claudication'/exp/mj OR 'popliteal artery'/exp/mj OR (((popliteal* OR femoropopliteal* OR 'femoro popliteal') NEAR/3 arter*):ti,ab,kw) OR claudicatio*:ti,kw OR 'angina cruris':ti,kw OR 'dysbasia':ti,kw OR ((isch?em* NEAR/3 ('lower limb*' OR leg*)):ti,kw) OR 'chronic limb-threatening isch?em*':ti,ab,kw OR clti:ti,ab,kw OR 'critical limb isch?em*':ti,ab,kw |
26078 |
|
#2 |
'atherectomy'/exp OR 'atherectomy device'/exp OR atherectom*:ti,ab,kw OR predilatation:ti,ab,kw OR 'pre dilatation':ti,ab,kw OR 'cutting balloon catheter'/exp OR (((cutting OR 'high pressure') NEAR/3 balloon*):ti,ab,kw) OR ((vessel NEAR/3 prepar*):ti,ab,kw) OR 'lithotripsy'/exp OR 'lithotripsy':ti,ab,kw |
42293 |
|
#3 |
#1 AND #2 AND ([english]/lim OR [dutch]/lim) AND [2000-2024]/py NOT ('conference abstract'/it OR 'editorial'/it OR 'letter'/it OR 'note'/it) NOT (('animal experiment'/exp OR 'animal model'/exp OR 'nonhuman'/exp) NOT 'human'/exp) |
544 |
|
#4 |
'meta analysis'/exp OR 'meta analysis (topic)'/exp OR metaanaly*:ti,ab OR 'meta analy*':ti,ab OR metanaly*:ti,ab OR 'systematic review'/de OR 'cochrane database of systematic reviews'/jt OR prisma:ti,ab OR prospero:ti,ab OR (((systemati* OR scoping OR umbrella OR 'structured literature') NEAR/3 (review* OR overview*)):ti,ab) OR ((systemic* NEAR/1 review*):ti,ab) OR (((systemati* OR literature OR database* OR 'data base*') NEAR/10 search*):ti,ab) OR (((structured OR comprehensive* OR systemic*) NEAR/3 search*):ti,ab) OR (((literature NEAR/3 review*):ti,ab) AND (search*:ti,ab OR database*:ti,ab OR 'data base*':ti,ab)) OR (('data extraction':ti,ab OR 'data source*':ti,ab) AND 'study selection':ti,ab) OR ('search strategy':ti,ab AND 'selection criteria':ti,ab) OR ('data source*':ti,ab AND 'data synthesis':ti,ab) OR medline:ab OR pubmed:ab OR embase:ab OR cochrane:ab OR (((critical OR rapid) NEAR/2 (review* OR overview* OR synthes*)):ti) OR ((((critical* OR rapid*) NEAR/3 (review* OR overview* OR synthes*)):ab) AND (search*:ab OR database*:ab OR 'data base*':ab)) OR metasynthes*:ti,ab OR 'meta synthes*':ti,ab |
1018893 |
|
#5 |
'randomized controlled trial'/exp OR random*:ti,ab OR (((pragmatic OR practical) NEAR/1 'clinical trial*'):ti,ab) OR ((('non inferiority' OR noninferiority OR superiority OR equivalence) NEAR/3 trial*):ti,ab) OR rct:ti,ab,kw |
2184718 |
|
#6 |
'case control study'/de OR 'comparative study'/exp OR 'control group'/de OR 'controlled study'/de OR 'controlled clinical trial'/de OR 'crossover procedure'/de OR 'double blind procedure'/de OR 'phase 2 clinical trial'/de OR 'phase 3 clinical trial'/de OR 'phase 4 clinical trial'/de OR 'pretest posttest design'/de OR 'pretest posttest control group design'/de OR 'quasi experimental study'/de OR 'single blind procedure'/de OR 'triple blind procedure'/de OR (((control OR controlled) NEAR/6 trial):ti,ab,kw) OR (((control OR controlled) NEAR/6 (study OR studies)):ti,ab,kw) OR (((control OR controlled) NEAR/1 active):ti,ab,kw) OR 'open label*':ti,ab,kw OR (((double OR two OR three OR multi OR trial) NEAR/1 (arm OR arms)):ti,ab,kw) OR ((allocat* NEAR/10 (arm OR arms)):ti,ab,kw) OR placebo*:ti,ab,kw OR 'sham-control*':ti,ab,kw OR (((single OR double OR triple OR assessor) NEAR/1 (blind* OR masked)):ti,ab,kw) OR nonrandom*:ti,ab,kw OR 'non-random*':ti,ab,kw OR 'quasi-experiment*':ti,ab,kw OR crossover:ti,ab,kw OR 'cross over':ti,ab,kw OR 'parallel group*':ti,ab,kw OR 'factorial trial':ti,ab,kw OR ((phase NEAR/5 (study OR trial)):ti,ab,kw) OR ((case* NEAR/6 (matched OR control*)):ti,ab,kw) OR ((match* NEAR/6 (pair OR pairs OR cohort* OR control* OR group* OR healthy OR age OR sex OR gender OR patient* OR subject* OR participant*)):ti,ab,kw) OR ((propensity NEAR/6 (scor* OR match*)):ti,ab,kw) OR versus:ti OR vs:ti OR compar*:ti OR ((compar* NEAR/1 study):ti,ab,kw) OR (('major clinical study'/de OR 'clinical study'/de OR 'cohort analysis'/de OR 'observational study'/de OR 'cross-sectional study'/de OR 'multicenter study'/de OR 'correlational study'/de OR 'follow up'/de OR cohort*:ti,ab,kw OR 'follow up':ti,ab,kw OR followup:ti,ab,kw OR longitudinal*:ti,ab,kw OR prospective*:ti,ab,kw OR retrospective*:ti,ab,kw OR observational*:ti,ab,kw OR 'cross sectional*':ti,ab,kw OR cross?ectional*:ti,ab,kw OR multicent*:ti,ab,kw OR 'multi-cent*':ti,ab,kw OR consecutive*:ti,ab,kw) AND (group:ti,ab,kw OR groups:ti,ab,kw OR subgroup*:ti,ab,kw OR versus:ti,ab,kw OR vs:ti,ab,kw OR compar*:ti,ab,kw OR 'odds ratio*':ab OR 'relative odds':ab OR 'risk ratio*':ab OR 'relative risk*':ab OR 'rate ratio':ab OR aor:ab OR arr:ab OR rrr:ab OR ((('or' OR 'rr') NEAR/6 ci):ab))) |
14991452 |
|
#7 |
#3 AND #4 – SR’s |
50 |
|
#8 |
#3 AND #5 NOT #7 – RCT’s |
69 |
|
#9 |
#3 AND #6 NOT (#7 OR #8) – observationele studies |
210 |
|
#10 |
#7 OR #8 OR #9 |
329 |
|
# |
Searches |
Results |
|
1 |
(exp Ischemia/ and exp Leg/) or exp Intermittent Claudication/ or exp Popliteal Artery/ or ((popliteal* or femoropopliteal* or femoro popliteal) adj3 arter*).ti,ab,kf. or claudicatio*.ti,ab,kf. or angina cruris.ti,ab,kf. or dysbasia.ti,ab,kf. or (isch?em* adj3 (lower limb* or leg*)).ti,ab,kf. |
35255 |
|
2 |
exp Atherectomy/ or atherectom*.ti,ab,kf. or predilatation.ti,ab,kf. or 'pre dilatation'.ti,ab,kf. or ((cutting or 'high pressure') adj3 balloon*).ti,ab,kf. or (vessel adj 3 prepar*).ti,ab,kf. or exp Lithotripsy/ or 'lithotripsy'.ti,ab,kf. |
22523 |
|
3 |
1 and 2 |
663 |
|
4 |
limit 3 to ((english language or dutch) and yr="2000 -Current") |
513 |
|
5 |
4 not (comment/ or editorial/ or letter/ or ((exp animals/ or exp models, animal/) not humans/)) |
472 |
|
6 |
meta-analysis/ or meta-analysis as topic/ or (metaanaly* or meta-analy* or metanaly*).ti,ab,kf. or systematic review/ or cochrane.jw. or (prisma or prospero).ti,ab,kf. or ((systemati* or scoping or umbrella or "structured literature") adj3 (review* or overview*)).ti,ab,kf. or (systemic* adj1 review*).ti,ab,kf. or ((systemati* or literature or database* or data-base*) adj10 search*).ti,ab,kf. or ((structured or comprehensive* or systemic*) adj3 search*).ti,ab,kf. or ((literature adj3 review*) and (search* or database* or data-base*)).ti,ab,kf. or (("data extraction" or "data source*") and "study selection").ti,ab,kf. or ("search strategy" and "selection criteria").ti,ab,kf. or ("data source*" and "data synthesis").ti,ab,kf. or (medline or pubmed or embase or cochrane).ab. or ((critical or rapid) adj2 (review* or overview* or synthes*)).ti. or (((critical* or rapid*) adj3 (review* or overview* or synthes*)) and (search* or database* or data-base*)).ab. or (metasynthes* or meta-synthes*).ti,ab,kf. |
739031 |
|
7 |
exp randomized controlled trial/ or randomized controlled trials as topic/ or random*.ti,ab. or rct?.ti,ab. or ((pragmatic or practical) adj "clinical trial*").ti,ab,kf. or ((non-inferiority or noninferiority or superiority or equivalence) adj3 trial*).ti,ab,kf. |
1705396 |
|
8 |
Case-control Studies/ or clinical trial, phase ii/ or clinical trial, phase iii/ or clinical trial, phase iv/ or comparative study/ or control groups/ or controlled before-after studies/ or controlled clinical trial/ or double-blind method/ or historically controlled study/ or matched-pair analysis/ or single-blind method/ or (((control or controlled) adj6 (study or studies or trial)) or (compar* adj (study or studies)) or ((control or controlled) adj1 active) or "open label*" or ((double or two or three or multi or trial) adj (arm or arms)) or (allocat* adj10 (arm or arms)) or placebo* or "sham-control*" or ((single or double or triple or assessor) adj1 (blind* or masked)) or nonrandom* or "non-random*" or "quasi-experiment*" or "parallel group*" or "factorial trial" or "pretest posttest" or (phase adj5 (study or trial)) or (case* adj6 (matched or control*)) or (match* adj6 (pair or pairs or cohort* or control* or group* or healthy or age or sex or gender or patient* or subject* or participant*)) or (propensity adj6 (scor* or match*))).ti,ab,kf. or (confounding adj6 adjust*).ti,ab. or (versus or vs or compar*).ti. or ((exp cohort studies/ or epidemiologic studies/ or multicenter study/ or observational study/ or seroepidemiologic studies/ or (cohort* or 'follow up' or followup or longitudinal* or prospective* or retrospective* or observational* or multicent* or 'multi-cent*' or consecutive*).ti,ab,kf.) and ((group or groups or subgroup* or versus or vs or compar*).ti,ab,kf. or ('odds ratio*' or 'relative odds' or 'risk ratio*' or 'relative risk*' or aor or arr or rrr).ab. or (("OR" or "RR") adj6 CI).ab.)) |
5665970 |
|
9 |
5 and 6 – SR’s |
35 |
|
10 |
(5 and 7) not 9 – RCT’s |
68 |
|
11 |
(5 and 8) not (9 or 10) – observationele studies |
151 |
|
12 |
9 or 10 or 11 |
254 |