Diagnostiek
Uitgangsvraag
Welke diagnostische interventies worden aanbevolen bij verdenking op PeIN?
- Wat is de rol van anamnese en lichamelijk onderzoek?
- Wat is de rol van dermatoscopie?
- Wat is de rol van een biopt en/of diagnostische excisie/circumcisie?
- Wordt HPV-diagnostiek aanbevolen?
- Wat is de rol van de klinisch-pathologische correlatie?
Aanbeveling
Vraag in de anamnese naar risicofactoren.
Verricht laagdrempelig een volledig anogenitaal onderzoek en let op aanwijzingen voor andere anogenitale dermatosen.
Documenteer nauwkeurig de bevindingen van het lichamelijk onderzoek (locatie, omvang, uitgebreidheid en morfologie) en leg deze bij voorkeur ook fotografisch vast.
Verricht bij de eerste presentatie van PeIN op de schacht (klinisch bowenoïde papulose) altijd eerst een biopt om de diagnose PeIN histopathologisch te bevestigen.
Verricht opnieuw een biopt bij twijfel over de diagnose PeIN of bij progressie van het klinisch beeld.
Verwijs patiënt naar een dermatoloog voor behandeling en follow-up indien er een verdenking is op een onderliggende lichen sclerosus of lichen planus.
Verwijs bij verdenking op een peniscarcinoom naar een expertisecentrum voor peniscarcinoom. Zie module Organisatie van zorg.
Overwegingen
Anamnese en lichamelijk onderzoek
Bij de anamnese is het van belang om te achterhalen hoe de afwijking is ontstaan en wat voor hinder patiënt hiervan ondervindt. Vraag in de anamnese naar de duur van het bestaan van de huidafwijking(en), of er sprake is van groei of uitbreiding, of er sprake is van jeuk of pijn, en of de patiënt gevaccineerd is tegen HPV. Vraag ook aan de patiënt of deze eerder peniele afwijkingen of trauma’s (o.a. circumcisie) heeft gehad, en of en hoe deze behandeld zijn. Daarnaast dient te worden gevraagd naar mictieklachten, het seksueel functioneren en of de klachten invloed hebben op het dagelijks leven (zowel psychisch als functioneel). Bespreek en let op risicofactoren voor PeIN en peniscarcinoom om een juiste inschatting te maken van de kans op het diagnosticeren van een PeIN [Kristiansen, 2019; Palefsky, 2022; WHO, 2022; Giovanna, 2023], zie hiervoor Tabel 1: Het ligt daarnaast voor de hand dat risicofactoren voor hoogrisico HPV-infectie een rol spelen, zoals is aangetoond bij hoogradige dysplasieeen en plaveiselcelcarcinoom bij cervicale, vulvaire en anale HPV-infectie [Palefsky, 2022].
Tabel 1 Risicofactoren voor PeIN en peniscarcinoom
|
Risicofactoren PeIN |
Risicofactoren peniscarcinoom |
|
Aandoeningen van de voorhuid, zoals phimosis en paraphimosis |
HPV infectie |
|
Gebruik van immunosuppressieve medicatie (orgaantransplantatie) of een gestoorde afweer |
Slechte genitale hygiëne |
|
Peniele chirurgie |
Roken |
|
Balanitis |
Geen neonatale circumcisie |
|
Lichen sclerosus |
Chronische inflammatoire aandoeningen zoals phimosis, chronische inflammatie, lichen sclerosus |
|
Lichen planus |
Peniel trauma |
|
Genitale wratten, anale fissuren of fistels |
Meerdere sekspartners |
|
Roken |
Voorgeschiedenis met soa’s (zoals HPV en HIV) |
|
Voorgeschiedenis van of risicofactoren voor soa’s (zoals HPV en HIV) |
|
Beoordeel bij het lichamelijk onderzoek allereerst de exacte locatie van de afwijking. Let hierbij op veranderingen ten aanzien van de voorhuid (zoals verminderde mobiliteit, adhesies) en het aspect van de meatus urethra (vernauwing). Deze veranderingen kunnen inzicht geven in het voorkomen van onderliggende anogenitale dermatosen. Kijk vervolgens naar het voorkomen van matig tot scherp begrensd erytheem, erosies, ulcera, (verruceuze) papels, plaques en hyperkeratose. PeIN kent verschillende uitingsvormen, en kan een solitaire of multifocale huidafwijking betreffen. Kenmerken die vaker gezien worden bij een (pre)maligne huidafwijking ten opzichte van een benigne huidafwijking zijn erosies, ulcera, verruceuze papels, plaques of tumoren, en het voorkomen van hyperkeratose. Ook induratie en (druk)pijn behoren tot deze kenmerken. Daarnaast moet gelet worden op andere afwijkingen (naast anatomische afwijkingen) passend bij lichen sclerosus, lichen planus of condylomata acuminata. Let hierbij op erytheem, witte maculae, hyperkeratose, verruceuze papels of polygonale papels/plaques, en Wickhamse striae. Inspecteer naast de penis laagdrempelig, en zeker bij relevante risicofactoren, [Palefsky, 2022] ook het scrotum, het perineum, de peri-anale regio en de liezen [Edwards, 2008]. Controleer op invasieve groei door de laesie(s) te palperen en te voelen naar vergrote klieren in de liezen.
Bij lichamelijk onderzoek verschijnt gedifferentieerde PeIN vaak als een witte plaque die erosief of hyperkeratotisch kan zijn, terwijl een HPV-geassociëerde (basaloïde) PeIN vaker een erythemateuze, huidkleurige of bruinepapel of plaque met een papillomateus of verruceus aspect is, die zowel unifocaal als multifocaal kan zijn [Soskin, 2012; Oertell, 2011; Fernández-Nestosa, 2020].
De werkgroep adviseert om altijd (indien logistiek mogelijk) medische foto’s te maken van de huidafwijking(en) ten behoeve van de eventuele behandeling en follow-up. Zie Tabel 2 voor een overzicht van klinische kenmerken bij PeIN en bij de belangrijkste differentiaal diagnoses van PeIN. Naast de genoemde differentiaal diagnoses kan er sprake zijn van andere dermatosen zoals eczeem of psoriasis, (pre-)maligniteiten zoals morbus Paget en melanoma (in situ) en van infecties.
Tabel 2 Klinische kenmerken en differentiaal diagnoses.
|
Diagnose |
Klinisch beeld |
|
PeIN met klinische kenmerken van erythoplasie van Queyrat |
Scherp begrensde, rode, vaak fluweelachtige wat verdikte plaque, soms ulcererend, op de glans of op het binnenblad van het preputium. |
|
PeIN met klinische kenmerken van Morbus Bowen |
Wratachtige of papillomateuze papel of plaque op schacht, glans of preputium |
|
PeIN met klinische kenmerken van Bowenoïde papulose |
Scherp begrensde, gladde, bruine, buinrode of bruinzwarte papels en plaques die meestal op de schacht voorkomen en daarnaast, soms in grote aantallen, op het scrotum, in de pubisstreek, de liezen en peri-anaal. |
|
Differentiaal diagnoses |
|
|
Peniscarcinoom Plaveiselcelcarcinoom |
Indien de afwijking exofytisch groeit (verheven, verruceus, of solide), pijnlijk is of ulcereert (de diepte in groeit), denk dan ook aan maligne progressie naar plaveiselcelcarcinoom van de penis. |
|
Condylomata acuminata |
Scherp begrensde huidkleurige, bruine of rozerode spitse of vlakke wratachige of bloemkoolachtige papels of plaques op de slijmvliezen of op de overgang huid-slijmvlies |
|
Balanitis van Zoon |
Scherp begrensde, glanzende, wat vochtig lijkende bruinrode, oranjerode of vurig rode afwijkingen op de glans penis en/of op het binnenblad van het preputium. Meestal aymptomatisch, soms jeukend, branderig of pijnlijk. |
|
Lichen sclerosus |
Bleekheid, fissuren, hyperkeratose, atrofie, fissuren, petechiën en ecchymosen tpv preputium en/ of glans penis. Lichen sclerosus kan leiden tot verkleving van het preputium met de glans, phimosis en meatusstenose. Soms uitbreiding in de proximale urethra met ernstige mictieklachten als gevolg. Uitbreiding naar de huid van de penisschacht en het scrotum is zeldzaam |
|
Lichen planus |
Cutane lichen planus komt voor op de penisschacht en soms op preputium en glans als livide polygonale papels met daarop een netwerk van witte streepjes (Wickhams striae). Mucosale lichen planus komt voor op de glans en het binnenblad van het preputium en toont glanzend erytheem, erosieve afwijkingen, soms met Wickhamse striae en soms ulcera. Er kan verkleving optreden van glans en preputium. |
Dermatoscopie
Dermatoscopie heeft een ondersteunende rol in de diagnostiek naar PeIN en de bijbehorende differentiaal diagnose. Het wordt in de praktijk (nog) niet vaak toegepast. Vaak voorkomende dermatoscopische bevindingen bij een PeIN zijn structuurloze roze gebieden en een opvallend vasculair patroon, zoals geclusterde puntvaatjes en/of glomerulaire vaten. Gebruik eventueel echogel met daaroverheen doorzichtig (huishoud)folie bij de dermatoscopie.
Diagnostisch biopt
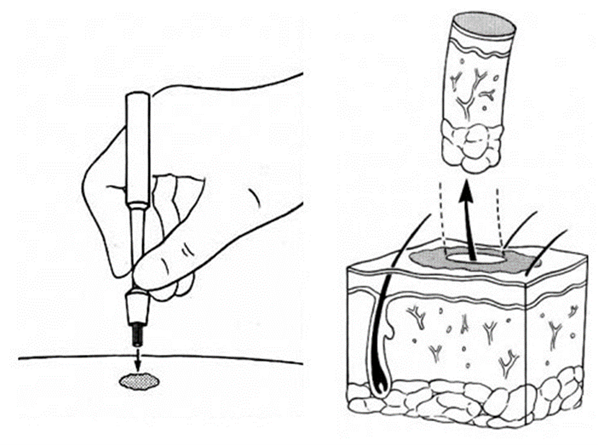
Histopathologisch onderzoek is noodzakelijk om de diagnose PeIN definitief te stellen. Een diagnostisch biopt of een excisiebiopt is essentieel bij een klinische verdenking op een (pre-) maligne aandoening, zoals PeIN of plaveiselcelcarcinoom. Volgens de richtlijnen van de British Association for Sexual Health and HIV (BASHH) moet bij verdachte, aanhoudende of atypische peniele laesies naast een volledig anogenitaal onderzoek ook een biopsie verricht worden om de diagnose te bevestigen en een maligniteit uit te sluiten [Edwards, 2008]. Het wordt dus ten zeerste afgeraden om een behandeling voor PeIN in te zetten zonder dat er eerst sprake is van biopt-bewezen PeIN.
Procedure stansbiopt
Een diagnostisch penisbiopt kan poliklinisch worden verricht. Uiteraard dient dit te gebeuren in overeenstemming met en na toestemming van de patiënt. De voor (pre)maligniteit verdachte huidafwijking en de locatie van het biopt worden gemarkeerd en fotografisch vastgelegd. Het biopt dient in het meest verdachte deel van de huidafwijking afgenomen te worden, denk hierbij aan een gebied dat bij palpatie geïndureerd of pijnlijk is. Bij ulceraties en erosies dient er uit de rand van de huidafwijking gebiopteerd te worden [Goudswaard, 2012]. Bij het biopteren uit een ulceratie of erosie wordt het stellen van een histopathologisch diagnose belemmerd door het ontbreken van epitheel.
Het gebied van het stansbiopt wordt gedesinfecteerd, waarna lokale verdoving met lidocaïne al dan niet met adrenaline plaatsvindt. Er wordt een 3mm stansbiopt afgenomen, waarbij het van belang is om de anatomie van de penis paraat te hebben vanwege het bloedingsrisico. Nadien kan kan de biopsieplek gehecht worden met (1 hechting) Vicryl rapide 4.0 ter hemostase (zelfoplosbaar). Als alternatief kan een hemostatisch product zoals spongostan worden gebruikt, of een drukverband. Het is raadzaam een inlegger mee te geven aan de patiënt voor eventueel bloedverlies. De patiënt wordt geadviseerd om de wond 48 uur droog te houden. Daarna mag de patiënt douchen. Zwemmen, baden en sauna bezoek wordt gedurende 2 weken afgeraden. Als er na inconclusief histologisch onderzoek twijfel blijft bestaan over de diagnose dan kan er bij sterke klinische verdenking behandeld worden als PeIN of wordt het histologisch onderzoek herhaald.
Mapping biopten
Indien er sprake is van een multifocale huidafwijking of een huidafwijking met grote omvang worden er bij voorkeur meerdere biopten afgenomen, dit wordt ook wel ‘mapping’ genoemd. Reden hiervoor is om de uitgebreidheid van de huidafwijking in kaart te brengen en om de kans op het missen van een invasieve component zo klein mogelijk te maken.
Diagnostische circumcisie en excisie
Wanneer de laesie zich ter plaatse van het preputium bevindt kan ook gekozen worden om direct een diagnostische circumcisie of lokale radicale excisie uit te voeren. Het weefsel kan vervolgens door de patholoog onderzocht worden. Hiermee wordt niet alleen de diagnose bevestigd of verworpen maar de patiënt ook meteen behandeld. Soms is een aanvullende behandeling dan nog wel nodig bij afwijkingen op andere locaties. Ook dient met de patiënt besproken te worden dat achteraf kan blijken dat de (diagnostische) excisie/circumcisie niet nodig was geweest. Dit kan bijvoorbeeld het geval zijn wanneer het een benigne huidafwijking blijkt te gaan. Bespreek daarnaast met de patiënt, indien er tevens sprake is van lichen planus of lichen sclerosus, het corticosteroïdbeleid rondom de ingreep.
HPV-diagnostiek
De prevalentie van HPV in PeIN is goed beschreven in een recente grote meta-analyse van 71 studies uit de periode 1986 tot 2017. De prevalentie van HPV-DNA was 79,8%, en p16 was positief in 49,5% van de gevallen van PeIN. HPV 16, HPV 6 en HPV 11 waren de meest voorkomende genotypen bij respectievelijk 69,8%, 18,4% en 6,8% van de patiënten (Olesen 2019).
HPV-diagnostiek in de vorm van p16 immunohistochemie dient standaard gedaan te worden, omdat het subtype PeIN (gedifferentieerd versus HPV geassocieerd) inzicht kan geven in de prognose van de huidafwijking en mogelijk in de toekomst ook de behandeling zoals al bekend is voor vulvaire gedifferentieerde VIN versus HPV-gerelateerde vulvaire intraepitheliale neoplasie (waarvoor wel de term HSIL= high grade intraepithelial neoplasia gebruikt wordt) [Lebreton, 2020; Trutnovsky, 2022]. HPV genotypering wordt in de praktijk niet standaard gedaan, omdat de bepaling lang duurt, extra kosten met zich mee brengt en geen klinische consequenties heeft.
Kwaliteit van het bewijs
Er zijn enkele retrospectieve studies en case-series die de effectiviteit en veiligheid van verschillende chirurgische ingrepen bij patiënten met PeIN onderzochten. Wegens de lage patiëntaantallen en het retrospectieve, niet-vergelijkende karakter is hierbij het risico op bias erg groot en de kwaliteit en resultaten van de studies dus erg laag.
Balans van gewenste en ongewenste effecten
De werkgroep is van mening dat het verrichten van diagnostiek in de volle breedte ten zeerste wordt aanbevolen bij een verdenking op PeIN. Het afnemen van een anamnese (inclusief risicofactoren) en het verrichten van het lichamelijk onderzoek zijn niet invasieve methoden die bijdragen aan het stellen dan wel uitsluiten van de diagnose PeIN. Verslaglegging en fotografische vastlegging van de bevindingen zijn noodzakelijk voor diagnosestelling, eventuele behandeling en follow-up van PeIN. Het verrichten van een stansbiopt is een minimaal invasieve methode met een klein risico op een (na)bloeding, wondinfectie, of litteken. Voordelen van een stansbiopt wegen sterker dan de eventuele risico’s, daar PeIN een zeldzame en zeer heterogene aandoening is met kans op ontwikkeling naar een peniscarcinoom. Een diagnostische excisie en een circumcisie kennen veelal dezelfde risico’s als een stansbiopt en behoren tot de weinig invasieve ingrepen. Voordeel van deze ingrepen is dat bij afwijkingen op het preputium de diagnose en behandeling vaak in 1 tempi verricht kunnen worden, tenzij er sprake is van irradicaliteit. Nadeel is dat er een kans bestaat dat het afgenomen weefsel geen (pre)maligniteit betreft en dat patiënt ten onrechte een behandeling heeft ondergaan. Bij gerede twijfel heeft een biopt dan de voorkeur tenzij patient een wens tot circumcisie heeft. Dit dient vooraf goed met patiënt besproken te worden.
Professioneel perspectief
Er bestaat (nog) geen gestandaardiseerd protocol over de diagnostiek die verricht dient te worden bij de verdenking op PeIN. Gezien het feit dat PeIN een zeldzame en heterogene aandoening betreft, verdient het de voorkeur dat de diagnostiek zo gestandaardiseerd mogelijk ingezet wordt, met histopathologisch onderzoek inclusief p16 immunohistochemie. Dit laatste mede ten behoeve van toekomstig wetenschappelijk onderzoek met betrekking tot de optimale behandeling en de prognose.
Waarden en voorkeuren van patiënten
Het is van belang dat er voldoende informatie wordt gegeven over de passende diagnostiek voor de individuele patiënt. Daarbij dient rekening gehouden te worden met de hulpvraag van de patiënt, alsook eventuele comorbiditeiten. De waarden en voorkeuren van de patiënt hebben daardoor invloed op de uiteindelijke keuze die gezamenlijk met de behandelaar gemaakt zal worden.
Aanvaardbaarheid en haalbaarheid
Het verrichten van diagnostiek in de volle breedte bij verdenking op PeIN is kostentechnisch aanvaardbaar en praktisch haalbaar.
Onderbouwing
Er kon aan de hand van de bestaande literatuur geen GRADE analyse worden verricht voor deze module.
Van de 1523 artikelen die werden gevonden met overkoepelende zoekactie werden in totaal 1409 studies geëxcludeerd op basis van beoordeling van titel en abstract. Uiteindelijk zijn er na full-text screening géén studies gevonden die voldeden aan de inclusiecriteria (vergelijkend onderzoek tussen verschillende diagnostische methoden) waardoor risk of bias en kwaliteit van bewijs beoordeling (middels GRADE analyse) niet mogelijk was. Specifieke redenen voor exclusie op basis van full-text zijn beschreven in bijlage 3. Voor het beantwoorden van uitgangsvraag 2, 3 en 4 in deze module is gebruikgemaakt van enkele relevante studies die overbleven na full-text screening. De overige uitgangsvragen zijn uitgewerkt op basis van expert opinie, waar mogelijk onderbouwd door enkele losse artikelen.
Beschrijving van de studies en resultaten
Dermatoscopie
Chan et al., 2019
In deze studie werden 11 patiënten met bewezen PeIN doorverwezen naar de specialistische kliniek voor mannelijke genitale dermatosen aan het University College London Hospital, tussen februari 2017 en januari 2018. Klinische en dermatoscopische foto's werden genomen van elke laesie met een digitale camera. De dermatoscopische beelden werden retrospectief beoordeeld in consensus door twee auteurs. De aanwezigheid en het patroon van pigmentatie, pigmentnetwerk, structuurloze gebieden, vasculair patroon, schilfering, erosie en littekenachtige gebieden werden beoordeeld. Klinische gegevens werden verzameld voor elke patiënt, waaronder leeftijd, locatie van de laesie, klinisch uiterlijk en eerdere genitale dermatosen. Histopathologische monsters werden gekleurd met hematoxyline en eosine en werden opnieuw onderzocht om mogelijke dermatoscopisch-pathologische correlatie te beoordelen.
De meest voorkomende dermatoscopische kenmerken waren de aanwezigheid van structuurloze gebieden (100%, structuurloos roze 72,7%) en vasculaire structuren (81,8%), vooral gestippelde vaten (72,7%). Andere bevindingen omvatten de afwezigheid van een pigmentnetwerk (100%); schilfering (45,5%); littekenachtige gebieden (45,5%); erosies (27,3%); en pigmentatie bestaande uit bruingrijze stippen en bolletjes (27,3%). De studie concludeerde dat dat de dermatoscopische kenmerken die peniele intra-epitheliale neoplasie kenmerken, structuurloze roze gebieden en een opvallend vasculair patroon (voornamelijk gegroepeerde gestippelde vaten) zijn en dat dermatoscopie een nuttig instrument is dat kan ondersteunen bij de diagnose en monitoring van PeIN.
Errichetti et al., 2019
Deze observationele retrospectieve analyse had als het doel het systematisch beoordelen van de dermatoscopische kenmerken van zowel erytroplasie van Queyrat (EQ) als de gangbare vormen van chronische balanitis, en onderzoeken van de nauwkeurigheid van dermatoscopie bij het onderscheiden van deze aandoeningen. Gegevens werden verzameld uit de databases van vijf dermatologische centra in Udine (Italië), Thessaloniki (Griekenland), Padua (Italië), Catania (Italië) en Rome (Italië). Patiënten met EQ of histologisch of microbiologisch (voor infectieuze vormen) bevestigde chronische balanitis werden geworven. Een representatieve dermatoscopische afbeelding van de laesie werd retrospectief beoordeeld op de aanwezigheid van specifieke morfologische bevindingen.
In totaal werden 81 laesies (14 EQ, 23 psoriasis, 31 plasmacel balanitis van Zoon, en 13 candida balanitis) van 81 patiënten opgenomen in de studie. Glomerulaire vaten (zowel gegroepeerd als diffuus verdeeld) waren sterk voorspellend voor de diagnose van EQ, terwijl diffuse gestippelde vaten sterk geassocieerd werden met psoriatische balanitis. Ten slotte werd plasmacel balanitis van Zoon gekenmerkt door oranje structuurloze gebieden (focaal of diffuus) en geconcentreerde lineaire gebogen vaten, terwijl ‘cottage cheese’-achtige structuren (schaarse witte bedekking die overeenkomt met de groei van Candida gistkolonies) een sterke correlatie vertoonden met candida balanitis. Deze studie concludeerde dat EQ en balanitis verschillende dermatoscopische patronen kunnen vertonen, wat de inzetbaarheid van dermatoscopie als een ondersteunend niet-invasief diagnosticum voor de herkenning en differentiële diagnose van dergelijke aandoeningen benadrukt.
Seong et al., 2021
Deze retrospectieve studie includeerde patiënten die klinisch en pathologisch gediagnosticeerd waren met bowenoïde papulose (BP), seborroïsche keratose (SK) en condyloma acuminatum (AC) in het genitale gebied aan de afdeling Dermatologie van het Kosin University Hospital in Busan, Zuid-Korea, tussen 1 maart 2011 en 30 november 2019. Respectievelijk, n=10, n=12 en n=18.
Deze studie had als doel de dermatoscopische kenmerken van BP, SK en AC in het genitale gebied te vergelijken; deze laesies waren niet allen gelokaliseerd op de penis, maar bijvoorbeeld ook op de pubisstreek of in de liezen . Alle laesies, die histopathologisch werden bevestigd, ondergingen klinische en dermatoscopische beoordeling.
Dermatoscopisch gezien waren glomerulaire vaten dominant bij BP, terwijl bij SK het minst vaak een vaatpatroon werd gezien. De meeste gevallen van BP vertoonden slijmvliespigmentatie en werden geclassificeerd als "vlak". Seborroïsche keratose had een gepigmenteerd, cerebriform aspect. Condyloma acuminatum werd gekenmerkt door een vingerachtig uiterlijk, sterk vaatpatroon omgeven door witachtige halo’s. De studie concludeerde dat dermatoscopische bevindingen nuttig kunnen zijn om de entiteit van genitale keratotische laesies te onderscheiden zonder een invasieve methode toe te passen. Wanneer de dermatoscopische kenmerken BP ondersteunen in plaats van genitale wratten of SK, moet, gezien het lage risico op maligne ontaarding, de laesie volledig maar conservatief worden verwijderd.
Biopsie en circumcisie
Samuel et al., 2010
Deze retrospectieve case-notes review onderzocht de waarde van peniele biopsie in genito-urinaire (GU) klinieken, evenals de acceptatie ervan en het scala aan peniele dermatosen dat hiermee histologisch werd gediagnosticeerd. Er werd een retrospectieve evaluatie van medische dossiers uitgevoerd van 401 mannen die tussen 1 juni 2001 en 30 november 2007 een in peniele dermatosen gespecialiseerde kliniek bezochten ten behoeve van diagnose.
In deze studie was er bij 115 van de 401 patiënten (28,7%) voldoende diagnostische onzekerheid om een biopsie aan te bevelen, vergelijkbaar met cijfers uit eerder onderzoek. Bij 89 van de 401 gevallen (22,2%) zou een nauwkeurige diagnose zonder een biopsie niet mogelijk zijn geweest. In 26 van de 401 gevallen (6,5%) bevestigde de biopsie de klinische diagnose. Een biopsie was dus onmisbaar bij 89 van de 401 gevallen (22,2%) en wenselijk bij 26 van de 401 gevallen (6,5%). De studie concludeerde dat gerichte peniele biopsie een belangrijke rol speelt bij de diagnose van peniele dermatosen, vooral wanneer er klinische onzekerheid is. De procedure heeft weinig complicaties en wordt geaccepteerd door patiënten. Als diagnostisch instrument in genito-urinaire-geneeskunde afdelingen zou het direct beschikbaar moeten zijn, zelfs als het niet routinematig wordt gebruikt. Er waren tevens aanwijzingen dat besnijdenis de incidentie van peniele dermatosen kan verminderen. Er was ook een aanwijzing voor een mogelijke etnische factor in de relatieve incidentie van peniele dermatosen zoals lichen sclerosus en lichen planus bij patiënten die een biopsie ondergingen.
HPV-diagnostiek
Fernandez-Nestosa et al., 2017
Deze studie onderzocht 191 peniele laesies van 43 patiënten, en had als doel de associatie van HPV-DNA met verschillende soorten peniele laesies aan te tonen met behulp van laser capture microdissection-polymerase chain reaction. De pathologische diagnose van de voor (pre-)maligniteit verdachte gebieden, werd beoordeeld door twee pathologen.
Fernández-Nestosa en collega's toonden grotere variabiliteit in HPV-genotypen aan in PeIN dan in invasieve plaveiselcelcarcinoom (18 genotypen). Onder alle PeIN-subtypen had wratachtige PeIN het grootste aantal HPV-genotypen, tot 11, en het grootste aantal laag-risico HPV-genotypen. HPV 56 was het meest frequent gedetecteerde hoog-risico HPV-genotype (16%). Deze variabiliteit was groter in vergelijking met basaloïde PeIN, dat meestal geassocieerd werd met een enkel genotype, typisch HPV 16 (70% vs. 20%). In deze studie werden variabele en multipele HPV-genotypen gedetecteerd in multicentrische PeIN in vergelijking met unicentrische PeIN, dat meestal geassocieerd was met een enkel genotype.
Er werd een systematische zoekstrategie uitgevoerd in de elektronische databases Embase en Medline. Studies werden geïncludeerd wanneer deze overeenkwamen met de elementen van de PICO en aan de volgende in- en exclusiecriteria voldeden:
Inclusie:
- Vergelijkend onderzoek;
- Niet vergelijkend onderzoek wordt in hoofdlijnen beschreven als er geen RCT’s; beschikbaar zijn, en er geen analyse met GRADE mogelijk is;
- Nederlandstalige en Engelstalige publicaties;
- Full-text beschikbaar.
Exclusie:
- Case report;
- Peniscarcinoom;
Om de uitgangsvraag te beantwoorden is een systematische literatuuranalyse uitgevoerd. Voor de search is de volgende PICO opgesteld:
P: Patiënten met (verdenking op) peniele intraepitheliale neoplasie
I: Klinische blik, dermatoscopie, biopt, diagnostische excisie/circumcisie, HPV-diagnostiek
C: -
O: Zie hieronder
De werkgroep definieerde de uitkomstmaten als volgt en hanteerde de in de studies gebruikte definities.
Primair (cruciaal):
- Diagnostische accuratesse
Secundair (belangrijk):
- Kosteneffectiviteit
- Patiënt tevredenheid
- Chaux, A., Velazquez, E. F., Amin, A., Soskin, A., Pfannl, R., Rodríguez, I. M., Barreto, J. E., Lezcano, C., Ayala, G., Netto, G. J., & Cubilla, A. L. (2012). Distribution and characterization of subtypes of penile intraepithelial neoplasia and their association with invasive carcinomas: a pathological study of 139 lesions in 121 patients. Human pathology, 43(7), 1020–1027. https://doi.org/10.1016/j.humpath.2011.07.025
- Chan, S. L., Watchorn, R. E., Panagou, E., Panou, E., Ong, E. L., Heelan, K., Haider, A., Freeman, A., & Bunker, C. B. (2019). Dermatoscopic findings of penile intraepithelial neoplasia: Bowenoid papulosis, Bowen disease and erythroplasia of Queyrat. The Australasian journal of dermatology, 60(3), e201–e207. https://doi.org/10.1111/ajd.12981
- Edwards, S., & Handfield-Jones, S. (2008). UK National Guideline on the Management of Balanoposthitis. British Association for Sexual Health and HIV. https://www.bashh.org/guidelines.
- Errichetti, E., Lallas, A., Di Stefani, A., Apalla, Z., Kyrgidis, A., Lacarrubba, F., Micali, G., Galvan, A., Piaserico, S., & Stinco, G. (2019). Accuracy of dermoscopy in distinguishing erythroplasia of Queyrat from common forms of chronic balanitis: results from a multicentric observational study. Journal of the European Academy of Dermatology and Venereology : JEADV, 33(5), 966–972. https://doi.org/10.1111/jdv.15359
- Fernández-Nestosa, M. J., Guimerà, N., Sanchez, D. F., Cañete-Portillo, S., Velazquez, E. F., Jenkins, D., Quint, W., & Cubilla, A. L. (2017). Human Papillomavirus (HPV) Genotypes in Condylomas, Intraepithelial Neoplasia, and Invasive Carcinoma of the Penis Using Laser Capture Microdissection (LCM)-PCR: A Study of 191 Lesions in 43 Patients. The American journal of surgical pathology, 41(6), 820–832. https://doi.org/10.1097/PAS.0000000000000821
- Fernández-Nestosa, M. J., Guimerà, N., Sanchez, D. F., Cañete-Portillo, S., Lobatti, A., Velazquez, E. F., Jenkins, D., Quint, W., & Cubilla, A. L. (2020). Comparison of Human Papillomavirus Genotypes in Penile Intraepithelial Neoplasia and Associated Lesions: LCM-PCR Study of 87 Lesions in 8 Patients. International journal of surgical pathology, 28(3), 265–272. https://doi.org/10.1177/1066896919887802
- Goudswaard, A. N., Veld, C. I. T., & Kramer, W. L. M. (Eds.). (2012). Handboek verrichtingen in de huisartsenpraktijk. Prelum.
- Lebreton, M., Carton, I., Brousse, S., Lavoué, V., Body, G., Levêque, J., & Nyangoh-Timoh, K. (2020). Vulvar intraepithelial neoplasia: Classification, epidemiology, diagnosis, and management. Journal of gynecology obstetrics and human reproduction, 49(9), 101801. https://doi.org/10.1016/j.jogoh.2020.101801
- Oertell, J., Caballero, C., Iglesias, M., Chaux, A., Amat, L., Ayala, E., Rodríguez, I., Velázquez, E. F., Barreto, J. E., Ayala, G., & Cubilla, A. L. (2011). Differentiated precursor lesions and low-grade variants of squamous cell carcinomas are frequent findings in foreskins of patients from a region of high penile cancer incidence. Histopathology, 58(6), 925–933. https://doi.org/10.1111/j.1365-2559.2011.03816.x
- Olesen, T. B., Sand, F. L., Rasmussen, C. L., Albieri, V., Toft, B. G., Norrild, B., Munk, C., & Kjær, S. K. (2019). Prevalence of human papillomavirus DNA and p16INK4a in penile cancer and penile intraepithelial neoplasia: a systematic review and meta-analysis. The Lancet. Oncology, 20(1), 145–158. https://doi.org/10.1016/S1470-2045(18)30682-X
- Palefsky, J. M., Lee, J. Y., Jay, N., Goldstone, S. E., Darragh, T. M., Dunlevy, H. A., Rosa-Cunha, I., Arons, A., Pugliese, J. C., Vena, D., Sparano, J. A., Wilkin, T. J., Bucher, G., Stier, E. A., Tirado Gomez, M., Flowers, L., Barroso, L. F., Mitsuyasu, R. T., Lensing, S. Y., Logan, J., … ANCHOR Investigators Group (2022). Treatment of Anal High-Grade Squamous Intraepithelial Lesions to Prevent Anal Cancer. The New England journal of medicine, 386(24), 2273–2282. https://doi.org/10.1056/NEJMoa2201048
- Samuel, M., Brady, M., Tenant-Flowers, M., & Taylor, C. (2010). Role of penile biopsy in the diagnosis of penile dermatoses. International journal of STD & AIDS, 21(5), 371–372. https://doi.org/10.1258/ijsa.2010.009568
- Seong, S. H., Jung, J. H., Kwon, D. I., Lee, K. H., Park, J. B., Baek, J. W., Suh, K. S., & Jang, M. S. (2021). Dermoscopic findings of genital keratotic lesions: Bowenoid papulosis, seborrheic keratosis, and condyloma acuminatum. Photodiagnosis and photodynamic therapy, 36, 102448. https://doi.org/10.1016/j.pdpdt.2021.102448
- Soskin, A., Vieillefond, A., Carlotti, A., Plantier, F., Chaux, A., Ayala, G., Velazquez, E. F., & Cubilla, A. L. (2012). Warty/basaloid penile intraepithelial neoplasia is more prevalent than differentiated penile intraepithelial neoplasia in nonendemic regions for penile cancer when compared with endemic areas: a comparative study between pathologic series from Paris and Paraguay. Human pathology, 43(2), 190–196. https://doi.org/10.1016/j.humpath.2011.04.014
- Trutnovsky, G., Reich, O., Joura, E. A., Holter, M., Ciresa-König, A., Widschwendter, A., Schauer, C., Bogner, G., Jan, Z., Boandl, A., Kalteis, M. S., Regauer, S., & Tamussino, K. (2022). Topical imiquimod versus surgery for vulvar intraepithelial neoplasia: a multicentre, randomised, phase 3, non-inferiority trial. Lancet (London, England), 399(10337), 1790–1798. https://doi.org/10.1016/S0140-6736(22)00469-X
|
Artikel |
Reden van exclusie |
|
Alexander, 2020 |
Studie niet beschikbaar |
|
Anic, 2013 |
Verkeerde populatie |
|
Antonelli, 2023 |
Verkeerde populatie |
|
Ashley, 2019 |
Verkeerde studie design |
|
Avitan, 2023 |
Verkeerde studie design |
|
Axcrona, 2007 |
Verkeerde populatie |
|
Aynoud, 1994 |
Verkeerde studie design |
|
Bandieramonte, 1987 |
Verkeerde populatie |
|
Barbagli, 2006 |
Verkeerde populatie |
|
Bezooijen, 2001 |
Wordt meegenomen in Maranda, 2016 |
|
Bocking, 1989 |
Verkeerde studie design |
|
Caccialanza, 2000 |
Artikel niet beschikbaar |
|
Canete-portillo, 2018 |
Verkeerde studie design |
|
Canete-portillo, 2018 |
Verkeerde studie design |
|
Canete-portillo, 2018 |
Verkeerde studie design |
|
Canete-portillo, 2019 |
Verkeerde studie design |
|
Cardamakis, 1997 |
Artikel niet beschikbaar |
|
Cardamakis, 1997 |
Artikel niet beschikbaar |
|
Chaux, 2010 |
Verkeerde populatie |
|
Conejo-Mir, 2005 |
Verkeerde studie design |
|
Edwards, 2023 |
Richtlijn |
|
Fortier, 2017 |
Verkeerde studie design en populatie |
|
Fortier, 2018 |
Verkeerde populatie |
|
Fuchs, 2016 |
Verkeerde populatie |
|
Gao, 2020 |
Verkeerde studie design |
|
Gargouri, 2018 |
Verkeerde studie design |
|
Goette, 1976 |
Dezelfde patiënten al Goette 1976 |
|
Goette, 1976 |
Dezelfde patiënten al Goette 1976 |
|
Gomousa-Michael, 2000 |
Verkeerde populatie |
|
Griesinger, 2020 |
Verkeerde studie design |
|
Guerrero, 2022 |
Verkeerde populatie |
|
Guimaraes, 2020 |
Verkeerde studie design |
|
Hajiran, 2020 |
Verkeerde studie design |
|
Happle, 1977 |
Verkeerde studie design |
|
Hippelainen, 1993 |
Verkeerde studie design |
|
Hogan, 2020 |
Verkeerde studie design |
|
Ingles, 2015 |
Verkeerde populatie |
|
Juvet, 2015 |
Verkeerde studie design |
|
Katoulas, 1996 |
Artikel niet beschikbaar |
|
Kravvas, 2023 |
Studie niet beschikbaar |
|
Kreuter, 2008 |
Verkeerde populatie |
|
Kristiansen, 2022 |
Dubbel geïncludeerd |
|
Krustrup, 2009 |
Verkeerde populatie |
|
Lazanco-Ponce, 2018 |
Verkeerde populatie |
|
Malek, 1993 |
Verkeerde populatie |
|
Markos, 2003 |
Verkeerde studie design |
|
Mazzoni, 2021 |
Verkeerde vergelijking |
|
Mazzoni, 2021 |
Verkeerde studie design |
|
McGuinness, 2018 |
Verkeerde studie design |
|
Michajlowski, 2012 |
Verkeerde populatie |
|
Naasan, 2016 |
Verkeerde studie design |
|
Nasca, 2010 |
Verkeerde studie design |
|
Niederkorn, 2018 |
Verkeerde interventie en studie design |
|
Palminteri, 2007 |
Verkeerde populatie en vergelijking |
|
Rahma, 2020 |
Verkeerde studie design |
|
Rodney, 2017 |
Verkeerde studie design |
|
Rosemberg, 1985 |
Verkeerde populatie |
|
Ricci,2020 |
Verkeerde studie design |
|
Sanchez, 2022 |
Studie niet beschikbaar |
|
Schlenker, 2011 |
Verkeerde populatie |
|
Seong, 2022 |
Verkeerde populatie |
|
Sinja, 2020 |
Studie niet beschikbaar |
|
Tietjen, 1998 |
Verkeerde populatie |
|
Vyas, 2015 |
Verkeerde populatie |
|
Wade, 1979 |
Artikel niet beschikbaar |
|
Wessels, 2015 |
Verkeerde interventie |
|
Wikstrom, 2013 |
Verkeerde studie design |
|
Ziada, 2017 |
Verkeerde studie design |
Beoordelingsdatum en geldigheid
Publicatiedatum : 05-06-2025
Beoordeeld op geldigheid : 27-05-2025
Bij het opstellen van de richtlijn heeft de werkgroep per module een inschatting gemaakt over de maximale termijn waarop herbeoordeling moet plaatsvinden en eventuele aandachtspunten geformuleerd die van belang zijn bij een toekomstige herziening (update).
De Nederlandse Vereniging voor Dermatologie en Venereologie (NVDV) is regiehouder van deze richtlijn PeIN en eerstverantwoordelijke op het gebied van de actualiteitsbeoordeling van de richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de regiehouder over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
Aanleiding
Peniele Intra-Epitheliale Neoplasie (PeIN) is een zeldzame aandoening. Mede hierdoor bestaat er weinig wetenschappelijke literatuur over en ontbreekt een duidelijke internationale richtlijn. Er is veel ongewenste praktijkvariatie met betrekking tot de diagnostiek en behandeling van PeIN. Daarnaast is de organisatie van zorg rondom PeIN in Nederland niet eenduidig gestructureerd. Hierdoor kunnen patiënten tussen wal en schip vallen. Er was behoefte aan een leidraad voor de diagnostiek, behandeling en verwijsroutes bij deze relatief onbekende aandoening. Op initiatief van de Nederlandse Vereniging voor Dermatologie en Venereologie en Nederlandse Vereniging voor Urologie is daarom deze richtlijn ontwikkeld. Met deze Nederlandse richtlijn voor PeIN willen we bereiken dat de aandoening beter bekend en eerder herkend wordt, en er handvatten beschikbaar komen voor medisch specialisten die met deze aandoening te maken krijgen in hun dagelijkse praktijk.
Daarnaast kan deze richtlijn bijdragen aan betere informatievoorziening aan patiënten over de behandelopties en de daarbij te maken afwegingen met betrekking tot impact en effectiviteit. In het kader van samen beslissen stelt de behandelaar in samenspraak met de patiënt vast aan welke informatie hij of zij behoefte heeft, welke afwegingen voor de patiënt van belang zijn en de mate waarin de patiënt deze afweging wil en kan maken.
Afbakening onderwerp
De richtlijn is gericht op alle mannen met PeIN. In deze richtlijn wordt het peniscarcinoom niet behandeld. Voor diagnostiek en behandeling van het peniscarcinoom verwijzen we naar de Europese richtlijn peniscarcinoom [Brouwer, 2023].
Definitie
PeIN is een voorstadium van peniscarcinoom en betreft dus een premaligne aandoening. Er wordt onderscheid gemaakt in het gedifferentieerde type en het HPV-gerelateerde type. Andere in het verleden veel gebruikte benamingen zijn onder andere; Erythroplasie van Queyrat, carcinoma in situ, Morbus Bowen en Bowenoïde papulose.
Overige inleidende teksten
Diversiteit
De incidentie van peniskanker is lager in bevolkingsgroepen waar circumcisie van pasgeboren jongetjes de gewoonte is. Hetzelfde geldt waarschijnlijk voor PeIN gelokaliseerd op de glans penis. Houd er bij het lichamelijk onderzoek rekening mee dat erytheem minder goed zichtbaar is op een donkere huid ten opzichte van een lichte huid.
Classificatie
Vanwege de onbekendheid van PeIN is het gebruik van een uniforme classificatie belangrijk. In de meest recent gepubliceerde WHO classificatie (2022) worden er twee groepen van PeIN onderscheiden; het HPV-geassocieerde, en het HPV-negatieve gedifferentieerde type van PeIN. Het gedifferentieerde type is niet gerelateerd aan HPV. Hieronder valt bijvoorbeeld PeIN die is ontstaan vanuit genitale lichen sclerosus.
Het wordt afgeraden de term ‘ongedifferentieerde’ PeIN te gebruiken. Door de 5e editie van de WHO classificatie wordt ook afgeraden de termen ‘carcinoma in situ’, ‘laag- en hooggradige dysplasie’, ‘Bowen’s disease’ en ‘erythroplasie van Queyrat’ te gebruiken [WHO, 2022]. In de praktijk kan een onderscheid op basis van klinische kenmerken nog wel consequenties hebben voor therapiekeuze en prognose.
Bij deze nieuwe classificatie worden de subtypes onderverdeeld in het HPV-onafhankelijke gedifferentieerde PeIN en het HPV-geassocieerde PeIN, en dit wordt ook in deze richtlijn aangehouden. De drie klinische subtypes verschillen in morfologie en voorkeurslocaties. Het subtype Bowenoide papulose is meestal HPV-gerelateerd en kent het meest benigne beloop. De voormalige subtypes Erythroplasie van Querat en Morbus Bowen kunnen zowel gedifferentieerde PeIN zijn als HPV-geassocieerde PeIN. In deze richtlijn wordt de WHO-classificatie zoveel mogelijk aangehouden. We maken een indeling naar lokalisatie en de oude klinische subtypes worden nog wel beschreven omdat deze consequenties kunnen hebben voor therapiekeuze en prognose
Tabel 1 Overzicht betrokken partijen (modulaire herziening PeIN) 2025
|
Overzicht betrokken partijen Richtlijn PeIN 2025* |
Zitting neming in werkgroep |
Knelpunten analyse |
Commentaarfase |
Autorisatie |
Opmerkingen |
|
Wetenschappelijke verenigingen |
|||||
|
Nederlandse Vereniging voor Dermatologie en Venereologie (NVDV) |
X |
X |
X |
X |
|
|
Nederlandse Vereniging voor Urologie (NVU) |
X |
X |
X |
X |
|
|
Nederlandse Vereniging voor Pathologie (NVVP) |
X |
X |
X |
X |
|
|
Overige organisaties |
|
|
|
|
|
|
Nederlandse Vereniging Huidtherapeuten (NVH) |
|
|
X |
|
Ter kennisgeving aangenomen |
|
Verpleegkundigen & Verzorgenden Nederland (V&VN) |
|
|
|
|
Gezien V&VN niet betrokken is geweest bij de ontwikkeling van de richtlijn, bijvoorbeeld via deelname in de werkgroep, zullen wij dit verzoek niet uitzetten.
Hopende jullie hiermee voldoende geïnformeerd te hebben. |
|
Nederlands Huisartsen Genootschap (NHG) |
|
|
X |
X |
|
|
Patiëntenverenigingen |
|||||
|
Huid Nederland (HPN) |
|
|
X |
X |
|
|
Patiëntenfederatie |
|
|
X |
X |
|
|
Stichting Lichen Sclerosus (LS Nederland) |
|
X |
X |
X |
Knelpunten schriftelijk aangeleverd |
|
Nederlandse Federatie van Kankerpatiëntenorganisaties (NFK) |
|
|
X |
X |
|
|
Patiëntenplatform Zeldzame Kankers |
|
|
X |
X |
|
|
Stakeholders |
|||||
|
Nederlandse Vereniging Ziekenhuizen (NVZ) |
|
X |
X |
|
Knelpunten schriftelijk aangeleverd |
|
Zorgverzekeraars Nederland (ZN) |
|
|
X |
|
|
|
Zorginstituut Nederland (ZiNL) |
|
|
|
|
Geen commentaar geleverd ondanks reminder. |
|
Nederlandse Vereniging voor Ziekenhuis Apothekers (NVZA) |
|
|
X |
|
|
|
Nederlandse Vereniging van Universiteiten (NFU) |
|
|
|
|
Commentaar via Wetenschappelijke Verenigingen. |
|
Zelfstandige Klinieken Nederland (ZKN) |
|
|
|
|
Commentaar via Wetenschappelijke Verenigingen. |
*alle partijen werden uitgenodigd voor de knelpuntenanalyse (invitational conference) en de commentaarfase.
Deelname aan de werkgroep en autorisatie wordt enkel aan de wetenschappelijke verenigingen, patiëntenverenigingen en overige organisaties voorgelegd.
Financiering
De ontwikkeling van deze richtlijn is gefinancierd door de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS). De SKMS ondersteunt medisch-specialistische beroepsverenigingen bij het bevorderen van de kwaliteit van zorg. De financiering heeft geen invloed gehad op de inhoudelijke totstandkoming van de richtlijn. De werkgroep heeft onafhankelijk gewerkt conform de geldende methodologische standaarden.
Doel en doelgroep
Doel
Deze richtlijn is een document met aanbevelingen ter ondersteuning van de dagelijkse praktijkvoering. De richtlijn berust op de resultaten van wetenschappelijk onderzoek en aansluitende meningsvorming gericht op het vaststellen van goed medisch handelen. De richtlijn geeft aanbevelingen over begeleiding en behandeling van patiënten met PeIN. Met behulp van deze richtlijn wordt meer bekendheid voor PeIN gegenereerd en meer ondersteuning geboden aan medisch specialisten die hiermee te maken krijgen.
Doelgroep
De richtlijn is bestemd voor leden van de tweede en derdelijns medische en paramedische beroepsgroep. Daartoe behoren onder andere: dermatologen, urologen, pathologen en andere betrokkenen i.e. seksuologen, psychologen, verpleegkundig specialisten, physician assistants en dermatologie verpleegkundigen. Voor patiënten wordt een patiëntenfolder ontwikkeld.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn werd een multidisciplinaire werkgroep ingesteld. Bij het samenstellen van de werkgroep werd rekening gehouden met de geografische spreiding van de werkgroepleden en met een evenredige vertegenwoordiging van academische en niet-academische achtergrond. De werkgroepleden hebben onafhankelijk gehandeld en geen enkel lid ontving gunsten met het doel de richtlijnen te beïnvloeden. Naast de afgevaardigden van de verschillende beroepsgroepen is er ook een patiëntenvertegenwoordiger betrokken geweest bij de ontwikkeling van de richtlijn.
|
Werkgroepleden – 2023 |
Vereniging |
|
Drs. C.L.M. van Hees (voorzitter) |
NVDV |
|
Dr. O.R. Brouwer (voorzitter) |
NVU |
|
Drs. E. Bekers |
NVVP |
|
Dr. B.K. Kroon |
NVU |
|
Dr. G.J.L.H. van Leenders |
NVVP |
|
Dr. J.M. Oldhoff |
NVDV |
|
Drs. K.M.G.J. Wigny |
NVDV |
|
Drs. S. de Winter |
NVDV |
|
Dr. E.I. Plasmeijer |
NVDV |
|
Drs. M.J.H. Voskamp |
Op persoonlijke titel |
|
Drs. W. Boellaard |
Op persoonlijke titel |
|
Ondersteuning werkgroep |
Vereniging |
|
Dr. W.A. van Enst, epidemioloog |
NVDV |
|
Drs. D.S. Adamse, arts onderzoeker feb 2023 t/m mei 2024 |
NVDV |
|
Drs. M. Hoogeveen, arts onderzoeker mei 2023 t/m juni 2024 |
NVDV |
|
Drs. A. Kersbergen, arts onderzoeker vanaf mei 2024 t/m januari 2025 |
NVDV |
| Drs. M. Masselink, arts onderzoeker vanaf februari 2025 |
NVDV |
Belangenverklaringen
De KNMG-Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of ze in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatie management, kennisvalorisatie) hebben gehad. Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van de Nederlandse Vereniging voor Dermatologie en Venereologie.
|
Werkgroeplid |
Hoofdfunctie(s) |
Nevenfunctie(s) |
Persoonlijke financiële belangen |
Persoonlijke relaties |
Extern gefinancierd onderzoek |
Intellectuele belangen en reputatie |
Overige belangen |
Getekend op |
Acties (voorstel) |
|
Drs. C.L.M. van Hees (voorzitter) |
Dermatoloog, Erasmus MC, Rotterdam |
Voorzitter multidisciplinaire NVDV-richtlijnen lichen sclerosus en lichen planus. Lid werkgroep Europese richtlijn lichen sclerosus. Onbetaald. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
5-8-2022 |
|
|
Dr. O.R. Brouwer (voorzitter) |
Uroloog, Antoni van Leeuwenhoek ziekenhuis |
Voorzitter Europese Richtlijnen commissie Peniscarcinoom (EAU) - onbetaald. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
27-8-2022 |
|
|
Drs. E. Bekers |
Patholoog |
Geen. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
22-12-2022 |
|
|
Dr. B.K. Kroon |
Uroloog Rijnstate |
Triage Consult. Medisch advies (letselschade/geschillen) - betaald, Consulent Prisma Urologie: Urologisch advies per Siilo app aan huisartsen - betaald, Commissiewerk NVU (Beroepsbelangencie, Werkgroep urologie oncologie, cie kwaliteitsvisitatie - betaald (vacatiegelden). |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
6-2-2023 |
|
|
Dr. G.J.L.H. van Leenders |
Urologisch patholoog, pathologie, Erasmus MC, Rotterdam |
Lid EAU guideline panel Prostate cancer - onbetaald, Lid International Collaboration on Cancer Reporting (ICCR) - onbetaald, European councilor, International Society of Urological Pathology (ISUP) - onbetaald, Bestuurslid European Netword of Uropathology (ENUP) - onbetaald, Lid herziening richtlijn Prostaatkanker - onbetaald, Lid herziening richtlijn Nierkanker - onbetaald, Associate editor Histopathology - betaald. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
27-12-2022 |
|
|
Dr. J.M. Oldhoff |
Dermatoloog en opleider UMCG |
Voorzitter domeingroep SOA en huidinfectie, Lid richtlijn constitutioneel eczeem, Lid richtlijn MDR SOA, Lid richtlijn alopecia areata, Lid concilium - allen onbetaald. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
2-2-2023 |
|
|
Drs. K Wigny |
AIOS Dermatologie Erasmus MC, werkgever: Prof. Dr. T.E.C. Nijsten |
Lid Domeingroep Anogenitale dermatosen (behouden, bevorderen en waarborgen van de kennis van anogenitale aandoeningen binnen de beroepsgroep, tevens aanspreekpunt voor het NVDV bestuur ten aanzien van allerhande vragen met betrekking tot anogenitale dermatosen) - onbetaald. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
9-2-2023 |
|
|
Drs. S. de Winter |
Dermatoloog, Antoni van Leeuwenhoek ziekenhuis |
Geen. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
16-2-2023 |
|
|
Drs. W. Boellaard |
Staflid afdeling Urologie, ErasmusMC Rotterdam |
Uroloog - betaald. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
2-2-2023 |
|
|
Drs. M. Voskamp |
Uroloog, Universitair Medisch Centrum Gronigen. Uroloog, Ziekenhuis Nij Smellinghe Drachten, Deelname aan Expertisecentrum Lymfovasculaire Geneeskunde |
NVU, WOU Werkgroep peniscarcinoom - onbetaald. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
n.v.t. |
3-2-2023 |
|
Inbreng patiëntenperspectief
Er is aandacht besteed aan het patiëntenperspectief door het betrekken van de Patiëntenfederatie, de Nederlandse Federatie van Kankerpatiëntenorganisaties, Patiëntenplatform Zeldzame Kankers, Huid Nederland en Stichting Lichen Sclerosus bij de knelpuntenanalyse en de commentaarfase. Daarnaast is er een module over patiëntenvoorlichting opgenomen in de richtlijn.
Wkkgz & Kwalitatieve raming van mogelijke substantiële financiële gevolgen
Bij de richtlijn is conform de Wet kwaliteit, klachten en geschillen zorg (Wkkgz) een kwalitatieve raming uitgevoerd of de aanbevelingen mogelijk leiden tot substantiële financiële gevolgen. Bij het uitvoeren van deze beoordeling zijn richtlijnmodules op verschillende domeinen getoetst (gebaseerd op het stroomschema ontwikkeld door FMS).
Uit de kwalitatieve raming blijkt dat er waarschijnlijk geen substantiële financiële gevolgen zijn, zie onderstaande tabel.
|
Module |
Uitkomst Raming |
Toelichting |
|
- Diagnostiek |
Geen substantiële financiële gevolgen |
Uit de toetsing volgt dat de aanbevelingen(en) niet breed toepasbaar zijn (<5.000 patiënten) en zal daarom naar verwachting geen substantiële financiële gevolgen hebben voor de collectieve uitgaven |
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn(module) en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren. De richtlijn wordt via het internet verspreid onder alle relevante beroepsgroepen en ziekenhuizen en er zal in verschillende specifieke vaktijdschriften aandacht worden besteed aan de richtlijn. Tevens zal een samenvatting worden gemaakt. De voorlichtingsfolder van de NVDV zal worden afgestemd op de richtlijn. Het implementatieplan is per module opgenomen in het bijlagedocument Implementatieplan.
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010), dat een internationaal breed geaccepteerd instrument is. Onderstaand is de methode stapsgewijs beschreven.
Knelpuntenanalyse
In de voorbereidingsfase heeft een bijeenkomst plaatsgevonden waarvoor alle belanghebbenden zijn uitgenodigd. In deze bijeenkomst zijn knelpunten aangedragen door de werkgroepleden vanuit de NVDV, NVU en NVvP en schriftelijk door de NVZ. Tevens werden uitgenodigd Zorgverzekeraars Nederland (ZN), Nederlandse Vereniging Ziekenhuizen (NVZ), Zorginstituut Nederland (ZiNL), Vereniging Innovatieve Geneesmiddelen (VIG), Nederlandse Federatie van Universitair Medische Centra (NFU), Koninklijke Maatschappij ter bevordering der Pharmacie (KNMP), Zelfstandige Klinieken Nederland (ZKN), Patiëntenfederatie, Nederlandse Vereniging van ZiekenhuisApothekers (NVZA), Huid Nederland (NVH), Verpleegkundigen en Verzorgenden Nederland (VenVN), Nederlands Huisartsen Genootschap (NHG), Nederlandse Federatie van Kankerpatiënten (NFK) en Stichting Lichen Sclerosus.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse heeft de werkgroep uitgangsvragen opgesteld. Daarbij inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang bij de besluitvorming rondom aanbevelingen, als cruciaal (kritiek voor de besluitvorming), belangrijk (maar niet cruciaal) en onbelangrijk. Tevens definieerde de werkgroep tenminste voor de cruciale uitkomstmaten welke verschillen zij klinisch (patiënt) relevant vonden.
Strategie voor zoeken en selecteren van literatuur
Voor de afzonderlijke uitgangsvragen werd aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen en consultatie van experts. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. Literatuur is geselecteerd op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekstrategie en de gehanteerde selectiecriteria zijn per module te vinden onder Zoeken en selecteren.
Voor alle modules geldt dat de zoekstrategieën zijn uitgevoerd in de EMBASE database, Medline database en de Cochrane library. Enkel de keywords gebruikt in de Medline database zijn weergeven. Experts op het gebied van PeIN werden geraadpleegd voor eventuele ontbrekende artikelen en / of casereports. De search is geüpdatet tot 30-05-2023.
De zoekactie is met behulp van de PICO-systematiek opgebouwd. De zoekvragen hebben de P als gemeenschappelijke onderdeel. De overige onderdelen van de PICO werden geformuleerd op basis van de uitgangsvraag.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (risk of bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de Risk of Bias (RoB) tabellen. De gebruikte RoB instrumenten zijn gevalideerde instrumenten die worden aanbevolen door de Cochrane Collaboration: AMSTAR - voor systematische reviews; Cochrane - voor gerandomiseerd gecontroleerd onderzoek; Newcastle-Ottowa - voor observationeel onderzoek; QUADAS II – voor diagnostisch onderzoek.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen zijn overzichtelijk weergegeven in evidencetabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur. Bij een voldoende aantal studies en overeenkomstigheid (homogeniteit) tussen de studies werden de gegevens ook kwantitatief samengevat (meta-analyse) met behulp van Review Manager 5.
Beoordelen van de kracht van het wetenschappelijke bewijs (2021)
A) Voor interventievragen (vragen over therapie of screening)
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org) GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, redelijk, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie (Schünemann, 2013).
|
GRADE |
Definitie |
|
Hoog
|
|
|
Redelijk
|
|
|
Laag
|
|
|
Zeer laag
|
|
B) Voor vragen over diagnostische tests, schade of bijwerkingen, etiologie en prognose
De kracht van het wetenschappelijke bewijs werd eveneens bepaald volgens de GRADE-methode: GRADE-diagnostiek voor diagnostische vragen (Schünemann, 2008) en een generieke GRADE-methode voor vragen over schade of bijwerkingen, etiologie en prognose. In de gehanteerde generieke GRADE-methode werden de basisprincipes van de GRADE methodiek toegepast: het benoemen en prioriteren van de klinisch (patiënt) relevante uitkomstmaten, een systematische review per uitkomstmaat, en een beoordeling van bewijskracht op basis van de vijf GRADE-criteria (startpunt hoog; downgraden voor risk of bias, inconsistentie, indirectheid, imprecisie, en publicatiebias).
C) Voor vragen over de waarde van meet- of classificatie-instrumenten (klinimetrie)
Deze instrumenten werden beoordeeld op validiteit, intra- (test-hertest) en inter-beoordelaarsbetrouwbaarheid, responsiviteit (alleen bij meetinstrumenten) en bruikbaarheid in de praktijk. (naar keuze: optie-1 ‘Bij ontbreken van een gouden standaard, werd een beoordeling van de bewijskracht van literatuurconclusies achterwege gelaten.’ Of optie-2 ‘De kracht van het wetenschappelijk bewijs werd bepaald met de generieke GRADE-methode’).
Beoordelen van het niveau van het wetenschappelijke bewijs (oude modules)
Bij de EBRO-methode (Evidence Based Richtlijn Ontwikkeling) wordt een andere classificatie voor de beoordeling van de kwaliteit van studies aangehouden (van Everdingen 2004). Hierbij ligt de belangrijkheid van de uitkomstmaten niet van tevoren vast en is er geen vastgelegde procedure voor upgraden en downgraden van bewijs, zoals die bij GRADE geldt.
|
Kwaliteit |
Interventie |
Diagnostisch accuratesse-onderzoek |
Schade/bijwerkingen*, etiologie, prognose |
|
A1 |
Systematische review van ten minste twee onafhankelijk van elkaar uitgevoerde onderzoeken van A2-niveau |
||
|
A2 |
Gerandomiseerd dubbelblind vergelijkend klinisch onderzoek van goede kwaliteit van voldoende omvang |
Onderzoek ten opzichte van een referentietest (een ‘gouden standaard’) met tevoren gedefinieerde afkapwaarden en onafhankelijke beoordeling van de resultaten van test en gouden standaard, betreffende een voldoende grote serie van opeenvolgende patiënten die allen de index- en referentietest hebben gehad |
Prospectief cohortonderzoek van voldoende omvang en follow-up, waarbij adequaat gecontroleerd is voor ‘confounding’ en selectieve follow-up voldoende is uitgesloten. |
|
B |
Vergelijkend onderzoek, maar niet met alle kenmerken als genoemd onder A2 (hieronder valt ook patiënt-controleonderzoek, cohortonderzoek) |
|
|
|
C |
Niet-vergelijkend onderzoek |
||
|
D |
Mening van deskundigen |
||
* Deze classificatie is alleen van toepassing in situaties waarin om ethische of andere redenen gecontroleerde trials niet mogelijk zijn. Zijn die wel mogelijk dan geldt de classificatie voor interventies.
Bij het werken volgens de EBRO-methode zijn op basis van de beschikbare literatuur een of meerdere conclusies geformuleerd. Afhankelijk van het aantal onderzoeken en de mate van bewijs is een niveau van bewijskracht toegekend aan de conclusie (van Everdingen 2004).
|
Niveau |
Conclusie gebaseerd op |
|
1 |
Onderzoek van niveau A1 of ten minste 2 onafhankelijk van elkaar uitgevoerde onderzoeken van niveau A2 |
|
2 |
1 onderzoek van niveau A2 of ten minste 2 onafhankelijk van elkaar uitgevoerde onderzoeken van niveau B |
|
3 |
1 onderzoek van niveau B of C |
|
4 |
Mening van deskundigen |
Formuleren van de conclusies
Voor elke relevante uitkomstmaat werd het wetenschappelijk bewijs samengevat in één of meerdere literatuurconclusies waarbij het niveau van bewijs werd bepaald volgens de GRADE-methodiek. De werkgroepleden maakten de balans op van elke interventie (overall conclusie). Bij het opmaken van de balans werden de gunstige en ongunstige effecten voor de patiënt afgewogen. De overkoepelende bewijskracht wordt bepaald door de laagste bewijskracht gevonden bij een van de cruciale uitkomstmaten. Bij complexe besluitvorming waarin naast de conclusies uit de systematische literatuuranalyse vele aanvullende argumenten (overwegingen) een rol spelen, werd afgezien van een overkoepelende conclusie. In dat geval werden de gunstige en ongunstige effecten van de interventies samen met alle aanvullende argumenten gewogen onder het kopje 'Overwegingen'.
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk. Door gebruik te maken van de Guideline Development Tool werd het Evidence to decision framework conform GRADE methodiek toegepast. Alle werkgroepleden hebben systematisch antwoord gegeven op vragen over de grootte van het effect en grootte van negatieve consequenties, waarden en voorkeuren van de patiënt, kosten en kosteneffectiviteit, beschikbaarheid van voorzieningen, aanvaardbaarheid, en overwegingen voor subgroepen in de patiëntenpopulatie. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting, vermeld en beoordeeld (gewogen) onder het kopje ‘Overwegingen’.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen, een weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden behandeld in de module Organisatie van zorg
Indicatorontwikkeling
Er werden geen indicatoren ontwikkeld voor deze richtlijn.
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is om de uitgangsvraag te kunnen beantwoorden. Een overzicht van de onderwerpen waarvoor (aanvullend) wetenschappelijk van belang wordt geacht, is als aanbeveling beschreven (zie bijlage 5).
Juridische betekenis van richtlijnen
Richtlijnen zijn geen wettelijke voorschriften maar wetenschappelijk onderbouwde en breed gedragen inzichten en aanbevelingen waaraan zorgverleners zouden moeten voldoen om kwalitatief goede zorg te verlenen. Aangezien richtlijnen uitgaan van ‘gemiddelde patiënten’, kunnen zorgverleners in individuele gevallen zo nodig afwijken van de aanbevelingen in de richtlijn. Afwijken van richtlijnen is, als de situatie van de patiënt dat vereist, soms zelfs noodzakelijk. Een richtlijn beschrijft wat goede zorg is, ongeacht de financieringsbron (Zorgverzekeringswet (Zvw), Wet langdurige zorg (Wlz), Wet maatschappelijke ondersteuning (Wmo), aanvullende verzekering of eigen betaling door de cliënt/patiënt). Opname van een richtlijn in een register betekent dus niet noodzakelijkerwijs dat de in de richtlijn beschreven zorg verzekerde zorg is. Informatie over kosten zoals beschreven in de richtlijn is gebaseerd op beschikbare gegevens ten tijde van schrijven.
Commentaar- en autorisatiefase
De conceptrichtlijn is aan de betrokken (wetenschappelijke) verenigingen, (patiënt) organisaties en stakeholders voorgelegd ter commentaar (zie ook tabel 1). De commentaren zijn verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren is de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn is aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd ter autorisatie.
Literatuur
Bleeker, M. C., Heideman, D. A., Snijders, P. J., Horenblas, S., Dillner, J., & Meijer, C. J. (2009). Penile cancer: epidemiology, pathogenesis and prevention. World journal of urology, 27(2), 141–150. https://doi.org/10.1007/s00345-008-0302-z
Brouwers MC, Kho ME, Browman GP, et al. AGREE Next Steps Consortium. AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ. 2010;182(18):E839-42. doi: 10.1503/cmaj.090449. Epub 2010 Jul 5. Review. PubMed PMID: 20603348.
Graafland, N. M., Verhoeven, R. H., Coebergh, J. W., & Horenblas, S. (2011). Incidence trends and survival of penile squamous cell carcinoma in the Netherlands. International journal of cancer, 128(2), 426–432. https://doi.org/10.1002/ijc.25355
Higgins JPT, Green S (editors). Cochrane Handbook for Systematic Reviews of Interventions Version 5.1.0 [updated March 2011]. The Cochrane Collaboration, 2011. Available from www.handbook.cochrane.org.
Medisch Specialistische Richtlijnen 2.0 (2012). Adviescommissie Richtlijnen van de Raad Kwalitieit.. Online beschikbaar op http://richtlijnendatabase.nl/ Laatst geraadpleegd op [DATUM geraadpleegd voor concepttekst]
Van Everdingen JJE, Burgers JS, Assendelft WJJ, et al. Evidence-based richtlijnontwikkeling. Bohn Stafleu Van Loghum 2004.
Schünemann H, Brożek J, Guyatt G, et al. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group, 2013. Available from http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html
WHO: Menon S, Moch H, Berney DM, Cree IA, Srigley JR, Tsuzuki T, Compérat E, Hartmann A, Netto G, Rubin MA, Gill AJ, Turajlic S, Tan PH, Raspollini MR, Tickoo SK, Amin MB. WHO 2022 classification of penile and scrotal cancers: updates and evolution. Histopathology. 2023 Mar;82(4):508-520. doi: 10.1111/his.14824. Epub 2022 Nov 9. PMID: 36221864.
Zoekverantwoording
Voor alle hoofdstukken geldt dat de zoekstrategieën zijn uitgevoerd in de EMBASE database, Medline database en de Cochrane library. Enkel de keywords gebruikt in de Medline database zijn weergeven. Experts op het gebied van PeIN werden geraadpleegd voor eventuele ontbrekende artikelen en / of casereports. De search is geüpdatet tot 30-05-2023.
De zoekactie is met behulp van de PICO-systematiek opgebouwd. De zoekvragen hebben de P als gemeenschappelijke onderdeel. De overige onderdelen van de PICO werden geformuleerd op basis van de uitgangsvraag.
2. Diagnostiek
De volgende afbakening is gebruikt:
Voor de P: Patiënten met peniele intraepitheliale neoplasie
Voor de I: Klinische blik, dermatoscopie, biopt, diagnostische excisie/circumcisie, HPV-diagnostiek
Voor de C: -
Voor de O: Zie onder weergegeven
Primair (cruciaal):
- Diagnostische accuratesse
Secundair (belangrijk):
- Kosteneffectiviteit
- Patiënt tevredenheid
3. Behandeling
De volgende afbakening is gebruikt:
Voor de P: Patiënten met intraepitheliale neoplasie
Voor de I: Topicale thrapie (Imiquimod, 5-fluoruracil)
Laserbehandeling (YAG laser, (gefractioneerde en ongefractioneerde) CO2 laser
Chirurgische behandeling (Circumcisie, lokale excisie, glans resurfacing)
Voor de C: Geen behandeling, placebo, behandelingen met elkaar
Voor de O: Zie hieronder weergegeven
Primair (cruciaal):
- Effectiviteit
- Response rate, recurrence rate, progression rate
- Veiligheid
- Bijwerkingen, toxiciteit
4. HPV-vaccinatie
De volgende afbakening is gebruikt:
Voor de P: Patiënten met intraepitheliale neoplasie
Voor de I: HPV-vaccinatie, voorafgaand of na besmetting
Voor de C: Geen behandeling, placebo
Voor de O: Zie hieronder weergegeven
Primair (cruciaal):
- Effectiviteit
- Recidiefkans
- Veiligheid
- Bijwerkingen, toxiciteit
Secundair (belangrijk):
- Kosteneffectiviteit
Inclusie- en exclusiecriteria
|
Inclusiecriteria |
Exclusiecriteria |
|
Vergelijkend onderzoek; |
Case control studies; |
|
Niet vergelijkend onderzoek wordt in hoofdlijnen beschreven als er geen RCT’s; beschikbaar zijn, en er geen analyse met GRADE mogelijk is; |
Peniscarcinoom; |
|
Nederlandstalige en Engelstalige publicaties; |
Case control studies; |
|
Full-tekst beschikbaar. |
|
|
Vergelijkend onderzoek; |
|
Uitgangsvragen
- Welke diagnostische interventies worden aanbevolen bij verdenking op PeIN?
- Welke therapieën worden aanbevolen?
- Wat is de rol van HPV-vaccinatie bij mensen met PeIN?
EMBASE (datum 30-05-2023)
Zoektermen
1 prostatic intraepithelial neoplasia/ (3121)
2 (prostat* adj2 intraepithel* adj2 neoplas*).ti,kw. (739)
3 penis cancer/ or exp penis carcinoma/ (9194)
4 precancer/ or "precancer and cancer-in-situ"/ (23853)
5 3 and 4 (206)
6 (Penile adj2 intraepitheli* adj3 neopl*).tw,kw. (229)
7 "penile neoplasms".kw. (316)
8 "penile intraepithelial neoplasia".kw. (73)
9 ((PeIN or PIN) adj5 neopla*).ti,kw. (74)
10 ((pin* or pein*) adj5 neopl*).ti,kw. (151)
11 ((dysplasia or premalign* or precancer* or "in situ" or non?invasiv*) adj3 (penile or penis)).tw. (246)
12 (bowenoid* adj3 papulos*).tw. (423)
13 "Bowenoid papulosis".kw. (86)
14 (erythropl* adj3 queyr*).tw. (182)
15 "Queyrat erythroplasia".kw,tw. (7)
16 (morbus adj2 bowen).tw. (43)
17 (Giant adj2 condylomata adj2 acuminata).tw. (57)
18 (buschke adj3 lowenst*).ti. (274)
19 penis carcinoma/ or paget skin disease/ (5466)
20 exp Paget skin disease/ (2995)
21 20 and 4 (62)
22 (penis or penile).tw. (49971)
23 20 and 22 (206)
24 1 or 2 or 5 or 6 or 7 or 8 or 9 or 10 or 11 or 12 or 13 or 14 or 15 or 16 or 17 or 18 or 21 or 23 (5403)
25 "P voor PeIN".ti. (0)
26 (dutch or english).la. (35501907)
27 24 and 26 (4900)
28 "emb SR filter".ti. (0)
29 meta analysis/ (294772)
30 "systematic review"/ (438878)
31 (meta-analy$ or metaanaly$).tw,kw. (362706)
32 (systematic$ adj4 (review$ or overview$)).tw,kw. (399011)
33 (quantitativ$ adj5 (review? or overview?)).tw,kw. (7707)
34 (methodologic adj5 (overview? or review?)).tw,kw. (440)
35 (review$ adj3 (database? or medline or embase or cinahl)).tw,kw. (40288)
36 (pooled adj3 analy$).tw,kw. (44584)
37 (extensive adj3 review$ adj3 literature).tw,kw. (4855)
38 (meta or synthesis or (literature adj8 database?) or extraction).tw,kw. (1808289)
39 review.pt. (3101281)
40 38 and 39 (239084)
41 or/29-37,40 (856247)
42 27 and 41 (108)
43 "rct filter embase".ti. (0)
44 randomization/ (99253)
45 exp randomized controlled trial/ (788954)
46 exp controlled clinical trial/ (981633)
47 Major Clinical Study/ (5003874)
48 random$.tw,kw. (1977672)
49 double blind procedure/ (210820)
50 or/44-49 (6666105)
51 (27 and 50) not 41 (1196)
52 "filter observationele studies emb sign".ti. (0)
53 Clinical study/ (163207)
54 Case control study/ (206475)
55 family study/ (25771)
56 Longitudinal study/ (194080)
57 Retrospective study/ (1473628)
58 Prospective study/ (879308)
59 Randomized controlled trials/ (261505)
60 58 not 59 (868289)
61 Cohort analysis/ (1040782)
62 (Cohort adj (study or studies)).tw,kw. (470062)
63 (Case control adj (study or studies)).tw,kw. (169329)
64 (follow up adj (study or studies)).tw,kw. (73905)
65 (observational adj (study or studies)).tw,kw. (254887)
66 (epidemiologic$ adj (study or studies)).tw,kw. (122742)
67 (cross sectional adj (study or studies)).tw,kw. (339290)
68 53 or 54 or 55 or 56 or 57 or 60 or 61 or 62 or 63 or 64 or 65 or 66 or 67 (3927442)
69 (27 and 68) not (41 or 50) (250)
70 5 or 6 or 7 or 8 or 9 or 10 or 11 or 12 or 13 or 14 or 15 or 16 or 17 or 18 (1918)=P
71 26 and 70 (1576)
72 71 and 41 (41)= SR
73 (71 and 50) not 41 (312)=rct
74 (71 and 68) not (41 or 50) (90)= observat
Resultaten = [443]
MEDLINE (datum 30-05-2023)
Zoektermen
1 Prostatic Intraepithelial Neoplasia.mp. or exp Prostatic Intraepithelial Neoplasia/ (2513)
2 exp Prostatic Intraepithelial Neoplasia/ (1420)
3 Penile Neoplasms/ (5917)
4 (Penile adj2 intraepitheli* adj3 neopl*).tw. (145)
5 (Penile adj2 intraepitheli* adj3 neopl*).ti. (63)
6 "penile neoplasms".kw. (201)
7 "penile intraepithelial neoplasia".kw. (32)
8 ((PeIN or PIN) adj5 neopla*).ti. (38)
9 ((pin* or pein*) adj5 neopl*).tw. (1305)
10 ((dysplasia or premalign* or precancer* or "in situ" or non?invasiv*) adj3 (penile or penis)).tw. (162)
11 or/3-10 (7274)
12 (bowenoid* adj3 papulos*).tw. (332)
13 "Bowenoid papulosis".kw. (21)
14 (erythropl* adj3 queyr*).tw. (175)
15 "Queyrat erythroplasia".kw. (1)
16 (morbus adj2 bowen).tw. (30)
17 (morbus adj2 bowen).ti. (10)
18 (Giant adj2 condylomata adj2 acuminata).tw. (48)
19 (buschke adj3 lowenst*).tw. (299)
20 Precancerous Conditions/ (29523)
21 Carcinoma in Situ/ (16308)
22 (penis or penile).tw,kf. (35535)
23 22 and (20 or 21) (335)
24 2 or 3 or 4 or 5 or 6 or 7 or 8 or 9 or 10 or 12 or 13 or 14 or 15 or 16 or 17 or 18 or 19 or 23 (8818)
25 "P voor PeIN or PIN)".ti. (0)
26 "filter medline systematic reviews".ti. (0)
27 meta analysis.pt. (181346)
28 (meta-anal$ or metaanal$).tw,kf. (271916)
29 (systematic$ adj10 (review$ or overview$)).tw,kf. (320057)
30 (quantitativ$ adj10 (review$ or overview$)).tw,kf. (13308)
31 (methodologic$ adj10 (review$ or overview$)).tw,kf. (16053)
32 medline.tw. and review.pt. (99705)
33 (pooled adj3 analy*).tw,kf. (28676)
34 "cochrane$".fc_jour. (16248)
35 or/27-34 (526596)
36 24 and 35 (124)
37 "medline filter rct".ti. (0)
38 controlled-clinical-trial.pt. (95316)
39 randomized-controlled-trial.pt. (593357)
40 randomized controlled trial/ (593357)
41 randomi?ed controlled trial?.tw. (244979)
42 randomi?ed controlled trial?.kf. (18869)
43 random-allocation.tw,kf. (2047)
44 double-blind-method.tw,kf. (550)
45 single-blind-method.tw,kf. (102)
46 (random adj8 (selection? or sample?)).kf,tw. (52283)
47 random*.tw,kf. (1422734)
48 or/38-47 (1638475)
49 (24 and 48) not 36 (183)
50 "medline filter observationele studies".ti. (0)
51 epidemiologic studies/ (9327)
52 exp case-control studies/ (1417503)
53 exp cohort studies/ (2483750)
54 cross-sectional studies/ (467100)
55 (case adj3 control).tw,kf. (161757)
56 (cohort adj5 (study or studies or analy$)).tw,kf. (403344)
57 (follow-up adj5 (study or studies)).tw,kf. (108938)
58 (longitudinal or retrospective or prospective or (cross adj5 sectional)).tw,kf. (2104558)
59 (observational adj5 (study or studies)).tw,kf. (218530)
60 or/51-59 (3998159)
61 (dutch or english).la. (31007617)
62 49 and 61 (166)
63 24 and 61 (7136)
64 (24 and 48) not 35 (183)
65 24 and 61 and 35 (108)
66 (24 and 61 and 48) not 35 (166)
67 (24 and 61 and 60) not (35 or 48) (1204)
68 comparative study/ (1912598)
69 compa*.tw,kf. (6783714)
70 68 or 69 (7660370)
71 67 and 70 (406)
72 (24 and 61 and 60 and 70) not (35 or 48) (406)
73 (24 and 61 and 60) not (35 or 48 or 70) (798)
74 11 or 12 or 13 or 14 or 15 or 16 or 17 or 18 or 19 or 23 (7916)=aangepaste P
75 35 and 61 and 74 (102)=SR
76 (74 and 61 and 48) not 35 (113)=rct
77 (74 and 60 and 70) not (35 or 48) (353)=obervat comp
78 (74 and 61 and 60) not (35 or 48 or 70) (724)=observat rest
Resultaten = [1292]
Alle resultaten
|
Database |
Datum |
# hits |
|
EMBASE |
30-05-2023 |
443 |
|
MEDLINE |
30-05-2023 |
1292 |
|
Totaal |
1735 |
|
|
Duplicates |
212 |
|
|
Netto aantal |
1523 |
|