Behandeling gemetastaseerd pancreascarcinoom
Uitgangsvraag
Wat is de optimale behandelingsstrategie voor patiënten met gemetastaseerd pancreascarcinoom?
Aanbeveling
Geef patiënten met een WHO performance score van 0 of 1 met een gemetastaseerd pancreascarcinoom en een behandelwens: FOLFIRINOX (een combinatie van 5-fluorouracil, irinotecan, oxaliplatin en leucovorin) als eerste keus behandeling.
Geef patiënten met een WHO performance score van 2, of patiënten ouder dan 75 jaar, een combinatie van nab-paclitaxel en gemcitabine als eerste keus behandeling.
Overweeg behandeling met nanoliposomaal irinotecan en 5FU of oxaliplatin en 5FU bij patiënten met progressie onder gemcitabine gebaseerde therapie en een behandelwens.
Overwegingen
Patiënten met een gemetastaseerd pancreascarcinoom dienen voor eventuele start van palliatieve systemische therapie te worden gescreend op en zo nodig behandeld te worden voor endocriene en exocriene pancreasinsufficiëntie. Daarnaast verdient pijnstilling (medicamenteus en/of interventioneel) en ondersteuning ter verbetering van de voedings- en de psychosociale toestand voldoende aandacht. De huidige literatuurgegevens tonen beperkte mediane overlevingswinst met palliatieve systemische therapie, waarbij het van belang is dat deze mogelijke winst goed wordt afgewogen tegen het mogelijke nadeel voor de afzonderlijke patiënt. Een patiënt met een gemetastaseerd pancreascarcinoom is vaak cachectisch bij presentatie. Patienten met refractaire cachexie zullen nauwelijks voordeel hebben van palliatieve systemische therapie en derhalve is bij deze patiëntenpopulatie een best supportive care beleid het meest aangewezen.
Eerstelijns behandeling
Voor de eerstelijns behandeling van patiënten met een gemetastaseerd pancreascarcinoom bestaan twee evidence-based opties, te weten combinatiechemotherapie FOLFIRINOX of nab-paclitaxel gecombineerd met gemcitabine. De keuze wordt voornamelijk bepaald door de performance score, afgewogen tegen het afzonderlijke toxiciteitsprofiel. Patiënten met een goede performance score (WHO PS 0 of 1) worden voorgesteld te starten met FOLFIRINOX. Daarbij dient rekening te worden gehouden dat in de studie van Conroy 2011 geen patiënten ouder dan 76 jaar zijn opgenomen. Bij fitte patiënten die een hoge kans op ernstige infecties, bijvoorbeeld bij inadequate galwegdrainage, of diarree hebben, gaat de voorkeur uit om te starten met nab-paclitaxel gecombineerd met gemcitabine. Deze voorkeur geldt eveneens voor patiënten met een beperkte conditie (WHO PS 2) en fitte oudere patiënten. In de praktijk geeft FOLFIRINOX geen hogere kans op vermindering van kwaliteit van leven ten gevolge van toxiciteit dan bij een behandeling met nab-paclitaxel en gemcitabine, als de patiëntselectie adequaat wordt verricht.
De overlevingswinst van gemcitabine monotherapie, andere combinaties systemische middelen of (chemo)radiotherapie in de palliatieve setting zijn dermate beperkt dat de werkgroep hiervoor geen indicatie ziet.
Tweedelijns behandeling
Behandeling in de tweede lijn na falen van een eerstelijnsbehandeling werd buiten beschouwing gelaten in de systematische reviews van Veereman 2017 en Chin 2018. Chin 2018 excludeerde 17 studies over een tweedelijnsbehandeling. In een toekomstige, aparte Cochrane review zullen deze studies worden samengevat. De aanbevelingen over behandeling in de tweede lijn berusten, totdat de resultaten van deze review beschikbaar zijn, op de opinie van de werkgroep en hun interpretatie van de beschikbare evidence.
Na eerstelijns behandeling met FOLFIRINOX is geen standaard tweedelijns behandeling. Bij patiënten die in de eerstelijn zijn behandeld met nab-paclitaxel gecombineerd met gemcitabine, kan in de tweedelijn behandeling met de combinatie van nanoliposomaal irinotecan met 5-fluorouracil en leucovorin worden overwogen. In de NAPOLI-1 studie van Wang-Gilliam 2015, waarin voornamelijk patiënten met een goede performance score (91% heeft WHO PS 0-1) zijn opgenomen, was de mediane totale overleving 6.1 maanden voor nanoliposomaal irinotecan met 5-fluorouracil en leucovorin versus 4.2 maanden bij de patiënten die behandeld waren met 5-fluorouracil en leucovorin. Een andere mogelijkheid is een combinatie van oxaliplatin, 5-fluorouracil en leucovorin, op basis van de CONKO-003 trial (Oettle 2014), waarbij een overlevingsvoordeel werd gezien van deze combinatie ten opzichte van alleen 5-fluorouracil en leucovorin (5,9 versus 3,3 maanden). Bij patiënten in matige conditie kan worden besloten tot een best supportive care beleid.
Tijdstip van start palliatieve systemische therapie
Op dit moment zijn er onvoldoende gegevens wanneer het optimale moment van start van palliatieve systemische therapie is. Dit maakt dat asymptomatische patiënten bij wie de metastasen worden ontdekt door nauwgezette screening, kan worden voorgelegd om de start uit te stellen totdat de eerste symptomen optreden.
Wat vinden patiënten: patiëntenvoorkeur
Tijdens het ziektebeloop dienen er voortdurend beslissingen te worden genomen over de toe te passen behandelingen. Patiënten platform Living With Hope Foundation (LWHF) vindt gezamenlijke besluitvorming oftewel “shared decision making” (gedeelde besluitvorming) een essentieel onderdeel van het zorgproces. Aan de hand van tools zoals de keuzekaart, een Keuzehulp of animatievideo’s kan de behandelaar samen met de patiënt op een eenvoudige manier de opties inzichtelijk maken, zodat de patiënt in staat gesteld wordt een gewogen keuze te maken. Deze gewogen keuze kan leiden tot een andere behandeling of zelfs tot het afzien van de behandeling.
Gedeelde besluitvorming geeft bij de patiënt en zijn naasten een grotere mate van tevredenheid, gelet op de ervaren betrokkenheid bij de besluitvorming en de daarbij ervaren emotionele ondersteuning. Uitgebreide informatie over gedeelde besluitvorming is te vinden in de module 'Voorlichting en Communicatie'.
Onderbouwing
Het gemetastaseerde pancreascarcinoom is een niet-curabele ziekte. De behandeling van het lokaal gevorderd pancreascarcinoom zonder afstandsmetastasen wordt in de module ‘Behandeling lokaal gevorderd pancreascarcinoom’ besproken. De overlevingswinst van palliatieve systemische therapie is beperkt en derhalve is het belangrijk dat de voor- en nadelen van systemische therapie worden afgewogen tegen een best supportive care beleid. De keuze van de soort systemische therapie bij het gemetastaseerde pancreascarcinoom wordt vooral bepaald door de performance status. De bespreking van de systemische behandeling beperkt zich tot die geneesmiddelen die een positief resultaat in prospectief gerandomiseerd onderzoek hebben getoond. Dit zijn de volgende chemotherapie schema’s: 5-fluorouracil, leucovorin, irinotecan en oxaliplatin (FOLFIRINOX), nab-paclitaxel gecombineerd met gemcitabine en nanoliposomaal irinotecan gecombineerd met 5-fluorouracil en leucovorin.
|
Low/ Very low GRADE |
In patients with unresectable or advanced PC a difference in OS or QoL between various types of anti-cancer therapy and BSC could neither be demonstrated nor refuted.
References: Chin 2018; Nagrial 2013 |
|
Moderate GRADE |
There is evidence of moderate quality that compared to 5-FU, gemcitabine leads to better OS in patients with symptomatic advanced PC. QoL was not assessed.
References: Chin 2018; Nagrial 2013 |
|
High GRADE |
There is evidence of high quality that compared to gemcitabine, FOLFIRINOX leads to better OS in patients with MPC.
References: Chin 2018; Nagrial 2013 |
|
Moderate GRADE |
There is evidence of moderate quality that compared to gemcitabine, FOLFIRINOX leads to better QoL in patients with MPC.
References: Chin 2018; Nagrial 2013 |
|
Low GRADE |
In patients with LAPC or MPC a difference in OS between various types of chemotherapy (CO-101 or ZD9331) and gemcitabine could neither be demonstrated nor refuted. QoL was not assessed.
References: Chin 2018; Nagrial 2013 |
|
Low GRADE |
There is evidence that compared to gemcitabine alone gemcitabine in combination with fluoropyrimidine (low level of evidence), oxaliplatin/capecitabine (GEMOXEL) or cisplatin/epirubicin/5-FU leads to better survival in patients with advanced PC.
References: Chin 2018; Nagrial 2013 |
|
High GRADE |
For patients with MPC gemcitabine in combination with taxane (nab paclitaxel) leads to better survival than gemcitabine alone.
References: Chin 2018; Nagrial 2013 |
|
Low/ Very low GRADE |
In patients with advanced PC a difference in OS between gemcitabine in combination with platinum agent, topoisomerase inhibitor or various types of other additional interventions (very low level of evidence) and gemcitabine alone could neither be demonstrated nor refuted.
References: Chin 2018; Nagrial 2013 |
|
Very low GRADE |
In patients with advanced PC a difference in QoL between gemcitabine combinations versus gemcitabine alone could neither be demonstrated nor refuted.
References: Chin 2018; Nagrial 2013 |
|
Very low GRADE |
In patients with unresectable PC, LAPC or MPC a difference in OS between fluoropyrimidine combinations versus fluoropyrimidine alone could neither be demonstrated nor refuted. In patients with LAPC or MPC a difference in QoL between fluoropyrimidine combinations versus fluoropyrimidine alone could neither be demonstrated nor refuted.
References: Chin 2018; Nagrial 2013 |
|
No RCT or comparative observational study could be identified that adressed the effect CRT in patients with recurrent or MPC. |
|
No RCT or comparative observational study could be identified that adressed the effect of re-resection in patients with recurrent or MPC. |
Beschrijving studies
From the four initially selected SRs regarding chemotherapy, radiotherapy or both, it was decided to select for further processing only the most comprehensive and recent systematic one (Chin 2018; Nagrial 2013). No SR regarding re-resection was identified. Veereman 2017 had access to the evidence retrieved by Chin 2018 prior to the publication of the manuscript. This SR was selected for further processing. The review scored positively on all AMSTAR items. Overall, the SR was considered as having a low risk of bias.
Veereman included no RCT or comparative observational study and all studies were excluded with reason.
Resultaten
3.1 What is the optimal treatment strategy in patients with recurrent/metastatic pancreatic cancer?
A high-quality Cochrane SR (Chin 2018) was identified and shared by the authors before publication. Veereman (2017) used this review as a basis with the search date June 30 2016. Chin (2018) updated the review with a search on June 14th 2017.
The 2017 version of the Chin-review addressed 94 studies that compared pharmacologic and radiotherapeutic interventions in patients with advanced pancreatic adenocarcinoma, including LAPC, unresectable or recurrent disease (confirmed by histological or cytological findings). OS was the primary outcome. Secondary outcomes were disease-specific survival (DSS), progression-free survival (PFS), QoL and adverse effects. The review was considered to have low risk of bias.
3.1.1 Anticancer therapy vs best supportive care
Overall survival
Four studies (298 patients) addressed this outcome (Frey 1981; Huguier 2001; Takada 1998; Xinopoulos 2008)
Three studies applied to MPC and one to LAPC. Treatments were 5-FU + chloroethylcyclohexylnitrosurea (CCNU), cisplatin + 5-FU + leucovorin, 5- FU + doxorubicin + mitomycin C (MMC), and gemcitabine monotherapy. The HR was 1.08 (95% CI 0.88 to 1.33). When removing the study including patients with LAPC the HR was 1.10 (95% confidence interval (CI) 0.86 to 1.39).
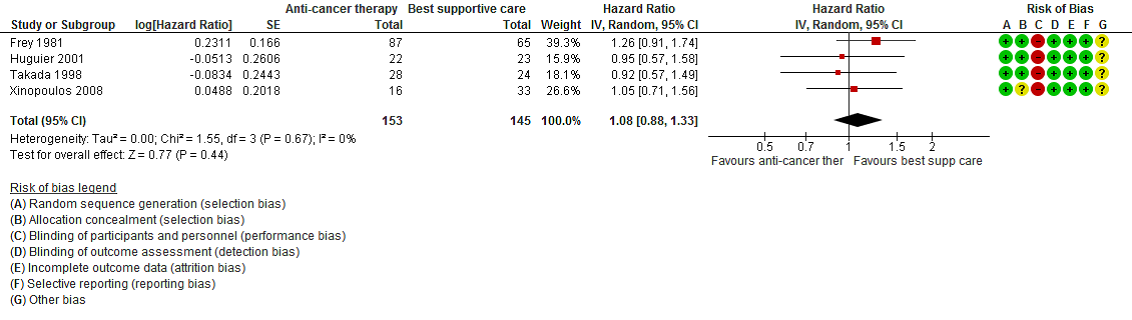
Figure 1 – Forest plot and risk of bias plot for OS of anti-cancer therapy vs BSC
Quality of life
Three studies addressed QoL (Xinopoulos 2008; Andren-Sandberg 1983; Glimelius 1996). One study applied to patients with inoperable PC, one to patients with non-curable pancreatic or biliary tract cancer and one to LAPC. Treatments were 5-FU + CCNU + vincristine, 5- FU/leucovorin with or without etoposide, and gemcitabine. No significant differences between the groups were found in one study with respect to the Karnofsky Performance Status. The EORTC-QLQ-C30 scores, a measure for QoL, favoured the anticancer treatment group in one study (with a high rate of drop outs) and the third study (in LAPC patients) reported significantly higher EORTC-QLQ-C30 scores after 1 month in favour of gemcitabine (P= 0.028), no significant differences between the groups after 2-4 months (P> 0.05) and significantly higher scores in favour of BSC for the physical and role functioning (P=0.010) and global health scales (P=0.0003) after 5-6 months.
Quality of the evidence (GRADE)
The working group refers to Veereman (2017) for detailed GRADE evidence profiles for each outcome.
3.1.2 Various types of chemotherapy vs gemcitabine
Overall survival
Five studies in 1200 patients addressed this outcome (Burris 1997; Conroy 2011; Singhal 2014; Poplin 2013; Smith 2003). One study applied to patients with advanced, symptomatic PC with stabilised pain, three studies to MPC and one to both LAPC and MPC. Treatments were 5-FU (1 study in advanced PC), Folinic acid (leucovirin), 5-FU, irinotecan, oxaliplatin (FOLFIRINOX) (2 studies), CO-101 (1 study) and ZD9331 (1 study). The test for subgroup differences was significant (P< 0.0001). Therefore, the results are presented by subgroup.
The HR for 5-FU was 1.69 (95% CI 1.26 to 2.27) in favour of gemcitabine (1 study; 126 patients). Clinical benefit response was experienced by 23.8% of gemcitabine-treated patients compared with 4.8% of 5-FU-treated patients (P = 0.0022). The median survival durations were 5.65 and 4.41 months for gemcitabine-treated and 5-FU-treated patients, respectively (P = 0.0025). The survival rate at 12 months was 18% for gemcitabine patients and 2% for 5-FU patients. Treatment was well tolerated. The HR for FOLFIRINOX vs gemcitabine (2 studies; 652 patients) was 0.51 (95% CI 0.43 to 0.60) in favour of FOLFIRINOX.
- Conroy 2011 (metastatic cancer) The median OS was 11.1 months in the FOLFIRINOX group as compared with 6.8 months in the gemcitabine group (hazard ratio for death, 0.57; 95% confidence interval [CI], 0.45 to 0.73; P<0.001). More adverse events were noted in the FOLFIRINOX group. At 6 months, 31% of the patients in the FOLFIRINOX group had a definitive degradation of the QoL versus 66% in the gemcitabine group (hazard ratio, 0.47; 95% CI, 0.30 to 0.70; P<0.001). Authors’ conclusions: As compared with gemcitabine, FOLFIRINOX was associated with a survival advantage and had increased toxicity. FOLFIRINOX is an option for the treatment of patients with metastatic pancreatic cancer and good performance status.
- Singhal 2014 (metastatic cancer): conference proceeding.
The HR for the other treatments vs gemcitabine (2 studies; 422 patients) was 1.05 (95% CI 0.85 to 1.30) (Figure 2).
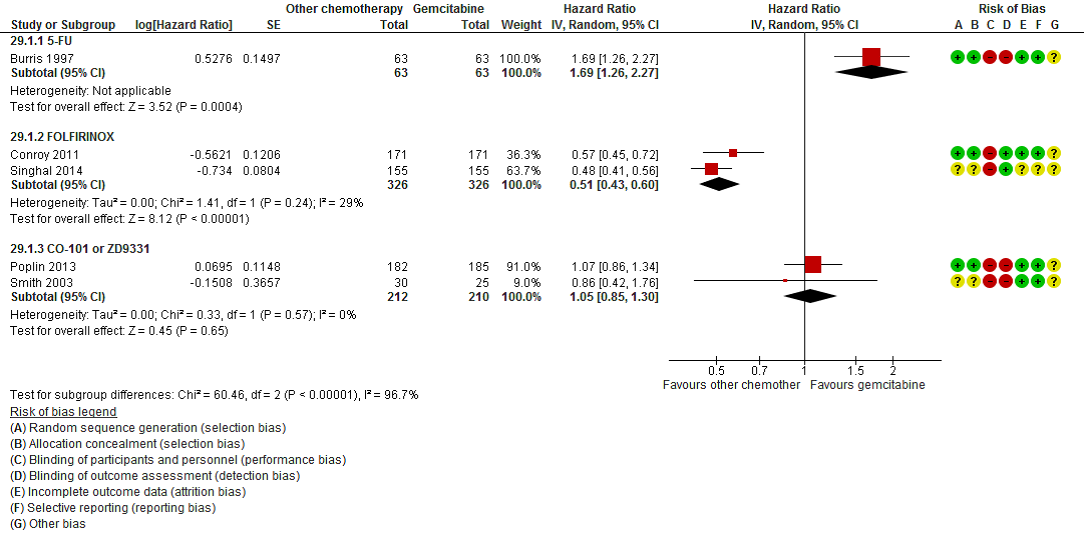
Figure 2 – Forest plot and risk of bias plot for OS of various types of chemotherapy vs gemcitabine
Quality of life
Two studies (both comparing FOLFIRINOX with gemcitabine) addressed this outcome (Conroy 2011; Singhal 2014). In one study 31% of the patients in the FOLFIRINOX group had a definitive decrease in the Global Health Status score and QoL scale (EORTC-QLQ-C30) after six months compared to 66% in the gemcitabine group (HR=0.47; 95% CI 0.30 to 0.70). The other study (presented as a conference abstract) showed that at 6 months 29% of the FOLFIRINOX group had degradation of QoL (type of QoL instrument not mentioned) compared to 59% in the gemcitabine group (hazard ratio, 0.45; 95% CI, 0.29 to 0.68). The pooled HR for definitive degradation of QoL at six months was 0.46 (95% CI 0.35 to 0.61), favouring FOLFIRINOX (Figure 3).
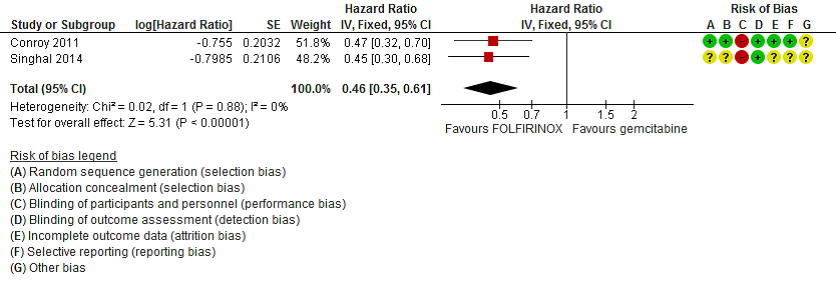
Figure 3 – Forest plot and risk of bias plot for degradation of QoL of FOLFIRINOX vs gemcitabine
Quality of the evidence (GRADE)
The working group refers to Veereman 2017 for detailed GRADE evidence profiles for each outcome.
3.1.3 Gemcitabine combinations versus gemcitabine alone
Twenty-five studies in 6277 patients addressed OS (Figure 4). The test for subgroup differences was significant (P= 0.003) Therefore, the results are presented by subgroup. For QoL, a meta-analysis was not possible due to the variation in the presentation of the results.

Figure 4 – Forest plot and risk of bias plot for OS of gemcitabine in combination with another agent vs gemcitabine alone
3.1.3.1 Gemcitabine with platinum agent
Overall survival
Six studies (1140 patients) addressed OS. Four included patients with LAPC or MPC and two included patients with LAPC. Cisplatin was the additional treatment in all studies except one, which used oxaliplatin. The HR was 0.94 (95% CI 0.81 to 1.08).
Quality of life
Three studies addressed QoL (Colucci 2010; Heinemann 2006; Viret 2004). Two included patients with LAPC or MPC and one included patients with stage III/IV PC. Cisplatin was the additional treatment in all studies. No significant differences were found in global QoL scores (0.09 vs 6.20; P= 0.07; 1 study), the Spitzer index or pain intensity score (1 study) and the EORTC-QLQ C30 scores (1 study).
Quality of the evidence (GRADE)
The working group refers to Veereman 2017 for detailed GRADE evidence profiles for each outcome.
3.1.3.2 Gemcitabine with fluoropyrimidine
Overall survival
Ten studies (2718 patients) addressed OS (Berlin 2002; Cunningham; 2009; Di Costanzo 2005; Herrmann 2007; Lee 2017; Ohkawa; 2004; Ozaka 2012; Riess 2005; Scheithauer; 2002; Ueno 2013). Six included patients with LAPC or MPC, one MPC, one advanced PC, one inoperable or MPC and one unresectable PC. The additional treatments were 5-FU (3 studies), capecitabine (4 studies), oral tegafur (S1) (2 studies), tegafur-uracil (UFT) (1 study). The HR was 0.88 (95% CI 0.81 to 0.97).
Quality of life
Five studies addressed QoL (Cunningham; 2009; Di Costanzo 2005; Scheithauer; 2002; Ueno 2013; Bernhard 2008). No significant differences in QoL were found in two studies addressing capecitabine and 5-FU, respectively, in patients with LAPC or MPC. There was improvement in pain response and Karnofsky performance status, but not in weight gain in patients with MPC in the capecitabine arm (1 study; no statistical results presented) and there was statistically significant more improvement in Quality Adjusted Life Years (QALYs) in a study that addressed S1 in patients with LAPC or MPC (0.525 vs 0.401; P< 0.001). In the fifth study that addressed capecitabine in patients with inoperable or MPC, no statistically significant differences between the groups in QoL (linear-analogue self-assessment (LASA) indicators) were found over the whole observation period or at any of the assessment periods (1 study).
Quality of the evidence (GRADE)
The working group refers to Veereman 2017 for detailed GRADE evidence profiles for each outcome.
3.1.3.3 Gemcitabine with topoisomerase inhibitor
Overall survival
Three studies (839 patients) addressed OS (Abou-Alfa 2006; Rocha Lima 2004; Stathopoulos 2006). These included patients with LAPC or MPC. Additional treatments were irinotecan (2) and exatecan. The HR was 1.01 (95% CI 0.87 to 1.16).
Quality of life
One study addressed QoL (FACT-Hep questionnaires) in patients with LAPC or MPC (Rocha Lima 2004). The additional treatment was irinotecan. No significant differences were observed.
Quality of the evidence (GRADE)
The working group refers to Veereman 2017 for detailed GRADE evidence profiles for each outcome.
3.1.3.4 Gemcitabine with taxane
Overall survival
One study (862 patients) addressed patients with MPC (Von Hoff 2013). The additional treatment was nab-paclitaxel. The HR was 0.72 (95% CI 0.62 to 0.84). Although there is only one study in this analysis, there was also another study, reported in Chin 2018. In this study of Corrie 2017 gemcitabine plus nab-paclitaxel was used in the control group and published similar OS, PFS and response data.
Quality of life
No study assessed QoL.
3.1.3.5 Gemcitabine with other chemotherapy combinations
Overall survival
Two studies (166 patients) addressed this outcome (Petrioli 2015; Reni 2005). One study included patients with only MPC and one included patients with LAPC or MPC. The additional treatments were gemcitabine/oxaliplatin/capecitabine (GEMOXEL) and cisplatin/epirubicin/gemcitabine and 5-FU, respectively. The HR was 0.55 (95% CI 0.39 to 0.79).
Quality of life
The same two studies addressed also QoL (Petrioli 2015; Reni 2005). Global QoL was more improved in the GEMOXEL group at 2 and 4 months (1 study in patients with MPC). In the other study LAPC or MPC patients in the combination treatment group (cisplatin/epirubicin/gemcitabine and 5-FU) were more likely to have improved emotional functioning, overall QoL, cognitive measures, pain, fatigue, indigestion, dyspnoea, appetite loss and flatulence, but sexual function and body image were better in the gemcitabine alone group.
Quality of the evidence (GRADE)
The working group refers to Veereman 2017 for detailed GRADE evidence profiles for each outcome.
3.1.3.6 Gemcitabine with other agents
Overall survival
Four studies (767 patients) addressed various other combinations of gemcitabine with additional treatments (Gansauge 2002; Meng 2012; Oettle 2005; Ueno 2013). This applied to the following patients and additional treatments:
- unresectable PC and ukrain (herbal medicine).
- unresectable PC and huachansu (Chinese herbal medicine).
- LAPC or MPC and pemetrexed (chemotherapy).
- advanced PC and eicosapentaenoic acid (EPA) supplement.
The overall HR was 0.79 (95% CI 0.56 to 1.10).
Quality of life
Two studies addressed QoL of various other combinations of gemcitabine and additional therapies (Meng 2012; Oettle 2005). No significant differences in the FACT-G and MD Anderson Symptom Inventory questionnaire were found at eight weeks in a study that addressed huachansu as additional treatment in patients with unresectable PC. In another study advanced PC patients in the pemetrexed combination arm had lower pain scores, but patients in the gemcitabine alone group had lower financial difficulties and better physical and cognitive functioning.
Quality of the evidence (GRADE)
The working group refers to Veereman (2017) for detailed GRADE evidence profiles for each outcome.
3.1.4 Fluoropyrimidine combinations versus fluoropyrimidine alone
Overall survival
Four studies (491 patients) addressed this outcome (Ducreux 2004; Kovach 1974; Maisey 2002; Moertel 1979). One study applied to MPC, two to both LAPC and MPC and one to unresectable PC and measurable disease. Treatments (all vs 5-FU alone) were 5-FU plus oxaliplatin, bis-chloroethylnitrosurea, MMC and streptozocin. The HR was 0.84 (95% CI 0.61 to 1.15) (Figure 5).
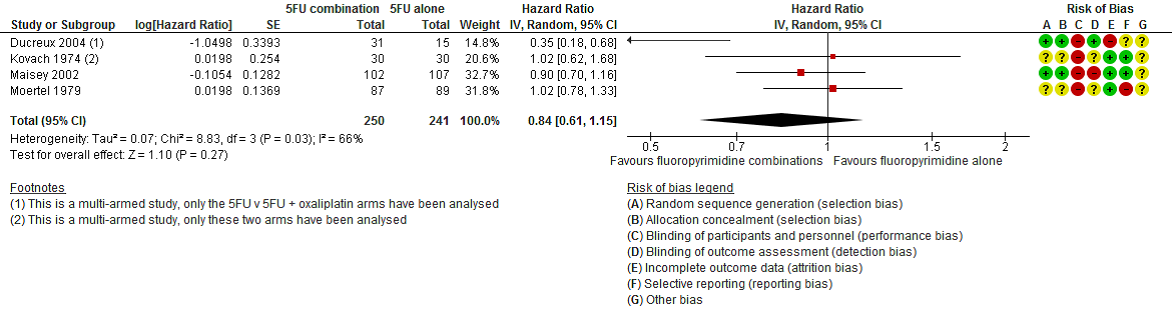
Figure 5 – Forest plot and risk of bias plot for OS of fluoropyrimidine in combination with another agent vs fluoropyrimidine alone
Quality of life
One study comparing infusional 5FU with MMC with 5-FU alone in patients with LAPC or MPC did not demonstrate a difference between the two groups in the EORTC-QLQ C30 questionnaire at baseline, 12 or 24 weeks (Maisey 2002).
Quality of the evidence (GRADE)
The working group refers to Veereman 2017 for detailed GRADE evidence profiles for each outcome.
3.1.5 Radiation therapy or chemoradiation therapy
CRT was also part of the inclusion criteria of the included Cochrane review. However, no studies were identified that addressed those interventions.
Quality of the evidence (GRADE)
The working group refers to Veereman 2017 for detailed GRADE evidence profiles for each outcome.
3.1.6 Re-resection vs best supportive care, including palliative care
Re-resection was not part of the Cochrane review. An extensive search did not yield any SR, RCT or comparative observational study that addressed re-resection in patients with recurrent or MPC. Many publications of uncontrolled series of patients were identified. However, due to their high risk of bias (especially confounding by indication and selective publication) and the inability of comparing the results thereof directly with those of other interventions or no intervention, these types of studies were not part of this SR.
Quality of the evidence (GRADE)
The working group refers to Veereman 2017 for detailed GRADE evidence profiles for each outcome.
Om de uitgangsvraag te kunnen beantwoorden is de systematische literatuuranalyse beschreven in Management of pancreatic cancer Part 4: recurrent and metastatic cancer (Veereman 2017) gebruikt. De literatuuranalyse van Veereman 2017 was gebaseerd op de nog niet gepubliceerde Cochrane review van Chin. Gedurende de ontwikkeling van deze module werd de Cochrane review van Chin gepubliceerd (2018) inclusief een update van de search (zoekdatum tot en met 14 juni 2017). Studies gepubliceerd na de zoekdatum van Veereman 2017 en beschreven in Chin 2018 zijn toegevoegd aan de literatuuranalyse. De PICO luidde als volgt:
Patients: Patients presenting with recurrent/metastatic pancreas cancer (MPC)
Intervention: Chemotherapy, Radiotherapy, Chemoradiotherapy (crt), Re - resection
Control: Best supportive care (BSC), including palliative care
Outcome: Overall survival (OS), Quality of Life (QoL)
De systematische literatuurstudie van Veereman 2017 richtte zich alleen op eerstelijnsbehandeling. Behandeling in de tweede lijn na falen van een eerstelijnsbehandeling werd buiten beschouwing gelaten.
Relevante uitkomstmaten
De werkgroep achtte ziektevrije overleving, overleving, progressievrije overleving en kwaliteit van leven voor de besluitvorming cruciale uitkomstmaten; en complicaties voor de besluitvorming belangrijke uitkomstmaten.
Zoeken en selecteren (Methode)
De werkgroep verwijst naar Veereman 2017 en Chin 2018 voor gedetailleerde informatie over het zoek- en selectieproces.
- Abou-Alfa GKL, Harker R, Modiano G, et al. Randomized phase III study of exatecan and gemcitabine compared with gemcitabine alone in untreated advanced pancreatic cancer. Journal of Clinical Oncology. 2006;24(27):4441-7.
- Andren-Sandberg A, Holmberg JT, Ihse I. Treatment of unresectable pancreatic carcinoma with 5-fluorouracil, vincristine, and CCNU. Scandinavian Journal of Gastroenterology. 1983;18(5):609-12.
- Berlin JD, Catalano P, Thomas JP, et al. Phase III study of gemcitabine in combination with fluorouracil versus gemcitabine alone in patients with advanced pancreatic carcinoma: Eastern Cooperative Oncology Group Trial E2297. Journal of Clinical Oncology. 2002;20(15):3270-5.
- Bernhard J, Dietrich D, Scheithauer W, et al. Clinical benefit and quality of life in patients with advanced pancreatic cancer receiving gemcitabine plus capecitabine versus gemcitabine alone: a randomized multicentre phase III clinical trial--SAKK 44/00-CECOG/PAN.1.3.001. Journal of clinical oncology : official journal of the American Society of Clinical Oncology. 2008;26(22):3695-701.
- Burris HA, Moore MJ, Andersen J, et al. Improvements in survival and clinical benefit with gemcitabine as first-line therapy for patients with advanced pancreas cancer: a randomized trial. Journal of Clinical Oncology. 1997;15(6):2403-13.
- Chin V, Nagrial A, Sjoquist K, et al. Chemotherapy and radiotherapy for advanced pancreatic cancer. Cochrane Database Syst Rev. 2018; 20;3:CD011044.
- Colucci G, Giuliani F, Gebbia V, et al. Gemcitabine alone or with cisplatin for the treatment of patients with locally advanced and/or metastatic pancreatic carcinoma: a prospective, randomized phase III study of the Gruppo Oncologia dell'Italia Meridionale. Cancer. 2002;94(4):902-10.
- Colucci G, Labianca R, Di Costanzo F, et al. Randomized phase III trial of gemcitabine plus cisplatin compared with single-agent gemcitabine as first-line treatment of patients with advanced pancreatic cancer: the GIP-1 study. Journal of clinical oncology : official journal of the American Society of Clinical Oncology. 2010;28(10):1645-51.
- Conroy T, Desseigne F, Ychou M, et al. FOLFIRINOX versus gemcitabine for metastatic pancreatic cancer. New England Journal of Medicine. 2011;364(19):1817-25.
- Cunningham D, Chau I, Stocken DD. Phase III randomized comparison of gemcitabine versus gemcitabine plus capecitabine in patients with advanced pancreatic cancer. Journal of Clinical Oncology. 2009;27(33):5513-8.
- Di Costanzo F, Carlini P, Doni L, et al. Gemcitabine with or without continuous infusion 5-FU in advanced pancreatic cancer: a randomised phase II trial of the Italian oncology group for clinical research (GOIRC). British Journal of Cancer. 2005;93(2):185-9.
- Ducreux M, Mitry E, Ould-Kaci M, et al. Randomized phase II study evaluating oxaliplatin alone, oxaliplatin combined with infusional 5-FU, and infusional 5-FU alone in advanced pancreatic carcinoma patients. Annals of Oncology. 2004;15(3):467-73.
- Frey C, Twomey P, Keehn R, et al. Randomized study of 5-FU and CCNU in pancreatic cancer: report of the Veterans Administration Surgical Adjuvant Cancer Chemotherapy Study Group. Cancer. 1981;47(1):27-31.
- Gansauge F, Ramadani M, Pressmar J, et al. NSC-631570 (Ukrain) in the palliative treatment of pancreatic cancer. Results of a phase II trial. Langenbeck's Archives of Surgery. 2002;386(8):570-4.
- Glimelius B, Hoffman K, Sjödén PO, et al. Chemotherapy improves survival and quality of life in advanced pancreatic and biliary cancer. Annals of Oncology. 1996;7(6):593-600.
- Heinemann V, Quietzsch D, Gieseler F, et al. Randomized phase III trial of gemcitabine plus cisplatin compared with gemcitabine alone in advanced pancreatic cancer. Journal of Clinical Oncology. 2006;24(24):3946-52.
- Herrmann R, Bodoky G, Ruhstaller T, et al. Gemcitabine plus capecitabine compared with gemcitabine alone in advanced pancreatic cancer: a randomized, multicenter, phase III trial of the Swiss Group for Clinical Cancer Research and the Central European Cooperative Oncology Group. Journal of Clinical Oncology. 2007;25(16):2212-7.
- Huguier M, Barrier A, Valinas R, et al. Randomized trial of 5-fluorouracil, leucovorin and cisplatin in advanced pancreatic cancer. Hepato-gastroenterology. 2001;48(39):875-8.
- Kovach JS, Moertel CG, Schutt AJ, et al. Proceedings: A controlled study of combined 1,3-bis-(2-chloroethyl)-1-nitrosourea and 5-fluorouracil therapy for advanced gastric and pancreatic cancer. Cancer. 1974;33(2):563-7.
- Louvet C, Labianca R, Hammel P, et al. Gemcitabine in combination with oxaliplatin compared with gemcitabine alone in locally advanced or metastatic pancreatic cancer: results of a GERCOR and GISCAD phase III trial. Journal of Clinical Oncology. 2005;23(15):3509-16.
- Maisey N, Chau I, Cunningham D, et al. Multicenter randomized phase III trial comparing protracted venous infusion (PVI) fluorouracil (5-FU) with PVI 5-FU plus mitomycin in inoperable pancreatic cancer. Journal of Clinical Oncology. 2002;20(14):3130-6.
- Meng Z, Garrett CR, Shen Y, et al. Prospective randomised evaluation of traditional Chinese medicine combined with chemotherapy: a randomised phase II study of wildtoad extract plus gemcitabine in patients with advanced pancreatic adenocarcinomas. British Journal of Cancer. 2012;107(3):411-6.
- Moertel CG, Engstrom P, Lavin PT, et al. Chemotherapy of gastric and pancreatic carcinoma: a controlled evaluation of combinations of 5-fluorouracil with nitrosoureas and "lactones". Surgery. 1979;85(5):509-13.
- Nagrial A, Chantrill L, Chin V, et al. Pharmacologic and radiotherapeutic interventions for advanced pancreatic cancer. In: Cochrane Database of Systematic Reviews: John Wiley & Sons, Ltd; 2013.
- Oettle H, Richards D, Ramanathan RK, et al. A phase III trial of pemetrexed plus gemcitabine versus gemcitabine in patients with unresectable or metastatic pancreatic cancer. Annals of Oncology. 2005;16(10):1639-45.
- Ohkawa S. Randomized controlled trial of gemcitabine in combination with UFT versus gemcitabine alone in patients with advanced pancreatic cancer. ASCO Meeting Abstracts. 2004;22(14 suppl):4131-.
- Ozaka M, Matsumura Y, Ishii H, et al. Randomized phase II study of gemcitabine and S-1 combination versus gemcitabine alone in the treatment of unresectable advanced pancreatic cancer (Japan Clinical Cancer Research Organization PC-01 study). Cancer Chemotherapy and Pharmacology. 2012;69(5):1197-204.
- Petrioli R, Roviello G, Fiaschi AI, et al. Gemcitabine, oxaliplatin, and capecitabine (GEMOXEL) compared with gemcitabine alone in metastatic pancreatic cancer: a randomized phase II study. Cancer Chemotherapy and Pharmacology. 2015;75(4):683-.
- Poplin E, Wasan H, Rolfe L, et al. Randomized, multicenter, phase II study of CO-101 versus gemcitabine in patients with metastatic pancreatic ductal adenocarcinoma: including a prospective evaluation of the role of hENT1 in gemcitabine or CO-101 sensitivity. Journal of clinical oncology : official journal of the American Society of Clinical Oncology. 2013;31(35):4453-61.
- Reni M, Cordio S, Milandri C, et al. Gemcitabine versus cisplatin, epirubicin, fluorouracil, and gemcitabine in advanced pancreatic cancer: a randomised controlled multicentre phase III trial. The Lancet Oncology. 2005;6(6):369-76.
- Riess H, Helm A, Niedergethmann M, et al. A randomised, prospective, multicenter, phase III trial of gemcitabine, 5-fluorouracil (5-FU), folinic acid vs. gemcitabine alone in patients with advanced pancreatic cancer. ASCO Meeting Abstracts. 2005;23(16 suppl):LBA4009-LBA.
- Rocha Lima CM, Green MR, Rotche R, et al. Irinotecan plus gemcitabine results in no survival advantage compared with gemcitabine monotherapy in patients with locally advanced or metastatic pancreatic cancer despite increased tumor response rate. Journal of Clinical Oncology. 2004;22(18):3776-83.
- Scheithauer W, Schull B, UlrichPur H, et al. Biweekly high-dose gemcitabine alone or in combination with capecitabine in patients with metastatic pancreatic adenocarcinoma: a randomized phase II trial. Annals of oncology: official journal of the European Society for Medical Oncology /ESMO. 2002;14(1):97-104.
- Singhal MK, Kapoor A, Bagri PK, et al. A phase III trial comparing of FOLFIRINOX versus gemcitabine for metastatic pancreatic cancer. In: Proceedings of Annals of Oncology 2014; p. iv210-iv.
- Smith D, Gallagher N. A phase II/III study comparing intravenous ZD9331 with gemcitabine in patients with pancreatic cancer. European Journal of Cancer. 2003;39(10):1377-83.
- Stathopoulos G, Syrigos P, Aravantinos K, et al. A multicenter phase III trial comparing irinotecan-gemcitabine (IG) with gemcitabine (G) monotherapy as first-line treatment in patients with locally advanced or metastatic pancreatic cancer. British journal of cancer. 2006;95(5):587-92.
- Takada T, Nimura Y, Katoh H, et al. Prospective randomized trial of 5-fluorouracil, doxorubicin, and mitomycin C for non-resectable pancreatic and biliary carcinoma: multicenter randomized trial. Hepatogastroenterology. 1998;45(24):2020-6.
- Ueno M, Kobayashi S, Ohkawa S, et al. Randomized phase II study of gemcitabine monotherapy versus gemcitabine with an EPA-enriched oral supplement in advanced pancreatic cancer. In: Proceedings of ASCO Meeting Abstracts; 2013 17/6/2013; p. e15109-e.
- Ueno H, Ioka T, Ikeda M et al. Randomized phase III study of gemcitabine plus S-1, S-1 alone, or gemcitabine alone in patients with locally advanced and metastatic pancreatic cancer in Japan and Taiwan: GEST study. Journal of clinical oncology : official journal of the American Society of Clinical Oncology. 2013;31(13):1640-8.
- Veereman G, Mohammad NH, Van Leeuwen M, et al. Management of pancreatic cancer Part 4: recurrent and metastatic cancer. Good Clinical Practice (GCP) Brussels: Belgian Health Care Knowledge Centre (KCE). 2017. KCE Reports 286. D/2017/10.273/32.
- Viret F, Ychou M, Lepille D, et al. Gemcitabine in combination with cisplatin (GP) versus gemcitabine (G) alone in the treatment of locally advanced or metastatic pancreatic cancer: Final results of a multicenter randomized phase II study. ASCO Meeting Abstracts. 2004;22(14 Suppl):4118-.
- Von Hoff DD, Ervin TJ, Arena FP, et al. Randomized phase III study of weekly nab-paclitaxel plus gemcitabine versus gemcitabine alone in patients with metastatic adenocarcinoma of the pancreas (MPACT). ASCO Meeting Abstracts. 2013;31(4 Suppl):LBA148-LBA.
- Wang X, Ni Q, Jin M, et al. Gemcitabine or gemcitabine plus cisplatin for in 42 patients with locally advanced or metastatic pancreatic cancer. Chinese journal of oncology. 2002;24(4):404-7.
- Wang-Gillam A, Li CP, Bodoky G, et al. NAPOLI-1 Study Group. Nanoliposomal irinotecan with fluorouracil and folinic acid in metastatic pancreatic cancer after previous gemcitabine-based therapy (NAPOLI-1): a global, randomised, open-label, phase 3 trial. Lancet. 2016;6;387(10018):545-57. Erratum in: Lancet. 2016;6;387(10018):536.
- Xinopoulos D, Dimitroulopoulos D, Karanikas I, et al. Gemcitabine as palliative treatment in patients with unresectable pancreatic cancer previously treated with placement of a covered metal stent. A randomized controlled trial. Journal of B.U.ON.: official journal of the Balkan Union of Oncology. 2008;13(3):341-7.
De werkgroep verwijst naar Veereman 2017 voor gedetailleerde evidencetabellen.
Beoordelingsdatum en geldigheid
Publicatiedatum : 04-04-2019
Beoordeeld op geldigheid : 03-06-2019
Voor het beoordelen van de actualiteit van deze richtlijn is de werkgroep niet in stand gehouden. Uiterlijk in 2024 bepaalt het bestuur van de Nederlandse Vereniging voor Heelkunde (NVvH) of de modules van deze richtlijn nog actueel zijn. Op modulair niveau is een onderhoudsplan beschreven. Bij het opstellen van de richtlijn heeft de werkgroep per module een inschatting gemaakt over de maximale termijn waarop herbeoordeling moet plaatsvinden en eventuele aandachtspunten geformuleerd die van belang zijn bij een toekomstige herziening (update). De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
Op modulair niveau moet in 2019 gekeken worden of de module ‘Screening' herzien moet worden naar aanleiding van het uitkomen van de update van de internationale consensus guideline over pancreassurveillance (Canto 2013). De module ‘Neoadjuvante behandeling van (borderline) resectabel pancreascarcinoom’ moet worden beoordeeld zodra de resultaten van de PREOPANC-1 studie zijn gepubliceerd. De module ‘Adjuvante therapie’ moet worden beoordeeld zodra de lange termijn data van lopend onderzoek (gemcitabine capecitabine, MFOLFIRINOX, nab-paclitaxel/gem) zijn gepubliceerd.
De NVvH is regiehouder van deze richtlijn en eerstverantwoordelijke op het gebied van de actualiteitsbeoordeling van de richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de regiehouder over relevante ontwikkelingen binnen hun vakgebied.
|
Module |
Eerstvolgende beoordeling actualiteit richtlijn |
|
Screening |
2020 |
|
Diagnostische strategie |
2024 |
|
Screening en diagnostiek voedingstoestand |
2024 |
|
Indicatie resectie |
2024 |
|
Voeding in het peri-operatieve beleid |
2024 |
|
Peri-operatief gebruik Somatostatine (analogen) |
2024 |
|
Uitgebreidheid resectie |
2024 |
|
Follow-up na resectie |
2024 |
|
Pancreasenzymen, vitaminen, omega-3 vetzuren en kurkuma |
2024 |
|
Pathologie |
2024 |
|
Neoadjuvante behandeling van (borderline) resectabel pancreascarcinoom |
2021 of na publicatie PREOPANC-1 studie |
|
Adjuvante therapie |
2021 of na publicatie van lange termijn data van lopend onderzoek (gemcitabine capecitabine, MFOLFIRINOX, nab-paclitaxel/gem) |
|
Behandeling van lokaal gevorderd pancreascarcinoom |
2024 |
|
Behandeling voor patiënten met gemetastaseerd pancreascarcinoom |
2024 |
|
Preoperatief en palliatief stenten |
2024 |
|
Behandelvoorkeur bij pijnbestrijding voor lokaal uitgebreid pancreascarcinoom |
2024 |
|
Voeding in de palliatieve fase |
2024 |
|
Psychosociale zorg |
2024 |
|
Voorlichting en communicatie |
2024 |
|
Organisatie van zorg |
2024 |
Algemene gegevens
De richtlijnontwikkeling werd ondersteund door het Kennisinstituut van Medisch Specialisten en werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS). De financier heeft geen enkele invloed gehad op de inhoud van de richtlijn.
Doel en doelgroep
Doel
Het doel van de richtlijn is om het beleid bij patiënten te standaardiseren en af te stemmen op de wensen van deze patiënten in alle fasen van hun ziekte en aanbevelingen zo te formuleren dat zij implementeerbaar zijn.
Doelgroep
Deze richtlijn is geschreven voor alle leden van de beroepsgroepen die betrokken zijn bij de zorg voor patiënten met pancreascarcinoom, zoals chirurgen, radiotherapeuten, medisch oncologen, maag-darm-leverartsen, radiologen, nucleair-geneeskundigen, pathologen, huisartsen, oncologieverpleegkundigen, IKNL-consulenten, maatschappelijk werkers, diëtisten en psychologen.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2017 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij de zorg voor patiënten met een pancreascarcinoom.
De werkgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname.
De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
- prof. dr. O.R.C. (Olivier) Busch, HPB chirurg, Amsterdam UMC locatie AMC, Amsterdam (voorzitter)
- C.J.M. (Charlotte) van den Bosch MSc, diëtist chirurgie-oncologie, Amsterdam UMC locatie VUmc (vanaf 1/5/2018)
- dr. L.A.A. (Lodewijk) Brosens, patholoog, UMC Utrecht, Utrecht en RadboudUMC, Nijmegen
- prof. dr. M.J. (Marco) Bruno, afdelingshoofd MDL, Erasmus MC, Rotterdam
- L.J.P.M. (Lieke) Corpelijn, verpleegkundig specialist, Maastricht UMC, Maastricht
- prof. dr. P. (Paul) Fockens, hoofd afdeling MDL, Amsterdam UMC, Amsterdam
- dr. B. (Bas) Groot Koerkamp, HPB chirurg en epidemioloog, Erasmus MC, Rotterdam
- drs. E.J.R.J. (Erik) van der Hoeven, abdominaal radioloog, St. Antonius Ziekenhuis, Nieuwegein
- dr. C. (Casper) Jansen, klinisch patholoog, LabPON, Hengelo
- de heer L. (Leo) Kwakkenbos, ervaringsdeskundige
- M. (Marjan) Mullers MSc, diëtist chirurgie-oncologie, Maastricht UMC, Maastricht
- dr. J.J. (Joost) Nuyttens, radiotherapeut, Erasmus MC, Rotterdam
- drs. T.P. (Thomas) Potjer, klinisch geneticus, LUMC, Leiden
- dr. M.W.J. (Martijn) Stommel, HPB chirurg, Radboudumc, Nijmegen
- drs. G. (Geertjan) van Tienhoven, radiotherapeut oncoloog, Amsterdam UMC locatie AMC, Amsterdam
- drs. J. (Judith) de Vos – Geelen, medisch oncoloog, Maastricht UMC, Maastricht
- dr. J.W. (Hanneke) Wilmink, internist-oncoloog, Amsterdam UMC locatie AMC, Amsterdam
- J.E. (Jill) Witvliet-van Nierop MSc, diëtist chirurgie-oncologie, Amsterdam UMC locatie VUmc (tot 1/5/2018)
Met ondersteuning van
- Dr. J.S. (Julitta) Boschman, adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- M. (Michiel) Oerbekke MSc, junior adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- Dr. W.A. (Annefloor) van Enst, senior adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- D.P. (Diana) Gutierrez, projectsecretaresse, Kennisinstituut van de Federatie Medisch Specialisten
- J. (Jill) Heij, projectsecretaresse, Kennisinstituut van de Federatie Medisch Specialisten
Belangenverklaringen
De KNMG-code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of zij in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatiemanagement, kennisvalorisatie) hebben gehad. Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van Medisch Specialisten.
|
Werkgroeplid |
Functie |
Nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
prof. dr. O.R.C. (Olivier) Busch |
HPB chirurg |
Geen andere betaalde functies |
Voorzitter Dutch Pancreatic Cancer Group (DPCG)
Voorzitter Dutch Pancreatic Cancer Audit (DPCA bij DICA)
Lid toetsingscommissie dataverificatie DPCA
Coördinator bij PancreasParel, biobanking bij Parelsnoer Instituut |
Geen acties ondernomen |
|
dr. B. (Bas) Groot Koerkamp |
HPB chirurg Epidemioloog |
Bestuurslid Wetenschappelijke vereniging van de DPCG (Ducth Pancreas Cancer Group), onbetaald |
Subsidie van ZonMW (300.000 Euro) voor fase 3 trial naar neoadjuvante FOLFIRINOX versus direct opereren en adjuvante chemotherapie voor patiënten met (borderline) resectabel pancreascarcinoom.
Subsidie van KWF (600.000 Euro) voor fase 3 trial naar intra-arteriele chemotherapie met een pomp voor patiënten resectabele colorectale levermetastase. |
Geen acties ondernomen |
|
dr. M.W.J. (Martijn) Stommel |
HPB chirurg |
Geen nevenfuncties |
Geen belangen |
Geen acties ondernomen |
|
dr. J.W. (Hanneke) Wilmink |
Internist-oncoloog |
Geen nevenfuncties |
Bestuurslid van de Dutch Pancreatic Cancer Group (DPCG)
Heeft extern gefinancierd onderzoek, maar de financier daarvan heeft geen belang bij resultaat van het onderzoek |
Geen acties ondernomen |
|
drs. J. (Judith) de Vos – Geelen |
Medisch oncoloog |
Lid van de wetenschappelijke commissie DPCG |
Lid adviescommissie Celgene, Baxalta en Ipsen. Geen directe financiële belangen in een farmaceutisch bedrijf. |
Geen acties ondernomen |
|
dr. L.A.A. (Lodewijk) Brosens |
Patholoog |
Geen nevenfuncties |
Geen belangen |
Geen acties ondernomen |
|
dr. C. (Casper) Jansen |
Klinisch patholoog |
Geen nevenfuncties |
Geen belangen |
Geen acties ondernomen |
|
drs. E.J.R.J. (Erik) van der Hoeven |
Abdominaal radioloog |
Geen nevenfuncties |
Geen belangen |
Geen acties ondernomen |
|
prof. dr. P. (Paul) Fockens |
Hoofd afdeling MDL |
Geen nevenfuncties |
Consultancy op onregelmatige basis voor biomedische bedrijven. In de afgelopen 2 jaar voor Boston Scientific, Cook, Fujifilm, Medtronic en Olympus.
Geen financiele belangen in biomedische bedrijven
Externe financiering van wetenschappelijk onderzoek naar complicaties van pancreatitis door Bosont Scientific |
Geen acties ondernomen |
|
prof. dr. M.J. (Marco) Bruno |
MDL-arts |
- Lecturer en consultant Boston Scientific - Lecturer en consultant Cook Medical - Lecturer 3M - Lecturer Pentax Medical - Consultant Mylan
|
Lid van de Wetenschappelijke Advies Raad (WAR), commissie Care & Cure, Zorginstituut Nederland
Committee member Scientific Committee of United European Gastroenterology (UEG)
ZonMw NutsOhra financiering voor studie naar effect ERCP en papillotomie voorspelt ernstige pancreatitis
Financiering Cook Medical voor investigator initiated studie naar optimalisatie van EUS geleide weefselbiopten (oa pancreaskanker) en training en kwaliteit van ERCP
Financiering Boston Scientific voor investigator initiated studie naar nut en effect van pancreatoscopische behandeling van pacreasstenen bij chronische pancreatitits
Deelname aan verschillende industry initiated ERCP en/of EUS gerelateerde device/accessoires studies
Studie naar infectie prevalentie ERCP scopen gefinancieerd door ministerie van VWS
Studie aangaande endoscoop reiniging gefinancierd door 3M
Studie aangaande endoscoop reiniging gefinancierd door Pentax Medical |
Geen acties ondernomen |
|
dr. J.J. (Joost) Nuyttens |
Radiotherapeut |
Onbekend |
Geen belangen |
Geen acties ondernomen |
|
drs. G. (Geertjan) van Tienhoven |
Radiotherapeut oncoloog |
Geen nevenfuncties |
Onderzoek gefinancierd door (onafhankelijk) KWF |
Geen acties ondernomen |
|
drs. T.P. (Thomas) Potjer |
Klinisch geneticus i.o. |
PhD student erfelijk pancreascarcinoom / melanoom (betaald) |
Geen belangen |
Geen acties ondernomen |
|
L.J.P.M. (Lieke) Corpelijn |
Verpleegkundig Specialist HPB-Chirurgie |
Geen nevenfuncties |
Geen belangen |
Geen acties ondernomen |
|
M. (Marjan) Mullers MSc |
Diëtist |
Geen nevenfuncties |
Geen belangen |
Geen acties ondernomen |
|
J.E. (Jill) Witvliet-van Nierop MSc |
Diëtist |
Geen nevenfuncties |
Heeft voedingsonderzoek uitgevoerd rondom IRE van pancreascarcinoom (PAN-NUTRIENT studie), gefinancierd door Nationaal Fonds tegen Kanker. De financierder heeft geen belangen bij de resultaten. |
Geen acties ondernomen |
|
C.J.M. (Charlotte) van den Bosch MSc |
Diëtist |
Geen nevenfuncties |
Geen belangen |
Geen acties ondernomen |
|
L. (Leo) Kwakkenbos |
Ervaringsdeskundige |
Voorzitter WijkNogLeuker
PACO-lid KWF
Lid Voorzittersoverleg Adviesraad KWF
Bestuurslid DPCG (betaald)
Bestuurslid (voorzitter) Living With Hope (Landelijk Patiënten Platform Alvleesklier kanker) (tot januari 2019)
Overige functies zijn onbetaald |
Geen belangen |
Geen acties ondernomen |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door deelname van patiëntvertegewoordigers aan de invitational conference (zie verslag invitational conference bij de aanverwante producten) en deelname van dhr. Leo Kwakkenbos (ervaringsdeskundige) in de werkgroep. De conceptrichtlijn is tevens voor commentaar voorgelegd aan de Living With Hope Foundation.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren. Het implementatieplan is te vinden bij de aanverwante producten. De werkgroep heeft geen interne kwaliteitsindicatoren ontwikkeld om het toepassen van de richtlijn in de praktijk te volgen en te versterken (zie Indicatorontwikkeling).
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers 2010), dat een internationaal breed geaccepteerd instrument is. Voor een stap-voor-stap beschrijving hoe een evidence-based richtlijn tot stand komt wordt verwezen naar het stappenplan Ontwikkeling van Medisch Specialistische Richtlijnen van het Kennisinstituut van Medisch Specialisten.
Knelpuntenanalyse
Tijdens de voorbereidende fase inventariseerden de voorzitter van de werkgroep en de adviseur de knelpunten. Tevens zijn er knelpunten aangedragen door verschillende partijen via een invitational conference. Een verslag hiervan is opgenomen onder aanverwante producten.
De werkgroep beoordeelde de aanbevelingen uit de eerdere richtlijn Pancreascarcinoom (IKNL 2011) op noodzaak tot revisie. De werkgroep stelde vervolgens een long list met knelpunten op en prioriteerde de knelpunten op basis van:
- Klinische relevantie.
- De beschikbaarheid van (nieuwe) evidence van hoge kwaliteit.
- De te verwachten impact op de kwaliteit van zorg, patiëntveiligheid en (macro)kosten.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de voorzitter en de adviseur concept-uitgangsvragen opgesteld. Deze zijn met de werkgroep besproken waarna de werkgroep de definitieve uitgangsvragen heeft vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang bij de besluitvorming rondom aanbevelingen, als cruciaal (kritiek voor de besluitvorming), belangrijk (maar niet cruciaal) en onbelangrijk. Tevens definieerde de werkgroep tenminste voor de cruciale uitkomstmaten welke verschillen zij klinisch (patiënt) relevant vonden.
Gebruik van beschikbare evidence Belgische richtlijn Pancreascarcinoom
Het Federaal Kenniscentrum voor de Gezondheidszorg (KCE) en het College voor Oncologie publiceerden in 2017 een selectieve update van hun klinische richtlijn uit 2009 over de diagnose en behandeling van pancreascarcinoom. Het KCE concentreerde zich op drie vragen:
- Wat is de waarde van de volgende onderzoeken bij de diagnose van pancreascarcinoom: ultrasonografie (US), computertomografie (CT), beeldvorming door magnetische resonantie (MRI), endoscopische ultrasonografie (EUS) + fijnenaaldaspiratie (FNA) van de primaire tumor, positronemissietomografiescan (PET-scan), endoscopische retrograde cholangiopancreatografie (ERCP), dosering van tumormarkers en analyse van cystevocht?
- Gaat toediening van een neoadjuvante behandeling met chemotherapie, radiotherapie of beide gepaard met een betere overleving, reseceerbaarheid en kwaliteit van leven (QoL) en met minder complicaties: a) bij patiënten met een reseceerbaar pancreascarcinoom? b) bij patiënten met lokaal invasieve borderlin e reseceerbaar pancreascarcinoom?
- Wat is de optimale behandelingsstrategie bij patiënten met recidief pancreascarcinoom?
De Nederlandse werkgroep beoordeelde de kwaliteit van:
- de strategie voor zoeken en selecteren van literatuur;
- het beoordelen van de methodologische kwaliteit van de studies en
- de literatuursamenvattingen
als hoog en heeft er daarom voor gekozen om de literatuursamenvattingen van KCE te gebruiken (na instemming van KCE) bij het formuleren van overwegingen en aanbevelingen voor de modules Diagnostiek, Neoadjuvante behandeling en Behandeling gemetastaseerd pancreascarcinoom. De literatuursamenvattingen, -resultaten, -beoordelingen en -conclusies van de eerder genoemde modules werden door het KCE in het Engels opgesteld en werden niet vertaald voor het gebruik in de huidige richtlijn. Tevens koos de werkgroep ervoor om de literatuurbeschrijvingen en -resultaten (inclusief evidence tabellen) voor enkele modules in het Engels op te stellen om deze eventueel internationaal te kunnen uitwisselen.
Strategie voor zoeken en selecteren van literatuur
De literatuurspecialist zocht aan de hand van specifieke zoektermen naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekstrategie en de gehanteerde selectiecriteria zijn te vinden in de module met desbetreffende uitgangsvraag.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (risk of bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de Risk of Bias (RoB) tabellen. De gebruikte RoB instrumenten zijn gevalideerde instrumenten die worden aanbevolen door de Cochrane Collaboration: AMSTAR – voor systematische reviews; Cochrane – voor gerandomiseerd gecontroleerd onderzoek; ACROBAT-NRS – voor observationeel onderzoek; QUADAS II – voor diagnostisch onderzoek.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidencetabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur. Bij een voldoende aantal studies en overeenkomstigheid (homogeniteit) tussen de studies werden de gegevens ook kwantitatief samengevat (meta-analyse) met behulp van Review Manager 5.
Beoordelen van de kracht van het wetenschappelijke bewijs
A) Voor interventievragen (vragen over therapie of screening)
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, redelijk, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie (Schünemann 2013).
|
GRADE |
Definitie |
|
Hoog |
|
|
Redelijk* |
|
|
Laag |
|
|
Zeer laag |
|
*in 2017 heeft het Dutch GRADE Network bepaalt dat de voorkeursformulering voor de op een na hoogste gradering ‘redelijk’ is i.p.v. ‘matig’
B) Voor vragen over diagnostische tests, schade of bijwerkingen, etiologie en prognose
De kracht van het wetenschappelijke bewijs werd eveneens bepaald volgens de GRADE-methode: GRADE-diagnostiek voor diagnostische vragen (Schünemann 2008), en een generieke GRADE-methode voor vragen over schade of bijwerkingen, etiologie en prognose. In de gehanteerde generieke GRADE-methode werden de basisprincipes van de GRADE methodiek toegepast: het benoemen en prioriteren van de klinisch (patiënt) relevante uitkomstmaten, een systematische review per uitkomstmaat, en een beoordeling van bewijskracht op basis van de vijf GRADE criteria (startpunt hoog; downgraden voor risk of bias, inconsistentie, indirectheid, imprecisie, en publicatiebias).
Formuleren van de conclusies
Voor elke relevante uitkomstmaat werd het wetenschappelijk bewijs samengevat in een of meerdere literatuurconclusies waarbij het niveau van bewijs werd bepaald volgens de GRADE methodiek. De werkgroepleden maakten de balans op van elke interventie (overall conclusie). Bij het opmaken van de balans werden de gunstige en ongunstige effecten voor de patiënt afgewogen. De overall bewijskracht wordt bepaald door de laagste bewijskracht gevonden bij een van de cruciale uitkomstmaten. Bij complexe besluitvorming waarin naast de conclusies uit de systematische literatuuranalyse vele aanvullende argumenten (overwegingen) een rol spelen, werd afgezien van een overall conclusie. In dat geval werden de gunstige en ongunstige effecten van de interventies samen met alle aanvullende argumenten gewogen onder het kopje 'Overwegingen'.
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk en worden meegewogen, zoals de expertise van de werkgroepleden, de waarden en voorkeuren van de patiënt (patient values and preferences), kosten, beschikbaarheid van voorzieningen en organisatorische zaken. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting, vermeld en beoordeeld (gewogen) onder het kopje ‘Overwegingen’.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen, en een weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden behandeld in de module Organisatie van Zorg.
Er werden geen interne kwaliteitsindicatoren ontwikkeld om het toepassen van de richtlijn in de praktijk te volgen en te versterken. De werkgroep conformeert zich aan de SONCOS normen en de DICA-DPCA indicatoren.
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is om de uitgangsvraag te kunnen beantwoorden. Een overzicht van de onderwerpen waarvoor (aanvullend) wetenschappelijk van belang wordt geacht, is als aanbeveling in de Kennislacunes beschreven (onder aanverwante producten).
Commentaar- en autorisatiefase
De conceptrichtlijn werd aan de betrokken (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd ter commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn werd aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd.
Literatuur
Brouwers MC, Kho ME, Browman GP, et al. (2010) AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ, 182(18):E839-42. doi: 10.1503/cmaj.090449. PubMed PMID: 20603348; PubMed Central PMCID: PMC3001530.
Medisch Specialistische Richtlijnen 2.0 (2012). Adviescommissie Richtlijnen van de Raad Kwalitieit. https://richtlijnendatabase.nl/over_deze_site/richtlijnontwikkeling.html
Ontwikkeling van Medisch Specialistische Richtlijnen: stappenplan. Kennisinstituut van Medisch Specialisten.
Schünemann H, Brożek J, Guyatt G, et al. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group, 2013. Available from http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html
Schünemann HJ, Oxman AD, Brozek J, et al. (2008) Grading quality of evidence and strength of recommendations for diagnostic tests and strategies. BMJ, 336(7653):1106-10. doi: 10.1136/bmj.39500.677199.AE. Erratum in: BMJ, 336(7654). doi: 10.1136/bmj.a139. Schünemann, Holger J. PubMed PMID: 18483053; PubMed Central PMCID: PMC2386626.
Wessels M, Hielkema L, van der Weijden T. (2016) How to identify existing literature on patients' knowledge, views, and values: the development of a validated search filter. J Med Libr Assoc, 104(4):320-324. PubMed PMID: 27822157; PubMed Central PMCID: PMC5079497.
