Opiaten Klinische behandeling
Uitgangsvraag
Wat is de effectiviteit van klinische op volledige abstinentie gerichte behandeling bij opiaatverslaving?
Aanbeveling
Bij deze module zijn geen aanbevelingen geformuleerd.
Overwegingen
Bij deze module zijn geen overwegingen geformuleerd.
Onderbouwing
Traditioneel worden mensen met een stoornis in het gebruik van heroïne vaak klinisch behandeld. De behandeling varieert van een kortdurende opname ten behoeve van ontgifting tot een zeer lange (langer dan een jaar) opname in een therapeutische gemeenschap. Argumenten die genoemd worden voor een klinische behandeling, zijn:
- dat de persoon afstand neemt van een stoornis bevorderende of stoornis onderhoudende omgeving (met de daarin aanwezige drugsgrelateerde stimuli en de daaarmee samenhangende craving) waardoor abstinentie wordt vergemakkelijkt;
- dat het intensiever is, waardoor drop-out minder optreedt en er meer gedaan kan worden binnen kortere tijd;
- dat het de mogelijkheid biedt voor somatische en psychiatrische behandeling en de aanpak van maatschappelijk herstel voor patiënten die dergelijke zorg op een andere wijze niet krijgen;
- dat de persoon onderdak, steun en bescherming wordt geboden.
Argumenten voor een ambulante behandeling zijn:
- er is beter zicht op de factoren die de stoornis veroorzaken of in stand houden; er kan op die factoren beter worden geïntervenieerd waardoor meer generalisatie van behandeleffecten optreedt dan in een klinische setting;
- steunende factoren in de omgeving kunnen in stand worden gehouden;
- een overgang van een beschermd milieu naar de dagelijkse werkelijkheid is niet nodig.
Er bestaat echter nauwelijks onderzoek naar de validiteit van deze argumenten voor een klinische dan wel een ambulante behandeling. Op de vraag welke behandelsetting geïndiceerd is voor een patiënt, gaat de richtlijn van de American Psychiatric Association in (APA, 2006). Die tekst is belangrijk genoeg om hier als citaat weer te geven. De bevindingen zijn gebaseerd op dezelfde literatuur zoals in het voorafgaande beschreven.
Ten behoeve van harmonisatie met andere richtlijnen wordt hier de tekst gebruikt zoals die is opgenomen in de Multidisciplinaire richtlijn Stoornissen in het gebruik van alcohol (CBO/Trimbos-instituut, 2009). Hier volgt het citaat uit de richtlijn van de American Psychiatric Association (APA):
'Behandelsetting
De behandelsetting varieert wat betreft de beschikbaarheid van specifieke behandelmodaliteiten, de toegang tot middelen die waarschijnlijk zullen worden misbruikt, de beschikbaarheid van algemene medische en psychiatrische zorg en de geldende filosofie ten aanzien van de omgeving en behandeling. Patiënten dienen te worden behandeld in een setting met zo min mogelijk beperkingen die naar alle waarschijnlijkheid veilig en effectief is. Beschikbare behandelsettings waarvan doorgaans gebruik wordt gemaakt, zijn o.a. ziekenhuizen, residentiële behandelcentra, deeltijd intramurale programma’s en poliklinische programma’s. Bij de besluitvorming met betrekking tot de plaats van behandeling dient te worden beoordeeld of de patiënt zich aan het aangeboden behandelprogramma zal kunnen houden, in hoeverre de patiënt baat zal hebben bij de behandeling, of de patiënt in staat is zich te onthouden van het niet-toegestane gebruik van middelen en gedrag te vermijden dat het risico op dergelijk gebruik vergroot, en in hoeverre de patiënt behoefte heeft aan structuur en ondersteuning of aan specifieke behandelingen die wellicht alleen in bepaalde settings beschikbaar zijn. Op basis van deze factoren en een beoordeling of de patiënt in staat is op veilige wijze baat te hebben bij een ander behandelniveau, kunnen patiënten migreren van het ene behandelniveau naar het andere. Ziekenhuisopname is geschikt voor de volgende patiënten.
- Patiënten die een overdosis hebben genomen en die niet veilig kunnen worden behandeld in een poliklinische setting of op een afdeling voor spoedeisende hulp.
- Patiënten bij wie sprake is van een verhoogd risico op het optreden van ernstige of medisch gecompliceerde ontwenningsverschijnselen (bijvoorbeeld voorgeschiedenis van delirium tremens, gedocumenteerde voorgeschiedenis van zeer zwaar alcoholgebruik en hoge tolerantie).
- Patiënten met gelijktijdig optredende, algemene medische aandoeningen, waardoor ambulante ontgifting onveilig is.
- Patiënten ten aanzien waarvan gedocumenteerd is dat zij in het verleden niet actief deelnamen aan een behandeling of er geen baat bij vonden in een minder intensieve setting (bijvoorbeeld residentieel, poliklinisch).
- Patiënten bij wie sprake is van een bepaalde mate van psychiatrische comorbiditeit die hun mogelijkheden om deel te nemen aan, zich te houden aan of baat te hebben bij een behandeling in aanzienlijke mate zou belemmeren of bij wie sprake is van een gelijktijdig optredende aandoening die op zich al verzorging in het ziekenhuis behoeft (bijvoorbeeld depressie met suïcidale gedachten, acute psychose).
- Patiënten die middelen gebruiken of gedragingen vertonen die een acuut gevaar vormen voor henzelf of anderen.
- Patiënten bij wie een minder intensief behandelprogramma niet is aangeslagen of die niet in staat waren zich aan een dergelijk programma te houden en bij wie als gevolg van het gebruik van bepaalde middelen sprake is van een of meer aandoeningen die een gevaar vormen voor anderen of die hun lichamelijke en geestelijke gezondheid voortdurend in gevaar brengen.
Residentiële behandeling is geïndiceerd voor patiënten die niet voldoen aan de klinische criteria voor ziekenhuisopname, maar van wie de leefgewoonten en sociale interacties hoofdzakelijk zijn gaan draaien om het gebruik van bepaalde middelen, die in onvoldoende mate beschikken over sociale en beroepsmatige vaardigheden en die niet kunnen terugvallen op sociale ondersteuning van niet-gebruikers om zich in een poliklinische setting te kunnen onthouden van het gebruik van bepaalde middelen.Bij dergelijke patiënten worden op de lange termijn over het algemeen betere resultaten behaald wanneer ze een residentiële behandeling ondergaan van ten minste drie maanden.
Een deels intramurale behandeling dient te worden overwogen bij patiënten die intensieve zorg behoeven, maar bij wie de kans redelijk groot is dat zij zich zullen onthouden van het niet-toegestane gebruik van bepaalde middelen buiten een begrensde setting. Er wordt vaak gebruikgemaakt van een deels intramurale behandelsetting wanneer patiënten het ziekenhuis of een residentieel behandelcentrum hebben verlaten, maar het risico op een terugval nog zeer groot is. Dit geldt voor patiënten van wie wordt gedacht dat zij onvoldoende gemotiveerd zijn om de behandeling voort te zetten, patiënten bij wie sprake is van ernstige psychiatrische comorbiditeit en/of die in het verleden toch weer zijn gaan gebruiken in de periode vlak na ontslag uit het ziekenhuis of het residentieel behandelcentrum en die terugkeren naar een omgeving waar het risico op een terugval zeer groot is en die slechts in beperkte mate psychosociaal worden ondersteund om zich te onthouden van het gebruik van bepaalde middelen. Een deels intramuraal behandelprogramma is ook geïndiceerd voor patiënten met wie het ondanks intensieve poliklinische zorg slecht gaat.
Poliklinische behandeling van aandoeningen als gevolg van het gebruik van bepaalde middelen is geschikt voor patiënten wier klinische toestand of leefomstandigheden geen aanleiding zijn om intensievere zorg te bieden. Net als bij andere behandelsettings verdient een brede aanpak de voorkeur, waarbij, indien geïndiceerd, zowel op psychotherapeutisch als op farmacologisch vlak wordt ingegrepen en daarnaast het gedrag nauwlettend in de gaten wordt gehouden'.
Residentiële behandeling is vooral gericht op abstinentie. Nederland kent daarbij een traditie van therapeutische gemeenschappen voor verslaafden. Deze maken gebruik van de ‘gemeenschap' als therapeuticum, en omvatten therapeutische groepen, sociale-vaardigheidstraining, en dagbesteding.
Er zijn ook klinische behandelingen volgens de 12-stappenmethode; een benadering die gebaseerd is op de zelferkenning van de identiteit als verslaafde en het belang van levenslange abstinentie als doel. Op planmatige wijze worden de principes van de 12 stappen overgedragen, vaak met steun van getrainde ex-verslaafden.
Klinische behandelingen vinden vrijwillig plaats, maar kunnen ook in justitieel kader plaatsvinden. Er is daarbij zelden sprake van dwang, maar wel van drang, hetgeen impliceert dat deelname aan de behandeling een van de geboden alternatieven is in een justitieel traject.
Het aantal onderzoeken naar residentiële behandeling is beperkt. Naar het effect van therapeutische gemeenschappen zijn in Nederland uitsluitend enkele niet gerandomiseerde vergelijkende onderzoeken gedaan (Kooyman, 1992; Schaap, 1987). nice (Psychosocial interventions: nice, 2007b) vermeldt een aantal cohortonderzoeken die verbetering hebben aangetoond na residentiële behandeling, hetgeen ook geldt voor de beide genoemde Nederlandse onderzoeken. De nice meldt dat de data interessant zijn, maar beperkt van belang omdat geen gecontroleerde vergelijking is gedaan en de mogelijkheid van spontaan herstel of van bias als gevolg van selectie niet kan worden uitgesloten.
We baseren ons bij de beoordeling op de evidentie die is samengesteld door de nice en vullen deze aan met gegevens uit het overzicht Berglund e.a. (2003). Voor inzicht in de effectiviteit van behandeling in justitieel kader maken we gebruik van de overzichtstudie van Koeter e.a. (2006) en van Perry e.a. (2006).
- Amato, L., Davoli, M., Ferri, M., & Ali, R. (2004). Methadone at tapered doses for the management of opioid withdrawal. Cochrane Database of Systematic Reviews 2004(4), Article CD003409. The Cochrane Library Database.
- Bernstein, J., Bernstein, E., Tassiopoulos, K., Heeren, T., Levenson, S., & Hingson, R. (2005). Brief motivational intervention at a clinic visit reduces cocaine and heroin use. Drug and Alcohol Dependence, 77, 49-59.
- Favrat, B., Zimmermann, G., Zullino, D., Krenz, S., Dorogy, F., Muller, J., e.a. (2006). Opioid antagonist detoxification under anaesthesia versus traditional clonidine detoxification combined with an additional week of psychosocial support: a randomised clinical trial. Drug and Alcohol Dependence, 81, 109-116.
- Finney, J.W., Noyes, C.A., Coutts, A.I., & Moos, R.H. (1998). Evaluating substance abuse treatment process models I: Changes on proximal outcome variables during 12-step and cognitive-behavioral treatment. Journal of Studies on Alcohol, 59, 371-380.
- Gerra, G., Zaimovic, A., Rustichelli, P., Fontanesi, B., Zambelli, U., Timpano, M., e.a. (2000). Rapid opiate detoxication in outpatient treatment: Relationship with naltrexone compliance. Journal of Substance Abuse Treatment, 18, 185-191.
- Gowing, L. Farrell M, Ali, R., & Whit, J. (2004). Alpha2 adrenergic agonists for the management of opioid withdrawal. Cochrane Database of Systematic Reviews 2004(4), Article CD002024. The Cochrane Library Database.
- Gowing, L., Ali, R., & White, J. (2006a). Opioid antagonists under heavy sedation or anaesthesia for opioid withdrawal. Cochrane Database of Systematic Reviews 2006(2), Article CD002022. The Cochrane Library Database.
- Gowing, L., Ali, R., & White, J. (2006b). Opioid antagonists with minimal sedation for opioid withdrawal. Cochrane Database of Systematic Reviews 2006(1), Article CD002021. The Cochrane Library Database.
- Gowing, L., Ali, R., & White, J.M. (2009). Opioid antagonists with minimal sedation for opioid withdrawal. Cochrane Database of Systematic Reviews 2009(4), Article CD002021. The Cochrane Library Database. (Update of Gowing e.a., 2006b.)
- Gowing, L., Ali, R., & White, J.M. (2010). Opioid antagonists under heavy sedation or anaesthesia for opioid withdrawal. Cochrane Database of Systematic Reviews 2010(1), Article CD002022. The Cochrane Library Database. (Update of Gowing e.a., 2006a)
- Greenwood, G.L., Woods, W.J., Guydish, J., & Bein E. (2001). Relapse outcomes in a randomized trial of residential and day drug abuse treatment. Journal of Substance Abuse Treatment, 20, 15-23.
- Kleber, H.D., Riordan, C.E., Rounsaville, B., Kosten, T., Charney, D., Gaspari, J., Hogan, I., & O'Connnor. C. (1985). Clonidine in outpatient detoxification from methadone maintenance. Archives of GeneralPsychiatry, 42, 391-394.
- Miller, W.R., Yahne, C.E., & Tonigan, J.S. (2003). Motivational interviewing in drug abuse services: A randomized trial. Journal of Consulting and Clinical Psychology, 71, 754-763.
- Minozzi, S., Amato, L., Vecchi, S., Davoli, M., Kirchmayer, U., & Verster, A. Oral naltrexone maintenance treatment for opioid dependence. Cochrane Database of Systematic Reviews 2006(1), Article CD001333. The Cochrane Library Database.
- Petry, N.M. (2005). Methadone plus contingency management or performance feedback reduces cocaine and opiate use in people with drug addiction. Evidence-Based Mental Health, 8, 112.
- Petry, N.M., Alessi, S.M., Carroll, K. M., Hanson, T., MacKinnon, S., Rounsaville, B., e.a. (2006). Contingency management treatments: Reinforcing abstinence versus adherence with goal-related activities. Journal of Consulting and Clinical Psychology, 74, 592-601.
- San, L., Cami, J., Peri, J.M., Mata, R., & Porta, M. (1990). Efficacy of clonidine, guanfacine and methadone in the rapid detoxification of heroin addicts. a controlled clinical trail. Britisch Journal of Addiction, 85, 141-147.
- Senay, E.C., Dorus, W., & Showalter, C.V. (1981). Short-term detoxification with methadone. Annals of the New York Academy of Sciences, 362, 203-216.
- Sorensen, J.L., Hargreaves, W.A., & Weinberg, J.A. (1982). Withdrawal from heroin in three or six weeks. Comparison of methadyl acetate and methadone. Archives of General Psychiatry, 39, 167-171.
- Stitzer, M.L., McCaul, M.E., Bigelow, G.E., & Liebson, I.A. (1984). Chronic opiate use during methadone detoxification: effects of a dose increase treatment. Drug and Alcohol Dependence, 14, 37-44.
- Umbricht, A., Hoover, D.R., Tucker, M.J., Leslie, J.M., Chaisson, R.E., & Preston, K.L. (2003). Opioid detoxification with buprenorphine, clonidine, or methadone in hospitalized heroin-dependent patients with HIV infection. Drug and Alcohol Dependence, 69, 263-272.
- Adi, Y., Juarez-Garcia, A., Wang, D., Jowett, S., Frew, E., Day, E., e.a. (2007). Oral naltrexone as a treatment for relapse prevention in formerly opioid- dependent drug users: a systematic review and economic evaluation. Health Technology Assessment, 11, iii-85.
- Dutra, L., Stathopoulou, G., Basden, S.L., Leyro, T.M., Powers, M.B., & Otto, M.W. (2008). A meta-analytic review of psychosocial interventions for substance use disorders. American Journal of Psychiatry, 165, 179-187.
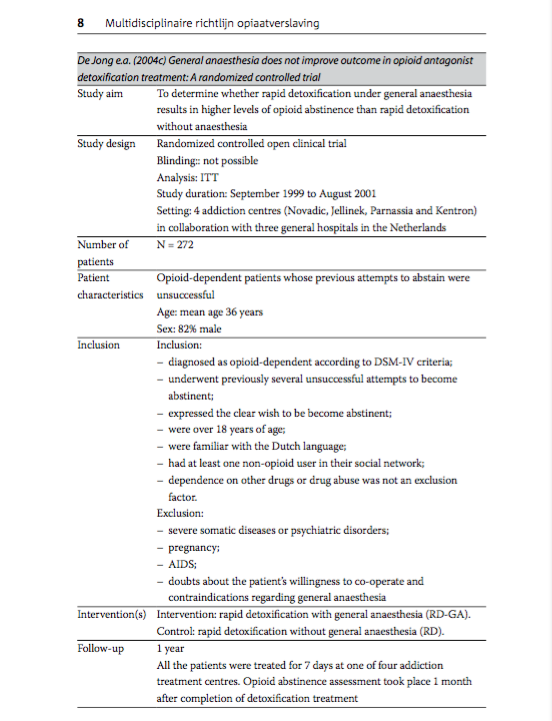
- Jong, C.A.J. de, Laheij, R.J.F., & Krabbe, P.F.M. (2004c). General anaesthesia does not improve outcome in opioid antagonist detoxification treatment: A randomized controlled trial. Addiction, 100, 206-215.
- Katz, E.C., Chutuape, M.A., Jones, H.E., & Stitzer, M.L. (2002). Voucher reinforcement for heroin and cocaine abstinence in an outpatient drug-free program. Experimental and Clinical Psychopharmacology, 10, 136-143.
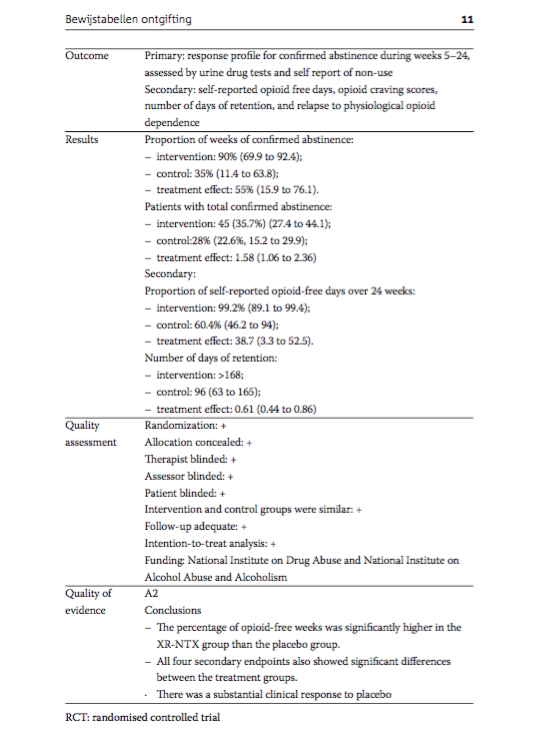
- Krupitsky, E., Nunes, E.V., Ling, W., Illeperuma, A., Gastfriend, D.R., & Silverman, B.L. (2011). Injectable extended-release naltrexone for opioid dependence: a double-blind, placebo-controlled, multicentre randomised trial. Lancet, 377, 1506-1513.
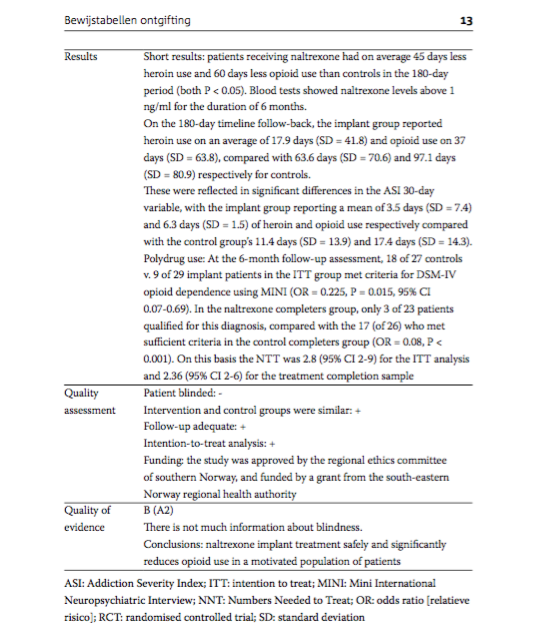
- Kunoe, N., Lobmaier, P, Vederhus, J.K., Hjerkinn, B., Hegstad, S., Gossop, M., e.a. (2009). Naltrexone implants after in-patient treatment for opioid dependence: randomised controlled trial. British Journal of Psychiatry, 194, 541-546.
- Lobmaier, P, Kornor, H., Kunoe, N., & Bjorndal, A. (2008). Sustained-release naltrexone for opioid dependence. Cochrane Database of Systematic Reviews 2008(2), Article CD006140. The Cochrane Library Database.
- APA. (2006). Practiceguidelines for the treatment of patients with substance use disorders (2nd ed.). Washington DC: American Psychiatric Association.
- Berglund, M., Thelander, S., & Jonsson, E. (2003). Treating alcohol and drug abuse: an evidence based review. Weinheim: Wiley-VCH.
- Fiorentine, R. & Hillhouse, M.P (2000). Drug treatment and 12-step program participation: The additive effects of integrated recovery activities. Journal of Substance Abuse Treatment, 18, 65-74.
- Fudala, PJ., Bridge, T.P., Herbert, S., Williford, W.O., Chiang, C.N., Jones, K., e.a. (2003). Office-based treatment of opiate addiction with a sublingual- tablet formulation of buprenorphine and naloxone. New England Journal of Medicine, 349, 949-958.
- Goldstein, M.F., Deren, S., Kang, S.Y., Des Jarlais, D.C., & Magura, S. (2002) Evaluation of an alternative program for MMTP drop-outs: Impact on treatment re-entry. Drug and Alcohol Dependence, 66, 181-187.
- Gossop, M., Griffiths, P., Bradley, B., & Strang, J. (1989). Opiate withdrawal symptoms in response to 10-day and 21-day methadone withdrawal programmes. British Journal of Psychiatry, 154, 360-363.
- Gowing, L., Ali, R., & White, J.M. (2009). Buprenorphine for the management of opioid withdrawal. Cochrane Database of Systematic Reviews 2009(3), Article CD002025. The Cochrane Library Database.
- Gowing, L., Ali, R., & White, J.M. (2010). Opioid antagonists under heavy sedation or anaesthesia for opioid withdrawal. Cochrane Database of Systematic Reviews 2010(1), Article CD002022. The Cochrane Library Database.
- Hulse, G.K., Morris, N., Arnold-Reed, D., & Tait, R.J. (2009). Improving clinical outcomes in treating heroin dependence: randomized, controlled trial of oral or implant naltrexone. Archives of General Psychiatry, 66, 1108-1115.
- Jong, C.A. de, Roozen, H.G., Rossum, L.G. van, Krabbe, P.F., & Kerkhof, A.J. High abstinence rates in heroin addicts by a new comprehensive treatment approach. American Journal on Addictions, 16, 124-130.
- Jong, C.J. de. (2005). General anaesthesia is patient-friendly in opioid antagonist detoxification treatment. Addiction, 100, 1742-1744.
- Jong, C.J. de. (2006). Detoxification and treating opioid dependence. JAMA, 295, 887.
- Koeter, M.W.J., & Maastricht, A.S. van. (2006) De effectiviteit van verslavingszorg in een justitieel kader. Den Haag: ZonMw.
- McAuliffe, W.E. (1990). A randomized controlled trial of recovery training and self-help for opioid addicts in New England and Hong Kong. Journal of Psychoactive Drugs, 22, 197-209.
- Moos, R.H., Finney, J.W., Ouimette, P.C., & Suchinsky, R.T. (1999). A comparative evaluation of substance abuse treatment: I. Treatment orientation, amount of care, and 1-year outcomes. Alcoholism, Clinical and Experimental Research, 23, 529-536.
- Perry, A., Coulton, S., Glanville, J., Godfrey, C., Lunn, J., McDougall, C., e.a. (2006). Interventions for drug-using offenders in the courts, secure establishments and the community. Cochrane Database of Systematic Reviews 2006(3), Article CD005193. The Cochrane Library Database.
- Preston, K.L., Bigelow, G.E., & Liebson, I.A. (1984). Self-administration of clonidine and oxazepam by methadone detoxification patients. NIDA Research Monograph, 49, 192-198.
- Smith, L.A., Gates, S., & Foxcroft, D. (2006). Therapeutic communities for substance related disorder. Cochrane Database of Systematic Reviews 2006(1), Article CD005338. The Cochrane Library Database.
- Timko, C., Debenedetti, A., & Billow, R. (2006). Intensive referral to 12-Step self- help groups and 6-month substance use disorder outcomes. Addiction, 101, 678-688.
- Ware, J.C. & Pittard, J.T. (1990). Increased deep sleep after trazodone use: a double-blind placebo-controlled study in healthy young adults. Journal of Clinical Psychiatry, 51, 18-22.
- Witbrodt, J., Bond, J., Kaskutas, L.A., Weisner, C., Jaeger, G., Pating, D., & Moore, C. (2007). Day hospital and residential addiction treatment: Randomized and nonrandomized managed care clients. Journal of Consulting and Clinical Psychology, 75, 947-959.
- Aslan, S., Isik, E., & Cosar, B. (2002). The effects of mirtazapine on sleep: A placebo controlled, double-blind study in young healthy volunteers. Sleep, 25, 677-679.
- Buydens-Branch, Branchey, M., & Reel-Brander, C. (2005). Efficacy of buspirone in the treatment of opioid withdrawal. Journal of Clinical Psychopharmacology, 25, 230-236.
- CBO/Trimbos-instituut. (2009). Multidisciplinaire richtlijn Stoornissen in het gebruik van alcohol: Richtlijn voor de diagnostiek en behandeling van patiënten met een stoornis in het gebruik van alcohol. Utrecht: Trimbos¬instituut.
- Cohrs, S., Rodenbeck, A., Guan, Z., Pohlmann, K., Jordan, W., Meier, A., e.a. (2004). Sleep-promoting properties of quetiapine in healthy subjects. Psychopharmacology, 174, 421-429.
- Comer, S.D., Sullivan, M.A., Yu, E., Rothenberg, J.L., Kleber, H.D., Kampman, K., e.a. (2006). Injectable, sustained-release naltrexone for the treatment of opioid dependence: A randomized, placebo-controlled trial. Archives of General Psychiatry, 63, 210-218.
- Condelli, W.S., Koch, M.A., & Fletcher, B. (2000). Treatment refusal/attrition among adults randomly assigned to programs at a drug treatment campus: The New Jersey Substance Abuse Treatment Campus, Seacaucus, NJ. Journal of Substance Abuse Treatment, 18, 395-407.
- Ferguson, S.A., Rajaratnam, S.M., & Dawson, D. (2010). Melatonin agonists and insomnia. Expert Review of Neurotherapeutics, 10, 305-318.
- Friedmann, P.D., Rose, J.S., Swift, R., Stout, R.L., Millman, R.P., & Stein, M.D. Trazodone for sleep disturbance after alcohol detoxification: a double-blind, placebo-controlled trial. Alcoholism, Clinical and Experimental Research, 32, 1652-1660.
- Fudala, P.J., Bridge, T.P., Herbert, S., Williford, W.O., Chiang, C.N., Jones, K., e.a. (2003). Office-based treatment of opiate addiction with a sublingual- tablet formulation of buprenorphine and naloxone. New England Journal of Medicine, 349, 949-958.
- Galanter, M., Jaffe, J.H., & Faerber, N. (2001). American Society of Addiction Medicine (ASAM). Encyclopedia of Drugs, Alcohol, and Addictive Behavior. Encyclopedia.com. Geraadpleegd 8 oct 2013 (http://www.encyclopedia. com/doc/1G2-3403100046.html).
- Geelen, K./Ontwikkelcentrum Kwaliteit en innovatie van zorg. (2003). Zelfhulpgroepen en 12 stappenprogrammas, een literatuurstudie. Amersfoort: Resultaten Scoren.
- Gossop, M., Griffiths, P., Bradley, B., & Strang, J. (1989). Opiate withdrawal symptoms in response to 10-day and 21-day methadone withdrawal programmes. British Journal of Psychiatry, 154, 360-363.
- Gowing, L., Ali, R., & White, J.M. (2009). Buprenorphine for the management of opioid withdrawal. Cochrane Database of Systematic Reviews 2009(3), Article CD002025. The Cochrane Library Database.
- Guydish, J., Werdegar, D., Sorensen, J.L., Clark, W., & Acampora, A. (1998). Drug abuse day treatment: A randomized clinical trial comparing day and residential treatment programs. Journal of Consulting and Clinical Psychology, 66, 280-289.
- Hillhouse, M., Domier, C.P., Chim, D., & Ling, W. (2010). Provision of ancillary medications during buprenorphine detoxification does not improve treatment outcomes. Journal of Addictive Diseases, 29, 23-29.
- Jong, C.A.J. de, Hoek, A F.M. van, & Jongerhuis, M. (redactie). (2004a). Richtlijn Detox: Verantwoord ontgiften door ambulante of intramurale detoxificatie. Amersfoort: GGZ Nederland. Raadpleegbaar via: http://www.ggznederland. nl/scrivo/asset.php?id=306065.
- Jong CAJ de., Roozen HG., Krabbe PFM., & Kerkhof AJFM. (2004b). EDOCRA. Van ontgifting naar abstinentie. Eindrapportage. St. Oedenrode/Nijmegen/ Amsterdam: Novadic-Kentron/ Universitair Medisch Centrum/Vakgroep Klinische Psychologie.
- Kadden, R.M., Litt, M.D., & Cooney, N.L. (1994). Matching alcoholics to coping skills or interactional therapies. Role of intervening variables. Annals of the New York Academy of Sciences, 708, 218-229.
- Kooyman M. (1992). The therapeutic community for addicts: Intimacy, parent involvement and treatment outcome. Rotterdam: Universiteitsdrukkerij Erasmus.
- Le Bon, O., Murphy, J.R., Staner, L., Hoffmann, G., Kormoss, N., Kentos, M., e.a. (2003). Double-blind, placebo-controlled study of the efficacy of trazodone in alcohol post-withdrawal syndrome: Polysomnographic and clinical evaluations. Journal of Clinical Psychopharmacology, 23, 377-383.
- Longabaugh, R., & Morgenstern, J. (1999). Cognitive-behavioral coping-skills therapy for alcohol dependence. Current status and future directions. Alcohol Research & Health, 23, 78-85.
- Loth, C., Wits, E., Jong, C. de, & Mheen, D. van de. (2012). RIOB: Richtlijn Opiaatonderhoudsbehandeling Herziene versie. Amersfoort: Resultaten Scoren.
- Mayet, S., Farrell, M., Ferri, M., Amato, L., & Davoli, M. (2005). Psychosocial treatment for opiate abuse and dependence. Cochrane Review Library. Cochrane Database Syst Rev. 2005 Jan 25;(1):CD004330. Cochrane Database of Systematic Reviews 2005(1), Article CD004330. The Cochrane Library Database.
- McCaul, M.E., Stitzer, M.L., Bigelow, G.E., & Liebson, I.A. (1984). Contingency management interventions: effects on treatment outcome during methadone detoxification. Journal of Applied Behavior Analysis., 17, 35-43.
- McCusker, J., Vickers-Lahti, M., Stoddard, A., Hindin, R., Bigelow, C., Zorn, M., e.a. (1995). The effectiveness of alternative planned durations of residential drug abuse treatment. American Journal of Public Health, 85, 1426-1429.
- McCusker, J., Bigelow, C., Vickers-Lahti, M., Spotts, D., Garfield, F., & Frost R. (1997). Planned duration of residential drug abuse treatment: Efficacy versus effectiveness. Addiction, 92, 1467-1478
- NICE. (2007a). Drugmisuse: Opioid detoxification. London: National Institute for Health and Clinical Excellence.
- NICE. (2007b). Drug misuse: Psychosocial interventions. London: National Institute for Health and Clinical Excellence.
- Nielsen, A.L., Scarpitti, F.R., & Inciardi, J.A. (1996). Integrating the therapeutic community and work release for drug-involved offenders The CREST Program. Journal of Substance Abuse Treatment, 13, 349-358.
- Nuttbrock, L.A., Rahav, M., Rivera, J.J., Ng-Mak, D.S., & Link, B.G. (1998). Outcomes of homeless mentally ill chemical abusers in community residences and a therapeutic community. Psychiatric Services, 49, 68-76.
- Polen, M.R., Whitlock, E. P, Wisdom, J.P., Nygren, P, & Bougatsos, C. (2008). Screening in primary care settings for illicit drug use: Staged systematic review for the United States Preventive Services Task Force. Rockville, MD: Agency for Healthcare Research and Quality.
- Radhakishun, F.S., Bos, J. van den, Heijden, B.C. van der, Roes, K.C., & O'Hanlon, J.F. (2000). Mirtazapine effects on alertness and sleep in patients as recorded by interactive telecommunication during treatment with different dosing regimens. Journal of Clinical Psychopharmacology, 20, 531-537.
- Rash, C.J., Olmstead, T.A., & Petry, N.M. (2009). Income does not affect response to contingency management treatments among community substance abuse treatment-seekers. Drug and Alcohol Dependence, 104, 249-253.
- San, L., Cami, J., Fernandez, T., Olle, J. M., Peri, J.M., & Torrens, M. (1992). Assessment and management of opioid withdrawal symptoms in buprenorphine-dependent subjects. British Journal of Addiction, 87, 55-62.
- Schaap, G.E. (1987). De therapeutische gemeenschap voor alcoholisten: diagnostiek, behandeling en effectiviteit bij afhankelijkheidsproblemen. Assen: Van Gorcum.
- Sorensen, J.L., Andrews, S., Delucchi, K.L., Greenberg, B., Guydish, J., Masson, C.L., & Shopshire, M. (2009). Methadone patients in the therapeutic community: A test of equivalency. Drug & Alcohol Dependence, 100, 1-2, 100-106.
- Saletu-Zyhlarz, G.M., Abu-Bakr, M.H., Anderer, P., Semler, B., Decker, K., Parapatics, S., e.a. (2001). Insomnia related to dysthymia: Polysomnographic and psychometric comparison with normal controls and acute therapeutic trials with trazodone. Neuropsychobiology, 44, 139-149.
- Tassniyom, K., Paholpak, S., Tassniyom, S., & Kiewyoo, J. (2010). Quetiapine for primary insomnia: A double blind, randomized controlled trial. Journal of the MedicalAssociation of Thailand, 93, 729-734.
- Wildt, W. de, Rietdijk, E.A., Brink W. van den, Dijk, A.A., Schippers, G.M., & Walburg, J.A. (2001). Achilles Leefstijl 2: Resultaten Scoren/ Ontwikkelcentrum Kwaliteit en innovatie. Zeist: Cure&Care publishers.
- Winokur, A., DeMartinis, N.A., III, McNally, D.P., Gary, E.M., Cormier, J.L., & Gary, K.A. (2003). Comparative effects of mirtazapine and fluoxetine on sleep physiology measures in patients with major depression and insomnia. Journal of Clinical Psychiatry, 64, 1224-1229.
- Zavesicka, L., Brunovsky, M., Horacek, J., Matousek, M., Sos, P., Krajca, V., & Höschl, C. (2008). Trazodone improves the results of cognitive behaviour therapy of primary insomnia in non-depressed patients. Neuro Endocrinology Letters, 29, 895-901.








Beoordelingsdatum en geldigheid
Publicatiedatum : 01-10-2014
Beoordeeld op geldigheid : 01-01-2013
De Nederlandse Vereniging voor Psychiatrie is als houder van deze richtlijn de eerstverantwoordelijke voor de actualiteit van deze richtlijn. Uiterlijk in 2017 bepaalt de NVvP of deze richtlijn nog actueel is. Indien nodig wordt een nieuwe werkgroep geïnstalleerd om de richtlijn te herzien. De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn om een herzieningstraject te starten.
De andere aan deze richtlijn deelnemende beroepsverenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid voor het bewaken van de actualiteit van de aanbevelingen in de richtlijn; hen wordt verzocht relevante ontwikkelingen kenbaar te maken aan de eerstverantwoordelijke.
Algemene gegevens
Financiering en opdrachtgevers: Centrale Commissie Behandeling Heroïneverslaving (CCBH), Nederlandse Vereniging voor Psychiatrie (NVvP).
Doel en doelgroep
Doelstelling
Deze richtlijn is een document met aanbevelingen ter ondersteuning van de dagelijkse praktijkvoering. In de conclusies wordt aangegeven wat de wetenschappelijke stand van zaken is. De aanbevelingen zijn gericht op het expliciteren van optimaal professioneel handelen in de gezondheidszorg en zijn gebaseerd op de resultaten van wetenschappelijk onderzoek en aansluitende meningsvorming. In deze aanbevelingen zijn naast de wetenschappelijke argumenten ook professionele kennis en ervaringskennis meegenomen, samengevat in de overige overwegingen.
Deze richtlijn beoogt een leidraad te geven voor de dagelijkse praktijk van hulpverleners in de gezondheidszorg die betrokken zijn bij diagnostiek en behandeling van patiënten met opiaatverslaving. Om de implementatie te bevorderen, biedt deze richtlijn aanknopingspunten voor protocollen op plaatselijk, instituuts- of regioniveau en voor transmurale afspraken.
Doelgroep
Deze richtlijn is geschreven voor alle leden van de beroepsgroepen die aan de ontwikkeling van de richtlijn hebben bijgedragen: psychiaters, psychologen, verslavingsgeneeskundigen, verpleegkundigen en verzorgenden in de verslavingszorg (zie ook ‘Samenstelling werkgroep’).
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in december 2009 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van de Nederlandse Vereniging voor Psychiatrie (NVvP), het Nederlands Instituut van Psychologen (NIP), de Vereniging voor Verslavingsgeneeskunde Nederland (VVGN) en Verpleegkundigen & Verzorgenden Nederland (V&VN), onder voorzitterschap van professor doctor Wim van den Brink, hoogleraar psychiatrie en verslaving aan de Universiteit van Amsterdam.
De werkgroepleden waren door de wetenschappelijke verenigingen gemandateerd voor deelname aan deze werkgroep; de totale samenstelling van de werkgroep is goedgekeurd door alle deelnemende wetenschappelijke verenigingen. De werkgroepleden zijn gezamenlijk verantwoordelijk voor de integrale tekst van deze conceptrichtlijn. De volgende personen hadden zitting in de werkgroep.
- Nederlandse Vereniging voor Psychiatrie (NVvP):
- Wim van den Brink (voorzitter);
- Hein de Haan;
- Pieter-Jan Carpentier.
- Nederlands Instituut van Psychologen (NIP):
- Gerard Schippers (vice-voorzitter);
- Ellen Vedel.
- Vereniging voor Verslavingsgeneeskunde Nederland (WGN):
- Hein Sigling.
- Verpleegkundigen & Verzorgenden Nederland (V&VN):
- Chris Loth.
Voor de ontwikkeling van uitgangsvragen, teksten en aanbevelingen is contact gezocht met de Nederlandse Internisten Vereniging om een vertegenwoordiger te leveren met deskundigheid in het onderwerp methadon en QT-verlenging. Daarop is door deze vereniging Gerard Rongen als werk- groeplid toegevoegd.
Klankbordgroep
Bij het vaststellen van de uitgangsvragen en het vaststellen van de conceptversie van de richtlijn is om input gevraagd van de klankbordgroep. Deze klankbordgroep bestond uit vertegenwoordigers van diverse beroepsverenigingen en belanghebbende partijen. Binnen deze klankbordgroep werd een aparte focusgroep patiëntenparticipatie gevormd. De volgende personen hadden zitting in de klankbordgroep:
- K.A.H. van der Horst, Tactus Verslavingszorg.
- C. Keuch, Cliëntenraad Arkin Jellinek, Amsterdam.
- R. van den Abeele, lsovd.
- R. Ashruf, Vereniging voor Verslavingsgeneeskunde Nederland.
- R. Asma, Cliëntenraad Mondriaan.
- W. Barends, Brijder Verslavingszorg.
- F. Bary, Centrale Cliëntenraad Centrum Maliebaan.
- M. Boonstra, Jellinek.
- J. van Essen, Tactus Verslavingszorg.
- E. Gillet, Cliëntenraad Novadic-Kentron.
- H. Gras, Altrecht.
- M. de Haan, Belangenvereniging Druggebruikers mdhg.
- M. Hazenbroek, lsovd.
- C. de Jong, Vereniging voor Verslavingsgeneeskunde Nederland.
- M. Kat, Regiocliëntenraad Brijder Noord-Holland.
- C. Koster, Cliëntenraad Tactus Verslavingszorg.
- W. Los, Belangenvereniging Druggebruikers mdhg.
- T. Malesevic, ggz Arkin, cluster Verslaving en Psychiatrie.
- M. Merkx, Nederlandse Vereniging van Psychologen.
- G. van Santen, ggd.
- V. dos Santos, Belangenvereniging Druggebruikers mdhg.
- E. Tolkamp, Cliëntenraad Mondriaan.
- P. Vossenberg, Tactus Verslavingszorg.
Externe deskundigen
Voor vier onderwerpen is specifieke input gevraagd aan externe deskundigen. Voor de wijze van dosering van naloxon bij een overdosering opiaten (module ‘Crisisinterventie bij overdosering’) is informatie gevraagd van de heer D. Kagenaar, anesthesist in het Flevoziekenhuis te Almere. Voor module ‘Crisisinterventie bij overdosering’ (Onderzoek somatische gezondheid) is inbreng gevraagd van de heer R. Jamin, tot 1 januari 2012 arts voor verslavingsziekten. Voor de modules over acupunctuur en ibogaïne zijn teksten geleverd door mevrouw C. de Jong, anesthesioloog-verslavingsarts bij Stichting Miroya en onderzoeker via de afdeling Experimentele Anesthesiologie, amc, Amsterdam. Deze teksten zijn na de commentaarfase bewerkt door de werkgroep en door de heer P. Blanken, senior onderzoeker bij Parnassia Addiction Research Centre (parc), Brijder Verslavingszorg.
Belangenverklaringen
Een map met verklaringen van werkgroepleden over mogelijke financiële belangenverstrengeling ligt ter inzage bij de Nederlandse Vereniging voor Psychiatrie. Er zijn geen bijzondere vormen van belangenverstrengeling gemeld.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is geprobeerd rekening te houden met de implementatie van de richtlijn en de daadwerkelijke uitvoerbaarheid van de aanbevelingen. Daarbij is expliciet gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren.
Deze richtlijn wordt verspreid onder alle relevante beroepsgroepen en instellingen. Daarnaast wordt een samenvatting van de richtlijn gepubliceerd in het Nederlands Tijdschrift voor Geneeskunde en in tijdschriften van de deelnemende wetenschappelijk verenigingen. Ook is de richtlijn te downloaden vanaf de website van het Trimbos-instituut (www.trimbos.nl of www.ggzrichtlijnen.nl) en via de websites van de NVvP en ccbh. Naast de richtlijn zelf wordt ook een versie voor patiënten ontwikkeld, in samenwerking met leden van de focusgroep patiëntenarticipatie, uitgevoerd door Stichting Mainline.
Werkwijze
De multidisciplinaire werkgroep is bij het opstellen van de uitgangsvragen uitgegaan van het proces van diagnostiek, indicatiestelling en behandeling van opiaatverslaving. Daartoe zijn uitgangsvragen opgesteld, waarvoor via de methodiek van evidence-based richtlijnontwikkeling (ebro) antwoorden zijn geformuleerd in de vorm van aanbevelingen. De uitgangsvragen zijn besproken met de klankbordgroep en de focusgroep patiëntenparticipatie.
De werkgroep werkte gedurende 24 maanden (9 vergaderingen) aan de totstandkoming van de conceptrichtlijn. Voor de beantwoording van de uitgangsvragen werd de volgende werkwijze gehanteerd. De Guidelines for the psychosocially assisted pharmacological treatment of opioid dependence (WHO, 2009) werd als basis voor de antwoorden gekozen. Deze richtlijn werd daartoe met behulp van het AGREE-instrument als kwalitatief goed beoordeeld door het Trimbos-instituut.
Daarnaast werden twee richtlijnen gebruikt die door NICE (Engeland) zijn ontwikkeld: Drug misuse: Opioid detoxification (nice, 2007a) en Drug misuse: Psychosocial interventions (nice, 2007b). Omdat NICE-richtlijnen algemeen als gouden standaard voor richtlijnontwikkeling worden beschouwd, zijn deze richtlijnen door de werkgroep als kwalitatief goede richtlijnen geaccepteerd zonder een aanvullende AGREE-beoordeling.
De werkgroep heeft besloten dat van publicaties die worden gebruikt voor beantwoording van uitgangsvragen en die in de genoemde richtlijnen worden besproken, geen nieuwe bewijstabellen (evidencetabellen) zouden worden gemaakt. In de literatuurlijsten zal duidelijk worden aangegeven in welke richtlijn een publicatie is gebruikt en beoordeeld. De geïnteresseerde lezer wordt uitgenodigd om in die richtlijnen informatie over de betreffende publicatie en de beoordeling daarvan te lezen.
Voor het beantwoorden van de uitgangsvragen is ook gezocht naar bronnen die zijn gepubliceerd nadat deze richtlijnen zijn gepubliceerd. En omdat de richtlijnen niet alle uitgangsvragen behandelen, zijn eigen zoekacties uitgevoerd in Pubmed, Psychinfo, Medline en de Cochrane Database en Cinahl. Voor zover dergelijke publicaties zijn opgenomen in de conclusies, zijn van die publicaties zo veel mogelijk bewijstabellen gemaakt, waarin beoordeling van de publicaties en samenvatting van de resultaten is opgenomen.
De leden van de redactie hebben richtlijnteksten geformuleerd (bestaande uit, per uitgangsvraag: inleiding, wetenschappelijke onderbouwing, conclusies op basis van wetenschappelijke onderbouwing, overige overwegingen en aanbevelingen). Deze teksten werden in de werkgroepbijeenkomsten besproken. Op onderdelen leverden de overige werkgroepleden tekstvoorstellen.
Afrondingsfase
De uiteindelijke teksten vormen samen de conceptrichtlijn die in januari 2012 per e-mail in pdf aan alle betrokken beroepsverenigingen, aan de leden van de klankbordgroep, aan de lpggz en via internet aan het veld ter commentaar aangeboden. Dit commentaar is door de werkgroep verwerkt. Alle commentaar is van een reactie voorzien. Deze commentaartabel is voor het publiek in te zien op de website van de NVvP en via www. ggzrichtlijnen.nl. Na verwerking van het commentaar is de richtlijn ter autorisatie aan de betrokken verenigingen en het Landelijk Platform GGz (lpggz) aangeboden.
Wetenschappelijke onderbouwing
De richtlijn is voor zover mogelijk gebaseerd op bewijs uit gepubliceerd wetenschappelijk onderzoek, voor een deel samengevat in de eerdergenoemde richtlijnen van NICE en WHO. Daarnaast werden relevante artikelen gezocht door het verrichten van systematische zoekacties. Er werd gezocht in de Cochrane Database, Medline, Psychinfo, en bij vragen waarvoor dit relevant was ook in Cinahl. Op verzoek zijn de volledige zoekstrategieën beschikbaar. Daarnaast werden artikelen geëxtraheerd uit literatuurlijsten van opgevraagde bronnen.
Er was onvoldoende financiële ruimte om alle genoemde artikelen te wegen via de uitvoering van nieuwe meta-analyses. De werkgroep heeft ervoor gekozen deze publicaties toch op te nemen en te gebruiken in de wetenschappelijke onderbouwing van de conclusies. In een volgende versie van de richtlijn kunnen deze publicaties dan gewogen worden.
In de literatuurlijsten per module wordt duidelijk gemaakt welke publicaties afkomstig zijn uit de genoemde richtlijnen, voor welke publicaties er voor deze richtlijn bewijstabellen zijn gemaakt, en welke publicaties wel gebruikt zijn in deze richtlijn, maar waarvan geen formele bewijstabellen zijn gemaakt.
De keuzes voor de indeling van methodologische kwaliteit van studies en de indeling van niveaus van bewijs van conclusies zijn gebaseerd op de EBRO-methodiek (evidence-based richtlijnontwikkeling). In de volgende tabellen zijn deze indelingen samengevat.
Tabel 1.1 Indeling van methodologische kwaliteit van individuele onderzoeken
|
Classificatie |
Interventie |
Diagnostisch accuratesseonderzoek |
Schade of bijwerkingen, etiologie, prognose |
|
A1 |
Systematische review van ten minste twee onafhankelijk van elkaar uitgevoerde onderzoeken van A2-niveau. |
||
|
A2
|
Gerandomiseerd dubbelblind vergelijkend klinisch onderzoek van goede kwaliteit van voldoende omvang.
|
Onderzoek ten opzichte van een referentietest (een ‘gouden standaard') met tevoren gedefinieerde afkapwaarden en onafhankelijke beoordeling van de resultaten van test en gouden standaard, betreffende een voldoende grote serie van opeenvolgende patiënten die allen de index- en referentietest hebben gehad. |
Prospectief cohortonderzoek van voldoende omvang en follow-up, waarbij adequaat gecontroleerd is voor confounding en selectieve follow-up voldoende is uitgesloten. |
|
B
|
Vergelijkend onderzoek, maar niet met alle kenmerken als genoemd onder A2 (hieronder valt ook patiënt-controleonderzoek, cohortonderzoek). |
Onderzoek ten opzichte van een referentietest, maar niet met alle kenmerken die onder A2 zijn genoemd.
|
Prospectief cohort- onderzoek, maar niet met alle kenmerken als genoemd onder A2, of retrospectief cohortonderzoek, of patiënt- controleonderzoek. |
|
C |
Niet-vergelijkend onderzoek. |
||
|
D |
Mening van deskundigen. |
||
Deze classificatie is alleen van toepassing in situaties waarin om ethische of andere redenen gecontroleerde trials niet mogelijk zijn. Zijn die wel mogelijk dan geldt de classificatie voor interventies.
Tabel 1.2 Niveau van de bewijsvoering in de conclusie
|
Niveau |
Conclusie gebaseerd op |
|
1 |
Onderzoek van niveau A1 of ten minste twee onafhankelijk van elkaar uitgevoerde onderzoeken van niveau A2. |
|
2 |
Eén onderzoek van niveau A2 of ten minste twee onafhankelijk van elkaar uitgevoerde onderzoeken van niveau B. |
|
3 |
Eén onderzoek van niveau B of C. |
|
4 |
Mening van deskundigen. |
