Beste ingreep stenose
Uitgangsvraag
Wat is de beste chirurgische ingreep bij patiënten met stenose?
Aanbeveling
Kies als operateur de meest geëigende chirurgische techniek, daar uit de literatuur niet duidelijk blijkt wat de beste operatieve decompressie voor een kanaalstenose is.
Geef als operateur inzicht in de resultaten en complicaties van een operatieve decompressie zodat de patiënt een goede keuze kan maken over het al dan niet ondergaan van een chirurgische ingreep.
Overwegingen
Op basis van de huidige literatuur is geen duidelijk onderscheid tussen de verschillende decompressieve technieken aan te geven. De meer minimaal invasieve technieken zijn op zijn best even goed als de meer klassieke laminectomie. Omdat ervan uitgegaan mag worden dat de gepubliceerde studies door mensen beschreven zijn die ervaren in de onderzochte methoden waren, is de ervaring van de operateur met een bepaalde methode belangrijker dan de methode op zich. Dit is van groot belang voor de patiënt. Hij hoeft niet op zoek naar een operateur die een bepaalde techniek hanteert, maar naar diegene die vaker een decompressie uitvoert voor kanaalstenose. De tijdslimiet van de literatuur zoektocht maakte de exclusie van twee relevante artikelen mogelijk. Recent zijn de resultaten van twee RCT’s beschreven waarbij gekeken werd naar de effecten van spondylodese bij een degeneratieve wervelkanaalstenose en bij een degeneratieve spondylolisthesis. Het blijkt dat toevoeging van een spondylodese bij een wervelkanaalstenose of een stabiele spondylolisthesis (max graad1) geen meerwaarde heeft (Försth, 2016; Ghogawala, 2016).
Onderbouwing
Over de beste manier van posterieure decompressie wegens een lumbale kanaalstenose bestaat wereldwijd geen consensus. Er zijn verschillende methoden, waarbij gevarieerd kan worden van de klassieke laminectomie met beiderzijds afschuiven van de paravertebrale musculatuur en het wegnemen van de midline-structuren tot de unilaterale laminotomie met bilaterale decompressie (eenzijdig afprepareren paravertebrale musculatuur) en de split laminectomie waarbij de spieren niet op de klassieke wijze worden weggeprepareerd. Daartussen bestaan nog een aantal variaties. In Nederland vinden alle bovengenoemde mogelijkheden plaats, waarbij in het kader van streven naar minimale invasieve technieken, de laatstgenoemde technieken meer en meer de voorkeur genieten. De diversiteit in operatieve behandelingen voor een bepaalde behandeling, zelfs binnen één kliniek, duidt op het ontbreken van duidelijk bewijs waarbij de klinische uitkomsten voor één methode beter zijn ten opzichte van de andere. Kritische evaluatie van de bestaande literatuur is op zijn plaats om tot een advies te komen ten aanzien van de uit te voeren ingreep, opdat de verwachtingen en uitkomsten beter voorspelbaar en ook vergelijkbaar zijn.
Vergelijking 1 Bilaterale laminotomie vs. conventionele laminectomie
Zeer laag GRADE |
Het is mogelijk dat patiënten na een bilaterale laminotomie iets minder pijn in het been hebben ten opzichte van patiënten die een conventionele laminectomie hebben ondergaan.
Bronnen (Celik, 2010; Fu, 2008) |
Zeer laag GRADE |
Het is mogelijk dat bilaterale laminotomie leidt tot een licht beter functioneren ten opzichte van conventionele laminectomie.
Bronnen (Celik, 2010; Fu, 2008; Thome, 2005) |
Laag GRADE |
Er zijn aanwijzingen dat patiënten na een bilaterale laminotomie iets minder pijn in de rug hebben ten opzichte van patiënten die een conventionele laminectomie hebben ondergaan.
Bronnen (Celik, 2010; Fu, 2008) |
Laag GRADE |
Er zijn aanwijzingen dat patiënten met een bilaterale laminotomie iets minder complicaties hebben dan patiënten die een conventionele laminectomie hebben ondergaan.
Bronnen (Celik, 2010; Fu, 2008; Thome, 2005) |
Vergelijking 2 Unilaterale laminotomie vs. conventionele laminectomie
Zeer laag GRADE |
Het is onduidelijk of er een verschil is in functioneren na een unilaterale laminotomie ten opzichte van een conventionele laminectomie.
Bronnen (Gurelik, 2012; Yagi, 2009; Thome, 2005) |
Laag GRADE |
Er zijn aanwijzingen dat er geen verschil is in het aantal complicaties tussen patiënten met een unilaterale laminotomie en patiënten met een conventionele laminectomie.
Bronnen (Thome, 2005) |
Vergelijking 3 Split-spinous process laminotomie vs. laminectomie
Laag GRADE |
Het is mogelijk dat patiënten na een split-spinous laminotomie iets minder pijn in het been hebben ten opzichte van patiënten die een conventionele laminectomie hebben ondergaan.
Bronnen (Liu, 2013; Rajesekaran, 2013) |
Zeer laag GRADE |
Er zijn aanwijzingen dat er geen verschil is in functioneren na een split-spinous laminotomie ten opzichte van een conventionele laminectomie.
Bronnen (Liu, 2013; Rajesekaran, 2013; Watanabe, 2011) |
Zeer laag GRADE |
Het is mogelijk dat patiënten na een split-spinous laminotomie iets minder pijn in de rug hebben ten opzichte van patiënten die een conventionele laminectomie hebben ondergaan.
Bronnen (Liu, 2013; Rajesekaran, 2013) |
Laag GRADE |
Er zijn aanwijzingen dat er geen verschil is in het aantal complicaties tussen patiënten met een split-spinous laminotomie en patiënten met een conventionele laminectomie
Bronnen (Liu, 2013; Rajesekaran, 2013; Watanabe, 2011) |
Beschrijving studies
De studie van Overdevest uit 2015 betreft een Cochrane review. In deze systematische review zijn drie verschillende vergelijkingen uitgewerkt, namelijk:
- Bilaterale laminotomie vs. conventionele laminectomie;
- Unilaterale laminotomie vs. conventionele laminectomie;
- Split-spinous process laminotomie vs. conventionele laminectomie.
Onder bilaterale laminotomie wordt verstaan: bilateraal afschuiven paravertebrale musculatuur met intact laten midline structuren (wervelboog, processus spinosus, ligamentum interspinale en ligamentum supraspinale) gevolgd door een decompressie door bilaterale verwijdering van het onderste deel van de rostrale wervelboog en het bovenste deel van de caudale wervelboog.
In de Cochrane review zijn drie artikelen beschreven die deze vergelijking hebben onderzocht (Celik, 2010; Fu, 2008; Thome, 2005). In de drie studies zijn in totaal 312 patiënten beschreven. De follow-up varieerden van 16 maanden tot 65 maanden. Zowel in de studie van Celik als in die van Fu lag de gemiddelde leeftijd rond de 60 jaar, terwijl de patiënten in de studie van Thome iets ouder waren (gemiddeld 70 jaar). In de drie studies varieerden het percentage mannelijke patiënten tussen de 45% en 50%. Voor deze vergelijking zijn er vier uitkomstmaten uitgewerkt, namelijk pijn in het been (VAS), pijn in de rug (VAS), complicaties en functioneren (Standardized Disability Index).
Unilaterale laminotomie voor bilaterale decompressie betreft unilaterale verwijdering van het onderste deel van de rostrale wervelboog en het bovenste deel van de caudale wervelboog na unilaterale afschuiving van de paravertebrale musculatuur zonder de verwijdering van de posterieure midline structuur (processus spinosus, ligamentum interspinosum en ligamentum supraspinale). De midline structuren die deel uitmaken van de omhulling van het spinale kanaal worden ondermijnd om beter zicht te krijgen op de contralaterale zijde.
Deze vergelijking is in de Cochrane review door drie artikelen beschreven (Thome, 2015; Gurelik, 2012; Yagi, 2009). De studie van Thome uit 2005 beschreef zowel de unilaterale vergelijking als de bilaterale vergelijking en is in de analyse van beide vergelijkingen meegenomen. In totaal beschrijven de drie artikelen 173 patiënten. Het percentage mannen varieert van 29% (Yagi, 2009) tot 45% (Thome, 2005). Alleen de uitkomstmaten functioneren en complicaties zijn beschreven.
Bij de split-spinous process laminotomie wordt na een incisie van huid en onderliggend weefsel tot op de processi spinosi de processus spinosus met een instrument gekliefd in de midline in het sagittale vlak. Op de overgang van processus spinosus lamina worden de helften gebroken, waarna de twee helften naar weerszijden worden geprepareerd. Hierbij worden de spieren zonder veel dissectie naar lateraal bewogen en komen de lamina a vue. De posterior tension band zou hierdoor beter intact blijven. Een laminectomie, laminotomie of laminoplastiek kunnen worden uitgevoerd.; Vier studies beschrijven deze vergelijking (Cho, 2007; Liu, 2013; Rajesekaran, 2013; Watanabe, 2011).
Alle vier de studies zijn beschreven in de Cochrane review (Overdevest, 2015). Pijn in het been en pijn in de rug zijn in beide gevallen in twee studies beschreven (Liu, 2013; Rajesekaran, 2013). De uitkomstmaten complicaties en functioneren (Standardized Disability Index) zijn in drie studies beschreven (Liu, 2013; Rajesekaran, 2013; Watanabe, 2011).
Resultaten
Vergelijking 1 Bilaterale laminotomie vs. conventionele laminectomie
1.1
Uitkomstmaat Pijn in het been:
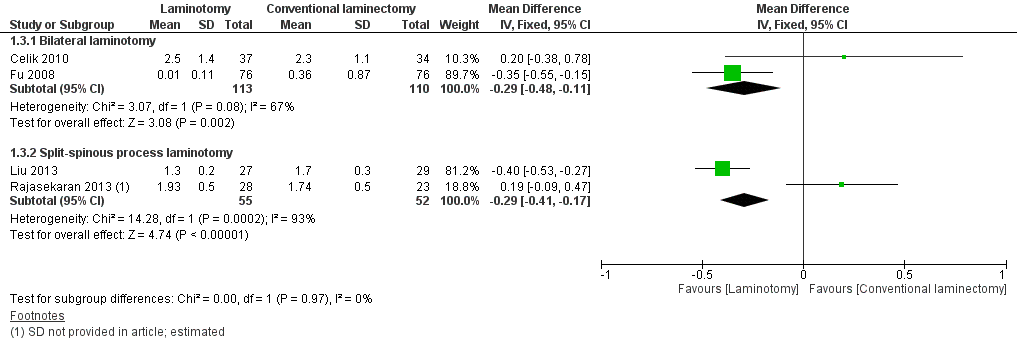
De uitkomstmaat Pijn in het been is in twee studies beschreven (Celik, 2010; Fu, 2008). De pijn werd op een Visueel Analoge Schaal (VAS) van 0 tot 10 gemeten. De resultaten van deze twee studies zijn gepoold (tabel 1), daar kwam een mean difference van -0,29 (95% CI -0,48 tot -0,11) met een aanzienlijke mate van heterogeniteit (I2 67%). Het verschil is statistisch significant verschillend in het voordeel van de interventie. De grens voor klinische relevantie (1,5 punten verschil op de VAS schaal), wordt niet gehaald.
Tabel 1 Uitkomstmaat Pijn in het been
Bewijskracht van de literatuur
De bewijskracht voor de uitkomstmaat pijn in het been is met drie niveaus verlaagd gezien beperkingen in de onderzoeksopzet; hoge heterogeniteit van de resultaten (inconsistentie) en het passeren van de grens voor klinische besluitvorming. De uiteindelijke bewijskracht komt uit op zeer laag.
1.2
Uitkomstmaat Functioneren:
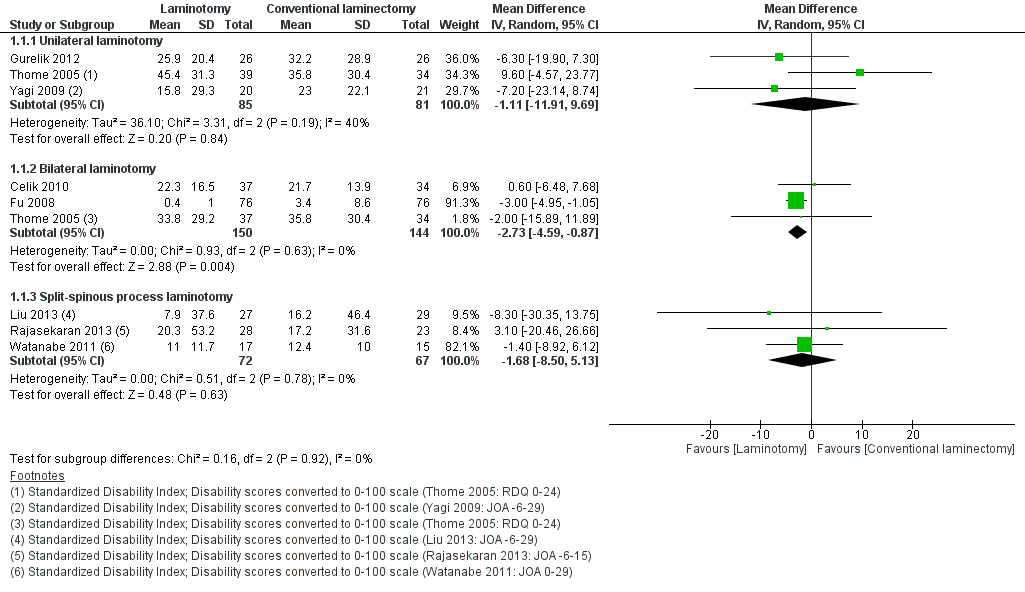
Deze uitkomstmaat is beschreven in drie studies (Celik, 2010; Fu, 2008; Thome, 2005) en is gedefinieerd als de Standardized Disability Index. Het gepoolde leverde een mean difference effect van -2,73 (95% CI -4,59 tot -0,87) (tabel 2) in het voordeel van de interventie. Heterogeniteit was laag (I2 0%). Ofschoon statistisch significant behaalt het effect niet de minimale grens van klinische besluitvorming, welke voor de Standardized Disability Index was vastgesteld op een verschil van 10 punten.
Tabel 2 Uitkomstmaat Standardized Disability Index
Bewijskracht van de literatuur
De bewijskracht voor de uitkomstmaat functioneren is met drie niveaus verlaagd gezien beperkingen in de onderzoeksopzet; vanwege het passeren van de grens voor klinische besluitvorming en vanwege het geringe aantal patiënten. De uiteindelijke bewijskracht komt uit op zeer laag.
1.3
Uitkomstmaat Pijn in de rug:
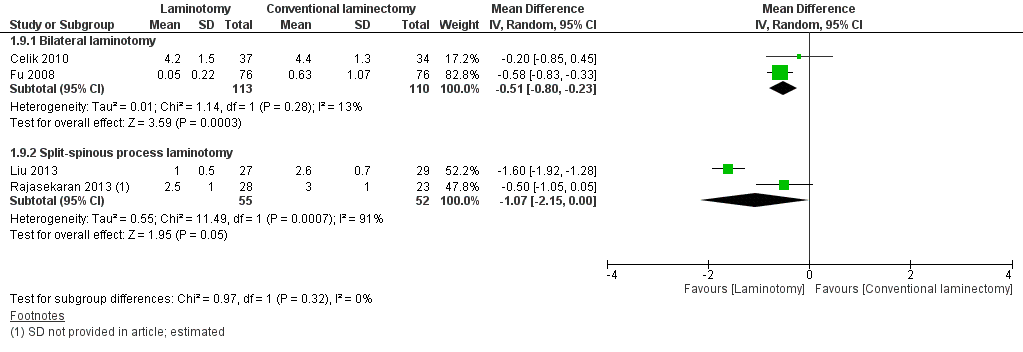
De uitkomstmaat Pijn in de rug is in twee studies beschreven (Celik, 2010; Fu, 2008). De pijn werd op een Visueel Analoge Schaal (VAS) van 0 tot 10 gemeten. De resultaten van deze twee studies zijn gepoold (tabel 3), daar kwam een mean difference van -0,51 (95% CI -0,80 tot -0,23) met een geringe mate van heterogeniteit (I2 13%). Het verschil is statistisch significant verschillend in het voordeel van de interventie. De grens voor klinische relevantie (1,5 punten verschil op de VAS schaal), wordt niet gehaald.
Tabel 3 Uitkomstmaat Pijn in rug
Bewijskracht van de literatuur
De bewijskracht voor de uitkomstmaat pijn in de rug is met twee niveaus verlaagd gezien beperkingen in de onderzoeksopzet en het passeren van de grens voor klinische besluitvorming. De uiteindelijke bewijskracht komt uit op laag.
1.4
Uitkomstmaat Complicaties:
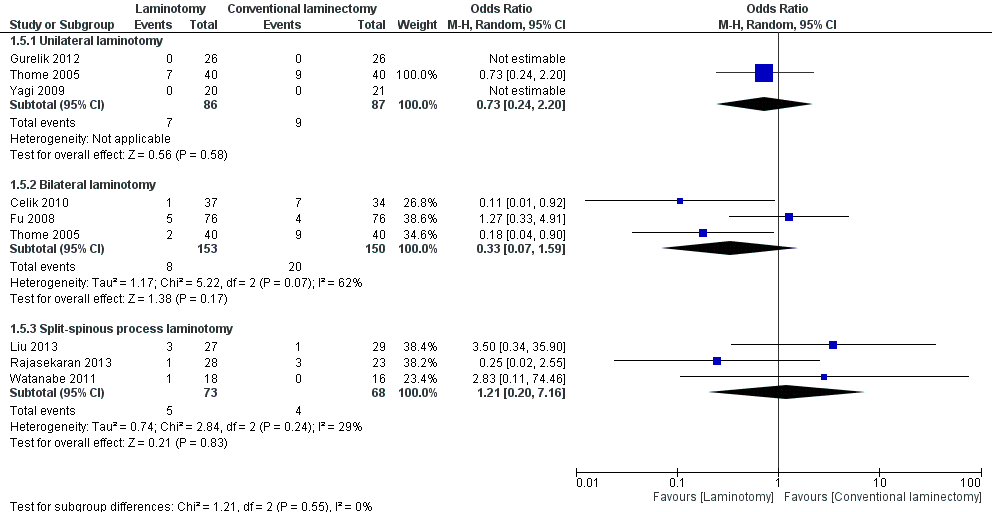
Drie studies (Celik, 2010; Fu, 2008; Thome, 2005) hebben de uitkomstmaat complicaties beschreven, welke was gedefinieerd als 30-dagen mortaliteit, serieuze iatrogene neurologische problemen, heroperatie, wondinfectie of trombose. Het gepoold effect van de drie studies leidde tot een odds ratio van 0,33 (95% CI 0,07 tot 1,590) met een aanzienlijke mate van heterogeniteit (I2 62%). Het resultaat is in het voordeel van de interventie, maar is niet statistisch significant (tabel 4).
Tabel 4 Uitkomstmaat Complicaties
Bewijskracht van de literatuur
De bewijskracht voor de uitkomstmaat complicaties is met twee niveaus verlaagd gezien beperkingen in de onderzoeksopzet en het passeren van de grens voor klinische besluitvorming. De uiteindelijke bewijskracht komt uit op laag.
Vergelijking 2 Unilaterale laminotomie vs. conventionele laminectomie
2.1
Uitkomstmaat functioneren:
Deze uitkomstmaat is beschreven in drie studies (Gurelik, 2012; Yagi, 2009; Thome, 2005) en is gedefinieerd als de Standardized Disability Index. Het gepoolde leverde een mean difference effect van -1,11 (95% CI -19,90 tot 7,30) (tabel 2) in het voordeel van de interventie. Echter is het betrouwbaarheidsinterval erg breed en bevat het de waarde 0, hetgeen inhoudt dat er geen verschil is tussen de interventie en de controle. Er was sprake van matige heterogeniteit (I2 40%). Het effect is niet statistisch significant en behaalt niet de minimale grens van klinische besluitvorming, welke voor de Standardized Disability Index was vastgesteld op een verschil van 10 punten.
Bewijskracht van de literatuur
De bewijskracht voor de uitkomstmaat functioneren is met drie niveaus verlaagd gezien beperkingen in de onderzoeksopzet; het passeren van de grens voor klinische besluitvorming en de mate van heterogeniteit. De uiteindelijke bewijskracht komt uit op zeer laag.
2.2
Uitkomstmaat Complicaties:
Slechts één studie (Thome, 2005) beschreef de uitkomstmaat complicaties, welke was gedefinieerd als 30-dagen mortaliteit, serieuze iatrogene neurologische problemen, heroperatie, wondinfectie of trombose. Het gevonden effect was een odds ratio van 0,73 (95% CI 0,24 tot 2,20). Het resultaat is in het voordeel van de interventie, maar is niet statistisch significant (tabel 4).
Bewijskracht van de literatuur
De bewijskracht voor de uitkomstmaat complicaties is met twee niveaus verlaagd gezien het passeren van de grens voor klinische besluitvorming en het geringe aantal patiënten. De uiteindelijke bewijskracht komt uit op laag.
Vergelijking 3 Split-spinous process laminotomie vs. laminectomie
3.1
Uitkomstmaat Pijn in het been:
De uitkomstmaat Pijn in het been is in twee studies beschreven (Liu, 2013; Rajesekaran, 2013). De pijn werd op een Visueel Analoge Schaal (VAS) van 0 tot 10 gemeten. De resultaten van deze twee studies zijn gepoold (tabel 1), daar kwam een mean difference van -0,29 (95% CI -0,41 tot -0,17) met een zeer sterke mate van heterogeniteit (I2 93%). Het verschil is statistisch significant verschillend in het voordeel van de interventie. Echter haalt het resultaat niet de grens van klinische relevantie, welke voor de VAS is vastgesteld op een verschil van 1,5 punten.
Bewijskracht van de literatuur
De bewijskracht voor de uitkomstmaat pijn in het been is met drie niveaus verlaagd gezien het passeren van de grens voor klinische besluitvorming, het geringe aantal patiënten en de heterogeniteit van de studieresultaten. De uiteindelijke bewijskracht komt uit op zeer laag.
3.2
Uitkomstmaat functioneren:
Deze uitkomstmaat is beschreven in drie studies (Liu, 2013; Rajesekaran, 2013; Watanabe, 2011) en is gedefinieerd als de Standardized Disability Index. Het gepoolde leverde een mean difference effect van -1,68 (95% CI -8,50 tot 5,13) (tabel 2) in het voordeel van de interventie. Echter is het betrouwbaarheidsinterval erg breed en bevat het de waarde 0, hetgeen inhoudt dat er geen verschil is tussen de interventie en de controle. Er was sprake van een lage heterogeniteit (I2 0%). Het effect is niet statistisch significant en behaalt niet de minimale grens van klinische besluitvorming, welke voor de Standardized Disability Index was vastgesteld op een verschil van 10 punten.
Bewijskracht van de literatuur
De bewijskracht voor de uitkomstmaat functioneren is met twee niveaus verlaagd gezien het passeren van de grens voor klinische besluitvorming en het geringe aantal patiënten. De uiteindelijke bewijskracht komt uit op laag.
3.3
Uitkomstmaat Pijn in de rug:
De uitkomstmaat Pijn in de rug is in twee studies beschreven (Liu, 2013; Rajesekaran, 2013). De pijn werd op een Visueel Analoge Schaal (VAS) van 0 tot 10 gemeten. De resultaten van deze twee studies zijn gepoold (tabel 3), daar kwam een mean difference van -1,07 (95% CI -2,15 tot -0,00) met een geringe mate van heterogeniteit (I2 13%). Het verschil is statistisch significant verschillend in het voordeel van de interventie. Echter haalt het resultaat niet de grens van klinische relevantie, welke voor de VAS is vastgesteld op een verschil van 1,5 punten.
Bewijskracht van de literatuur
De bewijskracht voor de uitkomstmaat pijn in de rug is met drie niveaus verlaagd gezien het passeren van de grens voor klinische besluitvorming, het geringe aantal patiënten en de heterogeniteit van de studieresultaten. De uiteindelijke bewijskracht komt uit op zeer laag.
3.4
Uitkomstmaat Complicaties:
Drie studies (Liu, 2013; Rajesekaran, 2013; Watanabe, 2011) hebben de uitkomstmaat complicaties beschreven, welke was gedefinieerd als 30-dagen mortaliteit, serieuze iatrogene neurologische problemen, heroperatie, wondinfectie of trombose. Het gepoold effect van de drie studies leidde tot een odds ratio van 1,21 (95% CI 0,20 tot 7,16) met een geringe mate van heterogeniteit (I2 29%). Het resultaat is in het voordeel van de controlegroep, maar is niet statistisch significant (Tabel 4).
Bewijskracht van de literatuur
De bewijskracht voor de uitkomstmaat complicaties is met twee niveaus verlaagd gezien het passeren van de grens voor klinische besluitvorming en het geringe aantal patiënten. De uiteindelijke bewijskracht komt uit op laag.
Om de uitgangsvraag te kunnen beantwoorden is er een systematische literatuuranalyse verricht naar de volgende vraagstellingen:
Vergelijking 1:
Leidt een bilaterale laminotomie tot betere uitkomsten dan een conventionele laminectomie bij patiënten met lumbale stenose?
Vergelijking 2:
Leidt een unilaterale laminotomie voor bilaterale decompressie tot betere uitkomsten dan een conventionele laminectomie bij patiënten met lumbale stenose?
Vergelijking 3:
Leidt een split-spinous process laminotomie tot betere uitkomsten dan een conventionele laminectomie bij patiënten met lumbale stenose?
Relevante uitkomstmaten
De werkgroep achtte pijn in het been en functioneren voor de besluitvorming kritieke uitkomstmaten; pijn in de rug en postoperatieve complicaties voor de besluitvorming belangrijke uitkomstmaten. Geselecteerde uitkomstmaten zijn mede gebaseerd op een Delphi-studie (Chiarotto, 2015).
De werkgroep definieerde niet a priori de genoemde uitkomstmaten, maar hanteerde de in de studies gebruikte definities.
Voor het vaststellen van de Minimal clinically important difference (MCID) is gebruikt gemaakt van het artikel van Ostelo (2008), waar een 20% tot 30% verbetering ten opzichte van de baseline meting als minimaal klinisch relevant verschil wordt aangehouden (within-group change). Dit komt grofweg overeen met een verschil van 2 op de VAS schaal (0 tot 10), 2 op de NRS schaal (0 tot 10), 5 op de Roland Disability Questionnaire (0 tot 24) en 15 op de Oswestry Disability Questionnaire (0 tot 100) en 10 op de Standardized Disability Index. Voor deze uitkomstmaat zijn verschillende disability schalen geconverteerd naar een score tussen 0 en 100 om zo schalen zoals de Oswestry Disability Index (ODI) en de Roland Disability Questionnaire (RDQ) met elkaar te kunnen vergelijken. Voor de uitkomstmaat complicaties is elk statistisch significant verschil als klinisch relevant aangeduid. De werkgroep houdt dezelfde waarde aan als klinisch relevant verschil tussen de groepen (between-group change). Pas indien er bij een uitkomstmaat een statistisch significant verschil wordt gevonden worden er uitspraken over de klinische relevantie van dit verschil gedaan.
Zoeken en selecteren (Methode)
In de databases Medline (OVID), Embase (Elsevier) en Pubmed is met relevante zoektermen gezocht naar systematische reviews die chirurgische ingrepen bij patiënten met lumbale stenose beschreven. De zoekverantwoording is weergegeven onder het tabblad Verantwoording. De literatuurzoekactie leverde 428 treffers op. Studies werden geselecteerd op grond van de volgende selectiecriteria:
- studiedesign: systematische review van RCTs;
- populatie: patiënten met een lumbale stenose
- gepubliceerd tussen 1995 en februari 2016;
- full-tekst artikel beschikbaar in het Engels of Nederlands;
- beschrijving van minimaal één van de genoemde uitkomstmaten.
Op basis van titel en abstract werden in eerste instantie drie studies voorgeselecteerd. Na raadpleging van de volledige tekst, werden vervolgens twee studies geëxcludeerd (zie exclusietabel), en één studie definitief geselecteerd.
(Resultaten)
Een artikel is opgenomen in de literatuuranalyse (Overdevest, 2015). Het betreft een Cochrane review uit 2015. De belangrijkste studiekarakteristieken en resultaten zijn opgenomen in de evidence-tabellen. De evidence-tabellen en beoordeling van individuele studiekwaliteit zijn opgenomen onder het tabblad Onderbouwing.
- Celik SE, Celik S, Goksu K, et al. Microdecompressive laminotomie with a 5-year follow-up period for severe lumbar spinal stenosis. Journal of Spinal Disorders & Techniques 2010;23:22935.
- Chiarotto A, Deyo RA, Terwee CB, et al. Core outcome domains for clinical trials in non-specific low back pain. Eur Spine J. 2015;24(6):1127-42.
- Cho DY, Lin HL, Lee WY, et al. Split-spinous process laminotomie and discectomy for degenerative lumbar spinal stenosis: a preliminary report. Journal of Neurosurgery: Spine. 2007;6(3):22939.
- Försth P, Olafsson G, Carlsson T, et al. A Randomized, Controlled Trial of Fusion Surgery for Lumbar Spinal Stenosis. N Engl J Med. 2016;11;374(15):1413 1423.
- Fu YS, Zeng BF, Xu JG. Long-term outcomes of two different decompressive techniques for lumbar spinal stenosis. Spine. 2008;33(5):5148.
- Ghogawala Z, Dziura J, Butler WE, et al. Laminectomy plus Fusion versus Laminectomy Alone for Lumbar Spondylolisthesis. N Engl J Med. 2016;11;374(15):1424 1434.
- Gurelik M, Bozkina C, Kars Z, et al. Unilateral laminotomie for decompression of lumbar stenosis is effective and safe: a prospective randomized comparative study. Journal of Neurological Sciences. 2012;29(4):74453.
- Liu X, Yuan S, Tian Y. Modi?ed unilateral laminotomie for bilateral decompression for lumbar spinal stenosis: technical note. Spine. 2013;38(12):7327.
- Mobbs RJ, Li J, Sivabalan P, et al. Outcomes after decompressive laminectomy for lumbar spinal stenosis: comparison between minimally invasive unilateral laminectomy for bilateral decompression and open laminectomy: clinical article. J Neurosurg Spine. 2014;21(2):179-86.
- Ostelo RW, Deyo RA, Stratford P, et al. Interpreting change scores for pain and functional status in low back pain: towards international consensus regarding minimal important change. Spine (Phila Pa 1976). 2008;1;33(1):90-4.
- Overdevest G, Vleggeert-Lankamp C, Jacobs W, et al. Effectiveness of posterior decompression techniques compared with conventional laminectomy for lumbar stenosis. Eur Spine J. 2015;24(10):2244-63.
- Rajasekaran S, Thomas A, Kanna RM, et al. Lumbar spinous process splitting decompression provides equivalent outcomes to conventional midline decompression in degenerative lumbar canal stenosis: a prospective, randomized controlled study of 51 patients. Spine. 2013;38(20):173743.
- Thomé C, Zevgaridis D, Leheta O, et al. Outcome after less-invasive decompression of lumbar spinal stenosis: a randomized comparison of unilateral laminotomie, bilateral laminotomie, and laminectomy. Journal of Neurosurgery: Spine. 2005;3: 12941.
- Watanabe K, Matsumoto M, Ikegami T, et al. Reduced postoperative wound pain after lumbar spinous process-splitting laminectomy for lumbar canal stenosis: a randomized controlled study. Journal of Neurosurgery Spine. 2011;14(1):518.
- Yagi M, Okada E, Ninomiya K, et al. Postoperative outcome after modi?ed unilateral-approach microendoscopic midline decompression for degenerative spinal stenosis. Journal of Neurosurgery: Spine. 2009;10(4): 2939.
|
Study reference |
Study characteristics |
Patient characteristics |
Intervention (I) |
Comparison / control (C) |
Follow-up |
Outcome measures and effect size |
Comments |
|
Overdevest, 2015
PS., study characteristics and results are extracted from the SR (unless stated otherwise) |
SR and meta-analysis of RCT
Literature search up to June 2014
A: Celik, 2010 B: Fu, 2008 C: Thome, 2005 D: Thome, 2005 E: Gurelik, 2012 F: Yagi, 2009 G: Cho, 2007 H: Liu, 2013 I: Rajesekaran, 2013 J: Watanabe, 2011
Study design: RCT
Source of funding: Leiden University Medical Center, Netherlands. Time and material.
No external funding to perform this systematic review. |
Inclusion criteria SR: - patients with symptomatic degenerative lumbar stenosis; - studies comparing a posterior decompressive technique that avoids removal of posterior midline structures or a technique involving only partial resection of the vertebral arch with conventional facet-preserving laminectomy; - Minimum follow-up 6 months;
Exclusion criteria SR: - congenital lumbar stenosis (e.g. achondroplasia) or acquired lum- bar stenosis due to trauma, infection or abnormal bone metabolism; - cases of decompression through interspinous process devices or concomitant (instrumented) fusion Procedures;
studies included
Important patient characteristics at baseline:
A: I: 40 C: 40 B: I:76 C:76 C: I:40 C:40 D: I:40 C:40 E: I:26 C:26 F: I:20 C:21 G: I:40 C:30 H: I:27 C:29 I: I:28 C:23 J: I:18 C:16
Mean age A: I: 59 ± 14 C: 61 ± 13 B: I: 57 (47 – 70) C:57 (45 – 73) C: I: 70 ± 7 C: 69 ± 10 D: I: 67 ± 9 C: 69 ± 10 E: I: 61 ±10 C: 58 ± 9 F: I: 73 (63 – 79) C:71 (66 – 73) G: I: 61 ±11 C: 58 ± 15 H: I: 59 ± 5 C: 61 ± 3 I: I:57 ± 11 C: 55 ± 8 J: I:69 ± 10 C: 71 ± 8
Sex: A: I: 45% M C: 47% M B: I: 48% M C: 43% M C: I: 50% M C: 45% M D: I: 38% M C: 45% M E: I: 42% M C: 38% M F: I: 40% M C: 29% M G: I: 40% M C: 50% M H: I: 56% M C: 62% M I: I: 57% M C: 56% M J: I: 56% M C: 50% M
Groups comparable at baseline. |
Describe intervention:
Comparison 1 A: Bilateral laminotomy B: Bilateral laminotomy C: Bilateral laminotomy
Comparison 2 D: unilateral laminotomy E: unilateral laminotomy F: unilateral microendoscopic laminotomy
Comparison 3 G: split-spinous process laminotomy H: split-spinous process with unilateral osteotomy and laminotomy for bilateral decompression I: split-spinous process laminotomy J: split-spinous process laminotomy.
|
Describe control:
Comparison 1 A: conventional laminectomy B: conventional laminectomy C: conventional laminectomy
Comparison 2 D: conventional laminectomy E: conventional laminectomy F: conventional laminectomy
Comparison 3 G: conventional laminectomy H: conventional laminectomy I: conventional laminectomy J: conventional laminectomy |
End-point of follow-up:
A: 65 months B: 41 months C: 16 months D: 16 months E: 9 months F: 19 months G: 15 months H: 24 months I: 14 months J: 12 months |
Comparison 1 Bilateral vs. conventional
Standardized Disability Index (0 to 100) Defined as Disability scores converted to 0 to 100 scale to allow for comparison of different disability scales (RDQ, ODI)
A: I: 22,3 ± 16,5 C: 21,7 ± 13,9 MD= 0,6 [-6,48; 7,68] B: I: 0,4 ± 1 C: 3,4 ± 8,6 MD= -3,0 [-4,95; -1,05] C: I: 33,8 ± 29,2 C: 35,8 ± 30,4 MD= -2,0 [-4,59; -0,87] Pooled effect: -2,73 [95% CI -4,59; -0,87) favoring intervention. Heterogeneity (I2): 0%
Leg pain (VAS) VAS 0 to 10 Effect measure: mean difference [95% CI]: A: I: 2,5 ± 1,4 C: 2,3 ± 1,1 MD= 0,20 [-0,38; 0,78] B: I: 0,010 ± 0,11 C: 0,36 ± 0,87 MD= -0,35 [-0,55; -0,15]
Pooled effect: -0,29 [95% CI -0,48 to -0,11] favoring intervention. Heterogeneity (I2): 67%
Back pain (VAS) VAS 0 to 10 Effect measure: mean difference [95% CI]: A: I: 4,2 ± 1,5 C: 4,4 ± 1,3 MD= 0,20 [-0,85; 0,45] B: I: 0,05 ± 0,22 C: 0,63 ± 1,07 MD= -0,58 [-0,83; -0,33]
Pooled effect: -0,51 [95% CI -0,80 to -0,23] favoring intervention. Heterogeneity (I2): 13%
Complications Defined as ◦ serious iatrogenic neurological impairment; ◦ reoperation incidence; ◦ wound infection; and ◦ thrombosis.
Effect measure: [95% CI]: A: I: 1/37 C: 7/34 B: I:5/76 C: 4/76 C: I: 2/40 C: 9/40
Pooled effect (random effects): OR 0,33 [95% CI 0,07 to 1,59] favoring intervention Heterogeneity (I2): 62%
Comparison 2 Unilateral vs. Conventional Standardized Disability Index (0 to 100) Defined as Disability scores converted to 0 to 100 scale to allow for comparison of different disability scales (RDQ, ODI)
Effect measure: mean difference [95% CI]: D: I: 45,4 ± 31,3 C: 35,8 ± 30,4 MD= 9,6 [-4,57; 23,77] E: I: 25,9 ± 20,4 C: 32,2 ± 28,9 MD= -6,30 [-19,90; 7,30] F: I: 15,8 ± 29,3 C: 23 ± 22,1 MD= -7,20 [-23,14; 8,74]
Pooled effect: -1,11 [95% CI -11,91 to 9,69] favoring intervention. Heterogeneity (I2): 40%
Leg pain (VAS) Not described
Back pain (VAS) Not described
Complications Defined as ◦ 30-day mortality; ◦ serious iatrogenic neurological impairment; ◦ reoperation incidence; ◦ wound infection; and ◦ thrombosis.
Effect measure: RR, RD, mean difference [95% CI]: D: I:7/40 C: 9/40 OR 0,73 {0,24; 2,20]
Comparison 3 Split-spinous vs. laminotomy Standardized Disability Index (0 to 100) Defined as Disability scores converted to 0 to 100 scale to allow for comparison of different disability scales (RDQ, ODI)
Effect measure: mean difference [95% CI]: H: I: 7,9 ± 37,6 C: 16,2 ± 46,4 MD= -8,30 [-30,35; 13,75] I: I: 20,3 ± 53,2 C: 17,2 ± 31,6 MD= 3,10 [-20,45; 26,66] J: I: 11 ± 11,7 C: 12,4 ± 10 MD= -1,40 [-8,92; 6,12]
Pooled effect: -1,68 [95% CI-8,50 to 5,13] favoring intervention Heterogeneity (I2): 0%
Leg pain (VAS) VAS 0 to 10 Effect measure: mean difference [95% CI]: H: I: 1,3 ± 0,2 C: 1,7 ± 0,3 MD= -0,40 [-0,53; -0,27] I: I: 1,93 ± 0,5 C: 0,1,74 ± 0,5 MD= 0,19 [-0,09; 0,47]
Pooled effect: -0,29 [95% CI -0,41 to -0,17] favoring intervention. Heterogeneity (I2): 93%
Back pain (VAS) VAS 0 to 10 Effect measure: mean difference [95% CI]: H: I: 1 ± 0,5 C: 2,6 ± 0,7 MD= -1,60 [-1,92; -1,28] I: I: 2,5 ± 1 C: 3 ± 1 MD= -0,50 [-1,05; 0,05]
Pooled effect: -1,07 [95% CI -2,15 to -0,00] favoring intervention. Heterogeneity (I2): 91%
Complications Defined as ◦ 30-day mortality; ◦ serious iatrogenic neurological impairment; ◦ reoperation incidence; ◦ wound infection; and ◦ thrombosis.
Effect measure: RR, RD, mean difference [95% CI]: H: I: 3/27 C: 1/29 I: I: 1/28 C: 3/23 J: 1/18 C: 0/16
Pooled effect (random effects model): OR 1,21. [95% CI 0,20 to 7,16] favoring control Heterogeneity (I2): 29% |
GRADE
Comparison 1 Bilateral vs. conventional Standardized Disability Index (0 to 100) GRADE VERY LOW, -1 because of limitations in the study design, -2 for crossing line of clinical relevance and small studypopulation (imprecision)
Leg pain (VAS) GRADE VERY LOW, -1 because of limitations in the study design, -1 for crossing line of clinical relevance (imprecision), -1 high degree of heterogeneity (inconsistency).
Back pain (VAS) GRADE LOW, -1 because of limitations in the study design, -1 for crossing line of clinical relevance (imprecision).
Complications GRADE VERY LOW, -1 because of limitations in the study design, -1 for crossing line of clinical relevance (imprecision)
Comparison 2 Unilateral vs. Conventional
Standardized Disability Index (0 to 100) GRADE VERY LOW, -1 because of limitations in the study design, -2 for crossing line of clinical relevance and small studypopulation (imprecision)
Complications GRADE VERY LOW, -2 for crossing line of clinical relevance, and a small studypopulation (imprecision)
Comparison 3 Split-spinous vs. laminotomy
Standardized Disability Index (0 to 100) GRADE VERY LOW, -2 for crossing line of clinical relevance and small studypopulation (imprecision)
Leg pain (VAS) GRADE VERY LOW, -2 for crossing line of clinical relevance and small studypopulation(imprecision), -1 high degree of heterogeneity (inconsistency).
Back pain (VAS) GRADE LOW, -2 for crossing line of clinical relevance (imprecision). -1 high degree of heterogeneity (inconsistency).
Complications GRADE VERY LOW, -2 for crossing line of clinical relevance and small studypopulation(imprecision) |
SR
|
Study
First author, year |
Appropriate and clearly focused question?1
Yes/no/unclear |
Comprehensive and systematic literature search?2
Yes/no/unclear |
Description of included and excluded studies?3
Yes/no/unclear |
Description of relevant characteristics of included studies?4
Yes/no/unclear |
Appropriate adjustment for potential confounders in observational studies?5
Yes/no/unclear/notapplicable |
Assessment of scientific quality of included studies?6
Yes/no/unclear |
Enough similarities between studies to make combining them reasonable?7
Yes/no/unclear |
Potential risk of publication bias taken into account?8
Yes/no/unclear |
Potential conflicts of interest reported?9
Yes/no/unclear |
|
Overdevest, |
Yes |
Yes |
Yes |
Yes |
NA |
Yes |
Yes |
Yes |
Yes |
Selectietabel
|
Artikel-nr |
Auteur + jaartal |
In- / exclusie? |
Toelichting? |
|
SR2 |
Phan, 2016 |
Exclusie |
Beschrijft zelfde vergelijking als Overdevest. Artikel van Overdevest bevat meer informatie. |
|
SR11 |
Overdevest, 2015 |
Inclusie |
|
|
SR13 |
Machado, 2015 |
Exclusie |
Geen antwoord op PICO |
Beoordelingsdatum en geldigheid
Publicatiedatum : 15-12-2017
Beoordeeld op geldigheid : 06-03-2018
Uiterlijk in 2022 bepaalt het bestuur van de NVvN of deze richtlijn nog actueel is. Zo nodig wordt een nieuwe werkgroep geïnstalleerd om de richtlijn te herzien. Bij het opstellen van de richtlijn heeft de werkgroep per module een inschatting gemaakt over de maximale termijn waarop herbeoordeling moet plaatsvinden en eventuele aandachtspunten geformuleerd die van belang zijn bij een toekomstige herziening (update). Deze overwegingen van de werkgroep zijn gebundeld en opgenomen in de Richtlijnendatabase onder aanverwante producten. Deze tekst geeft tevens aan welke modules naar verwachting voor de praktijk het meest onderhoudsintensief zijn en vormt daarmee een leidraad voor toekomstige modulaire herziening. De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De NVvN is regiehouder van deze richtlijn en eerstverantwoordelijke op het gebied van de actualiteitsbeoordeling. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de regiehouder over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
De richtlijnontwikkeling werd ondersteund door het Kennisinstituut van de Federatie Medisch Specialisten (www.kennisinstituut.nl) en werd gefinancierd uit de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS). De financier heeft geen invloed gehad op de inhoud van de richtlijn.
Patiëntenparticipatie bij deze richtlijn werd mede gefinancierd uit de Kwaliteitsgelden Patiënten Consumenten (SKPC) binnen het programma KIDZ.
Doel en doelgroep
Doel
Doel is duidelijkheid te verkrijgen over de effectiviteit van de verschillende operatieve behandelingen van een symptomatische lumbale hernia nuclei pulposi of een lumbaalspinaalstenose. Daarnaast is inzicht geven over het gewenste tijdstip van operatief ingrijpen en het postoperatieve beleid gewenst. Dit alles moet bijdragen aan een meer eenduidig beleid inzake deze ziektebeelden.
Doelgroep
Deze richtlijn is geschreven voor allen die betrokken zijn bij een symptomatische lumbale hernia nuclei pulposi of een lumbale kanaalstenose, die niet spontaan verbetert met of zonder conservatieve therapie, adequate pijnstilling of wanneer neurologisch symptomatologie zich ontwikkelt die een verder conservatief beleid niet rechtvaardigt. Dit betreffen zorgverleners maar ook patiënten.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2015 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij de zorg voor patiënten met symptomatische lumbale hernia nuclei pulposi of een lumbale kanaalstenose te maken hebben (zie hiervoor de samenstelling van de werkgroep). De werkgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname. De werkgroep werkte gedurende 20 maanden aan de totstandkoming van de richtlijn. De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
Werkgroep
- prof. dr. R.H.M.A. Bartels, Neurochirurg, Radboudumc Nijmegen, voorzitter, NVvN
- dr. R. Dammers, Neurochirurg, Erasmus MC Rotterdam, NVvN
- dr. C.L.A.M. Vleggeert – Lankamp, Neurochirurg, LUMC Leiden, NVvN
- dr. S.M. van Gaalen, Orthopedisch chirurg, Diakonessenhuis Utrecht, NOV
- drs. J.J. Nieuwenhuis, Orthopedisch chirurg, VieCuri Medisch Centrum Venlo, NOV
- dr. R.H. Boerman, Neuroloog, Rijnstate Arnhem, NVN
- drs. E.J. Wouda, Neuroloog, OLVG Amsterdam en Zaans Medisch Centrum Zaandam, NVN
- drs. M.A.M.B. Terheggen, Anesthesioloog, Rijnstate Arnhem, NVA
- dr. P.R. Algra, Radioloog, Noordwest Ziekenhuisgroep Alkmaar, NVvR
- L. Voogt, Patiëntvertegenwoordiger, Nederlandse Vereniging van Rugpatiënten ‘De Wervelkolom’
- J. S. van der Kraan MSc, Patiëntvertegenwoordiger, Patiëntenfederatie Nederland
- prof. dr. R.W.J.G. Ostelo, Hoogleraar evidence-based fysiotherarpie, Vrije Universiteit Amsterdam, KNGF
Klankbordgroep
- drs. J. Schnieders, Revalidatiearts, OCA, Amsterdam en Winnock, Zeist, VRA
- dr. H.R. Schiphorst Preuper, Revalidatiearts, Universitair Medisch Centrum Groningen, VRA
- drs. A.F.E. Verburg, Huisarts, wetenschappelijk medewerker NHG
Met ondersteuning van
- A.A. Lamberts MSc, Adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- dr. M.L. Molag, Adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- M.E. Wessels MSc, Medisch informatiespecialist, Kennisinstituut van de Federatie Medisch Specialisten
Belangenverklaringen
De Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of ze in de laatste vijf jaar directe financiële (betrekking commercieel bedrijf, persoonlijke financiële belangen, onderzoek financiering) of indirecte belangen (persoonlijke relaties, reputatie management, kennisvalorisatie) hebben gehad. Een overzicht van de belangen van werkgroepleden en oordeel over het omgaan met eventuele belangen vindt u in de bijlage van deze richtlijn. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van Medisch Specialisten.
|
Werkgroepleden |
||||||||
|
Achternaam |
Functie |
Nevenfuncties |
Persoonlijke financiële belangen |
Persoonlijke relaties |
Reputatiemanagement |
Extern gefinancierd onderzoek |
Kennis-valorisatie |
Overige belangen |
|
Voogt |
Voorzitter NVVR "de Wervelkolom" |
geen |
geen |
geen |
geen |
geen |
geen |
geen |
|
Bartels |
afdelingshoofd afdeling neurochirurgie. Hoogleraar Neurochirurgie |
Lid editorial board Acta neurochirurgica (onbetaald), European spine journal, int. Advisory board for neurosurgery. (onbetaald), Frontiers of Neurology (onbetaald) |
geen |
geen |
President van CSRS Europe/ Lid bestuur NVvN |
geen |
geen |
geen |
|
Wouda |
Neuroloog, Zaans Medisch Centrum |
geen |
geen |
geen |
geen |
geen |
geen |
geen |
|
Vleggeert-Lankamp |
Neurochirurg LUMC |
Reviewer voor Spine tijdschriften (onbetaald) |
geen |
geen |
Member of CSRS Europe Board |
National Health organisation sponsors a trial on treatment of cervical radiculopathy, and has been paying a trial on the treatment of spinal stenosis, BBraun sponsors a study after the surgical treatment of cervical discectomies. Medtronic sponsors a study after the surgical treatment of spondylolytic listhesis. Paradigm Spine sponsors a study after the surgical treatment of spinal stenosis. These are all investigator initiated trials. The payment is not made to my own account but to our research department. Lectures for physiotherapists, financed by the Dutch National Organisatie of physiotherapists, course for neurosurgical trainees on a BBraun sponsored course. The payment is not made to my own account but to our research department. |
geen |
geen |
|
Boerman |
Neuroloog, Rijnstate |
Werkgroep-voorzitter werkgroep Pijn NVN (onbetaald) |
geen |
geen |
geen |
geen |
geen |
geen |
|
Dammers |
Neurochirurg Erasmus MC Rotterdam, Neurochirurg Admiraal de Ruyterziekenhuis Goes in het kader van de Maatschap neurochirurgie Rotterdam |
geen |
geen. |
geen. |
geen. |
geen. |
geen. |
geen. |
|
Van der Kraan |
Beleidsmedewerker Patiënten-federatie Nederland |
geen |
geen |
geen |
geen |
geen |
geen |
geen |
|
Van Gaalen |
Orthopedisch chirurg Diakonessenhuis Utrecht-Zeist. Vice opleider |
Consultant EIT (betaald), member of the scientific advisory board Safe orthopeadics (betaald) |
geen |
geen |
geen |
De maatschap orthopedie in het Diakonessenhuis heeft een wetenschappelijke stichting (Clinical Orthopaedic Research Foundation Midden-Nederland) die ten behoeve van wetenschappelijk onderzoek gelden ontvangt van een aantal orthopedische implantaat firma's: |
geen |
geen |
|
Terheggen |
Anesthesioloog / pijnspecialist, Rijnstate |
geen |
geen |
geen |
geen |
nvt |
geen |
geen |
|
Ostelo |
Hoogleraar Evidence Based Physiotherapie, VUmc |
geen |
geen |
geen |
geen |
Subsidies voor onderzoeksprojecten verworven bij: |
geen |
geen |
|
Nieuwenhuis |
1. Orthopedisch chirurg 5. Opleider Orthopedie |
geen |
geen |
geen |
geen |
geen |
geen |
geen |
|
Lamberts |
Adviseur Kennisinstituut |
geen |
geen |
geen |
geen |
geen |
geen |
geen |
|
Klankbordgroepleden |
||||||||
|
Achternaam |
Functie |
Nevenfuncties |
Persoonlijke financiele belangen |
Persoonslijke relaties |
Reputatiemanagement |
Extern gefinancierd onderzoek |
Kennis-valorisatie |
Overige belangen |
|
Schiphorst - Preuper |
Revalidatiearts UMCG |
Voorzitter van de WPN (Werkgroep Pijnrevalidatie Nederland), bestuurslid van de PAiN (Pijnalliantie in Nederland) en redactielid NTPP (Nederlands Tijdschrift Pijn en Pijnbestrijding) |
geen |
geen |
geen |
geen |
geen |
geen |
|
Schnieders |
Revalidatiearts, OCA |
Werkzaam als revalidatie arts bij ZBC's: OCA en Winnock, lid van VRA (Ver. Voor Revalidatieartsen) en WPN (Werkgroep Pijn Nederland) |
geen |
geen |
geen |
geen |
geen |
geen |
|
Verburg |
Huisarts 0,4 fte |
geen |
geen |
geen |
geen |
geen |
geen |
geen |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door twee afgevaardigden van patiëntenorganisaties plaats te laten nemen in de werkgroep (NVVR ‘De Wervelkolom’ & Patiëntenfederatie Nederland). Tijdens de oriënterende zoekactie werd gezocht op literatuur naar patiëntenperspectief (zie Strategie voor zoeken en selecteren van literatuur). Er is één module gewijd aan Shared Decision Making bij ongeïnstrumenteerde wervelkolomchirurgie en er is op basis van deze richtlijn patiënteninformatie ontwikkeld, die te vinden is op Thuisarts (https://www.thuisarts.nl/hernia-in-rug)”. De conceptrichtlijn is tevens voor commentaar voorgelegd aan de betrokken patiëntenorganisaties.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn (module) en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren. Het implementatieplan is als aparte module opgenomen en zal later als aanverwant product worden toegevoegd. De werkgroep heeft een voorstel gedaan voor interne kwaliteitsindicatoren.
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen volgens het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010), dat een internationaal breed geaccepteerd instrument is en op de ‘richtlijn voor richtlijnen’ voor de beoordeling van de kwaliteit van richtlijnen (www.zorginstituutnederland.nl).
Knelpuntanalyse
Tijdens de voorbereidende fase inventariseerden de voorzitter van de werkgroep en de adviseur de knelpunten. Tevens zijn er knelpunten aangedragen door verschillende veldpartijen tijdens de invitational conference. Een verslag van deze bijeenkomst is opgenomen als bijlage 1.
De werkgroep stelde een long list met knelpunten op en prioriteerde de knelpunten op basis van:
- Klinische relevatie;
- De beschikbaarheid van evidence van hoge kwaliteit;
- De te verwachten impact op de kwaliteit van zorg, patiëntveiligheid en (macro)kosten.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de voorzitter en de adviseur concept-uitgangsvragen opgesteld. Deze zijn met de werkgroep besproken waarna de werkgroep de definitieve uitgangsvragen heeft vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang bij de besluitvorming rondom aanbevelingen, als kritiek, belangrijk en onbelangrijk. Tevens definieerde de werkgroep voor de kritieke en belangrijke uitkomstmaten welke verschillen zij klinisch (patiënt) relevant vonden. De werkgroep meent dat het in de toekomst wenselijk is om zoveel mogelijk aan te sluiten bij initiatieven zoals ICHOM & PROMS om zoveel mogelijk gebruik te maken van universele uitkomstmaten.
Strategie voor zoeken en selecteren van literatuur
Er zijn twee oriënterende literatuursearches uitgevoerd (voor Stenose en HNP) naar bestaande buitenlandse richtlijnen, systematische reviews en literatuur over patiëntenvoorkeuren (patiëntenperspectief). De resultaten hiervan zijn beschreven in module 1.1 en module 1.2. Vervolgens werd voor de afzonderlijke uitgangsvragen aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepleden selecteerden in tweetallen de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekstrategie en de gehanteerde selectiecriteria zijn te vinden in de module van desbetreffende uitgangsvraag.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (risk of bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de Risk of bias tabellen.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidence-tabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur. Bij een voldoende aantal studies en overeenkomstigheid (homogeniteit) tussen de studies werden de gegevens ook kwantitatief samengevat (meta-analyse) met behulp van Review Manager 5.
Beoordelen van de kracht van het wetenschappelijke bewijs
A) Voor interventievragen
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (Schünemann, 2013).
|
GRADE |
Definitie |
|
Hoog |
|
|
Matig |
|
|
Laag |
|
|
Zeer laag |
|
B) Voor vragen over diagnostische tests, schade of bijwerkingen, etiologie en prognose.
De kracht van het wetenschappelijke bewijs werd eveneens bepaald volgens de GRADE-methode: GRADE-diagnostiek voor diagnostische vragen (Schünemann, 2008), en een generieke GRADE-methode voor vragen over schade of bijwerkingen, etiologie en prognose. In de gehanteerde generieke GRADE-methode werden de basisprincipes van de GRADE methodiek toegepast: het benoemen en prioriteren van de klinisch (patiënt) relevante uitkomstmaten, een systematische review per uitkomstmaat, en een beoordeling van bewijskracht op basis van de vijf GRADE criteria (startpunt hoog; downgraden voor risk of bias, inconsistentie, indirectheid, imprecisie en publicatiebias).
Formuleren van de conclusies
Bij interventievragen verwijst de conclusie niet naar één of meer artikelen, maar wordt getrokken op basis van alle studies samen (body of evidence). Hierbij maakten de werkgroepleden de balans op van elke interventie (overall conclusie). Bij het opmaken van de balans werden de gunstige en ongunstige effecten voor de patiënt afgewogen. De overall bewijskracht wordt bepaald door de laagste bewijskracht gevonden bij een van de kritieke uitkomstmaten. Bij complexe besluitvorming waarin naast de conclusies uit de systematische literatuuranalyse vele aanvullende argumenten (overwegingen) een rol spelen, werd afgezien van een overall conclusie. In dat geval werden de gunstige en ongunstige effecten van de interventies samen met alle aanvullende argumenten gewogen onder het kopje Overwegingen. Er is in deze richtlijn voor gekozen om bij elke uitkomstmaat de minimal clinically important difference te hanteren en deze te gebruiken bij het formuleren van de conclusies. De werkgroep heeft ervoor gekozen om niet de number needed to treat te berekenen.
Overwegingen
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk en worden meegewogen, zoals de expertise van de werkgroepleden, de waarden en voorkeuren van de patiënt (patient values and preferences), kosten, beschikbaarheid van voorzieningen en organisatorische zaken. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting, vermeld en beoordeeld (gewogen) onder het kopje Overwegingen.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag.
Indicatorontwikkeling
Gelijktijdig met het ontwikkelen van de conceptrichtlijn heeft de werkgroep een voorstel gedaan voor een set interne kwaliteitsindicatoren. De conceptindicatoren zijn op het verzoek van de NVvN en NOV opgeleverd en zullen na het publiceren van de richtlijn verder doorontwikkeld worden. Meer informatie over de methode van indicatorontwikkeling is op te vragen bij het Kennisinstituut van Medisch Specialisten (secretariaat@kennisinstituut.nl).
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is om de uitgangsvraag te kunnen beantwoorden. Een overzicht van de onderwerpen waarvoor (aanvullend) wetenschappelijk van belang wordt geacht, is als aanbeveling in de module Kennislacunes beschreven (onder aanverwante producten).
Commentaar- en autorisatiefase
De conceptrichtlijn werd aan de betrokken (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd ter commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn werd aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd.
Literatuur
Brouwers MC, Kho ME, Browman GP, et al. AGREE Next Steps Consortium. AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ. 2010;14;182(18):E839-42. Review. PubMed PMID: 20603348.
Medisch Specialistische Richtlijnen 2.0. Adviescommissie Richtlijnen van de Raad Kwalitieit.
Richtlijn voor Richtlijnen (herziene versie). Regieraad Kwaliteit van Zorg Beschikbaar via: www.zorginstituutnederland.nl. 2012.
Schünemann H, Brożek J, Guyatt G, et al. editors. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group. Available from http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html. 2013.
Schünemann HJ, Oxman AD, Brozek J, et al. GRADE Working Group. Grading quality of evidence and strength of recommendations for diagnostic tests and strategies. BMJ. 2008;17;336(7653):1106-10. PubMed PMID: 18483053.
Zoekverantwoording
|
Database |
Zoektermen |
Totaal |
|
Medline (OVID)
1995-feb. 2016
Engels, |
1 Spinal Stenosis/ or Spondylolisthesis/ (8060) 2 Lumbar Vertebrae/ or Lumbosacral Region/ or (lumb* or spinal).ti,ab. (293169) 3 1 and 2 (6484) 4 (neurogenic adj3 claudication).ti,ab. or Intermittent Claudication/ or ((lumb* or spinal) adj3 stenosis).ti,ab. (12084) 5 3 or 4 (15533) 6 exp Decompression, Surgical/ or Laminectomy/ or exp Diskectomy/ or (laminectom* or Diskectom* or Discectom*).ti,ab. or (surgical adj3 decompression).ti,ab. or (interspinous adj3 (device* or implant*)).ti,ab. (31088) 7 (surg* or operat*).ti. (620761) 8 6 or 7 (645778) 9 5 and 8 (3728) 10 limit 9 to yr="1995 -Current" (2718) 21 limit 10 to (dutch or english or german) (2428) 22 (meta-analysis/ or meta-analysis as topic/ or (meta adj analy$).tw. or ((systematic* or literature) adj2 review$1).tw. or (systematic adj overview$1).tw. or exp "Review Literature as Topic"/ or cochrane.ab. or cochrane.jw. or embase.ab. or medline.ab. or (psychlit or psyclit).ab. or (cinahl or cinhal).ab. or cancerlit.ab. or ((selection criteria or data extraction).ab. and "review"/)) not (Comment/ or Editorial/ or Letter/ or (animals/ not humans/)) (259446) 23 21 and 22 (130) 24 (randomized controlled trial/ or randomized controlled trials as topic/ or Random Allocation/ or Double-Blind Method/ or Single-Blind Method/ or (randomized controlled trial or multicenter study).pt. or random*.ti,ab. or ((singl* or doubl* or treb* or tripl*) adj (blind$3 or mask$3)).tw. or Placebos/ or placebo*.tw.) not (animals/ not humans/) (1075574) 25 21 and 24 (287) 26 25 not 23 (234)
|
428 |
|
Embase (Elsevier) |
'spondylolisthesis'/exp/mj AND ('lumbar vertebra'/exp OR 'back'/exp OR lumb*:ab,ti) OR (neurogenic NEAR/3 claudication):ab,ti OR ((lumb* OR spinal) NEAR/3 stenosis):ab,ti OR 'intermittent claudication'/exp/mj OR 'lumbar spinal stenosis'/exp/mj
AND ('laminectomy'/exp/mj OR 'intervertebral diskectomy'/exp/mj OR laminectom*:ab,ti OR diskectom*:ab,ti OR discectom*:ab,ti OR surg*:ti OR operati*:ti OR 'decompression surgery'/exp/mj OR (surgical NEAR/3 decompression):ab,ti OR (interspinous NEAR/3 (device* OR implant*)):ab,ti)
AND ([dutch]/lim OR [english]/lim OR [german]/lim) AND [embase]/lim AND [1995-2016]/py
AND 'meta analysis'/de OR cochrane:ab OR embase:ab OR psychlit:ab OR cinahl:ab OR medline:ab OR (systematic NEAR/1 (review OR overview)):ab,ti OR (meta NEAR/1 analy*):ab,ti OR metaanalys*:ab,ti OR 'data extraction':ab OR cochrane:jt OR 'systematic review'/de NOT ('animal experiment'/exp OR 'animal model'/exp OR 'nonhuman'/exp NOT 'human'/exp))
AND ('randomization'/exp OR 'single blind procedure'/exp OR 'double blind procedure'/exp OR 'crossover procedure'/exp OR 'placebo'/exp OR rct:ab,ti OR random*:ab,ti OR 'single blind':ab,ti OR 'randomised controlled trial':ab,ti OR 'randomized controlled trial'/exp OR placebo*:ab,ti) NOT 'conference abstract':it
|
|
|
PubMed |
((laminectom* AND stenosis) OR (Decompression AND Lumbar Spondylolisthesis)) AND Publisher [sb] AND Systematic [SB] 2 referenties, 1 geen SR |
