Nieuwe interventietechnieken bij behandeling van nierstenen
Uitgangsvraag
Wat is de beste lasertechniek voor het behandelen van patiënten met urolithiasis tijdens retrograde URS?
Aanbeveling
Geen aanbeveling.
Overwegingen
Voor- en nadelen van de interventie en de kwaliteit van het bewijs
Er zijn twee gerandomiseerde studies gevonden, een van hoge en een van lage kwaliteit, die rapporteren over de uitkomstmaten percentage steenvrij, re-interventie, complicaties, operatietijd en opnameduur. Er zijn geen studies gevonden die rapporteren over de uitkomstmaten patiënt comfort en kosten. Voor het percentage steenvrij en re-interventie lijkt het erop dat behandeling met TFL gunstiger is dan behandeling met Ho:YAG. Voor de overige uitkomstmaten (complicaties, operatietijd, opnameduur) is de bewijskracht te laag om uitspraken over de richting van het effect te doen. Er worden opvallend veel bijwerkingen genoemd bij de TFL. Echter ook hier geldt dat de data niet sufficiënt genoeg is om hier een uitspraak over te doen.
Rationale van de aanbeveling: weging van argumenten voor en tegen de interventies
Er is op dit moment te weinig bekend over het effect van de TFL t.o.v. de Ho:YAG bij de behandeling van urolithiasis. De TFL lijkt sneller een hogere kans op steenvrij te geven, echter de data hiervoor is vooralsnog summier.
De werkgroep kan op dit geen aanbeveling doen met een voorkeur voor een bepaalde type laser.
Onderbouwing
Als stenen in de urinewegen klachten geven en niet spontaan (kunnen) passeren, kunnen ze operatief verwijderd worden. De steen zal tijdens deze operatie gefragmenteerd worden met behulp van een lasertechniek. De voor steenbehandelingen al langer bestaande en meest gebruikte lasertechniek is Ho:YAG, echter sinds een paar jaar is ook de Thulium Laser Fiber (TFL) techniek op de markt. Vooralsnog is het niet duidelijk of deze techniek voor zelfde of andere resultaten zorgt tijdens een operatie voor stenen in de urinewegen.
Lasertechnieken zijn onderhevig aan veel technische ontwikkelingen. Nieuwe producten dienen eerst gelijkwaardige of betere effectiviteit te bewijzen (en even veilig of zelfs veiliger zijn) alvorens ze geïmplementeerd kunnen worden in richtlijnen en de dagelijkse praktijk. Ten aanzien van TFL is nog niet volledig duidelijk hoe de effectiviteit en veiligheid is ten opzichte van Holmium:YAG.
|
Very low GRADE |
It is uncertain what the effects of treatment with TFL compared to Ho:YAG are on stone-free rate in patients with urolithiasis.
Sources: Martov, 2021 & Ulvik, 2022 |
|
Very low GRADE |
It is uncertain what the effects of treatment with TFL compared to Ho:YAG are on re-intervention in patients with urolithiasis.
Sources: Martov, 2021 |
|
Very low GRADE |
It is uncertain what effects of treatment with TFL compared to Ho:YAG are on complication rate in patients with urolithiasis.
Sources: Martov, 202 & Ulvik, 2022 |
|
No GRADE |
The effects of treatment with TFL compared to Ho:YAG in patients with urolithiasis on patient comfort are unknown. None if the studies reported on patient comfort. |
|
Very low GRADE |
It is uncertain what the effect of treatment through TFL compared to Ho:YAG is on operation time in patients with urolithiasis.
Sources: Martov, 2021 & Ulvik, 2022 |
|
Very low GRADE |
It is uncertain what effects of treatment with TFL compared to Ho:YAG are on length of hospital stay in patients with urolithiasis.
Sources: Martov, 2021 & Ulvik, 2022 |
|
No GRADE |
The effects of treatment with TFL compared to Ho:YAG in patients with urolithiasis on costs are unknown. None if the studies reported on costs. |
Description of studies
The RCT by Martov (2021) aimed to evaluate the efficacy of super pulse thulium fiber laser (SP TFL) and compare it to Ho:YAG for ureterolithotripsy. Inclusion criteria were: single stone, signed informed consent and able and willing to undergo one-month follow-up evaluation. Patients with multiple calculi, upper tract anomalies and conditions preventing laser ureteroscopy were excluded. Of the 174 patients included in the study 87 were treated with SP TFL and 87 with Ho:YAG. Mean age was 48.1 ± 5.2 years and 46.4 ± 4.3 years in the SP TFL and Ho:YAG conditions respectively and the majority of the patients were male (56%). Demographic data and stone parameters were comparable between groups. Outcome measures were operation time, endoscopic view quality, retropulsion grade, stone-free rate, and complication rate. Length of follow-up was one month.
Ulvik (2022) conducted a RCT with the objective to evaluate and compare stone free rates, operative time, complications and rate of postendoscopic ureteral stenting after URS lithotripsy with Ho:YAG and TFL. Adult patients that were scheduled to undergo URS lithotripsy for ureteral and/or renal stones (³ 5mm) were eligible to participate. Exclusion criteria were inability to give informed consent, untreated urinary infection, anatomic abnormality, urothelial tumour(s), negative URS, direct extraction of the stone(s) without needing laser lithotripsy, and failure to reach the stone in the upper urinary tract with the ureteroscope. A total of 120 patients were included in the study, of which 60 were treated with Ho:YAG and 60 were treated with TFL. Mean age was 54 years (IQR 45 to 65) and 53 years (IQR 38 to 68) in the Ho:YAG and TFL condition respectively. Patients were predominantly male, 65% in the Ho:YAG and 63% in the TFL condition. No baseline differences were detected between study arms. Length of follow-up was three months.
Results
- Stone-free rate
The outcome measure stone-free rate (SFR) was reported in both studies (Martov, 2021 and Ulvik 2022). Martov (2021) determined SFR at one month follow-up by low-dose control noncontrast CT and Ulvik (2022) at three-month follow-up by noncontrast CT.
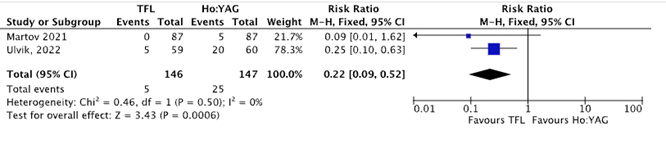
One study (Ulvik, 2022) used two definitions of SFR based on the radiological findings: 1) zero residual fragments and 2) no residual fragments (³ 3mm). Martov (2021) did not report this distinction and defined stone-free rate as no residual fragments ³ 3mm. The pooled results are presented in Figure 1, using definition 2 as reported by Ulvik (2022) (no residual fragments ³ 3mm).
In total 146 patients were treated through TFL and 147 patients were treated through Ho:YAG. The RR was 0.22 (95% CI 0.09 to 0.52) (p=0.0006) in favour of TFL (Figure 1).
Figure 1 Stone-free rate*, comparison TFL versus Ho:YAG
*Presented as cases with residual stones
In the study by Ulvik (2022) SFR, defined as zero residual fragments was, 47% and 34% in the TFL and Ho:YAG condition respectively (p=0.006, adjusted for stratification factors). This was lower than SFR when defined as no residual fragments (³ 3mm) with 54% and 40% in the TFL and Ho:YAG condition respectively (p=0.001, adjusted for stratification factors).
In addition to the two definitions of stone-free rate, Ulvik (2022) presented stone-free rates for ureteral- and renal stones for the TFL and Ho:YAG conditions. Stone-free rate was 100% for ureteral stones for both lasers. For renal stones, stone-free rate was significantly higher after TFL than after Ho:YAG, regardless of the stone-free rate definition.
- Re-intervention
Re-intervention as reported by Martov (2021) was performed in five cases that received Ho:YAG treatment (n= 87), one month after the initial treatment. Of these cases two were treated with extracorporeal shockwave lithotripsy and three were treated with flexible ureteroscopy. Re-intervention was not necessary in the TFL condition (n=87).
- Complication rate
Martov (2021) and Ulvik (2022) both reported on the outcome measure complications rate. It was not possible to pool the results due to different categorization of complications between studies. In the RCT by Martov (2021) complication rate was 15% in the TFL condition and 33% in the Ho:YAG condition (n= 87 for both treatments). Reported complications were ureteral perforation, fragment migration, bleeding, fever + antibiotics (Clavien-Dindo Grade II) and fever + stent (Clavien-Dindo Grade III). The study by Ulvik (2022) treated 59 patients through TFL in which 8% experienced minor adverse events intraoperatively (bleeding impairing vision, perforation, and mucosal abrasion) and 3.4% experienced postoperative complications (Clavien-Dindo grade 1). In the 60 patients treated through Ho:YAG, 16% experienced intraoperative complications (p= 0.011, adjusted for stratification, in favour of TFL) and 3.3% experienced postoperative complications (p= 1).
- Patient comfort
No studies reported on the outcome patient comfort.
- Operation time
The outcome measure operation time was reported in both studies (Martov, 2021 and Ulvik, 2022). Pooling of the results was not possible due to missing standard deviations in one study. Martov (2021) reported a mean (± SD) operation time of 24.7 ± 0.7 minutes and 32.4 ± 0.7 minutes in the TFL and Ho:YAG conditions respectively (n=87 per condition) (p= <0.05, in favour of TFL). Ulvik (2022) reported a shorter operation time with TFL than Ho:YAG. Mean (IQR) operation time of 49 minutes (32 to 63) compared to 57 minutes (45 to 70) (n= 59 and 60) (p= 0.008).
- Length of hospital stay
Length of hospital stay was reported by Martov (2021) and Ulvik (2022). Pooling the results was not possible due to divergent reporting. Martov (2021) reported a mean (± SD) hospital stay of 2.4 ± 0.1 in the TFL- (n= 87) and 3.2 ± 0.1 days in the Ho:YAG condition (n= 87) (p= <0.05, in favour of TFL). In the study by Ulvik (2022) 92% of the patients in the TFL condition (n= 59) and 83% in the Ho:YAG condition (n=60) were discharged on the same day as their surgery (p= 0.3). The rest of the patients were discharged the next day.
- Costs
No studies reported on the outcome measure costs.
Level of evidence of the literature
Randomized controlled trials start at GRADE high.
The level of evidence regarding the outcome measure stone-free rate was downgraded to GRADE very low. Two levels because of study limitations (risk of bias; doubts about blinding); and one level for number of included patients (imprecision).
The level of evidence regarding the outcome measure re-intervention was downgraded to GRADE very low. Two levels for because of study limitations (risk of bias; doubts about blinding); and one level for number of included patients (imprecision).
The level of evidence regarding the outcome measure complication rate was downgraded to GRADE very low. Two levels because of study limitations (risk of bias; doubts about blinding); and one level for number of included patients (imprecision).
The level of evidence regarding the outcome measure patient comfort could not be assessed as the included studies did not report on this outcome measure.
The level of evidence regarding the outcome measure operation time was downgraded to GRADE very low. Two levels because of study limitations (risk of bias; doubts about blinding); inconsistency); and one level for number of included patients (imprecision).
The level of evidence regarding the outcome measure length of hospital stay was downgraded to GRADE very low. Two levels because of study limitations (risk of bias; doubts about blinding); and one level for number of included patients (imprecision).
The level of evidence regarding the outcome measure costs could not be assessed as the included studies did not report on this outcome measure.
A systematic review of the literature was performed to answer the following question: What is the superior laser technique for retrograde surgery in patients with urolithiasis?
| P: patients | patients with urolithiasis & indication for retrograde surgery |
| I: intervention | super pulse thulium fiber laser |
| C: control | holmium: YAG laser |
| O: outcome measure | stone free rate (CT), reinterventions, complications, patient comfort, procedural time, hospital stay, costs |
Relevant outcome measures
The guideline development group considered stone free rate, complications and reinterventions as a critical outcome measure for decision making; and patient comfort, procedural time, hospital stay and costs as an important outcome measure for decision making.
A priori, the working group did not define the outcome measures listed above but used the definitions used in the studies.
For this question clinically relevant differences were not determined at forehand. Therefore, the GRADE default - a difference of 25% in the relative risk for dichotomous outcomes (Schünemann, 2013) and 0.5 standard deviation for continuous outcomes - was taken as a minimal clinically important difference.
Search and select (Methods)
The databases Medline (via OVID) and Embase (via Embase.com) were searched with relevant search terms until September 5th, 2022. The detailed search strategy is presented under the tab Methods. The systematic literature search resulted in 114 hits. Studies that met the following criteria were eligible for selection: studies reporting original data, systematic reviews, randomized controlled trials (RCTs) and observational studies reporting on the superior laser technique for retrograde surgery in patients with urolithiasis. Twelve studies were initially selected based on title and abstract screening. After reading the full text, ten studies were excluded (see the table with reasons for exclusion under the tab Methods), and two studies were included.
Results
Two RCT’s (Martov, 2021 & Ulvik, 2022) were included in the analysis of the literature. Important study characteristics and results are summarized in the evidence tables. The assessment of the risk of bias is summarized in the risk of bias tables.
- Martov, A. G., Ergakov, D. V., Guseynov, M., Andronov, A. S., & Plekhanova, O. A. (2021). Clinical comparison of super pulse thulium fiber laser and high-power holmium laser for ureteral stone management. Journal of Endourology, 35(6), 795-800.
- Ulvik, Ø., Æsøy, M. S., Juliebø-Jones, P., Gjengstø, P., & Beisland, C. (2022). Thulium fibre laser versus holmium: YAG for ureteroscopic lithotripsy: outcomes from a prospective randomised clinical trial. European Urology.
|
Study reference |
Study characteristics |
Patient characteristics 2 |
Intervention (I) |
Comparison / control (C) 3
|
Follow-up |
Outcome measures and effect size 4 |
Comments |
|
1st author, year of publication
Ulvik, 2022 |
Type of study: RCT
Setting and country: Hospital, single centre, Norway
Funding and conflicts of interest: One author received honoraria for lectures sponsored by Olympus. Olympus was not involved in the current study. No other conflicts of interest to disclose.
|
Inclusion criteria: Adult patients scheduled to undergo elective day-case URS lithotripsy were invited to participate in the study. Consecutive patients with ureteral and/or renal stones (!5 mm), confirmed on preoperative noncontrast computed tomography (NCCT) and for which conservative treatment had failed, were assessed for possible recruitment Exclusion criteria: Patients who opted for:
N total at baseline: Intervention: 60 Control: 60
Important prognostic factors2: age I: 53 (38 to 68) C: 54 (45 to 64
Sex: I: 63% M C: 65% M
Stone density: Mean (IQR)
Stone size: Median (IQR) (mm)
Groups comparable at baseline? Yes
|
Describe intervention (treatment/procedure/test):
URS lithotripsy thulium fiber laser (TFL)
|
Describe control (treatment/procedure/test):
URS lithotripsy with Ho:YAG laser
|
Length of follow-up: 3 months
Loss-to-follow-up: N =1 in the TFL condition
Incomplete outcome data: N.a
|
Outcome measures:
Stone-free rate I: 92%
2) Zero fragments I: 80%
*p-value adjusted for stratification group (stone location (ureteral or renal) and stone density above or below 1000 HU)
Re-intervention Not reported
Complication rate Minor adverse events (intraoperative): C: n=16 (27%)
I: n=2 (3.3%)
(p= 1.)
I: n=7 (12%) (p= 1.)
* p-value adjusted for stratification group (stone location (ureteral or renal) and stone density above or below 1000 HU)
Patient comfort Not reported
Operation time Mean (IQR) (minutes) I: 49 (32 to 63)
Hospital stay (days) I: 92% was discharged on the day of the procedure and 8% the next day. C: 83% was discharged on the day of the procedure and 17% the next day. (p=.3)
Costs Not reported
|
The authors conclude:
“Significantly higher SFRs were achieved after single-session URS lithotripsy for renal stones using TFL compared to Ho: YAG. In addition, operative time was significantly shorter and there were significantly fewer intraoperative complications associated with TFL use. The results of this randomized trial support the movement towards TFL as the laser of choice for endoscopic renal stone lithotripsy”.
|
|
Study reference |
Study characteristics |
Patient characteristics 2 |
Intervention (I) |
Comparison / control (C) 3
|
Follow-up |
Outcome measures and effect size 4 |
Comments |
|
1st author, year of publication
Martov, 2021 |
Type of study: RCT
Setting and country: Hospital, single-centre, Russia
Funding and conflicts of interest: Authors report no conflicts of interest |
Inclusion criteria:
Exclusion criteria:
N total at baseline: Intervention: 87 Control: 87
Important prognostic factors2: age I: 48 ± 5.2 C: 46.4 ± 4.3
Sex: I: 57 % M C: 48 % M
Stone density: Mean ± SD
Stone size: Mean ± SD
Groups comparable at baseline? Yes
|
Describe intervention (treatment/procedure/test):
laser ureterolithotripsy with super pulse thulium fiber laser
|
Describe control (treatment/procedure/test):
laser ureterolithotripsy with high-power Ho:YAG laser
|
Length of follow-up: 1 month
Loss-to-follow-up: No loss to follow-up
Incomplete outcome data: N.a
|
Outcome measures:
Stone-free rate (at 1 month follow-up) I: 100%
Re-intervention I: 0%
Complication rate I: n=13 (14.9%)
Patient comfort Not reported
Operation time (minutes) I: 24.7 ± 0.7 (p= < 0.05)
Hospital stay
Costs Not reported
|
Parameters that were considered complications SP TFL vs Ho:YAG: Ureteral perforation 0 vs 1 Fragment migration 3 vs 7 Bleeding 1 vs 5 Fever+antibiotics (Clavien II) 8 vs 12 Fever+stent (Clavien III) 1 vs 4 Residual stone at 1 month 0 vs 5 Auxiliary treatment 0 vs 5 (2 flexible ureteroscopy and 3 extracorporeal shockwave lithotripsy)
The authors conclude: “The SP TFL technology is associated with considerably lower fragmentation and surgery times in comparison to Ho:YAG technology. The reduced working time could be at- tributed to increased efficiency of stone fragmentation, significantly lower retropulsion rate, and better endoscopic view.”
|
Risk of bias assessment
|
Study reference
(first author, publication year) |
Was the allocation sequence adequately generated?
Definitely yes Probably yes Probably no Definitely no |
Was the allocation adequately concealed?
Definitely yes Probably yes Probably no Definitely no |
Blinding: Was knowledge of the allocated interventions adequately prevented?
Were patients blinded?
Were healthcare providers blinded?
Were data collectors blinded?
Were outcome assessors blinded?
Were data analysts blinded?
Definitely yes Probably yes Probably no Definitely no |
Was loss to follow-up (missing outcome data) infrequent?
Definitely yes Probably yes Probably no Definitely no |
Are reports of the study free of selective outcome reporting?
Definitely yes Probably yes Probably no Definitely no |
Was the study apparently free of other problems that could put it at a risk of bias?
Definitely yes Probably yes Probably no Definitely no |
Overall risk of bias If applicable/necessary, per outcome measure
LOW Some concerns HIGH
|
|
Martov, 2022 |
Probably yes;
Reason: Not described how randomization was carried out. |
Probably no;
Reason: Not stated. |
Probably no;
Reason: Unclear if patients, outcome assessors and data analysts were blinded. Health care providers not blinded. |
Probably yes;
Reason: No Loss to follow-up reported. |
Probably yes;
Reason: All relevant outcomes were reported; |
Probably yes;
Reason: No other problems noted |
High
|
|
Ulvik, 2022 |
Definitely yes; Reason: Randomization sequence generation was performed electronically and before patient participation.
|
Definitely yes;
|
Probably yes;
Reason: patients remained blinded throughout the study, health care providers were blinded until the moment of the procedure. Unclear if outcome assessors were blinded. |
Definitely yes;
Reason: one patient was lost to follow-up. |
Probably yes;
Reason: All relevant outcomes were reported; |
Probably yes;
Reason: No other problems noted |
Low |
Table of excluded studies
|
Author and year |
Reason for exclusion |
|
Aldoukhi, 2019 |
Wrong study design: narrative review |
|
Andreeva, 2020 |
Wrong outcome: stone fragmentation and dusting performance |
|
Blackmon, 2010 |
Wrong comparison: use of a short taper for expanding the Thulium fiber laser beam at the distal tip of a small-core fiber |
|
Blackmon, 2010 |
Wrong outcome: stone vaporization rates |
|
Blackmon, 2011 |
Wrong outcome: stone ablation threshold, ablation rate, and retropulsion |
|
Busalto-Martinez, 2020 |
Wrong intervention: no thulium fiber laser |
|
Carrera, 2021 |
Wrong comparison: no comparison between thulium and YAG laser |
|
Corrales, 2021 |
Wrong comparison: no comparison between thulium and YAG laser |
|
Corrales, 2022 |
Wrong study design: narrative review |
|
Enikeev, 2020 |
Wrong study design: narrative review |
|
Enikeev, 2020 |
Wrong comparison: no comparison between thulium and YAG laser |
|
Enikeev, 2021 |
Wrong comparison: no comparison between thulium and YAG laser |
|
Gao, 2020 |
Wrong study design: scoping review |
|
Geavlete, 2021 |
Wrong comparison: no comparison between thulium and YAG laser |
|
Hardy, 2019 |
Wrong outcome: ablation rate (in dusting mode) |
|
Jones, 2021 |
Wrong study design: narrative review |
|
Kamal, 2016 |
Wrong outcomes: retropulsion (Tm:YAG vs Ho:YAG laser) |
|
Khusid, 2021 |
Wrong study design: narrative review |
|
Kraft, 2022 |
Wrong comparison: p-Tm:YAG vs thulium fiber |
|
Kronenberg, 2019 |
Wrong study design: narrative review |
|
Kronenberg, 2021 |
Wrong study design: narrative review |
|
Liu, 2021 |
Wrong comparison: p-Tm:YAG vs thulium fiber |
|
Mahajan, 2022 |
Wrong procedure percutaneous nephrolithotomie |
|
Moore, 2022 |
Wrong outcome: noise levels for operating room staff |
|
Noureldin, 2020 |
Wrong study design: narrative review |
|
Panthier, 2022 |
Wrong outcome: optimal displacement velocity |
|
Petzold, 2021 |
Wrong outcome: dusting performance |
|
Rapoport, 2020 |
Article in Russian |
|
Rice, 2021 |
Wrong comparison: no comparison thulium vs YAG laser for urolithiasis |
|
Taratkin, 2020 |
Wrong comparison: no comparison between thulium and YAG laser |
|
Taratkin, 2021 |
Wrong comparison: no comparison between thulium and YAG laser |
|
Traxer, 2020 |
Wrong study design: narrative review |
|
Traxer, 2021 |
Wrong study design: narrative review |
|
Uzan, 2021 |
Wrong outcome: fiber fracture |
|
Ventimiglia, 2020 |
Wrong outcome: pulse shape, stone retropulsion and ablation efficiency |
|
Ventimiglia, 2021 |
Wrong study design: narrative review |
|
Wilson, 2015 |
Wrong comparison: no comparison between thulium and YAG laser |
Beoordelingsdatum en geldigheid
Publicatiedatum : 28-02-2024
Beoordeeld op geldigheid : 19-12-2023
Algemene gegevens
De ontwikkeling/herziening van deze richtlijnmodule werd ondersteund door het Kennisinstituut van de Federatie Medisch Specialisten (www.demedischspecialist.nl/kennisinstituut) en werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten. De financier heeft geen enkele invloed gehad op de inhoud van de richtlijnmodule.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijnmodule is in 2021 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen (zie hiervoor de Samenstelling van de werkgroep) die betrokken zijn bij de zorg voor patiënten met nierstenen.
Werkgroep
- Dr. F. (Frank) d’Ancona (voorzitter) , Uroloog, NVU
- Dr. S. (Stijn) Roemeling, Uroloog, NVU
- Drs. B.M. (Linda) Dirven-Konijn, Radioloog, NVvR
- Dr. D. (Diederick) Duijvesz, Uroloog, NVU
- Dr. B.M.A. (Barbara) Schout, Uroloog, NVU
- Drs. R. (Rozanne) Tijssen, AIOS Spoedeisende geneeskunde, NVSHA
Meelezers
- Drs. G.M. (Guido) Kamphuis, Uroloog, NVU
- Drs. B. (Bart) van der Heij, Uroloog, NVU
- Dr. S. (Saskia) Weltings, Uroloog, NVU
- Dr. E.G.W.M. (Eef) Lentjes, Klinisch chemicus, NVKC
- Drs. U.P. (Ulf) Arndt, Huisarts, NHG
Met ondersteuning van
- Dr. M. (Margreet) Pols, senior adviseur, Kennisinstituut van de Federatie van Medisch Specialisten
- Dr. I.M. (Irina) Mostovaya, senior adviseur, Kennisinstituut van de Federatie van Medisch Specialisten
- Dr. M. (Mohammadreza) Abdollahi, adviseur, Kennisinstituut van de Federatie van Medisch Specialisten
- Dr. J. (Janneke) Schultink, adviseur, Kennisinstituut van de Federatie van Medisch Specialisten
- Drs. D.A.M. (Danique) Middelhuis, junior adviseur, Kennisinstituut van de Federatie van Medisch Specialisten
Belangenverklaringen
De Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of zij in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatiemanagement) hebben gehad. Gedurende de ontwikkeling of herziening van een module worden wijzigingen in belangen aan de voorzitter doorgegeven. De belangenverklaring wordt opnieuw bevestigd tijdens de commentaarfase.
Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van de Federatie Medisch Specialisten.
|
Werkgroeplid |
Functie |
Nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
F. (Frank) d’Ancona (voorzitter) |
Uroloog Radboudumc
|
Consultant Boston Scientific waarvoor soms tegen betaling presentaties/proctoring, geen verband met de huidige modules van de richtlijn |
Geen |
Geen |
|
S. (Stijn) Roemeling |
Uroloog, UMCG |
Electro Medical Systems (EMS; Nyons, Zwitserland): financiële ondersteuning van voordrachten, masterclasses en workshops op het gebied van percutane steenchirurgie |
Geen |
Werkgroeplid wordt niet betrokken bij uitwerking en besluitvorming betreffende uitgangsvraag naar nieuwe interventietechnieken. |
|
B.M. (Linda) Dirven-Konijn, |
Radioloog, UZ Leuven |
Geen
|
Geen |
Geen |
|
D. (Diederick) Duijvesz |
Uroloog in het Canisius Wilhelmina Ziekenhuis (CWZ) te Nijmegen- Plaatsvervangend opleider Urologie- |
Lid beroepsbelangencommissie (BBC) van de Nederlandse Vereniging voor Urologie (NVU), vacatiegelden - Lid stichting werkgroep endo-urologie (SWEN) van de Nederlandse Vereniging voor Urologie (NVU), vacatiegelden |
Geen |
Geen |
|
B.M.A. (Barbara) Schout |
Uroloog |
- Lid stichting werkgroep endo-urologie (SWEN) van de Nederlandse Vereniging voor Urologie (NVU) waarbinnen voorzitter SENN (Steen Expertise Netwerk Nederland) - DURO: dutch urology research organization - CUVO: commissie urologisch vaardigheidsonderwijs - DMC: data monitoring commissie Vacatiegelden NVU |
mede onderzoeker/auteur bij buscopanstudie (betaald door eigen ziekenhuis) en projectleider STONE studie (leading the change) |
Werkgroeplid wordt niet betrokken bij de uitwerking betreffende de vraag over buscopan en over drainagetechnieken. |
|
R. (Rozanne) Tijssen |
AIOS Spoedeisene geneeskunde, st. Antonius Ziekenhuis Utrecht/Nieuwegein |
Lid Richtlijncommissie Nederlandse Vereniging van Spoedeisende Hulp artsen (NVSHA) |
Geen |
Geen |
|
Klankbord |
|
|
|
|
|
E.G.W.M. (Eef) Lentjes |
Klinisch Chemicus UMCU, afdeling Centraal Diagnostisch Laboratorium |
Geen |
Geen |
Geen |
|
S. (Saskia) Weltings |
Uroloog |
Geen |
Geen |
Geen |
|
B. (Bart) van der Heij |
Uroloog, Zuyderland Medisch Centrum |
Geen |
Geen |
Geen |
|
G.M. (Guido) Kamphuis |
Uroloog, Amsterdam UMC |
advisory board lid Coloplast Porgès, Boston Scientific en Olympus; betaald onderwijs verzorgend voor Urologie Opleiding Instituut van de Nederlandse Vereniging Urologie; betaald |
Projectleider van StONE studie (leading the change); studie naar verschil tussen dubbel J ureter catheter en nefrostomie katheter in patienten met obstruerende ureter stenen. (https://zorgevaluatienederland.nl/evaluations/stone) |
Geen, gezien het deelname aan de klankbordgroep betreft |
|
U.P. (Ulf) Arndt |
Medisch manager bij Huisartsenposten de Limes BV 2 dagen per week, Waarnemend huisarts bij Huisartswaarnemer Arndt variabek; tot 01-01-2023 |
Geen |
Geen |
Geen |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door uitnodigen van Patientfederatie Nederland en Nierpatiëntenvereniging Nederland voor schriftelijke knelpunteninventarisatie. De verkregen input is meegenomen bij het opstellen van de uitgangsvragen, de keuze voor de uitkomstmaten en bij het opstellen van de overwegingen. De conceptrichtlijn is tevens voor commentaar voorgelegd aan Patientfederatie Nederland en Nierpatiëntenvereniging Nederland en de eventueel aangeleverde commentaren zijn bekeken en verwerkt.
Wkkgz & Kwalitatieve raming van mogelijke substantiële financiële gevolgen
Bij de richtlijn is conform de Wet kwaliteit, klachten en geschillen zorg (Wkkgz) een kwalitatieve raming uitgevoerd of de aanbevelingen mogelijk leiden tot substantiële financiële gevolgen. Bij het uitvoeren van deze beoordeling zijn richtlijnmodules op verschillende domeinen getoetst (zie het stroomschema op de Richtlijnendatabase).
Uit de kwalitatieve raming blijkt dat er waarschijnlijk geen substantiële financiële gevolgen zijn, zie onderstaande tabel.
Module |
Uitkomst raming |
Toelichting |
|
Module Nieuwe interventietechnieken bij behandeling van nierstenen |
geen financiële gevolgen |
De huidige situatie is niet veranderd. |
Werkwijze
AGREE
Deze richtlijnmodule is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010).
Knelpuntenanalyse en uitgangsvragen
Tijdens de voorbereidende fase inventariseerde de werkgroep de knelpunten in de zorg voor patiënten met nierstenen. Tevens zijn er knelpunten aangedragen door de Nederlandse Vereniging voor Urologie (NVU), Nederlandse Internisten Vereniging (Nederlandse federatie voor Nefrologie), Nederlands Huisartsen Genootschap (NHG), Nederlandse Vereniging voor Klinische Chemie en Laboratoriumgeneeskunde (NVKC), Nederlandse Vereniging voor Radiologie (NVvR), Verpleegkundigen & Verzorgenden Nederland, Nederlandse Vereniging voor Spoedeisende Hulp Artsen (NVSHA), Patientfederatie Nederland, Nierpatiëntenvereniging Nederland, Inspectie voor de Gezondheidszorg en Jeugd, Nederlandse Zorgautoriteit, Zorginstituut Nederland, Nederlandse Federatie van Universitair Medische Centra, Nederlandse Vereniging van Ziekenhuizen, Samenwerkende Topklinische opleidingsZiekenhuizen, Zelfstandige Klinieken Nederland, Lareb, Vereniging Innovatieve Geneesmiddelen, Zorgverzekeraars Nederland (vallen Achmea, CZ, Menzis en VGZ onder) via een schriftelijke knelpunteninventarisatie.
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de werkgroep concept-uitgangsvragen opgesteld en definitief vastgesteld.
Uitkomstmaten
Na het opstellen van de zoekvraag behorende bij de uitgangsvraag inventariseerde de werkgroep welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. Hierbij werd een maximum van acht uitkomstmaten gehanteerd. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang bij de besluitvorming rondom aanbevelingen, als cruciaal (kritiek voor de besluitvorming), belangrijk (maar niet cruciaal) en onbelangrijk. Tevens definieerde de werkgroep tenminste voor de cruciale uitkomstmaten welke verschillen zij klinisch (patiënt) relevant vonden.
Methode literatuursamenvatting
Een uitgebreide beschrijving van de strategie voor zoeken en selecteren van literatuur is te vinden onder ‘Zoeken en selecteren’ onder Onderbouwing. De beoordeling van de kracht van het wetenschappelijke bewijs wordt hieronder toegelicht.
Beoordelen van de kracht van het wetenschappelijke bewijs
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. De basisprincipes van de GRADE-methodiek zijn: het benoemen en prioriteren van de klinisch (patiënt) relevante uitkomstmaten, een systematische review per uitkomstmaat, en een beoordeling van de bewijskracht per uitkomstmaat op basis van de acht GRADE-domeinen (domeinen voor downgraden: risk of bias, inconsistentie, indirectheid, imprecisie, en publicatiebias; domeinen voor upgraden: dosis-effect relatie, groot effect, en residuele plausibele confounding).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, redelijk, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie, in het bijzonder de mate van zekerheid dat de literatuurconclusie de aanbeveling adequaat ondersteunt (Schünemann, 2013; Hultcrantz, 2017).
|
GRADE |
Definitie |
|
Hoog |
|
|
Redelijk |
|
|
Laag |
|
|
Zeer laag |
|
Bij het beoordelen (graderen) van de kracht van het wetenschappelijk bewijs in richtlijnen volgens de GRADE-methodiek spelen grenzen voor klinische besluitvorming een belangrijke rol (Hultcrantz, 2017). Dit zijn de grenzen die bij overschrijding aanleiding zouden geven tot een aanpassing van de aanbeveling. Om de grenzen voor klinische besluitvorming te bepalen moeten alle relevante uitkomstmaten en overwegingen worden meegewogen. De grenzen voor klinische besluitvorming zijn daarmee niet één op één vergelijkbaar met het minimaal klinisch relevant verschil (Minimal Clinically Important Difference, MCID). Met name in situaties waarin een interventie geen belangrijke nadelen heeft en de kosten relatief laag zijn, kan de grens voor klinische besluitvorming met betrekking tot de effectiviteit van de interventie bij een lagere waarde (dichter bij het nuleffect) liggen dan de MCID (Hultcrantz, 2017).
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk en worden meegewogen, zoals aanvullende argumenten uit bijvoorbeeld de biomechanica of fysiologie, waarden en voorkeuren van patiënten, kosten (middelenbeslag), aanvaardbaarheid, haalbaarheid en implementatie. Deze aspecten zijn systematisch vermeld en beoordeeld (gewogen) onder het kopje ‘Overwegingen’ en kunnen (mede) gebaseerd zijn op expert opinion. Hierbij is gebruik gemaakt van een gestructureerd format gebaseerd op het evidence-to-decision framework van de internationale GRADE Working Group (Alonso-Coello, 2016a; Alonso-Coello 2016b). Dit evidence-to-decision framework is een integraal onderdeel van de GRADE methodiek.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen, en een weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk (Agoritsas, 2017; Neumann, 2016). De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen. De werkgroep heeft bij elke aanbeveling opgenomen hoe zij tot de richting en sterkte van de aanbeveling zijn gekomen.
In de GRADE-methodiek wordt onderscheid gemaakt tussen sterke en zwakke (of conditionele) aanbevelingen. De sterkte van een aanbeveling verwijst naar de mate van zekerheid dat de voordelen van de interventie opwegen tegen de nadelen (of vice versa), gezien over het hele spectrum van patiënten waarvoor de aanbeveling is bedoeld. De sterkte van een aanbeveling heeft duidelijke implicaties voor patiënten, behandelaars en beleidsmakers (zie onderstaande tabel). Een aanbeveling is geen dictaat, zelfs een sterke aanbeveling gebaseerd op bewijs van hoge kwaliteit (GRADE gradering HOOG) zal niet altijd van toepassing zijn, onder alle mogelijke omstandigheden en voor elke individuele patiënt.
|
Implicaties van sterke en zwakke aanbevelingen voor verschillende richtlijngebruikers |
||
|
|
Sterke aanbeveling |
Zwakke (conditionele) aanbeveling |
|
Voor patiënten |
De meeste patiënten zouden de aanbevolen interventie of aanpak kiezen en slechts een klein aantal niet. |
Een aanzienlijk deel van de patiënten zouden de aanbevolen interventie of aanpak kiezen, maar veel patiënten ook niet. |
|
Voor behandelaars |
De meeste patiënten zouden de aanbevolen interventie of aanpak moeten ontvangen. |
Er zijn meerdere geschikte interventies of aanpakken. De patiënt moet worden ondersteund bij de keuze voor de interventie of aanpak die het beste aansluit bij zijn of haar waarden en voorkeuren. |
|
Voor beleidsmakers |
De aanbevolen interventie of aanpak kan worden gezien als standaardbeleid. |
Beleidsbepaling vereist uitvoerige discussie met betrokkenheid van veel stakeholders. Er is een grotere kans op lokale beleidsverschillen. |
Organisatie van zorg
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijnmodule is expliciet aandacht geweest voor de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, mankracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van deze specifieke uitgangsvraag zijn genoemd bij de overwegingen. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden behandeld in de module Organisatie van zorg.
Commentaar- en autorisatiefase
De conceptrichtlijnmodule werd aan de betrokken (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd ter commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijnmodule aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijnmodule werd aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd.
Literatuur
Agoritsas T, Merglen A, Heen AF, Kristiansen A, Neumann I, Brito JP, Brignardello-Petersen R, Alexander PE, Rind DM, Vandvik PO, Guyatt GH. UpToDate adherence to GRADE criteria for strong recommendations: an analytical survey. BMJ Open. 2017 Nov 16;7(11):e018593.
Alonso-Coello P, Schünemann HJ, Moberg J, Brignardello-Petersen R, Akl EA, Davoli M, Treweek S, Mustafa RA, Rada G, Rosenbaum S, Morelli A, Guyatt GH, Oxman AD; GRADE Working Group. GRADE Evidence to Decision (EtD) frameworks: a systematic and transparent approach to making well informed healthcare choices. 1: Introduction. BMJ. 2016 Jun 28;353:i2016.
Alonso-Coello P, Oxman AD, Moberg J, Brignardello-Petersen R, Akl EA, Davoli M, Treweek S, Mustafa RA, Vandvik PO, Meerpohl J, Guyatt GH, Schünemann HJ; GRADE Working Group. GRADE Evidence to Decision (EtD) frameworks: a systematic and transparent approach to making well informed healthcare choices. 2: Clinical practice guidelines. BMJ. 2016 Jun 30;353:i2089.
Brouwers MC, Kho ME, Browman GP, Burgers JS, Cluzeau F, Feder G, Fervers B, Graham ID, Grimshaw J, Hanna SE, Littlejohns P, Makarski J, Zitzelsberger L; AGREE Next Steps Consortium. AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ. 2010 Dec 14;182(18):E839-42.
Hultcrantz M, Rind D, Akl EA, Treweek S, Mustafa RA, Iorio A, Alper BS, Meerpohl JJ, Murad MH, Ansari MT, Katikireddi SV, Östlund P, Tranæus S, Christensen R, Gartlehner G, Brozek J, Izcovich A, Schünemann H, Guyatt G. The GRADE Working Group clarifies the construct of certainty of evidence. J Clin Epidemiol. 2017 Jul;87:4-13.
Medisch Specialistische Richtlijnen 2.0 (2012). Adviescommissie Richtlijnen van de Raad Kwaliteit.
Neumann I, Santesso N, Akl EA, Rind DM, Vandvik PO, Alonso-Coello P, Agoritsas T, Mustafa RA, Alexander PE, Schünemann H, Guyatt GH. A guide for health professionals to interpret and use recommendations in guidelines developed with the GRADE approach. J Clin Epidemiol. 2016 Apr;72:45-55.
Schünemann H, Brożek J, Guyatt G, et al. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group, 2013.
Schünemann HJ, Oxman AD, Brozek J, Glasziou P, Jaeschke R, Vist GE, Williams JW Jr, Kunz R, Craig J, Montori VM, Bossuyt P, Guyatt GH; GRADE Working Group. Grading quality of evidence and strength of recommendations for diagnostic tests and strategies. BMJ. 2008 May 17;336(7653):1106-10. Erratum in: BMJ. 2008 May 24;336(7654).
Wessels M, Hielkema L, van der Weijden T. How to identify existing literature on patients' knowledge, views, and values: the development of a validated search filter. J Med Libr Assoc. 2016 Oct;104(4):320-324.
Zoekverantwoording
Literature search strategy
Search date: 5-9-2022
Hits: 114
Search results
Embase
|
No. |
Query |
Results |
|
#15 |
#4 AND #10 sleutelartikel gevonden |
1 |
|
#14 |
#12 NOT #11 NOT #10 OBS |
53 |
|
#13 |
#11 NOT #10 RCT |
9 |
|
#12 |
#5 AND (#8 OR #9) |
80 |
|
#11 |
#5 AND #7 |
17 |
|
#10 |
#5 AND #6 SR |
15 |
|
#9 |
'case control study'/de OR 'comparative study'/exp OR 'control group'/de OR 'controlled study'/de OR 'controlled clinical trial'/de OR 'crossover procedure'/de OR 'double blind procedure'/de OR 'phase 2 clinical trial'/de OR 'phase 3 clinical trial'/de OR 'phase 4 clinical trial'/de OR 'pretest posttest design'/de OR 'pretest posttest control group design'/de OR 'quasi experimental study'/de OR 'single blind procedure'/de OR 'triple blind procedure'/de OR (((control OR controlled) NEAR/6 trial):ti,ab,kw) OR (((control OR controlled) NEAR/6 (study OR studies)):ti,ab,kw) OR (((control OR controlled) NEAR/1 active):ti,ab,kw) OR 'open label*':ti,ab,kw OR (((double OR two OR three OR multi OR trial) NEAR/1 (arm OR arms)):ti,ab,kw) OR ((allocat* NEAR/10 (arm OR arms)):ti,ab,kw) OR placebo*:ti,ab,kw OR 'sham-control*':ti,ab,kw OR (((single OR double OR triple OR assessor) NEAR/1 (blind* OR masked)):ti,ab,kw) OR nonrandom*:ti,ab,kw OR 'non-random*':ti,ab,kw OR 'quasi-experiment*':ti,ab,kw OR crossover:ti,ab,kw OR 'cross over':ti,ab,kw OR 'parallel group*':ti,ab,kw OR 'factorial trial':ti,ab,kw OR ((phase NEAR/5 (study OR trial)):ti,ab,kw) OR ((case* NEAR/6 (matched OR control*)):ti,ab,kw) OR ((match* NEAR/6 (pair OR pairs OR cohort* OR control* OR group* OR healthy OR age OR sex OR gender OR patient* OR subject* OR participant*)):ti,ab,kw) OR ((propensity NEAR/6 (scor* OR match*)):ti,ab,kw) OR versus:ti OR vs:ti OR compar*:ti OR ((compar* NEAR/1 study):ti,ab,kw) OR (('major clinical study'/de OR 'clinical study'/de OR 'cohort analysis'/de OR 'observational study'/de OR 'cross-sectional study'/de OR 'multicenter study'/de OR 'correlational study'/de OR 'follow up'/de OR cohort*:ti,ab,kw OR 'follow up':ti,ab,kw OR followup:ti,ab,kw OR longitudinal*:ti,ab,kw OR prospective*:ti,ab,kw OR retrospective*:ti,ab,kw OR observational*:ti,ab,kw OR 'cross sectional*':ti,ab,kw OR cross?ectional*:ti,ab,kw OR multicent*:ti,ab,kw OR 'multi-cent*':ti,ab,kw OR consecutive*:ti,ab,kw) AND (group:ti,ab,kw OR groups:ti,ab,kw OR subgroup*:ti,ab,kw OR versus:ti,ab,kw OR vs:ti,ab,kw OR compar*:ti,ab,kw OR 'odds ratio*':ab OR 'relative odds':ab OR 'risk ratio*':ab OR 'relative risk*':ab OR 'rate ratio':ab OR aor:ab OR arr:ab OR rrr:ab OR ((('or' OR 'rr') NEAR/6 ci):ab))) |
12940098 |
|
#8 |
'major clinical study'/de OR 'clinical study'/de OR 'case control study'/de OR 'family study'/de OR 'longitudinal study'/de OR 'retrospective study'/de OR 'prospective study'/de OR 'comparative study'/de OR 'cohort analysis'/de OR ((cohort NEAR/1 (study OR studies)):ab,ti) OR (('case control' NEAR/1 (study OR studies)):ab,ti) OR (('follow up' NEAR/1 (study OR studies)):ab,ti) OR (observational NEAR/1 (study OR studies)) OR ((epidemiologic NEAR/1 (study OR studies)):ab,ti) OR (('cross sectional' NEAR/1 (study OR studies)):ab,ti) |
6767914 |
|
#7 |
'randomized controlled trial'/exp OR random*:ti,ab OR (((pragmatic OR practical) NEAR/1 'clinical trial*'):ti,ab) OR ((('non inferiority' OR noninferiority OR superiority OR equivalence) NEAR/3 trial*):ti,ab) OR rct:ti,ab,kw |
1839814 |
|
#6 |
'meta analysis'/exp OR 'meta analysis (topic)'/exp OR metaanaly*:ti,ab OR 'meta analy*':ti,ab OR metanaly*:ti,ab OR 'systematic review'/de OR 'cochrane database of systematic reviews'/jt OR prisma:ti,ab OR prospero:ti,ab OR (((systemati* OR scoping OR umbrella OR 'structured literature') NEAR/3 (review* OR overview*)):ti,ab) OR ((systemic* NEAR/1 review*):ti,ab) OR (((systemati* OR literature OR database* OR 'data base*') NEAR/10 search*):ti,ab) OR (((structured OR comprehensive* OR systemic*) NEAR/3 search*):ti,ab) OR (((literature NEAR/3 review*):ti,ab) AND (search*:ti,ab OR database*:ti,ab OR 'data base*':ti,ab)) OR (('data extraction':ti,ab OR 'data source*':ti,ab) AND 'study selection':ti,ab) OR ('search strategy':ti,ab AND 'selection criteria':ti,ab) OR ('data source*':ti,ab AND 'data synthesis':ti,ab) OR medline:ab OR pubmed:ab OR embase:ab OR cochrane:ab OR (((critical OR rapid) NEAR/2 (review* OR overview* OR synthes*)):ti) OR ((((critical* OR rapid*) NEAR/3 (review* OR overview* OR synthes*)):ab) AND (search*:ab OR database*:ab OR 'data base*':ab)) OR metasynthes*:ti,ab OR 'meta synthes*':ti,ab |
733409 |
|
#5 |
#3 NOT ('conference abstract'/it OR 'editorial'/it OR 'letter'/it OR 'note'/it) NOT (('animal'/exp OR 'animal experiment'/exp OR 'animal model'/exp OR 'nonhuman'/exp) NOT 'human'/exp) |
136 |
|
#4 |
managing AND urolithiasis AND with AND thulium AND fiber AND laser AND traxer |
1 |
|
#3 |
#1 AND #2 |
2496 |
|
#2 |
'thulium'/exp AND ('laser'/exp OR 'laser lithotripsy'/exp OR 'laser therapy'/exp) OR 'thulium fiber laser'/exp OR 'thulium laser'/exp OR 'thulium yag laser'/exp OR 'laser ablation system'/exp OR 'actionii':ti,ab,kw OR 'cvx-300':ti,ab,kw OR 'cooltouch (laser ablation system)':ti,ab,kw OR 'cooltouch ctev':ti,ab,kw OR 'cooltouch coollipo':ti,ab,kw OR 'cooltouch ez pass 400':ti,ab,kw OR 'cooltouch renew':ti,ab,kw OR 'cooltouch saphfire':ti,ab,kw OR 'deka smartlipo':ti,ab,kw OR 'lucid ly':ti,ab,kw OR 'lykos':ti,ab,kw OR 'odyssey 30':ti,ab,kw OR 'periolase':ti,ab,kw OR 'soltive':ti,ab,kw OR 'venacure':ti,ab,kw OR 'versapulse p20':ti,ab,kw OR 'assisted reproduction laser system':ti,ab,kw OR 'general/multiple surgical solid-state laser system':ti,ab,kw OR 'laser ablation device':ti,ab,kw OR 'laser ablation system':ti,ab,kw OR 'varicose vein lasing procedure kit':ti,ab,kw OR 'tm yag':ti,ab,kw OR 'thulium yag':ti,ab,kw OR 'thulium yttrium aluminium garnet laser':ti,ab,kw OR 'thulium yttrium aluminum garnet laser':ti,ab,kw OR (((superpulse* OR fiber) NEAR/3 thulium*):ti,ab,kw) |
1986 |
|
#1 |
'urolithiasis'/exp OR 'ureteroscopy'/exp OR 'urethra stone'/exp OR 'urinary tract obstruction'/exp OR (((kidney OR urologic* OR renal OR urinary OR uret* OR urine OR coral OR uro) NEAR/3 (calcul* OR lithias* OR stone* OR colic* OR obstruct*)):ti,ab,kw) OR urocalculo*:ti,ab,kw OR urol?t*:ti,ab,kw OR nephrolit*:ti,ab,kw OR renolit*:ti,ab,kw OR urocalcul*:ti,ab,kw OR rirs:ti,ab,kw OR 'retrograde intrarenal surg*':ti,ab,kw OR 'retrograde intra renal surg*':ti,ab,kw OR ureteroscop*:ti,ab,kw OR 'ureteropyeloscop*':ti,ab,kw OR 'pyeloureteroscop*':ti,ab,kw |
134577 |
Ovid/Medline
|
# |
Searches |
Results |
|
11 |
4 and (7 or 8) OBS |
56 |
|
10 |
4 and 6 RCT |
12 |
|
9 |
4 and 5 SR |
11 |
|
8 |
Case-control Studies/ or clinical trial, phase ii/ or clinical trial, phase iii/ or clinical trial, phase iv/ or comparative study/ or control groups/ or controlled before-after studies/ or controlled clinical trial/ or double-blind method/ or historically controlled study/ or matched-pair analysis/ or single-blind method/ or (((control or controlled) adj6 (study or studies or trial)) or (compar* adj (study or studies)) or ((control or controlled) adj1 active) or "open label*" or ((double or two or three or multi or trial) adj (arm or arms)) or (allocat* adj10 (arm or arms)) or placebo* or "sham-control*" or ((single or double or triple or assessor) adj1 (blind* or masked)) or nonrandom* or "non-random*" or "quasi-experiment*" or "parallel group*" or "factorial trial" or "pretest posttest" or (phase adj5 (study or trial)) or (case* adj6 (matched or control*)) or (match* adj6 (pair or pairs or cohort* or control* or group* or healthy or age or sex or gender or patient* or subject* or participant*)) or (propensity adj6 (scor* or match*))).ti,ab,kf. or (confounding adj6 adjust*).ti,ab. or (versus or vs or compar*).ti. or ((exp cohort studies/ or epidemiologic studies/ or multicenter study/ or observational study/ or seroepidemiologic studies/ or (cohort* or 'follow up' or followup or longitudinal* or prospective* or retrospective* or observational* or multicent* or 'multi-cent*' or consecutive*).ti,ab,kf.) and ((group or groups or subgroup* or versus or vs or compar*).ti,ab,kf. or ('odds ratio*' or 'relative odds' or 'risk ratio*' or 'relative risk*' or aor or arr or rrr).ab. or (("OR" or "RR") adj6 CI).ab.)) |
5100444 |
|
7 |
Epidemiologic studies/ or case control studies/ or exp cohort studies/ or Controlled Before-After Studies/ or Case control.tw. or cohort.tw. or Cohort analy$.tw. or (Follow up adj (study or studies)).tw. or (observational adj (study or studies)).tw. or Longitudinal.tw. or Retrospective*.tw. or prospective*.tw. or consecutive*.tw. or Cross sectional.tw. or Cross-sectional studies/ or historically controlled study/ or interrupted time series analysis/ [Onder exp cohort studies vallen ook longitudinale, prospectieve en retrospectieve studies] |
4087194 |
|
6 |
(exp randomized controlled trial/ or randomized controlled trials as topic/ or random*.ti,ab. or rct?.ti,ab. or ((pragmatic or practical) adj "clinical trial*").ti,ab,kf. or ((non-inferiority or noninferiority or superiority or equivalence) adj3 trial*).ti,ab,kf.) not (animals/ not humans/) |
1357067 |
|
5 |
(meta-analysis/ or meta-analysis as topic/ or (metaanaly* or meta-analy* or metanaly*).ti,ab,kf. or systematic review/ or cochrane.jw. or (prisma or prospero).ti,ab,kf. or ((systemati* or scoping or umbrella or "structured literature") adj3 (review* or overview*)).ti,ab,kf. or (systemic* adj1 review*).ti,ab,kf. or ((systemati* or literature or database* or data-base*) adj10 search*).ti,ab,kf. or ((structured or comprehensive* or systemic*) adj3 search*).ti,ab,kf. or ((literature adj3 review*) and (search* or database* or data-base*)).ti,ab,kf. or (("data extraction" or "data source*") and "study selection").ti,ab,kf. or ("search strategy" and "selection criteria").ti,ab,kf. or ("data source*" and "data synthesis").ti,ab,kf. or (medline or pubmed or embase or cochrane).ab. or ((critical or rapid) adj2 (review* or overview* or synthes*)).ti. or (((critical* or rapid*) adj3 (review* or overview* or synthes*)) and (search* or database* or data-base*)).ab. or (metasynthes* or meta-synthes*).ti,ab,kf.) not (comment/ or editorial/ or letter/ or ((exp animals/ or exp models, animal/) not humans/)) |
551318 |
|
4 |
3 not ((exp animals/ or exp models, animal/) not humans/) not (letter/ or comment/ or editorial/) |
116 |
|
3 |
1 and 2 |
127 |
|
2 |
(Thulium/ and (exp Lasers/ or Lithotripsy, Laser/ or Laser Therapy/)) or actionii.ti,ab,kf. or cvx-300.ti,ab,kf. or cooltouch ctev.ti,ab,kf. or cooltouch coollipo.ti,ab,kf. or cooltouch ez pass 400.ti,ab,kf. or cooltouch renew.ti,ab,kf. or cooltouch saphfire.ti,ab,kf. or deka smartlipo.ti,ab,kf. or lucid ly.ti,ab,kf. or lykos.ti,ab,kf. or odyssey 30.ti,ab,kf. or periolase.ti,ab,kf. or soltive.ti,ab,kf. or venacure.ti,ab,kf. or versapulse p20.ti,ab,kf. or assisted reproduction laser system.ti,ab,kf. or laser ablation device.ti,ab,kf. or laser ablation system.ti,ab,kf. or tm yag.ti,ab,kf. or thulium yag.ti,ab,kf. or thulium yttrium aluminium garnet laser.ti,ab,kf. or thulium yttrium aluminum garnet laser.ti,ab,kf. or ((superpulse* or fiber) adj3 thulium*).ti,ab,kf. |
895 |
|
1 |
exp Urolithiasis/ or Renal Colic/ or exp Urinary Calculi/ or exp Ureteroscopy/ or Ureteral Obstruction/ or exp Urethral Obstruction/ or ((kidney or urologic* or renal or urinary or uret* or urine or coral or uro) adj3 (calcul* or lithias* or stone* or colic* or obstruct*)).ti,ab,kf. or urocalculo*.ti,ab,kf. or urol?t*.ti,ab,kf. or nephrolit*.ti,ab,kf. or renolit*.ti,ab,kf. or urocalcul*.ti,ab,kf. or rirs.ti,ab,kf. or retrograde intrarenal surg*.ti,ab,kf. or retrograde intra renal surg*.ti,ab,kf. or ureteroscop*.ti,ab,kf. or ureteropyeloscop*.ti,ab,kf. or pyeloureteroscop*.ti,ab,kf. |
92459 |