Niercelcarcinoom - Epidemiologie
Uitgangsvraag
Beschrijving van de epidemiologie van het niercelcarcinoom, inclusief incidentaloom.
Aanbeveling
Incidentaloom
Een ruimte innemend proces in de nier dat bij toeval is ontdekt, dient als een potentiële maligniteit van de nier te worden beschouwd en behandeld. Wanneer deze incidentalomen direct worden behandeld kan dit bij patiënten leiden tot een langere overleving.
Een watchful waiting beleid bij het incidentaloom lijkt niet gerechtvaardigd, tenzij patiëntgerelateerde factoren een chirurgische ingreep niet mogelijk maken.
Overwegingen
Incidentaloom
Bovengenoemde meerendeels retrospectieve studies verschillen in meer of mindere mate in uitgangspunt voor studie-inclusie en de gebruikte definities van een incidentaloom. Als inclusiecriterium dienden:
- PA diagnose niercelcarcinoom,
- preoperatieve klinische diagnose nierkanker
- verdenking maligniteit in de nier op basis van beeldvorming.
Ook worden er soms uiteenlopende definities gebruikt ten aanzien van hoe de maligniteit in de nier (de overgrote meerderheid betreft niercelcarcinomen) is ontdekt: een patiënt met aspecifieke klachten of met paraneoplastische verschijnselen wordt soms in de ene studie gerekend tot de incidentalomen, terwijl deze in een andere studie tot de symptomatische uitingsvorm van niercelcarcinoom wordt gerekend. Dit maakt directe vergelijking van de resultaten van de verschillende artikelen lastig.
Onderbouwing
Niercelkanker vormt ruim 2% van alle kankersoorten in Nederland. Niertumoren bij volwassenen betreffen bijna altijd niercelcarcinomen. Niercelkanker komt het meest voor bij patiënten van 45 jaar en ouder, met een piek tussen 60 en 75 jaar. In de tweede helft van de vorige eeuw is de incidentie van niercelkanker gestegen door toenemend gebruik van diagnostische technieken. In Nederland was deze trend zichtbaar tot de jaren negentig. Daarna is de incidentie van niercelkanker gestabiliseerd, echter de afgelopen jaren is de incidentie weer toegenomen.
In Nederland wordt jaarlijks bij ruim 2000 personen niercelkanker geconstateerd (bij ruim 1200 mannen en ruim 700 vrouwen). De incidentie bedraagt ongeveer 13,4 per 100.000 mannen en 7,5 per 100.000 vrouwen. Jaarlijks overlijden ruim 900 personen ten gevolge van niercelkanker (579 mannen en 394 vrouwen). Ook de prevalentie zal naar verwachting toenemen van ruim 10.000 in 2005 tot ruim 18.000 in 2015.
Incidentaloom
De afgelopen decennia is de frequentie van het incidentaloom van de nier gestegen. Dit is het gevolg van het wijdverbreid beschikbaar komen van vooral echografie en CT-scan van het abdomen.
Niveau 2 : B Bretheau 1995 (9) , Bretheau 1998 (11) , Lightfoot 2000 (12) en C Beisland 2002 (8) , Duchene 2003 (7)
De bij toeval ontdekte niercelcarcinomen zijn ten opzichte van de symptomatische tumoren kleiner, hebben een lager ziekte stadium. De patiënten in deze groep lijken een langere ziektevrije overleving en ook een langere totale overleving te hebben.
Niveau 2 : B Bretheau 1995 (9) , Bretheau 1998 (11) , Lightfoot 2000 (12) en C Beisland 2002 (8) , Dinney 1992 (10)
De langere overleving van patiënten met een incidentaloom lijkt vooral te worden veroorzaakt doordat het niercelcarcinoom in een eerder stadium wordt ontdekt. In hoeverre meespeelt of de incidentalomen een indolenter natuurlijk beloop hebben, is nog onvoldoende aangetoond.
Niveau 3 : B Lightfoot 2000 (12) en C Beisland 2002 (8) , Dinney 1992 (10) , Bosniak 1995 (16) , Tsui 2000 (15)
Niercelkanker vormt 2% van het totale aantal nieuwe gevallen van kanker in de wereld en in Nederland. (1) (2) Meer dan 90% van de gevallen van nierkanker betreffen niercelcarcinomen. (3) De incidentie van niercelkanker is in de tweede helft van de twintigste eeuw gestegen door het toenemend gebruik van afbeeldende technieken en mogelijk door een toename van etiologische factoren, zoals overgewicht. (4) (5) (6) Ook in Nederland nam de incidentie toe, maar is sinds de jaren negentig gestabiliseerd. De voor leeftijd gestandaardiseerde incidentie van niercelkanker in Nederland neemt de laatste jaren echter weer toe (figuur 1). In 2007 kregen in Nederland ruim 2000 personen niercelkanker (ruim 1200 mannen en ruim 700 vrouwen). De incidentie van niercelkanker in Nederland was in dat jaar 13,4 per 100.000 mannen en 7,5 per 100.000 vrouwen. Niercelkanker komt het meest voor bij patiënten van 45 jaar en ouder, met een piek tussen 60 en 75 jaar (https://iknl.nl/nkr).
De sterfte aan niercelkanker in Nederland was in de afgelopen decennia stabiel (figuur 2). In 2007 was de sterfte aan niercelkanker 6,2 per 100.000 mannen en 3,2 per 100.000 vrouwen. In dat jaar stierven ruim 900 personen (579 mannen en 394 vrouwen) ten gevolge van niercelkanker (https://iknl.nl/nkr).
In 2005 waren er naar schatting ruim 10.000 prevalente patiënten met niercelkanker (5700 mannen en 4500 vrouwen). Als gevolg van het toenemend aantal ouderen in de komende jaren, zal de prevalentie van niercelkanker naar verwachting stijgen tot ruim 18.000 patiënten in 2015 (8800 mannen en 9400 vrouwen) (Signaleringscommissie Kanker 2004).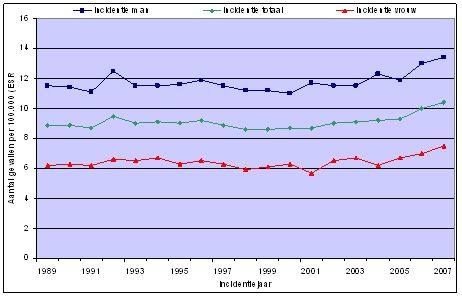
Figuur 1 Incidentie van nierkanker in Nederland in de periode 1989-2007, voor mannen en vrouwen en totaal, gestandaardiseerd voor leeftijd (Bron: Nederlandse Kankerregistratie, https://iknl.nl/nkr).
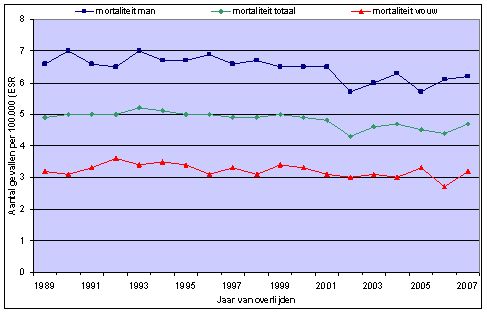
Figuur 2 Mortaliteit van nierkanker in Nederland in de periode 1989-2007, voor mannen en vrouwen en totaal, gestandaardiseerd voor leeftijd (Bron: Nederlandse Kankerregistratie, http://nkr.ikcnet.nl/).
Incidentaloom
Onder een incidentaloom wordt verstaan een maligniteit uitgaande van de nier die per toeval wordt ontdekt omdat er bij patiënten om andere redenen dan de verdenking maligniteit van de nier onderzoek wordt verricht. Screening van de algehele populatie naar de aanwezigheid van niercelcarcinoom valt hier buiten.
Naarmate een ruimte innemend proces (RIP) in de nier groter is, neemt de kans toe dat de uiteindelijke PA diagnose een maligniteit van de nier betreft en er geen sprake is van een benigne afwijking. Zo beschrijft Duchene een serie van 173 patiënten waarbij bij een RIP in de nier <4 cm in 58% een maligniteit in de nier werd gevonden, terwijl alle RIPs > 7 cm altijd berustten op maligniteit. (7)
In de jaren 70 en 80 van de vorige eeuw werd een maligniteit van de nier slechts bij 10-20% van de patiënten per toeval ontdekt. (8) (9) (10) De laatste 15 jaar is dit percentage gestegen naar 35-50%. (9) (11) (8) (7) (12) Het wijdverbreid beschikbaar komen van de diagnostische modaliteiten echografie en CT-scan verklaart de stijging in voorkomen van het incidentaloom. (13) (8) (11) (12) Uit dezelfde retrospectieve analyses blijkt dat de incidentalomen ten opzichte van de symptomatische tumoren kleiner zijn (8) (9) (11), een lager stadium hebben (8) (10) (12) (14) en de patiënten in deze groep een langere ziektevrije overleving, alsook een langere overleving tonen. (8) (9) (10) (12)
Het is nog onvoldoende duidelijk of de langere overleving na behandeling van een per toeval ontdekt niercelcarcinoom te danken is aan de detectie van de tumor in een vroeger TNM stadium en/of dat deze tumoren zich intrinsiek indolenter gedragen en zo tot een langere overleving leiden. Eerder genoemde studies beweren vooral het eerste (8) (10) (12) (14), terwijl Tsui het laatste suggereert. (15)
In de enkele studies met (kleine) patiëntenseries over de natuurlijke groeisnelheid van kleine, voor maligniteit verdachte, afwijkingen in de nier die werden geanalyseerd middels seriële CT-scans, worden variabele groeisnelheden gevonden: gemiddeld tussen 0.36 cm/jaar tot 2.0 cm/jaar maar met een grote variatie tussen de individuele niercelcarcinomen. (16) (17) (18) Op grond van het CT beeld valt de toekomstige groeisnelheid niet te voorspellen. Om deze reden kan alleen in een selecte patiëntengroep een watchful waiting beleid worden gevoerd.
- 1 - Parkin DM, Pisani P, Ferlay J. Estimates of the world-wide incidence of eighteen major cancers in 1985. In J Cancer 1993;54:594-606.
- 2 - Visser O, Siesling S, van Dijck J (red). Incidence of cancer in the Netherlands1999/2000. Utrecht: Vereniging van Integrale Kankercentra, 2003
- 3 - Tavani A, La Vecchia C. Epidemiology of renal-cell carcinoma. J Nephrol. 1997 Mar-Apr;10(2):93-106.
- 4 - Pantuck AJ, Zisman A, Belldegrun AS. The changing natural history of renal cell carcinoma. J Urol. 2001 Nov;166(5):1611-23.
- 5 - Lindblad P. Epidemiology of renal cell carcinoma. Scand J Surg 2004;93(2):88-96.
- 6 - Murai M, Oya M. Renal cell carcinoma: etiology, incidence and epidemiology. Curr Opin Urol 2004;14:229-233
- 7 - Duchene DA, Lotan Y, Cadeddu JA, Sagalowsky AI, Koeneman KS. Histopathology of surgically managed renal tumors: analysis of a contemporary series. Urol 2003 Nov;62(5):827-30 .
- 8 - Beisland C, Medby PC, Beisland HO. Renal cell carcinoma: gender difference in incidental detection and cancer-specifc survival. Scand J Urol 2002; 36: 414-418.
- 9 - Bretheau D, Lechevallier E, Eghazarian C, Grisoni V, Coulange C. Prognostic significance of incidental renal cell carcinoma.Eur Urol 1995; 27: 319-329.
- 10 - Dinney CP, Awad SA, Gajewski JB, Belitsky P, Lannon SG, Mack FG, Millard OH. Analysis of imaging modalities, staging systems, and prognostic indicators for renal cell carcinoma. Urology 1992 Feb;39(2):122-9.
- 11 - Bretheau D, Koutani A, Lechevallier E, Coulange C. A French national epidemiologic survey on renal cell carcinoma. Oncology Committee of the Association Francaise d'Urologie. Cancer 1998; 82: 538-544.
- 12 - Lightfoot N, Conlon M, Kreiger N, Bissett R, Desai M, Warde P, Prichard HM. Impact of noninvasive imaging on increased incidental detection of renal cell carcinoma. Eur Urol 2000 May;37(5):521-7.
- 13 - Aso Y, Homma Y. A survey on incidental renal cell carcinoma in Japan. J Urol 1992; 147: 340-343 .
- 14 - Sweeney JP, Thornhill JA, Graiger R, McDermott TE, Butler MR. Incidentally detected renal cell carcinoma: pathological features, survival trends and implications for treatment. Br J Urol 1996 Sep;78(3):351-3.
- 15 - Tsui KH, Shvarts O, Smith RB, Figlin R, de Kernion JB, Belldegrun A. Renal cell carcinoma: prognostic significance of incidentally detected tumors. J Urol 2000 Feb;163(2) 426-30.
- 16 - Bosniak MA, Birnbaum BA, Krinsky GA, Waisman J. Small renal parenchymal neoplasms: further observations on growth. Radiology 1995; 197: 589-597.
- 17 - Kato M, Suzuki T, Suzuki Y, Terasawa Y, Sasano H, Arai Y. Natural history of small renal cell carcinoma: evaluation of growth rate, histological grade, cell proliferation and apoptosis. J Urol 2004;172(3):863-6.
- 18 - Oda T, Miyao N, Takahashi A, Yanase M, Masumori N, Itoh N, Tamakawa M, Tsukamoto T. Growth rates of primary and metastatic lesions of renal cell carcinoma. Int J Urol 2001 Sep; 8(9): 473-7
Beoordelingsdatum en geldigheid
Publicatiedatum : 30-09-2014
Beoordeeld op geldigheid : 23-10-2006
De geldigheidsduur van deze richtlijn is vastgesteld op maximaal vijf jaar. De
geldigheidstermijn voor de richtlijn wordt vanuit het programmabureau VIKC
bewaakt. Om verscheidene redenen kan herziening eerder dan beoogd nodig zijn. De
Landelijke Werkgroep Urologische Tumoren toetst daarom jaarlijks de acualtieit
van de richtlijn. Het bestuur van deze landelijke werkgroep draagt de
verantwoordelijkheid om de behoefte voor herziening van de huidige richtlijn bij
de beroepsgroepen te peilen. Zo nodig zal de richtlijn tussentijds op onderdelen
worden bijgesteld. Uiterlijk in 2014 zal een nieuwe multidisciplinaire werkgroep
worden geïnstalleerd voor een herziene versie van de richtlijn.
Algemene gegevens
Betrokken/autoriserende verenigingen
- Initiatief: Landelijke werkgroep Urologische Tumoren
- Organisatie: Vereniging van Integrale Kankercentra
- In samenwerking met: ME-TA
- Financiering door ZonMw
- Verenigingen die benaderd zijn voor de knelpunteninventarisatie en/of commentaarronde:
o Nederlands Huisartsen Genootschap (NHG)
o Nederlandse Vereniging voor Heelkunde (NVvH)
o Nederlandse Vereniging voor Klinische Chemie en Laboratoriumgeneeskunde (NVKC)
o Nederlandse Vereniging voor Nucleaire Geneeskunde (NVNG)
o Nederlandse Vereniging voor Radiologie (NVvR)
o Nederlandse Federatie van Kankerpatientenorganisaties (NFK)
o Vereniging Waterloop - Verenigingen die benaderd zijn voor de knelpunteninventarisatie, commentaar- en autorisatieronde:
o Nederlandse Internisten Vereniging (NIV)
o Nederlandse Vereniging voor Medische Oncologie (NVMO)
o Nederlandse Vereniging voor Pathologie (NVVP)
o Nederlandse Vereniging voor Radiotherapie en Oncologie (NVRO)
o Nederlandse Vereniging voor Urologie (NVU)
o Nederlandse Vereniging voor Psychosociale Oncologie (NVPO)
o Beroepsvereniging Verpleegkundigen en Verzorgenden Nederland (V&VN)
Houderschap richtlijn
De houder van de richtlijn moet kunnen aantonen dat de richtlijn zorgvuldig en met de vereiste deskundigheid tot stand is gekomen. Onder houder wordt verstaan de verenigingen van beroepsbeoefenaren die de richtlijn autoriseren.
De VIKC draagt zorg voor het beheer en de ontsluiting van de richtlijn.
Juridische betekenis
Richtlijnen bevatten aanbevelingen van algemene aard. Het is mogelijk dat deze
aanbevelingen in een individueel geval niet van toepassing zijn. Er kunnen zich
feiten of omstandigheden voordoen waardoor het wenselijk is dat in het belang
van de patiënt van de richtlijn wordt afgeweken. Wanneer van een richtlijn wordt
afgeweken, dient dit beargumenteerd gedocumenteerd te worden. De toepasbaarheid
en de toepassing van de richtlijnen in de praktijk is de verantwoordelijkheid
van de behandelende arts.
Verantwoording
De acht integrale kankercentra in Nederland bevorderen dat mensen met kanker en hun naasten zo dicht mogelijk bij huis toegang hebben tot een samenhangend en kwalitatief verantwoord zorgaanbod. De integrale kankercentra zijn opgericht om behandeling, zorg en klinisch onderzoek binnen de oncologie te verbeteren. Daarnaast hebben zij een taak in het opzetten en ondersteunen van netwerken voor palliatieve zorg.
Landelijk werken integrale kankercentra binnen de Vereniging van Integrale Kankercentra (VIKC) samen aan multidisciplinaire richtlijnontwikkeling voor de oncologische en palliatieve zorg. Naast deze ontwikkeling van richtlijnen faciliteren de integrale kankercentra ook het onderhoud, het beheer, de implementatie en de evaluatie van deze richtlijnen.
De leidraad voor de ontwikkeling van de richtlijnen voor oncologische en palliatieve zorg is het AGREE instrument. Dit instrument is gemaakt voor de beoordeling van bestaande, nieuwe en herziene richtlijnen. Het AGREE Instrument beoordeelt zowel de kwaliteit van de verslaglegging als de kwaliteit van bepaalde aspecten van de aanbevelingen. Het beoordeelt de kans dat een richtlijn zijn gewenste doel zal behalen, maar niet de daadwerkelijke impact op patiëntuitkomsten.
Het AGREE Instrument is opgebouwd uit 23 items verdeeld over zes domeinen. Elk domein beslaat een aparte dimensie van kwaliteit van richtlijnen, namelijk:
*Onderwerp en doel betreft het doel van de richtlijn de specifieke klinische vragen waarop de richtlijn een antwoord geeft en de patiëntenpopulatie waarop de richtlijn van toepassing is.
*Betrokkenheid van belanghebbenden richt zich op de mate waarin de richtlijn de opvattingen van de beoogde gebruikers weerspiegelt.
*Methodologie hangt samen met het proces waarin bewijsmateriaal is verzameld en samengesteld en met de gebruikte methoden om aanbevelingen op te stellen en te herzien.
*Helderheid en presentatie gaat over het taalgebruik en de vorm van de richtlijn.
*Toepassing houdt verband met de mogelijke organisatorische, gedragsmatige en financiële consequenties van het toepassen van de richtlijn.
*Onafhankelijkheid van de opstellers betreft de onafhankelijkheid van de aanbevelingen en erkenning van mogelijke conflicterende belangen van leden van de werkgroep.
Doel en doelgroep
De richtlijn is bestemd voor alle professionals die betrokken zijn bij de
diagnostiek, behandeling en begeleiding van patiënten met niercelcarcinoom,
zoals huisartsen, urologen, medisch oncologen, anesthesiologen,
radiotherapeuten, radiologen, pathologen, nucleair geneeskundigen, apothekers,
psychologen, oncologie-verpleegkundigen en IKC-consulenten. Tevens wordt deze
richtlijn gebruikt voor het maken van patiënten informatiemateriaal in
samenwerking met het KWF Kankerbestrijding.
Samenstelling werkgroep
Voor het ontwikkelen van de revisie van de richtlijn is in 2009 een multidisciplinaire werkgroep samengesteld. Professionals werkzaam bij de diagnostiek en behandeling van het niercelcarcinoom zijn afgevaardigd namens de wetenschappelijke- en beroepsverenigingen.
Bij de samenstelling van de werkgroep is rekening gehouden met de geografische spreiding, inbreng van betrokkenen uit zowel academische als algemene ziekenhuizen en vertegenwoordiging van de verschillende disciplines. De werkgroepleden hebben onafhankelijk gehandeld en waren gemandateerd door hun vereniging. Alle werkgroepleden hebben een belangenverklaring ingevuld, waarin ze hun banden met de farmaceutische industrie aangeven.
Mw. Yolba Smit, arts-epidemioloog, en medewerkers van ME-TA hebben het literatuuronderzoek en beoordeling uitgevoerd. Twee medewerkers van de VIKC waren verantwoordelijk voor de procesbegeleiding en secretariële ondersteuning.
Werkgroepleden revisie Richtlijn Niercelcarcinoom 2010
Mw. prof. dr. S. Osanto, Nederlandse Vereniging voor Medische Oncologie, Voorzitter
Dr. A. Bex, Nederlandse Vereniging voor Urologie
Mw. H. Hamelers-Paulus, Vereniging van Integrale Kankercentra
Mw. dr. C. van Herpen, Nederlandse Vereniging voor Medische Oncologie
Mw. dr. C.A. Hulsbergen-van de Kaa, Nederlandse Vereniging voor Pathologie
Dhr. drs. P.C.M. Koper, Nederlandse Vereniging voor Radiotherapie en Oncologie
Dr. W.H.J. Kruit, Nederlandse Vereniging voor Medische Oncologie
Drs. B.W. Lagerveld, Nederlandse Vereniging voor Urologie
Prof. dr. P.F.A. Mulders, Nederlandse Vereniging voor Urologie
Mw. dr. P.M.M.B. Soetekouw, Nederlandse Vereniging voor Medische Oncologie
Mw. J. van Steijn-van Tol, Verpleegkundigen en Verzorgenden Nederland
Mw. drs. D. Stemkens, Vereniging van Integrale Kankercentra
Mw. C. Tillier, Verpleegkundigen en Verzorgenden Nederland
Dr. A. Visser, Nederlandse Vereniging voor Psychosociale Oncologie
Werkgroepleden Richtlijn Niercelcarcinoom 2006
Prof. dr. P.F.A. Mulders, Nederlandse Vereniging voor Urologie, Voorzitter
Prof.dr. P.H.M. de Mulder, Nederlandse Vereniging voor Medische Oncologie, Vice-Voorzitter
Dr. V.A.M. Gulmans, Vereniging van Integrale Kankercentra
Mw. S. Janssen-van Dijk, Vereniging van Integrale Kankercentra
Mw. E. Klokman, Kwaliteitsinstituut v.d. Gezondheidszorg CBO
Mw. drs. C.J.G.M. Rosenbrand, Kwaliteitsinstituut v.d. Gezondheidszorg CBO
Dr. A. Bex, Nederlandse Vereniging voor Urologie
Mw. dr. V. Bongers, Nederlandse Vereniging voor Nucleaire Geneeskunde
Mw. dr. A.H. Brouwers, Nederlandse Vereniging voor Nucleaire Geneeskunde
Dr. K.P. Delaere, Nederlandse Vereniging voor Urologie
Prof. dr. G.C. de Gast, Nederlandse Vereniging voor Medische Oncologie
Dr. G. Groenewegen, Nederlandse Vereniging voor Medische Oncologie
Dr. P. Hanssens, Nederlandse Vereniging voor Radiotherapie
Mw. dr. C.A. Hulsbergen-van de Kaa, Nederlandse Vereniging voor Pathologie
Dr. I. J. de Jong, Nederlandse Vereniging voor Urologie
F.H.G.M. Kersten, Vereniging Waterloop, voor mensen met blaas- of nierkanker
Dr. E.L. Koldewijn, Nederlandse Vereniging van Urologie
Mw. dr. P. Krijnen, Nederlandse Vereniging voor Epidemiologie
Dr. E.N.J.Th. van Lin, Nederlandse Vereniging voor Radiotherapie
Mw. E. de Louwere, Nederlandse Vereniging voor Psychosociale Oncologie
Mw. J. Nogossek, Nederlandse Vereniging voor Psychosociale Oncologie
Mw. dr. H.H. van Ojik, Werkgroep Immunotherapie/Nederlandse Vereniging voor Immunologie
Mw. dr. S. Osanto, Nederlandse Vereniging voor Medische Oncologie
Dr. H.E. Schaafsma, Nederlandse Vereniging voor Pathologie
Mw. drs. K.A. Simons, Nederlandse Vereniging voor ziekenhuisapothekers
Drs. G. Stapper, Nederlandse Vereniging voor Radiologie
Mw. M.G.J. Verijdt, Vereniging voor Oncologieverpleegkundigen
Dr. P.C.M.S. Verhagen, Nederlandse Vereniging voor Urologie
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de ontwikkeling van de richtlijn is zoveel mogelijk rekening gehouden met de implementatie van de richtlijn en de daadwerkelijke uitvoerbaarheid van de aanbevelingen. Om het gebruik in de dagelijkse praktijk te bevorderen wordt een samenvattingkaart gemaakt. Tevens wordt de richtlijn verspreid onder de professionals via de (wetenschappelijke) verenigingen en de regionale Integrale Kankercentra. Daarnaast wordt de richtlijn beschikbaar gesteld op http://www.richtlijnendatabase.nl/ .
Voor de evaluatie van de implementatie van de richtlijn worden indicatoren opgesteld. Met behulp van deze indicatoren wordt vastgesteld in hoeverre de richtlijn wordt nageleefd. De informatie uit het evaluatieproject kan input leveren voor de revisie van de richtlijn.
Werkwijze
In juni 2009 is een knelpunteninventarisatie gehouden in het veld bij professionals en patiënten(vertegenwoordigers). De meest relevantie knelpunten zijn uitgewerkt tot zes uitgangsvragen. Voor iedere uitgangsvraag werd een subgroep geformeerd. De werkgroepleden schreven afzonderlijk of in de subgroepen teksten die tijdens plenaire vergaderingen werden besproken en na verwerking van de commentaren werden geaccordeerd. De teksten van de richtlijn niercelcarcinoom uit 2006 zijn binnen de richtlijnwerkgroep door een redactiegroep beoordeeld en waar nodig redactioneel geactualiseerd. De concept richtlijn is in april 2010 naar alle betrokken wetenschappelijke-, beroeps- en patiëntenverenigingen en de landelijke en regionale tummorwerkgroepen gestuurd voor commentaar. Na verwerking van het commentaar is de richtlijn in september 2010 naar de mandaterende wetenschappelijke- en beroepsverenigingen gestuurd ter autorisatie.
Elk hoofdstuk van de richtlijn is volgens een vast stramien opgebouwd, namelijk literatuurbespreking, conclusies, overwegingen en aanbevelingen. Het beschrijven van de overige overwegingen en het formuleren van de aanbevelingen is uitgevoerd volgens een vast format. De antwoorden op de uitgangsvragen (derhalve de aanbevelingen in deze richtlijn) zijn voor zover mogelijk gebaseerd op gepubliceerd wetenschappelijk onderzoek.
Zoekstrategie
Er werd gezocht in de databases Medline en Cochrane database of systematic reviews naar artikelen in het Engels of Nederlands. Voor de uitgangsvraag over vast aanspreekpunt werd tevens gezocht in CINAHL. Voor iedere vraag werd een aparte zoekstrategie gebruikt. Gezocht werd naar publicaties in de talen Engels of Nederlands. Ook werden artikelen geselecteerd uit referentielijsten van reeds gevonden artikelen.
Selectie
Aanbevelingen werden gebaseerd op ‘beste evidence'en daarom werd naast selectie op relevantie tevens geselecteerd op bewijskracht. Hiervoor werd gebruik gemaakt van de volgende hiërarchische indeling van studiedesigns gebaseerd op bewijskracht: 1) Meta-analyses en systematische reviews; 2) Gerandomiseerde gecontroleerde studies (RCT's); 3) Gecontroleerde studies (CT's). Waar deze niet voorhanden waren werd verder gezocht naar vergelijkend cohortonderzoek, vergelijkende patient controle-onderzoeken of niet-vergelijkend onderzoek.
Critical appraisal
De geselecteerde artikelen zijn vervolgens beoordeeld op kwaliteit van het onderzoek en gegradeerd naar mate van bewijs. Voor de evidence tabellen. De mate van bewijskracht en nievau van bewijs zijn in de conclusies van de verschillende hoofdstukken weergegeven. De belangrijkste literatuur waarop de conclusies zijn gebaseerd is daarbij vermeld.
Oorspronkelijke richtlijn versus revisie
Aangezien deze richtlijn teksten bevat uit zowel de richtlijn van 2006 als uit de revisie van de richtlijn in 2010 staat bij elke paragraaf weergegeven wat voor soort tekst het betreft:
-Evidence based tekst tot 2010: hierbij is een systematisch literatuuronderzoek verricht voor een bepaalde uitgangsvraag. De tekst n.a.v. dit literatuuronderzoek is nieuw of verwerkt in de evidence based tekst uit 2006.
-Consensus based tekst tot 2010: hierbij is geen systematisch literatuuronderzoek uitgevoerd. Er wordt naar studies gerefereerd die door de werkgroepleden zelf zijn aangedragen.
-Redactionele update tot 2010: hierbij is de tekst uit 2006 behouden en alleen redactioneel geactualiseerd. Er is geen nieuw systematisch literatuuronderzoek uitgevoerd.
Voor specifieke informatie over de ontwikkeling van de richtlijn niercelcarcinoom uit 2006 verwijzen wij u naar het Programmabureau Richtlijnen van de VIKC.
