Initiële diagnostiek bij LUTS
Uitgangsvraag
Wat is relevant in de initiële diagnostiek (anamnese en lichamelijk onderzoek) bij een man met LUTS?
Aanbeveling
Anamnese
Neem een zorgvuldige en systematische anamnese af bij elke man met LUTS.
Benader LUTS en het behandelbeleid vanuit een patiëntenperspectief. Bespreek hierbij met de patiënt dat er geen evidente relatie bestaat tussen LUTS en het voorkomen van prostaatcarcinoom.
Gebruik bij de initiële diagnostiek een gevalideerde vragenlijst inclusief een score betreffende kwaliteit van leven bij elke man met LUTS (bijvoorbeeld de IPSS gezien gangbaarheid in Nederland) om LUTS te objectiveren en te kwantificeren.
Laat elke man met LUTS gedurende minimaal 24 uur een representatieve mictielijst of -dagboek invullen.
Lichamelijk onderzoek
Verricht bij elke man met LUTS een lichamelijk onderzoek inclusief rectaal toucher.
Overwegingen
Voor de volledige achtergrondtekst bij de aanbevelingen wordt verwezen naar de EAU-richtlijn 2016 update Management of Non-Neurogenic Male Lower Urinary Tract Symptoms (LUTS) inclusief Benign Prostatic Obstruction (BPO). Deze richtlijn heet in 2017 Treatment of Non-Neurogenic Male LUTS.
De klinische evaluatie van een patiënt met LUTS heeft twee hoofddoelen:
- Het opstellen van een differentiaaldiagnose vanwege de multifactoriële etiologie van LUTS. Volg voor de analyse en behandeling van aandoeningen die de LUTS veroorzaken de daarvoor relevante richtlijnen.
- Het definiëren van een klinische profiel t.b.v. de selectie van behandelingsmogelijkheden en patiënten met risico op ziekteprogressie.
Anamnese
De anamnese dient om potentiële oorzaken en relevante comorbiditeit, inclusief neurologische aandoeningen te identificeren. Bespreek daarnaast met de patiënt de huidige medicatie, leefstijl, emotionele en psychische factoren. Veel medicatie is van invloed op de functie van de lage urinewegen. De werkgroep heeft daarom ter informatie een document met uitleg over potentiële interfererende medicatie aan deze richtlijn toegevoegd (zie patiënteninformatie over medicatie met invloed op de lage urinewegen).
Vragenlijsten
Alle gepubliceerde richtlijnen voor mannelijke LUTS adviseren het gebruik van gevalideerde vragenlijsten. Er zijn diverse vragenlijsten ontwikkeld die sensitief zijn om veranderingen in klachten te objectiveren en behandelingen te vervolgen. Deze vragenlijsten zijn behulpzaam voor de kwantificatie van LUTS en de bepaling van de meest prominente klacht. Tot op heden zijn deze niet ziekte- of leeftijdspecifiek. Een systematische review evalueerde de diagnostische accuratesse van afzonderlijke klachten en vragenlijsten in vergelijking tot urodynamisch onderzoek (de referentie standaard) voor diagnosticeren van blaasuitgangsobstructie (BOO) bij mannen met LUTS. Hierbij werd vastgesteld dat afzonderlijke klachten en vragenlijsten niet significant gerelateerd waren aan BOO en niet accuraat genoeg voor het diagnosticeren van BOO.
Er zijn meerdere vragenlijsten beschikbaar ter evaluatie van LUTS. De EAU-richtlijn benoemt meerdere vragenlijsten waarvan de NVU-werkgroep de IPSS en ICIQ-MLUTS het meest van toepassing acht op de Nederlandse populatie. De werkgroep adviseert de IPSS te gebruiken gezien de gangbaarheid in Nederland bij zowel huisartsen (NHG standaard) als urologen. De ICIQ-MLUTS wordt met name voor onderzoek gebruikt. De ICIQ-MLUTS valt te overwegen als alternatief of aanvulling, met name bij mannen met overactieve blaasklachten en incontinentie. Helaas zijn er nog geen grenswaarden gedefinieerd die de ernst van de klachten weergeven.
International prostate symptom score (IPSS)
De IPSS omvat acht vragen, waarvan zeven over symptomen en één over kwaliteit van leven. De IPSS gebruikt de categorieën asymptomatisch (0 punten), milde symptomen (1 tot 7 punten), matige symptomen (8 tot 19 punten) en ernstige symptomen (20 tot 35 punten). Deze scorelijst is beperkt door het ontbreken van vragen over incontinentie, vragen over post-mictie klachten en een hinderscore voor iedere afzonderlijke klacht.
International consultation on incontinence questionnaire (ICIQ-MLUTS)
De ICIQ-MLUTS is door de International Continence Society (ICS) en de International Consultation on Urological Diseases (ICUD) ontwikkeld. Het is een gevalideerde, door de patiënt zelf in te vullen vragenlijst. Deze vragenlijst bestaat uit 13 items met onderverdeling naar nycturie en overactieve blaasklachten.
International Index for Erectile Function (IIEF)
Gebruik voor de seksuele functie, indien van toepassing, bij voorkeur gevalideerde vragenlijsten zoals de International Index for Erectile Function (IIEF).
Mictielijsten en blaasdagboek
Een mictielijst (frequency/volume chart) omvat de registratie van het volume en tijdstip van mictie door de patiënt. Uit een mictielijst zijn verscheidene parameters te verkrijgen: dag- en nachtmictiefrequentie, volume per mictie, totale mictie-dagvolume en nachtelijke urineproductie (nachtelijk polyurie index [NPI]).
Bij gebruik van aanvullende gegevens, zoals vochtintake, gebruik van incontinentiematerialen, activiteiten of klachtenscores, spreken wij van een blaasdagboek. Een blaasdagboek is vooral relevant bij nycturie, waarbij het een onderbouwing geeft voor indeling naar de onderliggende oorzaken. Het gebruik van mictielijsten kan het effect van een blaastraining weergeven en een hulpmiddel zijn om de nachtelijke mictiefrequentie te verbeteren.
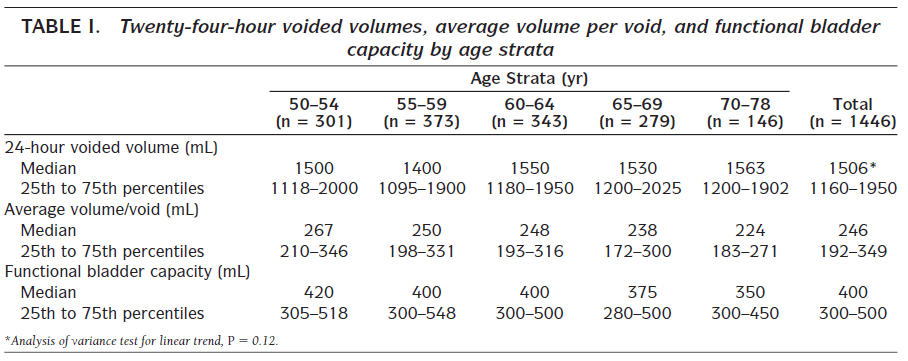
De duur van de mictielijsten moet lang genoeg zijn om steekproeffouten te voorkomen, maar kort genoeg ten behoeve van de compliantie. De EAU richtlijn beveelt op basis van een systematisch literatuuronderzoek het gebruik van een mictielijst van drie of meer dagen aan.
In tegenstelling tot de aanbeveling in de EAU-richtlijn is de werkgroep van mening dat aan elke man met LUTS gevraagd moet worden een mictielijst in te vullen en niet alleen bij mannen met voornamelijk opslagklachten of nycturie. Gezien de belasting voor de patiënt en ter bevordering van de compliantie, is de werkgroep van mening dat gewoonlijk kan worden volstaan met een mictielijst/blaasdagboek gedurende tenminste 24 uur in plaats van 3 dagen, mits deze periode representatief is voor de klachten van de patiënt. Minimaal dienen de mictietijden en -volumes genoteerd te worden.
Voor referentiewaarden in de normale populatie verwijst de werkgroep onder andere naar tabel 1 (Blanker, 2001) en de tabel in Van Haarst (2004, open access).
Tabel 1 Referentiewaarden normale populatie, uit: Blanker (2001).
Lichamelijk onderzoek en rectaal toucher
Een lichamelijk onderzoek naar mogelijke oorzaken van LUTS dient te worden verricht, waarbij met name aandacht geschonken dient te worden aan het suprapubisch gebied, de externe genitalia, het perineum en de onderste extremiteiten. Een urethraal ecoulement, meatusstenose, phimosis en peniscarcinoom moeten worden vastgesteld of uitgesloten.
Rectaal toucher en prostaatvolume
Een rectaal toucher is de eenvoudigste manier om het prostaatvolume te schatten, maar heeft een slechte correlatie met het daadwerkelijke prostaatvolume. Procedures voor kwaliteitscontroles van het rectaal toucher worden beschreven. Transrectale echografie (TRUS) is nauwkeuriger in het bepalen van het prostaatvolume dan een rectaal toucher. Onderschatting van het prostaatvolume met rectaal toucher neemt toe bij een toenemend TRUS-volume, m.n. bij een prostaatvolume >30 ml. Om het prostaatvolume nauwkeurig te schatten is een visueel model als hulpmiddel voor urologen ontwikkeld. Eén studie concludeerde dat met een rectaal toucher adequaat onderscheid te maken is tussen een volume >50 ml of <50 ml.
Informatie over medicatie met invloed op de lage urinewegen
De lage urinewegen worden bestuurd door het autonome zenuwstelsel. Daarnaast spelen somato-sensore afferentie en efferentie een rol. Het eindorgaan bevat onder andere dwarsgestreepte en gladde spieren. In het algemeen bestaan er erg veel medicijnen met bijwerkingen op het autonome zenuwstelsel, direct of indirect. Daarnaast zijn er middelen die als werking of als bijwerking de sensorische functie, de gladde- of dwarsgestreepte spiercontractiliteit in negatieve of positieve zin beïnvloeden. Van een groot aantal medicijnen is klinisch relevant effect op de lage urinewegen beschreven. Mictieklachten of retentie als bijwerking bij medicatie wordt regelmatig bij Bijwerkingencentrum Lareb gemeld. Een voorbeeld is de Nederlandse observatie van urineretentie als nieuw gemelde bijwerking van Tramadol (Kabel, 2005).
Enkele (retrospectieve database) studies hebben laten zien dat er een toegenomen kans is op urine-incontinentie bij vrouwen met polyfarmacie met antihypertensiva, angiotensine II inhibitors, SSRI’s of oestrogenen. Een database studie toonde aan dat de kans op het voorschijven van oxybutynine toenam na de start van een medicament uit de risicoklasse voor urine-incontinentie (Kalisch Ellett, 2014).
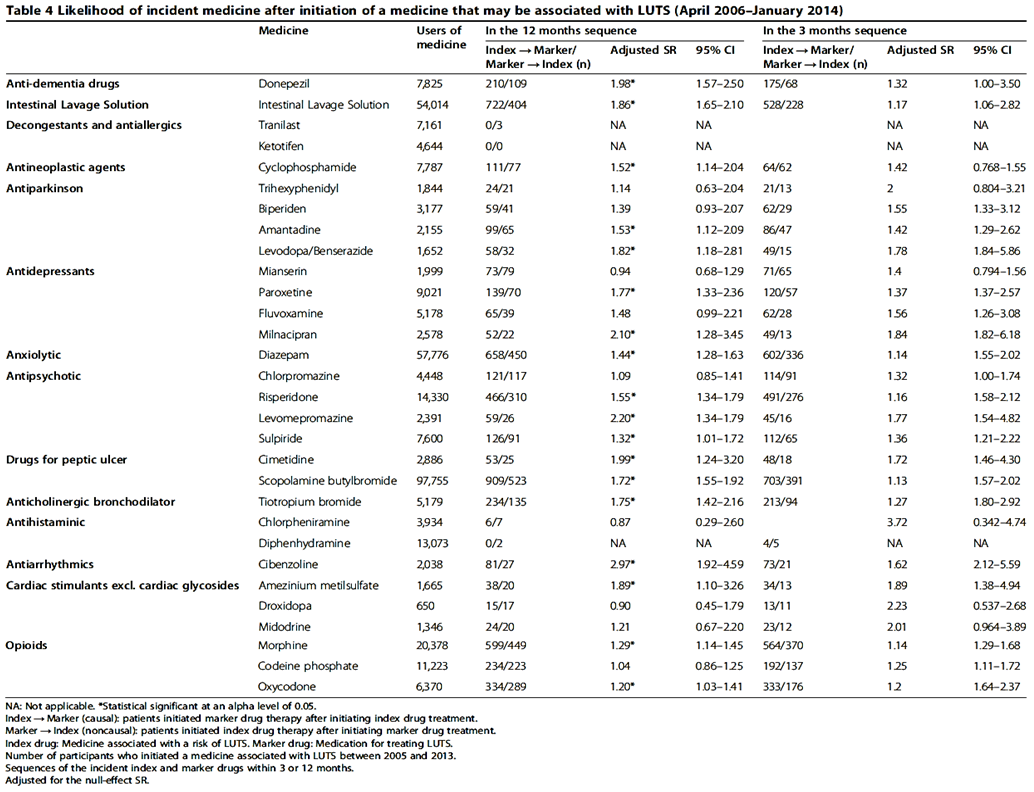
Een veel uitgebreidere studie zocht naar de kans van het voorschijven van een van alle urologische medicijnen binnen drie maanden of binnen een jaar na het starten van één van de risico-medicijnen (Hashimoto, 2015). Dit betrof voornamelijk anticholinergica, alfablokkers, maar ook amitriptyline en varianten. Uit tabel 2 kan worden opgemaakt dat vooral psychoactieve medicatie een risico op (voorschijven van medicatie voor) dysfunctie van de lage urinewegen inhoudt met een adjusted sequence ratio (SR) van ±2. Dat wil zeggen: in vergelijking met een leeftijd gematchte groep (70-jarigen) zonder het gebruik van deze middelen bleek de kans op het nieuw voorschijven van ‘LUTS-medicatie’ verdubbeld. Binnen deze groepen zaten vergelijkbare aantallen mannen en de kans op BOO als reden voor nieuwe LUTS-medicatie werd in de statistiek meegenomen.
Informatie over medicatie met invloed op de lage urinewegen
Bijwerkingen van medicijnen, voorgeschreven voor (vooral maar niet exclusief) psychiatrische aandoeningen, voor cardiovasculaire aandoeningen of voor pijn kunnen leiden tot mictieklachten, urineretentie of urine-incontinentie. Bij, vooral oudere, patiënten met mictieklachten, urineretentie en of urine-incontinentie wordt evaluatie van het medicatie gebruik, zeker bij polyfarmacie, aanbevolen als onderdeel van goede klinische praktijk. Overleg over stoppen, aanpassen of minderen van (LUTS) relevante medicatie met de voorschrijvers zou kunnen worden overwogen als alternatief voor het voorschijven van medicatie (of andere behandelingen) om deze bijwerkingen te bestrijden.
Informatie over mogelijke bijwerkingen die kunnen optreden, wordt onder meer beschreven in de officiële productinformatie van een geneesmiddel (te raadplegen via www.cbg-meb.nl), het farmacotherapeutisch kompas en op de website van Bijwerkingencentrum Lareb (te raadplegen via www.lareb.nl). Indien er sprake is van een mogelijke bijwerking, dan is het zinvol om het doen van een melding te overwegen bij Bijwerkingencentrum Lareb via www.lareb.nl.
Tabel 2 De waarschijnlijkheid van het voorschijven van urologische medicijnen na het starten van risico-medicijnen, uit: Hashimoto (2015)
Onderbouwing
De hoekstenen voor beleidsbepaling ten aanzien van nadere diagnostiek en behandeling bij iedere patiënt zijn in aanvang de anamnese en het lichamelijk onderzoek. Dit geldt uiteraard ook voor de man met niet-neurogene LUTS. In deze module zal hierop verder in worden gegaan.
Er is voor deze module geen literatuuronderzoek uitgevoerd. Voor deze module is gebruik gemaakt van de EAU-richtlijn 2016 update Management of Non-Neurogenic Male Lower Urinary Tract Symptoms (LUTS) inclusief Benign Prostatic Obstruction (BPO).
- Blanker MH, Breed SA, van der Heide WK, et al. NHG-Standaard Mictieklachten bij mannen. Huisarts Wet. 2013(3):56:114-22.Blanker MH, Groeneveld FP, Bohnen AM, et al. Voided volumes: normal values and relation to lower urinary tract symptoms in elderly men, a community-based study. Urology. 2001;57:1093-1098.
- Gravas S, Bach T, Drake M, et al. EAU Guidelines on the Assessment of Non-neurogenic Male Lower Urinary Tract Symptoms including Benign Prostatic Obstruction. Retrieved from: https://uroweb.org/guideline/treatment-of-non-neurogenic-male-luts/#1. 2016.
- Hashimoto M, Hashimoto K, Ando F, et al. Prescription rate of medications potentially contributing to lower urinary tract symptoms and detection of adverse reactions by prescription sequence symmetry analysis. J Pharm Health Care Sci. 2015;15:1:7. PMCID: PMC4728807.
- Kabel JS, Van Puijenbroek EP Bijwerkingen van tramadol: 12 jaar ervaring in Nederland. Ned Tijdschr Geneeskd. 2005;149:754-7.
- Kalisch Ellett LM, Pratt NL, Barratt JD, et al. Risk of medication-associated initiation of oxybutynin in elderly men and women. J Am Geriatr Soc. 2014;62(4):690-5. PMID: 24635879.
- Van Haarst EP, Heldeweg EA, Newling DW, et al. The 24-h frequency-volume chart in adults reporting no voiding complaints: defining reference values and analysing variables. BJU Int. 2004;93:1257-1261.
Beoordelingsdatum en geldigheid
Publicatiedatum : 23-01-2018
Beoordeeld op geldigheid : 03-11-2017
Voor het beoordelen van de actualiteit van deze richtlijn is de werkgroep niet in stand gehouden. Uiterlijk in 2022 bepaalt het bestuur van de NVU of de modules van deze richtlijn nog actueel zijn. Op modulair niveau is een onderhoudsplan beschreven. Bij het opstellen van de richtlijn heeft de werkgroep per module een inschatting gemaakt over de maximale termijn waarop herbeoordeling moet plaatsvinden en eventuele aandachtspunten geformuleerd die van belang zijn bij een toekomstige herziening. De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De NVU is regiehouder van deze richtlijn en eerstverantwoordelijke op het gebied van de actualiteitsbeoordeling van de richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de regiehouder over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
De richtlijn is geautoriseerd door de Nederlandse Vereniging voor Urologie en goedgekeurd door het Nederlands Huisartsen Genootschap en de Stichting Bekkenbodem4all.
De richtlijnontwikkeling werd ondersteund door het Kennisinstituut van de Federatie Medisch Specialisten (www.kennisinstituut.nl) en werd gefinancierd door de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS).
Doel en doelgroep
Doel
Opstellen van een evidence-based richtlijn over de diagnostiek en behandeling van de Lower Urinary Tract Symptoms bij mannen van 40 jaar en ouder.
Doelgroep
De richtlijn is opgesteld voor urologen. Daarnaast kan deze richtlijn ook gebruikt voor door bijvoorbeeld huisartsen of andere zorgverleners die betrokken zijn bij de zorg voor patiënten met LUTS.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2015 een werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij de zorg voor mannen van 40 jaar en ouder die met Lower Urinary Tract Symptoms te maken hebben.
De werkgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname. De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
Werkgroep
- Dr. J.P.F.A. (John) Heesakkers (voorzitter vanaf september 2016), uroloog, Radboud UMC, Nijmegen
- Dr. M.P.M.Q. (Martijn) van Gils (voorzitter tot september 2016), uroloog, Catharina Ziekenhuis, Eindhoven
- Dr. F.M.J. (Frank) Martens, uroloog, Radboud UMC, Nijmegen
- Prof. dr. G.A. (Gommert) van Koeveringe, uroloog, Maastricht Universitair Medisch Centrum, Maastricht
- Dr. S.M. (Stefan) Haensel, uroloog, Havenziekenhuis, Rotterdam
- Dr. M.R. (Michael) van Balken, uroloog, Rijnstate Ziekenhuis, Arnhem
- Dr. P.F.W.M. (Peter) Rosier, arts UHD functionele urologie en neuro-urologie, Universitair Medisch Centrum Utrecht, Utrecht
- Drs. J. (Joyce) Baard, uroloog, Academisch Medisch Centrum, Amsterdam
- Dr. W.A. (Wout) Scheepens, uroloog, Catharina Ziekenhuis, Eindhoven
- Dr. M.H. (Marco) Blanker, huisarts-epidemioloog, afdeling huisartsgeneeskunde UMC Groningen, tevens huisartsenpraktijk Blanker & Thiele, Zwolle
- M.Th. (Nicole) Schaapveld, directeur Stichting Bekkenbodem4all
Met ondersteuning van
- Dr. I. (Irina) Mostovaya, adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- Dr. J.S. (Julitta) Boschman, adviseur, Kennisinstituut van de Federatie Medisch Specialisten
Belangenverklaringen
De KNMG-Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of ze in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatie management, kennisvalorisatie) hebben gehad. Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van Medisch Specialisten.
|
Achternaam |
Functie |
Nevenfuncties |
Persoonlijke financiële belangen |
Persoonlijke relaties |
Reputatie management |
Extern gefinancierd onderzoek |
Kennisvalorisatie |
Overige belangen |
Getekend |
|
Blanker |
Huisarts 0,6 fte |
Redactielid Accredidact (Nascholing voor huisartsen en apothekers), betaald. |
geen |
geen |
geen |
ZonMw gefinancierde onderzoeksprojecten, afdeling huisartsgeneeskunde UMCG |
geen |
geen |
5-10-2015 Update 25-4-2017 |
|
Haensel |
Uroloog Havenziekenhuis (betaald) |
secretaris van de NVU (betaald) SCEN arts Rotterdam (betaald) National Delegate, (Société Internationale d'Urologie(onbetaald) hoofd onderwijs transurethrale resecties, European Urology Residents Education Programme (EUREP; betaald) |
Eenmalige grants ontvangen ivm congresbezoek SIU in Melbourne, 2015 van de volgende firma's: Astellas, Olympus, Sanofi, Zambon (max. €1063,66) |
geen |
geen |
geen |
geen |
geen |
13-9-2015 Update 19-4-2017 |
|
Heesakkers |
Functioneel uroloog RadboudUMC en voorzitter werkgroep vanaf september 2016 |
Lid CMO Nijmegen Arnhem (onbetaald) Lid Scientific Office EAU (onbetaald) Docent European School of Urology (onbetaald) Bestuurslid Continentie Stichting Nederland (onbetaald) Editor Neurourology and Urodynamics (onbetaald) Lid ICHOM (onbetaald) Consultant Astellas, Allergan, Pierre Fabre, Bluewind, Boston Scientific, Ixaltis, (betaald) |
geen |
geen |
Deelnemer en research lead voor Workstream Complicated and complex pelvic floor disorders voor Eurogen van ERN programma van de EU. |
Onderzoeks Grant Astellas, Bluewind, Pohl Boskamp, en Urogyn BV |
geen |
geen |
24-10-2016 Update 02-09-2017 |
|
Martens |
Uroloog Radboud UMC |
geen |
geen |
geen |
geen |
BueWind implantaat t.b.v. PTNS (subinvestigator) Dorsal genital nerve stimulation, C-Life Investigational Electrode (principal investigator) |
geen |
Travel grant Astellas (€500,-/jaar) Post-ICS Barcelona 2013 sprekershonorarium (Astellas, €1500,-) EAU review 2016 Sanofi |
20-7-2015. Update 25-4-2017 |
|
Schaapveld |
Voorzitter Stichting Bekkenbodem Patiënten m.i.v. 1/1/2017 Stichting Bekkenbodem4all |
Lid cliëntenraad residentie Molemwijck (onbezoldigd) |
geen |
geen |
geen |
geen |
geen |
geen |
26-11-2016 |
|
Scheepens |
Uroloog |
geen |
geen |
geen |
geen |
Millennium Protocol C 21004 2009-now ongoing vergoeding Preocil Protocol 3100-03 2009-2014 hoogte vergoeding unknown |
geen |
geen |
9-12-2015 Update 25-4-2017 |
|
Van Balken |
Uroloog Rijnstate Ziekenhuis Arnhem |
Opleider (onbetaald) - in die hoedanigheid COC (Centrale Opleidings Commissie) Rijnstate (onbetaald) - in die hoedanigheid voorzitter COC-MOK (subcie. kwaliteit) Rijnstate (onbetaald) Voorzitter vakgroep (onbetaald) Initiatiefnemer en projectleider 'Aap-Noot-Nier' (aangepaste informatievoorziening voor de laaggeletterde patiënt) - in die hoedanigheid lid werkgroep laaggeletterdheid Rijnstate (onbetaald) - in die hoedanigheid lid 'werkgroep Bouwmeester' (landelijk) (onbetaald) Lid werkgroep 'Zorg met Ziel' Rijnstate (onbetaald) Lid WeFURU (Werkgroep Functionele Urologie en Reconstructieve Urologie) NVU (vacatiegelden) Vaste blogger Medisch Contact (onbetaald) |
geen |
geen |
geen |
geen |
geen |
geen |
21-10-2016 Update 25-4-2017 |
|
Van Gils |
Uroloog en voorzitter werkgroep tot september 2016 |
geen |
geen |
geen |
geen |
geen |
geen |
geen |
14-12-2015 Update 25-4-2017 |
Inbreng patiëntenperspectief
De werkgroep was voornemens om aandacht te besteden aan het patiëntenperspectief door het houden van een focusgroep. Ondanks de inspanningen om voldoende deelnemers te werven voor deze focusgroep, waren er onvoldoende aanmeldingen (twee) voor een betekenisvolle focusgroep. De werkgroep heeft er daarom voor gekozen om de focusgroepbijeenkomst niet door te laten gaan en de patiëntenvereniging Stichting Bekkenbodem4all te betrekken bij het richtlijnontwikkelingstraject. Zij hebben de werkgroep van feedback voorzien en de werkgroep heeft de belangrijkste aandachtspunten verwerkt in de overwegingen van de richtlijn. De conceptrichtlijn is tevens voor commentaar voorgelegd aan Stichting Bekkenbodem4all.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn (module) en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren. Het implementatieplan is te vinden bij de aanverwante producten. De werkgroep heeft tevens interne kwaliteitsindicatoren ontwikkeld om het toepassen van de richtlijn in de praktijk te volgen en te versterken (zie Indicatoren).
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010), dat een internationaal breed geaccepteerd instrument is. Voor een stap-voor-stap beschrijving hoe een evidence-based richtlijn tot stand komt wordt verwezen naar het stappenplan Ontwikkeling van Medisch Specialistische Richtlijnen van het Kennisinstituut van Medisch Specialisten.
Knelpuntenanalyse
Tijdens de voorbereidende fase inventariseerden de voorzitter van de werkgroep en de adviseur de knelpunten. Tevens zijn er knelpunten aangedragen door genodigden bij een Invitational Conference. Een verslag hiervan is opgenomen als aanverwant product.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de voorzitter en de adviseur concept-uitgangsvragen opgesteld. Deze zijn met de werkgroep besproken waarna de werkgroep de definitieve uitgangsvragen heeft vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang bij de besluitvorming rondom aanbevelingen, als kritiek, belangrijk (maar niet kritiek) en onbelangrijk. Tevens definieerde de werkgroep tenminste voor de kritieke uitkomstmaten welke verschillen zij klinisch (patiënt) relevant vonden.
Strategie voor zoeken en selecteren van literatuur
Er werd voor de afzonderlijke uitgangsvragen aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekstrategie en de gehanteerde selectiecriteria zijn te vinden in de module met desbetreffende uitgangsvraag.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (risk of bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de Risk of Bias (RoB) tabellen. De gebruikte RoB instrumenten zijn gevalideerde instrumenten die worden aanbevolen door de Cochrane Collaboration: AMSTAR – voor systematische reviews; Cochrane – voor gerandomiseerd gecontroleerd onderzoek; een afgeleide van ROBINS-NRS – voor observationeel onderzoek; QUADAS II – voor diagnostisch onderzoek.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidence-tabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur. Bij een voldoende aantal studies en overeenkomstigheid (homogeniteit) tussen de studies werden de gegevens ook kwantitatief samengevat (meta-analyse) met behulp van Review Manager 5.
Beoordelen van de kracht van het wetenschappelijke bewijs
A) Voor interventievragen (vragen over therapie of screening)
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor Grading Recommendations Assessment, Development and Evaluation (zie http://www.gradeworkinggroup.org/).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, matig, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie (Schünemann, 2013).
|
GRADE |
Definitie |
|
Hoog |
|
|
Matig |
|
|
Laag |
|
|
Zeer laag |
|
B) Voor vragen over diagnostische tests, schade of bijwerkingen, etiologie en prognose
De kracht van het wetenschappelijke bewijs werd eveneens bepaald volgens de GRADE-methode: GRADE-diagnostiek voor diagnostische vragen en voor vragen over schade of bijwerkingen, etiologie en prognose (Van Everdingen, 2004).
Formuleren van de conclusies
Voor elke relevante uitkomstmaat werd het wetenschappelijk bewijs samengevat in een of meerdere literatuurconclusies waarbij het niveau van bewijs werd bepaald volgens de GRADE methodiek. De werkgroepleden maakten de balans op van elke interventie (overall conclusie). Bij het opmaken van de balans werden de gunstige en ongunstige effecten voor de patiënt afgewogen. De overall bewijskracht wordt bepaald door de laagste bewijskracht gevonden bij een van de kritieke uitkomstmaten. Bij complexe besluitvorming waarin naast de conclusies uit de systematische literatuuranalyse vele aanvullende argumenten (overwegingen) een rol spelen, werd afgezien van een overall conclusie. In dat geval werden de gunstige en ongunstige effecten van de interventies samen met alle aanvullende argumenten gewogen onder het kopje Overwegingen.
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk en worden meegewogen, zoals de expertise van de werkgroepleden, de waarden en voorkeuren van de patiënt (patient values and preferences), kosten, beschikbaarheid van voorzieningen en organisatorische zaken. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting, vermeld en beoordeeld (gewogen) onder het kopje Overwegingen.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen, en een weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden behandeld in de module Organisatie van Zorg.
Indicatorontwikkeling
Voordat de conceptrichtlijn ter autorisatie werd aangeboden, is de werkgroep nagegaan of er interne kwaliteitsindicatoren ontwikkeld waren om het toepassen van de richtlijn in de praktijk te volgen en te versterken. Meer informatie over de methode van indicatorontwikkeling is op te vragen bij het Kennisinstituut van de Federatie Medisch Specialisten (secretariaat@kennisinstituut.nl).
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is om de uitgangsvraag te kunnen beantwoorden. Een overzicht van de onderwerpen waarvoor (aanvullend) wetenschappelijk van belang wordt geacht, is als aanbeveling in de Kennislacunes beschreven (onder aanverwante producten).
Commentaar- en autorisatiefase
De conceptrichtlijn is aan de betrokken (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd ter commentaar. De commentaren zijn verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren is de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn is vervolgens aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd.
Kostenoverwegingen
De werkgroep heeft ingeschat dat het onderdeel budget-impactanalyse voor deze richtlijn niet direct van toepassing is. Er zijn geen recente gegevens beschikbaar over de totale kosten van de diagnostiek en behandeling van patiënten met LUTS/BPH in Nederland. Daarom zal is per uitgangsvraag gekeken naar de globale kosteninschatting (huidige situatie versus situatie in nieuwe richtlijn). Er werd ingeschat door de werkgroep dat eventuele veranderingen in diagnostiek en behandeling van LUTS/BPH niet voor een kostentoename of -afname zullen zorgen, maar eerder een kostenverschuiving waarbij de totale kosten min of meer gelijk blijven.
Implementatie
Nadat de richtlijn van commentaar werd voorzien en door de NVU geaccordeerd werd, is het implementatie proces van de richtlijn in stappen als volgt:
- In eerste instantie zal een digitale versie beschikbaar komen op de website van de NVU en dan als officiële NVU versie Richtlijn mannelijk niet-neurogene LUTS 2017 worden geafficheerd.
- De richtlijn wordt toegelicht op een van de halfjaarlijkse ledenvergaderingen van de NVU.
- Een samenvatting van de richtlijn kan in het lijfblad van de NVU: Urograaf / Nederlands Tijdschrift voor Urologie geplaatst worden.
- De richtlijn wordt gebruikt om een E-learning module te maken voor AIOS urologie en urologen.
- Er is een versie van de richtlijn voor patiënten ontwikkeld in voor hen begrijpelijke taal.
- Er wordt door de NVU een LUTS-richtlijnenapp ontwikkeld, die als doel heeft de implementatie van de richtlijn te bevorderen.
De werkgroep zijn ten tijde van de commentaarfase barrières beschreven die kunnen optreden bij de implementatie van de richtlijn en welke gerichte acties daarop ondernomen kunnen worden. Verder heeft de werkgroep geïnventariseerd welke mogelijk belemmerende en bevorderende factoren voor naleving van de aanbevelingen gelden; het tijdspad voor implementatie; verwachte impact op zorgkosten; randvoorwaarden voor implementatie; mogelijke oplossingen en verantwoordelijken.
Literatuur
Brouwers MC, Kho ME, Browman GP, et al. AGREE Next Steps Consortium. AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ. 2010;182(18):E839-42. doi: 10.1503/cmaj.090449. Epub 2010 Jul 5. Review. PubMed PMID: 20603348.
Medisch Specialistische Richtlijnen 2.0. Adviescommissie Richtlijnen van de Raad Kwalitieit. http://richtlijnendatabase.nl/over_deze_site/over_richtlijnontwikkeling.html. 2012.
Ontwikkeling van Medisch Specialistische Richtlijnen: stappenplan. Kennisinstituut van Medisch Specialisten.
Schünemann H, Brożek J, Guyatt G, et al. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group. Available from http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html. 2013.
Schünemann HJ, Oxman AD, Brozek J, et al. Grading quality of evidence and strength of recommendations for diagnostic tests and strategies. BMJ. 2008;336(7653):1106-10. doi: 10.1136/bmj.39500.677199.AE. Erratum in: BMJ. 2008;336(7654). doi: 10.1136/bmj.a139. PubMed PMID: 18483053.
Van Everdingen JJE, Burgers JS, Assendelft WJJ, et al. Evidence-based richtlijnontwikkeling. Bohn Stafleu Van Loghum. 2004.
