Totstandkoming Leidraad
Om te komen tot een praktische leidraad voor ziekenhuizen en vakgroepen om de geriatrische traumazorg vorm te geven of te verbeteren, is er onvoldoende (wetenschappelijke) literatuur beschikbaar, waardoor het uitvoeren van een systematische literatuuranalyse geen meerwaarde heeft. Er is daarom gekozen voor een andere methodiek, namelijk een uitgebreide uitvraag in het land om praktijkvariatie in kaart te brengen, en een Delphi-studie om goede kwaliteit van zorg voor oudere patiënten met een heupfractuur gezamenlijk te definiëren. Voor zowel de uitvraag als de Delphi-studie had het opgestelde raamwerk een belangrijke rol, dat de werkgroep heeft opgesteld en later is aangevuld met behulp van stakeholders tijdens een invitational conference (zie bijlage Verslag Invitational Conference).
A. Inventarisatie van praktijkvariatie
Een landelijke uitvraag is gedaan om informatie te verzamelen over de lokale invulling van zorg voor patiënten met een heupfractuur (Bremen, 2024). Ook werden alle lokale protocollen voor patiënten met een heupfractuur (bijvoorbeeld een protocol voor een zorgpad of GTU) opgevraagd. Via de wetenschappelijke verenigingen van de klinische geriatrie, interne geneeskunde, chirurgie, orthopedie en verpleegkundig specialisten werd deze uitvraag verstuurd naar hun achterban. Na de eerste inventarisatie werden de ziekenhuizen die nog niet gereageerd hadden op de uitvraag en/of nog geen protocol hadden aangeleverd, nogmaals per e-mail en telefonisch benaderd. Deze inventarisatie vond plaats van 1 mei 2023 tot en met 1 oktober 2023.
Op basis van het eerder door de werkgroep vastgestelde raamwerk, waarin de verschillende componenten van zorg in de patient-journey van presentatie tot follow-up worden beschreven, werden deze componenten uit de protocollen geëxtraheerd, of werd genoteerd dat één (of meerdere) component(en) ontbrak(en).
Er werden in totaal 71 ziekenhuizen benaderd (dit zijn alle bestaande ziekenhuizen in Nederland in 2023), waarvan er 56 reageerden. Van hen hebben er 46 ziekenhuizen een zorgpad-protocol gestuurd. Van de overige tien ziekenhuizen hadden er drie geen protocol om te delen, twee een protocol in ontwikkeling, deelden er vier geen schriftelijk protocol en leverden in plaats daarvan telefonisch informatie, en wilde één ziekenhuis het protocol niet delen. Vier van de ziekenhuizen die reageerden betroffen universitair medisch centra, deze deelden alle hun protocol.
Er werden drie verschillende vormen van samenwerking geïdentificeerd:
- Snijdend specialisme (chirurgie/orthopdie) als hoofdbehandelaar, opname op de orthopedieafdeling, en geriatrie in consult of medebehandeling.
- Klinische geriatrie/interne ouderengeneeskunde als hoofdbehandelaar, opname op de klinische geriatrie/interne ouderengeneeskunde, en chirurgie/orthopedie in consult of medebehandeling.
- Geïntegreerde zorg met gedeelde en gelijke verantwoordelijkheid tussen de specialismen klinische geriatrie/interne ouderengeneeskunde en chirurgie/orthopedie, opname op een gedeelde afdeling.
Er werd een grote variabiliteit gezien in de protocollen met betrekking tot 1) de mate van detail in de beschreven zorg en 2) de inhoud van beschreven zorg. Zo beschreven 39 van de 46 protocollen welke diagnostiek plaats moet vinden op de SEH. Zeventwintig ziekenhuizen beschreven het verrichten van een X-thorax, 35 ziekenhuizen een ECG, 38 ziekenhuizen bloedonderzoek, en 17 ziekenhuizen een urinescreening. Vergelijkbare variabiliteit werd gezien met betrekking tot type en duur antistolling, het betrekken van paramedici en poliklinische follow-up. Concluderend werd er grote praktijkvariatie gezien op basis van de verzamelde protocollen, en is er dus ruimte voor optimalisatie en verbetering. De protocollen beschrijven doorgaans een zorgpad met verschillende componenten en interacties van die componenten. Uit wetenschappelijke literatuur is bekend dat in dergelijke complexe structuren een protocol kunnen ondersteunen of zelfs voorwaardelijk is voor goede kwaliteit van zorg (Evans-Lacko, 2010; Fox, 2023; Suter, 2009). Er lijkt dus ruimte voor het verminderen van de variatie in de protocollen en derhalve een verbetering van de kwaliteit van zorg voor patiënten met een heupfractuur.
Een uitgebreid verslag van de uitvraag is gepubliceerd (Van Bremen, 2024).
B. Delphi-studie
De Delphi-methode wordt ingezet om consensus te bereiken door in verschillende rondes vragen te beantwoorden, waarbij er anoniem inzicht wordt gegeven in elkaars antwoorden. Het voordeel van een Delphi-methodiek is dat men van elkaar kan leren en op elkaars antwoorden kan reageren, zonder dat er beïnvloeding ontstaat als gevolg van rollen en overtuigingen, zoals dat tijdens een groepsproces kan gebeuren. Via de werkgroep en klankbordgroep werden de deelnemers uit alle betrokken specialismen geworven. Er hebben twee ronden plaatsgevonden. De eerste ronde werd verzonden op 10 oktober 2023, en de tweede ronde op 5 december 2023.
Tijdens de Delphi-studie werden er verschillende stellingen over de heupfractuurzorg voorgelegd aan de deelnemers. De stellingen werden gebaseerd op het raamwerk en de patient-journey per zorgfase, aangevuld met onderdelen van zorg die in de verzamelde protocollen werden geïdentificeerd. Er werd onderscheid gemaakt tussen ‘basiszorg’ en ‘optimale zorg’ en op deze manier werd iedere stelling dus tweemaal voorgelegd. Basiszorg werd gedefinieerd als de zorg waar als eerste aan moet worden voldaan wanneer men streeft naar het verbeteren van de kwaliteit van zorg voor deze patiëntengroep. Optimale zorg werd gedefinieerd als de beste of meest hoogwaardige geïntegreerde zorg die geboden kan worden aan oudere patiënten met een heupfractuur. Deelnemers kregen de gelegenheid om in open tekstvelden commentaar te leveren op de stellingen of ontbrekende stellingen voor te stellen.
De analyse van de resultaten en feedback uit de open tekstvelden van de eerste ronde werden gebruikt als basis voor de tweede ronde. In de tweede ronde werden de stellingen gepresenteerd waarover in de eerste ronde nog geen consensus was, waarbij de resultaten uit de eerste ronde inzichtelijk werden gemaakt. Sommige stellingen uit de tweede ronde werden ook aangepast op basis van opmerkingen uit de eerste ronde. Daarnaast werd er een nieuwe stelling toegevoegd op basis van de feedback.
Consensus werd berekend op basis van het aantal respondenten dat het met een stelling eens (eens of helemaal eens) of oneens was (oneens of helemaal oneens). Er werd een afkapwaarde gehanteerd van 75%.
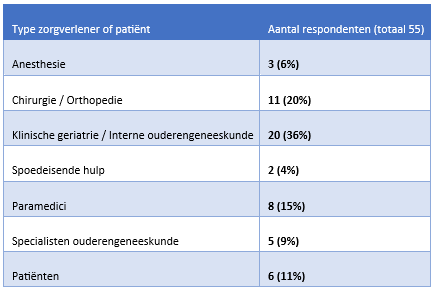
In totaal zijn 92 respondenten benaderd voor de eerste ronde, waarvan 63 respondenten meededen met de eerste ronde en 55 respondenten met de tweede ronde (zie tabel 1 voor het aantal en type zorgverleners dat meedeed met de Delphi-studie, en het aantal patiënten). De meeste deelnemers werkten in een perifeer ziekenhuis (65%). Het mediaan aantal jaren in de heupfractuurzorg bedroeg tien jaar. Vijfenveertig procent van de deelnemers werkten op een GTU.
Tabel 1 Respondenten Delphi
De resultaten van de Delphi-studie zijn opgenomen in de bijbehorende modules.
C. Van Delphi-stelling naar aanbeveling
De stellingen waarover in de Delphi-studie consensus was, vormen de basis voor de aanbevelingen. Het onderscheid tussen basiszorg en optimale zorg heeft de werkgroep ook in de aanbevelingen aangebracht. Bijna alle aanbevelingen die geformuleerd zijn, zijn een directe vertaling van de resultaten van de Delphi-studie en dus een reflectie van breed gedragen consensus onder zorgverleners van de verschillende betrokken specialismen en patiënten zelf. De werkgroepleden hebben in de overwegingen de rationale van deze aanbevelingen onderbouwd met literatuur en expert opinion. In enkele gevallen, wanneer de werkgroep dit zeer belangrijk achtte, zijn er aanvullende aanbevelingen geformuleerd. Welke aanbevelingen dit zijn, is te herleiden uit de overwegingen.
Onderbouwing
- Bremen HV, Kroes T, Seppala LJ, Gans EA, Hegeman JH, van der Velde N, Willems HC. Variability in Care Pathways for Hip Fracture Patients in The Netherlands. J Clin Med. 2024 Aug 6;13(16):4589. doi: 10.3390/jcm13164589. PMID: 39200731; PMCID: PMC11355027.
- Evans-Lacko S, Jarrett M, McCrone P, Thornicroft G. Facilitators and barriers to implementing clinical care pathways. BMC Health Serv Res. 2010 Jun 28;10:182. doi: 10.1186/1472-6963-10-182. PMID: 20584273; PMCID: PMC2912894.
- Fox F, Drew S, Gregson CL, Patel R, Chesser T, Johansen A, Javaid MK, Griffin XL, Gooberman-Hill R. Complex organisational factors influence multidisciplinary care for patients with hip fractures: a qualitative study of barriers and facilitators to service delivery. BMC Musculoskelet Disord. 2023 Feb 16;24(1):128. doi: 10.1186/s12891-023-06164-9. PMID: 36797702; PMCID: PMC9933012.
- Suter E, Oelke ND, Adair CE, Armitage GD. Ten key principles for successful health systems integration. Healthc Q. 2009;13 Spec No(Spec No):16-23. doi: 10.12927/hcq.2009.21092. PMID: 20057244; PMCID: PMC3004930.
Beoordelingsdatum en geldigheid
Publicatiedatum : 20-02-2025
Beoordeeld op geldigheid : 19-02-2025
Algemene gegevens
De ontwikkeling/herziening van deze richtlijnmodule werd ondersteund door het Kennisinstituut van de Federatie Medisch Specialisten (www.demedischspecialist.nl/kennisinstituut) en werd gefinancierd uit de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS).
De financier heeft geen enkele invloed gehad op de inhoud van de richtlijnmodule.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijnmodule is in 2023 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen (zie hiervoor de Samenstelling van de werkgroep) die betrokken zijn bij de zorg voor kwetsbare ouderen met een heupfractuur.
Werkgroep
- Dr. H.C. (Hanna) Willems, klinisch geriater en internist, werkzaam in het Amsterdam UMC te Amsterdam, NVKG, voorzitter van de werkgroep
- Dr. R.A. (Richard) Faaij, klinisch geriater, werkzaam in het Diakonessenhuis te Utrecht, NVKG, vicevoorzitter van de werkgroep
- Dr. E.R. (Elvira) Flikweert, traumachirurg, werkzaam in het Deventer Ziekenhuis te Deventer, NVvH, vicevoorzitter van de werkgroep
- Drs. H.H. (Hugo) Wijnen, klinisch geriater, werkzaam in het Rijnstate te Arnhem, NVKG
- Dr. B.P.A. (Bart) Spaetgens, internist-ouderengeneeskunde, werkzaam in het MUMC te Maastricht, NIV
- Drs. A.J. (Arthur) Kievit, orthopedisch chirurg, werkzaam in het Amsterdam UMC te Amsterdam, NOV
- Dr. H.P.A. (Eric) van Dongen, anesthesioloog-pijnspecialist, werkzaam in het St. Antoniusziekenhuis te Nieuwegein, NVA
- Dr. N.P. (Nanda) Gubbels, SEH-arts, werkzaam in het St. Antoniusziekenhuis te Utrecht, NVSHA
- Mw. A. (Agnes) Bruijn-Leemrijse, bestuurslid, werkzaam bij de Osteoporose Vereniging te Den Haag, Osteoporose Vereniging
- Mw. S. (Sophie) Osseweijer-Bronsgeest, verpleegkundig specialist AGZ, werkzaam in het Spaarne Gasthuis te Haarlem, V&VN
- Mw. D. (Debbie) Loeters, geriatriefysiotherapeut, werkzaam in het Streekziekenhuis Koningin Beatrix te Winterswijk, KNGF/NVFG
Klankbordgroep
- Drs. J. (Janita) Minderhoud, huisarts/specialist ouderengeneeskunde, werkzaam bij Laego te Utrecht, Laego
- Mw. J. (Joyce) Vink, voorzitter bestuur, werkzaam bij de Vereniging Diëtisten Geriatrie & Ouderen (DGO) te Alkmaar, NVD
- Dr. E.F. (Leonoor) van Dam van Isselt, specialist ouderengeneeskunde, werkzaam bij Pieter van Foreest te Delft, Verenso
- Mw. L. (Linda) Vink-van Klooster, beleidsmedewerker, werkzaam bij EN te Utrecht, EN
Met ondersteuning van
- Drs. E.A. (Emma) Gans, adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- Dr. J.F. (Janke) de Groot, senior adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- Drs. M. (Mischa) Lenaers, junior adviseur, Kennisinstituut van de Federatie Medisch Specialisten
Belangenverklaringen
De Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of zij in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatiemanagement) hebben gehad. Gedurende de ontwikkeling of herziening van een module worden wijzigingen in belangen aan de voorzitter doorgegeven. De belangenverklaring wordt opnieuw bevestigd tijdens de commentaarfase.
Een overzicht van de belangen van werkgroepleden en klankbordgroepleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van de Federatie Medisch Specialisten.
|
Betrokkenen |
Functie |
Nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
Werkgroep |
||||
|
Bruijn-Leemrijse |
Bestuurslid Osteoporose Vereniging |
Al meer dan 12 jaar met pensioen, alleen onbetaald bestuurslid
|
Mogelijk: meer bekendheid onze vereniging |
Geen actie |
|
Dongen, van |
Anesthesioloog-pijnspecialist. Maatschap anesthesiologie, intensive care en pijnbestrijding |
Geen |
Geen, ter info medeoprichter AGE project St Antonius ziekenhuis, bestuurslid E infuse |
Geen actie |
|
Faaij |
Vice-voorzitter |
Coördinatie/ redacteur van het Handboek GTU |
Geen |
Geen actie |
|
Flikweert |
Traumachirurg Deventer Ziekenhuis |
Bestuurslid Nederlandse Vereniging voor Traumachirurgie Voorzitter Clinical Audit Board DHFA |
Geen |
Geen actie |
|
Gubbels |
SEH-arts St. Antonius ziekenhuis |
Geen |
Geen |
Geen actie |
|
Kievit |
Orthopedisch chirurg, AUMC, betaald |
Geen |
Geen |
Geen actie |
|
Loeters |
Geriatrie bij Streekziekenhuis Koningin Beatrix te Winterswijk, betaald. Secretaris bij Nederlandse Vereniging voor Fysiotherapie in de Geriatrie, betaald. Docent Fysiotherapie bij Hogeschool van Arnhem en Nijmegen, betaald. |
Koninklijk Nederlands Genootschap voor Fysiotherapie, onbetaald |
Geen |
Geen actie |
|
Osseweijer-Bronsgeest |
Spaarne gasthuis |
Geen |
Geen |
Geen actie |
|
Spaetgens |
Internist-Ouderengeneeskunde, Maastricht UMC+ |
Geen |
Geen |
Geen actie |
|
Wijnen |
Klinisch geriater Rijnstate Arnhem |
Geen |
Geen |
Geen actie |
|
Willems* |
Klinisch geriater en internist, Amsterdam UMC |
Wervelfracturen richtlijn NOV, Bestuurder stichting zorgevaluatie en voorzitter werkgroep Leading the change 0,1 FTE. Betaald, hoofd afdeling ouderengeneeskunde. Betaald omvang 0,9FTE |
Advisoryboard AMGEN en UCB, gelden werden gedoneerd aan onderzoek van de afdeling ouderengeneeskunde, neergelegd per 2021. Speakersfee voor neutrale nascholingen over osteoporose, welke gesponsord worden door industrie.
FRAIL HIP 2018 gefinancierd door ZonMW (grant 843004120) en Osteosynthese and traumacare foundation nederland (OTC) (grant 2019-PJKP). Reeds afgerond, HW was niet de principal investigator. |
Geen actie
Onderwerp van de gesponsorde nascholing valt buiten de afbakening van het handboek. |
|
Klankbordgroep |
||||
|
Minderhoud |
Huisarts/specialist ouderengeneeskunde |
Bestuurslid van LAEGO |
Nee |
Geen actie |
|
Van Dam van Isselt |
Specialist Ouderengeneeskunde, Pieter van Foreest; 0.5fte Senior onderzoeker, LUMC; 0.5fte |
Geen |
Extern gefinancierd onderzoek: ZonMw |
Geen actie |
|
Vink |
Voorzitter bestuur Vereniging Diëtisten geriatrie & Ouderen (DGO) - Vacatiegelden. Careyn Dietist Utrecht West werkzaam op de GR, 1e lijn zorg, beleid - loondienst |
Netwerk DGO De leden zijn belangrijk bij de vakinhoudelijke ontwikkeling en de positionering van het eigen specialisme.
|
Geen |
Geen actie |
|
Vink-Van Klooster |
Clusterexpertise groep Vaatchirurgie. Beleidsmedewerker Ergotherapie Nederland. |
Geen |
Geen |
Geen actie |
*Voorzitter van de werkgroep
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door het betrekken van een afgevaardigde van de Osteoporose Vereniging in de werkgroep. Ook werden er patiënten betrokken in de Delphi-studie, waarvan de uitkomsten de basis voor de leidraad hebben gevormd. Tevens werd deze leidraad ter commentaar voorgelegd aan de Osteoporose Vereniging en andere patiëntenorganisaties zoals de Patiëntenfederatie Nederland.
Wkkgz & Kwalitatieve raming van mogelijke substantiële financiële gevolgen
Kwalitatieve raming van mogelijke financiële gevolgen in het kader van de Wkkgz.
Bij de leidraad is conform de Wet kwaliteit, klachten en geschillen zorg (Wkkgz) een kwalitatieve raming uitgevoerd of de aanbevelingen mogelijk leiden tot substantiële financiële gevolgen. Bij het uitvoeren van deze beoordeling zijn leidraadmodules op verschillende domeinen getoetst (zie het stroomschema op de Richtlijnendatabase).
Uit de kwalitatieve raming blijkt dat er waarschijnlijk geen substantiële financiële gevolgen zijn, zie onderstaande tabel. Hoewel de werkgroep wel aanbevelingen doet over een – voor sommige ziekenhuizen – nieuwe organisatie van zorg, is dit geen vereiste of verplichting.