Definitie van psychosociale zorg in de somatische zorg
Uitgangsvraag
- Wat is psychosociale zorg?
- Wat is de prevalentie van psychosociale klachten en psychische stoornissen en welke contextfactoren spelen een rol?
- Wat zijn de kosten en baten van psychosociale zorg?
Aanbeveling
Integreer als zorgverlener aandacht voor de gevolgen van een somatische ziekte op het psychosociaal welbevinden/functioneren van de patiënt in de behandeling en zorg van die patiënt; psychosociale zorg verbetert patiëntuitkomsten, therapietrouw en patiënttevredenheid.
Besteed als zorgverlener tijdig en regelmatig aandacht aan psychosociale klachten bij patiënten met een somatische ziekte. Deze problemen komen frequent voor.
Risicovariabelen die een rol spelen bij de mate waarin psychosociale problematiek en/of psychische stoornissen optreden (niet uitputtend):
- persoonlijkheid van de patiënt;
- weinig sociale steun die de patiënt ervaart;
- mogelijkheid coping-vaardigheden van de patiënt;
- culturele achtergrond;
- lichamelijke en geestelijke gezondheid en/of beperkingen;
- omgevingsfactoren, zoals huisvesting, werksituatie, financiële status;
- aard, ernst en duur van de (chronische) ziekte;
- comorbiditeit;
- leeftijd van de patiënt (jongeren lijken extra kwetsbaar).
Besteed als zorgverlener tevens aandacht aan de gevolgen van de somatische ziekte op het psychosociaal welbevinden/functioneren van de naaste(n) van de patiënt.
De definitie luidt (VWS, 2015):
Psychosociale zorg is een verzamelterm, het bestaat uit psychosociale ondersteuning en psychologische zorg.
Psychosociale ondersteuning is vooral gericht op emotionele en praktische ondersteuning bij (relatief) eenvoudige problemen van psychische en sociale aard.
Psychologische zorg is vooral gericht op het diagnosticeren en behandelen van psychische klachten* en stoornissen.
*In de oorspronkelijke definitie wordt gesproken van psychische problemen.
Kernpunt
Psychosociale klachten bij patiënten met een somatische ziekte komen frequent voor.
Kernpunt
Psychosociale zorg verbetert patiëntuitkomsten, therapietrouw en patiënttevredenheid.
Kernpunten
Het belang van psychosociale en psychische gezondheid in het somatische zorgtraject wordt steeds meer onderkend.
Het bio-psychosociaal model is leidend in de somatische zorg.
Onderbouwing
Psychosociale zorg maakt integraal onderdeel uit van het somatische zorgtraject. De WHO beschreef het in 1948 als volgt: “Gezondheid is een toestand van volledig lichamelijk, geestelijk en maatschappelijk welzijn en niet slechts de afwezigheid van ziekte of andere lichamelijke gebreken.” (cursief door schrijfgroep). Op basis van de definitie van Huber voegt de schrijfgroep het volgende aan de definitie van gezondheid toe: het vermogen van mensen zich aan te passen en een eigen regie te voeren, in het licht van fysieke, emotionele en sociale uitdagingen van het leven. (Huber, 2011).
Ondanks deze brede definitie van gezondheid, blijkt dat er nog onvoldoende aandacht is voor eventuele problemen en behoeften op het psychosociale vlak. Daarnaast is vaak onvoldoende bekend welke mogelijkheden er zijn om deze zorg te (laten) bieden (Ludmir, 2018). Wat we in Nederland onder psychosociale zorg verstaan, de prevalentie, contextfactoren evenals de kosten en baten ervan komen in deze module aan de orde.
1. Wat is psychosociale zorg?
Er bestaan meerdere definities van psychosociale zorg. In 2015 heeft een werkgroep met een brede vertegenwoordiging uit het gehele zorgveld (zie het ‘Rapport Psychosociale zorg bij somatische aandoeningen’ bij de aanverwante producten) de term psychosociale zorg en de onderliggende termen gedefinieerd (VWS, 2015). Vanwege de vertegenwoordiging van deze partijen in de werkgroep en de bereikte consensus, hanteert en handhaaft de schrijfgroep deze definitie van psychosociale zorg.
De definitie luidt (VWS, 2015):
|
Definitie psychosociale zorg:
Psychosociale zorg is een verzamelterm, het bestaat uit psychosociale ondersteuning en psychologische zorg.
Psychosociale ondersteuning is vooral gericht op emotionele en praktische ondersteuning bij (relatief) eenvoudige problemen van psychische en sociale aard.
Psychologische zorg is vooral gericht op het diagnosticeren en behandelen van psychische klachten* en stoornissen. |
* In de oorspronkelijke definitie wordt gesproken van psychische problemen.
2. Prevalentie en contextfactoren
Niet iedereen met een somatische ziekte ervaart psychosociale problemen. En mensen met een somatische ziekte kunnen die psychosociale problemen op verschillende momenten in het ziekte- dan wel zorgproces ervaren.
|
Kernpunt
Psychosociale klachten bij patiënten met een somatische ziekte komen frequent voor. |
In de literatuur komen verschillende prevalentiecijfers voor; van 8 tot 30% (Navarta-Sánchez, 2016; Greenwell, 2015; Prizer, 2012; Flores, 2017; Dobkin, 2014; Yang, 2012; Lageman, 2012; Xie, 2015; Holmes, 2009; Langenbach, 2005; Fackrell, 2017; McCormack, 2015; Durai, 2016; Zirke, 2013; Philippot, 2012; Goebel, 2006; Weise, 2008; Greenwell, 2016; Hinrichs-Rocker, 2009; Visser, 2018; Visser, 2017; Al Maghaireh, 2016; Mc Giffin, 2016; Hartman-Shea, 2011; Papathanessoglou, 2010; Roddis, 2016; Van Strate, 2010; Baumeister, 2011; Zeber, 2013; Kok, 2015; Rudisch, 2003; Feng, 2016). De cijfers variëren als gevolg van onder andere: aard, stadium en duur van de somatische ziekte; definitie van psychosociale problematiek en psychische stoornissen; selectie van patiënten; en gebruikte meetinstrumenten.
Prevalentie in Nederland
Psychosociale problemen als gevolg van een (chronische) somatische ziekte zijn frequent en manifesteren zich op verschillende moment tijdens het ziekteproces en erna. Uit data van het NIVEL en het Trimbos Instituut komt naar voren dat een op de drie patiënten met een chronische ziekte psychosociale problemen ervaart (NIVEL, 2012, NEMESIS-2). Ook psychische stoornissen komen voor, vooral angst en depressie worden vaker gezien bij mensen met een somatische ziekte. Een op de zes patiënten ervaart klinisch relevante angst– en/of depressieve klachten (Bielas, 2018; Bonaccio, 2018; Pedersen, 2018; Richards, 2018).
Aanvullend onderzoek door het NIVEL (Jansen, 2012) onder patiënten met een chronische ziekte wijst uit dat vooral mensen met ernstige beperkingen en jonge mensen vaak meer psychosociale problemen ervaren. Wat in ieder geval bekend is dat er een aantal risicovariabelen is – zonder uitputtend te zijn – voor de mate waarin psychosociale problematiek en/of psychische stoornissen optreden (IKNL, 2017):
- persoonlijkheid van de patiënt;
- sociale steun die de patiënt ervaart;
- coping vaardigheden van de patiënt;
- culturele achtergrond;
- lichamelijke en geestelijke gezondheid en/of beperkingen;
- omgevingsfactoren, zoals huisvesting, werksituatie, financiële status
- aard, ernst en duur van de (chronische) ziekte;
- co-morbiditeit;
- leeftijd van de patiënt (jongeren lijken extra kwetsbaar).
Prevalentie psychosociale problemen bij naasten
Een somatische ziekte heeft niet alleen invloed op het leven van de patiënt, maar ook op het leven van diens naaste(n). De partner, ouders, kinderen, broers en/of zussen kunnen eveneens te maken krijgen met psychosociale problemen (Nicholls, 2017). Generieke cijfers ontbreken, maar voor patiënten met hartfalen blijkt dat bij een op de vijf mantelzorgers psychische klachten (waaronder depressieve en angstklachten) voorkomen. Deze cijfers komen overeen met klachten bij mantelzorgers die voor patiënten met andere ziekten zorgen (Molloy, 2005). Uit IPSO-onderzoek blijkt dat de ernst van de psychosociale klachten van naasten vergelijkbaar is met die van de patiënten met kanker (Garssen, 2011).
Patiënten en naasten hebben de ervaring dat problemen van naasten niet worden onderkend. Uit onderzoek van Patiëntenfederatie Nederland geeft 56% van de 4.499 deelnemers aan dat er geen aandacht was voor de impact op psychosociaal functioneren van naasten of mantelzorgers (Patiëntenfederatie Nederland, 2017).
3. Kosten en baten
Een veelgehoorde aanname is dat psychosociale begeleiding en psychologische diagnostiek en behandeling veel tijd en geld kosten. Dit is echter onjuist. Tijdig aandacht voor psychosociale problematiek betaalt zich in veelvoud terug, zowel in tijd en kosten als in patiëntuitkomsten en patiënttevredenheid (Kim, 2016; Grinshteyn, 2016; Kaplan, 2002; Tovian, 2004; Stewart, 2017; Knapp, 2015; Wodarski, 2000; Barlow, 2005; Beresnevaitė, 2016; Desan, 2011; Farquhar, 2018; Sockalingam, 2016). Inzet van psychosociale zorg draagt bij aan betere uitkomsten van medisch-specialistisch handelen enerzijds en heeft kostenbesparende effecten op de somatische zorg anderzijds (Tyrer, 2014; Visser, 2015; Konnopka, 2012; Carlson, 2004).
Een goed voorbeeld is het psychologisch behandelen van een angststoornis vooraf aan een medische behandeling bij grote ingrepen. Dit versterkt effectief en efficiënt medisch handelen. Ook wordt door psychologisch behandelen therapietrouw bevorderd of kan het een alternatief zijn voor medicamenteuze behandeling (bijvoorbeeld cognitieve gedragstherapie bij menopauzeklachten bij jonge vrouwen met borstkanker). Morbiditeit daalt (NEMESIS, 2012). Daarnaast verhoogt psychosociale zorg de kwaliteit van leven en maatschappelijke participatie van mensen met een somatische aandoening, bevordert het arbeids(re)integratie en voorkomt het psychische comorbiditeit en medische onder- en overconsumptie (Van Son, 2013; Van Son, 2016; Van Delft-Schreurs, 2017; Richards, 2018).
|
Kernpunt
Psychosociale zorg verbetert patiëntuitkomsten, therapietrouw en patiënttevredenheid. |
Ervaren gezondheid
Het belang van psychosociale aspecten in het somatische zorgtraject wordt steeds meer onderkend (WHO, 2001; Gezondheidsraad, 2005). En dat een somatische ziekte niet alleen lichamelijke gevolgen heeft, maar ook zijn tol eist op psychisch, sociaal en maatschappelijk vlak, wordt steeds vaker onderkend (Prior, 2016; Pratt, 2016, Weissman, 2015; Katon, 2011). Dit wordt weerspiegeld in de nieuwe definitie van gezondheid zoals beschreven door Huber c.s. in 2011. Daarbij wordt gezondheid niet gezien als ‘afwezigheid van ziekte' maar als ‘het vermogen om je aan te passen en je eigen regie te voeren, in het licht van de sociale, fysieke en emotionele uitdagingen van het leven’. In deze optiek wordt gezondheid gedefinieerd aan de hand van de zes belangrijke levensdomeinen of dimensies: lichaamsfuncties, mentaal welbevinden, zingeving, kwaliteit van leven, meedoen en dagelijks functioneren en ligt de focus van zorg op gezondheid en op herstel van het vermogen om je aan te passen en eigen regie te voeren (Huber, 2011).
|
Kernpunten
Het belang van psychosociale en psychische gezondheid in het somatische zorgtraject wordt steeds meer onderkend.
Het bio-psychosociaal model is leidend in de somatische zorg. |
Dekker en De Groot illustreren het bovenstaande in hun ziekte-response model (zie figuur 1). Dit model geeft weer hoe zowel de cognitieve, emotionele als gedragsmatige responsen op ziekte samen de ervaren gezondheid verklaren. Het maakt duidelijk hoe de sociale omgeving en de persoonlijke geschiedenis direct invloed hebben op de respons op ziekte, waarbij onderscheid wordt gemaakt tussen acute stressoren – zoals behandeling of exacerbaties – en chronische stressoren – zoals functioneel onvermogen of progressiviteit van ziekte.
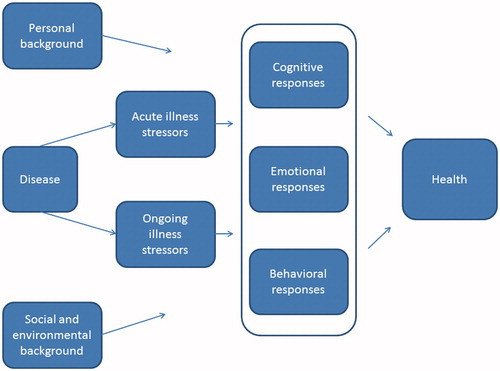
Figuur 1: Schematische weergave van psychologische aanpassing aan (chronische) ziekte (Dekker & De Groot, 2018) NB Er is nog geen Nederlandse vertaling van het model beschikbaar.
- Integraal Kankercentrum Nederland (IKNL) (2017). Richtlijn Detecteren behoefte psychosociale zorg. Geraadpleegd op …, via http://www.oncoline.nl/detecteren-behoefte-psychosociale-zorg
- Huber, M., Knottnerus, J.A., Green, L., Horst, H. van der, Jadad, A.J., Kromhout, D., Leonard, B., Lorig, K., Loureiro, M.I., Meer, J.W.M. van der, Schnabel, P., Smith, R., Weel, C. van & Smid H. (2011). How should we define health? BMJ 2011, 343(4163):235-237.
- Ministerie van Volksgezondheid, Welzijn en Sport (VWS). Psychosociale zorg bij ingrijpende somatische aandoeningen, Den Haag, 2015
- Constitution of the World Health Organization. In: World Health Organization: Basic documents. 45th ed. Geneva: World Health Organization; 2005.
- Nederlands instituut voor onderzoek van de gezondheidszorg (NIVEL). Ontwikkelingen in de zorg voor chronisch zieken. Utrecht, 2012
- Graaf R de, Have M ten, Dorsselaer S van. (2010). NEMESIS-2: De psychische gezondheid van de Nederlandse bevolking. Opzet en eerste resultaten. Utrecht: Trimbos instituut.
- Bonaccio M, Di Castelnuovo A, Costanzo S, et al. Health-related quality of life and risk of composite coronary heart disease and cerebrovascular events in the Moli-sani study cohort. Eur J Prev Cardiol. 2018 Feb;25(3):287-297. doi: 10.1177/2047487317748452. Epub 2017 Dec 15.
- Nederlands instituut voor onderzoek van de gezondheidszorg (NIVEL). Ontwikkelingen in de zorg voor chronisch zieken. Utrecht, 2012
- Molloy GJ, Johnston DW, Witham MD. Family caregiving and congestive heart failure. Review and analysis. Eur J Heart Fail. 2005 Jun;7(4):592-603.
- Garssen B, Lee M van der, Poll A van der, et al. (2011). Psycho-oncologie helpt. Evaluatie van gespecialiseerde psycho-oncologische zorg in Nederland. Utrecht: Instellingen Psycho-Sociale Oncologie (IPSO)
- Kim, K; et al. Effects of Community-Based Health Worker Interventions to Improve Chronic Disease Management and Care Among Vulnerable Populations: A Systematic Review. American Journal of Public Health. 106, 4, e3-e28, Apr. 2016. ISSN: 00900036.
- Wodarski JS. The role for social workers in the managed health care system: A model for empirically based psycho-social interventions. Crisis Intervention & Time-Limited Treatment. United Kingdom, 6, 2, 109-139, 2000. ISSN: 1064-5136
- Barlow JH, Wright CC, Turner AP, et al. A 12-month follow-up study of self-management training for people with chronic disease: are changes maintained over time? Br J Health Psychol. 2005;10(Pt 4):589-99. PubMed PMID: 16238867.
- Gezondheidsraad. Beoordelen, behandelen, begeleiden. Medisch handelen bij ziekteverzuim en arbeidsongeschiktheid. Den Haag, 2005
- Tyrer P, Cooper S, Salkovskis P, et al. Clinical and cost-effectiveness of cognitive behavior therapy for health anxiety in medical patients: a multicentre randomized controlled trial. Lancet. 2014 18;383(9913):219-25. PubMed PMID: 24139977.
- Visser MS, Zonneveld LN, Van't Spijker A, et al. The Cost-Effectiveness of Cognitive-Behavioral Group Training for Patients with Unexplained Physical Symptoms. Value Health. 2015;18(5):570-7. PubMed PMID: 26297084.
- Konnopka A, Schaefert R, Heinrich S, et al. Economics of medically unexplained symptoms: a systematic review of the literature. Psychother Psychosom. 2012;81(5):265-75. PubMed PMID: 22832397.
- Carlson LE, Bultz BD. Efficacy and medical cost offset of psychosocial interventions in cancer care: making the case for economic analyses. Psychooncology. 2004;13(12):837-49; discussion 850-6. PubMed PMID: 15578622.
- Beresnevaitė M, Benetis R, Taylor GJ, et al. Impact of a Cognitive Behavioral Intervention on Health-Related Quality of Life and General Heart Rate Variability in Patients Following Cardiac Surgery: An Effectiveness Study. Psychosomatics. 2016;57(6):605-615. PubMed PMID: 27452635.
- Desan PH, Zimbrean PC, Weinstein AJ, et al. Proactive psychiatric consultation services reduce length of stay for admissions to an inpatient medical team. Psychosomatics. 2011;52(6):513-20. PubMed PMID: 22054620.
- Farquhar JM, Stonerock GL, Blumenthal JA. Treatment of Anxiety in Patients With Coronary Heart Disease: A Systematic Review. Psychosomatics. 2018;59(4):318-332. PubMed PMID: 29735242.
- Sockalingam S, Alzahrani A, Meaney C. Time to Consultation-Liaison Psychiatry Service Referral as a Predictor of Length of Stay. Psychosomatics. 2016;57(3):264-72. PubMed PMID: 27005725.
- JOURNAL OF THE AMERICAN COLLEGE OF CARDIOLOGY VOL. 71, NO. 14, 2018 a 2018
- Ludmir J, Small AJ. The Challenge of Identifying and Addressing Psychological Comorbidities. J Am Coll Cardiol. 2018 10;71(14):1590-1593. PubMed PMID: 29622167.
- Dekker J, de Groot V. Psychological adjustment to chronic disease and rehabilitation - an exploration. Disabil Rehabil. 2018;40(1):116-120. PubMed PMID: 27830936.
- Graaf R de, Have M ten, Dorsselaer S van. (2010). NEMESIS-2: De psychische gezondheid van de Nederlandse bevolking. Opzet en eerste resultaten. Utrecht: Trimbos instituut.
- Vragenlijst patiëntenpanel, Patiëntenfederatie Nederland, 2017
- Francesc Borrell-Carrió, Anthony L. Suchman Ronald M. Epstein, The Biopsychosocial Model 25 Years Later: Principles, Practice, and Scientific Inquiry, 2004
- Pratt LA, Druss BG, Manderscheid RW, Walker ER. Excess mortality due to depression and anxiety in the United States: results from a nationally representative survey. Gen Hosp Psychiatry. 2016 Mar-Apr;39:39-45. doi:10.1016/j.genhosppsych.2015.12.003. Epub 2015 Dec 18. PubMed PMID: 26791259; PubMed Central PMCID: PMC5113020.
- Weissman JF, Pratt LA, Miller EA, et al. Serious Psychological Distress Among Adults: United States, 2009-2013. NCHS Data Brief. 2015;(203):1-8.
- Katon WJ. Epidemiology and treatment of depression in patients with chronic medical illness. Dialogues Clin Neurosci. 2011;13(1):7-23. Review. PubMed PMID: 21485743; PubMed Central PMCID: PMC3181964.
- Multidisciplinaire richtlijn hartrevalidatie, NVVC, Utrecht, 2011; p. 55-57 en p.187
- Richtlijn Aanpassingsstoornis bij kanker, Werkgroep Richtlijn Aanpassingsstoornis bij patiënten met kanker/Trimbos-instituut, Utrecht, 2016
- Van der Stege H, Visser AP, Vahedi Nikbakht-van de Sande CVM, Den Hollander RMC, Van den Brom A (IPSO). Over naasten en onderzoek over kinderen. Rotterdam, 2014.
- Richards SH, Anderson L, Jenkinson CE, et al. Psychological interventions for coronary heart disease: Cochrane systematic review and meta-analysis. Eur J Prev Cardiol. 2018 Feb;25(3):247-259. doi:10.1177/2047487317739978. Epub 2017 Dec 7.
- Nicholls W, Patterson P, McDonald FE, et al. Unmet needs in young adults with a parent with a chronic condition: a mixed-method investigation and measure development study. Scand J Caring Sci. 2017;31(1):191-200. PubMed PMID: 27163582.
- Grinshteyn E, Wendel J. Behavioral health conditions: Direct treatment costs and indirect social costs. In: O'Donohue, W; et al. Quality improvement in behavioral health. Cham, Switzerland: Springer International Publishing, 2016. 9-32. ISBN: 978-3-319-26209-3.
- Kaplan RM, Groessl EJ. Applications of cost-effectiveness methodologies in behavioral medicine. J Consult Clin Psychol. 2002;70(3):482-93. PubMed PMID: 12090364.
- Tovian, SM. Health Services and Health Care Economics: The Health Psychology Marketplace. Health Psychology. US, 23, 2, 138-141, Mar. 2004. ISSN: 0278-6133.
- Stewart RE, et al. Can we pay for performance in behavioral health care? Psychiatric Services. US, 68, 2, 109-111, Feb. 1, 2017. ISSN: 1075-2730.
- Knapp M, Snell T, Healey A. How do child and adolescent mental health problems influence public sector costs? Interindividual variations in a nationally representative British sample. J Child Psychol Psychiatry. 2015;56(6):667-76. PubMed PMID: 25265159.
- Prior A, Fenger-Grøn M, Larsen KK. The Association Between Perceived Stress and Mortality Among People With Multimorbidity: A Prospective Population-Based Cohort Study. Am J Epidemiol. 2016 1;184(3):199-210. PubMed PMID: 27407085.
- Navarta-Sánchez MV, Senosiain García JM, Riverol M, et al. Factors influencing psychosocial adjustment and quality of life in Parkinson patients and informal caregivers. Qual Life Res. 2016;25(8):1959-68. PubMed PMID: 26742928.
- Greenwell K, Gray WK, van Wersch A, et al. Predictors of the psychosocial impact of being a carer of people living with Parkinson's disease: a systematic review. Parkinsonism Relat Disord. 2015;21(1):1-11. PubMed PMID: 25457815.
- Prizer LP, Browner N. The integrative care of Parkinson's disease: a systematic review. J Parkinsons Dis. 2012;2(2):79-86. PubMed PMID: 23939435.
- Flores Alves Dos Santos J, Tezenas du Montcel S, Gargiulo M, et al. Tackling psychosocial maladjustment in Parkinson's disease patients following subthalamic deep-brain stimulation: A randomised clinical trial. PLoS One. 2017 11;12(4):e0174512. PubMed PMID: 28399152.
- Dobkin RD, Tröster AI, Rubino JT, et al. Neuropsychological outcomes after psychosocial intervention for depression in Parkinson's disease. J Neuropsychiatry Clin Neurosci. 2014 Winter;26(1):57-63. PubMed PMID: 24275895.
- Yang S, Sajatovic M, Walter BL. Psychosocial interventions for depression and anxiety in Parkinson's disease. J Geriatr Psychiatry Neurol. 2012;25(2):113-21. PubMed PMID: 22689704.
- Lageman SK, Mickens M, Verkerke T. et al. (2012). Deep Brain Stimulation for Parkinson's Disease. In A.R. Block & D.B. Sarwer, (Eds.), Presurgical Psychological Screening: Understanding Patients, Improving Outcomes (pp. 127-149). Washington, DC: American Psychological Association.
- Xie CL, Wang XD, Chen J, et al. A systematic review and meta-analysis of cognitive behavioral and psychodynamic therapy for depression in Parkinson's disease patients. Neurol Sci. 2015;36(6):833-43. PubMed PMID: 25724804.
- Holmes S, Padgham ND. Review paper: more than ringing in the ears: a review of tinnitus and its psychosocial impact. J Clin Nurs. 2009;18(21):2927-37. PubMed PMID: 19735344.
- Langenbach M, Olderog M, Michel O, et al. Psychosocial and personality predictors of tinnitus-related distress. Gen Hosp Psychiatry. 2005;27(1):73-7. PubMed PMID: 15694221.
- Fackrell K, Smith H, Colley V, et al. Core Outcome Domains for early phase clinical trials of sound-, psychology-, and pharmacology-based interventions to manage chronic subjective tinnitus in adults: the COMIT'ID study protocol for using a Delphi process and face-to-face meetings to establish consensus. Trials. 2017 23;18(1):388. PubMed PMID: 28835261.
- McCormack A, Edmondson-Jones M, Fortnum H. Investigating the association between tinnitus severity and symptoms of depression and anxiety, while controlling for neuroticism, in a large middle-aged UK population. Int J Audiol. 2015;54(9):599-604. PubMed PMID: 25766493.
- Durai M, Searchfield G. Anxiety and depression, personality traits relevant to tinnitus: A scoping review. Int J Audiol. 2016;55(11):605-15. PubMed PMID: 27387463.
- Zirke N, Seydel C, Szczepek AJ, et al. Psychological comorbidity in patients with chronic tinnitus: analysis and comparison with chronic pain, asthma or atopic dermatitis patients. Qual Life Res. 2013;22(2):263-72. PubMed PMID: 22430181.
- Philippot P, Nef F, Clauw L, et al. A randomized controlled trial of mindfulness-based cognitive therapy for treating tinnitus. Clin Psychol Psychother. 2012;19(5):411-9. PubMed PMID: 21567655.
- Goebel G, Kahl M, Arnold W, et al. 15-year prospective follow-up study of behavioral therapy in a large sample of inpatients with chronic tinnitus. Acta Otolaryngol Suppl. 2006;(556):70-9. PubMed PMID: 17114147.
- Weise C, Heinecke K, Rief W. Biofeedback-based behavioral treatment for chronic tinnitus: results of a randomized controlled trial. J Consult Clin Psychol. 2008;76(6):1046-57. PubMed PMID: 19045972.
- Greenwell K, Sereda M, Coulson N, et al. A systematic review of techniques and effects of self-help interventions for tinnitus: Application of taxonomies from health psychology. Int J Audiol. 2016;55 Suppl 3:S79-89. PubMed PMID: 27146036.
- Hinrichs-Rocker A, Schulz K, Järvinen I, et al. Psychosocial predictors and correlates for chronic post-surgical pain (CPSP) - a systematic review. Eur J Pain. 2009;13(7):719-30. PubMed PMID: 18952472.
- Visser E, Gosens T, Den Oudsten B, et al. Physical Trauma Patients with Symptoms of an Acute and Posttraumatic Stress Disorder: Protocol for an Observational Prospective Cohort Study. JMIR Res Protoc. 2018 29;7(3):e88. PubMed PMID: 29599104.
- Visser E, Gosens T, Den Oudsten BL, et al. The course, prediction, and treatment of acute and posttraumatic stress in trauma patients: A systematic review. J Trauma Acute Care Surg. 2017;82(6):1158-1183. PubMed PMID: 28520689.
- Al Maghaireh DF, Abdullah KL, Chan CM, et al. Systematic review of qualitative studies exploring parental experiences in the Neonatal Intensive Care Unit. J Clin Nurs. 2016;25(19-20):2745-56. PubMed PMID: 27256250.
- McGiffin JN, Galatzer-Levy IR, Bonanno GA. Is the intensive care unit traumatic? What we know and don't know about the intensive care unit and posttraumatic stress responses. Rehabil Psychol. 2016;61(2):120-31. PubMed PMID: 27196855.
- Hartman-Shea K, Hahn AP, Fritz Kraus J, et al. The role of the social worker in the adult critical care unit: a systematic review of the literature. Soc Work Health Care. 2011;50(2):143-57. PubMed PMID: 21347983.
- Papathanassoglou ED. Psychological support and outcomes for ICU patients. Nurs Crit Care. 2010;15(3):118-28. PubMed PMID: 20500650.
- Roddis JK, Holloway I, Bond C, Galvin KT. Living with a long-term condition: Understanding well-being for individuals with thrombophilia or asthma. Int J Qual Stud Health Well-being. 2016 Aug 16;11:31530. doi: 10.3402/qhw.v11.31530. eCollection 2016. PubMed PMID: 27534945; PubMed Central PMCID: PMC4989274.
- Straten A van, Geraedts A, Verdonck-de Leeuw I, et al. Psychological treatment of depressive symptoms in patients with medical disorders: a meta-analysis. J Psychosom Res. 2010;69(1):23-32. PubMed PMID: 20630260.
- Baumeister H, Hutter N, Bengel J, et al. Quality of life in medically ill persons with comorbid mental disorders: a systematic review and meta-analysis. Psychother Psychosom. 2011;80(5):275-86. PubMed PMID: 21646822.
- Zeber JE, Manias E, Williams AF, et al; ISPOR Medication Adherence Good Research Practices Working Group. A systematic literature review of psychosocial and behavioral factors associated with initial medication adherence: a report of the ISPOR medication adherence & persistence special interest group. Value Health. 2013;16(5):891-900. PubMed PMID: 23947984.
- Kok JL, Williams A, Zhao L. Psychosocial interventions for people with diabetes and co-morbid depression. A systematic review. Int J Nurs Stud. 2015;52(10):1625-39. PubMed PMID: 26118440.
- Feng HP, Chien WC, Cheng WT, et al. Risk of anxiety and depressive disorders in patients with myocardial infarction: A nationwide population-based cohort study. Medicine (Baltimore). 2016;95(34):e4464. PubMed PMID: 27559951.
- Rudisch B, Nemeroff CB. Epidemiology of comorbid coronary artery disease and depression. Biol Psychiatry. 2003 1;54(3):227-40. Review. PubMed PMID: 12893099.
- M. A. C. Van Son, J. De Vries, J. A. Roukema, et al. The course of health status and (health-related) quality of life following fracture of the lower extremity: a 6-month follow-up study. Qual Life Res. 2016; 25: 1285–1294. Published online 2015 Nov 5. doi: 10.1007/s11136-015-1167-4
- Van Son MA, De Vries J, Roukema JA, et al. Health status and (health-related) quality of life during the recovery of distal radius fractures: a systematic review. Qual Life Res. 2013 Nov;22(9):2399-416. doi: 10.1007/s11136-013-0391-z. Epub 2013 Mar 22. Review.
- Van Delft-Schreurs CCHM, van Son MAC, de Jongh MAC, et al. The relationship between physical and psychological complaints and quality of life in severely injured patients. Injury. 2017 Sep;48(9):1978-1984. doi: 10.1016/j.injury.2017.05.007. Epub 2017 May 5.
Beoordelingsdatum en geldigheid
Publicatiedatum : 16-12-2019
Beoordeeld op geldigheid : 13-11-2019
Voor het beoordelen van de actualiteit van deze standaard is de schrijfgroep niet in stand gehouden. Uiterlijk in 2023 wordt bepaald of de modules van deze standaard nog actueel zijn. De geldigheid van de standaard komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De aan deze standaard deelnemende wetenschappelijke verenigingen of gebruikers van de standaard delen de verantwoordelijkheid voor het actueel houden van de standaard.
Algemene gegevens
Deze richtlijn is ontwikkeld in samenwerking met:
- LVMP (regiehouder)
De ontwikkeling van de standaard werd ondersteund door het Kennisinstituut van de Federatie Medisch Specialisten en werd gefinancierd door het ministerie van Volksgezondheid, Welzijn en Sport.
Doel en doelgroep
Doel
- Het bewust maken van patiënten, naasten, zorgverleners en zorgaanbieders van de gevolgen van een somatische ziekte op psychosociaal functioneren, het belang van (tijdige en regelmatige) aandacht voor psychosociale aspecten en de verantwoordelijkheid van zorgverleners hierin.
- Het aanzetten van zorgverleners tot (tijdig) signaleren en bespreken van psychosociaal functioneren en psychische klachten, eventueel te screenen hierop en wanneer nodig door te verwijzen.
- Het ondersteunen van zorgverleners en zorgaanbieders voor het verlenen van en doorverwijzen naar psychosociale zorg.
- Het bevorderen van onderlinge samenwerking en afstemming tussen zorgverleners en zorgaanbieders binnen de psychosociale zorg.
Daarnaast kan naar deze standaard/modules verwezen worden in ziektespecifieke richtlijnen, zorgstandaarden en protocollen die (nog) geen module psychosociale zorg bevatten. Deze standaard kan tevens als basis dienen voor het ontwikkelen van een psychosociale zorgmodule die afgestemd is op de specifieke behoeften van de patiënt, die samenhangen met een specifieke ziekte.
Doelgroep
Deze standaard is geschreven voor alle zorgverleners en zorgaanbieders betrokken bij de zorg voor mensen met een somatische ziekte die een impact heeft op het psychisch en/of sociaal functioneren.
Samenstelling werkgroep
Voor het ontwikkelen van de standaard is in 2017 een multidisciplinaire schrijfgroep ingesteld, bestaande uit vertegenwoordigers van relevante disciplines die betrokken zijn bij de zorg voor, of te maken hebben met patiënten met een somatische ziekte met een impact op psychosociaal functioneren van die patiënten en hun naaste(n).
De schrijfgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname.
De schrijfgroep is verantwoordelijk voor de integrale tekst van deze kwaliteitsstandaard.
Schrijfgroep:
- Renske Kranenburg, beleidsmedewerker, Patiëntenfederatie Nederland (PFN)
- Niek Golsteijn, verpleegkundig specialist (V&VN)
- Rinske van Koningsveld, neuroloog (NVN)
- Petra Kuijpers, cardioloog (NVVC)
- Anette Pet, klinisch psycholoog en psychotherapeut (IPSO)
- Rudolf Ponds, klinisch neuropsycholoog (NIP)
- Joost van Tongeren, KNO-arts (NVKNO)
- Jolanda Winters, sociaal werker (BPSW)
- Rik Withaar, klinisch psycholoog-psychotherapeut (LVMP)
Meeleesgroep:
- Hans Blaauwbroek - Huidpatiënten Nederland
- Cécile van Dierendonck en Herman Kraaij - Stichting Hematon (namens de Nederlandse Federatie van Kankerpatiëntenorganisaties)
- Jos van Erp - Harteraad
- Masja van het Hoofd - Parkinson vereniging
- Petra Kortenhoeven - Oogvereniging
- Anne Speijer - VSOP: voor zeldzame en genetische aandoeningen
- Fred Verbeek - Stichting Hoormij
Met ondersteuning van:
- Loes Schouten, gezondheidswetenschapper en zelfstandig adviseur
- Tessa Geltink, junior-adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- Sanne Snoeijs, adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- Dunja Dreesens, senior-adviseur, Kennisinstituut van de Federatie Medisch Specialisten
Belangenverklaringen
De KNMG-Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle schrijfgroepleden hebben schriftelijk verklaard of ze in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoek financiering) of indirecte belangen (persoonlijke relaties, reputatie management, kennisvalorisatie) hebben gehad. Een overzicht van de belangen van schrijfgroepleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van de Federatie Medisch Specialisten.
|
Werkgroeplid |
Functie |
Nevenfuncties |
Gemelde belangen |
|
Golsteijn |
Verpleegkundig specialist |
geen |
geen |
|
Ponds |
Afdelingshoofd Medische Psychologie, MUMC en klinisch neuropsycholoog Adelante revalidatiecentrum |
Bestuurslid Nederlandse vereniging voor Neuropsychologie, onbetaald |
geen |
|
Tongeren |
KNO-arts Isala te Zwolle |
Werkgroeplid van Richtlijn Tinnitus |
geen |
|
Winters |
Maatschappelijk werker, beleidsadviseur & trainer professionalisering sociaal werk. Ontwerper maatwerktrainingen |
- Bestuurslid SKJ (Stichting kwaliteitsregister Jeugd) vacatiegeld - Opdracht BPSW, ondersteunen gezondheidszorg Maatschappelijk Werk. Betaald |
Vanuit de BPSW word ik regelmatig voor opdrachten ingehuurd. |
|
Kranenburg |
Beleidsmedewerker Patiëntenfederatie Nederland |
nvt |
geen |
|
Pet |
Hoofd Patiëntenzorg Helen Dowling Instituut en klinisch psycholoog/psychotherapeut (fulltime) |
Jaargroepopleider BIG-opleiding GZ-psycholoog bij RInogroep Utrecht (aanname gesprek, en halfjaarlijks schriftelijk evalueren en aan het begin, na een jaar en aan het eind, mondeling evalueren met praktijkopleider en opleiding) Betaalde functie. |
Het Helen Dowling Instituut biedt psychologische zorg bij kanker als ggz-instelling. Het instituut heeft belang bij een helderheid omtrent de regelgeving. Als ggz-instelling is er op dit moment een duidelijke regelgeving mbt wat onder de verzekerde ggz valt. |
|
Withaar |
Klinisch psycholoog Isala |
voorzitter CONEG bureau Isala (PeerSupport) betaald |
In dienst van Isala, algemeen ziekenhuis te Zwolle. Isala heeft belang bij een goede afbakening psychologische zorg van ziekenhuispatiënten. Lidmaatschap LVMP (idem) collegae LVMP zijn gebaat bij duidelijkheid psychosociale zorg chronisch zieken. |
|
Koningsveld, van |
Neuroloog |
|
Geen |
|
Kuijpers |
Cardioloog MUMC+ te Maastricht |
Eigenaar Hart voor de Zaak, advies en consultatie op het gebied van psychocardiologie sluimerend actief. |
Nee, Zoals boven vermeld, bestaat mijn eigen zaak bij de KvK maar is zeer sluimerend. Het idee was ooit om kennis over dit onderwerp te verspreiden en consultaties of lezingen uit te voeren. Mocht dit in de toekomst toenemen, dan zal het te schrijven advies niet beïnvloed zijn hierdoor. De missie is al jarenlang mensen en collega's van het belang van psychosociale aspecten bij ziekte (cardiologie) te doordringen. Ik ben naar voren geschoven door de NVVC omdat ik al sinds jaar en dag met dit onderwerp bezig ben, en ik de expertise heb. Ik heb er geen persoonlijk belang bij. Mijn belang is dat men leert hoe belangrijk dit onderwerp is. |
Inbreng patiëntenperspectief
Er is aandacht besteed aan het patiëntenperspectief ten eerste door deelname in de schrijfgroep door de Patiëntenfederatie Nederland, ten tweede door het geven van input en meelezen van teksten door de meeleesgroep (zie samenstelling van de meeleesgroep), gebruikmaking van wetenschappelijke literatuur en tot slot door een enquête die is uitgezet bij het patiëntenpanel van de Patiëntenfederatie Nederland.
De conceptstandaard is tevens voor commentaar voorgelegd aan de relevante patiëntenverenigingen.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de standaardontwikkeling is rekening gehouden met de implementatie van de standaard(modules) en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de standaard in de praktijk kunnen bevorderen of belemmeren. Het implementatieplan is te vinden bij de aanverwante producten.
Werkwijze
AGREE
Deze standaard is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010) dat internationaal een breed geaccepteerd instrument is.
Knelpuntenanalyse
Voorafgaand aan de ontwikkeling van de standaard heeft een werkgroep onder voorzitterschap van het ministerie van VWS en later Zorginstituut Nederland de knelpunten op het vlak van psychosociale zorg in kaart gebracht (VWS, 2015). De volgende partijen hebben deelgenomen aan deze werkgroep: Patiëntenfederatie Nederland (PFN), Nederlandse Vereniging van Ziekenhuizen (NVZ), Nederlandse Federatie van Universitaire Medische Centra (NFU), Zorgverzekeraars Nederland (ZN), Verplegenden en Verzorgenden Nederland (V&VN), Federatie van Medisch Specialisten (FMS, onder wie NVKNO, NVVC en NVN), Instellingen Psychosociale Oncologie (IPSO) en Psycho-Oncologische Centra (Concentris), Landelijke Huisartsenvereniging (LHV), Nederlandse Federatie van Kankerpatiëntenorganisaties (NFK), Nederlands Huisartsengenootschap (NHG), Nederlands Instituut voor Psychologen (NIP), Nederlandse Vereniging Psychosociale Oncologie (NVPO), Nederlandse Zorgautoriteit (NZa), GGZ Nederland, Zorginstituut Nederland (ZIN), Nederlandse Zorgautoriteit (NZa) en Integrale Kankercentra Nederland (IKNL). Het rapport van de werkgroep is opgenomen als aanverwant product.
Bij de start van het project heeft een werkconferentie plaatsgevonden. Tijdens deze conferentie zijn het raamwerk en thema’s voor de standaard bepaald. Aan deze conferentie hebben de volgende partijen deelgenomen: Patiëntenfederatie Nederland, V&VN, LVMP, NIP, IKNL, IGJ, FENAC, NVKNO en Zorginstituut Nederland. Het verslag is opgenomen als aanverwant product.
Daarnaast leverde een enquête die door de Patiëntenfederatie Nederland is uitgezet binnen haar patiëntenpanel ook knelpunten op.
Tot slot zijn er Interviews gehouden om een beeld te krijgen van de praktijk, organisatie van zorg en ervaringen op het vlak van psychosociale zorg bij somatische ziekte. Hiervoor is gesproken met:
- patiënten (4);
- psychologen (2 individuele interviews en een groepsinterview (3));
- verpleegkundigen (5; groepsinterview);
- sociaal werker Zorg (voorheen maatschappelijk werker) (1);
- medisch specialisten: kno-artsen, cardioloog en neuroloog (4).
Uitgangsvragen
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de schrijfgroep en de adviseurs concept-uitgangsvragen opgesteld.
Samenvatten van de literatuur
Er is geen systematische literatuursearch en -analyse gedaan voor dit onderwerp. De aanbevelingen zijn gebaseerd op bij de schrijfgroep bekende richtlijnen, leidraden, zorgstandaarden, rapporten en wetenschappelijke artikelen en binnen de beroepsgroep gangbare afspraken, aangevuld met de expert-opinion van de schrijfgroepleden. Verder is gebruik gemaakt van interviews. Op basis van deze literatuur en expert opinion is de werkgroep tot een aanbeveling gekomen.
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling zijn naast wetenschappelijke literatuur, bestaande richtlijnen, rapporten ook andere aspecten belangrijk, zoals de expertise van de werkgroepleden, de waarden en voorkeuren van de patiënt (patient values and preferences), kosten, beschikbaarheid van voorzieningen en organisatorische zaken.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op de wetenschappelijke literatuur, rapporten en bestaande richtlijnen en de overwegingen.
Randvoorwaarden (organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de standaard is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag.
Kennislacunes
Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is om de uitgangsvraag te kunnen beantwoorden. Een overzicht van de onderwerpen waarvoor (aanvullend) wetenschappelijk van belang wordt geacht, staat in de Kennislacunes (onder aanverwante producten).
Commentaar- en autorisatiefase
De conceptrichtlijn werd aan de betrokken (wetenschappelijke) verenigingen en (patiënt)organisaties voorgelegd ter commentaar. De commentaren werden verzameld en besproken met de schrijfgroep en tijdens een werkconferentie (12 april 2018). De definitieve richtlijn werd aan de deelnemende (wetenschappelijke) verenigingen en (patiënt)organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd.
Lijst met gebruikte afkortingen
|
AGREE |
Appraisal of Guidelines for Research & Evaluation |
|
FENAC |
Federatie Nederlandse Audiologische Centra |
|
FMS |
Federatie van Medisch Specialisten |
|
IGJ |
Inspectie Gezondheidszorg en Jeugd |
|
IKNL |
Integrale Kankercentra Nederland |
|
IPSO |
Instellingen Psychosociale Oncologie (IPSO) en Psycho-Oncologische Centra (Concentris) |
|
KNMG |
Koninklijke Nederlandsche Maatschappij tot bevordering der Geneeskunst |
|
LHV |
Landelijke Huisartsenvereniging |
|
LVMP |
Landelijke Vereniging voor Medische Psychologie |
|
NFU |
Nederlandse Federatie van Universitaire Medische Centra |
|
NHG |
Nederlands Huisartsengenootschap |
|
NIP |
Nederlands Instituut voor Psychologen |
|
NKF |
Nederlandse Federatie van Kankerpatiëntenorganisaties |
|
NVKNO |
Nederlandse Vereniging voor Keel-Neus-Oorheelkunde en Heelkunde van het Hoofd-Halsgebied |
|
NVN |
Nederlandse Vereniging voor Neurologie |
|
NVPO |
Nederlandse Vereniging Psychosociale Oncologie |
|
NVVC |
Nederlandse Vereniging voor Cardiologie |
|
NVZ |
Nederlandse Vereniging van Ziekenhuizen |
|
NZa |
Nederlandse Zorgautoriteit |
|
PFN |
Patiëntenfederatie Nederland |
|
PSZ |
Psychosociale zorg |
|
V&VN |
Verplegenden en Verzorgenden Nederland |
|
VWS |
Ministerie van Volksgezondheid, Welzijn en Sport |
|
WHO |
World Health Organization |
|
ZIN |
Zorginstituut Nederland |
|
ZN |
Zorgverzekeraars Nederland |
Literatuur
Brouwers MC, Kho ME, Browman GP, et al. AGREE Next Steps Consortium. AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ. 2010;182(18):E839-42. PubMed PMID: 20603348.
Medisch Specialistische Richtlijnen 2.0. Adviescommissie Richtlijnen van de Raad Kwaliteit. https://richtlijnendatabase.nl/over_deze_site.html
Ontwikkeling van Medisch Specialistische Richtlijnen: stappenplan. Kennisinstituut van Medisch Specialisten.
Myers V, Gerber Y, Benyamini Y, et al. Post-myocardial infarction depression: increased hospital admissions and reduced adoption of secondary prevention measures--a longitudinal study. J Psychosom Res. 2012; 72(1): 5-10.
Andlin-Sobocki P, Wittchen HU. Cost of anxiety disorders in Europe. Eur J Neurol. 2005; 12 Suppl 1: 39-44.
Hochlehnert A, Niehoff D, Wild B, et al. Psychiatric comorbidity in cardiovascular inpatients: costs, net gain, and length of hospitalization. J Psychosom Res. 2011; 70(2): 135-9.
Coley KC, Saul MI, Seybert AL. Economic burden of not recognizing panic disorder in the emergency department. J Emerg Med. 2009; 36(1): 3-7. Multidisciplinaire Richtlijn Hartrevalidatie, NVVC, Utrecht, 2011.
Borrell-Carrió F, Suchman AL, Epstein RM. The biopsychosocial model 25 years later: principles, practice, and scientific inquiry. Ann Fam Med. 2004;2(6):576-82. PubMed PMID: 15576544.
Huber M, van Vliet M, Giezenberg M, et al. Towards a 'patient-centred' operationalisation of the new dynamic concept of health: a mixed methods study. BMJ Open. 2016 12;6(1):e010091. PubMed PMID: 26758267.
Ministerie van Volksgezondheid, Welzijn en Sport (VWS). Rapport Psychosociale zorg voor patiënten met ingrijpende somatische aandoeningen, Den Haag, 2015.
Nicholls W, Patterson P, McDonald FE, et al. Unmet needs in young adults with a parent with a chronic condition: a mixed-method investigation and measure development study. Scand J Caring Sci. 2017;31(1):191-200. PubMed PMID: 27163582.
Visser E, Gosens T, Den Oudsten B, et al. Physical Trauma Patients with Symptoms of an Acute and Posttraumatic Stress Disorder: Protocol for an Observational Prospective Cohort Study. JMIR Res Protoc. 2018 29;7(3):e88.
Rademakers J. De actieve patiënt als utopie. Rede uitgesproken bij de aanvaarding van het ambt van bijzonder Hoogleraar Gezondheidsvaardigheden en patiëntparticipatie aan de Faculteit Health, Medicine and Life Sciences van Maastricht University, vrijdag 13 mei 2016.
Integraal Kankercentrum Nederland (IKNL) (2017). Richtlijn Detecteren behoefte psychosociale zorg. Geraadpleegd tussen september 2017-augustus 2018, via http://www.oncoline.nl/detecteren-behoefte-psychosociale-zorg
Vragenlijst patiëntenpanel, Patiëntenfederatie Nederland, Utrecht, 2017
Raad voor volksgezondheid en samenleving (RVS). Zonder context geen bewijs. Over de illusie van evidence-based practice in de zorg. Den Haag, 2017.
Ministerie van Volksgezondheid, Welzijn en Sport (VWS). Psychosociale zorg bij ingrijpende somatische aandoeningen, Den Haag, 2015.
Constitution of the World Health Organization. In: World Health Organization: Basic documents. 45th ed. Geneva: World Health Organization; 2005.
Skarstein J, Aass N, Fossa S, et al. Anxiety and depression in cancer patients: relation between the Hospital Anxiety and Depression Scale and the European Organization for Research and Treatment of Cancer Core Quality of Life Questionnaire. J Psychosom Res. 2000;49:27-34.
Kennard B, Stewart S, Olvera R, et al. Non-adherence in adolescent oncology patients: preliminary data on psychological risk factors and relationships to outcome. J Clin Psychol Med Settings. 2004;11:30-9.
Von Essen L, Larsson G, Oberg K, et al. 'Satisfaction with care': associations with health-related quality of life and psychosocial function among Swedish patients with endocrine gastrointestinal tumours. Eur J Cancer Care (Engl). 2002;11(2):91-9.
Pratt LA, Druss BG, Manderscheid RW, et al. Excess mortality due to depression and anxiety in the United States: results from a nationally representative survey. Gen Hosp Psychiatry. 2016 Mar-Apr;39:39-45. doi:10.1016/j.genhosppsych.2015.12.003. Epub 2015 Dec 18. PubMed PMID: 26791259; PubMed Central PMCID: PMC5113020.
Katon WJ. Epidemiology and treatment of depression in patients with chronic medical illness. Dialogues Clin Neurosci. 2011;13(1):7-23. Review. PubMed PMID: 21485743; PubMed Central PMCID: PMC3181964.
Roddis JK, Holloway I, Bond C, et al. Living with a long-term condition: Understanding well-being for individuals with thrombophilia or asthma. Int J Qual Stud Health Well-being. 2016 Aug 16;11:31530. doi: 10.3402/qhw.v11.31530. eCollection 2016. PubMed PMID: 27534945; PubMed Central PMCID: PMC4989274.
Van der Stege H, Visser AP, Vahedi Nikbakht-van de Sande CVM, Den Hollander RMC, Van den Brom A (IPSO). Over naasten en onderzoek over kinderen. Rotterdam, 2014.
Richards SH, Anderson L, Jenkinson CE, et al. Psychological interventions for coronary heart disease: Cochrane systematic review and meta-analysis. Eur J Prev Cardiol. 2018 Feb;25(3):247-259. doi:10.1177/2047487317739978. Epub 2017 Dec 7.
Nederlands instituut voor onderzoek van de gezondheidszorg (NIVEL). Ontwikkelingen in de zorg voor chronisch zieken. Utrecht, 2012
Nederlands instituut voor onderzoek van de gezondheidszorg (NIVEL). Zorg- en leefsituatie van mensen met kanker 2013. Utrecht, 2013
