Multidisciplinaire, gespecialiseerde wondzorg
Uitgangsvraag
Hoe wordt multidisciplinaire, gespecialiseerde wondzorg georganiseerd?
Aanbeveling
Richt een regionaal expertteam met een regiebehandelaar op.
Leg duidelijk de taken en verantwoordelijkheden vast, alsmede regionale afspraken over verwijzen.
Het expertteam dient te voldoen aan de volgende eisen:
- aanstellen van (een) regiebehandelaar(s);
- bestaande uit zorgverleners uit de eerste en tweede lijn waaronder minimaal een verpleegkundige en een arts uit de eerste lijn en een verpleegkundige en een arts uit de tweede lijn;
- heeft de mogelijkheden voor het stellen van een medische diagnose en indien nodig het herstellen van gestoorde perfusie;
- heeft de mogelijkheden tot het diagnosticeren van diepe infectie (zoals MRI, botbiopt) en chirurgische dan wel medicamenteuze behandelingen;
- heeft de mogelijkheden tot het verrichten van wondzorg, inclusief frequent (chirurgisch) debridement, met gebruik van wondproducten en -hulpmiddelen afhankelijk van de kenmerken van de wond en de patiënt;
- heeft de mogelijkheden tot behandeling van patiënten met afwijkende bloedwaarden, oedeem, cardiovasculaire en andere risicofactoren en co-morbiditeit die van invloed zijn op de wondgenezing;
- mogelijkheden tot het kunnen verrichten van operaties, inclusief amputaties, die noodzakelijk zijn en met zo min mogelijk weefselverlies een zo groot mogelijke kans op genezing hebben;
- educatie van de patiënt, eventuele naasten en/of mantelzorger(s).
De regiebehandelaar draagt zorg voor de volgende taken:
- stellen van de diagnose;
- opstellen van een behandelplan en -doel (en zo nodig tussentijds bijstellen) samen met de patiënt;
- adviseren over leefstijlverbetering aan de patiënt;
- delen en verspreiden van kennis aan zorgprofessionals en de patiënt en naasten;
- casemanagement en triage en afstemming met (andere) medisch specialisten en/of zorgverleners;
- coördineren van wondzorg in de keten;
- toezien op bevoegdheid en bekwaamheid van zorgverleners in het expertteam;
- toezien op adequate dossiervoering in het elektronisch patiëntendossier;
- toetsen of activiteiten van andere zorgverleners bijdragen aan de behandeling;
- organiseren van multidisciplinair overleg;
- toezien op analyse van uitkomsten van wondzorg;
- toezien op invulling van eigen verantwoordelijkheid van de patiënt.
Beschrijf, in de regio waar wondzorg wordt geleverd, duidelijk hoe reis voor de patiënt er concreet uitziet.
Indien sprake is van wondzorgcategorie IV: zorg voor een snelle analyse van het spoedeisende probleem en voor de juiste behandeling conform bestaande richtlijnen.
Neem (aandoeningsspecifieke) preventieve maatregelen ter voorkoming van een recidief en volg daarvoor de aandoeningsspecifieke richtlijnen.
Overwegingen
Wondzorgcategorie III
Samenwerking tussen diverse disciplines levert grote voordelen op. In 1989 (Saint Vincent Declaration) werd al aangetoond dat als diabetische voetzorg door georganiseerde teams werd gegeven het aantal amputaties met 50% afnam. Als bijvoorbeeld decubituswonden of ulcera cruris op deze manier benaderd worden, zou dit tot vergelijkbare resultaten kunnen leiden (Lindholm, 1999). Tevens wordt in het rapport ‘Innovatie van complexe wondzorg’ (Capgemini Consulting, 2014) beschreven dat met het instellen van wondexpertisecentra per behandelde patiënt een besparing van zo’n €1300,- kan worden gerealiseerd.
Ondanks het feit dat goede samenwerking tussen de betrokken zorgverleners van groot belang is, roept dit ook vragen en problemen op. Er dient een duidelijke taak- en verantwoordelijkheidsverdeling te zijn en het is noodzakelijk dat de betreffende zorgverleners van elkaar weten welke kennis en competenties zij in huis hebben, met elkaar communiceren en hun werkzaamheden en informatie onderling afstemmen. Dit zijn belangrijke randvoorwaarden voor het bieden van verantwoorde zorg (Handreiking Verantwoordelijkheidsverdeling, KNMG, 2010).
Expertteam
Door het instellen van een regionaal expertteam wordt samenwerking tussen de verschillende disciplines betrokken bij wondzorg bevorderd en worden onderlinge afspraken door de keten heen gemaakt. Het expertteam dient te opereren als een netwerk van kennis, kunde en specialisatie die, afhankelijk van de soort complicerende genezingsfactor en/of de gewenste interventie kan worden ingezet voor advies, consultatie of behandeling. Om aan deze taak te voldoen moet het expertteam beschikken over een diversiteit aan medische, paramedische en verpleegkundige kennis en kunde. Kortom, voor een specifieke wond van een patiënt worden de voor deze patiënt benodigde zorgverleners uit het expertteam betrokken. Gezamenlijk wordt zorg gedragen voor een (uitvoerige) analyse van de onderliggende factoren indien na maximaal drie weken* basiswondzorg de wond nog niet of onvoldoende genezen is. Op basis daarvan wordt een behandelplan in overleg met de patiënt opgesteld.
De leden van het expertteam zijn allen even belangrijk, net als deelname en input van de patiënt. De eerste lijn brengt onder andere de benodigde kennis in over de thuissituatie, leefstijl, therapietrouw, (mantel)zorg et cetera en de samenwerking met de tweede lijn, waaraan de tweede lijn kennis en de benodigde vaardigheden voor specifieke medische diagnostiek en behandeling van medisch onderliggend lijden kan toevoegen. De exacte samenstelling van het expertteam kan echter per regio verschillen. Daarnaast wordt op basis van de specifieke zorgvraag van de patiënt per casus bepaald wie er uit het expertteam betrokken dienen te worden.
Vanuit de eerste lijn kan naar het expertteam verwezen worden. Het doel van deze opzet is het waarborgen van een goede communicatie, afspraken en samenwerking tussen betrokken zorgverleners bij wondzorg op verschillende zorgniveaus. Waar mogelijk kunnen e-health-toepassingen worden ingezet om dit te ondersteunen. Een regionaal expertteam betekent dus een regionaal samenwerkingsverband tussen verschillende disciplines betrokken bij wondzorg. Ook de plek waar een expertteam zich bevindt, of een andere invulling daarvan zoals digitaal overleg, e-health-toepassingen et cetera dient regionaal afgesproken te worden.
Samengevat dient een expertteam minimaal aan de volgende eisen te voldoen:
- aanstellen van (een) regiebehandelaar(s);
- bestaande uit zorgverleners uit de eerste en tweede lijn waaronder minimaal een verpleegkundige en een arts uit de eerste lijn en een verpleegkundige en een arts uit de tweede lijn;
- heeft de mogelijkheden voor het stellen van een medische diagnose en indien nodig het herstellen van gestoorde perfusie;
- heeft de mogelijkheden tot het diagnosticeren van diepe infectie (zoals MRI, botbiopt) en chirurgische dan wel medicamenteuze behandelingen;
- heeft de mogelijkheden tot het verrichten van wondzorg, inclusief frequent (chirurgisch) debridement, met gebruik van wondproducten en -hulpmiddelen afhankelijk van de kenmerken van de wond en de patiënt;
- heeft de mogelijkheden tot behandeling van patiënten met afwijkende bloedwaarden, oedeem, cardiovasculaire en andere risicofactoren en co-morbiditeit die van invloed zijn op de wondgenezing;
- mogelijkheden tot het kunnen verrichten van operaties, inclusief amputaties, die noodzakelijk zijn en met zo min mogelijk weefselverlies een zo groot mogelijke kans op genezing hebben;
- educatie van de patiënt, eventuele naasten en/of mantelzorger(s).
Een patiënt moet binnen enkele dagen bij het expertteam terecht kunnen voor een intake en het stellen van de juiste diagnose door een bevoegde en bekwame zorgverlener. De afspraken van het expertteam worden vastgelegd in een regionaal kwaliteitsstatuut. In de aanverwante producten is hiervoor een format opgenomen, gebaseerd op het kwaliteitsstatuut van GGZ (GGZ Nederland, 2016).
Al bestaande teams op het gebied van wondzorg, zoals het multidisciplinair voetenteam bij diabetische voet (NIV, 2017), kunnen als expertteam fungeren, indien ze aan bovengenoemde gestelde voorwaarden voldoen. Waar de huisarts een diagnose stelt en basiswondzorg verleent, is het aan het expertteam om alle factoren die van invloed zijn op het genezen van de wond in kaart te brengen en zo nodig multidisciplinair (invasieve) behandelingen te bieden.
De concentratie van multidisciplinaire, gespecialiseerde wondzorg in expertteams biedt diverse voordelen. Wondzorg kan op deze manier multidisciplinair worden aangeboden waarbij specifieke kennis wordt gedeeld tussen betrokken zorgverleners (en de patiënt) om zo tot een gezamenlijk gedragen behandelplan te komen. Patiënten kunnen idealiter dichtbij huis zorg ontvangen mits een goede diagnose is gesteld waarna in overleg met de patiënt een behandelplan is opgesteld. Indien nodig bespoedigt dit enerzijds een noodzakelijke verwijzing naar het ziekenhuis en voorkomt anderzijds onnodige verwijzingen. Op deze manier kan op een zinvolle manier invulling gegeven worden aan substitutie van wondzorg.
Regiebehandelaar
Gezien de diversiteit aan patiënten met een wond, het grote aantal zorgverleners dat betrokken is bij multidisciplinaire, gespecialiseerde wondzorg, en de situaties waarin de nodige zorg geboden wordt, verdient het de voorkeur om ten minste één of meerdere regiebehandelaar(s) aan te stellen binnen ieder expertteam, zodat er voor iedere patiënt een regiebehandelaar beschikbaar is. De regiebehandelaar voert de regie over het zorgproces en is het eerste aanspreekpunt voor de patiënt. De regiebehandelaar is ervoor verantwoordelijk dat voor het volgende wordt zorg gedragen:
- stellen van de diagnose;
- opstellen van een behandelplan en -doel (en zo nodig tussentijds bijstellen) samen met de patiënt;
- adviseren over leefstijlverbetering aan de patiënt;
- delen en verspreiden van kennis aan zorgprofessionals en de patiënt en naasten;
- casemanagement en triage en afstemming met (andere) medisch specialisten en/of zorgverleners;
- coördineren van wondzorg in de keten;
- toezien op bevoegdheid en bekwaamheid van zorgverleners in het expertteam;
- toezien op adequate dossiervoering in het elektronisch patiëntendossier;
- toetsen of activiteiten van andere zorgverleners bijdragen aan de behandeling;
- organiseren van multidisciplinair overleg;
- toezien op analyse van uitkomsten van wondzorg;
- toezien op invulling van eigen verantwoordelijkheid van de patiënt.
De regiebehandelaar kan taken delegeren aan andere zorgverleners mits passende bij bevoegdheid, bekwaamheid en deskundigheid.
De regiebehandelaar dient onder andere voldoende kennis en kunde te hebben passende bij het type wond en de wondzorg van de patiënt. Hierbij wordt verwezen naar de eerder gemaakte indeling in wondzorgcategorieën (module ‘Indeling van wondzorg’). Continuïteit van regie is van groot belang. Echter, wanneer een patiënt een noodzakelijke behandeling ondergaat in het ziekenhuis, wordt in principe de regie overgedragen aan de hoofdbehandelaar binnen het ziekenhuis, tenzij deze daar anders in oordeelt. De aangewezen regiebehandelaar is er verantwoordelijk voor dat de patiënt door de keten heen een aanspreekpunt heeft en te allen tijde weet wie dat is (zie ook de module ‘Basiswondzorg’).
Het is belangrijk te benoemen dat iedere zorgverlener binnen de keten verantwoordelijk is voor het eigen handelen. De regiebehandelaar is verantwoordelijk voor het eigen handelen en het in stand houden en bewaken van de zorgketen, en neemt daarbij de verantwoordelijkheid over het bevoegd en bekwaam zijn van de zorgverleners in het expertteam. De omschrijving van een regiebehandelaar biedt de mogelijkheid dat hier regionaal verdere invulling aan gegeven kan worden door zorgverleners. De profielschets van de regiebehandelaar wordt beschreven in de module ‘Competenties, opleiding en (na)scholing’.
Na het stellen van de diagnose door een expertteam
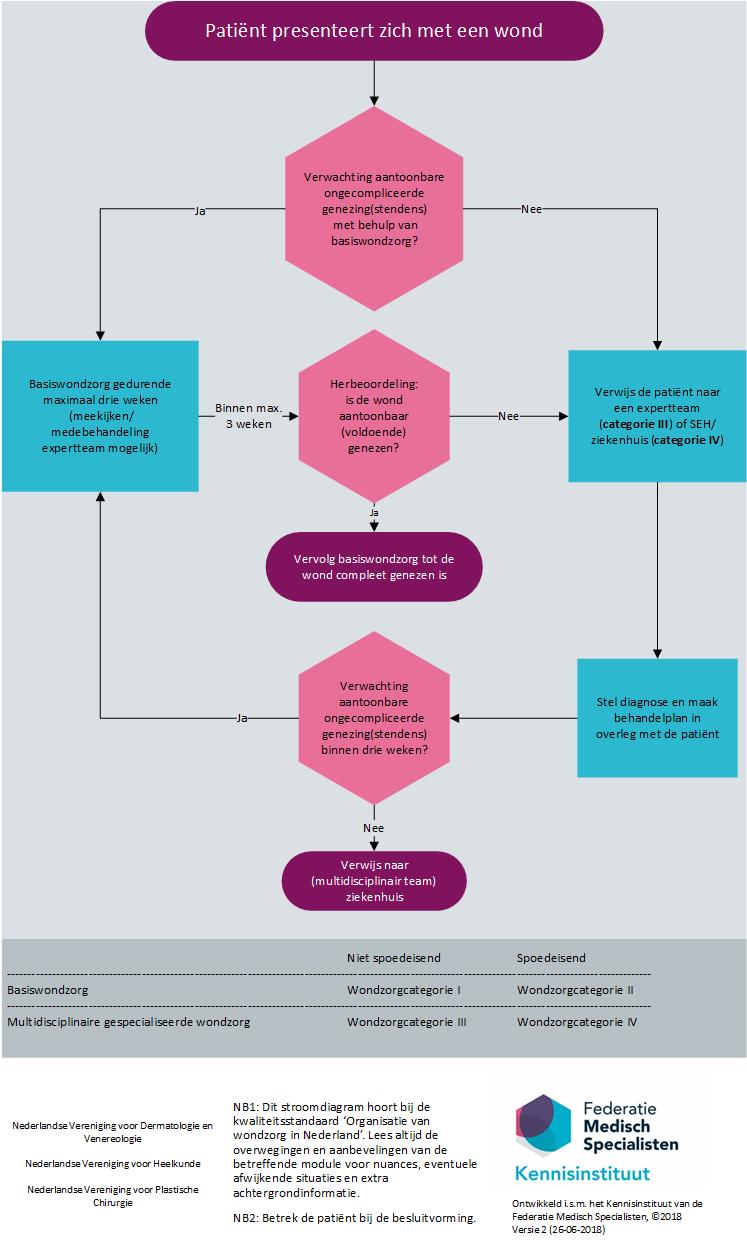
Nadat de diagnose van het onderliggend lijden is gesteld door het expertteam, wordt de patiënt verwezen naar waar hij/zij de gewenste zorg kan ontvangen. Dit kan terug naar de eerste lijn zijn, of naar een specialist (aangesloten bij het expertteam), passend bij de diagnose (figuur 1). Te allen tijde, dus ook bij verwijzing naar de eerste lijn, dient de patiënt besproken te worden met de regiebehandelaar.
Ook kan het zijn dat de onderliggende diagnose in de eerste lijn al bekend wordt of is. Dan wordt de bijbehorende aandoeningsspecifieke richtlijn of NHG-standaard gevolgd voor behandeling. Indien genezing stagneert, wordt verwezen naar het expertteam voor aanvullende diagnostiek.
Registratie
Registratie en ondersteuning van de gehele wondzorgketen dient te gebeuren met een toereikend Elektronisch Patiëntendossier (EPD) en kennissysteem dat een werkwijze van zorgprofessionals buiten het ziekenhuis adequaat ondersteunt (Capgemini Consulting, 2014). Tevens kan hiermee een database van gegevens worden verkregen met evidence over multidisciplinaire, gespecialiseerde wondzorg. In de module ‘Meten van multidisciplinaire, gespecialiseerde wondzorg’ wordt verder ingegaan op registratie.
Wondzorgcategorie IV
Wondzorgcategorie IV is ingericht voor patiënten met een wond waarvoor behandeling spoedeisend is omdat er functie-, ledemaat, orgaan- en/of zelfs levensbedreigende omstandigheden zijn. Het kan hierbij gaan om een patiënt met een langer bestaand wondprobleem maar het kan ook gaan om uitgebreid letsel na ongevallen, ernstige brandwonden of ernstige infectieuze beelden zoals fasciitis necroticans. Deze patiëntengroep hoeft niet eerst naar het expertteam verwezen te worden.
Daar waar het spoedeisende karakter van de situatie bij deze groep direct duidelijk is, is het echter net zo belangrijk om het spoedeisende karakter tijdig te onderkennen in het geval van een patiënt met een langer bestaande wond die onvoldoende of niet geneest. In principe betreft het hier patiënten waarvan al bekend is dat ze qua wondzorg tot categorie III behoren en die behandeld worden volgens bestaande richtlijnen passend bij de onderliggende diagnose. Gedacht kan worden aan een patiënt met een diabetische voet die sepsis uit de wond ontwikkelt, of een patiënt met een ulcus cruris die een erysipelas ontwikkelt. Patiënten uit wondzorgcategorie III kunnen dus tot wondzorgcategorie IV overgaan. Logischerwijs is deze overgang altijd acuut en spoedeisend.
In Nederland bestaat reeds een goede infrastructuur voor de behandeling en diagnostiek van complexe wondsituaties met een spoedeisend karakter. De problematiek is echter divers en is uitgewerkt in verschillende richtlijnen. Behandeling dient in het ziekenhuis plaats te vinden. De meeste van deze patiënten zijn al bekend in een ziekenhuis of komen op de SEH.
De essentie van het inrichten van wondzorgcategorie IV is dat de structuur van de zorg essentieel anders is vanwege het spoedeisende karakter. Wat het beste traject is voor de patiënt hangt af van het soort probleem. Voorbeelden hiervan zijn:
- een vasculair bedreigd been zal door een vaatchirurg behandeld moeten worden;
- patiënten met een toxische epidermale necrolysis worden door de dermatoloog behandeld, bij ernstige vormen zal medebehandeling intensive care nodig zijn;
- de defecten na chirurgische excisie van necrotiserend fasciitis kunnen behandeld worden door centra met ervaring op het gebied van het behandelen van uitgebreide huiddefecten;
- een acuut groot wekedelen letsel zal op de spoedeisende hulp getrieerd worden. Na triage zal verdere (acute) chirurgische behandeling plaatsvinden afhankelijk van de aard van het letsel door een plastisch chirurg en/of traumachirurg. Afhankelijk van de problematiek zullen ook andere specialismen betrokken worden bij de behandeling;
- uitgebreide brandwonden worden behandeld in een brandwondencentrum door een daarvoor ingericht multidisciplinair team. Hier kunnen ook andere grote wekedelen letsels behandeld worden.
Voor de meeste van dergelijke als bovengenoemde specifieke ziektebeelden behorend tot wondzorgcategorie IV is de (na)zorg beschreven in medisch-specialistische richtlijnen. Het is echter essentieel dat gezorgd wordt voor een snelle analyse van het spoedeisend probleem om de beste behandeling zo snel als mogelijk en nodig is toe te passen. Indien het genezen van de wond bij patiënten voor wondzorgcategorie IV voorspoedig verloopt, kan de patiënt verwezen worden, indien mogelijk zelfs naar de eerste lijn, voor passende verdere behandeling en genezing. Omdat wanneer wondzorgcategorie IV noodzakelijk is direct verwezen wordt naar een passende hoofdbehandelaar en niet eerst naar het expertteam, is in dit geval de hoofdbehandelaar ook de regiebehandelaar. De hoofdbehandelaar is daarom verantwoordelijk voor het verwijzen van de patiënt naar de juiste plek indien mogelijk. Voor een passend nazorgtraject bij wondzorgcategorie IV wordt wederom verwezen naar de betreffende aandoeningsspecifieke richtlijn(en).
Organisatie van wondzorg
In eerdere modules hebben we de organisatie van de wondzorg beschreven, onderverdeeld naar wondzorgcategorie en genezingstendens van de wond. Dit geheel wordt kort nog eens weer gegeven in figuur 1.
Patiëntreis
Naast algemene informatie over multidisciplinaire, gespecialiseerde wondzorg dient de kwaliteitsstandaard (inclusief de aanverwante patiëntproducten) ook een handvat te bieden voor het nemen van eigen regie door patiënten (samen met mantelzorgers) en zorgverleners. Wij baseren ons hier op de patiëntreis zoals deze beschreven wordt in het Model Kwaliteitsstatuut GGZ (GGZ, 2016).
De patiënt die in aanmerking komt voor multidisciplinaire, gespecialiseerde wondzorg kan op diverse plekken belanden. Dit is weergegeven in het stroomdiagram (figuur 1). Voor een adequate continuïteit van zorg is goede communicatie hierbij essentieel. Voor de behandeling van elke wondzorgcategorie kan de patiënt steeds vijf fasen door lopen. Dit wordt ook wel de patiëntreis genoemd. Deze fasen dienen helder te zijn voor de patiënt zodat hij of zij eigen regie en betrokkenheid kan realiseren. De fasen van de patiëntreis kunnen zich dus op verschillende plekken in de ketenzorg voor doen, binnen verschillende lijnen. Daarom wordt voornamelijk gesproken over ‘zorgverlener’. Veel van onderstaande taken liggen bij de regiebehandelaar wanneer sprake is van wondzorgcategorie III (zie eerder in deze module). Onderstaand worden de verschillende fasen in de wondzorgketen toegelicht.
Fase 1 Voortraject bij verwijzer
Wanneer een patiënt zich voor het eerst met een wond bij de huisarts of een andere zorgverlener in de eerste lijn (zoals de verpleeghuisarts, psychiater, arts verstandelijk gehandicapten (AVG)) presenteert, is er vaak nog geen sprake van een voortraject. De huisarts is voor de meeste (aandoeningen gerelateerd aan) wonden het eerste medisch aanspreekpunt. Indien nodig wordt de patiënt verwezen naar een expertteam voor de noodzakelijke diagnostiek en zorg (wondzorgcategorie III). Voor verwijzing naar een expertteam geldt dat deze volgens vigerende wet- en regelgeving geschiedt waarbij naast de statusbeschrijving van de wond ten minste de wondkenmerken, beloop van de wondgenezing, patiëntkarakteristieken, diagnose- en behandelplan, de te bereiken doelen en de taken en verantwoordelijkheden van betrokken zorgverleners vastgelegd en overgedragen dienen te worden (richtlijn Acute wondzorg, NVVH, 2013). Het is de verantwoordelijkheid van de zorgverlener dat de patiënt een verwijzing heeft die voldoet aan de daarvoor opgestelde veldnormen.
Andersom kunnen patiënten vanuit een expertteam of ziekenhuis worden verwezen naar de eerste lijn. Het doel is steeds passende zorg op de juiste plaats, met andere woorden: in de eerste lijn wanneer dit kan en in het ziekenhuis wanneer het moet.
Indien de patiënt de benodigde wondzorg niet kan ontvangen binnen daarvoor gestelde normtijden dient de verwijzer of regiebehandelaar samen met de patiënt te kijken naar alternatieve zorgverleners voor de benodigde zorg. Tot het moment dat de intake (fase 2) bij de juiste zorgverlener heeft plaatsgevonden, is de verwijzer de eerstverantwoordelijke in de zorg voor de patiënt.
Fase 2 Intake bij het expertteam
De intake is een kennismaking tussen de regiebehandelaar en patiënt. Bij de intake wordt vastgelegd wie de regiebehandelaar is in deze fase. De regiebehandelaar voorziet de patiënt in deze periode van voldoende informatie over het zorgaanbod en maakt afspraken hoe te handelen bij onvoldoende genezing of verslechtering van de wond.
Zowel de patiënt als de regiebehandelaar gaat na of de aangeboden zorg (door het expertteam) voldoet aan de zorgvraag en zorgbehoefte en of hier wederzijds vertrouwen in is. Indien hier geen sprake van is, stuurt de regiebehandelaar de patiënt terug naar de verwijzende partij. Het is hierbij van belang dat in overleg met de verwijzer wordt bekeken waar en op welke manier wel passende zorg gerealiseerd kan worden.
Fase 3 Diagnostische fase
Het analyseren van factoren die wondgenezing belemmeren en het stellen van een onderliggende diagnose is essentieel in de multidisciplinaire, gespecialiseerde wondzorg. Het diagnosticeren (in de eerste lijn) en/of het analyseren van alle factoren die de wondgenezing beïnvloeden (door een expertteam of tweede lijn) valt onder de verantwoordelijkheid van de regiebehandelaar (zie eerder in deze module). Het is mogelijk dat delen van het diagnostisch proces door andere zorgverleners dan de regiebehandelaar worden verricht. Binnen de diagnostische fase heeft de patiënt te allen tijde het recht een andere zorgverlener te consulteren.
Uiteindelijke diagnose(n) en factoren die wondgenezing belemmeren, worden op een heldere en begrijpelijke manier door de zorgverlener besproken met de patiënt. Dit omvat onder andere uitleg over relevante behandelopties, risico’s, neveneffecten van behandeling en patiëntervaringen. Ook wanneer niet direct een behandeling volgt, wordt in overleg met de patiënt en verwijzer besloten wie in het vervolgtraject het aanspreekpunt blijft voor de patiënt.
Fase 4 Behandeling
De zorgverlener stelt, nadat een diagnose is gesteld, op basis van passende richtlijn(en) samen met de patiënt en eventueel zijn of haar naasten, een behandelplan op. Het behandelplan bevat in ieder geval:
- de doelen met betrekking tot de wondzorg, gebaseerd op de wensen, mogelijkheden en beperkingen van de patiënt;
- de wijze waarop de zorgverlener en de patiënt de gestelde doelen trachten te bereiken. Het gaat hierbij om een wederzijdse inzet;
- wie voor de verschillende onderdelen van de zorg verantwoordelijk is en op welke wijze afstemming plaatsvindt tussen de diverse zorgverleners en wie de patiënt op die afstemming kan aanspreken (de regiebehandelaar). De regiebehandelaar stelt het behandelplan vast nadat instemming van de patiënt is verkregen op basis van het voorgestelde behandelplan.
Daarnaast is het volgende essentieel:
- de verwijzer ontvangt een bericht van de regiebehandelaar zodra diagnostiek en behandelplan geformuleerd zijn;
- wanneer meer zorgverleners betrokken zijn bij de behandeling, zeker in geval van meer onderliggende diagnosen die in het behandelplan opgenomen zijn, is multidisciplinaire samenwerking essentieel. Afspraken hierover worden, na instemming van de patiënt, vastgelegd in het behandelplan door de regiebehandelaar;
- de patiënt krijgt een kopie van het behandelplan;
- een essentieel onderdeel van het behandelplan is het maken van afspraken hoe te handelen bij verslechtering van de wondgenezing en wie de regiebehandelaar vervangt bij afwezigheid.
Er zijn afspraken over evaluatiemomenten van de wondgenezing en de patiënt wordt hier tijdig over geïnformeerd. Deze evaluatiemomenten dienen ook om een keuze te maken in het op- of af schalen van de zorg. Bij gebleken onvoldoende toegevoegde waarde van een behandeling kan besloten worden deze bij te stellen, over te dragen of te beëindigen.
Fase 5 Nazorg
De regiebehandelaar voorziet erin dat de resultaten van de behandeling, de eventueel nodige vervolgafspraken dan wel aanvullende behandelingen besproken zijn met de patiënt. De verwijzer wordt hierover bericht. In het geval van het beëindigen van het behandeltraject dient speciaal aandacht te zijn voor preventieve maatregelen om een recidief op wonden te verkleinen. In de richtlijn Diabetische voet (NIV, 2017) wordt dieper in gegaan op bijvoorbeeld preventieve voetzorg. Voor alle wonden geldt dat er aandacht dient te zijn voor preventieve maatregelen zoals verzorging, drukontlasting en leefstijladviezen. Communicatie tussen de verwijzer en de regiebehandelaar dient te voldoen aan de voorwaarden gesteld in de richtlijn Informatie-uitwisseling tussen huisarts en specialist bij verwijzingen (Richtlijn Informatie-uitwisseling tussen huisarts en specialist (HASP), NHG, 2017).
Informatievoorziening
Net als bij basiswondzorg dient ook in het geval van multidisciplinaire, gespecialiseerde wondzorg de patiënt steeds goed geïnformeerd te worden over wat hij of zij zelf kan doen ter bevordering van de genezing van de wond. Gezamenlijke besluitvorming over het behandelplan is een belangrijk aspect vanuit het perspectief van de patiënt, maar ook vanuit de zorgverlener en eventuele naasten van de patiënt. Hiertoe dient goede communicatie tussen betrokkenen tot stand te komen en het dient voor de patiënt helder te zijn wie wanneer het eerste aanspreekpunt is.
De effecten van een moderne ketenvisie en ketenorganisatie kunnen daarnaast alleen goed worden beoordeeld als ook duidelijke eindpunten en uitkomsten worden gedefinieerd met de patiënt (dit wordt besproken in de module ‘Meten van multidisciplinaire, gespecialiseerde wondzorg’).
De volgende punten dienen in de communicatie met de patiënt aan bod te komen:
- wie de regiebehandelaar is;
- wat is de diagnose, wat kunnen mogelijke oorzaken zijn?
- wat zijn mogelijke risico’s en complicaties van de behandeling/verzorging van de wond?
- wat is de effectiviteit/het verwachte resultaat van de behandeling op korte en lange termijn?
- hoe ziet het zorgpad er voor de patiënt uit (de organisatie van de wondzorg), met wie kan contact opgenomen worden bij spoedeisende vragen?
- hoe en door wie wordt de patiënt ondersteund in het zelfmanagement?
- hoe is nazorg geregeld en georganiseerd?
In samenwerking met de Patiëntenfederatie Nederland is een patiëntenversie van de kwaliteitsstandaard ontwikkeld waarin voor de patiënt in begrijpelijke taal de inhoud van de kwaliteitsstandaard wordt toegelicht.
Figuur 1 Organisatie van wondzorg
Onderbouwing
Volgens de werkgroep kunnen de huidige knelpunten op het gebied van wondzorg zoals beschreven in de inleiding van deze kwaliteitsstandaard bij voorkeur aangepakt worden uitgaande van een ketenvisie. De wondzorgketen betreft primair medische aandoeningen en vraagt dus ook om medische inbreng en coördinatie. In de module ‘Basiswondzorg’ is ingegaan op basiswondzorg voor wondzorgcategorieën I en II. Wondzorgcategorie III en IV beslaan de complexere, multidisciplinaire, gespecialiseerde wondzorg en worden in deze module verder toegelicht.
Idealiter zou een zorgketen rondom multidisciplinaire, gespecialiseerde wondzorg bestaan uit een continuïteit van zorgverleners uit de eerste en tweede lijns met basale én specifieke kennis van wondzorg en onderliggende ziektebeelden waarbij de regie over deze zorg bij de patiënt en een regiebehandelaar ligt. Deze zorg vindt zoveel als mogelijk en verantwoord is plaats buiten het ziekenhuis en dichtbij de patiënt. De populatie die multidisciplinaire, gespecialiseerde wondzorg nodig heeft, omvat namelijk vaak oudere en/of kwetsbare patiënten met de nodige co-morbiditeit. Goede diagnostiek van de onderliggende problematiek en het duiden van deze gegevens is noodzakelijk om een goede behandeling in te stellen. Hier is veelal (multiple) specialistische kennis voor nodig. Dit leidt er vaak toe dat op verscheidene plaatsen zorg aan de patiënt geleverd wordt. Hierbij dient er voor gezorgd te worden dat er een adequate overdracht is, inhoudelijk en tijdig, en dat relevante delen van het dossier tijdig mee gaan met de patiënt.
- Capgemini Consulting (2014). Innovatie van complexe wondzorg. Onderzoek naar potentiële besparingen en prestatieomschrijvingen. Referentienummer: 14.0209 G&H. Utrecht: Nederlandse Zorgautoriteit.
- GGZ Nederland (2016). Model Kwaliteitsstatuut GGZ. Amersfoort; GGZ Nederland.
- KNMG (2010). Handreiking Verantwoordelijkheidsverdeling bij samenwerking in de zorg. Utrecht: KNMG.
- Lindholm, C., Bergsten, A., Berglund, E. (1999). Chronic Wounds and Nursing Care. J Wound care;8:1,5-10.
Beoordelingsdatum en geldigheid
Publicatiedatum : 27-07-2018
Beoordeeld op geldigheid : 20-06-2018
| Module | Regiehouder(s) | Jaar van autorisatie | Eerstvolgende beoordeling actualiteit | Frequentie van beoordeling op actualiteit | Wie houdt toezicht op actualiteit | Relevante factoren voor wijzigingen in aanbeveling |
| 1 | NVVH | 2018 | 2020 | Over twee jaar | Wondplatform | Praktijk |
| 2 | NVVH | 2018 | 2020 | Over twee jaar | Wondplatform | Praktijk |
| 3 | NVVH | 2018 | 2020 | Over twee jaar | Wondplatform | Praktijk |
| 4 | NVVH | 2018 | 2020 | Over twee jaar | Wondplatform | Praktijk |
| 5 | NVVH | 2018 | 2020 | Over twee jaar | Wondplatform | Praktijk |
| 6 | NVVH | 2018 | 2020 | Over twee jaar | Wondplatform | Praktijk |
| 7 | NVVH | 2018 | 2020 | Over twee jaar | Wondplatform | Praktijk |
Algemene gegevens
Op initiatief van het Wondplatform Nederland (WPN) heeft een werkgroep onder leiding van de Nederlandse Vereniging voor Heelkunde (NVVH), de Nederlandse Vereniging voor Dermatologie en Venereologie (NVDV) en de Nederlandse Vereniging voor Plastische Chirurgie (NVPC) de kwaliteitsstandaard geschreven. De kwaliteitsstandaard is ontwikkeld onder begeleiding van het Kennisinstituut van de Federatie Medisch Specialisten en de financiering werd verstrekt door het Zorginstituut Nederland en de Stichting Kwaliteitsgelden Medisch Specialisten. Patiëntenparticipatie bij deze kwaliteitsstandaard werd mede gefinancierd uit de Stichting Kwaliteitsgelden Patiënten Consumenten (SKPC) binnen het programma Kwaliteit, Inzicht en Doelmatigheid in de medisch specialistische Zorg (KIDZ).
Doel en doelgroep
Doel
Het doel van het ontwikkelen en implementeren van de kwaliteitsstandaard Organisatie van wondzorg in Nederland is de patiënt met een wond zo snel als mogelijk de regie over zijn of haar leven terug te geven, kwaliteit van leven te verbeteren en de lijdensdruk te verminderen. Hiertoe is het essentieel de expertise rondom wondzorg te verenigen en een optimale organisatie van wondzorg in de keten te realiseren. De kwaliteitsstandaard richt zich daarvoor op alle zorgverleners betrokken bij wondzorg, in alle bijbehorende locaties.
De kwaliteitsstandaard heeft nadrukkelijk niet tot doel het geven van een beschrijving hoe de wondzorg er medisch-inhoudelijk uit hoort te zien. Hiervoor wordt verwezen naar de medisch-specialistische richtlijnen en NHG-standaarden.
Doelgroep
De kwaliteitsstandaard is gericht op alle disciplines die met wondzorg in aanraking komen. Daarnaast is het van belang dat ook andere zorgverleners in de keten kennisnemen van de inhoud van deze kwaliteitsstandaard. Voor patiënten en naasten is een patiëntenversie van de kwaliteitsstandaard ontwikkeld.
Samenstelling werkgroep
Voor het ontwikkelen van de kwaliteitsstandaard is in 2015 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij multidisciplinaire, gespecialiseerde wondzorg.
- Dr. R. Meerwaldt, Vaatchirurg, Medisch Spectrum Twente, Enschede, voorzitter, NVvH
- mevrouw F. Das, Patiëntvertegenwoordiger, Huidpatiënten Nederland, Nieuwegein
- mevrouw J. Fentener van Vlissingen, Huid- en oedeemtherapeut, Huidtherapie Heuvelrug, Driebergen, NVH
- mevrouw E. de Lange, Huidtherapeut, CosMed Kliniek, Bosch en Duin, NVH
- Dr. M.B. Maessen-Visch, Dermatoloog, Rijnstate, Arnhem, NVDV
- Dr. C. van Montfrans, Dermatoloog, Erasmus MC, Rotterdam, NVDV
- Dr. J. Oskam, Vaatchirurg, Isala Klinieken, Zwolle, NVvH
- de heer P. Quataert MSc, Verpleegkundig specialist, ZorgSaam, Terneuzen, V&VN
- Dr. K.F. Reiding, Huisarts, IJmuiden, NHG
- mevrouw L. Stoeldraaijers, Diabetespodotherapeut, Podotherapie Valkenswaard, NVvDP
- mevrouw K.C. Timm MA ANP, Verpleegkundig specialist, Allerzorg, Woerden, WCS Kenniscentrum Wondzorg
- Prof. dr. P.P.M. van Zuijlen, Plastisch chirurg, Rode Kruis Ziekenhuis, Beverwijk, NVPC
Met ondersteuning van:
- Ir. T.A. van Barneveld, Directeur, Kennisinstituut van de Federatie Medisch Specialisten, Utrecht
- Drs. E.E.M. Kolsteren, Adviseur, Kennisinstituut van de Federatie Medisch Specialisten, Utrecht
- Drs. L. Niesink-Boerboom, Literatuurspecialist, Kennisinstituut van de Federatie Medisch Specialisten, Utrecht
Met dank aan:
- mevrouw R. Lammers, Beleidsmedewerker, Patiëntenfederatie Nederland, Utrecht
- mevrouw C. van Batenburg, Beleidsmedewerker, Stomavereniging Nederland, Houten
- de heer H. Blaauwbroek, Beleidsadviseur, Huidpatiënten Nederland, Nieuwegein
- mevrouw D. Coffie, Beleidsadviseur, Diabetesvereniging Nederland, Houten
- de heer J. Dekkers, Voorzitter Dwarslaesie Organisatie Nederland, Utrecht
- de heer K. Hoogewerf, Beleidsadviseur, Nederlandse Brandwonden Stichting, Beverwijk
- mevrouw H. Verhoef, Secretaris, Debra Nederland
- Mr. E. van Zadel, Voorzitter, Hidradenitis Patiëntenvereniging, Nieuwegein
Belangenverklaringen
De KNMG-Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of ze in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatie management, kennisvalorisatie) hebben gehad. Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met evt. belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van de Federatie Medisch Specialisten.
|
Werkgroeplid |
Functie |
Nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
Barneveld, van |
Directeur Kennisinstituut van de Federatie van Medisch Specialisten |
Voorzitter richtlijn advies en autorisatiecommissie in de jeugd en gezondheidzorg Gezondheidsraadcommissie (Medicalisering) Lid van Raad van Advies Stichting Kwaliteitsbewaking Medische Laboratoriumdiagnostiek (SKML) Lid van Advies- en expertgroep kwaliteitsstandaarden (AQUA), van het Zorginstituut Nederland |
Geen |
Geen |
|
Das |
Penningmeester Huidpatiënten Nederland (HPN) Penningmeester Hidradenitis Vereniging Nederland (HPV) Raad van Advies Vereniging Huidtherapeuten |
HPN: reis- en onkostenvergoeding HPV: reis- en onkostenvergoeding |
Geen |
Geen |
|
Fentener van Vlissingen |
Eigenaar/ huid- en oedeemtherapeut bij Huidtherapie Heuvelrug |
Directie en uitvoering behandelingen die gebruikelijk zijn voor het voeren van een eigen onderneming. Betaald: winst uit eigen onderneming |
Geen |
Geen |
|
Kolsteren |
Junior adviseur Kennisinstituut van de Federatie Medisch Specialisten |
Kwaliteitsbeleidsadviseur Kwaliteit Nederlandse Vereniging voor Radiotherapie en Oncologie (NVRO) |
Geen |
Geen |
|
Lammers |
Beleidsadviseur Patiëntenfederatie Nederland |
Geen |
Geen |
Geen |
|
Lange, de |
Huidtherapeut |
Opstellen kwaliteitsstandaard ter optimalisering en standaardisering van de multidisciplinaire, gespecialiseerde wondzorg |
Geen |
Geen |
|
Maessen-Visch |
Dermatoloog |
Voorzitter richtlijn ulcus cruris venosum: onbetaald Lid bestuur NVDV: penningmeester, onbetaald Opleider (perifeer) dermatoloog: onbetaald Domeingroeplid Domeingroep vaten NVDV |
Geen |
Geen |
|
Meerwaldt |
Voorzitter werkgroep |
Secretaris WPN (onbetaald) Vicevoorzitter Beroepsbelangen NVvH (onbetaald) per mei 2016 voorzitter Beroepsbelangenvereniging (BBV) en penningmeester NVvH (betaald) METC Twente (onbetaald) Lid werkgroep ketenzorg complexe wonden Twente (onbetaald) |
Geen |
Geen |
|
Montfrans |
Dermatoloog ErasmusMC |
Board member European Academy of Dermatology and Venereology, onbetaald member scientific programming committee, onbetaald Domeingroeplid domeingroep vaten NVDV |
Geen |
Geen |
|
Oskam |
Chirurg |
Tot 1-1-2015 minderheidsbelang aandelen Qualityzorg BV, thuiszorgorganisatie Zwanenburg Minderheidsbelang aandelen Keizerkliniek Assen, ZBC voor onder andere Vaat-Wondzorg |
Geen |
Geen |
|
Quataert |
Verpleegkundig Specialist Intensieve zorg |
Secretaris/penningmeester V&VN Wondexpertise (onbetaald) Voorzitter WCS decubituscommissie (vrijwilligersvergoeding) Lid WPN (onbetaald) |
Geen |
Geen |
|
Reiding |
Huisarts |
Nederlands Huisartsen Genootschap (NHG) Stip Cursus wondbehandeling (docent + ontwikkelaar) (betaald per gegeven cursus) Lid wondplatform namens het NHG vacatiegeld |
Geen |
Geen |
|
Stoeldraaijers |
Diabetespodotherapeut |
Bestuurslid Nederlandse Vereniging van Diabetes Podotherapeuten (NVvDP), betaling vacatiegelden bestuursvergaderingen |
Geen |
Geen |
|
Timm |
Verpleegkundig specialist Allerzorg |
Bestuurslid WCS Kenniscentrum Wondzorg (vrijwilligersvergoeding) Vicevoorzitter Wondplatform Nederland (WPN) (onbetaald) Tot dec 2016 lid ledenraad Verpleegkundigen & Verzorgenden Nederland (V&VN) (onbetaald) Tot dec 2016 eindredacteur WCS Nieuws (vrijwilligersvergoeding) Eigenaar Cutis Cura – Vakblad dermatologieprofessionals Beroepslid Regionaal Tuchtcollege Den Haag (betaald) Presentaties aan verschillende verenigingen over dermatologie, wonden en verpleegkundig leiderschap (betaald) |
Geen |
Geen |
|
Zuijlen, van |
Plastisch chirurg, Rode Kruis Ziekenhuis Beverwijk Bijzonder hoogleraar brandwondengeneeskunde VUmc Amsterdam |
Expert in advieskamer van TRIP. Werkzaamheden: adviserend lid, betaald: nee Medical Resonance Board (MRB) of the EU-. FP7 Collaborative Project Fullphase. Werkzaamheden: adviserend lid (onbetaald) |
Geen |
Geen |
Inbreng patiëntenperspectief
In de kwaliteitsstandaard is het patiëntenperspectief het uitgangspunt van waaruit de multidisciplinaire, gespecialiseerde wondzorg wordt vormgegeven. Dit perspectief is bewaakt tijdens werkgroepvergaderingen door de patiëntvertegenwoordiger van Huidpatiënten Nederland en de Patiëntenfederatie Nederland welke beiden zitting hadden in de werkgroep, en tevens is het patiëntenperspectief besproken tijdens de Invitational conference met het veld die plaats vond in maart 2015. Daarnaast is er in september 2015 een aparte bijeenkomst voor de patiënten(vertegenwoordigers) georganiseerd in samenwerking met Patiëntenfederatie Nederland. De volgende verenigingen waren hierbij aanwezig:
- Nederlandse Brandwonden Stichting/Vereniging van Mensen met Brandwonden;
- Debra Nederland;
- Diabetesvereniging Nederland;
- Dwarslaesie Organisatie Nederland;
- Huidpatiënten Nederland;
- Hidradenitis Patiëntenvereniging.
Het doel van deze bijeenkomst met patiëntverenigingen was het inbrengen van onderwerpen/(knel)punten die van belang zijn voor de patiënt op het gebied van wondzorg, naast het bespreken van de knelpunten die tijdens de Invitational conference met het veld benoemd waren. Hieruit bleek dat onderwerpen die voor de patiënt van belang zijn, grotendeels ook door andere stakeholders werden genoemd. Deze knelpunten omvatten onder andere het tijdig verwijzen, het organiseren van een regionale aanpak van wondzorg, bekostiging, goede (schriftelijke) voorlichting, communicatie, behalen van het behandeldoel en het meten van geschikte uitkomstmaten (waaronder patiëntgerapporteerde uitkomsten).
Een tweede bijeenkomst voor de patiëntenverenigingen werd een jaar later georganiseerd. Tijdens deze bijeenkomst werden de inmiddels geschreven conceptmodulen van de kwaliteitsstandaard aan de patiëntverenigingen voorgelegd en bediscussieerd. Tevens is de kwaliteitsstandaard zowel voorafgaand als tijdens de algemene commentaarronde in zijn geheel voorgelegd aan de Patiëntenfederatie en de diverse patiëntverenigingen.
Methode ontwikkeling
Consensus based
Werkwijze
In maart 2015 vond een brede Invitational conference plaats waar medisch specialisten, verpleegkundigen, patiëntvertegenwoordigers, zorgverzekeraars en andere betrokkenen zich bogen over de onderwerpen die in de kwaliteitsstandaard thuishoren en de prioritering hiervan. In diverse medisch-specialistische richtlijnen en NHG-standaarden staat veel over diagnostiek en behandeling van wonden maar het veld heeft duidelijk aangegeven behoefte te hebben aan een overkoepelend document. Het is nadrukkelijk niet de bedoeling bestaande richtlijnen te herschrijven. Het verslag van de Invitational is, evenals de lijst met geprioriteerde onderwerpen, opgenomen in de aanverwante producten.
Zowel patiënten als zorgverleners hebben aangegeven dat de kwaliteitsstandaard niet de plaats is voor het beschrijven van de keuze voor bepaalde hulpmiddelen zoals wondverbandmiddelen. Bestaande regionale protocollen en afspraken blijven leidend in de keuze voor bepaalde hulpmiddelen en de kwaliteitsstandaard geeft hiertoe de ruimte.
Oriënterende search
Via Medline en Ovid werd een oriënterende search uitgevoerd naar (inter)nationale literatuur over de organisatie van (multidisciplinaire, gespecialiseerde) wondzorg. Details van deze search zijn opgenomen in de zoekverantwoording. Uit de gevonden literatuur bleek dat het beschrijven van de organisatie van (multidisciplinaire, gespecialiseerde) wondzorg zich vaak beperkt tot een bestaande, gediagnosticeerde wond en veelal gedocumenteerd is in richtlijn(achtige) documenten of (regionale) protocollen. Het beschrijven van de organisatie van multidisciplinaire, gespecialiseerde wondzorg vanuit een overkoepelende visie, waarvoor deze kwaliteitsstandaard dient, maakt dat de gevonden documenten veelal niet geschikt werden geacht als onderbouwing en daarom niet zijn opgenomen in deze kwaliteitsstandaard. De werkgroep heeft de Nederlandse medisch-specialistische richtlijnen en NHG-standaarden geraadpleegd op het gebied van organisatie van wondzorg en baseert zich daarnaast voornamelijk op expert opinion en consensus. Enkele (inter)nationale richtlijnen, wondzorgdocumenten en -rapporten die buiten het bestek van de search vallen, dienden als inspiratie en werden waar mogelijk als onderbouwing toegepast. Tevens werd door de gehele kwaliteitsstandaard onderbouwende literatuur ter ondersteuning van de overwegingen en geformuleerde aanbevelingen toegepast.
