Virale diagnostiek bij verdenking meningitis kind met koorts
Uitgangsvraag
Wat is de indicatie voor het verrichten van virale diagnostiek in de liquor bij kinderen met koorts verdacht van meningitis (of encefalitis) als onderdeel van het diagnostische plan tijdens het bezoek aan de SEH?
a. Welk effect heeft het verrichten van sneldiagnostiek in de liquor naar enterovirussen en parechovirussen bij deze kinderen?
b. Wat is de indicatie voor het verrichten van diagnostiek naar HSV bij deze kinderen?
Aanbeveling
Bij kinderen < 3 maanden met koorts en verdenking van sepsis/meningitis (#Tabel 3) dient ook diagnostiek naar HSV-encefalitis te worden verricht.
Bij kinderen < 3 maanden met koorts en verdenking van sepsis/meningitis (#Tabel 3 of ‘oranje’ / ‘rode’ alarmsymptomen tav circulatie of activiteit) dient ook de diagnostiek naar enterovirus/parechovirusinfectie te worden overwogen. Uit de literatuur is nog niet duidelijk of bij deze kinderen antibiotica achterwege gelaten kunnen worden.
Bij kinderen met koorts > 3 maanden dient de de diagnose HSV-encefalitis te worden overwogen in geval van focale neurologische symptomen of sufheid, eventueel gecombineerd met meningeale prikkelingsverschijnselen of bomberende fontanel, en dient diagnostiek hiernaar te worden verricht. De aanwezigheid van mucocutane lesies ondersteunt deze diagnose.
Overwegingen
Enkele artikelen beschrijven hoe diagnostiek naar enterovirussen de opnameduur mogelijk kan verkorten. Er is geen literatuur die de invloed van deze diagnostiek als routinebepaling op de spoedeisende hulp beschrijft.
Entero- en parechovirussen zijn vooral belangrijk bij jonge zuigelingen. De meeste literatuur over virale diagnostiek van de liquor betreft kinderen op de zuigelingenleeftijd. Pleicytose is vaak afwezig bij virale encefalitis.
Het onderzoek naar HSV-infecties is met name verricht onder neonaten of kinderen < 60 dagen. Er is geen nieuwe wetenschappelijke literatuur die HSV-infecties bij oudere kinderen beschrijft. De huidige literatuur richt zich vooral op de presentatie van kinderen met HSV-infectie of evalueert het diagnostisch en therapeutisch beleid bij kinderen met (een verdenking van een) HSV-infectie. Er is geen literatuur die de diagnostiek naar HSV-infecties in een algemene populatie met kinderen met koorts positioneert.
De kans op HSV is bij jonge kinderen (< 3 maanden) veel hoger, en presenteert zich vaak met minder specifieke symptomen van encefalitis dan bij oudere kinderen.
Er is geen wetenschappelijk bewijs van het tegelijkertijd voorkomen van ernstige bacteriële infecties bij kinderen met een HSV-infectie. Dit wordt nadrukkelijk bevestigd door Hiu et al. [34] die aangeven dat wetenschappelijk bewijs ontbreekt over hoe vaak een bijkomende SBI voorkomt bij kinderen met HSV infectie.
PCR naar enterovirus in bloed is een goede aanvulling op of als vervanging van PCR in liquor.
Onderbouwing
Conclusies
|
Niveau |
|
|
2 |
Enterovirussen worden vaak als mogelijke verwekker aangetoond (16% – 25%) onder zuigelingen < 3 maanden met koorts die een liquorpunctie ondergaan in verband met een verdenking op sepsis of meningitis.
B observationele studie van Gomez et al. [86] B observationele studie van Dewan et al. [85] B observationele studie van Byington et al. [100] B observationele studie van Rittichier et al. [101] B observationele studie van Stellrecht et al. [102] |
|
3 |
Gomez et al. [86] laten zien dat kinderen met een enterovirusmeningitis < 3 maanden zich vaak presenteren zonder alarmsymptomen, zonder verhoogde infectieparameters in het bloed en zonder celverhoging in de liquor.
B observationele studie van Gomez et al. [86] |
|
2 |
Enterovirussen en parechovirussen komen beide frequent voor bij voornamelijk jonge kinderen die zich met een sepsis-achtig beeld presenteren. Bij het inzetten van aanvullende diagnostiek moet bij deze kinderen worden gedacht aan de mogelijkheid van een enterovirusinfectie of een parechovirusinfectie.
B observationele studie van Vanagt et al. [87] B observationele studie van Verboon-Maciolek et al. [88] B observationele studie van Sharp et al.[92] |
|
2 |
Enterovirusinfectie en parechovirusinfecties verlopen niet altijd onschuldig en kunnen een gecompliceerd klinisch beloop hebben met ernstige morbiditeit en mortaliteit (o.a. ernstig leverfalen met coagulopathie).
B observationele studie van Lin et al. [90] B observationele studie van Sharp et al. [92] |
|
2 |
Het aantonen van een virale verwekker maakt de kans op een ernstige bacteriële infectie kleiner, maar sluit deze niet uit. Bij kinderen met een enterovirusinfectie wordt bij ongeveer 7% een bijkomende ernstige bacteriële infectie aangetoond. Het ging hier voornamelijk om kinderen met een verhoogd risico op een ernstige bacteriële infectie volgens de criteria van Rochester.
B observationele studie van Rittichier et al. [101] B observationele studie van Bytington et al. [100] |
|
2 |
Het testen op enterovirussen in de liquor kan leiden tot een kortere opnameduur en antibioticagebruik voor jonge kinderen < 3 maanden die een liquorpunctie ondergingen.
B observationele studie van Dewan et al. [85] B observationele studie van King et al. [89] |
|
2 |
Kinderen met een HSV-infectie presenteren zich veelal aspecifiek. In het bijzonder kunnen neonaten zich presenteren zonder koorts of zonder celverhoging in de liquor.
B observationele studie van Caviness et al. [93] B observationele studie van Long et al. [96] B observationele studie van Davis et al. [98] B observationele studie van Kneen et al. [95] |
|
3 |
Klassieke risicofactoren, zoals maternale primo-infectie, vaginale partus, prematuriteit, neonatale convulsies, vesiculaire rash, verhoogde leverenzymen en celverhoging in de liquor lijken geassocieerd met een HSV-infectie.
B observationele studie van Caviness et al. [94] |
|
2 |
Kinderen met een HSV-infectie van het centrale zenuwstelsel kunnen zich presenteren met mucocutane lesies.
B observationele studie van Long et al. [96] B observationele studie van Davis et al. [98] |
|
3 |
De incidentie van bacteriële meningitis en HSV-encefalitis onder kinderen met een atypische koortsconvulsie is zeer laag en het routinematig verrichten van liquorpuncties in deze populatie is mogelijk niet nodig.
B observationele studie van Seltz et al. [73] |
|
2 |
Het verrichten van PCR-diagnostiek naar HSV in de liquor is vaak niet gerelateerd aan bekende risicofactoren van HSV-infectie, zoals vaginale partus of mononucleaire celverhoging in de liquor. Bestaande richtlijnen voor het inzetten van diagnostiek naar HSV-infecties en het starten van aciclovirbehandeling worden door de arts niet structureel gevolgd.
B observationele studie van McGuire et al. [99] B observationele studie van Kneen et al. [95] B observationele studie van Cohen et al. [97] B observationele studie van Davis et al. [98] |
*Zie Verantwoording: Werkwijze.
Samenvatting literatuur
Beschrijving evidence uitgangsvraag a
De huidige NICE-richtlijnen doen geen uitspraak over het verrichten van diagnostiek naar enterovirussen en/of parechovirussen. In de literatuuroverzichten wordt slechts een enkele keer melding gemaakt van de incidentie van enterovirussen als verwekker van virale meningitis. Op advies van de werkgroep werd voor deze uitgangsvraag de zoekperiode uitgebreid tot studies van de afgelopen tien jaar (2002 en later).
Wij vonden zeven cohortstudies die relevant zijn voor deze uitgangsvraag. Ze worden hieronder beschreven en zijn samengevat in de evidence-tabel 19.
Dewan et al. [85] onderzochten in een retrospectieve observationele studie 1231 kinderen < 56 dagen die zich presenteerden op de SEH in de Verenigde Staten met koorts en die een liquorpunctie ondergingen. Koorts werd gedefinieerd als een tactiele temperatuurverhoging of een gemeten temperatuur van ≥ 38,0oC of hoger. Er was sprake van celverhoging als er >22×106/L in de liquor werden gezien, eventueel gecorrigeerd met een factor 1:500 voor de aanwezigheid van rode bloedcellen in de liquor. Het enterovirusseizoen duurde van juni tot en met oktober. Van de 1231 kinderen die een liquorpunctie hadden ondergaan, was er bij 361 een PCR-test naar enterovirussen ingezet. Deze was vervolgens bij 89 (25%) kinderen positief. 78% van de diagnostiek naar enterovirussen werd ingezet gedurende het enterovirusseizoen, terwijl slechts 535 (44%) van de kinderen zich gedurende het enterovirusseizoen presenteerden. Celverhoging werd gezien bij 34% van de kinderen die getest werden op enterovirussen, versus 17% van de kinderen bij wie geen diagnostiek naar enterovirus werd ingezet. Er was geen verschil in de opnameduur van de kinderen die getest werden op enterovirussen, en van de kinderen bij wie er geen diagnostiek naar enterovirussen was ingezet. Kinderen met een positieve test hadden een kortere opnameduur van 26% ten opzichte van kinderen met een negatieve test. Kinderen met een negatieve test verbleven 8% langer in het ziekenhuis ten opzichte van kinderen die de test niet hadden ondergaan. In deze analyses werd gecorrigeerd voor factoren die univariaat significant geassocieerd waren met opnameduur: enterovirusseizoen, prematuriteit, apneu, hypoxie, hypotensie, intubatie, hyponatriëmie, leukocytosis in het bloed, celverhoging in de liquor, ernstige bacteriële infecties en convulsie. Beperking van het onderzoek is het retrospectieve karakter van de studie en de geselecteerde populatie van kinderen die een liquorpunctie ondergingen. Bovendien werden niet alle kinderen getest op de aanwezigheid van een enterovirus.
Gomez et al. [86] beschreven 398 kinderen in de leeftijd < 3 maanden die zich met koorts, gedefinieerd als een rectale of axillaire temperatuur van ≥ 38,0oC, zonder evident focus presenteerden op een SEH in Spanje en een liquorpunctie ondergingen. Van hen bleken 65 kinderen (16%, of 4,8% van gehele populatie kinderen met koorts) een enterovirus meningitis te hebben. Met name kinderen < 1 maand (n=30, 44%) hadden een verhoogd risico van een enterovirus meningitis (10% vs. 3,3%) ten opzichte van kinderen van 1 tot 3 maanden. 61/65 maakten ten tijde van de presentatie op de SEH een niet-zieke indruk. 41 (63%) hadden geen verhoogde infectieparameters (leukocytengetal tussen 5000 en 15×109/L, ANC < 10×109/L, CRP < 20 mg/l) in het bloed, en 39 (60%) hadden geen celverhoging (leeftijdsafhankelijke grenzen voor leukocytengetal in liquor: < 28 dagen ≥ 25×106/L, < 60 dagen ≥ 10×106/L, > 60 dagen ≥5×106/L) in de liquor. Gomez et al. [86] toonden in hun retrospectieve beschrijvende studie onder meer aan dat enkele kinderen met positieve enterovirusdiagnostiek in liquor ook een positieve urinekweek hadden. Deze positieve kweken werden gevonden bij kinderen die normale bevindingen hadden bij algemeen urineonderzoek en mogelijk passen bij asymptomatische bacteriurie. Alle kinderen met een enterovirusinfectie kenden een ongecompliceerd beloop. Beperkingen van dit onderzoek zijn dat niet alle kinderen (n=1348) een liquorpunctie ondergingen en het retrospectieve karakter van de studie.
Vanagt et al. [87] beschreven de incidentie van enterovirussen en parechovirussen in een retrospectief cohort bestaande uit 89 kinderen die zich presenteerden met een sepsis-achtig beeld, negatieve bloedkweken hadden en van wie liquor beschikbaar was. Een sepsis-achtig beeld werd gedefinieerd als koorts in combinatie met een werkdiagnose waarvoor een bloedkweek werd afgenomen en een liquorpunctie werd verricht. Bij deze 89 kinderen, met een gemiddelde leeftijd van 0,4 jaar, werden PCR-analyses op liquor en, indien beschikbaar, faeces uitgevoerd naar de aanwezigheid van enterovirussen en parechovirussen. Bij 12/89 kinderen (13,5%) werd een enterovirus in de liquor aangetoond en bij 10/86 kinderen werd een parechovirus gevonden (11,6%). Bij 9/12 kinderen werd de enterovirus ook aangetoond in de faeces en bij 8/10 kinderen met een parechovirus. Van de 45/89 kinderen bij wie de faeces werd geanalyseerd, werd bij 11 kinderen een enterovirus aangetoond (24,4%) en bij 11 kinderen een parechovirus (24,4%). Bij 9/11 kinderen bij wie een enterovirus in de faeces werd aangetoond, werd ook in de liquor een enterovirus aangetoond; bij de kinderen bij wie een parechovirus in de faeces werd aangetoond waren dit er 8/11. De kinderen met een parechovirusinfectie presenteerden zich alleen in het eerste jaar van de studie, terwijl de enterovirussen zich gedurende de gehele studieperiode van 18 maanden presenteerden. Bij alle kinderen met een enterovirus of een parechovirus was er een ongecompliceerd beloop. Kinderen met een enterovirusinfectie verschilden niet van de kinderen met een parechovirusinfectie op basis van klinische symptomen of aanvullende diagnostiek, zoals celverhoging in de liquor of CRP. De auteurs concludeerden dat infecties met enterovirus en parechovirusinfecties in deze studie even vaak voorkwamen en klinisch niet te onderscheiden waren. Ze bepleitten het verrichten van diagnostiek naar parechovirusinfecties bij kinderen die zich presenteerden met een sepsis-achtig beeld. Beperkingen van deze studie zijn het retrospectieve karakter van de patiëntenselectie, de geselecteerde populatie en de kleine aantallen kinderen met een enterovirus of parechovirusinfectie. Verder is het artikel niet als een origele wetenschappelijke studie geschreven, maar als een zogenaamde postscript, waardoor de kwaliteit van de studie moeilijk te beoordelen is.
Verboon-Maciolek et al. [88] vergeleken de klinische symptomen en de verrichte aanvullende diagnostiek van 11 neonaten met een parechovirusinfectie met die van 21 neonaten met een enterovirusinfectie. De neonaten werden retrospectief gerecruteerd op de afdeling neonatologie tussen 1994 en 2006. Neonaten bij wie door middel van PCR op de faeces, liquor of bloed, of door middel van een virale kweek van faeces, neusaspiraat of liquor een enterovirus of een parechovirus was aangetoond, kwamen in aanmerking voor de studie. Dertig van de 32 neonaten werden op de neonatale intensivecare-afdeling opgenomen in verband met levensbedreigende aandoeningen of lagen al op de afdeling in verband met prematuriteit. De twee overige neonaten werden opgenomen op de neonatologie in verband met de verdenking van een bacteriële sepsis. Geen van de kinderen had een positieve bacteriële bloed- of liquorkweek; wel werden alle kinderen behandeld met antibiotica. De meest voorkomende symptomen waren koorts, convulsies, prikkelbaarheid, rash and voedingsproblemen. Onderscheid tussen kinderen met een enterovirusinfectie of een parechovirusinfectie kon niet worden gemaakt op basis van koorts, prikkelbaarheid, rash of convulsies. Vier kinderen met een enterovirusinfectie hadden een myocarditis (geen van de kinderen met een parechovirusinfectie). Complicaties op de lange termijn deden zich alleen voor bij deze groep patiënten. Acht van de 11 kinderen met een parechovirusinfectie hadden een meningo-encefalitis, van wie er slechts één celverhoging in de liquor had. Op beeldvormende diagnostiek werden bij alle kinderen met een enterovirusinfectie of een parechovirusinfectie van het centrale zenuwstelsel afwijkingen van de witte stof gezien. De auteurs concludeerden dat er geen goed onderscheid mogelijk was tussen kinderen met een parechovirus en kinderen met een enterovirusinfectie op basis van klinische symptomen. De casus in deze studie presenteerden zich meestal met een sepsis-achtig beeld. Deze studie wordt beperkt door de sterk geselecteerde populatie en het retrospectieve karakter van de studie, waardoor extrapolatie naar de algehele populatie van de SEH te betwijfelen valt.
King et al. [89] beschreven in hun retrospectieve studie de gevolgen van diagnostiek naar enterovirussen bij kinderen ≤ 90 dagen voor de duur van de opname en de duur van antibiotische therapie. Ze includeerden in juni tot en met oktober van 2000 tot 2006 478 van 538 kinderen bij wie PCR-diagnostiek naar enterovirussen in de liquor was ingezet in de eerste 48 uur van de ziekenhuisopname. Van de overige kinderen konden geen data worden achterhaald. Een enterovirusinfectie werd aangetoond door middel van PCR van de liquor. Ze excludeerden verder kinderen bij wie PCR-enterovirusdiagnostiek was ingezet in de liquor die of een concomitante ernstige bacteriële infectie hadden (n=32, 3,1% van de enterovirus positieve kinderen en 8,5% van de enterovirus-negatieve kinderen) of een HSV-infectie (n=4). Het inzetten van PCR-diagnostiek van de liquor naar enterovirussen resulteerde, gecorrigeerd voor andere factoren die mogelijk van invloed waren, in een afname van de duur van de ziekenhuisopname van 1,54 dagen. De gemiddelde duur van opname van alle kinderen bij wie PCR diagnostiek naar enterovirussen in de liquor was ingezet was 3,65 dagen. Ook werd hierdoor de duur van antibiotisch therapie verkort met 33,7%. Gemiddeld was de PCR-uitslag binnen 23 uur beschikbaar: in een multivariabele analyse had het eerder bekend zijn van de PCR-uitslag een direct effect op de duur van opname: een afname van 13,6% voor iedere 24 uur dat de uitslag eerder bekend was. Celverhoging kwam, afhankelijk van de gehanteerde definities, relatief vaak voor onder alle geïncludeerde kinderen (42 - 55%) en de enteroviruspositieve kinderen (71% - 80%).Gestratificeerd voor de aan- of afwezigheid van celverhoging in de liquor bleef het effect van PCR-diagnostiek naar enterovirusinfecties in de liquor op de duur van opname en antibiotische behandeling bestaan. De auteurs concludeerden dat een positieve PCR-uitslag op enterovirussen in de liquor leidde tot een kortere opnameduur en een kortere duur van antibiotische therapie, vooral gedurende de seizoensgebonden piek van incidentie van enterovirusinfecties. Het inzetten van diagnostiek zou volgens de auteurs niet moeten afhangen van de aan- of afwezigheid van pleiocytose in de liquor. De retrospectieve aard van de dataverzameling en de geselecteerde populatie in één setting vormen beperkingen van deze studie. De exclusie van kinderen met PCR-enterovisusdiagnostiek die een bijkomende bacteriële infectie hadden, suggereert dat het vinden van een entero-infectie een bacteriële infectie niet uitsluit.
Lin et al. [90] lieten in hun retrospectieve studie zien welke factoren waren geassocieerd met een ernstig klinisch beloop van een enterovirusinfectie bij neonaten. Zij bekeken daartoe 146 neonaten met een bewezen enterovirus (i.e. enterovirus geïsoleerd door middel van virale kweek). Ze verdeelden deze in drie groepen: kinderen met een niet-specifieke infectie (n=43), kinderen met een aseptische meningitis (n=61) en kinderen met levernecrose en coagulopathie (42). Ze definieerden de groep kinderen met een aspecifieke infectie als koorts ≥ 38,0ºC zonder andere symptomen; aseptische meningitis was gedefinieerd als celverhoging van de liquor (i.e. > 25×106/L leukocyten) en negatieve bacteriële kweken; levernecrose en coagulopathie werd gedefinieerd als een AST > 3 verhoogd ten opzichte van de bovenlimiet van normaalwaarden en bloedplaatjes < 1011/L. Deze laatste groep werd gezien als de groep kinderen met een enterovirusinfectie met een ernstig klinisch beloop. De groep met een ernstig beloop werd gekenmerkt door een hoger percentage prematuriteit (adjusted Odds Ratio 49,1, 95% BI 8,4 – 288,3), jongere leeftijd bij aanvang van de klachten (≤ 7 dagen, aOR 6,6 , 95% BI 1,5 – 28,6), moeder met doorgemaakte koorts of infectie (aOR 6,0, 95% BI 1,2 – 26,6), hoger leukocytengetal (≥ 15×109/L, aOR 6,8, 95% BI 1,7 – 26,6) en lagere hemoglobineconcentratie (< 107 dg/L, 28,7, 95% BI 5,2 – 160,0) ten opzichte van de kinderen met een aspecifieke infectie of een aseptische meningitis. De kinderen met een aspecifieke infectie of een aseptische meningitis herstelden allen zonder complicaties; van de kinderen met een ernstig klinisch beloop overleden 10 kinderen (42%). Van de kinderen met een ernstig beloop hadden 7 kinderen ook een myocarditis; van deze kinderen overleden er 5. In deze studie identificeerden de auteurs enkele risicofactoren voor een ernstig klinisch beloop bij neonaten met een enterovirusinfectie. Deze risicofactoren kwamen overeen met risicofactoren die in de literatuur al eens waren beschreven, behalve de wijze van de partus.
In de prospectief opgezette observationele studie van Rittichier et al. [91] werd gekeken naar de incidentie van enterovirusinfecties onder jonge kinderen met koorts. Het ging om kinderen < 90 dagen (gemiddelde leeftijd: 33 dagen, range 2 – 89 dagen, 5% was < 7 dagen) die zich presenteerden op een SEH van een kinderziekenhuis in de Verenigde Staten. Bij 1061 kinderen van de in totaal 1779 kinderen met koorts werd diagnostiek naar de aanwezigheid van enterovirussen ingezet. Koorts werd gedefinieerd als een lichaamstemperatuur > 38,0ºC. Kinderen kwamen alleen in aanmerking voor de studie als er een volledige sepsis-workup werd verricht met een bacteriële bloedkweek, urinekweek en liquorkweek. Bij 214/1061 kinderen (20%) werd een enterovirus aangetoond: in 93% van de gevallen gebeurde dit door middel van PCR van de liquor of bloed, in 5% werd de diagnose gesteld op basis van een virale kweek van bloed of liquor en in 2% door een virale kweek van de urine of een keelwat. De meeste enterovirusinfecties deden zich voor tussen de maanden juni en november (90%, 192/214) met een incidentie van 36% in die periode (192/547). Celverhoging van de liquor (leukocyten in de liquor > 22×106/L voor kinderen < 28 dagen oud, >15/×106/L 3 als tussen 4 en 8 weken, > 7×106/L als > 8 weken) werd bij 50% (39/138) van de enteroviruspositieve kinderen gevonden. Alle enteroviruspositieve kinderen kregen antibiotica en 91% van deze kinderen werd opgenomen in het ziekenhuis, van wie 4 op een intensivecare-afdeling. 118/214 (55%) werden als ‘hoog risico’ op een ernstige bacteriële infectie volgens de Rochester-criteria geclassificeerd door twee ervaren en getrainde onderzoeksverpleegkundigen. Alle kinderen konden uit het ziekenhuis worden ontslagen; 1 kind had een gecompliceerd beloop met een beeld van hepatitis, convulsies en coagulapathie, en had een concomitante bacteriëmie met een Campylobacter-species. Bij 15 enteroviruspositieve kinderen (7%) werd een concomitante ernstige bacteriële infectie gevonden (gedefinieerd als een positieve bacteriële urinekweek, bloedkweek of liquorkweek en passend bij de klinische werkdiagnose): het ging om 12 kinderen met een urineweginfectie en 3 kinderen met een bacteriëmie. 13/15 kinderen werden als ‘hoog risico’ geclassificeerd volgens de Rochester-criteria; 1 kind met een urineweginfectie en 1 kind met een bacteriëmie werden als laag risico geclassificeerd. De auteurs vonden een hoge incidentie van enterovirusinfecties onder jonge kinderen met koorts bij wie een sepsis-work-up werd gedaan, met name in de zomermaanden. De auteurs raadden aan om zowel in het bloed als in de liquor te testen op de aanwezigheid van enterovirussen door middel van PCR-technieken. Als beperking van deze studie gaven de auteurs de geselecteerde populatie waarin niet alle kinderen werden getest op de aanwezigheid van enterovirussen: alleen de zieke kinderen met koorts die een sepsis-workup ondergingen, werden in deze studie beschreven. Ook betreft deze studie slechts één ziekenhuis en moesten de bevindingen elders worden gevalideerd.
Sharp et al.[92] beschreven in hun retrospectieve studie 388 kinderen van wie tussen juni en oktober 2009 liquor was verkregen in één ziekenhuis in de Verenigde Staten. Als onderdeel van de routinematige zorg was van deze kinderen een PCR ingezet om de aanwezigheid van enterovirussen in de liquor aan te tonen. Voor deze studie voerden ze nu een extra analyse uit bij de kinderen bij wie geen enterovirus in de liquor was aangetoond. Bij deze extra analyse vonden ze een parechovirus in de liquor bij 66/388 kinderen. Bij alle 51 kinderen bij wie een typering van het parechovirus kon worden uitgevoerd (51/66, 77%), ging het om een HPeV3-type. 52% van de HPeV-positieve kinderen presenteerden zich in de maand augustus en 91% van de HPeV-positieve kinderen presenteerden zich met koorts (gedefinieerd als een gemeten temperatuur van 38,0 ºC of hoger bij kinderen ≤ 30 dagen en een temperatuur van ≥ 38,3 ºC bij kinderen > 30 dagen) en prikkelbaarheid. Bij 54/388 kinderen werd een enterovirus aangetoond. Alle kinderen bij wie een enterovirus of een parechovirus was aangetoond, waren < 6 maanden (de gemiddelde leeftijd was 47 dagen). Kinderen met een parechovirusinfectie verschilden van kinderen met een enterovirusinfectie of van kinderen die negatief testten voor een enterovirus of een parechovirusinfectie in het leukocytengetal in het bloed, hogere maximaal gemeten lichaamstemperatuur, langere duur van de koorts, afwezigheid van celverhoging in de liquor (gedefinieerd als > 28 leukocyten in de liquor bij kinderen ≤ 30 dagen en > 8 leukocyten in de liquor bij kinderen > 30 dagen) en een langere opnameduur. Slechts 1/66 kinderen (2%) had celverhoging in de liquor, vs. 18/47 kinderen (41%) met een enterovirusinfectie Twee kinderen met een parechovirusinfectie hadden een concomitante bacteriële urineweginfectie (één infectie met E. coli, één met S. aureus). 8/63 opgenomen kinderen met een parechovirusinfectie werden opgenomen op een intensive-care-afdeling, terwijl maar 1/47 kinderen met een enterovirusinfectie op de intensive care werd opgenomen.De auteurs stelden dat een parechovirusinfectie moest worden overwogen bij jonge kinderen die zich met een sepsis-achtig beeld presenteerden, ook als er geen celverhoging in de liquor werd aangetoond. Als beperking van deze studie noemden de auteurs de retrospectieve dataverzameling en de kortdurende, seizoensgebonden, periode waarin het verzamelen van het studiemateriaal had plaatsgevonden.
Beschrijving evidence uitgangsvraag b
Na de NICE-richtlijn is er geen systematische review maar zijn er wel zes cohortstudies verschenen die relevant zijn voor deze uitgangsvraag. Ze worden hieronder beschreven en zijn samengevat in de evidence-tabel 20.
Seltz et al. [73] beschreven in hun retrospectieve studie de incidentie van bacteriële meningitis en HSV-encefalitis onder kinderen met een atypische koortsconvulsie. Zij includeerden 390 cases van 366 kinderen tussen de 6 maanden en 6 jaar met een ontslagdiagnose van een koortsconvulsie, een meningitis of een encefalitis, die zich initieel presenteerden met een atypische koortsconvulsie. Ze definieerden een atypische koortsconvulsie als een langdurige (> 15 minuten aanhoudende) convulsie bij koorts, een focale convulsie bij koorts of herhaalde convulsies bij koorts binnen 24 uur. Er was sprake van een bacteriële meningitis als er een positieve liquorkweek was, een celverhoging in de liquor met een positieve bloedkweek of een celverhoging in de liquor met een positieve latexagglutinatietest; HSV-encefalitis werd gedefinieerd als een positieve PCR voor HSV in de liquor. Er werd bij 146 kinderen een liquorpunctie verricht (37%), van wie er 7 een bacteriële meningitis hadden (alle veroorzaakt door S. pneumoniae) en 1 een HSV-encefalitis. Alle kinderen hadden bij presentatie een afwijkende neurologische mentale status; in de gehele populatie hadden 119 kinderen een afwijkende neurologische mentale status. In totaal waren 75 kinderen (19%) overgeplaatst vanuit een andere instelling, onder wie het kind met HSV-encefalitis. De incidentie van bacteriële infectie op de SEH was 0,3% (95% BI 0 – 1,8%) en van HSV-encefalitis 0% (95% BI 0 – 1,2%). Bij de 185 kinderen die werden opgenomen, werd in 71% van de gevallen een liquorpunctie verricht; bij de 205 kinderen die niet werden opgenomen, was dit 6%. Geen van de kinderen met een eerder doorgemaakte koortsconvulsie had een bacteriële meningitis of HSV-encefalitis en er was 1 kind van de 192 niet-verwezen kinderen met een eerste convulsie bij koorts die een bacteriële meningitis had. De auteurs onderkenden het gebrek van de retrospectieve dataverzameling en dat kinderen die zich presenteerden met een atypische koortsconvulsie mogelijk een andere ontslagdiagnose hadden gekregen, waardoor het risico op bacteriële meningitis of HSV-encefalitis wellicht een overschatting was. Ook kregen niet alle kinderen een liquorpunctie en waren niet van alle kinderen follow-updata beschikbaar. De auteurs concludeerden dat er bij kinderen met een atypische koortsconvulsie niet routinematig liquorpuncties hoefden te worden verricht, vooral als er geen alarmsignalen zoals een afwijkende neurologische mentale status waren.
Caviness et al. [93] onderzochten de incidentie van HSV-infectie onder kinderen ≤ 28 dagen die werden opgenomen in het ziekenhuis vanaf de SEH. In deze retrospectieve studie werden 5817 kinderen geïncludeerd: 8,6% (95% BI 7,9 – 9,3%) van de neonaten had een aangetoonde virale verwekker, van wie 0,2% een HSV-infectie (n=10) had. Er was sprake van een bewezen infectie met HSV als HSV kon worden aangetoond door middel van PCR, een directe fluorescerende assay of een virale kweek van enig lichaamseigen materiaal. Een ernstige bacteriële infectie werd gedefinieerd op basis van positieve bacteriële kweken van urine, bloed en/of liquor. De prevalentie van HSV-infecties was het hoogste onder kinderen die tussen 8 en 14 dagen waren (0,6%). Onder de 960 neonaten met koorts was de incidentie HSV-infecties 0,3% (n=3); onder neonaten met hypothermie (n=187) was dit 1,1%. Van de kinderen met een HSV-infectie hadden 3 kinderen een gedissemineerde infectie, 4 kinderen een SEM -nfectie (‘skin, eye, mouth’) en 3 kinderen een infectie van het centrale zenuwstelsel. Drie van de kinderen met een HSV-infectie hadden koorts bij de presentatie; 5 kinderen presenteerden zich met een rash en 6 presenteerden zich met vesikels. De incidentie van bacteriële meningitis was 0,4% (n=21) en onder kinderen met celverhoging in de liquor en polymorfonucleaire cellen was de kans op een bacteriële meningitis groter dan de kans op HSV-infectie: 14,9% vs. 0,0%. Urineweginfecties werden bij 177 neonaten aangetoond en 71 neonaten hadden een bacteriëmie. De auteurs onderkenden de beperkingen van de retrospectieve studie opzet en de geselecteerde populatie, waardoor onder meer prevalenties van HSV-infecties mogelijk werden onderschat, vooral doordat onder kinderen die zich presenteren met een rash niet altijd diagnostiek zal worden ingezet. De auteurs concludeerden dat er differentiaal diagnostisch aan een HSV-infectie moet worden gedacht bij jonge kinderen met koorts, vooral als er mononucleaire celverhoging in de liquor wordt gevonden, als ze zich presenteren met een rash of een sepsis-achtig beeld vertonen.
Caviness et al. [94] beschreven in hun retrospectieve nested case-control studie karakteristieken die geassocieerd zijn met HSV-infectie. Veertig opgenomen neonaten ≤ 28 dagen met een HSV-infectie werden op basis van patiëntenkenmerken gekoppeld aan 160 neonaten zonder HSV-infectie die waren opgenomen op dezelfde afdeling en ook waren getest op een mogelijke HSV-infectie. Neonaten hadden een bevestigde diagnose van HSV-infectie, als er HSV was aangetoond door middel van PCR, een directe fluorescerende assay of een virale kweek van enig lichaamseigen materiaal en de HSV-infectie in de status van de patiënt werd bevestigd. Van de 40 neonaten met een HSV-infectie had 72,5% een HSV type B-infectie en 27,5% een type A-infectie. 37,5% had een gedissemineerde infectie, 37,5 een infectie van het centrale zenuwstelsel en 25% had een SEM-infectie. Alle neonaten met een HSV-infectie van het centrale zenuwstelsel werden behandeld met aciclovir bij opname; van de kinderen met een gedissemineerde infectie kregen 4 kinderen aciclovir bij opname, 9 kinderen kregen aciclovir later gedurende de opname en 2 kinderen kregen geen aciclovir; 80% van de kinderen met een gedissemineerde infectie kwamen te overlijden; er overleden geen kinderen met een andersoortige HSV-infectie. Maternale koorts was geassocieerd met HSV-infectie (OR 2,8, 95% BI 2,3 – 14,5), voornamelijk bij kinderen met gedissemineerde infectie (60%). Koorts zelf was niet geassocieerd met HSV-infectie. Bij neonaten zonder rash waren maternale koorts, dyspneu waarvoor mechanische ventilatie en celverhoging geassocieerd met een HSV-infectie. De auteurs onderstreepten dat retrospectieve en case-control gevoelig waren voor selectiebias en dat niet alle kinderen waren getest op het voorkomen van HSV-infecties. Concluderend waren klassieke kenmerken, zoals maternale HSV-infectie, vaginale partus, prematuriteit, cutane vesikels, convulsies, lethargie, hypothermie, verhoogde
leverenzymen en celverhoging in de liquor geassocieerd met HSV-infecties bij neonaten. Koorts en het leukocytengetal in bloed waren niet nuttig ter identificatie van kinderen met een HSV-infectie.
In de studie van Kneen et al. [95] werd retrospectief gekeken naar de klinische praktijk rondom het starten van de behandeling met aciclovir bij kinderen met de verdenking van encefalitis. Gedurende zes maanden werden 52 kinderen tussen de 2 dagen en 14 jaar behandeld met aciclovir in verband met een mogelijke encefalitis. Er was sprake van een mogelijke encefalitis als kinderen zich presenteerden met koorts en een verminderd bewustzijn, verhoogde prikkelbaarheid, een verandering in gedrag of persoonlijkheid of focale neurologische afwijkingen. Twee de 52 kinderen hadden een HSV-infectie, en 2 kinderen hadden een virale encefalitis waarbij geen verwekker werd aangetoond. Van de 52 kinderen bij wie aciclovir werd gestart, werd bij 40 kinderen een liquorpunctie gedaan; deze werd bij 19 kinderen op de dag van opname gedaan. Bij 27 kinderen werd HSV-diagnostiek in de liquor ingezet. Voor 14 kinderen werd er aciclovir gestart zonder dat daar volgens de gehanteerde NICE-richtlijnen een indicatie voor was. Vier van deze kinderen presenteerden zich met een convulsie zonder koorts, 4 kinderen waren < 3 maanden en werden verdacht van een mogelijke sepsis dan wel meningitis. De auteurs maakten uit hun studie op dat het beleid voor het starten van aciclovirtherapie niet structureel werd toegepast en dat kinderen werden behandeld zonder dat daar een directe indicatie voor bestond. Ook werd vaak aciclovir gestart voor een mogelijke HSV-encefalitis zonder diagnostiek in de liquor in te zetten. De studie wordt beperkt door de retrospectieve opzet. Ook is niet duidelijk of er kinderen met een virale encefalitis waren die geen aciclovir hebben gekregen.
Long et al. [96] keken in hun retrospectieve studie naar de karakteristieken van kinderen met een HSV-infectie. Gedurende twintig jaar werden 32 kinderen < 60 dagen oud met een HSV geïdentificeerd die vanaf de SEH waren opgenomen of waren overgeplaatst vanuit een ander ziekenhuis. 90% van deze kinderen was ≤ 21 dagen oud. Een zekere diagnose van HSV-infectie werd gedefinieerd, als HSV was aangetoond door middel van PCR, een directe fluorescerende assay of een virale kweek van enig lichaamseigen materiaal, en een klinisch beloop paste bij een HSV-infectie. Alle kinderen met HSV-infecties kregen aciclovir bij opname: dit was 1,3% van het totale aantal kinderen dat werd behandeld met aciclovir. 22 kinderen presenteerden zich met een niet-zieke indruk (van 29 kinderen waren deze data bekend) en 75% van de kinderen had koorts ten tijde van presentatie. 24 kinderen hadden een HSV-infectie van het centrale zenuwstelsel en van hen presenteerden zich 4 kinderen met mucocutane lesies (van de in totaal 10 kinderen die mucocutane lesies hadden) en 15 kinderen met niet-specifieke klachten (van de in totaal 16 kinderen die zich met niet-specifieke klachten presenteerden). Zes kinderen hadden een gedissemineerde HSV-infectie en 3 kinderen hadden een SEM HSV-infectie. De auteurs concludeerden dat jonge kinderen met een HSV-infectie zich veelal presenteerden met niet-specifieke kenmerken. Als beperkingen noemden de auteurs het retrospectieve karakter van de studie, de uitdaging om HSV aan te tonen in de eerste tien jaar van de studie (eerste tien jaar incidentie van 1,1 (range 0 – 4) casus/jaar, tweede tien jaar 2,1 (range 0 – 5) casus/jaar na introductie van PCR-testen) en het ontbreken van langdurige follow-up van de kinderen met een HSV-infectie en de kinderen die empirisch werden behandeld met aciclovir.
In de retrospectieve studie van Cohen et al. [97] werd gekeken naar de motivatie van de arts om diagnostiek naar HSV-infecties in te zetten. Ze keken hierbij naar kinderen van 0 - 90 dagen bij wie diagnostiek naar enterovirussen in de liquor werd ingezet. Als casus (n=244) definieerden zij de kinderen bij wie zowel enterovirusdiagnostiek als PCR-diagnostiek naar HSV werd ingezet; de overige kinderen (n=234) werden gebruikt als controlepatiënten. Vijf kinderen (1,6%) hadden een positieve PCR voor HSV in de liquor. Presenterende symptomen die veel voorkwamen bij kinderen die werden getest op HSV-infectie waren koorts (62%), convulsie (20%), rash (17%), apneu (11%), hypothermie (5%), tachypneu (7%), hypoxie (9%) en hypotensie (7%). Het verkrijgen van aanvullende diagnostiek, zoals bloedbepalingen (elektrolyten, transaminases, coagulatie), ECG en beeldvormende diagnostiek van het zenuwstelsel, was vaak wel geassocieerd met het testen op HSV-infectie, maar de uitslagen van deze diagnostiek niet. Het testen op HSV-infecties bleek in een multivariabele analyse geassocieerd te zijn met convulsies (aOR 4,8, 95% BI 1,6 – 14,4), koorts (0.3, 95% BI 0,2 -0,7), tachypneu (2,7, 95% BI 1,0 – 7,1), traumatische LP (2,4, 95% BI 1,5 – 3,8), bepaling van levertransaminases (4,4, 95% BI 2,4 – 8,1) en leeftijd < 28 dagen (3,1, 95% 2,0 – 4,9). Enkele traditionele risicofactoren voor HSV-infectie, zoals celverhoging van de liquor, wijze van bevallen en rash, waren niet geassocieerd met het testen op HSV in de liquor. Deze studie kent als beperking het retrospectieve karakter van de dataverzameling en de geselecteerde patiëntenpopulatie.
Davis et al. [98] beschreven in hun retrospectieve case-control studie redenen waarom jonge kinderen worden getest op een mogelijke HSV-infectie. Zij includeerden 88 kinderen < 60 dagen bij wie PCR-diagnostiek naar HSV werd ingezet in de liquor. Zij vergeleken deze kinderen met 83 willekeurig gekozen controlepatiënten bij wie geen HSV PCR-diagnostiek in de liquor was ingezet, maar bij wie wel een liquorpunctie was verricht. Uit een multivariabale analyse bleken convulsies (aOR 8,27, 95% BI 1,67 – 41,04), bepaling van transaminases (aOR 5,63, 95% BI 2,68 – 11,80), inzetten van PCR-diagnostiek naar enterovirussen in de liquor (aOR 4,67, 95% BI 1,37 – 15,76), verhoogd leukocytengetal in de liquor (/µl, aOR 1,08, 95% BI 0,95 – 1,23) en rode bloedcellen in de liquor (/µl, aOR 0,98, 95% BI 0,95 – 1,02) geassocieerd met het inzetten van PCR HSV-diagnostiek in de liquor. Vier kinderen hadden daadwerkelijk een HSV-infectie, van wie bij 3 kinderen de HSV PCR-test in liquor positief was, en 1 kind zich presenteerde met een SEM-infectie zonder positieve PCR-diagnostiek in de liquor. Twee van deze kinderen presenteerden zich zonder vesikels, maar hadden wel celverhoging in de liquor. 58 kinderen hadden bij presentatie koorts (34%). Andere klinische symptomen die veel werden gezien, waren matige voedingsinname (25%), lethargie (16%), prikkelbaarheid (11%), apneu (9%), emesis (9%) en convulsies (8%). Celverhoging in de liquor (gedefinieerd als > 22×106/L leukocyten voor kinderen < 30 dagen en > 15×106/L leukocyten voor kinderen ≥ 30 dagen) werd bij 24 casus (27%) en bij 21 controlepatiënten (25%) gevonden. Zeventig casus kregen aciclovir (80%) vs. 6 controlepatiënten (7%, p<0,001). Door de retrospectieve dataverzameling en de geselecteerde patiëntenpopulatie moeten de resultaten voorzichtig worden geïnterpreteerd. Ook gaven de auteurs aan dat ze niet konden nagaan of het inzetten van HSV-diagnostiek in de liquor geassocieerd was met de resultaten van overige diagnostiek, zoals celverhoging in de liquor. Ook benadrukten de auteurs de hoge kosten van de test en de lage kans om HSV-infecties aan te tonen onder kinderen zonder huidafwijkingen (bijv. vesikels), neurologische afwijkingen of celverhoging in de liquor.
McGuire et al. [99] toonden aan dat de beslissing om diagnostiek naar HSV in te zetten bij neonaten < 29 dagen niet was geassocieerd met bekende risicofactoren van HSV-infectie, zoals mononucleaire celverhoging in de liquor of vaginale partus. In hun retrospectieve
nested case-control studie keken zij naar neonaten die op de SEH een liquorpunctie hadden ondergaan. Ze zagen dat PCR naar HSV in de liquor bij 266 van de 570 neonaten (47%) werd aangevraagd. De keuze om PCR naar HSV in de liquor aan te vragen was niet gerelateerd aan bekende risicofactoren van een HSV-infectie, maar wel met hypothermie, convulsies, tachypneu, hypotensie en vesiculaire rash. Er waren 3 neonaten met een HSV-infectie (0,5%, 95% BI 0 – 1,1%). Dit waren allen kinderen in de leeftijd tussen 6 en 18 dagen: één kind was hypotherm zonder celverhoging in de liquor, de twee anderen hadden geen koorts maar hadden wel celverhoging in de liquor. De incidentie van bacteriële meningitis in deze studie was 1,6%. Deze studie betrof een retrospectieve studie, waardoor mogelijk niet alle factoren die samenhingen met het aanvragen van PCR in de liquor werden geïdentificeerd. Ook was niet duidelijk of de beslissing om voor HSV te testen afhing van een eventuele celverhoging in de liquor. Een verdere beperking is het ontbreken van informatie over de infectiestatus van moeder rondom de zwangerschap en de partus.
Zoeken en selecteren
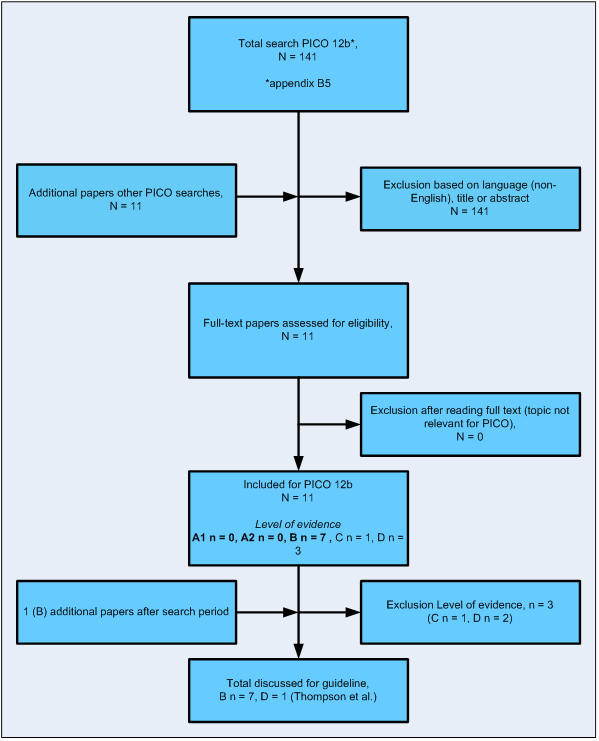
Flowdiagram uitgangsvraag a

Flowdiagram uitgangsvragen b
Zoekstrategie bij uitgangsvragen
Uitgevoerd 25 juni 2012
Basis -Medline via OvidSP
(exp Infant/ OR exp child/ OR (infan* OR newborn* OR new born* OR neonat* OR perinat* OR postnat* OR baby OR babies OR child OR schoolchild* OR school child* OR kid OR kids OR toddler* OR teen OR teenage OR boy* OR girl* OR minors OR underag* OR under ag* OR juvenil* OR youth* OR kindergar* OR pubert* OR pubescen* OR schools OR nursery school* OR preschool* OR pre school* OR primary school* OR secondary school* OR elementary school* OR high school* OR highschool* OR school age* OR schoolage*).ab,ti. OR ((adolescent/ OR adolescen*.ab,ti.) NOT exp adult/) ) AND (exp Fever/ OR (fever* OR febril* OR hypertherm* OR pyrexi* OR pyretic* OR hyperpyrex* OR hyperpyretic* OR pyrogen*).ab,ti.) AND ((exp "Arthritis, Infectious"/ OR exp "Bone Diseases, Infectious"/ OR exp "Community-Acquired Infections"/ OR exp Respiratory Tract Infections/ OR exp Sepsis/ OR exp "Skin Diseases, Infectious"/ OR exp Soft Tissue Infections/ OR exp Urinary Tract Infections/ OR exp Meningitis/ OR exp Gastroenteritis/ OR exp encephalitis/ OR exp bacteremia/ OR exp pneumonia/ ) OR (Infect* adj6 (Arthrit* OR bone* OR Communit* OR Respirator* OR skin OR Soft Tissue OR Urinar* OR serious* OR severe*)).ab,ti OR Seps?s.ab,ti. OR Septicaemi*.ab,ti. OR Septicemi*.ab,ti. OR Gastroenteritis.ab,ti. OR encephalitis.ab,ti. OR Bacteremi*.ab,ti. OR Pneumonia*.ab,ti.OR meningitis*.ab,ti. OR exp Morbidity/ OR morbid*.ab,ti. OR exp Mortality/ OR Mortality.xs. OR mortal*.ab,ti.)
uitgangsvragen
AND (Point-of-Care Systems/ OR exp Diagnosis/ OR Diagnosis.xs. OR ((Bedside Test* OR rapid viral*) OR diagnos?s).ab,ti.) AND ("Emergency Service, Hospital"/ OR Emergenc*.ab,ti.)
limit 2 to ed=20060901-20130101
Basis – embase
((infan* OR newborn* OR (new NEXT/1 born*) OR baby OR babies OR neonat* OR perinat* OR postnat* OR child OR 'child s' OR childhood* OR children* OR kid OR kids OR toddler* OR teen* OR boy* OR girl* OR minors* OR underag* OR (under NEXT/2 ag*) OR juvenil* OR youth* OR kindergar* OR puber* OR pubescen* OR prepubescen* OR prepuberty* OR pediatric* OR peadiatric* OR school* OR preschool* OR highschool* OR suckling):de,ab,ti OR (adoles*:de,ab,ti NOT adult/exp) OR child/exp OR newborn/exp) AND (Fever/de OR (fever* OR febril* OR hypertherm* OR pyrexi* OR pyretic* OR hyperpyrex* OR hyperpyretic* OR pyrogen*):ab,ti) AND (('infectious arthritis'/exp OR 'Bone Infection'/exp OR 'communicable disease'/exp OR 'Respiratory Tract Infection'/exp OR Sepsis/exp OR 'Skin Infection'/exp OR 'Soft Tissue Infection'/de OR 'Urinary Tract Infection'/de OR Meningitis/exp OR Gastroenteritis/de OR encephalitis/exp OR bacteremia/exp OR pneumonia/exp ) OR (Infect* NEAR/6 (Arthrit* OR bone* OR Communit* OR Respirator* OR skin OR 'Soft Tissue' OR Urinar* OR serious* OR severe*)):ab,ti OR Seps?s:ab,ti OR Septicaemi*:ab,ti OR Septicemi*:ab,ti OR Gastroenteritis:ab,ti OR encephalitis:ab,ti OR Bacteremi*:ab,ti OR Pneumonia*:ab,ti OR meningitis*:ab,ti )
uitgangsvragen
AND ('point of care testing'/exp OR 'diagnosis'/exp OR diagnosis:lnk OR (bedside NEXT/1 test*):ab,ti OR (rapid NEXT/1 viral*):ab,ti OR diagnos?s:ab,ti) AND ('emergency health service'/de OR emergenc*:ab,ti) AND [1-9-2006 ]/sd
Referenties
- Hay, A.D., J. Heron, and A. Ness, The prevalence of symptoms and consultations in pre-school children in the Avon Longitudinal Study of Parents and Children (ALSPAC): A prospective cohort study. Family Practice, 2005. 22(4): p. 367-374.
- Bouwhuis, C.B., et al., [Few ethnic differences in acute pediatric problems: 10 years of acute care in the Sophia Children's Hospital in Rotterdam]]. Ned Tijdschr Geneeskd, 2001. 145(38): p. 1847-51.
- Roukema, J., et al., Randomized Trial of a Clinical Decision Support System: Impact on the Management of Children with Fever without Apparent Source. J Am Med Informatics Assoc, 2008. 15(1): p. 107-13.
- Gill, P.J., et al., Increase in emergency admissions to hospital for children aged under 15 in England, 1999-2010: national database analysis. Arch Dis Child, 2013.
- Elberse, K.E., et al., Changes in the composition of the pneumococcal population and in IPD incidence in The Netherlands after the implementation of the 7-valent pneumococcal conjugate vaccine. Vaccine, 2012.
- Conyn-van Spaendonck, M.A., et al., [Significant decline of the number of invasive Haemophilus influenzae infections in the first 4 years after introduction of vaccination against H. influenzae type B in children] Sterke daling van het aantal invasieve infecties door Haemophilus influenzae in de eerste 4 jaar na de introductie van de vaccinatie van kinderen tegen H. influenzae type b. Ned Tijdschr Geneeskd, 2000. 144(22): p. 1069-73.
- Baraff, L.J., Management of fever without source in infants and children. Ann Emerg Med, 2000. 36(6): p. 602-14.
- Evidence based clinical guideline: outpatient evaluation and management of fever of uncertain source in children 2 to 36 moths of age; Cincinnati children's hospital medical center. 2003.
- Baraff, L.J., et al., Practice guideline for the management of infants and children 0 to 36 months of age with fever without source. Agency for Health Care Policy and Research [published erratum appears in Ann Emerg Med 1993 Sep;22(9):1490] [see comments]. Ann Emerg Med, 1993. 22: p. 1198-1210.
- Nijman, R.G., et al., Parental fever attitude and management: influence of parental ethnicity and child's age. Pediatr Emerg Care, 2010. 26(5): p. 339-42.
- Kai, J., What worries parents when their preschool children are acutely ill, and why: a qualitative study. Bmj, 1996. 313(7063): p. 983-6.
- van Ierland, Y., et al., Self-Referral and Serious Illness in Children With Fever. Pediatrics, 2012.
- Najaf-Zadeh, A., et al., Epidemiology of malpractice lawsuits in paediatrics. Acta Paediatr, 2008. 97(11): p. 1486-91.
- (2007) Feverish illness in children: a guick reference guide, London, http://guidance.nice.org.uk/CG47/guickrefguide/pdf/english. NICE Clinical Guidelines CG47.
- Berger, M.Y., et al., NHG-Standaard Kinderen met koorts. Huisarts Wet, 2008. 51(6): p. 287-96.
- Oostenbrink, R., M. Thompson, and E.W. Steyerberg, Barriers to translating diagnostic research in febrilechildren to clinical practice: a systematic review. Arch Dis Child, 2011.
- Graneto, J.W. and D.F. Soglin, Maternal screening of childhood fever by palpation. Pediatr Emerg Care, 1996. 12(3): p. 183-4.
- AGREE Next steps consortium. AGREE II. Instrument voor de beoordeling van richtlijnen. Mei 2009.
- NHS., NICE clinical guideline 47: feverish illness in children. Assesment and initial management in children younger than 5 years. 2007: London. N1247.
- Assessment and initial management of feverish illness in children younger than 5 years: summary of NICE guidance. BMJ, 2013. 346: p. f3764.
- Craig, J.V., et al., Temperature measured at the axilla compared with rectum in children and young people: systematic review. BMJ, 2000. 320(7243): p. 1174-8.
- Morley, E.J., et al., Rates of positive blood, urine, and cerebrospinal fluid cultures in children younger than 60 days during the vaccination era. Pediatr Emerg Care, 2012. 28(2): p. 125-30.
- Schuh, S., et al., Comparison of the temporal artery and rectal thermometry in children in the emergency department. Pediatr Emerg Care, 2004. 20(11): p. 736-41.
- Van den Bruel, A., et al., Diagnostic value of clinical features at presentation to identify serious infection in children in developed countries: a systematic review. Lancet, 2010. 375(9717): p. 834-45.
- Thompson, M.J., et al., Deriving temperature and age appropriate heart rate centiles for children with acute infections. Arch Dis Child, 2008.
- Nijman, R.G., et al., Derivation and validation of age and temperature specific reference values and centile charts to predict lower respiratory tract infection in children with fever: prospective observational study. BMJ, 2012. 345: p. e4224.
- Elshout, G., et al., Duration of fever and serious bacterial infections in children: a systematic review Review. BMC Fam Pract, 2011. 12: p. 33.
- Curtis, S., et al., Clinical features suggestive of meningitis in children: a systematic review of prospective data Review. Pediatrics, 2010. 126(5): p. 952-60.
- Brent, A.J., et al., Evaluation of temperature-pulse centile charts in identifying serious bacterial illness: Observational cohort study. Arch Dis Child, 2011. 96(4): p. 368-373.
- Fleming, S., et al., Normal ranges of heart rate and respiratory rate in children from birth to 18 years of age: a systematic review of observational studies. Lancet, 2011. 377(9770): p. 1011-8.
- Thompson, M., et al., Deriving temperature and age appropriate heart rate centiles for children with acute infections. Arch Dis Child, 2009. 94(5): p. 361-5.
- Rudinsky, S.L., et al., Serious bacterial infections in febrile infants in the post-pneumococcal conjugate vaccine era. Acad Emerg Med, 2009. 16(7): p. 585-590.
- Garcia, S., et al., Is 15 days an appropriate cut-off age for considering serious bacterial infection in the management of febrile infants? Pediatr Infect Dis J, 2012. 31(5): p. 455-458.
- Hui C., N.G., Tsertsvadze A., Yazdi F., Tricco A., Tsouros S., Skidmore B., Daniel R., Diagnosis and management of febrile infants (0-3 months). Evidence repot/Technology assessment, 2012. Contract No. HHSA 290-2007-10059-I.
- Huppler, A.R., J.C. Eickhoff, and E.R. Wald, Performance of low-risk criteria in the evaluation of young infants with fever: Review of the literature. Pediatrics, 2010. 125(2): p. 228-33.
- Nijman, R.G., et al., Clinical prediction model to aid emergency doctors managing febrile children at risk of serious bacterial infections: diagnostic study. BMJ, 2013. BMJ 2013;346:f1706 doi: 10.1136/bmj.f1706.
- Nigrovic, L.E., R. Malley, and N. Kuppermann, Meta-analysis of bacterial meningitis score validation studies. Arch Dis Child, 2012. 97(9): p. 799-805.
- Craig, J.C., et al., The accuracy of clinical symptoms and signs for the diagnosis of serious bacterial infection in young febrile children: prospective cohort study of 15 781 febrile illnesses. BMJ, 2010. 340: p. c1594.
- Brent, A.J., et al., Risk score to stratify children with suspected serious bacterial infection: observational cohort study. Arch Dis Child, 2011. 96(4): p. 361-7.
- Thompson, M., et al., How well do vital signs identify children with serious infections in paediatric emergency care? Arch Dis Child, 2009. 94(11): p. 888-893.
- Van Den Bruel, A., et al., Diagnostic value of laboratory tests in identifying serious infections in febrile children: Systematic review. BMJ, 2011. 342(7810).
- Offringa, M., et al., Seizures and fever: can we rule out meningitis on clinical grounds alone? Clin Pediatr (Phila), 1992. 31(9): p. 514-22.
- Nijman, R.G., et al., Can urgency classification of the Manchester triage system predict serious bacterial infections in febrile children? Arch Dis Child, 2011. 96(8): p. 715-722.
- Thompson, M., et al., Systematic review and validation of prediction rules for identifying children with serious infections in emergency departments and urgent-access primary care. Health Technol Assess, 2012. 16(15): p. 1-100.
- Yo, C.H., et al., Comparison of the Test Characteristics of Procalcitonin to C-Reactive Protein and Leukocytosis for the Detection of Serious Bacterial Infections in Children Presenting With Fever Without Source: A Systematic Review and Meta-analysis. Ann Emerg Med, 2012.
- Sanders, S., et al., Systematic review of the diagnostic accuracy of C-reactive protein to detect bacterial infection in nonhospitalized infants and children with fever Review. J Pediatr, 2008. 153(4): p. 570-4.
- Bressan, S., et al., Predicting severe bacterial infections in well-appearing febrile neonates: Laboratory markers accuracy and duration of fever. Pediatr Infect Dis J, 2010. 29(3): p. 227-232.
- Luaces-Cubells, C., et al., Procalcitonin to detect invasive bacterial infection in non-toxic-appearing infants with fever without apparent source in the emergency department. Pediatr Infect Dis J, 2012. 31(6): p. 645-7.
- Manzano, S., et al., Markers for bacterial infection in children with fever without source. Arch Dis Child, 2011. 96(5): p. 440-446.
- Pratt, A. and M.W. Attia, Duration of fever and markers of serious bacterial infection inyoung febrile children. Pediatr Int, 2007. 49(1): p. 31-35.
- Woelker, J.U., et al., Serum procalcitonin concentration in the evaluation of febrile infants 2 to 60 days of age. Pediatr Emerg Care, 2012. 28(5): p. 410-415.
- Mills, G.D., et al., Elevated procalcitonin as a diagnostic marker in meningococcal disease. Eur J Clin Microbiol Infect Dis, 2006. 25(8): p. 501-9.
- Dauber, A., et al., Procalcitonin levels in febrile infants after recent immunization. Pediatrics, 2008. 122(5): p. e1119-e1122.
- Maniaci, V., et al., Procalcitonin in young febrile infants for the detection of Serious bacterial infections. Pediatrics, 2008. 122(4): p. 701-710.
- Gomez, B., et al., Diagnostic value of procalcitonin in well-appearing young febrile infants. Pediatrics, 2012. 130(5): p. 815-22.
- Galetto-Lacour, A., et al., Validation of a laboratory risk index score for the identification of severe bacterial infection in children with fever without source. Arch Dis Child, 2010. 95(12): p. 968-973.
- Lacour, A.G., S.A. Zamora, and A. Gervaix, A score identifying serious bacterial infections in children with fever without source. Pediatr Infect Dis J, 2008. 27(7): p. 654-656.
- Cornbleet, P.J., Clinical utility of the band count. Clin Lab Med, 2002. 22(1): p. 101-36.
- Chiesa, C., et al., Procalcitonin as a marker of nosocomial infections in the neonatal intensive care unit. Intensive Care Med, 2000. 26 Suppl 2: p. S175-7.
- Bressan, S., et al., Bacteremia in feverish children presenting to the emergency department: A retrospective study and literature review. Acta Paediatr Int J Paediatr, 2012. 101(3): p. 271-7.
- Greenhow, T.L., Y.Y. Hung, and A.M. Herz, Changing epidemiology of bacteremia in infants aged 1 week to 3 months. Pediatrics, 2012. 129(3): p. e590-e6.
- Krief, W.I., et al., Influenza virus infection and the risk of serious bacterial infections in young febrile infants. Pediatrics, 2009. 124(1): p. 30-9.
- Velasco-Zuniga, R., et al., Predictive factors of low risk for bacteremia in infants with urinary tract infection. Pediatr Infect Dis J, 2012. 31(6): p. 642-5.
- Ralston, S., V. Hill, and A. Waters, Occult serious bacterial infection in infants younger than 60 to 90 days with bronchiolitis: A systematic review. Arch Pediatr Adolesc Med, 2011. 165(10): p. 951-6.
- Hsiao, A.L., L. Chen, and M.D. Baker, Incidence and predictors of serious bacterial infections among 57- to 180-day-old infants. Pediatrics, 2006. 117(5): p. 1695-701.
- Hom, J. and K. Medwid, The low rate of bacterial meningitis in children, ages 6 to 18 months, with simple febrile seizures. Acad Emerg Med, 2011. 18(11): p. 1114-20.
- Kimia, A., et al., Yield of lumbar puncture among children who present with their first complex febrile seizure. Pediatrics, 2010. 126(1): p. 62-9.
- Tebruegge, M., et al., The age-related risk of co-existing meningitis in children with urinary tract infection. PLoS ONE, 2011. 6(11): p. e26576.
- Paquette, K., et al., Is a lumbar puncture necessary when evaluating febrile infants (30 to 90 days of age) with an abnormal urinalysis? Pediatr Emerg Care, 2011. 27(11): p. 1057-61.
- Shah, S.S., et al., Sterile Cerebrospinal Fluid Pleocytosis in Young Infants with Urinary Tract Infections. J Pediatr, 2008. 153(2): p. 290-2.
- Mintegi, S., et al., Well appearing young infants with fever without known source in the Emergency Department: Are lumbar punctures always necessary? Eur J Emerg Med, 2010. 17(3): p. 167-9.
- Meehan, W.P. and R.G. Bachur, Predictors of cerebrospinal fluid pleocytosis in febrile infants aged 0 to 90 days. Pediatr Emerg Care, 2008. 24(5): p. 287-93.
- Seltz, L.B., E. Cohen, and M. Weinstein, Risk of bacterial or herpes simplex virus meningitis/encephalitis in children with complex febrile seizures. Pediatr Emerg Care, 2009. 25(8): p. 494-7.
- Shah, S., et al., Detection of occult pneumonia in a pediatric emergency department. Pediatr Emerg Care, 2010. 26(9): p. 615-21.
- Murphy, C.G., et al., Clinical Predictors of Occult Pneumonia in the Febrile Child. Acad Emerg Med, 2007. 14(3): p. 243-9.
- Rutman, M.S., R. Bachur, and M.B. Harper, Radiographic pneumonia in young, highly febrile children with leukocytosis before and after universal conjugate pneumococcal vaccination. Pediatr Emerg Care, 2009. 25(1): p. 1-7.
- Mintegi, S., et al., Occult pneumonia in infants with high fever without source: A prospective multicenter study. Pediatr Emerg Care, 2010. 26(7): p. 470-4.
- Bourayou, R., et al., [What is the value of the chest radiography in making the diagnosis of children pneumonia in 2011?] Quel est l'interet de la radiographie du thorax dans le diagnostic d'une pneumonie de l'enfant en 2011 ? Arch Pediatr, 2011. 18(11): p. 1251-4.
- Bramson, R.T., N.T. Griscom, and R.H. Cleveland, Interpretation of chest radiographs in infants with cough and fever. Radiology, 2005. 236(1): p. 22-9.
- Wilkins, T.R. and R.L. Wilkins, Clinical and radiographic evidence of pneumonia. Radiol Technol, 2005. 77(2): p. 106-10.
- Doan, Q., et al., Rapid viral diagnosis for acute febrile respiratory illness in children in the Emergency Department. Cochrane Database Syst Rev, 2012. 5: p. CD006452.
- Iyer, S.B., et al., Effect of Point-of-care Influenza Testing on Management of Febrile Children. Acad Emerg Med, 2006. 13(12): p. 1259-68.
- Benito-Fernandez, J., et al., Impact of rapid viral testing for influenza A and B viruses on management of febrile infants without signs of focal infection. Pediatr Infect Dis J, 2006. 25(12): p. 1153-7.
- Mintegi, S., et al., Rapid influenza test in young febrile infants for the identification of low-risk patients. Pediatr Infect Dis J, 2009. 28(11): p. 1026-8.
- Dewan, M., et al., Cerebrospinal fluid enterovirus testing in infants 56 days or younger. Arch Pediatr Adolesc Med, 2010. 164(9): p. 824-30.
- Gomez, B., et al., Clinical and analytical characteristics and short-term evolution of enteroviral meningitis in young infants presenting with fever without source. Pediatr Emerg Care, 2012. 28(6): p. 518-23.
- Vanagt, W.Y., et al., Paediatric sepsis-like illness and human parechovirus. Arch Dis Child, 2012. 97(5): p. 482-3.
- Verboon-Maciolek, M.A., et al., Severe neonatal parechovirus infection and similarity with enterovirus infection. Pediatr Infect Dis J, 2008. 27(3): p. 241-5.
- King, R.L., et al., Routine cerebrospinal fluid enterovirus polymerase chain reaction testing reduces hospitalization and antibiotic use for infants 90 days of age or younger. Pediatrics, 2007. 120(3): p. 489-96.
- Lin, T.-Y., et al., Neonatal enterovirus infections: emphasis on risk factors of severe and fatal infections. Pediatr Infect Dis J, 2003. 22(10): p. 889-94.
- Rittichier, K.R., et al., Diagnosis and outcomes of enterovirus infections in young infants. Pediatric Infectious Disease Journal, 2005. 24(6): p. 546-550.
- Sharp, J., et al., Characteristics of Young Infants in Whom Human Parechovirus, Enterovirus or Neither Were Detected in Cerebrospinal Fluid during Sepsis Evaluations. Pediatr Infect Dis J, 2012.
- Caviness, A.C., et al., The Prevalence of Neonatal Herpes Simplex Virus Infection Compared with Serious Bacterial Illness in Hospitalized Neonates. J Pediatr, 2008. 153(2): p. 164-9.
- Caviness, A.C., G.J. Demmler, and B.J. Selwyn, Clinical and laboratory features of neonatal herpes simplex virus infection: a case-control study. Pediatr Infect Dis J, 2008. 27(5): p. 425-30.
- Kneen, R., et al., The management of infants and children treated with aciclovir for suspected viral encephalitis. Arch Dis Child, 2010. 95(2): p. 100-6.
- Long, S.S., et al., Herpes simplex virus infection in young infants during 2 decades of empiric acyclovir therapy. Pediatr Infect Dis J, 2011. 30(7): p. 556-61.
- Cohen, D.M., et al., Factors influencing the decision to test young infants for herpes simplex virus infection. Pediatr Infect Dis J, 2007. 26(12): p. 1156-8.
- Davis, K.L., et al., Why are young infants tested for herpes simplex virus? Pediatr Emerg Care, 2008. 24(10): p. 673-8.
- McGuire, J.L., et al., Herpes Simplex Testing in Neonates in the Emergency Department. Pediatr Emerg Care, 2012.
- Byington, C.L., et al., Serious bacterial infections in febrile infants 1 to 90 days old with and without viral infections. Pediatrics, 2004. 113(6): p. 1662-6.
- Rittichier, K.R., et al., Diagnosis and outcomes of enterovirus infections in young infants. Pediatr Infect Dis J, 2005. 24(6): p. 546-50.
- Stellrecht, K.A., et al., The impact of an enteroviral RT-PCR assay on the diagnosis of aseptic meningitis and patient management. J Clin Virol, 2002. 25 Suppl 1: p. S19-26.
- Schwartz, S., et al., A week-by-week analysis of the low-risk criteria for serious bacterial infection in febrile neonates. Arch Dis Child, 2009. 94(4): p. 287-92.
- Thompson, C., et al., Encephalitis in children. Arch Dis Child, 2012. 97(2): p. 150-61.
- Purssell, E., Systematic review of studies comparing combined treatment with paracetamol and ibuprofen, with either drug alone. Arch Dis Child, 2011. 96(12): p. 1175-9.
- Chiappini, E., et al., Management of fever in children: summary of the Italian Pediatric Society guidelines. Clin Ther, 2009. 31(8): p. 1826-43.
- Sullivan, J.E. and H.C. Farrar, Fever and antipyretic use in children. Pediatrics, 2011. 127(3): p. 580-7.
- Grol, R., et al., Attributes of clinical guidelines that influence use of guidelines in general practice: observational study. BMJ, 1998. 317(7162): p. 858-61.
- Nabulsi, M., Is combining or alternating antipyretic therapy more beneficial than monotherapy for febrile children? BMJ (Online), 2010. 340(7737): p. 92-3.
- Southey, E.R., K. Soares-Weiser, and J. Kleijnen, Systematic review and meta-analysis of the clinical safety and tolerability of ibuprofen compared with paracetamol in paediatric pain and fever. Curr Med Res Opin, 2009. 25(9): p. 2207-22.
- Pierce, C.A. and B. Voss, Efficacy and safety of ibuprofen and acetaminophen in children and adults: A meta-analysis and qualitative review. Ann Pharmacother, 2010. 44(3): p. 489-506.
- Goldstein, L.H., et al., Effectiveness of oral vs rectal acetaminophen: A meta-analysis. Arch Pediatr Adolesc Med, 2008. 162(11): p. 1042-6.
- Almond, S., D. Mant, and M. Thompson, Diagnostic safety-netting. Br J Gen Pract, 2009. 59(568): p. 872-4; discussion 874.
- Neighbour, R., The inner consultation. 2004, Oxford: Radcliffe Publishing.
- Goldman, R.D., M. Ong, and A. Macpherson, Unscheduled return visits to the pediatric emergency department-one-year experience. Pediatr Emerg Care, 2006. 22(8): p. 545-9.
- Wahl, H., et al., Health information needs of families attending the paediatric emergency department. Arch Dis Child, 2011. 96(4): p. 335-9.
- Doan, Q., et al., Rapid viral diagnosis for acute febrile respiratory illness in children in the Emergency Department. Cochrane Database Syst Rev, 2009(4): p. CD006452.
- American College of Emergency Physicians Clinical Policies, C. and F. American College of Emergency Physicians Clinical Policies Subcommittee on Pediatric, Clinical policy for children younger than three years presenting to the emergency department with fever. Ann Emerg Med, 2003. 42(4): p. 530-45.
- American College of Radiology. ACR Appropriateness Criteria. Fever without source - Child. . 1999 (last update: 2011).
Evidence tabellen
Tabel 17. Aanvullende observationele diagnostische studies (publicatiedatum na verschijnen van systematische reviews):uitgangsvraag a
|
|
Reference |
Level |
Study type |
patients, setting |
Prevalentce |
indextest |
referencetest |
Other outcomes |
Other remarks |
|
[86] |
Gomez, B., et al., Clinical and analytical characteristics and short-term evolution of enteroviral meningitis in young infants presenting with fever without source. Pediatr Emerg Care, 2012. 28(6): p. 518-23. |
B |
Retrospective, cross-sectional descriptive study |
Setting: pediatric emergency care department, Spain, 2003 – 2009
Patients: 1348 eligible, previously healthy, children, aged <3 months (n=299 aged <1 month), with fever, defined as axillary or rectal temperature ≥38.0oC at home or ate ED, without catarrhal or respiratory symptoms or diarrhoea. A lumbar puncture was performed in 398 (30%) of the eligible children.
Well appearing: normal pediatric assessment triangle within first hour of attending ED, with appearance, respiratory, circulatory items normal |
Enteroviral meningitis 5% (n=65) |
|
Positive enteroviral culture or positive enteroviral PCR in CSF
SBI: urine, blood, CSF culture (or positive Gram stain)
Non specific meningitis: pleiocytosis with negative CSF bacterial and viral cultures, negative enteroviral PCR in CSF
Pleiocytosis: children <28 days ≥25×106/L WBC, <60 days ≥10×106/L WBC, <90 days ≥5×106/L WBCin CSF
|
SBI were found in 248 children (18%); among children with positive enteroviral infection, 7 children had positive urine culture and negative urine nitrite and leukocyte esterase
Enteroviral meningitis: n=65 (5%)
33/65 (51% diagnosed in enteroviral season (ie. May – July)
Prevalence enteroviral meningitis: (global sample, vs., sample in whom CSF examination was performed) <1 mo (n=299): 10%, and 16% 1 – 2 mo (n=526): 5%, and 18% 2 – 3 mo (n=523): 9%, and 9%
64/398 had pleiocytosis in CSF: 25 enteroviral meningitis, 35 nonspecific meningitis, 2 bacterial meningitis, 2 sepsis 334/398 no pleiocytosis: 38 enteroviral meningitis, 3 nonspecific meningitis, 2 bacterial meningitis
Of 950 patients without lumbar punction: 2 diagnosed with enteroviral and 4 with nonspecific meningitis at unscheduled follow-up visit
|
|
|
[85] |
Dewan, M., et al., Cerebrospinal fluid enterovirus testing in infants 56 days or younger. Arch Pediatr Adolesc Med, 2010. 164(9): p. 824-30. |
B |
Retrospective observational study |
Setting: emergency department, US, 2005 – 2007
Patients: 1231 eligible children, aged ≤56days, with fever, defined as tactile temperature or recorded ≥38.0oC at or before presentation, who underwent lumbar puncture. Of these children 361 had PCR testing for enterovirus |
Enterovirus infection, 24.7% (n=89/361 who had PCR enterovirus test) |
CSF PCR enterovirus test
Pleiocytosis: >22×106/L WBCin CSF, 1:500 ×106/L RBC correction factor.
|
CSF PCR enterovirus test
Main outcome measure: length of stay in hospital
|
Median LOS was 2 days; CSF PCR enterovirus testing was associated with 26% shorter LOS in children with positive test (adjusted betas: -0.305, 95% CI -0.457 to -0.153,p<0.001); children with negative test had 8% longer LOS compared (beta: 0.075, 95% CI -0.021 to 0.171, p=0.12) with children without CSF PCR enterovirus testing.
In children <29 days LOS was shorter for children with positive enterovirus test regardless of antibiotics prescription (beta for antibiotics use (n=181):-32.5, (95% CI -52.9 to -3.5); beta for no antibiotics use (n=360):-26.3, (95% CI -44.4 to -2.1)); but there was no difference for children with negative test vs no test.
in children 29-56 days LOS was shorter only in those children not getting antibiotics (beta for antibiotics use (n=94):-37.5 (95% CI -61.9 to 3.4; beta for no antibiotics use (n=447):-27.1, (95% CI -43.7 to -5.4)); and there was no difference for children with negative test vs no test
Turnaround time for PCR enterovirus test was 22 hours (95% CI 15.1 – 27.4 hrs).
Factors associated with LOS (univariate, adjusted for in LOS models): Enterovirus season, prematurity, apnea, hypoxia, hyopnatremia, elevated WBC, CSF pleiocytyosis, SBI, and seizure |
|
|
[87] |
Vanagt, W.Y., et al., Paediatric sepsis-like illness and human parechovirus. Arch Dis Child, 2012. 97(5): p. 482-3. |
B |
Retrospective case study, with ad hoc PCR analyses |
Patients, setting: children, aged 0 – 18 years, presenting with sepsislike illness, defined as fever and/or illness requiring perfoming blood culture and lumbar punction, of whom CSF was available for analyses, and whose blood cultures were negative.
Period: 18 months, (January 2008 – June 2009) |
|
|
PCR of CSF for enterovirus, and parechovirus |
89 children had CSF available, median age 0.4 yrs (IQR: 0.1 – 13.2)
12/89: enterovirus positive (13.5%), and 9/12 were PCR enterovirus positive in faeces
10/86: parechovirus positive (11.6%), and 8/10 were PCR parechovirus positive in faeces
45/89 had PCR analyses in faeces: 11/45 positive for enterovirsus, of whom 9/11 also were PCR enterovirus positive in CSF; 11/45 positive for parechovirus in faeces, of whom 8/11 also were parechovirus positive in CSF.
Patients with enterovirus, and with parechovirus did not differ clinically (% fever (83 vs 80%), irritability (42 vs 90%), meningism (8 vs. 20%), convulsion (25 vs0%), GI symptoms (25 vs50%), respiratory symptoms (25 vs. 20%), CRP (median 11. vs 5 mg/l), CSF leukocytes (16 vs. 2×106/L WBC)
Enterovirus cases presented in: winter n=1, spring n=4, summer n=1, autumn n=6, throughout whole study period Parechovirus cases presented in 2008 only: spring n=2, summer n=5, autumn n=3
|
|
|
[88] |
Verboon-Maciolek, M.A., et al., Severe neonatal parechovirus infection and similarity with enterovirus infection. Pediatr Infect Dis J, 2008. 27(3): p. 241-5. |
B |
Retrospective case series |
Setting and patients: 21 neonates with confirmed enterovirus infection and 11 neonates with confirmed parechovirus infection, admitted to the NICU (30/32) or the newborn nursery (2/32), of a tertiary hospital in the Netherlands, between 1994 and 2006. |
|
|
Confirmed enterovirus or parechovirus infection: positive PCR blood, faeces, CSF or viral culture of faeces, CSF or nasal swab |
11 neonates with Parechovirus: median age 8 days, 7 were admitted from home (63%); meningoencephalitis diagnosed in 8/11 (72%). 2 developed sepsis with hepatitis; 1 developed sepsis like illness with GI and respiratory symptoms.
21 neonates with Parechovirus: median age 11 days, 13 were admitted from home (62%); meningoencephalitis diagnosed in 8/21 (38%). 4 neonates developed myorcarditis with longterm sequelae (and 1 died). One infant died of liver necrosis due to hepatitis.
Common findings were fever, seizures, rash, irritability, respiratory problems, and gastrointestinal problems.
Serum CRP was low on average but higher in enterovirus infections (median enterovirus 11 (IQR 5 – 57) vs. parechovirus 7 (IQR 2 – 10)). CSF protein was higher in children with enterovirus infection (1.4 g/L (0.64 – 2.28) vs. 0.67 g/L(IQR 0.5 – 1.2)
Normal CSF findings in 7/8 infants with parecho meningoencephalitis, and in 9/15 infants with enterovirus infection whose CSF was evaluated.
Cerebral ultrasound and MRI showed mild to severe white matter abnormalities in all patients, with poor outcome for 1 patient. |
|
|
[92] |
Sharp, J., et al., Characteristics of Young Infants in Whom Human Parechovirus, Enterovirus or Neither Were Detected in Cerebrospinal Fluid during Sepsis Evaluations. Pediatr Infect Dis J, 2012.
|
B |
Retrospective observational cohort study |
Setting: one hospital, US, june – October 2009
Patients: 388 CSF specimens from children (range 1 day to 18 years, median age 45 years).
Design: CSF specimens were previously submitted for EV-real time RT-PCR assay as part of standard of care; |
HPeV was detected in 66/388 children (17%); 51/56 were typed HPeV3. EV was detected in 54/388 children (14%).
|
Fever: defined as temperature ≥38.0 0C for patients ≤30 days, or ≥38.50C for patients > 30 days of age.
Pleiocytosis: CSF with >28 WBCs for children aged ≤30 days, or >8 WBCs for children aged >30 days.
Several other clinical signs and laboratory tests. |
3 groups were defined: EV positive children, HPeV positive children and age matched controls in whom neither virus was detected from CSF testing.
EV or HPeV infections defined as positieve PCR of CSF.
|
All HPeV positive children were aged <5 months; 91% presented with fever and irritability. 8 of these children were admitted to PICU. 52% presented in august.
All EV positive children, all children testing negative for EV or HPeV, and 63/66 of HPeV patients were hospitalised.
Lower WBC count (5.81*103 ± 2.25 vs. 9.21*103±3.32 vs 10.14*103±5.57), longer duration of fever (2.7±1.1 vs 2.0±0.9 vs 1.6±1.9), higher max temperatures (39.2±0.7 vs 38.4±0.9 vs 38.0±0.9), absence of pleiocytosis (98% vs 59% vs 87%), and longer hospitalisation (3.9±1.4 days vs 3.2±0.8 days vs 3.1±0.8) were associated with HPeV patients compared to EV patients or patients negative for EV and HPeV.. |
|
|
[91] |
Rittichier, K.R., et al., Diagnosis and outcomes of enterovirus infections in young infants. Pediatric Infectious Disease Journal, 2005. 24(6): p. 546-550.
|
B |
Prospective observational cohort study |
Setting: emergence department, pediatric hospital. US, 1996 – 2002
Patients: children aged 1 – 90 days with fever (ie. ≥38.0oC) and a complete sepsis work eva;uation, including vbacterial cultures of blood, urine and CSF. Children who had received antibiotics ≤48 hours prior to ED visit were excluded. Also, children who had received oral polio vaccine were excluded.
|
Of 1779 febrile infants, 1061 had EV testing; 214/1061 (20%) were EV positive. |
High risk or low risk for SBI according to Rochester criteria
CSF pleiocytosis: WBC >22×106/L for children aged <28 days, >15×106/L WBC for children 4 – 8 weeks, and >7×106/L WBC for children older than 8 weeks
|
EV PCR testing in blood and CSF samples, and viral culture; positive EV infection was defined as positive test for EV by either PCR or viral culture.
SBI: isolation of pathogenic bacteria from blood, urine or CSF culture, with conformation of clinical diagnosis of UTI, bacteraemia, or meningitis. |
199/214 (93%): positive EV testing by PCR of blood (122/214, only positive specimen 47/214) or CSF (159/214, only positive specimen 46/214) or both 11/214 (5%): viral culture was diagnostic 5/214: PCR of urine or throat specimens were diagnostic.
Mean age: 33 days (range 2 – 89 days, 5% 7 days or younger) 90% of EV infections occurred between June and November (192/547 children were positive, 36%) CSF pleiocytosis: 69/138 (50%) of all infants with EV infection; infants with CSF PCR positive for EV were more likely to have CSF pleiocytosis (54% vs 29%, p=0.03
118/214 were classified as high risk according to Rochester criteria (55%); 91% of EV positive children were admitted of whom 4 to PICU. All infants received antibiotics. All children recovered and were discharged home.
12 EV positive children had concomitant UTI (5.6%, 95% CI 3.1% – 9.3%): 3 concomitant bacteraemia (1%, 95% CI 0.4 – 3.8%). No cases of concomitant bacterial meningitis were observed. 13/15 EV positive children with SBI were classified as ‘high risk’; 1 child with UTI and 1 with bacteraemia were classified as low risk. |
|
|
[90] |
Lin, T.-Y., et al., Neonatal enterovirus infections: emphasis on risk factors of severe and fatal infections. Pediatr Infect Dis J, 2003. 22(10): p. 889-94. |
B |
Retrospective observational study |
Setting: pediatric department, pediatric hospital, Taiwan, 1989 – 1998
Patients: neonates with culture proven nonpolio enterovirus infection |
146 cases of EV infection; nonspecific febrile illness n=43, aseptic meningitis n=61, HNC n=42 |
Several demographics, clinical signs and laboratory findings
Myocarditis was defined as ejection fraction <50% on ECG, arrhythmia, and elevation of creatine kinase
Maternal history of illness was defined as mothers having illness of respiratory tract, GI tract, or fever within 2 weeks before the child’s illness
Haemoglobin levels: cutoff ≤107 g/dL
WBC levels: cut off ≥15×109/L |
Enterovirus infection, as confirmed by viral isolation form throat swabs, rectal swabs, CSF, urine or blood
Divided in 3 groups: nonspecific febrile illness, defined as rectal temperature >38.0oC without other symptoms; Aseptic meningitis, defined as CSF pleiocytosis (>25×106/L WBC) plus negative culture; And hepatic necrosis with coagulopathy (HNC), defined as AST>3 times the upper limit of normal plus platelet count <10×1012/L; HNC was also defined as severe neonatal enterovirus infection. |
Dominant circulating serotypes: coxsackievirus B1 (1994), coxsackievirus B3 (1996), enterovirus 71 (1998)
60% (87/146) occurred between May and July
80/146 (55%) were isolated from throat swabs, 83/146 (57%) from rectal swabs, 66/146 (45%) from CSF, 29/146 (20%) from urine; 76/146 (52%) had positive EV isolation from 2 sites or more.
In 66 children aged ≥14 days, EV was isolated from CSF or blood other than throat or rectal swabs in 47 children (71%)
Among 42 children with HNC, 18 had concurrent viral meningitis, 4 had concurrent myocarditis, and 3 had concurrent meningitis and myocarditis. 10 patients with HNC died, of whom 5/7 patients with HNC with concurrent myocarditis.. All cases with nonspecific illness or aseptic meningitis recovered completely.
35/42 cases of HNC (83%) were aged ≤7 days The HNC group was associated with (vs aspecific vs aseptic meningitis) younger age (onset ≤7 days, aOR 49.1, 95% CI 8.4 – 288.3) prematurity (36%, 15/42 vs 5%,2/53 vs 5%, 3/61; aOR 6.6 (1.5 – 28.6)), preceding maternal illness (33%, 14/42 vs 14%, 6/43 vs 1% 2/61, aOR 6.0 (1.2 – 29.1)), lower haemoglobin levels (≤107 g/dL 9.9±3.2 vs 12.7±2.2 vs 122±2.2, aOR 6.8 (1.7 – 26.6)) and higher WBC levels (≥15×109/L, 16.3 ± 5.9 vs 11.8 ± 5.2 vs 10.8 ±3.5, aOR 28.7 (5.2 – 160.0)) |
|
|
[89] |
King, R.L., et al., Routine cerebrospinal fluid enterovirus polymerase chain reaction testing reduces hospitalization and antibiotic use for infants 90 days of age or younger. Pediatrics, 2007. 120(3): p. 489-96.
|
B |
Retrospective observational cohort study |
Setting: tertiary care children’s hospital, US, during enteroviral seasons (June to October) of 2000 to 2006
Patients: 478 children age ≤90 days old for whom CSF EV PCR testing was performed within 48 hours after hospitalisation. Patients with SBI or patients with HSV infection were excluded.
|
154 / 478 (34.8%) tested positive for EV |
Several demographics, clinical signs and laboratory findings
Length of stay: analyzed as logarithmic variable
Antibiotics prescription and duration of therapy
Pleiocytosis was defined in 3 different ways: 1. continuous variabele, 2. dichotomous variable ≥8×106/L WBC, 3. >22×106/L WBC for children ≤4 weeks, >15×106/L WBC for children >4 weeks old. Traumatic lumbar puncture was defined as >500×106/L RBC |
EV infection as defined by positive EV PCR in CSF |
For 478/538 children for whom CSFwas tested with PCR for EV, charts were available.
32 children were excluded because of presence of SBI: 3.1% among EV positive children, 8.5% among EV negative children. 4 children with HSV infection were excluded.
185/478 had pleiocytosis (41.9%) and 109/154 (70.8%) of EV positive children; 154 had CSF WBC ≥8×106/L and 123/154 EV positive children (79.8%). Traumatic LP occurred in 181 patients (42.6%)
Mean LOS was 3.65 days (range 0.13 – 35.58 days); 17 patients had LOS >14 days. Among EV positive children mean LOS was 2 days Median turnaround time for EV PCR was 23 hours (IQ 17 – 30 hours)
Positive EV PCR in CSF was associated with: 1.54 day decrease in LOS, and 33.7% shorter duration of antibiotics use.
Stratified for pleiocytosis in CSF: 1.32 days reduction of LOS and 56.5% (95% CI 32.6 – 80.4%) reduction of antibiotics use for EV positive children with pleiocytosis; and 1.38 days reduction of LOS for EV positive children without pleiocotysis. |
|
Tabel 20. Aanvullende observationele diagnostische studies (publicatiedatum na verschijnen van systematische reviews): uitgangsvragen b
|
|
Reference |
Level |
Study type |
patients, setting |
Prevalentce |
indextest |
referencetest |
Results |
Other remarks |
|
[93] |
Caviness, A.C., et al., The Prevalence of Neonatal Herpes Simplex Virus Infection Compared with Serious Bacterial Illness in Hospitalized Neonates. J Pediatr, 2008. 153(2): p. 164-9 |
B |
Retrospective study |
Setting: hospitalized children admitted from ED, US, 2001 – 2005
Patients: hospitalized children aged ≤28 days who were evaluated at the ED with any chief complaint |
|
|
HSV infection: positive tests result in both the hospital database record, and the diagnostic virology database: HSV DNA detection by PCR, HSV antigen detection by direct fluorescence assay, and viral culture on any tissue or body fluid obtained before or after death.
Non HSV viral infections: positive viral test results other than HSV from any source (cultures, PCR, rapid antigen detection by immunochromatographic or OF assays)
Bacterial meningitis: positive CSF culture; bacteraemia: positive blood culture; UTI positive urine culture.
Pleiocytosis was defined as ≥20×106/L WBCs and more than 1 WBC per 500 ×106/L RBCs
|
5817 children ≤28 days were admitted from the ED, median age 12 days (IQR 8 – 22 days)
8.6% of 5817 had viral infections 995% CI 7.9 – 9.3%), of whom 0.2% had HSV infection and 8.4% had non-HSV infection (viral tests were performed in 28% of the children)
Prevalence HSV infection was highest in 8-14 days old children: 0.6%
HSV infection: n=10 Among hypothermic neonates (n=187): 1.1% vs 0.3% (n=3) among febrile neonates (NS)
Incidence bacterial meningitis was 0.4% Among children with pleiocytosis and polymorphonuclear cell predominance: bacterial meningitis 14.9% vs HSV infection 0.0%.
960 neonates had fever: 17.2% had viral infection (95% CI 14.9 – 19.7%), 14.2% had SBI (95% CI 12.0 – 16.5%) Of neonates with fever 160 had no CSF available: none had HSV, 19 had non-HSV viral infections, 14 had UTI, none had bacteraemia 204/960 had fever and pleiocytosis: 1.0% had HSV infection (95% CI 0.1 – 3.5%, n=2) and 5.4% had bacterial meningitis (2.7 – 9.4%). 124/960 had fever and mononuclear CSF pleiocytosis: 1.6% had HSV infection, 0.8% had bacterial meningitis.
In total study population: Viral infection: 499 pathogens identified, 13% enteroviruses, 2% HSV (n=10, 7 without fever), 47% RSV, 16% rhinoviruses. SBI: n=269, bacterial meningitis 21 (10 without fever), bacteraemia 71, UTI 177 20 children both UTI and bacteraemia; 11 had meningitis and bacteraemia.
Of HSV infections: 3 disseminated disease, 3 CNS disease, 4 SEM disease. 3 children with HSV infections had fever: 1 was well appearing, one was lethargic, one had vesicals on eye lid. 5 presented with rash; 6 presented with vesicular lesions (scalp, eyelid, generalized, genitourinary area) |
|
|
[94] |
Caviness, A.C., G.J. Demmler, and B.J. Selwyn, Clinical and laboratory features of neonatal herpes simplex virus infection: a case-control study. Pediatr Infect Dis J, 2008. 27(5): p. 425-30 |
B |
Historic case control study |
Setting: tertiary hospital, US, 1991 – 2005
Patients; neonates ≤28 days old, admitted to the hospital from the ED, or transferred from another hospital, who underwent evaluation for HSV infection
Controls were 160 neonates 1:4 matched on time of presentation (within 2 weeks of case) with 2 controls before and 2 controls after; controls had to be admitted for non surgical reasons, had to undergo HSV testing, and were not diagnosed with HSV infection
Controls could not be neonates who were not admitted from the ED, were HSV positive at a different laboratory than used for study purposes and not confirmed by the for this study used virologic laboratory database, or had evidence of intrauterine HSV infection, defined as scarred skin lesions, chorioretinitis, retinal dysplasia, hydroencephaly, microencephaly, and/or intracranial calcification.
|
|
|
HSV infection: HSV DNA PCR, HSV antigen detection by direct IF assay, viral culture, performed on any tissue pre- or post-mortem, if infection was confirmed by virologic test result and in patient chart.
Disseminated disease: hepatitis, pneumonitis, disseminated intravascular coagulopathy, and/or positive liver/lung/blood HSV PCR/viral culture CNS infection: hypotonia, seizures, abnormal brain imaging, abnormal EEG, CSF pleiocytosis, CSF proteinosis, findings on autopsy consistent with HSV infection of the brain, and/or positive CSF HSV PCR/viral culture
SEM: HSV by IF assay/PCR/viral culture in lesions of skin, eye, mouth, and no evidence of disseminated HSV disease and/or CNS HSV infection
Leukocytosis: preterm neonates >50×106/L WBCand term neonates>20×106/L WBC in liquor |
40 neonates had HSV infection: HSV type 1 in 27.5% and HSV type 2 in 72.5%
Disseminated disease: 37.5%, CNS disease 37.5%, SEM disease 25%
All children with CNS disease received acyclovir, but not all children with disseminated disease received acyclovir therapy (87%, 2 never, 4 at admission, 9 later during hospitalisation). Disseminated diseased had a 80% mortality, all children with CNS disease and SEM disease could finally be discharged from hospital.
HSV infection was associated with maternal fever: OR 5.8, 95% CI 2.3 – 14.5., Especially in children with disseminated disease (60% vs 7% CNS disease vs 20% SEM disease)
Associated with disseminated disease only: Respiratory distress (73%), hypothermia (27%), jaundice (23%), thrombocytopenia (53%), elevated hepatic enzymes (AST 73%, ALT 47%)
Associated with CNS disease only: Seizure (36%)
Among children with vesicular rash and HSV infection: (95% CI are wide and given in paper) Postnatal HSV contact, sens 21%, spec 97% CSF pleiocytosis: sens 50%, spec 76% Postnatal HSV contact and CSF pleiocytosis: sens 6%, spec 98%
Among children without vesicular rash and HSV infection: Maternal fever: sens 43%, spec 95% Mechanical ventilation for respiratory distress: sens 48%, spec 98% CSF pleiocytosis: sens 64%, spec 83% Maternal fever and respiratory distress: sens 29%, spec 100% Maternal fever and CSF pleiocytosis: sens 9%, spec 100%
Among children without vesicular rash and HSV infection: (model also adjusted for prematurity, delivery type, postgestational neonatal age) Maternal fever OR 28.9 (95% CI 1.3 – 631.1) Severe respiratory distress OR 2.7 (95% CI 1.0 – 641.8) CSF pleicytosis OR 19.9 (95% CI 1.9 – 208.6) 2nd Model HSV contact postnatal: OR 9.0 (95% CI 1.3 – 60.4) CSF pleiocytosis: OR 3.4 (95% CI 1.0 – 11.0) |
|
|
[95] |
Kneen, R., et al., The management of infants and children treated with aciclovir for suspected viral encephalitis. Arch Dis Child, 2010. 95(2): p. 100-6. |
B |
|
Setting: admitted children, pediatric ward, UK, 6 month period in 2005
Patients: previously healthy infants and children, mean age 2 years old (range 2 days to 14 years), who received acyclovir for suspected encephalitis, defined as a child with fever or history of febrile illness and a reduced level of consciousness, irritability, or a change in personality or behaviour or focal neurologic signs.. Children who received acyclovir but had localised skin infection or cutaneous varicella zoster infection were excluded. |
|
|
Proven viral encephalitis: viral cause identified
Clinically diagnosed encephalitis: clinical picture, CSF findings and other investigations consistent with viral encephalitis, but no virus was identified. |
2 out 52 children had proven HSV encephalitis, 2 had clinical encephalitis with no causative agent identified.
40 children had lumbar punction: 13 cases provide incomplete data, 19 cases had liquor punction at day of admission; CSF PCR HSV testing was performed in 27 (53%) children, of which 1 was positive.
Initial dose of acyclovir was incorrect in 38 children; median length of acyclovir treatment was 4 days (range 1 to 21 days), with 6 children getting treatment for 10 days or longer
In 14 children there appeared to be no valid indication to start acyclovir treatment according to NICE guidelines: new onset afebrile seizure (n=4), suspected sepsis/meningitis in child < 3 months (n=4), afebrile status epilepticus in child with neurologic comorbidity (n=2), acute cerebellitis, malfunction VP drain, deliberate drug overdose, afebrile seizure after head injury (all n=1)
In 3 children (8%) CSF bacterial culture was positive; in another 4 children bacterial meningitis was diagnosed on positive blood culture (no CSF available) |
|
|
[96] |
Long, S.S., et al., Herpes simplex virus infection in young infants during 2 decades of empiric acyclovir therapy. Pediatr Infect Dis J, 2011. 30(7): p. 556-61. |
B |
Retrospective case study |
Setting: pediatric department,admiited children, US, 1988 – 2009
Patients: children <60 days, that were admitted from the ED, or were sent from the office of primary care provider, or were transferred from another hospital. Children who were transfeered from birth hospital, or after diagnosis of HSV infection was made elsewhere, or onset of HSV disease was at the NICU, were excluded. Cases were identified from virology and serology database (PCR, direct fluorescent antibody test, virall culture), and from discharge DSM diagnoses,. |
|
|
Confirmed HSV infection: compatible clinical course and clinical specimen positive for HSV by OCR assay or culture.
Probable HSV infections: clinical course suggestive of HSV infection (healing vesicular lesions, culture perfomed of lesions after onset acyclovir, or aseptic meningitis without CSF PCR testing) plus some combination of HSV IgG and IgM antibody (positive in CSF or rising during hospitalisation), specific abnormalities on EEG, increased gray matter signal on MRI (t2 or flair or diffusion weighted) in focal/multifocal or nonfocal patterns.
Presenting catergories: Mucocutaneous HSV: presence of vesicles on skin, ulcers in mouth, conjunctivitis/cloudy cornea Neurologic HSV: history of or witnessed seizure in ED, inconsolable irritability, poor tone Non-specific HSV: Fever, hypothermia, poor feeding, decreased activity, apnea in absence of mucocutaneous or neurologic sympotoms or signs.
Final HSV categorisation: Neurologic disease: positive HSV PCR in CSF, or CSF pleiocytosis with HSV infection diagnosed otherwise confirmed or probable.
SEM disease: mucocutaneous lesions at presentation, in absence of criteria for CNS or disseminated disease
Pleiocytosis: ≥2×106/L 0 WBCinfants ≤28 days, or ≥9 ×106/L WBC for children ≥29 days in CSF
|
32 infants had perinatally acquired HSV infection. In 17 children typing was pssible: 15 children (88%) had HSV type 2. Average of 1.5 cases/year.
All 32 received acyclovir at admission.
50% had non specific complaints, 75% had fever. 31% presented with mucocutaneous complaints (n=10), seizures 19% (in all 6 neurologic HSV cases); hypothermia 13% (n=4). 22/29 children appeared nontoxic and not ill appearing (76%)
CNS disease: 75% (n=24), of whom 40% (4/10) of children who presented with mucocutaneous lesions, 83% of children who presented with seizures, and 94% of whom presented with nonspecific complaints (15/16) SEM: 19% (n=6), disseminated: 9% (n=3)
90% of children were aged ≤21 days, and 94% of those with non specific complaints.
Laboratory and CSF findings were not associated with HSV infection.
Of all patients treated empirically with acyclovir 1.3% had HSV infection. |
|
|
[99] |
McGuire, J.L., et al., Herpes Simplex Testing in Neonates in the Emergency Department. Pediatr Emerg Care, 2012. |
B |
Retrospective Nested case control study |
Setting: emergency department, US, 2005 – 2007
Patients: infants aged 0 – 28 days (median age: 14 days, IQR 7 – 22 days)who had lumbar punction performed at the ED. Subjects were identified by the ED billing records and clinical virology records database. |
|
|
CSF pleiocytosis: >22 WBC/mm3 ; traumatic LP when >500×106/L RBC
serious bacterial infections: UTI (culture by suprapubic punction or catheterisation, in association with positive urinalysis), bacteraemia (positive bacterial culture), bacterial meningitis (CSF bacterial culture, or CSF pleiocytosis and positive Gram stain if patients had received antibiotics prior to lumbar punction) |
CSF HSV PCR testing was performed in 266 (47%) of 570 neonates; no children with HSV infection were diagnosed in children who did not undergo lumbar punction.
Prevalence of HSV CNS infection: 0.5% (95% CI 0 – 1.1,n=3) Prevalence of bacterial meningitis: 1.6% (95% CI 0.6 – 2.6%) Prevalence of all SBI 8.4% (95% CI 6.1 – 10.7); UTI 5.1 (95% CI 3.3 – 6.9); bacteraemia 18% (95% CI 0.8 – 3.2%)
3 HSV infections in children were in children aged 6 to 18 days old; one was hypothermic without CSF pleiocytosis, 2 were normothermic with CSF pleiocytosis.
Performance of HSV testing was not associated with known risk factors of HSV infection (ie. CSF mononuclear pleiocytosis, or method of delivery)
HSV PCR testing was associated with: transport from outside hospital: OR 3.91 (95% CI 3.09 – 4.95), concurrent enterovirus testing OR 7.27 (95% CI 5.30 – 9.98), hypothermia OR 1.46 (95% CI 1.17 – 1.83), seizures OR 13.75 (95% CI 5.60 – 33.76), tachypnea OR 3.69 (95% 2.32 – 5.80), hypotension OR 6.89 (95% CI 5.68 – 8.37), and vesicular rash OR 18.70 (95% CI 1.28 – 273.68).
|
|
Verantwoording
Autorisatiedatum en geldigheid
Laatst beoordeeld : 01-12-2013
Laatst geautoriseerd : 01-12-2013
Geplande herbeoordeling : 01-01-2018
De richtlijn dient elke vijf jaar gereviseerd te worden. De geldigheid van de richtlijn komt eerder te vervallen als nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
Algemene gegevens
Deze richtlijn is tot stand gekomen door financiering van Stichting Kwaliteitsgelden Medisch Specialisten (SKMS).
Juridische betekenis van richtlijnen
Richtlijnen zijn geen wettelijke voorschriften, maar ‘systematisch ontwikkelde op evidence’ gebaseerde aanbevelingen bedoeld om hulpverleners en patiënten te ondersteunen in het besluitvormingsproces voor diagnostiek en behandeling. Aangezien deze aanbevelingen hoofdzakelijk gebaseerd zijn op de ‘gemiddelde patiënt’, kunnen zorgverleners op basis van hun professionele autonomie zonodig afwijken van de richtlijn. De aanbevelingen die in de huidige richtlijn staan vermeld, zijn te vertalen naar lokale protocollen die zijn toegespitst op de plaatselijke situatie. Afwijken van richtlijnen is, als de situatie van de patiënt dat vereist, soms zelfs noodzakelijk. Wanneer van een richtlijn wordt afgeweken, dient dit beargumenteerd en gedocumenteerd te worden.
Doel en doelgroep
Aanleiding
Koorts komt frequent voor bij kinderen. Elk gezond kind maakt gemiddeld acht infecties met koorts door in de eerste achttien levensmaanden [1]. Voor 20-40% van deze kinderen wordt een arts geconsulteerd in verband met koorts, met de hoogste prevalentie in de leeftijd van 6 tot 18 maanden.
Jaarlijks worden ongeveer 300.000 kinderen gezien op de SEH van Nederlandse ziekenhuizen. Ongeveer de helft van de kinderen die de kindergeneeskundige SEH bezoekt, komt vanwege koorts [2]. Het merendeel van deze kinderen heeft een virale infectie die geen verdere behandeling behoeft. Een ernstige (bacteriële) infectie is aanwezig bij 10-15% van de kinderen met koorts en kan bij te late onderkenning een gecompliceerd of eventueel fataal beloop kennen [3]. Het grote dilemma is het vroegtijdig onderscheiden van kinderen met een ernstige infectie (meningitis, sepsis, urineweginfectie, pneumonie) van de overgrote meerderheid van kinderen met een zelflimiterende aandoening. Als onderdeel van de diagnostische aanpak vindt bij ongeveer de helft van kinderen met koorts die zich op de SEH presenteren, aanvullende diagnostiek (bloedonderzoek, thoraxfoto, urineonderzoek) plaats, bij een derde een observationele opname, die bij een groot deel (achteraf) onnodig blijkt [3]. Vooral de (kortdurende) observationele opname neemt toe [4]. Sinds de introductie van vaccinatiestrategieën (Haemophilus influenzae type b (Hib)-vaccinatie in 1993, pneumokokkenvaccinatie in 2006) is het spectrum van diagnoses veranderd [5, 6], en de kans op zeer ernstige diagnoses sterk verlaagd [7]. Bij het verschuiven van het spectrum van bacteriële verwekkers door vaccinatie is er ook een verandering in de indicatie voor diagnostiek en behandeling. Eerdere richtlijnen beoogden vooral het identificeren van het kind met koorts zonder focus [8, 9], met een risico op occulte bacteriëmie, welke diagnose vooral relevant is bij pneumokokkeninfecties. Verder zijn bepaalde typische klinische kenmerken (zoals de hoogte van de koorts bij Hib-infectie) tegenwoordig minder relevant [21].
Een complicerende factor bij de beoordeling van het kind met koorts is dat het veelal jonge kinderen betreft. Het klinische beeld bij jonge kinderen met koorts kan dramatisch verslechteren in korte tijd. Daarentegen kan een kind met een virale infectie aanvankelijk ziek lijken, maar snel herstellen. Daar ernstige ziekten met koorts bij kinderen minder frequent voorkomen bestaat enerzijds het gevaar van overdiagnostiek en -behandeling en anderzijds van het (te) laat onderkennen van het ernstig zieke kind. Per jaar overlijden 23 kinderen in Nederland aan een infectieziekte die (bij tijdige onderkenning) goed te behandelen zou zijn geweest (RIVM, 2011).
De zorg bij ouders over een ernstige oorzaak bij een kind met koorts is groot [10]. In een studie naar de reactie van ouders wanneer hun kind acuut ziek werd, bleek dat ouders hoofdzakelijk bezorgd zijn over koorts, hoesten en de kans op meningitis [11]. Een groot deel van de ouders bezoekt de SEH zonder verwijzing via de huisarts. Bij kinderen met een ernstige infectie hebben ouders vaak hun bezorgdheid terecht geuit [12]. Bij te late onderkenning van ernstige infecties blijkt vaak eerder wel adequaat hulp te zijn gezocht door ouders [13], maar is instructie voor herbeoordeling bij verslechtering onvolledig gebleken. De rol van de ouders en de aard van instructie ten aanzien van follow-up is in de huidige richtlijnen onvoldoende belicht [14, 15].
Doelstelling
Evidence-based onderbouwing van de beoordeling en de eerste behandeling van het kind met koorts in de tweedelijnszorg teneinde enerzijds ernstige infecties vroegtijdig te
herkennen en anderzijds overdiagnostiek te beperken.
Toelichting
In deze richtlijn verstaan we onder ‘ernstige infecties’ die infecties die interventie behoeven, zoals ernstige bacteriële infecties (meningitis, sepsis, pneumonie, urineweginfectie, septische arthritis, osteomyelitis) en encefalitis (HSV). Bij de samenvatting van de aanbevelingen dient te worden opgemerkt dat de brede differentiaal diagnose bij het kind met koorts raakvlakken vertoont met specifieke ziektebeelden, welke in deze algemene richtlijn voor het kind met koorts niet volledig zijn uitgediept.
Doelgroep
Deze richtlijn is bedoeld voor alle zorgverleners in de tweede lijn, betrokken bij de opvang van het kind van 0 - 16 jaar met koorts, verdacht van een infectie. Daarnaast is de richtlijn bedoeld voor ouders van kinderen met koorts. De richtlijn geldt niet voor de neonatale sepsis en de gehospitaliseerde neonaat. De richtlijn sluit aan bij de NHG-standaard [15]. Koorts is een symptoom van infectie. Het is van belang ernstige infecties vroegtijdig te herkennen, zodat adequaat gehandeld kan worden. Van belang is echter ook dat er geen overdiagnostiek plaatsvindt bij kinderen zonder ernstige infectie.
Vanuit dit perspectief is het doel van deze richtlijn:
Evidence-based onderbouwing van de beoordeling, diagnostisch beleid en eerste handelingen bij het kind met koorts in de tweedelijnszorg, teneinde ernstige infecties vroegtijdig te herkennen en overdiagnostiek te beperken.
Samenstelling werkgroep
Projectteam
Mw. dr. R. Oostenbrink (projectleider), kinderarts Erasmus MC-Sophia, Rotterdam
Dhr. drs. R. G. Nijman (arts), Erasmus MC-Sophia, Rotterdam
Mw. drs. M.K. Tuut (epidemioloog, projectadviseur)
Mw. dr. L.M.A.J. Venmans (epidemioloog)
Werkgroepleden
Dhr. dr. G.J. Driessen, SPII, kinderarts-infectioloog/immunoloog, Erasmus MC-Sophia, Rotterdam
Dhr. dr. R.H. Dijkstra, NHG
Mw. A. Horikx, KNMP (meelezer)
Mw. Dr. W.M. Klein, NVvR, radioloog UMCN St Radboud Nijmegen (meelezer)
Dhr. dr. R. Kornelisse, sectie Neonatologie NVK, neonatoloog, Erasmus MC-Sophia, Rotterdam
Mw. dr. T. Krediet, sectie Neonatologie NVK (meelezer)
Mw. drs. N. Oteman, NHG
Mw. H. Rippen, Stichting Kind en Ziekenhuis
Mw. dr. Y.B. de Rijke, NVKC, klinisch chemicus Erasmus MC-Sophia, Rotterdam
Mw. M. Steijn, V&VN, verpleegkundig specialist neonatologie IJsselland ziekenhuis, Capelle a/d IJssel (meelezer)
Drs. L.P. Tan, NVZA, Ziekenhuisapotheker Groene Hart Ziekenhuis, Gouda(meelezer)
Mw. dr. M. Verboon, sectie Neonatologie NVK, neonatoloog UMC Utrecht
Mw. dr. E. de Vries, SPII, kinderarts-infectioloog/immunoloog, Jeroen Bosch Ziekenhuis, ’s-Hertogenbosch
Mw. drs. A. van Wermeskerken, SAP, kinderarts Flevoziekenhuis, Almere
Mw. dr. M. van Westreenen, NVMM, microbioloog Erasmus MC, Rotterdam
Mw. drs. M.P.W. Zaanen-Bink, NVSHA, SEH-arts KNMG, St.Antonius Ziekenhuis, Nieuwegein
De werkgroep is multidisciplinair samengesteld: beoefenaars uit verschillende disciplines betrokken bij de diagnostiek en behandeling van het kind met koorts en verdacht van infectie in de tweede en derde lijn zijn verzocht te participeren. Als aanvulling hierop werden werkgroepleden gevraagd vanuit de wetenschappelijke vereniging van huisartsgeneeskunde en vanuit de patiëntengroep. Leden van de werkgroep werden namens de betreffende (wetenschappelijke) verenigingen verzocht zitting te nemen in de werkgroep op grond van hun persoonlijke expertise en/of affiniteit met het onderwerp. Het projectteam was verantwoordelijk voor het formuleren van de uitgangsvragen, verrichten van de literatuurzoekstrategie, het uitwerken van de uitgangsvragen en het formuleren van de richtlijntekst. De werkgroepleden beoordeelden en adviseerden in deze stappen.
Belangenverklaringen
De werkgroepleden hebben een belangenverklaring ingevuld waarin ze hun banden met de farmaceutische industrie hebben aangegeven. De verklaringen liggen ter inzage bij de NVK.
Inbreng patiëntenperspectief
Het perspectief van de ouders van patiënten en patiënten is meegenomen door vertegenwoordiging van de directrice van Stichting Kind en Ziekenhuis in de werkgroep.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de ontwikkeling van het concept van de richtlijn is zo veel mogelijk rekening gehouden met de implementatie van de richtlijn en de daadwerkelijke uitvoerbaarheid van de aanbevelingen. De definitieve richtlijn is onder de verenigingen verspreid en via de website van de NVK (www.nvk.nl) elektronisch beschikbaar gesteld. Op wetenschappelijke bijeenkomsten van de betrokken wetenschappelijke verenigingen zijn de aanbevelingen van de richtlijn gepresenteerd. Verder kan de lekensamenvatting uit deze richtlijn dienen als patiëntenvoorlichtingsmateriaal.
Om de implementatie en evaluatie van deze richtlijn te stimuleren, zijn interne indicatoren ontwikkeld aan de hand waarvan de implementatie steekproefsgewijs kan worden gemeten. Indicatoren geven in het algemeen de zorgverleners de mogelijkheid te evalueren of zij de gewenste zorg leveren. Zij kunnen daarmee ook onderwerpen voor verbeteringen van de zorgverlening identificeren. De interne indicatoren die bij de onderhavige richtlijn zijn ontwikkeld, worden behandeld in hoofdstuk 5 van deze richtlijn.
Werkwijze
De ontwikkeling van de richtlijn Koorts bij kinderen is gefinancierd door Stichting Kwaliteitsgelden Medisch Specialisten (SKMS). Van januari 2012 tot juli 2013 is aan de ontwikkeling van de richtlijn gewerkt door leden van de (kern)werkgroep.
Allereerst werd een knelpuntenanalyse onder de werkgroepleden uitgevoerd om de huidige werkwijze ten aanzien van de diagnostiek en behandeling van kinderen met koorts in Nederland in kaart te brengen. Tevens werd de leden gevraagd een prioritering aan te brengen in de gemelde knelpunten. De knelpunten werden gecategoriseerd in verschillende groepen: diagnostische waarde van symptomen, diagnostische waarde van laboratoriumparameters, indicatie voor aanvullend onderzoek, indicatie voor virale diagnostiek, indicatie voor empirische behandeling, vragen t.a.v. antipyretica en vragen t.a.v. follow-up. De knelpunten werden vertaald in uitgangsvragen. Vervolgens werd volgens de methode van Evidence-Based Richtlijn Ontwikkeling (EBRO) per vraag een uitgebreid literatuuronderzoek verricht. In eerste instantie werd gezocht naar evidence-based richtlijnen. Hierbij werd gebruik gemaakt van de volgende databases: GIN, SUMSEARCH, Clinical evidence van BMJ, SIGN en de TRIP DATABASE, en www.guidelines.gov (National Guidelines Clearinghouse, USA). De gevonden richtlijnen werden op kwaliteit beoordeeld door de kernwerkgroepleden met behulp van het AGREE II-instrument [18]. Wanneer er een valide richtlijn werd gevonden, werd de evidence uit de richtlijn gebruikt om de vragen te beantwoorden. De met AGREE II vastgestelde domeinscores werden gebruikt als houvast voor de beoordeling van de richtlijn. Wanneer er geen geschikte richtlijn werd gevonden, werd gezocht naar systematische literatuuroverzichten in Medline en Embase. Er werd gebruik gemaakt van zoektermen zoals beschreven in. Aanvullend werden originele studies gezocht vanaf het moment dat de zoekactie in de review eindigde. De geselecteerde literatuur werd beoordeeld op kwaliteit en inhoud met behulp van formulieren van het Cochrane Center (https://netherlands.cochrane.org/beoordelingsformulieren-en-andere-downloads). Aan elk geselecteerd artikel werd een mate van bewijskracht toegekend zoals vermeld in Appendix C. Indeling van onderzoeksresultaten naar mate van bewijskracht. De volledige (evidence-based) uitwerking van de uitgangsvragen met de daarbij geformuleerde conclusies werd geheel voorbereid door het projectteam. De gehele werkgroep formuleerde de definitieve aanbevelingen. Naast de evidence werden hierbij ‘overige overwegingen’ uit de praktijk, die expliciet genoemd werden, meegenomen. De werkgroep kwam in totaal vier keer bijeen: één keer om uitgangsvragen te formuleren, twee keer om de resultaten van een systematische literatuursearch en overige overwegingen te bespreken en één keer om de definitieve aanbevelingen te formuleren. Voor enkele uitgangsvragen, namelijk uitgangsvragen 1, 2, en 16 - 19, was het niet mogelijk om door middel van literatuuronderzoek volgens de EBRO-methode op systematische wijze de antwoorden te zoeken. De formulering van aanbevelingen ter beantwoording van deze vragen is tot standgekomen op basis van consensus binnen de werkgroep.
Indeling van onderzoeksresultaten naar mate van bewijskracht
|
. |
Interventie |
Diagnostisch accuratesse onderzoek |
Schade of bijwerkingen, etiologie, prognose* |
|
A1 |
Systematische review van tenminste twee onafhankelijk van elkaar uitgevoerde onderzoeken van A2-niveau |
||
|
A2 |
Gerandomiseerd dubbelblind vergelijkend klinisch onderzoek van goede kwaliteit van voldoende omvang |
Onderzoek ten opzichte van een referentietest (een ‘gouden standaard’) met tevoren gedefinieerde afkapwaarden en onafhankelijke beoordeling van de resultaten van test en gouden standaard, betreffende een voldoende grote serie van opeenvolgende patiënten die allen de index- en referentietest hebben gehad |
Prospectief cohortonderzoek van voldoende omvang en follow-up, waarbij adequaat gecontroleerd is voor ‘confounding’ en selectieve follow-up voldoende is uitgesloten. |
|
B |
Vergelijkend onderzoek, maar niet met alle kenmerken als genoemd onder A2 (hieronder valt ook patiënt-controleonderzoek, cohortonderzoek) |
Onderzoek ten opzichte van een referentietest, maar niet met alle kenmerken die onder A2 zijn genoemd |
Prospectief cohortonderzoek, maar niet met alle kenmerken als genoemd onder A2 of retrospectief cohortonderzoek of patiëntcontroleonderzoek |
|
C |
Niet-vergelijkend onderzoek |
||
|
D |
Mening van deskundigen |
||
* Deze classificatie is alleen van toepassing in situaties waarin om ethische of andere redenen gecontroleerde trials niet mogelijk zijn. Zijn die wel mogelijk dan geldt de classificatie voor interventies.
Niveau van bewijskracht van de conclusie op basis van het aan de conclusie ten grondslag liggende bewijs
|
|
Conclusie gebaseerd op |
|
1 |
Onderzoek van niveau A1 of tenminste twee onafhankelijk van elkaar uitgevoerde onderzoeken van niveau A2 |
|
2 |
1 onderzoek van niveau A2 of tenminste twee onafhankelijk van elkaar uitgevoerde onderzoeken van niveau B |
|
3 |
1 onderzoek van niveau B of C |
|
4 |
Mening van deskundigen |
Zoekverantwoording
Zoekacties zijn opvraagbaar. Neem hiervoor contact op met de Richtlijnendatabase.