Behandeling op de Stroke Unit
Uitgangsvraag
- Moeten patiënten met een herseninfarct of hersenbloeding op een stroke unit worden opgenomen en waar moet een stroke unit aan voldoen?
- Zijn monitoring en strikt reguleren (dat wil zeggen, binnen fysiologische grenzen houden) van parameters zoals serumglucose, zuurstofsaturatie en lichaamstemperatuur zinvol bij patiënten met een acuut herseninfarct of hersenbloeding?
- Wat is de effectiviteit van maatregelen om verslikpneumonieën te voorkomen door systematisch monitoren van de slikfunctie en behandelen van dysfagie?
- Wat is de effectiviteit van maatregelen om diepe veneuze trombose te voorkomen?
Aanbeveling
Stroke unit behandeling algemeen
Neem patiënten met een acuut herseninfarct of hersenbloeding op ter observatie en behandeling op een stroke unit of neuro-medium care, tot aan ontslag.
Een multidisciplinair stroke unit team dient te bestaan uit een hoofdbehandelaar (in Nederland zal dit bijna altijd een neuroloog zijn), speciaal getrainde verpleegkundigen, een revalidatiearts, een fysiotherapeut, een ergotherapeut, een logopedist en een maatschappelijk werker. Inbreng van een diëtist, een neuropsycholoog en de mogelijkheid van vlotte consultatie van een internist en cardioloog zijn van belang.
De stroke unit is ingebed in een stelsel van passende nazorgvoorzieningen. Regelmatige (bij)scholing van de leden van het stroke-team is essentieel om een hoog niveau van zorg te handhaven. Stroke units kunnen een doelmatige, d.w.z. kosteneffectieve schakel vormen in de zorgketen voor patiënten met een herseninfarct of hersenbloeding. De stroke unit is het meest effectief als het één fysieke plaatsgebonden unit betreft.
Bij ontslag naar een volgende instelling of naar huis moet de volgende informatie beschikbaar worden gemaakt: neurologische diagnose; beschrijving van de neurologische uitval en actuele functionele toestand van de patiënt; psychosociale gegevens; neuropsychologische status op het moment van ontslag; stoornissen en beperkingen op het gebied van de communicatie; adviezen omtrent medische, verpleegkundige en paramedische behandelingen.
Glucose, temperatuur
Bepaal bij opname het serumglucose, meet tenminste dagelijks de lichaamstemperatuur. De effectiviteit van binnen fysiologische grenzen houden van deze parameters is niet aangetoond. Doe onderzoek naar het bestaan van een infectie indien koorts optreedt.
Slikproblemen
Doe een watersliktest bij opname in het ziekenhuis voordat de patiënt iets te drinken of vast voedsel wordt aangeboden. Documenteer (on)veilig slikken in het patiëntendossier. Herhaal de test dagelijks bij patiënten met een gestoorde slikfunctie, en (na een normale test) bij neurologische achteruitgang.
De test kan worden uitgevoerd door daartoe geschoolde verpleegkundigen. Vervolgens kan onder deskundige begeleiding orale vocht- en voedseltoediening worden geïntroduceerd.
Trombose profylaxe (direct overgenomen uit richtlijn antitrombotisch beleid, 2016)
Geef patiënten met een herseninfarct die immobiel zijn (niet zelfstandig naar het toilet kunnen lopen) medicamenteuze tromboseprofylaxe met een LMWH. Geef geen elastische compressiekousen.
Geef patiënten met een hersenbloeding die immobiel zijn (niet zelfstandig naar het toilet kunnen lopen) in de eerste twee tot vier dagen intermitterende pneumatische compressie (IPC) of geen tromboseprofylaxe en overweeg daarna te starten met medicamenteuze tromboseprofylaxe met een LMWH. Geef geen elastische compressiekousen.
Overwegingen
Een stroke unit zal een bepaalde minimale omvang moeten hebben om een stroke-team te kunnen laten functioneren en expertise te laten opdoen en behouden. De acute stroke units in de meta-analyse hadden typisch een instroom van patiënten van minimaal 200 per jaar (Stroke Unit Trialists Collaboration, 2013). Bij een ligduur van gemiddeld 1 week is dan een gemiddelde grootte van 4 bedden nodig, maar het is verstandig om de stroke unit de mogelijkheid te geven te krimpen of te groeien, al naar gelang de fluctuatie in het aanbod van patiënten. Stroke units in Scandinavische en Angelsaksische landen bestaan niet zelden uit een gecombineerde unit voor acute opvang en revalidatie. Patiënten verbleven gedurende de gehele opnameperiode in de stroke unit.
In Nederland vindt in het algemeen de acute opvang in het ziekenhuis plaats, alwaar ook de een aanvang wordt gemaakt met de revalidatie. Na enkele dagen kan al overplaatsing naar een geriatrische revalidatie-unit of centrum voor medisch specialistische revalidatie voor een langduriger revalidatietraject plaatsvinden. Hieruit volgt dat patiënten gedurende de gehele ziekenhuisperiode in de stroke unit dienen te verblijven, om het effect in de meta-analyse te kunnen benaderen.
De werkgroep is van mening dat de communicatie tussen de verschillende instellingen en hulpverleners die met de zorg voor de patiënt met een beroerte te maken hebben volgens vaste afspraken gestructureerd en tijdig dient te verlopen. Een mogelijkheid is om het transmuraal zorgdossier, dat met de patiënt meegaat, binnen de stroke service te hanteren. Op termijn kan een transmuraal elektronisch zorgdossier de ideale oplossing zijn. Binnen een stroke service moeten mogelijkheden voor vlotte transmurale consultatie worden gerealiseerd.
Het multidisciplinaire overleg binnen een stroke-team is een wezenlijk onderdeel van de werkwijze van een stroke unit en medebepalend voor het effect van de zorg voor de patiënt met een beroerte. Er is geen onderzoek bekend naar het effect van bepaalde vormen van transmurale communicatie of het effect van een zorgcoördinator of transferverpleegkundige.
Zoals uit het bovenstaande reeds duidelijk werd, ontbreekt het bewijs voor de effectiviteit van specifieke maatregelen op het gebied van monitoren en reguleren van fysiologische parameters. Dit neemt niet weg dat correctie van grote afwijkingen toch geïndiceerd kan zijn.
Op dit moment zijn geen andere onderzoeken dan die van Middleton bekend die het effect van implementatie van strikte verpleegkundige protocollen voor het behandelen van koorts, hyperglykemie en slikproblemen hebben onderzocht bij opname op een stroke unit in een ziekenhuis. Van de genoemde interventies op deze parameters is niet aangetoond dat zij effect hebben op sterfte of functioneel herstel. Wel is aangetoond dat met de toepassing van de slikscreening en dysfagiebehandeling pneumonieën en luchtweginfecties kunnen worden voorkomen. Vanwege de plausibiliteit van een effect van de maatregelen en het algemene effect dat uitgaat van een goed georganiseerde en geprotocolleerde stroke unit, doet de werkgroep toch enige aanbevelingen. De werkgroep beveelt acupunctuur niet als therapie voor dysfagie aan, omdat het werkingsmechanisme achter deze behandeling niet duidelijk is, en de interventie te summier beschreven is.
Onderbouwing
Al sinds de jaren 90 is op grond van systematische reviews duidelijk geworden dat opname en behandeling van patiënten in stroke units leidt tot minder sterfte en minder afhankelijkheid dan opname en behandeling op een algemene verpleegafdeling en in een ziekenhuis. Alhoewel er veel gediscussieerd is over het behandelcontrast in deze systematische reviews, bestaat nu consensus dat deze conclusie ook naar de Nederlandse situatie generaliseerbaar is.
Nog steeds is het niet helemaal duidelijk waarom stroke units effectiever zijn dan algemene zorg. Stroke units verschillen van algemene ziekenhuisafdelingen door meer gespecialiseerde verpleegkundigen en artsen, meer protocollen en actievere vroege revalidatie. De vraag is of monitoring en regulering van fysiologische parameters hierbij een rol speelt. Daarbij moet men bedenken dat tijdens de eerste dagen na een acuut herseninfarct of hersenbloeding 20 tot 50% van de patiënten koorts heeft (>37,5 graden Celsius), ongeveer 50% een gestoorde glucosetolerantie (hyperglycemie) heeft en 37% tot 78% slikproblemen (dysfagie) heeft. Dit betekent dat kleine effecten op patiëntniveau, toch grote gezondheidseffecten op groepsniveau kunnen betekenen.
|
Matig GRADE |
Stroke unit behandeling van patiënten met een acuut herseninfarct of hersenbloeding leidt tot lagere sterfte en beter herstel op middellange termijn. Het effect van de behandeling is onafhankelijk van ernst van de neurologische uitval en leeftijd van de patiënt. |
|
Laag GRADE |
Strikte toepassing van verpleegkundige protocollen voor screening op dysfagie en voor temperatuur- en glucosemanagement met bijbehorende training en controle van opvolgen van protocollen kan leiden tot lagere sterfte en afhankelijkheid van patiënten met een hersenbloeding of herseninfarct (Middleton, 2011). |
|
Matig GRADE |
Er zijn aanwijzingen dat screenen op dysfagie middels een watersliktest, al of niet met O2-saturatiemeting, gevolgd door sliktraining en vloeibare voeding via neus-maagsonde of percutane gastroscopische gastrostomie leidt tot minder slikstoornissen en minder pneumonieën bij patiënten met een hersenbloeding of herseninfarct (Geeganage, 2012). |
1. Moeten patiënten met een herseninfarct of hersenbloeding op een stroke unit worden opgenomen en waar moet een stroke unit aan voldoen?
Stroke units
Uit een meta-analyse van gerandomiseerde onderzoeken blijkt dat niet alleen de mortaliteit na een beroerte, maar ook het aantal opgenomen patiënten in instellingen voor chronische zorg en de gemiddelde verpleegduur, afnemen door behandeling in zogenaamde stroke units, in vergelijking met opname op een algemene neurologische of interne afdeling (Stroke Unit Trialists Collaboration, 2013). Het positieve effect van een stroke unit wordt waarschijnlijk veroorzaakt door een samenspel van verschillende factoren, zoals goed geprotocolleerde zorg, betere en snellere diagnostiek en sneller ingrijpen bij complicaties, een technisch betere verpleging (verslikken, decubitus en incontinentie) en intensievere revalidatie (Govan, 2007).
Figuur 1 Meta-analyse van effect van stroke unit behandeling versus behandeling op algemene afdeling: sterfte of afhankelijkheid bij einde follow-up (Stroke Unit Trialists Collaboration, 2013)
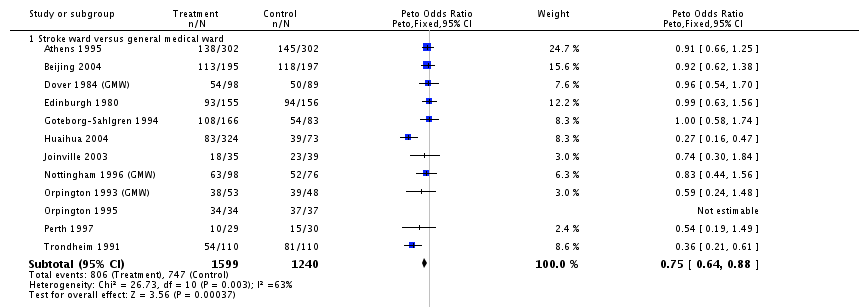
Een probleem bij de interpretatie van de meta-analyse is dat zowel het begrip stroke unit als de controlebehandeling niet zeer scherp zijn omschreven. Alle studies hadden in elk geval als gemeenschappelijk kenmerk een multidisciplinaire aanpak door een team van professionele gezondheidswerkers met speciale interesse voor en kennis van de behandeling van beroertes. De voordelen van stroke unit behandeling waren het meest duidelijk in units die bestonden uit een plaatsgebonden eenheid. Vanwege de slecht omschreven interventie noemen we de bewijkskracht niet hoog maar matig.
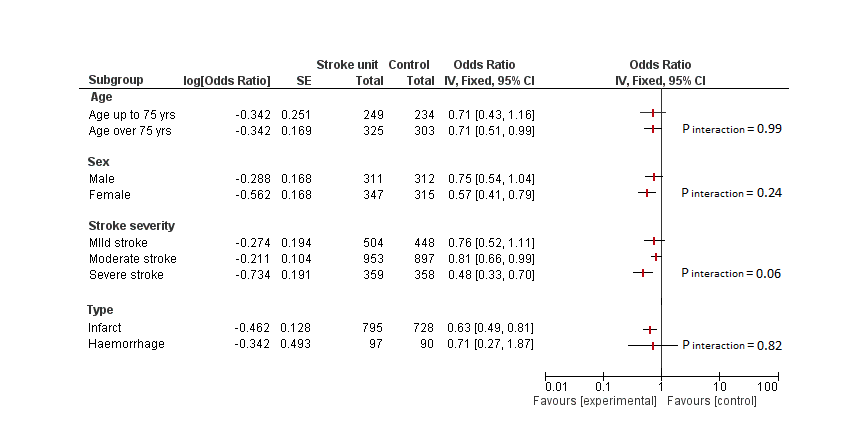
In de meta-analyse was de duur van de behandeling op de stroke units niet verschillend van de duur van het verblijf op een algemene afdeling. Er zijn geen aanwijzingen dat het effect van behandeling op een stroke unit beperkt is tot bepaalde subgroepen van patiënten met een beroerte. Dit betekent dat in principe iedere patiënt met een beroerte, ook een patiënt ouder dan 75 jaar, en de patiënt met zeer ernstige uitval, in aanmerking komt voor opname en behandeling op een stroke unit (Stroke Unit Trialists Collaboration, 2013).
Figuur 2 Meta-analyse in subgroepen van effect van stroke unit behandeling versus behandeling op algemene afdeling: sterfte of chronische intramurale zorg bij einde follow-up (Stroke Unit Trialists Collaboration, 2013)
2. Zijn monitoring en strikt reguleren (dat wil zeggen, binnen fysiologische grenzen houden van parameters zoals serumglucose, zuurstofsaturatie en lichaamstemperatuur) zinvol bij patiënten met een acuut herseninfarct of hersenbloeding?
Een cluster-gerandomiseerd onderzoek over 19 stroke units (N=1696) suggereert dat wanneer multidisciplinaire teams zich houden aan behandelprotocollen voor management van koorts, hyperglykemie en slikstoornissen, de kans op afhankelijkheid (volgens de modified Rankin Scale ≥2) of overlijden binnen 90 dagen na het herseninfarct of de hersenbloeding met ongeveer 16% doet verminderen (NNT 6,4; Adjusted Absolute Difference: 15,7%; 95%BI 5,8 tot 25,4) (Middleton, 2011). Verpleegkundigen kregen via een instructie-DVD en een klinische les van een logopediste informatie over screening op en omgaan met slikklachten na herseninfarct of hersenbloeding. Watersliktest werd bij opname afgenomen. Patiënten met verdenking op slikproblemen werden verwezen naar een logopediste. Deelnemende afdelingen werden gedurende het onderzoek regelmatig gecontroleerd op het naleven van de protocollen.
Vervolgonderzoek naar de individuele componenten (behandelen van koorts, gestoorde glucosetolerantie en het tijdig signaleren en behandelen van slikproblemen) blijkt achteraf de meerwaarde hiervan niet te kunnen verklaren (Drury, 2014).
Echter in een retrospectief (geblindeerd) onderzoek van medische dossiers binnen de QASC-trial (N=1804) van Middelton kon men niet aantonen dat het gunstige resultaat in de experimentele clusters tot stand kwam door een frequenter en beter behandelingsbeleid met betrekking tot koorts, slikken en/of hyperglycemie (Drury, 2014a). Een goede verklaring voor het effect in de QASC-trial ontbreekt derhalve, en een interventie die verantwoordelijk is voor het verschil in uitkomst tussen de beide armen van de trial kan niet worden geïdentificeerd. De bewijsgraad van deze studie voor het effect van monitoren van fysiologische parameters moet daarom als laag worden benoemd.
3. Wat is de effectiviteit van maatregelen om verslikpneumonieën te voorkomen door systematisch monitoren van de slikfunctie en behandelen van dysfagie?
In het algemeen kan gesteld worden dat de waterslikmethode (de 3 OZ of 90 ml watersliktest) een gevoelige en voldoende specifieke test is om slikstoornissen op te sporen. De sliktest is positief indien het niet lukt of de patiënt moet hoesten. De test is negatief indien het in een keer lukt zonder hoesten. In een systematische review gepubliceerd in 2014 worden zes van de 19 evaluatiestudies van voldoende kwaliteit bevonden. De meeste studies gebruiken als onafhankelijke gouden standaard het oordeel van een ervaren logopedist. Van de studies die alleen een watersliktest gebruikten varieerde de sensitiviteit tussen 70 en 100% en de specificiteit tussen 65% en 71%. De interobserver variatie was goed (Kappa >0,7). In de enkele studie die gebruik maakte van zuurstofsaturatiemeting werd een zeer hoge sensitiviteit (100%) met goede specificiteit bereikt (70%) (Poorjavad, 2014). Patiënten met een hersenbloeding of herseninfarct in de hersenstam hebben een verhoogd risico op slikstoornissen.
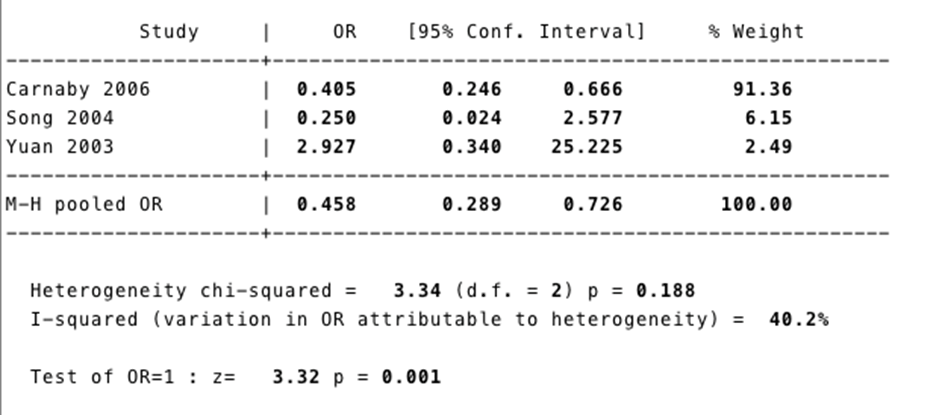
Voor de effectiviteit van de behandeling van slikstoornissen kort na een acuut herseninfarct of hersenbloeding is het bewijs beperkt. Een Cochrane systematische review uit 2012 suggereert dat acupunctuur leidt tot minder slikproblemen en minder afhankelijkheid. Er zijn geringe aanwijzingen dat behandeling met maagsondes en PEG-sondes leidt tot een betere voedingstoestand van de patiënt (Geeganage, 2012). De behandeling van de gegevens van twee trials waarin twee intensiteiten van behavioral therapy worden vergeleken met usual care is controversieel. De groep met interventie van matige intensiteit is in tweeën gedeeld en fungeert deels als controle en deels als interventiegroep. De meer voor de hand liggende tweedeling waarbij any intensity wordt vergeleken met usual care leidt tot een significant effect op de uitkomst chest infection or pneumonia. De aangepaste meta-analyse is in figuur 3 weergegeven.
Figuur 3 Meta-analyse van effect van sliktherapie op het voorkomen van chest-infections and pneumonie
4. Wat is de effectiviteit van maatregelen om diepe veneuze trombose te voorkomen?
Voor de beantwoording van deze vraag, en de daarbij behorende analyse van het wetenschappelijk bewijs, verwijzen we naar de richtlijn antitrombotisch beleid, hoofdstuk preventie van VTE: trombose profylaxe bij patiënten met een acute beroerte (herseninfarct/hersenbloeding).
Voor de beantwoording van de eerste vraag is de betreffende tekst uit de richtlijn beroerte 2000 geactualiseerd en ingekort.
Voor de beantwoording van de tweede vraag werd uitgegaan van de cluster-gerandomiseerde trial van Middleton (2011) en commentaren daarop. Er werd geen aanvullend literatuuronderzoek verricht.
Voor de beantwoording van de derde vraag werd gebruik gemaakt van de Cochrane systematische review van Geeganage waarin interventies voor de behandeling van dysfagie worden onderzocht (Geeganage, 2012).
Voor de beantwoording van de vierde vraag verwijzen we naar het hoofdstuk Tromboseprofylaxe bij patiënten met een acute beroerte (herseninfarct/hersenbloeding) van de Richtlijn Antitrombotisch beleid 2016.
- Drury P, Levi C, D'Este C, et al. Quality in Acute Stroke Care (QASC): process evaluation of an intervention to improve the management of fever, hyperglycemia, and swallowing dysfunction following acute stroke. Int J Stroke. 2014;9(6):766-76.
- Drury P, Levi C, McInnes E, et al. Management of fever, hyperglycemia, and swallowing dysfunction following hospital admission for acute stroke in New South Wales, Australia. Int J Stroke. 2014;9(1):23-31.
- Geeganage C, Beavan J, Ellender S, et al. Interventions for dysphagia and nutritional support in acute and subacute stroke. Cochrane Database Syst Rev. 2012;10:CD000323. doi: 10.1002/14651858.CD000323.pub2.
- Govan L, Langhorne P, Weir CJ, for the Stroke Unit Trialists Collaboration. Does the prevention of complications explain the survival benefit of organized inpatient (stroke unit) care?: Further analysis of a systematic review. Stroke. 2007;38:2536-2540.
- Middleton S, McElduff P, Ward J, et al. Implementation of evidence-based treatment protocols to manage fever, hyperglycaemia, and swallowing dysfunction in acute stroke (QASC): a cluster randomised controlled trial. Lancet. 2011;378(9804):1699-706.
- Poorjavad M, Jalaie S. Systemic review on highly qualified screening tests for swallowing disorders following stroke: Validity and reliability issues. J Res Med Sci. 2014;19(8):776-85.
- Stroke Unit Trialists C. Organised inpatient (stroke unit) care for stroke. Cochrane Database Syst Rev. 2013:CD000197.
- Wade DT, Rivermead Specialty Team. Services for people with stroke. Quality in Health Care 1993; 2: 263-6.
Beoordelingsdatum en geldigheid
Publicatiedatum : 26-10-2017
Beoordeeld op geldigheid : 12-09-2024
De ontwikkelingen op het gebied van de acute opvang, secundaire preventie en revalidatie volgen elkaar in steeds sneller tempo op. Daarom werd in 2018 een kerngroep van neurologen, revalidatiearts en huisarts geïnstalleerd om snel op nieuwe ontwikkelingen te kunnen inspelen. In 2018 werden de modules over plaatjesaggregatieremmers en Directe Orale Anticoagulantia geupdate en nieuwe modules over tenecteplase en endovasculaire behandeling ontwikkeld. In 2019 wordt opnieuw geprioriteerd welke wijzigingen nodig zijn.
Deze kerngroep vergadert tenminste tweemaal per jaar om op basis van eigen inzichten en/of signalen uit het veld te beoordelen of hernieuwde aanvulling en/of revisie van (onderdelen van) de richtlijn gewenst is. Andere disciplines namen zitting in een klankbordgroep en worden betrokken afhankelijk van het onderwerp van de te reviseren module.
Algemene gegevens
De richtlijnontwikkeling werd ondersteund door het Kennisinstituut van Medisch Specialisten (www.kennisinstituut.nl) en werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS).
Op sommige plaatsen in deze richtlijn wordt verwezen naar de richtlijn Beroerte uit 2008. Het hoofdstuk Verantwoording uit deze richtlijn is op te vragen bij de Nederlandse Vereniging voor Neurologie.
In samenwerking met:
Koninklijk Nederlands Genootschap voor Fysiotherapie
Nederlands Huisartsen Genootschap
Nederlands Instituut van Psychologen
Nederlandse Vereniging voor Logopedie & Foniatrie
Nederlandse Vereniging voor Klinische Neurofysiologie
Nederlandse Vereniging voor Spoedeisende Hulp Artsen
Verenso Vereniging van Specialisten Ouderengeneeskunde
Verpleegkundigen & Verzorgenden Nederland (Neuro/stroke verpleegkundigen en Ambulancezorg)
Nederlandse Vereniging voor Ergotherapie
Doel en doelgroep
Doel
Het doel van deze op wetenschappelijk bewijs gebaseerde (evidence based) richtlijn is het bieden van een basis voor optimale zorg voor patiënten met een herseninfarct of hersenbloeding. Daarnaast draagt de richtlijn bij aan afstemming van de zorg tussen de verschillende zorgverleners en aan het terugdringen van ongewenste praktijkvariatie.
Doelgroep
Deze richtlijn is geschreven voor alle leden van de beroepsgroepen die betrokken zijn bij de zorg voor patiënten met een herseninfarct of hersenbloeding.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2014 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij de zorg voor patiënten met TIA, herseninfarct of hersenbloeding. De werkgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname. De werkgroep werkte gedurende drie jaar aan de totstandkoming van de richtlijn.
De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
- prof. dr. D.W.J. Dippel (voorzitter), neuroloog, Erasmus MC Rotterdam, namens de Nederlandse Vereniging voor Neurologie (NVN)
- dr. H.B. van der Worp, neuroloog, UMC Utrecht, namens de NVN
- dr. J. Hofmeijer, neuroloog, Rijnstate ziekenhuis Arnhem, namens de NVN
- dr. R.M. van den Berg-Vos, neuroloog, OLVG West Amsterdam, namens de NVN
- dr. E.J. van Dijk, neuroloog, Radboudumc Nijmegen, namens de NVN
- M. Geurts, AIOS neurologie, UMC Utrecht, namens de NVN en de Vereniging Arts-Assistenten in opleiding tot Neuroloog (VAAN)
- prof. Dr. W. Mess, neuroloog/klinisch neurofysioloog, Maastricht UMC, namens de NVN
- dr. L.M.L. de Lau, neuroloog, Slotervaartziekenhuis Amsterdam, namens de NVN
- M. Kouwenhoven, revalidatiearts, De Hoogstraat Utrecht, namens de Nederlandse Vereniging van Revalidatiearsten (VRA)
- dr. B.J. Bouma, cardioloog, AMC Amsterdam, namens de Nederlandse Vereniging voor Cardiologie (NVvC)
- prof. dr. G.J. de Borst, vaatchirurg, UMC Utrecht, namens de Nederlandse Verenging voor Vaatchirurgie (NVvV)/Nederlandse Vereniging voor Heelkunde (NVvH)
- dr. J.A.H.R. Claassen, klinisch geriater, Radboudumc Nijmegen, namens de Nederlandse Vereniging voor Klinische Geriatrie (NVKG)
- dr. M. van Eijk, specialist ouderengeneeskunde, LUMC Leiden, namens Verenso Vereniging van Specialisten Ouderengeneeskunde
- dr. B.J.H. van den Born, internist, AMC Amsterdam, namens de Nederlandse Internisten Vereniging (NIV)/ Internistisch Vasculair Genootschap (IVG)
- dr. H.D. Boogaarts, neurochirurg, Radboudumc Nijmegen, namens de Nederlandse Vereniging voor Neurochirurgie (NVvN)
- dr. W. van Zwam, radioloog, Maastricht UMC, namens de Nederlandse Vereniging voor Radiologie (NVvR)
- I. Brummer, SEH-arts, Scheper ziekenhuis Emmen, namens de Nederlandse Vereniging van Spoedeisende Hulp Artsen (NVSHA)
- prof. dr. G. Kwakkel, hoogleraar neurorevalidatie, Vrije Universiteit Amsterdam, namens het Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF)
- A.F.E. Verburg, huisarts, namens het Nederlands Huisartsen Genootschap (NHG)
- K. Kanselaar, MANP, verpleegkundig specialist vasculaire neurologie Radboudumc Nijmegen, namens Verpleegkundigen & Verzorgenden Nederland (V&VN) afdeling Neuro & Revalidatie, werkgroep CVA
- G.J. Deddens, Verpleegkundig Specialist Acute Zorg, namens V&VN afdeling Ambulancezorg
- prof. dr. C.M. van Heugten, hoogleraar klinische neuropsychologie, Maastricht University, namens het Nederlands Instituut van Psychologen (NIP) sectie neuropsychologie.
- dr. S.K. Schiemanck, revalidatiearts, Leiden UMC, namens de VRA
- A. Harbers, klinisch linguist en logopediste, Klimmendaal, namens Nederlandse Vereniging voor Logopedie en Foniatrie (NVLF)
Met medewerking van
- dr. P.J. Nederkoorn, neuroloog, Academisch Medisch Centrum, Amsterdam
- dr. E. Steultjens, Hogeschool van Arnhem en Nijmegen, namens Ergotherapie Nederland
- E. van Gorp, namens de Patiëntenvereniging Hersenletsel.nl
- dr. R.H. Wimmers, namens de Hartstichting
- Ir. K. Idema, namens de Hart&Vaatgroep
Met ondersteuning van
- dr. M. Molag, adviseur, Kennisinstituut van Medisch Specialisten
- dr. I. Mostovaya, adviseur, Kennisinstituut van Medisch Specialisten
- dr. M. A. Pols, senior adviseur, Kennisinstituut van Medisch Specialisten
Belangenverklaringen
De werkgroepleden hebben schriftelijk verklaard of ze in de laatste vijf jaar een (financieel ondersteunde) betrekking onderhielden met commerciële bedrijven, organisaties of instellingen die in verband staan met het onderwerp van de richtlijn. Tevens is navraag gedaan naar persoonlijke financiële belangen, belangen door persoonlijke relaties, belangen door middel van reputatiemanagement, belangen vanwege extern gefinancierd onderzoek, en belangen door kennisvalorisatie. De belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van Medisch Specialisten, een overzicht vindt u hieronder.
|
Werkgroeplid |
Functie |
Persoonlijke financiele belangen |
Persoonslijke relaties |
Reputatiemanagement |
Extern gefinancierd onderzoek |
Kennisvalorisatie |
Overige belangen |
|
Berg-Vos |
Neuroloog |
Geen |
Geen |
Bestuurslid kennisnetwerk CVA |
Geen |
Geen |
Geen |
|
Boogaarts |
Neurochirurg |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
|
Born |
Internist-vasculair geneeskundige |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
|
Borst |
Vaatchirurg |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
|
Bouma |
Cardioloog |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
|
Brummer |
SEH-arts |
Geen |
Geen |
Lid richtlijnencommissie NVSHA |
Geen |
Geen |
Geen |
|
Claassen |
Klinisch geriater (0,6 fte) |
Geen |
Geen |
Geen |
Onderzoeksleider van 3 onderzoeksprojecten, (mede)gefinancierd door het onderzoeksfonds van Alzheimer Nederland (patiëntenvereniging), en 1 project gefinancierd door ISAO (Alzheimerfonds) |
Geen |
Mijn werkgever (Radboudumc) heeft financiele vergoedingen ontvangen van bedrijven (farmaceutische industrie) voor presentaties die ik op uitnodiging van die bedrijven heb gegeven, of voor symposia die ik voor die brdrijven heb (nede)georganiseerd. De vergoeding betrof steeds een vergoeding voor de gewerkte uren. |
|
Deddens |
Verpleegkundige Specialist Acute Zorg en Ambulanceverpleegkundige |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
|
Dippel |
Neuroloog, hoogleraar acute behandeling neurovasculaire aandoeningen |
Geen |
Geen |
Niet van toepassing |
Het MR CLEAN onderzoek (www.mrclean-trial.org) wordt in geringe mate (10%) zonder voorwaarden gesteund door enkele medische industriën en importeurs. Deze staan vermeld op de website. Ik ben een van de hoofdonderzoekers van deze trial. |
Geen |
Geen |
|
Geurts |
AIOS neurologie |
Geen |
Geen |
Geen |
M. Geurts is studie-coordinator van de COOLing for Ischaemic Stroke Trial (COOLIST), dat wordt gefinancierd door de Nederlandse Hartstichting (2010B239). |
Geen |
Geen |
|
Harbers |
Logopediste & Klinisch Linguist |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
|
Hofmeijer |
Neuroloog |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
|
Kanselaar-Martens |
Verpleegkunde specialist Radboudumc |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
|
Kwakkel |
Hoogleraar Neurorevalidatie |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
|
Schiemanck |
Revalidatiearts Tot 31-12-2014: AMC ; Medisch Leidinggevende Neuroteam, AMC; Consulent Revalidatiegeneeskunde aan Zorgcentrum Berkenstede, Stichting Cordaan, Diemen, sinds 01-07-2006, Heden: subafdelingshoofd Leids Universitair Medisch Centrum |
Geen |
Geen |
Geen |
* Onderzoeksproject ism Radboudumc Efficacy of functional electrical stimulation of the peroneal nerve with the Actigait system on walking efficiency and patient satisfaction in stroke patients suffering from a drop foot, 2007-2014; studie is afgerond; financiering door Otto Bock Healthcare |
Geen |
Geen |
|
Spruit-Van Eijk |
Specialist Ouderengeneeskunde en UD PHEG |
Geen |
Geen |
Geen |
2007 - 2012 GRAMPS studie gefinancierd door 2 grote zorginstanties de Zorgboog en SVRZ, zorgt in Zeeland |
Geen |
Geen |
|
Van den Born |
internist |
Geen |
Geen |
Bestuurslid van de Nederlandse Hypertensievereniging |
Geen |
Geen |
Geen |
|
Van Dijk |
Neuroloog |
Geen |
Geen |
Bestuurslid Stafconvent Radboudumc: betaald |
Onderzoek naar effectiviteit en veiligheid DOACs in Nederland (gefinancierd door GGG-ZonMw / VWS): 110Keuro |
Geen |
Geen |
|
Van Heugten |
Psycholoog, hoogleraar Klinisch Neuropsychologie |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
|
Verburg |
Wetenschappelijk medewerker en |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
|
Zwam |
Radioloog |
Geen |
Geen |
Geen |
Stuurgroeplid MrClean studie |
Geen |
Geen |
Meelezers
|
Werkgroeplid |
Functie |
Persoonlijke financiele belangen |
Persoonslijke relaties |
Reputatiemanagement |
Extern gefinancierd onderzoek |
Kennisvalorisatie |
Overige belangen |
|
Idema |
Beleidsadviseur (De Hart&Vaatgroep) |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
|
Kouwenhoven |
Revalidatiearts |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
|
Steultjens |
ass. Lector Neurorevalidatie |
Geen |
Geen |
lid raad van advies Ergotherapie Nederland |
Geen |
eigen onderneming gericht op bijscholing aan ergotherapeuten m.b.t. twee specifieke methoden van diagnostiek en interventie ook toepasbaar bij cliënten na bereorte. Scholing is niet gericht op toepassing multi-disciplinaire richtlijnen |
Geen |
|
Van Gorp-Clion |
Tot 1 juli 2014 Voorzitter, daarna bestuurslid |
Geen |
Doelgroep/ achterban van de patiëntenvereniging |
Belangen van CVA-patiënten bij de patiëntenorganisatie |
Geen |
Geen |
Geen |
|
Wielemaker |
Hoofd patiëntenzorg Hersenstichting Nederland |
Geen |
Geen |
Geen |
Geen deelname aan onderzoek. Ben zelf werkzaam bij een gezondheidsfonds, de Hersenstichting verleent wel subsidie aan wetenschappelijk onderzoek. |
Geen |
De Hersenstichting heeft een puur faciliterende rol als het gaat om ontwikkeling van bijvoorbeeld een zorgstandaard, zoals nu de zorgstandaard Traumatisch Hersenletsel. Zij heeft het zorgveld de opdracht gegeven een dergelijke zorgstandaard te ontwikkelen en stelt daarvoor de middelen ter beschikking. Meer informatie op www.zorgstandaardnah.nl |
|
Wimmers |
Teammanager Kennis & Trends, Hartstichting |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door het raadplegen van afgevaardigden van de patiëntenvereniging hersenletsel.nl, de Hartstichting en de Hart&Vaatgroep. Deze partijen werden ook uitgenodigd om tijdens de invitational conference de door hen ervaren knelpunten aan te dragen. De conceptrichtlijn is tevens voor commentaar voorgelegd aan deze partijen.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren.
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen volgens het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit (www.demedischspecialist.nl/richtlijnen). Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II) (www.agreetrust.org) dat een internationaal breed geaccepteerd instrument is en op Richtlijnen voor richtlijnen voor de beoordeling van de kwaliteit van richtlijnen (www.zorginstituutnederland.nl).
Knelpuntenanalyse
Tijdens de voorbereidende fase inventariseerden de voorzitter van de werkgroep en de adviseur de knelpunten. Tevens zijn er knelpunten aangedragen door vertegenwoordigers van Achmea en VGZ namens Zorgverzekeraars Nederland, het College voor Zorgverzekeringen (tegenwoordig Zorginstituut Nederland), de Inspectie voor de Gezondheidszorg, CVA Patiëntenvereniging Hersenletsel.nl, de Hart&Vaatgroep en de Hartstichting, via een invitational conference.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de voorzitter en de adviseur concept-uitgangsvragen opgesteld. Deze zijn met de werkgroep besproken, waarna de definitieve uitgangsvragen werden vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang als cruciaal, belangrijk en onbelangrijk. Tevens definieerde de werkgroep, voor zover mogelijk, wat zij voor een bepaalde uitkomstmaat een klinisch relevant verschil vond, dat wil zeggen wanneer de verbetering in uitkomst een verbetering voor de patiënt inhoudt.
Strategie voor zoeken en selecteren van literatuur
Er werd eerst oriënterend gezocht naar bestaande buitenlandse richtlijnen, via de websites van enkele grote organisaties, zoals de American Heart Association en de European Stroke Organization. Tevens werd in de tijdschriften Stroke en Int J Stroke gezocht naar richtlijnen. Vervolgens werd op de website van de Cochrane Library gezocht naar systematische reviews. Tot slot werd voor de afzonderlijke uitgangsvragen aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases (NLM Pubmed, Google Scholar, Embase, Cochrane Library). De zoektermen werden geformuleerd aan de hand van een searchvraag. De searchvraag werd vertaald in een PICO (patient, intervention, control, outcome). Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepsleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekactie of gebruikte trefwoorden van de zoekactie en de gehanteerde selectiecriteria zijn te vinden in het hoofdstuk van desbetreffende uitgangsvraag.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (bias) te kunnen inschatten.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidencetabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur. Bij voldoende overeenkomsten tussen de studies werden de gegevens ook kwantitatief samengevat (meta-analyse) met behulp van Review Manager 5.
Beoordelen van de kracht van het wetenschappelijke bewijs
A) Voor interventievragen
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, matig, laag en zeer laag. Deze gradaties verwijzen naar de mate van vertrouwen in de literatuurconclusie (zie http://www.guidelinedevelopment.org/handbook/).
|
GRADE |
Definitie |
|
Hoog |
|
|
Matig |
|
|
Laag |
|
|
Zeer laag |
|
B) Voor vragen over waarde diagnostische tests, schade of bijwerkingen, etiologie en prognose
Bij dit type vraagstelling kan GRADE (nog) niet gebruikt worden.
Formuleren van de conclusies
Voor vragen over waarde diagnostische tests, schade of bijwerkingen, etiologie en prognose is het wetenschappelijke bewijs samengevat in een of meerdere conclusies, waarbij het niveau van het meest relevante bewijs is weergegeven.
Bij interventievragen verwijst de conclusie niet naar één of meer artikelen, maar wordt deze getrokken op basis van alle studies samen (body of evidence). Hierbij maakten de werkgroepleden de balans op van elke interventie. Bij het opmaken van de balans werden de gunstige en ongunstige effecten voor de patiënt afgewogen door de werkgroep en beschreven in de literatuursamenvatting.
Overwegingen
Voor een aanbeveling zijn naast het wetenschappelijke bewijs ook andere aspecten belangrijk, zoals de expertise van de werkgroepleden, patiëntenvoorkeuren, kosten, beschikbaarheid van voorzieningen of organisatorische zaken. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting, vermeld onder het kopje Overwegingen.
Formuleren van aanbevelingen
De aanbevelingen geven een antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen.
Randvoorwaarden (organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag.
Indicatorontwikkeling
Gelijktijdig met het ontwikkelen van de conceptrichtlijn werden er interne kwaliteitsindicatoren ontwikkeld binnen de clinical audit van de NVN om het toepassen van de richtlijn in de praktijk te volgen en te versterken. Meer informatie over de methode van indicatorontwikkeling is op te vragen bij het Kennisinstituut van Medisch Specialisten (secretariaat@kennisinstituut.nl).
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is. Een overzicht van aanbevelingen voor nader/vervolg onderzoek staat in de paragraaf Kennislacunes behorend bij elke module.
Commentaar- en autorisatiefase
De conceptrichtlijn werd aan de betrokken (wetenschappelijke) verenigingen voorgelegd voor commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn werd aan de betrokken (wetenschappelijke) verenigingen voorgelegd voor autorisatie en door hen geautoriseerd.
