Palliatieve zorg bij hartfalen NYHA-klasse III en IV - Zorg afstemmen op stadium PZ
Uitgangsvraag
Hoe wordt de zorg afgestemd op het stadium van de palliatieve zorg bij patiënten met hartfalen NYHA-klasse III en IV?
Methodiek: Consensus based (literatuur niet systematisch gezocht en beoordeeld)
Aanbeveling
- Stel uzelf als betrokken zorgverlener - bij toename van ziekte en/of kwetsbaarheid, het optreden van complicaties of functionele achteruitgang - de surprise question: zou het mij verbazen als de patiënt binnen 12 maanden overlijdt?
- Ga in gesprek met de patiënt, als uw antwoord op de surprise question ‘nee’ is, na zorgvuldig te hebben afgetast in hoeverre de patiënt open staat voor een dergelijk gesprek. Bespreek daarbij scenario’s van het verdere beloop en ga zo nodig (opnieuw) na, indien bespreekbaar, wat de wensen en verwachtingen van de patiënt zijn t.a.v. de toekomst en het levenseinde.
- Zet palliatieve zorg vroegtijdig in. Criteria hiervoor zijn:
- een negatief antwoord op de surprise question
- ongeplande ziekenhuisopnames
- functionele status is laag of gaat achteruit, met beperkt herstelvermogen (WHO performance status 3: overdag 50% of meer in bed of op stoel)
- afhankelijkheid van anderen voor zorgbehoeften, door fysieke en/of mentale problemen
- de mantelzorger heeft meer hulp en ondersteuning nodig
- significant gewichtsverlies in de afgelopen maanden of aanhoudend ondergewicht of toename van gewicht, niet reagerend op ophogen van dosering van diuretica
- persisterende symptomen ondanks optimale behandeling van onderliggende aandoening(en)
- de patiënt (of naaste) vraagt om palliatieve zorg, kiest om verdere behandeling te verminderen, te staken of er vanaf te zien; of wenst een focus op kwaliteit van leven.
- de patiënt geeft aan niet lang meer te zullen leven.
- Voer regelmatig een gesprek om de situatie en de wensen van de patiënt en naasten te evalueren. Ga tijdens het gesprek in op de symptomen en de betekenis daarvan voor het fysiek, psychisch, sociaal en spiritueel functioneren. Exploreer gedachtes en wensen van de patiënt t.a.v. de toekomst en behandeldoelen. Bespreek, indien mogelijk en gewenst, de prognose. Stel het zorgplan aan de hand van dit gesprek zo nodig bij.
- Besteed in de fase van ziektegerichte palliatie aandacht aan de baten en lasten van de behandeling. Zet ziektegerichte behandeling gericht op verlichting van symptomen zo lang mogelijk door.
- Let bij palliatie in de stervensfase op belastende symptomen en signalen. Richt het handelen vooral op comfort en verlichting van lijden en verbetering van de kwaliteit van sterven.
- Besteed aandacht aan de nazorg voor de naasten na het overlijden van de patiënt.
Overwegingen
Het gebruik van de surprise question bij patiënten met hartfalen roept discussie op [Janssen 2015 (14), Murray 2011 (15), Small 2010 (16)]. Tegenstanders (in Engeland) zijn bang dat het uitsluitend gebruikt zal worden om patiënten te verwijzen naar een palliatief team en ten koste zal gaan van de zorg door de behandelaar [Small 2010 (16)]. Dit is voor de Nederlandse situatie niet erg relevant omdat veel palliatieve teams geen patiënten zelf behandelen, maar alleen advies geven. Anderen geven aan dat de belangrijkste functie van de ‘surprise question’ is om bewustzijn bij de zorgverleners te creëren dat bepaalde patiënten een risico hebben om binnen 12 maanden te overlijden en de zorg, benadering en communicatie met de patiënt en diens naasten daarop aan te passen [Murray 2011 (15), Janssen 2015 (17)]. De werkgroep deelt deze mening.
Ook bij een langere levensverwachting is het belangrijk om regelmatig een gesprek te voeren om de situatie en de wensen van de patiënt en naasten te evalueren. Het onzekere en moeilijk voorspelbare beloop bij patiënten met hartfalen, de kans op plotselinge hartdood en het daardoor vaak ontbreken van een stervensfase [Rutten 2013 (18)] bergen het risico in zich dat ondanks het stellen van de ‘surprise question’ palliatieve zorg te laat wordt ingezet.
Op de inhoud van dit gesprek wordt ingegaan in de module Advance care planning.
Als duidelijk is dat een patiënt binnen afzienbare tijd zal overlijden, is het advies van de Zorgmodule en het Kwaliteitskader palliatieve zorg Nederland om hem niet zomaar met die prognose te confronteren, maar af te tasten in hoeverre de patiënt open staat voor deze informatie en over welke veerkracht hij of zij beschikt [IKNL/Palliactief 2017 (1), Spreeuwenberg 2013 (2)]. De informatievoorziening is geen eenmalige gebeurtenis, maar is onderdeel van een proces dat de patiënt kan helpen zijn situatie en het naderende overlijden onder ogen te zien. Dit vraagt veel aandacht, expertise en onderlinge afstemming tussen de zorgverleners die werkzaam zijn in de palliatieve zorg.
Zie module Communicatie voor de wijze waarop het gevoerd kan worden.
De werkgroep pleit er dan ook voor om (conform de modellen van Gibbs (figuur 2) en Hupcey [Gibbs 2002 (6), Hupcey 2009 (7)]) palliatieve zorg vroeg in het ziektetraject van patiënten met hartfalen NYHA-klasse III en IV in te zetten.
Hiervoor kunnen naast de ‘surprise question’ ook de RADPAC- of SPICT-criteria gebruikt worden [Highet 2014 (13), Thoonsen 2012 (12)]. Doordat de SPICT jaarlijks geüpdatet wordt, gebruikt kan worden door alle professionals in zowel de eerste en de tweede lijn, en de criteria tot vroegere identificatie uitnodigen dan de RADPAC hebben we in deze richtlijn voor de SPICT gekozen, aangevuld met twee criteria van Thoonsen die in de SPICT missen (RADPAC 5 en 7). Daarnaast merken we bij criterium 4 van de SPICT op dat dit niet als los criterium beschouwd kan worden, maar altijd als aanvulling op de aanwezigheid van één van de vorige criteria. Tenslotte hebben we het ziektespecifieke criterium van de SPICT niet meegenomen doordat dit overeenkomt met NYHA-klasse III en daardoor de overige criteria overbodig zouden worden.
In het project NVVC Connect is een stappenplan opgesteld voor palliatieve zorg bij hartfalen (zie bijlage 16 Stappenplan palliatieve fase hartfalen) (NVVC Connect 2017 (19)).
Onderbouwing
Bij palliatieve zorg wordt onderscheid gemaakt tussen:
- ziektegerichte palliatie
- symptoomgerichte palliatie
- palliatie in de stervensfase
- nazorg
Het doel van ziekte- en symptoomgerichte palliatie is het zo lang mogelijk handhaven van kwaliteit van leven.
[IKNL/Palliactief 2017 (1), Spreeuwenberg 2013 (2), Integraal Kankercentrum Nederland 2017 (3)]
Ziektegerichte behandeling gericht op verlichting van symptomen bij hartfalen, wordt meestal voortgezet tot kort voor het overlijden.
[Gibbs 2002 (6), Hupcey 2009 (7), Jaarsma 2009 (8)].
Het doel van palliatie in de stervensfase is om te zorgen voor een zo goed mogelijke kwaliteit van sterven.
[Spreeuwenberg 2013 (2)]
Criteria voor het inzetten van palliatieve zorg kunnen zijn:
- De RADPAC-criteria:
- De patiënt heeft ernstige functionele beperkingen en ervaart symptomen ook in rust. Het gaat meestal om bedlegerige patiënten (NYHA-klasse 4);
- Frequente ziekenhuisopnames (>3 per jaar);
- Frequente exacerbaties van hartfalen (>3 per jaar);
- Karnofsky Performance Status 50%
- Toename van gewicht, niet reagerend op ophogen van dosering van diuretica;
- Algehele achteruitgang van de klinische toestand, gepaard gaande met oedeem, orthopnoe, nycturie en dyspneu;
- De patiënt geeft aan niet lang meer te zullen leven.
[Thoonsen 2012 (12)]
- De SPICT-criteria (Supportive & Palliative Care Indicators Tool):
- Ongeplande ziekenhuisopnames;
- Functionele status is laag of gaat achteruit, met beperkt herstelvermogen (WHO performance status 3: overdag 50% of meer in bed of op stoel);
- Afhankelijk van anderen voor zorgbehoeften, door fysieke en/of mentale problemen;
- De mantelzorger heeft meer hulp en ondersteuning nodig;
- Significant gewichtsverlies in de afgelopen maanden, of aanhoudend ondergewicht;
- Persisterende symptomen ondanks optimale behandeling van onderliggende aandoening(en);
- De patiënt (of naaste) vraagt om palliatieve zorg, kiest om verdere behandeling te verminderen, te staken of er vanaf te zien; of wenst een focus op kwaliteit van leven. [Highet 2014 (13)]
Het ziektespecifieke criterium voor hartfalen betreft: hartfalen met dyspnoe of pijn op de borst in rust of geringe inspanning.
De vraag aan de zorgverlener ‘zal het u verbazen als deze patiënt binnen 12 maanden zou overlijden?' markeert een belangrijk moment in de palliatieve zorg. Hiermee wordt de zogeheten ‘surprise question' gesteld.
[IKNL/Palliactief 2017 (1), Spreeuwenberg 2013 (2)]
De sensitiviteit van de ‘surprise question’ bij patiënten met hartfalen bedraagt 89%. Er zijn geen gegevens over specificiteit en voorspellende waarde.
[Johnson 2012 (9)]
Literatuuronderzoek
Palliatieve zorg richt zich enerzijds op de ziekte (ziektegerichte palliatie) en anderzijds op symptomen (symptoomgerichte palliatie) [IKNL/Palliactief 2017 (1), Spreeuwenberg 2013 (2), Integraal Kankercentrum Nederland 2017 (3)]. Beiden richten zich op handhaven of verbeteren van de kwaliteit van leven. Ziektegerichte behandeling kan ook gericht zijn op verlenging van het leven. In de praktijk zijn ziekte- en symptoomgerichte palliatie sterk met elkaar verweven (zie figuur 1). Ze sluiten elkaar nooit uit en worden (zeker bij patiënten met hartfalen [Fendler 2015 (4), Gadoud 2013 (5), Gibbs 2002 (6), Hupcey 2009 (7), Jaarsma 2009 (8)]) tegelijk toegepast met de bedoeling om elkaar te versterken ter verbetering van kwaliteit van leven.
Figuur 1. Het spectrum van de palliatieve zorg
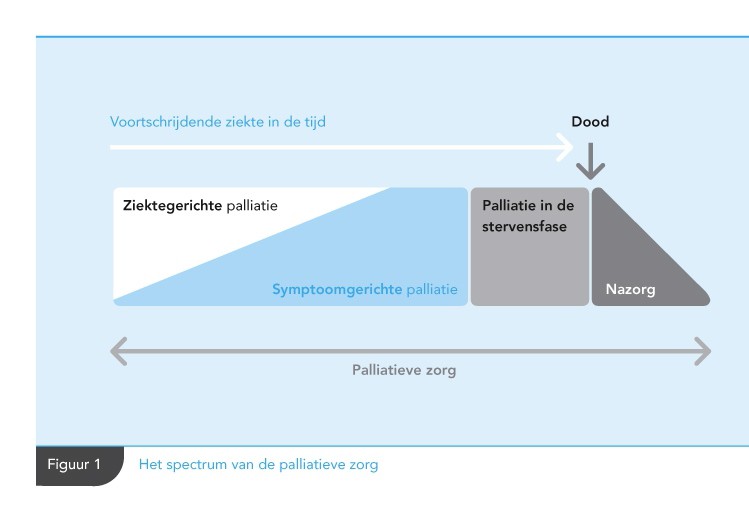
In het verloop van een levensbedreigende ziekte komt er meestal een moment waarop besloten wordt om de behandeling van de ziekte te staken. Bij patiënten met eindstadium hartfalen wordt vaak tot kort voor het overlijden doorgegaan met medicamenteuze ziektegerichte behandeling (‘active care’), omdat dat bijdraagt aan de kwaliteit van leven (zie figuur 2 Palliatieve zorg bij hartfalen (Gibbs 2005) en bijlage 1g Symptoomgerichte behandeling en omgang met hartfalenmedicatie) [Gibbs 2002 (6), Hupcey 2009 (7), Jaarsma 2009 (8)]. Pas in de stervensfasefase wordt ziektegerichte hartfalenbehandeling gestaakt. De behandelingen die meer gericht zijn op verlenging van het leven en voorkomen van plotselinge hartdood, bijvoorbeeld cholesterolverlagende middelen of een ICD device, worden meestal eerder gestaakt c.q. gedeactiveerd.
Figuur 2. Palliatieve zorg bij hartfalen (Gibbs 2005)
Terminale zorg (=palliatieve zorg in de stervensfase) is een onderdeel van palliatieve zorg. Palliatieve zorg omvat (zowel bij hartfalen als bij andere levensbedreigende ziektes) echter veel meer dan alleen terminale zorg en wordt veel eerder ingezet dan in de stervensfase [Gibbs 2002 (6), Hupcey 2009 (7), Jaarsma 2009 (8)].
Het is belangrijk om patiënten in de palliatieve fase tijdig te herkennen en daarmee de palliatieve fase te markeren [IKNL/Palliactief 2017 (1)].
Het Kwaliteitskader palliatieve zorg Nederland [IKNL/Palliactief 2017 (1)] en de Zorgmodule palliatieve zorg [Spreeuwenberg 2013 (2)] beveelt zorgverleners aan om zichzelf ‘surprise question’ te stellen: 'Zou het mij verbazen wanneer deze patiënt in de komende 12 maanden komt te overlijden?’. Als het antwoord op deze vraag ‘nee’ is, kan dit gebruikt worden om de palliatieve fase te markeren en daarover met de patiënt in gesprek te gaan. Het is niet de bedoeling om de ‘surprise question’ letterlijk aan de patiënt of diens naasten te stellen.
De ‘surprise question’ wordt gesteld bij toename van ziekte en/of kwetsbaarheid, het optreden van complicaties of functionele achteruitgang [IKNL/Palliactief 2017 (3)]. Het stellen van de vraag kan ook voortkomen uit vragen van andere zorgverleners, de patiënt en/of diens naasten.
Als het antwoord op de surprise question ‘ja’ is, is belangrijk dat de ’surprise question’ regelmatig opnieuw wordt gesteld, zeker als de eerder genoemde signalen optreden.
De waarde van de ‘surprise question’ werd prospectief onderzocht bij 126 patiënten met hartfalen (waarvan 106 (84%) met NYHA-klasse III of IV), die binnen een jaar overleden waren [Johnson 2012 (9)]. Bij 88 patiënten werd deze vraag met ‘nee’ beantwoord; 78 van deze patiënten (89%) overleden binnen een jaar. De sensitiviteit van een ontkennend antwoord op de ‘surprise question’ bedroeg in dit onderzoek dus 89%. Omdat er geen gegevens verzameld zijn van patiënten die niet binnen een jaar overleden kan er over de specificiteit en de voorspellende waarde van de ‘surprise question’ bij de onderzochte populatie geen uitspraak worden gedaan. Ander onderzoek over de voorspellende waarde van de ‘surprise question’ bij patiënten met hartfalen is niet gepubliceerd.
In het afgelopen decennium zijn er ook diverse tools ontwikkeld om zorgverleners te helpen patiënten te identificeren die een verhoogde kans op achteruitgang of overlijden hebben, en die dus baat zouden kunnen hebben het tijdig inzetten van palliatieve zorg [Maas 2013 (10); Walsh 2015 (11)].
Een van de eerste tools was de RADPAC [Thoonsen 2012 (12)]. Deze is ontwikkeld voor huisartsen, en bevat zeven identificatiecriteria bij hartfalen, die elk zouden kunnen triggeren om ACP te starten:
- De patiënt heeft ernstige functionele beperkingen en ervaart symptomen ook in rust. Het gaat meestal om bedlegerige patiënten (NYHA-klasse 4);
- Frequente ziekenhuisopnames (>3 per jaar);
- Frequente exacerbaties van hartfalen (>3 per jaar);
- Karnofsky Performance Status 50%: patiënt heeft veel hulp en frequente medische ondersteuning nodig;
- Toename van gewicht, niet reagerend op ophogen van dosering van diuretica;
- Algehele achteruitgang van de klinische toestand, gepaard gaande met oedeem, orthopnoe, nycturie en dyspneu;
- De patiënt geeft aan niet lang meer te zullen leven.
Rond dezelfde tijd werd in Edinburgh de SPICT ontwikkeld, welke jaarlijks geüpdatet wordt met commentaar vanuit zorgverleners, en ook jaarlijks in het Nederlands vertaald wordt [Highet 2014 (13)] (http://www.spict.org.uk/). SPICT staat voor Supportive & Palliative Care Indicators Tool. De SPICT overlapt gedeeltelijk met de RADPAC, maar is voor alle bij palliatieve zorg betrokken professionals in eerste en tweede lijn ontwikkeld. De SPICT bevat een aantal generieke identificatiecriteria en daarnaast per ziektegroep nog een of meerdere specifieke criteria. De generieke criteria, zoals geformuleerd in versie 2017 zijn:
- Ongeplande ziekenhuisopnames;
- Functionele status is laag of gaat achteruit, met beperkt herstelvermogen (WHO performance status 3: overdag 50% of meer in bed of op stoel);
- Afhankelijk van anderen voor zorgbehoeften, door fysieke en/of mentale problemen;
- De mantelzorger heeft meer hulp en ondersteuning nodig;
- Significant gewichtsverlies in de afgelopen maanden, of aanhoudend ondergewicht;
- Persisterende symptomen ondanks optimale behandeling van onderliggende aandoening(en);
- De patiënt (of naaste) vraagt om palliatieve zorg, kiest om verdere behandeling te verminderen, te staken of er vanaf te zien; of wenst een focus op kwaliteit van leven.
Het ziektespecifieke criterium voor hartfalen betreft: hartfalen met dyspneu of pijn op de borst in rust of geringe inspanning.
Doordat de SPICT jaarlijks geüpdatet wordt, gebruikt kan worden door alle professionals in zowel de eerste en de tweede lijn, en doordat de criteria tot vroegere identificatie uitnodigen dan de RADPAC hebben we in deze richtlijn voor de SPICT gekozen, aangevuld met twee criteria van Thoonsen die in de SPICT missen (RADPAC 5 en 7). Daarnaast merken we bij criterium 4 van de SPICT op dat dit niet als los criterium beschouwd kan worden, maar altijd als aanvulling op de aanwezigheid van één van de vorige criteria. Tenslotte hebben we het ziektespecifieke criterium van de SPICT niet meegenomen doordat dit overeenkomt met NIHA-klasse III en daardoor de overige criteria overbodig zouden worden.
- 1 - Kwaliteitskader palliatieve zorg Nederland, IKNL/Palliactief 2017
- 2 - Spreeuwenberg C, Vissers K, Raats I, et al. Zorgmodule palliatieve zorg. Coördinatieplatform Zorgstandaarden en het Kwaliteitsinstituut Ministerie van Volksgezondheid, Welzijn en Sport, 2013.
- 9 - Johnson M, Nunn A, Hawkes T, et al. Planning for end-of life care in heart failure: experience of two integrated cardiology-palliative care teams. Br J Cardiol 2012; 19: 71-75.
- 14 - Jaarsma T, van der Wal M. Zorg rondom hartfalen. Houten: Bohn, Stafleu en Van Loghum, 2015. Hoofdstuk 10: palliatieve zorg bij patiënten met hartfalen.
- 17 - Janssen DJA, van den Beuken-van Everdingen MHJ, Schols JMGA. Verrast door de ‘surprise question. Ned Tijdschr Geneesk 2015; 159: 730-733.
- 18 - Rutten F, Heddema W, Daggelders G, et al. Het laatste jaar van patiënten met hartfalen. Huisarts & Wetenschap 2013; 56: 18-21.
Beoordelingsdatum en geldigheid
Publicatiedatum : 07-02-2018
Beoordeeld op geldigheid :
Actualisatie
Deze richtlijn(module) is goedgekeurd op 28 november 2017. IKNL en PAZORI bewaken samen met betrokken verenigingen de houdbaarheid van deze en andere onderdelen van de richtlijn. Zo nodig wordt de richtlijn tussentijds op onderdelen bijgesteld. De geldigheidstermijn van de richtlijn is maximaal 5 jaar na vaststelling. Indien de richtlijn dan nog actueel wordt bevonden, wordt de geldigheidsduur van de richtlijn verlengd.
Houderschap richtlijn
De houder van de richtlijn moet kunnen aantonen dat de richtlijn zorgvuldig en met de vereiste deskundigheid tot stand is gekomen. Onder houder wordt verstaan de verenigingen van beroepsbeoefenaren die de richtlijn autoriseren.
IKNL draagt zorg voor het beheer en de ontsluiting van de richtlijn.
Juridische betekenis van richtlijnen
De richtlijn bevat aanbevelingen van algemene aard. Het is mogelijk dat deze aanbevelingen in een individueel geval niet van toepassing zijn. Er kunnen zich feiten of omstandigheden voordoen waardoor het wenselijk is dat in het belang van de patiënt van de richtlijn wordt afgeweken. Wanneer van de richtlijn wordt afgeweken, dient dit beargumenteerd gedocumenteerd te worden. De toepassing van de richtlijnen in de praktijk is de verantwoordelijkheid van de behandelende arts.
Algemene gegevens
Initiatief
Platform PAZORI (Palliatieve Zorg Richtlijnen)
IKNL (Integraal Kankercentrum Nederland)
Autoriserende en betrokken verenigingen
Patiëntenfederatie Nederland (voorheen Nederlandse Patiënten en Consumenten Federatie NPCF)*
De Hart&Vaatgroep/Hartstichting*
Nederlandse Vereniging voor Cardiologie (NVVC)
Nederlandse Vereniging voor Klinische Geriatrie (NVKG)
Nederlands Huisartsen Genootschap (NHG)*
Nederlandse Vereniging van Ziekenhuisapothekers (NVZA)
Palliactief
Specialisten ouderengeneeskunde (Verenso)
Nederlandse Vereniging voor Hart- en Vaat Verpleegkundigen (NVHVV)
Verpleegkundigen & Verzorgenden Nederland (V&VN)
Koninklijke Nederlandse Maatschappij ter bevordering der Pharmacie (KNMP)*
*Deze verenigingen autoriseren niet, maar stemmen in met de inhoud.
Financiering
Deze richtlijn c.q. module is gefinancierd door IKNL. De inhoud van de richtlijn c.q. module is niet beïnvloed door de financierende instantie.
Een richtlijn is een kwaliteitsstandaard. Een kwaliteitsstandaard beschrijft wat goede zorg is, ongeacht de financieringsbron (Zorgverzekeringswet (Zvw), Wet langdurige zorg (Wlz), Wet maatschappelijke ondersteuning (Wmo), aanvullende verzekering of eigen betaling door de cliënt/patiënt). Opname van een kwaliteitsstandaard in het Register betekent dus niet noodzakelijkerwijs dat de in de kwaliteitsstandaard beschreven zorg verzekerde zorg is.
Procesbegeleiding en verantwoording
IKNL (Integraal Kankercentrum Nederland) is het kennis- en kwaliteitsinstituut voor professionals en bestuurders in de oncologische en palliatieve zorg dat zich richt op het continu verbeteren van de oncologische en palliatieve zorg.
IKNL benadert preventie, diagnose, behandeling, nazorg en palliatieve zorg als een keten waarin de patiënt centraal staat. Om kwalitatief goede zorg te waarborgen ontwikkelt IKNL producten en diensten ter verbetering van de oncologische zorg, de nazorg en de palliatieve zorg, zowel voor de inhoud als de organisatie van de zorg binnen en tussen instellingen. Daarnaast draagt IKNL nationaal en internationaal bij aan de beleidsvorming op het gebied van oncologische en palliatieve zorg.
IKNL rekent het (begeleiden van) ontwikkelen, implementeren en evalueren van multidisciplinaire, evidence based richtlijnen voor de oncologische en palliatieve zorg tot een van haar primaire taken. IKNL werkt hierbij conform de daarvoor geldende (inter)nationale kwaliteitscriteria. Bij ontwikkeling gaat het in toenemende mate om onderhoud (modulaire revisies) van reeds bestaande richtlijnen.
Doel en doelgroep
Doel
Een richtlijn is een aanbeveling ter ondersteuning van de belangrijkste knelpunten uit de dagelijkse praktijk. Deze richtlijn is zoveel mogelijk gebaseerd op wetenschappelijk onderzoek en consensus. De richtlijn palliatieve zorg bij hartfalen geeft aanbevelingen over begeleiding en behandeling van patiënten met hartfalen NYHA-klasse III en IV en beoogt hiermee de kwaliteit van de zorgverlening te verbeteren.
Doelpopulatie
Deze richtlijn heeft betrekking op volwassen patiënten met hartfalen met NYHA (New York Heart Association)-klasse III en IV, d.w.z. patiënten met een:
- belangrijke beperking in de dagelijkse activiteit door symptomen die zich al voordoen bij beperkte inspanning, zoals vermoeidheid en kortademigheid bij lopen van 20-100 meter. Alleen rust geeft comfort en in rust zijn er geen klachten (klasse III);
- ernstige beperking in activiteit door symptomen die al in rust ontstaan. Bij zeer geringe inspanning nemen de klachten in ernst toe (klasse IV).
Doelgroep
Deze richtlijn is bestemd voor alle professionals die betrokken zijn bij de zorg voor patiënten met hartfalen NYHA-klasse III en IV zoals huisartsen, specialisten ouderengeneeskunde, medisch specialisten (vooral cardiologen, internisten en klinisch geriaters), apothekers, verpleegkundigen, verpleegkundig specialisten, physician assistants, POHs (Praktijkondersteuners Huisarts), fysiotherapeuten, psychologen, maatschappelijke werkers, geestelijk verzorgers en andere bij de patiënt betrokken professionals.
Indien in de richtlijn wordt gesproken over zorgverleners rondom de patiënt met hartfalen, kunnen afhankelijk van de specifieke situatie van de patiënt alle bovengenoemde professionals bedoeld worden.
Samenstelling werkgroep
Alle werkgroepleden zijn afgevaardigd namens wetenschappelijke en beroepsverenigingen en hebben daarmee het mandaat voor hun inbreng. Bij de samenstelling van de werkgroep is geprobeerd rekening te houden met landelijke spreiding, inbreng van betrokkenen uit zowel academische als algemene ziekenhuizen/instellingen en vertegenwoordiging van de verschillende verenigingen/ disciplines. Het patiëntenperspectief is vertegenwoordigd door middel van afvaardiging van een ervaringsdeskundige (hartpatiënt) en een beleidsmedewerker van de Hart&Vaatgroep/Hartstichting. Bij de uitvoer van het literatuuronderzoek is een methodoloog/epidemioloog/literatuuronderzoeker betrokken.
Werkgroepleden
mw. dr. L. Bellersen, voorzitter, cardioloog, NVVC
mw. M.S.A. Aertsen, lid, verpleegkundig specialist, NVHVV en V&VN
mw. dr. Y.M.P. Engels, lid, universitair hoofddocent, Palliactief
dhr. J. van Erp, lid, Beleidsadviseur/patiëntvertegenwoordiger, Hart&Vaatgroep
dr. A. de Graeff, lid, internist-oncoloog, Palliactief
dr. M. van Leen, lid, specialist ouderengeneeskunde, Verenso
mw. dr. C.M.H.B. Lucas, lid, cardioloog, NVVC
mw. drs. C.W. Middeljans-Tijssen, lid, klinisch geriater, NVKG
dr. R.J.J.E.T. Starmans, lid, kaderhuisarts palliatieve zorg, NHG
drs. P.E. Polak, klankbordlid, cardioloog, NVVC
dhr. R. Tabak, klankbordlid, voorzitter PAR Radboud Health Academy, patiëntvertegenwoordiger Hart&Vaatgroep
Ondersteuning
mw. drs. M.G. Gilsing, adviseur (richtlijnen) palliatieve zorg, IKNL
mw. dr. O.L. van der Hel, literatuuronderzoeker, IKNL
dr. J. Vlayen, literatuuronderzoeker, ME-TA
mw. drs. A. van der Mei, secretaresse, IKNL
Belangenverklaringen
Om de beïnvloeding van de richtlijnontwikkeling of formulering van de aanbevelingen door conflicterende belangen te minimaliseren zijn de leden van de werkgroep gemandateerd door de wetenschappelijke en beroepsverenigingen.
Alle leden van de richtlijnwerkgroep hebben verklaard onafhankelijk gehandeld te hebben bij het opstellen van de richtlijn. Een onafhankelijkheidsverklaring ‘Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling' zoals vastgesteld door onder meer de KNAW, KNMG, Gezondheidsraad, CBO, NHG en Orde van Medisch Specialisten is door de werkgroepleden bij aanvang en bij afronding van het traject ingevuld. De bevindingen zijn schriftelijk vastgelegd in de belangenverklaring en opvraagbaar via info@iknl.nl.
Inbreng patiëntenperspectief
Twee patiëntvertegenwoordigers namen (via de Nederlandse Patiëntenfederatie en Hart&Vaatgroep) zitting in de richtlijnwerkgroep/klankbordgroep: een ervaringsdeskundige (hartpatiënt) en een beleidsmedewerker van de Hart&Vaatgroep/Hartstichting. De input van patiëntvertegenwoordigers is nodig voor de ontwikkeling van kwalitatief goede richtlijnen. Goede zorg voldoet immers aan de wensen en eisen van zowel zorgverlener als patiënt.
Door middel van onderstaande werkwijze is informatie verkregen en zijn de belangen van de patiënt meegenomen:
- Bij aanvang van het richtlijntraject hebben de patiëntvertegenwoordigers knelpunten aangeleverd.
- Via de Nederlandse Patiëntenfederatie en haar organisatielid de Hart&Vaatgroep is een enquête gehouden voor het inventariseren van de knelpunten.
- De patiëntvertegenwoordigers waren aanwezig bij de vergaderingen van de richtlijnwerkgroep.
- De patiëntvertegenwoordigers hebben de conceptteksten beoordeeld om het patiëntenperspectief in de formulering van de definitieve tekst te optimaliseren.
- De Nederlandse Patiëntenfederatie (met organisatielid de Hart&Vaatgroep) is geconsulteerd in de externe commentaarronde.
-
De Nederlandse Patiëntenfederatie (en daarmee de Hart&Vaatgroep) heeft ingestemd met de inhoud van de richtlijn.
Patiënteninformatie/een patiëntensamenvatting wordt opgesteld en gepubliceerd op de daarvoor relevante sites.
Methode ontwikkeling
Consensus based
Implementatie
Bevorderen van het toepassen van de richtlijn in de praktijk begint met een brede bekendmaking en verspreiding van de richtlijn. Bij verdere implementatie gaat het om gerichte interventies om te bevorderen dat professionals de nieuwe kennis en kunde opnemen in hun routines van de palliatieve zorgpraktijk, inclusief borging daarvan. Als onderdeel van elke richtlijn stelt IKNL samen met de richtlijnwerkgroep een implementatieplan op. Activiteiten en interventies voor verspreiding en implementatie vinden zowel op landelijk als regionaal niveau plaats. Deze kunnen eventueel ook op maat gemaakt worden per instelling of specialisme. Informatie hierover is te vinden op http://www.iknl.nl/. Het implementatieplan bij deze richtlijn is een belangrijk hulpmiddel om effectief de aanbevelingen uit deze richtlijn te implementeren voor de verschillende disciplines.
Werkwijze
Werkwijze
De werkgroep is op 5 juli 2016 voor de eerste maal bijeengekomen. Op basis van een door de werkgroepleden opgestelde enquête heeft een knelpuntenanalyse plaatsgevonden onder professionals en patiënten(vertegenwoordigers). Na het versturen van de enquête hebben 121 professionals en 3 patiënten gereageerd en knelpunten geprioriteerd en/of ingebracht. De meest relevante knelpunten zijn uitgewerkt tot 6 uitgangsvragen (bijlage 9).
Voor iedere uitgangsvraag werd uit de richtlijnwerkgroep een subgroep geformeerd.
Op basis van de uitkomsten van de enquête zijn de onderwerpen inschatten van de levensverwachting, advance care planning (ACP) en invloed van het starten en staken van medicatie (diuretica, ACE-remmers, ARB’s en bèta-blokkers) in de laatste levensfase uitgewerkt volgens de evidence based methodiek GRADE. Bij de beantwoording van deze uitgangsvragen verzorgde een (IKNL en externe) methodoloog het literatuuronderzoek. Dit betrof het uitvoeren van een systematische literatuursearch, het kritisch beoordelen van de literatuur en het verwerken van de literatuur in evidence tabellen. Daarnaast werd door de methodoloog een concept literatuurbespreking met bijbehorende conclusies aangeleverd voor deze uitgangsvragen. Vervolgens pasten de subgroepleden, na interne discussie met de methodoloog, de conceptliteratuurbespreking en conclusies aan en stelden overwegingen en aanbevelingen op.
De werkgroepleden raadpleegden voor de uitgangsvragen over palliatieve zorg en organisatie van zorg en communicatie de door hen zelf verzamelde relevante literatuur. Op basis hiervan hebben de werkgroepleden de literatuurbespreking, conclusies, overwegingen en aanbevelingen opgesteld.
De werkgroep heeft gedurende circa 7 maanden gewerkt aan de tekst van de conceptrichtlijn. Alle teksten zijn tijdens plenaire vergaderingen besproken en na verwerking van de commentaren door de werkgroep geaccordeerd. De conceptrichtlijn is op 20 juni 2017 ter becommentariëring aangeboden aan alle voor de knelpuntenanalyse benaderde wetenschappelijke, beroeps- en patiëntenverenigingen en de landelijke en regionale werkgroepen. Het commentaar geeft input vanuit het veld om de kwaliteit en de toepasbaarheid van de conceptrichtlijn te optimaliseren en landelijk draagvlak voor de richtlijn te genereren. Alle commentaren werden vervolgens beoordeeld en verwerkt door de richtlijnwerkgroep. Aan de commentatoren is teruggekoppeld wat met de reacties is gedaan.
De richtlijn is inhoudelijk vastgesteld op 28 november 2017. Tenslotte is de richtlijn ter autorisatie/accordering gestuurd naar de betrokken verenigingen/instanties.
