Palliatieve zorg bij hartfalen NYHA-klasse III en IV - Medicamenteuze behandeling
Medicamenteuze behandeling van patiënten met hartfalen heeft als doel om klachten (vooral dyspnoe, vermoeidheid en oedemen) te voorkomen of te verminderen en de overleving te verlengen. In de laatste levensfase (hier arbitrair gedefinieerd als de laatste drie maanden voor het overlijden) richt medicamenteuze behandeling zich hoofdzakelijk of uitsluitend op verlichting van klachten. Het is moeilijk om de laatste drie maanden in te schatten bij hartfalen. Hartfalen is een grillige aandoening waar schijnbare stabilisatie opeens kan veranderen in een plotse snelle achteruitgang gevolgd door het overlijden. Er zijn patiënten waarbij het levenseinde duidelijk in zicht is waar controle van o.a. gewicht, bloeddruk, nierfunctie en elektrolyten niet meer hoeft of tot een minimum wordt beperkt. Voor deze groep is het overstappen op morfine en eventueel sedatie ter verlichting van klachten een goede overweging. Er zijn ook patiënten waarbij het lijden hoog is, de levensverwachting waarschijnlijk sterk beperkt maar het levenseinde niet duidelijk in zicht of gewenst is. Voor deze patiënten adviseert de werkgroep nauwkeurige titratie van medicatie op geleide van hartfalensymptomen, bloeddruk, nierfunctie en elektrolyten daar het palliatie geeft. Zorgvuldige herhaaldelijke afwegingen zijn van belang tussen enerzijds doorgaan met de medicatie en controles vanwege het effect op symptoomreductie bij hartfalen en anderzijds verlagen of staken van de medicatie en controles in de laatste maanden voor het overlijden [Ghashghaei 2016 (1), Cruz-Jentoft 2012 (2)]. Bij het staken van de medicatie is er een kans op versneld overlijden en het staken dient vooraf besproken te worden met patiënt en mantelzorger. Denk bijvoorbeeld aan de kans op reflextachycardie, angina pectoris of kamerritmestoornissen bij het staken van bètablokker. In het gesprek kan de arts uitleggen dat in de palliatieve/terminale fase men meer symptoombestrijding toepast in plaats van therapeutische interventies. Soms treedt er een tijdelijk schijnbaar herstel op na het staken van de medicatie dat niet duidelijk gerelateerd is aan het staken van de medicatie maar aan de grilligheid van de laatste levensfase bij hartfalen.
In de laatste periode wordt de behandeling bemoeilijkt door het vaker optreden van hypotensie en nierfunctiestoornissen. Patiënten komen minder vaak of niet meer naar het ziekenhuis en de monitoring van bijwerkingen, o.a. door middel van regelmatig laboratoriumonderzoek, is in deze situatie minder goed haalbaar en/of gewenst. Anderzijds lijkt medicamenteuze behandeling het beste middel om klachten zo lang mogelijk te verlichten.
Dit roept vragen op in hoeverre hartfalenmedicatie kan en moet worden gecontinueerd in de laatste maanden voor het overlijden.
Onderbouwing
Beoordelingsdatum en geldigheid
Publicatiedatum : 07-02-2018
Beoordeeld op geldigheid :
Actualisatie
Deze richtlijn(module) is goedgekeurd op 28 november 2017. IKNL en PAZORI bewaken samen met betrokken verenigingen de houdbaarheid van deze en andere onderdelen van de richtlijn. Zo nodig wordt de richtlijn tussentijds op onderdelen bijgesteld. De geldigheidstermijn van de richtlijn is maximaal 5 jaar na vaststelling. Indien de richtlijn dan nog actueel wordt bevonden, wordt de geldigheidsduur van de richtlijn verlengd.
Houderschap richtlijn
De houder van de richtlijn moet kunnen aantonen dat de richtlijn zorgvuldig en met de vereiste deskundigheid tot stand is gekomen. Onder houder wordt verstaan de verenigingen van beroepsbeoefenaren die de richtlijn autoriseren.
IKNL draagt zorg voor het beheer en de ontsluiting van de richtlijn.
Juridische betekenis van richtlijnen
De richtlijn bevat aanbevelingen van algemene aard. Het is mogelijk dat deze aanbevelingen in een individueel geval niet van toepassing zijn. Er kunnen zich feiten of omstandigheden voordoen waardoor het wenselijk is dat in het belang van de patiënt van de richtlijn wordt afgeweken. Wanneer van de richtlijn wordt afgeweken, dient dit beargumenteerd gedocumenteerd te worden. De toepassing van de richtlijnen in de praktijk is de verantwoordelijkheid van de behandelende arts.
Algemene gegevens
Initiatief
Platform PAZORI (Palliatieve Zorg Richtlijnen)
IKNL (Integraal Kankercentrum Nederland)
Autoriserende en betrokken verenigingen
Patiëntenfederatie Nederland (voorheen Nederlandse Patiënten en Consumenten Federatie NPCF)*
De Hart&Vaatgroep/Hartstichting*
Nederlandse Vereniging voor Cardiologie (NVVC)
Nederlandse Vereniging voor Klinische Geriatrie (NVKG)
Nederlands Huisartsen Genootschap (NHG)*
Nederlandse Vereniging van Ziekenhuisapothekers (NVZA)
Palliactief
Specialisten ouderengeneeskunde (Verenso)
Nederlandse Vereniging voor Hart- en Vaat Verpleegkundigen (NVHVV)
Verpleegkundigen & Verzorgenden Nederland (V&VN)
Koninklijke Nederlandse Maatschappij ter bevordering der Pharmacie (KNMP)*
*Deze verenigingen autoriseren niet, maar stemmen in met de inhoud.
Financiering
Deze richtlijn c.q. module is gefinancierd door IKNL. De inhoud van de richtlijn c.q. module is niet beïnvloed door de financierende instantie.
Een richtlijn is een kwaliteitsstandaard. Een kwaliteitsstandaard beschrijft wat goede zorg is, ongeacht de financieringsbron (Zorgverzekeringswet (Zvw), Wet langdurige zorg (Wlz), Wet maatschappelijke ondersteuning (Wmo), aanvullende verzekering of eigen betaling door de cliënt/patiënt). Opname van een kwaliteitsstandaard in het Register betekent dus niet noodzakelijkerwijs dat de in de kwaliteitsstandaard beschreven zorg verzekerde zorg is.
Procesbegeleiding en verantwoording
IKNL (Integraal Kankercentrum Nederland) is het kennis- en kwaliteitsinstituut voor professionals en bestuurders in de oncologische en palliatieve zorg dat zich richt op het continu verbeteren van de oncologische en palliatieve zorg.
IKNL benadert preventie, diagnose, behandeling, nazorg en palliatieve zorg als een keten waarin de patiënt centraal staat. Om kwalitatief goede zorg te waarborgen ontwikkelt IKNL producten en diensten ter verbetering van de oncologische zorg, de nazorg en de palliatieve zorg, zowel voor de inhoud als de organisatie van de zorg binnen en tussen instellingen. Daarnaast draagt IKNL nationaal en internationaal bij aan de beleidsvorming op het gebied van oncologische en palliatieve zorg.
IKNL rekent het (begeleiden van) ontwikkelen, implementeren en evalueren van multidisciplinaire, evidence based richtlijnen voor de oncologische en palliatieve zorg tot een van haar primaire taken. IKNL werkt hierbij conform de daarvoor geldende (inter)nationale kwaliteitscriteria. Bij ontwikkeling gaat het in toenemende mate om onderhoud (modulaire revisies) van reeds bestaande richtlijnen.
Doel en doelgroep
Doel
Een richtlijn is een aanbeveling ter ondersteuning van de belangrijkste knelpunten uit de dagelijkse praktijk. Deze richtlijn is zoveel mogelijk gebaseerd op wetenschappelijk onderzoek en consensus. De richtlijn palliatieve zorg bij hartfalen geeft aanbevelingen over begeleiding en behandeling van patiënten met hartfalen NYHA-klasse III en IV en beoogt hiermee de kwaliteit van de zorgverlening te verbeteren.
Doelpopulatie
Deze richtlijn heeft betrekking op volwassen patiënten met hartfalen met NYHA (New York Heart Association)-klasse III en IV, d.w.z. patiënten met een:
- belangrijke beperking in de dagelijkse activiteit door symptomen die zich al voordoen bij beperkte inspanning, zoals vermoeidheid en kortademigheid bij lopen van 20-100 meter. Alleen rust geeft comfort en in rust zijn er geen klachten (klasse III);
- ernstige beperking in activiteit door symptomen die al in rust ontstaan. Bij zeer geringe inspanning nemen de klachten in ernst toe (klasse IV).
Doelgroep
Deze richtlijn is bestemd voor alle professionals die betrokken zijn bij de zorg voor patiënten met hartfalen NYHA-klasse III en IV zoals huisartsen, specialisten ouderengeneeskunde, medisch specialisten (vooral cardiologen, internisten en klinisch geriaters), apothekers, verpleegkundigen, verpleegkundig specialisten, physician assistants, POHs (Praktijkondersteuners Huisarts), fysiotherapeuten, psychologen, maatschappelijke werkers, geestelijk verzorgers en andere bij de patiënt betrokken professionals.
Indien in de richtlijn wordt gesproken over zorgverleners rondom de patiënt met hartfalen, kunnen afhankelijk van de specifieke situatie van de patiënt alle bovengenoemde professionals bedoeld worden.
Samenstelling werkgroep
Alle werkgroepleden zijn afgevaardigd namens wetenschappelijke en beroepsverenigingen en hebben daarmee het mandaat voor hun inbreng. Bij de samenstelling van de werkgroep is geprobeerd rekening te houden met landelijke spreiding, inbreng van betrokkenen uit zowel academische als algemene ziekenhuizen/instellingen en vertegenwoordiging van de verschillende verenigingen/ disciplines. Het patiëntenperspectief is vertegenwoordigd door middel van afvaardiging van een ervaringsdeskundige (hartpatiënt) en een beleidsmedewerker van de Hart&Vaatgroep/Hartstichting. Bij de uitvoer van het literatuuronderzoek is een methodoloog/epidemioloog/literatuuronderzoeker betrokken.
Werkgroepleden
mw. dr. L. Bellersen, voorzitter, cardioloog, NVVC
mw. M.S.A. Aertsen, lid, verpleegkundig specialist, NVHVV en V&VN
mw. dr. Y.M.P. Engels, lid, universitair hoofddocent, Palliactief
dhr. J. van Erp, lid, Beleidsadviseur/patiëntvertegenwoordiger, Hart&Vaatgroep
dr. A. de Graeff, lid, internist-oncoloog, Palliactief
dr. M. van Leen, lid, specialist ouderengeneeskunde, Verenso
mw. dr. C.M.H.B. Lucas, lid, cardioloog, NVVC
mw. drs. C.W. Middeljans-Tijssen, lid, klinisch geriater, NVKG
dr. R.J.J.E.T. Starmans, lid, kaderhuisarts palliatieve zorg, NHG
drs. P.E. Polak, klankbordlid, cardioloog, NVVC
dhr. R. Tabak, klankbordlid, voorzitter PAR Radboud Health Academy, patiëntvertegenwoordiger Hart&Vaatgroep
Ondersteuning
mw. drs. M.G. Gilsing, adviseur (richtlijnen) palliatieve zorg, IKNL
mw. dr. O.L. van der Hel, literatuuronderzoeker, IKNL
dr. J. Vlayen, literatuuronderzoeker, ME-TA
mw. drs. A. van der Mei, secretaresse, IKNL
Belangenverklaringen
Om de beïnvloeding van de richtlijnontwikkeling of formulering van de aanbevelingen door conflicterende belangen te minimaliseren zijn de leden van de werkgroep gemandateerd door de wetenschappelijke en beroepsverenigingen.
Alle leden van de richtlijnwerkgroep hebben verklaard onafhankelijk gehandeld te hebben bij het opstellen van de richtlijn. Een onafhankelijkheidsverklaring ‘Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling' zoals vastgesteld door onder meer de KNAW, KNMG, Gezondheidsraad, CBO, NHG en Orde van Medisch Specialisten is door de werkgroepleden bij aanvang en bij afronding van het traject ingevuld. De bevindingen zijn schriftelijk vastgelegd in de belangenverklaring en opvraagbaar via info@iknl.nl.
Inbreng patiëntenperspectief
Twee patiëntvertegenwoordigers namen (via de Nederlandse Patiëntenfederatie en Hart&Vaatgroep) zitting in de richtlijnwerkgroep/klankbordgroep: een ervaringsdeskundige (hartpatiënt) en een beleidsmedewerker van de Hart&Vaatgroep/Hartstichting. De input van patiëntvertegenwoordigers is nodig voor de ontwikkeling van kwalitatief goede richtlijnen. Goede zorg voldoet immers aan de wensen en eisen van zowel zorgverlener als patiënt.
Door middel van onderstaande werkwijze is informatie verkregen en zijn de belangen van de patiënt meegenomen:
- Bij aanvang van het richtlijntraject hebben de patiëntvertegenwoordigers knelpunten aangeleverd.
- Via de Nederlandse Patiëntenfederatie en haar organisatielid de Hart&Vaatgroep is een enquête gehouden voor het inventariseren van de knelpunten.
- De patiëntvertegenwoordigers waren aanwezig bij de vergaderingen van de richtlijnwerkgroep.
- De patiëntvertegenwoordigers hebben de conceptteksten beoordeeld om het patiëntenperspectief in de formulering van de definitieve tekst te optimaliseren.
- De Nederlandse Patiëntenfederatie (met organisatielid de Hart&Vaatgroep) is geconsulteerd in de externe commentaarronde.
-
De Nederlandse Patiëntenfederatie (en daarmee de Hart&Vaatgroep) heeft ingestemd met de inhoud van de richtlijn.
Patiënteninformatie/een patiëntensamenvatting wordt opgesteld en gepubliceerd op de daarvoor relevante sites.
Methode ontwikkeling
Evidence based
Implementatie
Bevorderen van het toepassen van de richtlijn in de praktijk begint met een brede bekendmaking en verspreiding van de richtlijn. Bij verdere implementatie gaat het om gerichte interventies om te bevorderen dat professionals de nieuwe kennis en kunde opnemen in hun routines van de palliatieve zorgpraktijk, inclusief borging daarvan. Als onderdeel van elke richtlijn stelt IKNL samen met de richtlijnwerkgroep een implementatieplan op. Activiteiten en interventies voor verspreiding en implementatie vinden zowel op landelijk als regionaal niveau plaats. Deze kunnen eventueel ook op maat gemaakt worden per instelling of specialisme. Informatie hierover is te vinden op http://www.iknl.nl/. Het implementatieplan bij deze richtlijn is een belangrijk hulpmiddel om effectief de aanbevelingen uit deze richtlijn te implementeren voor de verschillende disciplines.
Werkwijze
Werkwijze
De werkgroep is op 5 juli 2016 voor de eerste maal bijeengekomen. Op basis van een door de werkgroepleden opgestelde enquête heeft een knelpuntenanalyse plaatsgevonden onder professionals en patiënten(vertegenwoordigers). Na het versturen van de enquête hebben 121 professionals en 3 patiënten gereageerd en knelpunten geprioriteerd en/of ingebracht. De meest relevante knelpunten zijn uitgewerkt tot 6 uitgangsvragen (bijlage 9).
Voor iedere uitgangsvraag werd uit de richtlijnwerkgroep een subgroep geformeerd.
Op basis van de uitkomsten van de enquête zijn de onderwerpen inschatten van de levensverwachting, advance care planning (ACP) en invloed van het starten en staken van medicatie (diuretica, ACE-remmers, ARB’s en bèta-blokkers) in de laatste levensfase uitgewerkt volgens de evidence based methodiek GRADE. Bij de beantwoording van deze uitgangsvragen verzorgde een (IKNL en externe) methodoloog het literatuuronderzoek. Dit betrof het uitvoeren van een systematische literatuursearch, het kritisch beoordelen van de literatuur en het verwerken van de literatuur in evidence tabellen. Daarnaast werd door de methodoloog een concept literatuurbespreking met bijbehorende conclusies aangeleverd voor deze uitgangsvragen. Vervolgens pasten de subgroepleden, na interne discussie met de methodoloog, de conceptliteratuurbespreking en conclusies aan en stelden overwegingen en aanbevelingen op.
De werkgroepleden raadpleegden voor de uitgangsvragen over palliatieve zorg en organisatie van zorg en communicatie de door hen zelf verzamelde relevante literatuur. Op basis hiervan hebben de werkgroepleden de literatuurbespreking, conclusies, overwegingen en aanbevelingen opgesteld.
De werkgroep heeft gedurende circa 7 maanden gewerkt aan de tekst van de conceptrichtlijn. Alle teksten zijn tijdens plenaire vergaderingen besproken en na verwerking van de commentaren door de werkgroep geaccordeerd. De conceptrichtlijn is op 20 juni 2017 ter becommentariëring aangeboden aan alle voor de knelpuntenanalyse benaderde wetenschappelijke, beroeps- en patiëntenverenigingen en de landelijke en regionale werkgroepen. Het commentaar geeft input vanuit het veld om de kwaliteit en de toepasbaarheid van de conceptrichtlijn te optimaliseren en landelijk draagvlak voor de richtlijn te genereren. Alle commentaren werden vervolgens beoordeeld en verwerkt door de richtlijnwerkgroep. Aan de commentatoren is teruggekoppeld wat met de reacties is gedaan.
De richtlijn is inhoudelijk vastgesteld op 28 november 2017. Tenslotte is de richtlijn ter autorisatie/accordering gestuurd naar de betrokken verenigingen/instanties.
Knelpunteninventarisatie
De uitkomsten van de knelpunteninventarisatie ziet u via onderstaande hyperlink:
Gegevens enquête professionals Richtlijn Palliatieve zorg bij hartfalen
Methode ontwikkeling
Elke module van de richtlijn bestaat uit een richtlijntekst. De teksten naar aanleiding van de uitgangsvragen zijn opgebouwd volgens het volgende vaste stramien: uitgangsvraag en aanbevelingen, literatuurbespreking, conclusies en overwegingen. De referenties zijn aangeleverd per module (of paragraaf) en de evidence tabellen staan in bijlage 11. De antwoorden op de uitgangsvragen (derhalve de aanbevelingen in deze richtlijn) zijn voor zover mogelijk gebaseerd op gepubliceerd wetenschappelijk onderzoek.
De uitgangsvragen 1, 3 en 6 zijn via de evidence based systematische methodiek uitgewerkt. Uitgangsvragen 2, 4 en 5 zijn zonder systematisch literatuuronderzoek uitgewerkt omdat de werkgroep verwachtte geen studies te vinden die antwoord geven op de vraag, specifiek voor de Nederlandse situatie.
De GRADE-methodiek
Uitgangsvragen 1, 3 en 6 zijn via de evidence based GRADE methodiek uitgewerkt.
Selectie
Naast de selectie op relevantie werd tevens geselecteerd op bewijskracht. Hiervoor werd gebruik gemaakt van de volgende hiërarchische indeling van studiedesigns gebaseerd op bewijskracht:
- Gerandomiseerde gecontroleerde studies (RCT's)
-
Niet gerandomiseerde gecontroleerde studies (CCT's)
Waar deze niet voorhanden waren werd verder gezocht naar vergelijkend cohortonderzoek.
Critical appraisal
De kwaliteit van bewijs wordt weergegeven in vier categorieën: hoog, matig, laag en zeer laag. RCT's starten hoog en observationele studies starten laag. Vijf factoren verlagen de kwaliteit van de evidentie (beperkingen in onderzoeksopzet, inconsistentie, indirectheid, imprecisie, publicatie bias) en drie factoren kunnen de kwaliteit van de evidentie verhogen (sterke associatie, dosis-respons relatie, plausibele (residuele) confounding) (zie tabel 1).
Tabel 1. GRADE-methodiek voor het graderen van bewijs
|
Quality of evidence |
Study design |
Lower if * |
Higher if * |
|
High (4) |
Randomized trial |
Study limitations -1 Serious -2 Very serious Inconsistency -1 Serious -2 Very serious Indirectness -1 Serious -2 Very serious Imprecision -1 Serious -2 Very serious Publication bias -1 Likely -2 Very likely |
Large effect + 1 Large + 2 Very large Dose response + 1 Evidence of a gradient All plausible confounding + 1 Would reduce a demonstrated effect, or + 1 Would suggest a spurious effect when results show no effect |
|
Moderate (3) |
|
||
|
Low (2)
|
Observational study |
||
|
Very low (1) |
|
Algehele kwaliteit van bewijs
Omdat het beoordelen van de kwaliteit van bewijs in de GRADE-benadering per uitkomstmaat geschiedt, is er behoefte aan het bepalen van de algehele kwaliteit van bewijs. Zowel voor als na het literatuuronderzoek wordt door de richtlijnwerkgroep bepaald welke uitkomstmaten cruciaal, belangrijk en niet belangrijk zijn.
Het niveau van de algehele kwaliteit van bewijs wordt in principe bepaald door de cruciale uitkomstmaat met de laagste kwaliteit van bewijs. Als echter de kwaliteit van het bewijs verschilt tussen de verschillende cruciale uitkomstmaten zijn er twee opties:
- De uitkomstmaten wijzen in verschillende richtingen (zowel gewenst als ongewenste effecten) of de balans tussen gewenste en ongewenste effecten is onduidelijk, dan bepaalt de laagste kwaliteit van bewijs van de cruciale uitkomstmaten de algehele kwaliteit van bewijs;
-
De uitkomstmaten wijzen in dezelfde richting (richting gewenst of richting ongewenst effecten), dan bepaalt de hoogste kwaliteit van bewijs van de cruciale uitkomstmaat dat op zichzelf voldoende is om de interventie aan te bevelen van de algehele kwaliteit van bewijs.
Tabel 2. Formulering conclusies op basis van kwaliteit van bewijs per uitkomstmaat
|
Kwaliteit van bewijs |
Interpretatie |
Formulering conclusie |
|
Hoog |
Er is veel vertrouwen dat het werkelijk effect dicht in de buurt ligt van de schatting van het effect. |
Er is bewijs van hoge kwaliteit dat... (Referenties) |
|
Matig |
Er is matig vertrouwen in de schatting van het effect: het werkelijk effect ligt waarschijnlijk dicht bij de schatting van het effect, maar er is een mogelijkheid dat het hier substantieel van afwijkt. |
Er is bewijs van matige kwaliteit dat...
(Referenties) |
|
Laag |
Er is beperkt vertrouwen in de schatting van het effect: het werkelijke effect kan substantieel verschillend zijn van de schatting van het effect. |
Er is bewijs van lage kwaliteit dat....
(Referenties) |
|
Zeer laag |
Er is weinig vertrouwen in de schatting van het effect: het werkelijke effect wijkt waarschijnlijk substantieel af van de schatting van het effect. |
Er is bewijs van zeer lage kwaliteit dat.... (Referenties) |
|
Formulering algehele kwaliteit van bewijs: hoog/matig/laag/zeer laag |
||
Overwegingen en aanbevelingen
Aanbevelingen in richtlijnen geven een antwoord op de uitgangsvraag. De GRADE methodiek kent twee soorten aanbevelingen: sterke aanbevelingen of conditionele (zwakke) aanbevelingen. De sterkte van de aanbevelingen reflecteert de mate van vertrouwen waarin - voor de groep patiënten waarvoor de aanbevelingen zijn bedoeld - de gewenste effecten opwegen tegen de ongewenste effecten.
Formulering:
- Sterkte aanbeveling: Doe/geef/etc. (gebiedende wijs)
- Zwakke/conditionele aanbeveling: Overweeg te doen/te geven/etc.
Naast de evidence uit de literatuur (conclusies) zijn er andere overwegingen die meespelen bij het formuleren van de aanbeveling. Deze aspecten worden besproken onder het kopje ‘Overwegingen' in de richtlijntekst. Hierin worden de conclusies (op basis van de literatuur) geplaatst in de context van de dagelijkse praktijk en vindt een afweging plaats van de voor- en nadelen van de verschillende beleidsopties. De uiteindelijk geformuleerde aanbeveling is het resultaat van de conclusie(s) in combinatie met deze overwegingen.
Figuur 1. Van bewijs naar aanbeveling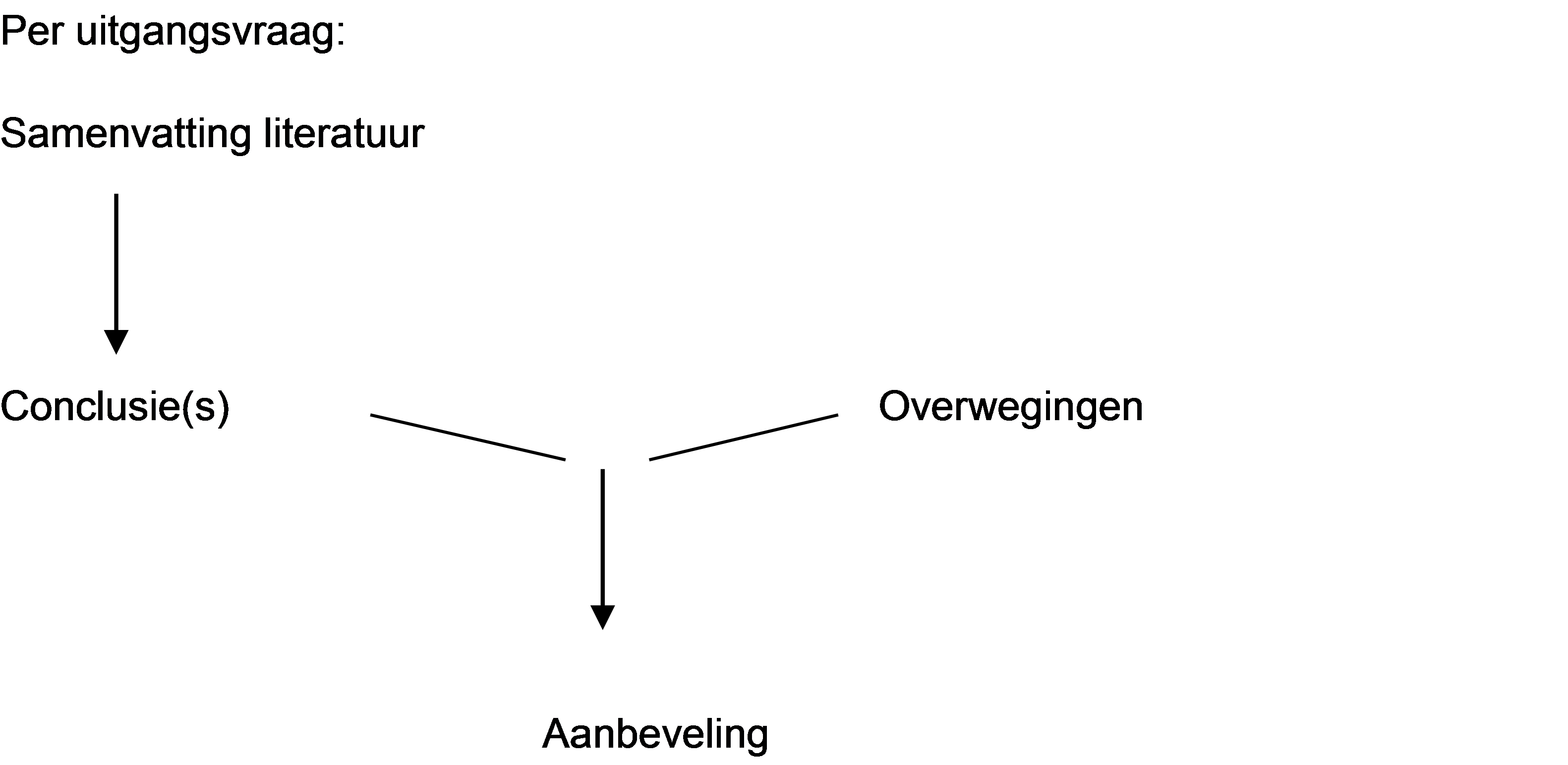
Bij de overwegingen kan men informatie kwijt over:
- veiligheid (bijvoorbeeld bijwerkingen, risico’s en complicaties);
- patiëntenperspectief (waarden en voorkeuren van de patiënt);
- professioneel perspectief (bijvoorbeeld tijdsbesparing);
- beschikbaarheid, werkbaarheid en wenselijkheid van organisatie van zorg aspecten: kosten, voorzieningen, coördinatie, communicatie, gegevensverwerking, taakverdeling, verantwoordelijkheden, etc.
- kosteneffectiviteit, besteed hierbij aandacht aan het perspectief (maatschappelijk perspectief versus gezondheidszorgperspectief).
Bij overwegingen kan men denken aan alle aspecten die niet vallen onder de systematische literatuuranalyse bij de uitgangsvraag maar wel van belang zijn bij het formuleren van de aanbeveling.
Methodiek bij de uitgangsvragen zonder systematisch literatuuronderzoek
Bij uitgangsvragen 2 (Wat is palliatieve zorg bij hartfalen?), 4 (Communicatie) en 5 (Organisatie van zorg) is geen systematisch literatuuronderzoek verricht omdat de werkgroep verwachtte geen studies te vinden die antwoord geven op de vraag, specifiek voor de Nederlandse situatie.
De aanbevelingen zijn uitsluitend gebaseerd op overwegingen die zijn opgesteld door de werkgroepleden op basis van kennis uit de praktijk en waar mogelijk onderbouwd door (niet systematisch) literatuuronderzoek.
De teksten zijn gebaseerd op evidence, maar de artikelen zijn niet methodologisch beoordeeld.
De overwegingen staan onder een apart kopje in de richtlijntekst. Hierin wordt de context van de dagelijkse praktijk beschreven en vindt een afweging plaats van de voor- en nadelen van de verschillende beleidsopties.
