Galwegletsels
Uitgangsvraag
1. Wat is de incidentie van galwegletsels?
2. Hoe worden galwegletsels gediagnosticeerd en geclassificieerd?
3. Is het routinematig intra-operatief cholangiogram zinvol ter preventie van het galwegletsel?
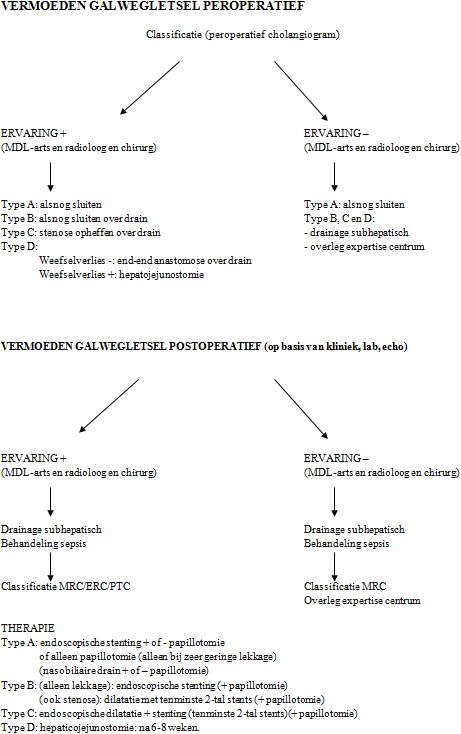
4. Wat is de behandeling van galwegletsels?
Aanbeveling
|
Niveau B |
De behandeling van galwegletsels dient bij voorkeur te geschieden in een multidisciplinair team, bestaande uit ervaren chirurgen, MDL-artsen en radiologen |
|
|
Bij het peroperatief ontdekte galwegletsel: |
|
Niveau C |
Als tijdens de cholecystectomie een galwegletsel wordt ontdekt en er bestaat geen weefselverlies, is het sluiten van het defect door middel van een end to end anastomose over een T-drain een goede optie, mits verricht door een op dit gebied ervaren chirurg en na een cholangiogram. Bij afwezigheid van ervaring op dit gebied wordt geadviseerd om peroperatief overleg te plegen met een expertise centrum. |
|
Niveau D |
Als tijdens de cholecystectomie een galwegletsel wordt ontdekt met weefselverlies kan direct een hepaticojejunostomie worden verricht door een hierin ervaren chirurg. Bij afwezigheid van ervaring op dit gebied wordt geadviseerd om per-operatief overleg te plegen met een expertise centrum. |
|
|
Bij het postoperatief ontdekte galwegletsel: |
|
Niveau C |
Bij gallekkage bestaat de initiële behandeling uit subhepatische drainage en sepsisbehandeling. |
|
Niveau D |
Diagnostische laparotomie of laparoscopie zijn gecontra-indiceerd. |
|
Niveau C |
Na classificatie van het galwegletsel dient de patiënt te worden overlegd met een kliniek met ervaring. |
|
Niveau C |
Bij een type D galwegletsel dient reconstructieve chirurgie uitgesteld te worden tot 6-8 weken na de initïele cholecystectomie. |
|
Niveau C |
Een galwegletsel type A dient te worden behandeld door het verlagen van de drukgradiënt tussen ductus choledochus en duodenum. Dit kan worden bereikt door een stent, nasobiliaire drain en / of papillotomie. Er is geen bewijs van hoge kwaliteit welke een voorkeur aantoont van een van de mogelijkheden cq combinaties. Een galwegletsel type B en C dient bij voorkeur te geschieden door middel van endoscopische stenting (type B zonder strictuur) en stenting met dilatatie (met tenminste 2 stents van 10 French) tot 12 maanden (type B met strictuur-type C), met periodieke stent wisselingen. Indien toch gekozen wordt voor een electieve operatie, dient ook hier een periode van 6-8 weken uitstel aangehouden te worden, zeker bij een type B letsel met lekkage. |
Overwegingen
Vraag 1: Wat is de incidentie van galwegletsels?
De ware incidentie van galwegletsels is niet bekend door onderrapportage en retrospectieve studies. Factoren die een rol spelen zijn: leercurve effect, slecht overzicht, anatomische variaties en het onvoldoende consequent behalen van de “critical view of safety” (Eikermann 2012).
Vraag 2: Hoe worden galwegletsels gediagnosticeerd en geclassificieerd?
Een letsel van de galwegen kan per-operatief, direct post-operatief en op een later tijdstip herkend worden.
Na diagnose van het letsel, dient afhankelijk van de complexiteit, overleg met een expertise centrum plaats te vinden. Een onderlinge vergelijking van de literatuurgegevens wordt bemoeilijkt door de toepassing van verschillende classificatiesystemen van het galwegletsel (Bergman 1996, Bismuth 2001, Eikermann 2012, Neuhaus 2000, Strasberg 1995, Way 2003).
De MRC wordt wijdverbreid gebruikt voor de niet-invasieve beeldvorming van de galwegen. Er zijn geen publicaties van kwaliteit waarbij de MRC met andere beeldvorming wordt vergeleken bij de evaluatie van galwegletsels na cholecystectomie. Een MRC heeft in tegenstelling tot een ERC het voordeel, dat niet invasief ook volledig afgesloten delen van de galwegen kunnen worden afgebeeld (Park 2004).
De commissie heeft de Amsterdam classificatie (Bergman 1996) aangehouden aangezien in dit schema classificatie direct gekoppeld kan worden aan de behandeling. De literatuur is, voor zover mogelijk, herleid naar dit schema:
Amsterdam classificatie:
A: lekkage ductus cysticus of ductus van Luschka
B: lekkage ductus hepato-choledochus met of zonder strictuur
C: strictuur zonder gallekkage
D: complete transectie ductus hepato-choledochus met of zonder weefselverlies
Vraag 4: Wat is de behandeling van galwegletsels?
De behandeling is afhankelijk van de aard, locatie en omvang van het letsel van het galwegsysteem. Daarnaast spelen het moment van herkenning en de eventuele voorafgaande therapie een rol. De ervaring van de behandelaar is van belang voor het uiteindelijke resultaat.
Bij een partiële transectie of totale transectie zonder opgetreden weefselverlies, kan mits de ervaring aanwezig is, direct herstel worden verricht over een (T-)drain. Alvorens de drain te verwijderen moet worden overwogen eerst de continuïteit te waarborgen door bij ERC een voerdraad te passeren. Als dan de drain wordt verwijderd is het plaatsen van een of meerdere stents aan te bevelen om stenosering te voorkomen / behandelen van deze meestal zeer graciele galwegen.
Kwaliteit van leven speelt een belangrijke rol bij patiënten met een galwegletsel en galwegreconstructie. Een galwegletsel heeft een nadelig effect op met name de mentale gezondheid van de kwaliteit van leven (Ejaz 2014, Landman 2012).
Onderbouwing
Vraag 1: Wat is de incidentie van galwegletsels?
|
Niveau 2a |
De incidentie van galwegletsels bij laparoscopische cholecystectomie varieert tussen 0,04-1,5% (Eikermann 2012, Törnqvist 2012). De incidentie bij open cholecystectomie varieert tussen de 0-0.5% (Downs 1996, Flum 2003, Gerritsen 1990, Keus 2006a, Keus 2006b, Russel 1996). |
|
Niveau 4 |
Omdat er momenteel geen bewijs is van hoge kwaliteit, is het niet duidelijk of de incidentie van galwegletsels bij alternatieve endoscopische technieken (zoals Single Incision Laparoscopic Cholecystectomy (SILS) en transvaginale cholecystectomie (TVC)) hoger of lager is dan bij conventionele laparoscopische cholecystectomie. |
Vraag 2: Hoe worden galwegletsels gediagnosticeerd en geclassificieerd?
|
Niveau 4 |
Het initiële onderzoek bij verdenking op galwegletsel bestaat uit laboratoriumonderzoek (leukocytose, cholestatische leverenzymstoornissen, bilirubine-stijging) en echografie, waarbij gekeken wordt naar de aanwezigheid van een vochtcollectie of gedilateerde galwegen (Bergman 1996, Eikermann 2012). |
|
Niveau 3 |
Een ERC leidt in tenminste 90% tot vaststelling van het type galwegletsel (Barkun 1993, Prat 1997). |
|
Niveau 3 |
De intra-operatieve cholangiografie leidt in 80% tot vaststelling van het type galwegletsel (Alvarez 2014, Barkun 1993, Prat 1997). |
|
Niveau 2b |
Voor de uiteindelijke diagnose en classificatie van het galwegletsel worden zowel MRC, ERC en/of PTC gebruikt (Bujunda 2003, Chaudhary 2002, Khalid 2001, Ragozzino 2004, Yeh 1999). |
Vraag 3: Is het routinematig intra-operatief cholangiogram zinvol ter preventie van galwegletsel?
|
Niveau 3 |
Een routinematig intra-operatief cholangiogram ter preventie van galwegletsel is controversieel (Eikermann 2012). Op basis van de huidige literatuur wordt het routinematig intra-operatief cholangiogram ter preventie van galwegletsel niet zinvol geacht (Ford 2012, Giger 2011, Sheffield 2013). |
Vraag 4: Wat is de behandeling van galwegletsels?
|
Niveau 3 |
De endoscopische behandeling van type A, B en C letsels hebben een lange termijn succespercentage van respectievelijk 94%, 90-80% en 50% (Bergman 1996, Bergman 2001, Costamagna 2001). |
|
Niveau 3 |
Bij het type D letsel is alleen chirurgische reconstructie mogelijk (Bergman 1996). |
|
Niveau 3 |
De lange termijn resultaten na biliodigestieve reconstructie zijn succesvol in 70% (Al-Ghnaniem 2002, Gerritsen 1990). |
|
Niveau 3 |
Locale ontsteking/sepsis, uitgebreid galwegletsel, verwijzing naar een tertiair centrum na therapeutische interventies en een acuut (<6 wk) herstel zijn onafhankelijke risicofactoren voor een slechter vroeg en laat resultaat na chirurgische reconstructie (Huang 2003, de Reuver 2007, Pitt 2013, Sahajpal 2010, Sarno 2012, Walsh 2007). |
|
Niveau 2b |
De mortaliteit is in de eerste 2 jaar na chirurgische reconstructie van een galwegletsel verhoogd (Flum 2003). De 10-jaars overleving van patiënten met galwegletsel behandeld door een multidisciplinair team is niet significant slechter in vergelijking met de leeftijd gematchte algemene Nederlandse populatie (de Reuver 2007). |
|
Niveau 2b |
Poging tot herstel door de primaire operateur geeft een slechtere overleving (Flum 2003, Mjaland 1998). |
|
Niveau 2b |
De morbiditeit bij herstel van het letsel in onervaren handen is met 60% veel hoger dan bij een herstel van het letsel in ervaren handen (Flum 2003, Huang 2003, Misra 2004, Stewart 1995). |
Een galwegletsel wordt gedefinieerd als: elk letsel inclusief lekkage van het intrahepatische galwegsysteem en de ductus cysticus. Er is sprake van een complicatie met potentieel grote gevolgen voor de patiënt.
Slechts 42% van de letsels wordt tijdens de primaire operatie herkend. Het is aangetoond dat er een stijging in het aantal galwegletsels is opgetreden sinds de introductie van de laparoscopische cholecystectomie.
- (Al Ghnaniem 2002) Al Ghnaniem R, Benjamin IS. Long-term outcome of hepticojejunostomy with routine access loop formation following iatrogenic bile duct injury. Br J Surg 2002;89(9):1118-24.
- (Alvarez 2014) Alvarez FA, de Santibanes M, Palavecino M, Sanchez Claria R, Mazza O, Arbues G et al. Impact of routine intraoperative cholangiography during laparoscopic cholecystectomy on bile duct injury. Br J Surg 2014;101:677-684.
- (Barkun 1993) Barkun JS, Fried GM, Barkun AN, Sigman HH, Hinchey EJ, Garzon J et al. Cholecystectomy without operative cholangiography. Implications for common bile duct injury and retained common bile duct stones. Ann Surg 1993;218(3):371-7.
- (Bergman 1996) Bergman JJ, van den Brink GR, Rauws EA, de Wit L, Obertop H, Huibregtse K et al. Treatment of bile duct lesions after laparoscopic cholecystectomy. Gut 1996;38(1):141-7.
- (Bergman 2001) Bergman JJ, Burgemeister L, Bruno MJ, Rauiws EAJ, Gouma DJ, Tytgat GNJ, Huibregtse K. Long-term follow-up after biliary stent placement for postoperative bile duct stenosis. Gastrointest Endosc 2001;54:154-61.
- (Bismuth 2001) Bismuth H, Majno PE. Biliary strictures: classification based on the principles of surgical treatment. World J Surg 2001;25(10):1241-4.
- (Bujanda 2003) Bujanda L, Calvo MM, Cabriada JL, Orive V, Capelastegui A. MRCP in the diagnosis of iatrogenic bile duct injury. Nmr in Biomediine 2003;16(8):475-8.
- (Chaudhary 2002) Chaudhary A, Negi SS, Puri SK, Narang P. Comparison of magnetic resonance cholangiography and percutaneous transhepatic cholangiography in the evaluation of bile duct strictures after cholecystectomy. Br J Surg. 2002;89(4):433-6.
- (Costamagna 2001) Costamagna G, Pandolfi M, Mutignani M, Spada C, Perri V. Long-term results of endoscopic management of postoperative bile duct strictures with increasing numbers of stents. Gastrointest Endosc 2001;54:162-8.
- (Downs 1996) Downs SH, Black NA, Devlin HB, Narang P. Systematic review of the effectiveness and safety of laparoscopic cholecystectomy. Ann R Coll Surg Engl 1996;78:241-323.
- (Eikermann 2012) Eikermann M, Siegel R, Broeders I, Dziri C, Fingerhut A, Gutt C et al. Prevention and treatment of bile duct injuries during laparoscopic cholecystectomy: the clinical practice guidelines of the European Association for Endoscopic Surgery (EAES). Surg Endosc 2012;26(11):3003-39.
- (Ejaz 2014) Ejaz A, Spolverato G, Kim Y, Dodson R, Sicklick JK, Pitt HA et al. Long-term health-related quality of life after iatrogenic bile duct injury repair. J Am Coll Surg 2014
- (Flum 2003) Flum DR, Cheadle A, Prela C, Dellinger EP, Chan L. Bile duct injury during cholecystectomy and survival in medicare beneficiaries. JAMA 2003;290(16):2168-73.
- (Gerritsen 2003) Gerritsen JJGM. Benigne galwegstrictuur en galwegreconstructie. Proefschrift, 1990 Universiteit van Amsterdam.
- (Ford 2012) Ford JA, Soop M, Du J, Loveday BP, Rodgers M. Systematic review of intraoperative cholangiography in cholecystectomy. Br J Surg 2012;99(2):160-7.
- (Giger 2011) Giger U, Ouaissi M, Schmitz SF, Krähenbühl S, Krähenbühl L. Bile duct injury and use of cholangiography during laparoscopic cholecystectomy. Br J Surg 2011;98(3):391-6.
- (Huang 2003) Huang CS, Lein HH, Tai FC, Wu CH. Long-term results of major bil educt injury associated with laparoscopic cholecystectomy. Surg Endosc 2003;17(9):1362-7.
- (Keus 2006a) Keus, F, de Jong JAF, Gooszen HG, van Laarhoven CJHM. Small-incision versus open cholecystectomy for patients with symptomatic cholecystolithiasis. Cochrane Database Syst Rev 2006(4):CD004788.
- (Keus 2006b) Keus, F, de Jong JAF, Gooszen HG, van Laarhoven CJHM. Laparoscopic versus open cholecystectomy for patients with symptomatic cholecystolithiasis. Cochrane Database Syst Rev 2006(4):CD006231.
- (Khalid 2001) Khalid TR, Casillas VJ, Montalvo BM, Centeno R, Levi JU. Using MR cholangiopancreatography to evaluate iatrogenic bil educt injury. AJR Am.J.Roentgenol. 2001;177(6):1347-52.
- (Landman 2012) Landman MP, Feuer ID, Moore DE, Zaydfudim V, Pinson CW. The long-term effect of bile duct injuries on health-related quality of life: a meta-analysis. HPB (Oxford). 2013;15(4):252-9.
- (Misra 2004) Misra S, Melton GB, Geschwind JF, Venbrux AC, Cameron JL, Lillemoe KD. Percutaneous management of bil educt strictures and injuries associated with laparoscopic cholecystectomy: a decade of experience. J.Am.Coll.Surg. 2004;198(2):218-26.
- (Mjaland 1998) Mjaland O, Adamsen S, Hjelmquist B, Ovaska J, Buanes T. Cholecystectomy rates, gallstone prevalence, and handling of bil educt injuries in Scandinavia. A comparative audit. Surg.Endosc. 1998;12(12):1386-9.
- (Neuhaus 2000) Neuhaus P, Schmidt SC, Hintze RE, Adler A, Veltzke W, Raakow R et al. Classification and treatment of bil educt lesions following laparoscopic cholecystectomy. Chirurg 2000;71(2):166-73.
- (Park 2004) Park MS, Kim KW, Yu JS, Kim MJ, Kim KW, Lim JS et al. Early biliary complications of laparoscopisc cholecystectomy: evaluation on T2-weighted MR cholangiography in conjuction with mangafodipir trisodium-enhanced 3D T1-weighted MR cholangiography. AJR Am J Roentgenol 2004;183(6):1559-66.
- (Pitt 2013) Pitt HA, Sherman S, Johnson MS, Hollenbeck AN, Lee J, Daum MR et al. Improved outcomes of bile duct injuries in the 21st century. Ann Surg 2013;258(3):490-9.
- (Prat 1997) Prat F, Pelletier G, Ponchon T, Fritsch J, Meduri B, Boyer J et al. What role can endoscopy play in the management of biliary complications after laparoscopic cholecystectomy? Endoscopy 1997;29(5):341-8.
- (Ragozzino 2004) Ragozzino A, De Ritis R, Mosca A, Iaccarino V, Imbriaco M. Value of MR cholangiography in patients with iatrogenic bile duct injury after cholecystectomy. AJR Am.J.Roentgenol. 2004;183(6):1567-72.
- (Russell 1996) Russell JC, Walsh SJ, Mattie AS, Lynch JT. Bile duct injuries, 1989-1993. A statewide experience. Connecticut Laparoscopic Cholecystectomy Registry. Arch Surg 1996;131(4):382-8.
- (de Reuver 2007) de Reuver PR, Grossman I, Busch OR, Obertop H, van Gulik TM, Gouma DJ. Referral pattern and timing of repair are risk factors for complications after reconstructive surgery for bile duct injury. Ann.Surg. 2007;245(5):763-70.
- (de Reuver 2007) de Reuver PR, Rauws EA, Bruno MJ, Lameris JS, Busch OR, van Gulik TM. Survival in bile duct injury patients after laparoscopic cholecystectomy: a multidisciplinary approach of gastroenterologists, radiologists, and surgeons. Surgery 2007;142(1):1-9.
- (Sahajpal 2010) Sahajpal AK, Chow SC, Dixon E, Greig PD, Gallinger S, Wei AC. Bile duct injuries associated with laparoscopic cholecystectomy. Arch.Surg. 2010;145(8):757-63.
- (Sarno 2012) Sarno G, Al-Sarira AA, Ghaneh P, Fenwick SW, Malik HZ, Poston GJ. Cholecystectomy-related bile duct and vasculobiliary injuries. Br.J.Surg. 2012;99(8):1129-36.
- (Sheffield 2013) Sheffield KM, Riall TS, Han Y, Kuo YF, Townsend CM, Goodwin JS. Association between cholecystectomy with vs without intraoperative cholangiography and risk of common duct injury. JAMA 2013;310(8):812-20.
- (Stewart 1995) Stewart L, Way LW, Meyers WC. Bil educt injuries during laparoscopic cholecystectomy: Factors that influence the results of treatment. Archives of Surgery 1995;130(10):1123-9.
- (Strasberg 1995) Strasberg SM, Hertl M, Soper NJ. An analysis of the problem of biliary injury during laparoscopic cholecystectomy. J.Am.Coll.Surg. 1995;180(1):101-25.
- (Törnqvist 2012) Törnqvist B, Strömberg C, Persson G, Nilsson M. Effect of intended intraoperative cholangiography and early detection of bile duct injury on survival after cholecystectomy: population based cohort study. BMJ 2012;11:345
- (Walsh 2007) Walsh RM, Henderson JM, Vogt DP, Brown N. Long-term outcome of biliary reconstruction for bile duct injuries from laparoscopic cholecystectomies. Surgery 2007;142(4):450-6.
- (Way 2003) Way LW, Stewart L, Gantert W, Liu K, Lee CM, Whang K et al. Causes and prevention of laparoscopic bile duct injuries: analysis of 252 cases from a human factors and cognitive psychology perspective. Ann.Surg. 2003;237(4):460-9.
- (Yeh 1999) Yeh TS, Jan YY, Tseng JH, Hwang, TL, Jeng LB, Chen MF. Value of magnetic resonance cholangiopancreatography in demonstrating major bile duct injuries following laparoscopic cholecystectomy. Br.J.Surg. 1999;86(2):181-4.
|
Auteur, jaartal |
Mate v bewijs |
Studie type |
Populatie |
Inclusie criteria |
Interventie |
Comparator |
Resultaat |
Opmerkingen |
|
Downs, 1996 |
2a |
Systematic review |
15 RCT’s en 21 cohort studies |
Studies die LC met OC of SIC vergelijken; beschrijvende studies na LC |
LC |
OC en SIC |
Galwegletsels gerapporteerd in 0-5,6% |
Trend naar meer galwegletsels na LC, echter te weinig power en geen goede kwaliteit studies |
|
Eikermann, 2012 |
|
Syst review tav richtlijn |
671 studies geincludeerd waarvan 18 RCT’s |
Volwassen ptn met galwegletsel tijdens LC; <20% van de ptn had een open procedure en er was een subgroep analyse gedaan voor de LC groep; Engels of Duits; Syst review, RCT, controlled trial, cohort studie, case control studie, case serie ≥ 6 ptn |
|
|
|
Europese richtlijn |
|
Flum, 2003 |
2b |
Prospec-tieve cohort studie |
N=1.570.361 |
Opeenvolgende patiënten met sympt. cholecystolithiasis |
Soort reconstructie niet beschreven |
|
Prevalentie galwegletsel 0,5% risico op sterfte na reconstr. door primaire operateur 11% hoger dan ervaren chirurg |
Geen class of type, letsel aangeven, soort reconstructie niet beschreven |
|
Gerritsen, 1990 |
2b |
Proefschrift, review van observa-tioneel onderzoek |
|
Engelstalige, Franstalige en Duitse literatuur over galwegletsels |
OC |
|
Prevalentie galwegletsel 0,5% |
|
|
Keus, 2006a |
1a |
Cochrane syst review |
N = 58 RCT’s |
Ptn met sympt. cholecystolithiasis |
LC |
OC en SIC |
Incidentie letsels: SIC vs OC: geen galwegletsels gemeld |
|
|
Keus, 2006b |
1a |
Cochrane syst review |
N = 58 RCT’s |
Ptn met sympt. cholecystolithiasis |
LC |
OC |
Incidentie galwegletsels LC vs OC: 0,2% beide |
|
|
Russell, 1996 |
3 |
Retrospec-tieve case serie |
N = 30211 |
Connecticut Laparoscopic Cholecystectomy Registry |
LC |
OC |
Major BDI van 0,04% (‚89) à 0,24% (‚91)à 0,11% (‚93) |
Learning curve |
|
Törnqvist, 2012 |
2a |
Prospectieve cohort studie |
N=51041 |
GallRiks, Zweedse registratie van galsteen chirurgienen ERCP |
IOCG |
|
Incidentie 1,5%. Ptn met galwegletsel hebben verminderde kans op overleving |
|
|
Auteur, jaartal |
Mate v bewijs |
Studie type |
Populatie |
Inclusie criteria |
Interventie |
Comparator |
Resultaat |
Opmerkingen |
|
Alvarez, 2014 |
3 |
Retrospectieve case series |
N=11.423 ptn met lap chol en IOC |
Alle ptn met galwegletsel |
IOC |
ERC of MRC |
Sens 79%; spec 100% |
Strasberg classification |
|
Barkun, 1993 |
3 |
Prospectieve case serie |
N=1300 |
Opeenvolgende patiënten die LC ondergaan voor sympt. cholecystolithiasis |
IOC |
ERC |
ERC in 90% succesvol, IOC 74% |
IOC 24 min. meer operatietijd |
|
Bergman, 1996 |
3 |
Retrospec-tieve case serie |
N=53 |
Galwegletsel na LC |
Nvt |
Nvt |
Classificatie voor galwegletsels |
Complicatie vroege behandeling 80%, reconstructie na 8-12 wkn 17% |
|
Bismuth, 2001 |
4 |
Review |
|
|
|
|
Bismuth classificatie en behandelingsmethode |
|
|
Bujunda, 2003 |
3 |
Beschrijvend diagnostische test studie |
N=10 |
Verdenking op postoperatief galwegletsel |
MRC |
ERC |
ERC: 2x geen diagnose, 5x geen behandelplan. MRCP: correcte diagnose bij alle patiënten |
Kleine n, geen blindering van de onderzoekers |
|
Chaudhary, 2002 |
1b |
Diagnostische test studie |
N=26 |
Operatie voor structuur na cholecystectomie |
MRC |
PTC |
4x diagnose wel gesteld met MRC, niet met PTC |
Kleine n, wel goed opgezette studie |
|
Eikermann, 2012 |
|
Syst review tav richtlijn |
671 studies geincludeerd waarvan 18 RCT’s |
Volwassen ptn met galwegletsel tijdens LC; <20% van de ptn had een open procedure en er was een subgroep analyse gedaan voor de LC groep; Engels of Duits; Syst review, RCT, controlled trial, cohort studie, case control studie, case serie ≥ 6 ptn |
|
|
|
Europese richtlijn |
|
Khalid, 2001 |
3 |
Beschrijvend diagnostische test studie |
N=10 |
Verdenking op galwegletsel na chirurgie |
MRC |
ERC, PTC, operatie en follow-up |
MRC in alle gevallen juiste diagnose en classificatie (Bismuth) |
Kleine n, meerdere gouden standaarden gebruikt |
|
Neuhaus, 2000 |
3 |
Retrospec-tieve case serie |
N=108 |
Ptn met verdenking galwegletsel postoperatief |
LC |
|
Incidentie galwegletsels na LC 0,2%-1,28% Nieuwe classificatie en behandelmethode |
Classificatie en behandelmethode level 4 evidence |
|
Prat, 1997 |
3 |
Retrospectief beschrijvend |
N=119 |
Opeenvolgende ptn verwezen voor ERC naar 5 centra na LC |
|
ERC |
ERC succesvol in 97,5% |
Retrospectief |
|
Ragozzino, 2004 |
3 |
Beschrijvend diagnostische test studie |
N=19 |
Verdenking galwegletsel na LC en OC |
MRC |
ERC, PTC, CT en operatie |
MRC alle 16 letsels succesvol gediagnosticeerd |
Kleine n, meerdere gouden standaarden gebruikt |
|
Strasberg, 1995 |
4 |
Review |
OC: N=25.544 |
Pooling van verschillende artikelen |
LC |
OC |
Incidentie OC=0,7% alle letsels, 0,32% major BDI Incidentie LC=0,85% alle letsels, 0,52% major BDI |
Uitleg dissectie driehoek van Calot |
|
Way, 2003 |
3 |
Retrospec-tieve case serie |
N=252 |
Galwegletsel na LC |
LC |
|
97% van letsels door verkeerde interpretatie van het beeld |
Classificatie volgens Stewart Way |
|
Yeh, 1999 |
3 |
Beschrijvend diagnostische test studie |
N=5 |
Verdenking galwegletsl na LC |
MRC |
ERC en/of PTC |
MRC 4x juiste diagnose |
Zeer klein n, 2 verschillende gouden standaarden gebruikt |
|
Auteur, jaartal |
Mate v bewijs |
Studie type |
Populatie |
Inclusie criteria |
Interventie |
Comparator |
Resultaat |
Opmerkingen |
|
Eikermann, 2012 |
|
Syst review tav richtlijn |
671 studies geincludeerd waarvan 18 RCT’s |
Volwassen ptn met galwegletsel tijdens LC; <20% van de ptn had een open procedure en er was een subgroep analyse gedaan voor de LC groep; Engels of Duits; Syst review, RCT, controlled trial, cohort studie, case control studie, case serie ≥ 6 ptn |
|
|
|
Europese richtlijn |
|
Ford, 2012 |
2a |
Syst review |
N=1715 in 8 studies |
Medline, EMBASE, Cochrane, clinicaltrials.gov, WHO database. RCT met volwassenen |
Routine IOCG |
6 studies: geen IOCG bij ptn met lage verdenking choledocholithiasis 2 studies: selectieve IOCG |
2 cases met galwegletsel, 13 met choledocholithiasis. Geen van de trials demonstreerde een voordeel in het detecteren van choledocholithiasis. De operatie duurde gemiddeld 16 min. langer |
Onvoldoende power van de studies; Lage kwaliteit van studies |
|
Giger, 2011 |
3 |
Retrospec-tieve cohort studie |
N=31838 |
Database van 114 Zwitserse instellingen van pt die LC kregen wegens acute of chronische cholecystitis |
IOCG |
Geen IOCG |
Inc BDI 0,3% (101 pt). Geen verschil tussen groepen met en zonder IOCG in BDI incidentie |
Retrospectief |
|
Sheffield, 2013 |
3 |
Retrospec-tieve cohort studie |
N=92932 |
Texas Medicare Files |
IOCG |
Geen IOCG |
40,4% onderging IOCG en 0,30% had galwegletsel, 0,21% bij ptn met IOCG en 0,36% bij ptn zonder IOCG. Na controle voor confounders, geen verschil in galwegletsel |
Retrospectief, alleen ptn 66 jr of ouder, galwegletsel gedefinieerd als zijnde hebben ondergaan hepaticojejuno-stomie, milde galwegletsel dus niet meegenomen |
|
Auteur, jaartal |
Mate v bewijs |
Studie type |
Populatie |
Inclusie criteria |
Interventie |
Comparator |
Resultaat |
Opmerkingen |
|
Al-Ghnaniem, 2002 |
3 |
Retrospec-tieve case serie |
N=33 |
Ptn met iatrogeen galwegletsel |
Hepaticojeju-nostomie en accesloop |
|
Resultaat goed, acces loop gebruikt voor radiologie vooral bij Bismuth 3 en 4 |
1 operateur, Bismuth calss, follow-up 80 mnd |
|
Bergman, 1996 |
3 |
Retrospec-tieve case serie |
N=53 |
Galwegletsel na LC |
Nvt |
Nvt |
Classificatie voor galwegletsels |
Complicatie vroege behandeling 80%, recontrsuctie na 8-12 wkn 17% |
|
Bergman, 2001 |
3 |
Retrospec-tieve case serie |
N=74 |
Postoperatieve galwegstenose |
ERCP |
Nvt |
Vroege complicaties in 14 pt (2 doden). In 80% van de gevallen succesvol. Recurrente stenose in 20%. |
Retrospectief, klein cohort |
|
Costamagna, 2001 |
3 |
Retrospec-tieve case serie |
N=45 |
Postoperatieve biliaire stricturen |
ERCP met stents |
Nvt |
Vroege complicaties in 9%, stent occlusie in 18%. 89% succesvol |
Retrospectief, kleine n. Follow-up 12 mnd |
|
Flum, 2003 |
2b |
Prospectieve cohort studie |
N=1.570.361 |
Opeenvolgende patiënten behandeld door LC |
Soort reconstructie niet beschreven |
|
Prevalentie galwegletsel 0,5% risico op sterfte na reconstructie door primaire operateur 11% hoger dan door ervaren chirurg. Minder letsels bij gebruik IOCG |
Geen class, of type letsel aangegeven, soort reconstructie niet beschreven |
|
Gerritsen, 1990 |
2b |
Proefschrift, review van observa-tioneel onderzoek |
|
Engelstalige, Franstalige en Duitse literatuur over galwegletsels |
OC |
|
Prevalentie galwegletsel 0,5% |
|
|
Huang, 2003 |
3 |
Prospectieve case serie |
N=25 |
Patiënten met primair herstel galwegen of redo |
Roux-Y anastomose |
|
Reconstructie door onervaren chirurg (p=0,02), verhoogd AF (p-0,01) en inflammatie (p=0,04) zijn risicofactoren |
Kleine n, Strassberg classificatie |
|
Misra, 2004 |
3 |
Prospectieve case serie |
N=51 |
Patiënten met galwegletsel |
Stentplaatsing via PTC N=47 |
|
Succespercentage 58,8. Bij stents korter dan 4 mnd sign. meer restenosen |
Bismuth class, onduidelijke criteria operatie of stent |
|
Mjaland, 1998 |
3 |
Prospectieve case serie |
N=28.892 |
Data van Zweedse registratie |
Wisselend in elk land |
Landen onderling vergeleken |
Incidentie Scandinavië 0,7% |
|
|
Pitt, 2013 |
3 |
Retrospec-tieve case serie |
N=528 |
BDI |
Nvt |
Nvt |
96% succesvol endoscopisch. Vaker succesvol voor chirurgie in de meest recente jaren en pt die meer dan 6 jr behandeld worden middels stent werden. |
|
|
De Reuver, 2007 |
2b |
Prospectieve cohort studie |
N=500 |
Ptn met galwegletsel |
Multidisciplinaire behandeling |
|
10 jaar overlevingskans in BDI ptn is niet significant verschillend tov normale NL populatie. BDI is geasscocieerd met erntige morbiditeit en hoge schadeclaims. Het schadelijke effect kann worden voorkomen door een multidisciplinair team |
Alleen referral ptn naar AMC |
|
De Reuver, 2007 |
3 |
Retrospec-tieve case serie |
N=151 uit 500 ptn |
Ptn met galwegletsel die chirurgische reconstructie ondergingen |
Roux-en-Y hepatico-jejunostomy |
|
Uitgebreid galwegletsel (OR 3,7; 95%CI 1,32-10,34), secundaire verwijzing (OR 4,35; 95%CI 1,12-16,76) en herstel in de acute fase na galwegletsel (OR 5,44; 95%CI 1,2-24,43) zijn onafhankelijke negatieve voorspellers voor de uitkomst na reconstructieve chirurgie voor galwegletsel. |
Tertiair centrum |
|
Sarno, 2012 |
3 |
Retrospec-tieve case serie |
N=63 |
Ptn met galwegletsel type E (Strassberg E of type E biliaire strictuur) |
Roux-en-Y hepatico-jejunostomy |
|
Vasubiliaire galwegletsel (HR 7,79, 95%CI 2,80-21,70) en sepsis (HR 4,82, 95%CI 1,69-13,68) |
Kleine n |
|
Sahajpal, 2010 |
3 |
Retrospectieve case series |
N=69 |
Ptn met galwegletsel na LC |
Verschillende soorten hersteloperaties |
|
BDI reparatie in intermediate periode (72 uur-6 wk) geassocieerd met strictuur tov acute of uitgestelde operatie |
Strasberg classificatie; slechts univariate analyse uitgevoerd |
|
Stewart, 1995 |
3 |
Retrospec-tieve case serie |
N=88 |
Ptn met galwegletsel na LC |
Verschillende soorten hersteloperaties |
|
Niet succesvol door: incomplete excisie littekenweefsel, niet-absorbeerbaar hechtmateriaal, 2 lagige anastomose, infectie, herstel door primaire operateur |
Herstel door ervaren chirurg betere prognose |
|
Walsh, 2007 |
3 |
Retrospec-tieve case serie |
N=84 uit 144 |
Ptn met galwegletsel die een biliaire-enterale reconstructie ondergingen |
Biliaire-enterale reconstructie waaronder revisies van eerdere hersteloperaties |
|
Letselniveau en tijdstip van herstel voorspelt risico op strictuur |
Data niet getoond. Gemiddelde follow-up 67 maanden |
|
Auteur, jaartal |
Mate v bewijs |
Studie type |
Populatie |
Inclusie criteria |
Interventie |
Comparator |
Resultaat |
Opmerkingen |
|
Ejaz, 2014 |
2b |
Cohort studie |
N = 167 |
Behandeld voor ernstige galwegletsels (laceraties en transecties) |
Combinatie vragenlijst van SF-36 en GIQLI |
|
62 ptn stuurde vragenlijst terug |
Mediane follow-up 169 maanden. Beperkte response rate |
|
Landman, 2012 |
2a |
Meta-analysis |
6 studies |
Studies mbt HRQoL bij pt met BDI |
Nvt |
Nvt |
Met name effect op mentale gezondheid OR 38 (95% CI 19-77) |
|
Beoordelingsdatum en geldigheid
Publicatiedatum : 10-06-2016
Beoordeeld op geldigheid : 15-02-2016
De NVvH is als houder van deze richtlijn de eerstverantwoordelijke voor de actualiteit van deze richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijk verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de eerstverantwoordelijke over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
De eerste herziening van de richtlijn: onderzoek en behandeling van galstenen, is ontwikkeld onder auspiciën van de commissie kwaliteit van de Nederlandse Vereniging voor Heelkunde, in samenwerking met de Orde van Medisch Specialisten.
De richtlijnontwikkeling werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS).
Doel en doelgroep
Doel
De richtlijn beoogt een rationale in het beleid van patiënten met galstenen bereikt te hebben door gebruik te maken van het beste voorhanden bewijs in de literatuur.
Doelgroep
Chirurgen, maag-darm leverartsen en radiologen.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2014 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij de zorg voor patiënten met galstenen te maken hebben (zie hiervoor de samenstelling van de werkgroep).
De werkgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname. De werkgroep werkte gedurende een jaar aan de totstandkoming van de richtlijn.
De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
- Drs E de Boer
- Dr D Boerma
- Dr KJ van Erpecum
- Dr Ir JJ Hermans
- Drs MP Lamberts
- Dr EAJ Rauws
- Dr JMJ Schreinemakers
- Prof Dr CJHM van Laarhoven MSc, voorzitter
Belangenverklaringen
Belangenverklaringen
De KNMG-Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling” is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of ze in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatie management, kennisvalorisatie) hebben gehad. Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met evt. belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van Medisch Specialisten.
|
Werkgroeplid |
Functie |
Nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
D. Boerma |
Chirurg |
geen |
geen |
Geen actie |
|
J. Schreinemakers |
Chirurg |
geen |
geen |
Geen actie |
|
E. de Boer |
Radioloog |
geen |
geen |
Geen actie |
|
Dr. E.A.J. Rauws |
MDL-arts |
geen |
geen |
Geen actie |
|
J.J. Hermans |
Radioloog |
geen |
geen |
Geen actie |
|
M.P. Lamberts |
Arts in opleiding tot MDL-arts |
geen |
geen |
Geen actie |
|
Dr. K.J. van Erpecum |
MDL-arts |
geen |
geen |
Geen actie |
|
CJHM van Laarhoven |
Afdelinshoofd heelkunde |
Lid raad van toezicht MC Haaglanden |
Lid Europese richtlijn onderzoek en behandeling van galstenen, Secure trial galstenen (ZonMW) |
Geen actie |
Methode ontwikkeling
Evidence based
Werkwijze
De richtlijn beoogt een rationale in het beleid van patiënten met galstenen bereikt te hebben door gebruik te maken van het beste voorhanden bewijs in de literatuur. Hiertoe zijn strikte ‘Evidence Based Medicine’ technieken gebruikt zoals terug te lezen in de “ter verantwoording” (Appendix A). Gebruik werd gemaakt van korte klinische vraagstellingen met antwoorden gebaseerd op literatuur die gerangschikt is op ‘level of evidence’. Hieraan werden aanbevelingen verbonden die eveneens ingedeeld zijn naar niveau. Van alle gebruikte literatuur werden, geordend naar hoofdstuk en vraagstelling, in bewijsklasse tabellen de studie karakteristieken en belangrijkste uitkomstmaten gepresenteerd als naslag. De richtlijn werd getoetst en becommentarieerd door een landelijk panel van experts.
De commissie heeft gezamenlijk een aantal vragen over galsteenlijden geformuleerd. Aan de hand van deze vragen zijn zoekstrategieën opgesteld, gebruikmakend van vrije tekst woorden met synoniemen en MeSH-termen. Er werd gezocht in Pubmed. De zoekvragen in Pubmed werden elke maand automatisch herhaald zodat nieuwe artikelen tot en met oktober 2014 zijn gebruikt. Als de zoekvraag meer dan duizend titels opleverde, werd de vraag versmald. De selectie op titelniveau werd verricht door 1 persoon. De geselecteerde titels werden vanuit de verschillende databases getransporteerd naar Endnote. Na verwijdering van dubbele titels bleef een database van 1560 artikelen over. Van deze artikelen zijn de abstracts beoordeeld door dezelfde persoon. Selectie werd bepaald door de kwaliteit van de aanwezige literatuur (level of evidence). Bij twijfel werd het betreffende artikel geselecteerd. Vervolgens werden de geselecteerde artikelen per onderwerp beoordeeld op level of evidence in groepen van 3 commissieleden. Bij de geselecteerde artikelen werden de referenties nagekeken.
Zoekverantwoording
Galwegletsel detectie
(("bile ducts"[MeSH Terms] OR ("bile"[All Fields] AND "ducts"[All Fields]) OR "bile ducts"[All Fields] OR ("bile"[All Fields] AND "duct"[All Fields]) OR "bile duct"[All Fields]) AND ("wounds and injuries"[MeSH Terms] OR ("wounds"[All Fields] AND "injuries"[All Fields]) OR "wounds and injuries"[All Fields] OR "injury"[All Fields])) AND (detection[All Fields] OR ("identification (psychology)"[MeSH Terms] OR ("identification"[All Fields] AND "(psychology)"[All Fields]) OR "identification (psychology)"[All Fields] OR "identification"[All Fields])) AND ("diagnosis"[Subheading] OR "diagnosis"[All Fields] OR "diagnosis"[MeSH Terms])
Galwegletsel en therapie
((("bile ducts"[MeSH Terms] OR ("bile"[All Fields] AND "ducts"[All Fields]) OR "bile ducts"[All Fields] OR ("bile"[All Fields] AND "duct"[All Fields]) OR "bile duct"[All Fields]) AND ("wounds and injuries"[MeSH Terms] OR ("wounds"[All Fields] AND "injuries"[All Fields]) OR "wounds and injuries"[All Fields] OR "injury"[All Fields])) AND ("cholecystectomy"[MeSH Terms] OR "cholecystectomy"[All Fields]) AND (("therapy"[Subheading] OR "therapy"[All Fields] OR "therapeutics"[MeSH Terms] OR "therapeutics"[All Fields]) OR ("therapy"[Subheading] OR "therapy"[All Fields] OR "treatment"[All Fields] OR "therapeutics"[MeSH Terms] OR "therapeutics"[All Fields]) OR (("therapeutics"[MeSH Terms] OR "therapeutics"[All Fields] OR "therapeutic"[All Fields]) AND approach[All Fields]))) AND ((clinical[Title/Abstract] AND trial[Title/Abstract]) OR "clinical trials as topic"[MeSH Terms] OR clinical trial[Publication Type] OR (random[Title/Abstract] OR random/aleatory[Title/Abstract] OR random/aligned[Title/Abstract] OR random/and[Title/Abstract] OR random/arm[Title/Abstract] OR random/basal[Title/Abstract] OR random/blind[Title/Abstract] OR random/block[Title/Abstract] OR random/blocked[Title/Abstract] OR random/cdp[Title/Abstract] OR random/clustered[Title/Abstract] OR random/combinatorial[Title/Abstract] OR random/double[Title/Abstract] OR random/ethanol[Title/Abstract] OR random/extended[Title/Abstract] OR random/fixed[Title/Abstract] OR random/half[Title/Abstract] OR random/irrelevant[Title/Abstract] OR random/linkage[Title/Abstract] OR random/matched[Title/Abstract] OR random/mixed[Title/Abstract] OR random/nonrandom[Title/Abstract] OR random/orthogonal[Title/Abstract] OR random/random[Title/Abstract] OR random/representative[Title/Abstract] OR random/systematic[Title/Abstract] OR random/turns[Title/Abstract] OR random'[Title/Abstract] OR random1[Title/Abstract] OR random1y[Title/Abstract] OR randomally[Title/Abstract] OR randomaly[Title/Abstract] OR randomamplified[Title/Abstract] OR randoman[Title/Abstract] OR randomand[Title/Abstract] OR randomate[Title/Abstract] OR randombalance[Title/Abstract] OR randombred[Title/Abstract] OR randombreds[Title/Abstract] OR randomcoil[Title/Abstract] OR randomdigit[Title/Abstract] OR randomdot[Title/Abstract] OR randome[Title/Abstract] OR randomed[Title/Abstract] OR randomeffects[Title/Abstract] OR randomely[Title/Abstract] OR randomer[Title/Abstract] OR randomezed[Title/Abstract] OR randomforest[Title/Abstract] OR randomfrog[Title/Abstract] OR randomi[Title/Abstract] OR randomiazed[Title/Abstract] OR randomic[Title/Abstract] OR randomically[Title/Abstract] OR randomicaly[Title/Abstract] OR randomiced[Title/Abstract] OR randomicity[Title/Abstract] OR randomied[Title/Abstract] OR randomifzed[Title/Abstract] OR randomil[Title/Abstract] OR randomily[Title/Abstract] OR randomin[Title/Abstract] OR randomined[Title/Abstract] OR randomingly[Title/Abstract] OR randominization[Title/Abstract] OR randominzed[Title/Abstract] OR randomirrespective[Title/Abstract] OR randomis[Title/Abstract] OR randomisation[Title/Abstract] OR randomisation'[Title/Abstract] OR randomisations[Title/Abstract] OR randomisationsecondary[Title/Abstract] OR randomisd[Title/Abstract] OR randomise[Title/Abstract] OR randomised[Title/Abstract] OR randomised/controlled[Title/Abstract] OR randomised/crossover[Title/Abstract] OR randomised/eligible[Title/Abstract] OR randomised/observational[Title/Abstract] OR randomised'[Title/Abstract] OR randomisedrandomised[Title/Abstract] OR randomisee[Title/Abstract] OR randomisees[Title/Abstract] OR randomisely[Title/Abstract] OR randomises[Title/Abstract] OR randomisiert[Title/Abstract] OR randomisierte[Title/Abstract] OR randomisierung[Title/Abstract] OR randomising[Title/Abstract] OR randomisly[Title/Abstract] OR randomiz[Title/Abstract] OR randomizable[Title/Abstract] OR randomizadely[Title/Abstract] OR randomizado[Title/Abstract] OR randomizaion[Title/Abstract] OR randomization[Title/Abstract] OR randomization/allocation[Title/Abstract] OR randomization/baseline[Title/Abstract] OR randomization/blinding[Title/Abstract] OR randomization/diversification[Title/Abstract] OR randomization/matching[Title/Abstract] OR randomization/nonspecificity[Title/Abstract] OR randomization/permutation[Title/Abstract] OR randomization/registration[Title/Abstract] OR randomization/selection[Title/Abstract] OR randomization/stabilization[Title/Abstract] OR randomization/start[Title/Abstract] OR randomization'[Title/Abstract] OR randomizationin[Title/Abstract] OR randomizations[Title/Abstract] OR randomizationstudies[Title/Abstract] OR randomizd[Title/Abstract] OR randomize[Title/Abstract] OR randomized[Title/Abstract] OR randomized/15[Title/Abstract] OR randomized/455[Title/Abstract] OR randomized/58[Title/Abstract] OR randomized/blind[Title/Abstract] OR randomized/blinded[Title/Abstract] OR randomized/controlled[Title/Abstract] OR randomized/counterbalanced[Title/Abstract] OR randomized/nonrandomized[Title/Abstract] OR randomized/organized[Title/Abstract] OR randomized/prospective[Title/Abstract] OR randomized/quasirandomized[Title/Abstract] OR randomized/randomized[Title/Abstract] OR randomized/registry[Title/Abstract] OR randomized/screened[Title/Abstract] OR randomized/stratified[Title/Abstract] OR randomized'[Title/Abstract] OR randomized150[Title/Abstract] OR randomizedcrossover[Title/Abstract] OR randomizedduring[Title/Abstract] OR randomizedly[Title/Abstract] OR randomizedphase[Title/Abstract] OR randomizedto[Title/Abstract] OR randomizedtrial[Title/Abstract] OR randomizely[Title/Abstract] OR randomizer[Title/Abstract] OR randomizer'[Title/Abstract] OR randomizes[Title/Abstract] OR randomizied[Title/Abstract] OR randomizing[Title/Abstract] OR randomizing'[Title/Abstract] OR randomizingly[Title/Abstract] OR randomizzati[Title/Abstract] OR randomjungle[Title/Abstract] OR randoml[Title/Abstract] OR randomlike[Title/Abstract] OR randomlly[Title/Abstract] OR randomly[Title/Abstract] OR randomly/linearly[Title/Abstract] OR randomly'[Title/Abstract] OR randomlyassigned[Title/Abstract] OR randomlyselected[Title/Abstract] OR randomlyuniformly[Title/Abstract] OR randommess[Title/Abstract] OR randommethacrylic[Title/Abstract] OR randommized[Title/Abstract] OR randommobility[Title/Abstract] OR randomnes[Title/Abstract] OR randomness[Title/Abstract] OR randomness'[Title/Abstract] OR randomnesses[Title/Abstract] OR randomnicity[Title/Abstract] OR randomnized[Title/Abstract] OR randomnly[Title/Abstract] OR randomomized[Title/Abstract] OR randompf[Title/Abstract] OR randompod[Title/Abstract] OR randompower[Title/Abstract] OR randoms[Title/Abstract] OR randoms'[Title/Abstract] OR randomsample[Title/Abstract] OR randomsed[Title/Abstract] OR randomsource[Title/Abstract] OR randomwalk[Title/Abstract] OR randomwalker[Title/Abstract] OR randomwalksat[Title/Abstract] OR randomy[Title/Abstract] OR randomyl[Title/Abstract] OR randomyly[Title/Abstract] OR randomzed[Title/Abstract] OR randomzied[Title/Abstract] OR randomzing[Title/Abstract]) OR "random allocation"[MeSH Terms] OR "therapeutic use"[Subheading])
Recurrence
((((("common bile duct"[MeSH Terms] OR ("common"[All Fields] AND "bile"[All Fields] AND "duct"[All Fields]) OR "common bile duct"[All Fields]) OR biliary[All Fields]) AND (("calculi"[MeSH Terms] OR "calculi"[All Fields] OR "stone"[All Fields]) OR ("calculi"[MeSH Terms] OR "calculi"[All Fields]))) OR ("choledocholithiasis"[MeSH Terms] OR "choledocholithiasis"[All Fields])) AND ("recurrence"[MeSH Terms] OR "recurrence"[All Fields]) AND ("cholecystectomy"[MeSH Terms] OR "cholecystectomy"[All Fields])) AND ((clinical[Title/Abstract] AND trial[Title/Abstract]) OR "clinical trials as topic"[MeSH Terms] OR clinical trial[Publication Type] OR (random[Title/Abstract] OR random/aleatory[Title/Abstract] OR random/aligned[Title/Abstract] OR random/and[Title/Abstract] OR random/arm[Title/Abstract] OR random/basal[Title/Abstract] OR random/blind[Title/Abstract] OR random/block[Title/Abstract] OR random/blocked[Title/Abstract] OR random/cdp[Title/Abstract] OR random/clustered[Title/Abstract] OR random/combinatorial[Title/Abstract] OR random/double[Title/Abstract] OR random/ethanol[Title/Abstract] OR random/extended[Title/Abstract] OR random/fixed[Title/Abstract] OR random/half[Title/Abstract] OR random/irrelevant[Title/Abstract] OR random/linkage[Title/Abstract] OR random/matched[Title/Abstract] OR random/mixed[Title/Abstract] OR random/nonrandom[Title/Abstract] OR random/orthogonal[Title/Abstract] OR random/random[Title/Abstract] OR random/representative[Title/Abstract] OR random/systematic[Title/Abstract] OR random/turns[Title/Abstract] OR random'[Title/Abstract] OR random1[Title/Abstract] OR random1y[Title/Abstract] OR randomally[Title/Abstract] OR randomaly[Title/Abstract] OR randomamplified[Title/Abstract] OR randoman[Title/Abstract] OR randomand[Title/Abstract] OR randomate[Title/Abstract] OR randombalance[Title/Abstract] OR randombred[Title/Abstract] OR randombreds[Title/Abstract] OR randomcoil[Title/Abstract] OR randomdigit[Title/Abstract] OR randomdot[Title/Abstract] OR randome[Title/Abstract] OR randomed[Title/Abstract] OR randomeffects[Title/Abstract] OR randomely[Title/Abstract] OR randomer[Title/Abstract] OR randomezed[Title/Abstract] OR randomforest[Title/Abstract] OR randomfrog[Title/Abstract] OR randomi[Title/Abstract] OR randomiazed[Title/Abstract] OR randomic[Title/Abstract] OR randomically[Title/Abstract] OR randomicaly[Title/Abstract] OR randomiced[Title/Abstract] OR randomicity[Title/Abstract] OR randomied[Title/Abstract] OR randomifzed[Title/Abstract] OR randomil[Title/Abstract] OR randomily[Title/Abstract] OR randomin[Title/Abstract] OR randomined[Title/Abstract] OR randomingly[Title/Abstract] OR randominization[Title/Abstract] OR randominzed[Title/Abstract] OR randomirrespective[Title/Abstract] OR randomis[Title/Abstract] OR randomisation[Title/Abstract] OR randomisation'[Title/Abstract] OR randomisations[Title/Abstract] OR randomisationsecondary[Title/Abstract] OR randomisd[Title/Abstract] OR randomise[Title/Abstract] OR randomised[Title/Abstract] OR randomised/controlled[Title/Abstract] OR randomised/crossover[Title/Abstract] OR randomised/eligible[Title/Abstract] OR randomised/observational[Title/Abstract] OR randomised'[Title/Abstract] OR randomisedrandomised[Title/Abstract] OR randomisee[Title/Abstract] OR randomisees[Title/Abstract] OR randomisely[Title/Abstract] OR randomises[Title/Abstract] OR randomisiert[Title/Abstract] OR randomisierte[Title/Abstract] OR randomisierung[Title/Abstract] OR randomising[Title/Abstract] OR randomisly[Title/Abstract] OR randomiz[Title/Abstract] OR randomizable[Title/Abstract] OR randomizadely[Title/Abstract] OR randomizado[Title/Abstract] OR randomizaion[Title/Abstract] OR randomization[Title/Abstract] OR randomization/allocation[Title/Abstract] OR randomization/baseline[Title/Abstract] OR randomization/blinding[Title/Abstract] OR randomization/diversification[Title/Abstract] OR randomization/matching[Title/Abstract] OR randomization/nonspecificity[Title/Abstract] OR randomization/permutation[Title/Abstract] OR randomization/registration[Title/Abstract] OR randomization/selection[Title/Abstract] OR randomization/stabilization[Title/Abstract] OR randomization/start[Title/Abstract] OR randomization'[Title/Abstract] OR randomizationin[Title/Abstract] OR randomizations[Title/Abstract] OR randomizationstudies[Title/Abstract] OR randomizd[Title/Abstract] OR randomize[Title/Abstract] OR randomized[Title/Abstract] OR randomized/15[Title/Abstract] OR randomized/455[Title/Abstract] OR randomized/58[Title/Abstract] OR randomized/blind[Title/Abstract] OR randomized/blinded[Title/Abstract] OR randomized/controlled[Title/Abstract] OR randomized/counterbalanced[Title/Abstract] OR randomized/nonrandomized[Title/Abstract] OR randomized/organized[Title/Abstract] OR randomized/prospective[Title/Abstract] OR randomized/quasirandomized[Title/Abstract] OR randomized/randomized[Title/Abstract] OR randomized/registry[Title/Abstract] OR randomized/screened[Title/Abstract] OR randomized/stratified[Title/Abstract] OR randomized'[Title/Abstract] OR randomized150[Title/Abstract] OR randomizedcrossover[Title/Abstract] OR randomizedduring[Title/Abstract] OR randomizedly[Title/Abstract] OR randomizedphase[Title/Abstract] OR randomizedto[Title/Abstract] OR randomizedtrial[Title/Abstract] OR randomizely[Title/Abstract] OR randomizer[Title/Abstract] OR randomizer'[Title/Abstract] OR randomizes[Title/Abstract] OR randomizied[Title/Abstract] OR randomizing[Title/Abstract] OR randomizing'[Title/Abstract] OR randomizingly[Title/Abstract] OR randomizzati[Title/Abstract] OR randomjungle[Title/Abstract] OR randoml[Title/Abstract] OR randomlike[Title/Abstract] OR randomlly[Title/Abstract] OR randomly[Title/Abstract] OR randomly/linearly[Title/Abstract] OR randomly'[Title/Abstract] OR randomlyassigned[Title/Abstract] OR randomlyselected[Title/Abstract] OR randomlyuniformly[Title/Abstract] OR randommess[Title/Abstract] OR randommethacrylic[Title/Abstract] OR randommized[Title/Abstract] OR randommobility[Title/Abstract] OR randomnes[Title/Abstract] OR randomness[Title/Abstract] OR randomness'[Title/Abstract] OR randomnesses[Title/Abstract] OR randomnicity[Title/Abstract] OR randomnized[Title/Abstract] OR randomnly[Title/Abstract] OR randomomized[Title/Abstract] OR randompf[Title/Abstract] OR randompod[Title/Abstract] OR randompower[Title/Abstract] OR randoms[Title/Abstract] OR randoms'[Title/Abstract] OR randomsample[Title/Abstract] OR randomsed[Title/Abstract] OR randomsource[Title/Abstract] OR randomwalk[Title/Abstract] OR randomwalker[Title/Abstract] OR randomwalksat[Title/Abstract] OR randomy[Title/Abstract] OR randomyl[Title/Abstract] OR randomyly[Title/Abstract] OR randomzed[Title/Abstract] OR randomzied[Title/Abstract] OR randomzing[Title/Abstract]) OR "random allocation"[MeSH Terms] OR "therapeutic use"[Subheading])
Cholelithiasis en comorbiditeit
(("gallstones"[MeSH Terms] OR "gallstones"[All Fields] OR "cholelithiasis"[MeSH Terms] OR "cholelithiasis"[All Fields]) OR ("cholelithiasis"[MeSH Terms] OR "cholelithiasis"[All Fields]) OR ("cholecystolithiasis"[MeSH Terms] OR "cholecystolithiasis"[All Fields]) OR ("choledocholithiasis"[MeSH Terms] OR "choledocholithiasis"[All Fields])) AND (("child"[MeSH Terms] OR "child"[All Fields]) OR ("anemia, sickle cell"[MeSH Terms] OR ("anemia"[All Fields] AND "sickle"[All Fields] AND "cell"[All Fields]) OR "sickle cell anemia"[All Fields] OR ("sickle"[All Fields] AND "cell"[All Fields] AND "disease"[All Fields]) OR "sickle cell disease"[All Fields]) OR ("sickle cell anaemia"[All Fields] OR "anemia, sickle cell"[MeSH Terms] OR ("anemia"[All Fields] AND "sickle"[All Fields] AND "cell"[All Fields]) OR "sickle cell anemia"[All Fields] OR ("sickle"[All Fields] AND "cell"[All Fields] AND "anemia"[All Fields])) OR (sclerosing[All Fields] AND ("cholangitis"[MeSH Terms] OR "cholangitis"[All Fields])) OR ("obesity"[MeSH Terms] OR "obesity"[All Fields]) OR (bariatri[All Fields] OR bariatriac[All Fields] OR bariatric[All Fields] OR bariatric/gi[All Fields] OR bariatric/metabolic[All Fields] OR bariatric'[All Fields] OR bariatric''[All Fields] OR bariatrica[All Fields] OR bariatrically[All Fields] OR bariatricas[All Fields] OR bariatriccenter[All Fields] OR bariatrician[All Fields] OR bariatricians[All Fields] OR bariatricka[All Fields] OR bariatricke[All Fields] OR bariatricko[All Fields] OR bariatrickou[All Fields] OR bariatrico[All Fields] OR bariatricrehab[All Fields] OR bariatrics[All Fields] OR bariatrics/economics[All Fields] OR bariatrics/ethics[All Fields] OR bariatrics/instrumentation[All Fields] OR bariatrics/methods[All Fields] OR bariatrics/nursing[All Fields] OR bariatrics/psychology[All Fields] OR bariatrics/standards[All Fields] OR bariatrics/trends[All Fields] OR bariatricsurgery[All Fields] OR bariatrie[All Fields] OR bariatrique[All Fields] OR bariatrisch[All Fields] OR bariatrische[All Fields] OR bariatrischem[All Fields] OR bariatrischen[All Fields] OR bariatrischer[All Fields] OR bariatrisk[All Fields] OR bariatry[All Fields] OR bariatrycznej[All Fields] OR bariatrycznych[All Fields]) OR ("diabetes mellitus"[MeSH Terms] OR ("diabetes"[All Fields] AND "mellitus"[All Fields]) OR "diabetes mellitus"[All Fields] OR "diabetes"[All Fields] OR "diabetes insipidus"[MeSH Terms] OR ("diabetes"[All Fields] AND "insipidus"[All Fields]) OR "diabetes insipidus"[All Fields]) OR ("thoracic surgical procedures"[MeSH Terms] OR ("thoracic"[All Fields] AND "surgical"[All Fields] AND "procedures"[All Fields]) OR "thoracic surgical procedures"[All Fields] OR ("thoracic"[All Fields] AND "surgery"[All Fields]) OR "thoracic surgery"[All Fields] OR "thoracic surgery"[MeSH Terms] OR ("thoracic"[All Fields] AND "surgery"[All Fields])) OR ("thoracic surgery"[MeSH Terms] OR ("thoracic"[All Fields] AND "surgery"[All Fields]) OR "thoracic surgery"[All Fields] OR ("cardiac"[All Fields] AND "surgery"[All Fields]) OR "cardiac surgery"[All Fields] OR "cardiac surgical procedures"[MeSH Terms] OR ("cardiac"[All Fields] AND "surgical"[All Fields] AND "procedures"[All Fields]) OR "cardiac surgical procedures"[All Fields] OR ("cardiac"[All Fields] AND "surgery"[All Fields]))) AND "humans"[MeSH Terms]
Cholelithiasis en criteria
(("gallstones"[MeSH Terms] OR "gallstones"[All Fields] OR "gallstone"[All Fields]) OR ("cholelithiasis"[MeSH Terms] OR "cholelithiasis"[All Fields]) OR ("cholecystolithiasis"[MeSH Terms] OR "cholecystolithiasis"[All Fields]) OR ("choledocholithiasis"[MeSH Terms] OR "choledocholithiasis"[All Fields])) AND (("diagnosis"[Subheading] OR "diagnosis"[All Fields] OR "symptoms"[All Fields] OR "diagnosis"[MeSH Terms] OR "symptoms"[All Fields]) OR complaints[All Fields]) AND (("standards"[Subheading] OR "standards"[All Fields] OR "criteria"[All Fields]) OR definition[All Fields] OR ("consensus"[MeSH Terms] OR "consensus"[All Fields]))
Choledocholithiasis en cholangiografie
((((("common bile duct"[MeSH Terms] OR ("common"[All Fields] AND "bile"[All Fields] AND "duct"[All Fields]) OR "common bile duct"[All Fields]) OR biliary[All Fields]) AND (("calculi"[MeSH Terms] OR "calculi"[All Fields] OR "stone"[All Fields]) OR ("calculi"[MeSH Terms] OR "calculi"[All Fields]))) OR ("choledocholithiasis"[MeSH Terms] OR "choledocholithiasis"[All Fields])) AND (intra-operative[All Fields] OR intraoperative[All Fields] OR operative[All Fields]) AND ("cholangiography"[MeSH Terms] OR "cholangiography"[All Fields])) AND ((sensitiv[Title/Abstract] OR sensitiva[Title/Abstract] OR sensitivation[Title/Abstract] OR sensitivdty[Title/Abstract] OR sensitive[Title/Abstract] OR sensitive/'bbl[Title/Abstract] OR sensitive/'r123[Title/Abstract] OR sensitive/80[Title/Abstract] OR sensitive/82[Title/Abstract] OR sensitive/accurate[Title/Abstract] OR sensitive/affordable[Title/Abstract] OR sensitive/allergic[Title/Abstract] OR sensitive/alpha[Title/Abstract] OR sensitive/atypical[Title/Abstract] OR sensitive/avirulent[Title/Abstract] OR sensitive/aware[Title/Abstract] OR sensitive/bafilomycin[Title/Abstract] OR sensitive/bbl[Title/Abstract] OR sensitive/ca[Title/Abstract] OR sensitive/cei[Title/Abstract] OR sensitive/competent[Title/Abstract] OR sensitive/conformational[Title/Abstract] OR sensitive/critical[Title/Abstract] OR sensitive/dependent[Title/Abstract] OR sensitive/drug[Title/Abstract] OR sensitive/efficient[Title/Abstract] OR sensitive/estrogen[Title/Abstract] OR sensitive/feca[Title/Abstract] OR sensitive/foscarnet[Title/Abstract] OR sensitive/galanin[Title/Abstract] OR sensitive/gus[Title/Abstract] OR sensitive/hypersensitive/allergic[Title/Abstract] OR sensitive/ifenprodil[Title/Abstract] OR sensitive/insensitive[Title/Abstract] OR sensitive/intermediate[Title/Abstract] OR sensitive/intolerant[Title/Abstract] OR sensitive/isolated[Title/Abstract] OR sensitive/jr[Title/Abstract] OR sensitive/killer[Title/Abstract] OR sensitive/less[Title/Abstract] OR sensitive/magnesium[Title/Abstract] OR sensitive/mannose[Title/Abstract] OR sensitive/mcwi[Title/Abstract] OR sensitive/mdr[Title/Abstract] OR sensitive/more[Title/Abstract] OR sensitive/motor[Title/Abstract] OR sensitive/naive[Title/Abstract] OR sensitive/neutral[Title/Abstract] OR sensitive/normoglycemic[Title/Abstract] OR sensitive/organic[Title/Abstract] OR sensitive/perceptive[Title/Abstract] OR sensitive/ph[Title/Abstract] OR sensitive/phospholipase[Title/Abstract] OR sensitive/platinum[Title/Abstract] OR sensitive/r123[Title/Abstract] OR sensitive/rapp[Title/Abstract] OR sensitive/reactive[Title/Abstract] OR sensitive/recording[Title/Abstract] OR sensitive/reference[Title/Abstract] OR sensitive/reliable[Title/Abstract] OR sensitive/resistance[Title/Abstract] OR sensitive/resistant[Title/Abstract] OR sensitive/responsive[Title/Abstract] OR sensitive/robust[Title/Abstract] OR sensitive/s[Title/Abstract] OR sensitive/selective[Title/Abstract] OR sensitive/sensitive[Title/Abstract] OR sensitive/simple[Title/Abstract] OR sensitive/specific[Title/Abstract] OR sensitive/stable[Title/Abstract] OR sensitive/sterol[Title/Abstract] OR sensitive/supportive[Title/Abstract] OR sensitive/tan[Title/Abstract] OR sensitive/tartar[Title/Abstract] OR sensitive/temperature[Title/Abstract] OR sensitive/tolerant[Title/Abstract] OR sensitive/total[Title/Abstract] OR sensitive/untreated[Title/Abstract] OR sensitive/voltage[Title/Abstract] OR sensitive'[Title/Abstract] OR sensitive'/'atypical[Title/Abstract] OR sensitive''[Title/Abstract] OR sensitive's[Title/Abstract] OR sensitive1[Title/Abstract] OR sensitive2[Title/Abstract] OR sensitive2/weak[Title/Abstract] OR sensitive23[Title/Abstract] OR sensitive3[Title/Abstract] OR sensitive3a[Title/Abstract] OR sensitive4[Title/Abstract] OR sensitive5[Title/Abstract] OR sensitive51[Title/Abstract] OR sensitive52[Title/Abstract] OR sensitive81[Title/Abstract] OR sensitivebiochemical[Title/Abstract] OR sensitivebut[Title/Abstract] OR sensitived[Title/Abstract] OR sensitivehsd[Title/Abstract] OR sensitively[Title/Abstract] OR sensitively/effectively[Title/Abstract] OR sensitivem[Title/Abstract] OR sensitivemutants[Title/Abstract] OR sensitivemutations[Title/Abstract] OR sensitivend[Title/Abstract] OR sensitiveness[Title/Abstract] OR sensitiveness/resistance[Title/Abstract] OR sensitiver[Title/Abstract] OR sensitives[Title/Abstract] OR sensitives'[Title/Abstract] OR sensitivesensorial[Title/Abstract] OR sensitiveslow[Title/Abstract] OR sensitivetest[Title/Abstract] OR sensitiveto[Title/Abstract] OR sensitivetoolsforevaluating[Title/Abstract] OR sensitivety[Title/Abstract] OR sensitivie[Title/Abstract] OR sensitivies[Title/Abstract] OR sensitiviity[Title/Abstract] OR sensitivily[Title/Abstract] OR sensitiviness[Title/Abstract] OR sensitiving[Title/Abstract] OR sensitivit[Title/Abstract] OR sensitivita[Title/Abstract] OR sensitivitat[Title/Abstract] OR sensitivite[Title/Abstract] OR sensitivites[Title/Abstract] OR sensitivities[Title/Abstract] OR sensitivities/allergies[Title/Abstract] OR sensitivities/idiopathic[Title/Abstract] OR sensitivities/insensitivities[Title/Abstract] OR sensitivities/predictive[Title/Abstract] OR sensitivities/sex[Title/Abstract] OR sensitivities/specificities[Title/Abstract] OR sensitivities/specificities/accuracies[Title/Abstract] OR sensitivities/specificities/predictive[Title/Abstract] OR sensitivities'[Title/Abstract] OR sensitivitiness[Title/Abstract] OR sensitivitites[Title/Abstract] OR sensitivitities[Title/Abstract] OR sensitivitity[Title/Abstract] OR sensitivitive[Title/Abstract] OR sensitivitives[Title/Abstract] OR sensitivitiy[Title/Abstract] OR sensitivitty[Title/Abstract] OR sensitivitv[Title/Abstract] OR sensitivity[Title/Abstract] OR sensitivity/1[Title/Abstract] OR sensitivity/100[Title/Abstract] OR sensitivity/26[Title/Abstract] OR sensitivity/58[Title/Abstract] OR sensitivity/67[Title/Abstract] OR sensitivity/68[Title/Abstract] OR sensitivity/76[Title/Abstract] OR sensitivity/85[Title/Abstract] OR sensitivity/90[Title/Abstract] OR sensitivity/92[Title/Abstract] OR sensitivity/93[Title/Abstract] OR sensitivity/94[Title/Abstract] OR sensitivity/97[Title/Abstract] OR sensitivity/acceptability[Title/Abstract] OR sensitivity/accuracy[Title/Abstract] OR sensitivity/accuracy/precision[Title/Abstract] OR sensitivity/action[Title/Abstract] OR sensitivity/affection[Title/Abstract] OR sensitivity/affinity[Title/Abstract] OR sensitivity/allergy[Title/Abstract] OR sensitivity/apoptosis[Title/Abstract] OR sensitivity/attachment[Title/Abstract] OR sensitivity/awareness[Title/Abstract] OR sensitivity/behavioral[Title/Abstract] OR sensitivity/biosynthesis[Title/Abstract] OR sensitivity/blockade[Title/Abstract] OR sensitivity/capacity[Title/Abstract] OR sensitivity/cell[Title/Abstract] OR sensitivity/centre[Title/Abstract] OR sensitivity/certainty[Title/Abstract] OR sensitivity/change[Title/Abstract] OR sensitivity/child[Title/Abstract] OR sensitivity/chromatin[Title/Abstract] OR sensitivity/chronic[Title/Abstract] OR sensitivity/compassion[Title/Abstract] OR sensitivity/competence[Title/Abstract] OR sensitivity/competency[Title/Abstract] OR sensitivity/cooperativity[Title/Abstract] OR sensitivity/delayed[Title/Abstract] OR sensitivity/density[Title/Abstract] OR sensitivity/detectability[Title/Abstract] OR sensitivity/diagnosticity[Title/Abstract] OR sensitivity/dr[Title/Abstract] OR sensitivity/drive[Title/Abstract] OR sensitivity/duration[Title/Abstract] OR sensitivity/dynamic[Title/Abstract] OR sensitivity/ec50[Title/Abstract] OR sensitivity/effect[Title/Abstract] OR sensitivity/elasticity[Title/Abstract] OR sensitivity/emotionality[Title/Abstract] OR sensitivity/error[Title/Abstract] OR sensitivity/expression[Title/Abstract] OR sensitivity/feasibility[Title/Abstract] OR sensitivity/film[Title/Abstract] OR sensitivity/fluorescence[Title/Abstract] OR sensitivity/food[Title/Abstract] OR sensitivity/generation[Title/Abstract] OR sensitivity/glucose[Title/Abstract] OR sensitivity/h[Title/Abstract] OR sensitivity/high[Title/Abstract] OR sensitivity/hostility[Title/Abstract] OR sensitivity/hypersensitive[Title/Abstract] OR sensitivity/idiopathic[Title/Abstract] OR sensitivity/input[Title/Abstract] OR sensitivity/insensitivity[Title/Abstract] OR sensitivity/insulin[Title/Abstract] OR sensitivity/intolerance[Title/Abstract] OR sensitivity/ip[Title/Abstract] OR sensitivity/irlen[Title/Abstract] OR sensitivity/irritation[Title/Abstract] OR sensitivity/isolation[Title/Abstract] OR sensitivity/line[Title/Abstract] OR sensitivity/linewidth[Title/Abstract] OR sensitivity/long[Title/Abstract] OR sensitivity/low[Title/Abstract] OR sensitivity/mean[Title/Abstract] OR sensitivity/negative[Title/Abstract] OR sensitivity/neurology[Title/Abstract] OR sensitivity/noise[Title/Abstract] OR sensitivity/normalcy[Title/Abstract] OR sensitivity/npv[Title/Abstract] OR sensitivity/pain[Title/Abstract] OR sensitivity/partial[Title/Abstract] OR sensitivity/patient[Title/Abstract] OR sensitivity/patterns[Title/Abstract] OR sensitivity/positive[Title/Abstract] OR sensitivity/ppv[Title/Abstract] OR sensitivity/ppv/npv/accuracy[Title/Abstract] OR sensitivity/precision[Title/Abstract] OR sensitivity/predictive[Title/Abstract] OR sensitivity/preference[Title/Abstract] OR sensitivity/production[Title/Abstract] OR sensitivity/prognosis[Title/Abstract] OR sensitivity/quality[Title/Abstract] OR sensitivity/reactivity[Title/Abstract] OR sensitivity/recall[Title/Abstract] OR sensitivity/refractivity[Title/Abstract] OR sensitivity/refractoriness[Title/Abstract] OR sensitivity/reliability[Title/Abstract] OR sensitivity/reproducibility[Title/Abstract] OR sensitivity/resilience[Title/Abstract] OR sensitivity/resistance[Title/Abstract] OR sensitivity/resistancy[Title/Abstract] OR sensitivity/resolution[Title/Abstract] OR sensitivity/respect[Title/Abstract] OR sensitivity/response[Title/Abstract] OR sensitivity/responses[Title/Abstract] OR sensitivity/responsiveness[Title/Abstract] OR sensitivity/responsivity[Title/Abstract] OR sensitivity/robustness[Title/Abstract] OR sensitivity/sampling[Title/Abstract] OR sensitivity/scenario[Title/Abstract] OR sensitivity/secretion[Title/Abstract] OR sensitivity/selectivity[Title/Abstract] OR sensitivity/sensibility[Title/Abstract] OR sensitivity/serum[Title/Abstract] OR sensitivity/social[Title/Abstract] OR sensitivity/specificities[Title/Abstract] OR sensitivity/specificity[Title/Abstract] OR sensitivity/specificity/accuracy[Title/Abstract] OR sensitivity/specificity/and[Title/Abstract] OR sensitivity/specificity/area[Title/Abstract] OR sensitivity/specificity/auc[Title/Abstract] OR sensitivity/specificity/negative[Title/Abstract] OR sensitivity/specificity/overall[Title/Abstract] OR sensitivity/specificity/positive[Title/Abstract] OR sensitivity/specificity/ppv[Title/Abstract] OR sensitivity/specificity/ppv/npv[Title/Abstract] OR sensitivity/stability[Title/Abstract] OR sensitivity/states[Title/Abstract] OR sensitivity/subgroups[Title/Abstract] OR sensitivity/susceptibility[Title/Abstract] OR sensitivity/tanning[Title/Abstract] OR sensitivity/time[Title/Abstract] OR sensitivity/tolerance[Title/Abstract] OR sensitivity/toxicity[Title/Abstract] OR sensitivity/type[Title/Abstract] OR sensitivity/uncertainty[Title/Abstract] OR sensitivity/unit[Title/Abstract] OR sensitivity/variance[Title/Abstract] OR sensitivity'[Title/Abstract] OR sensitivity'comt[Title/Abstract] OR sensitivity's[Title/Abstract] OR sensitivity1[Title/Abstract] OR sensitivity28[Title/Abstract] OR sensitivity5[Title/Abstract] OR sensitivityand[Title/Abstract] OR sensitivitycalizationand[Title/Abstract] OR sensitivityfunction[Title/Abstract] OR sensitivityhits[Title/Abstract] OR sensitivityinconclusive[Title/Abstract] OR sensitivityincreased[Title/Abstract] OR sensitivitykij[Title/Abstract] OR sensitivityno[Title/Abstract] OR sensitivityof[Title/Abstract] OR sensitivityspecificitypositive[Title/Abstract] OR sensitivitytesting[Title/Abstract] OR sensitivityto[Title/Abstract] OR sensitivityvery[Title/Abstract] OR sensitivityxstress[Title/Abstract] OR sensitivive[Title/Abstract] OR sensitiviy[Title/Abstract] OR sensitivization[Title/Abstract] OR sensitivized[Title/Abstract] OR sensitivo[Title/Abstract] OR sensitivomotor[Title/Abstract] OR sensitivrty[Title/Abstract] OR sensitivtities[Title/Abstract] OR sensitivtity[Title/Abstract] OR sensitivty[Title/Abstract] OR sensitivum[Title/Abstract] OR sensitivus[Title/Abstract] OR sensitivy[Title/Abstract] OR sensitivyt[Title/Abstract]) OR "sensitivity and specificity"[MeSH Terms] OR (diagnos[Title/Abstract] OR diagnos's[Title/Abstract] OR diagnos1[Title/Abstract] OR diagnos1/spss[Title/Abstract] OR diagnosa[Title/Abstract] OR diagnosability[Title/Abstract] OR diagnosable[Title/Abstract] OR diagnosable'[Title/Abstract] OR diagnosably[Title/Abstract] OR diagnoscitur[Title/Abstract] OR diagnoscope[Title/Abstract] OR diagnoscopy[Title/Abstract] OR diagnose[Title/Abstract] OR diagnose/1[Title/Abstract] OR diagnose/assess[Title/Abstract] OR diagnose/classify[Title/Abstract] OR diagnose/counsel[Title/Abstract] OR diagnose/exclude[Title/Abstract] OR diagnose/localize[Title/Abstract] OR diagnose/predict[Title/Abstract] OR diagnose/treat[Title/Abstract] OR diagnose'[Title/Abstract] OR diagnose's[Title/Abstract] OR diagnose10[Title/Abstract] OR diagnosea[Title/Abstract] OR diagnoseable[Title/Abstract] OR diagnosed[Title/Abstract] OR diagnosed/controlled[Title/Abstract] OR diagnosed/culture[Title/Abstract] OR diagnosed/identified[Title/Abstract] OR diagnosed/managed[Title/Abstract] OR diagnosed/pretreated[Title/Abstract] OR diagnosed/receiving[Title/Abstract] OR diagnosed/recommended[Title/Abstract] OR diagnosed/refractory[Title/Abstract] OR diagnosed/registered[Title/Abstract] OR diagnosed/relapsed[Title/Abstract] OR diagnosed/reported[Title/Abstract] OR diagnosed/suggested[Title/Abstract] OR diagnosed/suspected[Title/Abstract] OR diagnosed/treated[Title/Abstract] OR diagnosed/uncontrolled[Title/Abstract] OR diagnosed/undiagnosed[Title/Abstract] OR diagnosed/untreated[Title/Abstract] OR diagnosed/year[Title/Abstract] OR diagnosed'[Title/Abstract] OR diagnosedbefore[Title/Abstract] OR diagnosedd[Title/Abstract] OR diagnosedfrom[Title/Abstract] OR diagnosedwith[Title/Abstract] OR diagnosefinder[Title/Abstract] OR diagnosefor[Title/Abstract] OR diagnoseis[Title/Abstract] OR diagnoseit[Title/Abstract] OR diagnoselt[Title/Abstract] OR diagnosen[Title/Abstract] OR diagnosenthesaurus[Title/Abstract] OR diagnoseof[Title/Abstract] OR diagnosepreoperatively[Title/Abstract] OR diagnoser[Title/Abstract] OR diagnosers[Title/Abstract] OR diagnoses[Title/Abstract] OR diagnoses/1[Title/Abstract] OR diagnoses/1,000[Title/Abstract] OR diagnoses/all[Title/Abstract] OR diagnoses/antenatally[Title/Abstract] OR diagnoses/avoided[Title/Abstract] OR diagnoses/biopsy[Title/Abstract] OR diagnoses/cat[Title/Abstract] OR diagnoses/characteristics[Title/Abstract] OR diagnoses/client[Title/Abstract] OR diagnoses/complications[Title/Abstract] OR diagnoses/conditions[Title/Abstract] OR diagnoses/cytologic[Title/Abstract] OR diagnoses/diagnosis[Title/Abstract] OR diagnoses/dog[Title/Abstract] OR diagnoses/events[Title/Abstract] OR diagnoses/indications[Title/Abstract] OR diagnoses/labels[Title/Abstract] OR diagnoses/management[Title/Abstract] OR diagnoses/needs[Title/Abstract] OR diagnoses/number[Title/Abstract] OR diagnoses/outcomes[Title/Abstract] OR diagnoses/pathogenetic[Title/Abstract] OR diagnoses/patient[Title/Abstract] OR diagnoses/prescriptions[Title/Abstract] OR diagnoses/problems[Title/Abstract] OR diagnoses/procedures[Title/Abstract] OR diagnoses/subject[Title/Abstract] OR diagnoses/subtype[Title/Abstract] OR diagnoses/symptoms[Title/Abstract] OR diagnoses/therapeutics[Title/Abstract] OR diagnoses/treatment[Title/Abstract] OR diagnoses/year[Title/Abstract] OR diagnoses/yr[Title/Abstract] OR diagnoses'[Title/Abstract] OR diagnosesby[Title/Abstract] OR diagnosese[Title/Abstract] OR diagnosess[Title/Abstract] OR diagnosesystem[Title/Abstract] OR diagnosi[Title/Abstract] OR diagnosia[Title/Abstract] OR diagnosible[Title/Abstract] OR diagnosic[Title/Abstract] OR diagnosica[Title/Abstract] OR diagnosics[Title/Abstract] OR diagnosid[Title/Abstract] OR diagnosied[Title/Abstract] OR diagnosies[Title/Abstract] OR diagnosilic[Title/Abstract] OR diagnosin[Title/Abstract] OR diagnosing[Title/Abstract] OR diagnosing/assessing[Title/Abstract] OR diagnosing/correcting[Title/Abstract] OR diagnosing/excluding[Title/Abstract] OR diagnosing/managing[Title/Abstract] OR diagnosing/monitoring[Title/Abstract] OR diagnosing/ruling[Title/Abstract] OR diagnosing/staging[Title/Abstract] OR diagnosing/treating[Title/Abstract] OR diagnosing'[Title/Abstract] OR diagnosingdelay[Title/Abstract] OR diagnosingpediatric[Title/Abstract] OR diagnosings[Title/Abstract] OR diagnosingsmall[Title/Abstract] OR diagnosingvcd[Title/Abstract] OR diagnosipothalumus[Title/Abstract] OR diagnosis[Title/Abstract] OR diagnosis/1[Title/Abstract] OR diagnosis/48[Title/Abstract] OR diagnosis/a[Title/Abstract] OR diagnosis/acr[Title/Abstract] OR diagnosis/aggression[Title/Abstract] OR diagnosis/antibiotic[Title/Abstract] OR diagnosis/application[Title/Abstract] OR diagnosis/ascertainment[Title/Abstract] OR diagnosis/assessment[Title/Abstract] OR diagnosis/assessment/monitoring[Title/Abstract] OR diagnosis/asthma[Title/Abstract] OR diagnosis/before[Title/Abstract] OR diagnosis/care[Title/Abstract] OR diagnosis/case[Title/Abstract] OR diagnosis/cause[Title/Abstract] OR diagnosis/classification[Title/Abstract] OR diagnosis/clinical[Title/Abstract] OR diagnosis/complaint[Title/Abstract] OR diagnosis/complex[Title/Abstract] OR diagnosis/condition[Title/Abstract] OR diagnosis/confirmation[Title/Abstract] OR diagnosis/consultation[Title/Abstract] OR diagnosis/context[Title/Abstract] OR diagnosis/control[Title/Abstract] OR diagnosis/control/complications[Title/Abstract] OR diagnosis/counselling[Title/Abstract] OR diagnosis/cpt[Title/Abstract] OR diagnosis/cytologic[Title/Abstract] OR diagnosis/decision[Title/Abstract] OR diagnosis/definition[Title/Abstract] OR diagnosis/delict[Title/Abstract] OR diagnosis/detection[Title/Abstract] OR diagnosis/determination[Title/Abstract] OR diagnosis/development[Title/Abstract] OR diagnosis/development/research[Title/Abstract] OR diagnosis/diagnoses[Title/Abstract] OR diagnosis/differential[Title/Abstract] OR diagnosis/dimension[Title/Abstract] OR diagnosis/direct[Title/Abstract] OR diagnosis/disease[Title/Abstract] OR diagnosis/early[Title/Abstract] OR diagnosis/effective[Title/Abstract] OR diagnosis/emergency[Title/Abstract] OR diagnosis/end[Title/Abstract] OR diagnosis/entry[Title/Abstract] OR diagnosis/epidemiology/therapy[Title/Abstract] OR diagnosis/es[Title/Abstract] OR diagnosis/evaluation[Title/Abstract] OR diagnosis/evaluation/prescription[Title/Abstract] OR diagnosis/event[Title/Abstract] OR diagnosis/exclude[Title/Abstract] OR diagnosis/exclusion[Title/Abstract] OR diagnosis/exploration[Title/Abstract] OR diagnosis/exposure[Title/Abstract] OR diagnosis/follow[Title/Abstract] OR diagnosis/functional[Title/Abstract] OR diagnosis/genetics[Title/Abstract] OR diagnosis/genetics/psychology[Title/Abstract] OR diagnosis/grade[Title/Abstract] OR diagnosis/grading[Title/Abstract] OR diagnosis/he/she[Title/Abstract] OR diagnosis/health[Title/Abstract] OR diagnosis/holistic[Title/Abstract] OR diagnosis/hospice[Title/Abstract] OR diagnosis/hospitalization[Title/Abstract] OR diagnosis/human[Title/Abstract] OR diagnosis/hypothesized[Title/Abstract] OR diagnosis/imaging[Title/Abstract] OR diagnosis/immunotherapy[Title/Abstract] OR diagnosis/inappropriate[Title/Abstract] OR diagnosis/index[Title/Abstract] OR diagnosis/indication[Title/Abstract] OR diagnosis/initial[Title/Abstract] OR diagnosis/initiation[Title/Abstract] OR diagnosis/insignificant[Title/Abstract] OR diagnosis/interpretation[Title/Abstract] OR diagnosis/intervention[Title/Abstract] OR diagnosis/intervention/outcome[Title/Abstract] OR diagnosis/interview[Title/Abstract] OR diagnosis/introduction[Title/Abstract] OR diagnosis/investigation[Title/Abstract] OR diagnosis/investigations[Title/Abstract] OR diagnosis/laboratory[Title/Abstract] OR diagnosis/length[Title/Abstract] OR diagnosis/ltx[Title/Abstract] OR diagnosis/management[Title/Abstract] OR diagnosis/matching[Title/Abstract] OR diagnosis/medical[Title/Abstract] OR diagnosis/medication[Title/Abstract] OR diagnosis/metastasis[Title/Abstract] OR diagnosis/misdiagnosis[Title/Abstract] OR diagnosis/missed[Title/Abstract] OR diagnosis/molecular[Title/Abstract] OR diagnosis/monitoring[Title/Abstract] OR diagnosis/month[Title/Abstract] OR diagnosis/needs[Title/Abstract] OR diagnosis/normal[Title/Abstract] OR diagnosis/nuclear[Title/Abstract] OR diagnosis/number[Title/Abstract] OR diagnosis/nursing[Title/Abstract] OR diagnosis/operation[Title/Abstract] OR diagnosis/oral[Title/Abstract] OR diagnosis/orientation[Title/Abstract] OR diagnosis/outcome[Title/Abstract] OR diagnosis/patient[Title/Abstract] OR diagnosis/physical[Title/Abstract] OR diagnosis/prediction[Title/Abstract] OR diagnosis/pregnancy[Title/Abstract] OR diagnosis/preimplantation[Title/Abstract] OR diagnosis/prevention[Title/Abstract] OR diagnosis/prevention/management[Title/Abstract] OR diagnosis/problem[Title/Abstract] OR diagnosis/procedural[Title/Abstract] OR diagnosis/procedure[Title/Abstract] OR diagnosis/prognosis[Title/Abstract] OR diagnosis/prognosis/therapy[Title/Abstract] OR diagnosis/prognostic[Title/Abstract] OR diagnosis/prognostics[Title/Abstract] OR diagnosis/pseudodiagnosis[Title/Abstract] OR diagnosis/recognition[Title/Abstract] OR diagnosis/recorded[Title/Abstract] OR diagnosis/recruitment[Title/Abstract] OR diagnosis/reference[Title/Abstract] OR diagnosis/referent[Title/Abstract] OR diagnosis/referral[Title/Abstract] OR diagnosis/relapse[Title/Abstract] OR diagnosis/remediation[Title/Abstract] OR diagnosis/removal[Title/Abstract] OR diagnosis/reporting[Title/Abstract] OR diagnosis/research[Title/Abstract] OR diagnosis/resection[Title/Abstract] OR diagnosis/root[Title/Abstract] OR diagnosis/screening[Title/Abstract] OR diagnosis/selection[Title/Abstract] OR diagnosis/significant[Title/Abstract] OR diagnosis/stage[Title/Abstract] OR diagnosis/staging[Title/Abstract] OR diagnosis/study[Title/Abstract] OR diagnosis/surgeon's[Title/Abstract] OR diagnosis/surgery[Title/Abstract] OR diagnosis/surgical[Title/Abstract] OR diagnosis/surveillance[Title/Abstract] OR diagnosis/suspected[Title/Abstract] OR diagnosis/suspicion[Title/Abstract] OR diagnosis/symptom[Title/Abstract] OR diagnosis/symptoms[Title/Abstract] OR diagnosis/task[Title/Abstract] OR diagnosis/taxonomy[Title/Abstract] OR diagnosis/therapeutics[Title/Abstract] OR diagnosis/therapy[Title/Abstract] OR diagnosis/therapy/prevention[Title/Abstract] OR diagnosis/therapy/referral[Title/Abstract] OR diagnosis/therapy/resistance[Title/Abstract] OR diagnosis/thrombolytic[Title/Abstract] OR diagnosis/total[Title/Abstract] OR diagnosis/transplantation[Title/Abstract] OR diagnosis/treatment[Title/Abstract] OR diagnosis/treatment/education[Title/Abstract] OR diagnosis/triage[Title/Abstract] OR diagnosis/ugct[Title/Abstract] OR diagnosis/understanding[Title/Abstract] OR diagnosis/upper[Title/Abstract] OR diagnosis/urography[Title/Abstract] OR diagnosis/year[Title/Abstract] OR diagnosis'[Title/Abstract] OR diagnosis''[Title/Abstract] OR diagnosis's[Title/Abstract] OR diagnosis1[Title/Abstract] OR diagnosis6[Title/Abstract] OR diagnosisa[Title/Abstract] OR diagnosisan[Title/Abstract] OR diagnosisand[Title/Abstract] OR diagnosisbut[Title/Abstract] OR diagnosiscare[Title/Abstract] OR diagnosisdirectness[Title/Abstract] OR diagnosised[Title/Abstract] OR diagnosises[Title/Abstract] OR diagnosisf[Title/Abstract] OR diagnosisi[Title/Abstract] OR diagnosising[Title/Abstract] OR diagnosisjoint[Title/Abstract] OR diagnosisng[Title/Abstract] OR diagnosiso[Title/Abstract] OR diagnosisof[Title/Abstract] OR diagnosispostoperative[Title/Abstract] OR diagnosisrelated[Title/Abstract] OR diagnosiss[Title/Abstract] OR diagnosissff[Title/Abstract] OR diagnosisspecific[Title/Abstract] OR diagnosisthe[Title/Abstract] OR diagnosistic[Title/Abstract] OR diagnosisto[Title/Abstract] OR diagnosisuntypical[Title/Abstract] OR diagnosiswasn't[Title/Abstract] OR diagnosisxdrugxtime[Title/Abstract] OR diagnosisxgenotype[Title/Abstract] OR diagnosisxsessionxmec[Title/Abstract] OR diagnosisxtime[Title/Abstract] OR diagnosit[Title/Abstract] OR diagnositc[Title/Abstract] OR diagnositcs[Title/Abstract] OR diagnositic[Title/Abstract] OR diagnositicity[Title/Abstract] OR diagnositics[Title/Abstract] OR diagnositika[Title/Abstract] OR diagnositsc[Title/Abstract] OR diagnosized[Title/Abstract] OR diagnoskin[Title/Abstract] OR diagnosoft[Title/Abstract] OR diagnosogenic[Title/Abstract] OR diagnosos[Title/Abstract] OR diagnoss[Title/Abstract] OR diagnossi[Title/Abstract] OR diagnossing[Title/Abstract] OR diagnossis[Title/Abstract] OR diagnost[Title/Abstract] OR diagnostant[Title/Abstract] OR diagnostc[Title/Abstract] OR diagnostci[Title/Abstract] OR diagnostec[Title/Abstract] OR diagnosted[Title/Abstract] OR diagnostek[Title/Abstract] OR diagnostest[Title/Abstract] OR diagnosti[Title/Abstract] OR diagnosti1c[Title/Abstract] OR diagnostial[Title/Abstract] OR diagnostians[Title/Abstract] OR diagnostic[Title/Abstract] OR diagnostic/33[Title/Abstract] OR diagnostic/ablation[Title/Abstract] OR diagnostic/adequate[Title/Abstract] OR diagnostic/analytical[Title/Abstract] OR diagnostic/antigenic[Title/Abstract] OR diagnostic/assessment[Title/Abstract] OR diagnostic/average[Title/Abstract] OR diagnostic/benign[Title/Abstract] OR diagnostic/biochemical[Title/Abstract] OR diagnostic/biological[Title/Abstract] OR diagnostic/biomedical[Title/Abstract] OR diagnostic/cardiac[Title/Abstract] OR diagnostic/certifying[Title/Abstract] OR diagnostic/characterization[Title/Abstract] OR diagnostic/classification[Title/Abstract] OR diagnostic/clinical[Title/Abstract] OR diagnostic/clinical/therapeutic[Title/Abstract] OR diagnostic/coding[Title/Abstract] OR diagnostic/complete[Title/Abstract] OR diagnostic/counseling[Title/Abstract] OR diagnostic/cpap[Title/Abstract] OR diagnostic/decision[Title/Abstract] OR diagnostic/demographic[Title/Abstract] OR diagnostic/developmental[Title/Abstract] OR diagnostic/diagnostic[Title/Abstract] OR diagnostic/disease[Title/Abstract] OR diagnostic/early[Title/Abstract] OR diagnostic/etiologic[Title/Abstract] OR diagnostic/evaluative[Title/Abstract] OR diagnostic/first[Title/Abstract] OR diagnostic/follow[Title/Abstract] OR diagnostic/formulation[Title/Abstract] OR diagnostic/genetic[Title/Abstract] OR diagnostic/genetics[Title/Abstract] OR diagnostic/gps[Title/Abstract] OR diagnostic/imaging[Title/Abstract] OR diagnostic/inclusion[Title/Abstract] OR diagnostic/interpersonal/intrapsychic[Title/Abstract] OR diagnostic/interpretive[Title/Abstract] OR diagnostic/intervention[Title/Abstract] OR diagnostic/interventional[Title/Abstract] OR diagnostic/interventions[Title/Abstract] OR diagnostic/invasive[Title/Abstract] OR diagnostic/investigative[Title/Abstract] OR diagnostic/laboratory[Title/Abstract] OR diagnostic/management[Title/Abstract] OR diagnostic/measurement[Title/Abstract] OR diagnostic/monitoring[Title/Abstract] OR diagnostic/negative[Title/Abstract] OR diagnostic/new[Title/Abstract] OR diagnostic/nondiagnostic[Title/Abstract] OR diagnostic/nosological[Title/Abstract] OR diagnostic/operating[Title/Abstract] OR diagnostic/ OR Title/Abstract OR diagnostic/pathogenic[Title/Abstract] OR diagnostic/pathologic[Title/Abstract] OR diagnostic/patient[Title/Abstract] OR diagnostic/paucicellular[Title/Abstract] OR diagnostic/perfect[Title/Abstract] OR diagnostic/planning[Title/Abstract] OR diagnostic/practical[Title/Abstract] OR diagnostic/prediagnostic[Title/Abstract] OR diagnostic/predictive[Title/Abstract] OR diagnostic/prescriptive[Title/Abstract] OR diagnostic/preventive[Title/Abstract] OR diagnostic/procedural[Title/Abstract] OR diagnostic/prognostic[Title/Abstract] OR diagnostic/prognostic/therapeutic[Title/Abstract] OR diagnostic/pronostic[Title/Abstract] OR diagnostic/psychiatric[Title/Abstract] OR diagnostic/real[Title/Abstract] OR diagnostic/reference[Title/Abstract] OR diagnostic/rehabilitation[Title/Abstract] OR diagnostic/relapse[Title/Abstract] OR diagnostic/relapsed[Title/Abstract] OR diagnostic/remedial[Title/Abstract] OR diagnostic/screening[Title/Abstract] OR diagnostic/sensititre[Title/Abstract] OR diagnostic/site[Title/Abstract] OR diagnostic/sociodemographic[Title/Abstract] OR diagnostic/staging[Title/Abstract] OR diagnostic/structure[Title/Abstract] OR diagnostic/suggestive[Title/Abstract] OR diagnostic/superior[Title/Abstract] OR diagnostic/surgical[Title/Abstract] OR diagnostic/surveillance[Title/Abstract] OR diagnostic/symptomatic[Title/Abstract] OR diagnostic/syndromic[Title/Abstract] OR diagnostic/therapeutic[Title/Abstract] OR diagnostic/therapeutic/prognostic[Title/Abstract] OR diagnostic/therapeutical[Title/Abstract] OR diagnostic/transplant[Title/Abstract] OR diagnostic/treatment[Title/Abstract] OR diagnostic'[Title/Abstract] OR diagnostic's[Title/Abstract] OR diagnostica[Title/Abstract] OR diagnosticable[Title/Abstract] OR diagnosticado[Title/Abstract] OR diagnosticados[Title/Abstract] OR diagnostical[Title/Abstract] OR diagnostical/therapeutical[Title/Abstract] OR diagnostical's[Title/Abstract] OR diagnostically[Title/Abstract] OR diagnostically/prognostically[Title/Abstract] OR diagnostically/therapeutically[Title/Abstract] OR diagnosticals[Title/Abstract] OR diagnosticand[Title/Abstract] OR diagnosticand/ OR Title/Abstract OR diagnosticans[Title/Abstract] OR diagnosticar[Title/Abstract] OR diagnosticas[Title/Abstract] OR diagnosticastago[Title/Abstract] OR diagnosticat[Title/Abstract] OR diagnosticate[Title/Abstract] OR diagnosticated[Title/Abstract] OR diagnosticating[Title/Abstract] OR diagnostication[Title/Abstract] OR diagnosticc[Title/Abstract] OR diagnosticdilemma[Title/Abstract] OR diagnostice[Title/Abstract] OR diagnosticed[Title/Abstract] OR diagnostices[Title/Abstract] OR diagnosticexperiment[Title/Abstract] OR diagnosticheskaia[Title/Abstract] OR diagnosticheskiye[Title/Abstract] OR diagnostici[Title/Abstract] OR diagnostician[Title/Abstract] OR diagnostician's[Title/Abstract] OR diagnosticians[Title/Abstract] OR diagnosticians'[Title/Abstract] OR diagnosticing[Title/Abstract] OR diagnosticis[Title/Abstract] OR diagnosticised[Title/Abstract] OR diagnosticities[Title/Abstract] OR diagnosticity[Title/Abstract] OR diagnosticity's[Title/Abstract] OR diagnosticizable[Title/Abstract] OR diagnosticized[Title/Abstract] OR diagnostick[Title/Abstract] OR diagnostickeho[Title/Abstract] OR diagnosticly[Title/Abstract] OR diagnosticmethods[Title/Abstract] OR diagnosticmorphology[Title/Abstract] OR diagnostico[Title/Abstract] OR diagnosticoinstrumental[Title/Abstract] OR diagnosticos[Title/Abstract] OR diagnosticosurgical[Title/Abstract] OR diagnosticotherapeutic[Title/Abstract] OR diagnosticpathology[Title/Abstract] OR diagnosticphenomenon[Title/Abstract] OR diagnosticprocedure[Title/Abstract] OR diagnostics[Title/Abstract] OR diagnostics/bionanotechnology[Title/Abstract] OR diagnostics/boehringer[Title/Abstract] OR diagnostics/centocor[Title/Abstract] OR diagnostics/detection[Title/Abstract] OR diagnostics/differential[Title/Abstract] OR diagnostics/elderly[Title/Abstract] OR diagnostics/genotyping[Title/Abstract] OR diagnostics/hitachi[Title/Abstract] OR diagnostics/imaging[Title/Abstract] OR diagnostics/intervet[Title/Abstract] OR diagnostics/monitoring[Title/Abstract] OR diagnostics/murex[Title/Abstract] OR diagnostics/prognostics[Title/Abstract] OR diagnostics/protein[Title/Abstract] OR diagnostics/screening[Title/Abstract] OR diagnostics/therapeutics[Title/Abstract] OR diagnostics/treatment[Title/Abstract] OR diagnostics/vaccines[Title/Abstract] OR diagnostics'[Title/Abstract] OR diagnostics's[Title/Abstract] OR diagnostictests[Title/Abstract] OR diagnosticum[Title/Abstract] OR diagnosticum's[Title/Abstract] OR diagnosticums[Title/Abstract] OR diagnosticus[Title/Abstract] OR diagnosticwork[Title/Abstract] OR diagnostie[Title/Abstract] OR diagnostiek[Title/Abstract] OR diagnosties[Title/Abstract] OR diagnostification[Title/Abstract] OR diagnostified[Title/Abstract] OR diagnostig[Title/Abstract] OR diagnostiga[Title/Abstract] OR diagnostik[Title/Abstract] OR diagnostika[Title/Abstract] OR diagnostika'[Title/Abstract] OR diagnostikgeratehersteller[Title/Abstract] OR diagnostiki[Title/Abstract] OR diagnostikinstrument[Title/Abstract] OR diagnostikum[Title/Abstract] OR diagnosting[Title/Abstract] OR diagnostiqiagnosis[Title/Abstract] OR diagnostique[Title/Abstract] OR diagnostiquee[Title/Abstract] OR diagnostiques[Title/Abstract] OR diagnostis[Title/Abstract] OR diagnostisch[Title/Abstract] OR diagnostische[Title/Abstract] OR diagnostischen[Title/Abstract] OR diagnostischer[Title/Abstract] OR diagnostisches[Title/Abstract] OR diagnostised[Title/Abstract] OR diagnostisis[Title/Abstract] OR diagnostisized[Title/Abstract] OR diagnostiv[Title/Abstract] OR diagnostive[Title/Abstract] OR diagnostix[Title/Abstract] OR diagnostized[Title/Abstract] OR diagnostotube[Title/Abstract] OR diagnostricks[Title/Abstract] OR diagnostrix[Title/Abstract] OR diagnosttc[Title/Abstract] OR diagnosttrade[Title/Abstract] OR diagnostyce[Title/Abstract] OR diagnostyki[Title/Abstract] OR diagnosus[Title/Abstract] OR diagnosy[Title/Abstract] OR diagnosys[Title/Abstract] OR diagnoszed[Title/Abstract]) OR "diagnosis"[MeSH Terms:noexp] OR (diagnostic equipment[MeSH:noexp] OR diagnostic equipment/classification[MeSH:noexp] OR diagnostic equipment/economics[MeSH:noexp] OR diagnostic equipment/ethics[MeSH:noexp] OR diagnostic equipment/history[MeSH:noexp] OR diagnostic equipment/microbiology[MeSH:noexp] OR diagnostic equipment/standards[MeSH:noexp] OR diagnostic equipment/trends[MeSH:noexp] OR diagnostic equipment/utilization[MeSH:noexp] OR diagnostic equipment/veterinary[MeSH:noexp] OR diagnostic errors[MeSH:noexp] OR diagnostic errors/classification[MeSH:noexp] OR diagnostic errors/economics[MeSH:noexp] OR diagnostic errors/ethics[MeSH:noexp] OR diagnostic errors/history[MeSH:noexp] OR diagnostic errors/instrumentation[MeSH:noexp] OR diagnostic errors/methods[MeSH:noexp] OR diagnostic errors/mortality[MeSH:noexp] OR diagnostic errors/nursing[MeSH:noexp] OR diagnostic errors/psychology[MeSH:noexp] OR diagnostic errors/standards[MeSH:noexp] OR diagnostic errors/trends[MeSH:noexp] OR diagnostic errors/veterinary[MeSH:noexp] OR diagnostic imaging[MeSH:noexp] OR diagnostic imaging/classification[MeSH:noexp] OR diagnostic imaging/contraindications[MeSH:noexp] OR diagnostic imaging/economics[MeSH:noexp] OR diagnostic imaging/education[MeSH:noexp] OR diagnostic imaging/ethics[MeSH:noexp] OR diagnostic imaging/history[MeSH:noexp] OR diagnostic imaging/instrumentation[MeSH:noexp] OR diagnostic imaging/methods[MeSH:noexp] OR diagnostic imaging/mortality[MeSH:noexp] OR diagnostic imaging/nursing[MeSH:noexp] OR diagnostic imaging/psychology[MeSH:noexp] OR diagnostic imaging/standards[MeSH:noexp] OR diagnostic imaging/trends[MeSH:noexp] OR diagnostic imaging/utilization[MeSH:noexp] OR diagnostic imaging/veterinary[MeSH:noexp] OR diagnostic services[MeSH:noexp] OR diagnostic services/classification[MeSH:noexp] OR diagnostic services/economics[MeSH:noexp] OR diagnostic services/ethics[MeSH:noexp] OR diagnostic services/history[MeSH:noexp] OR diagnostic services/manpower[MeSH:noexp] OR diagnostic services/standards[MeSH:noexp] OR diagnostic services/trends[MeSH:noexp] OR diagnostic services/utilization[MeSH:noexp]) OR "diagnosis, differential"[MeSH Terms:noexp] OR "diagnosis"[Subheading:noexp]) AND "humans"[MeSH Terms]
Choledocholithiasis therapie choledochotomie
((((("common bile duct"[MeSH Terms] OR ("common"[All Fields] AND "bile"[All Fields] AND "duct"[All Fields]) OR "common bile duct"[All Fields]) OR biliary[All Fields]) AND (("calculi"[MeSH Terms] OR "calculi"[All Fields] OR "stone"[All Fields]) OR ("calculi"[MeSH Terms] OR "calculi"[All Fields]))) OR ("choledocholithiasis"[MeSH Terms] OR "choledocholithiasis"[All Fields])) AND (("laparoscopy"[MeSH Terms] OR "laparoscopy"[All Fields] OR "laparoscopic"[All Fields]) AND ((("common bile duct"[MeSH Terms] OR ("common"[All Fields] AND "bile"[All Fields] AND "duct"[All Fields]) OR "common bile duct"[All Fields]) AND exploration[All Fields]) OR choledochotomy[All Fields])) AND (("therapy"[Subheading] OR "therapy"[All Fields] OR "therapeutics"[MeSH Terms] OR "therapeutics"[All Fields]) OR ("therapy"[Subheading] OR "therapy"[All Fields] OR "treatment"[All Fields] OR "therapeutics"[MeSH Terms] OR "therapeutics"[All Fields]))) AND ((clinical[Title/Abstract] AND trial[Title/Abstract]) OR "clinical trials as topic"[MeSH Terms] OR clinical trial[Publication Type] OR (random[Title/Abstract] OR random/aleatory[Title/Abstract] OR random/aligned[Title/Abstract] OR random/and[Title/Abstract] OR random/arm[Title/Abstract] OR random/basal[Title/Abstract] OR random/blind[Title/Abstract] OR random/block[Title/Abstract] OR random/blocked[Title/Abstract] OR random/cdp[Title/Abstract] OR random/clustered[Title/Abstract] OR random/combinatorial[Title/Abstract] OR random/double[Title/Abstract] OR random/ethanol[Title/Abstract] OR random/extended[Title/Abstract] OR random/fixed[Title/Abstract] OR random/half[Title/Abstract] OR random/irrelevant[Title/Abstract] OR random/linkage[Title/Abstract] OR random/matched[Title/Abstract] OR random/mixed[Title/Abstract] OR random/nonrandom[Title/Abstract] OR random/orthogonal[Title/Abstract] OR random/random[Title/Abstract] OR random/representative[Title/Abstract] OR random/systematic[Title/Abstract] OR random/turns[Title/Abstract] OR random'[Title/Abstract] OR random1[Title/Abstract] OR random1y[Title/Abstract] OR randomally[Title/Abstract] OR randomaly[Title/Abstract] OR randomamplified[Title/Abstract] OR randoman[Title/Abstract] OR randomand[Title/Abstract] OR randomate[Title/Abstract] OR randombalance[Title/Abstract] OR randombred[Title/Abstract] OR randombreds[Title/Abstract] OR randomcoil[Title/Abstract] OR randomdigit[Title/Abstract] OR randomdot[Title/Abstract] OR randome[Title/Abstract] OR randomed[Title/Abstract] OR randomeffects[Title/Abstract] OR randomely[Title/Abstract] OR randomer[Title/Abstract] OR randomezed[Title/Abstract] OR randomforest[Title/Abstract] OR randomfrog[Title/Abstract] OR randomi[Title/Abstract] OR randomiazed[Title/Abstract] OR randomic[Title/Abstract] OR randomically[Title/Abstract] OR randomicaly[Title/Abstract] OR randomiced[Title/Abstract] OR randomicity[Title/Abstract] OR randomied[Title/Abstract] OR randomifzed[Title/Abstract] OR randomil[Title/Abstract] OR randomily[Title/Abstract] OR randomin[Title/Abstract] OR randomined[Title/Abstract] OR randomingly[Title/Abstract] OR randominization[Title/Abstract] OR randominzed[Title/Abstract] OR randomirrespective[Title/Abstract] OR randomis[Title/Abstract] OR randomisation[Title/Abstract] OR randomisation'[Title/Abstract] OR randomisations[Title/Abstract] OR randomisationsecondary[Title/Abstract] OR randomisd[Title/Abstract] OR randomise[Title/Abstract] OR randomised[Title/Abstract] OR randomised/controlled[Title/Abstract] OR randomised/crossover[Title/Abstract] OR randomised/eligible[Title/Abstract] OR randomised/observational[Title/Abstract] OR randomised'[Title/Abstract] OR randomisedrandomised[Title/Abstract] OR randomisee[Title/Abstract] OR randomisees[Title/Abstract] OR randomisely[Title/Abstract] OR randomises[Title/Abstract] OR randomisiert[Title/Abstract] OR randomisierte[Title/Abstract] OR randomisierung[Title/Abstract] OR randomising[Title/Abstract] OR randomisly[Title/Abstract] OR randomiz[Title/Abstract] OR randomizable[Title/Abstract] OR randomizadely[Title/Abstract] OR randomizado[Title/Abstract] OR randomizaion[Title/Abstract] OR randomization[Title/Abstract] OR randomization/allocation[Title/Abstract] OR randomization/baseline[Title/Abstract] OR randomization/blinding[Title/Abstract] OR randomization/diversification[Title/Abstract] OR randomization/matching[Title/Abstract] OR randomization/nonspecificity[Title/Abstract] OR randomization/permutation[Title/Abstract] OR randomization/registration[Title/Abstract] OR randomization/selection[Title/Abstract] OR randomization/stabilization[Title/Abstract] OR randomization/start[Title/Abstract] OR randomization'[Title/Abstract] OR randomizationin[Title/Abstract] OR randomizations[Title/Abstract] OR randomizationstudies[Title/Abstract] OR randomizd[Title/Abstract] OR randomize[Title/Abstract] OR randomized[Title/Abstract] OR randomized/15[Title/Abstract] OR randomized/455[Title/Abstract] OR randomized/58[Title/Abstract] OR randomized/blind[Title/Abstract] OR randomized/blinded[Title/Abstract] OR randomized/controlled[Title/Abstract] OR randomized/counterbalanced[Title/Abstract] OR randomized/nonrandomized[Title/Abstract] OR randomized/organized[Title/Abstract] OR randomized/prospective[Title/Abstract] OR randomized/quasirandomized[Title/Abstract] OR randomized/randomized[Title/Abstract] OR randomized/registry[Title/Abstract] OR randomized/screened[Title/Abstract] OR randomized/stratified[Title/Abstract] OR randomized'[Title/Abstract] OR randomized150[Title/Abstract] OR randomizedcrossover[Title/Abstract] OR randomizedduring[Title/Abstract] OR randomizedly[Title/Abstract] OR randomizedphase[Title/Abstract] OR randomizedto[Title/Abstract] OR randomizedtrial[Title/Abstract] OR randomizely[Title/Abstract] OR randomizer[Title/Abstract] OR randomizer'[Title/Abstract] OR randomizes[Title/Abstract] OR randomizied[Title/Abstract] OR randomizing[Title/Abstract] OR randomizing'[Title/Abstract] OR randomizingly[Title/Abstract] OR randomizzati[Title/Abstract] OR randomjungle[Title/Abstract] OR randoml[Title/Abstract] OR randomlike[Title/Abstract] OR randomlly[Title/Abstract] OR randomly[Title/Abstract] OR randomly/linearly[Title/Abstract] OR randomly'[Title/Abstract] OR randomlyassigned[Title/Abstract] OR randomlyselected[Title/Abstract] OR randomlyuniformly[Title/Abstract] OR randommess[Title/Abstract] OR randommethacrylic[Title/Abstract] OR randommized[Title/Abstract] OR randommobility[Title/Abstract] OR randomnes[Title/Abstract] OR randomness[Title/Abstract] OR randomness'[Title/Abstract] OR randomnesses[Title/Abstract] OR randomnicity[Title/Abstract] OR randomnized[Title/Abstract] OR randomnly[Title/Abstract] OR randomomized[Title/Abstract] OR randompf[Title/Abstract] OR randompod[Title/Abstract] OR randompower[Title/Abstract] OR randoms[Title/Abstract] OR randoms'[Title/Abstract] OR randomsample[Title/Abstract] OR randomsed[Title/Abstract] OR randomsource[Title/Abstract] OR randomwalk[Title/Abstract] OR randomwalker[Title/Abstract] OR randomwalksat[Title/Abstract] OR randomy[Title/Abstract] OR randomyl[Title/Abstract] OR randomyly[Title/Abstract] OR randomzed[Title/Abstract] OR randomzied[Title/Abstract] OR randomzing[Title/Abstract]) OR "random allocation"[MeSH Terms] OR "therapeutic use"[Subheading])
Cholelithiasis en ESWL
((("lithotripsy"[MeSH Terms] OR "lithotripsy"[All Fields]) OR eswl[All Fields]) AND (("gallstones"[MeSH Terms] OR "gallstones"[All Fields] OR "gallstone"[All Fields]) OR ("cholelithiasis"[MeSH Terms] OR "cholelithiasis"[All Fields]) OR ("cholecystolithiasis"[MeSH Terms] OR "cholecystolithiasis"[All Fields]) OR (("choledocholithiasis"[MeSH Terms] OR "choledocholithiasis"[All Fields]) OR (("common bile duct"[MeSH Terms] OR ("common"[All Fields] AND "bile"[All Fields] AND "duct"[All Fields]) OR "common bile duct"[All Fields]) AND stones[All Fields]))) AND (("therapy"[Subheading] OR "therapy"[All Fields] OR "therapeutics"[MeSH Terms] OR "therapeutics"[All Fields]) OR ("therapy"[Subheading] OR "therapy"[All Fields] OR "treatment"[All Fields] OR "therapeutics"[MeSH Terms] OR "therapeutics"[All Fields]))) AND (randomized controlled trial[Publication Type] OR (randomized[Title/Abstract] AND controlled[Title/Abstract] AND trial[Title/Abstract]))
Afwachten na eerste aanval
((first[All Fields] OR primary[All Fields]) AND (attack[All Fields] OR episode[All Fields] OR ("menstruation"[MeSH Terms] OR "menstruation"[All Fields] OR "period"[All Fields]))) AND (("gallstones"[MeSH Terms] OR "gallstones"[All Fields] OR "gallstone"[All Fields]) OR ("cholelithiasis"[MeSH Terms] OR "cholelithiasis"[All Fields]) OR ("cholecystolithiasis"[MeSH Terms] OR "cholecystolithiasis"[All Fields])) AND ("cholecystectomy"[MeSH Terms] OR "cholecystectomy"[All Fields]) AND (("observation"[MeSH Terms] OR "observation"[All Fields]) OR conservative[All Fields])
Medicatie cholelithiasis
(((("bile acids and salts"[MeSH Terms] OR ("bile"[All Fields] AND "acids"[All Fields] AND "salts"[All Fields]) OR "bile acids and salts"[All Fields] OR ("bile"[All Fields] AND "acid"[All Fields]) OR "bile acid"[All Fields]) AND ("therapy"[Subheading] OR "therapy"[All Fields] OR "therapeutics"[MeSH Terms] OR "therapeutics"[All Fields])) OR ("Behav Anal Today"[Journal] OR "bat"[All Fields]) OR ("ursodeoxycholic acid"[MeSH Terms] OR ("ursodeoxycholic"[All Fields] AND "acid"[All Fields]) OR "ursodeoxycholic acid"[All Fields])) AND (("gallstones"[MeSH Terms] OR "gallstones"[All Fields] OR "gallstone"[All Fields]) OR ("cholelithiasis"[MeSH Terms] OR "cholelithiasis"[All Fields]) OR ("cholecystolithiasis"[MeSH Terms] OR "cholecystolithiasis"[All Fields]) OR (("choledocholithiasis"[MeSH Terms] OR "choledocholithiasis"[All Fields]) OR (("common bile duct"[MeSH Terms] OR ("common"[All Fields] AND "bile"[All Fields] AND "duct"[All Fields]) OR "common bile duct"[All Fields]) AND stones[All Fields]))) AND (("therapy"[Subheading] OR "therapy"[All Fields] OR "therapeutics"[MeSH Terms] OR "therapeutics"[All Fields]) OR ("therapy"[Subheading] OR "therapy"[All Fields] OR "treatment"[All Fields] OR "therapeutics"[MeSH Terms] OR "therapeutics"[All Fields]))) AND (randomized controlled trial[Publication Type] OR (randomized[Title/Abstract] AND controlled[Title/Abstract] AND trial[Title/Abstrac
